Форум маленькая голова у новорожденного: У нас маленькая голова! — 98 ответов
Откуда берется микроцефалия?
Болезнь микроцефалия – это редкое нарушение, которое затрагивает нервную систему ребенка. При этом заболевании у малыша маленькая голова – она не растет, как у здоровых деток. Ребенок может родиться с этим дефектом, хотя у некоторых это нарушение развивается в течение первых лет жизни.
К сожалению, ученые и врачи все еще не могут определить точную причину этой болезни. Возможно, в будущем удастся её идентифицировать со стопроцентной точностью, что поможет облегчить жизнь больным деткам.
Причина микроцефалии может скрываться в следующем:
- Проблемы с генами (врожденная форма болезни),
- Влияние факторов окружающей среды (приобретенная форма).
Врожденная форма заболевания передается от близких родственников и является чисто семейной проблемой. Её вызывают генетические мутации, которые связывают с ранним развитием головного мозга. Одно из наследственных нарушений – краниосиностоз. Для этого состояния характерно преждевременное срастание швов между костными пластинами, образующими череп младенца. Краниосиностозы препятствуют росту мозга. Кроме того, врожденную микроцефалию часто диагностируют у детей с синдромом Дауна и другими генетическими нарушениями.
Краниосиностозы препятствуют росту мозга. Кроме того, врожденную микроцефалию часто диагностируют у детей с синдромом Дауна и другими генетическими нарушениями.
В случае с приобретенной формой головной мозг ребенка контактировал с чем-то, что могло повредить процессу его роста и развития. Некоторые факторы, которые могут повредить мозг плода в утробе матери, включают:
- Церебральная аноксия – плохая доставка кислорода к головному мозгу, вызванная осложнениями беременности,
- Вирусные инфекции, включая краснуху, ветряную оспу и, возможно, вирус Зика, который распространяют комары,
- Паразитарные инфекции, такие как токсоплазмоз или цитомегаловирус,
- Токсические химические вещества, такие как свинец,
- Недостаток питательных веществ, который наблюдается при сильном недоедании беременной женщиной,
- Употребление алкоголя, курение,
- Прием наркотиков.
Также приобретенная микроцефалия может быть вызвана:
- Кровоизлиянием или инсультом у новорожденных,
- Травмой головного мозга после рождения,
- Дефектами спинного или головного мозга.

Это заболевание могут обнаружить как до рождения, так и в течение первых лет жизни малыша.
Во время беременности врачи могут увидеть тревожные признаки в процессе ультразвукового исследования. В данном случае врачи замечают, что голова плода меньше ожидаемого размера. Чтобы точно диагностировать микроцефалию, лучше всего пройти УЗИ в конце второго или в начале третьего триместра беременности.
После рождения малыша окружность головы замеряют в самой широкой точке. Затем показатели записываются на специальной диаграмме роста. В дальнейшем это помогает врачу отслеживать, как растет голова малыша по сравнению с другими детками такого же возраста и пола. Если после дальнейших измерений окружности головы показатели ниже среднего, врачи ставят неутешительный диагноз.
Замеры головы необходимо делать на каждом осмотре до достижения ребенком 2-х или 3-х лет.
Микроцефалия: симптомы
Если случай не очень тяжелый, единственная проблема – это маленькая голова. По мере роста ребенка она будет расти, но, к сожалению, не достигнет нормального размера.
По мере роста ребенка она будет расти, но, к сожалению, не достигнет нормального размера.
У некоторых деток интеллект полностью сохраняется, у других появляются проблемы с обучением и поведением. Как отмечают американские педиатры, обычно умственные способности не ухудшаются по мере взросления ребенка.
В более тяжелых случаях больного могут сопровождать дополнительные признаки микроцефалии:
- Проблемы с балансом и координацией,
- Задержка развития (позже садится, встает на ноги или ходит),
- Проблемы с глотанием и кормлением,
- Потеря слуха,
- Гиперактивность (проблемы с усидчивостью или удержанием внимания),
- Приступы,
- Низкий рост,
- Проблемы с речью,
- Проблемы со зрением.
Лечение микроцефалии
К сожалению, сегодня это заболевание пока не лечится. Главная задача родителей и врачей – помогать ребенку развиваться, нормально вливаться в общество и предотвращать судороги.
Если у ребенка легкая форма болезни, его необходимо регулярно осматривать, чтобы контролировать, как он растет и развивается. В более тяжелых случаях требуется пожизненное лечение, которое позволяет контролировать симптомы. Один из самых опасных симптомов – судороги. Если их не контролировать, они могут иметь катастрофические последствия. Лечение микроцефалии (контроль симптомов и улучшение качества жизни) проводит врач-невролог.
В более тяжелых случаях требуется пожизненное лечение, которое позволяет контролировать симптомы. Один из самых опасных симптомов – судороги. Если их не контролировать, они могут иметь катастрофические последствия. Лечение микроцефалии (контроль симптомов и улучшение качества жизни) проводит врач-невролог.
Ребенку могут понадобиться следующие средства и методы:
- Препараты для контроля судорог и гиперактивности, а также улучшения нервной и мышечной функции,
- Работа с логопедом,
- Физическая и профессиональная терапия.
Чего стоит ожидать?
Тяжесть болезни зависит от того, что именно помешало головному мозгу расти. Дети с легкой формой нарушения обычно нормально растут в период детства и подросткового периода. В большинстве случаев во взрослом возрасте их уровень развития соответствует уровню развития здоровых людей.
У деток с тяжелой формой болезни появляются большие проблемы с обучением и движениями. Кроме того, у них чаще встречаются другие медицинские проблемы, такие как церебральный паралич и эпилепсия.
Что можно сделать, чтобы уберечь ребенка от микроцефалии?
Все что можно сделать – следовать принципам здорового образа жизни и выполнять рекомендации врачей во время беременности. Следующие советы помогут снизить риск развития приобретенной формы нарушения:
- Питайтесь здоровой пищей,
- Принимайте пренатальные витамины, если их назначил врач,
- Не употребляете алкоголя, не курите и не принимайте наркотики,
- Держитесь подальше от химических веществ – свинца, мышьяка, ртути, пестицидов и других химикатов,
- Часто мойте руки с мылом и под теплой водой,
- Если вы заболели – как можно раньше покажитесь врачу,
- Обязательно проходите диагностику на TORCH-инфекции,
- Не убирайте за кошками – в их фекалиях могут содержаться паразиты, которые вызывают токсоплазмоз. Пусть уборку выполняет кто-то другой,
- Используйте репелленты от насекомых, когда выбираетесь в лес или ездите в страны с большим количеством комаров. По заявлению специалистов из Центра по контролю и профилактике заболеваний (CDC), репелленты от насекомых безопасны для использования во время беременности.
 Но не лишним будет убедиться, что это качественный продукт. Не покупайте первое попавшееся средство.
Но не лишним будет убедиться, что это качественный продукт. Не покупайте первое попавшееся средство.
К счастью, это заболевание встречается очень редко. По статистике американских ученых в США на каждые 10 000 новорожденных с ним сталкивается от 2 до 12 деток. Однако если женщина родила ребенка с микроцефалией и хочет рожать еще, ей нужно проконсультироваться с врачом. В некоторых случаях можно провести генетическое обследование, чтобы оценить возможные риски.
Источники:
- What Is Microcephaly, WebMD,
- Facts about Microcephaly, Centers for Disease Control and Prevention (CDC),
- Microcephaly, Mayo Clinic.
невролог
невропатолог
детские болезни
Форма головы у новорождённых
Форма головы у новорождённых отличается – это связано с видоизменением несросшихся черепных костей при прохождении по родовым путям или неправильным обращением с ребёнком. Обычно первоначальная форма головы младенца – продолговатая. Череп остается мягким на протяжении 40 недель – это помогает минимизировать риск получения травм и позволяет мозгу развиваться.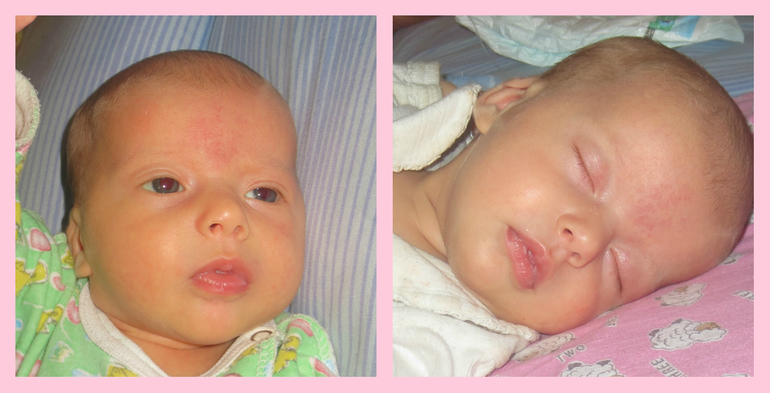 В среднем видоизменения черепа происходят в возрасте до года.
В среднем видоизменения черепа происходят в возрасте до года.
Нормальная форма головы у новорождённых
Спустя 2–5 суток после рождения ребёнка акушер замеряет от линии бровей до затылочного бугра – полученное значение колеблется от 32 см до 38 см.
Выделяются 2 приемлемых разновидности строения черепа у грудничка, рождённого естественным путём:
- Долихоцефалическая форма. Особенности – вытянутая от подбородка к затылочной области голова. Встречается у детей, рождённых головой вперёд. Если нет иных патологий, яйцевидная голова в короткие сроки приходит в норму и не влияет на здоровье ребёнка.
- Брахицефалическая форма. Приплюснутый тип черепа, голова вытянута по направлению ото лба к затылочной области. Свойственно для ягодичного предлежания эмбриона.
После кесарева голова детей отличается правильной круглой формой. В результате негативного воздействия внешних факторов в первый месяц жизни у младенца возникают вмятины на голове или уплощения.
Размеры нормальной окружности головы у младенца после рождения больше на 2 см, чем грудная клетка. К 4 месяцам эти значения становятся равными, в год показатель груди становится на 2 см больше головы. Дети, рождённые раньше срока, имеют большую по размерам голову в сравнении с грудью.
При движении плода по родовым путям может возникнуть родовая опухоль, представляющая собой отёк головы. Если при родах не было осложнений, образование малозаметно и чаще всего проходит в течение 6 дней. При обширном отёке требуется – обследование у доктора.
Несимметричность черепа бывает осложнена кефалогематомой. Травма проявляется в виде выпирающей шишки и обусловлена кровоизлиянием между надкостницей и черепными костями. Распространённая причина появления – несоответствие размера младенца размерам материнских родовых путей. Если диаметр шишки не превышает 2 см, она рассосётся в течение 2–3 месяцев. Если шишка имеет большой размер, требуется вмешательство квалифицированных специалистов.
Отклонения от нормы
В ряде случаев кривой череп у ребёнка свидетельствует:
| Наименование | Характеристика |
| Плагиоцефалия | Подразделяется на лобную и затылочную формы. Характеризуется асимметрией черепа со скошенным затылком из-за продолжительного давления на голову младенца извне. Иногда на уплощении затылка появляются залысины |
| Акроцефалия | Голова младенца имеет вытянутую форму по причине преждевременного сращивания межчерепных швов |
| Скафоцефалия | У ребёнка отмечается выпуклый сверх нормы лоб и затылок в результате быстрого окостенения костей черепа |
Нормальное увеличение черепа – 1,5–2 см в месяц.
Более быстрый или медленный рост объёмов головы свидетельствует о развитии таких отклонений или патологий:
- Микроцефалия. Характеризуется маленькой головой в сравнении с телом в связи с нарушением работы головного мозга.
 Причиной патологии могли стать осложнения при вынашивании плода, наследственность, ухудшения в работе щитовидной железы будущей мамы. Приводит к слабоумию и психологическим расстройствам.
Причиной патологии могли стать осложнения при вынашивании плода, наследственность, ухудшения в работе щитовидной железы будущей мамы. Приводит к слабоумию и психологическим расстройствам. - Макроцефалия. У младенца нет водянки, но диагностируется гипертрофия головного мозга. Отклонение возникают в материнской утробе или проявляются к возрасту 2 лет. Ребёнок развивается на одном уровне с одногодками, однако более подвержен внутричерепному давлению, головным болям или судорогам конечностей.
- Гидроцефалия. Диагностируется при ухудшении всасывания спинномозговой жидкости. Происходит расхождение костей черепа в результате регулярного мозгового давления – из-за этого увеличивается размер головы в затылочной и лобной области. Чаще всего отток жидкости осуществляется до 3 месяцев через специальные каналы.
Меняется ли форма головы у новорождённых?
На строение черепа новорождённого влияет первоначальная форма головы и применяемые для её исправления меры. Когда новорождённый много времени лежит на спине формируется плоский затылок, что нередко приводит к развитию квадратной головы..thumb.jpeg.618b836ae4d257fb58531893422ccbc8.jpeg.d3aaffb014600ec9274719fb1cb35bc1.jpeg) При отдыхе на правом или левом боку возникает деформация черепа ребёнка и может развиться кривошея.
При отдыхе на правом или левом боку возникает деформация черепа ребёнка и может развиться кривошея.
Как исправить форму головы у ребёнка (Комаровский)
При обнаружении деформации можно изменить неправильную форму черепа.
Что делать для исправления и предотвращения отклонений:
- для выравнивания черепа подкладывать подушку под голову ребёнка, регулярно меняя её положение;
- минимизировать время нахождения младенца в коляске или автомобильном кресле;
- во избежание искривления головы и шеи, при кормлении грудь или ёмкость со смесью подаётся поочерёдно с разных сторон;
- во время сна каждый раз менять положение младенца, чаще брать его на руки;
- выкладывать отдыхать ребёнка на живот – это поможет понизить внутричерепное давление и предотвратить расхождение швов.
Когда ребёнок лежит на животе нельзя его оставлять без присмотра, чтобы он не задохнулся.
Важно! Если асимметрия черепа уже образовалась, надевайте на голову специальный бандаж – он оказывает несильное постоянное давление на определённую часть головы и устраняет неровности черепа. Самый эффективный период применения шлема – с 4 до 6 месяцев. Рекомендованный беспрерывный курс лечения составляет 12 недель.
Родителям не рекомендуется самостоятельно подбирать способы исправления формы головы у младенца – это может негативно сказаться на его дальнейшем развитии. Если отклонение возникло вследствие преждевременного сращивания и затвердения черепных костей, поможет исключительно хирургическое вмешательство.
Родничок у новорожденных может немало рассказать о состоянии детского организма, значение имеет внешний вид и сроки зарастания пульсирующего участка на темечке. Не всегда отклонения от нормы признак патологии, но если при этом наблюдаются другие тревожные симптомы, проводят тщательную диагностику.
Где находится родничок и для чего он нужен?
Родничок – неокостеневшая область на черепе человека, состоит из соединительной ткани, изначально имеет мягкую консистенцию, по мере взросления отвердевает.
Ромбовидный участок расположен на стыке теменной и лобной кости, рассмотреть, как должно выглядеть темечко, можно на фото. При рождении его размер составляет 3×3 см, у недоношенных детей переднее темечко несколько больше, хорошо прощупывается задний и боковые роднички.
- облегчает процесс прохождения по родовым путям – кости черепа несколько накладываются друг на друга, голова сплющивается;
- на протяжении первых 12 месяцев жизни мозг ребёнка постоянно развивается, увеличивается его объём – родничок помогает приспособиться черепу под новые параметры мозга;
- регулирует теплообмен – через темечко происходит охлаждение мозга;
- выполняет функции амортизатора, смягчает силу удара, защищает кости головы при падении младенца.
Когда должен зарасти родничок у ребенка: сроки закрытия
Сроки заживления темечка индивидуальны, чаше всего это происходит в возрасте 6–12 месяцев, но если родничок не зарос к году, родителям не следует волноваться, но дополнительная консультация специалистов не повредит.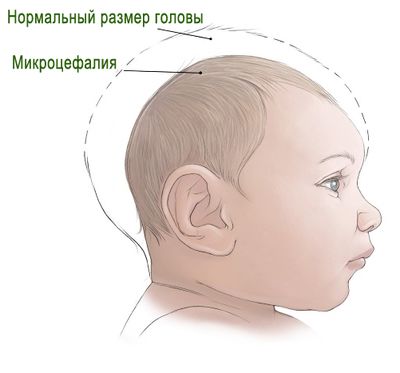 Иногда полное закрытие врачи диагностируют в 4–5 месяцев или в 1,5–2 года, что по утверждению доктора Комаровского относится к индивидуальным особенностям развития грудничка.
Иногда полное закрытие врачи диагностируют в 4–5 месяцев или в 1,5–2 года, что по утверждению доктора Комаровского относится к индивидуальным особенностям развития грудничка.
Какие факторы влияют на сроки закрытия:
- питание – у грудничков на ГВ окостенение костей черепа происходит немного раньше, нежели у искусственников;
- скорость развития – если в целом малыш развивается медленно, то и темечко будет открыто дольше;
- наследственный фактор ;
- наличие в анамнезе младенца нарушений функций эндокринной, нервной системы, генетические отклонения.
У недоношенных младенцев закрытие родничка происходит позже – в 1,5–2,5 года. Все незначительные отставания в развитии обычно исчезают к 3 годам, при условии, что родители соблюдают все рекомендации врачей.
Как измерить родничок?
При каждом плановом осмотре педиатр обязательно прощупывает и измеряет темечко – это позволяет получить минимальную информацию о темпах развития мозга и грудничка в целом.
Таблица средних размеров темечка по месяцам
| Возраст (месяцы) | Размер (см) |
| От рождения до 1 месяца | 2,6–2,8 |
| 1–2 | 2,2–2,5 |
| 2–3 | 2,3–2,4 |
| 3–4 | 2,0–2,1 |
| 4–7 | 1,6–1,8 |
| 7–8 | 1,4–1,6 |
| 8–9 | 1,4–1,5 |
| 9–10 | 1,2–1,4 |
| 10–11 | 0,9–1,2 |
| 11–12 | 0,5–0,8 |
Важно! Чтобы самостоятельно измерять родничок, положите на темечко 2–3 пальца, при этом ширина 1 пальца равна 1 см. Измерения следует проводить от угла до угла ромба.
Когда стоит обратиться к врачу?
Помимо размера родничка, значение имеет и его форма, внешний вид, родителям необходимо ежедневно осматривать темечко, чтобы своевременно обнаружить развитие патологических процессов.
Впалый родничок практически всегда бывает у переношенных новорождённых, но если проблема возникает позже – это явный признак обезвоживания. Дополнительные симптомы – бледная кожа, сухие губы и слизистые, уменьшение количества мочеиспусканий, во время плача не выделяются слёзы. При длительном дефиците воды у детей развиваются серьёзные неврологические заболевания, которые нередко приобретают хроническое течение.
Дополнительные симптомы – бледная кожа, сухие губы и слизистые, уменьшение количества мочеиспусканий, во время плача не выделяются слёзы. При длительном дефиците воды у детей развиваются серьёзные неврологические заболевания, которые нередко приобретают хроническое течение.
Действия родителей – при появлении проявлений обезвоживания, запавшем родничке постоянно отпаивать малыша тёплой водой или специальными растворами – по 5–10 мл раз в 15 минут, незамедлительно вызвать скорую помощь.
Пульсирующий, выпяченный родничок в спокойном состоянии – признак высокого внутричерепного давления. Если грудничок плачет или кричит, ему меньше 6 месяцев – сильная пульсация темечка считается нормой.
Размер и сроки закрытия темечка никак не влияют на умственные способности ребёнка, при условии, что нет других проявлений патологий.
Возможные отклонения и их причины
Иногда родничок закрывается слишком рано, или долго не затягивается, нередко врачи диагностируют значительные отклонения размера темечка от нормальных значений.
Причины возникновения отклонений:
- Раннее зарастание родничка возникает, если женщина злоупотребляла витаминными комплексами с кальцием при беременности, при переизбытке в организме мамы витамина D.
- Западение родничка возникает при высокой температуре, сильном отравлении у детей, когда в организм сильно страдает от нехватки жидкости.
- Выпирающее темечко – один из признаков менингита, энцефалита, опухолей, мозгового кровотечения, высокого внутричерепного давления, проблема нередко возникает после падения. При этом наблюдаются дополнительные симптомы – высокие температурные показатели, приступы рвоты, сонливость, судорожный синдром, обмороки, косоглазие.
- О слишком большом родничке говорят, если его размеры превышают допустимые нормы более чем на 5 мм. Причины – нарушение процессов обмена, дефицит кальция, родовые травмы, патологии развития или отёк мозга, инфекционные и эндокринные патологии.
- Слишком маленький родничок может свидетельствовать о патологии костной ткани – швы черепа зарастают раньше установленных сроков, темечко твердеет, болезнь лечат преимущественно хирургическим путём.
 Патология возникает и при аномалиях развития головного мозга, требуется консультация нейропедиатра.
Патология возникает и при аномалиях развития головного мозга, требуется консультация нейропедиатра.
Последствия отклонений от нормы
Отклонения в размере, сроках закрытия темечка не всегда возникают на фоне серьёзных патологий, но выяснить причину, определить возможную опасность и последствия сможет только врач. Во время осмотра специалист интересуется, как спит грудничок, часто ли срыгивает, проверяет рефлексы и навыки малыша. При необходимости доктор назначит УЗИ, КТ головного мозга, эхоэнцефалографию, исследование глазного дна, анализ мочи по Сулковичу для определения степени усвоения кальция.
У детей на темечке плотная кожа, повредить её во время массажа головы или расчёсывания – невозможно.
Если закрылся рано
Ранним называют закрытие родничка, если темечко у ребёнка полностью затянулось раньше 3 месяцев.
Преждевременное окостенение негативно сказывается на мозговой деятельности, поскольку у грудничков мозг растёт быстро, а черепная коробка его сдавливает. Но научные исследования в этом вопросе не проводились, однозначно утверждать, что раннее заживление родничка опасно, нельзя.
Но научные исследования в этом вопросе не проводились, однозначно утверждать, что раннее заживление родничка опасно, нельзя.
Действительно опасной патологией для детей является краниосиностоз – отклонения в формировании костной ткани. Заболевание бывает врождённым, или развивается на фоне рахита, проблем со щитовидной железой. Без своевременного хирургического вмешательства развиваются тяжёлые осложнения – косоглазие, полная или частичная потеря зрения, изменение формы черепа, тугоухость, психические расстройства.
Если родничок затягивается быстро, при этом педиатр, невролог не находит у грудничка отклонений, то поводов для беспокойства нет. В некоторых случаях врач рекомендует маме ограничить потребление пищи с высоким содержанием кальция и витамина D.
Важно! Нельзя самостоятельно ускорять или замедлять процесс зарастания темечка, увеличивать или снижать рекомендуемые врачом дозы витамина D, применять ноотропные препараты без назначения специалиста.
Позднее закрытие темечка
Медленное заживление родничка – один из наиболее частых признаков рахита, без своевременного лечения болезнь быстро прогрессирует. Первые симптомы – беспокойство, нарушение сна, повышенная потливость, постепенно меняется форма головы.
Первые симптомы – беспокойство, нарушение сна, повышенная потливость, постепенно меняется форма головы.
Последствия рахита – искривление нижних конечностей и позвоночника, неправильное развитие зубов, появляются утолщения на концах рёбер, вдавливается грудь, что мешает полноценному дыханию, на фоне деформирования тазовых костей у девочек возникают проблемы с вынашиванием плода в будущем.
Гидроцефалия – ещё одна распространённая причина позднего зарастания темечка. Впоследствии у таких детей могут возникать проблемы с речевым развитием, им сложно проявлять положительные эмоции, развивается заторможенность.
Если позднее зарастание темечка вызвано генетическими патологиями костной ткани, то наблюдается отставание в росте, постепенно развивается карликовость.
К году родничок полностью закрывается у каждого четвертого младенца, а в 2 года – у 95% детей. У мальчиков темечко затягивается несколько раньше, нежели у девочек.
Нестандартные размеры и внешний вид темечка у детей не могут быть единственными проявлениями серьёзных патологий. Хорошие педиатры всегда учитывают множество параметров при оценке развития и самочувствия грудничка. Задача родителей – внимательно следить за состоянием родничка, при малейших отклонениях обращаться за консультацией к специалисту.
Хорошие педиатры всегда учитывают множество параметров при оценке развития и самочувствия грудничка. Задача родителей – внимательно следить за состоянием родничка, при малейших отклонениях обращаться за консультацией к специалисту.
Плагиоцефалия – это деформация головы, которая возникает внутриутробно или в первые месяцы жизни, характеризуется асимметрией либо искривленной косой формой черепа. С одной стороны череп выдается вперед, с другой – назад. Патология развивается вследствие сдавления головы или преждевременного окостенения швов. Часто сопровождается вторичными лицевыми деформациями. Диагностируется на основании данных внешнего осмотра, результатов рентгенографии, компьютерной томографии. В зависимости от причины развития плагиоцефалии требуются консервативные мероприятия или хирургическое вмешательство.
МКБ-10
Общие сведения
Плагиоцефалия – собирательный термин, включающий ассиметричные деформации головы различной этиологии. Достаточно широко распространена. По разным данным, обнаруживается у 1-5% детей младше 1 года. Патология, которая формируется на фоне сдавления, как правило, не влечет за собой негативных последствий, за исключением косметического дефекта, лечится консервативно. При образовании краниосиностозов возможно повышение внутричерепного давления, другие негативные последствия, требуются операции.
По разным данным, обнаруживается у 1-5% детей младше 1 года. Патология, которая формируется на фоне сдавления, как правило, не влечет за собой негативных последствий, за исключением косметического дефекта, лечится консервативно. При образовании краниосиностозов возможно повышение внутричерепного давления, другие негативные последствия, требуются операции.
Причины плагиоцефалии
Голова ребенка может деформироваться в результате сдавления, которое происходит внутриутробно либо в раннем возрасте. Причинами сдавления после рождения являются кривошея, длительное пребывание в одном положении. У младенцев с кривошеей частота патологии достигает 30%. В остальных случаях распространенность в значительной степени определяется врачебными рекомендациями.
Так, в 90 годы прошлого века родителям стали советовать укладывать детей на спину, чтобы избежать развития синдрома внезапной детской смерти, малыши стали чаще лежать в этом положении не только во сне, но и во время бодрствования. В результате позиционная плагиоцефалия в тот период начала выявляться у каждого четвертого или пятого ребенка. Вероятность формирования данной разновидности деформации в каждом конкретном случае определяется активностью малыша, регулярностью изменения положения его тела родителями.
В результате позиционная плагиоцефалия в тот период начала выявляться у каждого четвертого или пятого ребенка. Вероятность формирования данной разновидности деформации в каждом конкретном случае определяется активностью малыша, регулярностью изменения положения его тела родителями.
Раннее заращение швов между костями черепа (преждевременное образование синостозов) может быть спорадическим или передаваться по наследству. Семейные формы болезни составляют 8,4-9,5% от общего числа случаев синостоза. У пациентов обнаруживаются мутации генов TWIST, FGFR3 и FGFR2. Количество сращений варьируется. Девочки страдают чаще мальчиков. Более чем в 60% случаев синостоз выявляется справа.
Классификация
С учетом этиофакторов различают три варианта плагиоцефалии:
- Синостозная. Может протекать с заращением венечного, лямбдовидного, лобно-клиновидного, лобно-решетчатого шва.
- Компенсаторная. Лямбдовидный шов зарастает на одной стороне, лобная кость компенсаторно растет и выбухает с другой.

- Деформационная. Синостозы отсутствуют, деформация обусловлена позиционным сдавлением головы.
При вовлечении венечного шва формируется лобная плагиоцефалия, при поражении лямбдовидного – затылочная. Наиболее распространенным вариантом является сращение венечного шва, патология выявляется у 0,04-0,1% младенцев. Реже всего встречается синостоз лямбдовидного шва, частота составляет 1 случай на 150 тысяч детей.
Симптомы
Тяжесть плагиоцефалии существенно варьируется, у одних детей изменения едва заметны, у других бросаются в глаза из-за резкой асимметрии мозговой части черепа, выраженного смещения лицевых структур. Задняя часть головы справа или слева уплощена, передняя с другой стороны компенсаторно выдается кпереди. У ряда пациентов оси черепа смещаются на 20 и более градусов. Внешний вид больного в некоторой степени определяется характером патологии, что позволяет заподозрить определенный вид плагиоцефалии по результатам физикального обследования.
Синостозная лобная плагиоцефалия
Лоб со стороны синостоза сглажен, противоположная лобно-теменная зона выбухает. Из-за сопутствующего преждевременного закрытия других швов деформируется основание черепа. В результате форма клиновидной кости изменяется, сама кость смещается, что обуславливает характерные лицевые дефекты. Глазница с больной стороны укорачивается, западает и сдвигается кверху. Развивается экзофтальм.
На фоне вторичных нарушений прикрепления глазодвигательных мышц возникают проблемы со зрением. Ухо, нос, скуловые кости и челюсти также перемещаются. Основание носа и скула на стороне синостоза выстоят, ушная раковина поднимается кверху и располагается несколько кпереди. Подбородок и кончик носа смещаются в противоположную сторону.
Компенсаторная плагиоцефалия
Во время осмотра черепа во фронтальной плоскости обнаруживается выбухание темени со здоровой стороны, затылочной части и сосцевидного отростка – с больной. В результате голова при взгляде сверху выглядит трапециевидной. В отличие от других разновидностей плагиоцефалии, лицо не изменено.
В отличие от других разновидностей плагиоцефалии, лицо не изменено.
Деформационная плагиоцефалия
Лоб выстоит справа, затылок – слева или наоборот. Из-за отсутствия сращений череп остается достаточно эластичным, поэтому его укорочение отсутствует. Наблюдается смещение всех структур по оси. Корень носа отклонен к выбуханию лба, глазная щель на этой стороне уменьшена, ухо сдвинуто кзади и книзу. Подбородок «уравновешивает» вышележащие структуры, смещаясь к сглаженной части лба.
У больных без кривошеи превалирует уплощение одной половины черепа. При наличии кривошеи асимметрия приобретает более выраженный двухсторонний характер. Вдавленность правой затылочной и левой лобной части говорят о левосторонней плагиоцефалии, сдавление левой затылочной и правой лобной зоны – о правосторонней. Отмечается смещение длинной оси черепа в сторону от центральной линии. Сверху голова выглядит, как скошенный параллелограмм.
Осложнения
По данным большинства исследований, патология чаще протекает благоприятно и не вызывает никаких последствий, кроме косметических дефектов. В отдельных источниках сообщается, что у некоторых пациентов с деформационной плагиоцефалией возникали незначительные затруднения при обучении в младших классах. Вместе с тем, существуют работы, в которых указывается на негативное влияние синостозного типа болезни на развитие детей в старшем возрасте.
В отдельных источниках сообщается, что у некоторых пациентов с деформационной плагиоцефалией возникали незначительные затруднения при обучении в младших классах. Вместе с тем, существуют работы, в которых указывается на негативное влияние синостозного типа болезни на развитие детей в старшем возрасте.
У четверти больных были выявлены сложности при формировании речи и трудности в обучении. Почти у половины наблюдались функциональные проблемы различной степени выраженности. Многие авторы сообщают о риске возникновения внутричерепной гипертензии и неврологических нарушений.
Диагностика
Первичная диагностика врожденной плагиоцефалии осуществляется неонатологом, приобретенной – врачом-педиатром. Для дальнейшего обследования пациентов направляют к нейрохирургу. Особенности патологии определяют с учетом данных осмотра и результатов аппаратных исследований. Детям назначают рентгенографию и компьютерную томографию. На рентгенограммах выявляют нарушения костной структуры, окостенение швов. По данным КТ черепа у ребенка составляют детальное представление о форме и тяжести изменений. По результатам обследования определяют тактику лечения и необходимость оперативного вмешательства.
По данным КТ черепа у ребенка составляют детальное представление о форме и тяжести изменений. По результатам обследования определяют тактику лечения и необходимость оперативного вмешательства.
Лечение
Терапия позиционной плагиоцефалии
Хирургические вмешательства не требуются, коррекция осуществляется с использованием консервативных методов. Основную роль играют профилактические мероприятия, позволяющие предупредить формирование и усугубление перекоса. Родителям советуют регулярно переворачивать ребенка на живот за исключением времени сна. Многие младенцы с плагиоцефалией не любят данное положение тела, поэтому для предупреждения плача и попыток переворота внимание малыша советуют отвлекать общением и яркими игрушками.
Еще одной мерой, позволяющей предотвратить развитие и прогрессирование деформационной разновидности болезни, является поочередное укладывание то на один, то на другой бок. Поскольку дети не любят лежать лицом к стене, при сопротивлении и переворотах стоит поворачивать кроватку либо занимать внимание ребенка яркими предметами. При ранней диагностике перечисленных мероприятий достаточно, чтобы обеспечить восстановление нормальной формы головы в период активного роста черепа.
При ранней диагностике перечисленных мероприятий достаточно, чтобы обеспечить восстановление нормальной формы головы в период активного роста черепа.
При неэффективности метода применяют корригирующий пластиковый шлем, который изготавливают индивидуально с учетом параметров головы пациента. Данное приспособление представляет собой полузакрытую конструкцию, которая уравнивает давление на различные части черепа и стимулирует его рост в нужном направлении. Ранее для этой цели использовали гипсовые повязки, но в настоящее время их накладывают редко из-за более высокого уровня дискомфорта для ребенка и сложностей в уходе для родителей.
Наибольшая результативность отмечается при проведении лечения в период от полугода до полутора лет – в это время мозг достаточно, но не слишком быстро растет, диаметр головы каждый месяц увеличивается примерно на полсантиметра, что позволяет скорректировать возникшее нарушение. После 1,5 лет методика малоэффективна, поскольку рост головы существенно замедляется. До 6 месяцев данный способ применять не рекомендуется, так как мозг растет очень быстро, ношение шлема может стать причиной задержки развития церебральных структур.
До 6 месяцев данный способ применять не рекомендуется, так как мозг растет очень быстро, ношение шлема может стать причиной задержки развития церебральных структур.
Лечение других форм плагиоцефалии
При незначительной выраженности компенсаторного типа заболевания коррекция не требуется. При взрослении волосы ребенка полностью скрывают косметический дефект. В тяжелых случаях показано объемное вмешательство – тотальная реконструкция черепа.
Из-за значительных эстетических дефектов (в том числе – лицевой части черепа), функциональных нарушений и угрозы развития осложнений синостозная плагиоцефалия рассматривается, как показание к оперативному лечению. Оптимальные сроки коррекции окончательно не определены. Одни специалисты считают, что наилучшим периодом для применения хирургических методик являются первые три месяца жизни. Другие указывают на отсутствие значимых различий между отдаленными результатами у пациентов шести месяцев и полутора лет.
Достижение удовлетворительного результата возможно в возрасте до 3 лет, но эффективность метода снижается по мере взросления. В ходе операции осуществляют реконструкцию лобных и верхнеорбитальных отделов черепа. Формируют костные лоскуты, перемещают верхний край глазницы. При необходимости под западающие части подкладывают рассасывающиеся пластины или костные вставки. Кости фиксируют минивинтами и минипластинами.
В ходе операции осуществляют реконструкцию лобных и верхнеорбитальных отделов черепа. Формируют костные лоскуты, перемещают верхний край глазницы. При необходимости под западающие части подкладывают рассасывающиеся пластины или костные вставки. Кости фиксируют минивинтами и минипластинами.
В послеоперационном периоде назначают анальгетики, проводят антибиотикотерапию. При необходимости для окончательного устранения деформации дополнительно используют пластиковые шлемы. Нерассасывающиеся конструкции в последующем удаляют. Осуществляют наблюдение для оценки особенностей развития и неврологического статуса ребенка, своевременного выявления рецидивов.
Прогноз
При адекватном консервативном лечении прогноз благоприятный. Форма черепа успешно корректируется, косметический дефект исчезает или становится минимально выраженным. Отдаленные результаты хирургических вмешательств в большинстве случаев хорошие. Лицевые деформации самопроизвольно устраняются после исправления перекоса головы. Смещение глазницы полностью исчезает или значительно уменьшается у 81% пациентов. Вероятность неудовлетворительного исхода операции с необходимостью повторной коррекции возрастает у больных с генетическими нарушениями.
Смещение глазницы полностью исчезает или значительно уменьшается у 81% пациентов. Вероятность неудовлетворительного исхода операции с необходимостью повторной коррекции возрастает у больных с генетическими нарушениями.
Профилактика
Профилактика наследственной плагиоцефалии и искривлений в результате внутриутробного сдавления не разработана. Для предупреждения позиционных нарушений необходимо регулярно менять положение ребенка, следить, чтобы он достаточно лежал на животе и на обоих боках. При выявлении первых признаков болезни необходимо обратиться к врачу для своевременного устранения патологии.
1. Хирургическое лечение несиндромальных краниосиностозов у детей. Клинические рекомендации/ Ассоциация нейрохирургов России – 2015.
2. Семиотика детских болезней. Симптомы и синдромы поражения органов и систем. Учебно-методическое пособие/ Твардовский В.И. и др. – 2017.
Соотношение размеров частей черепа новорожденного с длиной и массой его тела иное, чем у взрослого. Череп ребенка значительно больше, а кости черепа разобщены. Пространства между костями заполнены прослойками соединительной ткани или неокостеневшего хряща. Мозговой череп по размеру существенно преобладает над лицевым. Если у взрослого соотношение объема лицевого черепа к мозговому составляет примерно 1 : 2, то у новорожденного это соотношение 1 : 8.
Череп ребенка значительно больше, а кости черепа разобщены. Пространства между костями заполнены прослойками соединительной ткани или неокостеневшего хряща. Мозговой череп по размеру существенно преобладает над лицевым. Если у взрослого соотношение объема лицевого черепа к мозговому составляет примерно 1 : 2, то у новорожденного это соотношение 1 : 8.
Главной отличительной особенностью черепа новорожденного является наличие родничков. Роднички — это неокостеневшие участки перепончатого черепа (desmocranium), которые располагаются в местах формирования будущих швов.
На первых этапах развития плода крыша черепа представляет собой перепончатое образование, покрывающее головной мозг. На 2—3-м месяце, минуя стадию хряща, формируются костные ядра, которые впоследствии сливаются друг с другом и образуют костные пластинки, то есть костную основу костей крыши черепа. К моменту рождения между сформировавшимися костями сохраняются участки узких полос и более широких пространств — родничков. Именно благодаря этим участкам перепончатого черепа, способным западать и выпячиваться, происходит существенное смещение самих костей черепа, что обеспечивает возможность прохождения головы плода по узким местам родовых путей.
Именно благодаря этим участкам перепончатого черепа, способным западать и выпячиваться, происходит существенное смещение самих костей черепа, что обеспечивает возможность прохождения головы плода по узким местам родовых путей.
Передний, или большой, родничок (fonticulus anterior) (рис. 89А, 89Б) имеет форму ромба и располагается в месте соединения лобной и теменных костей. Полностью он окостеневает к 2 годам. Задний, или малый, родничок (fonticulus posterior) (рис. 89А, 89Б) находится между затылочной и теменными костями. Он окостеневает уже на 2—3-й месяц после рождения. Клиновидный родничок (fonticulus sphenoidalis) (рис. 89А, 89Б) парный, располагается в переднем отделе боковых поверхностей черепа, между лобной, теменной, клиновидной и височной костями. Он окостеневает практически сразу после рождения. Сосцевидный родничок (fonticulus mastoideus) (рис. 89А, 89Б) парный, располагается кзади от клиновидного, в месте соединения затылочной, теменной и височной костей. Окостеневает в одно время с клиновидным.
Рис. 89. Череп новорожденного
А — вид сбоку:
1 — большой родничок; 2 — малый родничок;
3 — клиновидный родничок; 4 — сосцевидный родничок
Рис. 89. Череп новорожденного
Б — вид сверху:
1 — большой родничок; 2 — малый родничок;
3 — клиновидный родничок; 4 — сосцевидный родничок
Соотношение размеров частей черепа новорожденного с длиной и массой его тела иное, чем у взрослого. Череп ребенка значительно больше, а кости черепа разобщены. Пространства между костями заполнены прослойками соединительной ткани или неокостеневшего хряща. Мозговой череп по размеру существенно преобладает над лицевым. Если у взрослого соотношение объема лицевого черепа к мозговому составляет примерно 1 : 2, то у новорожденного это соотношение 1 : 8.
Главной отличительной особенностью черепа новорожденного является наличие родничков. Роднички — это неокостеневшие участки перепончатого черепа (desmocranium), которые располагаются в местах формирования будущих швов.
На первых этапах развития плода крыша черепа представляет собой перепончатое образование, покрывающее головной мозг. На 2—3-м месяце, минуя стадию хряща, формируются костные ядра, которые впоследствии сливаются друг с другом и образуют костные пластинки, то есть костную основу костей крыши черепа. К моменту рождения между сформировавшимися костями сохраняются участки узких полос и более широких пространств — родничков. Именно благодаря этим участкам перепончатого черепа, способным западать и выпячиваться, происходит существенное смещение самих костей черепа, что обеспечивает возможность прохождения головы плода по узким местам родовых путей.
Передний, или большой, родничок (fonticulus anterior) (рис. 89) имеет форму ромба и располагается в месте соединения лобной и теменных костей. Полностью он окостеневает к 2 годам. Задний, или малый, родничок (fonticulus posterior) (рис. 89) находится между затылочной и теменными костями. Он окостеневает уже на 2—3-й месяц после рождения. Клиновидный родничок (fonticulus sphenoidalis) (рис. 89) парный, располагается в переднем отделе боковых поверхностей черепа, между лобной, теменной, клиновидной и височной костями. Он окостеневает практически сразу после рождения. Сосцевидный родничок (fonticulus mastoideus) (рис. 89) парный, располагается кзади от клиновидного, в месте соединения затылочной, теменной и височной костей. Окостеневает в одно время с клиновидным.
Клиновидный родничок (fonticulus sphenoidalis) (рис. 89) парный, располагается в переднем отделе боковых поверхностей черепа, между лобной, теменной, клиновидной и височной костями. Он окостеневает практически сразу после рождения. Сосцевидный родничок (fonticulus mastoideus) (рис. 89) парный, располагается кзади от клиновидного, в месте соединения затылочной, теменной и височной костей. Окостеневает в одно время с клиновидным.
Атлас анатомии человека . Академик.ру . 2011 .
Полезное
Смотреть что такое «Особенности строения черепа новорожденного» в других словарях:
Скелет головы — Скелет головы, то есть череп (cranium) (рис. 59А, 59Б), состоит из мозгового и лицевого черепа. Мозговой череп имеет яйцевидную форму и образован затылочной, лобной, клиновидной, решетчатой, парой височных и парой теменных костей. Лицевой череп… … Атлас анатомии человека
ЛИХТЕНБЕРГ — Александр (AlexanderLich tenberg, родился в 1880 году), выдающийся современный нем. уролог. Был ассистентом у Черни и Нарата (Narath). В 1924 году получил в заведывание урологическое отделение в католической б це св. Гедвиги в Берлине, к рое в… … Большая медицинская энциклопедия
уролог. Был ассистентом у Черни и Нарата (Narath). В 1924 году получил в заведывание урологическое отделение в католической б це св. Гедвиги в Берлине, к рое в… … Большая медицинская энциклопедия
Медицина — I Медицина Медицина система научных знаний и практической деятельности, целями которой являются укрепление и сохранение здоровья, продление жизни людей, предупреждение и лечение болезней человека. Для выполнения этих задач М. изучает строение и… … Медицинская энциклопедия
Обследование больного — I Обследование больного Обследование больного комплекс исследований, направленных на выявление индивидуальных особенностей больного, установление диагноза болезни, обоснование рационального лечения, определение прогноза. Объем исследований при О … Медицинская энциклопедия
КОЖА — (integumentum commune), сложный орган, составляющий наружный слой всего тела и выполняющий ряд функций, а именно: защиту организма от вредных внешних влияний, участие в теплорегуля ции и обмене веществ, восприятие идущих извне раздражений. … … Большая медицинская энциклопедия
… … Большая медицинская энциклопедия
КРОВЕНОСНЫЕ СОСУДЫ — КРОВЕНОСНЫЕ СОСУДЫ. Содержание: I. Эмбриология. 389 П. Общий анатомический очерк . 397 Артериальная система. 397 Венозная система. . 406 Таблица артерий . 411 Таблица вен. … … Большая медицинская энциклопедия
Методические подходы и методы исследования в анатомии человека — Иногда приходится слышать о том, что в анатомии уже ничего не осталось для изучения, исследования, якобы все темы исчерпаны, все, что можно было изучать, уже изучено, все вопросы решены. Как будто бы все, что касается строения тела человека,… … Словарь терминов и понятий по анатомии человека
СКЕЛЕТ — (от греч. skeletos высушенный) животных представляет собой систему сравнительно плотных образований, составляющих более или менее прочный остов животного или его частей. С одной стороны, скелетные образования защищают более нежные ткани и органы… … Большая медицинская энциклопедия
ГОЛОВНОЙ МОЗГ — ГОЛОВНОЙ МОЗГ. Содержание: Методы изучения головного мозга . . . 485 Филогенетическое и онтогенетическое развитие головного мозга. 489 Bee головного мозга. 502 Анатомия головного мозга Макроскопическое и… … Большая медицинская энциклопедия
Содержание: Методы изучения головного мозга . . . 485 Филогенетическое и онтогенетическое развитие головного мозга. 489 Bee головного мозга. 502 Анатомия головного мозга Макроскопическое и… … Большая медицинская энциклопедия
Семейство полорогие — (Bovidae)** * * Семейство полорогих, или бычьих самая обширная и разнообразная группа парнокопытных, включает 45 50 современных родов и около 130 видов. Полорогие животные составляют естественную, ясно очерченную группу. Как ни… … Жизнь животных
Родничок – это небольшой участок, располагающийся между костями черепа, который еще не успел окостенеть. Роднички являются элементами «перепончатого» скелета.
Передний (большой или лобный, «мягкое темя») родничок соединяет сагиттальный, лобный и венечный шов. Форма – ромбовидная, от самого родничка отходят четыре шва: лобный, сагиттальный и два венечных.
Задний (малый или затылочный) – имеет небольшое углубление, это место схождения сагиттального и ламбдовидного швов. Форма этого родничка – треугольная, от него отходят три шва: сагиттальный и два ламбдовидных.
Форма этого родничка – треугольная, от него отходят три шва: сагиттальный и два ламбдовидных.
Есть и другие роднички (парный сосцевидный и парный клиновидный), но именно первые два имеют важное практическое значение, поэтому им уделяется всегда особое внимание.
Пульсация родничков – абсолютно нормальное явление. Несмотря на то что на месте родничка еще отсутствует окостенение, соединительная ткань имеет достаточную прочность, чтобы защищать малыша от возможных травм.
Видео
Если у ребенка маленький родничок
В том случае, если передний родничок зарастает раньше трех месяцев, то тогда можно диагностировать быстрое закрытие родничка. Но следует знать, что для правильной оценки развития родничка у малыша, нужно учесть размеры мягкого участка по отношению к окружности головки младенца. Если родничок уменьшается ранее трех месяцев, но его размеры соответствуют окружности головы, то такое закрытие родничка до трех месяцев может считаться нормой.
Быстрое закрытие родничка может говорить о таких проблемах, как:
Краниосиностоз – редкая патология костной системы, которая характеризуется ранним закрытием швов черепа, малой окружностью черепа, повышением внутричерепного давления, нарушениями слуха, косоглазием и нарушением роста остальных частей скелета. Заболевание может быть как врожденным, так и приобретенным – возникшим на фоне рахита, повышенной функции щитовидной или паращитовидных желез. Диагноз этого заболевания устанавливается в медицинском учреждении после тщательной диагностики.
Аномалии развития головного мозга – это явление встречается очень редко. Диагностика данного заболевания проводится нейропедиатрами. Лечение зависит от типа и тяжести аномалии.
Значение родничков для правильного развития детей
Название «родничок» обусловлено ощущением пульсации фиброзной мембраны, соединяющей плоские кости черепной коробки. Впоследствии места соединения костей зарастают, однако наличие неокостеневших швов при рождении ребенка выполняет сразу несколько очень важных функций:
- роднички облегчают роды как для мамы, так и для плода.
 Голова у новорожденных — самая большая по объему часть тела. В процессе прохождения родовых каналов кости черепной коробки сдвигаются. По этой причине новорожденные отличаются несколько вытянутой формой черепа. Благодаря эластичности фиброзной мембраны через несколько дней после появления на свет головы малышей приобретают обычную форму без ущерба мозговым тканям;
Голова у новорожденных — самая большая по объему часть тела. В процессе прохождения родовых каналов кости черепной коробки сдвигаются. По этой причине новорожденные отличаются несколько вытянутой формой черепа. Благодаря эластичности фиброзной мембраны через несколько дней после появления на свет головы малышей приобретают обычную форму без ущерба мозговым тканям; - первый год после рождения характеризуется интенсивным ростом мозга и развитием детей. Наличие родничков помогает черепным костям соответствовать объему мозговых тканей, не сдавливая их при увеличении;
- так как голова у малышей не только самая объемная, но и самая тяжелая часть тела, она наиболее часто подвергается опасности при падениях. Эластичные ткани родничка помогают костям черепа смещаться, играя роль амортизатора при падениях и ушибах, что снижает вероятность сотрясения мозга;
- терморегуляция у грудничков после рождения находится в самом начале адаптационного периода. Находившийся в водной среде с одинаковой температурой на протяжении 9 месяцев внутриутробного развития, малыш привыкает и учится поддерживать температуру тела самостоятельно в течение нескольких лет.
 При повышении температуры во время болезней родничок играет роль естественного регулятора, способствуя охлаждению организма и снижая вероятность проявления фебрильных судорог и отеков.
При повышении температуры во время болезней родничок играет роль естественного регулятора, способствуя охлаждению организма и снижая вероятность проявления фебрильных судорог и отеков.
Также наличие родничка имеет одно, не предусмотренное природой, но важное в диагностике преимущество. Неокостеневшие ткани черепа дают возможность проводить исследования методом УЗИ и нейросонографии, позволяя на ранних стадиях выявить отклонения в формировании мозга, патологии и некоторые заболевания.
Когда зарастает родничок?
Поскольку каждый ребенок развивается индивидуально, то у всех детей эти параметры разные, можно лишь привести обобщенные данные.
Всего у новорожденных детей 6 родничков:
- передний (самый большой)
- задний (второй по величине)
- два сосцевидных
- два клиновидных.
У большинства детей, рожденных в срок, замеряют только первые два родничка – остальные четыре либо закрываются очень быстро после рождения, либо настолько малы, что их очень трудно заметить. И оба варианта являются нормой.
И оба варианта являются нормой.
Задний или малый родничок может затянуться вскоре после рождения или к трем месяцам.
Что касается переднего родничка, то тут тоже нет четких временных границ. Как правило, время зарастания большого родничка – между 10 и 14 месяцами, но иногда он может окостенеть к 3м месяцам, или оставаться открытым, например, в 18 месяцев, но до 2х лет родничок закрывается.
С «нормальными размерами» и «сроками закрытия» большого родничка связано большое количество заблуждений, которые часто пугают неопытных родителей. Вот некоторые из них:
- При рождении размеры большого родничка у всех детей одинаковы. На самом деле, нормальные размеры большого родничка сильно варьируют. Пределами нормы большого родничка у новорожденных детей считаются 0,6 и 3,6 см. (средний размер 2,1 см).
- После рождения размеры родничка должны только уменьшаться, а увеличение родничка является признаком болезни.
 На самом деле, из-за быстрого развития головного мозга размеры большого родничка несколько увеличиваются в течение первых месяцев жизни ребенка.
На самом деле, из-за быстрого развития головного мозга размеры большого родничка несколько увеличиваются в течение первых месяцев жизни ребенка. - Существует определенный срок, когда большой родничок должен закрыться. На самом деле, сроки закрытия большого родничка также индивидуальны, как и другие параметры развития ребенка (начало ходьбы, прорезывание зубов, начало связной речи).
- Наблюдения за здоровыми детьми показали, что в 1% случаев большой родничок закрывается в три месяца, в год большой родничок закрыт примерно у 40% детей, а в два года у более чем 95% детей. Обычно у мальчиков большой родничок закрывается несколько быстрее, чем у девочек.
- Чем меньше родничок при рождении, тем быстрее он закроется. На самом деле, между начальными размерами родничка и близостью момента его закрытия нет никакой прямо пропорциональной связи.
- Полное закрытие родника означат полную остановку роста черепа, и проводит к повышению внутричерепного давления. Как уже было сказано выше, кости черепа растут главным образом за счет увеличения их центральной части и расширения краев в области швов.
 За исключением метопического шва (шов посередине лба) который закрывается примерно в двухлетнем возрасте, все остальные швы остаются открытыми в течение последующих 18-20 лет, что делает возможным рост черепа до размеров характерных для взрослого человека.
За исключением метопического шва (шов посередине лба) который закрывается примерно в двухлетнем возрасте, все остальные швы остаются открытыми в течение последующих 18-20 лет, что делает возможным рост черепа до размеров характерных для взрослого человека. - Скорость закрытия родничка зависит от поступления в организм ребенка кальция и витамина D. Кальций и витамин D могут повлиять на скорость закрытия родничка только при их недостатке (в этом случае родничок закрывается медленнее). Очень часто родители и наблюдающие их детей участковые врачи бывают обеспокоены «быстрым закрытием» родничка, в связи с чем они отменяют профилактику рахита витамином D и переводят ребенка на диету с низким содержанием кальция. Если учесть, что нормальные сроки закрытия родничка варьируют от 3 до 24 и более месяцев, то ни о каком «быстром» закрытии родничка в большинстве случаев, не может быть и речи. При этом реальной угрозой для здоровья ребенка является не закрытие родничка, а прекращение профилактического использования витамина D.

Зачем нужны роднички?
Роднички, будучи податливыми участками, выполняют крайне важную функцию: они позволяют костям черепа заходить друг на друга в процессе родов (это называется «конфигурацией головки»), что значительно облегчает прохождение головки по узким родовым путям. После родов сохраняющийся открытым большой родничок выполняет функцию амортизации при случайных ударах малыша головой. И наконец, родничок активно участвует в теплорегуляции в целом и тепловом обмене головного мозга — в частности. При повышении температуры выше нормальной через большой родничок происходит дополнительное естественное охлаждение головного мозга и мозговых оболочек. Из-за несовершенства механизмов терморегуляции младенческий организм, по сравнению с организмом взрослых, намного легче перегревается, да и головной мозг грудничков гораздо более чувствителен к разного рода негативным влияниям. Именно поэтому дополнительная роль родничка в теплообмене столь важна.
Начто обратит внимание врач?
При осмотре врач обязательно оценит и области родничков. При этом перед ним будут стоять следующие вопросы:
При этом перед ним будут стоять следующие вопросы:
Окружность головы мальчиков
| Возраст | Показатель (окружность головы мальчика), см | ||||||
|---|---|---|---|---|---|---|---|
| очень низкий | низкий | ниже среднего | средний | выше среднего | высокий | очень высокий | |
| 0 мес | <32,5 | 32,5-33,2 | 33,2-34,0 | 34,0-35,5 | 35,5-36,5 | 36,5-37,7 | >37,7 |
| 1 мес | <34,8 | 34,8-35,3 | 35,3-36,0 | 36,0-37,9 | 37,9-39,0 | 39,0-39,8 | >39,8 |
| 2 мес | <36,9 | 36,9-37,3 | 37,3-38,0 | 38,0-40,3 | 40,3-40,9 | 40,9-41,8 | >41,8 |
| 3 мес | <38,4 | 38,4-38,8 | 38,8-39,5 | 39,5-41,6 | 41,6-42,5 | 42,5-43,3 | >43,3 |
| 4 мес | <39,6 | 39,6-40,2 | 40,2-40,8 | 40,8-42,9 | 42,9-43,8 | 43,8-44,5 | >44,5 |
| 5 мес | <40,6 | 40,6-41,2 | 41,2-42,0 | 42,0-44,0 | 44,0-45,0 | 45,0-45,9 | >45,9 |
| 6 мес | <41,5 | 41,5-42,0 | 42,0-42,7 | 42,7-45,3 | 45,3-46,0 | 46,0-46,7 | >46,7 |
| 7 мес | <42,2 | 42,2-42,8 | 42,8-43,7 | 43,7-46,1 | 46,1-47,0 | 47,0-47,7 | >47,7 |
| 8 мес | <42,8 | 42,8-43,6 | 43,6-44,2 | 44,2-46,8 | 46,8-47,7 | 47,7-48,4 | >48,4 |
| 9 мес | <43,5 | 43,5-44,0 | 44,0-44,8 | 44,8-47,4 | 47,4-48,3 | 48,3-49,0 | >49,0 |
| 10 мес | <44,0 | 44,0-44,6 | 44,6-45,4 | 45,4-48,0 | 48,0-48,8 | 48,8-49,6 | >49,6 |
| 11 мес | <44,3 | 44,3-45,0 | 45,0-45,9 | 45,9-48,6 | 48,6-49,3 | 49,3-50,0 | >50,0 |
| 1 год | <44,6 | 44,6-45,3 | 45,3-46,2 | 46,2-49,1 | 49,1-49,8 | 49,8-50,7 | >50,7 |
| 15 мес | <45,3 | 45,3-46,0 | 46,0-46,7 | 46,7-49,5 | 49,5-50,3 | 50,3-51,3 | >51,3 |
| 18 мес | <46,0 | 46,0-46,6 | 46,6-47,3 | 47,3-49,9 | 49,9-50,7 | 50,7-51,6 | >51,6 |
| 21 мес | <46,5 | 46,5-47,2 | 47,2-47,7 | 47,7-50,3 | 50,3-51,0 | 51,0-52,0 | >52,0 |
| 2 года | <47,0 | 47,0-47,6 | 47,6-48,1 | 48,1-50,5 | 50,5-51,3 | 51,3-52,3 | >52,3 |
| 27 мес | <47,3 | 47,3-47,9 | 47,9-48,5 | 48,5-50,8 | 50,8-51,7 | 51,7-52,7 | >52,7 |
| 30 мес | <47,5 | 47,5-48,2 | 48,2-48,8 | 48,8-51,1 | 51,1-52,0 | 52,0-53,0 | >53,0 |
| 33 мес | <47,8 | 47,8-48,4 | 48,4-49,2 | 49,2-51,3 | 51,3-52,3 | 52,3-53,3 | >53,3 |
| 3 года | <48,0 | 48,0-48,6 | 48,6-49,5 | 49,5-51,5 | 51,5-52,6 | 52,6-53,5 | >53,5 |
| 3,5 года | <48,6 | 48,6-49,2 | 49,2-49,9 | 49,9-52,0 | 52,0-53,0 | 53,0-54,0 | >54,0 |
| 4 года | <49,0 | 49,0-49,6 | 49,6-50,2 | 50,2-52,4 | 52,4-53,4 | 53,4-54,3 | >54,3 |
| 4,5 года | <49,3 | 49,3-49,8 | 49,8-50,4 | 50,4-52,7 | 52,7-53,8 | 53,8-54,6 | >54,6 |
| 5 лет | <49,6 | 49,6-50,1 | 50,1-50,7 | 50,7-53,1 | 53,1-54,2 | 54,2-55,0 | >55,0 |
| 5,5 лет | <49,8 | 49,8-50,4 | 50,4-51,0 | 51,0-53,5 | 53,5-54,5 | 54,5-55,5 | >55,5 |
| 6 лет | <50,0 | 50,0-50,6 | 50,6-51,2 | 51,2-54,0 | 54,0-54,8 | 54,8-55,7 | >55,7 |
| 6,5 лет | <50,2 | 50,2-50,8 | 50,8-51,4 | 51,4-54,3 | 54,3-55,0 | 55,0-55,8 | >55,8 |
| 7 лет | <50,4 | 50,4-51,0 | 51,0-51,6 | 51,6-54,5 | 54,5-55,3 | 55,3-56,0 | >56,0 |
| 8 лет | <50,5 | 50,5-51,4 | 51,4-52,0 | 52,0-55,0 | 55,0-55,8 | 55,8-56,6 | >56,6 |
| 9 лет | <50,8 | 50,8-51,7 | 51,7-52,5 | 52,5-55,5 | 55,5-56,3 | 56,3-57,2 | >57,2 |
| 10 лет | <51,2 | 51,2-52,0 | 52,0-52,8 | 52,8-56,0 | 56,0-56,7 | 56,7-57,7 | >57,7 |
| 11 лет | <51,5 | 51,5-52,3 | 52,3-53,2 | 53,2-56,3 | 56,3-57,2 | 57,2-58,2 | >58,2 |
| 12 лет | <51,7 | 51,7-52,6 | 52,6-53,5 | 53,5-56,7 | 56,7-57,7 | 57,7-58,8 | >58,8 |
| 13 лет | <51,9 | 51,9-52,8 | 52,8-53,7 | 53,7-57,3 | 57,3-58,1 | 58,1-59,2 | >59,2 |
| 14 лет | <52,1 | 52,1-53,0 | 53,0-54,0 | 54,0-57,5 | 57,5-58,5 | 58,5-59,6 | >59,6 |
| 15 лет | <52,3 | 52,3-53,2 | 53,2-54,3 | 54,3-57,8 | 57,8-58,8 | 58,8-60,0 | >60,0 |
| 16 лет | <52,4 | 52,4-53,4 | 53,4-54,4 | 54,4-57,9 | 57,9-59,0 | 59,0-60,1 | >60,1 |
| 17 лет | <52,5 | 52,5-53,5 | 53,5-54,6 | 54,6-58,0 | 58,0-59,1 | 59,1-60,2 | >60,2 |
Mальчишечьи проблемы — статьи от специалистов клиники «Мать и дитя»
Головка полового члена у мальчиков и у мужчин закрыта так называемой крайней плотью – это подвижный участок кожи, который состоит из двух листков: наружного (выглядит как кожа) и внутреннего (напоминает слизистую оболочку). У взрослого мужчины крайняя плоть легко смещается и открывает головку. Между головкой полового члена и внутренним листком крайней плоти есть пространство – полость крайней плоти, в которую выделяется секрет желез, находящихся под крайней плотью. Этот секрет называется смегмой, благодаря ей кожа легко смещается с головки пениса. Головка полового члена у мужчин очень чувствительная, и крайняя плоть нужна для того, чтобы прикрывать ее, а еще во время полового акта она скользит по головке, что усиливает у мужчины сексуальное возбуждение и уменьшает трение.
У взрослого мужчины крайняя плоть легко смещается и открывает головку. Между головкой полового члена и внутренним листком крайней плоти есть пространство – полость крайней плоти, в которую выделяется секрет желез, находящихся под крайней плотью. Этот секрет называется смегмой, благодаря ей кожа легко смещается с головки пениса. Головка полового члена у мужчин очень чувствительная, и крайняя плоть нужна для того, чтобы прикрывать ее, а еще во время полового акта она скользит по головке, что усиливает у мужчины сексуальное возбуждение и уменьшает трение.
как у мальчиков
У всех мальчиков с самого рождения крайняя плоть полностью закрывает головку полового члена, не давая ей показываться наружу, – это совершенно нормальное состояние и называется оно физиологический фимоз. Более того, изнутри крайняя плоть еще и приклеена к головке полового члена так называемыми синехиями (тонкими нежными спайками), которые тоже совершенно обычное явление у маленьких мальчиков.
Постепенное выведение головки с разделением синехий начинается где-то от 3 лет и чаще всего заканчивается в возрасте 7–9 лет. Но есть мальчики, у которых головка открывается только в пубертате – примерно в 12 лет. Так что единого возраста, в котором открывается головка, просто не существует, у каждого ребенка он свой.
Но есть мальчики, у которых головка открывается только в пубертате – примерно в 12 лет. Так что единого возраста, в котором открывается головка, просто не существует, у каждого ребенка он свой.
как было раньше
Еще 10–20 лет назад (а иногда и сейчас) врачи считали, что если головка полового члена у маленького мальчика не открывается, тем более если есть синехии – это не норма, а патология. Было мнение, что во время каждого мытья головку надо стараться немного приоткрывать, а скопившуюся смегму (секрет желез полового члена) удалять, иначе начнется воспаление крайней плоти. Поэтому, увидев на приеме совершенно здорового малыша, но с неоткрывшейся головкой, врачи предлагали ее открыть. Тем более они рекомендовали делать это, если были синехии или воспалительный процесс. Очень часто многие хирурги открывали головку полового члена, даже не предупредив об этом родителей – просто резко сместив крайнюю плоть во время планового осмотра малыша. Если у мальчика были синехии, то они, естественно, разрывались, ребенку было больно, он плакал. То же самое происходило, если врач разделял синехии планово: мальчики помнили эту манипуляцию очень долго и реагировали на нее крайне болезненно.
То же самое происходило, если врач разделял синехии планово: мальчики помнили эту манипуляцию очень долго и реагировали на нее крайне болезненно.
что делают сейчас
Сейчас современные и квалифицированные врачи знают, что физиологический фимоз – это норма и делать с ним ничего не нужно. Кроме того, со временем врачи увидели, что после разделения синехий и выведения головки раньше того, как все это произойдет самостоятельно, часто возникают повторные синехии, но это уже будут не тонкие нежные спайки, а грубые рубцовые сращения. Многим мальчикам приходилось разделять синехии не один раз, и в итоге все нередко заканчивалось обрезанием крайней плоти. Про психологические проблемы после таких манипуляций даже говорить нечего.
Поэтому, если ребенка ничего не беспокоит, то современные урологи настоятельно советуют не трогать крайнюю плоть.
как ухаживать
Родителям, которые стараются мыть своего ребенка как можно чаще и чище, врачи советуют не переусердствовать в этом. До того момента, когда крайняя плоть сможет отделяться, половой член мальчика надо всего лишь обмывать обычной водой и ничего более. Не надо даже слегка оттягивать крайнюю плоть, она откроется тогда, когда этому придет время. Если за крайней плотью будет скапливаться смегма (она похожа на белое творожистое вещество), не стоит беспокоиться и стараться всеми силами полностью вымыть ее. Смегма у мальчиков – это нормальное проявление работы желез, она легко смывается под струей воды и этого вполне достаточно.
До того момента, когда крайняя плоть сможет отделяться, половой член мальчика надо всего лишь обмывать обычной водой и ничего более. Не надо даже слегка оттягивать крайнюю плоть, она откроется тогда, когда этому придет время. Если за крайней плотью будет скапливаться смегма (она похожа на белое творожистое вещество), не стоит беспокоиться и стараться всеми силами полностью вымыть ее. Смегма у мальчиков – это нормальное проявление работы желез, она легко смывается под струей воды и этого вполне достаточно.
когда идти к врачу и к какому
Если физиологический фимоз – норма, то что тогда патология? Если мальчик вдруг начинается жаловаться на то, что ему больно или неприятно писать, если родители видят, что моча не выходит струей, что во время мочеиспускания кожа крайней плоти раздувается шариком, на половом члене появилось покраснение, отек или гнойные выделения – это повод сразу же идти к врачу. В идеале обратиться к урологу (это врачи, прицельно занимающиеся мочеполовыми органами), а если его нет, то к хирургу. Квалифицированный уролог всегда будет действовать исходя из интересов ребенка и не назначит ему ненужных травмирующих манипуляций. Сначала доктор всегда предложит консервативное лечение – снять воспалительный процесс, затем размягчить и растянуть крайнюю плоть. И только в случае если у мальчика действительно будут серьезные изменения, приводящие к нарушению выведения мочи, а консервативное лечение будет неэффективным, доктор начнет хирургическое лечение.
Квалифицированный уролог всегда будет действовать исходя из интересов ребенка и не назначит ему ненужных травмирующих манипуляций. Сначала доктор всегда предложит консервативное лечение – снять воспалительный процесс, затем размягчить и растянуть крайнюю плоть. И только в случае если у мальчика действительно будут серьезные изменения, приводящие к нарушению выведения мочи, а консервативное лечение будет неэффективным, доктор начнет хирургическое лечение.
Ищите хорошего врача, не торопитесь соглашаться на хирургическую манипуляцию или операцию, пока не убедитесь, что не срабатывают консервативные методы лечения. К счастью, в большинстве случаев маленькому пациенту удается избежать неприятных процедур, так как это абсолютное большинство не является проявлением патологии.
«Чтобы усмирить свои страсти, мне пришлось ломать себя»: исповедь мамы особенного ребенка
Комсомольская правда
ОбществоКАРТИНА ДНЯ
Наталья ГЛАЗУНОВА
17 ноября 2019 15:28
Девушка из Камышина завела блог, чтобы помочь своему двухлетнему Саше справиться с тяжелой болезнью
Фото с личной странички Валерии Беловой.
«Быть мамой особенного ребёнка не просто. Кто-то борется за лучшее место в жизни, кто-то со своими страхами, кто-то за должность на работе. Я борюсь за жизнь. За жизнь своего ребёнка. За его здоровье. И в этой борьбе мы с сыном будем победителями!».
Это выдержка из блога 20-летней Валерии Беловой из Камышина Волгоградской области. Ее сынишку зовут Саша. 8 декабря ему исполнится 2 года. Мальчик не умеет самостоятельно кушать, ходить и говорить. У него микроцефалия, эпилепсия, аномалия развития мозга и еще куча нерадостных диагнозов. Чтобы помочь сыну Лера завела блог, где она рассказывает о жизни их семьи. Делится победами и неудачами, проблемами и своими мыслями. И делает это так искренно, что посты трогают до глубины души. Только почитайте…
Саша — особенный ребенок, мама которого ради его спасения завела блогФото: belov_sasha_valeria3469
«У ВАШЕГО РЕБЕНКА НЕИЗЛЕЧИМОЕ ЗАБОЛЕВАНИЕ»
Медицина шагнула далеко вперед. Но на вопрос, почему у здоровых родителей рождаются дети-инвалиды, до сих пор нет ответа. От этого не застрахован никто! И никакие новомодные скрининги и анализы не дают гарантию. Валерия родила в 18 лет. Ребенок был ранним, но желанным. Любящий муж, полноценная семья. И беременность протекала хорошо. Лишь единожды на УЗИ врач как-то вскользь сказала, что у ребенка маленькая голова. Но гинеколог не забила тревогу, отшутившись: «Ну, а зачем вашему ребенку большая голова?».
От этого не застрахован никто! И никакие новомодные скрининги и анализы не дают гарантию. Валерия родила в 18 лет. Ребенок был ранним, но желанным. Любящий муж, полноценная семья. И беременность протекала хорошо. Лишь единожды на УЗИ врач как-то вскользь сказала, что у ребенка маленькая голова. Но гинеколог не забила тревогу, отшутившись: «Ну, а зачем вашему ребенку большая голова?».
«Родила я в срок, роды прошли хорошо. Но на вторые сутки Сашу перевели в патологию новорожденных из-за коньюктивита и желтушки. Два дня я не находила себе места. Потом заметила слезы на глазах свекрови, хотя вида она старалась не подать. Врачи стали отводить глаза, когда я спрашивала — «Как мой сын?». Я на третьи сутки меня пригласил врач в кабинет и заявил: «У вашего ребенка неизлечимое заболевание головного мозга, такие дети на всю жизнь инвалиды». Меня будто чем-то тяжелым по голове ударили — микроцефалия (маленький размер черепа и соответственно головного мозга)».
Слезы, отчаяние, паника, истерика… — так описывает свое состояние в те дни девушка.
«Я перестала смотреть на Сашу как на младенца, которого я так ждала. Мне казалось, меня вывернули на изнанку, вставили огромный нож в спину. Признаюсь, я даже допускала мысль отказаться от ребенка. Оправдывалась: мол, я слабая, я не потяну этот крест. Я плакала ночами, я боялась звонить мужу и рассказывать о том, что ребенок у нас особенный. А потом заявила ему: «Я пойму, если ты решишь уйти…». Он лишь ответил: «Лера, не говори глупости, это наш ребёнок и мы будем его воспитывать». Эти слова стали для меня спасением».
На третий день ребенку поставили диагноз — микроцефалия. Фото с личной странички Валерии Беловой.
Через 2 недели Леру и Сашу выписали из роддома, и на время они, казалось, забыли о страшном диагнозе. Ведь врачи тоже ошибаются. Но, когда ребенку исполнилось 3 месяца, случился первый приступ эпилепсии.
«Нас выписывали, и мы снова возвращались в больницы. Приступы не заканчивались. В 7 месяцев нам сделали МРТ, и очередной удар: Лиссенцефалия (гладкий мозг), Пахигирия и Гипоплазия мозолистого тела. Врачи отмахивались и говорили, что такой ребенок будет овощем на всю жизнь. Тогда то я и начала задаваться вопросами.. Хотя нет подождите.. Мы же с вами на чистоту, так?
Врачи отмахивались и говорили, что такой ребенок будет овощем на всю жизнь. Тогда то я и начала задаваться вопросами.. Хотя нет подождите.. Мы же с вами на чистоту, так?
Да я ненавидела весь мир. Я гневила Бога, я была зла на себя. В душе у меня был ураган чувств, злость, обида, разочарование. Я все время думала: «За что мне это?», «Почему снова боль и проблемы?», «Неужели я не заслужила чуточку счастья?» Я не могла смириться с тем, что со мной произошло.. Но тогда я думала только о себе. Потом ко мне стало приходить осознание, что я родила ребёнка, я стала мамой, я хотела этого и должна нести ответственность за свои желания. Тогда и начался наш путь. Путь исцеления».
«Я ПРИНЯЛА САШУ. ОН ЖЕ МОЙ АНГЕЛ»
«Как-то, будучи беременной, я увидела во дворе мальчика лет 15-ти. Он сидел у мамы на руках. У него были явные умственные отклонения. Иду и глаза вниз опускаю, а в голове «хоть бы мой малыш родился здоровым». Что это, злобная шутка или подарок судьбы?»
Лера неоднократно и честно признавалась: ей пришлось полностью пересмотреть свой взгляд на мир. И главное — побороть «демонов» внутри себя.
И главное — побороть «демонов» внутри себя.
Да, Саша не умеет ходить и говорить, но он старается. Фото с личной странички Валерии Беловой.
«Чтобы усмирить свои страсти, мне пришлось ломать себя. Полностью меняться.
У каждого человека есть свои демоны внутри, с которыми он или мириться или изгоняет их. Так вот я мирилась. Это было сложно. Особенно с последним -«что Саша будет здоровым». Знайте.. И этого демона из меня вытянули. Я теперь понимаю, что нет ничего сильнее материнской любви. Ты выворачиваешь себя и свою душу наружу, оголяешься. Я продолжаю бороться с собой, и с каждым разом становлюсь сильнее и легче, освобождаюсь».
Лере, напомним, всего 20 лет. Да, она не успела получить образование. Но Саша дал ей большее — самопознание, веру, силу. Как она признается: «перевернул мир вверх дном»
«С какой целью Господь посылает нам особенных детишек? Некоторые думают, что это наказание. Но ребёнок не может быть наказанием, какой он бы не был. Особенный ребёнок в семье это в первую очередь дар, исцеление.
Особенный ребёнок в семье это в первую очередь дар, исцеление.
Некоторые скажут, да какой же это дар, вечные больницы и лекарства, слезы, страдания. А если взглянуть на все иначе? Кем ты был раньше и какой сейчас.Ты становишься сильным, ты осознаешь что ты можешь намного больше, чем думал. Ты становишься добрее, сострадательней. В твоём сердце появляется место для чего то большего. Господь через больных детей стучится в сердце родителям. Ты начинаешь обращать внимание на мелочи, ведь особенный ребёнок учит радоваться малому. Замечать каждую мелочь».
Саша — мальчишка из Камышина, особенный и уникальный, которому требуется ваша помощь
Смотрите в полной версии сайта
belov_sasha_valeria3469
«ДА, НЕ ТАКОЙ КАК ВСЕ. ЛУЧШЕ»
«Когда на прогулке вижу здоровых детей возраста Саши, вижу, как ребёнок бегает, играет в игрушки, что-то рассказывает маме, мне непроизвольно хочется плакать. Как же здорово, когда малыш обнимает тебя осознанно. Хочется испытать то же чувство, что испытывают мамы в эти моменты. Для них это обыденность, а для таких как я — целая вселенная.
Как же здорово, когда малыш обнимает тебя осознанно. Хочется испытать то же чувство, что испытывают мамы в эти моменты. Для них это обыденность, а для таких как я — целая вселенная.
Но нет, я не жалуюсь. У меня есть свои поводы для радости. К чему этот пост? Цените то, что у вас есть. Что для вас кажется мелочью, для другого это может быть весь мир».
Несмотря на пессимистичные прогнозы врачей, Саша умеет переворачиваться, держать игрушки, узнает маму, папу и родных. У него сохранен интеллект, но из-за эпилепсии задержка в развитии. И Лера не устает говорить: «Наши дети могут намного больше, чем мы можем от них ожидать!»
«Для меня счастье, что он рядом, что он мне улыбается, смеётся, когда я его щекочу. Счастье, когда он слушает, как я ему читаю, когда мы вместе смотрим сериалы и слушаем музыку. Счастье — видеть, как они с папой играются и бесятся, вместе купаются. Счастье, когда он пытается сказать «мама». Коверкает это, говорит не чётко, но это МАМА. Для меня каждые эти мелочи — все счастье. Все — от макушки до кончиков пальцев».
Для меня каждые эти мелочи — все счастье. Все — от макушки до кончиков пальцев».
И сегодня на вопрос: «Родила бы я она Сашу, зная, что он будет больным?», уверенно отвечает — «Родила!».
«Я хочу сказать мамам особенных детишек от всего сердца, ваши дети самые лучшие, они достойны большего и их не будет существовать без Вас, как Вас не будет без них»
СПРАВКА
Если захотите помочь семье Беловых из Камышина и двухлетнему Саше:
Реквизиты Сбербанк 4276110017557873 (получатель Белова Валерия Валерьевна мама Саши)
PayPal https://www.paypal.me/belovavaleria
Киви кошелек +79375578096
Яндекс деньги 410017507756080
Мегафон банк 89375578096
WebMoney 618562900535
Читайте также
Возрастная категория сайта 18+
Сетевое издание (сайт) зарегистрировано Роскомнадзором, свидетельство Эл № ФС77-80505 от 15 марта 2021 г.
И.О. ГЛАВНОГО РЕДАКТОРА — НОСОВА ОЛЕСЯ ВЯЧЕСЛАВОВНА.
Сообщения и комментарии читателей сайта размещаются без
предварительного редактирования. Редакция оставляет за собой
право удалить их с сайта или отредактировать, если указанные
сообщения и комментарии являются злоупотреблением свободой
массовой информации или нарушением иных требований закона.
АДРЕС РЕДАКЦИИ: «Комсомольская правда» в Волгограде», ул. Краснознаменская, д.7, 7-ой этаж, Волгоград. ПОЧТОВЫЙ ИНДЕКС: 400031 Контактный телефон: +7 (8442) 91-94-63, 91-94-65. [email protected]
Исключительные права на материалы, размещённые на интернет-сайте
www.kp.ru, в соответствии с законодательством Российской
Федерации об охране результатов интеллектуальной деятельности
принадлежат АО «Издательский дом «Комсомольская правда», и не
подлежат использованию другими лицами в какой бы то ни было
форме без письменного разрешения правообладателя.
Приобретение авторских прав и связь с редакцией: [email protected]
симптомы и лечение (памятка для родителей)
Энтеровирусные инфекции– это группа заболеваний, в основе причин которых лежит несколько разновидностей вирусов. Вызывают заболевание вирусы Коксаки, полиовирусы и ЕСНО (экхо).
Вызывают заболевание вирусы Коксаки, полиовирусы и ЕСНО (экхо).
После перенесенной энтеровирусной инфекции образуется стойкий пожизненный иммунитет, однако, он сероспецифичен. Это значит, что иммунитет образуется только к тому серологическому типу вируса, которым переболел ребенок и не защищает его от других разновидностей этих вирусов. Поэтому энтеровирусной инфекцией ребенок может болеть несколько раз за свою жизнь. Так же эта особенность не позволяет разработать вакцину, чтобы защитить наших детей от данного заболевания. Заболевание имеет сезонность: вспышки заболевания чаще всего наблюдаются в летне-осенний период.
Причины заражения энтеровирусной инфекцией.
Заражение происходит несколькими путями. Вирусы в окружающую среду могут попадать от больного ребенка или от ребенка, который является вирусоносителем. У вирусоносителей нет никаких проявлений заболеваний, однако вирусы находятся в кишечнике и выделяются в окружающую среду с калом. Такое состояние может наблюдаться у переболевших детей после клинического выздоровления либо у детей, у которых вирус попал в организм, но не смог вызвать заболевание из-за сильного иммунитета ребенка. Вирусоносительство может сохраняться на протяжении 5 месяцев.
Вирусоносительство может сохраняться на протяжении 5 месяцев.
Попав в окружающую среду, вирусы могут сохраняться довольно долго, так как хорошо переносят неблагоприятное воздействие. Хорошо сохраняются вирусы в воде и почве, при замораживании могут выживать на протяжении нескольких лет, устойчивы к действию дезинфицирующих средств (при воздействии растворов высокой концентрации фенола, хлора, формалина вирусы начинают погибать только через три часа), однако восприимчивы к действию высоких температур (при нагревании до 45ºС погибают через 45-60 секунд).
Как передается энтеровирусная инфекция.
Механизм передачи может быть воздушно-капельный (при чихании и кашле с капельками слюны от больного ребенка к здоровому) и фекально-оральный при не соблюдении правил личной гигиены. Чаще всего заражение происходит через воду, при употреблении сырой (не кипяченой) воды. Так же возможно заражение детей через игрушки, если дети их берут в рот. Болеют чаще всего дети в возрасте от 3 до 10 лет. У детей, находящихся на грудном вскармливании, в организме присутствует иммунитет, полученный от матери через грудное молоко, однако, этот иммунитет не стойкий и после прекращения грудного вскармливания быстро исчезает.
У детей, находящихся на грудном вскармливании, в организме присутствует иммунитет, полученный от матери через грудное молоко, однако, этот иммунитет не стойкий и после прекращения грудного вскармливания быстро исчезает.
Симптомы энтеровирусной инфекции.
В организм вирусы попадают через рот или верхние дыхательные пути. Попав в организм ребенка, вирусы мигрируют в лимфатические узлы, где они оседают и начинают размножаться. Дальнейшее развитие заболевания связано со многими факторами, такими как вирулентность (способность вируса противостоять защитным свойствам организма), тропизмом (склонностью поражать отдельные ткани и органы) вируса и состоянием иммунитета ребенка.
У энтеровирусных инфекций есть как схожие проявления, так и различные, в зависимости от вида и серотипа. Инкубационный период (период от попадания вируса в организм ребенка, до появления первых клинических признаков) у всех энтеровирусных инфекций одинаковый – от 1 до 10 дней (чаще 2-5 дней).
Заболевание начинается остро — с повышения температуры тела до 38-39º С. Температура чаще всего держится 3-5 дней, после чего снижается до нормальных цифр. Очень часто температура имеет волнообразное течение: 2-3 дня держится температура, после чего снижается и 2-3 дня находится на нормальных цифрах, затем снова поднимается на 1-2 дня и вновь нормализуется уже окончательно. При повышении температуры ребенок ощущает слабость, сонливость, может наблюдаться головная боль, тошнота, рвота. При снижении температуры тела все эти симптомы проходят, однако при повторном повышении могут вернуться. Также увеличиваются шейные и подчелюстные лимфоузлы, так как в них происходит размножение вирусов.
В зависимости от того, какие органы больше всего поражаются, выделяют несколько форм энтеровирусной инфекции. Энтеровирусы могут поражать: центральную и периферическую нервные системы, слизистую ротоглотки, слизистую глаз, кожу, мышцы, сердце, слизистую кишечника, печень, у мальчиков возможно поражение яичек.
При поражении слизистой ротоглотки происходит развитиеэнтеровирусной ангины.Она проявляется повышением температуры тела, общей интоксикацией (слабость, головная боль, сонливость) и наличием везикулярной сыпи в виде пузырьков, заполненных жидкостью, на слизистой ротоглотки и миндалинах. Пузырьки эти лопаются, на их месте образуются язвочки, заполненные белым налетом. После выздоровления на месте язвочек не остается никаких следов.
При поражении глаз развиваетсяконъюнктивит.Он может быть одно- и двусторонним. Проявляется в виде светобоязни, слезотечения, покраснения и припухлости глаз. Возможно наличие кровоизлияний в конъюнктиву глаза.
При поражении мышц развиваетсямиозит– боли в мышцах. Боли появляются на фоне повышения температуры. Болезненность наблюдается в грудной клетке, руках и ногах. Появление болей в мышцах, как и температуры, может носить волнообразный характер. При снижении температуры тела боли уменьшаются или исчезают совсем.
При поражении слизистой кишечника(энтерит)наблюдается наличиежидкого стула. Стул обычной окраски (желтый или коричневый), жидкий, без патологических (слизь, кровь) примесей. Появление жидкого стула может быть как на фоне повышение температуры, так, и изолировано (без повышения температуры тела).
Стул обычной окраски (желтый или коричневый), жидкий, без патологических (слизь, кровь) примесей. Появление жидкого стула может быть как на фоне повышение температуры, так, и изолировано (без повышения температуры тела).
Энтеровирусные инфекции могут поражать различные участки сердца. Так при поражении мышечного слоя развиваетсямиокардит, при поражении внутреннего слоя с захватом клапанов сердца, развиваетсяэндокардит, при поражении внешней оболочки сердца –перикардит. У ребенка может наблюдаться: повышенная утомляемость, слабость, учащенное сердцебиение, падение артериального давления, нарушения ритма (блокады, экстрасистолы), боли за грудиной.
При поражении нервной системы могут развиватьсяэнцефалиты, менингиты. У ребенка наблюдается: сильная головная боль, тошнота, рвота, повышение температуры тела, судороги, парезы и параличи, потеря сознания.
При поражении печени развиваетсяострый гепатит. Он характеризуется увеличением печени, чувством тяжести в правом подреберье, болью в этом месте. Возможно появление тошноты, изжоги, слабости, повышения температуры тела.
Возможно появление тошноты, изжоги, слабости, повышения температуры тела.
При поражении кожи возможно появлениеэкзантемы– гиперемия (красное окрашивание) кожи, чаще всего на верхней половине туловища (голова, грудь, руки), не приподнимается над уровнем кожи, появляется одномоментно.
У мальчиков возможно наличие воспаления в яичках с развитиеморхита. Чаще всего такое состояние развивается через 2-3 недели после начала заболевания с другими проявлениями (ангина, жидкий стул и другие). Заболевание довольно быстро проходит и не несет никаких последствий, однако, в редких случаях возможно развитие в половозрелом возрасте аспермии (отсутствие спермы).
Также существуютврожденные формы энтеровирусной инфекции, когда вирусы попадают в организм ребенка через плаценту от матери. Обычно такое состояние имеет доброкачественное течение и излечивается самостоятельно, однако в некоторых случаях энтеровирусная инфекция может вызвать прерывание беременности (выкидыш) и развитие у ребенка синдрома внезапной смерти (смерть ребенка наступает на фоне полного здоровья).
Очень редко возможно поражение почек, поджелудочной железы, легких. Поражение различных органов и систем может наблюдаться как изолированное, так и сочетанное.
Лечение энтеровирусной инфекции
Специфического лечения энтеровирусной инфекции не существует. Лечение проводят в домашних условиях, госпитализация показана при наличии поражения нервной системы, сердца, высокой температуры, которая долго не поддается снижению при использовании жаропонижающих средств. Ребенку показан постельный режим на весь период повышения температуры тела.
Питание должно быть легким, богатым белками. Необходимо достаточное количество жидкости: кипяченая вода, минеральная вода без газов, компоты, соки, морсы.
Лечение проводят симптоматически в зависимости от проявлений инфекции — ангина, конъюнктивит, миозит, жидкий стул, поражения сердца, энцефалиты, менингиты, гепатит, экзантема, орхит. В некоторых случаях (ангина, понос, конъюнктивит. ..) проводят профилактику бактериальных осложнений.
..) проводят профилактику бактериальных осложнений.
Дети изолируются на весь период заболевания. В детском коллективе могут находиться после исчезновения всех симптомов заболевания.
Профилактика энтеровирусной инфекции.
Для профилактики необходимо соблюдение правил личной гигиены: мыть руки после посещения туалета, прогулки на улице, пить только кипяченую воду или воду из заводской бутылки, недопустимо использование для питья ребенка воды из открытого источника (река, озеро).
Специфической вакцины против энтеровирусной инфекции не существует, так как в окружающей среде присутствует большое количество серотипов этих вирусов.
Микроцефалия
Темы
В этой теме
КЛЮЧЕВЫЕ МОМЕНТЫ
Микроцефалия может быть вызвана проблемами с развитием мозга или воздействием алкоголя и некоторых лекарств, химических веществ и инфекций в утробе матери.
Заражение вирусом Зика во время беременности вызывает микроцефалию.
 Если вы беременны и думаете, что у вас может быть вирус Зика, позвоните своему врачу.
Если вы беременны и думаете, что у вас может быть вирус Зика, позвоните своему врачу.Некоторые дети с микроцефалией могут иметь пожизненные проблемы со здоровьем, включая умственную отсталость и нарушения развития.
Лечение микроцефалии зависит от состояния вашего ребенка.
Что такое микроцефалия?
Микроцефалия — это врожденный дефект, при котором голова ребенка меньше ожидаемого по сравнению с детьми того же пола и возраста. Младенцы с легкой микроцефалией часто не имеют проблем, кроме небольшого размера головы. У ребенка с тяжелой микроцефалией голова намного меньше, чем ожидалось, и у него могут быть более серьезные проблемы со здоровьем, чем у детей с легкой микроцефалией. Тяжелая микроцефалия может возникнуть, если мозг ребенка не развивается должным образом во время беременности или если мозг начинает развиваться правильно, но повреждается во время беременности.
Врожденные дефекты — это состояния здоровья, которые присутствуют при рождении. Врожденные дефекты изменяют форму или функцию одной или нескольких частей тела. Они могут вызвать проблемы с общим состоянием здоровья, с тем, как организм развивается или как он работает. У некоторых детей микроцефалия сочетается с другими врожденными дефектами. Микроцефалия поражает от 2 до 12 детей из 10 000 (менее 1 процента) в Соединенных Штатах.
Что вызывает микроцефалию у вашего ребенка?
Во время беременности голова ребенка растет по мере роста его мозга. Микроцефалия может возникнуть, когда мозг ребенка не развивается должным образом во время беременности или перестает расти после рождения. Мы не знаем наверняка, что вызывает микроцефалию у большинства детей. Но мы знаем, что эти вещи могут вызвать микроцефалию у некоторых детей:
Гены и хромосомы
- Изменения в генах (также называемые мутациями), влияющие на рост и развитие мозга.
 Это наиболее частая причина микроцефалии. Гены являются частью клеток вашего тела. Они хранят инструкции о том, как ваше тело растет и работает. Гены передаются от родителей к детям.
Это наиболее частая причина микроцефалии. Гены являются частью клеток вашего тела. Они хранят инструкции о том, как ваше тело растет и работает. Гены передаются от родителей к детям. - Хромосомные заболевания, такие как синдром Дауна. Хромосомы – это структуры, содержащие гены. У детей с хромосомными заболеваниями есть проблемы с одной или несколькими хромосомами.
- Нелеченая материнская фенилкетонурия. Это состояние передается через гены, при котором женский организм не может расщепить аминокислоту под названием фенилаланин. Большинство женщин с фенилкетонурией могут родить здоровых детей, если будут следовать специальному плану питания с низким содержанием фенилаланина.
Если микроцефалия вашего ребенка вызвана изменением гена или хромосомным заболеванием, вы можете обратиться к консультанту-генетику. Это человек, обученный помогать вам разбираться в генах, врожденных дефектах и других заболеваниях, которые встречаются в семьях, и в том, как они могут повлиять на ваше здоровье и здоровье вашего ребенка.
Воздействие в утробе матери
- Воздействие алкоголя или некоторых наркотиков или химических веществ в утробе матери
- Воздействие определенных инфекций в утробе матери, включая вирус Зика, ветряную оспу (также называемую ветряной оспой), краснуху (также называемую краснухой), токсоплазмоз или цитомегаловирус
Проблемы с мозгом
- Церебральная аноксия. Это когда мозг ребенка не получает достаточно кислорода. Осложнения во время беременности, родов или после рождения могут вызвать проблемы с притоком кислорода к мозгу ребенка.
- Краниосиностоз. Это врожденный дефект, при котором суставы (также называемые швами) между костями черепа ребенка срастаются слишком рано, до того, как мозг перестает расти. Это может вызвать проблемы с развитием мозга.
- Черепно-мозговая травма. Это происходит, когда травма головы вызывает повреждение головного мозга.
Проблемы с обменом веществ или питанием
- Нарушения обмена веществ.
 Это состояния здоровья, которые влияют на обмен веществ в организме. Метаболизм — это то, как ваше тело превращает пищу в энергию, необходимую для использования кислорода, переваривания пищи и роста.
Это состояния здоровья, которые влияют на обмен веществ в организме. Метаболизм — это то, как ваше тело превращает пищу в энергию, необходимую для использования кислорода, переваривания пищи и роста. - Тяжелое недоедание в утробе матери. Это означает, что ребенок не получает достаточно пищи или питательных веществ во время беременности.
Что вы можете сделать, чтобы предотвратить микроцефалию у вашего ребенка?
Не всегда можно предотвратить микроцефалию у ребенка. Но есть вещи, которые вы можете сделать, чтобы уменьшить шансы вашего ребенка на это. Вот как:
- Не употребляйте алкоголь. Алкоголь включает пиво, вино и ликер.
- Не употребляйте уличные наркотики и не злоупотребляйте отпускаемыми по рецепту лекарствами. Сообщите своему врачу, если вам нужна помощь, чтобы бросить употреблять наркотики.
- Защитите себя от вредных химических веществ. Наденьте перчатки или маску для лица, если вам приходится их использовать. Откройте окно или дверь, чтобы впустить чистый воздух.

- Если у вас фенилкетонурия, пройдите лечение и следуйте своему плану питания.
- Защитите себя от инфекций.
Вот что вы можете сделать, чтобы защитить себя от инфекций до и во время беременности:
- Защитите себя от вируса Зика. Не отправляйтесь в район, пораженный вирусом Зика, без крайней необходимости. Защитите себя от укусов комаров. Если ваш партнер мужского или женского пола может быть инфицирован вирусом Зика, воздержитесь от половых контактов. Если вы занимаетесь сексом, используйте презерватив. Если вы работаете в медицинском учреждении, соблюдайте правила безопасности, чтобы защитить себя от воздействия.
- Поговорите со своим поставщиком медицинских услуг, чтобы убедиться, что ваши прививки обновлены.
- Занимайтесь безопасным сексом, чтобы защитить себя от болезней, передающихся половым путем (также называемых ЗППП) и других инфекций, включая вирус Зика. Безопасный секс означает использование презерватива, если вы занимаетесь сексом более чем с одним партнером.
 Если ваш партнер мужского или женского пола может быть инфицирован вирусом Зика, используйте презерватив каждый раз, когда занимаетесь сексом, или вообще не занимайтесь сексом.
Если ваш партнер мужского или женского пола может быть инфицирован вирусом Зика, используйте презерватив каждый раз, когда занимаетесь сексом, или вообще не занимайтесь сексом. - Часто мойте руки, особенно после туалета, чихания или кашля, смены подгузника или приготовления пищи.
- Не ешьте сырую или недоваренную пищу, в том числе мясные обеды. Мясо, курицу и рыбу отварить до готовности. Мойте пищу перед тем, как приготовить или съесть ее.
- Не трогайте кошачий кал и не меняйте кошачий лоток, чтобы защитить себя от токсоплазмоза.
- Регулярно проходите осмотр у стоматолога, чтобы предотвратить инфекции десен.
Как узнать, есть ли у вашего ребенка микроцефалия?
Вы можете узнать о микроцефалии у своего ребенка во время беременности или после рождения. Во время беременности ваш лечащий врач может диагностировать микроцефалию с помощью ультразвука в конце второго триместра или в начале третьего триместра. Ультразвук — это пренатальный тест, в котором используются звуковые волны и экран компьютера, чтобы показать изображение вашего ребенка внутри матки.
После рождения у ребенка с микроцефалией могут быть следующие признаки и симптомы:
- Маленький размер головы
- Задержка развития (медленный набор веса и рост)
- Пронзительный плач
- Плохой аппетит или проблемы с кормлением
- Мышечные спазмы
Для диагностики микроцефалии после рождения лечащий врач измеряет окружность головы вашего ребенка во время медицинского осмотра. Окружность головы — это расстояние вокруг головы вашего ребенка. Затем врач вашего ребенка сравнивает измерения вашего ребенка с измерениями других детей того же пола и возраста. Посетите Центры по контролю и профилактике заболеваний (CDC), чтобы увидеть диаграммы роста, которые включают информацию об окружности головы для младенцев и детей. Он также может выполнять следующие тесты:
- Анализы крови
- Компьютерная томография (также называемая компьютерной томографией или компьютерной томографией). Компьютерная томография использует специальное рентгеновское оборудование и мощные компьютеры для получения изображений внутренней части мозга вашего ребенка.

- Магнитно-резонансная томография (также называемая МРТ). МРТ — это медицинский тест, который позволяет получить подробную картину внутренних органов вашего тела.
Какие проблемы со здоровьем могут быть у детей с микроцефалией?
У некоторых детей с микроцефалией нет осложнений со здоровьем, кроме маленькой головы и низкого роста. Но у некоторых детей с микроцефалией могут быть пожизненные проблемы со здоровьем, в том числе:
- Церебральный паралич (также называемый ДЦП). Это группа состояний, которые влияют на части мозга, контролирующие мышцы. Это может вызвать проблемы с движением, осанкой (стоя прямо) и равновесием.
- Врожденный синдром Зика. Это группа состояний здоровья, присутствующих при рождении, связанных с инфекцией Зика во время беременности. Врожденный синдром Зика включает врожденные дефекты (например, микроцефалию) и другие проблемы со здоровьем и развитием. Zika Care Connect — это веб-сайт, на котором представлена информация об уходе за младенцами и детьми с врожденным синдромом Зика.
 Он также предлагает базу данных поставщиков услуг, которые заботятся об этих младенцах и детях. Вы можете выполнять поиск в базе данных по таким параметрам, как местоположение, тип поставщика, язык, на котором говорит поставщик, и страховка, которую принимает поставщик.
Он также предлагает базу данных поставщиков услуг, которые заботятся об этих младенцах и детях. Вы можете выполнять поиск в базе данных по таким параметрам, как местоположение, тип поставщика, язык, на котором говорит поставщик, и страховка, которую принимает поставщик. - Карликовость или низкий рост. Карликовость (быть «маленьким человеком») — это состояние, при котором человек очень низкий, менее 4 футов 10 дюймов в высоту во взрослом возрасте.
- Деформации лица
- Проблемы с кормлением, например проблемы с глотанием
- Проблемы со слухом или зрением
- Гиперактивность (быть очень активным)
- Изъятия
- Интеллектуальные нарушения и нарушения развития. Это проблемы с работой мозга, которые могут вызвать у человека проблемы или задержки в физическом развитии, обучении, общении, заботе о себе или в общении с другими. Некоторые дети с микроцефалией не достигают ожидаемых вех развития. Веха в развитии — это навык или деятельность, которые большинство детей могут выполнять в определенном возрасте.
 Вехи включают сидение, ходьбу, разговор, наличие социальных навыков и навыков мышления.
Вехи включают сидение, ходьбу, разговор, наличие социальных навыков и навыков мышления.
У детей с тяжелой микроцефалией может быть больше таких проблем, чем у детей с легкой микроцефалией. Тяжелая микроцефалия может быть опасной для жизни. Все дети с микроцефалией нуждаются в регулярных медицинских осмотрах, чтобы отслеживать их рост и развитие.
Как лечится микроцефалия?
Микроцефалия неизлечима. Варианты лечения зависят от того, насколько тяжело состояние вашего ребенка. Младенцы с легкой микроцефалией часто не имеют других проблем со здоровьем, но они все равно нуждаются в регулярных осмотрах, чтобы лечащий врач мог проверить их рост и развитие.
Детям с тяжелой микроцефалией может потребоваться особый уход и лечение. Младенцам с краниосиностозом может потребоваться операция, чтобы помочь разделить сросшиеся кости в голове и дать черепу возможность расширяться по мере роста и развития мозга. Некоторым детям необходимо принимать лекарства для лечения судорог или других проблем со здоровьем. Если у вашего ребенка микроцефалия и задержки развития, ему следует обратиться к детскому неврологу. Это врач, который лечит головной мозг, позвоночник и нервы у детей. Своевременное получение услуг раннего вмешательства может помочь улучшить развитие вашего ребенка. Эти услуги могут помочь детям от рождения до 3 лет освоить важные навыки. Услуги включают в себя терапию, чтобы помочь ребенку говорить, ходить, учиться навыкам самопомощи и взаимодействовать с другими. Посетите Центр технической помощи для детей младшего возраста, чтобы найти контактную информацию вашего штата для служб раннего вмешательства.
Если у вашего ребенка микроцефалия и задержки развития, ему следует обратиться к детскому неврологу. Это врач, который лечит головной мозг, позвоночник и нервы у детей. Своевременное получение услуг раннего вмешательства может помочь улучшить развитие вашего ребенка. Эти услуги могут помочь детям от рождения до 3 лет освоить важные навыки. Услуги включают в себя терапию, чтобы помочь ребенку говорить, ходить, учиться навыкам самопомощи и взаимодействовать с другими. Посетите Центр технической помощи для детей младшего возраста, чтобы найти контактную информацию вашего штата для служб раннего вмешательства.
Дополнительная информация
- От матери к ребенку
- Зика Care Connect
См. также: Вирус Зика и беременность, Врожденный синдром Зика
Последнее рассмотрение: 24 апреля 2017 г.
‘)
document.write(‘
Преждевременные роды и преждевременные роды
‘)
документ. написать(»)
написать(»)
}
‘)
документ.написать(»)
}
Измерения головы вашего ребенка и гидроцефалия
Когда у вас появится ребенок, патронажник или врач через регулярные промежутки времени будут измерять его или ее рост. Измерения будут нанесены на «диаграммы роста ребенка», чтобы убедиться, что ваш ребенок находится на правильном пути.
Графики роста и веса, называемые центильными графиками, заносятся в личную медицинскую карту ребенка (Красную книгу) Измерения. К ним относятся вес, длина и окружность головы.
Всемирная организация здравоохранения (ВОЗ) предоставляет стандартные графики роста детей в возрасте от 0 до 4 лет. Если голова ребенка больше среднего, это может быть признаком того, что у него гидроцефалия или развивается гидроцефалия.
Итак, когда вас должен беспокоить размер головы вашего ребенка и как размер головы связан с диагнозом гидроцефалии? Здесь мы рассмотрим эти вопросы, а также то, как подать иск о медицинской халатности, если ваш врач пропустил признаки.
Должен ли я беспокоиться о размере головы моего ребенка?
Голова среднего новорожденного ребенка составляет около 34,2 см.
Размер головы у разных детей разный, поэтому вас не должно беспокоить то, что голова немного больше или меньше. Но стоит обратить внимание на размеры головы больше среднего.
Необычно большая голова, известная как макроцефалия, является, например, одним из симптомов гидроцефалии. Микроцефалия представляет собой меньшую голову, чем обычно, и может быть связана с другими состояниями.
Если вас беспокоит размер головы вашего ребенка во время беременности или после рождения, вы можете обсудить это со специалистом в области здравоохранения.
Если во время беременности голова вашего ребенка намного больше, чем его тело, ваша дородовая бригада может отметить это — обычно во время ультразвукового сканирования во втором или третьем триместре. На этом этапе они, вероятно, не узнают причину.
Голова вашего ребенка также должна быть измерена при осмотре в возрасте от шести до восьми недель – это стандарт в Великобритании. На этом приеме ваш врач общей практики или патронажная сестра должны быть в состоянии заметить все, что выглядит не совсем правильно.
На этом приеме ваш врач общей практики или патронажная сестра должны быть в состоянии заметить все, что выглядит не совсем правильно.
КАК ПРОИЗВОДЯТСЯ ИЗМЕРЕНИЯ ГОЛОВЫ РЕБЕНКА
Чтобы измерить голову вашего ребенка, патронажная сестра или врач обмотает рулеткой самую широкую часть головы вашего ребенка от надбровных дуг, над ушами до затылка.
Измерения наносятся на диаграмму – процентили (линии) на диаграмме показывают ожидаемый диапазон веса и роста/длины тела. Каждый процентиль описывает количество детей, которые, как ожидается, будут ниже этой линии, например, 50% моложе 50 9 лет.0236-й сентиль.
Чтобы найти центиль окружности головы вашего ребенка, вы должны провести на диаграмме прямую линию вдоль окружности головы вашего ребенка, а другую — вниз от его или ее возраста. Если эти две линии пересекаются в центиле, это означает, что ваш ребенок находится в этом центиле окружности головы.
При нормальном росте и развитии ребенка и оптимальном росте его размеры будут находиться между двумя внешними линиями.
КОГДА СЛЕДУЕТ ИЗМЕРЯТЬ ОКРУЖНОСТЬ ГОЛОВЫ МОЕГО РЕБЕНКА?
В руководстве ВОЗ указано, что «окружность головы следует измерять при рождении, на 6-8-й неделе осмотра и в любое время после этого, если есть какие-либо опасения по поводу роста или развития головы ребенка».
МОГУТ ЛИ ИЗМЕРЕНИЯ УКАЗАТЬ НА ПРОБЛЕМУ?
Если окружность головы вашего ребенка слишком маленькая или большая, это может быть признаком основного состояния здоровья. Длина тела или рост вашего ребенка должны быть измерены всякий раз, когда есть какие-либо опасения по поводу увеличения веса, роста или общего состояния здоровья.
Центиль окружности головы обычно отслеживается в диапазоне одного центиля. После первых нескольких недель падение или повышение на два или более центильных интервала необычно. Это происходит менее чем у 1% младенцев, поэтому врачи и ваша медицинская бригада должны тщательно это исследовать.
ЧТО ЗНАЧИТ, ЕСЛИ ГОЛОВА МОЕГО РЕБЕНКА БОЛЬШАЯ?
Если голова вашего ребенка выросла больше, чем ожидалось, это называется макроцефалией. Хотя это не всегда повод для беспокойства, большая голова может быть связана с определенными заболеваниями, такими как гидроцефалия.
Хотя это не всегда повод для беспокойства, большая голова может быть связана с определенными заболеваниями, такими как гидроцефалия.
Окружность головы выше 99,6 центилей или пересечение вверх через два центильных интервала (например, от 25 центилей за 75 центилей) может быть причиной для беспокойства, особенно если есть продолжающееся повышение или любые другие признаки или симптомы присутствуют.
Если это произойдет, вашего ребенка следует направить на дальнейшее обследование, которое может включать визуализацию, например компьютерную томографию или МРТ.
Исследования могут выявить основное заболевание, которое вызывает аномальный рост головы и требует немедленного лечения. Один из примеров гидроцефалия ; состояние, вызывающее избыток жидкости в головном мозге или вокруг него. Это вызвано:
- Отсутствием всасывания,
- Блокировка потока или
- Перепроизводство спинномозговой жидкости (ЦСЖ), вырабатываемой внутри желудочков.

Желудочки – это заполненные жидкостью участки головного мозга. ЦСЖ распространяется из желудочков вокруг головного и спинного мозга. Проблема с системой может привести к накоплению спинномозговой жидкости, что может вызвать повышение давления внутри головы и увеличение окружности головы.
У младенцев гидроцефалия может привести к тому, что кости их черепа отделятся и увеличатся до больших размеров, чем обычно. Это будет видно либо при взгляде на малыша, либо при измерении его окружности головы.
Гидроцефалия может повлиять на мозг и развитие вашего ребенка. Раннее распознавание, правильное лечение и профилактика инфекции имеют решающее значение. При своевременной диагностике иногда удается:
- Устранить непроходимость
- Слить лишнюю жидкость
- Использование «шунтирующего» устройства для отделения спинномозговой жидкости от головного мозга
- Операция по созданию нового пути для жидкости
ПОЧЕМУ ВАЖНА РЕГИСТРАЦИЯ ОКРУЖНОСТИ ГОЛОВЫ?
Регулярные записи роста позволяют вашему патронажному работнику или терапевту записывать измерения вашего ребенка по мере его роста, чтобы определить, как он растет по сравнению со средней кривой роста на диаграмме.
Различия в характере роста могут указывать на проблему, например гидроцефалию. Патронажная сестра вашего ребенка или врач общей практики должны исследовать любые измерения, выходящие за пределы «нормального» диапазона.
Ваш семейный врач и патронажная сестра несут юридическую обязанность оказывать помощь своим пациентам, и поэтому любые неудачи в оказании помощи, которые приводят к пропущенной или отложенной диагностике или лечению, могут стать поводом для судебного иска.
Примером неудачного ухода за ребенком может быть:
- Непонимание непропорционального размера головы, которое, если бы оно было замечено, привело бы к повторному измерению окружности головы и/или направлениям на дополнительные исследования
- Неспособность провести надлежащие последующие действия.
В одном случае гидроцефалии в 2020 году в Лестершире мы обнаружили, что медицинские работники не смогли измерить голову ребенка, хотя и замерили его вес. Команды также не смогли направить ребенка на оценку и не отслеживали его рост стандартным способом.
ВЫ ДУМАЕТЕ, НУЖНА ЛИ ВАМ ЮРИДИЧЕСКАЯ ПОДДЕРЖКА?
Мы надеемся, что приведенная выше информация поможет вам лучше понять, на что следует обращать внимание, если вы или ваш лечащий врач обеспокоены гидроцефалией.
Если у вас есть какие-либо опасения по поводу того, что ваш ребенок получил травму из-за того, что что-то пошло не так в уходе, который вы или ребенок получили, выяснение того, имеется ли претензия о небрежности, может помочь найти ответы.
Это подробный процесс, который, в случае успеха, может предоставить вашему ребенку дополнительные ресурсы для обеспечения его потребностей в уходе, вспомогательных средствах, оборудовании и терапии на всю жизнь, а также приобрести подходящее жилье, чтобы он мог жить с вами.
Кэтрин Пирс, юрист по медицинской небрежности из Enable Law, помогла семьям, пострадавшим от небрежности при гидроцефалии:
- Сделать их дом более подходящим
- Назначить кого-то для координации ухода
- Оплата терапии и реабилитации.

Наша команда из Enable Law будет работать с вами, чтобы определить, что произошло и было ли предоставленное обслуживание некачественным. Свяжитесь с нами, чтобы начать свое путешествие.
Если да, то мы можем помочь определить, какие конкретные потребности в уходе, терапии и оборудовании потребуются вашему ребенку, чтобы он мог максимально реализовать свой потенциал.
Поддержка на каждом этапе пути, независимо от того, касается ли ваша претензия общей медицинской халатности или конкретной проблемы, связанной с гидроцефалией, например небрежного обращения с травмой головного мозга.
Гидроцефалия: Ключевые вопросы.
Какая голова у ребенка считается большой?
Большой головой считается голова с окружностью выше 99,6 th процентиля для возраста и пола вашего ребенка. Однако есть и другие факторы, такие как размер головы родителей и преждевременное рождение ребенка. Разговор с врачом часто является лучшим способом понять, что означает для него размер головы вашего ребенка.
Насколько точны ультразвуковые измерения головы?
Ультразвуковое сканирование иногда может быть неточным — оно с большей вероятностью занижает размер головы вашего ребенка по сравнению с измерениями после рождения. По этой причине некоторые специалисты в области здравоохранения предпочитают проявлять осторожность, если во время беременности размеры головы ребенка немного отличаются.
Как гидроцефалия влияет на человека?
Гидроцефалия может поражать:
- Размер головы
- Качество сна
- Видение
- Баланс
- Концентрация
- Аппетит
- Познание и память
Симптомы могут значительно различаться и могут различаться в зависимости от того, когда было диагностировано заболевание.
Маленький размер ребенка для свиданий: что это означает
В двух словах
Маленький размер вашего ребенка для ваших свиданий означает, что размер вашего ребенка немного меньше того, который считается средним для данной стадии беременности.
Однако постарайтесь не волноваться. Эти измерения не обязательно означают, что у вашего ребенка будет низкий вес при рождении или что со здоровьем вашего ребенка что-то не так.
Легче сказать, чем сделать, мы знаем! Надеюсь, эта статья поможет облегчить ваши опасения…
Как измеряется размер моего будущего ребенка?
Размер вашего ребенка проверяется акушеркой, измеряющей ваш животик (так называемый «высота дна») во время осмотра.
Если они посчитают, что вы маловаты для своих свиданий, вас, скорее всего, попросят пройти так называемое сканирование благополучия или роста.
Что говорят эксперты о маленьких детях?
Если вам нужно пройти сканирование, потому что размеры вашего ребенка малы, будьте уверены: подавляющее большинство сканирований будут абсолютно нормальными!
Профессор Баски Тилганатан, акушер-консультант и представитель Королевского колледжа акушеров и гинекологов (RCOG), также хочет прояснить, что большинство маленьких детей абсолютно здоровы, и этот размер просто используется, чтобы помочь профессионалам-медикам следить за самочувствие малыша.
«Большинство женщин, у которых есть маленький или крупный ребенок, рожают здорового маленького или крупного ребенка», — говорит он MFM. «Часть оценки сканирования состоит в том, чтобы посмотреть на самочувствие ребенка независимо от его размера».
«Обычно это включает так называемую допплярную оценку, то есть оценку кровотока, осмотр амниотической жидкости вокруг ребенка и т. д. Опять же, речь идет о благополучии ребенка независимо от его размера.
«Причина важно [отметить], что большинство маленьких детей совершенно здоровы. Большинство нездоровых младенцев обычно тоже не маленькие.
«Несмотря на то, что существует связь между маленькими размерами и наличием проблем, эта связь довольно слабая. Она используется как сигнал для нас, чтобы решить, кому нужны специальные тесты.»
«Часто результаты сканирования в норме», — подчеркивает также терапевт MFM, доктор Филиппа Кэй. «По сути, если ребенок меньше, чем ожидалось, они проверяют кровоток в плаценте».
Только в редких случаях с плацентой может быть что-то не так. В этом случае вы отслеживали большее количество сканирований — и двигались дальше.
Мамы MFM делятся историями о том, как их малыши маленького роста
Неудивительно, что это БОЛЬШАЯ тема для обсуждения на нашем форуме. Многим нашим MFM-пользователям сказали, что они маленькие по разным причинам, одна из которых — это то, что у них были маленькие или миниатюрные выпуклости.
Обнадеживает то, что большинство из них обнаружили, что фактический вес их ребенка был выше, чем оценки, полученные при сканировании.
«Мне сказали, что в 38 недель у меня маленький рост», — говорит форумчанка . «Меня отсканировали при 38+4, и мне сказали, что ребенок перестал расти и будет весить 5 фунтов 10 унций. был 6 фунтов 12,5 унций, когда родился в 39 лет, и он, конечно, не маленький сейчас. 5 месяцев и почти 17 фунтов!»
«Пожалуйста, не волнуйтесь (я знаю, что это сложно)», советует wantanother . «Я прошел через это со своей дочерью (1-й ребенок), которой сейчас 3 года.
«Я прошел через это со своей дочерью (1-й ребенок), которой сейчас 3 года.
«Все думали, что мне всего около 6/7 месяцев, когда я как раз должен был родить, у меня была небольшая шишка, и каждый раз, когда я видел новую Консультант или акушерка Меня срочно отправили на сканирование, потому что я была мала для свиданий
«Они думали, что моя плацента не кормит ребенка должным образом, и собирались сделать мне кесарево сечение. Но снимки всегда показывали, что все в порядке, вокруг ребенка достаточно жидкости и т.д., и я рожала нормально.
«Тогда она была просрочена, поэтому за день до того, как меня должны были вызвать, меня отправили на еще одно сканирование, и они сказали, что ребенок весит всего около 5 фунтов, так что можно будет продолжить стимуляцию на следующий день.. .на следующий день она родилась весом 7 фунтов 2 унции!!! В любом случае, истории у всех разные, но я просто хотел вас заверить, что только потому, что вы маленькие, это не значит, что ваш ребенок слишком мал, нездоров или что-то в этом роде.
«Это тяжело — я помню, как тогда плакала из-за этого, — но моя малышка — счастливая здоровая малышка без проблем.»
«Всю беременность у меня было то же самое, я была маленькой и никто не заметил, что я беременна, пока я не ушла с работы в 36 недель, а люди до сих пор не знали!!!» KirstyMacey доп.
«Я начала измерять маленькие размеры примерно в 36 недель, но голова ребенка была занята и находилась далеко внизу, поэтому акушерка сказала, что не нужно беспокоиться о двухнедельной разнице в [размере]».
«6 августа я родила девочку, она весила 6 фунтов 14 унций, а сейчас ей 8 недель, и она весит 10 фунтов 7 унций, так что я бы не беспокоился об этом. Если бы акушерка беспокоилась, она бы вам сообщила».
Что говорит MadeForMums
Мы знаем, что это , поэтому сложно, но постарайтесь не слишком беспокоиться, если размер вашего ребенка мал. Помните, что у большинства женщин рождаются здоровые дети.
Как обнаружили многие мамы, сканирование роста/показания высоты дна не всегда точны на 100%. Имейте это в виду!
Имейте это в виду!
И, как всегда, если вы действительно паникуете, поговорите со своим врачом или акушеркой и попросите их еще раз объяснить вам результаты сканирования, просто для успокоения ?
Изображения: Stock image via Getty Images
Подробнее:
- Сканирование роста во время беременности: что вам нужно знать
- Что значит, если размеры вашего ребенка слишком велики?
- Сканирование и тесты во время беременности — что предстоит?
Информация для семей во время дефицита формулы
Читать эту страницу на:
- Испанский / Испанский
- вьетнамский / Tiếng Việt
- креольский/креольский
- Навахо
Нет ничего важнее для семей, чем здоровье и безопасность их детей, а нехватка детских смесей заставила многих людей беспокоиться о том, как они будут их кормить. Некоторые маленькие дети, подростки и взрослые с медицинскими потребностями также полагаются на молочную смесь для своего питания. На них тоже может повлиять дефицит.
На них тоже может повлиять дефицит.
Мы знаем, что изменить диету вашего ребенка непросто. Однако, если вы не можете найти смесь в наличии, вот несколько советов по поиску безопасных заменителей.
Поиск безопасных заменителей
Представленная информация отражает мнение врачей и других экспертов Министерства здравоохранения и социальных служб, Американской академии педиатрии (AAP) и Североамериканского общества детской гастроэнтерологии, гепатологии и питания (NASPGHAN).
Image
Попробуйте новую марку Formula
Одностраничный флаер
- Английский
- Испанский
Примечание. Детям младше 6 месяцев следует пить только грудное молоко или детскую смесь. Поговорите со своим педиатром или другим поставщиком медицинских услуг, если у вас возникли трудности с грудным вскармливанием или поиском детской смеси.
Большинство детей прекрасно справляются со смесями разных марок, в том числе магазинными, при условии, что они одного и того же типа, например, на основе коровьего молока, соевые, гипоаллергенные (обширно гидролизованные) или элементарные (аминокислотные). основанный на). Имейте в виду, что вашему ребенку может показаться, что ему не нравится вкус, или поначалу он может с трудом переносить другую смесь. В этом случае:
основанный на). Имейте в виду, что вашему ребенку может показаться, что ему не нравится вкус, или поначалу он может с трудом переносить другую смесь. В этом случае:
- Попробуйте медленно вводить небольшое количество новой смеси, смешивая ее с вашей обычной смесью. Медленно увеличивайте количество новой формулы с течением времени.
- Будьте терпеливы, так как вашему ребенку может потребоваться некоторое время, чтобы привыкнуть к этому.
- Если у вашего ребенка рвота, боли в животе, он плачет или не может успокоиться во время кормления, теряет вес, у него диарея, кровь или слизь в кале, или он натуживается, чтобы какать, возможно, он не переносит новая формула. Если у вас есть вопросы, позвоните своему педиатру или другому поставщику медицинских услуг.
Если вам нужна помощь в выяснении того, какими смесями вы можете заменить:
- Ваш педиатр или другой поставщик медицинских услуг всегда будет лучшим источником информации, поскольку они знают вашего ребенка и его историю болезни.

- Вы также можете проверить этот список сопоставимых смесей, разработанных организацией детских гастроэнтерологов под названием NASPGHAN. Имейте в виду, что в этом списке основное внимание уделяется заменителям смесей, которые были частью отзыва в феврале 2022 года, поэтому вы можете не увидеть в нем смесь для вашего ребенка. Любая замена должна производиться только по рекомендации и под наблюдением вашего педиатра или другого поставщика медицинских услуг.
- Узнайте больше о приготовлении и хранении смесей.
Image
Попробуйте смесь, произведенную в другой стране
Вы также можете приобрести смесь, произведенную за пределами США в магазинах США . Магазины начнут продавать или могут уже иметь эти опции. Управление по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) разрешило этим производителям детских смесей продавать определенные продукты в Соединенных Штатах и может разрешить продажу в США большего количества детских смесей, соответствующих его критериям. При приготовлении смесей, произведенных в других странах:
При приготовлении смесей, произведенных в других странах:
- Внимательно прочитайте инструкции по приготовлению порошкообразных смесей. Для них может потребоваться другое количество порошка или воды, чем для смесей, произведенных в США
- Используйте таблицу перевода FDA для перевода миллилитров в жидкие унции и общепринятые переводы из градусов Цельсия (°C) в градусы Фаренгейта (°F).
.
Потребители должны быть осторожны при покупке смеси, произведенной за пределами США, на интернет-магазинах , так как она может быть поддельной. Узнайте больше о том, как определить поддельные детские смеси: что такое поддельные детские смеси? Как мне избежать покупки таких продуктов?
Image
Поговорите со своим педиатром или другим поставщиком медицинских услуг о заменителях гипоаллергенных или специальных смесей.
Если вам нужна гипоаллергенная или специальная медицинская смесь, может быть сложнее найти замену. Поговорите со своим педиатром или другим поставщиком медицинских услуг о приемлемых заменителях. В зависимости от того, какая смесь нужна вашему ребенку, ваш врач может отправить срочный запрос на специализированную смесь в Abbott Nutrition, которая выпускает некоторые специальные смеси и смеси с низким содержанием железа в каждом конкретном случае.
В зависимости от того, какая смесь нужна вашему ребенку, ваш врач может отправить срочный запрос на специализированную смесь в Abbott Nutrition, которая выпускает некоторые специальные смеси и смеси с низким содержанием железа в каждом конкретном случае.
Безопасное кормление ребенка
Если вы не можете найти достаточное количество смеси, могут быть некоторые краткосрочные варианты, которые могут помочь в неотложной ситуации. Вы также должны знать о серьезных проблемах безопасности, связанных с некоторыми альтернативными препаратами для кормления вашего ребенка. Всегда сначала поговорите со своим педиатром или другим поставщиком медицинских услуг, если у вас недостаточно смеси для кормления ребенка.
Image
Поговорите со своим педиатром или другим поставщиком медицинских услуг о краткосрочных вариантах
Image
Ознакомьтесь с материалами о грудном молоке или грудном вскармливании
Поговорите со своим педиатром или другим поставщиком медицинских услуг об использовании грудного молока из банка грудного молока.
- Если возможно, рассмотрите местный банк молока, аккредитованный Ассоциацией банков человеческого молока Северной Америки (HMBANA). Имейте в виду, что большая часть молока из молочных банков выдается госпитализированным младенцам, и у них может не хватать молока для постоянного питания здоровых детей.
- Никогда не покупайте грудное молоко в Интернете. Грудное молоко, купленное через Интернет, может быть разбавлено другими веществами или заражено микробами, и его нельзя безопасно собирать, хранить или транспортировать. Вы также не можете быть уверены, прошел ли донор медицинский осмотр на инфекционные заболевания или употребление наркотиков.
- Неформальное совместное использование грудного молока в сообществе также сопряжено с риском. Если вы планируете кормить ребенка грудным молоком не от матери ребенка, а из другого источника, поговорите со своим педиатром или другим поставщиком медицинских услуг о возможных рисках.
Для семей, которые используют как грудное молоко, так и смесь, рассмотрите возможность перевода большей части рациона ребенка на грудное молоко.
- Это может означать, что вам необходимо увеличить выработку грудного молока. Вы можете сделать это, чаще кормя ребенка грудью или добавляя сеансы сцеживания между кормлениями. Сцеженное молоко можно хранить в холодильнике и хранить в замороженном виде для последующего использования.
- CDC предоставляет дополнительную информацию о грудном вскармливании, поездках и сцеживании, а также о местной поддержке кормящих матерей.
Image
Избегайте использования небезопасных смесей и не покупайте больше, чем вам нужно
Не пытайтесь приготовить смесь дома. Существуют серьезные проблемы со здоровьем и безопасностью при использовании домашней смеси. Потребности вашего ребенка в питании очень специфичны, особенно в первый год жизни. Домашняя смесь может содержать слишком мало или слишком много определенных витаминов и минералов, таких как железо. Домашняя смесь также увеличивает риск заражения, что может привести к заболеванию ребенка или заражению.
Не разбавляйте формулу. Добавление большего количества воды означает, что ваш ребенок не получает достаточно питательных веществ, в которых он нуждается, и может привести к серьезным проблемам со здоровьем, таким как судороги.
Не используйте формулу после даты «употребить до» или «употребить до» . Формула может быть небезопасной и, возможно, потеряла часть своих питательных веществ.
Не покупайте больше смеси, чем вам нужно. Дефицит влияет на семьи, которые уже справляются со стрессом, связанным с воспитанием детей во время пандемии. Может быть заманчиво купить как можно больше смеси прямо сейчас, но AAP предлагает покупать не более 10-14-дневного запаса, чтобы уменьшить дефицит.
Получите помощь от WIC
Если вам нужна помощь в покупке смеси, вы не одиноки. Около 43 процентов всех младенцев в США получают помощь в рамках Специальной программы дополнительного питания для женщин, младенцев и детей (WIC). Программа WIC предоставляет смеси и продукты питания для вашей семьи, а также может связать вас с квалифицированными специалистами, которые проводят медицинские осмотры, поддержку грудного вскармливания и дают рекомендации по питанию. Вы также можете участвовать в программе WIC во время беременности. Свяжитесь с местной клиникой WIC, чтобы узнать, имеете ли вы или ваша семья право на участие в программе.
Программа WIC предоставляет смеси и продукты питания для вашей семьи, а также может связать вас с квалифицированными специалистами, которые проводят медицинские осмотры, поддержку грудного вскармливания и дают рекомендации по питанию. Вы также можете участвовать в программе WIC во время беременности. Свяжитесь с местной клиникой WIC, чтобы узнать, имеете ли вы или ваша семья право на участие в программе.
Проверьте свое право на участие
Ознакомьтесь с нашим многоязычным набором инструментов для социальных сетей «Ресурсы для детских смесей».
Получить помощь в поиске смеси
Организации в вашем районе и компании, производящие смеси, могут помочь вам найти смесь или безопасные заменители.
Изображение
Ресурсы сообщества
- Найдите ближайшее агентство Community Action Agency (CAA): Возможно, местное агентство CAA предоставит вам смесь или свяжет вас с местными агентствами, у которых есть смесь.
- Звонок 211: 2-1-1 United Way может связать вас со специалистом по общественным ресурсам, который может помочь вам найти местные продовольственные склады и другие источники детских смесей.

- Найдите аккредитованный банк молока: Североамериканская ассоциация банков человеческого молока (HMBANA) предоставляет донорское грудное молоко нуждающимся семьям. Вам может понадобиться рецепт от вашего педиатра или другого поставщика медицинских услуг, чтобы получить донорское грудное молоко от HMBANA.
Изображение
Номера телефонов компании Formula
Производители детских смесей могут помочь вам найти детские смеси или безопасные заменители. Поскольку многие люди ищут смесь, вы можете долго ждать. Большинство типов смесей также могут отсутствовать на складе.
- MyGerber Baby Expert: свяжитесь с сертифицированным консультантом по питанию или грудному вскармливанию по телефону, текстовым сообщениям, Facebook Messenger, веб-чату или видеозвонку, чтобы помочь вам найти аналогичную смесь, которая может быть более доступна.
- Линия срочных запросов на продукт Similac (Abbott): попросите своего гинеколога (акушера-гинеколога), педиатра вашего ребенка или другого поставщика медицинских услуг отправить срочный запрос на продукт для метаболической смеси или смеси с низким содержанием железа, загрузив и заполнив форму.

- Служба поддержки клиентов Enfamil (Rekitt’s): позвоните по номеру 1-800-222-9123 (BABY-123), чтобы получить помощь в поиске смеси.
Узнайте о том, как возникла нехватка
Проблемы цепочки поставок из-за пандемии привели к текущему дефициту молочных смесей. Ситуация ухудшилась, когда компания Abbott Nutrition, один из крупнейших производителей детских смесей в стране, добровольно отозвала свои продукты и закрыла одно из своих производственных предприятий в Стерджисе, штат Мичиган. Президент, правительственные агентства США, розничные продавцы и производители детских смесей круглосуточно работают над устранением этой нехватки и возвращением детских смесей на полки. На сегодняшний день производство увеличилось на 30-50%.
Узнайте о действиях правительства США
- Президент применил Закон об оборонном производстве. Этот закон ставит американских производителей детских смесей на первое место в очереди на получение ресурсов, необходимых им для увеличения производства детских смесей.
 Президент также работает с другими странами над доставкой формулы в США по воздуху в рамках операции «Формула полета».
Президент также работает с другими странами над доставкой формулы в США по воздуху в рамках операции «Формула полета». - Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) и Министерство юстиции США согласовали постановление о согласии с Abbott Nutrition, в соответствии с которым Abbott Nutrition согласилась предпринять определенные корректирующие действия, чтобы снова начать производство детских смесей на своем предприятии в Мичигане. Abbott Nutrition заявила, что в первую очередь сосредоточится на специальных формулах для людей с метаболическими и другими потребностями. FDA также регулярно встречается с другими крупными производителями смесей, которые работают над производством большего количества смесей для удовлетворения спроса. Узнайте больше о действиях FDA.
- Министерство сельского хозяйства США работает со штатами, племенными народами и территориями по всей стране, чтобы гарантировать, что семьи, участвующие в программе WIC, могут использовать свои льготы для покупки дополнительных видов детских смесей.

Узнайте больше о дополнительных шагах, которые президент Байден предпринимает для решения проблемы нехватки детских смесей.
Осмотр вашего ребенка: 4 месяца (для родителей)
Проверка: Элана Перл Бен-Джозеф, MD
на испанском языке
La revisión de su hijo: 4 месяца
Что ожидать во время этого визита
Ваш врач и/или медсестра, вероятно, сделают следующее:
1. Измерьте вес, рост и окружность головы вашего ребенка и нанесите измерения на диаграмму роста.
2. Задавайте вопросы, сообщайте о проблемах и давайте советы о состоянии вашего ребенка:
Кормление. Грудное молоко или смесь – это все, что нужно вашему ребенку. Вы можете давать обогащенные железом хлопья или мясное пюре, когда ваш ребенок будет готов к твердой пище примерно в возрасте 6 месяцев. Поговорите со своим врачом, прежде чем начинать принимать какие-либо твердые вещества.
Писает и какает. Младенцы этого возраста должны иметь несколько мокрых подгузников в день и регулярный стул. Некоторые могут какать каждый день; другие могут какать каждые несколько дней. Это нормально, пока кал мягкий. Сообщите своему врачу, если он станет твердым, сухим или будет трудно пройти.
Младенцы этого возраста должны иметь несколько мокрых подгузников в день и регулярный стул. Некоторые могут какать каждый день; другие могут какать каждые несколько дней. Это нормально, пока кал мягкий. Сообщите своему врачу, если он станет твердым, сухим или будет трудно пройти.
Сон. В этом возрасте дети спят около 12–16 часов в сутки, включая дневной сон. Большинство младенцев спят ночью по 5-6 часов. Некоторые дети, особенно находящиеся на грудном вскармливании, могут чаще просыпаться.
Разработка. К 4 месяцам большинство младенцев:
- поворачивают голову на звук вашего голоса
- издавать звуки типа «оооо» и «ааа» (воркование)
- издавать звуки в ответ, когда вы говорите
- улыбка и смех (еще не полный смех)
- смотреть на себя, двигаться или издавать звуки, чтобы привлечь или удержать ваше внимание
- с интересом смотрят на свои руки
- держать игрушку в руке
- держите головку неподвижно, когда держите ее
- отжиматься на локтях/предплечьях, лежа на животе
- бьют руками по игрушкам
Поговорите со своим врачом, если ваш ребенок не достигает одного или нескольких этапов или вы заметили, что у вашего ребенка были навыки, но он их утратил.
3. Проведите осмотр , раздев ребенка в вашем присутствии. Это будет включать осмотр глаз, прослушивание сердца вашего ребенка и определение пульса, проверку бедер и внимание к движениям вашего ребенка.
4. Обновить прививки. Прививки могут защитить младенцев от серьезных детских болезней, поэтому важно, чтобы ваш ребенок получил их вовремя. Графики иммунизации могут варьироваться от офиса к офису, поэтому поговорите со своим врачом о том, чего ожидать.
5. Поскольку послеродовая депрессия является распространенным явлением, лечащий врач вашего ребенка может попросить вас заполнить анкету для выявления депрессии.
Заглядывая вперед
Вот некоторые вещи, о которых следует помнить до следующего профилактического осмотра вашего ребенка в возрасте 6 месяцев:
Кормление
- Грудное молоко или смесь — это все, что нужно вашему ребенку.
- Большинство детей готовы есть твердую пищу примерно в 6 месяцев, хотя некоторые дети могут быть готовы раньше.
 Если ваш врач рекомендует введение твердой пищи :
Если ваш врач рекомендует введение твердой пищи :- Поделитесь семейной историей любых пищевых аллергий.
- Начните с небольшого количества цельнозерновой каши, обогащенной железом, смешанной с грудным молоком или смесью. Вы также можете начать с мясного пюре, другого продукта, богатого железом.
- Используйте детскую ложку — не кладите хлопья в бутылочку для ребенка.
- Если ваш ребенок много выталкивает язык, возможно, он еще не готов к твердой пище. Подождите неделю или около того, прежде чем пытаться снова.
- Прежде чем пробовать другие твердые продукты, подождите, пока ваш ребенок начнет есть хлопья с ложки. Вводите один новый продукт за раз и подождите несколько дней, чтобы проверить возможную аллергическую реакцию, прежде чем вводить новый.
- Если вы кормите грудью, продолжайте давать добавки с витамином D. Детям на грудном вскармливании могут потребоваться добавки железа до тех пор, пока они не получат достаточное количество железа из продуктов, которые они едят.

- Обращайте внимание на признаки того, что ваш ребенок голоден или сыт .
- Не давайте ребенку сок до достижения им возраста 12 месяцев.
- Не опорные бутылочки и не кладите ребенка в кровать с бутылочкой.
Текущий уход
- У многих детей прорезываются зубы в возрасте около 4 месяцев. Чтобы облегчить боль или дискомфорт, предложите чистую влажную мочалку или прорезыватель для зубов. Поговорите со своим врачом о приеме ацетаминофена от боли.
- Очистите десны ребенка влажной чистой тряпкой или мягкой зубной щеткой.
- Пойте, разговаривайте, читайте и играйте со своим малышом. Младенцы лучше всего учатся, общаясь с людьми.
- Телевидение, видео и другие виды экранного времени не рекомендуются для таких маленьких детей. Видеочат — это нормально.
- Продолжайте давать ребенку много контролируемого «время лежать на животе» , когда он бодрствует.
 Создайте для ребенка безопасное игровое пространство.
Создайте для ребенка безопасное игровое пространство. - Ограничьте количество времени, которое ваш ребенок проводит в детское кресло, шезлонг или качели .
- Молодые мамы часто чувствуют себя уставшими и подавленными. Но если эти чувства сильны или вы чувствуете грусть, капризность или тревогу , позвоните своему врачу.
- Поговорите со своим врачом, если вас беспокоит ваша жизненная ситуация . Есть ли у вас вещи, необходимые для ухода за ребенком? У вас достаточно еды, безопасного жилья и медицинской страховки? Ваш врач может рассказать вам об общественных ресурсах или направить вас к социальному работнику.
Безопасность
- Для снижения риска синдрома внезапной детской смерти (СВДС) :
- Всегда укладывайте ребенка спать на твердый плоский матрас на спину, а не на живот или бок, в кроватку или люльку без бортиков, одеял, одеял, подушек или плюшевых игрушек.

- Кормите ребенка грудью, если это возможно.
- Разрешайте ребенку спать в вашей комнате в люльке или кроватке рядом с кроватью до достижения им первого дня рождения или по крайней мере в течение 6 месяцев, когда риск СВДС наиболее высок.
- Избегайте перегрева, поддерживая комфортную температуру в помещении. Одевайте ребенка по комнатной температуре и не перевязывайте. Не накрывайте голову ребенка, пока он спит. Следите за признаками перегрева, такими как потливость или ощущение жара на ощупь.
- Подумайте о том, чтобы уложить ребенка спать с соской. Если ваш ребенок отказывается от соски, не заставляйте его. Если соска выпала во время сна, ее не нужно заменять. Если вы кормите грудью, подождите, пока грудное вскармливание не установится, прежде чем вводить соску.
- Не позволяйте ребенку засыпать на изделии, которое не предназначено специально для сна младенцев, например на приспособлении для сидения (например, на автокресле), на подушке для кормления (например, на подушке Boppy) или на шезлонге для младенцев (например, Dock-a-Tot, Podster и Bummzie).

- Не используйте продукты или устройства, которые, как утверждается, снижают риск СВДС, такие как приспособления для позиционирования сна (например, клинья или наклонные подушки) или мониторы, которые могут определять частоту сердечных сокращений и характер дыхания ребенка. Никакие известные продукты не могут на самом деле сделать это.
- Убедитесь, что все поверхности для сна и продукты, которые вы используете, чтобы помочь вашему ребенку спать, были одобрены Комиссией по безопасности потребительских товаров США (CPSC) и соответствуют федеральным стандартам безопасности.
- Всегда укладывайте ребенка спать на твердый плоский матрас на спину, а не на живот или бок, в кроватку или люльку без бортиков, одеял, одеял, подушек или плюшевых игрушек.
- Не используйте детские ходунки . Они опасны и могут привести к серьезным травмам. Ходунки также не поощряют ходьбу и даже могут ей мешать.
- Пока ваш ребенок бодрствует, не оставляйте его без присмотра , особенно на высоких поверхностях или в ванне.
- Держите мелкие предметы и вредные вещества в недоступном для вас месте.

- Всегда сажайте ребенка в автокресло , обращенное назад , на заднее сиденье. Никогда оставлять ребенка одного в машине.
- Избегайте пребывания на солнце , держите ребенка укрытым и по возможности в тени. Солнцезащитные кремы не рекомендуются для младенцев младше 6 месяцев. Тем не менее, вы можете использовать небольшое количество солнцезащитного крема для младенцев младше 6 месяцев, если тень и одежда не обеспечивают достаточную защиту.
- Защитите своего ребенка от пассивного курения , повышающего риск заболеваний сердца и легких. Пары от электронных сигарет, бывшие в употреблении, также вредны.
- Будьте в курсе любых источников свинца в вашем доме, включая краску на основе свинца (в домах США, построенных до 1978 года).
Эти контрольные листы соответствуют рекомендациям Американской академии педиатрии (AAP)/Bright Futures.
Отзыв: Элана Перл Бен-Джозеф, MD
Дата проверки: июнь 2022 г.
Что такое синдром тряски ребенка? – Самый счастливый ребенок
Доктор Харви Карп, доктор медицинских наук, FAAP
Что такое синдром тряски ребенка?
Синдром тряски ребенка (СБС) — это трагическая проблема, при которой от 1000 до 3000 младенцев ежегодно получают травмы от лиц, осуществляющих уход (25% умирают, а 80% выживших получают необратимые повреждения головного мозга).
Что вызывает синдром тряски ребенка?
Триггер № 1 и наиболее частая причина синдрома встряхивания ребенка — это плач ребенка (и резкие движения, которые расстроенный родитель использует, чтобы встряхнуть голову ребенка, обычно мотая ее примерно на 1-2 фута вперед и назад).
Я рад сообщить, что за последние 15 лет миллионы родителей научились с помощью «Самого счастливого ребенка 5 S» имитировать успокаивающие ритмы матки ребенка, чтобы включить успокаивающий рефлекс и быстро успокоить плач своего ребенка.
Могут ли другие виды движений вызывать синдром тряски ребенка?
Национальный центр по изучению синдрома тряски ребенка сообщает, что SBS не вызывается «подбрасыванием ребенка в воздух, пробежкой с ребенком или наездом на неровности в машине». Далее они заявляют:
Далее они заявляют:
Случайные падения, даже с лестницы, как правило, не являются причиной черепно-мозговых травм у младенцев. Бытовые падения с мебели или с лестницы чаще всего приводят к незначительным травмам. Травмы, вызванные ударами на высокой скорости, падением с большой высоты или падением на чрезвычайно твердую поверхность, создают возможности для более серьезных травм, таких как травмы SBS.
Признаки синдрома тряски ребенка
Признаки и симптомы синдрома тряски ребенка могут различаться в зависимости от конечности, но могут включать:
- Крайняя суетливость и раздражительность у вашего ребенка
- Измененные уровни сознания
- Сонливость или трудности с бодрствованием, сопровождающиеся суетливостью
- Снижение аппетита или рвота
- Бледная или синеватая кожа
- Расширенные зрачки, не реагирующие на свет
- Судороги или припадки
- Кома или паралич
Признаки синдрома встряхивания ребенка обычно проявляются сразу и достигают пика в течение 4-6 часов.
Успокаивающее покачивание головой против синдрома тряски ребенка
Незначительные движения, такие как раскачивание 5 S (или, как я описываю это, покачивания головой в желе) совершенно безопасны. Для многих детей ключом к успокоению является покачивание (быстрые небольшие движения, 1-2 дюйма вперед и назад, как качающаяся голова). 5 S настолько эффективны для успокоения, что даже помогают многим младенцам, страдающим коликами!
На самом деле, 5 S не только безопасны… они намного лучше, чем безопасны! Они помогают предотвратить синдром встряхнутого ребенка, давая родителям средства успокоить непрекращающийся плач, чтобы они не расстраивались настолько, чтобы потерять самообладание и случайно травмировать ребенка. По этой причине в университетских больницах и в программах общественного здравоохранения более чем в 20 странах преподаются 5S, чтобы помочь родителям… и уменьшить синдром встряхивания ребенка.
Предотвращение синдрома тряски ребенка
В дополнение к помощи родителям успокоить плач, обучая их 5 S, еще один способ, который, как надеются счастливые дети, предотвратить синдром тряски ребенка, – это SNOO. Эта детская кроватка была разработана специально для автоматического успокоения плача, давая детям три S (пеленание, звук и качание). И родители могут быть уверены, что движения SNOO были разработаны с учетом безопасности ребенка.
Эта детская кроватка была разработана специально для автоматического успокоения плача, давая детям три S (пеленание, звук и качание). И родители могут быть уверены, что движения SNOO были разработаны с учетом безопасности ребенка.
Фактически, крошечное движение платформы кровати на верхнем уровне SNOO раскачивается менее чем на 1/4 дюйма (взад и вперед) в каждую сторону. Это намного меньше, чем голова ребенка двигается в утробе матери, когда мама толкает вверх лестницы или качаясь в классе упражнений. И SNOO значительно повышает безопасность ребенка, предотвращая случайное переворачивание на живот и улучшая сон младенца, поэтому у родителей меньше соблазна заснуть вместе с ребенком в небезопасном месте (например, на диване, в кресле или на взрослой кровати).
Итог: движение SNOO может активировать успокаивающий рефлекс и уменьшить детский плач. Наша глубочайшая надежда состоит в том, что в тот поворотный момент, когда ребенок безутешно плачет, мы сможем предотвратить трагедию синдрома встряхивания ребенка, если уставший/разочарованный опекун решит использовать SNOO, чтобы успокоить ребенка.
