Фактор способствующий развитию стеноза гортани у детей раннего возраста: Тестовая форма по бронхиальной астме
Стеноз гортани у детей. Что такое Стеноз гортани у детей?
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Стеноз гортани у детей — это сужение просвета органа вплоть до полной его закупорки, что сопровождается нарушением внешнего дыхания. Состояние развивается при ложном крупе, травматических и аллергических поражениях гортани, как следствие длительного периода интубации. Симптомы стеноза включают одышку, бледность и синюшность кожных покровов, повышенную потливость. На стадии декомпенсации возникают судороги, потеря сознания, остановка дыхания. С диагностической целью проводят ларингоскопию, МРТ и КТ гортани, эндоскопическое обследование. Лечение в основном хирургическое: коникотомия или плановые коррекции рубцовых изменений.
МКБ-10
J38.6 Стеноз гортани
- Причины
- Патогенез
- Классификация
- Симптомы
- Осложнения
- Диагностика
- Лечение стеноза гортани у детей
- Консервативная терапия
- Хирургическое лечение
- Реабилитация
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Стеноз является осложнением болезней дыхательной системы или других органов, он не возникает изолированно на фоне полного здоровья (за исключением травм и аспирации инородных тел). Симптомы чаще наблюдаются у грудничков и детей раннего возраста, что обусловлено анатомо-функциональными особенностями верхних дыхательных путей. Заболевание является серьезной проблемой в современной отоларингологии, поскольку при тяжелых формах сужения и отсутствии неотложной медицинской помощи смертность достигает 90-100%.
Стеноз гортани у детей
Причины
Зачастую стеноз гортани у детей осложняет течение острого ларингита, вызванного вирусом парагриппа. При этом формируется ложный круп, при осложненном течении которого сужаются воздухоносные пути. Патология характерна для пациентов до 5-6 лет. Симптомы стеноза могут развиваться при других воспалениях (эпиглоттит, дифтерия). Невоспалительными причинами перекрытия гортани служат:
При этом формируется ложный круп, при осложненном течении которого сужаются воздухоносные пути. Патология характерна для пациентов до 5-6 лет. Симптомы стеноза могут развиваться при других воспалениях (эпиглоттит, дифтерия). Невоспалительными причинами перекрытия гортани служат:
- Инородные тела. В раннем возрасте дети могут проглатывать бусины, пуговицы и другие мелкие предметы. Ввиду узости гортани посторонние тела застревают в области голосового аппарата, перекрывая доступ воздуха и вызывая симптомы удушья.
- Травма. Механическое воздействие на шею при падении, ударе, удушении сопровождается повреждением гортанных хрящей, тяжелыми нарушениями вентиляционной функции. Подобные травмы представляют угрозу для жизни детей, особенно при их сочетанном характере.
- Аллергия. В детском возрасте стенки гортани очень рыхлые, поэтому при иммунном воспалении они реагируют массивный отеком. При аллергической реакции немедленного типа симптомы полного перекрытия просвета у детей наступают за несколько минут.

- Длительная ИВЛ. Проблемой детской отоларингологии остаются рубцовые постинтубационные стенозы которые при отсутствии адекватного и комплексного лечения приводят к инвалидизации и социальной дезадаптации детей. Сужение становится осложнением «гортанного пролежня».
Частому развитию стеноза способствуют анатомо-физиологические особенности детской гортани. Она имеет короткое преддверие, малый диаметр и податливый хрящевой скелет, что создает благоприятные условия для сужения просвета и даже его полного перекрытия. У детей отмечаются симптомы гипервозбудимости рефлексогенных зон и повышенный тонус парасимпатической системы, с чем связана быстрая реакция мышц, замыкающих голосовую щель в ответ на раздражение.
Патогенез
Формирование стеноза у детей обусловлено тремя компонентами: отеком гортанной слизистой, спазмом мускулатуры и закупоркой просвета густыми слизистыми выделениями. Затруднение прохождения воздуха создает нарушения аэродинамики и увеличивает сопротивление воздушному потоку, провоцирует типичные симптомы (одышку, чувство нехватки воздуха). Недостаточное поступление кислорода сопровождается гипоксией и гипоксемией, кардиоваскулярными и мозговыми нарушениями.
Недостаточное поступление кислорода сопровождается гипоксией и гипоксемией, кардиоваскулярными и мозговыми нарушениями.
Классификация
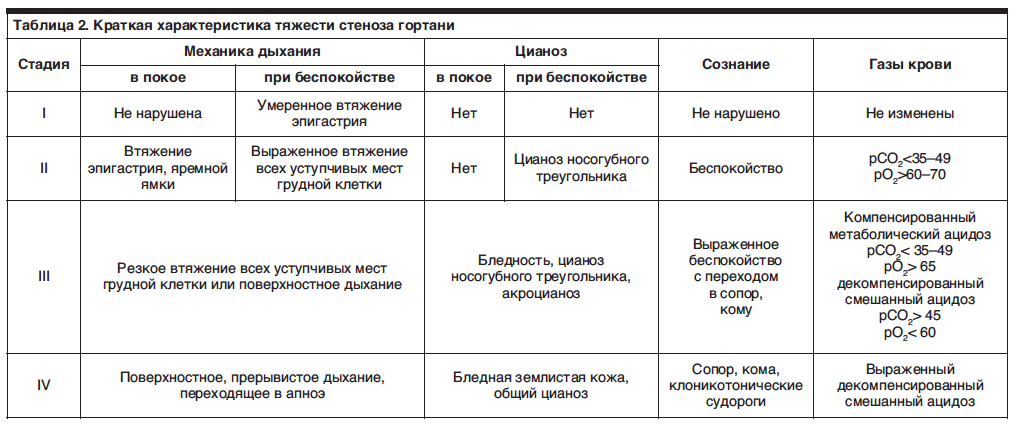
С учетом времени появления стенозы подразделяются на врожденные и приобретенные. По локализации бывают синехии заднего или переднего отдела, кольцевидные рубцовые изменения, тотальное заращение просвета. По размеру поражения выделяют ограниченный рубцовый стеноз (до 10 мм) и распространенную форму. В клинической практике наиболее важна классификация по тяжести течения, согласно которой выделяют 4 стадии:
- I (компенсация). Чтобы обеспечить адекватное дыхание, в процесс вовлекается вспомогательная мускулатура, но ЧДД в норме и состояние ребенка удовлетворительное.
- II (субкомпенсация). Происходит чрезмерное напряжение компенсаторных механизмов, в результате чего функция внешнего дыхания нарушается, возникает легкая степень гипоксии.
- III (декомпенсация). Характеризуется полным срывом адаптационных механизмов, тяжелыми расстройствами дыхательной функции и патологическими изменениями гомеостаза.

- IV (асфиксия). Жизнеугрожающее состояние, проявляющееся остановкой дыхания с соответствующими расстройствами кардиоваскулярной системы.
Симптомы
Основной признак стенозов у детей — нарушение функции внешнего дыхания, которое колеблется от небольшого учащения ЧДД до шумного и свистящего дыхания. Чтобы облегчить состояние, ребенок присаживается на корточки, садится, наклонившись вперед с упором на руки. Родители замечают, что при вдохе втягиваются межреберные промежутки, над- и подключичные ямки. Одышка сохраняется даже в покое.
Симптомы сужения гортани включают изменение цвета кожи. Ребенок становится бледным, вокруг губ появляется синеватый оттенок. При прогрессировании стеноза наблюдается тотальный цианоз кожного покрова. Беспокоит повышенная потливость, все тело покрывается липким холодным потом. При тяжелом поражении возможно непроизвольное мочеиспускание или дефекация, судороги. При асфиксии ребенок задыхается, после чего теряет сознание.
Осложнения
Грозное последствие тяжелого гортанного стеноза — летальный исход от остановки дыхания и расстройств сердечной деятельности. При длительном сужении просвета воздухоносных путей у детей возникают симптомы хронической гипоксии, которая нарушает работу внутренних органов и головного мозга, провоцирует отставание в физическом и психическом развитии. Рубцовая деформация чревата потерей голоса и инвалидизацией ребенка.
Диагностика
При развернутой клинической картине стеноза детский ЛОР ставит диагноз без дополнительных методов обследования и сразу переходит к оказанию экстренной помощи. Диагностический поиск выполняется при легких и среднетяжелых формах стеноза либо после купирования асфиксии и стабилизации состояния ребенка. Для обследования применяются инструментальные и лабораторные методы:
- Ларингоскопия. Как скрининговая диагностика используется непрямая ларингоскопия, которая производится быстро и дает врачу информацию о наличии и характере стеноза.
 Для изучения анатомического строения гортани и определения уровня сужения показана прямая ларингоскопия.
Для изучения анатомического строения гортани и определения уровня сужения показана прямая ларингоскопия. - Рентгенография. На рентгенологическом снимке в боковой проекции визуализируется рубцовая ткань, что необходимо для диагностики хронического стеноза. Чтобы точно установить локализацию и степень распространенности стенотических изменений, назначается компьютерная томография гортани.
- МРТ гортани. Проводится при затруднениях в диагностическом поиске. Она позволяет детально осмотреть состояние мягких тканей дыхательных путей и окружающей клетчатки, что дает отоларингологу ценную информацию для уточнения этиологического фактора стеноза.
- Эндоскопия. Фиброларинготрахеоскопия требуется для детального осмотра внутреннего состояния гортани, нижележащих отделов дыхательной системы. Методика сочетает диагностические и лечебные функции, поскольку с ее помощью можно удалить инородные тела и наладить нормальное дыхание.
- Лабораторные анализы. При подозрении на инфекционную природу стеноза у детей рекомендована микробиологическая диагностика мазка из зева или мокроты.
 Больным в тяжелом состоянии необходим расширенный биохимический анализ крови, выявляющий симптомы метаболических и гипоксических расстройств.
Больным в тяжелом состоянии необходим расширенный биохимический анализ крови, выявляющий симптомы метаболических и гипоксических расстройств.
Лечение стеноза гортани у детей
Консервативная терапия
При острых стенозах медикаментозные мероприятия имеют вспомогательный характер и включаются в комплекс неотложной помощи. Ребенку вводят кортикостероиды в возрастных дозировках, антихолинэргические средства. Для компенсации гипоксии после устранения стеноза проводится дыхание увлажненными кислородными смесями. После стабилизации самочувствия лечение подбирается по этиопатогенетическому принципу.
Легкие формы болезни подлежат амбулаторной терапии, при остальных рекомендована госпитализация. Если выявлены симптомы ларингита, назначаются нестероидные противовоспалительные препараты, антигистаминные средства. Для ликвидации вязкой мокроты, которая закупоривает просвет дыхательных путей, используют муколитики, щелочные ингаляции (для детей после 4-5 лет). При необходимости подбирается антибактериальная терапия.
При необходимости подбирается антибактериальная терапия.
Соответственно причине стеноза в стационаре могут применяться противовирусные, противомикробные, противогрибковые препараты. Когда симптомы вызваны нервно-мышечными нарушениями, показаны миорелаксанты. При интенсивном отеке эффективны адреномиметики в виде растворов и ингаляций, которые обладают мощным сосудосуживающим эффектом. Из физиотерапии выполняют УФО, электрофорез на область шеи.
Хирургическое лечение
При остром развитии тяжелого стеноза и асфиксии оперативное вмешательство производится как можно быстрее. В экстренных случаях показана коникотомия — рассечение гортани между хрящами для обеспечения поступления воздуха в дыхательные пути. У детей старше 8 лет проводится менее травматичная пункционная коникотомия, в ходе которой устанавливается катетер с иглой.
При хронических рубцовых стенозах хирургическая коррекция выполняется в плановом порядке. Чаще используются эндоскопические операции: баллонная дилатация, лазерная микрохирургия, вмешательство с помощью микродебридера. У детей также применяют оперативное лечение с наружным доступом: ларингопластику с использованием аутотрансплантата, резекцию гортани, латерофиксацию голосовых складок.
Чаще используются эндоскопические операции: баллонная дилатация, лазерная микрохирургия, вмешательство с помощью микродебридера. У детей также применяют оперативное лечение с наружным доступом: ларингопластику с использованием аутотрансплантата, резекцию гортани, латерофиксацию голосовых складок.
Реабилитация
Для успешного восстановления после хирургического лечения ребенку назначают щадящий режим. Наблюдение у ЛОР-врача проводится в течение 2-3 месяцев один раз в 2 недели. Специалисты советуют соблюдать голосовой режим (тихий разговор, избегание крика и громкого смеха), исключить горячие и острые блюда, чтобы не раздражать слизистую и не провоцировать симптомы удушья.
Прогноз и профилактика
При стенозах 1-2 стадии у врачей есть время для выявления причины патологии и ее устранения, поэтому прогноз благоприятный. В случае декомпенсации состояния и развития асфиксии существует высокий риск смерти, если вовремя не оказана медицинская помощь. Профилактика заболевания включает раннее лечение ОРВИ (в частности парагриппа), избегание травм, проведение иммуностимулирующих и общеукрепляющих мероприятий.
Профилактика заболевания включает раннее лечение ОРВИ (в частности парагриппа), избегание травм, проведение иммуностимулирующих и общеукрепляющих мероприятий.
Вы можете поделиться своей историей болезни, что Вам помогло при лечении стеноза гортани у детей.
Источники
- Стеноз гортани у детей. Клинический протокол МЗ РК. — 2014.
- Острый обструктивный ларингит (круп) у детей/ Н.А. Геппе, Н.Г. Колосова, А.Б. Малахов, И.К. Волков// Мать и дитя. — 2014.
- Острые стенозы гортани. Хронический ларингит/ М.А. Рябова, В.Н. Ермаков. — 2008.
- Настоящая статья подготовлена по материалам сайта: https://www.krasotaimedicina.ru/
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
причины, симптомы, диагностика и лечение – статьи о здоровье
10.11.2022
Стеноз гортани у детей – заболевание, характеризующееся сужением просвета, вследствие чего качественно затрудняется дыхание на некоторый временной промежуток.
Смертность среди маленьких детей с развитым стенозом слишком высока и при первых же симптомах отсчет уже идет на часы и минуты жизни ребенка.
Стеноз гортани у детей начинается всегда одинаково: с признаков банальной простуды. Поначалу ребенок становится очень тревожным и беспокойным, появляется первое покашливание, поднимается температура. Несколько дней может сохраняться полная видимость вирусной инфекции и не более того. Но довольно быстро клиническая картина меняется, иногда хватает нескольких часов, чтобы у малыша начало развиваться удушье.
Причины
Причиной стеноза могут быть не только вирусы или бактерии, но и аллергические реакции на домашнее лечение: мед, малину, ингаляции с травами, сосновыми почками, пихтовым маслом. Очень часто дети выдают удушье на запах вьетнамского бальзама «Звездочка», цветущих растений, косметики, духов, бензина и других химических веществ. Небезопасны в этом отношении и пищевые аллергены: цитрусовые, красные овощи и фрукты, куриные яйца, морская рыба, морепродукты, орехи, шоколад и другие сладости.
Очень часто дети выдают удушье на запах вьетнамского бальзама «Звездочка», цветущих растений, косметики, духов, бензина и других химических веществ. Небезопасны в этом отношении и пищевые аллергены: цитрусовые, красные овощи и фрукты, куриные яйца, морская рыба, морепродукты, орехи, шоколад и другие сладости.
Симптомы
Первые признаки недуга у крохи могут быть не замечены даже самыми внимательными родителями. Объясняется это тем, что симптоматика стеноза очень схожа с клиническими проявлениями обычного ОРЗ. У крохи может незначительно повыситься температура тела, а также появиться насморк.
Следующая стадия развития стеноза характеризуется сильным приступообразным кашлем, осипшим голосом и учащенным шумным дыханием. Опасение у родителей должно вызвать и то, что состояние ребенка стремительно ухудшается, он становится вялым и раздражительным, что свидетельствует о начале гипоксии.
Диагностика
Стеноз гортани у детей диагностируется дифференциальным методом, вследствие чего можно выявить причины и различить гортанный стеноз от ларингоспазма, стеноза трахеи, приступа бронхиальной астмы. Стеноз выявляется путем проведения осмотра и пальпации на фоне выраженной симптоматики.
Стеноз выявляется путем проведения осмотра и пальпации на фоне выраженной симптоматики.
Для качественного выявления причины стеноза проводят следующие обследования: томография, ларингоскопия, рентгенография гортани и полностью пищевода, ультразвуковое исследование щитовидной железы, бактериологические исследования из зева, трахеобронхоскопия.
Лечение
Стеноз гортани у детей развивается слишком быстро и тут не стоит терять время. При очевидном удушье можно сделать укол преднизалона, чтобы облегчить ребенку процесс дыхания. Только нужно точно знать, что иного выбора нет и судить, по возможности, здраво: если врачи уже на подходе, а горячий пар и растирание ножек помогают, ребенок дышит, то колоть препарат не стоит.
Вызвать «скорую» с последующим посещением участкового педиатра жизненно необходимо для выздоровления. Во-первых, приступ может повториться, а колоть всякий раз препарат нельзя. Ребенок остро нуждается в хорошем и комплексном лечении, прохождении курса физиотерапии, лечении антибиотиками и ликвидации отечности гортани.
В момент приступа часто бывает критическая ситуация, тогда специалистам приходится на месте проводить операцию. Делается сечение в области трахеи с целью поступления воздуха, вставляется специальная трубка.
Во время кризиса необходимо постоянное наблюдение и обеспечить его возможно только в стационарных условиях.
Ларинготрахеальный стеноз — StatPearls — NCBI Bookshelf
Непрерывное обучение
Ларинготрахеальный стеноз (LTS) представляет собой сужение верхних дыхательных путей между гортанью и трахеей с потенциально разрушительными последствиями, включая дыхательную недостаточность, остановку сердечно-легочной деятельности и смерть. Верхние дыхательные пути образованы гортанью, голосовой щелью, подсвязочным отделом и трахеей. Трахея представляет собой трубку цилиндрической формы с передней хрящевой стенкой, образованной С-образными кольцами, и задней перепончатой стенкой. Трахея разветвляется на правый и левый главные бронхи у киля, расположенного на уровне четвертого грудного позвонка (Т4). В этом упражнении рассматриваются этиология, патофизиология, клиническая картина, диагностика, лечение и осложнения ларинготрахеального стеноза. Он также охватывает роль межпрофессиональной бригады по уходу в лечении этих пациентов.
В этом упражнении рассматриваются этиология, патофизиология, клиническая картина, диагностика, лечение и осложнения ларинготрахеального стеноза. Он также охватывает роль межпрофессиональной бригады по уходу в лечении этих пациентов.
Цели:
Определите этиологию ларинготрахеального стеноза.
Рассмотрите соответствующую оценку ларинготрахеального стеноза.
Опишите возможные варианты лечения ларинготрахеального стеноза.
Опишите стратегии межпрофессиональной бригады по улучшению координации помощи и коммуникации для прогрессирования ларинготрахеального стеноза и улучшения исходов.
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Введение
Ларинготрахеальный стеноз (ЛТС) представляет собой сужение верхних дыхательных путей между гортанью и трахеей с потенциально разрушительными последствиями, включая дыхательную недостаточность, остановку сердечно-легочной деятельности и смерть. Верхние дыхательные пути состоят из гортани, голосовой щели, подсвязочного отдела и трахеи. Трахея представляет собой трубку цилиндрической формы с передней хрящевой стенкой, образованной С-образными кольцами, и задней перепончатой стенкой. Трахея разветвляется на правый и левый главные бронхи на уровне киля, который находится на уровне четвертого грудного позвонка (Т4).
Верхние дыхательные пути состоят из гортани, голосовой щели, подсвязочного отдела и трахеи. Трахея представляет собой трубку цилиндрической формы с передней хрящевой стенкой, образованной С-образными кольцами, и задней перепончатой стенкой. Трахея разветвляется на правый и левый главные бронхи на уровне киля, который находится на уровне четвертого грудного позвонка (Т4).
Стеноз гортани может возникнуть в результате травмы, связанной с эндотрахеальной интубацией или вследствие новообразования, аутоиммунного или инфекционного процесса. Он может протекать бессимптомно или может привести к симптомам обструкции верхних дыхательных путей.
Сужение гортани по любой причине требует мультидисциплинарного подхода к лечению, включая, помимо прочего, пульмонологов, реаниматологов, отоларингологов и гастроэнтерологов, а также логопедов и кардиоторакальных хирургов. Определение этиологии ларинготрахеального стеноза имеет решающее значение, поскольку оно может определять лечение и предоставлять пациенту прогностическую информацию.
Этиология
Несколько этиологий связаны с развитием ларинготрахеального стеноза (LTS) [1]. Признанные причины стеноза гортани включают: ятрогенные (например, осложнение эндотрахеальной интубации), аутоиммунные, инфекционные, неопластические, травматические и идиопатические. Аутоиммунные заболевания, такие как системная красная волчанка, ревматоидный артрит, васкулит, саркоидоз и склеродермия, могут вызывать ларинготрахеальный стеноз. Инфекционные причины включают бактериальный трахеит, вирусный папилломатоз и туберкулез. Новообразование на уровне гортани или трахеи также может вызывать сужение дыхательных путей, при этом плоскоклеточный рак и аденома являются наиболее распространенными злокачественными новообразованиями в этих условиях [2]. Непосредственное повреждение трахеи в результате травмы, ингаляционных ожогов или облучения — это лишь некоторые из причин травматического ларинготрахеального стеноза.[3]
Острая травма гортани описана как потенциальный компонент синдрома после интенсивной терапии. [4] Общие постинтубационные осложнения включают преходящую дисфонию, дисфагию и боль в горле у пациентов, перенесших операцию. Однако эти осложнения более выражены у пациентов в критическом состоянии. Эндотрахеальные трубки (ЭТТ) могут привести к повреждению гортани в результате прямого компрессионного повреждения ЭТТ слизистой оболочки задней голосовой щели, что в конечном итоге может привести к фиброзу и рубцу, что приведет к стенозу.
[4] Общие постинтубационные осложнения включают преходящую дисфонию, дисфагию и боль в горле у пациентов, перенесших операцию. Однако эти осложнения более выражены у пациентов в критическом состоянии. Эндотрахеальные трубки (ЭТТ) могут привести к повреждению гортани в результате прямого компрессионного повреждения ЭТТ слизистой оболочки задней голосовой щели, что в конечном итоге может привести к фиброзу и рубцу, что приведет к стенозу.
Эпидемиология
Нет четких данных об эпидемиологии ларинготрахеального стеноза, поскольку трудно рассматривать это заболевание как единое целое, учитывая диапазон различных причин. Стеноз трахеи может возникать у 30% пациентов с трахеостомией, хотя есть много факторов, которые могут способствовать этому, в зависимости от сопутствующих заболеваний пациента, показаний и продолжительности трахеотомии [5].
Патофизиология
Самая узкая часть дыхательных путей взрослых находится в подсвязочном пространстве на уровне перстневидного хряща, которое простирается от нижней части голосовых связок до нижней части перстневидного хряща. [3] Длина этой области составляет всего несколько сантиметров, но она обычно может быть повреждена во время эндотрахеальной интубации, поскольку во время интубации эндотрахеальная трубка контактирует с задней частью подсвязочного пространства. Длительная интубация также может вызвать ларинготрахеальный стеноз, когда давление в манжете превышает перфузионное давление в капиллярах слизистой оболочки (примерно 35 мм рт.ст.), что может привести к ишемии, изъязвлению задней части слизистой оболочки и последующим фиброзным стриктурам.[6] Что касается пациентов с сопутствующими аутоиммунными заболеваниями, гранулематоз с полиангиитом (ранее известный как гранулематоз Вегенера) чаще всего связан со стенозом ларинготрахеи, о чем свидетельствует некротизирующее гранулематозное воспаление, которое наблюдается в верхних дыхательных путях с васкулитом, закрепляющим фиброзные изменения и стеноз. [7]
[3] Длина этой области составляет всего несколько сантиметров, но она обычно может быть повреждена во время эндотрахеальной интубации, поскольку во время интубации эндотрахеальная трубка контактирует с задней частью подсвязочного пространства. Длительная интубация также может вызвать ларинготрахеальный стеноз, когда давление в манжете превышает перфузионное давление в капиллярах слизистой оболочки (примерно 35 мм рт.ст.), что может привести к ишемии, изъязвлению задней части слизистой оболочки и последующим фиброзным стриктурам.[6] Что касается пациентов с сопутствующими аутоиммунными заболеваниями, гранулематоз с полиангиитом (ранее известный как гранулематоз Вегенера) чаще всего связан со стенозом ларинготрахеи, о чем свидетельствует некротизирующее гранулематозное воспаление, которое наблюдается в верхних дыхательных путях с васкулитом, закрепляющим фиброзные изменения и стеноз. [7]
Анамнез и физикальное исследование
Обследование пациента с подозрением на ларинготрахеальный стеноз включает подробный сбор анамнеза и физикальное обследование. Анамнез должен включать любые предыдущие эндотрахеальные интубации и их продолжительность, историю инфекций, аутоиммунных заболеваний, васкулитов, травм, хирургических вмешательств, а также текущие симптомы. Наиболее распространенные симптомы LTS любой этиологии включают одышку, стридор, осиплость голоса и кашель. В экстренной ситуации у врача может не хватить времени для получения такой подробной информации, и в этом случае физикальное обследование становится решающим. Необходимо уметь идентифицировать инспираторный стридор, который чаще всего встречается на шее и сопровождается кашлем и одышкой. Если у пациента есть экстраторакальный стеноз, он может проявлять охриплость голоса, инспираторные хрипы, стридор и непродуктивный кашель. Внутригрудной стеноз проявляется затруднением выдоха и укладыванием в лежачее положение. Может быть снижена способность выведения секрета, а также хрипы, имитирующие астму, без ответа на бронходилататоры.[8] Локализация стеноза затруднена только по клиническим признакам.
Анамнез должен включать любые предыдущие эндотрахеальные интубации и их продолжительность, историю инфекций, аутоиммунных заболеваний, васкулитов, травм, хирургических вмешательств, а также текущие симптомы. Наиболее распространенные симптомы LTS любой этиологии включают одышку, стридор, осиплость голоса и кашель. В экстренной ситуации у врача может не хватить времени для получения такой подробной информации, и в этом случае физикальное обследование становится решающим. Необходимо уметь идентифицировать инспираторный стридор, который чаще всего встречается на шее и сопровождается кашлем и одышкой. Если у пациента есть экстраторакальный стеноз, он может проявлять охриплость голоса, инспираторные хрипы, стридор и непродуктивный кашель. Внутригрудной стеноз проявляется затруднением выдоха и укладыванием в лежачее положение. Может быть снижена способность выведения секрета, а также хрипы, имитирующие астму, без ответа на бронходилататоры.[8] Локализация стеноза затруднена только по клиническим признакам.
Оценка
Ларинготрахеальный стеноз можно оценить с помощью ларингоскопии или бронхоскопии. Клиницист может выполнить компьютерную томографию (КТ) шеи в тяжелых случаях, когда обструкция не позволяет провести прямую ларингоскопию, или у пациентов с травматическим повреждением трахеи и при планировании хирургического лечения. КТ может продемонстрировать искусственный экстратрахеальный стеноз, например, при массивном зобе, из-за зависимого положения трахеи при получении таких сканирований. Выполнение спирометрии у этих пациентов помогает установить исходный уровень и отслеживать их состояние с течением времени.[9]]
Существуют три системы классификации, основанные на анатомических характеристиках, полученных на основании интраоперационных данных. Классификация Коттона-Майера основана на проценте стеноза (I = обструкция <50%; II = обструкция от 51% до 70%; III = обструкция от 71% до 99%; IV = полная обструкция). Классификация Лано основана на поражении подучастков (I = поражение одного подучастка; II = поражение двух подучастков; III = поражение трех подучастков, где подучасток означает голосовую щель, подсвязочный аппарат и трахею). Классификация McCaffrey основана на протяженности стеноза (I = подсвязочное пространство или трахея < 1 см; II = подсвязочное пространство > 1 см; III = подсвязочное пространство и трахея > 1 см; IV = любое поражение голосовой щели). Процент стеноза важен для прогноза, индивидуального планирования лечения и стратификации риска зависимости от трахеостомии. Установлено, что пациенты со стенозом III и IV степени по классификации Коттона-Майера зависят от трахеостомии по сравнению с пациентами со стенозом I и II степени. Согласно классификации Lano, более широкое вовлечение подсайтов было связано с более высоким риском зависимости от трахеостомии, а также с более высокими стадиями по классификации McCaffrey. Для взрослых LTS классификации Lano и McCaffrey более точны, чем шкала Коттона-Майера.[1]
Классификация McCaffrey основана на протяженности стеноза (I = подсвязочное пространство или трахея < 1 см; II = подсвязочное пространство > 1 см; III = подсвязочное пространство и трахея > 1 см; IV = любое поражение голосовой щели). Процент стеноза важен для прогноза, индивидуального планирования лечения и стратификации риска зависимости от трахеостомии. Установлено, что пациенты со стенозом III и IV степени по классификации Коттона-Майера зависят от трахеостомии по сравнению с пациентами со стенозом I и II степени. Согласно классификации Lano, более широкое вовлечение подсайтов было связано с более высоким риском зависимости от трахеостомии, а также с более высокими стадиями по классификации McCaffrey. Для взрослых LTS классификации Lano и McCaffrey более точны, чем шкала Коттона-Майера.[1]
Лечение/управление
Обзор
Лечение ларинготрахеального стеноза является сложным, так как может потребовать проведения нескольких процедур с возможным рестенозом в некоторых случаях. Целями лечения являются поддержание проходимости дыхательных путей, уменьшение количества необходимых процедур и деканюляция у пациентов с трахеостомой. К сожалению, пока нет стандартного руководства по подходу и управлению LTS. Большинство методов лечения были описаны в различных исследованиях медицинской литературы по различным специальностям.
Целями лечения являются поддержание проходимости дыхательных путей, уменьшение количества необходимых процедур и деканюляция у пациентов с трахеостомой. К сожалению, пока нет стандартного руководства по подходу и управлению LTS. Большинство методов лечения были описаны в различных исследованиях медицинской литературы по различным специальностям.
Варианты лечения LTS включают эндоскопическую дилатацию, хирургическое вмешательство, установку стента, лазерную терапию или иммуносупрессию для восстановления проходимости дыхательных путей, в зависимости от основной этиологии, а также степени и сложности стеноза.[10]
Бронхоскопический доступ
Бронхоскопия может использоваться для механической дилатации, лазерной терапии и стентирования для лечения ларинготрахеального стеноза. Эти методы лечения могут иметь ограниченное применение при подсвязочном стенозе из-за анатомических проблем. Расширение или лазерное лечение являются вариантами лечения стриктур или гранулем; однако они подвержены риску рецидива. Установка стента может сместиться и вызвать более серьезное повреждение дыхательных путей. Лазер с осторожностью используется при подскладочном стенозе из-за риска повреждения перстневидного хряща, где проходят гортанные нервы и играют роль в функции голосовых связок. Несколько исследований показали, что лазер и стентирование достигают менее 20% успеха [3]. Бронхоскопическая терапия использовалась в тех случаях, когда пациент не является кандидатом на хирургическое вмешательство для облегчения симптомов.
Установка стента может сместиться и вызвать более серьезное повреждение дыхательных путей. Лазер с осторожностью используется при подскладочном стенозе из-за риска повреждения перстневидного хряща, где проходят гортанные нервы и играют роль в функции голосовых связок. Несколько исследований показали, что лазер и стентирование достигают менее 20% успеха [3]. Бронхоскопическая терапия использовалась в тех случаях, когда пациент не является кандидатом на хирургическое вмешательство для облегчения симптомов.
Эндоскопическая механическая дилатация
Дилатация под эндоскопическим контролем выполняется с использованием нескольких устройств, включая бужи с десневыми наконечниками, эндотрахеальные трубки или баллонные катетеры. Это может быть выполнено в амбулаторных условиях для выбранной группы пациентов. Этот путь имеет более благоприятные исходы в отношении сохранения голоса по сравнению с пациентами со стенозом менее 2 см от голосовых складок или со стенозом на нескольких уровнях. Эндоскопическая дилатация должна быть терапией первой линии при простом стенозе, тогда как более сложные стенозы требуют межпрофессионального подхода и возможной хирургической оценки. Средний пациент может прожить около года, не требуя последующих дилатаций.[11]
Эндоскопическая дилатация должна быть терапией первой линии при простом стенозе, тогда как более сложные стенозы требуют межпрофессионального подхода и возможной хирургической оценки. Средний пациент может прожить около года, не требуя последующих дилатаций.[11]
Стентирование трахеи
Стентирование трахеи является паллиативным вариантом для пациентов с прогрессирующей и нерезектабельной обструкцией дыхательных путей, вызывающей рак. Как указывалось выше, стентирование — это сложный и рискованный подход, требующий обсуждения с пациентом соотношения риска и пользы. Более высокий функциональный статус перед операцией коррелирует с лучшими результатами лечения пациентов. Японское исследование Matsuo et al. направлена на уточнение показаний к установке стента, которые включают: 1) тяжелую обструкцию центральных дыхательных путей с одышкой и ограничением потока на кривой поток-объем, 2) прогноз будет продлен после установки стента и 3) периферические дыхательные пути и легкие не повреждены. 12]
12]
Предоперационная оценка
Несколько предоперационных обследований могут помочь в прогнозировании и выборе подходящего метода лечения. Пациент должен быть обследован на наличие колоний метициллин-резистентного золотистого стафилококка (MRSA) по крайней мере за две-три недели до возможной операции, поскольку инфекция может привести к большему количеству послеоперационных осложнений. Если у пациентов положительный результат теста на MRSA, их следует лечить профилактически трехдневным курсом двойной дозы триметоприма-сульфаметоксазола перорально и мупироцином интраназально, а также четырнадцать дней внутривенного введения ванкомицина после операции до тех пор, пока все дренажи не будут удалены. Прежде чем приступить к дальнейшему лечению, пациенты также должны пройти оценку глотания посредством фиброоптической эндоскопической оценки глотания (FEES) или модифицированного исследования глотания с барием (MBS), чтобы определить идеальный режим послеоперационного питания при родах. FEES также оценивает подвижность голосовых связок и степень стриктуры [13].
FEES также оценивает подвижность голосовых связок и степень стриктуры [13].
Открытая хирургия
Открытая хирургия предлагается пациентам с III или IV степенью по шкале Myer-Cotton, потерей хряща или стенозом более 1 см. Открытая хирургия является вариантом в случаях с твердыми тканями и рубцовой тканью длиной более 1 см. Хирургические случаи были более успешными, тогда как эндоскопические процедуры в конечном итоге требуют большего количества повторных вмешательств. Открытые операции можно разделить на 1) резекцию ларинготрахеи с реанастомозом или 2) ларинготрахеопластику с использованием нативной и тканевой пластики. [13]
Ларинготрахеальная резекция с реанастомозом
Систематический обзор Lewis et al. обнаружили, что ларинготрахеальная резекция с анастомозом была связана с меньшей потребностью в дополнительных операциях и повышенной частотой деканюляции по сравнению с эндоскопическими процедурами. Они также обнаружили, что пациентам с идиопатическим стенозом требуется меньше дополнительных операций по сравнению с пациентами с ларинготрахеальным стенозом из-за травмы или интубации [14].
Ларинготрахеопластика
Ларинготрахеопластика включает в себя различные хирургические методы, которые включают одноэтапный или многоэтапный подход с использованием различных типов люминальных трансплантатов или стентирования трахеи.[15] Исходы, как правило, благоприятные, с высоким процентом частоты деканюляции. Они также имеют низкие послеоперационные осложнения, которые включают грануляционную ткань и отек голосовой щели. Их можно лечить коротким курсом дексаметазона в течение 24–48 часов, а также диурезом и приподнятым изголовьем кровати.[16][17]
Т-образная трубка Монтгомери
Т-образная трубка Монтгомери вводится через переднюю стенку трахеи дистальнее анастомоза. Он обеспечивает стабильную проходимость дыхательных путей в течение длительного периода времени (не менее шести месяцев) до рассмотрения вопроса о деканюляции или навсегда в неоперабельных случаях.
Дополнительные процедуры
В настоящее время для лечения LTS используется несколько вариантов дополнительного лечения. Обзор литературы предлагает использование дополнительных методов лечения, таких как митомицин С, стероиды и ингибиторы протонной помпы.
Обзор литературы предлагает использование дополнительных методов лечения, таких как митомицин С, стероиды и ингибиторы протонной помпы.
Митомицин С
Митомицин С является химиотерапевтическим средством, которое применяется местно в течение четырех минут после разреза. Он работает как алкилирующий агент, который ингибирует деление клеток, синтез белка и пролиферацию фибробластов, в конечном итоге уменьшая образование рубцовой ткани. Сообщалось, что это может быть терапевтическим вариантом для более тонких стенозов; однако рестеноз может возникать с одинаковой частотой через пять лет с повторным применением или без него [19].
Стероиды
Для пациентов, перенесших дилатацию, кортикостероиды, вводимые локально или системно в пероральной форме, имеют благоприятные доказательства в текущих данных, с большим успехом, отмеченным при стенозах толщиной более 1 см. [20][21]
Дифференциальный диагноз
Некоторые дифференциальные диагнозы, которые необходимо учитывать при оценке ларинготрахеального стеноза, включают следующее:0005
Esophageal tumor
Foreign body aspiration
Gastroesophageal reflux disease
Mediastinal mass
Retrosternal goiter
Subglottic web
Tracheomalacia
Vocal cord dysfunction
Прогноз
Общий прогноз у пациентов с идиопатическим ДТС, перенесших радикальное хирургическое вмешательство, благоприятный. Прогноз при другой этиологии зависит от клинического течения основного заболевания, вызывающего LTS.
Прогноз при другой этиологии зависит от клинического течения основного заболевания, вызывающего LTS.
Осложнения
Острый LTS (например, после экстубации LTS) может привести к остановке дыхания, если своевременно не будет правильно определен. При идиопатическом LTS осложнения включают изменения голоса, зависимость от трахеостомии без возможности деканюляции и необходимость проведения нескольких процедур.
Деканюляция трахеостомы является целевой целью открытой хирургии. Приблизительно от 63 до 95 % пациентов, перенесших открытую операцию, успешно деканюлируют. Однако пациенты со стенозом III или IV степени (по шкале Myer-Cotton), диабетом, гастроэзофагеальной рефлюксной болезнью, диабетом и/или индексом массы тела (ИМТ) выше 30 могут иметь более высокие показатели зависимости от трахеостомии.
Кроме того, открытая хирургия может осложниться дисфагией из-за повреждения возвратных гортанных нервов или использования стента для поддержания проходимости дыхательных путей. [9]
[9]
Проспективное исследование Bibas et al. в Journal of Thoracic Disease обнаружили, что качество жизни у пациентов со стенозом трахеи доброкачественного генеза (например, при эндотрахеальной интубации, не поддающемся хирургическому лечению) резко ухудшается.[23] Качество жизни, связанное со здоровьем, предполагает физическое и психическое благополучие пациента и его семьи. В это исследование были включены пациенты с Т-образными трубками Монтгомери, эндотрахеальными силиконовыми стентами или трахеостомами и возможностью заполнить анкету. Они исключили пациентов с хроническими сопутствующими заболеваниями, такими как хроническая обструктивная болезнь легких, выраженная сердечная недостаточность и почечная недостаточность.
Консультации
Пациенты с ДТС, как правило, нуждаются в нескольких специалистах в зависимости от клинической стадии, на которой они находятся. В острой ситуации, например, когда у пациента отмечается постэкстубационный стридор, реаниматолог обычно является основным консультантом в этом случае с дополнительной помощью анестезиолога в случае, если пациенту требуется повторная интубация трудных дыхательных путей. Вмешательство также может потребоваться оториноларингологам (ЛОР), хирургам-травматологам и интервенционным пульмонологам (IP). Специалисты по IP необходимы для установки стентов, в то время как кардиоторакальные хирурги могут быть необходимы для хирургического вмешательства в хронических или рецидивирующих случаях. Всякий раз, когда такие пациенты подвергаются интервенционным процедурам, необходима координация с командой анестезиологов, поскольку обычно требуется расширенное управление дыхательными путями, такое как техника апноэ или струйная вентиляция.
Вмешательство также может потребоваться оториноларингологам (ЛОР), хирургам-травматологам и интервенционным пульмонологам (IP). Специалисты по IP необходимы для установки стентов, в то время как кардиоторакальные хирурги могут быть необходимы для хирургического вмешательства в хронических или рецидивирующих случаях. Всякий раз, когда такие пациенты подвергаются интервенционным процедурам, необходима координация с командой анестезиологов, поскольку обычно требуется расширенное управление дыхательными путями, такое как техника апноэ или струйная вентиляция.
Сдерживание и обучение пациентов
Часто пациенты не могут быть проинформированы о необходимости эндотрахеальной интубации и возможных осложнениях, таких как LTS, из-за неотложной ситуации, в которой она происходит. В тех случаях, когда у пациентов в анамнезе есть аутоиммунные заболевания и может быть LTS, их врач должен проконсультировать их относительно того, какие признаки и симптомы им не следует игнорировать и немедленно обращаться за медицинской помощью, особенно если у них был предыдущий эпизод LTS. Кроме того, пациентам с ДТС, особенно с идиопатической этиологией, могут быть полезны онлайн-форумы, на которых они могут общаться с другими пациентами, страдающими аналогичным заболеванием, для обмена информацией, опытом и эмоциональной поддержкой.[24]
Кроме того, пациентам с ДТС, особенно с идиопатической этиологией, могут быть полезны онлайн-форумы, на которых они могут общаться с другими пациентами, страдающими аналогичным заболеванием, для обмена информацией, опытом и эмоциональной поддержкой.[24]
Улучшение результатов медицинского персонала
Ларинготрахеальный стеноз — редкое заболевание, которое может быть вызвано различной этиологией и иметь серьезные последствия для здоровья. Врачи должны учитывать это у пациентов с одышкой, стридором, хрипами и/или изменениями голоса. Постановка диагноза имеет решающее значение для привлечения необходимых бригад для лечения пациента, включая врача-реаниматолога, если есть опасения по поводу проходимости дыхательных путей и неотложной защиты дыхательных путей. В более сложных или хронических ситуациях целесообразно привлечь интервенционного пульмонолога и/или отоларинголога для проведения бронхоскопии или ларингоскопии для дальнейшего обследования. Ревматолог может помочь, если LTS считается аутоиммунной этиологией. На борту должен быть кардиоторакальный хирург, если требуется операция, или общая хирургия в случаях, связанных с трахеостомией. Больным с нарушениями речи может помочь логопед. У госпитализированных пациентов респираторные терапевты обычно помогают с наложением трахеостомии по мере необходимости.
На борту должен быть кардиоторакальный хирург, если требуется операция, или общая хирургия в случаях, связанных с трахеостомией. Больным с нарушениями речи может помочь логопед. У госпитализированных пациентов респираторные терапевты обычно помогают с наложением трахеостомии по мере необходимости.
Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Комментарий к этой статье.
Ссылки
- 1.
Gelbard A, Francis DO, Sandulache VC, Simmons JC, Donovan DT, Ongkasuwan J. Причины и последствия стеноза гортани и трахеи у взрослых. Ларингоскоп. 2015 май; 125(5):1137-43. [Бесплатная статья PMC: PMC4562418] [PubMed: 25290987]
- 2.
Наир С., Нилакантан А., Суд А., Гупта А., Гупта А. Проблемы лечения стеноза гортани. Indian J Otolaryngol Head Neck Surg. 2016 сен; 68 (3): 294-9. [Бесплатная статья PMC: PMC4961642] [PubMed: 27508129]
- 3.

Д’Андрилли А., Венута Ф., Рендина Э.А. Подсвязочный стеноз трахеи. Дж. Торак Дис. 2016 март; 8 (Приложение 2): S140-7. [Бесплатная статья PMC: PMC4775266] [PubMed: 26981264]
- 4.
Shinn JR, Kimura KS, Campbell BR, Sun Lowery A, Wootten CT, Garrett CG, Francis DO, Hillel AT, Du L, Casey JD , Ely EW, Gelbard A. Заболеваемость и исходы острой травмы гортани после продолжительной механической вентиляции. Крит Уход Мед. 2019Декабрь; 47 (12): 1699-1706. [Бесплатная статья PMC: PMC7880159] [PubMed: 31634236]
- 5.
Джеймс П., Пармар С., Хуссейн К., Правин П. Стеноз трахеи после трахеостомии. Br J Oral Maxillofac Surg. 2021 Январь; 59(1):82-85. [PubMed: 33160732]
- 6.
Nesek-Adam V, Mrsić V, Oberhofer D, Grizelj-Stojcić E, Kosuta D, Rasić Z. Постинтубационный стеноз длинного сегмента трахеи задней стенки: клинический случай отчет и обзор литературы. Джей Анест. 2010 авг; 24 (4): 621-5. [В паблике: 20454809]
- 7.

Dablanca M, Maeso A, Méndez DD, Ortega P. Ларинготрахеальный стеноз аутоиммунной этиологии. Acta Otorrinolaringol Esp. 2017 янв-февраль;68(1):38-42. [PubMed: 27063586]
- 8.
Аль-Кади М.О., Артенштейн А.В., Браман С.С. «Забытая зона»: приобретенные нарушения трахеи у взрослых. Респир Мед. 2013 сен; 107 (9): 1301-13. [Статья бесплатно PMC: PMC7125950] [PubMed: 23669413]
- 9.
Rosow DE, Barbarite E. Обзор ларинготрахеального стеноза у взрослых: патогенез, лечение и исходы. Curr Opin Otolaryngol Head Neck Surg. 2016 дек;24(6):489-493. [PubMed: 27585080]
- 10.
Джошуа Дж., Шолтен Э., Шерер Д., Мафи М.Ф., Александр Т.Х., Кротти Александр Л.Е. Отоларингология в реанимации. Энн Ам Торак Соц. 2018 июнь; 15 (6): 643-654. [Бесплатная статья PMC: PMC6207134] [PubMed: 29565639]
- 11.
Galluccio G, Lucantoni G, Battistoni P, Paone G, Batzella S, Lucifora V, Dello Iacono R. Интервенционная эндоскопия в лечении доброкачественных заболеваний трахеи стенозы: окончательное лечение при длительном наблюдении.
 Eur J Cardiothorac Surg. 2009 г.35 марта (3): 429-33; обсуждение 933-4. [PubMed: 19084420]
Eur J Cardiothorac Surg. 2009 г.35 марта (3): 429-33; обсуждение 933-4. [PubMed: 19084420]- 12.
Nagano H, Kishaba T, Nei Y, Yamashiro S, Takara H. Показания к стентированию дыхательных путей при тяжелой обструкции центральных дыхательных путей из-за распространенного рака. ПЛОС Один. 2017;12(6):e0179795. [Бесплатная статья PMC: PMC5484493] [PubMed: 28651011]
- 13.
Smith MM, Cotton RT. Диагностика и лечение ларинготрахеального стеноза. Эксперт Respir Med. 2018 авг; 12 (8): 709-717. [В паблике: 29969925]
- 14.
Льюис С., Эрли М., Розенфельд Р., Сильверман Дж. Систематический обзор хирургического лечения ларинготрахеального стеноза у взрослых и подростков. Ларингоскоп. 2017 Январь; 127(1):191-198. [PubMed: 27767216]
- 15.
Лю И.Ю., Мендельсон А.Х., Чинг Х., Лонг Дж., Четри Д.К., Берке Г.С. Этапная ларинготрахеопластика при ларинготрахеальном стенозе у взрослых: предикторы длительной деканюляции.
 JAMA Otolaryngol Head Neck Surg. 2015 март; 141(3):211-8. [В паблике: 25541839]
JAMA Otolaryngol Head Neck Surg. 2015 март; 141(3):211-8. [В паблике: 25541839]- 16.
Костантино С.Л., Матисен Д.Дж. Идиопатический ларинготрахеальный стеноз. Дж. Торак Дис. 2016 март; 8 (Приложение 2): S204-9. [Бесплатная статья PMC: PMC4775268] [PubMed: 26981272]
- 17.
Wang H, Wright CD, Wain JC, Ott HC, Mathisen DJ. Идиопатический подсвязочный стеноз: факторы, влияющие на исход после одномоментной пластики. Энн Торак Серг. 2015 ноябрь; 100 (5): 1804-11. [PubMed: 26296271]
- 18.
Hu H, Zhang J, Wu F, Chen E. Применение Т-образной трубки Монтгомери при доброкачественном стенозе подскладочного отдела трахеи. Дж. Торак Дис. 2018 Май; 10 (5): 3070-3077. [Бесплатная статья PMC: PMC6006128] [PubMed: 29997975]
- 19.
Maldonado F, Loiselle A, Depew ZS, Edell ES, Ekbom DC, Malinchoc M, Hagen CE, Alon E, Kasperbauer JL. Идиопатический подсвязочный стеноз: развивающийся терапевтический алгоритм.
 Ларингоскоп. 2014 г., февраль; 124(2):498-503. [PubMed: 23818139]
Ларингоскоп. 2014 г., февраль; 124(2):498-503. [PubMed: 23818139]- 20.
Донахью Л., Кешавджи С. Современное лечение идиопатического ларинготрахеального стеноза. Клиника торакальной хирургии. 2018 май; 28(2):167-175. [PubMed: 29627051]
- 21.
Лахав Ю., Шоффель-Хавакук Х., Гальперин Д. Приобретенный стеноз голосовой щели. Текущая проблема: обзор этиологии, патогенеза и хирургического лечения. Джей Голос. 2015 сен;29(5):646.e1-646.e10. [PubMed: 25795359]
- 22.
Nunn AC, Nouraei SA, George PJ, Sandhu GS, Nouraei SA. Не всегда бронхиальная астма: клинико-правовые последствия несвоевременной диагностики ларинготрахеального стеноза. Представитель по делу Отоларингол. 2014; 2014:325048. [Бесплатная статья PMC: PMC4281394] [PubMed: 25580336]
- 23.
Bibas BJ, Cardoso PFG, Salati M, Minamoto H, Luiz Tamagno MF, Terra RM, Pêgo-Fernandes PM. Оценка качества жизни, связанного со здоровьем, у больных с нехирургическим доброкачественным стенозом трахеи.
 Дж. Торак Дис. 2018 авг; 10 (8): 4782-4788. [Бесплатная статья PMC: PMC6129892] [PubMed: 30233850]
Дж. Торак Дис. 2018 авг; 10 (8): 4782-4788. [Бесплатная статья PMC: PMC6129892] [PubMed: 30233850]- 24.
Haik D, Kashanchi K, Tajran S, Heilbronn C, Anderson C, Francis DO, Gelbard A, Verma SP. Группа онлайн-поддержки как сообщество: анализ тематического контента группы онлайн-поддержки при идиопатическом подскладочном стенозе. Энн Отол Ринол Ларингол. 2019Апр; 128(4):293-299. [PubMed: 30607984]
Подсвязочный стеноз: симптомы, диагностика и лечение
Что такое подсвязочный стеноз?
Подсвязочный стеноз представляет собой сужение дыхательных путей в части голосового аппарата ниже голосовых связок (голосовой щели). Диаметр нормального подскладочного пространства новорожденного составляет 4 мм. Если подсвязочный аппарат менее 3,5 мм, он считается узким. Существует два вида подскладочного стеноза:
- Врожденный подскладочный стеноз — Ребенок родился с дыхательными путями меньшего размера, чем обычно.
 Это происходит, когда дыхательные пути не сформировались нормально до рождения.
Это происходит, когда дыхательные пути не сформировались нормально до рождения. - Приобретенный подскладочный стеноз — Этот тип отсутствует при рождении, но развивается после рождения. Чаще всего это происходит из-за инфекции, травмы или проблем, связанных с интубацией (дыхательная трубка вводится в дыхательные пути). Эти проблемы могут привести к образованию рубца в дыхательных путях, что вызывает их сужение.
Каковы признаки и симптомы подсвязочного стеноза?
- Высокочастотное шумное дыхание (стридор), возникающее при одновременном вдохе и выдохе. Это может ухудшиться, когда ваш ребенок болен или после физических упражнений или напряженной деятельности.
- Иногда у детей диагностируют множественные приступы крупа в раннем возрасте.
- Плохая прибавка в весе
- Усиление дыхания при втягивании шеи, между ребрами или под ребрами
Как диагностируется подсвязочный стеноз?
Трахеомаляцию можно заподозрить на основании анамнеза и физического осмотра. Иногда его можно увидеть с помощью определенных типов рентгеновских лучей, включая компьютерную томографию грудной клетки или рентгеноскопию дыхательных путей. Диагноз подтверждается прямой ларингоскопией/бронхоскопией. Помимо постановки диагноза, ларингоскопия и бронхоскопия позволяют вашим врачам оценить степень сужения дыхательных путей. Во многих случаях значительные симптомы не развиваются до тех пор, пока размер дыхательных путей не станет более чем на 50–60 % меньше нормального размера.
Иногда его можно увидеть с помощью определенных типов рентгеновских лучей, включая компьютерную томографию грудной клетки или рентгеноскопию дыхательных путей. Диагноз подтверждается прямой ларингоскопией/бронхоскопией. Помимо постановки диагноза, ларингоскопия и бронхоскопия позволяют вашим врачам оценить степень сужения дыхательных путей. Во многих случаях значительные симптомы не развиваются до тех пор, пока размер дыхательных путей не станет более чем на 50–60 % меньше нормального размера.
Как лечится подсвязочный стеноз?
Лечение зависит от тяжести сужения и сопутствующих симптомов. В некоторых случаях требуется только поддерживающая терапия и наблюдение. Иногда дыхательные пути можно расширить (расширить) с помощью баллона. При более серьезных проблемах рекомендуется хирургическая процедура по расширению дыхательных путей либо с помощью телескопов, либо через разрез на шее. Часто для расширения дыхательных путей берут кусок хряща из другого места и используют его для увеличения размера дыхательных путей. В редких случаях сужение настолько сильное, что необходимо провести трахеотомию, чтобы обойти обструкцию, прежде чем можно будет провести реконструктивную операцию.
В редких случаях сужение настолько сильное, что необходимо провести трахеотомию, чтобы обойти обструкцию, прежде чем можно будет провести реконструктивную операцию.
Детские отоларингологи в Nationwide Children’s прошли дополнительное обучение по управлению дыхательными путями у детей и обсудят с вами все хирургические и нехирургические варианты, прежде чем давать рекомендации по лечению.
Когда следует беспокоиться, если у моего ребенка стеноз подсвязочного пространства?
Родителю или члену семьи может быть трудно определить серьезность проблемы с дыханием, когда у ребенка стеноз подсвязочного пространства. Если вы обеспокоены, мы настоятельно рекомендуем вам немедленно обратиться за медицинской помощью. Если у вашего ребенка проявляются признаки болезни, подумайте о том, чтобы проконсультироваться с врачом для получения дополнительных рекомендаций по лечению, так как это может привести к серьезным симптомам.
В частности, признаки, указывающие на более тяжелые состояния, включают: раздражительность, плохое питание, натяжение кожи на ключице, между ребрами или под ребрами, раздувание носа, усиление усилий при дыхании и плохой вес прибавка или потеря веса, особенно у младенцев.
