Эстрадиол при беременности на ранних сроках при эко: Эстрадиол при ЭКО — Клиника «К+31»
Беременность ранних сроков после ЭКО
Беременность, достигнутая в результате ЭКО, — вовсе не конец пути, а лишь начало нового этапа. Сохранить ее, выносить ребенка, к сожалению, удается не всегда. По разным сообщениям, до родов дело доходит в 60-85 % случаев, а остальные беременности прерываются в основном, в первом триместре (до 12-14 недель). По каким причинам так происходит?
Врачи клиники репродукции МАМА предлагают эффективные решения по борьбе с заболеваниями, вызывающими бесплодие, современные методики процедуры ЭКО, а также возьмут под наблюдение вашу беременность после ЭКО.
Наступление беременности в результате эко является прекрасным результатом, однако важно позаботиться о том, чтобы эту беременность сохранить. Наблюдение беременности после эко в специализированной клинике МАМА под наблюдением высокопрофессиональных докторов позволяет снизить риски невынашивания и помогает вам приблизить желанный миг получения статуса родителя. Мы готовы принять вас в нашей клинике всегда, и будем рады вместе с вами наблюдать, как развивается ваш ребенок, и приложим максимум усилий, чтобы ваши ожидания оправдались. Запишитесь к нам на прием и консультацию, доверьтесь нашему опыту, мы будем рады вам помочь!
Запишитесь к нам на прием и консультацию, доверьтесь нашему опыту, мы будем рады вам помочь!
Беременность, достигнутая в результате ЭКО — вовсе не конец пути, а лишь начало нового этапа. Сохранить ее, выносить ребенка, к сожалению, удается не всегда. По разным сообщениям, до родов дело доходит в 60-85 % случаев, а остальные беременности прерываются, в основном, в первом триместре (до 12-14 недель).
Прерывание беременности может протекать как в виде выкидыша с изгнанием остатков плодного яйца из матки, так и в виде замершей беременности, когда плодное яйцо остается в матке.
Все причины прерывания можно отнести к двум группам: эмбриональные причины и материнский фактор. В первой группе особое место занимают генетические причины — нарушения развития эмбриона на любой стадии. Чаще всего прерывание в подобных случаях происходит на сроке 4-6 недель.
Наиболее часто прерывание происходит у женщин с нарушенным гормональным фоном, особенно — с отсутствием яичников. Кроме того, на вынашивание влияет также возраст и здоровье беременной, и тактика ведения беременности врачом.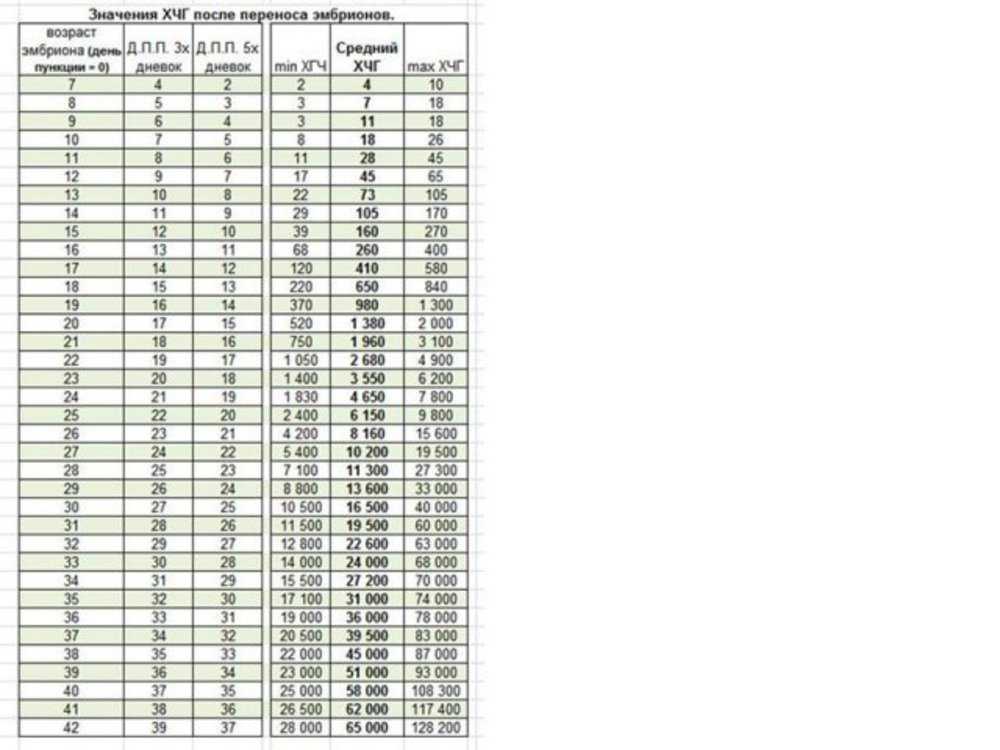
Известно, что к программе ЭКО прибегают женщины, среди которых нарушения соматического и репродуктивного здоровья встречаются на порядок чаще, чем в общей популяции. Также причина выкидыша может быть связана с иммунным конфликтом, но беременность прерывается в более поздние сроки.
Стимуляция суперовуляции приводит к определенным гормональным сдвигам в организме женщины, которые оказывают влияние на вынашивании беременности. Для гормональной поддержки необходимо регулярно определять в крови содержание двух основных гормонов, ответственных за сохранение беременности: эстрадиола и прогестерона. При этом эстрадиол также является показателем наличия (или отсутствия) синдрома гиперстимуляции яичников.
В первые недели после переноса эмбриона и имплантации уровень эстрадиола удерживают в пределах 5000-10000 пмоль/л, а прогестерона — 100-150 нмоль\л.
Для поддержки беременности после ЭКО используют препараты этих гормонов — Дюфастон в виде шариков, которые можно принимать как орально, так и вагинально; и Прогестерон в виде масляных инъекций. Какой именно препарат применять — зависит от конкретной ситуации. Обычно начинают поддержку с Дюфастона, а инъекции Прогестерона присоединяют, если уровень гормона снижается, несмотря на большие дозы Дюфастона.
Какой именно препарат применять — зависит от конкретной ситуации. Обычно начинают поддержку с Дюфастона, а инъекции Прогестерона присоединяют, если уровень гормона снижается, несмотря на большие дозы Дюфастона.
Уровень эстрадиола поддерживают при помощи Прогиновы или Эстрофема, а также пластыря «Климара», геля «Дивигель» Назначение препарата производится строго индивидуально.
Для регуляции иммунных отношений с зародышем, нередко назначают Дексаметазон, реже — Кортизол. Аспирин также является достаточно частым препаратом в курсе поддержки, хотя и не обязательным ее компонентом.
Кроме того, в поддержку беременности после ЭКО входят любые препараты, необходимые для нормализации состояния женщины в связи с ее заболеваниями (если они есть).
Наконец, назначают витамины, особенно витамины-антигипоксанты (вит. С, Е, b-каротин), фолиевую кислоту (до 400 мкг в сутки). При отягощенном акушерском анамнезе (пороки развития плода) доза фолиевой кислоты с ранних сроков 4 мг/сут.
УЗИ для определения состояния беременности имеет смысл делать не ранее, чем через 3 недели после переноса. В это время уже можно увидеть плодное яйцо, оценить состояние яичников (чтобы принимать в учет при назначении дозы препаратов) и эндометрия. УЗИ можно проводить с перерывами в неделю для динамического наблюдения за состоянием плода, яичников и матки. При этом также оценивается место расположения эмбриона (низкое расположение может приводить к выкидышу), отсутствие (или наличие) в полости матки свободной жидкости (то есть, крови), отслойку плодного яйца и т.д. Все это позволяет в ранние сроки выявить угрозу прерывания и принимать профилактические меры.
Кроме того, сама женщина должна следить за своим состоянием и обращаться к ведущему врачу при появлении кровянистых выделений, болей внизу живота, ощущения распирания в животе и т.д.
Многоплодная беременность, частота которых при ЭКО весьма высока, приводит к примерно половине выкидышей на ранних сроках. Особенно это касается случаев наличия четырех и трех плодов. Поэтому одним из способов сохранения беременности является редукция плода (или плодов) — удаление его из матки, не затрагивая других (или другого). Однако, как показали современные исследования почти треть многоплодных беременностей после ЭКО подвергаются самопроизвольной редукции в сроки до 8-9 недель. То есть, организм сам прекращает развитие одного или нескольких плодов. Речь не идет о выкидыше, поскольку один или два плода продолжают развиваться.
Поэтому одним из способов сохранения беременности является редукция плода (или плодов) — удаление его из матки, не затрагивая других (или другого). Однако, как показали современные исследования почти треть многоплодных беременностей после ЭКО подвергаются самопроизвольной редукции в сроки до 8-9 недель. То есть, организм сам прекращает развитие одного или нескольких плодов. Речь не идет о выкидыше, поскольку один или два плода продолжают развиваться.
Как ни печально констатировать, но среди женщин, которые в 1 триместре беременности, наступившей в результате ЭКО, наблюдались в женских консультациях по месту жительства, процент прерывания беременности в ТРИ РАЗА выше, чем среди тех, кто первые недели беременности провели под наблюдением врачей клиник репродуктологии.
Наша задача — сделать все возможное, чтобы у вас рождались здоровые дети, а вы, их родители, были счастливыми. Наши доктора занимаются научной деятельностью, что позволяет Клинике репродукции МАМА предлагать своим пациентам уникальные возможности. Все, что нужно, чтобы использовать наш многолетний опыт — позвонить и записаться на прием.
Все, что нужно, чтобы использовать наш многолетний опыт — позвонить и записаться на прием.
Сделайте первый шаг — запишитесь на прием!
Контактный телефон
Необходимо заполнить поля:
Не правильно указаны поля:
Нажимая на кнопку, я принимаю условия соглашения.
Рецепт ЭКО удачи. Гормональная поддержка после переноса эмбрионов и на ранних сроках беременности в программах ЭКО и инсеминации
Известно, что главной задачей половых гормонов является создание условий для возникновения и развития беременности. У женщины ими являются эстрадиол и прогестерон. Рассказывает арач акушер-гинеколог, специалист по лечению бесплодия Медицинской Клиники Репродукции МАМА, кандидат медицинских наук Юлия Владимировна КОСТЮЧЕНКО.
Известно, что главной задачей половых гормонов является создание условий для возникновения и развития беременности. У женщины ими являются эстрадиол и прогестерон.Рассказывает арач акушер-гинеколог, специалист по лечению бесплодия Медицинской Клиники Репродукции МАМА, кандидат медицинских наук Юлия Владимировна КОСТЮЧЕНКО.
В первые дни программы ЭКО или инсеминации в яичниках растут фолликулы: вырабатывается эстрадиол. Этот гормон нужен для увеличения толщины и создания полноценной структуры внутри матки — эндометрия.
Прогестерон в больших количествах начинает вырабатываться с середины цикла после овуляции (инсеминации) или пункции (ЭКО). На месте фолликула в яичнике формируется желтое тело.
Как прогестерон, так и эстрадиол, вырабатываемые желтым телом, необходимы для развития эмбриона и будущего ребенка . Пик прогестерона наблюдается на 6-ой день после овуляции, в это же время наблюдается окно имплантации и к нему же приурочивается оптимальное время для переноса эмбрионов в программе ЭКО в Клинике МАМА.
Прогестерон имеет очень большое значение для наступающей беременности. Он отвечает за трансформацию эндометрия, формирует иммунологическую толерантность материнского организма и создает благоприятное «окно имплантации» для прикрепления и питания эмбриона — будущего ребенка.
В Клинике МАМАв программе ЭКО уровень эстрадиола и прогестерона определяется в день переноса и еще через неделю, чтобы определить стабильность функционирования желтого тела и вовремя изменить необходимую гормональную поддержку.
При имплантации эмбриона плодное яйцо продуцирует новый гормон — хорионический гонадотропин, количество которого при нормальном развитии беременности прогрессивно растет. ХГ является стимулом для нормальной работы желтого тела яичника.
Желтое тело беременности играет ведущую роль в поддержке первых 10 недель беременности, а его функцию характеризует изменение уровня эстрадиола и прогестерона.
В настоящее время известно, что снижение уровня гормонов при беременности может быть обусловлено не только снижением их секреции, а недостаточной стимуляции со стороны плодного яйца. Снижение уровня эстрадиола ведет к неполноценной продукции прогестерона и неполноценной трансформации эндометрия. Особенно четко это проявляется в связи с увеличением «возраста яйцеклетки» после 27-30 лет.
Если плодное яйцо выделяет небольшое количество ХГ, то в ответ желтое тело не вырабатывает достаточного количества гормонов. В этом случае необходимо продолжение гормональной поддержки и в первые недели беременности. В Клинике МАМА назначение препаратов проводится индивидуально для каждой женщины в соответствии с выявленными отклонениями. Доказано, что назначение адекватных доз препаратов натурального прогестерона имеет иммунорегуляторное действие и способствует прогессированию беременности у подавляющего большинства женщин после ЭКО.
В Клинике МАМА назначение препаратов проводится индивидуально для каждой женщины в соответствии с выявленными отклонениями. Доказано, что назначение адекватных доз препаратов натурального прогестерона имеет иммунорегуляторное действие и способствует прогессированию беременности у подавляющего большинства женщин после ЭКО.
Врач акушер-гинеколог, специалист по лечению бесплодия Медицинской Клиники Репродукции МАМА, кандидат медицинских наук Юлия Владимировна КОСТЮЧЕНКО
Сделайте первый шаг — запишитесь на прием!
Контактный телефон
Необходимо заполнить поля:
Не правильно указаны поля:
Нажимая на кнопку, я принимаю условия соглашения.
Уровни эстрадиола и прогестерона на ранних сроках беременности после естественного цикла переноса замороженных эмбрионов, стимулированного эстрадиолом + прогестероном или гонадотропином: протокол рандомизированного контролируемого исследования
Текст статьи
Меню статьи
- Статья
Текст - Артикул
информация - Цитата
Инструменты - Поделиться
- Быстрое реагирование
- Артикул
метрика - Оповещения
Репродуктивная медицина
Протокол
Уровни эстрадиола и прогестерона на ранних сроках беременности после естественного цикла переноса замороженных эмбрионов, стимулированного эстрадиолом + прогестероном или гонадотропином: протокол рандомизированного контролируемого исследования
- Метте Петри Лауритсен2,
- Пернилле Фог Свендсен1
- 1 Department of Obstetrics and Gynaecology, Herlev Hospital, Herlev, Denmark
- 2 Department of Obstetrics and Gynaecology, Hvidovre Hospital, Hvidovre, Denmark
- Correspondence to Nina Freiesleben Mørch; NinaFM{at}hotmail.
 dk
dk
Abstract
Введение Перенос замороженных эмбрионов все чаще используется для вспомогательной репродуктивной терапии и предлагает такие же показатели частоты наступления беременности, как и перенос свежих эмбрионов. У женщин с регулярным менструальным циклом перенос замороженно-размороженной бластоцисты может быть выполнен как в естественном, так и в замещенном цикле. Женщинам с ановуляцией можно предложить только заместительный или стимулированный цикл. Знания о воздействии эстрадиола на плод на ранних сроках беременности очень ограничены, но исследования на мышах и крысах показали гормональные и метаболические нарушения у детенышей, рожденных от матерей, подвергшихся воздействию эстрадиола. Мы стремимся исследовать уровни эстрадиола и прогестерона в сыворотке у женщин, которые забеременели после естественного переноса замороженных эмбрионов, стимулированного эстрадиолом и прогестероном или гонадотропином.
Методы и анализ Исследование представляет собой открытое рандомизированное контролируемое исследование, в котором женщины с нормальной овуляцией были рандомизированы в группу естественного цикла или заместительной терапии эстрадиолом и прогестероном, а женщины с ановуляцией были рандомизированы в группу заместительной терапии эстрадиолом и прогестероном или стимуляции гонадотропином. Эстрадиол и прогестерон в сыворотке будут измеряться каждые 2 недели со 2-3 дня цикла до 9+6 гестационного возраста. Уровни в сыворотке будут сравниваться в зависимости от схемы лечения и продолжительности цикла. Кроме того, будут оцениваться акушерские исходы (показатель живорождения, масса тела при рождении, гестационный возраст при рождении, осложнения и пороки развития) и возможная связь с уровнями эстрадиола и прогестерона в сыворотке.
Эстрадиол и прогестерон в сыворотке будут измеряться каждые 2 недели со 2-3 дня цикла до 9+6 гестационного возраста. Уровни в сыворотке будут сравниваться в зависимости от схемы лечения и продолжительности цикла. Кроме того, будут оцениваться акушерские исходы (показатель живорождения, масса тела при рождении, гестационный возраст при рождении, осложнения и пороки развития) и возможная связь с уровнями эстрадиола и прогестерона в сыворотке.
Этика и распространение Все три схемы лечения являются стандартными и сопоставимы по частоте наступления беременности. Пациенты будут проходить стандартное лечение, поэтому дискомфорт ограничивается обычным трансвагинальным ультразвуковым сканированием и дополнительным анализом крови. Исследование одобрено Комитетом по научной этике столичного региона Дании и Датским агентством по лекарственным средствам. Исследование будет проводиться в соответствии с Хельсинкской декларацией и контролироваться подразделением надлежащей клинической практики. Положительные, отрицательные и неубедительные выводы будут опубликованы в международных рецензируемых журналах.
Положительные, отрицательные и неубедительные выводы будут опубликованы в международных рецензируемых журналах.
Регистрационный номер исследования NCT04997525, 2020-001218-39.
- Репродуктивная медицина
- Субфертильность
- Здравоохранение
http://creativecommons.org/licenses/by-nc/4.0/
Это статья в открытом доступе, распространяемая в соответствии с Creative Commons Attribution Non Commercial ( CC BY-NC 4.0), которая позволяет другим распространять, ремикшировать, адаптировать, использовать эту работу в некоммерческих целях и лицензировать свои производные работы на других условиях, при условии, что оригинальная работа правильно процитирована, указана соответствующая ссылка, любые изменения указано, и использование некоммерческое. См.: http://creativecommons.org/licenses/by-nc/4.0/.
http://dx.doi.org/10.1136/bmjopen-2021-058468
Статистика с сайта Altmetric.
 com
com
Запрос разрешений
направит вас к службе RightsLink Центра защиты авторских прав. Вы сможете получить быструю цену и мгновенное разрешение на повторное использование контента различными способами.
- Репродуктивная медицина
- Бесплодие
- Здравоохранение
Сильные стороны и ограничения этого исследования
В этом исследовании будет использован рандомизированный контролируемый дизайн исследования.
Женщины с нормоовуляцией и ановуляторы будут иметь раздельную рандомизацию.
Вмешательства не скрыты от субъектов или клиницистов.
Исследование будет многоцентровым для более репрезентативной исследуемой популяции.
Введение
В течение последних трех десятилетий перенос замороженных эмбрионов (FET) все чаще используется в вспомогательных репродуктивных технологиях. Криоконсервированные эмбрионы обычно размораживают и замещают в матке либо в естественном цикле со спонтанной или триггерной овуляцией, либо в цикле заместительной гормональной терапии. Благодаря совершенствованию техники криоконсервации частота наступления беременности после ФЭТ соответствует или, по мнению некоторых авторов, даже выше, чем после свежего цикла.1 1–3
Благодаря совершенствованию техники криоконсервации частота наступления беременности после ФЭТ соответствует или, по мнению некоторых авторов, даже выше, чем после свежего цикла.1 1–3
Женщинам с нормальной овуляцией может быть предложен естественный или гормонозамещенный цикл для подготовки эндометрия перед ФЭТ. Гормональная стимуляция или заместительная терапия обязательна у женщин с ановуляцией, и большинство женщин получают эстрадиол для подготовки эндометрия и прогестерон для поддержки лютеиновой фазы. Женщин с неудовлетворительным ростом эндометрия в результате заместительной терапии эстрадиолом можно лечить низкими дозами гонадотропина. Все три схемы лечения являются стандартными и сопоставимы по частоте наступления беременности.4,
Эстрадиол вводят в дозе 6–8 мг ежедневно со 2–3 дня цикла до 9+6 гестационного возраста. Прогестерон добавляют за 4 дня до дня перевода и продолжают до гестационного возраста 9+6 лет. Оптимальный уровень эстрадиола перед переводом обсуждался. Tonguc et al 5 обнаружили, что введение только 2 мг эстрадиола было связано с повышенным риском выкидыша по сравнению с введением 6 мг.
Tonguc et al 5 обнаружили, что введение только 2 мг эстрадиола было связано с повышенным риском выкидыша по сравнению с введением 6 мг.
Воздействие эстрадиола на плод на ранних сроках беременности мало изучено. Исследования на животных показали, что у крыс, подвергшихся воздействию высоких уровней эстрадиола, развилась гиперинсулинемия, измеренная в пуповинной крови.6,7,
Клинические опасения может вызывать тот факт, что высокие уровни эстрадиола могут воздействовать на плод и вызывать долговременные гормональные и метаболические нарушения. Таким образом, целью настоящего исследования является изучение уровней эстрадиола в сыворотке крови у женщин, забеременевших после естественной, стимулированной эстрадиолом + прогестероном или гонадотропином FET.
Методы и анализ
Гипотеза
Женщины, получавшие эстрадиол в циклах FET, имеют более высокие уровни эстрадиола в первом триместре беременности по сравнению с женщинами в естественном цикле FET или цикле, стимулированном фолликулостимулирующим гормоном (ФСГ).
Цели
Основная цель
Основная цель состоит в том, чтобы сравнить уровни эстрадиола в сыворотке на ранних сроках беременности у женщин, забеременевших после FET в нестимулированном, стимулированном ФСГ или цикле эстрадиол+прогестеронзамещенный.
Вторичная цель
Вторичная цель — сравнить исходы беременности при различных схемах лечения.
Показатель живорождения определяется как один или несколько новорожденных, рожденных после 24 недель беременности.
Гестационный возраст на момент родов.
Масса тела при рождении.
Акушерские осложнения (преэклампсия, гестационный диабет, задержка внутриутробного развития).
Пороки развития, обнаруженные при плановом УЗИ плода или при рождении.
Дизайн
Это открытое рандомизированное контролируемое исследование с участием 300 женщин в возрасте 18–40 лет, направленных на экстракорпоральное оплодотворение (ЭКО). Пациентов будут набирать из клиники репродукции Херлева и университетской больницы Видовре. Пациенты будут рандомизированы на естественный, эстрадиол + прогестерон или стимулированный ФСГ цикл FET.
Пациентов будут набирать из клиники репродукции Херлева и университетской больницы Видовре. Пациенты будут рандомизированы на естественный, эстрадиол + прогестерон или стимулированный ФСГ цикл FET.
Популяция пациентов
Набор
Женщины будут набраны из существующей популяции пациентов клиники репродукции Университетской больницы Херлев и Видовре. У женщин есть замороженные бластоцисты из предыдущего извлечения ооцитов. Женщины будут набраны, когда они подпишутся на цикл FET в первый или второй день менструации. Обычные исходные данные (посещение 0) были собраны до включения в настоящее исследование, поскольку включенные женщины уже были направлены на лечение ЭКО или интрацитоплазматической инъекции спермы (ИКСИ). Таким образом, данные визита 0 собираются ретроспективно после информированного согласия.
Критерии включения
Возраст >18 лет и <40 лет.
Индекс массы тела ≤35 кг/м 2 .
Нормальный влажный мазок за последние 3 года.

Размороженные бластоцисты на 5-й или 6-й день после процедуры ЭКО или ИКСИ.
Критерии исключения
Возраст <18 лет или >40 лет.
Индекс массы тела >35 кг/м 2 .
Донорство ооцитов.
ВИЧ/гепатит.
Недиагностированное вагинальное кровотечение.
Пороки развития матки.
Персистирующие кисты яичников.
Опухоли гипоталамуса, гипофиза, щитовидной железы или надпочечников.
Рак молочной железы в анамнезе.
Ген рака молочной железы 1/2 (BRCA 1/2) положительный.
Нерегулируемое заболевание щитовидной железы.
Сердечно-сосудистые заболевания.
Грудное вскармливание.
Текущая или предшествующая химиотерапия/лучевая терапия.
Злокачественное заболевание в настоящее время или в анамнезе.

Курение.
Злоупотребление алкоголем/наркотиками.
Повышенная чувствительность к эстрадиолу, Бемфолу, Овитрель или Циклогесту.
Порфирия.
Замершая беременность или внематочная беременность.
Серьезная дисфункция/заболевание печени.
Увеличенные яичники или кисты яичников, не вызванные синдромом поликистозных яичников (СПКЯ).
Критерии прекращения приема исследуемых препаратов
Рутинные мероприятия
Лабораторные анализы в клинико-биохимическом отделении: сывороточный тиреотропный гормон, се-эстрадиол, се-прогестерон, се-ФСГ, се-лютеинизирующий гормон, се -пролактин, се-антимюллеров гормон, ВИЧ, краснуха и гепатит на визите 0,
Гинекологический осмотр и трансвагинальное УЗИ, включая оценку числа фолликулов предсердий, проводимые в клинике репродукции (Herlev или Hvidovre при посещении 0).
Эндоцервикальный посев (хламидиоз, гонорея), выполняемый врачом общей практики перед направлением.
Общий физикальный осмотр: рост, вес, артериальное давление и частота сердечных сокращений, проведенный в клинике по лечению бесплодия (Herlev или Hvidovre при посещении 0 и посещении 1).
Рандомизация
Теоретической разницы в уровне эстрадиола на ранних сроках беременности у нормоовуляторных и ановуляторных женщин нет.
Женщины с нормальной овуляцией будут рандомизированы в одну из следующих групп:
Женщины с ановуляцией будут рандомизированы в одну из следующих групп:
Процедура рандомизации
Используется «модуль рандомизации» в электронном сборе данных исследования (REDCap). Компьютерная таблица распределения была создана независимым статистиком, а рандомизация стратифицирована по сайтам. Пациентки могут быть повторно включены и повторно рандомизированы в исследование, если им не удалось забеременеть в первом или втором цикле лечения.
Ослепление
Из-за характера вмешательства ослепление участников исследования и клинического персонала было сочтено нереалистичным, поэтому исследование не является ослепленным. Таблица 1 размер ведущего фолликула составляет 17–18 мм, женщин инструктируют о подкожном введении хорионического гонадотропина человека (ХГЧ) (250 мкг) в 22:00, а перенос эмбрионов планируется через 7 дней. Если размер ведущего фолликула меньше 17–18 мм, женщине будет назначено новое сканирование через несколько дней.
Таблица 1 размер ведущего фолликула составляет 17–18 мм, женщин инструктируют о подкожном введении хорионического гонадотропина человека (ХГЧ) (250 мкг) в 22:00, а перенос эмбрионов планируется через 7 дней. Если размер ведущего фолликула меньше 17–18 мм, женщине будет назначено новое сканирование через несколько дней.
Замещенный цикл эстрадиол + прогестерон (лечение 2): трансвагинальное ультразвуковое исследование с измерением толщины эндометрия. Если эндометрий составляет 7 мм и более, планируется перенос эмбриона, и женщину инструктируют о введении прогестерона по 400 мг вагинально утром и в полдень и одно ректальное введение ночью за 4 дня до переноса эмбриона. Se-HCG измеряют через 11 дней после переноса эмбрионов. В случае положительного результата se-HCG прием эстрадиола и прогестерона продолжают до 9-й недели гестации.+6. Если эндометрий менее 7 мм, женщину назначат на новое сканирование через несколько дней.
ФСГ-стимулированный цикл (лечение 3): трансвагинальное ультразвуковое исследование с измерением ведущего фолликула проводят на 10-й день цикла. ) в 22:00, а перенос эмбрионов планируется через 7 дней. Если размер ведущего фолликула меньше 17–18 мм, женщине будет назначено новое сканирование через несколько дней.
) в 22:00, а перенос эмбрионов планируется через 7 дней. Если размер ведущего фолликула меньше 17–18 мм, женщине будет назначено новое сканирование через несколько дней.
Все схемы лечения являются стандартными. В повседневных клинических условиях женщины с овуляцией могут выбирать между лечением 1 и 2. Большинство женщин выбирают лечение 2, потому что оно более гибкое и с меньшим риском отмены. Женщин с ановуляцией лечат с помощью лечения 2. Лечение 3 в основном используется у женщин, у которых эндометрий не реагирует на таблетки эстрадиола. Когда планируется перенос эмбриона, женщинам также измеряют уровень се-эстрадиола и се-прогестерона.
Визиты 3–7
В Таблице 1 представлена общая информация, клинические обследования, биопробы и процедуры, которые проводились или собирались во время каждого исследовательского визита.
Схемы лечения и исследуемые препараты
Естественный цикл (лечение 1): ХГЧ (250 мкг) подкожно при диаметре ведущего фолликула 17–18 мм.

Замещенный цикл эстрадиол + прогестерон (лечение 2): эстрадиол 6–8 мг (перорально) ежедневно со 2–3 дня цикла. Прогестерон 400 мг 3 раза в день (дважды вагинально, один раз ректально) за 4 дня до переноса эмбрионов. Оба продолжаются до 9-й недели беременности.+6.
Стимулированный цикл ФСГ (лечение 3): подкожная инъекция 50–75 IE рекомбинантного ФСГ со 2–3 дня цикла и до достижения размера ведущего фолликула 17–18 мм, при этом подкожно вводится 250 мкг ХГЧ. Перенос эмбрионов планируется через 7 дней после введения ХГЧ.
Исследуемый препарат будет получен пациентом в аптеке, а упаковка препарата будет доставлена для проверки во время следующего исследовательского визита.
Соблюдение режима исследуемого препарата
Соблюдение режима приема исследуемого препарата будет оцениваться устно с отдельными пациентами при каждом посещении клиники по лечению бесплодия.
Управление данными
Сбор и обработка данных
Исходные данные будут записаны в истории болезни пациента или в специальные рабочие листы. Данные будут храниться в REDCap. Форма отчета о случае будет создана в REDCap для сбора данных. Данные будут храниться в закодированной форме в течение 15 лет в соответствии с рекомендациями Датского центра знаний по отчетности данных. Перед набором информация о предыдущих госпитализациях, хронических заболеваниях и лекарствах будет получена из электронного медицинского журнала пациентов после получения подписанного согласия. После подписания согласия и прекращения исследования/родов акушерская информация будет получена из электронного медицинского журнала пациенток.
Данные будут храниться в REDCap. Форма отчета о случае будет создана в REDCap для сбора данных. Данные будут храниться в закодированной форме в течение 15 лет в соответствии с рекомендациями Датского центра знаний по отчетности данных. Перед набором информация о предыдущих госпитализациях, хронических заболеваниях и лекарствах будет получена из электронного медицинского журнала пациентов после получения подписанного согласия. После подписания согласия и прекращения исследования/родов акушерская информация будет получена из электронного медицинского журнала пациенток.
Ведется отдельный журнал для повторно включенных женщин, чтобы данные от одних и тех же женщин не появлялись дважды в анализе. Если повторно включенные женщины забеременеют, будут использоваться только данные из этого цикла.
Биобанк
Биобанк будет создан в клинике репродукции университетской больницы Херлев. Этот биобанк будет хранить образцы крови в закодированном виде для последующего анализа биомаркеров. Образцы будут храниться при температуре –80°C (всего 24 мл крови). Образцы крови из биобанка будут храниться в течение 15 лет при условии получения согласия пациента. В дальнейшем материал будет уничтожен. Дополнительные анализы будут проводиться только после одобрения комитета по этике, и материал не будет вывозиться за пределы страны. Пациенты могут участвовать в исследовании без хранения своего биологического материала в биобанке.
Образцы будут храниться при температуре –80°C (всего 24 мл крови). Образцы крови из биобанка будут храниться в течение 15 лет при условии получения согласия пациента. В дальнейшем материал будет уничтожен. Дополнительные анализы будут проводиться только после одобрения комитета по этике, и материал не будет вывозиться за пределы страны. Пациенты могут участвовать в исследовании без хранения своего биологического материала в биобанке.
Анализ данных
Популяция по протоколу будет состоять из всех пациентов, завершивших исследование с документально подтвержденными исходными показателями и частотой наступления беременности, без каких-либо серьезных нарушений протокола. Будет проанализирован первичный конечный параметр, разница в уровнях se-эстрадиола на ранних сроках беременности после FET либо в естественном, либо в цикле, стимулированном эстрадиолом + прогестероном, либо в цикле, стимулированном гонадотропином. Уровни Se-эстрадиола будут сравниваться после двух разных видов лечения внутри групп и между группами. Акушерские исходы (второстепенная цель) будут сравниваться только в двух группах, поскольку женщины с ановуляцией априори имеют повышенный риск акушерских осложнений. Абсолютные значения сывороточного эстрадиола для разных групп и 9Будет представлен 5% ДИ. Нормально распределенные переменные будут представлены как среднее ± стандартное отклонение, а непараметрическая статистика и соответствующее логарифмическое преобразование будут выполняться, если допущение о нормальности не выполняется. После преобразования журнала параметр будет дополнительно протестирован на нормальность распределения, как указано. Двустороннее значение p, равное 0,05 или менее, считается статистически значимым. Сравнения между группами лечения будут выполняться с помощью непарного двухвыборочного t-критерия, критерия Манна-Уитни или χ9.0051 2 испытание в зависимости от ситуации.
Акушерские исходы (второстепенная цель) будут сравниваться только в двух группах, поскольку женщины с ановуляцией априори имеют повышенный риск акушерских осложнений. Абсолютные значения сывороточного эстрадиола для разных групп и 9Будет представлен 5% ДИ. Нормально распределенные переменные будут представлены как среднее ± стандартное отклонение, а непараметрическая статистика и соответствующее логарифмическое преобразование будут выполняться, если допущение о нормальности не выполняется. После преобразования журнала параметр будет дополнительно протестирован на нормальность распределения, как указано. Двустороннее значение p, равное 0,05 или менее, считается статистически значимым. Сравнения между группами лечения будут выполняться с помощью непарного двухвыборочного t-критерия, критерия Манна-Уитни или χ9.0051 2 испытание в зависимости от ситуации.
Дополнительный анализ в связи с потерей для последующего наблюдения
Данные популяции, назначенной на лечение, будут проанализированы для определения достоверности выводов популяции согласно протоколу. Анализ будет включать в себя продолжительность исследования и причину прекращения в качестве сопутствующих переменных. Прекращение исследования исключительно из-за того, что женщина не забеременела, не будет считаться выбыванием, поскольку это будет предсказуемый результат примерно для 50% включенных женщин.
Анализ будет включать в себя продолжительность исследования и причину прекращения в качестве сопутствующих переменных. Прекращение исследования исключительно из-за того, что женщина не забеременела, не будет считаться выбыванием, поскольку это будет предсказуемый результат примерно для 50% включенных женщин.
Анализ мощности
Статистический анализ мощности был проведен для оценки размера выборки на основе данных предыдущих исследований, касающихся уровней эстрадиола в сыворотке крови при ранних беременностях, зачатых естественным путем8. Медиана уровня эстрадиола в сыворотке крови на 7-й неделе беременности составляет 3,3 нмоль/л. Используя предполагаемый клинически значимый размер эффекта 20% абсолютного повышения уровня эстрадиола в сыворотке у FET, получавших эстрадиол, с двусторонним уровнем значимости 0,05 и мощностью 80%, прогнозируемый необходимый размер выборки составляет n = 83 женщины. Приблизительно 50% процедур FET заканчиваются беременностью, в результате чего в каждой группе насчитывается 42 беременных женщины. Чтобы учесть предполагаемый показатель отсева или серьезного отклонения от протокола в 5%, нам потребуется включить 100 пациентов в каждую группу этого исследования. Выбывшие будут заменены новыми пациентами.
Чтобы учесть предполагаемый показатель отсева или серьезного отклонения от протокола в 5%, нам потребуется включить 100 пациентов в каждую группу этого исследования. Выбывшие будут заменены новыми пациентами.
Участие пациентов и общественности
Пациенты и общественность не участвовали в планировании и разработке данного исследования и не будут участвовать в его проведении. Распространение результатов среди участников исследования будет осуществляться через ссылки на онлайн-статьи на веб-сайтах участвующих клиник по лечению бесплодия.
Финансовое вознаграждение
Субъекты исследования не будут получать финансового вознаграждения за участие в исследовании, поскольку все исследуемые методы лечения являются стандартными методами лечения.
Сроки исследования
Утверждение Комитета по этике: декабрь 2020 года.
Одобрение Агентства датских лекарств: ноябрь 2020 г.
Начало исследования (первый визит первого пациента): апрель 2021 г.

Завершение исследования (последний визит последнего пациента): апрель 2023 г.
Анализ данных: май 2023 г.
Публикация: июль–октябрь 2023 г.
Этика и распространение информации
Дискомфорт и риски для пациента
Трансвагинальное ультразвуковое исследование — неинвазивная процедура без каких-либо известных побочных эффектов от используемых звуковых волн. Процедура может быть связана с незначительным дискомфортом у некоторых женщин, и существует минимальный риск аллергической реакции на диагностический гель. Поскольку это исследование представляет собой оценку стандартных процедур, дополнительный дискомфорт ограничивается еженедельным забором крови в течение первых 10 недель беременности. Всего будет собрано примерно 150 мл крови.
Информированное согласие
Набранные субъекты будут проходить амбулаторное лечение в клинике репродуктивного здоровья. Главный исследователь или вспомогательный исследователь должны убедиться, что субъект надлежащим образом проинформирован о предыстории и дизайне исследования в устной и письменной форме. Письменная информация о пациенте будет разослана всем потенциально подходящим субъектам вместе с брошюрой «Ваши права как участника биомедицинских исследований».
Письменная информация о пациенте будет разослана всем потенциально подходящим субъектам вместе с брошюрой «Ваши права как участника биомедицинских исследований».
Прежде чем подписать форму согласия, испытуемым дается 24 часа на размышление. Субъекты информируются о том, что они могут в любое время отозвать свое информированное согласие на участие в исследовании без каких-либо последствий для их будущего лечения в исследовательском центре. Субъекты подпишут три разные формы согласия: форму, касающуюся их участия в исследовании, форму, касающуюся доступа к медицинскому журналу ребенка, и форму, касающуюся создания биобанка. Согласие на хранение образцов крови в биобанке не является обязательным, и субъекты могут участвовать в любом случае. Никакие исследования, связанные с исследованием, не будут проводиться до тех пор, пока не будет получено информированное согласие.
Побочные явления
Данные о других нежелательных явлениях, серьезных нежелательных явлениях и подозреваемых непредвиденных серьезных нежелательных реакциях, включая аномальные лабораторные показатели, оцененные исследователем как клинически значимые, будут собираться и регистрироваться в стандартизированных формах при каждом контакте. Эти данные сообщаются соответствующим органам в соответствии с применимыми законами и рекомендациями Международной конференции по гармонизации надлежащей клинической практики (ICH-GCP).
Эти данные сообщаются соответствующим органам в соответствии с применимыми законами и рекомендациями Международной конференции по гармонизации надлежащей клинической практики (ICH-GCP).
Контроль и обеспечение качества
Исследование будет проводиться в соответствии с Хельсинкской декларацией, Директивой Европейского союза (ЕС) по GCP и рекомендациями ICH-GCP. Испытание одобрено Комитетом по научной этике столичного региона Дании, Датским агентством по лекарственным средствам и Датским центром знаний по отчетности данных. В этом исследовании участвуют люди, и оно было одобрено Датским национальным комитетом по этике исследований в области здравоохранения (H-20028907). Участники дали информированное согласие на участие в исследовании, прежде чем принять участие.
Исследование было зарегистрировано на сайте www.clinicaltrials.gov (NCT04997525) и в Реестре клинических испытаний ЕС (идентификационный номер испытания 2020-001218-39). Мониторинг будет осуществляться подразделением GCP в больнице Фредериксберг. Аудиты планируются и проводятся в сотрудничестве со спонсором и главным исследователем.
Аудиты планируются и проводятся в сотрудничестве со спонсором и главным исследователем.
Страхование
Пациенты застрахованы в соответствии с действующим законодательством о страховании ответственности за качество продукции для исследуемого препарата и «Patienterstatningen» (страхование пациентов).
Обмен данными и план публикации
Данные, полученные в ходе этого исследования, будут передаваться только в соответствии с рекомендациями Международного комитета редакторов медицинских журналов (ICMJE). Положительные, отрицательные и неубедительные результаты исследования будут опубликованы в международных рецензируемых научных журналах и станут общедоступными на сайте www.clinicaltrials.gov. NFM будет первым автором, а PFS последним автором.
Ссылки
- ↵
- Chen Z-J,
- Shi Y,
- Sun Y и др.
. Сравнение свежих и замороженных эмбрионов при бесплодии при синдроме поликистозных яичников.
 N Engl J Med 2016;375:523–33.doi:10.1056/NEJMoa1513873pmid:http://www.ncbi.nlm.nih.gov/pubmed/27509101
N Engl J Med 2016;375:523–33.doi:10.1056/NEJMoa1513873pmid:http://www.ncbi.nlm.nih.gov/pubmed/27509101 - ↵
- Chang J-C,
- Chen M-J,
- Guu H-F и др.
. Обеспечивает ли политика «замораживания всего» лучшие результаты при применении вспомогательных репродуктивных технологий, чем при переносе свежих эмбрионов? — Ретроспективное исследование кумулятивных коэффициентов живорождения. Taiwan J Obstet Gynecol 2017;56:775–80.doi:10.1016/j.tjog.2017.10.013pmid:http://www.ncbi.nlm.nih.gov/pubmed/29241919
- ↵
- ↵
- Чжан В.,
- Сяо Х,
- Чжан Дж. и др.
. Клинические результаты замороженного эмбриона по сравнению с переносом свежего эмбриона после экстракорпорального оплодотворения: метаанализ рандомизированных контролируемых испытаний. Arch Gynecol Obstet 2018;298:259–72. doi:10.1007/s00404-018-4786-5pmid:http://www.ncbi.nlm.nih.gov/pubmed/29881888
doi:10.1007/s00404-018-4786-5pmid:http://www.ncbi.nlm.nih.gov/pubmed/29881888
- Калем З.,
- Калем М.Н.,
- Гурган Т.
. Методы подготовки эндометрия в циклах переноса замороженных-размороженных эмбрионов. J Turk Ger Gynecol Assoc 2016;17:168–72.doi:10.5152/jtgga.2016.15214pmid:http://www.ncbi.nlm.nih.gov/pubmed/27651727
. Добавление эстрадиола во время лютеиновой фазы циклов экстракорпорального оплодотворения: проспективное рандомизированное исследование. Eur J Obstet Gynecol Reprod Biol 2011;154:172–6.doi:10.1016/j.ejogrb.2010.10.003pmid:http://www.ncbi.nlm.nih.gov/pubmed/21067858
- Каррильо Б.,
- Кольядо П.,
- Диас Ф. и др.
. Воздействие повышенных уровней эстрадиола во время развития может иметь долгосрочные последствия для реакции на недоедание у самок крыс. Nutr Neurosci 2016;19:414–22.doi:10.1179/1476830515Y.0000000012pmid:http://www.ncbi.nlm.nih.gov/pubmed/25763920
Воздействие повышенных уровней эстрадиола во время развития может иметь долгосрочные последствия для реакции на недоедание у самок крыс. Nutr Neurosci 2016;19:414–22.doi:10.1179/1476830515Y.0000000012pmid:http://www.ncbi.nlm.nih.gov/pubmed/25763920
- Meyer N,
- Santamaria CG,
- Müller JE, et al
. Воздействие 17α-этинилэстрадиола на ранних сроках беременности влияет на рост и выживаемость плода у мышей. Environ Pollut 2019;251:493–501.doi:10.1016/j.envpol.2019.04.144pmid:http://www.ncbi.nlm.nih.gov/pubmed/31103009
J,
. Референсные интервалы ранней беременности; 29 анализов сыворотки в период от 4 до 12 недель беременности при естественно зачатых и неосложненных беременностях, приведших к живорождению. Clin Chem Lab Med 2019; 57:1956–67.
Clin Chem Lab Med 2019; 57:1956–67.
Авторы Первоначальная идея и концептуализация были предоставлены PFS, которая также разработала исходный протокол и получила одобрение комитета по этике и Датского агентства по лекарственным средствам. NFM внес свой вклад в пересмотр протокола и практического дизайна, а также оказал помощь в получении одобрения GCP. MPL участвовала в составлении исходного протокола.
Финансирование Эта работа поддерживается Гедеон Рихтер грантом в размере 625 000 датских крон. Исследование также получило грант в размере 400 000 датских крон от Gangsted-Rasmussen Group. Местный исследовательский совет университетской больницы Херлев и Гентофте предоставил грант в размере 60 000 датских крон.
Конкурирующие интересы Гедеон Рихтер является владельцем рынка двух исследуемых препаратов, используемых в этом исследовании: Бемфола и Циклогеста. Компания также оказывает финансовую поддержку исследованию и, таким образом, представляет собой конфликт интересов. Компания не участвует в проведении испытания и не будет участвовать в последующем процессе управления данными и публикации.
Компания не участвует в проведении испытания и не будет участвовать в последующем процессе управления данными и публикации.
Участие пациентов и общественности Пациенты и/или общественность не участвовали в планировании, проведении, отчетности или планах распространения этого исследования.
Происхождение и рецензирование Не введен в эксплуатацию; рецензируется внешними экспертами.
Читать полный текст или скачать PDF:
Подписаться
Войти под своим именем пользователя и паролем
Для личных счетов ИЛИ управляющих корпоративными счетами
Имя пользователя *
Пароль *
Забыли данные для входа? Зарегистрировать новую учетную запись?
Забыли имя пользователя или пароль?
Эстроген – зачем он нужен пациентам с бесплодием?
Опубликовано в 17:33 в ЭКО Бекки Саер
Добавки эстрогена во время ЭКО? Их иногда назначают. И они необходимы женщинам, у которых есть донорские яйцеклетки, донорские эмбрионы или перенос замороженных эмбрионов. Так почему же некоторые врачи и листовки в упаковках пугают пациенток с бесплодием, утверждая, что эстроген может быть опасен во время беременности? Едва ли это лучшая новость для будущих мам. Вот правда о роли эстрогена до и после лечения бесплодия.
Так почему же некоторые врачи и листовки в упаковках пугают пациенток с бесплодием, утверждая, что эстроген может быть опасен во время беременности? Едва ли это лучшая новость для будущих мам. Вот правда о роли эстрогена до и после лечения бесплодия.
Эстроген способствует росту и поддержанию эндометрия и поддерживает беременность. Это также помогает вашей плаценте функционировать, увеличивает приток крови к матке и подготавливает ваше тело к грудному вскармливанию. В цикле ЭКО препараты ФСГ (например, Менопур и Гонал-ф) создают несколько фолликулов. Затем стимулируется выработка эстрогена, что приводит к утолщению слизистой оболочки матки.
К моменту укола ваш уровень эстрадиола зашкаливает. Но давайте смотреть правде в глаза, лекарства для ЭКО нарушают репродуктивные ритмы вашего тела. Некоторые исследования показывают, что добавки эстрогена в конце цикла ЭКО улучшают показатели беременности, стабилизируя слизистую оболочку матки. Другие исследования говорят, что в этом нет необходимости. Получите мнение своего врача.
Получите мнение своего врача.
Эстроген, безусловно, необходим во время циклов свежей донорской яйцеклетки. Утолщение слизистой оболочки эндометрия после инъекции депо является обязательным. Инъекции депо подавляют работу яичников, влияя на естественную выработку эстрогена и прогестерона.
Пероральные таблетки эстрогена (например, Progynova и Estrofem), обычно 6 мг в день, являются нормой. Дата их начала является частью синхронизации между вашим циклом и циклом вашего донора. Сканирование слизистой оболочки не менее чем за три дня до забора донорской яйцеклетки дает вам время скорректировать потребление эстрогена.
Если ваша подкладка слишком тонкая, вам могут предложить дополнительно 2 мг или даже 4 мг. При приеме более 10 мг в день может потребоваться поддержка Клексана для разжижения крови. Вагинальное введение этих дополнительных таблеток является обычным явлением: таким образом эстрадиол быстрее попадает в ваши репродуктивные органы. Оральные таблетки медленно проходят через вашу печень.
Ко дню забора донорской яйцеклетки вам нужна прокладка толщиной 7 мм, а в идеале – 8 мм. Это день, когда вы начинаете принимать добавки прогестерона. Ваша подкладка больше не будет утолщаться после этого.
Так что там с эстрогеном и ФЭТ? Опять же, эстроген необходим для роста слизистой оболочки и поддержания ее толщины. Поскольку достаточно высокая доза эстрогена принимается со 2-го дня вашего цикла в протоколе FET, гормон является понижающим регулятором и предотвращает овуляцию. Так что ваши яичники не будут мешать эмбрионам, которые вы вживите обратно.
Но отсутствие активности яичников означает отсутствие естественного эстрогена. Итак, что касается свежих донорских яйцеклеток, вам нужна искусственная поддержка эстрогена, по крайней мере, до девятой недели беременности. Ваша клиника должна рассказать вам, как снизить уровень эстрогена (и прогестерона) с 8-недельной отметки или около того.
Иногда пациенты просто плохо реагируют на таблетки эстрогена. А женщинам с раком в прошлом иногда советуют не принимать их. В этом случае перенос эмбрионов во время FET естественного цикла может быть лучшим.
В этом случае перенос эмбрионов во время FET естественного цикла может быть лучшим.
Вы вообще не будете принимать эстрогены с самого начала естественного кровотечения. Затем вы пройдете сканирование примерно на 10-й день, чтобы увидеть, достаточно ли естественный эстроген вашего тела наполнил вашу слизистую оболочку. Если это так, и если мы увидим хороший естественный рост фолликулов, вы сделаете триггерную инъекцию, чтобы рассредоточить фолликулы, и через несколько дней начнете поддержку прогестероном. Перенос эмбрионов будет через пять дней после этого.
Таблетки эстрогена обычно выпускаются под названиями Estrofem, Progynova, Provames, Climaval, Estrace и Estrimax. Патчи включают Эстрадерм и Эстрагексал. Комбинация таблеток и пластырей иногда назначается пациентам с «ленивыми» слизистыми оболочками.
В последние годы наша клиника также чаще использует гель с эстрогеном. Исследование, проведенное в 2018 году, показало, что у пациентов с бесплодием гель с эстрогеном повышает частоту текущей беременности и живорождения по сравнению с таблетками с эстрогеном.
