Если у кормящей мамы болит голова что делать: Что делать, если вы кормите грудью и у вас мигрень
Кормящая мать заболела… Чем лечиться?
Наиболее распространенные заболевания и самые частые вопросы о совместимости лечения и грудного вскармливания.
- Вы не планируете обращаться к врачу
- Простуда, ОРВИ, насморк, боль в горле, кашель
- Температура, головная, зубная и другая боль
- Поносы, запоры, отравления
- Аллергия
- Ситуация требует обращения к врачу
- Прием у стоматолога
- Гинекологические манипуляции
- Обследования
- Операция
- Инфекционные заболевания, вызванные патогенными микроорганизмами (например, отит, ангина, пневмония)
- Инфекционные болезни груди: мастит, абсцесс.
- Косметологические процедуры
- Подводим итоги
Первый вопрос, который возникает у заболевшей матери – а можно ли вообще кормить при болезни?..
Основной постулат: болезней мамы, являющихся противопоказанием к грудному вскармливанию, очень мало. Во многих случаях, гораздо бОльшим вредом для малыша будет перевод его, временно или постоянно, на смесь.
Во многих случаях, гораздо бОльшим вредом для малыша будет перевод его, временно или постоянно, на смесь.
ВАЖНО!
Не воспринимайте указанную ниже информацию о лекарствах как руководство к действию или рекомендации. Консультанты по грудному вскармливанию – не врачи и не могут назначать лечение, а тем более отменять лечение, назначенное врачом.
Вся информация дается для ознакомления. Ответственность за свое здоровье и здоровье малыша несете Вы сами. Прежде чем принимать то или иное лекарство, проконсультируйтесь с врачом.
Итак, Вы заболели. Здесь может быть два варианта.
1. Заболевания, с которыми Вы обычно не обращаетесь к врачу
(простуда, насморк, кашель, болит горло, диарея, запор, головная боль и т.п.).
Возможно, раньше Вы уже использовали определенные средства в подобных случаях, но при кормлении грудью возникают сомнения, а можно ли…
- Простуда, ОРВИ, насморк, боль в горле, кашель
ВАЖНО!
Если местное лечение не помогает в течение 3-5 дней, обязательно обратитесь к врачу – проблема может оказаться серьезнее и потребует грамотного лечения. Возможно, это начало более тяжелого заболевания — гайморита, ангины, бронхита.
Возможно, это начало более тяжелого заболевания — гайморита, ангины, бронхита.
Подавляющее большинство местных средств можно использовать во время кормления грудью. Их всасываемость через слизистую мала, и в молоко они практически не попадают. Поэтому спреи, полоскания для горла, капли от насморка можно смело использовать как описано в инструкции (но не переусердствуйте – соблюдайте дозировку; обычно рекомендуется использовать эти средства не более 5 дней).
Обязательно – обильное теплое питье.
Защитную маску надевать бесполезно, она уменьшает выделение вирусов в острой стадии при чихании и кашле, но вот передача инфекции начинается еще задолго до проявления первых симптомов, и малыш, скорее всего, уже получит большинство возбудителей мамы, однако с грудным молоком он получит и защиту.
Наверх
- Температура, головная, зубная и другая боль
В период лактации можно использовать жаропонижающие и анальгетики на основе парацетамола и ибупрофена (например, Эффералган, Нурофен), лучше в чистом, а не комбинированном виде (например, таблетку Парацетамола, а не порошок Колдрекс).
Дозировка – обычная для взрослых: 1 таблетка 1-4 р. в день в случае необходимости.
Аспирин и анальгин не подходят кормящим мамам.
ВАЖНО!
- Температура подмышкой у кормящей женщины выше обычной. Поэтому измерять температуру нужно в локтевом или коленном сгибе.
- Температура – не диагноз, а один из симптомов болезни, сигнал организма и зачастую способ борьбы организма с вирусами и бактериями. Просто сбивать температуру – не выход, нужно бороться с самой болезнью.
- Терапевты рекомендуют взрослым и детям сбивать температуру более 38,5* или если Вы чувствуете себя совсем плохо – лихорадит, знобит, болит голова и.т.п.
- Боль может сопровождать множество заболеваний. Если боль долго не проходит и возобновляется после прекращения действия обезболивающего – срочно обратитесь к врачу.
Наверх
ВАЖНО!
Состояние кишечника и стула кормящей мамы может повлиять на стул малыша, например, при запорах у мамы у ребенка могут быть трудности с дефекацией. При диарее также возможно временное «послабление» и у ребенка. Обычно такие состояния не требуют дополнительных мер, однако старайтесь нормализовать и поддерживать состояние своего ЖКТ.
При диарее также возможно временное «послабление» и у ребенка. Обычно такие состояния не требуют дополнительных мер, однако старайтесь нормализовать и поддерживать состояние своего ЖКТ.
- Поносы, запоры, отравления
Расстройство кишечника и пищевое отравление у кормящей мамы не является поводом прекращать кормление грудью!
Общее правило при рвоте, сильном поносе и отравлении: в течение первого дня по возможности отказаться от еды, пить больше воды. Затем можно начать пить чай без сахара с сухариками или подсушенным хлебом (тосты), постепенно переходя к обычной пище.
Из лекарств можно использовать: Смекту, Энтеросгель, Энтерол; а также Бактисубтил, Бифиформ и другие пробиотики.
Запор лучше начать лечить диетическими методами: увеличить в рационе количество клетчатки, овощей и фруктов, жидкости.
Допустимы к применению у кормящих такие препараты как Дюфалак, Форлакс, пробиотические препараты.
Наверх
- Аллергия
(пищевая аллергия, поллиноз, бронхиальная астма, аллергический конъюктивит, ринит, нейродермит и т.д.)
ВАЖНО!
При любом виде аллергии маме лучше перейти на гипоаллергенную диету, использовать сорбенты.
Если Вы аллергик, и случилось обострение Вашего обычного заболевания, используйте Ваше обычное лечение, предварительно проверив его на совместимость.
Как правило, большинство препаратов от аллергии, даже на основе кортикостероидов, безопасно для малыша. Предпочтение лучше отдать, по возможности, местному лечению, средствам в аэрозолях и таблетках.
Наиболее распространенными лекарствами, совместимыми с грудным вскармливанием, являются антигистаминные препараты последних поколений (Зиртек, Кларитин), практически все местные средства для лечения дерматитов и экзем (при нанесении мази следите за тем, чтобы она не контактировала с кожей малыша, а также с кожей груди и сосков).
Супрастин и Тавегил не совместимы с грудным вскармливанием.
Если аллергическая реакция проявилась впервые, лучше проконсультируйтесь с врачом.
Наверх
2. Ситуация требует обращения к врачу
- Сразу предупредите врача о том, что Вы кормите грудью. Знающий врач, поддерживающий грудное вскармливание, всегда постарается подобрать наиболее безопасные при кормлении грудью лекарства.
- Проинформируйте врача о существующих справочниках по совместимости, возможно, он заинтересуется и воспользуется данной информацией.
- Если врач настаивает на отлучении и не хочет менять лечение, возможно, имеет смысл получить консультацию другого специалиста. Помните, что перевод ребенка на смесь даже на короткое время может привести к негативным последствиям – появлению аллергии, нарушение микрофлоры кишечника, беспокойному поведению или отказу от груди при возобновлении грудного вскармливания. Поэтому нужно тщательно взвесить пользу для мамы и потенциальный риск для ребенка.
- Постарайтесь точнее записать названия и дозировки назначенных препаратов. Это облегчит проверку на совместимость.
- Проверьте все назначенные лекарства по инструкции, которая приводится здесь.
- Не стесняйтесь обратиться за помощью к консультанту по грудному вскармливанию.
Наверх
Наиболее распространенные ситуации:
- Прием у стоматолога
Если Вам необходимо лечение или удаление зубов под анестезией, предупредите врача о том, что Вы кормящая мама. Все современные препараты для анестезии совместимы с кормлением грудью.
Но в случае воспалительных процессов или удаления зуба врач может назначить обезболивающие и противовоспалительные средства. Вот их нужно подбирать внимательнее.
- Гинекологические манипуляции
Речь идет в первую очередь о так называемой «чистке» матки, которая иногда бывает необходима в течение первого месяца после родов. Обычно процедура делается амбулаторно, используется неглубокий наркоз (медикаментозный сон) или местная анестезия.
Обычно процедура делается амбулаторно, используется неглубокий наркоз (медикаментозный сон) или местная анестезия.
Препараты, используемые в современной гинекологической практике при амбулаторных манипуляциях, в основном, совместимы с грудным вскармливанием. Сцеживать или докармливать смесью, как правило, не нужно.
Но по возможности, перед процедурой уточните, какие именно средства будут использоваться, особенно если у Вас новорожденный малыш. Проверить препараты на совместимость и дать рекомендации, как снизить риски для малыша, в случае необходимости, сможет Ваш консультант по грудному вскармливанию.
Наверх
- Обследования
Женщинам в периоде лактации можно проводить:
- флюорографию,
- рентгеноскопию,
- рентгенографию,
- компьютерную томографию,
- магнитно-резонансное исследование,
- УЗИ (в том числе, УЗИ грудной железы и маммографию),
- ЭКГ, Эхо-КГ, ЭЭГ, Эхо-ЭГ.

После этих процедур не нужно сцеживаться, так как все эти виды излучений на грудное молоко не влияют.
Исключение составляют сканирования с применением контрастных веществ (например, радиоактивного йода, технеция). Если исследование проводить необходимо, женщина должна воздержаться от кормления грудью в течение следующих 12-24 часов.
Наверх
- Операция
ВОЗ рекомендует при операциях с общим наркозом воздержаться от кормления грудью в течение следующих 12-24 часов.
Если операция запланированная, Вы можете заранее подготовить банк сцеженного молока, чтобы на время вынужденного отлучения малыш смог обойтись без смеси.
Если случай экстренный, и не получается запастись сцеженным молоком, совместно с педиатром выберите наиболее подходящую Вашему малышу смесь и настраивайтесь на продолжение грудного вскармливания – после возвращения домой.
В больнице важно для поддержания лактации и для защиты груди от переполнения и застоя сцеживаться – по возможности, примерно 6-7 раз в сутки. Чтобы передавать такое молоко для кормления малыша, уточните совместимость всех препаратов, получаемых Вами в больнице.
Проведение лазерной коррекции зрения кормящим мамам противопоказано.
ВАЖНО!
По возможности выберите заранее способ докорма. Для того, чтобы не возникло проблем с прикладыванием к груди по возвращении, рекомендуется кормить не из бутылочки, а из шприца, ложечки, чашки, поильника. Убедитесь, что все получается у того человека, который будет кормить кроху в Ваше отсутствие.
Если Вы все-таки решили остановить свой выбор на докорме из бутылки, стоит также заранее убедиться, что Ваш малыш согласен ее сосать (многие груднички категорически отказываются сосать любые заменители груди). Бутылка нежелательна еще и потому, что она может стать причиной возникновения сложностей при возвращении ГВ — ведь техники сосания груди и бутылки принципиально отличаются.
Наверх
- Инфекционные заболевания, вызванные патогенными микроорганизмами (например, отит, ангина, пневмония)
ВАЖНО!
Антибиотики разного вида эффективны против разных групп микроорганизмов. Обращайтесь за назначением антибиотиков к врачу.
Показано лечение антибактериальными препаратами; подбираются антибиотики, совместимые с грудным вскармливанием. Такие антибиотики есть и их довольно много (например, антибиотики пенициллинового ряда, многие цефалоспорины первого и второго поколения, многие макролиды).
Категорически противопоказаны при грудном вскармливании антибиотики, оказывающие влияние на рост костей или кроветворение (например, тетрациклин, производные фторхинолона, левомицетин). Почти всегда им можно подобрать подходящий заменитель.
Наверх
- Инфекционные болезни груди: мастит, абсцесс.
В настоящее время лечение этих заболеваний проводится амбулаторно и с сохранением грудного вскармливания!
Проводится антибактериальная терапия совместимыми с кормлением препаратами (антибиотиками), в случае абсцесса – дренаж и промывание гнойной полости.
Противопоказаны при лактации согревающие компрессы (компрессы со спиртом, медом) – воспалительный процесс может усилиться (например, мастит перейдет в абсцесс). Также противопоказаны компрессы со спиртом и камфарой – затрудняется отток молока, что вызывает ухудшение самочувствия и может привести к уменьшению лактации.
Наверх
3. Косметологические процедуры
Большинство процедур не влияют на грудное вскармливание (конечно, речь не идет о пластической хирургии).
Наиболее безопасны процедуры для лица – УЗИ-чистка, дарсонвализация, массаж.
Мезотерапия лица и кожи головы противопоказана кормящим.
Манипуляции на теле нужно делать с большей осторожностью: нежелательны для кормящих фото- и лазерная эпиляция; антицелюллитные средства, обертывания с целью детоксикации организма. Общий массаж не запрещен, но не должен затрагивать грудь. По словам косметологов, ввиду особенностей состояния женского организма в период беременности и лактации, не рекомендуется делать химические и кислотные пиллинги, а также пользоваться косметикой, содержащей кислоты (в основном добавляют различные фруктовые кислоты и молочную кислоту) — использование кислот в данный период может увеличить риск образования пигментных пятен и способствовать гиперпигментации кожи.
Общий массаж не запрещен, но не должен затрагивать грудь. По словам косметологов, ввиду особенностей состояния женского организма в период беременности и лактации, не рекомендуется делать химические и кислотные пиллинги, а также пользоваться косметикой, содержащей кислоты (в основном добавляют различные фруктовые кислоты и молочную кислоту) — использование кислот в данный период может увеличить риск образования пигментных пятен и способствовать гиперпигментации кожи.
Вообще, многие косметологи опасаются браться за аппаратное и специальное лечение у кормящих, так как для многих процедур период лактации — противопоказание, действие не изучено.
Наверх
Подводим итоги
При приеме препаратов кормящими грудью мамами очень важно оценить ожидаемую пользу от медикаментов и риск попадания его в молоко и влияние на ребенка. Поэтому, при возможности, лекарственной терапии лучше избегать. Некоторые заболевания можно вылечить и без медикаментов: например, при простуде можно рекомендовать обильное питье, фитотерапию, горячие ножные ванны, при бронхите — ингаляции и так далее.
Совместимые препараты, как правило, почти не проникают в грудное молоко (например, антибиотики пенициллинового ряда), а некоторые могут попасть в молоко, но не оказывать негативного влияния на малыша, потому что детский кишечник их не усваивает.
Не забывайте, что на безопасность лекарственной терапии влияет и то, когда и как женщина будет принимать препарат. Поэтому прием лекарств желательно организовать таким образом, чтобы кормление не совпало с пиком максимальной концентрации препарата в крови и в молоке (особенно важно следить за этим, если Вы планируете принимать так называемые «плохо совместимые» лекарства).
Если препарат несовместим с грудным вскармливанием, но принимать его крайне необходимо, можно временно отлучить малыша от груди на период приема медикамента. Для сохранения лактации нужно в этот период регулярно сцеживать молоко – обычно достаточно 6-7 раз в сутки (по 10-15 минут каждую грудь). После отмены препарата мама может спокойно продолжать кормить свою кроху грудью.
ВАЖНО!
Существуют общие рекомендации ВОЗ по назначению лекарственной терапии кормящей маме: «…Лекарственную терапию кормящим матерям следует по возможности избегать. Если лекарства показаны, то следует сначала выбрать те, которые окажут наименьшее негативное воздействие на ребенка. Кормящая женщина должна принимать лекарства предпочтительно во время или сразу же после кормления, чтобы избежать периода максимальной концентрации их в крови (и молоке). Если существует настоятельная необходимость в лекарстве, вредном для вскармливаемого грудью ребенка, кормление должно быть временно прервано, в то время как лактация должна поддерживаться.»
Помните, если Вам трудно самой разобраться в этом вопросе, обращайтесь к нашим консультантам в «Радугу материнства»:
- по телефону в Москве (495)648-62-65 (ежедневно с 8.00 до 22.00 (МСК))
- в наши группы ВКонтакте и на Facebook
- напишите нам, заполнив форму Обратной связи
Вернуться в начало статьи
Материал подготовила Коренева Ольга
(консультант по ГВ Центра «Радуга материнства»,
член АКЕВ, перинатальный психолог)
Нурофен при грудном вскармливании.
 Можно ли Нурофен кормящей маме?
Можно ли Нурофен кормящей маме?
В данной статье рассказываем о возможности приема продуктов Нурофен® при грудном вскармливании (ГВ). Отвечаем на вопросы о правилах кормящей маме.
Можно ли Нурофен® при грудном вскармливании
Ибупрофен, входящий в состав препарата Нурофен®, хорошо изучен. В результате исследований обнаружено, что ибупрофен может проникать в грудное молоко в незначительных количествах, но без каких-либо отрицательных последствий для здоровья грудного ребенка1-7.
Поэтому при кратковременном применении Нурофен® для кормящих мам разрешен1-5,7 (Нурофен®, Нурофен® Форте, Нурофен® Экспресс, Нурофен® Экспресс Форте, Нурофен® Экспресс Леди и Нурофен® Интенсив) и не требует прекращения кормления грудью. В случае необходимости долговременного применения следует в обязательном порядке обратиться к врачу.
Таблетки или гель
В зависимости от вида боли мама принимает решение о выборе формы выпуска. Если беспокоят болезненные ощущения в суставах, мышцах, спине, невралгии, то лучше выбрать препарат для наружного применения, то есть гель Нурофен® Экспресс6. Из тюбика выдавливают 4—10 см и втирают в кожу над больным местом до полного впитывания6.
Из тюбика выдавливают 4—10 см и втирают в кожу над больным местом до полного впитывания6.
Таблетки или капсулы для приема внутрь показаны при широком спектре состояний, связанных с болью разной локализации или лихорадкой1-5,7.
Как принимать кормящей маме
Всю линейку препаратов Нурофен® при кормлении грудью всегда принимают с осторожностью, ведь от этого зависит не только здоровье мамы, но и малыша. Нурофен® Форте, Нурофен® Экспресс, Нурофен® Экспресс Форте, Нурофен® Экспресс Леди, Нурофен® Интенсив и Нурофен® во время лактации принимают до 3-х дней, в минимальной эффективной дозе1-5,7.
Дозировка при кормлении грудью
На какой Нурофен® при грудном вскармливании стоит обратить внимание и какую дозировку выбрать?
Инструкция по применению каждого препарата из линейки Нурофен® поможет разобраться в отличиях.
Лекарственные средства Нурофен® и Нурофен® Экспресс принимают по таблетке или капсуле (200 мг ибупрoфена в каждой) до 3-х раз в день1,4. Нурофен® Форте и Нурофен® Экспресс Форте содержат увеличенные дозы, уже по 400 мг ибупрофена в таблетке или капсуле2,3. Их нужно принимать с осторожностью и не более 3-х раз в день2,3.
Нурофен® Форте и Нурофен® Экспресс Форте содержат увеличенные дозы, уже по 400 мг ибупрофена в таблетке или капсуле2,3. Их нужно принимать с осторожностью и не более 3-х раз в день2,3.
При сохранении симптомов в течение 2-3 дней необходимо обратиться к врачу.
Подробнее ознакомиться с инструкциями препаратов Нурофен® можно в разделе «Инструкции».
ИСТОЧНИКИ
- 1
Инструкция по медицинскому применению лекарственного препарата Нурофен®, таблетки, покрытые оболочкой, РУ П N013012/01, Фармакотерапевтическая группа: нестероидный противовоспалительный препарат (НПВП).
- 2
Инструкция по медицинскому применению лекарственного препарата Нурофен® Экспресс Форте, капсулы, РУ ЛСР-005587/10, Фармакотерапевтическая группа: нестероидный противовоспалительный препарат (НПВП).
- 3
Инструкция по медицинскому применению лекарственного препарата Нурофен® Форте, таблетки, покрытые оболочкой, РУ П N016033/01, Фармакотерапевтическая группа: нестероидный противовоспалительный препарат (НПВП).

- 4
Инструкция по медицинскому применению лекарственного препарата Нурофен® Экспресс, капсулы, РУ П N014560/01, Фармакотерапевтическая группа: нестероидный противовоспалительный препарат (НПВП).
- 5
Инструкция по медицинскому применению лекарственного препарата Нурофен® Экспресс Леди, таблетки, покрытые оболочкой, РУ ЛП-001984, Фармакотерапевтическая группа: нестероидный противовоспалительный препарат (НПВП).
- 6
Инструкция по медицинскому применению лекарственного препарата Нурофен® Экспресс, гель для наружного применения, РУ П N015794/01, Фармакотерапевтическая группа: нестероидный противовоспалительный препарат (НПВП).
- 7
Инструкция по медицинскому применению лекарственного препарата Нурофен® Интенсив, таблетки, РУ ЛП-003836, Фармакотерапевтическая группа: нестероидный противовоспалительный препарат (НПВП).
Послеродовые головные боли: причины, типы, лечение, профилактика
Послеродовые головные боли: причины, типы, лечение, профилактика
Медицинский обзор Холли Эрнст, PA-C — Натали Сильвер, 7 июня 2018 г.
Что такое послеродовые головные боли?
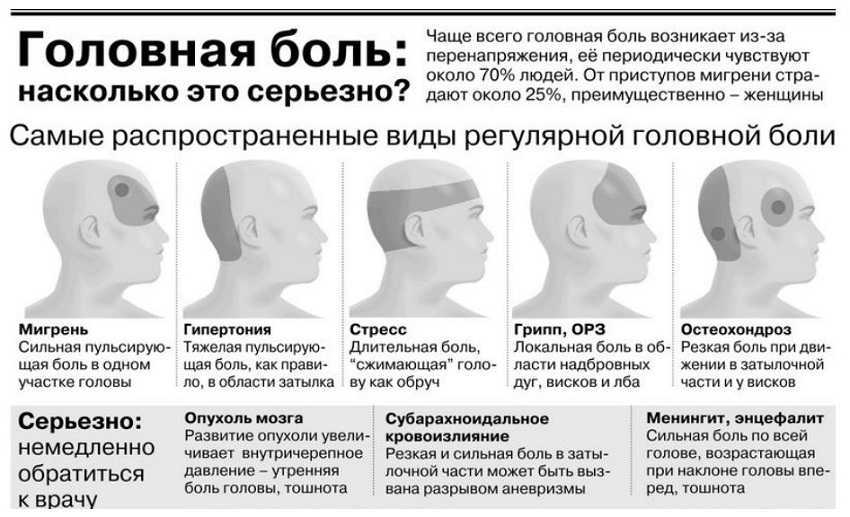
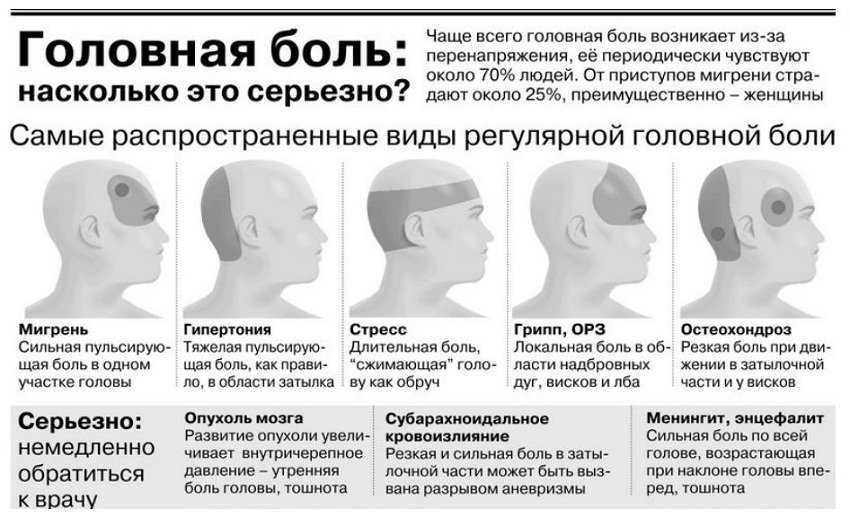
Послеродовые головные боли часто возникают у женщин. В одном исследовании 39 процентов рожениц испытывали головную боль в течение первой недели после родов. Ваш врач может поставить вам диагноз послеродовой головной боли, если вы испытываете головную боль в любое время в течение 6 недель после родов. Существует несколько причин, по которым у вас может возникнуть послеродовая головная боль, и лечение будет варьироваться в зависимости от вашего типа.
Существует множество типов головных болей, которые могут возникнуть в послеродовой период, и они различаются по степени тяжести. Послеродовые головные боли можно разделить на две категории:
- первичные головные боли, которые включают головные боли напряжения и мигрени
- вторичные головные боли, вызванные основным заболеванием
Читайте дальше, чтобы узнать больше о послеродовых головных болях и способах их безопасного лечения .
Почему возникают послеродовые головные боли?
Некоторые причины первичной головной боли в послеродовом периоде включают:
- мигрени в личном или семейном анамнезе
- изменение уровня гормонов
- потеря веса, связанная со снижением уровня гормонов другие факторы окружающей среды
Некоторые вторичные послеродовые головные боли могут быть вызваны:
- преэклампсией
- применением регионарной анестезии
- тромбозом кортикальных вен
- некоторые лекарства
- отказ от кофеина
- менингит
Вызывает ли грудное вскармливание послеродовые головные боли?
Грудное вскармливание не вызывает непосредственно послеродовых головных болей, но во время грудного вскармливания головная боль может возникать по нескольким причинам:
- Во время грудного вскармливания уровень гормонов может колебаться, что приводит к головной боли.

- Вы можете быть физически или эмоционально истощены требованиями грудного вскармливания, что приводит к головной боли.
- Недостаток сна или обезвоживание могут вызывать напряжение или мигрень.
Если у вас частые или сильные головные боли во время грудного вскармливания, вам следует поговорить с врачом.
Какой тип послеродовой головной боли у Вас?
Послеродовая головная боль может быть разной. Некоторые из них более распространены, чем другие. В одном исследовании сообщалось, что в их выборке из 95 женщин с послеродовой головной болью:
- почти у половины была головная боль напряжения или мигрень
- 24 % имели головную боль, связанную с преэклампсией
- 16 % имели головную боль, вызванную регионарной анестезией
Первичные головные боли
Напряжение
Нередки случаи головной боли напряжения. Как правило, эти головные боли легкие. Ваша голова может болеть с обеих сторон в повязке вокруг головы. Головная боль может длиться 30 минут или сохраняться до недели. Головная боль напряжения может быть вызвана стрессом, а также факторами окружающей среды, такими как недостаток сна или обезвоживание.
Головная боль может длиться 30 минут или сохраняться до недели. Головная боль напряжения может быть вызвана стрессом, а также факторами окружающей среды, такими как недостаток сна или обезвоживание.
Мигрень
Мигрень — это сильная пульсирующая головная боль, которая часто возникает с одной стороны головы. Они также могут включать такие симптомы, как тошнота, рвота и чувствительность к свету и звукам. Они могут лишить вас возможности функционировать в течение нескольких часов или даже дней.
Американская ассоциация мигрени утверждает, что каждая четвертая женщина испытывает мигрень в течение первых двух недель после родов. Это может быть связано с падением уровня гормонов в первые дни после родов. Вы также можете быть более восприимчивы к мигрени из-за круглосуточного ухода за вашим ребенком.
Как и головные боли напряжения, факторы окружающей среды могут вызвать мигрень.
Вторичные головные боли
Вторичные послеродовые головные боли возникают из-за другого заболевания. Двумя наиболее распространенными причинами являются преэклампсия или регионарная анестезия.
Двумя наиболее распространенными причинами являются преэклампсия или регионарная анестезия.
Преэклампсия
Преэклампсия — очень серьезное состояние, которое может возникнуть до или после родов. Это когда у вас высокое кровяное давление и, возможно, белок в моче. Это может привести к судорогам, коме или, при отсутствии лечения, к смерти.
Головные боли, вызванные преэклампсией, могут быть сильными и могут:
- пульс
- усиливаться при физической нагрузке
- возникать с обеих сторон головы
- изменение зрения
- боль в верхней части живота
- уменьшение потребности в мочеиспускании
- одышка
Преэклампсия требует неотложной медицинской помощи. Немедленно обратитесь к врачу, если вы подозреваете преэклампсию.
Головная боль после пункции твердой мозговой оболочки
Использование регионарной анестезии во время родов сопряжено с некоторыми потенциальными побочными эффектами. Одним из них является постдуральная пункционная головная боль.
Одним из них является постдуральная пункционная головная боль.
Постдуральная пункционная головная боль может возникнуть, если вы получили эпидуральную анестезию или спинномозговую анестезию, которая случайно проколола твердую мозговую оболочку перед родами. Это может привести к сильной головной боли в первые 72 часа после процедуры, особенно когда вы стоите или сидите прямо. Вы также можете испытывать другие симптомы, такие как:
- ригидность затылочных мышц
- тошнота и рвота
- изменения зрения и слуха
Врач должен контролировать лечение этого состояния. Большинство случаев можно решить с помощью более консервативных подходов к лечению в течение 24–48 часов. Консервативное лечение может включать:
- отдых
- питье большего количества воды
- кофеин
Может потребоваться более инвазивное лечение, например эпидуральная пломбировка кровью.
Когда обращаться за помощью
Хотя головные боли являются относительно частым явлением, вам следует обратить внимание на симптомы послеродовой головной боли. Немедленно обратитесь к врачу, если головная боль:
Немедленно обратитесь к врачу, если головная боль:
- сильная
- пиковая интенсивность через короткий промежуток времени
- сопровождается другими симптомами, такими как лихорадка, ригидность затылочных мышц, тошнота или рвота, изменения зрения или когнитивные проблемы
- меняться со временем или когда вы переходите в другую позицию
- разбудить вас ото сна
- произойти после физической активности
Ваш врач обсудит ваши симптомы, а также проведет осмотр. Вам могут потребоваться дополнительные тесты и процедуры для диагностики вторичной головной боли.
Как лечить послеродовые головные боли?
Лечение головной боли зависит от ее типа.
Лечение первичных головных болей
Головные боли напряжения и мигрени можно лечить безрецептурными нестероидными противовоспалительными средствами, такими как напроксен (Алив) и ибупрофен (Адвил). Большинство из них безопасно принимать во время грудного вскармливания, за исключением аспирина.
Свяжитесь со своим врачом, если вы принимаете другой тип лекарств от головной боли и хотите определить, совместим ли он с грудным вскармливанием.
Лечение вторичных головных болей
Врач должен всегда лечить вторичные головные боли и может требовать более интенсивного лечения, чем первичные головные боли. Вам следует обсудить риски лечения вторичных головных болей, если вы кормите грудью.
Как предотвратить послеродовые головные боли
Забота о себе — важный способ предотвратить напряжение и мигрень. Это легче сказать, чем сделать в первые дни ухода за новорожденным.
Вот несколько советов по предотвращению возникновения первичных головных болей:
- Достаточно отдыхайте. Попробуйте вздремнуть, когда спит ваш ребенок, и попросите своего партнера или друга присмотреть за ребенком между кормлениями.
- Пейте много жидкости. Возьмите с собой большую бутылку с водой или убедитесь, что рядом с вами есть стакан воды.

- Регулярно употребляйте здоровую пищу. Наполните свой холодильник и кладовую питательными продуктами, которые удобно готовить и есть.
- Попробуйте расслабиться, чтобы уменьшить стресс. Прогуляйтесь, почитайте книгу или пообщайтесь с другом, чтобы снять стресс.
Пройдут ли послеродовые головные боли?
Существует множество причин послеродовых головных болей. Несмотря на причину, послеродовые головные боли должны пройти примерно через 6 недель после родов.
Чаще всего послеродовые головные боли представляют собой головные боли напряжения или мигрени, которые можно лечить дома или с помощью врача. При более тяжелых вторичных головных болях следует немедленно обратиться к врачу, и может потребоваться более высокий уровень лечения, чтобы предотвратить появление более серьезных симптомов.
Последнее медицинское освидетельствование 7 июня 2018 г.0087
Healthline придерживается строгих правил выбора поставщиков и полагается на рецензируемые исследования, академические исследовательские институты и медицинские ассоциации. Мы избегаем использования третичных ссылок. Вы можете узнать больше о том, как мы обеспечиваем точность и актуальность нашего контента, прочитав нашу редакционную политику.
Мы избегаем использования третичных ссылок. Вы можете узнать больше о том, как мы обеспечиваем точность и актуальность нашего контента, прочитав нашу редакционную политику.
- Кён-Хва, К. (2017). Постпункционная головная боль. DOI:
10.4097/kjae.2017.70.2.136 - Персонал клиники Мэйо. (2018). Советы по грудному вскармливанию: что нужно знать молодым мамам.
mayoclinic.org/healthy-lifestyle/infant-and-toddler-health/in-depth/breast-feeding/art-20047138 - Персонал клиники Мэйо. (2018). Мигрень.
mayoclinic.org/diseases-conditions/migraine-headache/symptoms-causes/syc-20360201 - Персонал клиники Мэйо. (2018). Послеродовая преэклампсия.
mayoclinic.org/diseases-conditions/postpartum-preeclampsia/symptoms-causes/syc-20376646 - Новоиспеченные мамы с мигренью: понимание послеродовой головной боли. (2018).
americanmigrainefoundation.org/understanding-migraine/new-moms-migraine-understanding-postpartum-headache/ - Беременность и кормление грудью.
 (н.д.).
(н.д.).
migrainetrust.org/living-with-migraine/coping-managing/pregnancy-breastfeeding/ - Revell K, et al. (2014). Головные боли при беременности. DOI:
10.1111/tog.12101 - Сабхарвал А. (2011). Послеродовая головная боль: диагностика и лечение. DOI:
10.1093/bjaceaccp/mkr025 - Stella CL, et al. (2007). Послеродовая головная боль: завершено ли ваше обследование? DOI:
10.1016/j.ajog.2007.01.034 - Головные боли напряжения. (2014).
my.clevelandclinic.org/health/diseases/8257-tension-type-headaches - Yancey LM, et al. (2011). Послеродовая преэклампсия: представление и ведение отделения неотложной помощи. DOI:
10.1016/j.jemermed.2008.02.056
Наши специалисты постоянно следят за здоровьем и благополучием, и мы обновляем наши статьи по мере поступления новой информации.
Поделиться этой статьей Принимать ибупрофен (адвил, мотрин) во время грудного вскармливания?
Восстановление и уход после родов
Может ли стресс вызывать мигрень?
6 советов по быстрому восстановлению кесарева сечения
Читать дальше
Хитрости при головной боли: 9 простых приемов для быстрого облегчения
Медицинский обзор Seunggu Han, M.
 D.
D.Лекарства, отпускаемые без рецепта, не всегда устраняют симптомы головной боли. И хотя это может быть заманчиво, решение не состоит в том, чтобы принимать больше, чем…
ПОДРОБНЕЕ
Безопасно ли принимать ибупрофен (адвил, мотрин) во время грудного вскармливания?
Медицинская экспертиза Дебры Роуз Уилсон, доктора философии, MSN, RN, IBCLC, AHN-BC, CHT
Безопасно ли принимать ибупрофен (Алеве, Мотрин) при грудном вскармливании? Как насчет ацетаминофена (тайленол) или напроксена (алив)?
ПОДРОБНЕЕ
Восстановление и уход после родов
Медицинское заключение Рэйчел Либерто, Р.Н.
Послеродовой период относится к первым шести неделям после родов. Это радостное время, но это также период адаптации и исцеления для…
ПОДРОБНЕЕ
Может ли стресс вызывать мигрень?
Медицинское заключение Дины Курувилла, доктора медицины
Около 4 из 5 человек, страдающих мигренью, считают, что спусковым крючком является стресс.
 Однако расслабление после периода сильного стресса также было определено как…
Однако расслабление после периода сильного стресса также было определено как…ПОДРОБНЕЕ
6 советов для быстрого восстановления после кесарева сечения
Восстановление после кесарева сечения может занять от 6 до 8 недель. Получите советы, которые помогут вам пройти через этот период исцеления. Мы также сообщим вам о серьезных симптомах, чтобы…
ПОДРОБНЕЕ
Что, черт возьми, такое бэби-бокс?
Медицинское заключение Карен Гилл, доктора медицины.
Детские коробки становятся глобальными. Пришло время узнать, что в нем и где его взять.
ПОДРОБНЕЕ
Беременность после выкидыша: ответы на ваши вопросы
Медицинское заключение Аманды Каллен, доктора медицины
Беременность после выкидыша может быть эмоциональным переживанием, наполненным радостью, но также и тревогой и чувством вины.
 Узнайте больше о беременности после…
Узнайте больше о беременности после…ПОДРОБНЕЕ
Что такое медсестра-акушерка и как определить, подходят ли они вам
Медицинский осмотр, проведенный Мередит Уоллис, MS, APRN, CNM, IBCLC
Медсестра-акушерка — это медсестра с образованием, подготовкой и сертификация для оказания дородовой помощи, родовспоможения и ухода за женщинами.
ПОДРОБНЕЕ
Ваше 6-недельное УЗИ: чего ожидать
Медицинское заключение Валинды Риггинс Нвадике, доктора медицины, магистра здравоохранения
Мы расскажем вам все о 6-недельном УЗИ, в том числе о том, почему ваш врач может заказал, каковы риски и что значит, если нет сердцебиения…
ПОДРОБНЕЕ
Увеличивает ли пеленание риск СВДС?
Медицинское заключение Миа Армстронг, MD
Безопасно ли пеленание или оно является фактором риска СВДС? Вот что говорят самые последние исследования.
ПОДРОБНЕЕ
Мигрень при грудном вскармливании: причины, методы лечения и др.
Мигрень затрагивает миллионы людей в Соединенных Штатах. Хотя состояние иногда может улучшиться во время беременности, оно может ухудшиться в послеродовой период, а иногда и во время грудного вскармливания.
По данным Американского фонда борьбы с мигренью, мигрень является изнурительным состоянием, от которого страдают около 39 миллионов человек в США. Хроническая мигрень, когда у человека более 15 дней мигрени каждый месяц, затрагивает до 1 из 20 человек.
Мигрень может быть средней или тяжелой степени. Больной мигренью может испытывать:
- пульсирующую или пульсирующую боль с одной или обеих сторон головы
- головную боль, усиливающуюся при физической нагрузке или движении
- тошнота или рвота
- чувствительность к свету и звуку
В этой статье мы исследуем связь между мигренью и грудным вскармливанием. Мы также рассмотрим лекарства от мигрени, которые безопасно принимать во время грудного вскармливания, и советы по профилактике мигрени.
Мы также рассмотрим лекарства от мигрени, которые безопасно принимать во время грудного вскармливания, и советы по профилактике мигрени.
Недостаточно четких данных, чтобы сказать, может ли грудное вскармливание улучшить или усугубить мигренозные головные боли.
Согласно статье 2013 года в Headache: The Journal of Head and Face Pain , некоторые данные свидетельствуют о том, что мигрень может уменьшаться во время кормления грудью. Тем не менее, более 50% людей испытывают рецидивы мигрени через 1 месяц после родов.
Первичные головные боли, которые включают мигренозные головные боли, головные боли напряжения и кластерные головные боли, распространены во время беременности и после родов.
Хотя мигрень может уменьшиться во втором и третьем триместрах беременности, у многих людей приступы мигрени часто возникают в первые дни и недели после рождения.
По данным Американского фонда борьбы с мигренью, среди женщин, у которых в прошлом были мигренозные головные боли:
- 1 из 4 испытывает мигрень в течение первых 2 недель после рождения
- почти 50% испытывают приступы мигрени в первый месяц
Кроме того, 5% женщин, никогда не страдавших мигренью, могут испытывать первую мигрень после родов. Это может быть связано с колебаниями уровня гормонов в первые дни после рождения.
Это может быть связано с колебаниями уровня гормонов в первые дни после рождения.
Хотя Американский фонд борьбы с мигренью не упоминает грудное вскармливание как фактор возникновения или усугубления мигрени, он отмечает множество факторов, способствующих мигрени, которые, вероятно, узнают новые родители, например:
- усталость и усталость
- нарушенный сон
- пропущенный прием пищи
- обезвоживание
Грудное вскармливание может быть утомительным в первые дни и недели, а ночные кормления могут вызвать нарушения сна. Многие люди могут забывать питаться и пить воду во время кормления своих детей. Все эти факторы окружающей среды, связанные с грудным вскармливанием, могут способствовать мигренозным головным болям.
При грудном вскармливании можно безопасно принимать несколько лекарств от мигрени. К ним относятся:
- ацетаминофен (тайленол)
- нестероидные противовоспалительные средства, такие как ибупрофен (адвил), диклофенак или напроксен (алив)
- суматриптан (имитрекс)
бета-блокаторы и противосудорожные препараты безопасны для использования во время грудного вскармливания. Врач может дать совет о рисках и преимуществах этих лекарств во время грудного вскармливания.
Врач может дать совет о рисках и преимуществах этих лекарств во время грудного вскармливания.
Факторы, которые медицинский работник будет принимать во внимание при назначении лекарств, могут включать:
- польза для младенца и кормящего грудью человека
- риск воздействия препарата на ребенка или продукцию грудного молока
- когда человеку следует принимать лекарство и как долго он должен его принимать
Люди, которые хотят получить рецепт лекарства, не одобренные в настоящее время для беременных или кормящих грудью, должны поговорить с медицинским работником о доступных вариантах.
Лекарства, которые небезопасно принимать во время грудного вскармливания, могут включать:
Аспирин
Людям следует проконсультироваться с врачом, прежде чем принимать аспирин от мигрени во время грудного вскармливания. Людям с определенными заболеваниями может быть разумно принимать аспирин в низких дозах, наблюдая за ребенком на предмет любых побочных эффектов. Однако аспирин может вызвать образование салициловой кислоты в грудном молоке. Это опасно для ребенка и может привести к метаболическому ацидозу с опасными для жизни последствиями.
Однако аспирин может вызвать образование салициловой кислоты в грудном молоке. Это опасно для ребенка и может привести к метаболическому ацидозу с опасными для жизни последствиями.
Опиаты
Людям не следует принимать опиаты, такие как кодеин и трамадол, при мигренозной боли во время грудного вскармливания. Управление по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) предупреждает, что употребление опиатов во время грудного вскармливания приводит к чрезмерной сонливости и серьезным проблемам с дыханием у младенцев.
Другие причины послеродовых головных болей могут включать:
Роды
Головные боли могут быть обычным явлением в послеродовом периоде и иногда могут возникать как прямой результат факторов во время родов. Например, эпидуральные или спинальные процедуры для обезболивания в некоторых случаях могут вызывать головные боли через несколько часов или дней после рождения.
Преэклампсия
Послеродовая преэклампсия также может вызывать головную боль в первые несколько недель после рождения. Человеку следует как можно скорее обратиться за неотложной медицинской помощью, если у него возникают такие симптомы, как:
Человеку следует как можно скорее обратиться за неотложной медицинской помощью, если у него возникают такие симптомы, как:
- Новая или необычная головная боль
- Изменения или проблемы с зрением
- Гудяк, руки и ноги
- боль в животе
- Напозиция и рвота
- Снижение мочи дни и недели после родов могут быть стрессовыми. Недостаток сна, трудности с поддержанием адекватного питания и гидратации, а также беспокойство о своем новорожденном могут вызвать у людей головные боли напряжения. Попытка вести здоровый образ жизни и режим сна может помочь облегчить симптомы с течением времени.
Следующие советы по самопомощи могут помочь предотвратить или замедлить частоту мигренозных головных болей:
- ведение дневника головной боли для выявления провоцирующих факторов, таких как нарушение сна, стресс, обезвоживание или пропуск приема пищи
- прием любых лекарств, прописанных врачом вовремя каждый день
- сокращение потребления кофеина
- попытка регулярно заниматься физическими упражнениями и поддерживать умеренный вес
- использование методов релаксации для расслабления
Человек, рассматривающий травяные средства для лечения своих мигренозных головных болей, должен сначала поговорить с врачом.
 Помимо того, что существует мало доказательств того, что растительные лекарственные средства могут помочь при мигрени, некоторые из них могут быть вредными для ребенка, если попадут в грудное молоко.
Помимо того, что существует мало доказательств того, что растительные лекарственные средства могут помочь при мигрени, некоторые из них могут быть вредными для ребенка, если попадут в грудное молоко.Человеку следует обратиться к врачу, если он испытывает:
- новую головную боль после родов
- ухудшение симптомов мигрени
- тяжелые симптомы мигрени
Человеку следует обратиться за неотложной помощью, если он испытывает: необычно сильная головная боль
- трудности с речью
- проблемы со зрением
- неконтролируемая рвота
- паралич или слабость в руках или лице
- головная боль с лихорадкой, ригидность затылочных мышц, спутанность сознания, судороги, проблемы со зрением или сыпь
Хотя мигренозные головные боли могут усиливаться после родов, мало доказательств того, что их причиной является грудное вскармливание. Однако факторы, связанные с грудным вскармливанием, в том числе нарушение сна и недостаточное увлажнение, могут способствовать этому.
