Если есть прививка можно ли заболеть корью: Можно ли заболеть корью после прививки?
Пострадать не по-детски. Все, что нужно знать про корь
Пострадать не по-детски. Все, что нужно знать про корь
В 28 странах Европы и на всём Американском континенте от Канады до Мексики сложилась неблагополучная эпидемиологическая ситуация по кори. В Европе за год заболеваемость выросла в 4 раза. А в соседней с нами Украине – в десятки раз! Лишь в первом полугодии 2018‑го там было зарегистрировано более 20 тыс. заболевших, а от осложнений умерли 11 человек.
Существует масса заблуждений по поводу этой инфекции.
№ 1. Чтобы защититься от кори, достаточно мыть руки и обходить стороной тех, кто чихает, кашляет, а тем более покрыт сыпью.
На самом деле. Заболевший корью опасен для окружающих задолго до возникновения у него проявлений болезни. В последние дни инкубационного периода, когда больной активно выделяет в атмосферу вирус, никаких симптомов у него нет. Соответственно на этом этапе выявить корь практически невозможно. Да и в первые несколько дней заболевания корь протекает как банальная простуда: повышенная температура, кашель, насморк, иногда конъюнктивит. Сыпь появляется лишь на 5–6‑й день заболевания, и к этому моменту все вокруг, кто не имел прививок, уже наверняка заразились.
Да и в первые несколько дней заболевания корь протекает как банальная простуда: повышенная температура, кашель, насморк, иногда конъюнктивит. Сыпь появляется лишь на 5–6‑й день заболевания, и к этому моменту все вокруг, кто не имел прививок, уже наверняка заразились.
Тем не менее и в это время ещё есть шанс уберечься от болезни. Для этого людям, оказавшимся в контакте с заболевшим, нужно в течение 2–3 дней ввести живую вакцину от кори или готовый внутривенный иммуноглобулин, содержащий донорские антитела. Этот препарат получают из сыворотки крови людей, переболевших корью. Его действия хватит на 2–3 месяца, а потом для защиты от кори необходимо сделать прививку.
№ 2. Прививать детей от кори не нужно. Во‑первых, привитые тоже болеют. А во‑вторых, уж лучше перенести эту инфекцию легко в детстве, чем болеть гораздо тяжелее уже будучи взрослыми.
На самом деле. Да, корью болеют и привитые. Но крайне редко. Практически это происходит лишь в двух случаях: либо если в атмосфере была очень высокая концентрация вируса, либо у привитого человека плохо сформировался иммунитет. Так бывает, если есть какие-то нарушения в работе иммунной системы или если прививка была проведена неправильно. Например, препарат был просрочен или хранился с нарушением температурного режима (поэтому важно вакцинироваться в надёжном месте), а также если не была соблюдена кратность введения вакцины. К слову, детей от кори прививают дважды: в 1 год и в 6 лет (хотя тех, кто родился до 2000 года, раньше прививали однократно).
Так бывает, если есть какие-то нарушения в работе иммунной системы или если прививка была проведена неправильно. Например, препарат был просрочен или хранился с нарушением температурного режима (поэтому важно вакцинироваться в надёжном месте), а также если не была соблюдена кратность введения вакцины. К слову, детей от кори прививают дважды: в 1 год и в 6 лет (хотя тех, кто родился до 2000 года, раньше прививали однократно).
Взрослые, а тем более пожилые люди, переносят корь, как правило, хуже, чем дети. Но всё же не стоит ради выработки естественного пожизненного иммунитета заражать ребёнка корью. Ведь трудно предсказать, как в конкретном случае будет протекать болезнь. Часто инфекцию сопровождают высокая температура, светобоязнь, боль, явления интоксикации и другие симптомы. Но самая главная опасность кори – это риск грозных осложнений, среди которых: энцефалит, менингит, пневмония. Именно от них, а не от самой кори погибают люди. Так стоит ли играть с болезнью в русскую рулетку?
Есть и ещё одна важная причина сделать прививку от кори. Особенно девочкам и женщинам. Ведь вакцина помогает защитить от болезни не только их самих, но и их будущих детей. Согласно нашему Национальному календарю, от кори у нас прививают годовалых малышей, тогда как заболевание наиболее опасно для младенцев. Хороший способ защитить кроху – кормить его грудным молоком, в котором содержатся материнские антитела к этой инфекции.
Особенно девочкам и женщинам. Ведь вакцина помогает защитить от болезни не только их самих, но и их будущих детей. Согласно нашему Национальному календарю, от кори у нас прививают годовалых малышей, тогда как заболевание наиболее опасно для младенцев. Хороший способ защитить кроху – кормить его грудным молоком, в котором содержатся материнские антитела к этой инфекции.
№ 3. Прививка вызывает у детей аутизм и другие нарушения. К тому же может спровоцировать заболевание корью. А вот естественным образом переболев этой инфекцией, можно укрепить иммунитет и стать невосприимчивым к аллергии, астме, экземе и даже к развитию опухолей.
На самом деле. Вакцина содержит живой, но ослабленный вирус кори. Её введение приводит к выработке антител, которые будут защищать от заболевания, а не провоцировать его развитие. Постпрививочные осложнения крайне редки. Обычно бывают лишь повышение температуры, слабость, незначительная сыпь.
Что касается аутизма и прочих заболеваний, то нет ни одного научного исследования, которое бы могло подтвердить эти домыслы. Как и нет объективных данных о защитной роли кори. А вот вред от таких мифов существует. И вполне объективный. Именно антипрививочными настроениями, широко распространёнными в Европе да и у нас, можно объяснить рост заболеваемости корью и другими опасными инфекциями в мире в последнее время.
Как и нет объективных данных о защитной роли кори. А вот вред от таких мифов существует. И вполне объективный. Именно антипрививочными настроениями, широко распространёнными в Европе да и у нас, можно объяснить рост заболеваемости корью и другими опасными инфекциями в мире в последнее время.
№ 4. Корь крайне сложно отличить от других заболеваний, например, от скарлатины.
На самом деле. Корь, которая протекает типично, достаточно легко опознать. Для этого не надо ждать появления сыпи на теле, которая возникает лишь на 5–6‑е сутки болезни. Нужно заглянуть больному в рот – на внутренней поверхности щёк должны быть серо-белые пятна с алой каймой (пятна Бельского – Филатова – Коплика). После их исчезновения появляется сыпь на теле. Она всегда идёт сверху вниз: начинается с головы, через 2–3 дня спускается на туловище, а затем ещё через 2–3 дня – на ноги.
№ 5. При первых признаках кори нужно как можно быстрее принимать противовирусные и антибиотики.
На самом деле. Корь – вирусное заболевание, поэтому антибиотики принимать в этом случае не просто бессмысленно, но и вредно (лишний удар по ослабленному организму). Специфического лечения кори нет, борьба должна идти только с симптомами: жаром, кашлем, конъюнктивитом и другими. Антибиотики нужны, только если присоединилась бактериальная инфекция.
№ 6. Взрослые и дети, страдающие дефицитом витамина A, гораздо больше подвержены кори, чем те, у кого он в достатке.
На самом деле. Корь очень заразна. Вирус передаётся воздушно-капельным путём. И если рядом находится больной, то шанс заразиться для непривитого человека практически 100%, не важно, пьёт он витамины или нет. А вот приём витамина A для заболевшего полезен. Назначение высоких доз этого вещества (200 000 международных единиц) в первые дни кори достоверно снижает тяжесть болезни и риск осложнений.
Важно!
Плановая бесплатная вакцинация против кори проводится:
- Детям дважды – в возрасте 12 мес.
 и в 6 лет.
и в 6 лет. - Подросткам в 15–17 лет и взрослым до 35 лет: не привитым ранее и не болевшим корью – двукратно с интервалом не менее 3 месяцев между прививками.
По эпидемическим показаниям прививки бесплатно делают:
- независимо от возраста лицам из очагов заболевания корью;
- не болевшим и не привитым;
- привитым однократно.
Прививка от кори — ГБУЗ ЯО КБ № 2
Самое лучшее лечение против инфекций — зачастую не мощная противовирусная терапия, а своевременная безопасная профилактика. Во многих случаях единственная правильная защита против кори — это прививка. Если за несколько последних лет удалось снизить заболеваемость корью более чем на 85% — то всеобщая иммунизация реально может уменьшить циркуляцию вируса в природе.
Что нужно знать о кори?
Эта инфекция в наше время встречается редко и в этом заслуга только вакцинации от кори. Заболевание относится к разряду опасных и для этого есть много причин.
- С момента заражения корью у ребёнка наблюдается высокая температура, её максимум нередко достигает 40 °C, но бывает и выше.
- Кроме обычных симптомов простуды (сухой кашель, боль в горле, насморк, чихание) малыша беспокоят и специфические проявления: светобоязнь, осиплость голоса, сыпь по всему телу, отёк век.
- Ребёнок может заразить корью окружающих вплоть до четвёртого дня с момента появления первого высыпания.
- С первого дня развития инфекции происходит резкое снижение иммунитета, поэтому для этой болезни характерны различные бактериальные осложнения.
- Если мама переболела корью, то новорождённый ребёнок будет под защитой иммунитета всего три месяца. По истечении этого времени малыш также подвержен развитию заболевания, как и окружающие.
- Тяжелее всего корь протекает у маленьких детей до 5 лет, одно из самых грозных осложнений — это смертельный случай.
- Согласно статистике, в 2011 году более сотни тысяч детей умерло от кори.
 Это дети, который не были привиты от инфекции.
Это дети, который не были привиты от инфекции.
Вопрос почему корь и в наши дни легко и быстро распространяется остаётся открытым. Ведь возбудитель крайне неустойчив во внешней среде и легко погибает при воздействии практически любых физических и химических факторов. Передаётся вирус воздушно-капельным путём во время кашля, чихания.
Человек считается заразным весь инкубационный период, когда нельзя точно сказать, чем он заражён.
Можно ли заболеть корью после прививки? — да, такое может случиться, но протекает болезнь намного легче и отсутствуют тяжёлые проявления. Двукратная вакцинация обеспечивает защиту более чем у 90% детей. Поэтому вопрос нужно ли делать прививку не должен возникать у родителей, ведь только благодаря ей заболеваемость может снизиться.
График прививок от кори и пути введения вакцины
График прививок от кори зависит от того экстренная вакцинация проводится или плановая.
В случае плановой прививки впервые вакцина вводится в период с 12 по 15 месяцы жизни ребёнка. Следующий раз в норме, если отсутствуют противопоказания, ревакцинация против кори проводится в 6 лет.
Следующий раз в норме, если отсутствуют противопоказания, ревакцинация против кори проводится в 6 лет.
Вакцина от кори совместима с большинством других, поэтому чаще всего ребёнка прививают сразу ещё от краснухи и эпидемического паротита.
Период ревакцинации практически всегда совпадает с пробой манту. Стоит ли этого опасаться, нужно ли отложить прививку? Нет необходимости отменять ни прививку от кори, ни пробу манту. Оптимальным считается проведение пробы манту до прививки от кори или спустя 6 недель после неё. В крайнем случае их делают одновременно, но только по экстренным показаниям.
Сколько раз делают прививку от кори? В плановом порядке её проводят двукратно, независимо от возраста и условий. Но существуют ситуации, когда приходится немного отклониться от календаря.
- Если среди близких людей кто-то заразился корью — прививку делают всем контактным лицам до 40 лет. В эту категорию входят дети с года, не болевшие корью или непривитые против неё (дети считаются непривитыми, если отсутствуют документально подтверждённые данные об этом).

- Если родился ребёнок от мамы, у которой отсутствуют антитела к вирусу кори — малыша прививают дополнительно в возрасте 8 месяцев, чтобы снизить вероятность заражения непредсказуемой инфекцией. Затем ребёнка вакцинируют в 14–15 месяцев и далее согласно календарю прививок.
- Последний вариант чаще применяется в развивающихся странах с напряжённой эпидемической ситуацией по заболеваемости корью. С большой осторожностью допускается проведение прививки через шесть месяцев после рождения ребёнка в этих районах.
Куда делают прививку от кори?
Одну прививочную дозу, которая составляет 0,5 мл, вводят ребёнку под лопатку или в наружную поверхность плеча на границе средней и нижней трети.
Сколько действует прививка от кори? — нет точного ответа на этот вопрос. Известны случаи, когда вакцинация защищала от кори 25 лет и больше. Иногда после двух положенных прививок ребёнок остаётся под защитой в течение 12 лет. Цель иммунизации защитить в первую очередь детей до пяти лет, так как в этом возрасте большая вероятность возникновения осложнений.
Цель иммунизации защитить в первую очередь детей до пяти лет, так как в этом возрасте большая вероятность возникновения осложнений.
В наше время нет прививок детям, которые проводились бы без разрешения родителей. Сейчас любая вакцинация должна быть оформлена документально. Прививки от кори не являются исключением.
Как оформляется прививка от кори, и можно ли от не отказаться? До вакцинации после осмотра врача
родители подписывают согласие на эту медицинскую процедуру. В случае нежелания вакцинировать своё чадо — оформляется письменный отказ в двух экземплярах за подписью одного из родителей. Один вариант вклеивается в амбулаторную карточку, второй в участковый журнал по иммунизации населения.
Письменный отказ на одну и ту же прививку оформляется ежегодно.
Реакция на прививку от кори
Для иммунопрофилактики используют живую ослабленную вакцину. Это и пугает многих родителей, провоцируя слухи о плохой переносимости. На самом деле пользы от введения противовирусного препарата намного больше, чем последствий от его введения.
На самом деле пользы от введения противовирусного препарата намного больше, чем последствий от его введения.
Легче подготовиться к вакцинации, когда знаешь какие могут быть последствия прививки от кори. Их разделяют на местные и общие реакции.
- Местные беспокоят не более двух дней и характеризуются возникновением отёка тканей и покраснения в месте введения вакцины.
- К общим реакциям относится гиперемия или покраснение зева, насморк, редкий лёгкий кашель и развитие конъюнктивита или воспаления слизистой оболочки глаза.
- Иногда бывает недомогание, снижение аппетита, кореподобная сыпь и носовое кровотечение.
- После прививки от кори, возможно, повышение температуры, которая может произойти не сразу, а спустя 6 дней.
По степени и симптомам, сопровождающим процесс вакцинации, реакции на прививку от кори делятся:
- на слабые, когда температура повышается незначительно, не более чем на 1 °C, в это время у ребёнка практически отсутствуют все вышеназванные симптомы интоксикации;
- реакции на прививку от кори средней степени тяжести сопровождаются повышением температуры до 37,6–38,5 °C с умеренно выраженными симптомами интоксикации;
- сильные проявления после прививки характеризуются высокой температурой и выраженными, но кратковременными симптомами слабости, появления кашля, сыпи, покраснения горла.

Такую картину можно наблюдать после введения моновакцины, когда в состав препарата входит защита только от кори. При совмещённых вакцинах возможны другие проявления, которые возникают в ответ на введение, к примеру, ещё и компонентов от паротита или краснухи (боли в суставах, воспаление слюнных желёз).
Противопоказания для проведения иммунизации от кори
Прививку от кори не рекомендуется делать в случае:
- беременности;
- при развитии тяжёлых осложнений на введение предыдущей вакцины;
- если у ребёнка первичный иммунодефицит, злокачественное новообразование;
- при развитии тяжёлой формы приобретённого иммунодефицита (СПИД), но в случае, когда у ребёнка ВИЧ-инфекция без клинических проявлений — допускается введение живых вакцин;
- к противопоказаниям прививки от кори относится введение ребёнку иммуноглобулина или препаратов крови, тогда вакцинацию откладывают на три месяца;
- аллергия на куриный белок или аминогликозиды.
Виды вакцин от кори
Вакцины от кори могут содержать живой вирус или ослабленный. Они не вызывают заболевание у ребёнка, но при этом способствуют выработке иммунитета. В чём особенность вакцин, защищающих от данной инфекции?
- Термолабильность или способность утрачивать свойства при некомфортной температуре. Вакцину хранят при t не выше 4 °C, при высокой или низкой температуре окружающей среды она быстро разрушается.
- Остатки вакцины при неиспользовании должны быть уничтожены.
- Препараты содержат антибиотик и белок яиц, поэтому вводятся с осторожностью детям с аллергическими реакциями на эти составляющие.
Для профилактики заболевания используют моновакцины и комбинированные, которые дополнены защитой от эпидемического паротита и краснухи.
- Российская моновакцина ЖКВ (живая коревая вакцина).
- Живая моновакцина «Рувакс», произведённая во Франции.
- Комбинированная MMR против кори (measles), эпидемического паротита (mumps) и краснухи (rubella), производство США.
- Комбинированная вакцина «Приорикс» — Великобритания.
- Вакцина паротитно-коревая российского производства.
Какую из этих вакцин предпочесть?
Людям, которые заботятся о здоровье своего ребёнка, перед иммунизацией лучше проконсультироваться со специалистом. Врач может оценить, как переносится тот или иной препарат и порекомендует оптимальную вакцину. Прививка, которую делают моновакциной даёт меньше осложнений. Комбинированные вакцины — это в первую очередь удобство, так как не нужно ребёнка дополнительно прививать ещё двумя препаратами, детям легче перенести одну инъекцию, чем несколько.
Можно ли заболеть корью если есть прививка?
В редких случаях такое возможно. Если ребёнка привили только однократно или произошло резкое снижение иммунитета — он подвержен развитию коревой инфекции даже после прививки. Но в таком случае болезнь переносится намного легче. Прививка приостанавливает развитие кори или спасает от тяжёлого течения болезни, снижает вероятность появления осложнений.
Как лучше перенести прививку от кори?
- На вакцинацию нужно приходить здоровым, без минимальных проявлений ОРВИ.
- Лучше перед прививкой сдать анализы и попасть на полноценный приём к врачу.
- После введения вакцины нужно ограничить посещение людных мест в течение трёх дней.
Можно ли мыться после прививки от кори? — да, но лучше принимать душ и не растирать место введения инъекции.
После вакцинации нельзя вводить новые продукты в рацион ребёнка и готовить блюда, которые могут вызвать аллергию.
Прививка от кори необходима, так как благодаря этой несложной процедуре ребёнок защищён от серьёзной болезни. Иммунизация помогла снизить не только количество случаев заболевания корью, но и уменьшить смертность от неё. Это действенная профилактика, направленная на помощь ребёнку в борьбе с тяжёлой инфекцией.
Прививка от кори необходима, так как благодаря этой несложной процедуре ребёнок защищён от серьёзной болезни. Иммунизация помогла снизить не только количество случаев заболевания корью, но и уменьшить смертность от неё. Это действенная профилактика, направленная на помощь ребёнку в борьбе с тяжёлой инфекцией.
Иммунизация помогла снизить не только количество случаев заболевания корью, но и уменьшить смертность от неё. Это действенная профилактика, направленная на помощь ребёнку в борьбе с тяжёлой инфекцией.
вопросов о кори | CDC
Español (испанский)
Получите ответы на часто задаваемые вопросы о кори и вакцине, используемой для ее предотвращения.
Защита от кори
CDC считает, что вы защищены от кори, если у вас есть письменные документы (записи), подтверждающие как минимум одну из следующих:
- Вы получили две дозы коревого вакцина, а ты являются (н) —
- ребенок школьного возраста (К-12 классы)
- взрослых, которые будут находиться в условиях, представляющих высокий риск передачи кори, включая учащихся высших учебных заведений, медицинский персонал и международных путешественников.
- Вы получили одну дозу вакцины против кори , и вы являетесь (n) —
- ребенок дошкольного возраста
- взрослых, которые не будут находиться в условиях высокого риска передачи кори.

- Лаборатория подтвердила, что в какой-то момент вашей жизни вы болели корью.
- Лаборатория подтвердила, что у вас иммунитет к кори.
- Вы родились до 1957 года.
Для международных путешественников: CDC считает, что вы защищены от кори, если у вас есть письменные документы (записи), подтверждающие хотя бы одно из следующего:
- Вы получили одну дозу вакцины, содержащей коревой компонент, и вы младенец в возрасте 6 лет. –11 месяцев
- Вы получили две дозы коревой вакцины, и вы являетесь лицом в возрасте 12 месяцев и старше
- Лаборатория подтвердила, что вы болели корью в какой-то момент своей жизни
- Лаборатория подтвердила, что у вас иммунитет к кори
- Вы родились до 1957 года
Нет. CDC считает людей, получивших две дозы вакцины против кори детьми в соответствии с календарем вакцинации США, защищенными на всю жизнь, и им никогда не требуется бустерная доза.
Если вы не уверены, полностью ли вы привиты, поговорите со своим лечащим врачом.
Если вы родились после 1957 года, достаточно одной дозы противокоревой вакцины, чтобы считаться защищенным от кори. Некоторым взрослым может потребоваться 2 дозы. Взрослые, которые будут находиться в условиях, представляющих высокий риск передачи кори, должны убедиться, что они получили две дозы с интервалом не менее 28 дней. В эту группу взрослых входят
- учащихся высших учебных заведений
- медицинский персонал
- международных путешественников
- человек, которые, по мнению органов общественного здравоохранения, подвергаются повышенному риску заражения корью во время вспышки кори
Если вы не уверены, получили ли вы вакцину против кори в соответствии с последними данными, поговорите со своим лечащим врачом. Дополнительная информация о том, кому нужна вакцина против кори.
Если вы не уверены, обладаете ли вы иммунитетом к кори, вам следует сначала попытаться найти свои записи о прививках или документацию об иммунитете против кори. Если у вас нет письменных документов об иммунитете против кори, вам следует пройти вакцинацию против кори, эпидемического паротита и краснухи (MMR). Нет ничего плохого в том, чтобы получить еще одну дозу вакцины MMR, если у вас уже может быть иммунитет к кори (паротиту или краснухе). Другой вариант — попросить поставщика медицинских услуг проверить вашу кровь, чтобы определить, есть ли у вас иммунитет, но обычно это не рекомендуется.
Если у вас нет письменных документов об иммунитете против кори, вам следует пройти вакцинацию против кори, эпидемического паротита и краснухи (MMR). Нет ничего плохого в том, чтобы получить еще одну дозу вакцины MMR, если у вас уже может быть иммунитет к кори (паротиту или краснухе). Другой вариант — попросить поставщика медицинских услуг проверить вашу кровь, чтобы определить, есть ли у вас иммунитет, но обычно это не рекомендуется.
Да, люди, которые знают, что они получили убитую коревую вакцину (более ранняя формулировка коревой вакцины, которая больше не используется), должны поговорить со своим лечащим врачом о ревакцинации современной живой вакциной против кори, эпидемического паротита и краснухи (MMR).
В эту группу попадают немногие; убитая вакцина была введена менее чем 1 миллиону человек в период с 1963 по 1967 год. Кроме того, большинство людей не знают, получали ли они убитую вакцину в течение этого времени. Если вы не уверены, относитесь ли вы к этой группе, вам следует сначала попытаться найти свои записи о прививках или документацию об иммунитете против кори. Если у вас нет письменных документов об иммунитете против кори, вам следует пройти вакцинацию против кори, эпидемического паротита и краснухи (MMR). Нет ничего плохого в том, чтобы получить еще одну дозу вакцины MMR, если у вас уже может быть иммунитет к кори (паротиту или краснухе). Другой вариант — попросить поставщика медицинских услуг проверить вашу кровь, чтобы определить, есть ли у вас иммунитет, но обычно это не рекомендуется.
Если у вас нет письменных документов об иммунитете против кори, вам следует пройти вакцинацию против кори, эпидемического паротита и краснухи (MMR). Нет ничего плохого в том, чтобы получить еще одну дозу вакцины MMR, если у вас уже может быть иммунитет к кори (паротиту или краснухе). Другой вариант — попросить поставщика медицинских услуг проверить вашу кровь, чтобы определить, есть ли у вас иммунитет, но обычно это не рекомендуется.
Вакцина против кори
Вакцина против кори очень эффективна. Две дозы вакцины против кори эффективны примерно на 97% для предотвращения кори при контакте с вирусом. Одна доза эффективна примерно на 93%.
Чтобы вакцина против кори подействовала, организму нужно время для выработки защитных антител в ответ на вакцину. Обнаруживаемые антитела обычно появляются уже через несколько дней после вакцинации. Люди обычно полностью защищены примерно через 2 или 3 недели. Если вы путешествуете по миру, не забудьте узнать обо всех прививках от кори. Вы должны планировать полную вакцинацию по крайней мере за 2 недели до отъезда. Если до вашей поездки осталось менее 2 недель и вы не защищены от кори, вам все равно следует сделать дозу вакцины против кори.
Вы должны планировать полную вакцинацию по крайней мере за 2 недели до отъезда. Если до вашей поездки осталось менее 2 недель и вы не защищены от кори, вам все равно следует сделать дозу вакцины против кори.
Когда вы получаете вакцину против кори, ваша иммунная система вырабатывает защитные антитела против ослабленного вакцинного вируса. Вакцина против кори защищает вас от кори дикого типа, потому что, если вы были вакцинированы, а затем контактировали с больным корью, ваше тело помнит, как бороться с вирусом дикого типа. Это потому, что вакцина тренировала вашу иммунную систему.
Очень немногие люди — примерно трое из 100 — получившие две дозы противокоревой вакцины, все равно заразятся корью при контакте с вирусом. Эксперты не уверены, почему. Возможно, их иммунная система не реагировала на вакцину должным образом. Но хорошая новость заключается в том, что полностью вакцинированные люди, заболевшие корью, с большей вероятностью перенесут заболевание в более легкой форме. Кроме того, у полностью вакцинированных людей меньше шансов заразить других людей, в том числе тех, кто не может пройти вакцинацию, потому что они слишком молоды или у них ослаблена иммунная система.
Кроме того, у полностью вакцинированных людей меньше шансов заразить других людей, в том числе тех, кто не может пройти вакцинацию, потому что они слишком молоды или у них ослаблена иммунная система.
Связанная страница: Вакцина против кори
К началу страницы
Воздействие кори
Немедленно позвоните своему лечащему врачу и сообщите, что вы контактировали с больным корью. Ваш лечащий врач может
- определить, обладаете ли вы иммунитетом к кори, на основании истории вакцинации, возраста или лабораторных данных.
- принять специальные меры для вашего обследования, если это необходимо, не подвергая риску других пациентов и медицинский персонал.
Если у вас нет иммунитета к кори, вакцина MMR или лекарство, называемое иммуноглобулином, может помочь снизить риск развития кори. Ваш лечащий врач может дать вам совет и следить за признаками и симптомами кори.
Если у вас нет иммунитета и вы не получаете MMR или иммуноглобулин, вам следует держаться подальше от мест, где есть восприимчивые люди (например, школы, больницы или детские сады), пока ваш поставщик медицинских услуг не разрешит вернуться.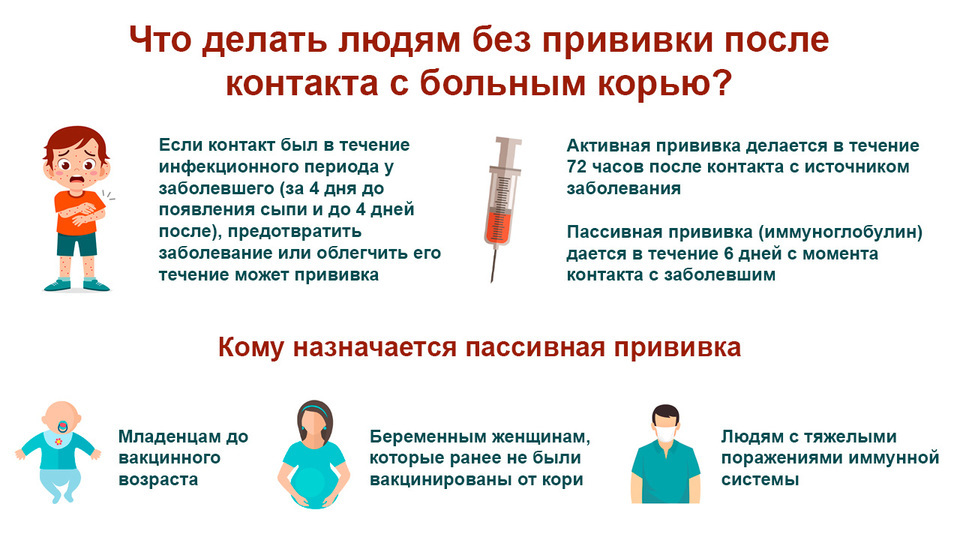 Это поможет гарантировать, что вы не распространяете его другим.
Это поможет гарантировать, что вы не распространяете его другим.
Немедленно позвоните своему поставщику медицинских услуг и сообщите ему о ваших симптомах, чтобы он мог сказать вам, что делать дальше. Ваш лечащий врач может принять специальные меры для вашего обследования, если это необходимо, не подвергая риску других пациентов и медперсонал.
Если у вас корь, вы должны оставаться дома в течение четырех дней после появления сыпи. Оставаться дома — это важный способ не заразить других людей корью. Спросите своего поставщика медицинских услуг, когда безопасно снова находиться рядом с другими людьми.
Вы также должны
- Прикрывать рот и нос салфеткой, когда кашляете или чихать, и выбрасывать использованную салфетку в мусорное ведро. Если у вас нет салфетки, кашляйте или чихайте в верхнюю часть рукава или локоть, а не в руки.
- Часто мойте руки водой с мылом.
- Избегайте совместного использования напитков или столовых приборов.
- Дезинфицируйте поверхности, к которым часто прикасаются, такие как игрушки, дверные ручки, столы и прилавки.
 Стандартные бытовые дезинфицирующие средства легко убивают вирус кори.
Стандартные бытовые дезинфицирующие средства легко убивают вирус кори.
Если вас беспокоят ваши симптомы, позвоните своему поставщику медицинских услуг.
Связанная страница: Признаки и симптомы кори
Случаи кори и статистика в США
До начала программы вакцинации против кори в 1963 г., по оценкам, от 3 до 4 миллионов человек ежегодно болели корью в Соединенных Штатах, из которых было зарегистрировано 500 000. Среди зарегистрированных случаев от кори умерли от 400 до 500 человек, 48 000 были госпитализированы, а у 1000 развился энцефалит (отек мозга).
На национальном уровне показатели вакцинации против кори были высокими и стабильными с тех пор, как программа «Вакцины для детей» (VFC) начала измерять охват вакцинацией в 1994 г. В 2017 г. общий национальный охват вакциной MMR среди детей в возрасте 19–35 месяцев составлял 92,7%. Однако уровни охвата вакциной MMR по-прежнему различаются в зависимости от штата: в 11 штатах в 2017 г. уровень охвата вакциной MMR составлял менее 90%. На уровне округа или ниже уровни охвата вакцинацией могут значительно различаться. В штатах с высоким уровнем охвата вакцинацией могут существовать очаги непривитых людей, что подчеркивает значительную восприимчивость к кори на некоторых местных уровнях.
уровень охвата вакциной MMR составлял менее 90%. На уровне округа или ниже уровни охвата вакцинацией могут значительно различаться. В штатах с высоким уровнем охвата вакцинацией могут существовать очаги непривитых людей, что подчеркивает значительную восприимчивость к кори на некоторых местных уровнях.
Для получения дополнительной информации об охвате вакцинацией детей см. отчеты CDC об охвате вакцинацией детей.
Некоторые штаты также размещают в Интернете отчеты об оценке охвата школ вакцинацией на уровне штата или на местном уровне. Местные данные могут помочь родителям понять риски болезней, которые можно предотвратить с помощью вакцин, и преимущества вакцинации для их детей. Эти данные см. в Ресурсах SchoolVaxView.
Путешественники могут ввозить корь в Соединенные Штаты из любой страны, где болезнь все еще встречается или где происходят вспышки. В последние годы многие случаи кори попали в Соединенные Штаты из обычных туристических направлений США. Дополнительную информацию см. на веб-сайте CDC о кори для путешественников.
на веб-сайте CDC о кори для путешественников.
В некоторые годы штаты сообщают о большем количестве случаев кори по сравнению с предыдущими годами после ликвидации. Эксперты CDC связывают это с:
- вспышками кори в некоторых странах, куда часто ездят американцы, и, следовательно, большим количеством случаев кори, поступающих в США, и/или
- больше случаев распространения кори в сообществах США с очагами непривитых людей.
Подробную информацию об увеличении числа случаев заболевания по годам см. в разделе Вспышки кори.
Государственные и местные департаменты здравоохранения играют ведущую роль в расследовании случаев кори и вспышек, когда они происходят. CDC помогает и поддерживает отделы здравоохранения в этих расследованиях путем—
- для связи с должностными лицами органов здравоохранения из штатов, в которых зарегистрированы случаи кори, и для оказания технической помощи.
- сбор данных, сообщаемых штатами, о подтвержденных случаях кори, а также оценка и мониторинг этих данных с национальной точки зрения.

- образцов для тестирования в сложных диагностических случаях подозрения на корь по запросу штатов.
- с использованием методов усовершенствованной молекулярной диагностики (AMD) для определения генотипов и штаммов вируса кори.
- для оказания быстрой помощи на местах во время расследования вспышек, часто по официальному запросу департамента здравоохранения штата.
- инвестирование в государственные и местные департаменты здравоохранения для инфраструктуры общественного здравоохранения и лабораторного потенциала для поддержки передовых мер реагирования на предполагаемые и подтвержденные случаи кори.
- для оповещения клиницистов, медицинских учреждений и должностных лиц общественного здравоохранения по всей стране о текущих вспышках и предоставления политики в отношении вакцин и клинических рекомендаций для поставщиков медицинских услуг.
- предоставление информации населению и поставщикам медицинских услуг через различные средства массовой информации, включая веб-сайт CDC.

Дополнительная информация о эпиднадзоре за болезнями, которые можно предотвратить с помощью вакцин, например, корью.
Связанная страница: Случаи и вспышки
Начало страницы
Элиминация кори в США
Да. В 2000 году США заявили, что корь в этой стране ликвидирована. В США корь была ликвидирована благодаря высокоэффективной противокоревой вакцине, мощной программе вакцинации, обеспечивающей высокий охват вакцинацией детей, и мощной системе общественного здравоохранения для выявления случаев и вспышек кори и реагирования на них.
CDC определяет элиминацию кори как отсутствие непрерывной передачи болезни в течение 12 месяцев или более в определенной географической области. Корь больше не эндемична (постоянно присутствует) в Соединенных Штатах.
Каждый год непривитые путешественники (американцы или иностранные гости) заболевают корью, находясь в других странах, и привозят ее в Соединенные Штаты. Обычно двое из трех непривитых путешественников — американцы. Они могут передавать корь другим людям, которые не защищены от кори, что иногда приводит к вспышкам. Это может произойти в сообществах с непривитыми людьми.
Они могут передавать корь другим людям, которые не защищены от кори, что иногда приводит к вспышкам. Это может произойти в сообществах с непривитыми людьми.
Большинство людей в Соединенных Штатах защищены от кори с помощью вакцинации. Таким образом, случаи кори в США являются редкостью по сравнению с количеством случаев до появления вакцины. С 2000 г., когда представители органов здравоохранения объявили об элиминации кори в США, ежегодное число людей, сообщаемых о заболевании корью, колебалось от 37 человек в 2004 г. до 1282 в 2019 г.
Да. Поскольку корь по-прежнему распространена во многих странах, путешественники будут продолжать завозить это заболевание в Соединенные Штаты. Корь очень заразна, поэтому любой, кто не защищен от кори, рискует заболеть. Люди, которые по какой-либо причине не привиты, в том числе те, кто откладывает вакцинацию или отказывается от нее, рискуют заразиться корью и распространить ее среди окружающих. И они могут распространять корь среди людей, которые не могут пройти вакцинацию, потому что они слишком молоды или имеют определенные проблемы со здоровьем.
Да, корь может снова стать эндемичной (постоянное присутствие болезни в районе) в Соединенных Штатах, особенно если уровень охвата вакцинацией снизится. Это может произойти, когда люди
- не получают вовремя прививки,
- думают, что у них есть иммунитет, когда это не так, и не могут найти документацию о своем прививочном статусе (чаще всего это встречается у взрослых), или
- задерживают вакцинацию или отказываются от нее по религиозным, философским или личным причинам.
Исследования показывают, что в определенных сообществах наблюдается скопление людей, которые откладывают вакцинацию или отказываются от нее. Когда корь попадает в общины, где есть группы непривитых людей, вероятность возникновения вспышек возрастает. Эти сообщества затрудняют контроль над распространением болезни. И эти сообщества делают нас уязвимыми перед повторным распространением вируса в нашей стране.
Высокий устойчивый базовый уровень охвата вакцинацией против кори и быстрые ответные меры общественного здравоохранения имеют решающее значение для предотвращения и контроля случаев и вспышек кори.
Да, это возможно. Первым шагом является элиминация кори в каждой стране и регионе мира. Как только это произойдет, корь не сможет распространяться.
Все государства-члены в шести регионах Всемирной организации здравоохранения приняли цели по ликвидации кори к 2020 году. Как только каждая страна ликвидирует болезнь, представители здравоохранения считают, что эта болезнь «искоренена» в мире. Для получения дополнительной информации см. Инициативу по борьбе с корью и краснухой.
Классификация вируса кори
Когда человек, не имеющий иммунитета, заражается корью, вирус кори дикого типа вызывает инфекцию. Ученые делят вирусы кори дикого типа на генетические группы, называемые генотипами. Из 24 известных генотипов Всемирная организация здравоохранения (ВОЗ) перечисляет 5 генотипов, которые, как известно, в настоящее время циркулируют и встречаются чаще всего: B3, D4, D8, D9 и h2. Вакцина MMR защищает от всех видов кори.
Ученые определяют генотип в лаборатории с помощью метода, называемого секвенированием нуклеиновых кислот. Генотип основан на последовательности РНК (рибонуклеиновой кислоты) вируса кори, вызвавшего заболевание у инфицированного человека. Узнайте о генетическом анализе вирусов кори.
Генотип основан на последовательности РНК (рибонуклеиновой кислоты) вируса кори, вызвавшего заболевание у инфицированного человека. Узнайте о генетическом анализе вирусов кори.
К началу страницы
Корь: что вам следует знать
Истории о кори заполонили наше общественное и личное пространство, доминируя в средствах массовой информации и социальных сетях и вызывая оживленные дискуссии.
В море информации из различных источников — одних из них надежных, других менее — многие родители ищут лучшее понимание болезни и прививок.
Эксперты по инфекционным заболеваниям Университета Джона Хопкинса Аарон Милстоун, доктор медицинских наук, MHS, и Лиза Марагакис, доктор медицинских наук, магистр здравоохранения, ответят на некоторые распространенные вопросы.
Почему мы наблюдаем рост заболеваемости корью?
Число детей, не получающих прививки от кори, увеличилось, что делает население США более восприимчивым к инфекции.
Кто подвергается наибольшему риску?
Невакцинированные дети подвержены риску заражения корью, как и другие люди, которые не могут получить вакцину или имеют ослабленную иммунную систему.
Если большинство людей иммунизировано, как возникают вспышки?
Корь — высококонтагиозная вирусная инфекция — одна из самых контагиозных из всех известных инфекций. Девять из 10 непривитых детей, контактировавших с инфицированным человеком, заразятся вирусом. Вирус может сохраняться в воздухе около двух часов после того, как больной корью вышел из комнаты. Он может заразить тех, кто входит в комнату, если они не привиты.
Люди, путешествующие в районы с известными случаями кори, подвергаются риску заражения. Люди, которые выезжают за пределы страны в районы, где распространена корь, привозят ее в США. Получение вакцины против кори — лучший способ защитить себя. В Соединенных Штатах вакцину не делают детям в возрасте до 1 года, потому что они слишком малы для иммунизации.
Вакцины также не назначаются лицам с недостаточностью иммунной системы. Эти люди подвержены заражению корью в случае контакта с ней. Все большее число людей в Соединенных Штатах отказываются от вакцинации против кори из-за личных предпочтений.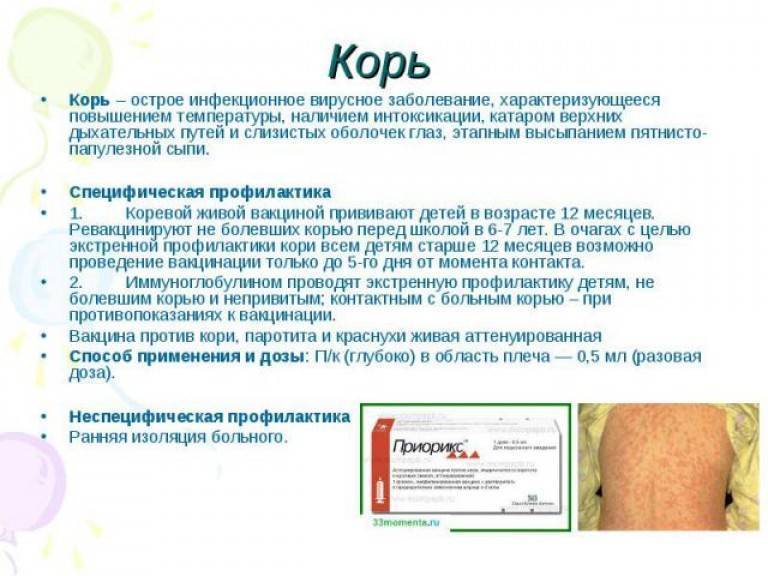 Большинство людей, заболевших корью в США, не привиты. При контакте одного-двух инфицированных с популяцией, в которую входят непривитые люди, вирус может распространяться довольно быстро.
Большинство людей, заболевших корью в США, не привиты. При контакте одного-двух инфицированных с популяцией, в которую входят непривитые люди, вирус может распространяться довольно быстро.
Не является ли корь одной из тех болезней, которыми все болели в детстве? Моя бабушка говорит, что когда она была ребенком, у нее и у всех ее братьев и сестер это было, и с ними все в порядке.
В лучшем случае корь — очень неприятная болезнь. В худшем случае это может привести к летальному исходу. Чаще всего инфекция вызывает высокую температуру, кашель, конъюнктивит (покраснение, слезящиеся глаза), насморк и сыпь, которая начинается на лице и со временем покрывает все тело. Болезнь длится около недели, если нет осложнений.
Если осложнения действительно возникают, они могут включать ушные инфекции, пневмонию и энцефалит или воспаление головного мозга, которые могут привести к необратимым неврологическим повреждениям и даже смерти. В среднем корь убивает от одного до трех из каждых 1000 инфицированных детей.
Что делать, если мы контактируем с больным корью? Если мой ребенок был привит, есть ли повод для беспокойства?
Вакцина против кори обеспечивает длительную защиту у 95 процентов детей, получивших одну дозу, и у 99 процентов тех, кто получает вторую дозу. У иммунизированного ребенка редко развивается инфекция после контакта с больным.
А как насчет моего ребенка, который выполнил только часть графика прививок?
Даже одна доза вакцины очень эффективна для предотвращения инфекции. При обычных обстоятельствах рекомендуется делать вакцину против кори в возрасте от 12 до 15 месяцев и повторно в возрасте от 4 до 6 лет. Однако, если контакт с корью вероятен, либо из-за запланированной поездки в район, где корь встречается чаще, либо из-за возможного воздействия во время вспышки вторая доза может быть введена уже через месяц после первой, что приведет к 99-процентная защита.
Кроме того, когда воздействие более вероятно, младенцы в возрасте от 6 до 12 месяцев могут быть иммунизированы. Поскольку в этом возрасте вакцина менее эффективна, ребенку, получившему вакцину против кори в возрасте до 1 года, позже следует сделать еще две дозы по обычному графику.
Поскольку в этом возрасте вакцина менее эффективна, ребенку, получившему вакцину против кори в возрасте до 1 года, позже следует сделать еще две дозы по обычному графику.
Я читал, что вакцины могут вызывать нежелательные побочные эффекты. Должен ли я беспокоиться?
Вакцина против кори чрезвычайно безопасна. У некоторых детей — около 10 процентов — через 6–12 дней после вакцинации повышается температура, а у еще меньшего процента появляется сыпь, которая может длиться от нескольких часов до дня или двух. В крайне редких случаях лихорадка может спровоцировать судороги у детей, предрасположенных к судорогам, вызванным лихорадкой. Научные исследования однозначно показали, что вакцина против кори НЕ вызывает аутизм или другие необратимые неврологические проблемы или проблемы с развитием.
Может ли коревая вакцина вызвать полномасштабную инфекцию?
Вакцина содержит живую, но ослабленную форму вируса кори, которая предназначена для создания иммунитета, не вызывая полномасштабного заболевания.
