Энцефалопатия новорожденного: Энцефалопатия у детей
Перинатальная энцефалопатия – Сеть клиник «ОСТЕОМЕД»
Перинатальная энцефалопатия (ПЭП) (пери- + лат. natus — «рождение» + греч. encephalon — «головной мозг» + греч. patia — «нарушение») — термин, объединяющий большую группу различных по причине и не уточненных по происхождению поражений головного мозга, возникающих во время беременности и родов. ПЭП может проявляться по-разному, например синдромом гипервозбудимости, когда повышена раздражительность ребенка, снижен аппетит, малыш часто срыгивает во время кормления и отказывается от груди, меньше спит, труднее засыпает и т.д. Более редким, но и более тяжелым проявлением перинатальной энцефалопатии является синдром угнетения центральной нервной системы. У таких детей значительно снижена двигательная активность. Малыш выглядит вялым, крик тихий и слабый. Он быстро устает во время кормления, в наиболее тяжелых случаях сосательный рефлекс отсутствует. Часто проявления перинатальной энцефалопатии выражены незначительно, но детишки, перенесшие данное состояние, все же требуют к себе повышенного внимания, а иногда — и специального лечения.
Следует отметить, что наиболее часто встречаются гипоксически-ишемические (их причина — недостаточность кислорода, возникающая во время внутриутробной жизни малыша) и смешанные поражения центральной нервной системы, что объясняется тем, что практически любое неблагополучие в период беременности и родов приводит к нарушению снабжения кислородом тканей плода и в первую очередь головного мозга. Во многих случаях причины возникновения ПЭП установить не удается.
Составить объективное представление о состоянии ребенка в момент рождения помогает 10-балльная шкала Апгар. При этом учитывается активность ребенка, цвет кожных покровов, выраженность физиологических рефлексов новорожденного, состояние дыхательной и сердечно-сосудистой систем. Каждый из показателей оценивается от 0 до 2 баллов. Шкала Апгар позволяет уже в родзале оценить адаптацию ребенка к внеутробным условиям существования в течение первых минут после рождения. Сумма баллов от 1 до 3 указывает на тяжелое состояние, от 4 до 6 — на состояние средней тяжести, от 7 до 10 — на удовлетворительное. Низкие баллы относят к факторам риска для жизни ребенка и развития неврологических нарушений и диктуют необходимость применения экстренной интенсивной терапии.
Низкие баллы относят к факторам риска для жизни ребенка и развития неврологических нарушений и диктуют необходимость применения экстренной интенсивной терапии.
К сожалению, высокие баллы по шкале Апгар полностью не исключают риск возникновения неврологических нарушений, ряд симптомов возникает уже после 7-го дня жизни, и очень важно как можно раньше выявить возможные проявления ПЭП. Пластичность мозга ребенка необычайно велика, своевременно проводимые лечебные мероприятия помогают в большинстве случаев избежать развития неврологического дефицита, предупредить нарушения в эмоционально-волевой сфере и познавательной деятельности.
Признаки
В течение ПЭП выделяют три периода: острый (1-й месяц жизни), восстановительный (с 1 мес. до 1 года у доношенных, до 2 лет — у недоношенных) и исход заболевания. В каждом периоде ПЭП выделяют различные синдромы. Чаще наблюдается сочетание нескольких синдромов. Такая классификация целесообразна, так как она позволяет выделить синдромы в зависимости от возраста ребенка. Для каждого синдрома разработана соответствующая тактика лечения. Выраженность каждого синдрома и их сочетание позволяют определить тяжесть состояния, правильно назначить терапию, строить прогнозы. Хочется отметить, что даже минимальные проявления перинатальной энцефалопатии требуют соответствующего лечения для предотвращения неблагоприятных исходов.
Для каждого синдрома разработана соответствующая тактика лечения. Выраженность каждого синдрома и их сочетание позволяют определить тяжесть состояния, правильно назначить терапию, строить прогнозы. Хочется отметить, что даже минимальные проявления перинатальной энцефалопатии требуют соответствующего лечения для предотвращения неблагоприятных исходов.
Перечислим основные синдромы ПЭП.
Острый период:
- Синдром угнетения ЦНС.
- Коматозный синдром.
- Синдром повышенной нервно-рефлекторной возбудимости.
- Судорожный синдром.
- Гипертензионно-гидроцефальный синдром.
Восстановительный период:
- Синдром повышенной нервно-рефлекторной возбудимости.
- Эпилептический синдром.
- Гипертензионно-гидроцефальный синдром.
- Синдром вегето-висцеральных дисфункций.
- Синдром двигательных нарушений.
- Синдром задержки психомоторного развития.

Последствия:
- Полное выздоровление.
- Задержка психического, моторного или речевого развития.
- Синдром гиперактивности с дефицитом внимания (минимальная мозговая дисфункция).
- Невротические реакции.
- Вегетативно-висцеральные дисфункции.
- Эпилепсия.
- Гидроцефалия.
- Детский церебральный паралич.
Все больные с тяжелыми и среднетяжелыми поражениями мозга нуждаются в стационарном лечении. Дети с легкими нарушениями выписываются из роддома под амбулаторное наблюдение невролога.
Остановимся более подробно на клинических проявлениях отдельных синдромов ПЭП, которые наиболее часто встречаются в амбулаторных условиях.
Синдром повышенной нервно-рефлекторной возбудимости проявляется усилением спонтанной двигательной активности, беспокойным поверхностным сном, удлинением периода активного бодрствования, трудностью засыпания, частым немотивированным плачем, оживлением безусловных врожденных рефлексов, переменным мышечным тонусом, тремором (подергиванием) конечностей, подбородка./86-1.jpg) У недоношенных данный синдром в большинстве случаев отражает понижение порога судорожной готовности, то есть говорит о том, что у малыша легко могут развиться судороги, например, при повышении температуры или действии других раздражителей. При благоприятном течении выраженность симптомов постепенно уменьшается и исчезает в сроки от 4-6 месяцев до 1 года. При неблагоприятном течении заболевания и отсутствии своевременной терапии может развиться эпилептический синдром.
У недоношенных данный синдром в большинстве случаев отражает понижение порога судорожной готовности, то есть говорит о том, что у малыша легко могут развиться судороги, например, при повышении температуры или действии других раздражителей. При благоприятном течении выраженность симптомов постепенно уменьшается и исчезает в сроки от 4-6 месяцев до 1 года. При неблагоприятном течении заболевания и отсутствии своевременной терапии может развиться эпилептический синдром.
Судорожный (эпилептический) синдром может проявляться в любом возрасте. В младенчестве он характеризуется многообразием форм. Часто наблюдается имитация безусловных двигательных рефлексов в виде приступообразно возникающих сгибаний и наклонов головы с напряжением рук и ног, поворотом головы в сторону и разгибанием одноименных руки и ноги; эпизодов вздрагиваний, приступообразных подергиваний конечностей, имитаций сосательных движений и пр. Порой даже специалисту бывает сложно без дополнительных методов исследований определить природу возникающих судорожных состояний.
Гипертензионно-гидроцефальный синдром характеризуется избыточным количеством жидкости в пространствах головного мозга, содержащих ликвор (спинномозговую жидкость), что приводит к повышению внутричерепного давления. Врачи часто называют это нарушение родителям именно так — говорят, что у малыша повышенное внутричерепное давление. Механизм возникновения этого синдрома может быть различным: чрезмерная выработка ликвора, нарушение всасывания избытков ликвора в кровеносное русло, либо их сочетание. Основными симптомами при гипертензионно-гидроцефальном синдроме, на которые ориентируются врачи и которые могут контролировать и родители, являются темпы прироста окружности головы ребенка и размеры и состояние большого родничка. У большинства доношенных новорожденных в норме окружность головы при рождении составляет 34 — 35 см. В среднем в первое полугодие ежемесячный прирост окружности головы составляет 1,5 см (в первый месяц — до 2,5 см), достигая к 6 месяцам около 44 см. Во втором полугодии темпы прироста уменьшаются; к году окружность головы — 47-48 см. Беспокойный сон, частые обильные срыгивания, монотонный плач в сочетании с выбуханием, усиленной пульсацией большого родничка и запрокидыванием головы сзади — наиболее типичные проявления данного синдрома.
Беспокойный сон, частые обильные срыгивания, монотонный плач в сочетании с выбуханием, усиленной пульсацией большого родничка и запрокидыванием головы сзади — наиболее типичные проявления данного синдрома.
Однако большие размеры головы часто бывают и у абсолютно здоровых малышей и определяются конституциональными и семейными особенностями. Большой размер родничка и «задержка» его закрытия часто наблюдаются при рахите. Маленький размер родничка при рождении повышает риск возникновения внутричерепной гипертензии при различных неблагоприятных ситуациях (перегревание, повышение температуры тела и др.). Проведение нейросонографического исследования головного мозга позволяет правильно поставить диагноз таким пациентам и определиться с тактикой терапии. В подавляющем большинстве случаев к концу первого полугодия жизни ребенка отмечается нормализация роста окружности головы. У части больных детей к 8-12 месяцам сохраняется гидроцефальный синдром без признаков повышения внутричерепного давления. В тяжелых случаях отмечается развитие гидроцефалии.
В тяжелых случаях отмечается развитие гидроцефалии.
Коматозный синдром является проявлением тяжелого состояния новорожденного, которое оценивается 1-4 баллами по шкале Апгар. У больных детей проявляются выраженная вялость, снижение двигательной активности вплоть до полного ее отсутствия, угнетены все жизненно важные функции: дыхание, сердечная деятельность. Могут отмечаться приступы судорог. Тяжелое состояние сохраняется 10-15 дней, при этом отсутствуют рефлексы сосания и глотания.
Синдром вегето-висцеральных дисфункций, как правило, проявляется после первого месяца жизни на фоне повышенной нервной возбудимости и гипертензионно-гидроцефального синдрома. Отмечаются частые срыгивания, задержка прибавки массы тела, нарушения сердечного и дыхательного ритма, терморегуляции, изменение окраски и температуры кожных покровов, «мраморность» кожи, нарушение функций желудочно-кишечного тракта. Часто этот синдром может сочетаться с энтеритами, энтероколитами (воспаление тонкого, толстого кишечника, проявляющееся расстройством стула, нарушением прибавки массы тела), обусловленными патогенными микроорганизмами, с рахитом, утяжеляя их течение.
Синдром двигательных нарушений выявляется с первых недель жизни. С рождения может наблюдаться нарушение мышечного тонуса, как в сторону его снижения, так и повышения, может выявляться его асимметрия, отмечается снижение или чрезмерное усиление спонтанной двигательной активности. Часто синдром двигательных нарушений сочетается с задержкой психомоторного и речевого развития, т.к. нарушения мышечного тонуса и наличие патологической двигательной активности (гиперкинезы) препятствуют проведению целенаправленных движений, формированию нормальных двигательных функций, овладению речью.
При задержке психомоторного развития ребенок позднее начинает держать голову, сидеть, ползать, ходить. Преимущественное нарушение психического развития можно заподозрить при слабом монотонным крике, нарушении артикуляции, бедности мимики, позднем появлении улыбки, задержке зрительно-слуховых реакций.
Детский церебральный паралич (ДЦП) — неврологическое заболевание, возникающее вследствие раннего поражения центральной нервной системы. При ДЦП нарушения развития носят, как правило, сложную структуру, сочетаются нарушения двигательные, нарушения речи, задержка психического развития. Двигательные нарушения при ДЦП выражаются в поражении верхних и нижних конечностей; страдает мелкая моторика, мышцы артикуляционного аппарата, мышцы-глазодвигатели. Нарушения речи выявляются у большинства больных: от легких (стертых) форм до совершенно неразборчивой речи. У 20 — 25% детей имеются характерные нарушения зрения: сходящееся и расходящееся косоглазие, нистагм, ограничение полей зрения. У большинства детей отмечается задержка психического развития. У части детей имеют место нарушения интеллекта (умственная отсталость).
При ДЦП нарушения развития носят, как правило, сложную структуру, сочетаются нарушения двигательные, нарушения речи, задержка психического развития. Двигательные нарушения при ДЦП выражаются в поражении верхних и нижних конечностей; страдает мелкая моторика, мышцы артикуляционного аппарата, мышцы-глазодвигатели. Нарушения речи выявляются у большинства больных: от легких (стертых) форм до совершенно неразборчивой речи. У 20 — 25% детей имеются характерные нарушения зрения: сходящееся и расходящееся косоглазие, нистагм, ограничение полей зрения. У большинства детей отмечается задержка психического развития. У части детей имеют место нарушения интеллекта (умственная отсталость).
Синдромом гиперактивности с дефицитом внимания — нарушение поведения, связанное с тем, что ребенок плохо владеет своим вниманием. Таким детям трудно сосредоточиться на каком-либо деле, особенно если оно не очень интересное: они вертятся и не могут спокойно усидеть на месте, постоянно отвлекаются даже по пустякам. Их активность зачастую слишком бурная и хаотичная.
Их активность зачастую слишком бурная и хаотичная.
Диагностика
Диагноз перинатального поражения головного мозга может быть поставлен на основании клинических данных и знаний особенностей течения беременности и родов.
Данные дополнительных методов исследований носят вспомогательный характер и помогают уточнить характер и степень поражения головного мозга, служат для наблюдения за течением заболевания, оценки эффективности проводимой терапии.
- Нейросонография (НСГ) — безопасный метод осмотра головного мозга, позволяющий оценить состояние ткани мозга, ликворных пространств. Он выявляет внутричерепные поражения, характер поражений мозга.
- Допплерография позволяет оценивать величину кровотока в сосудах головного мозга.
- Электроэнцефалограмма (ЭЭГ) — метод исследования функциональной активности головного мозга, основанный на регистрации электрических потенциалов мозга. По данным ЭЭГ можно судить о степени задержки возрастного развития мозга, наличии межполушарных асимметрий, наличии эпилептической активности, ее очагов в различных отделах мозга.

- Видеомониторинг — способ, позволяющий оценить спонтанную двигательную активность у ребенка с помощью видеозаписей. Сочетание видео- и ЭЭГ-мониторингов позволяет точно выявить характер приступов (пароксизмов) у детей раннего возраста.
- Электронейромиография (ЭНМГ) — незаменимый метод в диагностике врожденных и приобретенных нервно-мышечных заболеваний.
- Компьютерная томография (КТ) и магнитно-резонансная томография (МРТ) — современные методы, позволяющие детально оценить структурные изменения головного мозга. Широкое использование этих методов в раннем детском возрасте затруднено из-за необходимости применения наркоза.
- Позитронно-эмиссионная томография (ПЭТ) позволяет определить интенсивность обмена веществ в тканях и интенсивность мозгового кровотока на различных уровнях и в различных структурах центральной нервной системы.
Наиболее широко при ПЭП используются нейросонография и электроэнцефалография.
При патологии ЦНС обязателен осмотр окулиста. Изменения, выявляемые на глазном дне, помогают диагностировать генетические заболевания, оценивать степень выраженности внутричерепной гипертензии, состояние зрительных нервов.
Изменения, выявляемые на глазном дне, помогают диагностировать генетические заболевания, оценивать степень выраженности внутричерепной гипертензии, состояние зрительных нервов.
Желтуха новорожденных: важная особенность терапии
Желтуха новорожденных является довольно-таки распространенным явлением и представляет собой повышение уровня билирубина в сыворотке крови в связи с усилением распада эритроцитов и снижением клиренса билирубина, что, в свою очередь, связано с незрелостью процесса конъюгации в печени и усилением энтерогепатической циркуляции (кишечно-печеночная циркуляция желчных кислот, портально-билиарная циркуляция желчных кислот). При этом основной проблемой для младенцев с неконъюгированной гипербилирубинемией является нейротоксичность неконъюгированного билирубина. Если неконъюгированный билирубин присутствует в крови в достаточно высокой концентрации, то он преодолевает гематоэнцефалический барьер и откладывается в тканях головного мозга, что впоследствии приводит к развитию билирубинассоциированной энцефалопатии (билирубиновой энцефалопатии), и в некоторых случаях — ее самой тяжелой формы — ядерной желтухи (керниктерус).
Отмечается, что определяющие пороговые значения для развития клинически значимой неонатальной неконъюгированной гипербилирубинемии в ряде случаев могут отличаться, что обусловлено вариабельным постнатальным возрастом ребенка при ее развитии и некоторыми иными факторами, такими как несовместимость групп крови матери и ребенка, дефицит глюкозо-6-фосфатдегидрогеназы, этническая принадлежность и даже пол ребенка. Широко используемая в медицинской практике в соответствии с временным периодом жизни номограмма, разработанная на основе данных из большой когорты младенцев более чем 35 нед гестации, позволяет врачам эффективно дифференцировать когорты младенцев с риском развития тяжелой гипербилирубинемии.
Значительная часть новорожденных, которые находятся в лечебном учреждении по причине гипербилирубинемии, имеют определенную степень обезвоживания, главным образом из-за проблем с грудным вскармливанием. При этом в большинстве случаев у них проявляются такие симптомы, как вялость, лихорадка, выраженная желтушность кожных покровов и видимых слизистых оболочек, уменьшение массы тела на более чем 15% и др.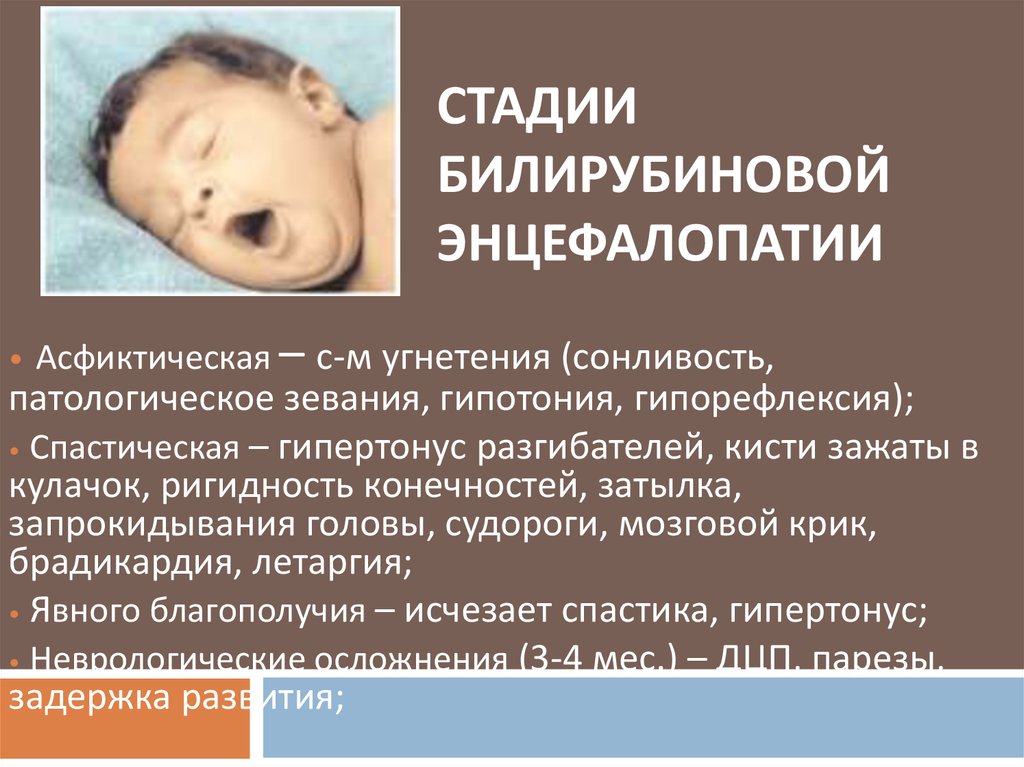 В наиболее тяжелых случаях развивается неврологическая симптоматика, иногда проявляющаяся судорогами, а также могут возникать иные серьезные осложнения — от внутрижелудочкового кровоизлияния и отека головного мозга и до развития не менее тяжелых системных осложнений, таких как острая почечная недостаточность и диссеминированное внутрисосудистое свертывание. Более того, фототерапия, которая нередко назначается при неонатальной гипербилирубинемии и является наиболее широко используемым вмешательством для снижения уровня билирубина в сыворотке крови, может дополнительно увеличить дефицит жидкости, особенно у недоношенных младенцев.
В наиболее тяжелых случаях развивается неврологическая симптоматика, иногда проявляющаяся судорогами, а также могут возникать иные серьезные осложнения — от внутрижелудочкового кровоизлияния и отека головного мозга и до развития не менее тяжелых системных осложнений, таких как острая почечная недостаточность и диссеминированное внутрисосудистое свертывание. Более того, фототерапия, которая нередко назначается при неонатальной гипербилирубинемии и является наиболее широко используемым вмешательством для снижения уровня билирубина в сыворотке крови, может дополнительно увеличить дефицит жидкости, особенно у недоношенных младенцев.
Стоит отметить, что в свое время были проанализированы и другие методы лечения, основанные на физиологических предположениях о снижении уровня билирубина, включая применение клофибрата, металлопорфиринов, фенобарбитала и даже китайской фитотерапии. Еще один предложенный механизм для повышения клиренса билирубина заключается в улучшении перистальтики кишечника с последующим снижением энтерогепатической циркуляции, улучшением прохождения мекония или стула, или же в стимуляции перистальтики за счет увеличения объема питания младенца. Отмечается, что при обезвоживании нередко возникает необходимость в медицинском вмешательстве для восполнения жидкости в организме младенца, но этот процесс имеет определенные затруднения ввиду выраженных динамических изменений в организме ребенка, зависящих от возраста, вида и объема вскармливания.
Отмечается, что при обезвоживании нередко возникает необходимость в медицинском вмешательстве для восполнения жидкости в организме младенца, но этот процесс имеет определенные затруднения ввиду выраженных динамических изменений в организме ребенка, зависящих от возраста, вида и объема вскармливания.
В связи с этим учеными из Малайзии и Сингапура проведено исследование, целью которого является оценка рисков и преимуществ дополнительного введения жидкости по сравнению со стандартным подходом у рожденных в срок и недоношенных младенцев с неконъюгированной гипербилирубинемией, которым требуется фототерапия. Результаты работы опубликованы 1 августа 2017 г. в Кокрановской базе данных систематических обзоров (Cochrane Database of Systematic Reviews).
Для этого в данный обзор были включены все ассоциированные рандомизированные контролируемые исследования (РКИ), квази-РКИ и кластерные РКИ. Участниками стали все младенцы, рожденные после любой беременности и гестационного срока, любой массы тела и постнатального возраста с установленной неконъюгированной гипербилирубинемией и любым гидратационным статусом, которым назначена фототерапия. Первичными исходами стали: развитие острой билирубиновой энцефалопатии, ядерной желтухи, доля младенцев с развившимся умеренным или тяжелым церебральным параличом. Вторичные исходы: уровень билирубина, длительность фототерапии в часах, длительность госпитализации, доля младенцев с развившимся некротизирующим энтероколитом, доля младенцев с двусторонним нарушением зрения и др.
Первичными исходами стали: развитие острой билирубиновой энцефалопатии, ядерной желтухи, доля младенцев с развившимся умеренным или тяжелым церебральным параличом. Вторичные исходы: уровень билирубина, длительность фототерапии в часах, длительность госпитализации, доля младенцев с развившимся некротизирующим энтероколитом, доля младенцев с двусторонним нарушением зрения и др.
Отмечается, что поиск данных проведен в Центральном Кокрановском регистре контролируемых испытаний (Cochrane Central Register of Controlled Trials — CENTRAL; 2017, выпуск 5), в электронных базах данных MEDLINE (по ресурсу PubMed с 1950 г. по 7 июня 2017 г.), Embase (1980 г. по 7 июня 2017 г.) и CINAHL (1982 г. по 7 июня 2017 г.). Также проведен поиск текущих клинических испытаний и неопубликованных исследований в следующих электронных ресурсах: ClinicalTrials.gov, World Health Organization International Clinical Trials Registry Platform (ICTRP, Международная платформа регистрации клинических испытаний Всемирной организации здравоохранения), реестр контролируемых испытаний ISRCTN, The Australian and New Zealand Trial Registry (Регистрация испытаний в Австралии и новой Зеландии). В итоге (с учетом критериев включения и исключения) в исследовании приняли участие 494 рожденных в срок, здоровых младенца с неконъюгированной гипербилирубинемией.
В итоге (с учетом критериев включения и исключения) в исследовании приняли участие 494 рожденных в срок, здоровых младенца с неконъюгированной гипербилирубинемией.
В результате установлено, что здоровые новорожденные, получавшие дополнительную жидкость посредством венозного доступа при проведении фототерапии, имели умеренно более низкий уровень билирубина в сыворотке крови через 4 и 8 ч после начала вмешательства и нуждались в более коротком сеансе фототерапии по сравнению с младенцами, не получавшими дополнительной жидкости. Тем не менее отмечается, что через более 8 ч наблюдения уровни билирубина в крови младенцев этих двух когорт были практически равны. В другом сравнении показано отсутствие доказательств различия между внутривенным и пероральным введением жидкости.
Примечательно, что во всех изученных исследованиях оценивали уровень билирубина в сыворотке крови как основной результат. Не зарегистрировано связанных с билирубином случаев клинической заболеваемости или смертности, таких как билирубиновая энцефалопатия или ядерная желтуха. Таким образом, снижение уровня билирубина в сыворотке крови, достигаемое при помощи дополнительного введения жидкости в течение 4 и 8 ч, как показано в этом обзоре, в результате не трансформировалось в клинически значимое преимущество в изучаемой педиатрической популяции.
Таким образом, снижение уровня билирубина в сыворотке крови, достигаемое при помощи дополнительного введения жидкости в течение 4 и 8 ч, как показано в этом обзоре, в результате не трансформировалось в клинически значимое преимущество в изучаемой педиатрической популяции.
В заключение авторы отмечают, что нет никаких достоверных доказательств того, что внутривенное введение жидкости влияет на первичные исходы билирубиновой энцефалопатии, ядерной желтухи или церебрального паралича у здоровых новорожденных с неконъюгированной гипербилирубинемией, требующих фототерапии, что связано в основном с очень низким риском развития связанных с билирубином указанных клинических осложнений.
Ученые акцентируют внимание на том, что в будущих рандомизированных контролируемых исследованиях следует сосредоточить внимание на соответствующих когортах педиатрической популяции, например недоношенных или младенцах с недостаточной массой тела при рождении, новорожденных с гемолитической гипербилирубинемией и младенцах с дегидратацией (дополнительно для сравнения различных режимов (внутривенно, перорально и др. ) введения жидкости), поскольку именно эти младенцы подвержены наиболее высокому риску развития ассоциированных с билирубином клинических заболеваний, таких как билирубиновая энцефалопатия, ядерная желтуха и церебральный паралич.
) введения жидкости), поскольку именно эти младенцы подвержены наиболее высокому риску развития ассоциированных с билирубином клинических заболеваний, таких как билирубиновая энцефалопатия, ядерная желтуха и церебральный паралич.
Отметим, что предложен новый подход к питанию недоношенных детей.
Олег Мартышин
Лечение энцефалопатии в Киеве — цена консультации от 450 грн
Энцефалопатия – заболевание головного мозга, не вызванное воспалительными процессами, её появление наступает вследствие нарушения гемодинамики крови в человеческом мозге, непосредственной деструкции нервных клеток, либо иными видами болезненных состояний.
Болезни неутомимо следуют за прогрессом человечества и способы излечения от многих из них пока остаются неизученными, но медицина сделала огромный шаг вперед на пути к их диагностике и если не к полному выздоровлению, то хотя бы к облегчению тяжелых человеческих состояний.
Энцефалопатия – заболевание головного мозга, не вызванное воспалительными процессами, её появление наступает вследствие нарушения гемодинамики крови в человеческом мозге, непосредственной деструкции нервных клеток, либо иными видами болезненных состояний. Это заболевание нарушает функциональную способность головного мозга, структуру его ткани и имеет прирожденный либо обретенный характер.
Это заболевание нарушает функциональную способность головного мозга, структуру его ткани и имеет прирожденный либо обретенный характер.
Причины энцефалопатии
Популярная причина появления энцефалопатии кроется в реструктуризации сосудистой системы головного мозга вследствие травм или перенесенных вирусных заболеваний, однако, оснований для возникновений этой болезни множество и у каждой возрастной категории они разные.
Факторы проявления энцефалопатии у новорожденных:
- недавние итоги исследований показали, что энцефалопатия может передаваться ребенку вследствие генезиса;
- присутствие тяжелых длительных болезней у мамы малыша;
- протекающие в период беременности тяжелые инфекционные болезни и воспалительные процессы в период вынашивания;
- несоблюдение режима потребления пищи в период беременности;
- беременность в раннем возрасте при недостатке развития организма молодой матери;
- сбой пищеварительной системы и заболевания, передающиеся из поколения в поколение;
- нездоровое протекание беременности (неожиданное начало родов, слабый тонус протекания родов), повреждения нанесенные ребенку во время приема родов;
- негативное влияние загрязненной окружающей среды, чрезмерное облучение плода, приём запрещенных лекарственных препаратов в период вынашивания плода;
- преждевременно рожденный ребенок, который не успел до конца сформироваться и окрепнуть в организме матери.

Факторы появления энцефалопатии у детей:
- врожденная или предродовая происходит вследствие неправильного развития ЦНС;
- появляется после тяжелых черепно-мозговых травм;
- вследствие болезни внутренних органов;
- пагубное влияние на ЦНС тяжелых химических элементов;
- сбой системы кровообращения;
- прогрессирующее трансформирование мозговой ткани.
Причины появления энцефалопатии у зрелых людей:
- последствия тяжелейших внутричерепных травм;
- высокое давление, дисциркуляторное нарушение кровеносных сосудов головного мозга, откладывание холестериновых бляшек на внутренних артериях головного мозга;
- чрезмерное злоупотребление алкоголем, последствия отравления тяжелыми химическими элементами, сложными лекарственными изделиями;
- повреждения печени и почек;
- негативное радиационное влияние;
- сахарный диабет;
- ишемические заболевания сердечнососудистой системы.
Причин начала проявления энцефалопатии в избытке, приоритетом в принятии необходимых мер будет, в положенное время обратиться за помощью в медицинский центр для профилактических мер.
Врачи-неврологи
Записаться на прием
заказав обратный звонок или через любимый мессенджер
Заказать звонок
Классификация энцефалопатии
Важный симптом энцефалопатии – неправильная работа ЦНС. Однако проявление этой болезни может быть в крайне разных формах в обусловленности вида заболевания. При обнаружении на осмотре энцефалопатии паниковать не стоит, так как своевременное ее обнаружение способствует эффективному лечению и дальнейшему полному выздоровлению.
При классификации энцефалопатии в основу берут показания тяжелой симптоматики заболевшего и степень прогрессивности болезни.
В зависимости от происхождения болезнь классифицируют:
- Аноксическая. Появляется, если человеческий мозг долгое время испытывал недостаток кислорода под влиянием гипертонической дисфункции артериального давления. Характерно: прекращение дыхательной функции на некоторое время, пониженное давление в кровеносных сосудах, связанное с оперативным вмешательством.

- Атеросклеротическая. Возникает из-за тяжелых последствий атеросклероза.
- Билирубиновая. Происхождение имеет из тяжелых последствий желтухи, которая оказывает необратимое влияние на деструкцию головного мозга.
- Врожденная. Берет начало из утробы матери вследствие недостатка кислорода, циркуляции крови, либо употребления противопоказанных препаратов.
- Венозная. Возникновение этого вида проявляется в основном у людей преклонного возраста, и несет характер сердечно-легочной недостаточности.
- Гипогликемическая. Пониженный уровень глюкозы в кровеносной системе.
- Диабетическая. Влияние сахарного диабета на свертываемость крови.
- Алкогольная. Огромное количество токсичных доз, отравляющих кору головного мозга.
- Дисциркулярная. Проявление впоследствии незалеченных болезней, имеющих длительный характер, как правило, самый частый вид, встречаемый при выявлении у людей этой болезни.
- Посттравматическая. При своевременном обращении заболевшего за медицинской помощью можно исключить проявление болезни.

- Лучевая. Чрезмерно вредное ионизирующее излучение.
- Печеночная. Возникает в следствие гепатита или одновременно с его протеканием
- Портосистемная.
- Боксерская травматическая.
Если в истории болезни имеются записи о длительно текущих болезнях, то к врачу следует обратиться немедленно. Ни в коем случает не стоит рисковать своим здоровьем и игнорировать обнаруженные симптомы, так как чем раньше диагностируют и назначат лечение, тем больше процент полного и скорого выздоровления у пациента.
Симптомы энцефалопатии
Симптоматика проявления энцефалопатии будет иметь различный характер и проявление в зависимости от вида и классификации болезни. Но зачастую протекание этой болезни имеет одинаковый характер. У заболевших отмечается нарушения памяти и концентрации внимания. Развитие заболевания у больного проявляется подавленным настроением, приступами агрессии и многими другими признаками.
Симптомы энцефалопатии при легком протекании болезни:
- значительно снижается уровень мозговой активности;
- понижается коэффициент памяти;
- трудно сменить вид деятельности;
- нарушается сон;
- ухудшение дневного состояния с появлением слабости;
- наблюдается общая усталость;
- возникновение внезапных головных болей;
- наблюдается появление шума в ушах;
- резкие смены настроения;
- необоснованная агрессия;
- не специальное движение глазных яблок в одном направлении;
- возникновение проблем со зрением и слухом;
- повышенное напряжение в мышцах;
- нарушение двигательных рефлексов;
- наличие патологических рефлексов;
- разлад координации передвижения;
- расстройство вегетативной системы.

Симптомы при тяжелом протекании энцефалопатии:
- наблюдается состояние беспокойности;
- острая головная боль;
- тошнота;
- рвота;
- значительное ухудшение зрения;
- кружится голова;
- может шатать из стороны в сторону;
- онемение концов фаланг пальцев, а также носа;
- состояние беспокойности заменяет подавленное настроение;
- психические расстройства;
- трудное произнесение и понимание речи;
- трудность в глотании пищи;
- внезапная потеря зрения;
- ухудшение работы мышц лица;
- частое возникновение судорожных состояний.
Диагностика энцефалопатии
Дословный латинский перевод диагноза энцефалопатия обозначается как патология мозга, и это обозначение свидетельствует о реальной картине протекания заболевания. Все отклонения работы мозга с нарушением целостности внутреннего тканевого покрова относят к энцефалопатии, не считая воспалительных процессов и вирусных инфекций, поражающих головной мозг.
Как правило, первым тревожным звоночком о развитии энцефалопатии у новорожденного является тихий отстающий крик при рождении. О прогрессировании этого заболевания будет свидетельствовать нарушение двигательных рефлексов малыша, таких как судороги, синий цвет кожи, обильное срыгивание ребенка, пассивный образ жизни с сопутствующей вялостью и плач, имеющий длительный характер.
Возникновение заболевания в основном начинается еще с рождения и берет свое начало из неправильного развития плода в утробе матери. Правда есть случаи, когда выявления таких симптомов у ребенка со временем и дальнейшим обследованием показывают отсутствие болезни, либо же быстрое её прогрессирование. Если болезнь все-таки выявлена, то требуется срочное оперативное вмешательство.
Но случается и так, что форма энцефалопатии имеет приобретенный характер или переходит к человеку вследствие генезиса и отклонения работы ЦНС у родственников. Симптомы приобретенной энцефалопатии имеют продолжительно-длительный характер и выражаются в постоянных острых головных болях, подавленном настроении, разладах памяти, расстройствах внимания, не проходящих головокружениях, неконтролируемых вспышках ярости либо агрессии, ухудшении качества сна. При заболевании энцефалопатией врачи разделяют три стадии её развития:
При заболевании энцефалопатией врачи разделяют три стадии её развития:
- компенсированная (более облегченное состояние здоровья человека, не тяжкое протекание симптоматики),
- декомпенсированная (симптомы болезни протекают крайне тяжело и остро)
- субкомпенсированная (симптомы устойчивы и имеют тяжкий характер).
Диагностика энцефалопатии ведется неврологом, и выявление этой болезни начинается со сбора анализов и анамнеза. Врач также проверяет условные рефлексы больного, проводит специализированные тесты на выявление болезни и её формы. Сложнее выявить это заболевание у младенцев, так как у них очень сильно развит тонус мышц, поэтому обследование ведут через родничок.
Чтобы подтвердить наличие диагноза у взрослого, врач назначает дополнительные обследования:
- общие анализы мочи и крови;
- анализ спинномозговой жидкости;
- томография;
- обследование сосудистого покрова головного мозга;
- ультразвуковое обследование.

Лечение энцефалопатии
Лечение энцефалопатии оптимально начинать с ранних стадий развития заболевания, таким образом, возможно, своевременно остановить быстрое прогрессирование болезни и облегчить остроту его симптомов. В вопросах профилактики от этого заболевания, значительным моментом будет поддержание здорового образа жизни: полноценный отказ от наркотических веществ, чрезмерного потребления алкогольных напитков и курения, соблюдение правильного питания, регулярные физические упражнения, отлаженный режим сна, свежий воздух, ходьба. Всё это не только предупредит осложнения болезни, а еще надежно укрепит иммунную систему от иных болезней. Для того чтобы предупредить прогрессирование болезни в пренотальном фазисе, нужно придерживаться всех рекомендаций врача по ведению беременности.
Лечение энцефалопатии может являться крайне сложным и длительным курсом, и будет зависеть от формы протекания болезни. Каждая врачебная рекомендация зависит от персональной особенности тела человека, подвергшегося болезни. Как правило, невролог предписывает препараты гормонального характера и противовоспалительного, сопровождаемые блокадными инъекциями, курсы физиотерапии. В пришествии очень тяжелого типа болезни, проводят оперативное лечение.
Как правило, невролог предписывает препараты гормонального характера и противовоспалительного, сопровождаемые блокадными инъекциями, курсы физиотерапии. В пришествии очень тяжелого типа болезни, проводят оперативное лечение.
Исходя из выяснения причин, вызывающих заболевание, назначается комплекс лечебных мер.
Основные меры по облегчению тяжелых человеческих состояний во время энцефалопатии:
- оптимизация стабильности давления;
- предписание комплексной витаминозной терапии в случае недостатка их количества в организме заболевшего;
- очистка тела от тяжелых токсических веществ его отравляющих;
- при дисфункции почек делается пересадка искусственной почки;
- элиминация гниющих в животе белковых соединений, которые возможно могут являться первопричиной происхождения дисфункции печени;
- выведение токсинов, образуемых впоследствии чрезмерного потребления алкогольных и наркотических веществ;
- препараты, нормализирующие кровеносный отток в сосудах мозга человека;
- методы последующего оперативного хирургического вмешательства для восстановления показателей нормы венозного кровооборота;
- при внутричерепных травмах в основном назначают электротерапию.

Большую значимость в диагностике энцефалопатии будут иметь данные из историй болезни обследуемого, перенесенные внутричерепные травмы, травмы при рождении, отравления тяжелыми химическими соединениями, нарушения системы органов пищеварения вследствие генезиса, болезни почек, прямые проявления атеросклероза, болезни гипертонического характера, чрезмерное ионизирующее излучение, заболевания поджелудочной, дисфункция работы печени, острые заболевания лёгких.
Прогноз
При диагностике формы и вида энцефалопатии, врач предварительно делает прогноз развития болезни у пациента. Быстрое развитие заболевания приводит к разрушению мозговых функций и в дальнейшем – к инвалидности. И всё же своевременно начатое лечение зачастую вносит положительные результаты, и значительно замедляет ход болезни.
Комплекс дополнительных мер, которые облегчат тяжелые состояния при заболевании энцефалопатией:
- Коррекция образа жизни. Выполнение рациональных физических нагрузок с целью устранения закупорки кровеносных сосудов, отказ от любых вредных привычек, повышающих основной коэффициент проникновения вредных веществ в организм.

- Медикаментозная терапия. В основном назначаются препараты расширяющие сосуды и регулирующие поступление крови в мозг.
- Операционное лечение. Облегчает прохождение крови по сосудам, значительно приостанавливает прогрессирование болезни.
- Физиотерапия. Стимуляция работы всех функций головного мозга, очистка крови.
Прогноз протекания этой болезни безрадостный, так как она редко подвергается полному излечению. Возникновение энцефалопатии и её прогрессивность зачастую приводят к тяжелейшим расстройствам психики или вовсе к смертельному исходу, но многие инциденты, возникающие вследствие болезни, можно устранить. Во многом конечный исход зависит от причины, вызвавшей заболевание. Полное излечение от энцефалопатии возможно, если своевременно обнаружить причину её возникновения и назначить грамотное лечение.
Профилактические меры предотвращения прогрессивности болезни:
- Болезнь, возникшая в результате сахарного диабета, предусматривает ежедневное измерение уровня сахара в крови и нормированной дозировке инсулина.

- Болезнь, возникшая на фоне дисфункции почек, требует немедленное прекращение поступления токсинов в организм вследствие вредных привычек.
- Болезнь, возникшая на фоне гипоксии, предусматривает ограничение чрезмерных физических нагрузок, закупорки дыхательных путей в связи с попаданием в них пищи.
- Болезнь, возникшая на фоне повышенного артериального давления, требует комплексных мер для его нормализации.
- Симптом болезни, вызванный инфекциями, требует предотвращения контактов с больными людьми.
Профилактика энцефалопатии
Профилактика болезни состоит именно в том, чтобы устранить все факторы, которые могут ее вызывать. Стоит привести в пример случай, когда человек употребляет чрезмерное количество наркотиков, а наркотики разрушают стволовые клетки мозга, что приводит к их гибели, а мозг — к недостатку кислорода.
Комплекс лечебных мер заключается в том, чтобы обеспечить жизнеспособность человеческого организма: понизить давление, улучшить деятельность кровеносной системы, восстановить почечную функцию, улучшить качество поступления кислорода в легкие.
Форма болезни будет зависеть от фактора, который её вызвал — вследствие с этим фактором лечащий врач и назначает комплекс лечебных мер. Устранить глобальное прогрессирование болезни могут родные, так как зачастую заболевший не ощущает все симптомы своего положения. Заметив несколько из оговоренных критических состояний необходимо обратиться за помощью к доктору, по назначению должных анализов. И если болезнь не выявлена, то врач назначит меры, предостерегающие от болезни в будущем.
Минимальный комплекс мер для предотвращения наступления болезни:
- заботиться о своём гипертонусе и часто заниматься его измерениями;
- полный отказ от курения и сведение к минимальному потреблению алкоголя;
- занятия спортом, и частое пребывание на свежем воздухе;
- употребление продуктов, богатых витаминозной группой;
- регулярное лабораторное обследование всех систем и органов тела.
Причина, которая отстраняет людей с такими симптомами от обращения в больницу, проста – страх признания своих болезней. Но бояться не нужно, а лучше пресечь этот процесс вовремя.
Но бояться не нужно, а лучше пресечь этот процесс вовремя.
Важно понимать, что при выявлении любой болезни, не стоит опускать руки, ведь возможности современной медицины позволяют излечить или облегчить любое из тяжелейших человеческих состояний. Заболевание энцефалопатией не самый приятный момент, но при грамотных назначениях человек придет к полному выздоровлению, главное верить и доверять врачам, а также соблюдать все профилактические меры и предписанное лечение.
Наши лицензии и аккредитационные сертификаты
Неонатальная энцефалопатия | Riley Children’s Health
Неонатальная энцефалопатия (НЭ) — это синдром, который может возникать у новорожденных, у которых нарушена неврологическая функция. Наиболее частой причиной НЭ является недостаток кислорода у ребенка в какой-то момент во время беременности или родов.
Когда кислородное голодание вызывает НЭ, это состояние можно назвать гипоксически-ишемической энцефалопатией (ГИЭ).
Недостаток кислорода приводит к повреждению головного мозга, но также может повлиять на другие внутренние органы. Сердце, легкие, почки, печень и желудочно-кишечный тракт могут испытывать осложнения в результате низкого содержания кислорода. Младенцы, которые перенесли НЭ и выжили, подвергаются высокому риску получить необратимую травму головного мозга или церебральный паралич, но немедленное лечение может улучшить результаты.
Сердце, легкие, почки, печень и желудочно-кишечный тракт могут испытывать осложнения в результате низкого содержания кислорода. Младенцы, которые перенесли НЭ и выжили, подвергаются высокому риску получить необратимую травму головного мозга или церебральный паралич, но немедленное лечение может улучшить результаты.
В некоторых случаях НЭ может быть вызвана другими факторами, такими как:
- Инфекция матки матери (матки) до рождения
- Внутрижелудочковое кровоизлияние (тип кровоизлияния в головной мозг, который может быть связан с недоношенностью)
- Врожденный порок развития головного мозга
- Генетическое заболевание или нарушение обмена веществ
Новорожденный с неонатальной энцефалопатией может испытывать следующие симптомы сразу после рождения:
- Респираторные нарушения
- Субнормальный уровень сознания
- Угнетение рефлексов
- Судороги
Диагностика неонатальной энцефалопатии
Сразу после рождения врач проведет медицинский осмотр новорожденного. Если у вашего ребенка проявляются признаки НЭ, его или ее переведут в отделение интенсивной терапии новорожденных (ОИТН) для специализированного ухода.
Если у вашего ребенка проявляются признаки НЭ, его или ее переведут в отделение интенсивной терапии новорожденных (ОИТН) для специализированного ухода.
Если ваш ребенок рождается в больнице, в которой нет отделений интенсивной терапии, мобильная транспортная служба NeuroNICU в Riley at IU Health может быть отправлена, чтобы доставить вашего ребенка в наш NeuroNICU, где ему или ей будет оказана самая передовая помощь с терапевтическим процедуры, предоставляемые в пути.
Лечение
Лечение
Новорожденных с НЭ немедленно лечат с помощью специализированного неврологического оборудования из отделения нейрореанимации новорожденных, уникальной программы ухода в отделении интенсивной терапии новорожденных. Специалисты отделения нейрореанимации могут перенести портативную технику в любую палату ребенка и превратить ее в палату нейрореанимации без необходимости перемещать ребенка. В отделении нейрореанимации и интенсивной терапии нейрофизиолог и детский невролог круглосуточно дежурят на месте для оказания неотложной неврологической помощи детям с НЭ.
После родов детям с НЭ немедленно оказывается помощь в дыхании посредством интубации и искусственной вентиляции легких. Жидкости, электролиты и лекарства вводятся внутривенно через капельницу. Вашему ребенку также может быть вставлен мочевой катетер, и врачи проведут анализы крови , чтобы проверить наличие дополнительных проблем со здоровьем, таких как проблемы с печенью или почками.
Если жидкости и вентиляции недостаточно для нормализации неврологической функции вашего ребенка, может потребоваться дополнительное лечение. Среди них могут быть:
- Терапевтическая гипотермия . Ваш ребенок будет помещен на специально разработанное охлаждающее одеяло и прикреплен к датчику температуры. Более низкая температура может помочь уменьшить воспаление в головном мозге и облегчить его заживление.
- 24-часовой непрерывный мониторинг электроэнцефалограммы (ЭЭГ) . Судороги являются частым симптомом НЭ.
 Наблюдая за вашим ребенком круглосуточно в режиме реального времени на предмет судорог, специалисты могут обеспечить немедленное лечение и свести к минимуму дальнейший ущерб.
Наблюдая за вашим ребенком круглосуточно в режиме реального времени на предмет судорог, специалисты могут обеспечить немедленное лечение и свести к минимуму дальнейший ущерб.
Когда ваш ребенок будет готов к визуализирующему исследованию, ему или ей сделают магнитно-резонансную томографию (МРТ) головного мозга. Перед отъездом домой необходимо сделать МРТ.
Многие дети, перенесшие НЭ, имеют повышенный риск развития, по крайней мере, некоторых неврологических проблем или нарушений развития. Вы и ваш ребенок будете работать с междисциплинарной командой трудотерапевтов, физиотерапевтов, логопедов и детских неврологов для комплексного последующего ухода.
Ключевые моменты, которые следует помнить
Ключевые моменты, которые следует помнить
- Неонатальная энцефалопатия (НЭ) — это синдром, который включает угнетение или нарушение неврологической функции, часто вызванное недостатком кислорода у ребенка во время родов.

- Хотя НЭ в первую очередь поражает мозг и нервную систему, он также может поражать другие системы органов.
- НЭ часто требует немедленного лечения, включая интубацию, вентиляцию легких и внутривенное введение жидкостей.
- Терапевтическая гипотермия и 24-часовой непрерывный мониторинг ЭЭГ могут помочь снизить вероятность тяжелого повреждения головного мозга или церебрального паралича.
- Младенцы с НЭ получат МРТ-сканирование и комплексное последующее наблюдение, когда они покинут отделение интенсивной терапии новорожденных (ОИТН).
Службы поддержки и ресурсы
Службы поддержки и ресурсы
Следующие веб-сайты предоставляют дополнительную информацию об энцефалопатии новорожденных.
Райли из IU Health предлагает широкий спектр вспомогательных услуг, чтобы сделать жизнь лучше для семей, выбравших нас для ухода за своими детьми.
Узнайте больше об услугах поддержки Riley
Американская академия педиатрии
В этом клиническом отчете Американской академии педиатрии представлены результаты исследований по использованию гипотермии в качестве терапии неонатальной энцефалопатии.
Места
Места
Местоположения
В дополнение к нашей основной больнице в Академическом медицинском центре в Индианаполисе, штат Индиана, у нас есть удобные места, чтобы лучше обслуживать наши сообщества по всему штату.
Посмотреть все объекты →
Отделения, лечащие это заболевание
Отделения, занимающиеся этим заболеванием
Неонатальная энцефалопатия: необходимость распознавания множественной этиологии для оптимального лечения
1. Volpe JJ. Неонатальная энцефалопатия: неподходящий термин для гипоксически-ишемической энцефалопатии. Энн Нейрол. (2012) 72:156–66. 10.1002/ana.23647 [PubMed] [CrossRef] [Google Scholar]
2. Shah P, Rip Hagen S, Beyene J, Perlman M. Полиорганная дисфункция у детей раннего возраста с постасфиксической гипоксически-ишемической энцефалопатией. Arch Dis Child Fetal Neonatal Ed. (2004) 89:F152–F155. 10.1136/adc.2002.023093 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
Shah P, Rip Hagen S, Beyene J, Perlman M. Полиорганная дисфункция у детей раннего возраста с постасфиксической гипоксически-ишемической энцефалопатией. Arch Dis Child Fetal Neonatal Ed. (2004) 89:F152–F155. 10.1136/adc.2002.023093 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
3. Kurinczuk JJ, White-Koning M, Badawi N. Эпидемиология неонатальной энцефалопатии и гипоксически-ишемической энцефалопатии. Ранний Хам Дев. (2010) 86:329–38. 10.1016/j.earlhumdev.2010.05.010 [PubMed] [CrossRef] [Google Scholar]
4. Jacobs SE, Berg M, Hunt R, Tarnow-Mordi WO, Inder TE, Davis PG.
Охлаждение новорожденных с гипоксически-ишемической энцефалопатией. Cochr Database Syst Rev. (2013) 1:CD003311
10.1002/14651858.CD003311.pub3 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
5. Нельсон К.Б., Бингхэм П., Эдвардс Э.М., Хорбар Д.Д., Кенни М.Дж., Индер Т. и др. Предшественники неонатальной энцефалопатии в Реестре энцефалопатии Вермонтской Оксфордской сети. Педиатрия. (2012) 130:878–86. 10.1542/peds.2012-0714 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
Педиатрия. (2012) 130:878–86. 10.1542/peds.2012-0714 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
6. Нельсон К.Б. Это ХИЭ?
И почему это важно Acta Paediatr. (2007) 96:1113–4. 10.1111/j.1651-2227.2007.00364.x [PubMed] [CrossRef] [Google Scholar]
7. Dammann O, Ferriero D, Gressens P.
Неонатальная энцефалопатия или гипоксически-ишемическая энцефалопатия?
Соответствующая терминология имеет значение Pediatr Res. (2011) 70: 1–2. 10.1203/PDR.0b013e318223f38d [PubMed] [CrossRef] [Google Scholar]
8. Badawi N, Kurinczuk JJ, Keogh JM, Alessandri LM, O’Sullivan F, Burton PR и др. Дородовые факторы риска энцефалопатии новорожденных: исследование случай-контроль в Западной Австралии. БМЖ. (1998) 317:1549–53. 10.1136/bmj.317.7172.1549 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
9. Badawi N, Kurinczuk JJ, Keogh JM, Alessandri LM, O’Sullivan F, Burton PR, et al.. Интранатальные факторы риска энцефалопатии новорожденных: исследование случай-контроль в Западной Австралии. БМЖ. (1998) 317:1554–8. 10.1136/bmj.317.7172.1554 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
БМЖ. (1998) 317:1554–8. 10.1136/bmj.317.7172.1554 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
10. Parker SJ, Kuzniewicz M, Niki H, Wu YW. Антенатальные и интранатальные факторы риска гипоксически-ишемической энцефалопатии в когорте новорожденных в США. J Педиатр. (2018) 203:163–9. 10.1016/j.jpeds.2018.08.028 [PubMed] [CrossRef] [Google Scholar]
11. Adamson SJ, Alessandri LM, Badawi N, Burton PR, Pemberton PJ, Stanley F. Предикторы неонатальной энцефалопатии у доношенных детей . БМЖ. (1995) 311:598–602
10.1136/bmj.311.7005.598 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
12. Martinez-Biarge M, Diez-Sebastian J, Wusthoff CJ, Mercuri E, Cowan FM. Дородовые и интранатальные факторы, предшествующие неонатальной гипоксически-ишемической энцефалопатии. Педиатрия. (2013) 132:e952–e959
10.1542/peds.2013-0511 [PubMed] [CrossRef] [Google Scholar]
13. Torbenson VE, Tolcher MC, Nesbitt KM, Colby CE, El-Nashar SA, Gostout BS, et al. Интранатальные факторы, связанные с неонатальной гипоксически-ишемическая энцефалопатия: исследование случай-контроль. BMC Беременность Роды. (2017) 17:415
Интранатальные факторы, связанные с неонатальной гипоксически-ишемическая энцефалопатия: исследование случай-контроль. BMC Беременность Роды. (2017) 17:415
10.1186/s12884-017-1610-3 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
14. Rutherford M, Malamateniou C, McGuinness A, Allsop J, Biarge MM, Counsell S. Магнитно-резонансная томография при гипоксически-ишемической энцефалопатии. Ранний Хам Дев. (2010) 86:351–60. 10.1016/j.earlhumdev.2010.05.014 [PubMed] [CrossRef] [Google Scholar]
15. Окереафор А., Оллсоп Дж., Коунселл С.Дж., Фитцпатрик Дж., Аззопарди Д., Резерфорд М.А. новорожденных, подвергшихся перинатальным дозорным событиям. Педиатрия. (2008) 121:906–14. 10.1542/peds.2007-0770 [PubMed] [CrossRef] [Google Scholar]
16. Мецлер М., Говиндан Р., Аль-Шаргаби Т., Везина Г., Андескэвидж Н., Ван Ю и др. Характер повреждения головного мозга и снижение вариабельности сердечного ритма у новорожденных с гипоксически-ишемической энцефалопатией. Педиатр Рез. (2017) 82:438–43. 10.1038/pr.2017.94 [PMC free article] [PubMed] [CrossRef] [Google Scholar]
(2017) 82:438–43. 10.1038/pr.2017.94 [PMC free article] [PubMed] [CrossRef] [Google Scholar]
17. Симович А.М., Игрутинович З., Обрадович С., Ристич Д., Вулетич Б., Раданович М. Значение сердечного тропонина I второго поколения в раннем скрининге гипоксически-ишемической энцефалопатии после перинатальной асфиксии. Серп Арх Целок Лек. (2012) 140:600–5. [PubMed] [Академия Google]
18. Шастри А.Т., Самарасекара С., Мунираман Х., Кларк П. Концентрация сердечного тропонина I у новорожденных с гипоксически-ишемической энцефалопатией. Акта Педиатр. (2012) 101:26–9. 10.1111/j.1651-2227.2011.02432.x [PubMed] [CrossRef] [Google Scholar]
19. Liu X, Chakkarapani E, Stone J, Thoresen M. Влияние компрессий сердца и лечения гипотермией на сердечный тропонин I у новорожденных с перинатальной асфиксией. Реанимация. (2013) 84:1562–7. 10.1016/j.resuscitation.2013.07.003 [PubMed] [CrossRef] [Google Scholar]
20. Гош Б., Миттал С., Кумар С., Дадхвал В. Прогнозирование перинатальной асфиксии с ядросодержащими эритроцитами в пуповинной крови новорожденных. Int J Gynaecol Obstet. (2003) 81: 267–71. 10.1016/S0020-7292(03)00124-3 [PubMed] [CrossRef] [Google Scholar]
Int J Gynaecol Obstet. (2003) 81: 267–71. 10.1016/S0020-7292(03)00124-3 [PubMed] [CrossRef] [Google Scholar]
21. Уолш Б.Х., Бойлан ГБ, Мюррей Д.М. Ядерные эритроциты и ранняя ЭЭГ: прогнозирование стадии Sarnat и двухлетнего исхода. Ранний Хам Дев. (2011) 87:335–9. 10.1016/j.earlhumdev.2011.01.041 [PubMed] [CrossRef] [Google Scholar]
22. Нельсон К.Б., Гретер Дж.К. Потенциально асфиксические состояния и спастический церебральный паралич у новорожденных с нормальной массой тела при рождении. Am J Obstet Gynecol. (1998) 179:507–13. 10.1016/S0002-9378(98)70387-4 [PubMed] [CrossRef] [Google Scholar]
23. Шалак Л.Ф., Лаптук А.Р., Джафри Х.С., Рамило О., Перлман Дж.М. Клинический хориоамнионит, повышенный уровень цитокинов и повреждение головного мозга у доношенных детей. Педиатрия. (2002) 110:673–80. 10.1542/peds.110.4.673 [PubMed] [CrossRef] [Google Scholar]
24. Tann CJ, Nkurunziza P, Nakakeeto M, Oweka J, Kurinczuk JJ, Were J, et al. Распространенность патогенов кровотока выше в случаи неонатальной энцефалопатии по сравнению с контрольной группой с использованием новой панели анализов ПЦР в реальном времени. ПЛОС ОДИН. (2014) 9:e97259. 10.1371/journal.pone.0097259 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
ПЛОС ОДИН. (2014) 9:e97259. 10.1371/journal.pone.0097259 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
25. Tann CJ, Martinello KA, Sadoo S, Lawn JE, Seale AC, Vega-Poblete M, et al.
Группа исследователей неонатальной энцефалопатии GBS. неонатальная энцефалопатия со стрептококковой инфекцией группы b во всем мире: систематический обзор, наборы данных группы исследователей и метаанализ. Клин Инфекция Дис. (2017) 65 (приложение_2): S173–89. 10.1093/cid/cix662 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
26. Чаккарапани Э., Дэвис Дж., Торесен М. Терапевтическая гипотермия задерживает реакцию С-реактивного белка и подавляет количество лейкоцитов и тромбоцитов. у новорожденных с неонатальной энцефалопатией. Arch Dis Child Fetal Neonatal Ed. (2014) 99: F458–F463. 10.1136/archdischild-2013-305763 [PubMed] [CrossRef] [Google Scholar]
27. Wintermark P, Boyd T, Gregas MC, Labrecque M, Hansen A. Плацентарная патология у новорожденных с асфиксией, соответствующих критериям терапевтической гипотермии. Am J Obstet Gynecol. (2010) 203:579.e1–9. 10.1016/j.ajog.2010.08.024 [PubMed] [CrossRef] [Google Scholar]
Am J Obstet Gynecol. (2010) 203:579.e1–9. 10.1016/j.ajog.2010.08.024 [PubMed] [CrossRef] [Google Scholar]
28. McDonald DG, Kelehan P, McMenamin JB, Gorman WA, Madden D, Tobbia IN, et al. Плацентарная тромботическая васкулопатия плода связана с неонатальной энцефалопатией. Хум Патол. (2004) 35: 875–80
10.1016/j.humpath.2004.02.014 [PubMed] [CrossRef] [Google Scholar]
29. Hayes BC, Cooley S, Donnelly J, Doherty E, Grehan A, Madigan C, et al.. Плацента у младенцев >36 недель беременности с неонатальной энцефалопатией: исследование случай-контроль. Arch Dis Child Fetal Neonatal Ed. (2013) 98: F233–9. 10.1136/archdischild-2012-301992 [PubMed] [CrossRef] [Google Scholar]
30. Chang T, Reyes TJ, Placettec J, Massaro AN, Nelson KB.
Неонатальная энцефалопатия, сигнальные события и плацента. J Неонатальная перинатальная медицина. (2012) 5:41–8. 10.3233/NPM-2012-54211 [CrossRef] [Google Scholar]
31. Harteman JC, Nikkels PG, Benders MJ, Kwee A, Groenendaal F, de Vries LS. Плацентарная патология у доношенных детей с гипоксически-ишемической неонатальной энцефалопатией и ассоциация с магнитно-резонансной томографической картиной поражения головного мозга. J Педиатр. (2013) 163: 968–995
Плацентарная патология у доношенных детей с гипоксически-ишемической неонатальной энцефалопатией и ассоциация с магнитно-резонансной томографической картиной поражения головного мозга. J Педиатр. (2013) 163: 968–995
10.1016/j.jpeds.2013.06.010 [PubMed] [CrossRef] [Google Scholar]
32. Eklind S, Mallard C, Arvidsson P, Hagberg H. Липополисахарид вызывает как первичную, так и вторичную фазу сенсибилизации у развивающихся крыс. мозг. Педиатр Рез. (2005) 58: 112–6
10.1203/01.ПДР.0000163513.03619.8D [PubMed] [CrossRef] [Google Scholar]
33. Нельсон Д.Б., Лаке А.М., Макинтайр Д.Д., Санчес П.Дж., Левено К.Дж., Чалак Л.Ф. Акушерские предшественники лечения охлаждением тела новорожденного. Am J Obstet Gynecol. (2014) 211:155.e1–6. 10.1016/j.ajog.2014.02.013 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
34. Jenster M, Bonifacio SL, Ruel T, Rogers EE, Tam EW, Partridge JC, et al.
Материнская или неонатальная инфекция: связь с исходами неонатальной энцефалопатии. Педиатр Рез. (2014) 76:93–9. 10.1038/pr.2014.47 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
Педиатр Рез. (2014) 76:93–9. 10.1038/pr.2014.47 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
35. Мир И.Н., Джонсон-Уэлч С.Ф., Нельсон Д.Б., Браун Л.С., Розенфельд С.Р., Чалак Л.Ф. Плацентарная патология связана с тяжестью неонатальной энцефалопатии и неблагоприятными исходами развития после гипотермии. Am J Obstet Gynecol. (2015) 213:849.e1–7. 10.1016/j.ajog.2015.09.072 [PubMed] [CrossRef] [Google Scholar]
36. Шалак Л., Джонсон-Уэлч С., Перлман Дж. М. Хориоамнионит и неонатальная энцефалопатия у доношенных детей с ацидемией плода: гистопатологические корреляции. Педиатр Нейрол. (2005) 33:162–5. 10.1016/j.pediatrneurol.2005.04.005 [PubMed] [CrossRef] [Google Scholar]
37. Impey L, Greenwood C, MacQuillan K, Reynolds M, Sheil O. Лихорадка в родах и неонатальная энцефалопатия: проспективное когортное исследование. БЖОГ. (2001) 108:594–7. 10.1111/j.1471-0528.2001.00145.x [PubMed] [CrossRef] [Google Scholar]
38. Johnson CT, Burd I, Raghunathan R, Northington FJ, Graham EM. Перинатальное воспаление/инфекция и его связь с коррекцией метаболического ацидоза при гипоксически-ишемической энцефалопатии. Дж. Перинатол. (2016) 36:448–52. 10.1038/jp.2015.221 [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
Перинатальное воспаление/инфекция и его связь с коррекцией метаболического ацидоза при гипоксически-ишемической энцефалопатии. Дж. Перинатол. (2016) 36:448–52. 10.1038/jp.2015.221 [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
39. Кларк П., Мунираман Х., Гарднер Д., Венкатеш В., Керли А., Виктор С. и др. Исследование неонатальной энцефалопатии: часто теряемый плацентарный «черный ящик». Педиатр Дев Патол. (2015) 18:343–4. 10.2350/15-02-1611-LET.1 [PubMed] [CrossRef] [Google Scholar]
40. Тан Э.С. Врожденные нарушения метаболизма, проявляющиеся неонатальной энцефалопатией: практические советы для клиницистов. Энн Академ Мед Сингапур. (2008) 37 (12 Дополнение): 94–3. [PubMed] [Google Scholar]
41. Узиэль Г., Геззи Д., Зевиани М. Детская митохондриальная энцефалопатия. Semin Fetal Neonatal Med. (2011) 16: 205–15. 10.1016/j.siny.2011.04.003 [PubMed] [CrossRef] [Google Scholar]
42. Olischar M, Shany E, Aygün C, Azzopardi D, Hunt RW, Toet MC и др. Амплитудно-интегрированная электроэнцефалография у новорожденных с врожденными нарушениями обмена веществ. Неонатология. (2012) 102:203–11. 10.1159/000339567 [PubMed] [CrossRef] [Google Scholar]
Амплитудно-интегрированная электроэнцефалография у новорожденных с врожденными нарушениями обмена веществ. Неонатология. (2012) 102:203–11. 10.1159/000339567 [PubMed] [CrossRef] [Google Scholar]
43. Hobson EE, Thomas S, Crofton PM, Murray AD, Dean JC, Lloyd D. Изолированный дефицит сульфитоксидазы имитирует признаки гипоксически-ишемической энцефалопатии. Eur J Педиатр. (2005) 164:655–9. 10.1007/s00431-005-1729-5 [PubMed] [CrossRef] [Google Scholar]
44. Уиллис Т.А., Дэвидсон Дж., Грей Р.Г., Поултон К., Рамани П., Уайтхаус В. Дефицит цитохромоксидазы, проявляющийся асфиксией при рождении. Dev Med Child Neurol. (2000) 42:414–7. 10.1017/S0012162200000761 [PubMed] [CrossRef] [Google Scholar]
45. Khong PL, Lam BC, Tung HK, Wong V, Chan FL, Ooi GC. МРТ неонатальной энцефалопатии. Клин Радиол. (2003) 58:833–44. 10.1016/S0009-9260(03)00261-7 [PubMed] [CrossRef] [Google Scholar]
46. Enns GM.
Врожденные нарушения метаболизма, маскирующиеся под гипоксически-ишемическую энцефалопатию. НеоОбзоры. (2005) 12:e549–е558. 10.1542/neo.6-12-e549 [CrossRef] [Google Scholar]
НеоОбзоры. (2005) 12:e549–е558. 10.1542/neo.6-12-e549 [CrossRef] [Google Scholar]
47. Walsh BH, Broadhurst DI, Mandal R, Wishart DS, Boylan GB, Kenny LC, et al. Метаболический профиль пуповинной крови у неонатальная гипоксически-ишемическая энцефалопатия. ПЛОС ОДИН. (2012) 7:e50520. 10.1371/journal.pone.0050520 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
48. Cowan F, Rutherford M, Groenendaal F, Eken P, Mercuri E, Bydder GM, et al.. Происхождение и сроки поражения головного мозга у доношенных детей с неонатальной энцефалопатией. Ланцет. (2003) 361: 736–42
10.1016/S0140-6736(03)12658-X [PubMed] [CrossRef] [Google Scholar]
49. Ян М.М., Camfield PR. Исход неонатального инсульта у доношенных детей без выраженной родовой асфиксии. Eur J Педиатр. (1998) 157:846–8. 10.1007/s004310050950 [PubMed] [CrossRef] [Google Scholar]
50. Рамасвами В., Миллер С.П., Баркович А.Дж., Партридж Дж.С., Ферриеро Д.М. Перинатальный инсульт у доношенных детей с неонатальной энцефалопатией. Неврология. (2004) 62:2088–91. 10.1212/01.WNL.0000129909.77753.C4 [PubMed] [CrossRef] [Google Scholar]
Неврология. (2004) 62:2088–91. 10.1212/01.WNL.0000129909.77753.C4 [PubMed] [CrossRef] [Google Scholar]
51. Scherer EB, Loureiro SO, Vuaden FC, da Cunha AA, Schmitz F, Kolling J, et al. Легкая гипергомоцистеинемия увеличивает мозг уровни ацетилхолинэстеразы и провоспалительных цитокинов в различных тканях. Мол Нейробиол. (2014) 50:589–96. 10.1007/s12035-014-8660-6 [PubMed] [CrossRef] [Google Scholar]
52. Harteman JC, Groenendaal F, Benders MJ, Huisman A, Blom HJ, de Vries LS. Роль тромбофильных факторов у доношенных детей с неонатальной энцефалопатией. Педиатр Рез. (2013) 73:80–6. 10.1038/pr.2012.150 [PubMed] [CrossRef] [Google Scholar]
53. Calkavur S, Akisu M, Olukman O, Balim Z, Berdeli A, Cakmak B, et al. Генетические факторы, влияющие на краткосрочные исходы развития нервной системы у доношенных новорожденных с гипоксически-ишемической энцефалопатией. J Int Med Res. (2011) 39: 1744–56. 10.1177/147323001103
7 [PubMed] [CrossRef] [Google Scholar]
54. Dodelson de Kremer R, Grosso C. Материнская мутация 677C > T в гене метилентетрагидрофолатредуктазы, связанная с тяжелым повреждением головного мозга у потомства. Клин Жене. (2005) 67:69–80. [PubMed] [Google Scholar]
Dodelson de Kremer R, Grosso C. Материнская мутация 677C > T в гене метилентетрагидрофолатредуктазы, связанная с тяжелым повреждением головного мозга у потомства. Клин Жене. (2005) 67:69–80. [PubMed] [Google Scholar]
55. Odd D, Váradi A, Rajatileka S, Molnár E, Luyt K. Связь между реанимацией новорожденных и однонуклеотидным полиморфизмом rs1835740. Акта Педиатр. (2016) 105:e307–12. 10.1111/apa.13421 [PubMed] [CrossRef] [Google Scholar]
56. Бруйланд М., Либэрс И., Сакре Л., Вандеплас Ю., Де Мейрлейр Л., Мартин Дж.Дж. Неонатальная миотубулярная миопатия с вероятным Х-сцепленным наследованием: наблюдения новой семьи с обзором литературы. Дж Нейрол. (1984) 231:220–2. 10.1007/BF00313942 [PubMed] [CrossRef] [Google Scholar]
57. Баркович А.Дж., Вестмарк К., Партридж С., Сола А., Ферриеро Д.М. Перинатальная асфиксия: данные МРТ в первые 10 дней. AJNR Am J Нейрорадиол. (1995) 16:427–38. [Бесплатная статья PMC] [PubMed] [Google Scholar]
58. Barrett MJ, Donoghue V, Mooney EE, Slevin M, Persaud T, Twomey E, et al. Изолированное острое некистозное повреждение белого вещества у доношенных новорожденных с неонатальной энцефалопатией. Arch Dis Child Fetal Neonatal Ed. (2013) 98:F158–F160. 10.1136/archdischild-2011-301505 [PubMed] [CrossRef] [Google Scholar]
Изолированное острое некистозное повреждение белого вещества у доношенных новорожденных с неонатальной энцефалопатией. Arch Dis Child Fetal Neonatal Ed. (2013) 98:F158–F160. 10.1136/archdischild-2011-301505 [PubMed] [CrossRef] [Google Scholar]
Краткосрочные исходы у новорожденных с легкой неонатальной энцефалопатией: ретроспективное обсервационное исследование | BMC Pediatrics
- Исследовательская статья
- Открытый доступ
- Опубликовано:
- Yoshinori Aoki 1 ,
- Tatsuo Kono 2 ,
- Mikako Enokizono 2 &
- …
- Kaoru Okazaki 1
Педиатрия BMC
том 21 , Номер статьи: 224 (2021)
Процитировать эту статью
1728 доступов
2 Цитаты
Сведения о показателях
Abstract
История вопроса
Неонатальная энцефалопатия вследствие острой перинатальной асфиксии является основной причиной перинатального поражения головного мозга. Умеренная и тяжелая неонатальная энцефалопатия связана с высокими показателями смертности и заболеваемости. Однако исходы развития нервной системы у новорожденных с легкой неонатальной энцефалопатией неясны. Основной целью этого одноцентрового обсервационного исследования была оценка ближайших исходов у доношенных новорожденных с легкой неонатальной энцефалопатией вследствие перинатальной асфиксии. Вторичная цель состояла в том, чтобы определить предикторы плохого прогноза путем определения характеристик этих детей в соответствии с их краткосрочными исходами.
Умеренная и тяжелая неонатальная энцефалопатия связана с высокими показателями смертности и заболеваемости. Однако исходы развития нервной системы у новорожденных с легкой неонатальной энцефалопатией неясны. Основной целью этого одноцентрового обсервационного исследования была оценка ближайших исходов у доношенных новорожденных с легкой неонатальной энцефалопатией вследствие перинатальной асфиксии. Вторичная цель состояла в том, чтобы определить предикторы плохого прогноза путем определения характеристик этих детей в соответствии с их краткосрочными исходами.
Методы
Мы ретроспективно исследовали всех младенцев с перинатальной асфиксией в Токийском столичном детском медицинском центре с января 2014 г. по декабрь 2019 г. Кратковременные аномальные исходы определялись как любые из следующих: судороги или аномальные электроэнцефалограммы, аномальные результаты магнитно-резонансной томографии головного мозга. изображения, полученные в течение первых 4 недель жизни, и аномальные результаты неврологического обследования при выписке.
Результаты
Всего за период исследования было обследовано 110 доношенных детей с перинатальной асфиксией, у 61 из которых была диагностирована неонатальная энцефалопатия легкой степени. У одиннадцати (18 %) этих младенцев был аномальный краткосрочный исход. Медиана балла Томпсона при поступлении была значительно выше у детей с аномальными краткосрочными исходами, чем у детей с нормальными краткосрочными исходами (5 [межквартильный диапазон, 4–5,5] против 2 [межквартильный диапазон, 1–3], p < 0,01). Анализ кривой рабочих характеристик приемника показал, что пороговое значение 4 имело высокую чувствительность и специфичность (90,9 и 83,0 % соответственно) для прогнозирования аномального краткосрочного исхода.
Выводы
18 % младенцев с легкой энцефалопатией имели аномальные краткосрочные результаты, такие как аномальные результаты магнитно-резонансной томографии головного мозга. Шкала Томпсона при поступлении может быть полезным предиктором аномального краткосрочного исхода у новорожденных с легкой неонатальной энцефалопатией.
Шкала Томпсона при поступлении может быть полезным предиктором аномального краткосрочного исхода у новорожденных с легкой неонатальной энцефалопатией.
Отчеты экспертной оценки
История вопроса
Неонатальная энцефалопатия (НЭ, также известная как гипоксически-ишемическая энцефалопатия) вследствие острой перинатальной асфиксии является основной причиной перинатального поражения головного мозга [1,2,3]. НЭ встречается от 2 до 8 случаев на 1000 живорождений и связана с высокими показателями заболеваемости и смертности [4, 5]. Несколько рандомизированных контролируемых исследований продемонстрировали эффективность терапевтической гипотермии у детей раннего возраста с НЭ средней или тяжелой степени [6,7,8]. В результате терапевтическая гипотермия была описана в качестве стандартного лечения НЭ средней и тяжелой степени на Международной консенсусной конференции по сердечно-легочной реанимации и неотложной сердечно-сосудистой помощи с рекомендациями по лечению в 2010 г. и в настоящее время используется во многих странах [9]., 10].
и в настоящее время используется во многих странах [9]., 10].
С другой стороны, считается, что у младенцев с легким НЭ прогноз благоприятный [11, 12]. Таким образом, нейропротекторная терапия, такая как терапевтическая гипотермия, считается ненужной для младенцев с легким НЭ. Однако было отмечено, что неврологический прогноз у некоторых детей с легким НЭ неблагоприятный [13, 14, 15, 16]. Более того, терапевтическая гипотермия часто применяется при легкой НЭ, несмотря на отсутствие достаточных доказательств [17, 18].
В этом исследовании мы стремились изучить краткосрочные исходы в одноцентровой когорте доношенных новорожденных с легким НЭ. В качестве вторичной цели мы стремились определить предикторы плохого прогноза у этих младенцев.
Методы
Дизайн исследования
В этом одноцентровом ретроспективном обсервационном исследовании оценивались краткосрочные исходы у доношенных новорожденных с легкой НЭ вследствие перинатальной асфиксии в Токийском столичном детском медицинском центре в период с января 2014 г. по декабрь 2019 г. отделение интенсивной терапии (NICU) является третичным центром и оказывает медицинскую помощь на западе Токио, где ежегодно рождается около 30 000 младенцев. Исследование было одобрено нашим институциональным комитетом по этике. Необходимость получения информированного согласия была отменена ввиду ретроспективного дизайна исследования.
по декабрь 2019 г. отделение интенсивной терапии (NICU) является третичным центром и оказывает медицинскую помощь на западе Токио, где ежегодно рождается около 30 000 младенцев. Исследование было одобрено нашим институциональным комитетом по этике. Необходимость получения информированного согласия была отменена ввиду ретроспективного дизайна исследования.
Исследуемая популяция
Все дети, рожденные в течение периода исследования, прошли скрининг для выявления тех, кто был госпитализирован в отделение интенсивной терапии новорожденных в течение 5,5 часов после рождения, родился на сроке беременности ≥ 36 недель, имел массу тела при рождении ≥≥ 1800 г и имел доказательства перинатальной асфиксии. Младенцы с серьезными пороками развития или недостаточными данными были исключены. Новорожденных с перинатальной асфиксией выявляли по тем же критериям, что и в предыдущем исследовании терапевтической гипотермии [7]: (1) рН < 7,0 или дефицит оснований ≥ 16 ммоль/л в образце пуповинной крови или любой крови во время первый час после рождения; (2) острое перинатальное событие либо с 10-минутной оценкой по шкале Апгар ≤ 5, либо с вспомогательной вентиляцией легких, начатой при рождении и продолжавшейся не менее 10 минут.
Новорожденным, отвечающим этим критериям, было проведено стандартное неврологическое обследование. Тяжесть НЭ оценивали с использованием модифицированной стадии Sarnat, как в исследовании терапевтической гипотермии Национального института здоровья ребенка и развития человека (NICHD) [7, 11]. В частности, тяжесть НЭ была классифицирована на основе следующих 6 категорий: уровень сознания, спонтанная активность, поза, тонус, примитивные рефлексы (сосание и Моро) и функция вегетативной нервной системы (зрачки, частота сердечных сокращений или дыхание). Параметры в каждой категории были классифицированы как нормальные, легкие, умеренные или тяжелые. Младенцы с умеренной или тяжелой аномалией, обнаруженной в ≥ 3 категориях, классифицировались как имеющие умеренную или тяжелую НЭ в зависимости от количества умеренных или тяжелых аномалий. Младенцы с аномалией (любой степени тяжести) в категории ≥ 1, но без признаков умеренной или тяжелой НЭ, классифицировались как имеющие легкую НЭ. Младенцы без аномалий классифицировались как нормальные (без НЭ). Мы также оценивали балл Томпсона при поступлении в отделение интенсивной терапии. Шкала Томпсона представляет собой числовую систему подсчета очков, которая включает в себя следующие 9неврологические признаки и жизненные параметры: тонус, уровень сознания, припадки (судороги), осанка, рефлекс Моро, хватательный рефлекс, сосательный рефлекс, находки родничка, дыхание. Суммарная оценка колеблется от 0 (нормальная) до 22 (тяжелая) баллов [19].
Мы также оценивали балл Томпсона при поступлении в отделение интенсивной терапии. Шкала Томпсона представляет собой числовую систему подсчета очков, которая включает в себя следующие 9неврологические признаки и жизненные параметры: тонус, уровень сознания, припадки (судороги), осанка, рефлекс Моро, хватательный рефлекс, сосательный рефлекс, находки родничка, дыхание. Суммарная оценка колеблется от 0 (нормальная) до 22 (тяжелая) баллов [19].
Терапевтическая гипотермия проводилась новорожденным с НЭ средней или тяжелой степени без тяжелых осложнений. Некоторым детям с НЭ легкой степени тяжести на усмотрение лечащих врачей применялась лечебная гипотермия.
Исходы
Ненормальные краткосрочные исходы определялись как любое из следующего при выписке из отделения интенсивной терапии на основании их связи с нарушением развития нервной системы: судороги или аномальные данные на электроэнцефалографии [20, 21], аномальные результаты магнитно-резонансной томографии (МРТ) головного мозга в пределах 4-недельный возраст [13, 17, 22, 23], аномальные результаты неврологического обследования при выписке из отделения интенсивной терапии [24].
Электроэнцефалографические и МРТ-исследования проводились по клиническим показаниям. Протоколы МРТ состояли из обычных Т1-взвешенных, Т2-взвешенных и диффузионно-взвешенных последовательностей. МРТ-сканы были рассмотрены опытными детскими радиологами.
Статистический анализ
Данные представлены в виде среднего ± стандартного отклонения для нормально распределенных непрерывных переменных, в виде медианы и межквартильного размаха (IQR) для других непрерывных переменных, а также в виде количества и процента от общего числа младенцев для категориальных переменных . Статистический анализ проводили с использованием SPSS Statistics версии 26.0 (IBM Corp., Армонк, Нью-Йорк). Различия между группами оценивали с помощью критерия Манна-Уитни U для непрерывных переменных и точного критерия Фишера для категориальных переменных. Способность шкалы Томпсона прогнозировать краткосрочные результаты оценивалась с помощью анализа кривой рабочих характеристик приемника (ROC). А p -значение < 0,05 считалось статистически значимым.
А p -значение < 0,05 считалось статистически значимым.
Результаты
Всего за период исследования в ОИТН было госпитализировано 2883 ребенка. Из этих детей 131 был доношенным ребенком с перинатальной асфиксией, 21 из которых был исключен из-за серьезных пороков развития (n = 19) или недостаточных данных (n = 2). Остальные 110 младенцев, подходящих для исследования, были распределены по категориям в соответствии с тяжестью НЭ (рис. 1). Из них у 61 новорожденного была диагностирована легкая форма НЭ, и они составили исследуемую популяцию. У пяти младенцев был диагностирован нормальный НЭ (без НЭ), у 31 — умеренная НЭ и у 13 — тяжелая НЭ; характеристика этих младенцев и курс их лечения показаны в дополнительном файле 1. Терапевтическая гипотермия проводилась 12 новорожденным (20 %) с НЭ легкой степени по усмотрению лечащих врачей. Характеристики младенцев, которых лечили с помощью терапевтической гипотермии, показаны в дополнительном файле 2 В нашем учреждении терапевтическая гипотермия с большей вероятностью применялась к младенцам, у которых была худшая оценка по шкале Апгар на 5 минуте, у которых были худшие результаты анализа газов крови или требовалась интубация трахеи. и вазопрессор. Исследования МРТ были выполнены у 40 детей с легким НЭ по клиническим показаниям.
и вазопрессор. Исследования МРТ были выполнены у 40 детей с легким НЭ по клиническим показаниям.
Рис. 1
Набор, классификация и лечение исследуемых младенцев. Младенцы, которые соответствовали критериям включения и ни одному из критериев исключения. Перинатальная асфиксия определялась как один или несколько из следующих признаков: 10-минутная оценка по шкале Апгар ≤ 5, реанимация ≥ 10 минут, pH газов крови < 7,0 и дефицит основных газов крови ≥ 16. гипотермия из-за сильного кровотечения
Полноразмерное изображение
В таблице 1 сравниваются дети с легким НЭ в зависимости от того, были ли их краткосрочные исходы нормальными или ненормальными. У одиннадцати младенцев (18 %) на момент выписки были некоторые отклонения; у 10 были аномальные результаты МРТ головного мозга и у 1 были аномальные результаты МРТ головного мозга, аномалии при неврологическом обследовании при выписке, судороги и аномальная фоновая активность на электроэнцефалографии. Аномальные результаты МРТ головного мозга включали поражения базальных ганглиев и/или таламусов у 6 детей, поражения белого вещества у 3 детей, поражения базальных ганглиев, таламусов и белого вещества на двусторонней основе у 1 ребенка и поражения головного мозга. кора, белое вещество, базальные ганглии и таламус у оставшегося младенца. Дополнительная информация об этих новорожденных представлена в дополнительном файле 3. Некоторые примеры аномальных результатов МРТ показаны в дополнительном файле 4. Между группами не было различий в материнских характеристиках или осложнениях, потребности в реанимации в родильном зале, оценке по шкале Апгар 1 балл. и 5 мин, или самое низкое значение pH газа крови, полученное в первые 6 часов после рождения (таблица 1). Самый высокий дефицит основного газа в крови, зарегистрированный в течение первых 6 часов, был значительно выше у младенцев с аномальными краткосрочными исходами (медиана 17 [МКИ 5–21] против 11 [МКИ 7,8–19].], p = 0,04). Кроме того, баллы по шкале Томпсона при поступлении были значительно выше у младенцев с аномальными краткосрочными исходами, чем у детей с нормальными краткосрочными исходами (медиана 5 [МКР 4-5,5] против 2 [МКР 1-3], p < 0,01; рис.
Аномальные результаты МРТ головного мозга включали поражения базальных ганглиев и/или таламусов у 6 детей, поражения белого вещества у 3 детей, поражения базальных ганглиев, таламусов и белого вещества на двусторонней основе у 1 ребенка и поражения головного мозга. кора, белое вещество, базальные ганглии и таламус у оставшегося младенца. Дополнительная информация об этих новорожденных представлена в дополнительном файле 3. Некоторые примеры аномальных результатов МРТ показаны в дополнительном файле 4. Между группами не было различий в материнских характеристиках или осложнениях, потребности в реанимации в родильном зале, оценке по шкале Апгар 1 балл. и 5 мин, или самое низкое значение pH газа крови, полученное в первые 6 часов после рождения (таблица 1). Самый высокий дефицит основного газа в крови, зарегистрированный в течение первых 6 часов, был значительно выше у младенцев с аномальными краткосрочными исходами (медиана 17 [МКИ 5–21] против 11 [МКИ 7,8–19].], p = 0,04). Кроме того, баллы по шкале Томпсона при поступлении были значительно выше у младенцев с аномальными краткосрочными исходами, чем у детей с нормальными краткосрочными исходами (медиана 5 [МКР 4-5,5] против 2 [МКР 1-3], p < 0,01; рис. 2). Анализ ROC-кривой способности шкалы Томпсона при поступлении предсказывать ненормальный краткосрочный исход выявил площадь под кривой 0,93 (95 % доверительный интервал, 0,86–0,99; рис. 3). Когда пороговое значение равнялось 4, чувствительность и специфичность равнялись 9.0,9 и 83,0 % соответственно, с положительными и отрицательными прогностическими значениями 52,6 и 97,6 % (таблица 2). Мы также оценили эффекты терапевтической гипотермии. Один (8 %) из 12 младенцев с аномальным краткосрочным исходом получил терапевтическую гипотермию. Напротив, 11 (22 %) из 49 младенцев, у которых не было никаких аномальных неврологических симптомов при выписке, подвергались терапевтической гипотермии (22 %). Однако существенной разницы не было ( p = 0,33).
2). Анализ ROC-кривой способности шкалы Томпсона при поступлении предсказывать ненормальный краткосрочный исход выявил площадь под кривой 0,93 (95 % доверительный интервал, 0,86–0,99; рис. 3). Когда пороговое значение равнялось 4, чувствительность и специфичность равнялись 9.0,9 и 83,0 % соответственно, с положительными и отрицательными прогностическими значениями 52,6 и 97,6 % (таблица 2). Мы также оценили эффекты терапевтической гипотермии. Один (8 %) из 12 младенцев с аномальным краткосрочным исходом получил терапевтическую гипотермию. Напротив, 11 (22 %) из 49 младенцев, у которых не было никаких аномальных неврологических симптомов при выписке, подвергались терапевтической гипотермии (22 %). Однако существенной разницы не было ( p = 0,33).
Таблица 1. Сравнение младенцев с легким НЭ в зависимости от того, были ли краткосрочные исходы нормальными или ненормальными
Полноразмерная таблица
Рис. 2
2
Шкала Томпсона у младенцев с патологическими краткосрочными исходами и без них. Горизонтальная линия показывает медиану на диаграмме рассеяния. Показатели были значительно выше у младенцев с аномальными краткосрочными исходами, чем у младенцев с нормальными краткосрочными исходами ( p < 0,01)
Полноразмерное изображение
в прогнозировании аномальных краткосрочных исходов
Полноразмерная таблица
Оценка по Томпсону 4 (выделена жирным шрифтом) характеризовалась высокой чувствительностью и специфичностью (90,9 и 83,0 % соответственно) с положительными и отрицательными прогностическими значениями 52,6 и 97,6 %.
Рис. 3
Анализ кривой рабочих характеристик приемника по шкале Томпсона в качестве предиктора краткосрочного результата. Площадь под кривой составила 0,93 (95% доверительный интервал 0,86-0,99). Черный кружок и квадрат обозначают точки отсечки 4 и 5 соответственно. Когда пороговое значение равнялось 4, чувствительность и специфичность равнялись 9.0,9% и 83,0% соответственно, а положительные и отрицательные прогностические значения составили 52,6% и 97,6%. исходы, такие как аномальные результаты МРТ головного мозга, аномальные результаты неврологического обследования при выписке или судороги. Шкала Томпсона при поступлении может быть полезна для прогнозирования аномальных краткосрочных исходов у новорожденных с легким НЭ.
Когда пороговое значение равнялось 4, чувствительность и специфичность равнялись 9.0,9% и 83,0% соответственно, а положительные и отрицательные прогностические значения составили 52,6% и 97,6%. исходы, такие как аномальные результаты МРТ головного мозга, аномальные результаты неврологического обследования при выписке или судороги. Шкала Томпсона при поступлении может быть полезна для прогнозирования аномальных краткосрочных исходов у новорожденных с легким НЭ.
В отличие от умеренных или тяжелых случаев, считается, что новорожденные с легким НЭ имеют хороший прогноз [11, 12]. Однако накопленные данные свидетельствуют о том, что новорожденные с легким НЭ также подвержены риску нарушений развития нервной системы [13, 14, 15, 16]. Одной из причин этих противоречивых сообщений может быть разница во времени оценки, поскольку в более ранних исследованиях легкая НЭ определялась путем серийного неврологического осмотра в течение первой недели после рождения, тогда как испытания с терапевтической гипотермией определяли тяжесть НЭ на основе оценки в течение 6 часов после рождения. рождения [25]. Кроме того, время и методы, используемые для оценки прогноза, различались в более ранних исследованиях. В настоящем исследовании мы обнаружили, что у значительного числа младенцев с легким НЭ были аномальные краткосрочные исходы, что согласуется с предыдущими исследованиями. Большинство младенцев с аномальными краткосрочными исходами в этом исследовании имели аномальные результаты МРТ головного мозга; кроме того, могли быть младенцы с плохим прогнозом, которые остались незамеченными, потому что МРТ головного мозга не проводилась во всех случаях. Хотя мы не оценивали исходы развития нервной системы в более старшем возрасте, сообщается, что нарушения МРТ головного мозга, полученные в течение 4 недель после рождения, связаны с нарушениями развития нервной системы [22, 23]. Кроме того, мы должны учитывать не только проблемы, возникающие в раннем детстве, но и те, которые возникают у детей школьного возраста и подростков. ван Коой и др. сообщили, что аномалии МРТ, обнаруженные в неонатальном периоде, также связаны с показателями коэффициента интеллекта (IQ), полученными у детей школьного возраста и детей с особыми образовательными потребностями, и что даже среди младенцев с нормальными или легкими поражениями на неонатальной МРТ, 23,1% ( 3/13) имел показатель IQ ≤ 85 [26].
рождения [25]. Кроме того, время и методы, используемые для оценки прогноза, различались в более ранних исследованиях. В настоящем исследовании мы обнаружили, что у значительного числа младенцев с легким НЭ были аномальные краткосрочные исходы, что согласуется с предыдущими исследованиями. Большинство младенцев с аномальными краткосрочными исходами в этом исследовании имели аномальные результаты МРТ головного мозга; кроме того, могли быть младенцы с плохим прогнозом, которые остались незамеченными, потому что МРТ головного мозга не проводилась во всех случаях. Хотя мы не оценивали исходы развития нервной системы в более старшем возрасте, сообщается, что нарушения МРТ головного мозга, полученные в течение 4 недель после рождения, связаны с нарушениями развития нервной системы [22, 23]. Кроме того, мы должны учитывать не только проблемы, возникающие в раннем детстве, но и те, которые возникают у детей школьного возраста и подростков. ван Коой и др. сообщили, что аномалии МРТ, обнаруженные в неонатальном периоде, также связаны с показателями коэффициента интеллекта (IQ), полученными у детей школьного возраста и детей с особыми образовательными потребностями, и что даже среди младенцев с нормальными или легкими поражениями на неонатальной МРТ, 23,1% ( 3/13) имел показатель IQ ≤ 85 [26]. Кроме того, нейропсихологические проблемы, такие как плохое внимание/исполнительная функция, плохая память и поведенческие трудности, были выявлены в исследованиях, в которых наблюдали за детьми с НЭ до школьного возраста [27]. Долгосрочные нейропсихологические исходы легкой НЭ противоречивы; в некоторых работах сообщается, что даже легкий НЭ может вызывать психологические проблемы [28, 29].], в то время как другие не сообщают о беспокойстве, если они не тяжелые [30]. Хотя долгосрочный прогноз легкой НЭ до конца не ясен, мы должны знать, что риск неблагоприятного неврологического прогноза у детей с НЭ легкой степени тяжести нельзя игнорировать. Поэтому важно продолжать наблюдение за младенцами с легким НЭ в долгосрочной перспективе и накапливать данные об их отдаленных исходах.
Кроме того, нейропсихологические проблемы, такие как плохое внимание/исполнительная функция, плохая память и поведенческие трудности, были выявлены в исследованиях, в которых наблюдали за детьми с НЭ до школьного возраста [27]. Долгосрочные нейропсихологические исходы легкой НЭ противоречивы; в некоторых работах сообщается, что даже легкий НЭ может вызывать психологические проблемы [28, 29].], в то время как другие не сообщают о беспокойстве, если они не тяжелые [30]. Хотя долгосрочный прогноз легкой НЭ до конца не ясен, мы должны знать, что риск неблагоприятного неврологического прогноза у детей с НЭ легкой степени тяжести нельзя игнорировать. Поэтому важно продолжать наблюдение за младенцами с легким НЭ в долгосрочной перспективе и накапливать данные об их отдаленных исходах.
Хотя шкала Сарната является методом, наиболее широко используемым для диагностики НЭ, шкала Томпсона при поступлении также может быть полезным предиктором краткосрочного исхода у новорожденных с легким НЭ. Представлено Sarnat et al. в 1976, шкала Сарната требует оценки многих пунктов и несколько сложна в использовании [11]. Шкала Томпсона была первоначально введена как простая и эффективная система оценки для прогнозирования исходов развития нервной системы у новорожденных с гипоксически-ишемической энцефалопатией до эры терапевтической гипотермии. Это числовая система подсчета очков, для использования которой не требуется никакого оборудования или специальной подготовки. ≥ 15 баллов были связаны с церебральным параличом или тяжелой задержкой развития [19]. В другом исследовании сообщалось, что средний балл по Томпсону составлял 4 балла при легкой и умеренной энцефалопатии и 9 баллов.при тяжелой энцефалопатии, что согласуется с нашими данными для легкой энцефалопатии [31]. Шкала Томпсона также имеет высокую прогностическую ценность для исходов у младенцев, получавших терапевтическую гипотермию [32]. Хотя мы обнаружили, что показатель Томпсона, равный 4, является высокочувствительным и высокоспецифичным предиктором аномального краткосрочного исхода, это значение было ниже, чем то, которое использовалось более ранними исследователями.
Представлено Sarnat et al. в 1976, шкала Сарната требует оценки многих пунктов и несколько сложна в использовании [11]. Шкала Томпсона была первоначально введена как простая и эффективная система оценки для прогнозирования исходов развития нервной системы у новорожденных с гипоксически-ишемической энцефалопатией до эры терапевтической гипотермии. Это числовая система подсчета очков, для использования которой не требуется никакого оборудования или специальной подготовки. ≥ 15 баллов были связаны с церебральным параличом или тяжелой задержкой развития [19]. В другом исследовании сообщалось, что средний балл по Томпсону составлял 4 балла при легкой и умеренной энцефалопатии и 9 баллов.при тяжелой энцефалопатии, что согласуется с нашими данными для легкой энцефалопатии [31]. Шкала Томпсона также имеет высокую прогностическую ценность для исходов у младенцев, получавших терапевтическую гипотермию [32]. Хотя мы обнаружили, что показатель Томпсона, равный 4, является высокочувствительным и высокоспецифичным предиктором аномального краткосрочного исхода, это значение было ниже, чем то, которое использовалось более ранними исследователями. По сравнению с предыдущими исследованиями прогностической способности шкалы Томпсона [19, 32] мы установили более мягкое определение аномальных исходов. Поэтому возможно, что наша пороговая оценка была ниже, чем в предыдущих исследованиях. Недавнее проспективное исследование Chalak et al. обнаружили, что общий балл Sarnat, зарегистрированный в первые 6 часов после рождения, может предсказать инвалидность в возрасте 18–22 месяцев у младенцев с легким НЭ [33]. Мы предлагаем включить эту простую систему подсчета баллов, шкалу Томпсона, в прогностическую оценку легкой НЭ, которая часто лечится в учреждениях без неонатального невролога.
По сравнению с предыдущими исследованиями прогностической способности шкалы Томпсона [19, 32] мы установили более мягкое определение аномальных исходов. Поэтому возможно, что наша пороговая оценка была ниже, чем в предыдущих исследованиях. Недавнее проспективное исследование Chalak et al. обнаружили, что общий балл Sarnat, зарегистрированный в первые 6 часов после рождения, может предсказать инвалидность в возрасте 18–22 месяцев у младенцев с легким НЭ [33]. Мы предлагаем включить эту простую систему подсчета баллов, шкалу Томпсона, в прогностическую оценку легкой НЭ, которая часто лечится в учреждениях без неонатального невролога.
Мы не смогли сделать вывод об эффективности терапевтической гипотермии при легкой НЭ. Хотя есть несколько работ, в которых предполагается, что терапевтическая гипотермия эффективна при легкой НЭ [34, 35], недавний метаанализ не смог подтвердить ее эффективность [36]. Хотя терапевтическую гипотермию часто уже применяют для младенцев с легким НЭ, необходимы проспективные исследования, чтобы подтвердить ее эффективность у этих детей. Наши настоящие результаты показывают, что плохой прогноз маловероятен у детей с легким НЭ, которые имеют более низкую оценку по шкале Томпсона, такую как 1 или 2, но что в исследованиях необходимо проводить скрининг новорожденных из группы высокого риска с легким НЭ. Мы надеемся, что наши выводы будут полезны в будущих исследованиях.
Наши настоящие результаты показывают, что плохой прогноз маловероятен у детей с легким НЭ, которые имеют более низкую оценку по шкале Томпсона, такую как 1 или 2, но что в исследованиях необходимо проводить скрининг новорожденных из группы высокого риска с легким НЭ. Мы надеемся, что наши выводы будут полезны в будущих исследованиях.
Ограничения этого исследования включают его ретроспективный дизайн и отсутствие долгосрочного наблюдения в большинстве случаев. Однако у некоторых младенцев при выписке были обнаружены отклонения от МРТ головного мозга, что связано с неблагоприятным долгосрочным прогнозом. Поэтому мы предполагаем, что легкая энцефалопатия не всегда имеет хороший прогноз.
Выводы
Мы обнаружили, что неврологический прогноз может быть неблагоприятным даже при легкой НЭ. Шкала Томпсона при поступлении может быть полезна для прогнозирования аномальных краткосрочных исходов у новорожденных с легким НЭ. Наши результаты могут быть полезны для отбора детей из группы высокого риска для включения в будущие испытания нейропротекторной терапии.
Доступность данных и материалов
Наборы данных, использованные и проанализированные в ходе текущего исследования, можно получить у соответствующего автора по обоснованному запросу.
Сокращения
- КПП:
Сердечно-легочная реанимация
- IQ:
Коэффициент интеллекта
- ИНКР:
Межквартильный диапазон
- МРТ:
Магнитно-резонансная томография
- СВ:
Неонатальная энцефалопатия
- ОИТН:
Отделение интенсивной терапии новорожденных
- Чистая стоимость:
Отрицательное прогностическое значение
- PPV:
Положительное прогностическое значение
- РПЦ:
Рабочая характеристика приемника
Каталожные номера
- «>
Вольпе Дж. Дж. Неонатальная энцефалопатия: неподходящий термин для гипоксически-ишемической энцефалопатии. Энн Нейрол. 2012;72:156–66.
Артикул
Google ученый
Дуглас-Эскобар М., Вайс, доктор медицины. Гипоксически-ишемическая энцефалопатия: обзор для клинициста. JAMA Педиатр. 2015; 169: 397–403.
Артикул
Google ученый
Pierrat V, Haouari N, Liska A, Thomas D, Subtil D, Truffert P, Groupe d’Etudes en Epidemiologie P. Распространенность, причины и исход энцефалопатии новорожденных в возрасте 2 лет: популяционное исследование. Arch Dis Child Fetal Neonatal Ed. 2005;90(3):F257-61.
Артикул
Google ученый
«>Gluckman PD, Wyatt JS, Azzopardi D, Ballard R, Edwards AD, Ferriero DM, Polin RA, Robertson CM, Thoresen M, Whitelaw A et al. Селективное охлаждение головы с легкой системной гипотермией после неонатальной энцефалопатии: многоцентровое рандомизированное исследование. Ланцет. 2005;365(9460):663–70.
Артикул
Google ученый
Shankaran S, Laptook AR, Ehrenkranz RA, Tyson JE, McDonald SA, Donovan EF, Fanaroff AA, Poole WK, Wright LL, Higgins RD et al. Гипотермия всего тела у новорожденных с гипоксически-ишемической энцефалопатией.
 N Engl J Med. 2005;353(15):1574–84.
N Engl J Med. 2005;353(15):1574–84.КАС
СтатьяGoogle ученый
Azzopardi DV, Strohm B, Edwards AD, Dyet L, Halliday HL, Juszczak E, Kapellou O, Levene M, Marlow N, Porter E et al. Умеренная гипотермия для лечения перинатальной асфиксической энцефалопатии. N Engl J Med. 2009;361(14):1349–58.
КАС
СтатьяGoogle ученый
Нолан Дж. П., Хазински М. Ф., Билли Дж. Э., Боеттигер Б. В., Боссарт Л., де Кан А. Р., Дикин К. Д., Драджер С., Эйгель Б., Хикки Р. В. и др. Часть 1: Резюме: Международный консенсус 2010 г. по сердечно-легочной реанимации и неотложной сердечно-сосудистой помощи с рекомендациями по лечению. Реанимация. 2010;81 Приложение 1:e1-25.
ПабМед
Google ученый
Джейкобс С.Е., Берг М., Хант Р., Тарнов-Морди В.О., Индер Т.
 Е., Дэвис П.Г. Охлаждение новорожденных с гипоксически-ишемической энцефалопатией. Cochrane Database Syst Rev. 2013; 2013(1):Cd003311.
Е., Дэвис П.Г. Охлаждение новорожденных с гипоксически-ишемической энцефалопатией. Cochrane Database Syst Rev. 2013; 2013(1):Cd003311.Центральный пабмед
Google ученый
Сарнат HB, Сарнат MS. Неонатальная энцефалопатия после дистресса плода. Клиническое и электроэнцефалографическое исследование. Арх Нейрол. 1976;33(10):696–705.
КАС
СтатьяGoogle ученый
Робертсон К.М., Файнер Н.Н., Грейс М.Г. Успеваемость в школе перенесших неонатальную энцефалопатию, связанную с родовой асфиксией в срок. J Педиатр. 1989;114(5):753–60.
КАС
СтатьяGoogle ученый
DuPont TL, Chalak LF, Morriss MC, Burchfield PJ, Christie L, Sanchez PJ. Краткосрочные исходы у новорожденных с перинатальной ацидемией, которым противопоказана системная гипотермия.
 J Педиатр. 2013;162(1):35–41.
J Педиатр. 2013;162(1):35–41.Артикул
Google ученый
Мюррей Д.М., О’Коннор К.М., Райан К.А., Коротчикова И., Бойлан Г.Б. Ранняя ЭЭГ-степень и исход через 5 лет после легкой неонатальной гипоксически-ишемической энцефалопатии. Педиатрия. 2016;138(4):doi:10.1542.
Чалак Л.Ф., Нгуен К.А., Премпунпонг С., Хейн Р., Тайил С., Шанкаран С., Лаптук А.Р., Роллинз Н., Паппас А., Коклас Л. и др. Проспективное исследование младенцев с легкой энцефалопатией, выявленной в первые шесть часов жизни: исходы развития нервной системы в возрасте 18–22 месяцев. Педиатр Рез. 2018;84(6):861–8.
Артикул
Google ученый
Конвей Дж.М., Уолш Б.Х., Бойлан ГБ, Мюррей Д.М. Легкая гипоксически-ишемическая энцефалопатия и долгосрочные исходы развития нервной системы — систематический обзор. Ранний Хам Дев. 2018;120:80–7.

КАС
СтатьяGoogle ученый
Массаро А.Н., Мурти К., Занилетти И., Кук Н., ДиДжеронимо Р., Дизон М., Хамрик С.Е., Маккей В.Дж., Натараджан Г., Рао Р. и другие. Краткосрочные результаты после перинатальной гипоксически-ишемической энцефалопатии: отчет фокус-группы Детского больничного неонатального консорциума HIE. Дж. Перинатол. 2015;35(4):290–6.
КАС
СтатьяGoogle ученый
Oliveira V, Singhvi DP, Montaldo P, Lally PJ, Mendoza J, Manerkar S, Shankaran S, Thayyil S. Терапевтическая гипотермия при легкой неонатальной энцефалопатии: национальный обзор практики в Великобритании. Arch Dis Child Fetal Neonatal Ed. 2018;103(4):F388-90.
Артикул
Google ученый
Томпсон К.М., Путерман А.С., Линли Л.Л., Ханн Ф.М., ван дер Эльст К.В.
 , Молтено К.Д., Малан А.Ф. Значение системы подсчета очков для гипоксически-ишемической энцефалопатии в прогнозировании исхода развития нервной системы. Акта Педиатр. 1997;86(7):757–61.
, Молтено К.Д., Малан А.Ф. Значение системы подсчета очков для гипоксически-ишемической энцефалопатии в прогнозировании исхода развития нервной системы. Акта Педиатр. 1997;86(7):757–61.КАС
СтатьяGoogle ученый
Мюррей Д.М., Бойлан Г.Б., Райан К.А., Коннолли С. Ранние результаты ЭЭГ при гипоксически-ишемической энцефалопатии предсказывают результаты через 2 года. Педиатрия. 2009;124(3):e459-67.
Артикул
Google ученый
Merchant N, Azzopardi D. Ранние предикторы исхода у младенцев, получавших гипотермию по поводу гипоксически-ишемической энцефалопатии. Dev Med Child Neurol. 2015; 57 Приложение 3:8–16.
Артикул
Google ученый
Rutherford M, Ramenghi LA, Edwards AD, Brocklehurst P, Halliday H, Levene M, Strohm B, Thoresen M, Whitelaw A, Azzopardi D.
 Оценка повреждения ткани головного мозга после умеренной гипотермии у новорожденных с гипоксически-ишемической энцефалопатией: вложенное подисследование рандомизированного контролируемого исследования. Ланцет Неврология. 2010;9(1):39–45.
Оценка повреждения ткани головного мозга после умеренной гипотермии у новорожденных с гипоксически-ишемической энцефалопатией: вложенное подисследование рандомизированного контролируемого исследования. Ланцет Неврология. 2010;9(1):39–45.Артикул
Google ученый
Шанкаран С., Макдональд С.А., Лаптук А.Р., Хинц С.Р., Барнс П.Д., Дас А., Паппас А., Хиггинс Р.Д. Юнис Кеннеди Шрайвер Национальный институт ребенка H, Исследования новорожденных в области развития человека N: Неонатальная магнитно-резонансная томография с травмой головного мозга как биомаркер исходов детства после испытания гипотермии для неонатальной гипоксически-ишемической энцефалопатии. J Педиатр. 2015;167(5):987–93.
Артикул
Google ученый
Мюррей Д.М., Бала П., О’Коннор К.М., Райан К.А., Коннолли С., Бойлан Г.Б. Прогностическое значение раннего неврологического обследования при неонатальной гипоксически-ишемической энцефалопатии и исходах развития нервной системы через 24 месяца.
 Dev Med Child Neurol. 2010;52(2):e55-9.
Dev Med Child Neurol. 2010;52(2):e55-9.Артикул
Google ученый
Чалак Л., Латремуй С., Мир И., Санчес П.Дж., Сант-Анна Г. Обзор загадки легкой гипоксически-ишемической энцефалопатии: текущие проблемы и движение вперед. Ранний Хам Дев. 2018;120:88–94.
Артикул
Google ученый
ван Коой Б.Дж., ван Гендель М., Нивельштейн Р.А., Грюнендал Ф., Йонгманс М.Дж., де Врис Л.С. Серийная МРТ и исходы развития нервной системы у детей в возрасте от 9 до 10 лет с неонатальной энцефалопатией. J Педиатр. 2010;157(2):221–7.
Артикул
Google ученый
de Vries LS, Jongmans MJ. Отдаленные исходы после неонатальной гипоксически-ишемической энцефалопатии. Arch Dis Child Fetal Neonatal Ed. 2010;95(3):F220-4.
Артикул
Google ученый
«>van Handel M, de Sonneville L, de Vries LS, Jongmans MJ, Swaab H. Специфические нарушения памяти после неонатальной энцефалопатии у доношенных детей. Дев Нейропсихология. 2012;37(1):30–50.
Артикул
Google ученый
Марлоу Н., Роуз А.С., Рэндс К.Э., Дрейпер Э.С. Нейропсихологические и педагогические проблемы в школьном возрасте, связанные с неонатальной энцефалопатией. Arch Dis Child Fetal Neonatal Ed. 2005;90(5):F380-7.
Артикул
Google ученый
Негро С., Бендерс М., Татаранно М.Л., Ковиелло С., де Врис Л.С., ван Бел Ф.
 , Грюнендал Ф., Лонгини М., Пройетти Ф., Белвиси Э. и др. Раннее прогнозирование гипоксически-ишемического поражения головного мозга с помощью новой панели биомаркеров в популяции доношенных новорожденных. Оксид Мед Селл Лонгев. 2018;2018:7608108.
, Грюнендал Ф., Лонгини М., Пройетти Ф., Белвиси Э. и др. Раннее прогнозирование гипоксически-ишемического поражения головного мозга с помощью новой панели биомаркеров в популяции доношенных новорожденных. Оксид Мед Селл Лонгев. 2018;2018:7608108.Артикул
Google ученый
Thorsen P, Jansen-van der Weide MC, Groenendaal F, Onland W, van Straaten HL, Zonnenberg I, Vermeulen JR, Dijk PH, Dudink J, Rijken M et al. Шкала энцефалопатии Томпсона и краткосрочные результаты у новорожденных с асфиксией, получавших терапевтическую гипотермию. Педиатр Нейрол. 2016;60:49–53.
Артикул
Google ученый
Чалак Л.Ф., Адамс-Хьюет Б., Сант-Анна Г. Общий балл по Сарнату при легкой степени гипоксически-ишемической энцефалопатии может выявить младенцев с повышенным риском инвалидности. J Педиатр. 2019;214:217–21.
Артикул
Google ученый
«>Госвами И.Р., Уайт Х., Винтермарк П., Мохаммад К., Шивананда С., Луис Д., Юн Э.В., Шах П.С. Характеристика и непосредственные исходы лечения новорожденных с гипоксически-ишемической энцефалопатией легкой степени тяжести с применением гипотермии. Дж. Перинатол. 2020;40(2):275–83.
Артикул
Google ученый
Карихолу У., Монтальдо П., Маркати Т., Лалли П.Дж., Прайс Р., Тейсерскас Дж.
 , Лиоу Н., Оливейра В., Соэ А., Шанкаран С. и др. Терапевтическая гипотермия при легкой неонатальной энцефалопатии: систематический обзор и метаанализ. Arch Dis Child Fetal Neonatal Ed. 2020;105(2):225–28.
, Лиоу Н., Оливейра В., Соэ А., Шанкаран С. и др. Терапевтическая гипотермия при легкой неонатальной энцефалопатии: систематический обзор и метаанализ. Arch Dis Child Fetal Neonatal Ed. 2020;105(2):225–28.Артикул
Google ученый
Ferriero DM. Неонатальная травма головного мозга. N Engl J Med. 2004;351(19):1985–95.
КАС
Статья
Google ученый
Lee ACC, Kozuki N, Blencowe H, Vos T, Bahalim A, Darmstadt GL, Niermeyer S, Ellis M, Robertson NJ, Cousens S et al. Заболеваемость и нарушения интранатальной неонатальной энцефалопатии на региональном и глобальном уровнях в 2010 г. с тенденциями 1990 г. Pediatr Res. 2013; 74 Дополнение 1:50–72.
Артикул
Google ученый
ван Гендель М., Свааб Х., де Врис Л.С., Йонгманс М.Дж. Поведенческие исходы у детей с неонатальной энцефалопатией в анамнезе после перинатальной асфиксии. J Pediatr Psychol. 2010;35(3):286–95.
Артикул
Google ученый
Монтальдо П., Лалли П.Дж., Оливейра В., Свами Р., Мендоса Дж., Атрея Г., Карихолу У., Шивамуртаппа В., Лиоу Н., Тейсерскас Д. и др. Терапевтическая гипотермия, начатая в течение 6 часов после рождения, связана с уменьшением повреждения головного мозга по биомаркерам MR при легкой гипоксически-ишемической энцефалопатии: нерандомизированное когортное исследование. Arch Dis Child Fetal Neonatal Ed. 2019;104(5):F515-20.
Артикул
Google ученый
Скачать ссылки
Благодарности
Мы благодарим родителей младенцев, включенных в это исследование, за разрешение их детям участвовать в этом исследовании. Мы также благодарим всех исследователей, принимавших участие в исследовании.
Финансирование
Эта работа была поддержана грантом JSPS KAKENHI номер JP20K16875.
Информация об авторе
Авторы и организации
Отделение неонатологии Токийского столичного детского медицинского центра, 2-8-9 Musashidai, Fuchu, 183-8561, Токио, Япония , Токио, Япония
Тацуо Коно и Микако Энокизоно
Авторы
- Ёсинори Аоки
Просмотр публикаций автора
Вы также можете искать этого автора в
PubMed Google Академия - Тацуо Коно
Посмотреть публикации автора
Вы также можете искать этого автора в
PubMed Google Scholar - Mikako Enokizono
Просмотр публикаций автора
Вы также можете искать этого автора в
PubMed Google Scholar - Kaoru Okazaki
Просмотр публикаций автора
Вы также можете искать этого автора в
PubMed Google Scholar
Взносы
Ю. А. разработал исследование, проанализировал данные, составил первоначальную рукопись и отвечал за окончательное редактирование рукописи. Т.А. и EM рассмотрели исследования МРТ и рассмотрели рукопись. К.О. руководил исследованием, рецензировал и редактировал рукопись. Все авторы одобрили окончательный вариант рукописи.
А. разработал исследование, проанализировал данные, составил первоначальную рукопись и отвечал за окончательное редактирование рукописи. Т.А. и EM рассмотрели исследования МРТ и рассмотрели рукопись. К.О. руководил исследованием, рецензировал и редактировал рукопись. Все авторы одобрили окончательный вариант рукописи.
Автор, ответственный за переписку
Переписка с
Ёсинори Аоки.
Декларация этики
Одобрение этики и согласие на участие
Исследование было одобрено Комитетом по этике исследований человека Токийского столичного детского медицинского центра (одобрение 2020b-94). Все процедуры, выполненные в ходе исследования, соответствовали национальным этическим принципам проведения медицинских и медицинских исследований с участием людей и Хельсинкской декларации 1964 года, а также ее более поздним поправкам. Из-за ретроспективного характера этого исследования Комитет по этике исследований на людях в Токийском столичном детском медицинском центре отказался от необходимости получения информированного согласия.
Согласие на публикацию
Неприменимо.
Конфликт интересов
Авторы заявляют, что у них нет конкурирующих интересов.
Дополнительная информация
Примечание издателя
Springer Nature остается нейтральной в отношении юрисдикционных претензий в опубликованных картах и институциональной принадлежности.
Дополнительная информация
Дополнительный файл 1.
Материнские и неонатальные характеристики и краткосрочные исходы у младенцев. В этом файле показаны материнские и неонатальные характеристики, а также краткосрочные исходы всех обследованных младенцев по степени тяжести.
Дополнительный файл 2.
Сравнение младенцев с НЭ легкой степени в зависимости от того, проводилась ли терапевтическая гипотермия или нет. В этом файле показаны материнские и неонатальные характеристики младенцев с легким НЭ в зависимости от того, проводилась ли терапевтическая гипотермия или нет.
Дополнительный файл 3.

Подробная информация о младенцах с аномальными краткосрочными исходами. В этом файле представлены подробные данные о младенцах с легкой неонатальной энцефалопатией, у которых был аномальный краткосрочный исход.
Дополнительный файл 4.
Примеры аномальных результатов МРТ. A. Аксиальная Т 1 взвешенная последовательность в возрасте 6 дней, показывающая фокальное поражение белого вещества с высокой интенсивностью сигнала (Пациент № 2). B. Аксиальная T 1 взвешенная последовательность в возрасте 2 дней, показывающая двусторонние поражения с высокой интенсивностью сигнала в бледном шаре и субталамических ядрах (Пациент № 5). C. Аксиальная Т 1 взвешенная последовательность в возрасте 25 дней, показывающая двусторонние изменения высокой интенсивности сигнала и атрофию в базальных ганглиях и таламусе, а также мультикистозную энцефаломаляцию в большей части двусторонних полушарий головного мозга (Пациент № 8).
Права и разрешения
Открытый доступ Эта статья находится под лицензией Creative Commons Attribution 4. 0 International License, которая разрешает использование, совместное использование, адаптацию, распространение и воспроизведение на любом носителе или в любом формате при условии, что вы укажете авторство оригинальный автор(ы) и источник, предоставьте ссылку на лицензию Creative Commons и укажите, были ли внесены изменения. Изображения или другие сторонние материалы в этой статье включены в лицензию Creative Commons на статью, если иное не указано в кредитной строке материала. Если материал не включен в лицензию Creative Commons статьи, а ваше предполагаемое использование не разрешено законом или выходит за рамки разрешенного использования, вам необходимо получить разрешение непосредственно от правообладателя. Чтобы просмотреть копию этой лицензии, посетите http://creativecommons.org/licenses/by/4.0/. Отказ Creative Commons от права на общественное достояние (http://creativecommons.org/publicdomain/zero/1.0/) применяется к данным, представленным в этой статье, если иное не указано в кредитной линии данных.
0 International License, которая разрешает использование, совместное использование, адаптацию, распространение и воспроизведение на любом носителе или в любом формате при условии, что вы укажете авторство оригинальный автор(ы) и источник, предоставьте ссылку на лицензию Creative Commons и укажите, были ли внесены изменения. Изображения или другие сторонние материалы в этой статье включены в лицензию Creative Commons на статью, если иное не указано в кредитной строке материала. Если материал не включен в лицензию Creative Commons статьи, а ваше предполагаемое использование не разрешено законом или выходит за рамки разрешенного использования, вам необходимо получить разрешение непосредственно от правообладателя. Чтобы просмотреть копию этой лицензии, посетите http://creativecommons.org/licenses/by/4.0/. Отказ Creative Commons от права на общественное достояние (http://creativecommons.org/publicdomain/zero/1.0/) применяется к данным, представленным в этой статье, если иное не указано в кредитной линии данных.
