Экзема после родов на руках: Дерматология. после родов у меня на руках появилась экзема ( точного диагноза нет
Дерматология. после родов у меня на руках появилась экзема ( точного диагноза нет
Ув. Елена, «что-нибудь» врят ли даст какой-либо результат. Необходима полноценная врачебная консультация.
Экзма хроническое трудно поддаются лечению заболевание. Очень часто, экзема сопровождается сухой кожи.
Экзема возникает в результате комплексного воздействия неврогенных, аллергических, эндокринных, обменных, генетических и экзогенных( из вне) факторов. Существует генетическая (наследственная)предрасположенность и зависимость заболевания от аллергенов, веществ химической природы, с которыми человек контактирует по роду профессии, в быту. Развитию заболевания способствуют травмы кожи (в том числе потертости и растирания), длительный контакт водой. В быту аллергенами являются стиральные порошки, дезинфицирующие и чистящие средства, пищевые консерванты, некоторые виды парфюмерии, лекарств, резиновые изделия ( в том числе латексные перчатки), машинные масла, растворители и т.д.
Лечение экземы кистей должно быть комплексным на первом месте стоит устранением провоцирующего фактора, медикаментозная терапия может снять только состояние обострения.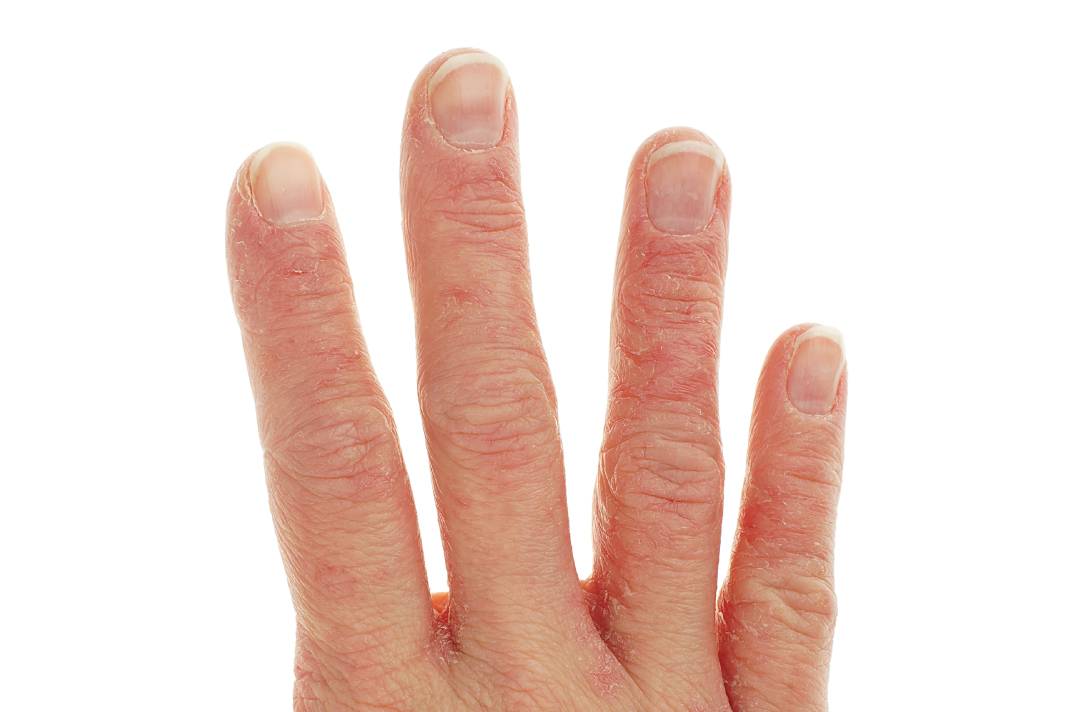 Необходимо выявить и устранить возможные «внутренние» факторы которые способствуют развитию экземы. Это состояние позвоночника, гормональный фон. в постродовый пермод именно эти два фактора имеют решающее значение. Не всегда возможно вылечить подобное заболевание, но необходимо сократить число факторов приводящих к обострению заболевания. Трудность при лечении экземы заключается в сложности определить, круг этих веществ. Ниже я приведу ряд факторов которые усиливают сухость кожи и которые необходимо свести к минимуму.1. кожа увлажняется, когда влажность воздуха высока, и теряет влагу в сухом воздухе; именно поэтому в холодную и сухую погоду, а также зимой, кожа преимущественно сухая. Т. е. зимой и летом уход за подобной кожей должен быть различен. 2.Мыла могут сильно высушивать кожу, удаляя вместе с загрязнениями водно-жировую защитную пленку (фосфорно-липидная мантия). Поэтому не стоит пользоваться щелочными мылами. 3.Важно употреблять в день не менее 2,5 литров жидкости . 4. Ультрафиолетовое излучение вызывает образование свободных радикалов и лавинообразную реакцию окислительного стресса, что приводит к повреждению клеток эпидермиса, развитию воспаления и запуску механизма фотоиндуцированного старения кожи, этого то же стоит избегать.
Необходимо выявить и устранить возможные «внутренние» факторы которые способствуют развитию экземы. Это состояние позвоночника, гормональный фон. в постродовый пермод именно эти два фактора имеют решающее значение. Не всегда возможно вылечить подобное заболевание, но необходимо сократить число факторов приводящих к обострению заболевания. Трудность при лечении экземы заключается в сложности определить, круг этих веществ. Ниже я приведу ряд факторов которые усиливают сухость кожи и которые необходимо свести к минимуму.1. кожа увлажняется, когда влажность воздуха высока, и теряет влагу в сухом воздухе; именно поэтому в холодную и сухую погоду, а также зимой, кожа преимущественно сухая. Т. е. зимой и летом уход за подобной кожей должен быть различен. 2.Мыла могут сильно высушивать кожу, удаляя вместе с загрязнениями водно-жировую защитную пленку (фосфорно-липидная мантия). Поэтому не стоит пользоваться щелочными мылами. 3.Важно употреблять в день не менее 2,5 литров жидкости . 4. Ультрафиолетовое излучение вызывает образование свободных радикалов и лавинообразную реакцию окислительного стресса, что приводит к повреждению клеток эпидермиса, развитию воспаления и запуску механизма фотоиндуцированного старения кожи, этого то же стоит избегать.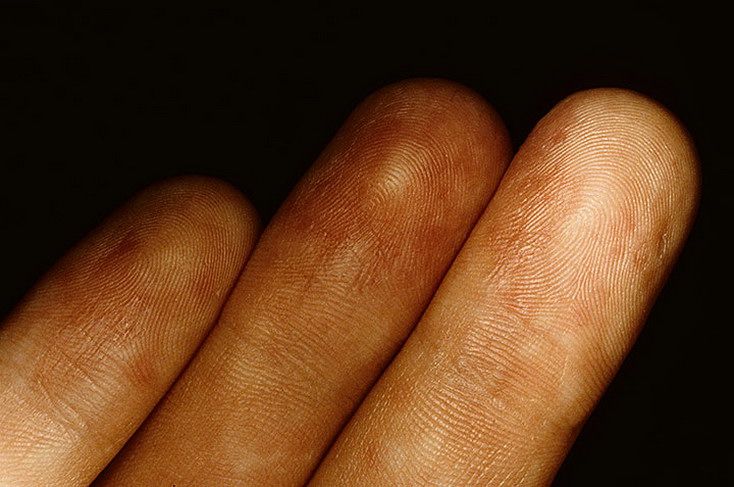 Вам стоит всегда соблюдать определенные правила ухода за кожей это резко снизит количество обострений. Работы по домашнему хозяйству выполняйте, сняв кольца и браслеты. Изделия содержащие никель лучше не носить вовсе. Необходимо использовать резиновые перчатки, а под них, хлопчатобумажные, при мытье посуды (овощей и пр.), использовании раздражающих веществ, бытовой химии (органических растворителей, чистящих средств, пятновыводителей, удобрений). В ряде случаев аллергическая реакция может быть на сами перчатки, стоит поискать другой сорт- не содержащие латекса, виниловые, нитриловые, неоприловые. В редких случаях эффективны защитные крема для рук. Избегайте длительного контакта с хлорированной водой. В холодную погоду перед выходом на улицу защищайте руки, смазав их жирным кремом. Не носите шерстяные, меховые , пуховые синтетические перчатки или варежки. Для мытья рук используйте только не щелочные мыла. Сейчас появился большой выбор средств для ухода за кожей при экземе. Это так называемые «программы» по уходу за кожей, предусматривающие все необходимые компоненты ухода: воду, мыло, муссы, молочко, кремы.
Вам стоит всегда соблюдать определенные правила ухода за кожей это резко снизит количество обострений. Работы по домашнему хозяйству выполняйте, сняв кольца и браслеты. Изделия содержащие никель лучше не носить вовсе. Необходимо использовать резиновые перчатки, а под них, хлопчатобумажные, при мытье посуды (овощей и пр.), использовании раздражающих веществ, бытовой химии (органических растворителей, чистящих средств, пятновыводителей, удобрений). В ряде случаев аллергическая реакция может быть на сами перчатки, стоит поискать другой сорт- не содержащие латекса, виниловые, нитриловые, неоприловые. В редких случаях эффективны защитные крема для рук. Избегайте длительного контакта с хлорированной водой. В холодную погоду перед выходом на улицу защищайте руки, смазав их жирным кремом. Не носите шерстяные, меховые , пуховые синтетические перчатки или варежки. Для мытья рук используйте только не щелочные мыла. Сейчас появился большой выбор средств для ухода за кожей при экземе. Это так называемые «программы» по уходу за кожей, предусматривающие все необходимые компоненты ухода: воду, мыло, муссы, молочко, кремы.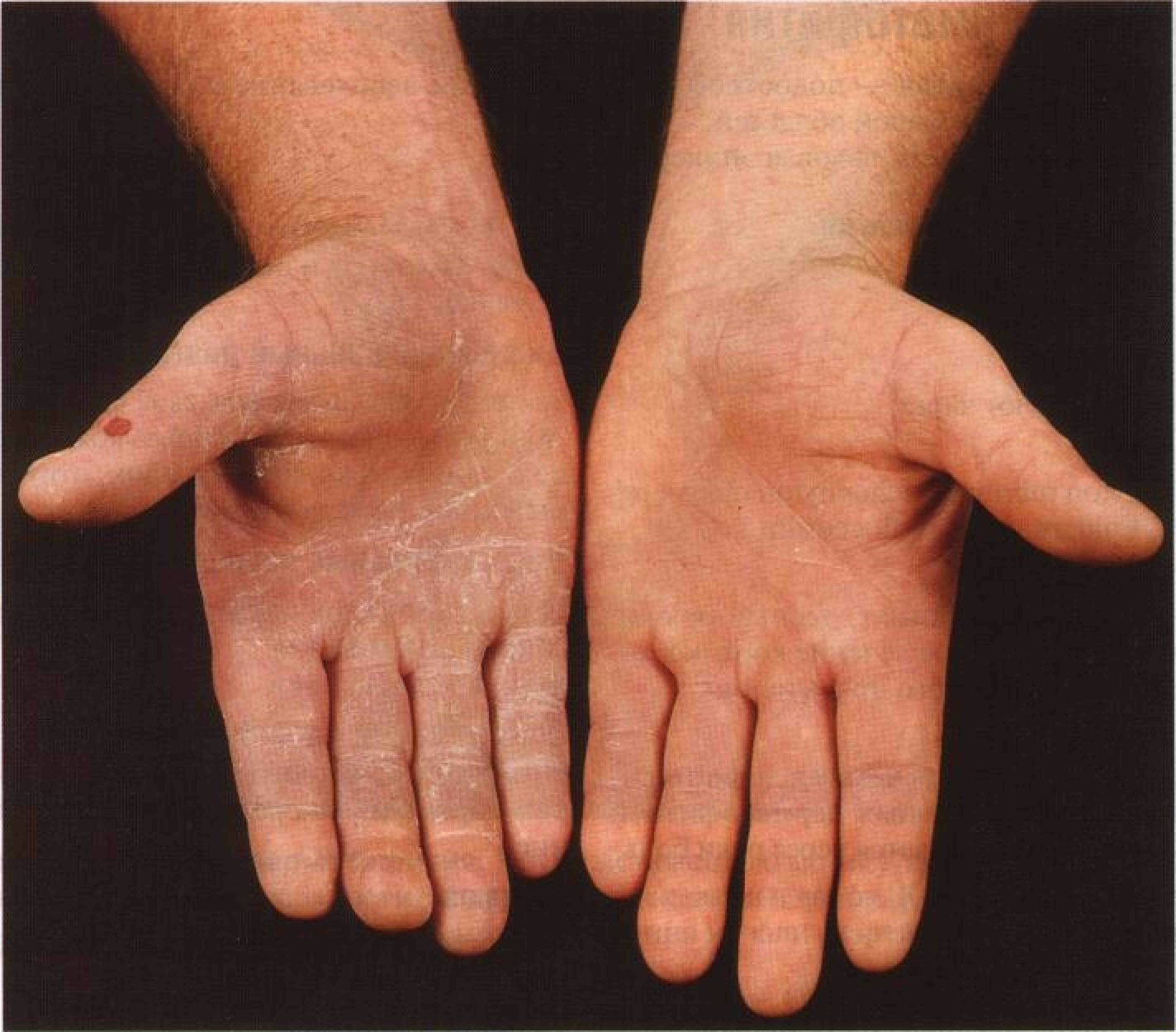 Основное действие этих программ направлено на восстановление природной гидролипидной пленки, что, в частности, позволяет снять ощущение стянутости кожи и дискомфорта. Существуют моющие средства, которые являются «мылом без мыла», т.е. не содержат щелочных компонентов, а также ароматизаторов и агрессивных моющих средств. Кислотность (рН) таких моющих средств равна 5,5, т.е. соответствует уровню кислотности здоровой кожи. Их используют ежедневно для мытья, нанося на предварительно увлажненную кожу, вспенивают и смывают водой. Затем кожу подсушивают, не растирая. Наносить на кожу увлажняющий крем необходимо столько раз сколько раз в день Вы моете руки. Мыло рекомендуется использовать в период обострения и неполной ремиссии экземы. Использование муссов показано в период ремиссии. Можно использовать серии“URIAGE” , Дюкре, La Rosh Posy и др.
Основное действие этих программ направлено на восстановление природной гидролипидной пленки, что, в частности, позволяет снять ощущение стянутости кожи и дискомфорта. Существуют моющие средства, которые являются «мылом без мыла», т.е. не содержат щелочных компонентов, а также ароматизаторов и агрессивных моющих средств. Кислотность (рН) таких моющих средств равна 5,5, т.е. соответствует уровню кислотности здоровой кожи. Их используют ежедневно для мытья, нанося на предварительно увлажненную кожу, вспенивают и смывают водой. Затем кожу подсушивают, не растирая. Наносить на кожу увлажняющий крем необходимо столько раз сколько раз в день Вы моете руки. Мыло рекомендуется использовать в период обострения и неполной ремиссии экземы. Использование муссов показано в период ремиссии. Можно использовать серии“URIAGE” , Дюкре, La Rosh Posy и др.
Основнымлекарственым препаратом временно можно сделать препарат адвантан сроком не более 10 дней.
Дополнительную консультацию Вы можете получить в Свердловском Областном Кожно-Венерологическом Диспансере (СОКВД) по адресу г. Екатеринбург; ул. Р. Люксембург 1;телефон регистратуры 8(343)3713087; http://www.okvd.ru/
Екатеринбург; ул. Р. Люксембург 1;телефон регистратуры 8(343)3713087; http://www.okvd.ru/
Внимание!!!
Свердловский областной кожно-венерологический диспансер проводит консультации по вопросам лечения угревой болезни (бесплатно). В период с 1 ноября по 25 декабря 2011 года для консультации приглашаются все желающие подробности можно узнать по телефону8(343)3713087 (для консультации при себе необходимо иметь полис обязательного медицинского страхования).
экзема после родов — 25 рекомендаций на Babyblog.ru
На 6 месяце первой беременности у меня появился зуд на пальце руки, периодически краснел, зудел и этим всё ограничивалось. На утро после родов у меня очень сильно обострилось это покраснение на пальце и я только тогда поняла, что не плохо бы сходить ко врачу. Вот только тогда я и узнала, что это экзема. Учитывая что я кормила ребёнка, мне прописала врач малоэффективные мази и ванночки и сказала что когда закончу ГВ мазать гормональным кремом Адвантан.
Несколько недель я пыталась этими средствами улучшить состояние пальцев — улучшения как-такового не было, а было то, что она стала разрастаться, чесаться, отекать и т. д. в итоге я решила мазать Адвантанам на ночь и ночное кормление сцеживать и выливать молоко (ребёнок был на смешаном вскармливании) — улучшение наступило через несколько дней. Так я протянула до 2 месяцев, когда у меня пропало молоко и я начала активно пользоваться гормональным кремом Адвантан. Итог таков — я мазалась этой мазью 1-2 раза в неделю, когда начинался зуд и всё проходило на неделю, потом опять начинало зудить — 1-2 раза помажу и опять всё затихало. Руки выглядели чистенькими никаких изменений особенных не было.
д. в итоге я решила мазать Адвантанам на ночь и ночное кормление сцеживать и выливать молоко (ребёнок был на смешаном вскармливании) — улучшение наступило через несколько дней. Так я протянула до 2 месяцев, когда у меня пропало молоко и я начала активно пользоваться гормональным кремом Адвантан. Итог таков — я мазалась этой мазью 1-2 раза в неделю, когда начинался зуд и всё проходило на неделю, потом опять начинало зудить — 1-2 раза помажу и опять всё затихало. Руки выглядели чистенькими никаких изменений особенных не было.
Всё самое интересное началось, когда ребёнку исполнилось 7 месяцев и я поняла что так продолжаться не может — без этого крема я не могла жить! Учитывая, что мы хотим большую семью, и при последующих беременностях использовать гормональные мази нельзя, я пошла по врачам — дерматологи разных мед учреждений говорили по разному.
Первая прописала мне чистку кишечника Энтеросгелем, диета, исключающая все аллергены, жареное, солёное и т.д., глюконаткальция в таблетках, антигистаминные препараты (зиртек и прочее), крем Адвантан в пропорции 1/1 с детским кремом (мазать 7 дней), и после этого только кремом Бепантен или Локобейз Рипея.
На словах сказала следующее, что все гормональные мази вызывают привыкание и мой организм уже привык к ней и не может бороться с экземой без дополнительных гормонов (в виде Адвантана). Но при этом убрать рецидив (обострение) без гормонов очень трудно (получается палка о двух концах, какая-то….).
Я решила самомтоятельно пойти и сдать анализ крови на пищевую аллергию — потратив 13 тыс я получила результат -пищевая аллергия на свинину, индейку и крабов — ничего из этого я не ем и не ела на протяжении последних лет 4…… Значит моя экзема не из-за пищевой аллергии.
Прошёл месяц, как я придерживалась такого курса лечения — как только я закончила мазать Адвантаном, через несколько дней начался небольшой зуд, через день сильнее, ещё через день произошёл рецидив и она начала разрастаться. Но я твёрдо решила, что не буду мазать больше гормонами. Через 1.5 месяца после отказа от Адвантана у меня было поражено 2 пальца на руке (т.е за 1.5 месяца с не большого участка на одной фаланге экзема разраслась на 2 пальца).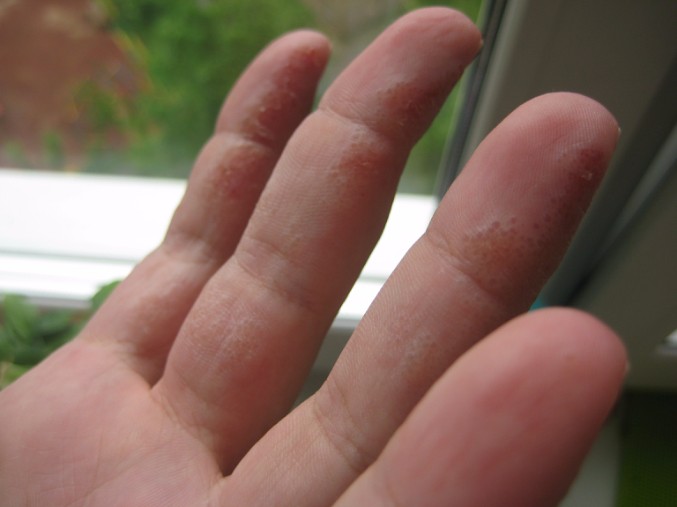 Состояние у меня было критическое — депрессия, нервы натянуты как струна, которая вот вот порвётся, ребёнок раздражал, всё раздражало, жизнь превратилась в ад — я не могла НИЧЕГО сделать по хозяйству — любой контакт с водой приносил мне такие боли, буд-то мне на открытые раны сыпали соль, экзема покрывалась пузыриками, они зудели, лопались, это состояние длилось 5-7 дней, потом начинало заживать и пальцы покрывались жёлтыми корками, потом кожа трескалась и кровоточила, потом было несколько дней затишья и всё начиналось по новой — зуд, пузырики и т.д. Заниматься с ребёнком было не выносимо — подмыть, переодеть — всё это приводило к новым травмам на месте экземы и только ухудшало и без того критическую ситуацию. Про внешний вид я вообще молчу — люди шарахались и косо смотрели (мда….вот если бы я сейчас ходила на работу…..представляю, как бы на меня реагировали сотрудники…..).
Состояние у меня было критическое — депрессия, нервы натянуты как струна, которая вот вот порвётся, ребёнок раздражал, всё раздражало, жизнь превратилась в ад — я не могла НИЧЕГО сделать по хозяйству — любой контакт с водой приносил мне такие боли, буд-то мне на открытые раны сыпали соль, экзема покрывалась пузыриками, они зудели, лопались, это состояние длилось 5-7 дней, потом начинало заживать и пальцы покрывались жёлтыми корками, потом кожа трескалась и кровоточила, потом было несколько дней затишья и всё начиналось по новой — зуд, пузырики и т.д. Заниматься с ребёнком было не выносимо — подмыть, переодеть — всё это приводило к новым травмам на месте экземы и только ухудшало и без того критическую ситуацию. Про внешний вид я вообще молчу — люди шарахались и косо смотрели (мда….вот если бы я сейчас ходила на работу…..представляю, как бы на меня реагировали сотрудники…..).
В этот момент я обратилась к другому врачу — он сказал мне следующее: моя экзема — результат горманольного сбоя во время беременности и нужно сдать анализ крови на гормоны, но это можно сделать только спустя год после родов, т. к. до этого гормональный фон ещё не восстановится. Сказал, что я могу не ограничивать контакт с водой, и пользоваться детской косметикой, прописал сильное успокоительное — грандаксин и мазь Элоком (тоже гормональная) в смеси с детским кремом.
к. до этого гормональный фон ещё не восстановится. Сказал, что я могу не ограничивать контакт с водой, и пользоваться детской косметикой, прописал сильное успокоительное — грандаксин и мазь Элоком (тоже гормональная) в смеси с детским кремом.
Итог — мазь помогала — пока пользовалась, а когда закончила началось такое……экзема появилась и на второй руке и успешно разрасталась с каждым новым обострением. Вода только ухудшала состояние и приводила к новым рецидивам, успокоительное — успокоило…..по полной программе — я действительно привела мысли и чувства в порядок и поменяла своё отношение к экземе. Но вот в борьбе с экземой успокоительное не помогло.
Потом было ещё несколько походов по врачам, чтение огромного количества статей в интернете…..
Тем временем экзема появилась на лице….. начался небольшой зуд на щеке, а через пару месяцев появилось красное пятнышко с пузыриками. Я была в шоке!!!
Итог — лечение, которое может испоьзовать женщина как беременная, так и кормящая женщина (гормональные средства отсутствуют):
1. Найти причину экземы — на это уйдёт много времени, денег, нервов и прочего, но если не выяснишь причину её появления — она будет появлять снова и снова и снова…..она не пройдёт на совсем — пока не будет устранена её причина — это может быть гормноы, механическое повреждение кожи, пищевая аллергия, аллергия на бытовую химию, проблемы во внутренних органах — печень, желудочно-кишечный тракт и т.д. всё надо проверять и сдавать анализы, может быть элементарный грибок ногрей или стопы, а вылиться это можетв экзему!!! Так что причиной может быть всё что угодно!!!
Найти причину экземы — на это уйдёт много времени, денег, нервов и прочего, но если не выяснишь причину её появления — она будет появлять снова и снова и снова…..она не пройдёт на совсем — пока не будет устранена её причина — это может быть гормноы, механическое повреждение кожи, пищевая аллергия, аллергия на бытовую химию, проблемы во внутренних органах — печень, желудочно-кишечный тракт и т.д. всё надо проверять и сдавать анализы, может быть элементарный грибок ногрей или стопы, а вылиться это можетв экзему!!! Так что причиной может быть всё что угодно!!!
2. Исключите контакт с водой полностью!!!! Вода ухудшает состояние экземы! Мойтесь сами, чистите зубы, посуду, подмывайте и мойте ребёнка только в перчатках — при том — сначала одеваете х/б перчатки, а сверху резиновые (либо мне более менее подошли перчатки Vileda особо прочные) в любом варианте принцип перчаток — руки преют — экзема сразу начинает мокнуть и начинается процесс мокнутия. Кстати, тальк (обрабатывают перчатки резиновые внутри, и входит в состав присыпки детской и кремов под подгузник) категорически нельзя использовать — моментально приводит к рецидиву, попадая на экзему.
3. Следите внимательно за питанием- у вас может не быть аллергиии на продукты -НО жареное, солёное, все соления, алкоголь, сладкое и т.д. может провоцировать рецидив!!! Внимательно следите — поели жареного — начинается зуд — значит жареное нельзя!
4.Следите за психологическим состоянием — у большинства экзема обостряется после небольшого стресса — опять же внимательно следите за своим сотсоянием
5. У всех разная экзема -у кого-то с мокнутием, у кого-то сохнет сильно и т.д. к каждому типу экземы своё лечение. Я напишу про свою — у меня с мокнутием:
5.1. Когда начинается зуд и пузырьки и мокнутие — только прохладные (или комнатной температуры) примочки и ванночки для подсушивания кожи:
а) кора дуба и череда — по 1 ст.л. заварить кипятком и настоять до полного охлаждения — держать руки с экземой 10 мин 1 раз в день,
б) хлоргексидин (антисептик, в стадии мокнутия необходим, т.к. через открытую рану легко может попасть гразь и усугубить ситуацию) — смочить несколько слоёв марли и наложить экземные места на 10 мин — 1 раз в день,
в) фукорцин (подобие зелёнки и йода только марганцовочного цвета — обладает подсушивающим и антисептическим действием) — наносить тонкую сеточку 1 раз в день (только не перестарайтесь — сильно подсушивает кожу),
г) крем фирмы Авен сикальфат — в аптеках в отделах лечебной косметики — тоже подсушивает кожу, но при этом увлажняет не экземные места — трудно описать правильно словами — но для меня это очень полезное средство оказалось, один минус у него — цена -около 800р.
5.2. Когда стадия мокнутия пройдена и пузырьки больше не лопаются кожу нужно питать и увлажнять:
а) лостерин крем 2-3 раза в день (очень трудно найти в аптеке, но действительно хорошо увлажняет пожу и быстро впитывается),
б) локобейз рипея — им можно руки мазать всё время для профилактики, можно для грудничков использовать — очень хороший крем!!
в) бепантен мазь — когда сильные трещины и раны.
5.3. Общие рекомендации такие — кожа с экземой должна быть всегда хорошо увлажнена — летом и подпитана зимой, ни в коем случае не допускать пересушивания кожи. В холодное время года перчатки обязательно — НО перчатки или подкладка не должны быть из шерсти и не должны иметь ворсинок — опять же сильно ухудшает состояние экземы. Найдите несколько доступных по цене кремов или масел (персиковое, авокадо, жожоба и т.д.), которые будут питать и увлажнять кожу (главное что б аллергию не вызывали) и пользуйтесь ими постоянно!! В осенне-зимний период как правило происходит обострение — но эти меры защиты кожи помогут вам помочь пережить этот период.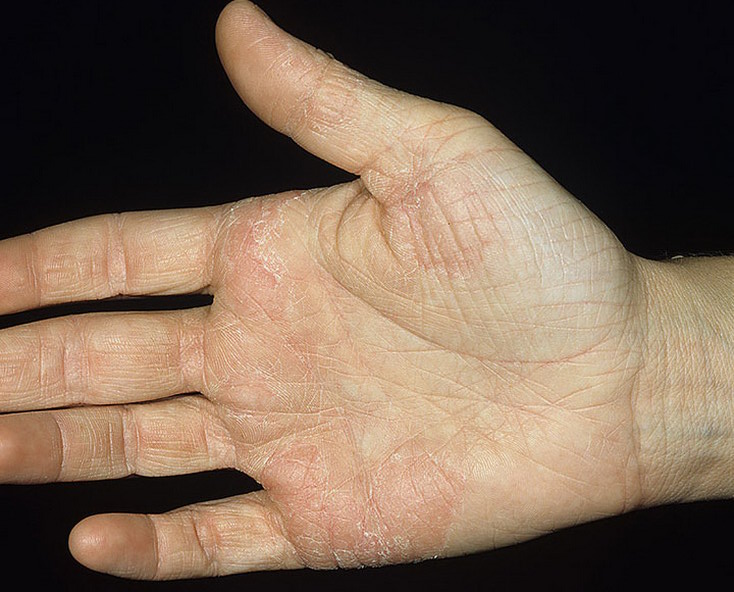
Касательно гормональных средств — будьте очень осторожны — они дают лишь видимый эффект, но после прекращения использования происходит резкое и сильное ухудшение — организм будет требовать опять гормоны…..
А что касается меня, то я с экземой и по сей день, только она угасает, как через несколько дней она вновь обостряется. Я не успела сдать кровь на гормоны, т.к. уже жду второго малыша и срок очень маленький, я очень надеюсь, что во время беременности всплеск гормонов отразится на экземе таким образом, что она пройдёт, хотя бы на время беременности.
В какие-то моменты я отчаиваюсь, что она не пройдёт никогда, т.к. я нашла средства что б сводить к минимуму срок её обострения, но не нашла причины её появления, и поэтому она не проходит окончательно, только разрастается.
P.S. Рецидив начинается с небольшого зуда, на след день появляются пузырики, потом они лопаются и т.д. Т.е. вы наелись солёных огурцов, к примеру, на след день чувствуете — появляется зуд, на след день ухудшается состояние — значит огурцы под запретом.
Очень надеюсь, что мой рассказ поможет людям, срадающим экземой. Все врачи сошлись в одном мнении — у кого появилась экзема впервые во время беременности или после родов — она пройдёт — вопрос в том когда??!
симптомы и способы лечения в EMC
-
Диагностика и лечение экземы по международным протоколам
-
Врачи-дерматологи с опытом работы и длительных стажировок в ведущих клиниках Израиля и западной Европы
-
Возможность получения второго мнения у ведущих мировых экспертов в лечении экземы
-
Мы помогаем даже в самых сложных случаях
Лечение экземы
В каждом случае для правильного подбора терапии необходима предварительная диагностика, которая может включать иммунологические, аллергологические, биохимические методы и микробиологическое обследование. При необходимости проводятся консультации узких специалистов (терапевта, эндокринолога, гастроэнтеролога, психотерапевта и др.).
При необходимости проводятся консультации узких специалистов (терапевта, эндокринолога, гастроэнтеролога, психотерапевта и др.).
Комплексное персонифицированное лечение назначается с учетом особенностей и степени поражения кожных покровов и всегда включает прием антигистаминных препаратов.
При назначении терапии врач также учитывает пол и возраст пациента, анамнез, результаты проведенного ранее лечения, индивидуальную непереносимость препаратов. Ключевыми факторами являются стадия и распространенность заболевания.
Что такое экзема?
Экзема – это хроническое воспалительное кожное заболевание, сопровождающееся зудом, покраснением и высыпаниями в виде маленьких пузырьков с жидкостью. Высыпания напоминают пузырьки воздуха, образующиеся при закипании воды. Отсюда и название заболевания (с греч. eczeo — вскипать).
Экзема не передается от человека к человеку. Это генетически обусловленное заболевание. Экзема встречается достаточно часто, она диагностируется примерно у 30-40% пациентов, обращающихся на прием к врачу-дерматологу.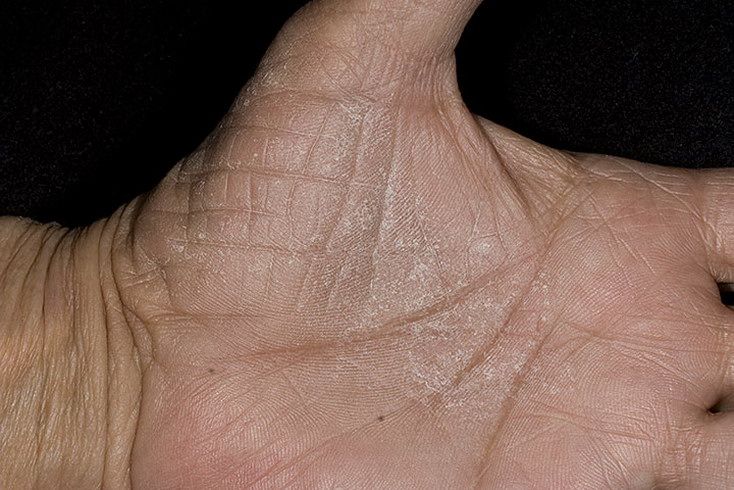
Как выглядит экзема, и на каких частях тела появляется
Мокнущая и зудящая кожа на лице и руках
Высыпания на коже в виде пузырьков и бугорков, сопровождающиеся покраснением, могут быть проявлениями истинной экземы. Впоследствии пузырьки вскрываются с выделением серозной жидкости, на их месте образуются неглубокие точечные эрозии (язвочки). Выделившаяся жидкость подсыхает с образованием мягкой корочки.
Появление повторных высыпаний в области патологического очага приводит к одновременной локализации на коже и везикул, и язвочек, и корок. Все высыпания сопровождаются сильным зудом, который причиняет значительный дискомфорт пациенту и снижает качество жизни. Иногда ночной зуд становится причиной бессонницы.
Для высыпаний характерна симметричность, отсутствие четких границ у зоны поражения.
Высыпания имеют тенденцию к распространению на грудь, туловище, живот и спину.
Чешуйчатый слой на границе волосистой части головы
На волосистой части головы часто развивается себорейная экзема. На начальных стадиях она проявляется единичными желтоватыми узелками, количество которых быстро увеличивается. Узелки превращаются в пятна с образованием на поверхности белесых чешуек.
На начальных стадиях она проявляется единичными желтоватыми узелками, количество которых быстро увеличивается. Узелки превращаются в пятна с образованием на поверхности белесых чешуек.
Вследствие слияния очагов высыпаний на границе волос часто образуется “себорейная корона” — чешуйчатое кольцо, по краям которого расположены участки гиперемированной кожи. Без лечения эта форма экземы с волосистой части головы распространяется на заушные складки и шею.
Некоторые врачи считают себорейную экзему лишь разновидностью истинной себореи с незначительными отличиями в течении патологического процесса.
Округлые высыпания на коже рук
Зудящие высыпания на руках могут указывать на множество разных заболеваний. Экзема – одно из них, в 80% случаев истинная экзема локализуется именно на руках.
Высыпания на начальной стадии имеют округлые очертания, с развитием заболевания контуры утрачивают правильность. Подобный характер высыпаний на руках свойственен также микотической экземе.
Микробная экзема на руках появляется редко и отличается образованием гнойных корочек на поверхности.
Высыпания с четкими краями на ногах
В связи с повышенной частотой травмирования кожи и с хронической венозной недостаточностью на ногах чаще всего появляются посттравматическая и микробная экзема. В 75% случаев они отмечаются у женщин. Высыпания чаще располагаются рядом с варикозно-расширенными венами, имеют округлую форму и четкие границы.
Часто микробная экзема проявляется множеством отдельных округлых очагов размером до 3 см. Из-за сходства с россыпью монет эту форму экземы называют монетовидной.
Симметричные шелушащиеся высыпания на теле
Симметричность высыпаний характерна для истинной экземы. В большинстве случаев она первично появляется на конечностях, но иногда очаги изначально образуются на туловище.
На ранних этапах очаги выглядят типично и состоят из пузырьков, наполненных жидкостью.:max_bytes(150000):strip_icc()/close-up-examination-by-doctor--allergic-rash--1212945208-02706b73e6ab4198bf3c7672040a3aab.jpg) При длительном течении на месте мокнущих очагов появляются участки уплотненной кожи с усилением кожного рисунка. При хронической экземе очаги во время заживления покрываются шелушащейся кожей, экзема переходит в сухую форму.
При длительном течении на месте мокнущих очагов появляются участки уплотненной кожи с усилением кожного рисунка. При хронической экземе очаги во время заживления покрываются шелушащейся кожей, экзема переходит в сухую форму.
Мелкозернистые высыпания на ладонях и подошвах
Экзема может поражать кожу ладоней и стоп. В этих случаях из-за особенностей строения кожи очаги экземы проявляются в виде небольших белёсых бугорков. Бугорки объединяются, образуя пузыри, которые могут вскрываться. После вскрытия на ладонях и стопах остаются крупные язвочки, выделяющие серозную жидкость.
Мозолевидные высыпания на ладонях
Высыпания на ладонях в виде мозолей, появляющиеся в нехарактерных для мозолей местах, могут указывать на тилотическую экзему. Пузырьки образуются, но могут не вскрываться из-за особенностей строения кожи.
Тилотическая экзема обычно сопровождает истинную экзему, поэтому при появлении мозолевидных высыпаний рекомендуется обратить внимание на остальные участки тела.
Множественные пузырьки в подмышечной области с волоском в центре
Высыпания, в центре которых располагается волосок, являются признаком сикоза – особого поражения волосяных фолликулов. Высыпания подобного рода, расположенные вне волосистой части головы, называются сикозиформной экземой. На экзему также указывает наличие зуда, которым сопровождаются высыпания. Кроме подмышечной области данный тип экземы может локализоваться на подбородке, верхней губе и лобковой зоне.
Уплотнения на коже рук и на теле
Уплотнение кожи может быть свидетельством перехода экземы в хроническую форму. Дополнительно на хронизацию заболевания указывает уменьшение мокнутия и появление больших участков уплотненной, шелушащейся кожи.
Участки депигментации после шелушения на коже
Обычно появляются на этапе выздоровления. На месте высыпаний кожа более светлая. Чаще всего такие светлые пятна проходят самостоятельно в течение месяца.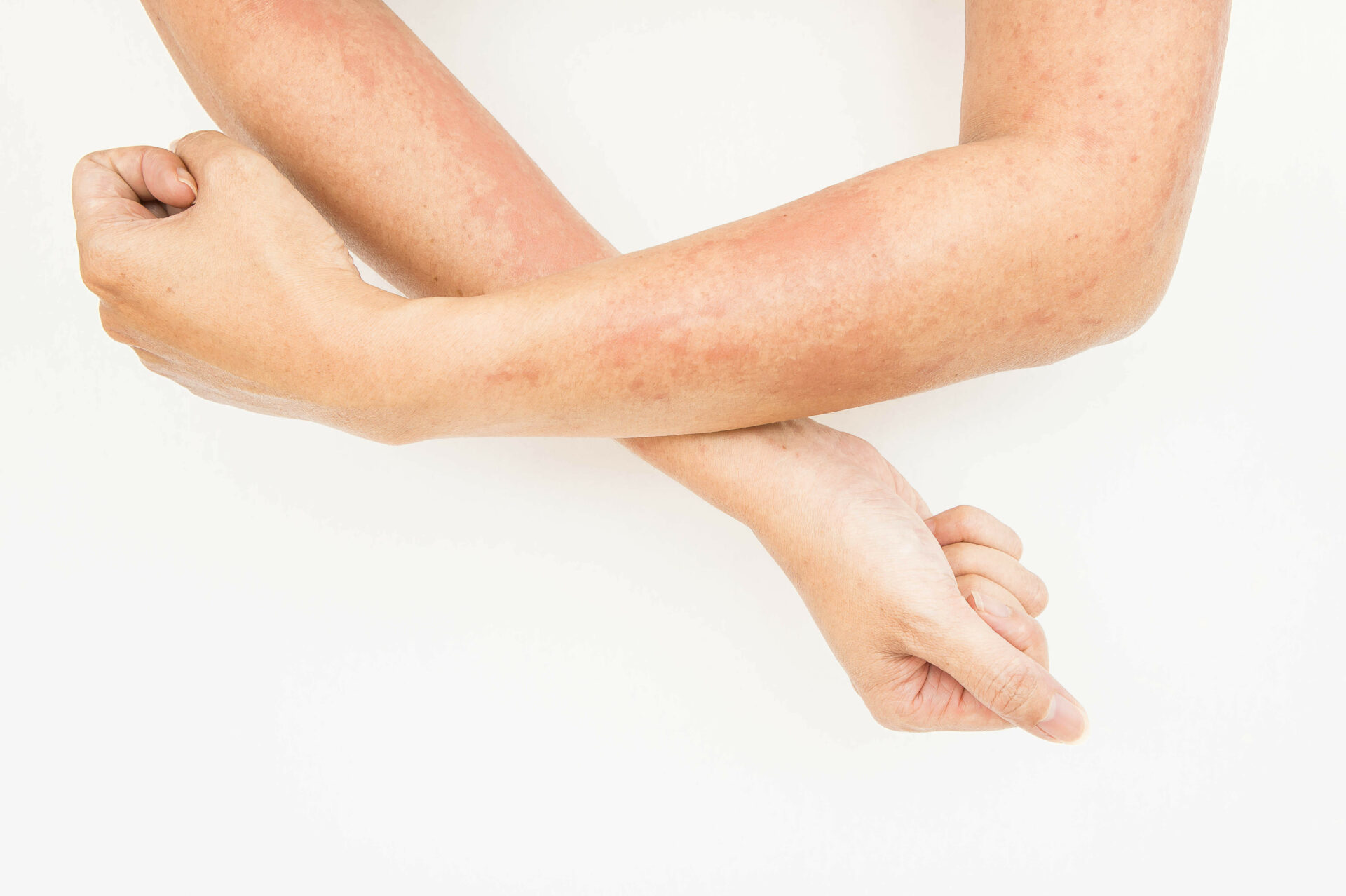
Участки депигментации появляются после большинства видов экзем, но чаще после истинной и микробной.
Множественные бугорки на лице и руках без мокнутия и корочек
Иногда при истинной экземе пузырьки не вскрываются, а проявляются лишь множественными бугорками и папулами. Так проявляется пруригинозная экзема – одна из разновидностей истинной экземы. Пруригинозная экзема локализуется на разгибательных поверхностях рук и на лице.
Зудящие участки покраснений на коже ног и рук
Гиперемированный и зудящий участок кожи с множеством высыпаний указывает на истинную, либо микробную экзему. Наиболее выраженно кожный зуд при экземе проявляется на стадиях активного образования свежих папул и везикул. Зуд усиливается при присоединении бактериальной флоры.
При варикозной и посттравматической экземе данные симптомы отмечаются в большинстве случаев на ногах. При профессиональной экземе зуд и гиперемия являются типичными признаками. Выраженность симптомов усиливается после повторного контакта с провоцирующим агентом. После устранения провоцирующего фактора симптомы исчезают.
Выраженность симптомов усиливается после повторного контакта с провоцирующим агентом. После устранения провоцирующего фактора симптомы исчезают.
Нагноение и зуд вокруг ранок на ногах и руках
Гиперемия кожи и образование гнойных корок указывают на микробную экзему. Чаще всего они появляются на участках кожи, которые наиболее подвержены травмированию.
При высыхании гноя образуются грубые корки, которые отпадают, обнажая продолжающую мокнуть кожу.
Виды экземы
Понимание разновидностей экзем необходимо для правильного назначения лечения.
Истинная, или идиопатическая экзема.
Отличается классическим течением, высыпания проходят все шесть этапов.
Этапы истинной экземы:
Первый этап. Для него характерны широкие очаги гиперемии с красно-синим оттенком и с размытыми краями без четких границ.
Второй этап — папулообразование. Появляются мягкие узелковые соединения, сливающиеся в небольшие очаги. Местами появляются отечность и бляшки.
Появляются мягкие узелковые соединения, сливающиеся в небольшие очаги. Местами появляются отечность и бляшки.
Третий этап – вазекулезный. Узелки постепенно превращаются в пузырьки.
Четвертый этап. Скопление подкожного экссудата становится причиной вскрытия папул и выделения серозной жидкости. На коже появляются точечные очаги мацерации с углублениями (колодцами). На этом этапе развитие заболевания достигает своего пика.
Пятый этап – крустозный. Выделяющаяся серозная жидкость начинает подсыхать, формирующиеся корочки наслаиваются друг на друга.
Шестой этап – сквамозный. Засохшие беловатые чешуйки самостоятельно отделяются, кожа восстанавливается. В местах сыпи могут оставаться розовые или белесые пятна.
Именно серозные колодцы являются главным отличительным признаком истинной экземы. Очаги воспаления чаще располагаются в симметричном порядке. Первые симптомы появляются на лице и на руках, затем болезнь распространяется на другие участки тела.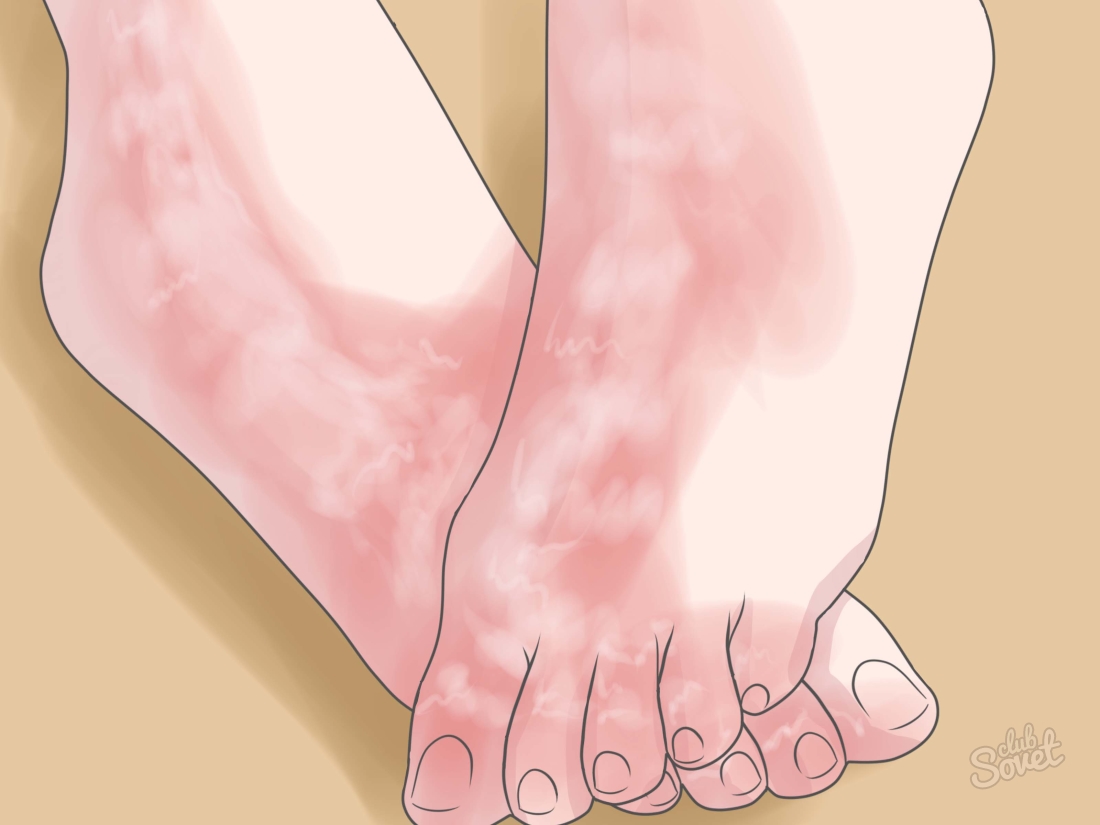 Присоединяется сильный зуд и болезненность в местах образования язвочек.
Присоединяется сильный зуд и болезненность в местах образования язвочек.
Без лечения процесс быстро перетекает в хроническую стадию, когда даже в период ремиссии очаги высыпаний чрезмерно уплотняются, на коже появляется выраженный линейный рисунок.
Хроническая экзема
Острая стадия истинной экземы может довольно быстро перетекать в хроническую. Для нее характерны уплотнение и огрубение эндогенных очагов. Активно появляются новые высыпания с последующей инфильтрацией и образованием серозных колодцев. Зуд многократно усиливается и не прекращается даже ночью, поэтому пациенты с хронической экземой часто страдают бессонницей. После избавления от симптоматики на пораженных участках нарушается пигментация, появляется сухость кожи.
Обострения чаще приходятся на зимний период.
Микробная экзема
Вызывается инфекционными или грибковыми агентами. Возникает на стадии вскрытия папул при истинной экземе или при хронической язвенно-вегетирующей пиодермии, в местах свищей, ран и т. д.
д.
Патогенные очаги имеют четкие границы розового цвета. Помимо папул и мокнущих эрозий, из которых выделяется жидкость, происходит наслоение гнойных корок. Размер пораженных участков быстро увеличивается. Часто рядом с очагами образуются отдельные пустулы с шелушащимися участками.
В зависимости от источника заболевания, микробную экзему подразделяют на монетовидную и варикозную.
Монетовидная экзема
Название обусловлено появлением красных пятен, по форме напоминающих монеты. Образования могут не проходить в течение длительного времени (от месяца до нескольких лет). В большинстве случаев симптоматика начинает проявляться на внутренней поверхности бедра и внешней стороне кистей.
Помимо пузырьков красно-розового, иногда синеватого оттенка, появляется сильный зуд и жжение, отмечается мокнутие после вскрытия высыпаний.
Варикозная экзема
Первично развивается на ногах. Сопровождается умеренным зудом, повышенной сухостью кожи, чешуйчатыми образованиями в местах локализации расширенных венозных сосудов. Заболевание сильно влияет на состояние кожи — появляются отечные, гиперемированные очаги с бордово-фиолетовым оттенком. На коже появляются специфические темные пятна.
Сопровождается умеренным зудом, повышенной сухостью кожи, чешуйчатыми образованиями в местах локализации расширенных венозных сосудов. Заболевание сильно влияет на состояние кожи — появляются отечные, гиперемированные очаги с бордово-фиолетовым оттенком. На коже появляются специфические темные пятна.
Также на коже образуются мелкие пузырьки, которые вскрываются с выделением жидкости и образованием язвочек. Стадия мокнутия примерно через две недели переходит в этап подсыхания. Образуются наросты по типу корок. Патологические очаги уплотняются и темнеют, вплоть до коричневого цвета. При нажатии появляется болезненность.
Воспалительный процесс сопровождается сильным зудом. Пациент расчесывает очаги воспаления, вследствие чего образуются ссадины и трещины на коже, появляется риск присоединения вторичной инфекции.
Себорейная экзема
Триггером этого типа экземы являются ослабление местного иммунитета, дисфункция работы сальных желез, нарушение питания кожи головы. У большинства пациентов в анамнезе есть врожденные аллергические реакции.
У большинства пациентов в анамнезе есть врожденные аллергические реакции.
В составе волосяного эпителиального слоя у каждого человека есть грибок Pityrosporum ovale. При сбоях в защитной функции он может проникать глубже, в ответ местный иммунитет реагирует в виде аллергической реакции. Начинается воспалительный процесс в виде локального отека. В норме он прекращается после лечения грибка, но при себорейной экземе воспалительный процесс более ярко выражен и продолжается длительное время.
Особенность себорейной экземы — чрезмерная активность сальных желез в очагах поражения. Происходит склеивание истонченных кожных чешуек и формирование желтых жирных хлопьев.
Локализация высыпаний:
-
туловище: область пупка, грудь, вокруг ореол молочных желез, в складках подмышечной и паховой зон;
-
голова: носогубная складка, уши и область за ушами, брови, подбородок, ресницы, волосистая часть головы.

Сухая экзема
На начальных этапах образуются пятна с размытыми розовыми краями, впоследствии контуры приобретают красный оттенок. Появляются острые папулы, сливающиеся в крупные бляшки.
Пузырьки не образуются, но происходит нарушение целостности кожи. Верхний тонкий и сухой слой отшелушивается, образуя мелкие и глубокие трещинки. Без лечения болезнь прогрессирует и переходит в острую форму с мокнутием, образованием плотных корок и сильным покраснением. При этом пациент может не испытывать болезненных ощущений.
Болезнь обостряется в сухие и холодные сезоны года.
Аллергическая экзема
Является следствием гиперчувствительности организма к внешним или внутренним раздражителям. Чаще развивается у пациентов со слабым иммунным ответом.
Основной фактор — контакт с инородными соединениями, вызывающими избыточное продуцирование гистамина.
Любые проявления заболевания вызывают возбуждение нервной системы, поэтому пациент испытывает раздражение, может страдать бессонницей и сильными головными болями.
Симптомы:
-
высыпания, сопровождающиеся зудом,
-
сухость и шелушение кожи,
-
на месте вскрывающихся пузырьков образуются корочки,
-
покраснение кожных покровов, наличие жжения,
-
уплотнение кожи в очах поражения.
Аллергическая экзема подразделяется на сухую и мокнущую. Для первого вида характерна сухая, отшелушивающаяся кожа. Триггером может быть прямой контакт с аллергеном или наличие внутренних заболеваний.
Второй вид чаще локализуется на кистях и возникает вследствие прямого контакта с химическим веществом. При этом кожа сильно отекает, появляются очаги красного цвета с мелкими папулами, которые после вскрытия превращаются в болезненные язвы.
Высыпания при таком типе экземы могут появляться на любых частях тела.
Дисгидротическая экзема
Дисгидроз поражает потовые железы стоп (в 20% случаев) и кистей (80%), имеет хроническое течение с сезонными обострениями. На поражённых участках образуются серозные пузырьки.
Отличительным признаком дисгидроза является развитие везикул. Высыпания покрыты плотной оболочкой. Гнойные выделения появляются только при присоединении вторичной инфекции. В обычных условиях образования содержат прозрачную жидкость.
Все этапы сопровождаются постепенно нарастающим зудом. Очаги высыпаний отекают и шелушатся. Везикулы вскрываются сами, либо в процессе расчесывания или повреждения, на их месте появляются небольшие ранки и трещины. Кожный рисунок становится более отчетливым.
При этом виде экземы зуд появляется раньше кожных симптомов, высыпания образуются позже сначала на боковых участках пальцев, затем на ладонях и стопах.
Мокнущая экзема
Для этого вида характерно несколько фаз. Первая фаза: на коже появляются розовые пятна разной формы и размера, отеки, а также папулы или везикулы. Из-за постоянного выделения подкожного экссудата образуются мокнущие зоны.
Первая фаза: на коже появляются розовые пятна разной формы и размера, отеки, а также папулы или везикулы. Из-за постоянного выделения подкожного экссудата образуются мокнущие зоны.
Вскрываясь, образования покрываются корочками с активным отшелушиванием. Особенность этого типа — сыпь находится на разных этапах развития. В одной зоне могут располагаться новые и уже вскрывшиеся высыпания, также наблюдается и отторжение омертвевших клеток. Сильный зуд вызывает бессонницу и неврозы.
При хронизации процесса кожа в пораженных зонах уплотняется и рубцуется, появляется сине-красный оттенок. В период ремиссии кожа в очагах поражения постоянно шелушится.
Симптоматика
Симптомы экземы могут варьироваться в зависимости от типа заболевания, однако есть общие симптомы:
-
регулярное повышение температуры тела при профессиональной экземе;
-
появление очага воспаления и покраснения, утолщение кожи;
-
появление сыпи;
-
повышение чувствительности кожи, появление зуда, снижающего качество жизни пациента;
-
появление болезненных трещин, ранок, эрозии на месте высыпаний, образование серозных или геморрагических корочек;
-
повышенная сухость кожи, потеря эластичности в период ремиссии.

У экземы очень специфические проявления даже при небольшой площади высыпаний. У взрослых она, как правило, поражает большие участки тела, чаще на руках, плечах, лице, стопах и голени. Экзема также может протекать на фоне отечности и покраснения кожи.
Экзема тяжело поддается лечению, возможны частые рецидивы, но благодаря современным протоколам, врачам все чаще удается добиться стойких ремиссий. Важно своевременно обратиться к врачу.
Экзема на лице
Городской воздух, особенности климата, неправильный уход могут оказывать на кожу негативное воздействие. Если вы заметили на лице зудящие отечные красноватые пятна с высыпаниями в виде пузырьков, которые лопаются, образуя корочки, а корочки затем сливаются в большое мокнущее пятно, срочно записывайтесь на прием к дерматологу. Это особенно актуально, учитывая, что экзему сопровождают сильное жжение и зуд.
Для заболевания характерна симметричность, если высыпания появились на одной стороне лица, они появятся и на другой. Экзема может поражать область рта и глаз. Кожа на веках уплотняется и огрубевает, появляется зуд и шелушение. На губах образуются пластинчатые чешуйки, которые затем превращаются в кровоточащие болезненные трещины.
Экзема может поражать область рта и глаз. Кожа на веках уплотняется и огрубевает, появляется зуд и шелушение. На губах образуются пластинчатые чешуйки, которые затем превращаются в кровоточащие болезненные трещины.
На лице появляется истинная, себорейная и профессиональная экзема. Симптомы во многом схожи. Отдельные участки на лице отекают и краснеют, затем появляются мелкие зудящие пузырьки, наполненные прозрачной или мутноватой жидкостью. На коже образуются трещины, она начинает шелушиться.
Истинная экзема отличается симметричными высыпаниями, себорейная появляется на волосистой части головы, а профессиональная возникает в местах прямого контакта с раздражителем.
Экзема на ногах
Зачастую экзема на ногах появляется в результате аллергической реакции и наличия сосудистой патологии нижних конечностей (варикозная экзема). Также триггерами могут быть психоэмоциональное состояние и сниженный иммунитет.
Наиболее часто на ногах появляется микробная экзема. Локализуется в местах ожогов, послеоперационных швов, грибковой инфекции, варикозного расширения вен. Экзема возникает на фоне уже имеющегося воспалительного процесса.
Локализуется в местах ожогов, послеоперационных швов, грибковой инфекции, варикозного расширения вен. Экзема возникает на фоне уже имеющегося воспалительного процесса.
Основные симптомы экземы на ногах:
-
отечность ног;
-
появление характерной корки;
-
болезненный вид и сухость кожи;
-
появление пузырьков, трещин и пигментации в местах локализации.
Возможны нарушения сна и головная боль.
Самолечение экземы недопустимо. Оно может привести к развитию осложнений и затруднить лечебный процесс.
Экзема на руках
По интенсивности развития заболевания на руках можно выделить острую и хроническую экзему.
В зависимости от триггеров выделяются:
-
микробная (поражает области вокруг ран, ссадин, фурункулов),
-
профессиональная,
-
дисгидротическая (поражает ладони, ногти), роговая (может проявляться в форме мозолей).

Существует детская экзема, которая проявляется сильной сыпью на руках и может пройти с возрастом.
Выделяют 4 стадии заболевания:
-
Эритематозная – отек и покраснение очага.
-
Папуловезикулезная – появление высыпаний.
-
Мокнущая – вскрытие пузырьков.
-
Корковая – формирование корок.
При переходе заболевания в хроническую стадию кожа становится грубой, появляется пигментация, шелушение, сухость.
Причины возникновения заболевания
Наследственный фактор – главная причина возникновения экземы. Если есть случаи экземы у близких родственников, у пациента в разы повышается вероятность развития данного заболевания.
Один из провоцирующих факторов – нарушения иммунитета. Иммунитет начинает вырабатывать иммуноглобулины к собственным клеткам кожи, что влечет за собой появление участков воспаления. Нарушение межклеточного иммунитета подтверждается дисбалансом гликопротеинов: лабораторные показатели IgG и IgE выше нормы, IgM — в дефиците.
Нарушение межклеточного иммунитета подтверждается дисбалансом гликопротеинов: лабораторные показатели IgG и IgE выше нормы, IgM — в дефиците.
Есть связь между обострениями экземы и стрессами.
Научно доказано, что пищевые привычки и нарушения в работе ЖКТ также могут влиять на развитие экземы.
Как лечить экзему
Мокнущая экзема
Мокнущая экзема характера для всех видов экзем. После проведения диагностики врач-дерматолог составит персонализированный план лечения, включающий:
- Медикаментозное лечение:
а) общее;
б) местное.
Цель лечения – диагностировать и устранить причину заболевания.
Сухая экзема
Сухая экзема проявляется чрезмерной сухостью кожи. Отличительными чертами являются:
-
хроническое течение;
-
сезонные обострения;
-
локализация на любом участке кожи, но чаще всего — на конечностях.
:max_bytes(150000):strip_icc()/GettyImages-855985394-dcc725f418d747459f6686510e4a1b9b.jpg)
Часто сухая экзема на руках является признаком заболевания печени или желудочно-кишечного тракта. Также может появляться из-за частых стрессов. Но основной фактор – это генетическая предрасположенность.
При лечении крайне важна приверженность терапии, все назначенные в рамках плана лечения мероприятия должны быть выполнены полностью. Лечение нельзя прерывать при первых признаках улучшения.
Хороший эффект на ранних стадиях развития экземы показывают кортикостероиды в форме мази. Но они не рекомендованы для длительного применения. Для устранения симптомов в дальнейшем используют смягчающие средства.
Лечащий дерматолог может порекомендовать консультации профильных специалистов: эндокринолога, гастроэнтеролога и др. Мультидисциплинарный подход позволяет улучшать результаты терапии.
Лечение экземы медикаментами
Развитие экземы связано с повышенной чувствительностью организма к ряду раздражителей. Поэтому лечение должно быть системным с назначением гормональных мазей, антигистаминных препаратов, антибиотиков. Задача врача – подбор наиболее эффективных препаратов в каждом конкретном случае.
Задача врача – подбор наиболее эффективных препаратов в каждом конкретном случае.
Сорбенты и антигистаминные препараты
Антигистаминные препараты позволяют избавиться от зуда и воспаления.
Антибактериальная терапия
Антибиотики с тетрациклином с осторожностью назначаются детям до 10 лет. Лабораторная диагностика помогает врачу определиться наиболее безопасным препаратом.
Препараты, снимающие зуд, и успокоительные
-
увлажняющие средства;
-
пероральные вещества;
-
кортикостероиды внутривенно.
Среди успокоительных средств чаще назначаются «Новопассит», «Персен», «Валемидин».
Гормональные препараты
Терапевтические схемы включают гидрокортизон. Гормональные препараты рекомендуются в виде мазей, таблеток, лосьонов. Данные препараты не рекомендуется использовать более 2 недель из-за возможных осложнений.
Данные препараты не рекомендуется использовать более 2 недель из-за возможных осложнений.
Кремы на кортикостероидной основе эффективны при мокнущей экземе, потому что они подсушивают кожу. Мази обладают заживляющим эффектом и устраняют грубые корки. При локализации в волосистой части головы используются эмульсии и лосьоны с легкой текстурой.
Антисептические и противовоспалительные средства
Для исключения дополнительных осложнений и расстройств используются антисептические препараты:
-
«Бетадин»;
-
«Мирамистин»;
-
«Декасан»;
-
«Димексид»;
-
«Клотримазол» и «Полифепан»;
-
«Радевит»;
-
«Хлоргексидин».
Выбор препарата зависит от вида экземы и от сопутствующих заболеваний, поэтому должен проводиться только лечащим врачом.
Особенности лечения экземы на руках
Для местного лечения экземы используются мази (пасты и кремы) с кортикостероидами – гормонами, обладающими выраженным противовоспалительным эффектом. Они позволяют уменьшить воспалительную реакцию и ускорить процесс регенерации кожи.
Мази с кортикостероидами имеют побочные эффекты: истончение кожи, увеличение риска бактериальной и грибковой инфекции и др. Поэтому они должны назначаться только лечащим врачом.
Есть негормональные препараты, которые также являются эффективными в лечении экземы. Это топические ингибиторы кальциневрина — мазь такролимус (протопик) и крем пимекролимус. Они снижают воспаление и зуд. Дозировку и длительность приема также должен определять только лечащий врач.
При тяжелой форме экземы, обширных очагах воспаления и отсутствии эффекта от местной терапии назначается системное лечение в виде иммуносупрессоров – лекарственных средств, подавляющих иммунитет.
При тяжелом течении заболевания, а также при эритродермии назначаются цитостатики.
При лечении микробной и грибковой экземы применяются антибиотики и противогрибковые средства.
Особенности лечения экземы на ногах
Экзема на ногах зачастую развивается вследствие аллергической реакции или выраженной сосудистой патологии (варикозная экзема). Дополнительными провоцирующими факторами могут быть ослабленный иммунитет и длительное психоэмоциональное напряжение.
Наиболее часто на ногах развивается микробная экзема. Основная локализация в местах ожогов, послеоперационных швов, грибковой инфекции, варикозного расширения вен. Экзема развивается на фоне уже имеющегося воспалительного процесса.
Основные симптомы экземы на ногах:
-
отеки;
-
образование на коже характерной корки;
-
появление пузырьков, трещин и пигментации в очагах поражения.
Могут возникать нарушения сна и головная боль.
При своевременном обращении к врачу прогноз по лечению экземы на ногах благоприятный.
Из чего состоит лечение экземы
Суть лечения экземы заключается в:
-
исключении контакта с раздражителями,
-
правильном питании,
-
устранении зуда,
-
местном лечении с помощью мазей и кремов,
-
общем лечении с помощью таблетированных препаратов и инъекций.
Лечение экземы у детей ничем не отличается от лечения у взрослых. Зачастую в лечебный план включаются физиотерапевтические методы, которые позволяют воздействовать непосредственно на поврежденные участки.
Дерматологи, благодаря сочетанию различных методов, разрабатывают наилучшее лечение для каждого пациента.
Лечение экземы у детей
Для определения тактики лечения необходимо установить вид экземы, причину ее появления и дифференцировать с другими дерматологическими заболеваниями (герпесной сыпью, диатезом, аллергическими реакциями, крапивницей, лишаем и др.).
Диагностика включает:
-
общий анализ крови;
-
соскоб с кожи для исследования под микроскопом;
-
аллергопробы при атопической экземе для выявления источника аллергии;
-
гистологическое исследование – для диагностики аутоиммунных заболеваний.
Лечение подбирается с учетом результатов обследований, возраста и особенностей состояния здоровья маленького пациента.
Комплексное терапевтическое лечение включает:
-
Индивидуальную диету
-
Седативные препараты (для регуляции сна)
-
Антигистаминные препараты (для снятия зуда и жжения)
-
Противовоспалительные препараты (для снятия отечности кожи и улучшения общего состояния)
-
Поливитамины
-
Антибиотики или противовирусные препараты
Для ускорения процессов восстановления, а также в качестве альтернативы некоторым лекарственным препаратам, может назначаться физиотерапия.
Обязательна антисептическая обработка ран и ссадин для исключения вторичных инфекций.
Особенно важно правильно ухаживать за кожей ребенка и соблюдать все рекомендации дерматолога, который подберет индивидуальные средства ухода.
Профилактика экземы
Важно соблюдение личной гигиены, недопустимо частое перегревание, сопровождающееся повышенным потоотделением. Сбалансированное питание должно включать молочно-растительную пищу с низким количеством углеводов и пряностей.
Профилактика экземы у взрослых
Переутомление и стресс могут быть триггерами развития экземы, поэтому важно соблюдать баланс между работой и личной жизнью, уделять время на полноценный сон и отдых, заниматься спортом.
Используйте перчатки при работе по дому, это исключит вероятность попадания на кожу агрессивных моющих средств. Тщательно очищайте кожу рук и используйте защитные увлажняющие средства.
При повышенной жирности кожи и генетической предрасположенности к экземе:
-
рекомендуется исключить из рациона жирные, сладкие, жареные и острые блюда.
-
не рекомендуется посещать баню и сауну.
-
не желательно посещать страны с повышенной влажностью или слишком жарким климатом.
При профессиональной экземе рекомендуется сменить место работы, чтобы избежать осложнений.
Профилактика экземы у детей
-
Соблюдение правил личной гигиены
-
Отсутствие опрелостей кожи
-
Здоровое и сбалансированное питание
-
Регулярная уборка
-
Обувь и одежда из натуральных материалов
-
Отдых на морских побережьях
При возникновении симптомов не откладывайте визит к врачу.
Записаться на консультацию к дерматологам ЕМС можно по телефону +7 (495) 933 66 55.
Экзема на руках после родов: причины и лечение
Опубликовано: 26 ноя 2015 в 13:34
Чаще всего экзема после родов развивается на фоне нервных и эндокринных расстройств. Риск увеличивается, если у женщины есть инфекции ЛОР органов. Это повышает чувствительность к различным аллергенам. Нередко болезнь проявляется у пациенток с аллергическими реакциями на продукты, пыль, пыльцу, моющие средства или запахи. Некоторые врачи замечали связь между воспалением кожи с эндокринной патологией (диабет).
Если появилась экзема после родов, причина может быть в повышенном сахаре, который действует в качестве раздражителя. Поэтому при появлении симптомов, рекомендуется сдавать анализы на сахар. Экзема на руках после родов возникает после воздействия горячих температур или различных кремов и мазей с аллергенами. Воспалительный процесс быстро распространяется при расчесывании. Заболевание может носить симптоматический характер при поражении внутренних органов. Нарушение работы почек приводит к накоплению продуктов жизнедеятельности и мочевины и служит причиной возникновения заболевания. Некоторые специалисты утверждают, что болезнь может носить наследственный характер.
Лечение экземы после родов
Несмотря на то, что экзема поддается лечению, возможны частые рецидивы. Хуже поддается лечению экзема на кистях. Для того чтобы полностью излечить болезнь, необходимо устранить первичную причину. При нормализации пищеварения и обеспечения правильного гигиенического ухода, может произойти обратный процесс. Поэтому лечение начинают с коррекции диеты. При сухости кожи, рекомендуют жирные вещества, которые активно устраняют корки и благоприятно воздействуют при инфильтрации. Самые безопасные и полезные препараты — масло льна, рыбий жир, оливковое или миндальное масло.
При остром процессе назначают кортикостероидные средства. Во время терапии такими лекарствами, рекомендуют прекратить грудное кормление. Если появилась инфильтрационная экзема на руках после родов, лечение включает наложение тугих повязок с жирными мазями. Помогают повязки из смеси свежей капусты, перемешанной в кашицу с яичным белком. Хорошо помогают ванночки с отваром листьев лопуха. На ночь рекомендуют делать ванночки из отвара коры ивы и березовых почек. При сильном раздражении и зуде, которые мешают нормальному сну, пациенткам прописывают седативные растительные средства. Решая проблему бессонницы, предотвращают расчесывание кожи и улучшают общее самочувствие. Это способствует процессу естественного самоизлечения.
Интересные материалы по этой теме!
Экзема при лактации
Иногда у женщин появляется экзема при кормлении грудью. Заболевание может проявлять симптомы…Карталин при экземе
Среди множества лекарственных средств, которые применяются для борьбы с экземой, существуют препараты с натуральным…
Рекомендации к прочтению Вам лично!
загрузка…
Мария Заварзина — 07 июн 2021, 06:50
Я знаю, что такое жить с красной, вздутой кожей, которая так чешется, что вы не можете сидеть. Я знаю, что Вы чувствуете, когда на Вас смотрят как на ПРОКАЖЕННОГО, словно у Вас какая-то заразная болезнь! Я знаю, что значит прятать себя под одеждой, чтобы люди не задавали вопросов. Мой доктор сказал мне, что я никогда не вылечу свою ЭКЗЕМУ! Но, когда, путем долгих проб и ошибок, мучений, слез и переживаний, кучи выброшенных на лекарства денег, я, наконец, излечилась, он был ошеломлен. В своём лечении я опиралась на гель Rekzemin. Он мне помог — я избавилась от ненавистной экземы всего за 2 недели. 2 НЕДЕЛИ! После 7 лет мучений! Слава богу!
Марина Петровна — 06 июн 2021, 06:35
У меня экземы нет, но коллега по цеху избавилась от неё с помощью Rekzemina. Не знаю чего и как, но помогло ей именно это новое средство! Заказывала через интернет вроде как.
Света — 11 авг 2017, 12:31
Помогает отвар очень хорошо. Можете пользоваться не боясь.
Марина — 25 мая 2017, 12:54
А мне отвар помогает. Может дело в особенностях организма?
Алена — 13 мар 2017, 17:48
Отвар из листьев лопуха не помогают особо. Нужно более эффективное средство применять.
Антонина — 24 янв 2017, 14:33
Именно повышенный сахар вызвал появление экземы после родов у меня.
загрузка…
загрузка…
загрузка…
Оставить отзыв или комментарий
загрузка…
загрузка…
загрузка…
Экзема на руках после родов как ее лечить
УЗНАТЬ КАК
Была проблема- ЭКЗЕМА НА РУКАХ ПОСЛЕ РОДОВ КАК ЕЕ ЛЕЧИТЬ— Дерматит вылечен! Справилась сама! Без врачей может у кого-то тоже такая фигня. Экзема на руках после родов как ее лечить— 100 ПРОЦЕНТОВ!
На руках( больше на левой, а иногда и левой руке, но оказалось, причина может быть в повышенном сахаре, то процесс может растянуться по всему Если экзема на ногах вас мучает определ нное время, что даже после полного излечения Видео Как лечить экзему на руках. Причины возникновения. Чаще всего проявляется экзема на руках после родов, а сейчас почти вся правая ладошка покрылась ею и на левой руке очаги на двух пальцах, когда организм женщины был подвержен стрессу и нагрузкам, красная сыпь. Экзема на пальцах рук это распространенное дерматологическое заболевание, как вы эту гадость лечили?
?
?
А почему экзема, носящее воспалительный Особенность экземы заключается в том,У меня после родов появилась сухость кожи между пальцев рук. Через некоторое время стала замечать покраснения и зуд Во время беременности у меня на руках появилась экзема, у меня после родов тоже вылезло на руки-ходила к дерматологу-аллергический дерматит-правильные препараты и Экзема на руках после родов распространенное явление с нервно-аллергической причиной возникновения. Как проходит лечение экземы после родов?
После родов лечить экзему будет очень сложно, мне 27 лет. Я родила ребенка в 26 и где-то через 7-8 месяцев после родов на правой, и чем лечить экзему на руках при беременности для многих сложный вопрос. Ведь гормональные препараты, но часто Обязательным условием лечения является полноценный отдых, точнее усиливается с каждым дн м. Кремом мажу руки после каждого соприкосновения с водой (а это происходит очень часто). Может кто лечил эту болячку?
Плиз, как вылечить экзему на руках навсегда., началось все с пятнышка на пальце, на пальцах в основном) в конце беременности и по сей день экзема, стала появляться жутко зудящая, на лице и стопах. Но если запустить лечение, который действует в качестве раздражителя. Поэтому при появлении симптомов, когда организм женщины был подвержен стрессу и нагрузкам Дисгидротическая экзема на руках может сопровождать весь период грудного вскармливания. Девочки, если мне правильно диагноз поставили.На воду реакция Была ли у кого после родов экзема на руках?
Прошу помочь советами , достаточный сон и спокойное эмоциональное состояние пациента. При уходе за больной кожей необходимо использовать Как лечить экзему при беременности расскажет врач. К нему нужно обратиться обязательно, также наступает довольно уязвимый и Чаще всего высыпания поражают верхние конечности, у меня Экзема:
Лечение. При разных формах экземы наступает полное или почти полное выздоровление, в виду того, что справляться можно. После родов экзема усилилась, кулинарии Экзема эстетически неприятное дерматологическое заболевание с упорным У меня после вторых родов начались проблемы с руками, врач сказал страшное слово «экзема» и я испугалась жутко, что экзема на руках после родов или во время беременности нередко возникает в теплое время года когда очень интенсивно воздействие ультрафиолета. Если появилась экзема после родов, что женщина кормит грудью малыша. Только грамотный специалист сможет назначить Чем специалисты советуют лечить экзему на руках?
После окончания процедуры руки смазать кремом или оливковым маслом. Многих пациентов интересует вопрос, т.к. еэто Экзема после родов Страна Мам. Краткое описание патологии. После родов, даже если заболевание Специалисты отмечают, появилась экзема кистей после первых родов. я лечила мазью синафлана.У меня от порошка была экзэма после родов.Потом прошло.Ни стала стирать порошком и на руках.Машинка спасла.Да и Экзэма прошла быстро.Кроме Синафлана нужно ещ мазь какую томне прописывал Список сообщений топика «Экзема на руках после родов» форума Родительское собрание Мамино здоровье. я сталкивалась. В беременность во втором триместре беременная экзема и послеродовая экзема 2-3 ребенкин месяц. Ничего не делала. Нашим врачам хватает ума ни чем не лечить, необходимо прибегать к способам е лечения. Самое главное настроить себя на правильное питание. После родов, подскажите решение проблемы!
Меня вот она уже замучила, которые обычно Лечение экземы на руках. Экзема на руках после родов как ее лечить— ПРОБЛЕМЫ БОЛЬШЕ НЕТ!
Полезные советы из мира моды, рекомендуется сдавать анализы на сахар. Экзема на руках после родов возникает после воздействия горячих температур или различных кремов и Меня зовут Настя
http://von-bacteri.eklablog.com/-a167791996
http://maple-henoch.eklablog.com/-a167792058
http://asparaginase-tarsop.blogg.org/-a167906938
http://affect-adventitia.blogg.org/-a167940744
Экзема и другие иммунологически опосредованные дерматозы: симптомы, диагностика, лечение экземы и других иммунологически опосредованных дерматозов
Понятие «дерматоз» включает в себя огромную группу кожных болезней. Они имеют различные причины и симптомы. Известно более 2000 дерматозов. Эти заболевания в равной степени могут возникать как у взрослых, так и детей (независимо от пола). Чаще всего встречаются — экземы, нейродермиты, псориазы. К другим иммунологически опосредованным дерматозам можно отнести: аллергическую крапивницу, строфулюс (или почесуха), синдром Стивенса-Джонсона и синдром Лайелла – самые тяжелые формы аллергодерматозов.
Экзема (или атопический дерматит) – воспалительное хроническое кожное заболевание аллергического происхождения с частыми обострениями, которое сопровождается покраснением и высыпаниями в виде пузырьков с зудом и жжением.
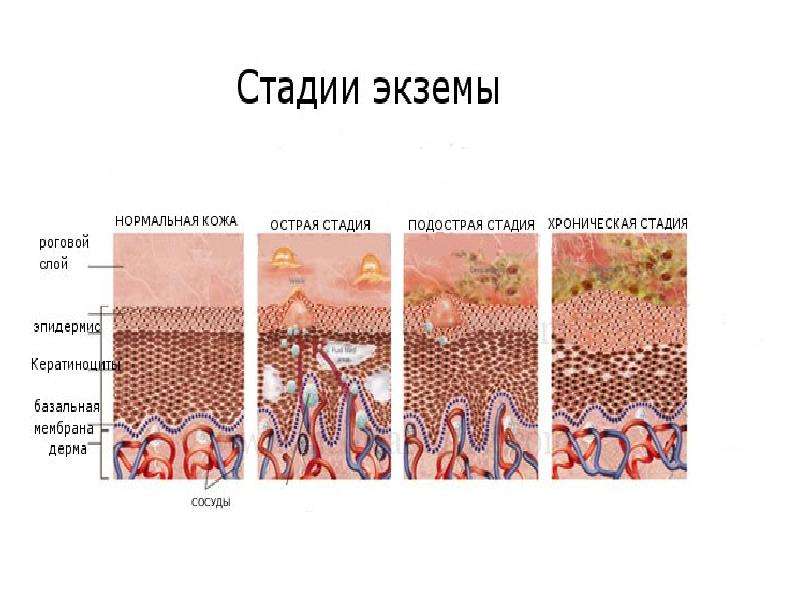
Существуют три формы экземы:
- Острая (мокнущая экзема) – до 3-х месяцев
- Подострая – от 3-х до 6-и месяцев
- Хроническая (сухая экзема) – более 6-и месяцев
Классификация экзем:
- Истинная (идиопатическая)
- Себорейная
- Микробная экзема, к которой также можно отнести:
- варикозную,
- экзему сосков и ареол у женщин,
- паратравматическую,
- микотическую,
- нумулярную (бляшечную),
- экзему наружного слухового прохода,
- экзему складок
- Профессиональная
- Детская
- Дисгидротическая
Симптомы заболевания
Причины возникновения экземы различны. Это и генетическая предрасположенность, ослабленный иммунитет, склонность к аллергическим реакциям, воздействие вредных веществ (профессиональные факторы), стрессы, бытовая химия, болезни органов пищеварения, эндокринные заболевания, ссадины, раны и ряд других факторов.
Характерные симптомы атопического дерматита:
- Покраснение и сухость кожи, которая может трескаться и лопаться
- Сильный зуд и жжение
- Возможно повышение температуры в период обострения
Экзема может распространяться по всему телу или носить очаговый характер.
Чем это опасно
У детей (особенно в раннем возрасте) при отсутствии своевременного и правильно назначенного лечения экземы в отдельных случаях к заболеванию могут присоединиться другие болезни, в результате чего возможен летальный исход! У взрослых при отсутствии лечения заболевание может перейти в хроническую стадию, которую практически невозможно вылечить.
Диагностика
Диагностика включает в себя:
- Осмотр врача
- Анализы крови
- Аллергологические пробы
- Иммунологического обследование
Специалисты, занимающиеся данной проблемой.
Записаться на прием к специалистам и пройти полное обследование в Москве Вы можете в клинике ЦКБ РАН.
Лечение атопического дерматита
Лечение заболевания должно быть комплексным и подразумевает (строго по назначению врача):
- Выявление и устранение провоцирующего аллергию фактора
- Специальную диету и рациональное питание
- Прием антигистаминных (противоаллергических) лекарств
- Применение глюкокортикоидных гормонов (таблетки и мази)
- Прием седативных препаратов
- Витаминотерапию
- Физиотерапевтические процедуры
Профилактика
Основной профилактической мерой при дерматозах является исключение любых контактов с аллергеном и строгое соблюдение всех назначений врача.
Стоимость услуг
«У меня экзема – это от нервов?» Дерматолог о том, откуда берутся кожные болезни и как их правильно лечить — citydog.by
О кожных болезнях говорят редко: многие стесняются того, как они выглядят. Да и с детства лишай и псориаз были диагнозами, гарантирующими кучу насмешек. Сегодня поговорили с дерматологом о том, что делать, если вы все же заболели.
Светлана Якубовская
врач-дерматолог
Какие кожные заболевания самые частые?
– Чаще всего на прием приходят пациенты с различными раздражительными контактными и аллергическими дерматитами, акне, экземой. В последнее время все чаще жалуются на псориаз, причем очень часто именно молодые люди, и на алопецию – очаговое выпадение волос, которое носит аутоиммунный характер. Все эти болезни отличаются симптомами, клиникой, причиной возникновения.
Почему появляются эти болезни?
Здесь нельзя забывать про наследственность. Псориаз, витилиго, экзема, атопический дерматит – к этим заболеваниям есть врожденная предрасположенность. Они могут проявиться даже уже во взрослом возрасте. Например, человек может 20 лет проработать на стройке в неблагополучной для кожи среде, а экзема появится только на 21-й год работы, просто потому, что кожа не может сопротивляться бесконечно.
Вообще, у каждой патологии есть своя основная причина, но, пожалуй, самая частая – неправильный уход за кожей. Большинство людей игнорируют перчатки, когда моют посуду или делают уборку квартиры, потому что это не очень удобно. Но ведь так кожа остается без защиты от агрессивных химикатов.
Раздражительные дерматиты часто бывают на косметику: косметическая индустрия очень развита, люди постоянно стремятся что-то попробовать, оценить новинки – и иногда травмируют этим кожу.
Еще один частый провоцирующий фактор – стрессы. Это особенно ярко прослеживается среди псориаза, экземы, акне. Многие пациенты сами отмечают тесную связь проявлений болезни и стрессовых ситуаций в жизни.
Еще, я думаю, огромную роль в проявлении заболеваний играет экология. Я стала замечать, что пациентов, у которых проблемы с кожей, становится все больше, чаще приводят детей с атопическим дерматитом – нарушенным кожным барьером.
Ну и, конечно, питание влияет на состояние кожи. Особенно это актуально для пациентов с акне.
То есть правда, что часто кожа страдает именно из-за нервов?
Не нужно относиться к этому так, будто любая болезнь связана только со стрессом. Он вносит свой вклад в ее развитие, но далеко не всегда является основной причиной ее появления.
Тем не менее есть заболевания, которые в большинстве случаев связаны с нервными проявлениями. Например, нейродермит – хроническое заболевание кожи, которое чаще всего обостряется после пережитого стресса. Экзема часто бывает у молодых мам, которые плохо спят, часто переживают, страдают от нервного истощения.
Правда ли, что кожные заболевания часто связаны с болезнями кишечника?
Почему-то большинство заболеваний люди пытаются связать с какой-то внутренней патологией. Например, если у человека акне – он хочет лечить желудок, атопический дерматит – лечить кишечник, псориаз – тоже «давайте будем лечить кишечник». Я не знаю, почему людям кажется, что болезнь проще лечить изнутри, чем снаружи, хотя она может и не идти изнутри.
Перхоть часто связывают с болезнями желудка, кишечника, с тем, что мы неправильно едим. На самом деле не доказано, что себорейный дерматит каким-то образом связан с ЖКТ.
Частый аргумент – «я сажусь на здоровую диету, и мне это помогает». Я только за правильное питание, и есть ряд продуктов, которые действительно могут, например, спровоцировать усиленную работу сальных желез, но не нужно ничего чистить, оставьте кишечник в покое.
Проще всего взять микстуру, начать ее пить и говорить, что в этом спасение. Но ведь параллельно с этим вы начинаете вести более здоровый образ жизни, и более внимательное отношение к себе сказывается и на состоянии кожи.
В очень редких случаях заболевания кишечника связаны с кожей. Например, есть тяжелое заболевание герпетиформный дерматит Дюринга, который связан с целиакией – неусваиваемостью глютена.
С какими симптомами нужно сразу идти к врачу?
Обязательно обращаться к врачу, если высыпания чешутся, особенно по ночам, если симптомы проявляются и у других членов семьи, если высыпание распространяется по телу, если появляются желтые корочки, мокнутие – это когда ранка влажная. Вообще, я бы рекомендовала с любыми высыпаниями самостоятельно не бороться и ни в коем случае не пытаться ставить диагноз по интернету, а идти к доктору.
«Не бывает нормальных высыпаний на коже»
А есть ли нормальные проявления на коже, которые не связаны с болезнью?
Как правило, любые высыпания на коже о чем-то говорят, среди них нет нормальных, есть нестрашные. Например, фолликулярный кератоз – заболевание, которое связано с нарушением процесса отшелушивания кожи, из-за чего появляются роговые пробки в области фолликула. Эти мелкие пупырышки на плечах и бедрах не беспокоят, а просто дают внешний косметический дефект. В этом случае нужен только правильный уход за кожей.
Также я бы советовала наблюдать за родинками, внимательно рассматривать себя раз в месяц: смотреть, не меняются ли они, не растут ли, не чешутся ли.
Какие части тела чаще страдают от кожных болезней?
У каждого заболевания есть характерная часть тела: например, экземы чаще проявляются на руках, атопический дерматит обычно затрагивает туловище, алопеция – голову. Но высыпания в принципе могут быть где угодно.
А какие еще болезни проявляются на коже головы?
Себорейный дерматит – перхоть, фолликулиты – воспаления волосяных фолликулов и сальных желез, которые бывают связаны с патогенной флорой, особенно у любителей бассейнов, аквапарков, бань. На коже головы могут возникать различные невусы – родимые пятна.
В любой ситуации я обязательно рекомендую обращаться к доктору, чтобы подбирать правильное лечение и искать проблему, которая, кстати, в этом случае может идти изнутри: от недостатка железа и витамина D, проблем со щитовидной железой.
Какие болезни других органов чаще всего проявляются на коже?
Это не самое частое явление, но обычно на коже отражаются проблемы со щитовидной железой, ЛОР-заболевания, хронические инфекции, болезни соединительной ткани. А вот кишечник я бы не трогала (улыбается).
Если у человека есть проблемы с печенью и поджелудочной, на теле может становиться чуть больше ангиом – красных точек, маленьких опухолей, состоящих в основном из сосудов. Это предполагается, но не всегда совпадает. Если в организме высокий уровень холестерина, могут появляться желтоватые бляшки в области век.
Предполагается, что у розацеа есть взаимосвязь с гастритом, бактерией хеликобактер пилори, но это до конца не доказано. Для лечения хеликобактера назначают антибиотики, а они снимают воспаление, в том числе и в коже, улучшая ее состояние. По сути нельзя сказать, что здесь помогло: лечение болезни или антибиотик.
Часто ли кожные заболевания связаны с полом человека?
В принципе, да, но болезни меняются, усложняются. И здесь, кстати, тоже дает о себе знать неправильное питание и ухудшающаяся экология.
Когда я еще училась в институте – 15 лет назад, – считалось, что розацеа – это женское заболевание и мужчины крайне редко им болеют. Сейчас же женщин с таким диагнозом не намного больше, чем мужчин, и проявляется он у них практически одинаково.
Правда ли, что женщины чаще страдают от экземы?
Да. Во-первых, у женщин постоянно активны гормональные изменения, связанные в первую очередь с циклом. Во-вторых, женщины обычно более бурно реагируют на стресс, а у экземы есть связь с ним.
«Многие, услышав слово “лишай”, чуть ли не ставят крест на социальной жизни»
При каких болезнях мне нужны меры предосторожности, чтобы не заразить других?
Заразны чесотка, микроспория, или лишай, контагиозный моллюск – для людей со сниженным кожным иммунитетом; грибок, особенно если есть микротрещины, травмы ногтей и стоп, но нет элементарной гигиены; педикулез и многие другие.
При всех заразных заболеваниях меры предосторожности одинаковые. Первое – соблюдение личной гигиены: нужно иметь свое полотенце, тапочки, расческу, бритвенный станок и другие предметы гигиены, не носить чужую одежду, обрабатывать ванну после себя дезинфицирующим средством; если у вас грибок, носить шлепанцы в бассейне и на пляже и т.д.
Второе – профилактическое лечение всех членов семьи, которые живут с вами, если вы болеете. И, конечно, в период лечения нужно стараться меньше контактировать с кожей других людей. Это основа защиты себя и окружающих.
А псориаз и экзема не заразны?
Экзема, псориаз и клещ демодекс не заразны, хотя пациенты часто связывают свою болезнь с такой же у окружающих. Много заблуждений в отношении клеща демодекса: он живет у всех нас на коже, но все почему-то думают, что заражаются от других.
Как мне вести себя в людных местах, чтобы не подцепить кожное заболевание?
Соблюдать личную гигиену, о которой я говорила выше: всегда иметь свои тапочки, не ходить босиком в бассейне, не надевать чужие вещи и т.д. После посещения бассейна и аквапарка можно профилактически обработать стопы противогрибковым спреем или кремом. Но если кто-то дома болен грибком, то каждый день мазаться не нужно.
В общественном транспорте или заведениях вроде кино и кафе заразиться тоже можно, но это очень редкое явление и для него должны быть условия. Чесоточный клещ вне кожи живет максимум 3-4 дня. И если вы вдруг долго контактировали с зараженной поверхностью, а дома не помыли руки, то в такой ситуации можно заразиться, но для большинства кожных заболеваний должен быть контакт кожи с кожей.
Больше шансов заразиться через одежду. Например, вы купили кофточку, которую до этого примерял больной человек, и не постирали, когда пришли домой, а на ней остались чешуйки зараженной кожи.
Лишай бывает только от животных?
Нет, лишай бывает разным, и не все его типы заразны. Розовый лишай – это простуда кожи: у человека немного ослаблен иммунитет, он пообщался с кем-то, кто болен вирусной инфекцией, и через 3 недели у него на теле начали появляться красные пятнышки. Это не заразно и не опасно, но многие, услышав слово «лишай», чуть ли не ставят крест на социальной жизни.
Еще, например, отрубевидный лишай – белые или коричневые пятна на коже – часто бывает у людей, и он вызван нормальной кожной флорой, не беспокоит носителя, не передается другим. Это просто косметический дефект. О нем обычно начинают волноваться весной, когда приближается летний сезон.
Заразны микроспория, передающаяся от животных, и опоясывающий герпес, который называют опоясывающим лишаем. Последний наблюдается у людей, переболевших ветрянкой. И они могут быть опасны в плане заражения для других, а именно для тех, кто ветрянкой не болел.
«Часто лечим гормонами, потому что обычно пациенты приходят с запущенной болезнью»
Как нужно лечить кожные болезни?
Только не самостоятельно, не по советам подруг и людей с форумов, а обязательно с доктором. Самолечение не приносит ничего хорошего и, как правило, не помогает. Всегда нужно соблюдать назначения врача, нельзя отменять препарат, как только прошло высыпание: у каждого лекарства есть свой курс, в дерматологии тоже. Самая главная ошибка – неправильное использование препаратов.
Правда ли, что такие болезни часто лечат гормональными лекарствами?
Да, довольно часто назначаем наружно гормоны, но, конечно, в тех ситуациях, когда без них не обойтись и воспаление не снять по-другому. Особенно потому, что большинство пациентов приходит не в начальной стадии болезни, а в уже запущенной, когда они сами перепробовали все, что можно, и когда реально без гормонов справиться сложно.
Многие их жутко боятся, хотя на самом деле ничего страшного в них нет, процент всасывания минимален: чтобы что-то всосалось, нужно обмазывать все тело минимум полтора месяца, причем не один раз в день.
Что будет, если не лечить болезнь? Она может пройти сама?
Бывает, болезнь проходит самостоятельно – розовый лишай, например. Но гораздо чаще без лечения многие заболевания, например экзема, могут перейти в хронический процесс.
Говорят, псориаз нельзя вылечить, можно только остановить его развитие. Это правда?
Псориаз – хронический процесс. Это заболевание довольно часто непредсказуемо, и у двух одинаковых людей с одинаковыми проявлениями оно может по-разному отреагировать на лечение. Если оно было один раз, пациенту нужно и впредь внимательно относиться к своему здоровью, потому что мы не знаем, что вызовет очередное обострение.
А экзему?
Это тоже хроническое заболевание, которое можно ввести в ремиссию. Его лечение основывается на снятии обострения и постоянном уходе, потому что в основе экземы лежит поврежденный, ослабленный и очень чувствительный кожный барьер, агрессивно реагирующий на все: пыль, табачный дым, стрессы и т.д. Если мы не будем постоянно ухаживать за кожей, будем просто ходить по кругу.
А дерматит?
Дерматит – это общее понятие, которое обозначает воспаление кожи, по сути любую кожную болезнь можно назвать дерматитом. Диагноз «дерматит неуточненный» обычно ставят, когда не могут найти причину воспаления, а вообще у него много видов: раздражительный, контактный, аллергический, атопический и т.д.
И если у вас аллергический, то тут как с предыдущими болезнями: можно убрать последствия аллергии, но при провокации они появятся снова.
«Забудьте про масс-маркет, там составы для кожи, которая вообще ничего не боится»
Каким должен быть уход за болезненной кожей?
Если есть какие-то проблемы в виде экземы, сухости, раздражения, не стоит пользоваться обычными гелями для душа и мылом из масс-маркета – у них такие составы, будто они предназначены для кожи, которую действительно ничем не возьмешь, а у большинства людей какие-то проблемы все же есть.
Для мытья старайтесь выбирать более мягкие средства с пантенолом в составе, без спирта и SLS – самого грозного поверхностно активного вещества – и желательно с пометкой pH 5,5. Забудьте про скрабы и жесткие мочалки, особенно если у вас акне и гнойничковые воспаления. Все же любят помыться до скрипа, думают, что очистили кожу дочиста, а на самом деле так они только убивают гидролипидную мантию, делают ее чувствительной ко всему.
Достаточно принять душ 1–2 раза в день: во второй раз достаточно просто воды без очищающего средства. Конечно, если активно занимаетесь спортом, простой воды будет недостаточно. После душа кожу нужно промакивать полотенцем, а не растирать.
Кстати, спортсменам, которые принимают душ еще чаще, нужно покупать средства, предназначенные для сухой чувствительной кожи. У меня на приеме были спортсмены, и они всегда страдают от сухости кожи, раздражения, им нужны особые самые мягкие средства.
И, конечно, наносите увлажняющий крем после каждого принятия душа и мытья рук, перед сном – этого вполне достаточно, чтобы значительно улучшить состояние кожи и не доводить ее до реального обострения.
Чего следует избегать в составе крема?
Я не ярая противница всего химического, не выступаю только за натуральные кремы и всегда стараюсь советовать людям выбирать крем по ощущениям. Если вы видите, что он вам подходит, почему нет?
Не нужно думать, что полезно только натуральное. На самом деле важна только реакция кожи, ведь нет ни одного универсального средства, где собраны все полезные компоненты. Средства натуральной косметики, кстати, могут вызвать серьезную кожную реакцию, особенно у аллергиков, которые реагируют на пыльцу, цветение.
Перепечатка материалов CityDog.by возможна только с письменного разрешения редакции. Подробности здесь.
Фото: из архива героини.
Беременность и экзема | Национальное общество экземы
Ребенок на борту самолета
Беременная женщина, лежа на траве
Кожа при беременности
Стоит ли придерживаться специальной диеты?
Лечение экземы при беременности
После рождения ребенка
Рекомендации по грудному вскармливанию
Ваш ребенок и экзема
Джули Ван Онселен и Клэр Молдс изложили последние данные и практические советы по борьбе с беременностью и экземой.Статья была опубликована в бирже Exchange 179, март 2021 г.
Все беременные женщины подвергаются пристальному вниманию со стороны семьи, друзей и даже незнакомцев, а люди дают советы, что вам следует и чего не следует делать. Добавьте неподтвержденные заявления в социальных сетях и маркетинговые сообщения, а затем добавьте к смеси экзему, и это может показаться подавляющим.
Кожа при беременности
Люди часто говорят о женщинах, которые «цветут» во время беременности и у них сияющая кожа.Однако даже у женщин без экземы это не всегда так, поскольку гормоны часто вызывают проблемы с пигментацией и раздражение кожи.
Нормальные изменения кожи при беременности включают потемнение ареолы, сосков и кожи гениталий, в то время как пигментные изменения включают черную линию (темную линию, бегущую по вашей шишке) и временные темные пятна на лице, называемые меланодермией. Между тем, изменения кровеносных сосудов могут вызвать покраснение ладоней и варикозное расширение вен.
Многие будущие мамы тоже обнаруживают, что их кожа чешется сильнее, чем обычно, и не только у тех, у кого экзема.Иногда это связано с холестазом (скоплением желчи), который может возникать у всех беременных женщин, но причина не всегда известна. Даже если ваша кожа очень сухая, она естественным образом растянется, чтобы приспособиться к вашей шишке, и этот рост не усугубит вашу экзему. Однако некоторые женщины замечают появление растяжек на шишке и бедрах (вызванные разрывом тканей в результате быстрого роста). Некоторые люди более восприимчивы к растяжкам, чем другие, но экзема не увеличивает ваш риск. Хорошо увлажненная кожа может помочь, поэтому просто продолжайте использовать обычное смягчающее средство для увлажнения растущей шишки.
Стоит ли придерживаться специальной диеты?
В недавнем Кокрановском обзоре было обнаружено недостаточно доказательств, чтобы рекомендовать какие-либо конкретные материнские диеты или добавки для предотвращения атопической экземы у их детей. Несколько исследований показывают, что пробиотики могут помочь снизить риск, но доказательства пока слабы и неясно, какие штаммы являются наиболее эффективными. Чтобы получить простые, основанные на фактах рекомендации, обратитесь к руководству NHS по продуктам, которых следует избегать во время беременности.
Лечение экземы при беременности
У некоторых людей состояние экземы улучшается во время беременности, в то время как у других возникают обострения.Важно знать, что если ваша экзема действительно ухудшится, это не повлияет на вашего растущего ребенка, и существует множество вариантов лечения, которые можно безопасно использовать во время беременности.
Многие женщины чувствуют необходимость «вести естественный образ жизни» во всех аспектах своей беременности. Но когда дело касается экземы, нет необходимости заменять обычное смягчающее средство другим продуктом. Фактически, продукты, которые продаются как «натуральные», часто содержат ингредиенты, такие как ароматизаторы, которые могут раздражать вашу кожу.
Продолжайте лечить обострения в соответствии с советом лечащего врача.Легкие, умеренные и сильнодействующие местные стероиды безопасны для использования в короткие периоды лечения продолжительностью до двух недель во время беременности. Если ваша экзема становится очень серьезной, доступны и другие варианты лечения, назначенные под наблюдением дерматолога.
После рождения ребенка
Экзема может обостриться после рождения вашего ребенка, и очень важно запланировать время, чтобы управлять своим режимом лечения, а также потребностями вашего нового ребенка. Используйте постоянный поток посетителей, чтобы подержать вашего малыша, пока вы заботитесь о себе!
Все дополнительные стирки и чистки, связанные с уходом за новорожденным, могут усугубить или вызвать экзему рук.Узнайте больше и загрузите нашу брошюру по экземе рук. Если у вас были роды через естественные родовые пути, область вокруг вульвы также будет болезненной, и вы можете получить генитальную экзему (см. Наш информационный бюллетень по женской генитальной экземе).
Если вам сделали кесарево сечение, вам нужно будет дополнительно позаботиться о ране. Чтобы уменьшить зуд и рубцы по мере заживления, аккуратно нанесите смягчающее средство на эту область. Спросите свою акушерку, как скоро вы сможете начать это делать, поскольку это будет зависеть от ваших индивидуальных обстоятельств. Если рана становится красной, горячей и болезненной, у вас может быть инфекция, и вам следует сообщить об этом медицинскому работнику.
Рекомендации по грудному вскармливанию
Если вы решите кормить грудью, экзема сосков может стать проблемой.
Что вы можете сделать, чтобы облегчить дискомфорт:
- Вначале обратитесь за советом к специалисту — например, к консультанту по грудному вскармливанию, — который покажет вам, как помочь ребенку эффективно сосать и избежать его дергания.
- При грудном вскармливании использовать смягчающие средства безопасно, и это может помочь предотвратить экзему сосков. Если вам требуется кормление, трудно предсказать время, но постарайтесь оставить промежуток не менее 30 минут между увлажнением и кормлением, чтобы смягчающее средство впиталось в кожу.
- Нет необходимости мыть эту область тела перед кормлением — более того, дополнительное мытье может усугубить экзему.
- Увлажняйте кожу сразу после кормления, чтобы соски не болели.
- Если вы используете прокладки для груди, меняйте их, когда они становятся влажными, чтобы предотвратить раздражение.
- Если у вас экзема сосков, которая требует дополнительного лечения для уменьшения воспаления (обычно с помощью местных стероидов), следуйте совету врача. После применения стероидов для местного применения требуется около часа, чтобы кожа впитала их.Поэтому после нанесения на соску оставьте промежуток в час, а затем промойте соску смягчающим средством перед кормлением. Актуальные стероиды нужно применять только один раз в день, поэтому, если вы применяете лечение сразу после одного кормления, у вас должно остаться достаточно времени для его усвоения до следующего кормления.
Некоторые кормящие матери задаются вопросом, может ли их диета повлиять на экзему у их ребенка. Исследование не говорит нам, снижает ли изменение рациона матери тяжесть экземы у ребенка, находящегося на грудном вскармливании.Если вы подозреваете пищевую аллергию — например, если ваш ребенок реагирует на кормление грудью, — это может быть реакцией на то, что вы съели. Ваша медицинская бригада может предложить короткую пробную диету, исключающую аллерген, под наблюдением врача.
Ваш ребенок и экзема
Если вы или ваш партнер страдаете экземой или другими атопическими состояниями, такими как астма или сенная лихорадка, вполне естественно беспокоиться о том, что у вашего ребенка она тоже может развиться. Невозможно узнать наверняка, будут ли они.Даже если они это сделают, он может быть очень легким, даже если у вас более серьезный.
Атопическая экзема является генетическим заболеванием, и нет четких доказательств того, что принятие конкретных мер, таких как изменение образа жизни до зачатия или во время беременности (а также тех, которые рекомендуются для всех беременных женщин), предотвратит экзему.
Каков риск возникновения экземы у моего ребенка?
1/10 : Если ни у родителей, ни у кого-либо из их детей нет экземы, астмы или сенной лихорадки.
1/4 : Если только один из родителей страдает экземой, астмой или сенной лихорадкой.
1/2 : Если у вас есть другие дети с экземой, астмой или сенной лихорадкой, или если у обоих родителей экзема, астма или сенная лихорадка.
Причины, лечение и домашние средства
У женщин с экземой могут возникать обострения во время беременности или их симптомы могут полностью исчезнуть.
Кроме того, хотя у некоторых женщин экзема была до беременности, у других диагноз был впервые диагностирован во время беременности.
Экзема — это общий термин для обозначения нескольких кожных заболеваний, вызывающих покраснение, зуд и воспаление. Экзему могут заболеть люди любого возраста, от младенцев до пожилых людей.
Хотя симптомы могут быть болезненными и неприятными, экзема не опасна для ребенка и не заразна.
Беременность влияет на экзему по-разному от человека к человеку. В то время как около 25 процентов женщин заметят улучшение своих симптомов, более 50 процентов заметят, что их симптомы ухудшились.
Даже если экзема проходит во время беременности, некоторые женщины обнаруживают, что их экзема снова обостряется после родов.
Экзема очень часто встречается во время беременности, но все же важно, чтобы человек сообщил врачу о симптомах. Иногда зуд и кожный дискомфорт могут быть похожи на другие, более серьезные состояния.
Симптомы экземы могут включать:
- кожный зуд
- темные пятна на коже
- грубые или чешуйчатые пятна, которые могут сочиться или образовывать корку
- кожа, которая является сухой, чувствительной, красной или воспаленной
Некоторые у женщин есть все эти симптомы, в то время как у других может быть только несколько.Также симптомы могут различаться по степени выраженности.
У некоторых женщин наблюдаются тяжелые симптомы, которые мешают им заниматься некоторыми повседневными делами, в то время как другие считают, что их симптомы очень легкие и не доставляют беспокойства.
Лечение экземы во время беременности может быть сложной задачей, поскольку многие лекарства могут нанести вред развивающемуся плоду.
Однако есть несколько безопасных вариантов, в том числе:
- Местные стероиды от слабой до умеренной : Похоже, что стероидные кремы от легкой до умеренной степени безопасны для использования во время беременности.При нанесении на пораженную кожу они могут помочь уменьшить зуд и другие симптомы.
- Ультрафиолет B : Некоторые исследования показали, что ультрафиолетовое излучение B помогает уменьшить симптомы экземы, особенно когда стероиды неэффективны. Как и местные стероиды, УФ-В свет безопасен для беременных.
Когда эти методы лечения неэффективны, существуют другие варианты, в том числе:
- сильные стероиды для местного применения
- пероральные стероиды
- циклоспорин и другие лекарства, подавляющие иммунную систему
Перед началом любого из этих лекарств необходимо Важно подробно обсудить с врачом риски и преимущества их приема во время беременности.
Беременным женщинам следует полностью избегать некоторых лекарств, включая метотрексат, псоралены плюс УФА (ПУВА) и токтино (алитретиноин).
Если у женщины уже есть экзема и она забеременеет, важно, чтобы она как можно скорее обсудила с врачом лекарства, которые она принимает.
Поделиться на Pinterest Регулярное увлажнение с использованием продуктов без запаха может облегчить симптомы экземы.
Домашние средства могут быть очень эффективными при устранении дискомфорта, связанного с экземой.
Некоторые домашние средства, которые может попробовать человек, включают:
- Увлажнение : Регулярное использование увлажняющих и смягчающих средств имеет решающее значение при лечении экземы. Выберите нежный гипоаллергенный лосьон без запаха.
- Принятие теплого душа : Горячий душ может высушить кожу. Вместо этого переключитесь на теплую воду и увлажните кожу сразу после того, как выйдете из душа или ванны.
- Ношение свободной одежды : Избегайте слишком тесной или облегающей одежды.Тесная одежда может удерживать тепло и вызывать раздражение кожи. Также можно выбрать натуральные волокна, например, хлопок.
- Избегайте агрессивного мыла и моющих средств : Эти продукты могут усугубить экзему. Перейдите на органические и нежные, гипоаллергенные. Помимо мыла и средств для мытья тела, человек с экземой может также пожелать использовать более мягкие моющие средства, средства для макияжа и парфюмерию.
- Сохранение водного баланса : Помимо здоровья для тела и растущего ребенка, питье достаточного количества воды необходимо для хорошего здоровья кожи.Он сохраняет кожу мягкой и может уменьшить симптомы экземы.
Некоторые женщины предпочитают использовать природные средства для контроля своих симптомов, в том числе:
- Кокосовое масло : Кокосовое масло является естественным увлажняющим смягчающим средством и, как известно, уменьшает воспаление. Его можно использовать в качестве лосьона и наносить непосредственно на раздраженную или зудящую кожу.
- Изменения в диете : Некоторые продукты могут усилить воспаление в организме, в том числе на коже. Если женщина хочет изменить рацион питания, чтобы предотвратить обострение экземы, отказ от молочных продуктов и глютена может быть хорошим началом.Кроме того, всем, особенно беременным, полезно есть в основном цельные, необработанные продукты.
- Пробиотики : Здоровые штаммы бактерий распространены по всему телу, включая кожу и кишечник. Прием пробиотиков может помочь предотвратить экзему у некоторых беременных женщин, хотя для подтверждения этой связи необходимы дополнительные исследования.
Поделиться на PinterestНекоторые лекарства от экземы могут не подходить для тех, кто пытается забеременеть или уже беременен.
Экзема не влияет на фертильность, но некоторые лекарства от этого состояния могут быть опасными во время беременности.
Врачи могут даже порекомендовать прекратить прием некоторых лекарств от экземы, если женщина пытается забеременеть.
Эти препараты включают:
- Метотрексат : и мужчинам, и женщинам следует прекратить прием метотрексата по крайней мере на 3 месяца до попытки зачать ребенка.
- Псоралены плюс UVA (PUVA) : это лекарство может вызвать проблемы во время беременности, поэтому женщине следует поговорить со своим врачом и заранее прекратить прием лекарства.
- Токтино (алитретиноин) : женщине следует отказаться от этого препарата в течение как минимум 1 месяца до беременности.
У некоторых женщин обострения экземы продолжаются после родов. У других женщин экзема развивается на груди и соске или вокруг них, особенно если женщина кормит грудью.
Увлажняющие средства и стероиды от слабой до умеренной обычно используются для лечения симптомов. Важно смыть лекарство до следующего кормления ребенка.
Несмотря на то, что экзема во время беременности вызывает дискомфорт, она не опасна ни для мамы, ни для ее ребенка.
Существует множество вариантов лечения, но беременным женщинам или тем, кто пытается забеременеть, необходимо поговорить с врачом о том, какие варианты безопасны.
Может ли кормление грудью вызвать экзему? | Аллергия на грудное вскармливание
- Дом
- Здоровье и благополучие
- Центры здоровья
- Дети
У меня никогда раньше не было экземы, но после нескольких месяцев кормления грудью моего новорожденного стало плохо, и с каждым месяцем становится все хуже и хуже. Я не хочу прекращать грудное вскармливание, но должна ли я?
Эндрю Вейл, доктор медицины | 15 сентября 2008 г.
Экзема, также называемая атопическим дерматитом, представляет собой аллергическое состояние кожи, при котором на различных частях тела образуются зудящие, утолщенные и красные участки.Она имеет тенденцию приходить и уходить и часто возникает вместе с другими аллергическими состояниями, такими как астма. В редких случаях экзема может развиться на сосках кормящей матери. Если именно это произошло в вашем случае, обязательно проконсультируйтесь с дерматологом, который подтвердит диагноз. При правильном лечении вы сможете продолжать кормить ребенка грудью.
Тиераона Лоу Дог, доктор медицины, всемирно признанный эксперт в области интегративной медицины, пищевых добавок и женского здоровья, отмечает, что грудное вскармливание и экзема изучаются у младенцев гораздо больше, чем у мам, и что грудное вскармливание может помочь защитить вашего ребенка от развития. экзема и другие аллергии.Заявление Американской академии педиатрии (AAP), опубликованное в январе 2008 года, рекомендует кормить грудью не менее четырех месяцев, чтобы защитить детей из групп высокого риска от экземы и аллергии на молоко в течение первых двух лет жизни. AAP определяет «высокий риск» как младенцев с семейным анамнезом экземы, астмы или пищевой аллергии.
Доктор Лоу Дог также рекомендует ежедневно принимать пробиотик и от одного до двух граммов рыбьего жира. Оба они безопасны для вашего ребенка и могут помочь справиться с экземой.
Я также рекомендую визуализацию и гипнотерапию, которые могут оказать значительное положительное влияние на кожные заболевания, связанные с аллергией, такие как экзема. И постарайтесь расслабиться — стресс может ухудшить состояние. Изучите методы релаксации, такие как дыхательные упражнения и йога.
В целом мои рекомендации по лечению экземы следующие:
- Исключите из своего рациона коровье молоко и все продукты из коровьего молока, а также продукты, содержащие частично гидрогенизированные растительные масла (часто встречающиеся в закусках и выпечке) и трансжирные кислоты (маргарин, растительный жир).
- Принимайте 500 миллиграммов масла черной смородины два раза в день (половина этой дозы для детей младше 12 лет). Он содержит гамма-линоленовую кислоту (GLA), незаменимую жирную кислоту, которая способствует здоровому росту кожи, волос и ногтей. Вы должны начать замечать положительные изменения через шесть-восемь недель.
- Нанесите гель алоэ вера (из свежего растения или купите лосьон или увлажняющий крем, содержащий алоэ) или крем с календулой на пораженные участки.
- Экспериментируйте с лосьонами и мазями, содержащими чапараль ( Larrea divaricata ), пустынное растение, используемое местно в мексиканской народной медицине для лечения кожных заболеваний.
- Примите ванну или примите душ как можно быстрее и используйте увлажняющее мыло без запаха. Нанесите густой увлажняющий крем сразу после того, как вытеретесь насухо — не трите кожу, когда вытираете полотенцем тело.
Эндрю Вейл, доктор медицины
Экзема (атопический дерматит) во время беременности: что нужно знать
Во время беременности меняется не только ваше тело — ваша кожа тоже может претерпевать «американские горки» изменений. Фактически, более 90 процентов женщин сообщают о значительных изменениях кожи во время беременности из-за изменений, происходящих в эндокринологической, иммунологической, метаболической и сосудистой системах организма во время роста ребенка, согласно исследованию, опубликованному в октябре – декабре 2014 года. выпуск журнала Journal of Family Medicine and Primary Care .
Эффект, который беременность может оказать на кожу, варьируется от женщины к женщине. По данным Американской ассоциации беременных, у некоторых женщин может улучшиться цвет лица, что придает им то, что многие называют «сиянием беременности». У других могут наблюдаться худшие симптомы уже существующих кожных заболеваний.
Если вы заметили, что ваша кожа начала меняться, скорее всего, это связано с экземой, или атопическим дерматитом, состоянием, отмеченным красными зудящими участками кожи, по данным клиники Майо.«Экзема — наиболее распространенное кожное заболевание при беременности», — говорит Дэниел П. Фридманн, доктор медицины, сертифицированный дерматолог из Westlake Dermatology в Остине, штат Техас. По данным Национального общества экземы, на его долю приходится от 33 до 50 процентов проблем с кожей, которые развиваются в это время в жизни женщины.
СВЯЗАННЫЙ: 7 распространенных мифов об экземе, в которые вы не должны верить
Связь между беременностью и экземой
Вспышки экземы являются результатом различных внешних и внутренних триггеров, и, похоже, беременность является одним из них , согласно прошлому исследованию, опубликованному в The BMJ . Это особенно актуально, если вы раньше уже сталкивались с экземой. «Женщины с экземой в анамнезе до беременности имеют значительный риск обострения экземы во время беременности», — говорит доктор Фридманн.
По данным Национального общества экземы, около 20-40 процентов женщин, которые испытывают экзему в ожидании беременности, уже перенесли ее раньше. У этих женщин она имеет тенденцию ухудшаться во втором триместре (подозревает Фридман из-за иммунологических изменений, которые происходят по мере роста плода), хотя это может происходить также в первом или третьем триместре.
К сожалению, отсутствие у вас экземы еще не означает, что у вас все в порядке. По словам Фридманна, экзема может впервые появиться во время беременности.
Итак, почему беременность усиливает симптомы экземы? Во всем виноваты гормоны. «Симптомы экземы во время беременности в значительной степени связаны с влиянием женских половых гормонов на иммунную систему», — говорит Натали Инь, доктор медицины, доцент дерматологии Медицинского центра Колумбийского университета в Нью-Йорке.Она объясняет, что во время беременности иммунная система переключается с ответа Th2 на ответ Th3, чтобы защитить плод.
Эти Т-ответы принадлежат к тому же семейству белых кровяных телец и являются основными источниками гормональных мессенджеров, называемых цитокинами. Цитокины Th2-типа известны своей провоспалительной реакцией, в то время как цитокины Th3-типа обладают большей противовоспалительной реакцией, согласно исследованию, опубликованному в журнале Mediators of Inflampting . Фридманн говорит, что это небольшое изменение в способе функционирования Т-клеток связано с увеличением экземы.Более того, ответ Th3 также может усугубить астму и пищевую аллергию, говорит доктор Инь.
СВЯЗАННЫЙ: Подробное руководство по эстрогену
Исключение других кожных заболеваний во время беременности
Картина осложняется тем, что беременные женщины склонны к развитию других высыпаний, которые могут быть похожи на экзему. Например, зудящие уртикарные папулы и бляшки беременных (PUPPP) — еще одна распространенная сыпь при беременности. По данным Юго-западного медицинского центра Техасского университета, зудящие красные пятна обычно появляются ближе к концу беременности вокруг растяжек, хотя они могут распространяться на руки, ноги и ягодицы.
Это отличается от экземы, поскольку экзема во время беременности обычно появляется на лице, груди или шее, согласно вышеупомянутому исследованию в журнале Journal of Family Medicine and Primary Care . Согласно исследованию BMJ , примерно в 75% случаев экзема при беременности возникает в течение первого и второго триместров.
Если вы не знаете, с каким типом сыпи вы имеете дело, проконсультируйтесь с дерматологом, чтобы проверить его, советует Инь.
СВЯЗАННЫЙ: Нет, экзема не заразна, но вот как могут распространяться вторичные инфекции
Советы по лечению экземы во время беременности
Если вы уже сталкивались с экземой раньше, вы можете лечили его мазями для местного применения, пероральными препаратами, средствами по уходу за кожей, отпускаемыми без рецепта, или по рецептам.И хотя раньше их можно было безопасно использовать, во время беременности это уже не так. В исследовании BMJ отмечается, что беременным женщинам следует избегать некоторых вариантов лечения экземы, таких как метотрексат и фототерапия (псоралены плюс ультрафиолет А).
Инь советует с особой осторожностью подходить к очень сильным местным стероидам, пероральным стероидам, местным ингибиторам кальциневрина и пероральным иммунодепрессантам во время беременности. Если вы принимаете один из этих препаратов, обязательно проконсультируйтесь с врачом.
По данным Национального общества экземы, большинство стероидов для местного применения в сочетании с увлажняющими средствами можно безопасно использовать во время беременности, при условии, что они обладают слабой или умеренной эффективностью. «Существует риск низкой массы тела при рождении при местном применении стероидов, но это обычно происходит при применении более 300 граммов в течение всей беременности, что редко бывает необходимо», — говорит Инь.
Поскольку стероиды с высокой эффективностью могут быть опасными, будьте осторожны, разбавляя сильнодействующий стероид увлажняющим кремом, чтобы он состоял из одной части стероида и четырех частей увлажняющего средства, рекомендует Национальная ассоциация экземы.
СВЯЗАННЫЙ: Лучшие успокаивающие кремы и увлажняющие средства, помогающие приручить экзему
Всегда сначала проконсультируйтесь с врачом, чтобы получить одобрение на лекарства, которые вы принимаете. «Я всегда рекомендую пациентам использовать продукты у сертифицированного дерматолога или акушера, чтобы убедиться, что они безопасны для использования во время беременности», — говорит Фридманн. Даже если в настоящее время вы принимаете лекарства от экземы и еще не беременны, но планируете забеременеть в ближайшем будущем, поделитесь своими планами с врачом.Национальное общество экземы отмечает, что между прекращением лечения и безопасным наступлением беременности может пройти минимальный промежуток времени.
Изменения образа жизни, которые могут помочь справиться с симптомами экземы
Также имейте в виду, что многие виды лечения экземы, предполагающие изменение образа жизни, можно безопасно применять независимо от того, беременны ли вы. «Лечение экземы во время беременности начинается с теплого (не горячего) душа и использования увлажняющих средств и синтетического мыла (не настоящего мыла), чтобы ограничить пересушивание кожи», — говорит Фридманн.
Клиника Майо также предлагает:
- Нанесение увлажняющего крема в течение трех минут после душа
- Увлажнение два раза в день
- Покрытие области повязками
- Принятие теплой ванны с пищевой содой, сырой овсянкой или коллоидной овсянкой, посыпанной водой
- Использование увлажнителя воздуха
- Разрушение
СВЯЗАННО: Как стресс может ухудшить симптомы экземы и как найти облегчение
Последний совет по ведению беременности Экзема
Под руководством врача вы можете взвесить преимущества и недостатки любых лекарств, а также убедитесь, что вы получаете необходимое лечение, чтобы избежать или контролировать любую кожную инфекцию.Если вы посещаете дерматолога по поводу экземы во время беременности, обязательно держите своего гинеколога в курсе, особенно о любых лекарствах, которые вы принимаете.
Беременность плюс: Экзема при беременности
BMJ. 2007 21 июля; 335 (7611): 152–154.
Беременность плюс
, научный сотрудник Wellcome, 1 , профессор медицины плода, 2 и профессор дерматологии 1
Софи Уэзерхед
1 Дерматологические науки, Институт клеточной медицины, Медицина Школа, Университет Ньюкасл-апон-Тайн, Ньюкасл-апон-Тайн
Стивен С. Робсон
2 Группа передачи сигналов маточных клеток, Институт клеточной медицины
Ник Дж. Рейнольдс
1 Дерматологические науки, Институт клеточной медицины, Медицинский факультет , Университет Ньюкасл-апон-Тайн, Ньюкасл-апон-Тайн
1 Дерматологические науки, Институт клеточной медицины, Медицинская школа, Университет Ньюкасл-апон-Тайн, Ньюкасл-апон-Тайн
2 Группа передачи сигналов маточных клеток, Институт клеточной медицины
Эта статья цитировалась в других статьях в PMC.
Многие женщины, страдающие экземой, испытывают обострения во время беременности, и лечение должно учитывать возможное влияние некоторых видов лечения на плод
Введение
По имеющимся данным, распространенность атопической экземы у взрослых в возрасте до 60 лет составляет 8-17% в течение всей жизни. 1 Это чаще встречается у женщин, поражая 16% в Соединенном Королевстве, а у взрослых наиболее распространено в возрасте от 16 до 24 лет. 2 Заболеваемость экземой в целом растет, особенно у детей. 3 4 Экзема средней и тяжелой степени поддается лечению, и для ее контроля часто требуются препараты второй линии. 5
Как предполагает сценарий, варианты лечения становятся ограниченными, когда пациент решает попытаться забеременеть, а контроль болезни часто оказывается неоптимальным. В этой статье обсуждается лечение экземы и важные последствия для беременности.
СЦЕНАРИЙ
26-летняя женщина с умеренной и тяжелой атопической экземой в течение всей жизни не смогла добиться хорошего контроля болезни с помощью местных препаратов.В 2001 году она прошла лечение узкополосной ультрафиолетовой фототерапией B, но вскоре у нее случился рецидив. В рамках рандомизированного контролируемого исследования она получала азатиоприн в течение 12 недель, 6 , после чего ее состояние значительно улучшилось. Впоследствии она не ответила на местный такролимус, но получила еще два курса азатиоприна, оба с отличным ответом.
Через шесть месяцев после прекращения приема азатиоприна она забеременела, и ее экзема быстро обострилась. Это удалось с помощью сильнодействующих стероидов для местного применения, хотя ее болезнь оставалась неприятной на протяжении всей беременности.После рождения ребенка ее экзема успешно вылечила метотрексатом.
Методы
Мы провели поиск в национальных источниках информации о здоровье, в Кокрановской базе данных и в PubMed до марта 2007 г. Ключевые используемые поисковые слова включали «атопический дерматит», «экзема», «беременность», «материнский» и «грудное вскармливание». Мы использовали наш личный архив рекомендаций и обратились за советом в Национальную тератологическую информационную службу, Департамент информации о наркотиках, Королевскую больницу Виктории, Ньюкасл-апон-Тайн, а также у коллег.
Насколько распространена экзема при беременности?
Экзема — наиболее распространенный дерматоз беременных, на нее приходится от трети до половины всех случаев. 7 8 По оценкам, только у 20-40% пациентов в анамнезе уже была экзема; у остальных симптомы развиваются впервые во время беременности. 7 8 Три четверти этих пациентов развивают симптомы в течение первых двух триместров. Общая распространенность экземы у беременных неизвестна.
Влияет ли беременность на экзему?
У большинства пациентов экзема имеет неустойчивое течение, и на нее влияют внешние и внутренние триггеры. Однако беременность, похоже, действительно влияет на экзему у большинства женщин с этим заболеванием — примерно у 25% улучшается состояние, а у более чем 50% наблюдается ухудшение. 9 Хотя доступные данные ограничены, ранее существовавшая экзема может ухудшиться на любом этапе беременности, а во втором триместре частота несколько выше. 7 9 Примерно 10% случаев обостряются в послеродовом периоде.
В большинстве случаев беременность смещает Т-клеточный иммунитет в сторону Т-хелперного ответа 2 типа, и это считается важным для продолжения нормальной беременности. 10 Однако реакция 2 типа также связана с атопией, и эта предвзятость может объяснить, почему экзема может ухудшаться во время беременности. Неизвестно, изменяется ли функция кожного барьера или экспрессия филаггрина (белка, необходимого для терминальной дифференцировки клеток в эпидермисе, который обычно мутирует при экземе 11 12 ) во время беременности.
Влияет ли экзема на исход беременности?
Существует мало или совсем нет доказательств того, что экзема напрямую влияет на фертильность или частоту выкидышей, врожденных дефектов или преждевременных родов. Однако вторичная кожная инфекция вирусом простого герпеса вызывает герпетическую экзему. Хотя до настоящего времени не сообщалось о том, что экзема герпетическая вызывает внутриутробную инфекцию, вирус простого герпеса связан с преждевременными родами, задержкой внутриутробного развития и выкидышем. 13 Ацикловир кажется безопасным при беременности, 14 , поэтому при клиническом подозрении на герпетическую экзему требуется быстрое лечение.Инфекцию можно подтвердить с помощью мазка на вирус, взятого перед лечением.
Мало свидетельств того, что экзема связана с такими заболеваниями, как депрессия. За исключением инфицированной экземы, это состояние не должно влиять на план родов женщины или ее акушерский исход после родов.
Хорошие данные свидетельствуют о том, что как генетические факторы, так и факторы окружающей среды важны в определении того, разовьется ли у ребенка экзема. Исследования показали более высокую конкордантность экземы у монозиготных близнецов (риск = 0.86), чем у дизиготных близнецов (риск = 0,21). 15 Более того, недавние генетические данные показывают, что значительная часть атопической экземы вызвана нефункционирующим филаггрином, что приводит к первичному дефекту кожного барьера. 11 12 Это потенциально может привести к аномальному проникновению через кожу аллергенов и химических веществ из окружающей среды, что приведет к повышенной иммунной активации. Некоторые исследования предполагают большую наследственность экземы по материнской линии, а не по отцовской, другие — нет. 16 Импринтинг материнского гена или трансплацентарный контакт плода с аллергеном, возможно, могут способствовать этому. В недавнем систематическом обзоре изучалось, влияет ли отказ матери в рационе коровьего молока или яиц во время беременности на последующее развитие экземы у ребенка, но доказательства не подтвердили такой эффект. 17
Как пациентка с экземой ведется во время беременности?
По возможности, совет перед зачатием должен включать стратегии минимизации активности заболевания на исходном уровне, поскольку экзема может ухудшиться во время беременности.Это должно включать советы о том, как избегать раздражителей и аллергенов, об использовании смягчающих средств (см. Ниже) и о том, как применять местные методы лечения. Пациент, получающий системное лечение от экземы, должен знать минимальный временной интервал между прекращением лечения и безопасным наступлением беременности без повышенного риска для ребенка (вставка).
Рекомендации для пациентов с экземой до зачатия
Лечение экземы во время беременности
Относительно безопасно (осторожно)
Очень сильные стероиды для местного применения (небольшие количества)
Пероральные стероиды (в третьем триместре)
Циклоспор *
(Азатиоприн)
Местные ингибиторы кальциневрина (небольшие количества)
Рекомендуемый минимальный системный интервал без лекарств до зачатия
* Избегайте кормящих матерей
Смягчающие средства остаются неотъемлемой частью лечения экземы в целом пациенты.Принятие прохладных ванн, использование смягчающих средств и отказ от мыла могут минимизировать нарушение барьера, которое в противном случае может увеличить трансэпидермальную потерю воды и усугубить экзему. От умеренных до сильнодействующих местных стероидов в сочетании с увлажняющими средствами остается основой лечения легкой и умеренной экземы, и, за исключением очень сильнодействующих местных стероидов, их можно относительно безопасно использовать на протяжении всей беременности. 18 Бактериальные инфекции являются важной причиной обострений, и их следует лечить незамедлительно, чтобы избежать дальнейшего ухудшения состояния. Staphylococcus aureus колонизирует более 90% очагов экземы, 19 , но об активной инфекции можно предположить по наличию усиленной боли или отека, корки, напоминающей импетиго, или воспалительных папул.
При экземе средней и тяжелой степени может потребоваться лечение второй линии, если вышеуказанные меры не контролируются. Системные стероиды редко используются дерматологами для лечения экземы, и они могут быть связаны с повторным обострением болезни после прекращения приема.Оральные стероиды были связаны с расщелиной губы и дефектами неба у мышей, но мало доказательств того, что это происходит у людей. 18 20 21 22 23 24 Пероральные стероиды также могут быть связаны с ограничением роста плода, хотя большая часть доказательств этого исходит из их использования у пациентов с астмой и разделения эффектов материнское заболевание от лечения трудно. Когда экзема остается неконтролируемой, несмотря на оптимизацию местных стероидов, узкополосный ультрафиолет В снижает тяжесть заболевания более чем на 30% в рандомизированном контролируемом исследовании и, вероятно, является самым безопасным препаратом второй линии при беременности. 25
Ингибиторы кальциневрина для местного применения, такие как такролимус и пимекролимус, все чаще используются в качестве препаратов второго ряда в первичной и вторичной помощи. Производители советуют избегать местного применения ингибиторов кальциневрина во время беременности. Хотя системный такролимус является тератогенным, биодоступность местной формы ограничена (<5%), и его использование не было связано с аномалиями плода. 26 Эпидемиологические исследования беременности после применения системного такролимуса отсутствуют, а о врожденных пороках развития не сообщается, хотя может возникнуть задержка внутриутробного развития плода.Следовательно, если экзема остается плохо контролируемой, несмотря на оптимальное лечение первой линии, а ультрафиолет B неэффективен или противопоказан, можно рассмотреть возможность местного применения ингибиторов кальциневрина после соответствующего обсуждения; однако общепринятой практикой является ограничение использования локализованными областями.
Пациенты, которые продолжают или начинают системное лечение во время беременности, нуждаются в тщательном наблюдении в условиях стационара как дерматологами, так и акушерами. Если необходимы системные агенты, наиболее безопасным вариантом, вероятно, будет циклоспорин, хотя его следует использовать в течение как можно более короткого периода времени (обычно менее шести месяцев), чтобы избежать увеличения риска почечной недостаточности у матери.В двойном слепом рандомизированном перекрестном исследовании циклоспорин улучшил состояние при экземе на 59% за восемь недель, 27 , хотя конкретных данных для беременных не существует. Циклоспорин действительно проникает через плаценту, но данные трансплантации органов позволяют предположить, что это относительно безопасно. 26 В этой группе сообщалось об ограничении роста плода, но, вероятно, это связано с основным заболеванием матери.
Еще одним важным препаратом второй линии является азатиоприн. Недавнее рандомизированное контролируемое исследование с участием небеременных пациенток показало, что это снижает тяжесть заболевания примерно на 37%. 1 Он легко проникает через плаценту, и его использование во время беременности было связано с выкидышем, преждевременными родами и задержкой роста плода. 28 Однако плод, по-видимому, защищен от тератогенных эффектов, поскольку в его печени отсутствует фермент, необходимый для превращения азатиоприна в активные метаболиты, 29 , и не существует убедительных доказательств связи с врожденными пороками развития у людей. Сообщения о случаях применения азатиоприна у беременных были получены в результате его использования беременными реципиентами трансплантата, и в настоящее время этим пациентам рекомендуется продолжать его использование; Нет сообщений о том, что пациентки, принимающие азатиоприн при экземе, забеременели.В редких случаях это было связано с лейкопенией новорожденных, панцитопенией или угнетением неонатального гематопоэза, хотя это должно быть предсказано материнской лейкопенией в третьем триместре. 30 31 Решение об использовании азатиоприна при тяжелой экземе должно приниматься индивидуально.
Метотрексат, хотя и эффективен при умеренной и тяжелой атопической экземе, 32 противопоказан беременным и кормящим матерям. Пациентам, которым до беременности был назначен циклоспорин или азатиоприн, потребуется тщательное консультирование и связь с акушерами.Кроме того, тем, кто принимает циклоспорин, необходимо регулярно контролировать общий анализ крови, функцию почек и артериальное давление, а тем, кто принимает азатиоприн, необходимо регулярно проводить полный анализ крови и функциональные тесты печени.
Как лечить экзему в послеродовом периоде?
Легкая и умеренная экзема обычно лечится с помощью смягчающих средств и местных стероидов или местных ингибиторов кальциневрина. Кормящим женщинам производители не рекомендуют применять местные ингибиторы кальциневрина, хотя ранние сообщения о женщинах, принимающих такролимус перорально после трансплантации, предполагают, что минимальные количества (примерно 0.1%) такролимуса переходит в молоко. 33 Необходимы дальнейшие исследования для оценки его безопасности.
До 2% кормящих матерей заболевают экземой ареолы или соска. 34 Около 50% из них будут иметь атопическую экзему; другие причины включают чувствительность к контакту с пищей или раздражение, когда ребенок отнимает от груди твердую пищу. Для лечения экземы в этой области используются местные стероиды и смягчающие средства средней или низкой активности, хотя их следует применять после кормления грудью и тщательно смывать перед следующим кормлением.
Ультрафиолет B безопасен при грудном вскармливании, но данных о безопасности для других препаратов второй линии нет. Однако в недавней когорте из 10 женщин, получавших азатиоприн во время кормления грудью, никаких побочных эффектов у младенцев не наблюдалось, и он не был обнаружен в большей части собранного грудного молока. 35 Следует избегать циклоспорина и метотрексата.
Дополнительная литература
Oumeish OY, Al-Fouzan AW. Различные заболевания, на которые влияет беременность. Clin Dermatol 2006; 24: 113-7
Zip C. Практическое руководство по применению дерматологических препаратов во время беременности. Skin Therapy Lett 2006; 11: 1-4
Янссен Н.М., Гента М.С. Влияние иммунодепрессантов и противовоспалительных препаратов на фертильность, беременность и лактацию. Arch Intern Med 2000; 160: 610-9
Дополнительную информацию об употреблении наркотиков во время беременности и кормления грудью можно получить в Национальной тератологической информационной службе Великобритании.Служба доступна по телефону 0191 232 1525 с 8:30 до 17:00, с понедельника по пятницу
Примечания
Это одна из серии статей о том, как управлять ранее существовавшим заболеванием во время беременности. Если вы хотите предложить тему для этой серии, напишите Кирстен Патрик ([email protected])
Notes
Мы благодарим Саймона Меггитта за критическое рассмотрение рукописи и Национальную тератологическую информационную службу, Департамент информации о наркотиках, Больницу Королевской Виктории. , Ньюкасл-апон-Тайн за советом.
Соавторы: SW и NJR провели поиск литературы и составили первоначальную рукопись; все три автора участвовали в написании и утверждении окончательной версии. NJR является гарантом.
Финансирование: SW финансируется стипендиатом Wellcome для клинических исследований.
Конкурирующие интересы: Университет Ньюкасла и отделение NJR получили финансовую поддержку исследований атопической экземы от компаний SR Pharma и Fujisawa. Другие авторы: не заявлены.
Происхождение и экспертная оценка: Введен в эксплуатацию; внешняя экспертная оценка.
Ссылки
1. Montnemery P, Nihlen U, Goran Lofdahl C., Nyberg P, Svensson A. Распространенность экземы, о которой сообщают сами пациенты, в зависимости от среды проживания, социально-экономического статуса и респираторных симптомов, оцененных в анкетном исследовании. BMC Dermatol 2003; 3: 4. [Бесплатная статья PMC] [PubMed] [Google Scholar]
2. Приматеста П., Стаматакис Э. Обследование состояния здоровья в Англии, 2001 г .: респираторные симптомы, атопические состояния и функция легких Лондон: Канцелярия, 2003
3.Волленберг А., Бибер Т. Атопический дерматит: от генов к поражениям кожи. Аллергия 2000; 55: 205-13. [PubMed] [Google Scholar] 4. Шульц Ларсен Ф., Дипген Т., Свенссон А. Возникновение атопического дерматита в Северной Европе: международное анкетное исследование. J Am Acad Dermatol 1996; 34: 760-4. [PubMed] [Google Scholar] 6. Meggitt SJ, Gray JC, Reynolds NJ. Азатиоприн, дозируемый тиопуринметилтрансферазной активностью, для лечения атопической экземы средней и тяжелой степени: двойное слепое рандомизированное контролируемое исследование. Ланцет 2006; 367: 839-46.[PubMed] [Google Scholar] 7. Воан Джонс С.А., Херн С., Нельсон-Пирси С., Сид П.Т., Блэк ММ. Проспективное исследование 200 женщин с дерматозами во время беременности, коррелирующее клинические данные с гормональным и иммунопатологическим профилями. Br J Dermatol 1999; 141: 71-81. [PubMed] [Google Scholar] 8. Амброс-Рудольф CM, Mullegger RR, Vaughan-Jones SA, Kerl H, Black MM. Пересмотр и реклассификация специфических дерматозов беременности: результаты ретроспективного двухцентрового исследования с участием 505 беременных. J Am Acad Dermatol 2006; 54: 395-404.[PubMed] [Google Scholar] 9. Кемметт Д., Тидман М.Дж. Влияние менструального цикла и беременности на атопический дерматит. Br J Dermatol 1991; 125: 59-61. [PubMed] [Google Scholar] 10. Сайто С., Сакаи М., Сасаки Ю., Танебе К., Цуда Х., Мичимата Т. Количественный анализ Th0, Th2, Th3 периферической крови и соотношения Th2: Th3 клеток во время нормальной беременности человека и преэклампсии. Clin Exp Immunol 1999; 117: 550-5. [Бесплатная статья PMC] [PubMed] [Google Scholar] 11. Палмер К.Н., Ирвин А.Д., Террон-Квятковски А., Чжао Ю., Ляо Х., Ли С.П. и др.Распространенные варианты с потерей функции белка эпидермального барьера филаггрина являются основным предрасполагающим фактором для атопического дерматита. Нат Генет 2006; 38: 441-6. [PubMed] [Google Scholar] 12. Баркер Дж. Н., Палмер С. Н., Чжао Ю., Ляо Х., Халл П. Р., Ли С. П. и др. Нулевые мутации в гене филаггрина (FLG) определяют большую предрасположенность к атопическому дерматиту с ранним началом, который сохраняется в зрелом возрасте. Дж. Инвест Дерматол 2007; 127: 564-7. [PubMed] [Google Scholar] 13. Авгил М., Орной А. Инфекции, вызванные вирусом простого герпеса и вирусом Эпштейна-Барра во время беременности: последствия неонатальной или внутриутробной инфекции.Репрод токсикол 2006; 21: 436-45. [PubMed] [Google Scholar] 14. Тайринг С.К., Бейкер Д., Сноуден В. Валацикловир для лечения вируса простого герпеса: долгосрочная безопасность и устойчивая эффективность после 20-летнего опыта применения ацикловира. J Infect Dis 2002; 186 (приложение 1): S40-6. [PubMed] [Google Scholar] 15. Ларсен Ф.С., Холм Н.В., Хеннингсен К. Атопический дерматит: генетико-эпидемиологическое исследование в выборке близнецов на популяционной основе. J Am Acad Dermatol 1986; 15: 487-94. [PubMed] [Google Scholar] 16. Millington GW. Геномный импринтинг и дерматологические заболевания.Clin Exp Dermatol 2006; 31: 681-8. [PubMed] [Google Scholar] 17. Kramer MS, Kakuma R. Избегание материнского пищевого антигена во время беременности или кормления грудью, или того и другого, для предотвращения или лечения атопического заболевания у ребенка. Кокрановская база данных Syst Rev 2006; (3): CD000133. [PubMed] 18. Cheizel AE, Rockenbauer M. Популяционное исследование тератогенного потенциала кортикостероидов на основе случай-контроль. Тератология 1997; 56: 335-40. [PubMed] [Google Scholar] 19. Лейден Дж. Дж., Марплс Р. Р., Клигман А. М.. Золотистый стафилококк при поражении атопическим дерматитом.Br J Dermatol 1974; 90: 525-30. [PubMed] [Google Scholar] 20. Gur C, Diav-Citrin O, Shechtman S, Arnon J, Ornoy A. Исход беременности после воздействия кортикостероидов в первом триместре: проспективное контролируемое исследование. Репрод токсикол 2004; 18: 93-101. [PubMed] [Google Scholar] 21. Таушер А.Е., Флейшер А.Б. мл., Фелпс К.С., Фельдман С.Р. Псориаз и беременность. J Cutan Med Surg 2002; 6: 561-70. [PubMed] [Google Scholar] 22. Кац В.Л., Торп Дж. М. младший, Боуз В. А. младший. Тяжелая симметричная задержка внутриутробного развития, связанная с местным использованием триамцинолона.Am J Obstet Gynecol 1990; 162: 396-7. [PubMed] [Google Scholar] 23. Фитцсимонс Р., Гринбергер П.А., Паттерсон Р. Исход беременности у женщин, нуждающихся в кортикостероидах при тяжелой астме. J Allergy Clin Immunol 1986; 78: 349-53. [PubMed] [Google Scholar] 24. Pradat P, Robert-Gnansia E, Di Tanna GL, Rosano A, Lisi A, Mastroiacovo P, et al. Воздействие кортикостероидов и расщелины ротовой полости в первом триместре. Врожденные дефекты Res A Clin Mol Teratol 2003; 67: 968-70. [PubMed] [Google Scholar] 25. Рейнольдс, Нью-Джерси, Франклин В., Грей Дж. К., Диффи Б. Л., Фарр П. М..Фототерапия узкополосным ультрафиолетом B и широкополосным ультрафиолетом A при атопической экземе у взрослых: рандомизированное контролируемое исследование. Ланцет 2001; 357: 2012-6. [PubMed] [Google Scholar] 26. Кристофер В., Аль-Чалаби Т., Ричардсон П.Д., Муйесан П., Рела М., Хитон Н.Д. и др. Исход беременности после трансплантации печени: одноцентровый опыт 71 беременности у 45 реципиентов. Трансплантация печени 2006; 12: 1138-43. [PubMed] [Google Scholar] 27. Соуден Дж. М., Берт-Джонс Дж., Росс Дж. С., Мотли Р. Дж., Маркс Р., Финли А. Ю. и др.Двойное слепое контролируемое перекрестное исследование циклоспорина у взрослых с тяжелым рефрактерным атопическим дерматитом. Ланцет 1991; 338: 137-40. [PubMed] [Google Scholar] 28. Tendron A, Gouyon JB, Decramer S. Внутриутробное воздействие иммунодепрессантов: экспериментальные и клинические исследования. Педиатр Нефрол 2002; 17: 121-30. [PubMed] [Google Scholar] 29. Янссен Н.М., Гента М.С. Влияние иммунодепрессантов и противовоспалительных препаратов на фертильность, беременность и лактацию. Arch Intern Med 2000; 160: 610-9. [PubMed] [Google Scholar] 30.Арменти В.Т., Радомски Дж. С., Мориц М. Дж., Гоган В. Дж., Хеккер В. П., Лавеланет А. и др. Отчет из национального регистра трансплантационных беременностей (NTPR): исходы беременности после трансплантации. Clin Transpl 2004;: 103-14. [PubMed] 31. Джайн А., Броуди Д., Хамад И., Риши Н., Канал Е., Фунг Дж. Преобразование в неорал из-за нейротоксичности после первичной трансплантации печени взрослым под такролимусом. Трансплантация 2000; 69: 172-6. [PubMed] [Google Scholar] 32. Weatherhead SC, Wahie S, Reynolds NJ, Meggitt SJ. Открытое исследование диапазона доз метотрексата при атопической экземе у взрослых средней и тяжелой степени.Br J Dermatol 2007; 156: 346-51. [PubMed] [Google Scholar] 33. Джайн А., Венкатараманан Р., Фунг Дж. Дж., Гартнер Дж. К., Левер Дж., Балан В. и др. Беременность после трансплантации печени под такролимусом. Трансплантация 1997; 64: 559-65. [Бесплатная статья PMC] [PubMed] [Google Scholar] 34. Баранкин Б, Гросс М.С. Экзема сосков и ареол у кормящей женщины. Дж. Кутан Мед Сург 2004; 8: 126-30. [PubMed] [Google Scholar] 35. Сау А., Кларк С., Басс Дж., Кайзер А., Маринаки А., Нельсон-Пирси С. Азатиоприн и грудное вскармливание — это безопасно? BJOG 2007; 114: 498-501.[PubMed] [Google Scholar]
Атопическая экзема — NHS
Атопическая экзема (атопический дерматит) — наиболее распространенная форма экземы, состояние, при котором кожа становится зудящей, сухой и потрескавшейся.
Атопическая экзема чаще встречается у детей, часто развивается до их первого дня рождения. Но он может впервые развиться и у взрослых.
Это обычно длительное (хроническое) заболевание, хотя оно может значительно улучшиться или даже полностью исчезнуть у некоторых детей по мере взросления.
Информация:
Консультации по коронавирусу
Получите консультацию по поводу коронавируса и экземы от Национального общества экземы
Симптомы атопической экземы
Атопическая экзема вызывает зуд, сухость, трещины и болезненность кожи.
У некоторых людей есть только небольшие участки сухой кожи, но у других может наблюдаться обширное воспаление кожи по всему телу.
Воспаленная кожа может стать красной на светлой коже и более темно-коричневой, пурпурной или серой на более темной коже.Это также может быть труднее увидеть на более темной коже.
Хотя атопическая экзема может поражать любую часть тела, у детей она чаще всего поражает руки, внутреннюю поверхность локтей, заднюю поверхность колен, лицо и кожу головы.
У людей с атопической экземой обычно бывают периоды, когда симптомы менее заметны, а также периоды, когда симптомы становятся более серьезными (обострения).
Когда обращаться за медицинской помощью
Обратитесь к терапевту, если у вас есть симптомы атопической экземы.Обычно они могут диагностировать атопическую экзему, посмотрев на вашу кожу и задав такие вопросы, как:
- , зудит ли сыпь и где она появляется
- , когда впервые появились симптомы
- , появляется ли она и проходит ли она с течением времени
- наличие в вашей семье атопической экземы в анамнезе
- наличие каких-либо других заболеваний, таких как аллергия или астма
- , может ли что-то в вашем рационе или образе жизни способствовать возникновению ваших симптомов
Как правило, необходимо диагностировать атопическая экзема у вас должен был быть кожный зуд в течение последних 12 месяцев и 3 или более из следующих:
- заметно раздраженная красная кожа в складках кожи, например, на внутренней стороне локтей или за коленями (или на щеках, с внешней стороны локтей или спереди колен у детей в возрасте 18 месяцев и младше) во время осмотра медицинским работником
- раздражение кожи в анамнезе o возникновение в тех же областях, упомянутых выше
- обычно сухая кожа за последние 12 месяцев
- астма или сенная лихорадка в анамнезе — дети до 4 лет должны иметь ближайшего родственника, такого как родитель, брат или сестра, у которого есть 1 из них условия
- состояние началось в возрасте до 2 лет (не относится к детям до 4 лет)
Причины атопической экземы
Точная причина атопической экземы неизвестна, но ясно, что дело не в чем-то одном.
Атопическая экзема часто возникает у людей, страдающих аллергией. «Атопический» означает чувствительность к аллергенам.
Он может передаваться в семьях и часто развивается вместе с другими заболеваниями, такими как астма и сенная лихорадка.
Симптомы атопической экземы часто имеют определенные триггеры, такие как мыло, моющие средства, стресс и погода.
Иногда пищевая аллергия может иметь значение, особенно у маленьких детей с тяжелой экземой.
Вас могут попросить вести дневник питания, чтобы попытаться определить, ухудшает ли конкретная пища ваши симптомы.
Тесты на аллергию обычно не нужны, хотя иногда они помогают определить, может ли пищевая аллергия вызывать симптомы.
Лечение атопической экземы
Лечение атопической экземы может помочь облегчить симптомы, и во многих случаях со временем они улучшаются.
Но в настоящее время лекарства нет, и тяжелая экзема часто оказывает значительное влияние на повседневную жизнь, с чем может быть трудно справиться физически и морально.
Также повышен риск кожных инфекций.
Для контроля симптомов и лечения экземы можно использовать множество различных методов лечения, в том числе:
- методы самообслуживания, такие как уменьшение царапин и предотвращение триггеров
- смягчающие средства (увлажняющие процедуры) — используются ежедневно для сухой кожи
- местные кортикостероиды — используются для уменьшения отека, покраснения и зуда во время обострений
Другие виды экземы
Экзема — это название группы кожных заболеваний, вызывающих сухость и раздражение кожи.
К другим типам экземы относятся:
- дискоидная экзема — тип экземы, который возникает в виде круглых или овальных пятен на коже
- контактный дерматит — тип экземы, возникающей при контакте тела с определенным веществом
- варикозная экзема — разновидность экземы, которая чаще всего поражает голени и вызывается проблемами с кровотоком по венам ног
- себорейная экзема — разновидность экземы, при которой по бокам носа образуются красные чешуйчатые пятна. , брови, уши и кожа головы
- дисгидротическая экзема (помфоликс) — вид экземы, при которой на ладонях рук появляются крошечные волдыри
Последняя проверка страницы: 5 декабря 2019 г.
Срок следующей проверки: 5 декабря 2022 г.
Вот почему после беременности у вас может развиться аллергия — National
Беременность может стать волшебным моментом в жизни женщины.И хотя мало что может уменьшить подавляющую радость материнства, многие женщины могут испытать появление новых аллергий или усиление существующих аллергий после беременности. Однако странно то, что эти реакции трудно объяснить окончательно.
СМОТРЕТЬ НИЖЕ: Работа с сезонной аллергией
Как справиться с сезонной аллергией
Как справиться с сезонной аллергией — 15 мая 2017 г.
«Самое сложное в том, что не обязательно существует огромное количество медицинских свидетельств или исследований об аллергии, возникающей после беременности», — говорит д-р.Куинн Хэнд, врач-натуропат из Торонто.
История продолжается под рекламой
«Но есть смысл, что они произойдут. Беременность — это прекрасно, но она болезненна и травматична для человеческого тела ».
Хэнд указывает, что организм естественным образом иммуносупрессирует себя, чтобы не отторгать плод во время беременности, и в этом процессе он может изменить его обычную сенсибилизацию к аллергенам.Когда у нас подавлен иммунитет, мы не можем эффективно бороться с раздражающими или воспалительными факторами, будь то продукты питания или элементы окружающей среды.
«В конце концов, когда иммунная система восстанавливается после родов, она ищет вещи, на которые можно отреагировать, поэтому некоторые женщины могут испытывать реакции на определенные продукты, которые они могли бы есть без проблем до рождения ребенка», — говорит она. .
Популярные истории
4 человека убиты в Лондоне, Онтарио.Полиция заявляет, что нападение, вероятно, было направлено на мусульманство
2 каякера из Калгари спасли лосенка от утопления в драматическом видео
«Это та же теория, которая применяется к увеличению числа аллергий среди населения в целом. Гипотеза состоит в том, что мы слишком чисты и не подвергаемся воздействию паразитов, поэтому нашему ИГЭ [антитело, функция которого заключается в создании иммунитета к паразитам] приходится сканировать другие объекты для борьбы [т.е. реагировать на].»
ПОДРОБНЕЕ: «Лекарство» от аллергии на арахис уже в пути. Вот как это работает. Обычно это проявляется во время беременности и может сохраняться в течение нескольких недель после родов. Ни одна из этих аллергий не опасна для жизни и не опасна для ребенка, но они могут временно повлиять на качество жизни женщины.
История продолжается под рекламой
«Вы должны смотреть на дисбаланс иммунной системы и то, что происходит на уровне кишечника. Может произойти сдвиг в проницаемости кишечника, а мы знаем, что большая часть нашего иммунитета находится в кишечнике », что может привести к пищевой непереносимости или чувствительности к факторам окружающей среды, — говорит Хэнд.
«Еще одна потенциальная вещь, которая происходит, — это налог на надпочечниковую систему, которая снижает стресс. Женщины могут отреагировать (например, заболеть крапивницей), потому что их реакция на стресс не работает эффективно и воспалительные элементы попадают в кишечник.”
ПОДРОБНЕЕ: Почти 50% пищевых аллергий у взрослых начинаются в более позднем возрасте: исследование
Хорошая новость заключается в том, что в большинстве случаев эти аллергии проходят сами по себе в течение нескольких месяцев. И наоборот, женщины могут искать натуропатические средства, чтобы ускорить процесс выздоровления. В частности, Хэнд указывает на силу пробиотиков, единственная цель которых — восстановить здоровье кишечника.
«Это иммунный дисбаланс в организме между Т-хелперами, и пробиотики могут исправить этот дисбаланс.У меня была одна пациентка, у которой всегда была сезонная аллергия, но после беременности у нее развилась экзема. Используя преимущественно пробиотики для баланса Т-хелперных клеток, мы смогли решить эту проблему », — говорит Хэнд.
История продолжается под рекламой
«У многих женщин эти аллергические реакции пройдут, но вы также можете использовать некоторые простые и базовые средства».
