Двойня бихориальная биамниотическая: Ведение многоплодной беременности цена в Москве, обследования и анализы при многоплодии : Медицинский центр «Доктор рядом»
Ведение многоплодной беременности цена в Москве, обследования и анализы при многоплодии : Медицинский центр «Доктор рядом»
Многоплодная беременность – безумное счастье подарить сразу несколько жизней. Недоумение и растерянность в первый миг неожиданной новости только усиливают предстоящий восторг. Испытать чудо двойного материнства, взять на руки сразу нескольких крохотных младенцев – невероятное событие. Но путь к нему довольно сложен и тернист.
Медицинский центр «Доктор рядом» рекомендует программу ведения беременности с многоплодием. Мы разработали подробный план сдачи анализов и диагностических мероприятий, чтобы вовремя распознать возможные осложнения. Помните, что комплексное медицинское сопровождение и контроль, индивидуальный подход к каждой беременной женщине – необходимые условия для благоприятного течения многоплодной беременности.
Многоплодие и его причины
Многоплодной беременностью является беременность, при которой развиваются два или более плода. На сегодняшний день многоплодная беременность встречается у 2% всех беременных женщин. Столь высокий показатель обусловлен развитием искусственных методов оплодотворения и их успешным внедрением.
На сегодняшний день многоплодная беременность встречается у 2% всех беременных женщин. Столь высокий показатель обусловлен развитием искусственных методов оплодотворения и их успешным внедрением.
Основные причины многоплодной беременности:
- Наследственная предрасположенность по материнской линии;
- Позднее зачатие в возрасте женщины 35 и более лет;
- Аномальное развитие матки;
- ЭКО;
- Искусственная стимуляция овуляции;
- Длительный прием оральных контрацептивов и наступившая беременность сразу после прекращения их приема.
Классификация многоплодной беременности
- По количеству плодов – двойня, тройня, четверня и т.д.
- По количеству оплодотворенных яйцеклеток:
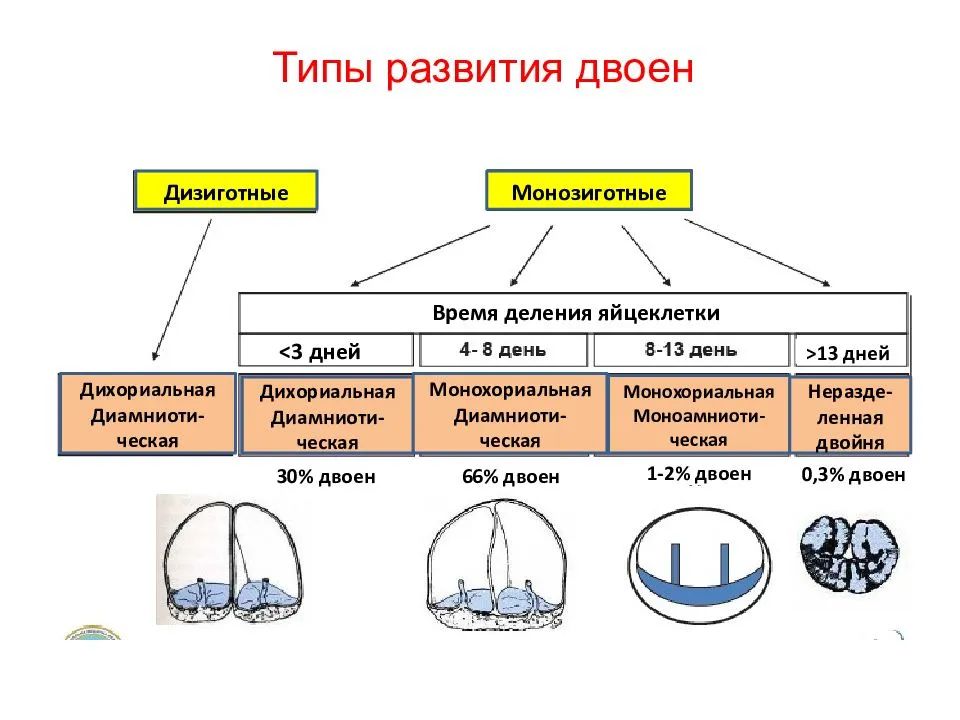
- Двуяйцевые близнецы, или двойня – происходит одновременное оплодотворение двух яйцеклеток. Развиваются дети одного или разных полов;
- Однояйцевые близнецы – оплодотворяется одна яйцеклетка. Развиваются дети одного пола. Они похожи между собой, что обусловлено одинаковым набором генов.

- По количеству сформированных плацент и амниотических оболочек:
- Бихориальная биамниотическая двойня – это одно- или двуяйцевые близнецы, у каждого из которых есть своя амниотическая оболочка и плацента;
- Монохориальная биамниотическая – однояйцевые близнецы с одной общей плацентой. Но у каждого плода наблюдается своя амниотическая оболочка;
- Монохориальная моноамниотическая – однояйцевые близнецы с общей плацентой и амниотической оболочкой. При этом межплодовая оболочка полностью отсутствует.
Особенности ведения многоплодной беременности
Многоплодная беременность становится настоящим испытанием для каждой женщины. Но она таит в себе бесценный дар, который без сомнений стоит этих несколько месяцев тревог и волнений. Стоит учесть особенности такого положения, довериться лучшим специалистам в этой области и со всей ответственностью выполнять их рекомендации.
Особенности ведения многоплодной беременности:
- Посещения акушера-гинеколога дважды в месяц на сроке до 30 недель, каждую неделю после 30 недель;
- Контроль прибавки в весе – при многоплодной беременности рекомендуемым показателем является прибавка в 20-22 кг;
- Прием поливитаминов с ранних сроков, железосодержащих препаратов для профилактики анемии;
- Регулярное УЗИ для контроля состояния и развития плодов, плаценты и околоплодных вод.
 УЗИ назначается от 5 и более раз за весь период многоплодной беременности;
УЗИ назначается от 5 и более раз за весь период многоплодной беременности; - Контроль шейки матки;
- Контроль сердечно-сосудистой системы, работы почек. Важно не пропустить признаки развития гестоза в третьем триместре. Симптомы позднего гестоза являются показанием для госпитализации при многоплодной беременности;
- Контроль содержания глюкозы в крови, показателей свертываемости крови, агрегационных свойств эритроцитов;
- После 30 недели рекомендуется еженедельно проходить КТГ и эхографическую оценку функционального состояния фетоплацентарной системы;
- Допплерография проводится для каждого плода в отдельности;
- Пренатальный скрининг при многоплодной беременности часто дает недостоверные результаты. Поэтому проводятся дополнительные исследования на генетически обусловленные пороки развития;
- Исследование околоплодных вод из каждого плодного мешка под эхографическим контролем проводится при наличии подозрений на аномалии в развитии плода.
 Так амниоцентез проводится на сроке от 16 до 20 недель, потому что в раннем периоде высока вероятность выкидыша;
Так амниоцентез проводится на сроке от 16 до 20 недель, потому что в раннем периоде высока вероятность выкидыша; - Биопсия ворсин хориона – выявляет наличие хромосомных отклонений плода. Для исследований берется образец ткани из плаценты при помощи иглы через брюшную стенку или влагалище. Проводится при показаниях на сроке от 10 недель беременности;
- При многоплодной беременности женщина уходит на больничный с 28 недели. Госпитализация в родильный дом необходима с 36 недели, когда имеется максимальное растяжение матки. Высока вероятность преждевременных родов уже с 30 недели. Может быть назначена медикаментозная терапия для сохранения беременности.
Возможные осложнения многоплодной беременности
Многоплодная беременность тесно связана со многими рисками для здоровья матери, правильного развития детей без врожденных аномалий и пороков. Даже если будущая мама абсолютно здорова, это не исключает осложнения в период беременности и во время родов.
Основные осложнения многоплодной беременности:
- Поздний гестоз;
- Обострение имеющихся хронических патологий;
- Сильное снижение гемоглобина;
- Угроза прерывания беременности, преждевременные роды;
- Внутриутробная задержка развития плодов;
- Синдром фетальной гемотрансфузии – неполноценное распределение крови в плаценте между плодами.
 Это происходит, если в плаценте образовываются артериальные анастомозы;
Это происходит, если в плаценте образовываются артериальные анастомозы; - Обратная артериальная перфузия – образование артериальных анастомозов в пуповине. Это приводит к тому, что один плод развивается за счет другого;
- Внутриутробная гибель плода – к сожалению, при многоплодной беременности высока вероятность пороков в развитии или гибели одного плода. Если это бихориальные близнецы, беременность сохраняется. Если же погибает один из плодов с одной плацентой и амниотической оболочкой, это повлияет на развитие другого плода;
- Хромосомная аномалия или порок в развитии одного из плодов – родители в праве самостоятельно решить пролонгировать ли беременность.
Ведение многоплодной беременности в Москве
Ведение многоплодной беременности рекомендуется с момента ее диагностики. Ведь развитие двух и более эмбрионов сулит огромную нагрузку на сердечно-сосудистую систему матери, функционирование ее почек, печени, всех органов и систем. В этот момент беременной женщине очень важно ощутить не только терапевтическую, но и психологическую поддержку.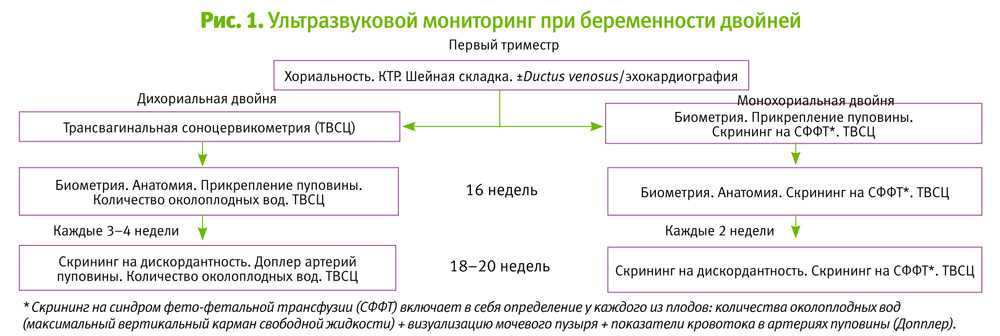 И мы, врачи московской клиники «Доктор рядом», всегда готовы ее оказать.
И мы, врачи московской клиники «Доктор рядом», всегда готовы ее оказать.
Мы осуществляем ведение многоплодной беременности в Москве. Оно включает все плановые анализы и обследования при беременности, дополнительные визиты к акушеру-гинекологу, терапевту, УЗИ, специфические для многоплодной беременности исследования для оценки развития плода.
Позвольте нам сопровождать вас на пути к особенному материнству. Ведение многоплодной беременности в нашей клинике – медицинский контроль, передовая диагностика и отзывчивый персонал.
Опыт пролонгирования беременности бихориальной двойней после рождения первого плода
Отсроченное рождение второго плода из двойни
Проблемы перинатальной заболеваемости и смертности при ранних преждевременных родах остаются наиболее сложными в перинатальной медицине. Несмотря на современные неонатальные технологии и попытки бережного родоразрешения путем кесарева сечения, тяжелые перинатальные осложнения и высокий уровень инвалидизации глубоконедоношенных новорожденных заставляют медицинское сообщество критически оценить перспективы выхаживания при экстремально ранних преждевременных родах и искать новые подходы к ведению преждевременных родов.
Одним из важнейших независимых факторов риска преждевременных родов является многоплодная беременность. При беременности двойней риск родить до 30, 32 и 34-й недель составляет 4, 8 и 16% соответственно [1]. Частота преждевременных родов при двойне в 6 раз выше, чем при одноплодной беременности [2]. В Российской Федерации в последние годы приблизительно каждые сотые роды — роды двойней [3].
К сожалению, эффективных методов профилактики преждевременных родов при многоплодной беременности в настоящее время не существует. Результаты многоцентровых исследований свидетельствуют об отсутствии влияния на исход многоплодной беременности бета-миметиков [4, 5]. Профилактическое применение микронизированного прогестерона при многоплодной беременности также оказалось неэффективно [6]. Кроме того, при многоплодной беременности подвергается сомнению эффективность профилактики респираторного дистресс-синдрома (РДС) плодов кортикостероидами [7]. Все эти факты диктуют необходимость поиска новых путей снижения перинатальных потерь при многоплодной беременности. Одним из таких методов является отсроченное рождение второго плода из двойни. Такая тактика во многих случаях позволяет улучшить исход для второго плода, рожденного в более позднем сроке гестации. Так, B. Arabin и van J. Eyck описали 17-летний опыт пролонгирования беременности для второго плода у 48 двоен. В 10 случаях второй плод родился непосредственно после первого, в остальных 38 случаях беременность вторым плодом удалось пролонгировать в среднем на 19 сут (1—107 сут). При этом если первый плод рождался до 25 нед беременности, выживаемость первых плодов составляла 0%, а вторых — 50%. При рождении первого плода после 25 нед беременности выживаемость первых плодов равнялась 65%, а вторых — 95% [8].
Одним из таких методов является отсроченное рождение второго плода из двойни. Такая тактика во многих случаях позволяет улучшить исход для второго плода, рожденного в более позднем сроке гестации. Так, B. Arabin и van J. Eyck описали 17-летний опыт пролонгирования беременности для второго плода у 48 двоен. В 10 случаях второй плод родился непосредственно после первого, в остальных 38 случаях беременность вторым плодом удалось пролонгировать в среднем на 19 сут (1—107 сут). При этом если первый плод рождался до 25 нед беременности, выживаемость первых плодов составляла 0%, а вторых — 50%. При рождении первого плода после 25 нед беременности выживаемость первых плодов равнялась 65%, а вторых — 95% [8].
Однако тактика пролонгирования беременности двойней после рождения первого плода четко не определена, и в разных центрах практикуют различные методики — начиная от выжидательной тактики и заканчивая наложением швов на шейку матки [9].
Цель настоящей работы — проведение комплекса мероприятий по пролонгированию беременности бихориальной двойней после рождения первого плода и анализ перинатального исхода новорожденных.
Материал и методы
Мы провели попытки пролонгирования беременности после рождения первого плода у 6 пациенток с бихориальной двойней.
Противопоказаниями для процедуры явились: клинические или лабораторные признаки хориоамнионита, отслойка плаценты, разрыв плодного пузыря второго плода, аномалии и врожденные пороки развития второго плода, осложненное течение беременности, в том числе преэклампсия, признаки гипоксии второго плода.
Обязательным условием для проведения мероприятий по пролонгированию беременности явилось письменное информированное согласие пациентки на пролонгирование беременности для второго плода из двойни с учетом возможных осложнений.
После рождения первого плода внутривенно струйно вводили 2,0 мл гексопреналина (в разведении на 10,0 физиологического раствора хлорида натрия) с последующим постоянным введением гексопреналина в дозе 0,3 мкг/мин в суточной дозе 100 мкг.
Пуповину первого плода обрабатывали спиртом и перевязывали полигликолидом на уровне минимального остатка.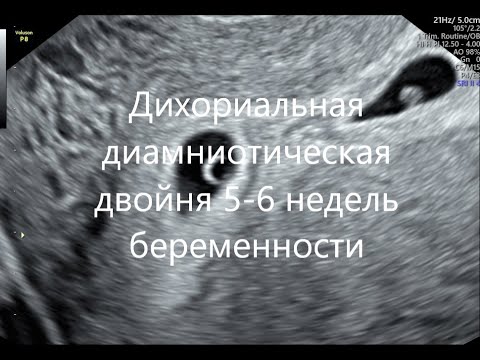 Под лигатурой пуповину пересекали. Культя пуповины находилась во влагалище до рождения второго плода.
Под лигатурой пуповину пересекали. Культя пуповины находилась во влагалище до рождения второго плода.
С целью профилактики реализации внутриматочной инфекции в течение 7 сут проводили антибактерильную терапию с учетом чувствительности микрофлоры на основании микробиологического исследования посева цервикального канала. При отсутствии результата микробиологического посева антибактериальную терапию проводили цефалоспоринами третьего поколения.
Профилактику РДС плода дексаметазоном или бетаметазоном (дипроспан) в курсовой дозе 24 мг выполняли по стандартной схеме повторно с интервалом 7 сут.
При успешном проведении токолитической терапии после остановки родовой деятельности дальнейшее наблюдение за беременными проводили в условиях дородового отделения с соблюдением строгого санитарно-эпидемиологического режима и госпитализацией в палату, обрабатываемую по графику помещений родильного блока с трехкратным ежедневным кварцеванием.
Методы контроля за состоянием беременной включали ежедневную оценку характера влагалищных выделений, клинико-лабораторный анализ симптомов системной воспалительной реакции (термометрия, частота пульса, АД, определение количества лейкоцитов и лейкоцитарной формулы).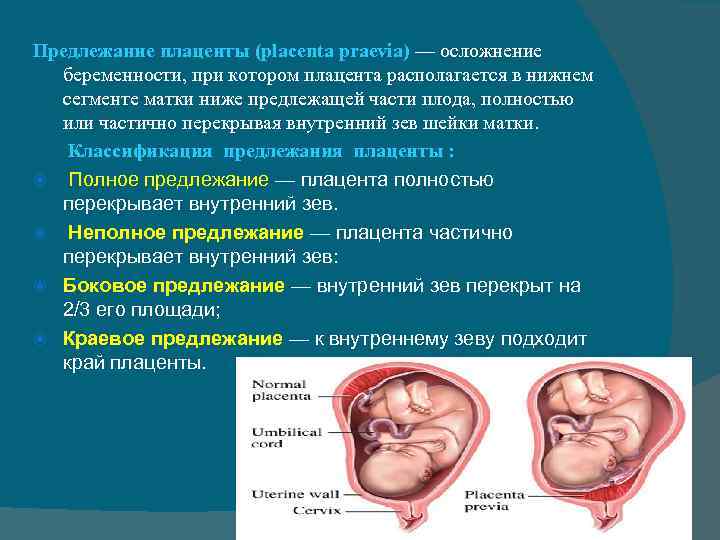 Контроль за состоянием плода осуществляли путем ежедневного кардиомониторного наблюдения, динамического проведения допплерометрии плодового и плацентарного кровотока и фетометрии 1 раз в 10—12 дней.
Контроль за состоянием плода осуществляли путем ежедневного кардиомониторного наблюдения, динамического проведения допплерометрии плодового и плацентарного кровотока и фетометрии 1 раз в 10—12 дней.
Описание клинических случаев
У 3 пациенток роды первым плодом наступили в срок 25—27 нед беременности. При этом попытка проведения массивного токолиза была неэффективной и второй плод рождался в течение 2—6 ч после первого.
Приводим описание трех успешных попыток пролонгирования беременности бихориальной двойней после рождения первого плода.
Клинический случай №1
Пациентка Д., 40 лет. Соматическая патология: носительница HBsAg. Гинекологический и репродуктивный анамнез: конизация шейки матки по поводу лейкоплакии. Первая и вторая беременности — внематочные (трубные), закончились лапароскопическими тубэктомиями. Данная беременность третья, наступила путем ЭКО (вторая попытка) с подсадкой двух эмбрионов.
Течение настоящей беременности. В срок 16 нед методом полимеразной цепной реакции в цервикальном канале обнаружена Ureaplasma parvum, в связи с чем проведен курс антибактериальной терапии джозамицином.
В срок 22 нед, по данным ультразвукового исследования, обнаружено пролабирование плодного пузыря в цервикальный канал, амбулаторно наложены швы на шейку матки, установлен акушерский пессарий. Проведена профилактика РДС плода дексаметазоном в курсовой дозе 24 мг. Через 2 сут излились околоплодные воды первого плода, в связи с чем пациентка была госпитализирована с диагнозом: беременность 22—23 нед ЭКО. Бихориальная двойня. Преждевременный разрыв плодной оболочки первого плода (ПРПО). Истмико-цервикальная недостаточность (ИЦН), отягощенный акушерско-гинекологический анамнез. Носительство HBsAg. Первые роды в 40 лет.
При поступлении в стационар акушерский пессарий удален, швы с шейки матки сняты. Проводилась инфузионная, антибактериальная (цефазолин) и токолитическая терапия.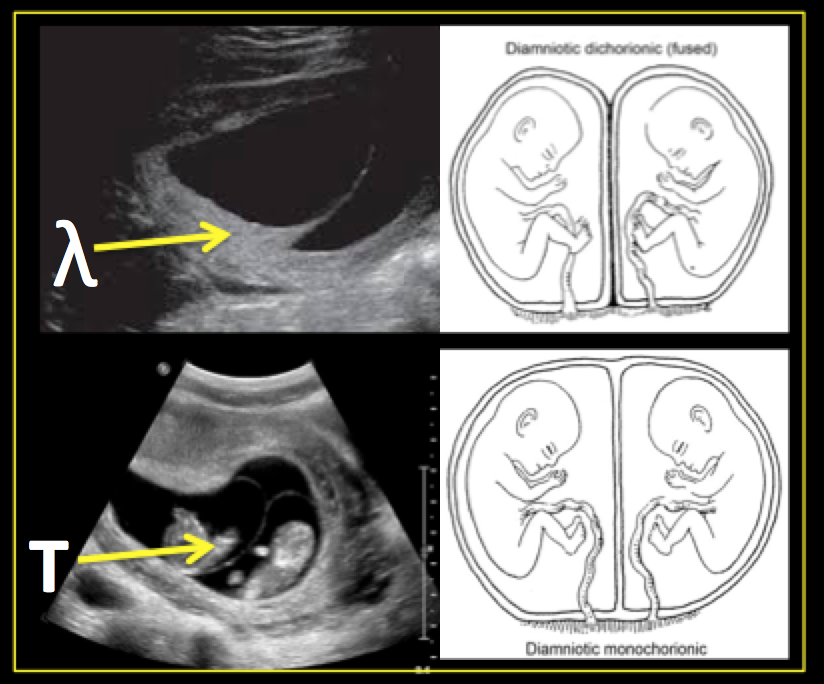 На 2-е сутки у пациентки развилась регулярная родовая деятельность. Роды вели консервативно, согласно принципам ведения преждевременных родов. Родился первый мертвый плод мужского пола массой 490 г (интранатальная гибель плода). После рождения первого плода проведен комплекс мероприятий, направленный на пролонгирование беременности, описанный выше. Роды вторым плодом произошли на 23-и сутки интергенетического периода в срок 25—26 нед беременности. Роды вели консервативно, согласно принципам ведения преждевременных родов, с участием квалифицированной бригады неонатологов-реаниматологов. Родилась живая девочка массой 850 г, с оценкой по шкале Апгар 2—3 балла. Ребенок переведен в отделение реанимации и интенсивной терапии. На 30-е сутки после родов ребенок переведен на второй этап выхаживания. Со второго этапа ребенок выписан в возрасте 5 мес с диагнозом бронхолегочной дисплазии.
На 2-е сутки у пациентки развилась регулярная родовая деятельность. Роды вели консервативно, согласно принципам ведения преждевременных родов. Родился первый мертвый плод мужского пола массой 490 г (интранатальная гибель плода). После рождения первого плода проведен комплекс мероприятий, направленный на пролонгирование беременности, описанный выше. Роды вторым плодом произошли на 23-и сутки интергенетического периода в срок 25—26 нед беременности. Роды вели консервативно, согласно принципам ведения преждевременных родов, с участием квалифицированной бригады неонатологов-реаниматологов. Родилась живая девочка массой 850 г, с оценкой по шкале Апгар 2—3 балла. Ребенок переведен в отделение реанимации и интенсивной терапии. На 30-е сутки после родов ребенок переведен на второй этап выхаживания. Со второго этапа ребенок выписан в возрасте 5 мес с диагнозом бронхолегочной дисплазии.
Клинический случай №2
Пациентка Б., 29 лет.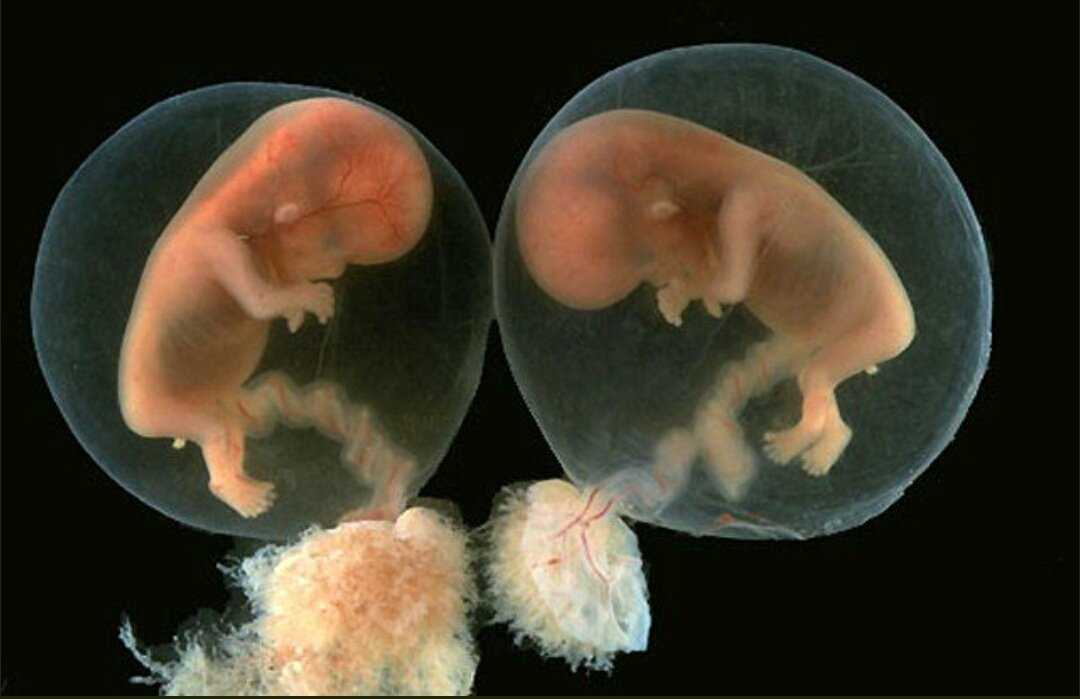 Соматический анамнез не отягощен. Гинекологический анамнез и репродуктивная функция: первая беременность в 1998 г. закончилась медицинским абортом в срок 8—9 нед; в 2001 г. произведена лапароскопическая резекция яичника по поводу разрыва кисты желтого тела; в 2005 г. по поводу вторичного бесплодия произведена лапароскопия, разделение спаек; в 2006 г. в связи с дисплазией шейки матки III степени произведена высокая ножевая ампутация шейки матки.
Соматический анамнез не отягощен. Гинекологический анамнез и репродуктивная функция: первая беременность в 1998 г. закончилась медицинским абортом в срок 8—9 нед; в 2001 г. произведена лапароскопическая резекция яичника по поводу разрыва кисты желтого тела; в 2005 г. по поводу вторичного бесплодия произведена лапароскопия, разделение спаек; в 2006 г. в связи с дисплазией шейки матки III степени произведена высокая ножевая ампутация шейки матки.
Данная беременность наступила путем ЭКО с подсадкой двух эмбрионов.
Течение настоящей беременности.
В срок 22—23 нед с целью профилактики невынашивания, учитывая состояние после ампутации шейки матки, установлен разгружающий акушерский пессарий. В срок 24—25 нед беременности произошел преждевременный разрыв плодного пузыря и пациентка госпитализирована с диагнозом: беременность 24—25 нед. Бихориальная биамниотическая двойня. Отягощенный акушерский анамнез (вторичное бесплодие). Состояние после ампутации шейки матки. Акушерский пессарий. ПРПО первого плода. В стационаре удален акушерский пессарий, проводилась токолитическая, антибактериальная терапия, направленная на пролонгирование беременности. Проведена профилактика РДС. В срок 25—26 нед беременности развилась регулярная родовая деятельность. Роды вели консервативно, согласно принципам ведения преждевременных родов. Родилась мертвая недоношенная девочка массой 750 г (интранатальная гибель плода). После рождения первого плода проведен комплекс мероприятий, направленный на пролонгирование беременности. В срок 27 нед повторно проведена профилактика РДС плода дексаметазоном. В срок 27—28 нед беременности на 15-е сутки интергенетического периода родился мальчик в чистоягодичном предлежании с массой 1040 г, оценкой по шкале Апгар 3—5 баллов.
Акушерский пессарий. ПРПО первого плода. В стационаре удален акушерский пессарий, проводилась токолитическая, антибактериальная терапия, направленная на пролонгирование беременности. Проведена профилактика РДС. В срок 25—26 нед беременности развилась регулярная родовая деятельность. Роды вели консервативно, согласно принципам ведения преждевременных родов. Родилась мертвая недоношенная девочка массой 750 г (интранатальная гибель плода). После рождения первого плода проведен комплекс мероприятий, направленный на пролонгирование беременности. В срок 27 нед повторно проведена профилактика РДС плода дексаметазоном. В срок 27—28 нед беременности на 15-е сутки интергенетического периода родился мальчик в чистоягодичном предлежании с массой 1040 г, оценкой по шкале Апгар 3—5 баллов.
Клинический случай №3
Пациентка Г., 30 лет. Соматический анамнез не отягощен. Гинекологический анамнез и репродуктивная функция не отягощены. Настоящая беременность первая, самопроизвольная. Течение настоящей беременности без особенностей.
Настоящая беременность первая, самопроизвольная. Течение настоящей беременности без особенностей.
Поступила в родильный дом с диагнозом: беременность 19—20 нед. Бихориальная биамниотическая двойня. ИЦН. Пролабирование плодного пузыря. ПРПО первого плода. Первые роды в 30 лет. В стационаре проводилась токолитическая, антибактериальная терапия, направленная на пролонгирование беременности. В срок 20—21 нед произошло самопроизвольное прерывание беременности плодом мужского пола массой 358 г, длиной 26 см. После рождения первого плода произведен комплекс мероприятий, направленный на пролонгирование беременности. Учитывая положительный токолитический эффект, удовлетворительное состояние второго плода и отсутствие симптомов системной воспалительной реакции, на 5-е сутки после прерывания беременности первым плодом произведена хирургическая коррекция ИЦН путем наложения П-образного шва на шейку матки Cervix-set. Течение послеоперационного периода без осложнений.
В срок 32 нед беременности на 84-е сутки интергенетического периода произошел ПРПО. Путем кесарева сечения родился второй ребенок массой 2230 г, длиной 43 см с оценкой по шкале Апгар 6—7 баллов. В настоящее время новорожденный продолжает лечение в специализированном стационаре.
Путем кесарева сечения родился второй ребенок массой 2230 г, длиной 43 см с оценкой по шкале Апгар 6—7 баллов. В настоящее время новорожденный продолжает лечение в специализированном стационаре.
Заключение
Таким образом, в соответствии с личным опытом и данными зарубежных коллег при бихориальной двойне мы рекомендуем пролонгирование беременности после рождения первого плода в срок 20—27 нед с учетом приведенных выше противопоказаний и условий. При рождении первого плода до 22 нед беременности и отсутствии симптомов системной воспалительной реакции целесообразно наложение шва на шейку матки. Такая тактика ведения многоплодной беременности, на наш взгляд, позволит снизить перинатальную заболеваемость и смертность у данной когорты пациенток.
Что такое дихориальные диамниотические близнецы? Существуют ли риски, связанные с многоплодной беременностью? Блог CloudnineЧто такое дихориальные диамниотические близнецы?
Исследование 2004 года показало, что на каждые 67 беременностей приходится 1 многоплодная беременность . Когда дело доходит до многоплодных родов, кажется, что двойня проще всего, но так ли это?
Когда дело доходит до многоплодных родов, кажется, что двойня проще всего, но так ли это?
Что ж, мир близнецов, несомненно, завораживает, и это понятно, если вы отчаянно хотите иметь близнецов. Но знаете ли вы об осложнениях, связанных с беременностью двойней, или даже о типе беременности двойней? Позвольте нам объяснить это вам!
Запишитесь на прием онлайн, чтобы проконсультироваться с Доктор Швета Бансал Вазир по гинекологическим вопросам 2
Какие основные типы близнецов существуют?
Существует три основных типа близнецов:
- Дизиготные близнецы
9 0046
008 Полярные близнецы для тела
- Монозиготные близнецы (дихорионы или монохорионы)
Книга Online Consultation 9008
23 Online Consultation 9008
23 Online Consultation 9008
23 Online Consultation 9008 9007 .
Что такое дихориальные диамниотические близнецы?
Диамниотическая дихориальная беременность означает, что оба ребенка растут в отдельных мешочках .
Некоторые близнецы развиваются, когда два разных спермия оплодотворяют две разные яйцеклетки. Это приводит к образованию двух отдельных зигот в утробе матери, где каждая из зигот имеет только около 50% общих генов . Это делает их генетически похожими на братьев и сестер.
Теперь каждый плод находится внутри своих оболочек, называемых хорионом и амнионом (у них есть свои хорионический и амниотический мешочки). Их называют дихориальными диамниотическими близнецами. 9Что такое хорион
Это самый внешний слой заполненного жидкостью амниотического мешка, который окружает растущий плод внутри матки. Когда два плода растут отдельно в отдельных мешочках, они окружены двумя отдельными хорионами и называются дихориальными. Префикс «ди» используется для обозначения двух .
Префикс «ди» используется для обозначения двух .
Все дизиготные или разнояйцевые близнецы являются дихориальными по своей природе, тогда как некоторые монозиготные (однояйцевые) близнецы иногда могут быть дихориальными.
Что касается плаценты, у дихориальных близнецов две отдельные плаценты, но иногда наблюдается слияние плацент. Плацента – это орган, через который кровь от матери проходит к ребенку для снабжения его питательными веществами.
Обязательно прочтите: Супермама Харшита Даббиру, обладающая двумя сверхспособностями!
Дихориальные близнецы также определяются как диамниотические близнецы, так как каждый из них имеет амниотический мешок в качестве внешней оболочки. Вот почему дихориальные близнецы описываются как дихориально-диамниотические близнецы.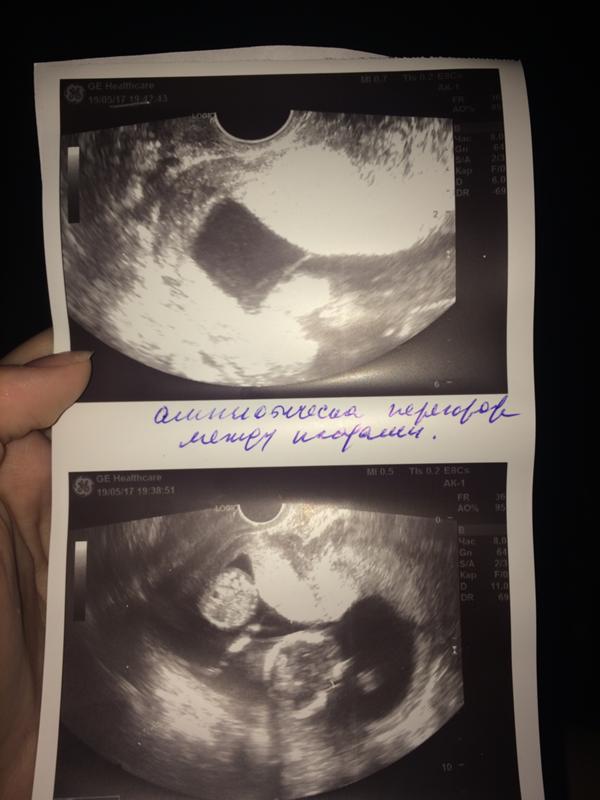
Существуют ли риски при многоплодной беременности?
Когда речь идет о близнецах и тройнях, риск для здоровья у близнецов и тройняшек значительно выше, чем у одноплодных. Это связано с тем, что многоплодные женщины имеют больше шансов пороков развития и недоедания, что приводит к преждевременным родам, недостатку веса ребенка и рискам раннего и позднего выкидыша . Вот почему вокруг вас должна быть отличная медицинская команда, которая направит и поддержит вас в вашем невероятном путешествии.
Присоединяйтесь к нашему сообществу Cloudnine для дальнейшего обсуждения — Мамы близнецов , Рост плода , Беременность высокого риска и Роды.
Исследуйте Cloudnine Momeaze для всех ваших потребностей в покупках с широким ассортиментом товаров.
У наших клиентов было несколько вопросов относительно этого блога, ответьте на них прямо сейчас!
Когда выявляют близнецов?
Средства от болей в спине и ногах?
Есть похожие вопросы?
Получите ответы от наших экспертов, просмотрите сотни вопросов и ответов, посетите сеансы в прямом эфире и многое другое
Задайте свой вопрос!
Хотите проконсультироваться с лучшими гинекологами Индии? Пожалуйста, найдите ссылки ниже.
- Best Gynecologists in Bangalore
- Best Gynecologists in Chennai
- Best Gynecologists in Mumbai
- Best Gynecologists in Pune
- Best Gynecologists in Chandigarh
- Лучшие гинекологи в Гургаоне
- Лучшие гинекологи в Нойде
Хотите узнать о лучших пакетах для беременных в Индии? Пожалуйста, найдите ссылки ниже.
- Best Maternity Packages in Bangalore
- Best Maternity Packages in Chennai
- Best Maternity Packages in Mumbai
- Best Maternity Packages in Pune
- Лучшие пакеты для беременных в Чандигархе
- Лучшие родильные пакеты в Gurgaon
- Лучшие родильные пакеты в Noida
Di/Di близнецы: определение, риски и больше
. Это может показаться последним годам, как в последних годах, как в последних годах. становится все более и более повседневной реальностью. Если вы узнали, что у вас близнецы (или совсем недавно встретили семью с парой близнецов), вы можете задаться вопросом, как это произошло?
Как появились два младенца и насколько они генетически идентичны? У них может быть один и тот же день рождения, но одна ли у них плацента? У них одни и те же гены?
Если вы не близнец или не родили близнецов, вы можете запутаться в различных типах близнецов и их генетическом составе. (Совершенно понятно!) Возможно, ваш врач или друг упомянул, что рассматриваемые близнецы ди/ди. Что это значит? Пожалуйста, позвольте нам объяснить…
(Совершенно понятно!) Возможно, ваш врач или друг упомянул, что рассматриваемые близнецы ди/ди. Что это значит? Пожалуйста, позвольте нам объяснить…
Когда кто-то говорит о близнецах, он имеет в виду двух детей, которые развиваются во время одной беременности, но это может произойти по-разному. Хотите верьте, хотите нет, но срок близнецы довольно широкие!
Две основные категории близнецов обычно делятся на однояйцевые и разнояйцевые.
Однояйцевых близнецов также иногда называют монозиготными близнецами, потому что они произошли от одной и той же оплодотворенной яйцеклетки. (Однояйцевые близнецы образуются, когда одна яйцеклетка и сперматозоид встречаются как обычно. Одна яйцеклетка делится на две вскоре после оплодотворения.)
Поскольку однояйцевые близнецы происходят из одной и той же яйцеклетки/сперматозоида, их хромосомы будут идентичными, что означает, что они будут одного пола и имеют одинаковые генетические характеристики (например, цвет волос и глаз).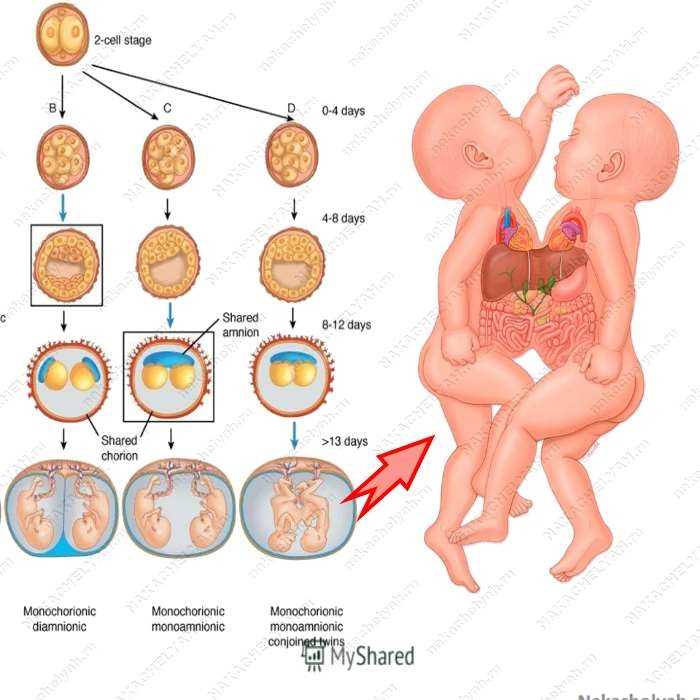
С другой стороны, разнояйцевые близнецы имеют только около 50% общих хромосом, как и другие братья и сестры. Это означает, что они могут казаться почти идентичными или совершенно разными. Они могут быть разного пола с разным цветом волос и глаз или одного пола и очень похожи друг на друга.
Разнояйцевых близнецов также называют дизиготными близнецами, потому что они происходят из двух разных яйцеклеток. (Мать выпускает две яйцеклетки примерно в одно и то же время, которые оплодотворяются двумя разными сперматозоидами.)
Все еще с нами? Ну, это даже больше, чем то, идентичны ли они и братские, если вы хотите знать, как развивалась пара близнецов. Тип близнецов (разнояйцевые или однояйцевые) и сроки их развития влияют на то, имеют ли дети общие или отдельные хорионический и амниотический мешочки.
Мы знаем, о чем вы думаете… что такое хорион? (И раз уж мы заговорили, что такое амнион/амниотический мешок?) И почему они важны?
Хорион — самая наружная оболочка плода. Хорион соединяет амнион, амниотическую жидкость и плод с плацентой. Он также способствует развитию плаценты.
Хорион соединяет амнион, амниотическую жидкость и плод с плацентой. Он также способствует развитию плаценты.
Почему это важно? Ну, если у двух близнецов общий хорион, у них будет одна плацента. Если у близнецов раздельный хорион, у них будут две отдельные плаценты.
С другой стороны, амнион является самой внутренней оболочкой плода. Он защищает плод и включает амниотическую жидкость. Как и хорион, близнецы могут либо иметь общий амнион, либо иметь свой собственный.
Поскольку это внутренний слой, параметры здесь зависят от хориона. Один общий хорион может содержать один или два амниона. Таким образом, даже несмотря на то, что у двух детей может быть одна и та же плацента, каждый из них может плавать в своей собственной амниотической жидкости, если у них есть собственный амниотический мешок. С другой стороны, два хориона означают два отдельных амниона.
Все понял? Не волнуйтесь, мы понимаем, что это многое нужно принять, поэтому вот краткий обзор различных способов, которыми все это может сойтись вместе… диамниотическая беременность) близнецы имеют свои собственные хорионический и амниотический мешочки. По сути, каждый из младенцев растет как одиночка, но только немного более тесно, потому что они находятся в одной матке.
По сути, каждый из младенцев растет как одиночка, но только немного более тесно, потому что они находятся в одной матке.
Mo/di
При беременности mo/di (более научно называемой монохориальной диамниотической беременностью) близнецы имеют общий хорионический мешок, но разные амниотические мешки. Проще говоря, разница между ди-/ди- и мо-ди-беременностью заключается в том, что при мо-ди-беременности участвует только одна плацента.
Месяц/месяц
При беременности месяц/месяц (более научно называемой монохориальной моноамниотической беременностью) близнецы имеют общие хорионический и амниотический мешки. Это означает, что у обоих детей одна плацента и один амниотический мешок. Из-за того, что дети так много делятся друг с другом, ежемесячная беременность может быть сложной и требует тщательного наблюдения!
Хотя может показаться, что УЗИ должно дать ответы на все вопросы, правда в том, что оно имеет свои ограничения, когда дело доходит до определения ди/ди, мо/ди и мо/мо беременностей.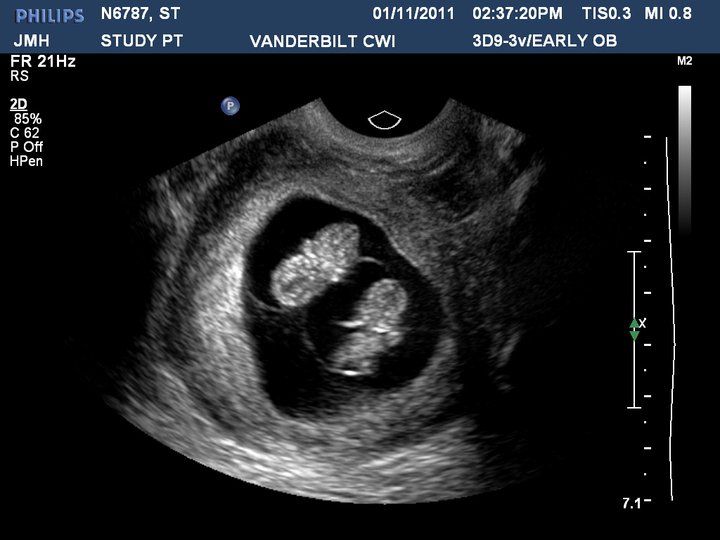
Ультразвук наиболее точен при определении хорионизма в первом триместре. Признаки, которые могут указывать на ди-/ди-беременность на УЗИ в первом триместре:
- два плодных яйца с толстым эхогенным хорионом вокруг каждого эмбриона как перевернутая буква Y)
- два желточных мешка ( Это не говорит о том, беременность мо/ди или ди/ди! )
Даже если некоторые из этих признаков обнаружены, для подтверждения может потребоваться дальнейшее тестирование.
Ди/ди-беременность составляет большинство всех беременностей двойней и может привести к рождению однояйцевых или разнояйцевых близнецов.
Все разнояйцевые близнецы ди/ди, но однояйцевые близнецы тоже могут быть ди/ди. Как это возможно?
При разнояйцевой беременности отдельные яйцеклетки индивидуально оплодотворяются двумя разными сперматозоидами, образуя две отдельные зиготы. У каждой зиготы будет своя плацента и амниотический мешок.
С другой стороны, идентичная беременность начинается с комбинации одной яйцеклетки и одного сперматозоида, но в какой-то момент эта единственная яйцеклетка разделяется. При этом происходит воздействие на развитие плаценты и амниотического мешка.
При этом происходит воздействие на развитие плаценты и амниотического мешка.
Если примерно через 1–4 дня после оплодотворения происходит разделение зигот, это с большей вероятностью приведет к возникновению ди/ди-близнецов.
Поскольку комбинации определяются не только тем, является ли беременность разнояйцевой или идентичной, с помощью УЗИ может быть сложно определить, являются ли близнецы, которых вы вынашиваете, разнояйцевыми или однояйцевыми.
Очевидно, если УЗИ покажет, что вы вынашиваете по одному близнецу каждого пола, ясно, что близнецы разнояйцевые. Однако, если близнецы одного пола, менее ясно, идентичны они или нет.
Исследование, проведенное в 2012 году, показало, что около 15 процентов родителей, которым на основании УЗИ сообщили о зиготности их близнецов, были дезинформированы. Для родителей, которые хотят знать наверняка, генетическое тестирование, проведенное после рождения, даст самые четкие ответы.
Беременность двойней сопряжена с некоторыми дополнительными рисками. В то время как ди/ди беременность несет в себе самый низкий уровень осложнений среди беременностей близнецов, любая женщина, вынашивающая близнецов, имеет дополнительный риск проблем с плацентой и задержкой внутриутробного развития (т.е. дети перерастают имеющуюся недвижимость!).
В то время как ди/ди беременность несет в себе самый низкий уровень осложнений среди беременностей близнецов, любая женщина, вынашивающая близнецов, имеет дополнительный риск проблем с плацентой и задержкой внутриутробного развития (т.е. дети перерастают имеющуюся недвижимость!).
Некоторые осложнения, которые могут быть более вероятными при рождении двойни, включают:
- Предлежание плаценты. Более крупная или тяжелая плацента от рождения близнецов может с большей вероятностью свисать низко и закрывать шейку матки, что делает нормальные роды опасными.
- Отслойка плаценты. Более крупная или тяжелая плацента от рождения близнецов также может с большей вероятностью оторваться от стенки матки.
- Приросшая плацента. Это происходит, когда плацента слишком глубоко прикрепляется к стенке матки.
- Недоношенность. Из-за ограниченного пространства матки и возможности других осложнений, указывающих на то, что более ранние роды были бы полезными, близнецы имеют более высокую вероятность рождения недоношенных (до 37 недель беременности).

- Низкий вес при рождении. Поскольку у близнецов развивается общее пространство в матке, и, возможно, их придется родить немного раньше срока, который считается доношенным, вероятность того, что они родятся с низким весом, выше. (Считается, что у ребенка низкий вес при рождении, если он родился с весом менее 5 фунтов 8 унций.)
- Гестационный диабет. Это может произойти, если уровень сахара в крови слишком высок.
- Гестационная гипертензия. Это высокое кровяное давление во время беременности.
- Послеродовое кровотечение. Одной из возможных причин кровотечения после родов является то, что большая плацента из-за рождения двойни заставила матку растянуться больше, чем обычно.
Конечно, знание того, какой тип комбинации близнецов присутствует во время беременности, важно для понимания уровня связанного с этим риска. Как отмечалось ранее, сочетание ди/ди связано с более низким уровнем риска, поскольку каждый ребенок заключен в свой собственный амниотический пузырь, и они делят пространство в матке, но не другие элементы.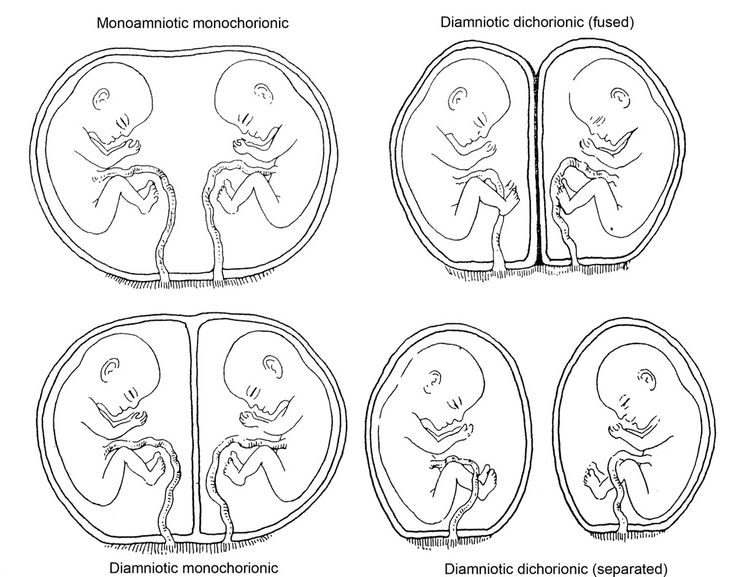
Если у детей общая плацента, существует риск того, что один ребенок может получить больше питательных веществ и кислорода, необходимых для развития. Эта проблема возникает примерно в одной трети случаев беременности двойней mo/di.
Это неравное разделение может привести к таким проблемам, как синдром трансфузии близнецов (TTTS), последовательность полицитемии близнецов (TAPS) или селективная задержка внутриутробного развития (SIUGR). Таким образом, следует более тщательно наблюдать за беременностями с диагнозом «мо/ди».
Наибольший риск возникает, когда близнецы делят амнион и хорион при месячной беременности. Поскольку нет ничего, что могло бы отделить младенцев друг от друга в утробе матери, существует риск запутывания пуповины.
Эти беременности очень редки — на них приходится менее 1 процента беременностей близнецов — но риски означают, что вы будете находиться под очень пристальным наблюдением.
Развитие близнецов внутри или вне матки может сбивать с толку и создавать дополнительные сложности.
