Дмжп у детей: ДМЖП — Дефект межжелудочковой перегородки
Карта сайта
|
|
Причины и симптомы ДМЖП — чем опасен дефект межжелудочковой перегородки
Дефект межжелудочковой перегородки (ДМЖП) — одна из распространенных врожденных аномалий сердца новорожденных. ДМЖП отличается формированием дефекта в перегородке, разделяющей левый и правый желудочки сердца.
ДМЖП отличается формированием дефекта в перегородке, разделяющей левый и правый желудочки сердца.
Небольшие дефекты межжелудочковой перегородки могут не представлять опасности и даже иногда самостоятельно закрываются. В то же время крупные отверстия в перегородке непосредственно угрожают жизни ребенка.
О том, что такое ДМЖП и чем он проявляется, напишем далее.
Причины возникновения ДМЖП у плода
Любые пороки сердца, и ДМЖП в том числе, чаще всего возникают в первом—втором триместре беременности под влиянием неблагоприятных факторов. Именно в этот период начинают закладываться ткани сердечной мышцы и кровеносной системы. Любое нарушение нормального процесса формирования и деления клеток может приводить к тяжелым последствиям.
Возникает ДМЖП у плода по причине таких обстоятельств как:
- острое инфекционное заболевание беременной в первом триместре,
- хронические инфекционные болезни матери,
- влияние на организм беременной токсинов, алкоголя, никотина,
- пожилой возраст одного из родителей,
- наследственная отягощенность и пр.

Очень часто при ДМЖП причины возникновения патологии вообще не обнаруживаются.
Поэтому в зоне риска может быть абсолютно любой ребенок.
Для выявления ДМЖП и причин его возникновения предусмотрен ряд диагностических мероприятий. Чаще всего необходимую информацию о здоровье сердца плода удается получить по данным ультразвукового исследования.
Особенности кровообращения при врожденном пороке сердца ДМЖП
Дефект межжелудочковой перегородки сердца относится к группе «белых» пороков. Нарушение кровообращения, связанное с аномальным перемещением крови из большого круга кровообращения в малый, вызывает синюшность кожи лица и тела.
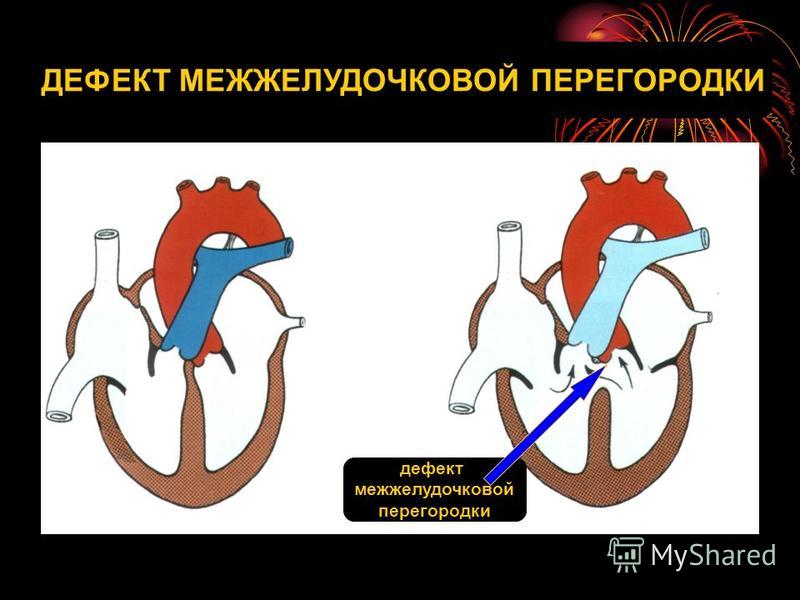
Особенностью врожденного порока сердца ДМЖП является наличие отверстия в перегородке, которая разделяет левый и правый желудочки сердца. Левый желудочек в норме нагнетает обогащенную кислородом кровь в аорту и ко всем органам тела по большому кругу кровообращения. Правый желудочек направляет кровь в легкие для очистки от углекислого газа и насыщения ее кислородом.
Через имеющийся при ВПС дефекте межжелудочковой перегородки происходит ненормальное поступление крови из левого желудочка в правый, что вызывает резкую его перегрузку.
Повышение давления в легочных сосудах приводит к их уплотнению и обратному забрасыванию бедной кислородом крови из правого в левый желудочек.
В результате при дефекте межжелудочковой перегородки у новорожденных в органы поступает недостаточно насыщенная кислородом кровь, и происходит их голодание.
Симптомы дефекта межжелудочковой перегородки у новорожденных
В зависимости от размера отверстия при ДМЖП симптомы могут значительно различаться.
Небольшой дефект межжелудочковой перегородки у новорожденных мало влияет на качество их жизни, но характеризуется выраженным шумом в сердце. Проходящая через узкое отверстие кровь издает много звуков, что четко выслушивается доктором.
Кардиологи знают, что чем опаснее порок, тем меньше он издает звуков. Крупные отверстия ДМЖП у детей с первых часов после рождения дают о себе знать.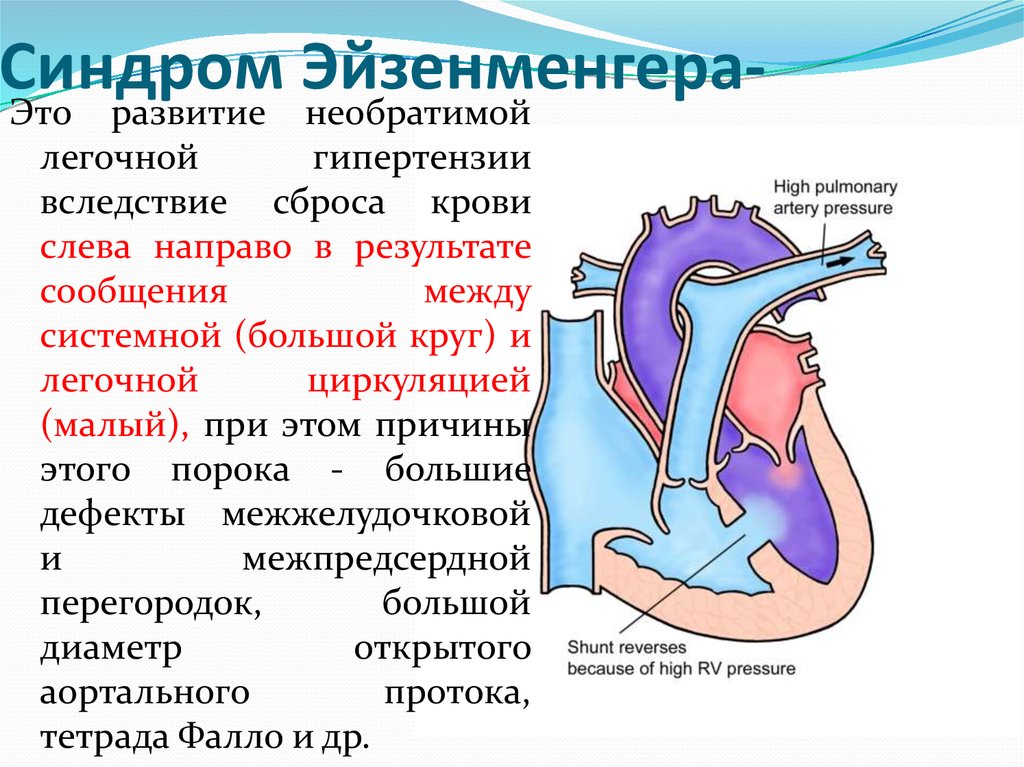 Ребенок плохо прибавляет в весе, его кожа бледная или бледно-синюшная. Систолический шум при выслушивании сердца может быть не очень интенсивным, но постоянным.
Ребенок плохо прибавляет в весе, его кожа бледная или бледно-синюшная. Систолический шум при выслушивании сердца может быть не очень интенсивным, но постоянным.
Впоследствии при ДМЖП к симптомам добавляется быстрая утомляемость, высокая частота инфекционных процессов дыхательной системы, развитие недостаточности сердца.
Чем опасен дефект межжелудочковой перегородки
Дефект межжелудочковой перегородки у ребенка вызывает резкую перегрузку сердечной мышцы и травму легочных сосудов.
Постоянное повышение давления в кровеносной системе легких вызывает склероз, утолщение артерий, повышение массы правого желудочка.
В результате смешивания бедной и богатой кислородом крови возникает постоянное кислородное голодание тканей ребенка, больше всего страдают наиболее чувствительные органы: головной мозг, почки, сердце.
Родители должны четко осознавать чем опасен дефект межжелудочковой перегородки для понимания важности правильного лечения.
ДМЖП у плода: что делать, и когда нужна операция?
При таком пороке сердца как дефект межжелудочковой перегородки операция — наиболее эффективное и надежное средство лечения.
На сегодняшний момент ни одно лекарство или процедура не способны вызвать произвольное закрытие отверстия перегородки сердца. Дефект возможно лишь ушить или закрыть трансплантатом.
В ряде случаев происходит самостоятельное исчезновение небольших дефектов, что избавляет от необходимости вмешательства. Крошечные отверстия перегородки без существенных нарушений кровотока позволяют применить выжидательную тактику до 6 — 36 месяцев.
Тем не менее, большие дефекты являются абсолютным показанием к хирургии. В зависимости от размеров дефекта и общего состояния новорожденного операция ДМЖП у ребенка может выполняться в первые месяцы жизни или откладываться до определенного срока.
Выбор метода вмешательства и времени его выполнения зависит от общего состояния ребенка, расположения и размера дефекта, давления в желудочках и предсердиях сердца, наличия противопоказаний.
При ДМЖП операция может проводиться по классической, «открытой» методике или с применением малотравматичного эндоваскулярного оборудования.
Крупные дефекты ушиваются после рассечения грудной клетки и камеры сердца. Операция проводится при помощи аппарата искусственного кровообращения большой бригадой опытных хирургов. Риск осложнений сводится до статистического минимума благодаря современному оборудованию и высочайшему мастерству оперирующих кардиохирургов.
В случае обнаружения небольших отверстий в перегородке предпочтение может отдаваться эндоваскулярной хирургии. Достоинствами методики являются отсутствие разрезов и меньший риск нежелательных последствий. Устранение дефекта при этом производится специальным устройством, которое вводится в сердечно-сосудистую систему через небольшой прокол бедренной артерии.
Эндоваскулярной техникой нельзя провести лечение детей с большими дефектами и выраженной недостаточностью сердца.
В нашем центре есть все необходимое для лечения детей с указанной патологией.
На первичной консультации доктор подробно расскажет о прогнозах и степени ДМЖП у плода, и что делать с имеющейся проблемой дальше.
При необходимости операции она будет выполнена в наилучших для этого условиях — современной оснащенной операционной коллективом из самых опытных кардиохирургов.
Диагностика и лечение ДМЖП у детей
Дефект межжелудочковой перегородки (далее — ДМЖП) является одним из наиболее распространенных пороков сердца новорожденных.
Лечение ДМЖП у детей имеет множество особенностей и сложностей из-за большого разнообразия нарушений. Без показанного лечения у многих пациентов развивается тяжелая сердечная недостаточность. Своевременное и полноценное лечение ДМЖП оберегает от осложнений и позволяет восстановить целостность сердца.
Успешное лечение ДМЖП у детей целиком зависит от результатов диагностики. От степени, формы и расположения дефекта непосредственно зависят методики, сроки и объемы терапии.
Диагностика ДМЖП
Врожденные пороки сердца (ВПС) — опасная группа патологий детского возраста.
Определенный процент таких пороков (например, открытое овальное окно, небольшие дефекты межпредсердной перегородки) являются нормальными этапами развития сердца и исчезают по мере развития.
Дефект межжелудочковой перегородки относится к разделу однозначной патологии и не должен встречаться в норме.
Заподозрить наличие порока возможно по плохой прибавке веса, синюшности кожи ребенка.
Иногда дефект сопровождается симптомом дрожания грудной клетки в такт сердцебиению и прочими.
Основной при ДМЖП диагностикой при первичном обследовании является ультразвуковое исследование сердца — эхокардиография.
Предположительный диагноз ВПС ДМЖП может быть выставлен и после выслушивания сердца грамотным кардиологом, но судить о точных размерах и расположении дефекта можно только по результатам УЗИ.
Определенную информацию дает также электрокардиограмма, рентгенограмма грудной клетки и внутрисосудистое измерение давления в камерах сердца.
Эти методы диагностики помогают уточнить степень нарушения и сориентироваться по необходимости, срокам и объему хирургической коррекции.
Современные методы лечения дефекта
межжелудочковой перегородки
При ДМЖП лечение может включать:
● выжидательную тактику и наблюдение
● медикаментозное лечение ДМЖП
● «открытую» операцию
● эндоваскулярную хирургию
Единственным эффективным при дефекте межжелудочковой перегородки лечением является операция.

Существует ряд протоколов, которые регулируют сроки и показания к проведению хирургии.
При небольших дефектах межжелудочковой перегородки лечение детей может состоять в определенной медикаментозной поддержке и наблюдении кардиолога.
Если даже безобидный дефект не исчезает после трех лет, встает вопрос о более активном лечении.
При крупных и опасных пороках операция может проводиться уже в первые месяцы и дни жизни ребенка для предотвращения необратимых осложнений.
В таких случаях выполняется либо классическое вмешательство с рассечением грудной клетки, либо малоинвазивное перекрытие дефекта внутрисосудистым зондом. Выбор операции индивидуален и зависит от множества факторов.
Консервативное лечение ДМЖП
Консервативное лечение ДМЖП показано при невозможности выполнить операцию, в качестве подготовки к ней или при наличии незначительного дефекта. Медикаментозное лечение ДМЖП не способно «зарастить» отверстие в перегородке сердца.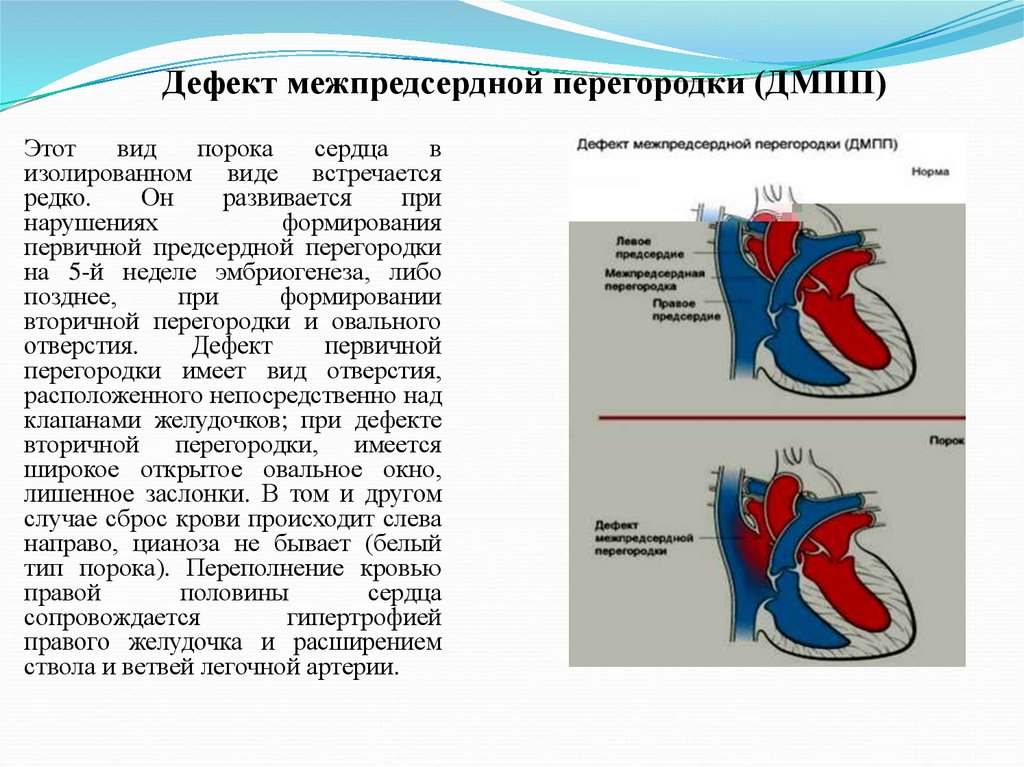
Все лекарства назначаются доктором лишь для улучшения функции миокарда и снижения нагрузки на сердечную мышцу.
Развивающуюся при ВПС недостаточность сердца корректируют сердечными гликозидами, ингибиторами АПФ, комплексами сосудистых препаратов.
Консервативное лечение ДМЖП не способно заменить операцию и часто нацелено на как можно более короткую подготовку к эффективному хирургическому лечению. Как правило, основной методикой поддержки, терапия препаратами становится у пациентов с абсолютными противопоказаниями к проведению хирургического лечения.
Эндоваскулярное лечение ДМЖП
Эндоваскулярное лечение ДМЖП — золотой стандарт хирургической помощи пациентам с дефектом малого и среднего размера.
Такая операция относится к группе малоинвазивных манипуляций. Для проведения эндоваскулярного закрытия ДМЖП не нужны разрезы грудной клетки, процедура проводится миниатюрным внутрисосудистым зондом.
Через небольшой прокол бедренной или лучевой артерии в сосудистую систему вводится тонкий проводник, на конце которого прикреплен так называемый окклюдер.
Это небольшое устройство перекрывает отверстие перегородки сердца и устраняет патологический ток крови.
Малоинвазивное лечение ВПС ДМЖП отличается сниженным риском осложнений и быстрым восстановлением.
Недостатком эндоваскулярного лечения ДМЖП является невозможность закрывать крупные дефекты.
Хирургическое лечение ДМЖП
Наиболее часто применяемое при ДМЖП хирургическое лечение — классическая «открытая» операция. Она заключается в разрезе грудной стенки и непосредственном доступе к отверстию перегородки.
Дефект межжелудочковой перегородки при хирургическом лечении может стягиваться окружающими тканями или трансплантатами тканей из других участков тела.
Такая операция в силу своих объемов потенциально имеет несколько более высокий по сравнению с эндоваскулярной хирургией риск осложнений.
Все манипуляции проводятся с поддержкой аппарата искусственного кровообращения, сама операция достаточно длительная, в работе участвует большое количество медперсонала.
Тем не менее именно классический оперативный доступ позволяет эффективно устранить дефект любых размеров и формы.
Показанное при ДМЖП хирургическое лечение требует грамотной подготовки и уникальных условий для проведения операции.
В нашей стране лишь несколько центров имеют необходимый опыт и оснащение для эффективного и безопасного лечения описанной патологии.
Грамотные и опытные врачи нашего центра, наилучшее оборудование и большое количество успешно проведенных операций при врожденных пороках сердца обеспечивают максимально результативное лечение.
Мы знаем как лечить ДМЖП в любом возрасте и эффективно помогаем всем своим маленьким пациентам.
Лечение дефекта межжелудочковой перегородки в клиниках Германии
В настоящее время, в связи со сложностями, связанными с организацией лечения в Турции, Швейцарии, Южной Корее и Индии, мы приостановили обработку заявок по этим направлениям.
Если вас интересует организация лечения в Германии, оставьте, пожалуйста, заявку, и наши специалисты свяжутся с вами в ближайшее время.
Дефект межжелудочковой перегородки (ДМЖП) – наиболее часто встречающийся врожденный порок сердца. Он характеризуется наличием одного или нескольких отверстий, расположенных между левым и правым желудочками. ДМЖП – это самый частый врожденный порок сердца, составляющий 30-35% от их общего числа.
На портале Booking Health представлены 74 немецких клиник по лечению дефекта межжелудочковой перегородки
Показать все клиники
Диагностика дефекта межжелудочковой перегородки
Основные методы диагностики ДМЖП – это ЭКГ (электрокардиография) и ЭхоКГ (эхокардиография, УЗИ сердца).
- ЭКГ. Позволяет заподозрить у ребенка дефект межжелудочковой перегородки на основании обнаружения признаков гипертрофии (увеличения) левого желудочка. При длительном течении заболевания может также гипертрофироваться правый желудочек. При незначительном дефекте межжелудочковой перегородки ЭКГ может не выявить никаких изменений.
- ЭхоКГ.
 Ультразвуковое исследование с допплерографией позволяет не только визуализировать ДМЖП и выявить его локализацию, но также определить давление в левом и правом желудочках. При помощи УЗИ врач имеет возможность обнаружить и другие пороки сердца, которые могут развиваться параллельно с дефектом межжелудочковой перегородки.
Ультразвуковое исследование с допплерографией позволяет не только визуализировать ДМЖП и выявить его локализацию, но также определить давление в левом и правом желудочках. При помощи УЗИ врач имеет возможность обнаружить и другие пороки сердца, которые могут развиваться параллельно с дефектом межжелудочковой перегородки. - МРТ. Уточняющий метод. Применяется, если имеются подозрения на ДМЖП, однако это заболевание не удалось повредить при помощи ЭхоКГ.
- Рентгенография грудной клетки. Вспомогательный метод. Позволяет выявить косвенные признаки ДМЖП: кардиомегалию (увеличение сердца) и усиление легочного рисунка.
Рекомендуемые клиники для диагностики дефекта межжелудочковой перегородки в Германии:
Клиника Гелиос Берлин-Бух
0
Подробнее
Показать все программы диагностики
Лечение дефекта межжелудочковой перегородки
Хирургические методы являются основными в лечении дефекта межжелудочковой перегородки. Тактика ведения пациентов с ДМЖП:
Тактика ведения пациентов с ДМЖП:
- Дети с легочной гипертензией (давление в легочной артерии выше 50% от системного) и симптомами хронической сердечной недостаточности, которая не поддается медикаментозной терапии – операция проводится в течение ближайшего времени, в возрасте до 3 месяцев.
- Дети с симптомами сердечной недостаточности и легочной гипертензией, состояние которых можно улучшить путем медикаментозного лечения – хирургическое лечение проводится позже, в возрасте до 6 месяцев.
- Дети с небольшим ДМЖП (давление в легочной артерии менее 50% от системного), которые испытывают симптомы хронической сердечной недостаточности – применяется консервативное лечение до 5 лет. Затем, если дефект не закрылся сам по себе (такое происходит в 30-50% случаев), выполняют операцию.
- Дети с небольшим ДМЖП, без симптомов хронической сердечной недостаточности – консервативное лечение не назначается, но в возрасте 5 лет нужно сделать операцию и устранить дефект.
Консервативная терапия (диуретики, сердечные гликозиды) назначается для симптоматического лечения сердечной недостаточности до проведения операции, либо пожизненно, если хирургическое лечение противопоказано.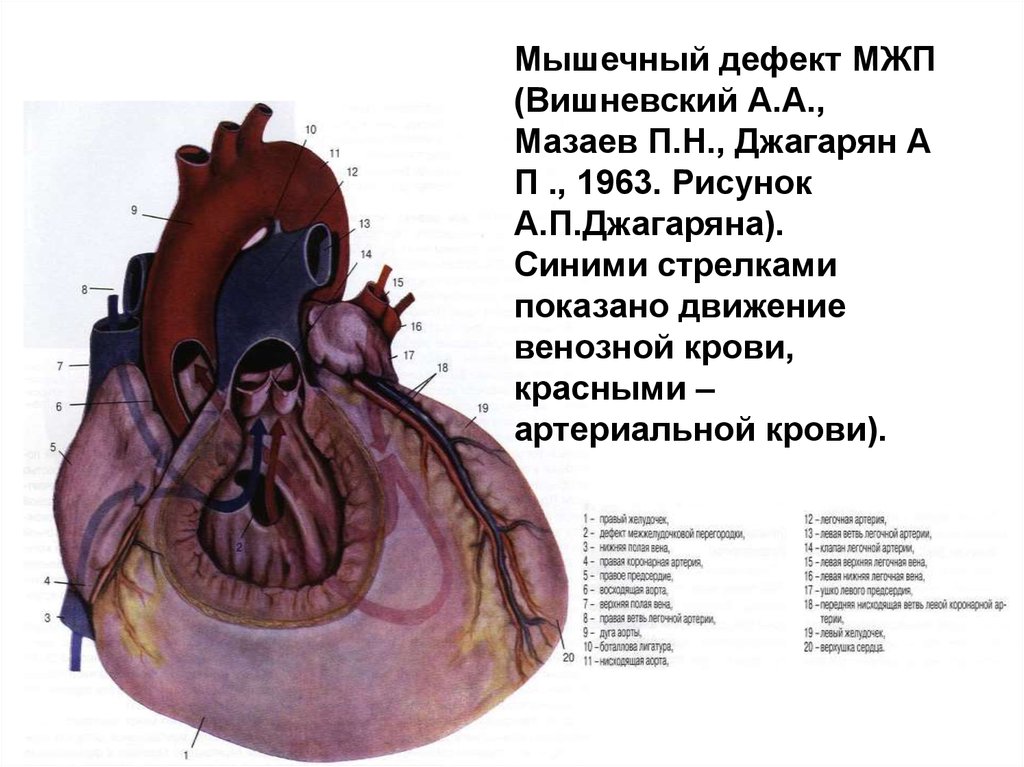
У детей, которые отстают в физическом развитии в первый год жизни, применяются высококалорийные питательные смеси, позволяющие им стабильно набирать вес.
Хирургическое лечение выполняется различными методами, выбор которого определяется величиной и расположением дефекта, а также возможностями клиники.
- Пластическая реконструкция дефекта межжелудочковой перегородки. Хирургическое вмешательство, которое проводится с использованием аппарата искусственного кровообращения. Небольшие дефекты ушиваются. Для закрытия средних и крупных используются заплатки из синтетических материалов или собственного перикарда.
- Транскатетерная пластика ДМЖП. Эндоваскулярная операция. Проводится без искусственного кровообращения. Окклюдер, закрывающий дефект, вводится при помощи катетера через магистральные кровеносные сосуды.
Рекомендуемые клиники для лечения дефекта межжелудочковой перегородки в Германии
Университетская клиника Дюссельдорф
Устранение дефекта межжелудочковой перегородки методом пластической реконструкции
0
Подробнее
Устранение дефекта межжелудочковой перегородки методом транкатетерной минимально-инвазивной пластики
0
Подробнее
Показать все программы лечения
Реабилитация после лечения дефекта межжелудочковой перегородки
Кардиологическая реабилитация способствует улучшению качества жизни пациентов с заболеваниями сердца и кровеносных сосудов. Она повышает эффективность поддерживающего лечения хронических сердечно-сосудистых заболеваний, а также ускоряет восстановление после обострений. Особенно реабилитация важна для пациентов после кардиохирургических вмешательств.
Она повышает эффективность поддерживающего лечения хронических сердечно-сосудистых заболеваний, а также ускоряет восстановление после обострений. Особенно реабилитация важна для пациентов после кардиохирургических вмешательств.
Кардиологическая реабилитация ставит перед собой следующие цели:
- Восстановление нормальной функции сердечной мышцы
- Устранение симптомов (например, боли в груди, одышки и т.п.)
- Повышение трудоспособности и возможность вернуться к прежней профессиональной деятельности
- Повышение физической выносливости
- Профилактика обострений (в том числе, устранение факторов риска)
- Обучение пациента самоконтролю своего состояния, основным принципам самопомощи
- Улучшение психического состояния пациента, его способности «жить с болезнью»
Эффективная кардиологическая реабилитация проводится только в странах с развитой медицинской сферой. Это связано с доступностью инновационных медикаментов, соответствующего медицинского оборудования и специализирующихся в этой области докторов. В основе кардиологической реабилитации лежат такие методики:
В основе кардиологической реабилитации лежат такие методики:
- Медикаментозная поддержка для нормализации артериального давления, свертываемости крови, уровня холестерина
- Дозированные физические нагрузки под контролем инструктора, с постепенным повышением интенсивности
- Физиотерапия (дарсонвализация, электрофорез с лекарственными препаратами, электросон, магнитотерапия и лазерная терапия)
- Расслабляющие техники (массаж, ароматерапия, иглорефлексотерапия, психотерапия)
- Диетотерапия (контроль употребления соли, жидкости, специй и т.д.)
- Модификация образа жизни (отказ от курения, нормализация массы тела)
Кардиологическая реабилитация в Германии проходит под постоянным контролем кардиологов, терапевтов и специалистов по реабилитации. Программы рассчитаны на срок от 2 недель, но при необходимости могут продолжаться значительно дольше. В этой стране пациенту предоставляется качественный уход, проживание в комфортабельных номерах и индивидуально подобранное питание.
Программы реабилитации в Германии демонстрируют одни из самых лучших в мире результатов. Здесь успешно восстанавливает трудоспособность и отличное самочувствие большинство пациентов. Они остаются физически активными, возвращаются к полноценной социальной и семейной жизни.
Рекомендуемые клиники для прохождения кардиологической реабилитации в Германии:
Клиника Макса Грюндига Бюль
0в день
Подробнее
Показать все программы реабилитации
Автор:
Статья составлена под редакцией эксперта в области медицины, врача-специалиста доктора Надежды Иванисовой. Для лечения состояний, о которых идет речь в статье, необходимо обратиться к врачу; информация в статье не предназначена для самолечения!
Источники:
European Society of Cardiology
Healthline
The Lancet
Публикации в СМИ
- Главная
- Пресс-центр
- Публикации в СМИ
Дефект межжелудочковой перегородки (ДМЖП) — ВПС с наличием сообщения между правым и левым желудочками.
Этиология • Врождённые пороки (изолированный ДМЖП, составная часть комбинированного ВПС, например тетрада Фалло, транспозиция магистральных сосудов, общий артериальный ствол, атрезия трёхстворчатого клапана и др.) • Существуют данные об аутосомно-доминантном и рецессивном типах наследования. В 3,3% случаев у прямых родственников больных с ДМЖП также обнаруживают этот порок • Разрыв межжелудочковой перегородки при травмах и ИМ.
Статистические данные • ДМЖП составляет 9–25% всех ВПС • Выявляют у 15,7% живорождённых детей с ВПС • Как осложнение трансмурального ИМ — 1–3% • 6% всех ДМЖП и 25% ДМЖП у грудных детей сопровождаются открытым артериальным протоком, 5% всех ДМЖП — коарктацией аорты, 2% врождённых ДМЖП — стенозом клапана аорты • В 1,7% случаев межжелудочковая перегородка отсутствует, и такое состояние характеризуют как единственный желудочек сердца • Соотношение мужского и женского пола — 1:1.
Патогенез. Степень функциональных нарушений зависит от величины сброса крови и общего лёгочного сосудистого сопротивления (ОЛСС). При сбросе слева направо и отношении лёгочного минутного объёма кровотока к системному (Qp/Qs) менее 1,5:1 лёгочный кровоток возрастает незначительно, и повышения ОЛСС не происходит. При больших ДМЖП (Qp/Qs более 2:1) значительно увеличиваются лёгочный кровоток и ОЛСС, и давления в правом и левом желудочках выравниваются. По мере увеличения ОЛСС возможно изменение направления сброса крови — он начинает происходить справа налево. Без лечения развиваются правожелудочковая и левожелудочковая недостаточность и необратимые изменения лёгочных сосудов (синдром Айзенменгера).
При сбросе слева направо и отношении лёгочного минутного объёма кровотока к системному (Qp/Qs) менее 1,5:1 лёгочный кровоток возрастает незначительно, и повышения ОЛСС не происходит. При больших ДМЖП (Qp/Qs более 2:1) значительно увеличиваются лёгочный кровоток и ОЛСС, и давления в правом и левом желудочках выравниваются. По мере увеличения ОЛСС возможно изменение направления сброса крови — он начинает происходить справа налево. Без лечения развиваются правожелудочковая и левожелудочковая недостаточность и необратимые изменения лёгочных сосудов (синдром Айзенменгера).
Варианты ДМЖП • Мембранозные ДМЖП (75%) располагаются в верхней части межжелудочковой перегородки, под клапаном аорты и септальной створкой трёхстворчатого клапана, часто закрываются самопроизвольно • Мышечные ДМЖП (10%) располагаются в мышечной части межжелудочковой перегородки, на значительном расстоянии от клапанов и проводящей системы, бывают множественными, фенестрированными и часто закрываются самопроизвольно • Надгребневые (ДМЖП выносящего тракта правого желудочка, 5%) располагаются выше наджелудочкового гребня, часто сопровождаются аортальной недостаточностью аортального клапана, самопроизвольно не закрываются • Открытый АВ-канал (10%) обнаруживают в задней части межжелудочковой перегородки, около места прикрепления колец митрального и трёхстворчатого клапанов, часто встречается при синдроме Дауна, сочетается с ДМПП типа ostium primum и пороками развития створок и хорд митрального и трёхстворчатого клапанов, самопроизвольно не закрывается • В зависимости от размера ДМЖП выделяют малые (болезнь Толочинова–Роже) и большие (более 1 см или половина диаметра устья аорты) дефекты.
Клиническая картина
• Жалобы: см. Дефект межпредсердной перегородки.
• Объективно • Бледность кожных покровов • Борозды Харрисона • Усиление верхушечного толчка, дрожание в области левого нижнего края грудины • Патологическое расщепление II тона в результате удлинения периода изгнания правого желудочка • Грубый пансистолический шум у левого нижнего края грудины • При надгребневых ДМЖП — диастолический шум аортальной недостаточности.
Инструментальная диагностика
• ЭКГ: признаки гипертрофии и перегрузки левых отделов, а при лёгочной гипертензии — и правых.
• Яремная флебография: высокоамплитудные волны A (сокращение предсердия при ригидном правом желудочке) и, иногда, волна V (трикуспидальная регургитация).
• ЭхоКГ •• Гипертрофия и дилатация левых отделов, а при лёгочной гипертензии — и правых •• Визуализация ДМЖП в допплеровском и В-режиме •• Диагностика сопутствующих аномалий (клапанных пороков, коарктация аорты и др.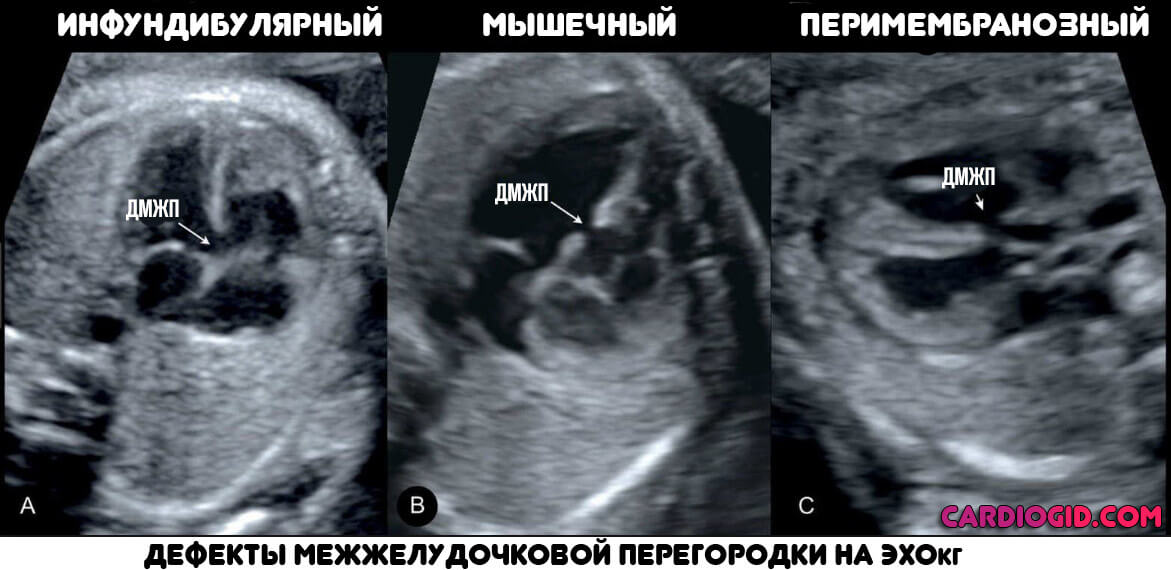 ) •• Определяют систолическое давление в правом желудочке, степень сброса крови и Qp/Qs •• Взрослым проводят чреспищеводную ЭхоКГ.
) •• Определяют систолическое давление в правом желудочке, степень сброса крови и Qp/Qs •• Взрослым проводят чреспищеводную ЭхоКГ.
• Рентгенография органов грудной клетки •• При небольших ДМЖП — нормальная рентгенологическая картина •• Выбухание дуги левого желудочка, усиление лёгочного сосудистого рисунка •• При лёгочной гипертензии — выбухание дуги лёгочной артерии, расширение и неструктурность корней лёгких с резким сужением дистальных ветвей и обеднением лёгочного сосудистого рисунка.
• Радионуклидная вентрикулография: см. Дефект межпредсердной перегородки.
• Катетеризация камер сердца •• Показана при подозрении на лёгочную гипертензию, перед операцией на открытом сердце и при противоречивых клинических данных •• Вычисляют Qp/Qs •• Проводят пробы с аминофиллином и ингаляцией кислорода для определения прогноза в отношении обратимости лёгочной гипертензии.
• Левая вентрикулография, коронарная ангиография: визуализация и количественная оценка сброса, диагностика ИБС при наличии симптомов или перед операцией.
Медикаментозное лечение. При бессимптомном течении и нормальном давлении в лёгочной артерии (даже при больших дефектах) возможно консервативное лечение до 3–5 лет жизни. При застое в малом круге кровообращения — периферические вазодилататоры (гидралазин или нитропруссид натрия), уменьшающие сброс слева направо. При правожелудочковой недостаточности — диуретики. До и в течение 6 мес после неосложнённой хирургической коррекции ДМЖП — профилактика инфекционного эндокардита.
Хирургическое лечение
Показания • При бессимптомном течении — если к 3–5 годам жизни не происходит самопроизвольного закрытия дефекта, хотя лучших результатов достигают при оперативном лечении в возрасте до 1 года • Сердечная недостаточность или лёгочная гипертензия у детей младшего возраста • У взрослых отношение Qp/Qs составляет 1,5 и более.
Противопоказания: см. Дефект межпредсердной перегородки.
Методы оперативного лечения. Паллиативное вмешательство — сужение лёгочного ствола манжетой, проводят при необходимости экстренной операции детям с массой тела менее 3 кг, при сопутствующих пороках сердца и малом опыте клиники по радикальной коррекции порока в раннем возрасте. При травматическом дефекте в области мембранозной части межпредсердной перегородки возможно ушивание дефекта. В остальных случаях проводят пластику дефекта заплатой из аутоперикарда или синтетических материалов. При постинфарктном ДМЖП проводят пластику дефекта с одномоментным коронарным шунтированием.
Паллиативное вмешательство — сужение лёгочного ствола манжетой, проводят при необходимости экстренной операции детям с массой тела менее 3 кг, при сопутствующих пороках сердца и малом опыте клиники по радикальной коррекции порока в раннем возрасте. При травматическом дефекте в области мембранозной части межпредсердной перегородки возможно ушивание дефекта. В остальных случаях проводят пластику дефекта заплатой из аутоперикарда или синтетических материалов. При постинфарктном ДМЖП проводят пластику дефекта с одномоментным коронарным шунтированием.
Специфические послеоперационные осложнения: инфекционный эндокардит, АВ-блокада, желудочковые аритмии, реканализация ДМЖП, недостаточность трёхстворчатого клапана.
Прогноз. У 80% пациентов с большими ДМЖП происходит спонтанное закрытие дефекта в течение 1 мес, у 90% — в возрасте до 8 лет, известны единичные случаи спонтанного закрытия ДМЖП в возрасте между 21 и 31 годами. При небольших дефектах продолжительность жизни существенно не меняется, но увеличивается риск инфекционного эндокардита (4%).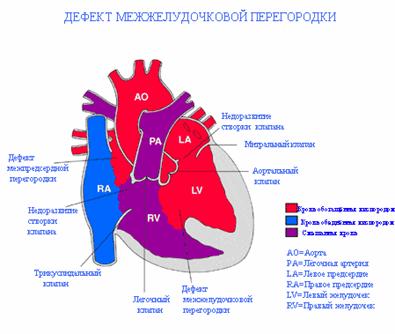 При ДМЖП средних размеров сердечная недостаточность обычно развивается в детском возрасте, тяжёлую лёгочную гипертензию встречают редко. Большие ДМЖП без градиента давления между желудочками в 10% случаев приводят к развитию синдрома Айзенменгера, большинство таких больных умирают в детском или подростковом возрасте. Неотложное хирургическое вмешательство необходимо 35% детей в течение 3 мес после рождения, 45% — в течение 1 года. Материнская смертность во время беременности и родов при синдроме Айзенменгера превышает 50%. При постинфарктном ДМЖП через 1 год при отсутствии хирургического лечения выживают 7% больных. Госпитальная летальность после сужения лёгочной артерии — 7–9%, 5-летняя выживаемость — 80,7%, 10-летняя — 70,6%. Летальность при хирургическом лечении постинфарктных ДМЖП — 15–50%. Госпитальная летальность при закрытии изолированных врождённых ДМЖП с низким ОЛСС — 2,5%, с высоким ОЛСС — менее 5,6%.
При ДМЖП средних размеров сердечная недостаточность обычно развивается в детском возрасте, тяжёлую лёгочную гипертензию встречают редко. Большие ДМЖП без градиента давления между желудочками в 10% случаев приводят к развитию синдрома Айзенменгера, большинство таких больных умирают в детском или подростковом возрасте. Неотложное хирургическое вмешательство необходимо 35% детей в течение 3 мес после рождения, 45% — в течение 1 года. Материнская смертность во время беременности и родов при синдроме Айзенменгера превышает 50%. При постинфарктном ДМЖП через 1 год при отсутствии хирургического лечения выживают 7% больных. Госпитальная летальность после сужения лёгочной артерии — 7–9%, 5-летняя выживаемость — 80,7%, 10-летняя — 70,6%. Летальность при хирургическом лечении постинфарктных ДМЖП — 15–50%. Госпитальная летальность при закрытии изолированных врождённых ДМЖП с низким ОЛСС — 2,5%, с высоким ОЛСС — менее 5,6%.
Сокращения. Qp/Qs — отношение лёгочного минутного объёма кровотока к системному. ОЛСС — общее лёгочное сосудистое сопротивление.
ОЛСС — общее лёгочное сосудистое сопротивление.
МКБ-10 • Q21.0 ДМЖП
Код вставки на сайт
<a href=»http://www.sechenov.ru/pressroom/publications/defekt-mezhzheludochkovoy-peregorodki1/»><h2>Дефект межжелудочковой перегородки</h2></a>
<p><strong>Дефект межжелудочковой перегородки</strong> (ДМЖП) — ВПС с наличием сообщения между правым и левым желудочками.</p>
<p><strong>Этиология • </strong>Врождённые пороки (изолированный ДМЖП, составная часть комбинированного ВПС, например тетрада Фалло, транспозиция магистральных сосудов, общий артериальный ствол, атрезия трёхстворчатого клапана и др.) • Существуют данные об аутосомно-доминантном и рецессивном типах наследования. В 3,3% случаев у прямых родственников больных с ДМЖП также обнаруживают этот порок • Разрыв межжелудочковой перегородки при травмах и ИМ. </p>
</p>
<p><strong>Статистические данные • </strong>ДМЖП составляет 9–25% всех ВПС • Выявляют у 15,7% живорождённых детей с ВПС • Как осложнение трансмурального ИМ — 1–3% • 6% всех ДМЖП и 25% ДМЖП у грудных детей сопровождаются открытым артериальным протоком, 5% всех ДМЖП — коарктацией аорты, 2% врождённых ДМЖП — стенозом клапана аорты • В 1,7% случаев межжелудочковая перегородка отсутствует, и такое состояние характеризуют как единственный желудочек сердца • Соотношение мужского и женского пола — 1:1.</p>
<p><strong>Патогенез. </strong>Степень функциональных нарушений зависит от величины сброса крови и общего лёгочного сосудистого сопротивления (ОЛСС). При сбросе слева направо и отношении лёгочного минутного объёма кровотока к системному (Qp/Qs) менее 1,5:1 лёгочный кровоток возрастает незначительно, и повышения ОЛСС не происходит. При больших ДМЖП (Qp/Qs более 2:1) значительно увеличиваются лёгочный кровоток и ОЛСС, и давления в правом и левом желудочках выравниваются. По мере увеличения ОЛСС возможно изменение направления сброса крови — он начинает происходить справа налево. Без лечения развиваются правожелудочковая и левожелудочковая недостаточность и необратимые изменения лёгочных сосудов (синдром Айзенменгера).</p>
При больших ДМЖП (Qp/Qs более 2:1) значительно увеличиваются лёгочный кровоток и ОЛСС, и давления в правом и левом желудочках выравниваются. По мере увеличения ОЛСС возможно изменение направления сброса крови — он начинает происходить справа налево. Без лечения развиваются правожелудочковая и левожелудочковая недостаточность и необратимые изменения лёгочных сосудов (синдром Айзенменгера).</p>
<p><strong>Варианты ДМЖП • </strong>Мембранозные ДМЖП (75%) располагаются в верхней части межжелудочковой перегородки, под клапаном аорты и септальной створкой трёхстворчатого клапана, часто закрываются самопроизвольно • Мышечные ДМЖП (10%) располагаются в мышечной части межжелудочковой перегородки, на значительном расстоянии от клапанов и проводящей системы, бывают множественными, фенестрированными и часто закрываются самопроизвольно • Надгребневые (ДМЖП выносящего тракта правого желудочка, 5%) располагаются выше наджелудочкового гребня, часто сопровождаются аортальной недостаточностью аортального клапана, самопроизвольно не закрываются • Открытый АВ-канал (10%) обнаруживают в задней части межжелудочковой перегородки, около места прикрепления колец митрального и трёхстворчатого клапанов, часто встречается при синдроме Дауна, сочетается с ДМПП типа <em>ostium primum</em> и пороками развития створок и хорд митрального и трёхстворчатого клапанов, самопроизвольно не закрывается • В зависимости от размера ДМЖП выделяют малые (болезнь Толочинова–Роже) и большие (более 1 см или половина диаметра устья аорты) дефекты. </p>
</p>
<p><strong>Клиническая картина</strong></p>
<p><strong>• Жалобы: </strong>см. <em>Дефект межпредсердной перегородки</em>.</p>
<p><strong>• Объективно • </strong>Бледность кожных покровов • Борозды Харрисона • Усиление верхушечного толчка, дрожание в области левого нижнего края грудины • Патологическое расщепление II тона в результате удлинения периода изгнания правого желудочка • Грубый пансистолический шум у левого нижнего края грудины • При надгребневых ДМЖП — диастолический шум аортальной недостаточности.</p>
<p><strong>Инструментальная диагностика</strong></p>
<p><strong>• ЭКГ: </strong>признаки гипертрофии и перегрузки левых отделов, а при лёгочной гипертензии — и правых.</p>
<p><strong>• Яремная флебография: </strong>высокоамплитудные волны A (сокращение предсердия при ригидном правом желудочке) и, иногда, волна V (трикуспидальная регургитация). </p>
</p>
<p><strong>• ЭхоКГ •• </strong>Гипертрофия и дилатация левых отделов, а при лёгочной гипертензии — и правых •• Визуализация ДМЖП в допплеровском и В-режиме •• Диагностика сопутствующих аномалий (клапанных пороков, коарктация аорты и др.) •• Определяют систолическое давление в правом желудочке, степень сброса крови и Qp/Qs •• Взрослым проводят чреспищеводную ЭхоКГ.</p>
<p><strong>• Рентгенография органов грудной клетки •• </strong>При небольших ДМЖП — нормальная рентгенологическая картина •• Выбухание дуги левого желудочка, усиление лёгочного сосудистого рисунка •• При лёгочной гипертензии — выбухание дуги лёгочной артерии, расширение и неструктурность корней лёгких с резким сужением дистальных ветвей и обеднением лёгочного сосудистого рисунка.</p>
<p><strong>• Радионуклидная вентрикулография: </strong>см. <em>Дефект межпредсердной перегородки</em>.</p>
<em>Дефект межпредсердной перегородки</em>.</p>
<p><strong>• Катетеризация камер сердца •• </strong>Показана при подозрении на лёгочную гипертензию, перед операцией на открытом сердце и при противоречивых клинических данных •• Вычисляют Qp/Qs •• Проводят пробы с аминофиллином и ингаляцией кислорода для определения прогноза в отношении обратимости лёгочной гипертензии.</p>
<p><strong>• Левая вентрикулография, коронарная ангиография: </strong>визуализация и количественная оценка сброса, диагностика ИБС при наличии симптомов или перед операцией.</p>
<p><strong>Медикаментозное лечение. </strong>При бессимптомном течении и нормальном давлении в лёгочной артерии (даже при больших дефектах) возможно консервативное лечение до 3–5 лет жизни. При застое в малом круге кровообращения — периферические вазодилататоры (гидралазин или нитропруссид натрия), уменьшающие сброс слева направо. При правожелудочковой недостаточности — диуретики. До и в течение 6 мес после неосложнённой хирургической коррекции ДМЖП — профилактика инфекционного эндокардита.</p>
При правожелудочковой недостаточности — диуретики. До и в течение 6 мес после неосложнённой хирургической коррекции ДМЖП — профилактика инфекционного эндокардита.</p>
<p><strong>Хирургическое лечение</strong></p>
<p><strong>Показания • </strong>При бессимптомном течении — если к 3–5 годам жизни не происходит самопроизвольного закрытия дефекта, хотя лучших результатов достигают при оперативном лечении в возрасте до 1 года • Сердечная недостаточность или лёгочная гипертензия у детей младшего возраста • У взрослых отношение Qp/Qs составляет 1,5 и более.</p>
<p><strong>Противопоказания: </strong>см.<em> Дефект межпредсердной перегородки.</em></p>
<p><strong>Методы оперативного лечения. </strong>Паллиативное вмешательство — сужение лёгочного ствола манжетой, проводят при необходимости экстренной операции детям с массой тела менее 3 кг, при сопутствующих пороках сердца и малом опыте клиники по радикальной коррекции порока в раннем возрасте. При травматическом дефекте в области мембранозной части межпредсердной перегородки возможно ушивание дефекта. В остальных случаях проводят пластику дефекта заплатой из аутоперикарда или синтетических материалов. При постинфарктном ДМЖП проводят пластику дефекта с одномоментным коронарным шунтированием.</p>
При травматическом дефекте в области мембранозной части межпредсердной перегородки возможно ушивание дефекта. В остальных случаях проводят пластику дефекта заплатой из аутоперикарда или синтетических материалов. При постинфарктном ДМЖП проводят пластику дефекта с одномоментным коронарным шунтированием.</p>
<p><strong>Специфические послеоперационные осложнения: </strong>инфекционный эндокардит, АВ-блокада, желудочковые аритмии, реканализация ДМЖП, недостаточность трёхстворчатого клапана.</p>
<p><strong>Прогноз. </strong>У 80% пациентов с большими ДМЖП происходит спонтанное закрытие дефекта в течение 1 мес, у 90% — в возрасте до 8 лет, известны единичные случаи спонтанного закрытия ДМЖП в возрасте между 21 и 31 годами. При небольших дефектах продолжительность жизни существенно не меняется, но увеличивается риск инфекционного эндокардита (4%). При ДМЖП средних размеров сердечная недостаточность обычно развивается в детском возрасте, тяжёлую лёгочную гипертензию встречают редко. Большие ДМЖП без градиента давления между желудочками в 10% случаев приводят к развитию синдрома Айзенменгера, большинство таких больных умирают в детском или подростковом возрасте. Неотложное хирургическое вмешательство необходимо 35% детей в течение 3 мес после рождения, 45% — в течение 1 года. Материнская смертность во время беременности и родов при синдроме Айзенменгера превышает 50%. При постинфарктном ДМЖП через 1 год при отсутствии хирургического лечения выживают 7% больных. Госпитальная летальность после сужения лёгочной артерии — 7–9%, 5-летняя выживаемость — 80,7%, 10-летняя — 70,6%. Летальность при хирургическом лечении постинфарктных ДМЖП — 15–50%. Госпитальная летальность при закрытии изолированных врождённых ДМЖП с низким ОЛСС — 2,5%, с высоким ОЛСС — менее 5,6%.</p>
Большие ДМЖП без градиента давления между желудочками в 10% случаев приводят к развитию синдрома Айзенменгера, большинство таких больных умирают в детском или подростковом возрасте. Неотложное хирургическое вмешательство необходимо 35% детей в течение 3 мес после рождения, 45% — в течение 1 года. Материнская смертность во время беременности и родов при синдроме Айзенменгера превышает 50%. При постинфарктном ДМЖП через 1 год при отсутствии хирургического лечения выживают 7% больных. Госпитальная летальность после сужения лёгочной артерии — 7–9%, 5-летняя выживаемость — 80,7%, 10-летняя — 70,6%. Летальность при хирургическом лечении постинфарктных ДМЖП — 15–50%. Госпитальная летальность при закрытии изолированных врождённых ДМЖП с низким ОЛСС — 2,5%, с высоким ОЛСС — менее 5,6%.</p>
<p><strong>Сокращения. </strong>Qp/Qs — отношение лёгочного минутного объёма кровотока к системному. ОЛСС — общее лёгочное сосудистое сопротивление.</p>
ОЛСС — общее лёгочное сосудистое сопротивление.</p>
<p><strong>МКБ-10 •</strong> Q21.0 ДМЖП</p>
Дефект межжелудочковой перегородки (ДМЖП) — ВПС с наличием сообщения между правым и левым желудочками.
Этиология • Врождённые пороки (изолированный ДМЖП, составная часть комбинированного ВПС, например тетрада Фалло, транспозиция магистральных сосудов, общий артериальный ствол, атрезия трёхстворчатого клапана и др.) • Существуют данные об аутосомно-доминантном и рецессивном типах наследования. В 3,3% случаев у прямых родственников больных с ДМЖП также обнаруживают этот порок • Разрыв межжелудочковой перегородки при травмах и ИМ.
Статистические данные • ДМЖП составляет 9–25% всех ВПС • Выявляют у 15,7% живорождённых детей с ВПС • Как осложнение трансмурального ИМ — 1–3% • 6% всех ДМЖП и 25% ДМЖП у грудных детей сопровождаются открытым артериальным протоком, 5% всех ДМЖП — коарктацией аорты, 2% врождённых ДМЖП — стенозом клапана аорты • В 1,7% случаев межжелудочковая перегородка отсутствует, и такое состояние характеризуют как единственный желудочек сердца • Соотношение мужского и женского пола — 1:1.
Патогенез. Степень функциональных нарушений зависит от величины сброса крови и общего лёгочного сосудистого сопротивления (ОЛСС). При сбросе слева направо и отношении лёгочного минутного объёма кровотока к системному (Qp/Qs) менее 1,5:1 лёгочный кровоток возрастает незначительно, и повышения ОЛСС не происходит. При больших ДМЖП (Qp/Qs более 2:1) значительно увеличиваются лёгочный кровоток и ОЛСС, и давления в правом и левом желудочках выравниваются. По мере увеличения ОЛСС возможно изменение направления сброса крови — он начинает происходить справа налево. Без лечения развиваются правожелудочковая и левожелудочковая недостаточность и необратимые изменения лёгочных сосудов (синдром Айзенменгера).
Варианты ДМЖП • Мембранозные ДМЖП (75%) располагаются в верхней части межжелудочковой перегородки, под клапаном аорты и септальной створкой трёхстворчатого клапана, часто закрываются самопроизвольно • Мышечные ДМЖП (10%) располагаются в мышечной части межжелудочковой перегородки, на значительном расстоянии от клапанов и проводящей системы, бывают множественными, фенестрированными и часто закрываются самопроизвольно • Надгребневые (ДМЖП выносящего тракта правого желудочка, 5%) располагаются выше наджелудочкового гребня, часто сопровождаются аортальной недостаточностью аортального клапана, самопроизвольно не закрываются • Открытый АВ-канал (10%) обнаруживают в задней части межжелудочковой перегородки, около места прикрепления колец митрального и трёхстворчатого клапанов, часто встречается при синдроме Дауна, сочетается с ДМПП типа ostium primum и пороками развития створок и хорд митрального и трёхстворчатого клапанов, самопроизвольно не закрывается • В зависимости от размера ДМЖП выделяют малые (болезнь Толочинова–Роже) и большие (более 1 см или половина диаметра устья аорты) дефекты.
Клиническая картина
• Жалобы: см. Дефект межпредсердной перегородки.
• Объективно • Бледность кожных покровов • Борозды Харрисона • Усиление верхушечного толчка, дрожание в области левого нижнего края грудины • Патологическое расщепление II тона в результате удлинения периода изгнания правого желудочка • Грубый пансистолический шум у левого нижнего края грудины • При надгребневых ДМЖП — диастолический шум аортальной недостаточности.
Инструментальная диагностика
• ЭКГ: признаки гипертрофии и перегрузки левых отделов, а при лёгочной гипертензии — и правых.
• Яремная флебография: высокоамплитудные волны A (сокращение предсердия при ригидном правом желудочке) и, иногда, волна V (трикуспидальная регургитация).
• ЭхоКГ •• Гипертрофия и дилатация левых отделов, а при лёгочной гипертензии — и правых •• Визуализация ДМЖП в допплеровском и В-режиме •• Диагностика сопутствующих аномалий (клапанных пороков, коарктация аорты и др. ) •• Определяют систолическое давление в правом желудочке, степень сброса крови и Qp/Qs •• Взрослым проводят чреспищеводную ЭхоКГ.
) •• Определяют систолическое давление в правом желудочке, степень сброса крови и Qp/Qs •• Взрослым проводят чреспищеводную ЭхоКГ.
• Рентгенография органов грудной клетки •• При небольших ДМЖП — нормальная рентгенологическая картина •• Выбухание дуги левого желудочка, усиление лёгочного сосудистого рисунка •• При лёгочной гипертензии — выбухание дуги лёгочной артерии, расширение и неструктурность корней лёгких с резким сужением дистальных ветвей и обеднением лёгочного сосудистого рисунка.
• Радионуклидная вентрикулография: см. Дефект межпредсердной перегородки.
• Катетеризация камер сердца •• Показана при подозрении на лёгочную гипертензию, перед операцией на открытом сердце и при противоречивых клинических данных •• Вычисляют Qp/Qs •• Проводят пробы с аминофиллином и ингаляцией кислорода для определения прогноза в отношении обратимости лёгочной гипертензии.
• Левая вентрикулография, коронарная ангиография: визуализация и количественная оценка сброса, диагностика ИБС при наличии симптомов или перед операцией.
Медикаментозное лечение. При бессимптомном течении и нормальном давлении в лёгочной артерии (даже при больших дефектах) возможно консервативное лечение до 3–5 лет жизни. При застое в малом круге кровообращения — периферические вазодилататоры (гидралазин или нитропруссид натрия), уменьшающие сброс слева направо. При правожелудочковой недостаточности — диуретики. До и в течение 6 мес после неосложнённой хирургической коррекции ДМЖП — профилактика инфекционного эндокардита.
Хирургическое лечение
Показания • При бессимптомном течении — если к 3–5 годам жизни не происходит самопроизвольного закрытия дефекта, хотя лучших результатов достигают при оперативном лечении в возрасте до 1 года • Сердечная недостаточность или лёгочная гипертензия у детей младшего возраста • У взрослых отношение Qp/Qs составляет 1,5 и более.
Противопоказания: см. Дефект межпредсердной перегородки.
Методы оперативного лечения. Паллиативное вмешательство — сужение лёгочного ствола манжетой, проводят при необходимости экстренной операции детям с массой тела менее 3 кг, при сопутствующих пороках сердца и малом опыте клиники по радикальной коррекции порока в раннем возрасте. При травматическом дефекте в области мембранозной части межпредсердной перегородки возможно ушивание дефекта. В остальных случаях проводят пластику дефекта заплатой из аутоперикарда или синтетических материалов. При постинфарктном ДМЖП проводят пластику дефекта с одномоментным коронарным шунтированием.
Паллиативное вмешательство — сужение лёгочного ствола манжетой, проводят при необходимости экстренной операции детям с массой тела менее 3 кг, при сопутствующих пороках сердца и малом опыте клиники по радикальной коррекции порока в раннем возрасте. При травматическом дефекте в области мембранозной части межпредсердной перегородки возможно ушивание дефекта. В остальных случаях проводят пластику дефекта заплатой из аутоперикарда или синтетических материалов. При постинфарктном ДМЖП проводят пластику дефекта с одномоментным коронарным шунтированием.
Специфические послеоперационные осложнения: инфекционный эндокардит, АВ-блокада, желудочковые аритмии, реканализация ДМЖП, недостаточность трёхстворчатого клапана.
Прогноз. У 80% пациентов с большими ДМЖП происходит спонтанное закрытие дефекта в течение 1 мес, у 90% — в возрасте до 8 лет, известны единичные случаи спонтанного закрытия ДМЖП в возрасте между 21 и 31 годами. При небольших дефектах продолжительность жизни существенно не меняется, но увеличивается риск инфекционного эндокардита (4%).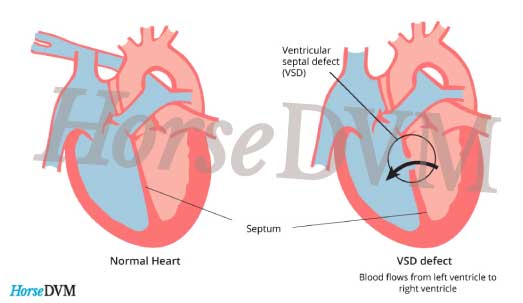 При ДМЖП средних размеров сердечная недостаточность обычно развивается в детском возрасте, тяжёлую лёгочную гипертензию встречают редко. Большие ДМЖП без градиента давления между желудочками в 10% случаев приводят к развитию синдрома Айзенменгера, большинство таких больных умирают в детском или подростковом возрасте. Неотложное хирургическое вмешательство необходимо 35% детей в течение 3 мес после рождения, 45% — в течение 1 года. Материнская смертность во время беременности и родов при синдроме Айзенменгера превышает 50%. При постинфарктном ДМЖП через 1 год при отсутствии хирургического лечения выживают 7% больных. Госпитальная летальность после сужения лёгочной артерии — 7–9%, 5-летняя выживаемость — 80,7%, 10-летняя — 70,6%. Летальность при хирургическом лечении постинфарктных ДМЖП — 15–50%. Госпитальная летальность при закрытии изолированных врождённых ДМЖП с низким ОЛСС — 2,5%, с высоким ОЛСС — менее 5,6%.
При ДМЖП средних размеров сердечная недостаточность обычно развивается в детском возрасте, тяжёлую лёгочную гипертензию встречают редко. Большие ДМЖП без градиента давления между желудочками в 10% случаев приводят к развитию синдрома Айзенменгера, большинство таких больных умирают в детском или подростковом возрасте. Неотложное хирургическое вмешательство необходимо 35% детей в течение 3 мес после рождения, 45% — в течение 1 года. Материнская смертность во время беременности и родов при синдроме Айзенменгера превышает 50%. При постинфарктном ДМЖП через 1 год при отсутствии хирургического лечения выживают 7% больных. Госпитальная летальность после сужения лёгочной артерии — 7–9%, 5-летняя выживаемость — 80,7%, 10-летняя — 70,6%. Летальность при хирургическом лечении постинфарктных ДМЖП — 15–50%. Госпитальная летальность при закрытии изолированных врождённых ДМЖП с низким ОЛСС — 2,5%, с высоким ОЛСС — менее 5,6%.
Сокращения. Qp/Qs — отношение лёгочного минутного объёма кровотока к системному.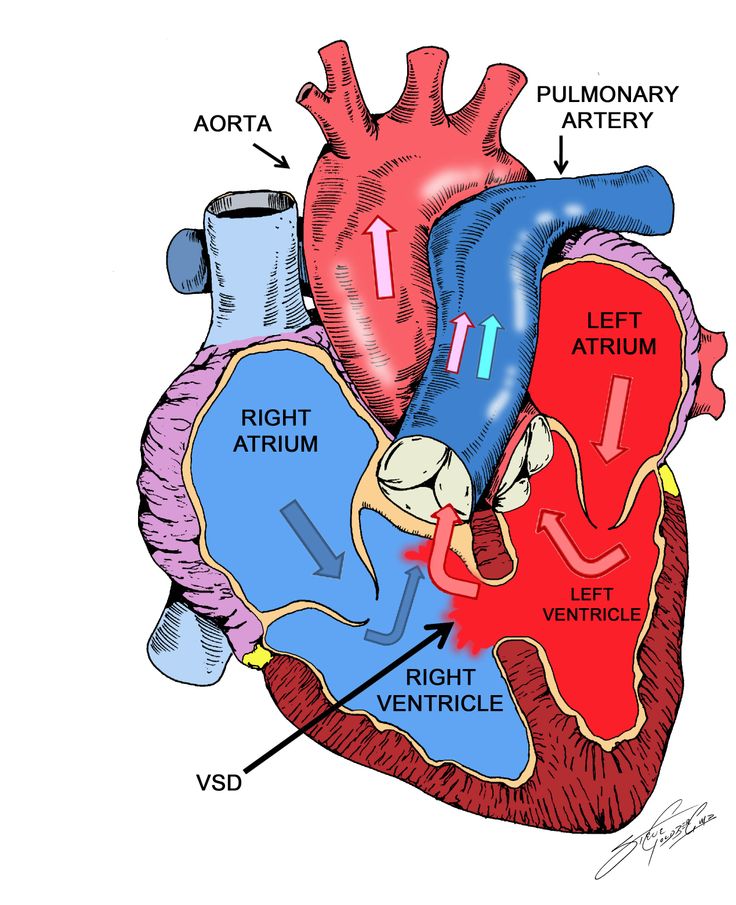 ОЛСС — общее лёгочное сосудистое сопротивление.
ОЛСС — общее лёгочное сосудистое сопротивление.
МКБ-10 • Q21.0 ДМЖП
Перейти в раздел:
- Новости
- События
- Видео
- Фотогалерея
- Библиотека
- Газета «Сеченовские вести»
- Журнал «Национальное здравоохранение»
- Условия использования сайта
Дефект межжелудочковой перегородки симптомы и хирургическое лечение
Невозможно описать словами тревогу и растерянность, если вам пришлось столкнуться с таким грозным диагнозом, как врожденный порок развития у малыша. Одна из наиболее часто встречающихся детских сердечных патологий — дефект межжелудочковой перегородки сердца (ДМЖП). Разберем симптомы и признаки, которые позволяют её заподозрить, поговорим о методах диагностики и лечения, попробуем уточнить, можно ли обнаружить этот порок у ребенка внутриутробно — на этапе беременности.
Что это такое
В норме сердечные желудочки разделены мышечной преградой уже к моменту рождения младенца. Она не только составляет треть их общей площади, но и принимает активное участие в каждом сокращении и расслаблении сердца. Органы плода получают лишь смешанную кровь. Оба желудочка новорожденного «заняты работой» примерно одинаково, этим объясняется отсутствие разницы в толщине их мышечных стенок.
Она не только составляет треть их общей площади, но и принимает активное участие в каждом сокращении и расслаблении сердца. Органы плода получают лишь смешанную кровь. Оба желудочка новорожденного «заняты работой» примерно одинаково, этим объясняется отсутствие разницы в толщине их мышечных стенок.
Патогенез нарушения кровообращения при ДМЖП
Межжелудочковая перегородка возникает из трех различных структур, формирование её завершается к 4-5 недели беременности. Если срастания не происходит – между желудочками остается отверстие (дефект). Он может оказаться единственной аномалией развития сердца (изолированным пороком) либо сочетаться с другими врожденными изменениями анатомии, входить в структуру комбинированного порока. Сегодня мы говорим лишь о первом варианте.
В первые часы жизни вашего ребенка, после того, как малыш задышал, изменяется вся система его кровотока. Включение большого и малого кругов кровообращения «заставляет» сердце младенца перестроить свою работу:
- Значительно повышается давление в левом желудочке.
- При ДМЖП часть крови попадает не только в аорту, но и в правый желудочек, создавая для последнего дополнительную нагрузку. Специалисты называют этот процесс сбросом крови «слева — направо» (из левой половины сердца – в правую).
- Правый желудочек «вынужден» функционировать интенсивнее, чтобы перекачать «лишнюю» кровь.
Изменения гемодинамики напрямую зависят от величины и локализации дефекта. Отверстие малых размеров может закрыться у ребенка к 4-5 годам жизни самостоятельно (спонтанно). Обычно в 65-75% случаев так и происходит. При обширных дефектах «страдает» не только правый желудочек. Возрастает давление в малом круге кровообращения, возникает легочная гипертензия.
Организм малыша попытается компенсировать нагрузку:
- Увеличивается масса желудочков.
- Утолщаются стенки крупных и мелких артерий.
- Благодаря этим механизмам давление в обоих желудочках сравнивается. Несмотря на имеющееся отверстие, сброса крови какое-то время не происходит.

- Постепенно защитные силы организма истощаются, и давление в правом желудочке становится больше, чем в левом.
- Венозная кровь через дефект начнет поступать в большой круг кровообращения – синдром Эйзенменгера. Возникает декомпенсация порока. Клинически данный процесс проявляется тем, что ребенок начинает «синеть».
К счастью, при ранней диагностике и своевременном оперативном лечении этого не происходит, даже если ДМЖП имеет большие размеры. Поэтому постарайтесь прислушаться к советам своего врача. Конечно, самой лучшей операцией хирурги считают ту, которую больному делать не нужно. Но дефект межжелудочковой перегородки у новорожденного требует тщательного обследования, консультаций специалистов, дифференцированного подхода к ведению пациентов.
Классификация дефектов межжелудочковой перегородки
Согласно Международной классификации болезней 10 пересмотра (МКБ-10), любой ДМЖП кодируется шифром – Q 21.0. Однако в практической педиатрии врачи выделяют четыре анатомических типа данной аномалии, согласно «Клиническим рекомендациям по ведению детей с врожденными пороками сердца», утвержденным Ассоциацией сердечно-сосудистых хирургов в 2013 году:
- Субартериальный дефект межжелудочковой перегородки.
 Располагается непосредственно под клапаном легочной артерии. Листок аорты может «прогибаться», «вклиниваться» в существующее отверстие, что вызывает аортальную регургитацию (обратный сброс крови).
Располагается непосредственно под клапаном легочной артерии. Листок аорты может «прогибаться», «вклиниваться» в существующее отверстие, что вызывает аортальную регургитацию (обратный сброс крови). - Перимембранозный дефект межжелудочковой перегородки – отверстие располагается в мембранной части, прилегающей к трехстворчатому клапану. Мембранозная перегородка может срастаться с дефектом, отчасти прикрывая его.
- Приточный дефект межжелудочковой перегородки – локализуется в приточной части правого желудочка.
- Мышечный дефект межжелудочковой перегородки — может располагаться по центру мышцы, в верхней части, а также — на границе между стенкой правого желудочка и самой перегородкой. Иногда определяются сразу несколько мелких отверстий (множественный тип мышечного ДМЖП – болезнь Толочинова-Роже).
Чтобы вас не пугали медицинские термины, и стало понятно, где именно отверстие в межжелудочковой перегородке у вашего ребенка, попробую объяснить ещё. Анатомы разделяют эту структуру на три части – верхнюю (мембранозную), среднюю (мышечную), нижнюю (трабекулярную). Следовательно, трабекулярный изъян располагается в нижней, мышечный – в средней, мембранозный дефект межжелудочковой перегородки – в верхней её части.
Следовательно, трабекулярный изъян располагается в нижней, мышечный – в средней, мембранозный дефект межжелудочковой перегородки – в верхней её части.
Причины возникновения дефекта
Точную причину возникновения аномалии установить трудно. В этиологии врожденных пороков сердца доказана роль наследственности, загрязненной окружающей среды, вредных привычек родителей, приема будущей мамой некоторых лекарственных препаратов, перенесенных вирусных инфекций во время беременности.
Совет врача
Неоднократно родители терзали себя и меня, пытаясь выяснить точную этиологию врожденного порока у ребенка. Когда такой диагноз обнаруживают у родного малыша, хочется непременно найти виновного. Бабушка с папиной стороны иногда обвиняет невестку в «плохой генетике», мамина родня — зятя в курении и употреблении алкоголя.
Категорически не советую вам этого делать. Конечно же, причину узнать важно для того, чтобы прогнозировать рождение здоровых или больных детей у родителей и самого ребенка. Малыш с ДМЖП когда-нибудь сам станет отцом или матерью. Но болезнь маленького человека – не повод для выяснения отношений. Забудьте семейные ссоры. Сосредоточьтесь на заботе о малютке.
Малыш с ДМЖП когда-нибудь сам станет отцом или матерью. Но болезнь маленького человека – не повод для выяснения отношений. Забудьте семейные ссоры. Сосредоточьтесь на заботе о малютке.
Как заподозрить порок: симптомы и признаки у ребенка
При незначительном размере отверстия ваш малыш ничем не будет отличаться от сверстников. Вероятно, ещё в родильном отделении неонатолог сообщит, что у вашего младенца обнаружен систолический сердечный шум. Родители обычно с тревогой спрашивают при каждой аускультации: «Шум – уменьшился или стал сильнее?» Парадокс ДМЖП в том, что интенсивность шума обратно пропорциональна размерам отверстия. Чем слабее шум – тем больше величина дефекта.
Серьезнее ситуация, если малыш родился «без шума», но:
- с трех-четырехнедельного возраста вдруг перестал набирать вес при достаточном количестве молока у матери;
- у него появилась одышка во время кормления;
- респираторные инфекции «преследуют» его чаще, чем других детей;
- иногда ребенок начинает «синеть»;
- при осмотре врач вдруг обнаруживает расширение границ сердца, увеличение печени.

В дальнейшем клиническая картина характеризуется разлитым усиленным верхушечным толчком, появлением систолического дрожания слева в третьем-четвертом межреберьях, расширением границ сердца, особенно влево, образованием сердечного горба (грудь Девиса).
Методы диагностики
Аускультативные данные и другие симптомы позволят педиатру заподозрить врожденный порок развития у ребенка. Скорее всего, детский кардиолог для уточнения диагноза выпишет направление на:
- Рентгенографию органов грудной клетки – при малом дефекте изменений не обнаружится. Если отверстие значительных размеров, могут выявиться гипертрофия левого предсердия и желудочка, усиление рисунка легких. В случае осложнения ДМЖП легочной гипертензией -выбухание дуги легочной артерии при ослаблении рисунка легких и негипертрофированном левом желудочке.
- Электрокардиографию – в дифференциации порока сердца не имеет особого значения, но позволит выявить отклонение электрической оси, а также признаки перегрузки обоих либо лишь левого желудочка.

- Эхокардиографию – считается главным диагностической технологией при сердечных пороках. Ультразвуковой метод обследования позволяет уточнить точную локализацию отверстия, его размеры, количество дефектов, а также оценить изменения гемодинамики. Основная задача проведения УЗИ – непосредственная визуализация порока, исключение других аномалий сердца. Допплеровское картирование поможет установить величину сброса, наличие регургитации крови, оценить систолическое давление в правом желудочке.
Если на ЭхоКГ дефекты видны недостаточно хорошо, или врач заподозрил комбинированный порок сердца, возможно, понадобится пройти магнитно-резонансную либо компьютерную томографию.
Катетеризация сердца и ангиография
Обычно детям эти диагностические методики назначаются редко, но, если неинвазивные методы не дают полной информации о состоянии, выполняются для оценки гемодинамики в малом круге кровообращения и легочной гипертензии. При данной процедуре измеряется давление в аорте, легочной артерии, определяется газовый состав крови внутри сердечных камер и крупных сосудов.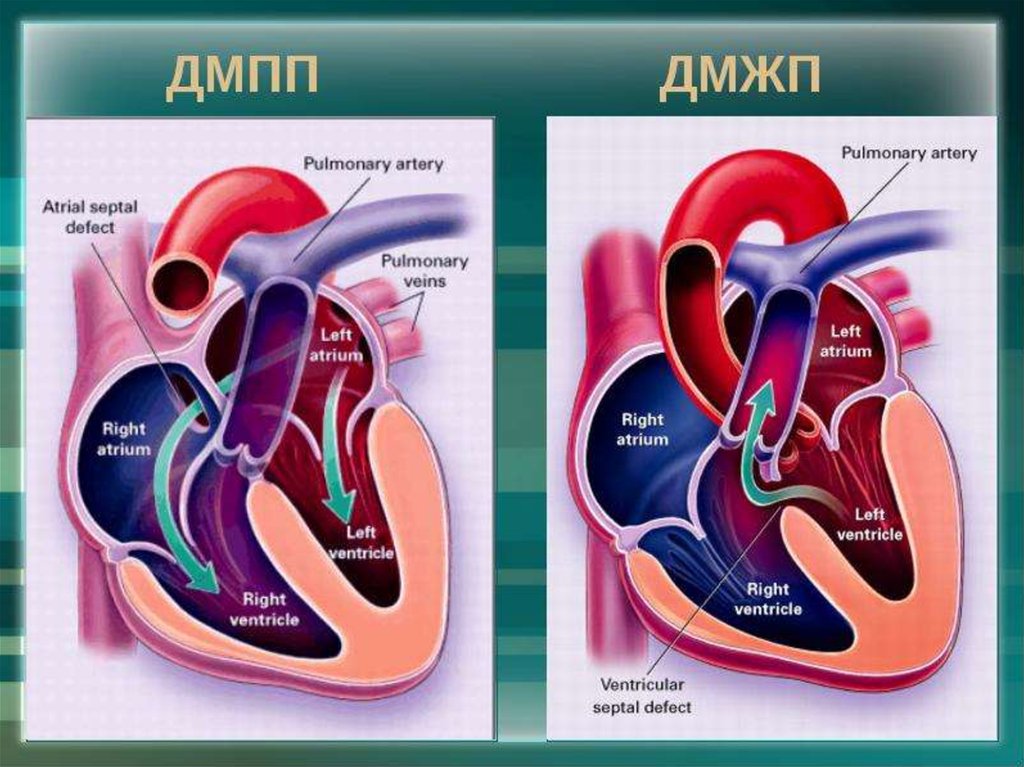 Проводится опытными специалистами в регионарных центрах.
Проводится опытными специалистами в регионарных центрах.
Лечение дефекта межжелудочковой перегородки
Подход к ведению пациентов с ДМЖП строго индивидуальный, зависит от размеров и локализации дефекта, клиники (возникновение легочной гипертензии, развитие недостаточности кровообращения), наличия сопутствующей патологии.
Если отверстие небольшое, нет нарушений гемодинамики, ребенок нуждается лишь в регулярных осмотрах кардиолога и периодическом проведении ЭхоКГ. При малейших сомнениях в благоприятном течении заболевания показано оперативное лечение.
Различают следующие виды хирургической коррекции ДМЖП:
- Операция в условиях искусственного кровообращения, во время которой кардиохирург ушивает отверстие или закрывает его клапаном.
- «Вспомогательное» сужение легочной артерии – предварительная хирургическая подготовительная операция для предотвращения декомпенсации порока. Позволяет «выиграть время» до радикальной коррекции.
- Малоинвазивное эндоваскулярное вмешательство.
 Проводится под контролем УЗИ и рентгеноскопии. Через бедренную артерию сосудистый хирург вводит специальное устройство (спираль либо окклюдер), проведя его в полость сердца, закрывает дефект.
Проводится под контролем УЗИ и рентгеноскопии. Через бедренную артерию сосудистый хирург вводит специальное устройство (спираль либо окклюдер), проведя его в полость сердца, закрывает дефект. - Гибридная операция. После вскрытия грудной клетки вводится окклюдер непосредственно через прокол миокарда. Протокол вмешательства не предусматривает остановки сердца и подключения его к системе искусственного кровообращения.
Какой метод наиболее подойдет вашему ребенку – решает специалист. Без письменного согласия родителей на оперативное вмешательство ни один врач малыша оперировать не будет. Важно обсудить с врачом ход операции, выбрав наиболее оптимальную тактику.
Следует помнить, что, если упустить драгоценное время, не закрыть отверстие до развития легочной гипертензии, существует риск смерти от недостаточности кровообращения. Медикаментозную терапию назначают как подготовку к хирургическому вмешательству, в период реабилитации, а также при развитии декомпенсации порока с целью поддержать работу сердца./72.jpg)
Каков прогноз и будет ли здоров ребенок
Прогноз заболевания во многом зависит не только от вида дефекта, но и от своевременного оперативного вмешательства. Никогда не забуду одну семью. Вера родителей не позволяла им предохраняться от беременности. Чудесная девочка родилась восьмым ребенком по счету. Все старшие дети – абсолютно здоровы. Никаких факторов риска. Прекрасная наследственность. Отличный вес и показатели по Апгар. Малышка брала грудь, была активна и являлась всеобщей любимицей.
Случай из практики
В родильном отделении неонатолог заподозрила врожденную патологию сердца. Ультразвуковое обследование выявило мышечный дефект межжелудочковой перегородки у новорожденной. Специалисты кардиоцентра рекомендовали провести оперативную коррекцию до 6-месячного возраста, так как размер отверстия оказался слишком велик.
Родители настроились на хирургическое лечение, но, согласно их вере, требовалось благословение пастора. А тот, увидев вполне с виду здоровую девочку, посоветовал немного повременить с операцией.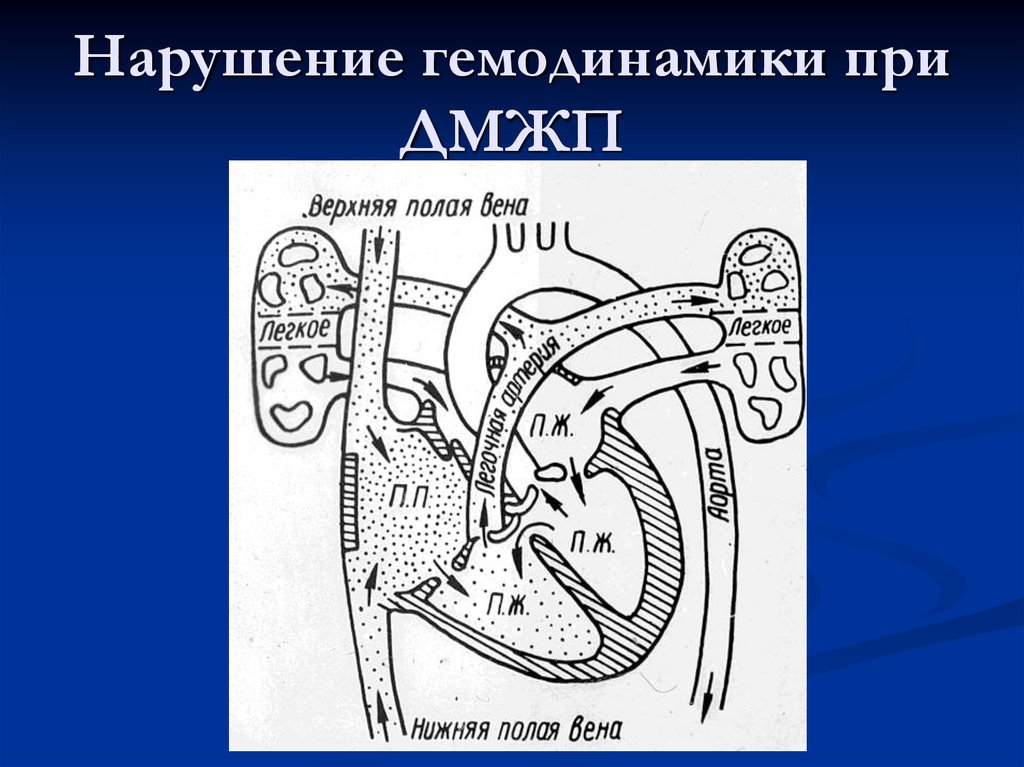 Мол, она ещё совсем маленькая, порок её не беспокоит, «разрезать» всегда успеете.
Мол, она ещё совсем маленькая, порок её не беспокоит, «разрезать» всегда успеете.
На седьмом месяце жизни у малышки появились первые признаки легочной гипертензии, с которой мы пытались безуспешно бороться назначением медикаментов. На девятом — родители умоляли кардиохирургов спасти ребенка, но оперировать было поздно — развилась клиника сердечной недостаточности. В годик девочка умерла.
А вчера на прием пришел юноша. Восемнадцать лет. Возмущался, что врачи призывной комиссии его отправили на дополнительное обследование в больницу. Занимается легкой атлетикой. Мечтает поступить в военное училище. Открываю амбулаторную карту, а там – оперативное лечение по поводу ДМЖП. На груди – тонюсенькая полоска послеоперационного шрама, практически незаметная. Парень операции не помнит. Искренне не понимает, чем он болен. Просто родители в свое время не побоялись его «разрезать».
Можно ли диагностировать дефект до рождения ребенка
Да, можно. Для этого необходимо своевременно пройти ультразвуковое обследование во время беременности у опытного специалиста на современном оборудовании. Если у будущего малыша подозрение на ДМЖП — постарайтесь выбрать роддом поближе к кардиоцентру.
Если у будущего малыша подозрение на ДМЖП — постарайтесь выбрать роддом поближе к кардиоцентру.
Нередко приходится слышать упреки родителей, что они выполняли все рекомендации врачей, но порок сердца был выявлен лишь после рождения ребенка. К сожалению, отверстие межжелудочковой перегородки диаметром до 4мм очень трудно обнаружить без цветового допплеровского картирования. Поэтому, если у вас отягощенная наследственность, вы курили до наступления беременности, переболели гриппом или ОРВИ, когда ожидали малыша, – обязательно сообщите об этом вашему гинекологу. Возможно, понадобится пройти дополнительное УЗИ на более чувствительном оборудовании.
Для подготовки материала использовались следующие источники информации.
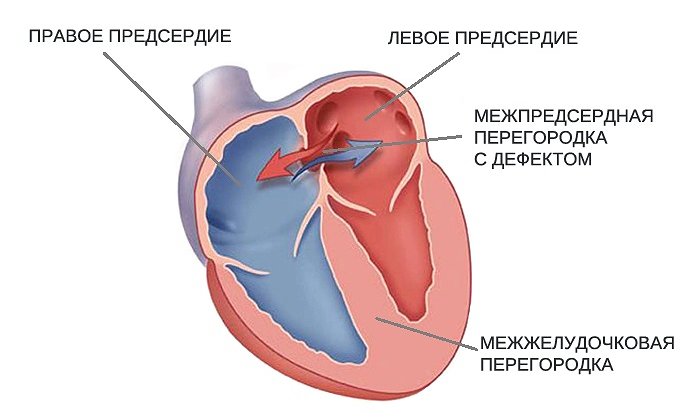
Дефекты межпредсердной и межжелудочковой перегородок — это отверстия в стенках (перегородках), которые разделяют сердце на левую и правую части.
Могут присутствовать отверстия в стенках сердца между его верхними или нижними камерами.
Многие дефекты незначительны, не вызывают никаких симптомов и не требуют лечения.
Диагноз устанавливают на основании типичного сердечного шума (звук, создаваемый турбулентным потоком крови, проходящим через суженные или не герметично закрывающиеся сердечные клапаны либо через аномальные структуры в сердце) и подтверждают с помощью эхокардиографии.
Некоторые дефекты перегородки, которые не исчезают самостоятельно, необходимо устранять при помощи «заглушки» или другого специального устройства, используя катетер или хирургическое вмешательство.
Дефекты межпредсердной и межжелудочковой перегородок являются одними из наиболее распространенных врожденных пороков сердца.
Дефекты межпредсердной перегородки (ДМПП) расположены между верхними камерами сердца (предсердиями), в которые поступает кровь от всего организма.
Дефекты межжелудочковой перегородки (ДМЖП) расположены между нижними камерами (желудочками), которые перекачивают кровь по всему организму.
Эти отверстия обычно становятся причиной сброса крови слева направо Сброс крови Примерно один из 100 младенцев рождается с пороком сердца. Некоторые пороки тяжелые, но многие — нет. Пороки могут быть связаны с аномальным формированием стенок или клапанов сердца или кровеносных. Прочитайте дополнительные сведения , когда некоторый объем крови, уже обогащенной кислородом в легких, снова попадает в них через такое отверстие. Подобный сброс снижает эффективность работы сердца, а дополнительный приток крови в легкие может вызывать развитие симптомов.
Некоторые дефекты межпредсердной перегородки в действительности представляют собой всего лишь растянутое овальное окно (естественное отверстие между верхними камерами сердца, присутствующее в нем до рождения). Большинство подобных дефектов (открытое овальное окно Нормальное кровообращение плода Примерно один из 100 младенцев рождается с пороком сердца. Некоторые пороки тяжелые, но многие — нет. Пороки могут быть связаны с аномальным формированием стенок или клапанов сердца или кровеносных.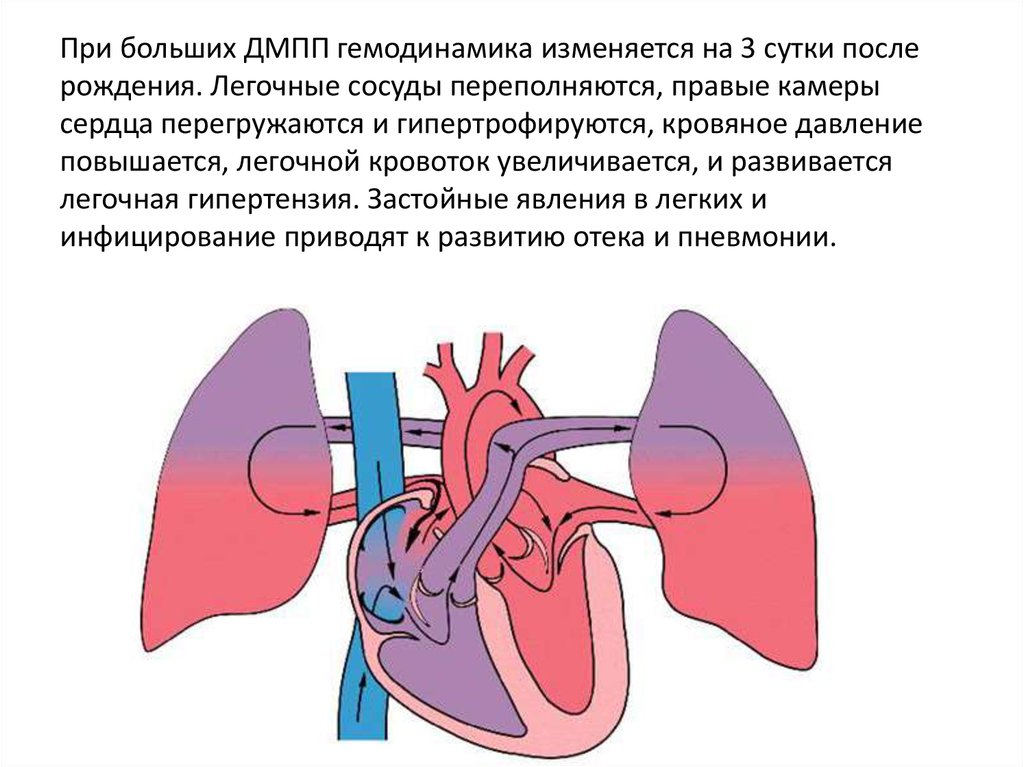 Прочитайте дополнительные сведения ) закрываются самостоятельно в течение первых 3 лет жизни, хотя могут сохраняться и до взрослого возраста. Примерно у 25 % взрослых имеется овальное отверстие. Истинное отверстие между предсердиями (истинный дефект межпредсердной перегородки) обычно не закрывается.
Прочитайте дополнительные сведения ) закрываются самостоятельно в течение первых 3 лет жизни, хотя могут сохраняться и до взрослого возраста. Примерно у 25 % взрослых имеется овальное отверстие. Истинное отверстие между предсердиями (истинный дефект межпредсердной перегородки) обычно не закрывается.
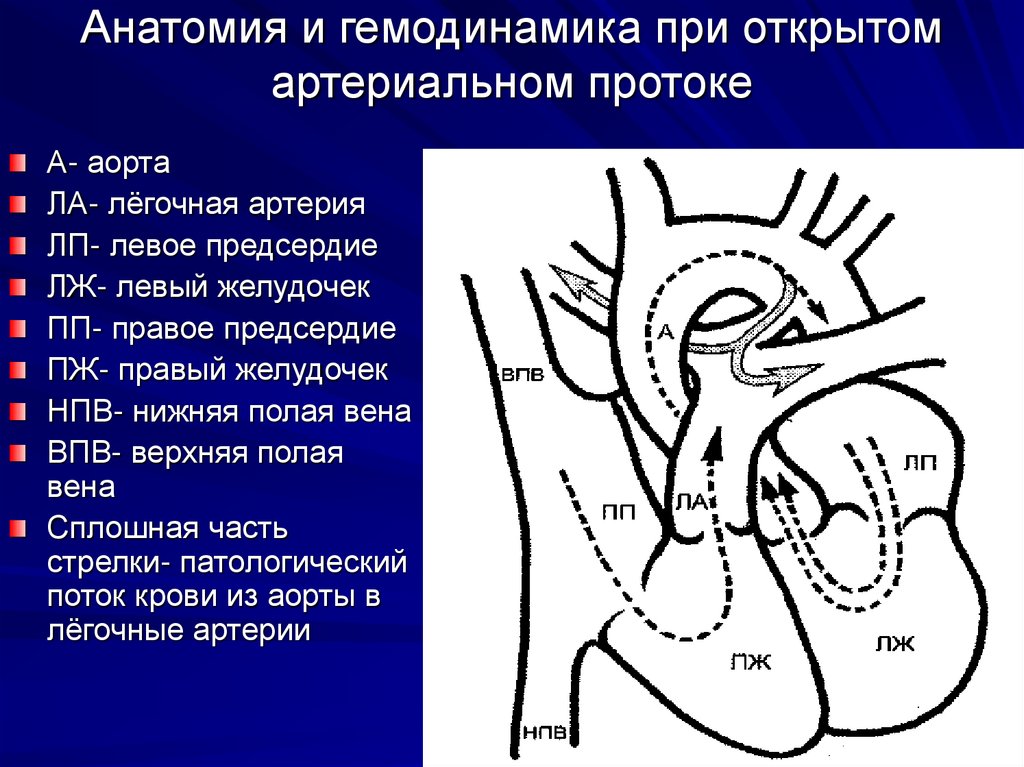
Дефекты межжелудочковой перегородки могут располагаться на нескольких различных уровнях в стенке между нижними камерами сердца. Некоторые вполне способны закрыться самостоятельно (например, так называемые мышечные дефекты межжелудочковой перегородки), хотя в отдельных случаях спонтанного закрытия не происходит.
Дефект перегородки: Отверстие в стенке сердца
Дефект перегородки — это отверстие в стенке (перегородке), которая разделяет сердце на левую и правую части. Дефекты межпредсердной перегородки расположены между верхними камерами сердца (предсердия). Дефекты межжелудочковой перегородки расположены между нижними камерами (желудочками). При обоих типах замыкается движение некоторого количества насыщенной кислородом крови, предназначенной для организма. Она возвращается в легкие, а не закачивается в остальную часть организма.
Она возвращается в легкие, а не закачивается в остальную часть организма.
Симптомы дефектов межпредсердной и межжелудочковой перегородок
Дефекты межпредсердной перегородки
Новорожденные и дети старшего возраста с дефектами межпредсердной перегородки обычно не имеют симптомов. В отдельных случаях у детей с дефектом межпредсердной перегородки замедляется рост.
Однако в начале взрослой жизни или в среднем возрасте незакрытые дефекты межпредсердной перегородки, особенно крупные, могут приводить к нарушениям сердечного ритма (трепетание предсердий Мерцание и трепетание предсердий Мерцание и трепетание предсердий представляет собой ритм в виде очень быстрых электрических разрядов, которые приводят к очень быстрому сокращению предсердий (верхних камер сердца), при этом. Прочитайте дополнительные сведения или фибрилляция предсердий Мерцание и трепетание предсердий Мерцание и трепетание предсердий представляет собой ритм в виде очень быстрых электрических разрядов, которые приводят к очень быстрому сокращению предсердий (верхних камер сердца), при этом. Прочитайте дополнительные сведения ), симптомам непереносимости физических нагрузок вследствие сердечной недостаточности Сердечная недостаточность (СН) Сердечная недостаточность представляет собой нарушение, при котором сердце не способно удовлетворить потребности организма, что приводит к уменьшению кровотока, скоплению (застою) крови в венах. Прочитайте дополнительные сведения , инсульту и/или повышению артериального давления в легких (легочная гипертензия Легочная гипертензия Легочная гипертензия — это заболевание, при котором давление крови в артериях легких (легочные артерии) является патологически высоким. Многие заболевания могут вызвать легочную гипертензию. Прочитайте дополнительные сведения ). Даже незначительные дефекты межпредсердной перегородки с течением времени могут приобрести более серьезный характер по мере того, как левый отдел сердца естественным образом уплотняется, прокачивая больше крови через отверстие и обратно через легкие.
Прочитайте дополнительные сведения ), симптомам непереносимости физических нагрузок вследствие сердечной недостаточности Сердечная недостаточность (СН) Сердечная недостаточность представляет собой нарушение, при котором сердце не способно удовлетворить потребности организма, что приводит к уменьшению кровотока, скоплению (застою) крови в венах. Прочитайте дополнительные сведения , инсульту и/или повышению артериального давления в легких (легочная гипертензия Легочная гипертензия Легочная гипертензия — это заболевание, при котором давление крови в артериях легких (легочные артерии) является патологически высоким. Многие заболевания могут вызвать легочную гипертензию. Прочитайте дополнительные сведения ). Даже незначительные дефекты межпредсердной перегородки с течением времени могут приобрести более серьезный характер по мере того, как левый отдел сердца естественным образом уплотняется, прокачивая больше крови через отверстие и обратно через легкие.
Дефекты межжелудочковой перегородки
Дефекты межжелудочковой перегородки могут варьироваться от небольших отверстий, которые могут вызвать шумы в сердце, но не имеют симптомов, до значительных отверстий, которые вызывают симптомы в первые годы жизни. Симптомы, обусловленные более крупными дефектами межжелудочковой перегородки, как правило, развиваются у новорожденных в период между 6 и 8 неделями жизни и включают учащенное дыхание, затруднения при кормлении, потение при кормлении и медленный набор массы тела. Эти симптомы указывают на то, что у ребенка развивается сердечная недостаточность (см. рисунок Сердечная недостаточность: нарушения сократительной и наполняющей способности Сердечная недостаточность: Нарушения сократительной и наполняющей способности Сердечная недостаточность представляет собой нарушение, при котором сердце не способно удовлетворить потребности организма, что приводит к уменьшению кровотока, скоплению (застою) крови в венах. Прочитайте дополнительные сведения ).
Симптомы, обусловленные более крупными дефектами межжелудочковой перегородки, как правило, развиваются у новорожденных в период между 6 и 8 неделями жизни и включают учащенное дыхание, затруднения при кормлении, потение при кормлении и медленный набор массы тела. Эти симптомы указывают на то, что у ребенка развивается сердечная недостаточность (см. рисунок Сердечная недостаточность: нарушения сократительной и наполняющей способности Сердечная недостаточность: Нарушения сократительной и наполняющей способности Сердечная недостаточность представляет собой нарушение, при котором сердце не способно удовлетворить потребности организма, что приводит к уменьшению кровотока, скоплению (застою) крови в венах. Прочитайте дополнительные сведения ).
При отсутствии лечения у детей с более крупными дефектами также могут развиваться рецидивирующие легочные инфекции и повышенное давление в кровеносных сосудах легких (легочная гипертензия), которые со временем могут приобрести хронический характер и могут сопровождаться многочисленными осложнениями и сокращать продолжительность жизни.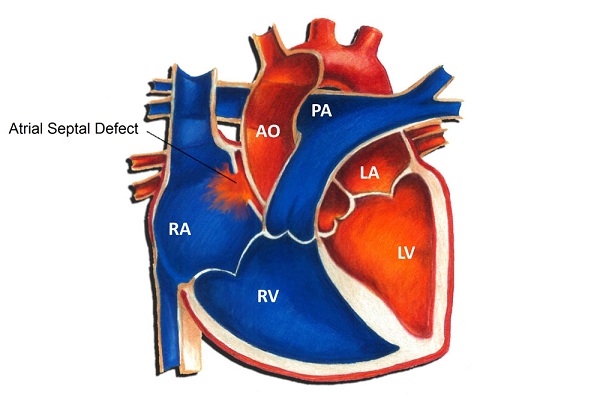
Иногда дефект межжелудочковой перегородки располагается достаточно близко к аортальному клапану и нарушает его работу. Через такой клапан может начать подтекать кровь (так называемая аортальная регургитация Аортальная регургитация Аортальная регургитация — это обратный ток крови через аортальный клапан в левый желудочек при расслаблении левого желудочка во время каждого сердечного цикла. Аортальная регургитация происходит. Прочитайте дополнительные сведения ). При аортальной регургитации некоторый объем вытолкнутой из сердца крови возвращается обратно. При отсутствии лечения аортальная регургитация может вызывать сердечную недостаточность. Даже относительно небольшой дефект межжелудочковой перегородки необходимо закрыть, если он увеличивает аортальную регургитацию.
Диагностика дефектов межпредсердной и межжелудочковой перегородок
Врачи зачастую подозревают наличие дефекта перегородки при выявлении сердечного шума определенного типа. Сердечный шум — это звук, создаваемый турбулентным потоком крови, проходящим через суженные или не герметично закрывающиеся сердечные клапаны либо через аномальные структуры в сердце.
При дефектах межпредсердной или межжелудочковой перегородок в целях подтверждения диагноза, а также определения размеров и локализации дефекта и сопутствующего увеличения размеров сердечных камер выполняется эхокардиография Эхокардиография и другие процедуры с использованием ультразвука В ходе ультразвукового исследования используют высокочастотные (УЗИ) волны. Отраженные от внутренних структур волны регистрируются с получением движущегося изображения. Рентгеновские лучи в. Прочитайте дополнительные сведения (ультразвуковое исследование сердца). Эхокардиография также позволяет выявлять другие существующие пороки сердца.
Как правило, выполняется электрокардиография Электрокардиография Электрокардиография (ЭКГ) представляет собой быструю, простую и безболезненную процедуру, в ходе которой электрические импульсы сердца усиливаются и записываются. Эта запись, электрокардиограмма. Прочитайте дополнительные сведения (ЭКГ), даже новорожденным. На ЭКГ можно увидеть признаки увеличения размеров одной или нескольких камер сердца. Посредством рентгенологического исследования органов грудной клетки можно выявить расширение сердца.
Посредством рентгенологического исследования органов грудной клетки можно выявить расширение сердца.
Лечение дефектов межпредсердной и межжелудочковой перегородок
Иногда медикаментозное лечение, закрытие «заглушкой» или другими специальными устройствами через катетер, либо хирургическое вмешательство
Вариант лечения зависит от типа и размеров дефекта, а также от того, вызывает ли он развитие симптомов.
Дефекты межпредсердной перегородки
Поскольку дефекты межпредсердной перегородки, как правило, не вызывают никаких симптомов, детям с такими дефектами лечение лекарственными препаратами обычно не требуется. Если отверстие сохраняется после 2–3 лет жизни, врачи, как правило, рекомендуют устранить его во избежание развития осложнений, за исключением случаев, когда размеры отверстия малы и не вызывают увеличения правых отделов сердца. Дефекты межпредсердной перегородки, расположенные в центре стенки, разделяющей верхние камеры, зачастую можно закрыть с помощью процедуры, выполняемой в лаборатории катетеризации сердца. Во время этой процедуры в крупную вену в паху вставляется длинная тонкая трубка (катетер) и осторожно продвигается по кровеносному сосуду, пока не достигнет сердца. Когда катетер достигает нужной точки, через его наконечник подается устройство для закрытия дефекта, которое раскрывается и герметично закупоривает отверстие.
Во время этой процедуры в крупную вену в паху вставляется длинная тонкая трубка (катетер) и осторожно продвигается по кровеносному сосуду, пока не достигнет сердца. Когда катетер достигает нужной точки, через его наконечник подается устройство для закрытия дефекта, которое раскрывается и герметично закупоривает отверстие.
Дефекты межпредсердной перегородки очень крупных размеров либо располагающиеся на краях межпредсердной перегородки обычно требуют закрытия хирургическим способом с применением «заплаты».
Детям с дефектами межпредсердной перегородки необходимо принимать антибиотики перед визитом к стоматологу или выполнением определенных хирургических вмешательств (например, на дыхательных путях) в течение 6 месяцев после закрытия дефекта. Это необходимо для профилактики серьезной сердечной инфекции под названием эндокардит Инфекционный эндокардит Инфекционный эндокардит представляет собой инфекционное поражение оболочки сердца (эндокарда) и, как правило, также сердечных клапанов.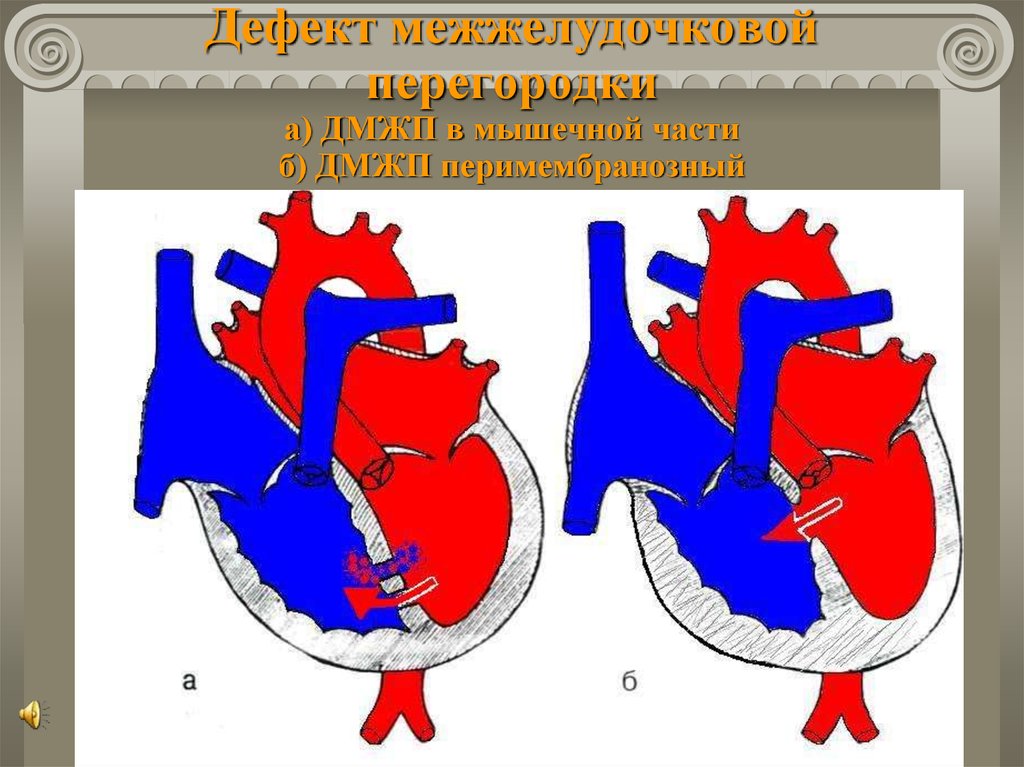 Инфекционный эндокардит возникает, когда бактерии попадают. Прочитайте дополнительные сведения . Спустя 6 месяцев детям больше не требуется принимать антибиотики перед этими процедурами.
Инфекционный эндокардит возникает, когда бактерии попадают. Прочитайте дополнительные сведения . Спустя 6 месяцев детям больше не требуется принимать антибиотики перед этими процедурами.
Дефекты межжелудочковой перегородки
Детям с дефектами межжелудочковой перегородки небольших размеров лечение, как правило, не требуется. Однако небольшие по размеру ДМЖП, располагающиеся вблизи аортального клапана, могут вызывать его подтекание (аортальную регургитацию). При наличии у ребенка аортальной регургитации врачи, как правило, выполняют хирургическое вмешательство с целью закрытия ДМЖП, а иногда и с целью пластики или замены аортального клапана.
Новорожденным с симптомами, обусловленными наличием средних или крупных ДМЖП, сначала можно назначать препараты, такие как фуросемид (диуретик, выводящий избыток жидкости из организма), дигоксин (для усиления работы сердца) и/или ингибиторы ангиотензинпревращающего фермента (АПФ) (для снижения давления на кровеносные сосуды и облегчения нагрузки на сердце). Эти препараты помогают облегчить симптомы и позволяют выиграть время на самостоятельное закрытие ДМЖП. Если симптомы не исчезают или если размеры ДМЖП не уменьшаются, врачи, как правило, прибегают к хирургическому вмешательству для закрытия ДМЖП.
Эти препараты помогают облегчить симптомы и позволяют выиграть время на самостоятельное закрытие ДМЖП. Если симптомы не исчезают или если размеры ДМЖП не уменьшаются, врачи, как правило, прибегают к хирургическому вмешательству для закрытия ДМЖП.
Некоторые типы дефектов межжелудочковой перегородки иногда можно устранить с помощью катетера, однако эффективность такого вида закрытия менее вероятна, чем в случае дефектов межпредсердной перегородки.
Детям с дефектами межжелудочковой перегородки необходимо принимать антибиотики перед визитом к стоматологу и выполнением определенных хирургических вмешательств (например, на дыхательных путях) в течение 6-месячного периода после закрытия дефекта. Однако при наличии остаточного дефекта антибиотики в таких ситуациях следует продолжать принимать в течение неопределенного времени. Это необходимо для профилактики серьезной сердечной инфекции под названием эндокардит Инфекционный эндокардит Инфекционный эндокардит представляет собой инфекционное поражение оболочки сердца (эндокарда) и, как правило, также сердечных клапанов. Инфекционный эндокардит возникает, когда бактерии попадают. Прочитайте дополнительные сведения .
Инфекционный эндокардит возникает, когда бактерии попадают. Прочитайте дополнительные сведения .
Дополнительная информация
Ниже приведены некоторые ресурсы на английском языке, которые могут быть полезными. Обратите внимание, что составители СПРАВОЧНИКА не несут ответственности за содержание этих ресурсов.
Американская кардиологическая ассоциация (American Heart Association): Распространенные пороки сердца: содержит общие сведения о распространенных врожденных пороках сердца для родителей и лиц, осуществляющих уход
Американская кардиологическая ассоциация (American Heart Association): Инфекционный эндокардит: содержит общие сведения об инфекционном эндокардите, включая сводные данные по использованию антибиотиков, для родителей и лиц, осуществляющих уход
ПРИМЕЧАНИЕ: Это — пользовательская версия ВРАЧИ: Нажмите здесь, чтобы перейти к профессиональной версии
shared.Авторское правоLabel © 2022 Merck & Co., Inc., Rahway, NJ, США и ее аффилированные лица. Все права сохранены.
Все права сохранены.
Дефект межжелудочковой перегородки у детей — аномалия, характеризующаяся присутствием незакрытого пространства между двумя нижними полостями сердца. Оно способствует смешиванию крови этих двух частей и повышению нагрузки на малый круг кровообращения.
ДМЖП у детей — врожденный порок. Развивается он в период эмбриогенеза вследствие воздействия неблагоприятных факторов на организм женщины.
Перимембранозный ДМЖП диагностируется у новорожденных довольно часто. Если у ребенка межжелудочковая перегородка вовсе отсутствует, идет речь о таком состоянии как единственный желудочек.
ДМЖП у детей проявляется яркой симптоматикой:
- затруднением дыхания,
- наблюдающимся даже во время кормления,
- замедлением физического развития,
- тахикардией.
Если размер дефекта не превышает 2-5 мм, клинические признаки могут отсутствовать или проявляться слабо.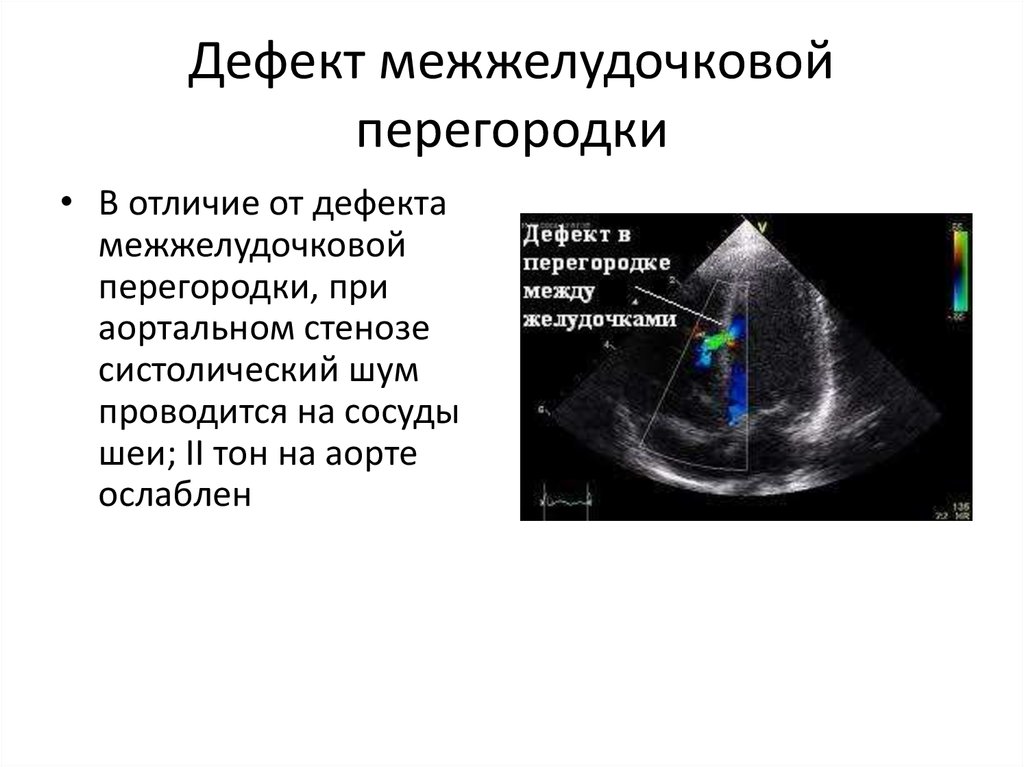 Для выявления порока детям назначается УЗИ сердца, вентрикулография, МРТ. Лечение заболевания в основном хирургическое. При небольшом отверстии есть вероятность, что оно затянется самостоятельно в период 1-4 года.
Для выявления порока детям назначается УЗИ сердца, вентрикулография, МРТ. Лечение заболевания в основном хирургическое. При небольшом отверстии есть вероятность, что оно затянется самостоятельно в период 1-4 года.
Виды дефектов межжелудочковой перегородки у новорожденных
Дефект межжелудочковой перегородки у новорожденного склонен иметь разное размещение.
Учитывая этот параметр, выделяют несколько форм болезни:
- Трабекулярный. Для него характерно размещение в любом месте мембраны, окружен мышечными волокнами.
- Перимембранозный дефект межжелудочковой перегородки у новорожденного. Чаще всего размещен книзу от аортального клапана.
- Субпульмонарный выброс. Дефект межжелудочковой перегородки сердца у новорожденных присутствует около легочной артерии. Нередко сопровождается обратным забросом аортальной крови.
- Впускная аномалия. Локализуется сзади относительно мембранной перепонки и граничит с 3-створчатым клапаном.

Если перимембранозный дефект межжелудочковой перегородки у новорожденного имеет диаметр более 1 см, развиваются осложнения — синдром Эйзенменгера, сердечная недостаточность, легочная гипертензия.
Симптомы дефекта межжелудочковой перегородки у новорожденных
Клиническая картина ДМЖП у новорожденных определяется диаметром сообщающего отверстия. Если он не превышает 10 мм, дети развиваются по возрасту. У них может слегка проявляться повышенная утомляемость, одышка. Со временем наблюдается выпячивающий «сердечный горб» — бугорок в грудной клетке.
Если дефект межжелудочковой перегородки у новорожденных имеет большие размеры, клиника развивается в первые месяцы жизни. Болезнь сопровождается такими признаками:
- синюшность периоральной зоны;
- потливость;
- одышка даже в покое;
- повышенная усталость;
- слабость;
- замедление физического развития, слабый рост; ;
- бледность кожи.
При грудном кормлении такие дети отрываются от бутылочки или груди, захватывают воздух.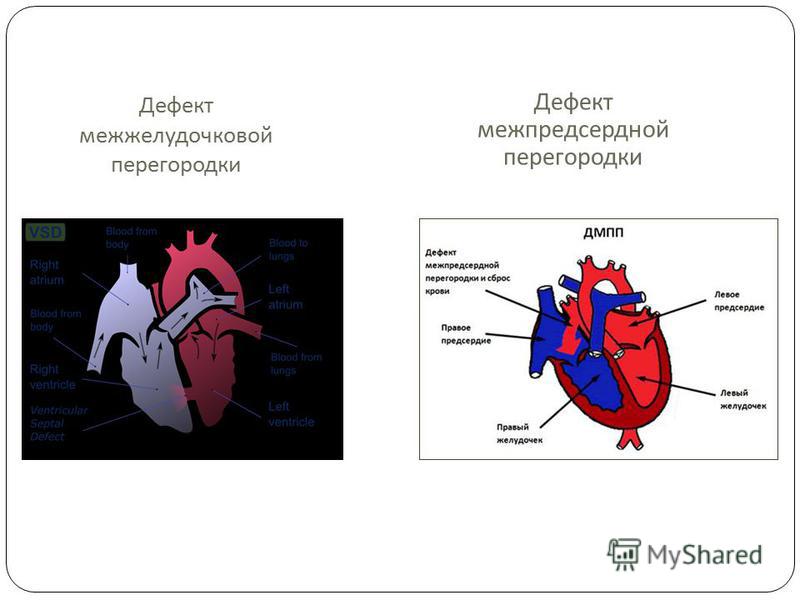
Дефект межжелудочковой перегородки у новорожденных приводит к повторяющимся ОРЗ, инфекционным патологиям. В 3-4 годам детей начинают беспокоить боли в сердце, прослушиваются шумы. Границы сердца увеличиваются.
Причины возникновения ДМЖП у ребенка
ДМЖП у ребенка — врожденная аномалия, которая формируется внутриутробно. Нередко она развивается параллельно с иными пороками — незакрытый артериальный проток, аортальная недостаточность и пр.
Дефект межжелудочковой перегородки у ребенка может развиваться вследствие таких воздействий на организм матери в период вынашивания:
- гормональный дисбаланс;
- инфекции, вирусные заболевания;
- воздействие радиации;
- употребление алкоголя, курение;
- патологии беременности — угроза выкидыша, токсикозы.
Также ДМЖП у ребенка может возникнуть, если будущая мама перенесла инфаркт миокарда.
Что делать, если обнаружили ДМЖП у плода?
При подозрении на присутствие ДМЖП у плода важно пройти полное обследование.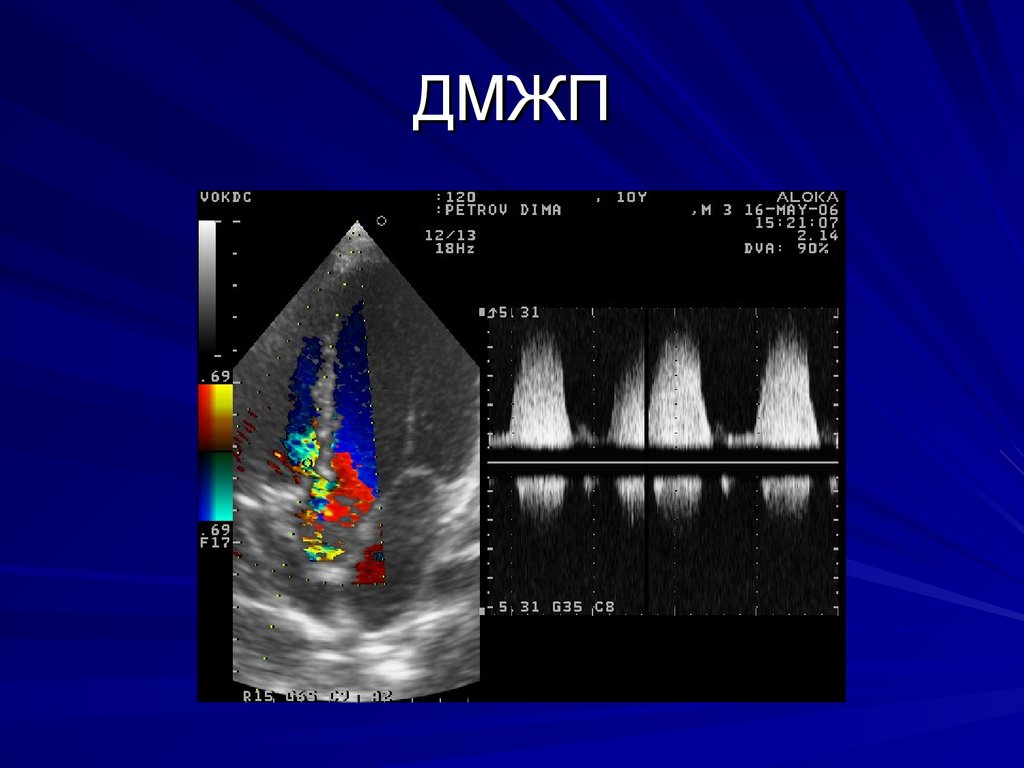 Если диагноз подтвердится, важно сразу же приступить к лечению, чтобы избежать неприятных последствий. Особенно это важно при наличии крупных дефектов, так как у 60% малышей они приводят к критическим состояниям.
Если диагноз подтвердится, важно сразу же приступить к лечению, чтобы избежать неприятных последствий. Особенно это важно при наличии крупных дефектов, так как у 60% малышей они приводят к критическим состояниям.
Для диагностики ДМЖП у плода используются такие методы:
- ЭхоКГ;
- рентгенография ОГК;
- ЭКГ;
- катетеризация сердца;
- аортография.
Чтобы отличить ДМЖП у плода от других сердечных недугов, назначаются функциональные исследования.
Лечение дефекта межжелудочковой перегородки сердца у детей
Лечебная тактика при такой аномалии подбирается индивидуально. При выборе метода терапии учитывается размер отверстия и состояние ребенка. Дефект межжелудочковой перегородки сердца у детей, не превышающий 10 мм, подлежит наблюдению с периодическим обследованием. В большинстве случаев аномалия затягивается самостоятельно по мере взросления ребенка.
Если присутствуют патологические проявления назначаются медикаменты:
- кардиотрофики;
- антиоксиданты;
- сердечные гликозиды;
- ингибиторы АПФ;
- диуретики и пр.

В случаях, когда дефект межжелудочковой перегородки сердца у детей самостоятельно не затягивается или он имеет большие размеры, проводится хирургическое вмешательство.
Оно бывает двух видов:
- Паллиативное. Назначается в качестве подготовки к радикальному вмешательству. Используется при значительных дефектах и сопутствующих тяжелых отклонениях.
- Радикальное. Проводится ушивание небольшого просвета между правым и левым желудочком. Значительный диаметр дефекта подразумевает его закрытие с помощью синтетической заплаты.
Лечение патологии откладывать нельзя, так как его отсутствие ведет к неблагоприятному прогнозу.
При небольшом отверстии и отсутствии своевременного лечения средняя выживаемость составляет 25 лет. Большие непролеченные дефекты приводят к гибели малыша в первый год жизни.
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.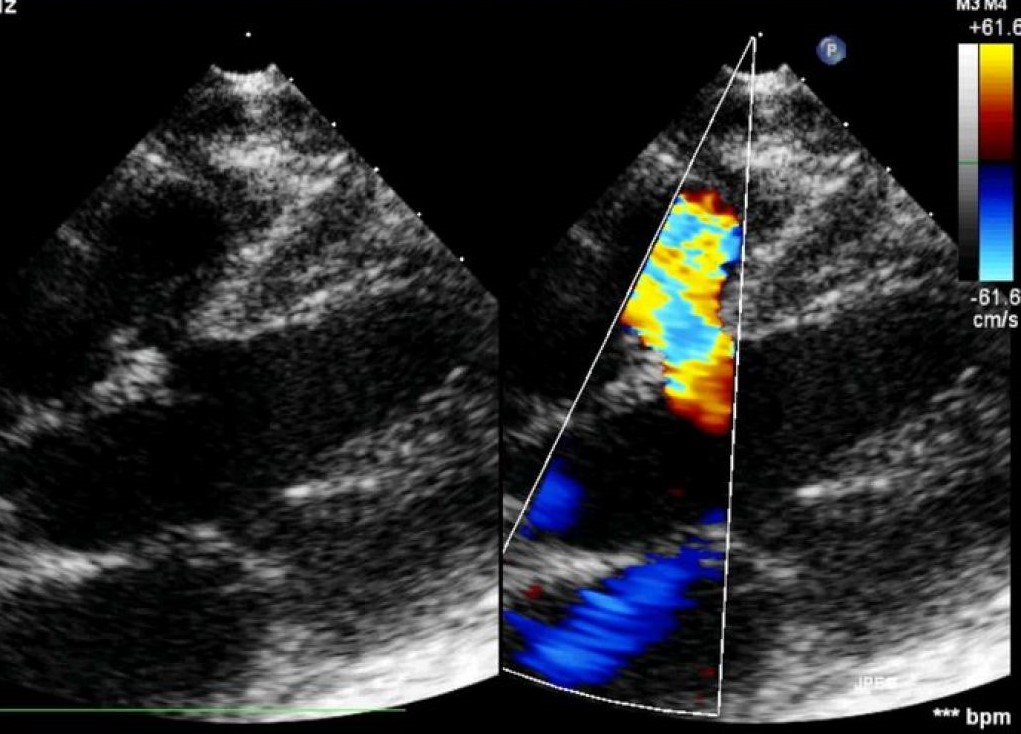
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Дефект межжелудочковой перегородки встречается в 15-20% случаев от всех врождённых пороков сердца. В зависимости от локализации дефекта выделяют перимембранозные (в мембранозной части перегородки) и мышечные дефекты, по величине — большие и малые.
Большие дефекты всегда расположены в мембранозной части перегородки, их размеры превышают 1 см (т.е. больше половины диаметра устья аорты). Гемодинамические изменения при этом определяет степень сброса крови слева направо. Тяжесть состояния, как и при других пороках со сбросом крови слева направо, напрямую зависит от выраженности лёгочной гипертензии. Выраженность лёгочной гипертензии, в свою очередь, определяют два фактора: гиперволемия малого круга кровообращения и передаточное давление (т.е. давление, передаваемое с аорты на лёгочную артерию по закону сообщающихся сосудов), так как большие дефекты чаще расположены подаортально. Подаортальное расположение дефекта способствует тому, что струя сброса оказывает гемодинамический удар на аортальные створки, повреждает эндокард, создавая условия для присоединения инфекционного процесса. Сброс крови в правый желудочек, а затем в систему лёгочной артерии происходит под высоким давлением (до 100 мм рт.ст.). Быстрое развитие лёгочной гипертензии впоследствии может привести к перекрёстному, а затем обратному сбросу через дефект.
Выраженность лёгочной гипертензии, в свою очередь, определяют два фактора: гиперволемия малого круга кровообращения и передаточное давление (т.е. давление, передаваемое с аорты на лёгочную артерию по закону сообщающихся сосудов), так как большие дефекты чаще расположены подаортально. Подаортальное расположение дефекта способствует тому, что струя сброса оказывает гемодинамический удар на аортальные створки, повреждает эндокард, создавая условия для присоединения инфекционного процесса. Сброс крови в правый желудочек, а затем в систему лёгочной артерии происходит под высоким давлением (до 100 мм рт.ст.). Быстрое развитие лёгочной гипертензии впоследствии может привести к перекрёстному, а затем обратному сбросу через дефект.
[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12]
Симптомы дефекта межжелудочковой перегородки
Порок манифестирует в первые недели и месяцы жизни. В трети случаев он обусловливает развитие тяжёлой сердечной недостаточности у новорождённых.
Дети с дефектом межжелудочковой перегородки рождаются чаще с нормальной массой тела, а затем плохо прибавляют в весе. Причина гипотрофии степени I-II — постоянное недоедание (алиментарный фактор) и нарушение гемодинамики (сброс крови слева направо приводит к гиповолемии малого круга кровообращения). Характерна потливость вследствие выделения кожей задержанной жидкости и гиперсимпатикотонии в ответ на сердечную недостаточность. Кожные покровы бледные с небольшим периферическим цианозом. Ранний симптом сердечной недостаточности — одышка по типу тахипноэ с участием вспомогательной мускулатуры. Нередко возникает навязчивый кашель, усиливающийся при перемене положения тела. Дефект межжелудочковой перегородки с большим артериовенозным сбросом сопровождается застойными хрипами, а зачастую и повторными пневмониями.
При физикальном исследовании сердечно-сосудистой системы визуально обнаруживают бистернальный килевидный сердечный «горб», образуемый за счёт увеличения правого желудочка («грудь Дэвиса»). Верхушечный толчок разлитой, усиленный; определяется патологический сердечный толчок. Можно обнаружить систолическое дрожание в третьем-четвёртом межреберье слева, свидетельствующее о сбросе крови в правый желудочек. Отсутствие дрожания — признак исходно малого сброса или его уменьшения в связи с высокой лёгочной гипертензией. Границы относительной сердечной тупости расширены в обе стороны, особенно влево. Правые границы относительной сердечной тупости увеличиваются перкуторно не более чем на 1-1,5 см, так как «жёсткие» структуры средостения не создают препятствия. Выслушивается грубый скребущего тембра систолический шум, связанный с I тоном, с максимальной точкой выслушивания в третьем-четвёртом межреберье (реже во втором-третьем) слева от грудины, II тон над лёгочной артерией акцентуирован, часто расщеплён.
Верхушечный толчок разлитой, усиленный; определяется патологический сердечный толчок. Можно обнаружить систолическое дрожание в третьем-четвёртом межреберье слева, свидетельствующее о сбросе крови в правый желудочек. Отсутствие дрожания — признак исходно малого сброса или его уменьшения в связи с высокой лёгочной гипертензией. Границы относительной сердечной тупости расширены в обе стороны, особенно влево. Правые границы относительной сердечной тупости увеличиваются перкуторно не более чем на 1-1,5 см, так как «жёсткие» структуры средостения не создают препятствия. Выслушивается грубый скребущего тембра систолический шум, связанный с I тоном, с максимальной точкой выслушивания в третьем-четвёртом межреберье (реже во втором-третьем) слева от грудины, II тон над лёгочной артерией акцентуирован, часто расщеплён.
В большинстве случаев с первых дней или месяцев жизни в клинической картине выражены признаки тотальной сердечной недостаточности: увеличение печени и селезёнки (у детей первых лет жизни селезёнка увеличивается содружественно с печенью).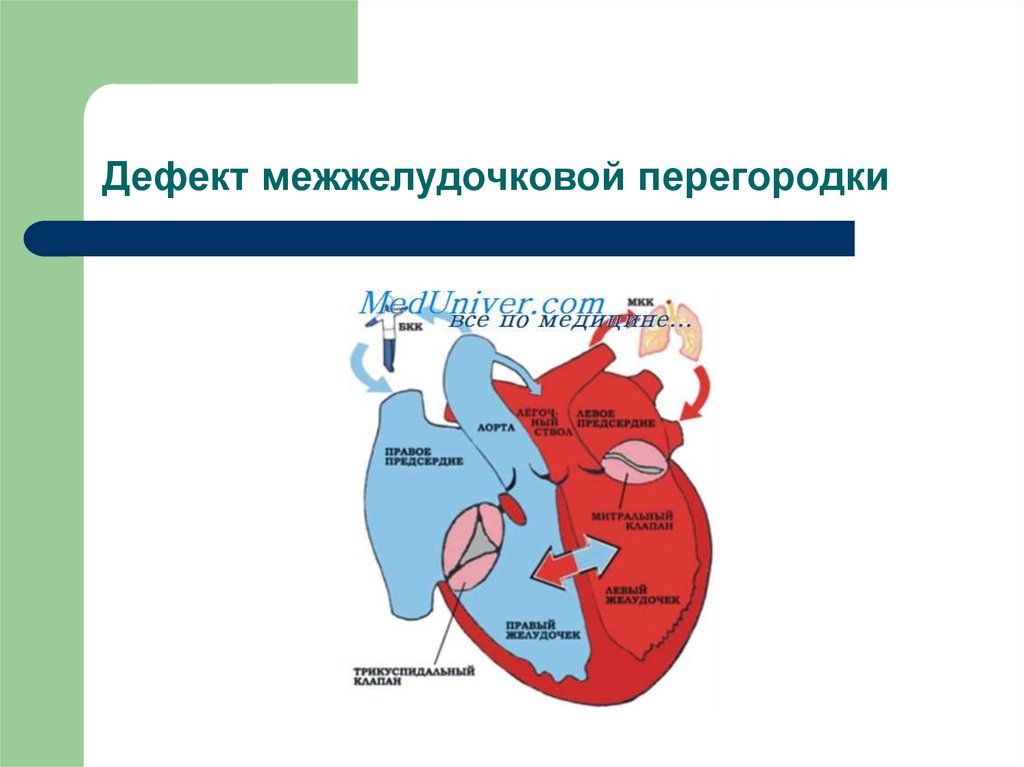
При естественном течении порока состояние и самочувствие детей с возрастом улучшается в связи с уменьшением размеров дефекта по отношению к возросшему общему объёму сердца, прикрытием дефекта аортальной створкой.
При дефекте межжелудочковой перегородки в мышечной части (болезнь Толочинова-Роже) жалоб нет. клинические проявления порока отсутствуют, за исключением скребущего систолического шума средней интенсивности, выслушиваемого в четвёртом-пятом межреберье. Из этой точки шум не проводится, его интенсивность может уменьшаться в положении стоя. Лёгочная гипертензия не развивается, возможно спонтанное закрытие дефекта.
Осложнения дефекта межжелудочковой перегородки
Осложнение дефекта межжелудочковой перегородки — синдром Айзенменгера, характеризующийся значительным повышением давления в лёгочной артерии, когда оно становится равным или превышает давление в аорте. В этой гемодинамической ситуации шум основного порока (шум сброса) может ослабевать или полностью исчезать, нарастает акцент II тона на лёгочной артерии, часто приобретая «металлический» оттенок звучания. Сосуды малого круга кровообращения могут претерпевать морфологические изменения, склерозироваться — наступает склеротическая стадия лёгочной гипертензии. Направление сброса крови может измениться: кровь начинает сбрасываться справа налево, и порок бледного типа трансформируется в порок синего типа. Чаще всего подобная ситуация возникает при позднем выявлении порока, при его естественном течении, т.е. при отсутствии своевременной кардиохирургической помощи. При развитии синдрома Айзенменгера больные с врождённым пороком сердца становятся неоперабельными.
Сосуды малого круга кровообращения могут претерпевать морфологические изменения, склерозироваться — наступает склеротическая стадия лёгочной гипертензии. Направление сброса крови может измениться: кровь начинает сбрасываться справа налево, и порок бледного типа трансформируется в порок синего типа. Чаще всего подобная ситуация возникает при позднем выявлении порока, при его естественном течении, т.е. при отсутствии своевременной кардиохирургической помощи. При развитии синдрома Айзенменгера больные с врождённым пороком сердца становятся неоперабельными.
[13], [14], [15], [16], [17], [18], [19], [20]
Как распознается дефект межжелудочковой перегородки?
На ЭКГ обнаруживают отклонение электрической оси сердца вправо, признаки комбинированной перегрузки желудочков. Появление признаков гипертрофии правого желудочка в левых грудных отведениях часто коррелирует с высокой лёгочной гипертензией (более 50 мм рт.ст.).
Рентгенологическое обследование позволяет выявить гиперволемию малого круга кровообращения, увеличение размеров сердца за счёт обоих желудочков и предсердий. Обнаруживают выбухание дуги лёгочной артерии по левому контуру сердца.
Обнаруживают выбухание дуги лёгочной артерии по левому контуру сердца.
Основной диагностический признак — непосредственная визуализация порока с помощью ЭхоКГ. Сканирование сердца в нескольких сечениях позволяет определить размер, локализацию и количество дефектов. С помощью допплеровского картирования устанавливают величину сброса.
Катетеризация сердца и ангиокардиография при простых дефектах межжелудочковой перегородки потеряли своё значение. Исследования показаны, если необходимо уточнить состояние малого круга кровообращения при высокой лёгочной гипертензии.
Дифференциальную диагностику необходимо проводить со всеми пороками, которые могут осложняться высокой лёгочной гипертензией.
Добро пожаловать. | Департамент образования
В вашем поиске использовано слишком много выражений И/ИЛИ. В этот поиск были включены только первые 7 терминов.
К сожалению, страница, которую вы ищете, больше не существует, была перемещена или в настоящее время недоступна. Мы выполнили поиск по ключевым словам на основе страницы, которую вы пытаетесь открыть. Соответствующие параметры поиска были предоставлены ниже.
Мы выполнили поиск по ключевым словам на основе страницы, которую вы пытаетесь открыть. Соответствующие параметры поиска были предоставлены ниже.
Введите ключевые слова
О поиске
История штата Мэн и онлайн-ресурсы
Мэн История и онлайн-ресурсы
… Использование наборов первичных источников (совместно представлено Мэн DOE , Мэн Историческое общество, Мэн Государственный архив, …
Мэн Государственные служащие
Talking Civics & Gov ‘t с сенатором Ангусом Кингом
Говорящие Гражданские и …Государственные чиновники, обществоведение и гражданский дискурс
…
Государственные чиновники
Talking Civics & Gov ‘t с сенатором Ангусом Кингом
Говоря гражданское право и … NewsHour)
Презентация PBS NewsHour
Mid- Технический центр штата Мэн / Веб-страница Дэйва Бордмана…
Молодежное голосование и почему важно начать в K -12 (под руководством Эбби Кизы из Института CIRCLE в Тафтсе …
Гражданско-активные студенты и студенческий голос
… Час новостей)
Презентация PBS NewsHour
Mid- Технический центр штата Мэн / Веб-страница Дэйва БордманаМолодежное голосование и почему важно начать в K -12 (под руководством Эбби Кизы из Института CIRCLE в Тафтсе … с государственными служащими Мэн
Talking Civics & Gov ‘t с сенатором Ангусом Кингом
Говоря гражданское право и …Ежемесячные информационные бюллетени ESEA 2021
… для 22 финансового года был автоматизирован и будет производиться Департаментом образования штата Мэн с использованием сертифицированного NEO … для Джессики Карон, титул IA, по адресу Jessica.
 s.caron@ maine . правительство .
s.caron@ maine . правительство .
Раздел V 23 ФГ. Право на участие
23 ФГ… информацию можно найти на https://www. мэн . gov / doe /learning/esea/contact . Также ваши отзывы…Учитель на пенсии
… перечисление взносов работодателя
Пожалуйста, ознакомьтесь с Законами о пенсионной системе штата Мэн :
Заголовок 5 – … – https://www. мэн . gov / doe / сайты / maine . правительство . doe / файлы / встроенные — файлы /FY20_RFL_prelimED279_Presented27Feb2019. pdf
…Ежемесячный информационный бюллетень ESEA
… Часы во вторник, 24 августа
Свяжитесь с Cheryl.Lang @ maine . gov или вашему региональному координатору программы по ссылке . … здесь: https://www. мэн . gov / doe / сайты / maine . правительство . doe / файлы / встроенные — файлы /Grants4ME%20Access%20v4. pdf .
gov или вашему региональному координатору программы по ссылке . … здесь: https://www. мэн . gov / doe / сайты / maine . правительство . doe / файлы / встроенные — файлы /Grants4ME%20Access%20v4. pdf .
Для …Летняя программа общественного питания (SFSP)
… для всех детей в возрасте 18 лет и младше на утвержденных объектах SFSP в районах со значительной концентрацией малообеспеченных … Программа общественного питания Онлайн-обучение Как пройти курс Maine Bright Track
Код доступа к обучению: maine111 … другие округа считаются сельскими https://www.fns.usda. gov /sfsp/rural-designations-summer-food-service-program …Ежемесячный информационный бюллетень ESEA
… 9 ноября, 9:00
Свяжитесь с Cheryl. Lang @ maine . gov или вашему региональному координатору программы по ссылке .) … здесь: https://www. мэн . gov / doe / сайты / maine . правительство . doe / файлы / встроенные — файлы /Grants4ME%20Access%20v4. pdf .
Lang @ maine . gov или вашему региональному координатору программы по ссылке .) … здесь: https://www. мэн . gov / doe / сайты / maine . правительство . doe / файлы / встроенные — файлы /Grants4ME%20Access%20v4. pdf .
Для …Ежемесячный информационный бюллетень ESEA
… (Свяжитесь с вашим региональным координатором программы или Cheryl.Lang@ maine . gov для ссылки .)
Общие и специальные обновления… здесь: https://www. мэн . gov / doe / сайты / maine . правительство . doe / файлы / встроенные — файлы /Grants4ME%20Access%20v4.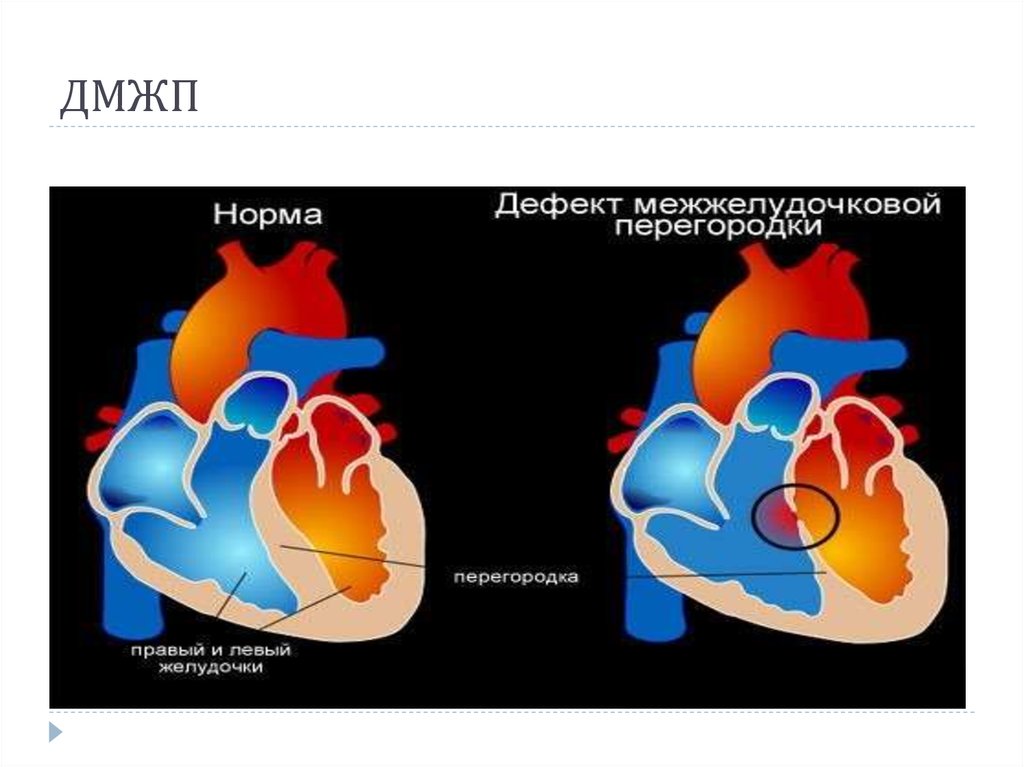 pdf .
pdf .
За …Годовая финансовая отчетность на конец года
… Требования
Загрузите следующие файлов в NEO Financial до 30 августа.
Фактические … представления в статусе миграции считаются полученными по адресу Maine DOE .
The Ennis Daily News (Эннис, Техас), изд. 1 Четверг, 16 августа 2012 г. — Страница 1 из 8
восемь страниц: ил.
Это
газета
входит в состав сборника под названием:
Техасская цифровая газетная программа и
был предоставлен Порталу в историю Техаса
публичной библиотекой Энниса.
Посмотреть полное описание этой газеты.
Эти элементы управления являются экспериментальными и еще не оптимизированы для пользователей.
яркость
Сброс яркости
0
контраст
Сброс контрастности
0
насыщенность
Сброс насыщенности
0
заточить
«/>
Сброс резкости
0
экспозиция
Сброс экспозиции
0
оттенок
Сбросить оттенок
0
гамма
Сбросить Гаму
0
Применение фильтров
Следующий элемент
Следующий текст был автоматически извлечен из изображения на этой странице с помощью программного обеспечения для оптического распознавания символов:
Рейнджерс страдают
под янки
кувшинов 'Barrage
См. Спорт, стр. 6
Спорт, стр. 6
полицейский релиз
Motorplex
Жертва убийства ID
См. 921-5156 dmJp*ventio
[email protected] A
Четверг, 16 августа 2012 г. www.ennisdailynews.com
750
Погода
Сегодня вечером:
Вероятность бурь
Низкая 77
Высокая 9090 Пятница:
Смерти
СЛОВАЦКИЙ, RyymondJ.
WASHINGTON, Avery
См. стр. 2 Четверг, 16 августа.
Зайдите, чтобы получить информацию
о том, как стать
девушкой-скаутом, мероприятиях
на предстоящий год,
и местном лагере девочек-скаутов
8 сентября. открыта для
любая девочка в классах К-12,
или любой взрослый, который
хотел бы стать волонтером. Для получения дополнительной информации по номеру
звоните по телефону
Suzanne по телефону 214-704-4181.
День открытых дверей
в календаре
Компания Ennis ISD
опубликовала расписание мероприятий
дней открытых дверей в кампусе
, предлагая родителям
возможность встретиться с учителями,
принести школьные принадлежности
и проверить классные принадлежности
.
• Средняя школа Энниса
— 18–20 часов. Четверг,
, 16 августа. Подаются хот-доги, чипсы
и напитки.
• Карвер и Крокетт
Раннее детство
Центры — с 17:30 до 19:00.
, четверг, 23 августа.
• Боуи, Остин,
Хьюстон и начальные школы Трэвиса
— с 6
до 19:30. Четверг,
, 23 августа.
• Дори Миллер и
Джек Ламмус
Промежуточные школы —
с 18:30 до 20:00. Четверг,
, 23 августа.
COTRSmRTPHONE?
Просканируйте здесь, чтобы подписаться, или
оплатите подписку на
The Ennis Daily News.
Дело Прачила прекращено
Ник Тодаро
nick@ennisdailynews. ком
Прежде чем закончить показания одного свидетеля, офис
окружного и окружного прокурора Эллиса
принял решение закрыть дело об изнасиловании
против Бостона Прачила
в среду, через 11 месяцев после его первоначального ареста
.
Защитнику потребовалось несколько
часов для перекрестного допроса
Бреанны Калверт, 18-летней
пожилой женщины, которая утверждала, что ее
друг изнасиловал ее, утром-
перед перерывом на обед
, который превратился в расширенный
перерыв в ранний полдень.
Калверт был первым, кому
позвонили по делу штата.
Когда судья 40-го судебного округа
Боб Кэрролл
вернулся в зал суда около
до 14:30, он зачитал ходатайство
штата о прекращении дела
и удовлетворил его.
Prachyl немедленно пролил
слез, как и многочисленные сторонники, присутствовавшие в зале суда.
Его адвокат, Марк Гриффит,
, заявил, что с самого начала полностью верил в невиновность своего клиента
.
«В одном свидетеле правда
, этим свидетелем был заявитель
, и дело
было прекращено», — сказал
Гриффит. «Бостон 90 290 невиновен, и он всегда был 90 290».
Калверт и ее семья отсутствовали в суде
, когда ходатайство было
прочитано и удовлетворено, и
прокуроры
Эми Нгуен и Дон
Максфилд быстро ушли.
В пресс-релизе
прокуратуры округа Эллис и округа
кратко изложена
ситуация. №
«15 августа 2012 года в состоянии
Техас предложил снять
обвинения против
Бостона Прачила из
Эннис, штат Техас», — говорится в сообщении
. «Причиной, указанной в ходатайстве
«Причиной, указанной в ходатайстве
, был Nolle prosequi,
добровольный отзыв
прокурором
настоящего судебного разбирательства по уголовному
обвинению. Патрик Уилсон,
округа Эллис и окружной прокурор
, заявляет, что
«Это было трудное решение,
См. Уволено, стр. 8
Прачил
Ennis Daily News photo/Phil Banker
Губернатор округа Lions Club Кен Глисон держит значок Lions Club
во время презентации Ennis Lions Club в среду.
Клуб львов настраивает
на еще больший год
Фил Бэнкер
[email protected]
Клуб львов Энниса снова превзошел сам себя
после объявления бюджета своих проектов
на предстоящий год.
Клуб потратит 22 740 долларов на различные благотворительные мероприятия, по словам давнего
Льва Боба Тейлора. Это увеличение
на 2,79 доллара США.0 из прошлогоднего бюджета –
и 19 950 долларов.
Тейлор сказал, что сборщики денег клуба собрали достаточно дополнительных денег, чтобы позволить
увеличить бюджет.
Клуб, крупнейший в районе Lions
Club в районе
Даллас/Форт-Уэрт, вносит свой вклад в ряд благотворительных организаций как на местном, так и на международном уровне.
Самые большие денежные затраты пойдут в фонд
Lion Scholarship, который выделит девять стипендий по 500 долларов местным
студентам на общую сумму 4500 долларов. Следующие
самая крупная сумма поступает в Lions Club
Международные фонды, которые спонсируют проекты по
зрению и тканям во всем мире.
«Это большая вещь, которую Lions Club делает
на международном уровне», — сказал Тейлор. «Мы
о том, чтобы помочь детям получить очки и увидеть».
Новым в бюджете клуба в этом году является
Helping Hands of Ennis, который
получит 1000 долларов из средств клуба.
«Они просили об этом, и один из
наших директоров сказал, что они хотели бы, чтобы мы
оказали им некоторую помощь», — сказал Тейлор.
Джуди Хейни, директор Helping
Hands, сказала, что она была взволнована и
удостоена подарка Львов.
«Это настоящий вотум доверия, что
они доверяют нам столько денег», — сказал Хейни. «Это накормит много
человек».
Клуб также увеличивает свои пожертвования
Клубу мальчиков и девочек, A-
Cross и Gingerbread House до 1000 долларов
каждому.
The Texas Lions Camp, летний лагерь
для детей-инвалидов в Керрвилле,
получает не только 1000 долларов, но и работает на
от имени нескольких волонтеров клуба, которые
отправляются в клуб, чтобы помочь подготовить его к лету
.
Mosquito
распыление
продолжается
в Эннисе
Ник Тодаро
[email protected]
В связи с подготовкой к сегодняшнему распылению,
Эннис остается без каких-либо сообщений о случаях
Западного Нила в сообществе в этом сезоне.
Округ Эллис зарегистрировал 10 случаев на сегодняшний день
в этом году. Городской менеджер
Стив Хоуэртон сказал, что город
является единственным муниципалитетом в округе Эллис 9. Опрыскивание 0290 для борьбы со взрослой популяцией комаров
Опрыскивание 0290 для борьбы со взрослой популяцией комаров
, деятельность, которая проводится в течение
нескольких недель в целевых районах.
Дата следующего опрыскивания назначена на 21:30.
сегодня, если позволит погода, и будет охватывать
три района города:
• Район 1 — ограничен на севере
Phillips Drive, на востоке — Woodlawn
Drive, на юге — Louise Lane и
на западе — Phillips Drive
• Зона 2 — Sundale Drive, Austin Drive,
Lyndale Drive, Hillcrest Avenue и Sunset
Драйв
• Зона 3 — ограничена на севере улицей
Вашингтон, на востоке улицей Джонс
, на юге бульваром Мартина Лютера Кинга
и на западе улицей Даффан.
См. РАСПЫЛЕНИЕ, стр. 8
Соблюдайте осторожность
• По возможности оставайтесь в помещении во время распыления
.
• Дети должны оставаться в помещении в течение 1-2
часов после распыления.
• Заводите домашних животных в помещение и накрывайте рыбные пруды
и ульи.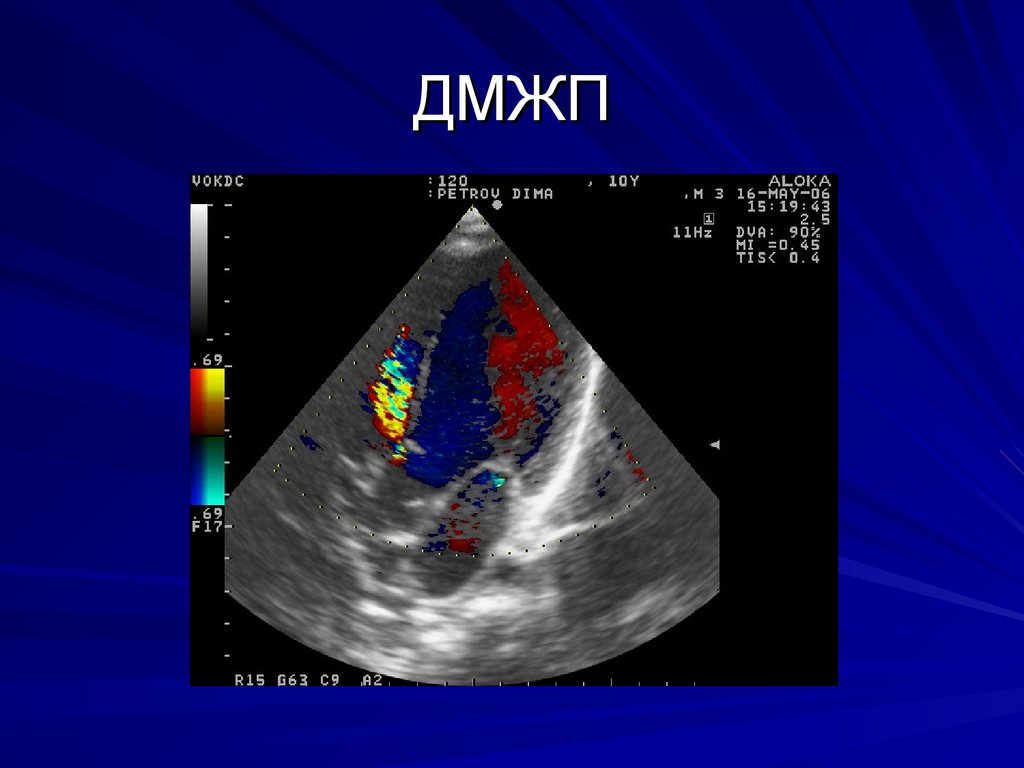
• Закройте окна и выключите вентиляторы или вентиляцию
кондиционеры, которые подвергаются воздействию наружного воздуха.
• Уберите детские игрушки, уличное оборудование
и одежду с открытых площадок.
• Если игрушки, игровое оборудование или мебель
оставлены снаружи, вымойте их водой с мылом
перед повторным использованием.
• Если вам необходимо оставаться на открытом воздухе во время мероприятий по распылению
, избегайте попадания спрея
в глаза и на кожу. При контакте промойте глаза
водой или физиологическим раствором и промойте кожу
и одежду водой с мылом.
Сертифицированные специалисты по детской стоматологии
Джон Оусли, DDS, MSD и Насим Алеага, DDS I
ТЕПЕРЬ ОТКРЫТ
В ЭННИС!
i Dental Office Just for Kids
Принимается большинство страховок, Medicaid и чип
972.a75.KIPS
Ennis
For;
Стоматология
Предстоящие страницы
Вот что будет дальше.
Показать все страницы в этом выпуске.
Поиск внутри
В этом выпуске можно искать. Примечание: Результаты могут различаться в зависимости от разборчивости текста в документе.
Примечание: Результаты могут различаться в зависимости от разборчивости текста в документе.
Поиск
Инструменты / Загрузки
Получите копию этой страницы или просмотрите извлеченный текст.
Preview все размеры или…
- Скачать Миниатюра
- Скачать Маленький
- Скачать Medium
- Скачать Большой
- JSON-изображение IIF
- Изображение IIIF
Просмотр извлеченного (OCR) текста
Цитирование и распространение
Основная информация для ссылки на эту веб-страницу. Мы также предоставляем
Мы также предоставляем
расширенное руководство по правам использования, ссылкам, копированию или встраиванию.
Ссылка на текущую страницу этой газеты.
Тодаро, Ник.
The Ennis Daily News (Эннис, Техас), изд. 1 четверг, 16 августа 2012 г.,
газета,16 августа 2012 г.;
Эннис, Техас.
(https://texashistory.unt.edu/ark:/67531/metapth774692/м1/1/:
по состоянию на 3 октября 2022 г.),
Библиотеки Университета Северного Техаса, Портал истории Техаса, https://texashistory.unt.edu;
кредитование публичной библиотеки Энниса.
Распечатать / поделиться этой страницей
- Скопировать URL
- Встроить средство просмотра
- IIIF
Постоянный URL (эта страница)
Univesal Viewer
International Image Interoperability Framework (эта страница)
Классификация врожденных пороков сердца ≡ uFund
В рамках акции в помощь детям с пороками сердца продолжаем серию публикаций на темы: Что такое врожденный порок сердца (врожденный порок сердца)? Какие варианты ВВС существуют или классификация ВВС? Что такое эндоваскулярное лечение (операция)? А также истории детей с пороками сердца, которым в рамках акции помогут. Сегодня мы расскажем вам, что такое эндоваскулярное лечение (операция)?
Сегодня мы расскажем вам, что такое эндоваскулярное лечение (операция)?
Какие существуют варианты врожденных пороков сердца или классификация врожденных пороков сердца?
При формировании порока сердца у новорожденного вследствие неправильного строения структур и стенок сердца происходит нарушение правильного кровообращения в сосудистом русле. Условно все пороки сердца, проявляющиеся при рождении, делят на простые и сложные. Среди простейших наиболее распространенными являются дефекты или отверстия перегородок камер сердца, в результате чего происходит смешение обогащенной (артериальной) и обедненной (венозной) крови, или стеноз (сужение) клапанов, которые нарушают (блокируют) кровь попадают в легкие или другие органы. . Более сложные пороки обычно представляют собой комбинацию простых пороков сердца.
Примеры простых ВВС.
Дефекты перегородки сердца .
Сердечная перегородка представляет собой мышечную стенку, разделяющую левую и правую половины сердца. Именно эта перегородка препятствует смешению артериальной и венозной крови. В период внутриутробного развития кровообращение ребенка устроено таким образом, что имеется несколько сообщений между малым и большим кругами кровообращения (овальное окно между левым и правым предсердиями, открытый проток между аортой и легочными артериями), которые закрываются после рождения. . . Эти отверстия физиологические. Однако в ряде случаев закрытия этих отверстий не происходит и в перегородках образуются дефекты.
Именно эта перегородка препятствует смешению артериальной и венозной крови. В период внутриутробного развития кровообращение ребенка устроено таким образом, что имеется несколько сообщений между малым и большим кругами кровообращения (овальное окно между левым и правым предсердиями, открытый проток между аортой и легочными артериями), которые закрываются после рождения. . . Эти отверстия физиологические. Однако в ряде случаев закрытия этих отверстий не происходит и в перегородках образуются дефекты.
Дефект межпредсердной перегородки (предсердная перегородка).
ДМПП — отверстие, расположенное в части перегородки, разделяющей верхние камеры сердца или предсердия. В результате образования этого дефекта обогащенная кислородом кровь через это отверстие поступает из левого предсердия в правое, что уменьшает приток крови к левому желудочку и уменьшает количество обогащенной кислородом крови к органам и тканям. В большинстве случаев ДМПП редко проявляется клинически и симптомы ДМПП проявляются только при образовании крупных дефектов.
DMPP может быть маленьким или большим. При небольших ДМПП между предсердиями смешивается лишь небольшое количество крови. При этом серьезных изменений кровообращения не происходит, газовый состав артериальной и венозной крови изменяется мало и при этом специального лечения не требуется. Кроме того, с возрастом некоторые из этих дефектов закрываются самостоятельно. Однако при более крупных дефектах межпредсердной перегородки постоянный кровоток препятствует закрытию этих отверстий.
Большие ДМПП могут потребовать хирургического лечения. В последнее время появились варианты малоинвазивного внутрисосудистого (эндоваскулярного) лечения таких пороков — установка различных окклюдеров (колпачков), закрывающих сообщение между предсердиями.
Дефект межжелудочковой перегородки (ДМЖП).
ДМЖП — это отверстие между нижними камерами — желудочками. В результате образования этого отверстия обогащенная кислородом кровь из левого желудочка поступает в правый, вместо поступления в аорту и далее к органам и тканям тела при сокращении.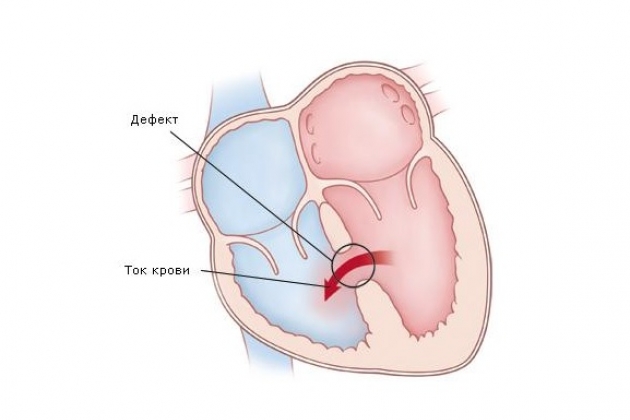
Как и дефект межпредсердной перегородки, DMJP может быть маленьким или большим. При небольших размерах дефект обычно закрывается самостоятельно или требует минимального лечения. Большие ДМЖП приводят к перегрузке левого желудочка, увеличению интенсивности его сокращения и повышению артериального давления в правых отделах (камерах) сердца и легких из-за поступления дополнительного объема крови. Учащенное сердцебиение и износ могут привести к сердечной недостаточности и нарушению роста ребенка. Если дефект межжелудочковой перегородки не закрыть вовремя, стойкое высокое кровяное давление в легких или легочная гипертензия могут вызвать постепенный склероз и сужение мелких легочных артерий и последующий пневмосклероз. Открытая кардиохирургия обычно используется для коррекции врожденных пороков сердца, таких как DMJP.
Врожденная патология клапанов .
Простые ИМП могут вызывать аномальное развитие клапанов сердца, обеспечивающих нормальную циркуляцию крови между предсердиями и желудочками, а также между желудочками и крупными сосудами (аортой и легочным стволом). Имеется следующая врожденная патология клапана:
Имеется следующая врожденная патология клапана:
· Стеноз клапана. Это состояние, при котором сердечный клапан открывается не полностью, вызывая дополнительную нагрузку на сердечную мышцу, необходимую для перекачивания крови через суженный клапан.
· Атрезия клапана. Это состояние, при котором клапан сердца формируется неправильно, в месте его образования возникает резкое сужение и кровь не проходит из одной камеры сердца в другую.
· Недостаточность и регургитация клапана. Это состояние, при котором клапан закрывается не полностью и кровь «просачивается» обратно, создавая дополнительную нагрузку на сердце.
Наиболее распространенным врожденным пороком развития клапана является стеноз клапана легочной артерии. Степень такого стеноза может варьироваться от умеренной до тяжелой. При умеренном стенозе клапана легочной артерии течение патологии может быть совершенно бессимптомным и порок клапана может быть выявлен при аускультации по характерным шумам в сердце.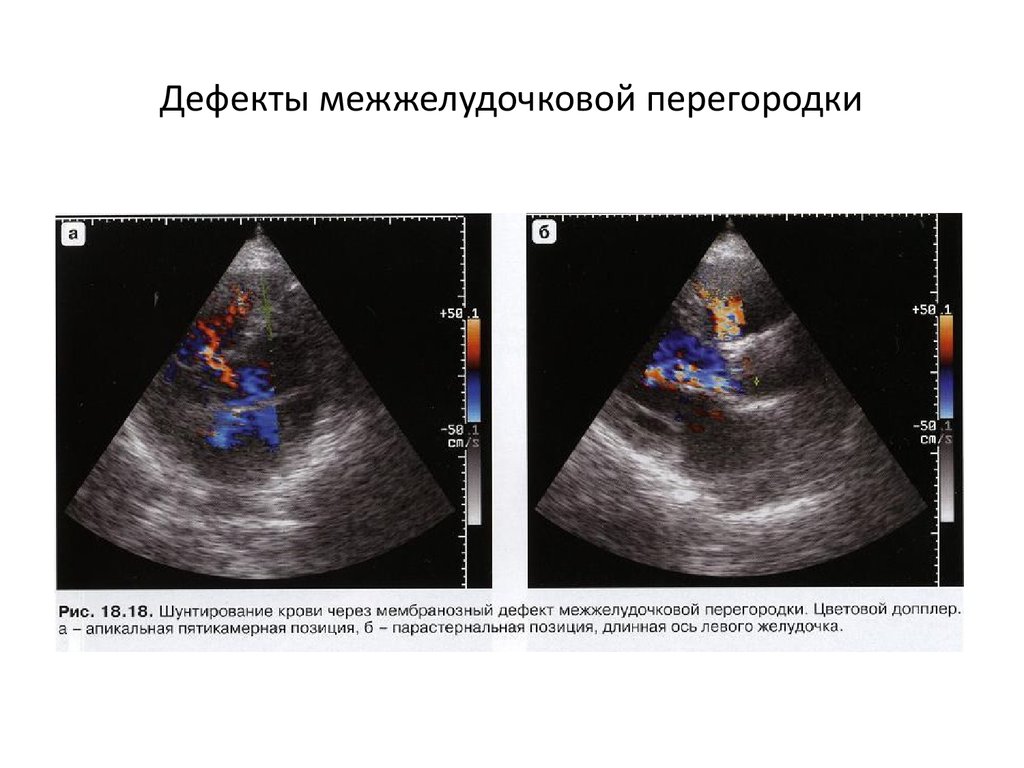 Обычно умеренный стеноз не требует лечения.
Обычно умеренный стеноз не требует лечения.
У новорожденного или ребенка с выраженным стенозом клапана легочной артерии правый желудочек перегружен при перекачивании крови по легочным артериям и легочной ткани. В результате через легкие проходит меньше крови и, соответственно, артериальная кровь получает меньше кислорода, чем это необходимо для поддержания правильного тканевого обмена. Кровь становится темнее и это проявляется изменением цвета кожи, губ и ногтей на синюшный цвет, а само состояние называется цианозом.
У детей более старшего возраста со стенозом клапана легочной артерии могут отмечаться такие симптомы, как сильная утомляемость. и непереносимость физических нагрузок. В настоящее время методом выбора в лечении выраженного стеноза клапана легочной артерии является внутрисосудистая (эндоваскулярная) баллонная дилатация клапана с помощью специального баллонного катетера.
Примеры комплекса ВВС.
Сложные врожденные пороки сердца лечат в основном хирургическим путем. Современные достижения медицины в диагностике и лечении этой категории больных позволяют проводить операции даже при очень сложных дефектах, требующих применения высоких технологий.
Современные достижения медицины в диагностике и лечении этой категории больных позволяют проводить операции даже при очень сложных дефектах, требующих применения высоких технологий.
Наиболее частым комбинированным (сложным) пороком сердца является тетрада Фалло, представляющая собой сочетание четырех пороков:
· Стеноз клапана легочной артерии (стеноз легочной артерии).
· Большой дефект межжелудочковой перегородки (VLC).
· Декстрапозиция аорты — состояние, когда аорта отходит от правого желудочка или высокое отклонение аорты от левого желудочка, то оказывается, что при сужении выводного тракта легочной артерии, при сокращение обоих желудочков кровеносного тракта для обоих желудочков сердца. В результате бедная кислородом кровь поступает только в аорту вместо легочного ствола, вызывая синюшность кожи, поэтому этот дефект классифицируется как «синий».
· Гипертрофия правого желудочка — утолщение мышечной стенки правого желудочка, возникающее при формировании постоянной нагрузки на правое сердце, необходимой для перекачивания крови в легочную артерию.
У новорожденных и младенцев с тетрадой Фалло могут развиться эпизоды цианоза, иногда очень тяжелые. Ранее этот вид порока сердца не оперировали после рождения или после первого года жизни. Во взрослом возрасте такие дети сильно отстают в развитии и быстро устают при малейших физических нагрузках. Однако в современных условиях тетрада Фалло хорошо поддается хирургическому лечению и коррекции в более раннем возрасте, что позволяет детям с данным пороком развиваться на равных со сверстниками и предупреждать симптомы порока.
Тактика планового хирургического лечения тетрады Фалло зависит от степени стеноза клапана легочной артерии и всегда предполагает открытое кардиохирургическое вмешательство. При выраженном стенозе клапана и нарушении кровообращения младенцев оперируют сразу после рождения, проводя перед этим курс терапии, позволяющей компенсировать и стабилизировать состояние ребенка. При менее выраженном стенозе детей стараются оперировать в течение 1 года жизни. В любом случае после операции такие дети пожизненно находятся под наблюдением детского кардиолога и кардиохирурга.
адрес, телефон, электронная почта, работа, ответы 2022 • Регистрационная палата Великобритании
Все компании • Почтовая служба США • DMJP ENTERPRISE LTD
Контактные данные DMJP ENTERPRISE LTD: адрес, телефон, факс, электронная почта, веб-сайт, часы работы
Вы нашли ошибки или хотели бы добавить больше информации для «DMJP ENTERPRISE LTD»? — Свяжитесь с нами!
Мы нашли такие данные DMJP ENTERPRISE LTD, BUCKS как: информация о компании, заявление о подтверждении (годовой доход), счета компании, финансы, вакансии. Скачать банковские счета, тендеры, кредитную историю, налоги и сборы DMJP ENTERPRISE LTD. Скачать полный отчет в виде zip-файла.
Данные регистрации
DMJP Enterprise Ltd
Название компании: DMJP Enterprise Ltd
Номер компании: 09843747
Компания Категория: .0012 Active
Страна происхождения: Великобритания
Дата включения: 27/10/10/2015
Категория счетов: Dormant
Capital: 905 000 GBP
, на год. 599 000 GBP
599 000 GBP
Кредитный рейтинг: Нормальный
Сотрудники: Меньше 10
Предыдущие имена DMJP Enterprise Ltd
Предыдущие названия не найден0003
Основные виды деятельности для DMJP ENTERPRISE LTD
43290 — Прочие строительные установки
Дополнительные виды деятельности для DMJP ENTERPRISE LTD
1041. Золотая руда
234299. имущество и прочее, не включенное в другие группировки
10440102. Добыча серебра из россыпей
35940100. Гидравлические насосы
38250105. Цифровое испытательное оборудование, электронные и электрические схемы
45220100. Нерегулярные чартерные услуги
50130116. Радиаторы
59329906. Стереоаппаратура б/у
83220400. Реабилитационные услуги
Работа в
DMJP ENTERPRISE LTD : открыты вакансии, карьера, обучение, практика
Ищите открытые вакансии в других компаниях.
- Аспирантура: идентификация новых биомаркеров и мишеней для лекарств в генетически стратифицированных менингиомах (Плимут)
Регион: Плимут
Компания: University of Plymouth
Факультет: Plymouth University Peninsula Schools of Medicine & Dentistry
Заработная плата: N\A
Часы работы: полный рабочий день, неполный рабочий день
Тип контракта: N\A
Тип / роль: PhD
Категории: Здоровье и медицина, Медицина и стоматология
- Администратор (Блумсбери)
Регион: Bloomsbury
Компания: Birkbeck, University of London
Факультет: Школа бизнеса, экономики и информатики
Заработная плата:
25 236 фунтов стерлингов
до 28 633 фунтов стерлингов в годЧасы работы: Полный рабочий день
Тип контракта: Постоянный
Тип/Роль: Канцелярский
Категории: Административный
- Научный сотрудник (Лондон)
Регион: Лондон
Место работы: Университетский колледж Лондона
Отделение: Институт детского здоровья Грейт-Ормонд-Стрит
Заработная плата:
34 056 фунтов стерлингов
до 37 936 фунтов стерлингов в годЧасы работы: Полный рабочий день
Тип контракта: Срочный/контракт
Тип / роль: Академический или исследовательский
Категории: Здоровье и медицина, Медицина и стоматология, Анатомия, Физиология и патология, Биологические науки, Молекулярная биология и биофизика
- Ассистент службы студенческого образования (прием преподавателей) (Лидс)
Регион: Leeds
Компания: University of Leeds
Департамент: Прием и набор
Зарплата:
21 843 фунта стерлингов
до 25 298 фунтов стерлингов в год, 5 классЧасы работы: Полный рабочий день
Тип контракта: Срочный/контракт
Тип/роль: Делопроизводство
Категории: Административный, PR, Маркетинг, Продажи и коммуникации, Служба поддержки студентов
- Научный сотрудник (Кембридж)
Регион: Кембридж
Компания: Кембриджский университет
Факультет: Педагогический факультет
Заработная плата:
30 175 фунтов стерлингов
до 38 183 фунтов стерлингов пропорциональноЧасы работы: Неполный рабочий день
Тип контракта: Срочный/контракт
Тип / роль: Академический или исследовательский
Категории: Социальные науки и социальная помощь, Социология, Социальная политика, Социальная работа, Другие социальные науки, Педагогические исследования ( вкл.
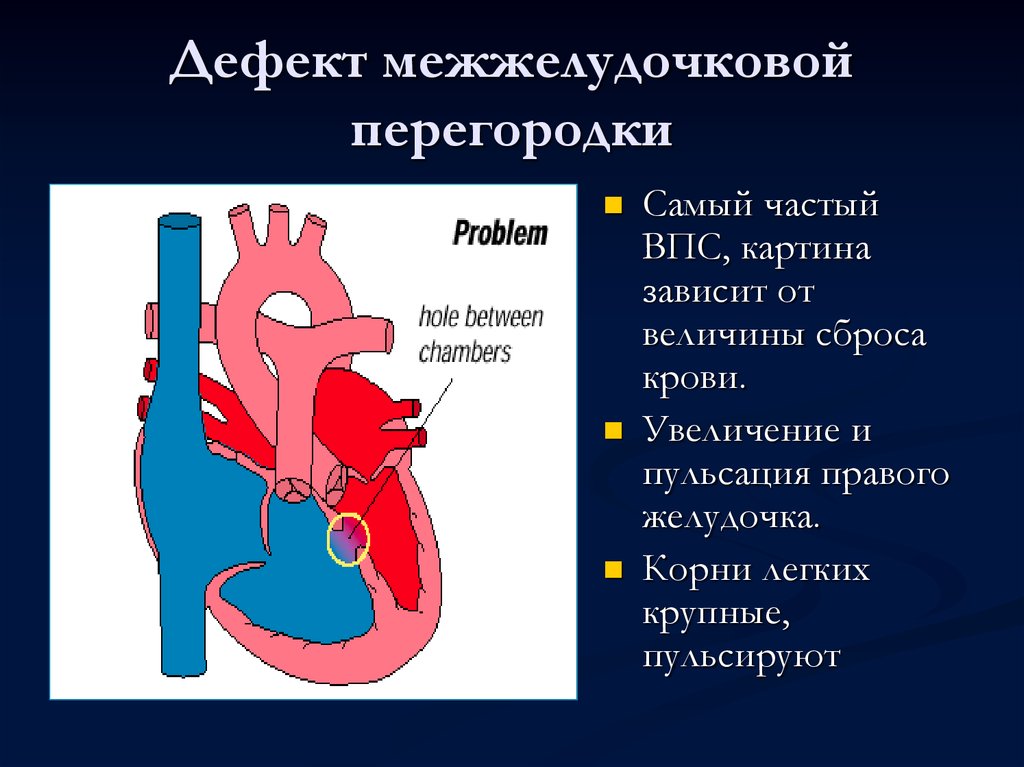 TEFL), Образовательные исследования
TEFL), Образовательные исследования - Старший международный сотрудник (2 должности) (Манчестер)
Регион: Манчестер
Компания: Манчестерский университет
Отдел: N\A
Зарплата:
39 992 фунта стерлингов
до 49 149 фунтов стерлинговЧасы работы: Полный рабочий день
Тип контракта: Постоянный
Тип/роль: Профессиональный или управленческий
Категории: Административный, PR, Маркетинг, Продажи и коммуникации, Международная деятельность
- Консультант по психическому здоровью (чтение)
Регион: Рединг
Компания: University of Reading
Отдел: Служба благополучия студентов
Заработная плата:
39 992 фунта стерлингов
ежегодноЧасы работы: полный рабочий день, неполный рабочий день
Тип контракта: постоянный
Тип/роль: профессиональный или управленческий
Категории: Служба поддержки студентов
- Администратор учебной программы неполный рабочий день (Бостон)
Регион: Бостон
Компания: Boston College
Отделение: N\A
Заработная плата:
8066 фунтов стерлингов
до 8 233 фунтов стерлингов в год (пропорционально 16,39 фунтов стерлингов). 8 — 16 739 фунтов стерлингов в год) в зависимости от квалификации и опыта
8 — 16 739 фунтов стерлингов в год) в зависимости от квалификации и опытаЧасы работы: Неполный рабочий день
Тип контракта: Постоянный
Тип/роль: Профессиональный или управленческий
Категории: Административный
- Сотрудник по веб-сайту и связям с общественностью (Кембридж)
Регион: Кембридж
Компания: Wolfson College, Cambridge
Департамент: N\A
Зарплата:
30 832 фунта стерлингов
плюс пенсияЧасы работы: Полный рабочий день
Тип контракта: Постоянный
Тип/роль: Профессиональный или управленческий
Категории: IT, PR, маркетинг, продажи и коммуникации
- Руководитель отдела коммерциализации ИС (9 класс) (Ливерпуль)
Регион: Ливерпуль
Компания: Университет Ливерпуля
Департамент: Исследовательское партнерство и инновации
Заработная плата:
60 000 фунтов стерлингов
(примерно) в годЧасы работы: Полный рабочий день
Тип контракта: Постоянный
Тип/роль: Профессиональный или управленческий
Категории: Административный, PR, Маркетинг, Продажи и коммуникации, Высшее руководство
- Постдокторский стажёр (Лондон)
Регион: Лондон
Компания: The Francis Crick Institute
Отдел: N\A
Зарплата:
Конкурентоспособный с преимуществами, в зависимости от навыков и опытаЧасы работы: Полный рабочий день
Тип контракта: Срочный/контракт
Тип / роль: Академический или исследовательский
Категории: Здоровье и медицина, Медицина и стоматология, Анатомия, Физиология и патология, Биологические науки, Биология, Генетика, Микробиология, молекулярная биология и биофизика, биохимия, другие биологические науки
- Аспирантура STFC: новые детекторы для астрономии и ядерной науки (Фалмер)
Регион: Falmer
Компания: University of Sussex
Факультет: Лаборатория полупроводниковых материалов и устройств
Зарплата: N\A
Часы работы: Полный рабочий день
Тип контракта: N\A
Тип / роль: PhD 900 Категории: Физические науки и науки об окружающей среде, Физика и астрономия
Ищите работу прямо сейчас!
Ищите ответы для DMJP ENTERPRISE LTD в социальных сетях
Читать все комментарии за DMJP ENTERPRISE LTD . Оставьте ответ для DMJP ENTERPRISE LTD . DMJP ENTERPRISE LTD на Facebook, LinkedIn и Google+
Оставьте ответ для DMJP ENTERPRISE LTD . DMJP ENTERPRISE LTD на Facebook, LinkedIn и Google+
Местоположение DMJP ENTERPRISE LTD на картах Google. Адрес и контакты DMJP ENTERPRISE LTD
Другие компании, связанные с DMJP ENTERPRISE LTD: ACAELIA HOME DESIGN LTD | DM GOODWIN PLASTERING LIMITED | ЛОНДОНСКИЙ СПЕЦИАЛИСТ ПО КАМИНАМ, ООО | РОСПИ ЭЛЕКТРО, ООО | SPECTRUM HOME IMPROVEMENTS (CAMBRIDGE) LIMITED
DMJP ENTERPRISE LTD — частная компания с ограниченной ответственностью, расположенная в БАКСЕ, Великобритания. Компания DMJP ENTERPRISE LTD зарегистрирована 27.10.2015 и имеет номер компании 09843747; теперь статус компании активен. Мы обнаружили такие отчеты и документы, как адрес, кредиты, телефон, контакты DMJP ENTERPRISE LTD 2022, вакансии, ответы, финансы, информацию о компании, заявление о подтверждении (годовой доход), счета компании и официальную информацию из Регистрационной палаты. В компании работает менее 10 сотрудников. Учредительный капитал 905 000 фунтов стерлингов, годовой объем продаж составляет более 599 000 фунтов стерлингов, кредитный рейтинг соответствует норме.
