Чешется живот после родов: Чешется живот после родов
Кожный зуд во время беременности: причины и способы устранения
Зуд кожи при беременности может иметь психогенный характер. В этом случае зуд является последствием перенесенных стрессов, ранним симптомом рассеянного склероза.
На ранних стадиях зуд возникает вследствие потери эластичности кожи, вызванной гормональными изменениями и чрезмерной сухостью кожных покровов. Во втором и третьем триместре причинами могут быть стремительный набор веса будущей матерью, развивающееся растяжение кожи живота по мере его увеличения.
Часть будущих матерей испытывают зуд интимного характера. Его провоцируют генитальные инфекции, урологические и проктологические заболевания.
К причинам зуда кожи относятся также дерматозы беременных (атопический дерматит, холестаз беременных). Они провоцируются наследственной предрасположенностью, понижением иммунитета, физиологическими изменениями (растяжение кожи с повреждением соединительной ткани).
Атопический дерматит – это наиболее частая причина зуда во время беременности. Специфическое состояние вызвано гормональной иммунной перестройкой всего организма. У 80 % случаев заболевание проявляет себя исключительно в ходе беременности, а все признаки проходят после родов без специфического лечения.
Атопическим дерматитом чаще страдают первородящие женщины на ранних сроках и во втором триместре. Зуд вызывают папулезные и экзаметозные высыпания, локализующиеся на лице, шее, конечностях, сгибах локтей, ладонях.
Атопический дерматит является наиболее благоприятной формой дерматоза беременных и обычно не оказывает негативного влияния на плод. Однако, дети, родившиеся от матерей, страдавших этим заболеванием на этапе вынашивания плода, также склонны к кожным болезням аллергического характера.
Зуд кожи, как симптом холестаза, провоцируется внутрипеченочным застоем желчи как реакции на повышенную выработку эстрогенов. Заболевание возникает в конце второго — начале третьего триместра, ближе к дате родов. Беременная испытывает сильный зуд в области живота, спины, ладоней, ног.
Заболевание возникает в конце второго — начале третьего триместра, ближе к дате родов. Беременная испытывает сильный зуд в области живота, спины, ладоней, ног.
Холестаз опасен для здоровья матери и будущего ребенка при тяжелом течении заболевания. Возникает риск гипоксии плода, задержки его развития и даже преждевременных родов.
Симптомы
Главный признак патологических изменений – это появление раздражающе-зудящих ощущений на разных участках тела. Локально женщина может также ощущать покалывание и чувство жжения.
Среди других симптомов выделим:
- волдыри или высыпания пузырькового характера;
- шелушение, раздражение и покраснение кожи;
- образование чешуйчатых пятен;
- ранки и язвочки, вызванные расчесами;
- ухудшение общего состояния, вызванное расстройствами сна и эмоциональным угнетением.
В большинстве случаев зуд кожи при беременности не представляет реальной опасности для внутриутробного развития плода, но значительно ухудшает качество жизни будущей матери, действует угнетающе на состоянии ее нервной системы и общее самочувствие.
Диагностика
Для того, чтобы успешно бороться с зудом, необходимо установить вызывающую его причину. Выбор методов диагностики определяют ориентируясь на степень интенсивности и локализации зуда, наличие сопутствующих симптомов и хронических заболеваний, срок беременности, индивидуальные особенности здоровья будущей матери.
Лечение назначают только после того, как будет точно установлена причина зуда.
На первичном осмотре врач выслушивает жалобы пациентки, осматривает состояние кожи, обращая внимание на внешний вид высыпаний или пятен. Это позволяет сделать предварительный вывод и определить, какие понадобятся лабораторные анализы и инструментальные исследования.
К главным диагностическим мерам при зуде кожи у беременных относятся:
- общие анализы мочи и крови;
- биохимический анализ крови;
- исследования уровня гормонов – при подозрении на эндокринные патологии;
- анализ влагалищного мазка на микрофлору;
- исследование соскоба кожи;
- проведение аллергических проб;
- УЗИ органов пищеварительного тракта, печени и почек;
- гистологическое исследование;
- анализ кала на выявление яиц гельминтов.
Выбор методов исследования определяется индивидуально. В ряде случаев беременной женщине показана консультация эндокринолога, уролога, гастроэнтеролога, венеролога.
Выявление атопического дерматита обычно не вызывает затруднений. Помимо общего осмотра осуществляют такие виды диагностики как дерматоскопию и осмотр под лампой Вуду.
Если зуд у беременной имеет аллергический характер, обязательной диагностической мерой является определение аллергена (возбудителя).
Лечение зуда
Хотя зуд во время беременности во многих случаях не представляет опасности, терпеть его тоже не нужно. О неприятных ощущениях нужно сказать гинекологу, который определит методы диагностики и при необходимости даст направление к другим специалистам. Лечение зуда во время беременности осуществляет лечащий врач-гинеколог вместе с дерматологом.
Нельзя заниматься самолечением и пользоваться лекарственными средствами без одобрения врача. Многие из них имеют противопоказания и могут стать причинами тяжелых побочных эффектов. Беременная женщина должна помнить о запрете расчесывания зудящих мест. Это приводит к нарушению целостности кожи, появлению ран и ссадин, которые станут местами проникновения инфекции.
Многие из них имеют противопоказания и могут стать причинами тяжелых побочных эффектов. Беременная женщина должна помнить о запрете расчесывания зудящих мест. Это приводит к нарушению целостности кожи, появлению ран и ссадин, которые станут местами проникновения инфекции.
Схема лечения зависит от заболевания, вызывающего зуд. При выборе медикаментозной терапии учитывают риски негативного влияния на плод. Это особенно актуально в случае назначения антибиотиков, гормональных и противогрибковых препаратов. Самолечение недопустимо!
В лечении зуда при беременности могут быть назначены следующие виды препаратов:
- антигистаминные средства – для устранения зуда, вызванного дерматитами, крапивницей;
- глюкокортикоиды – применяют для лечения дерматитов;
- эмоленты – оказывают увлажняющий и регенерирующий эффект при чрезмерной сухости и обезвоживании кожных покровов;
- адсорбенты и гепатопротекторы — для нормализации работы печени;
- желчегонные препараты – для коррекции состояния органов ЖКТ;
- седативные средства – для нормализации состояния нервной системы, если у беременной женщины наблюдаются признаки повышенной тревожности и нарушения сна.

При умеренном зуде беременной женщине показан прием ванн с отваром череды или овсяных хлопьев. Овсяная ванна эффективна при зуде, вызванном растяжками, экземой или псориазом. Для ее приготовления измельченную овсянку смешивают с пищевой содой и добавляют немного молока, смесь выливают в теплую ванну.
К зудящим участкам кожи можно прикладывать примочки на травяных отварах. Ромашку, череду или зверобой заливают кипятком и настаивают. Через несколько часов отвар для примочек готов к употреблению.
Для устранения зуда половых органов назначают лекарственные свечи с местным действием. Большую пользу приносят сидячие ванночки из отваров шалфея или ромашки.
Зуд в области живота, вызванный натяжением кожи, может провоцировать появление растяжек. Для профилактики эстетических недостатков необходимо увлажнять кожу специальными средствами.
Чтобы уменьшить зуд, беременной женщине следует носить одежду только из натуральных тканей, преимущественно хлопка. Натуральные ткани позволяют коже свободно дышать. Будущим мамам полезно принимать прохладный душ без применения мыла или гелей для купания. Коже нужно обеспечить действенную защиту от внешних агрессивных факторов: солнца, мороза и ветра.
Натуральные ткани позволяют коже свободно дышать. Будущим мамам полезно принимать прохладный душ без применения мыла или гелей для купания. Коже нужно обеспечить действенную защиту от внешних агрессивных факторов: солнца, мороза и ветра.
При появлении зуда кожи лучше отказаться от применения парфюмерии, очень ответственно отнестись к выбору косметических средств.
Профилактика
Зуд при беременности можно предотвратить, если соблюдать рекомендации врача и профилактические меры. Советы будущим мамам:
- тщательно соблюдать гигиену тела, регулярно принимать душ или ванну без использования ароматизированных веществ;
- отказаться от белья и одежды из синтетических тканей;
- после приема душа или ванны увлажнять кожу тела специальными средствами, с нейтральным уровнем рН, для этого подойдут кремы, лосьоны, эмульсии;
- пользоваться бесфосфатными порошками для стирки;
- носить просторную одежду, не стесняющую движения;
- избегать душных помещений или открытых мест под палящим летним солнцем;
- исключить интенсивные физические нагрузки, провоцирующие повышенное потоотделение;
- обеспечить будущей матери обильный питьевой режим, предотвращающий обезвоживание организма;
- избегать стрессовых ситуаций, получать позитивные впечатления.

Большую роль в профилактике зуда кожи играет правильное питание. Это особенно важно, если зуд провоцируют различные продукты. Женщине рекомендована гипоалергенная диета, с исключением фаст-фуда, копченых, соленых и маринованных блюд, а также продуктов с консервантами, эмульгаторами и искусственными ароматизаторами. Рацион будущей матери должен быть богат витаминами, минералами, жирными кислотами, антиоксидантами. Для этого в меню включают кисломолочные продукты, мясо и рыбу нежирных сортов, овощные блюда, фрукты.
Зуд во время беременности при выполнении врачебных рекомендаций имеет благоприятный прогноз и не является препятствием для естественных родов.
Если при первой беременности у женщины были признаки атопического дерматита, высока вероятность повторения заболевания во время последующих беременностей. На этапе планирования ребенка нужно обязательно посетить дерматолога.
Средства при зуде
Серия средств «Эмолиум» эффективно устраняет симптомы кожных заболеваний, в том числе зуд, шелушение, раздражительность. Их назначают для увлажнения кожи, устранения сухости и ощущения стянутости при атопическом дерматите, псориазе, экземе, аллергиях. Средства серии «Эмолиум» используют в комплексном лечении этих и других заболеваний, провоцирующих зуд.
Их назначают для увлажнения кожи, устранения сухости и ощущения стянутости при атопическом дерматите, псориазе, экземе, аллергиях. Средства серии «Эмолиум» используют в комплексном лечении этих и других заболеваний, провоцирующих зуд.
Главные преимущества средств серии:
- оказывают мягкое противовоспалительное действие;
- обеспечивают нормальное функционирование кожных покровов;
- восстанавливают структуру кожи;
- удерживают влагу в клетках и межклеточном пространстве;
- восстанавливают водно-липидный слой;
- снимают раздражение и зуд.
Деликатная и нежная консистенция средств позволяет легко наносить и распределять их по всей поверхности пораженных участков.
При сильном зуде беременных рекомендована триактивная серия, заботящаяся об атопичной и поврежденной коже. Триактивный крем, обогащенный рапсовым маслом и гиалуронатом натрия, оказывает противовоспалительное, антибактериальное и противозудное действие. Средство также обеспечивает обезболивающий эффект и дополнительную защиту от инфицирования. Крем наносят дважды в день после купания.
Средство также обеспечивает обезболивающий эффект и дополнительную защиту от инфицирования. Крем наносят дважды в день после купания.
Для купания используют триактивную эмульсию «Эмолиум». Она эффективно и одновременно деликатно очищает кожные покровы, насыщая их жирными кислотами и витаминами. Эмульсию применяют в период обострения псориаза, атопического дерматита и других заболеваний, вызывающих зуд и раздражение.
Растяжки – вся правда — статьи от специалистов клиники «Мать и дитя»
Брезгунова Светлана Леонидовна
Акушер-гинеколог
Клиника «Мать и дитя» Тольятти
Что это такое
Растяжки еще называют стриями. Появляются они в любой области тела, но чаще возникают в тех местах, где находится большое количество жира. Самые распространенные места: грудь, живот, подмышки, плечи, бедра, спина и ягодицы.
Выглядят растяжки как полоски на коже, причем со временем их цвет меняется. «Свежие» растяжки розовато-красного цвета, кожа на них слегка выпуклая. Постепенно стрии увеличиваются в длину и ширину, становятся синюшно-фиолетовыми, а со временем обесцвечиваются. Происходит это потому, что первое время внутри стрии еще есть кровеносные сосуды, поэтому первоначально у растяжек такой яркий цвет. Затем кровоснабжение в месте растяжек прекращается, сосуды запустевают, образовавшийся дефект кожи заполняется соединительной тканью и растяжки приобретают белый цвет. Так как в соединительной ткани нет пигмента, даже под воздействием солнечных лучей стрии остаются белыми. Более того, на фоне загорелой кожи они становятся более заметными.
«Свежие» растяжки розовато-красного цвета, кожа на них слегка выпуклая. Постепенно стрии увеличиваются в длину и ширину, становятся синюшно-фиолетовыми, а со временем обесцвечиваются. Происходит это потому, что первое время внутри стрии еще есть кровеносные сосуды, поэтому первоначально у растяжек такой яркий цвет. Затем кровоснабжение в месте растяжек прекращается, сосуды запустевают, образовавшийся дефект кожи заполняется соединительной тканью и растяжки приобретают белый цвет. Так как в соединительной ткани нет пигмента, даже под воздействием солнечных лучей стрии остаются белыми. Более того, на фоне загорелой кожи они становятся более заметными.
Почему они возникают
Вроде причина появления растяжек во время беременности на первый взгляд ясна: у будущей мамы растет живот, кожа растягивается, вот растяжки и образуются. Почему же тогда они возникают не у всех будущих мам? И связано ли их появление с набором веса? Ведь замечено, например, что вероятность появления стрий никак не зависит от размеров живота во время беременности.
Растяжки могут появиться у женщины с небольшим животиком, в то время как женщину, ждущую двойню, эта проблема обойдет стороной.
Почему это происходит? Здесь срабатывает сразу несколько факторов. Да, действительно одна из причин появления растяжек – это набор веса, но важно не столько количество набранных килограммов, сколько то, как быстро женщина их набрала: чем быстрее будущая мама набирает вес, тем выше риск появления растяжек. Вот почему даже при небольшой прибавке в весе могут появиться растяжки. Вторая причина появления растяжек – гормональный дисбаланс. Во время беременности уменьшается количество эстрогена и кортизола, в результате чего происходит нарушение синтеза белков кожи и соединительной ткани – коллагена и эластина. А именно с помощью этих белков наша кожа и может хорошо растягиваться и восстанавливать свою упругость.
Если же коллагена и эластина не хватает, то кожа становится хрупкой и быстрее истончается, в конце концов, она в некоторых участках рвется, а потом в местах надрывов образуется рубцовая соединительная ткань.
А вот как поведет себя организм будущей мамы во время беременности: будут ли резкие скачки и веса и гормональный дисбаланс (а значит, появятся растяжки или нет, – предугадать невозможно).
Что делать?
Сразу скажем, что 100%-но эффективного лечения и профилактики растяжек нет. Например, большая часть кремов, лосьонов, гелей для профилактики растяжек просто содержит увлажняющие компоненты и способствует смягчению кожи, но никак не влияет на баланс гормонов. Следовательно, эти средства не могут предупредить появление растяжек, если гормональные нарушения возникли. Да и после родов различные лазерные процедуры, пилинги и шлифовки не избавят от растяжек совсем, просто сделают их более незаметными.
Но это не значит, что надо опустить руки и ничего не делать. Делать как раз можно много всего: пусть вы не достигнете 100%-ного эффекта, но все равно польза будет.
– Следите за питанием и не допускайте резких колебаний веса. Не забывайте есть белковую пищу – белок вместе с цинком и витамином С стимулирует выработку коллагена, который придает коже упругость. Если мяса пока не хочется, включите в свой рацион рыбу, молочные продукты и бобовые – это тоже источники полезного белка.
Если мяса пока не хочется, включите в свой рацион рыбу, молочные продукты и бобовые – это тоже источники полезного белка.
– Избегайте сладкого – сахар тормозит обновление коллагена, кожа теряет упругость и воду, становится сухой, вялой, снижается ее эластичность.
– С первых дней беременности постоянно питайте и увлажняйте кожу. Для этого используйте кремы, гели, лосьоны с коллагеном, эластином, а также витаминами С и Е. Главное – эти средства должны быть разрешены к применению во время беременности. Перед тем как купить тот или иной продукт, внимательно прочитайте инструкцию и состав препарата. Выясните механизм действия биологически активных веществ косметического средства у продавца-консультанта. Если у вас остаются сомнения, посоветуйтесь с наблюдающим вас акушером-гинекологом. Загляните в свой кошелек и делайте выбор.
– Если финансы позволяют, делайте салонные процедуры для увлажнения тела разрешенные во время беременности (водорослевые обертывания, например), если нет – ограничьтесь обычным увлажнением кожи, оно тоже эффективно.
– Регулярно принимайте контрастный душ: он тонизирует и укрепляет кожу, а проблемные зоны получают необходимый им приток крови. Можно делать массаж отдельных участков тела попеременно холодной и теплой струей. Только не направляйте струю прямо на живот.
– После душа не вытирайте тело насухо, а просто промокните его полотенцем. Можно делать легкий щипковый самомассаж, используя увлажняющие кремы или натуральные растительные масла (например, оливковое или льняное). Массаж способствует выводу лишней жидкости и активизирует работу кровеносных сосудов – они быстрее разносят по организму питательные вещества. Важно: обходите при массаже область живота и грудь, массируйте только бока, бедра и ноги.
– Плавайте: контраст температуры воды и воздуха, активная физическая нагрузка тоже способствуют профилактике стрий.
– Во время беременности носите специальные бюстгальтеры, они поддержат увеличившуюся грудь и не дадут коже сильно перерастянуться.
Даже если растяжки появились – не стоит расстраиваться. Замечено, что если сразу же начать комплекс профилактических мер (увлажнение кожи, правильное питание, водные процедуры), то часто дальше растяжки не распространяются. А если начать профилактику с первых дней беременности – могут и вообще не появиться.
ПАМЯТКА для мам
Начинайте атаковать растяжки как можно раньше: чем они моложе, тем меньше финансов и времени потребуется для их устранения.
- Следите за питанием, постарайтесь не прибавлять резко в весе.
- Ежедневно увлажняйте и питайте кожу, причем не только живота и груди, а еще и бедер, ягодиц, ног.
- Ведите активный образ жизни: гуляйте на свежем воздухе, занимайтесь спортом, плавайте.
- Принимайте контрастный душ, делайте самомассаж.
- Носите правильное белье: бюстгальтер для беременных особенно необходим будущим мамам с большой грудью
На заметку:
Предсказать появление растяжек невозможно.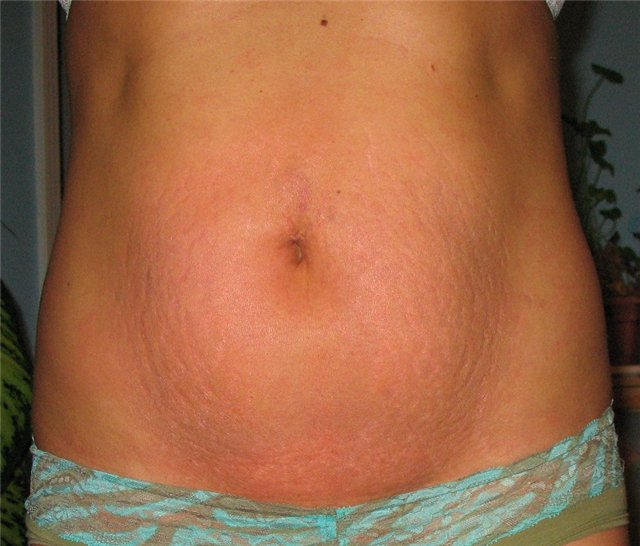 Даже если во время прошлой беременности не было или, наоборот, были растяжки, то нет гарантии, что в следующую беременность ситуация повторится
Даже если во время прошлой беременности не было или, наоборот, были растяжки, то нет гарантии, что в следующую беременность ситуация повторится
Можно изготовить состав от растяжек самостоятельно.
Вот масла, которые вам подойдут:
- Масло Жожоба — самое эффективное средство: используется для профилактики и устранения растяжек кожи вов ремя и после беременности, а также при увеличении массы тела и резком похудении.
- Эфирное масло розового дерева — спосообствует повышению эластичности кожи, также помогает рассасывать мелкие рубцы.
- Миндальное масло — особенно эффективно для ухода за участками тела, где понижена упругость кожи.
- Масло виноградных косточек — обладает сильным регенерирующим действием, повышает упругость кожи.
- Персиковое масло — оказывает на кожу регенерирующее, смягчающее действие, восстанавливает упругость, омолаживает дряблую кожу.
Вы можете использовать смеси этих масел в любом сочетании, например: жожоба + миндальное масло, или жожоба + масло виноградных косточек.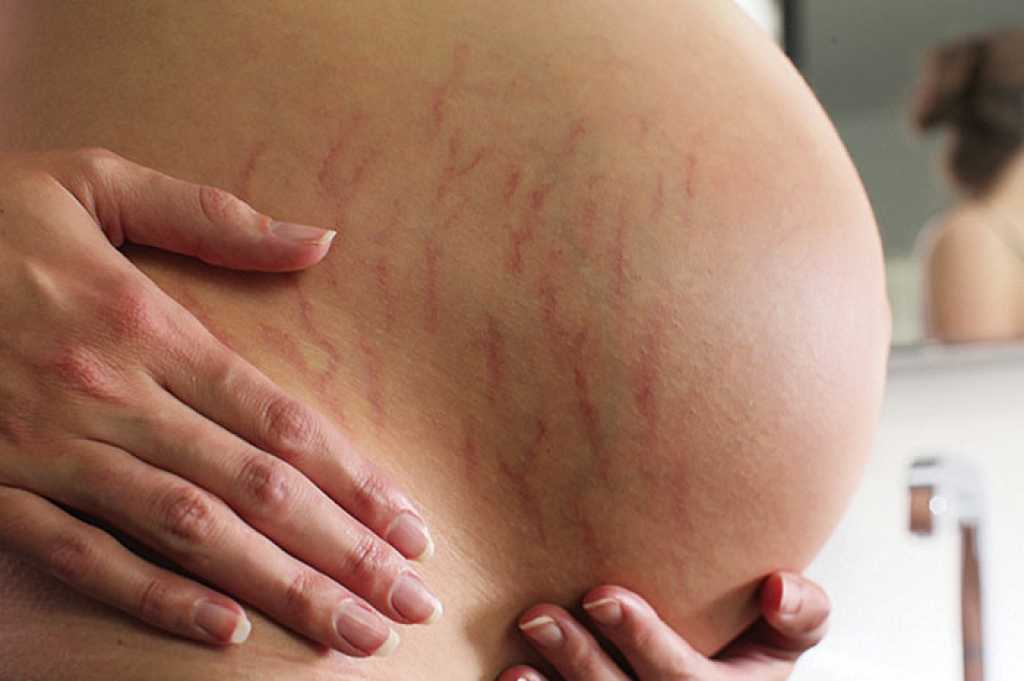
Перед применением любого масла прочитайте инструкцию, обратите внимание на противопоказания. Попробуйте масло или состав на небольшом участке кожи и последите за реакцией в течение суток. При возникновении дискомфорта или аллергии откажитесь от этого средства.
Записаться на приём
к доктору — Брезгунова Светлана Леонидовна
Клиника «Мать и дитя» Тольятти
БеременностьВедение беременностиГинекологияДетский стационарДневник беременностиОперативные родыПланирование беременностиПодготовка к оперативным родамПодготовка к партнерским родамПрограмма по уходу за малышомПрограммы Маминой школыРасписание занятийРодыФизиологическая беременностьФитнес для беременных
Нажимая на кнопку отправить, я даю согласие на обработку персональных данных
Причины и эффективные методы лечения
Вы слышали о новых симптомах, проявляющихся в послеродовом периоде, но знаете ли вы, что одним из них может быть послеродовая крапивница?
Крапивница возникает, когда у вас появляется неровная кожная сыпь, обычно из-за аллергической реакции на что-то или психологической причины, такой как сильный стресс, и новые родители кое-что знают о и .
Крапивница является признаком или симптомом того, что ваша иммунная система не совсем сбалансирована. Они случаются примерно с 20 процентами людей (не только с новоиспеченными родителями).
При послеродовой крапивнице вы можете временно получить это состояние кожи, даже если у вас никогда не было ее раньше и даже если у вас нет аллергии. Не беспокойтесь — крапивница обычно проходит так же быстро, как и появляется. Вот почему у вас может быть послеродовая крапивница и что с этим делать.
Крапивница может выглядеть как красная сыпь или выступающие бугорки на коже. Иногда они могут выглядеть как другие кожные высыпания, такие как экзема. У некоторых людей появляется аллергическая сыпь, похожая на крапивницу, в конце беременности или вскоре после рождения ребенка.
Если у вас послеродовая крапивница, у вас могут быть такие признаки и симптомы, как:
- кожная сыпь на лице, шее, груди, животе, руках или ногах (практически в любом месте)
- одиночные рубцы, большие плоские бугорки или пятна на коже
- кожные бугорки розового, красного или телесного цвета
- кожные бугорки, которые бледнеют или становятся белыми при нажатии на них
- плоские опухшие бугорки на коже, которые могут сливаться друг с другом
- грубая текстура кожи похоже на экзему
Вы можете получить послеродовую крапивницу или кожную сыпь по многим причинам. Если у вас обычно не бывает крапивницы, причина может быть связана с вашей беременностью. У вас, вероятно, больше не будет крапивницы, как только ваше тело успокоится после родов.
Если у вас обычно не бывает крапивницы, причина может быть связана с вашей беременностью. У вас, вероятно, больше не будет крапивницы, как только ваше тело успокоится после родов.
Аллергии
Наиболее частой причиной крапивницы является аллергическая реакция. Нет, у вас нет аллергии на вашего новорожденного: если у вас никогда не было аллергии или у вас были только очень легкие аллергии, вы должны знать, что беременность может усугубить их. Примерно у трети женщин во время беременности обострились симптомы астмы и аллергии.
Это может произойти из-за того, что гормональные американские горки во время беременности могут повлиять на вашу иммунную систему. Все эти изменения в организме могут привести к крапивнице и после беременности.
Изменения в вашем рационе во время беременности (и после нее) также могут повлиять на здоровье вашего кишечника. Иногда это может вызвать перегрузку иммунной системы, вызывая аллергию.
Вы можете получить послеродовую крапивницу, потому что ваше тело более чувствительно, поскольку оно адаптируется к изменениям после беременности. Это может вызвать аллергическую кожную реакцию, если вы находитесь рядом с общими аллергенами, такими как:
Это может вызвать аллергическую кожную реакцию, если вы находитесь рядом с общими аллергенами, такими как:
- dust
- pollen
- mold and mildew
- animal fur and dander
- latex
- bug bites or stings
- chemicals, dyes, or perfumes
- medications such as aspirin, ibuprofen, and antibiotics (like amoxicillin and пенициллин)
Инфекции
Инфекции, вызванные такими микробами, как бактерии и вирусы, также могут временно вывести из строя вашу иммунную систему. Это может привести к послеродовой крапивнице и другим симптомам аллергии.
Когда вы беременны, у вас больше шансов простудиться или заболеть гриппом. Эти микробы могут остаться в вашем организме и решат раздражать вашу иммунную систему, когда она ослабнет, сразу после рождения ребенка.
Вы также можете заразиться там внизу , так много всего происходит во время родов! Инфекции, которые могут вызвать послеродовую крапивницу, включают:
- инфекции мочевыводящих путей
- острый фарингит
- другие бактериальные инфекции
- вирус простуды
- вирус гриппа
- вирус гепатита
- инфекционный мононуклеоз (сокращенно моно)
- другие вирусные инфекции
Вялая печень
Беременность может вызвать перегрузку вашего организма, особенно печени. Это может заставить вашу печень замедлить свою важную работу по фильтрации токсинов и другого мусора из крови. Когда это происходит, ферменты печени могут быть временно дисбалансированы или отходы могут накапливаться в крови.
Это может заставить вашу печень замедлить свою важную работу по фильтрации токсинов и другого мусора из крови. Когда это происходит, ферменты печени могут быть временно дисбалансированы или отходы могут накапливаться в крови.
Обе эти ситуации могут привести к крапивнице и другим кожным высыпаниям. Одно медицинское тематическое исследование показало, что это может произойти ближе к концу беременности — около 36 недель или сразу после родов.
Послеродовая крапивница, вызываемая печенью, может привести к высыпаниям на лице, животе и ногах. Наряду с крапивницей у вас могут быть другие симптомы вялой печени, такие как:
- лихорадка
- опухоль или вздутие живота
- общий зуд
- усталость (но это само собой разумеющееся, так как вы только что родили!)
- высокое кровяное давление (в редких случаях)
Возникновение послеродовой крапивницы из-за нарушения функции печени встречается нечасто. По этой причине примерно у 1 из каждых 200 беременных или родильниц (0,5 процента) может возникнуть крапивница или кожная сыпь. У вас больше шансов получить такую кожную сыпь, если это ваша первая беременность.
У вас больше шансов получить такую кожную сыпь, если это ваша первая беременность.
Другие причины
Другие причины послеродовой крапивницы включают физические, умственные и эмоциональные аспекты, которые могут нанести удар по вашей иммунной системе. В конце концов, есть с чем столкнуться и ко многим изменениям нужно привыкнуть сразу после рождения ребенка.
Другие причины послеродовой крапивницы могут быть связаны с:
- недостаточным сном
- ненормированным сном
- чувством беспокойства или депрессии
- чувством стресса
- приступом паники
- ощущение холода или жара
- переливание крови
- изменение диеты
- пребывание на солнце
- физические упражнения или другая физическая активность
- ношение тесной одежды
Продолжительность послеродовой крапивницы для этого временного состояния кожи зависит от причины. Сыпь, возникающая в результате большинства аллергических реакций, обычно длится ровно столько времени, сколько требуется организму для выведения аллергена. Это может быть от нескольких минут до часов или дней.
Это может быть от нескольких минут до часов или дней.
Ваша послеродовая крапивница может вернуться, если вы снова окажетесь рядом с аллергеном.
Если у вас послеродовая крапивница из-за дисбаланса печени, она может исчезнуть в течение недели после рождения ребенка или может длиться до 6 недель.
В большинстве случаев послеродовая крапивница не требует лечения. Ваш врач может назначить лекарства, чтобы помочь контролировать симптомы в серьезных случаях. Лечение может включать:
- стероидный крем для кожи (например, бетаметазона валерат)
- антигистаминный препарат (например, фенирамин)
- лосьон или крем против зуда
- стероидные препараты (например, преднизолон в случаях сильного отека и зуда)
- шприц-ручка с адреналином (эпи)
- уколы от аллергии
- лекарство под названием урсодезоксихолевая кислота (или Удилив, только если причиной является серьезный дисбаланс печени)
Согласно медицинским исследованиям, стероидные кремы, такие как бетаметазона валерат, и лекарства от аллергии, такие как антигистаминный фенирамин, безопасны для беременных или кормящих грудью.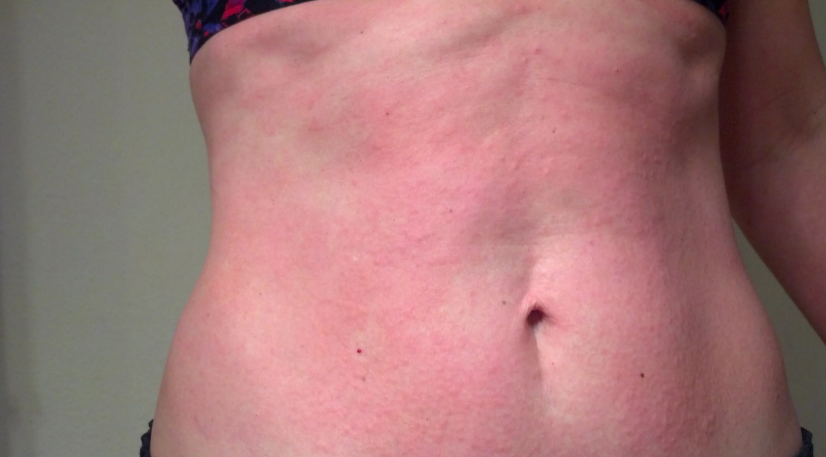 Но если у вас послеродовая крапивница и вы кормите ребенка грудью, проконсультируйтесь с врачом, прежде чем применять или принимать какие-либо лекарства.
Но если у вас послеродовая крапивница и вы кормите ребенка грудью, проконсультируйтесь с врачом, прежде чем применять или принимать какие-либо лекарства.
Если у вас аллергия, вам может потребоваться обратиться к аллергологу, чтобы выяснить, на что у вас аллергия, и выяснить, не исчезнет ли аллергия надолго.
Домашние средства от послеродовой крапивницы помогают успокоить кожу и уменьшить зуд. Попробуйте эти советы, чтобы замедлить расчесывание:
- примите прохладную (или теплую) ванну
- вздремните или расслабьтесь (после того, как вам помогут с вашим новым малышом!)
- нанесите чистый гель алоэ, чтобы помочь заживлению и успокоить область(и)
- наносите натуральный лосьон, такой как масло ши
- используйте влажные компрессы на кожу
- носите свободную дышащую одежду (особенно из хлопчатобумажной ткани)
- избегайте аллергенов (если вы знаете, на что у вас аллергия)
Сообщите своему врачу если у вас послеродовая крапивница, даже если это произошло только один раз. Получите срочную медицинскую помощь, если у вас послеродовая крапивница и другие серьезные симптомы аллергии, такие как:
Получите срочную медицинскую помощь, если у вас послеродовая крапивница и другие серьезные симптомы аллергии, такие как:
- отек лица, губ, языка, рта или горла
- затрудненное дыхание
- головокружение или предобморочное состояние
- обмороки
- другие симптомы анафилаксии
Немедленно обратитесь к врачу, если крапивница возникает более одного раза, если она не проходит через несколько дней или если у вас сильный зуд . Вам может потребоваться лечение основной причины послеродовой крапивницы.
Также немедленно сообщите своему врачу, если у вас появится кожная сыпь, и вы не уверены, крапивница это или что-то другое.
Крапивница — это симптом чего-то еще, что происходит в вашем организме, например, аллергии. Послеродовая крапивница может возникнуть по нескольким причинам, даже если у вас никогда раньше не было аллергии или других кожных высыпаний. Как правило, они безвредны для вас и вашего ребенка.
Однако вам может потребоваться лечение, если у вас серьезная послеродовая крапивница или если причиной крапивницы является хроническое заболевание. Не принимайте и не применяйте какие-либо лекарства от крапивницы без консультации с врачом. Это особенно важно, если вы кормите ребенка грудью.
Не принимайте и не применяйте какие-либо лекарства от крапивницы без консультации с врачом. Это особенно важно, если вы кормите ребенка грудью.
Эффективные причины и методы лечения
Вы слышали о новых симптомах, проявляющихся в послеродовом периоде, но знаете ли вы, что одним из них может быть послеродовая крапивница?
Крапивница возникает, когда у вас появляется неровная кожная сыпь, обычно вызванная аллергической реакцией на что-то или психологической причиной, такой как сильный стресс, — и молодые родители кое-что знают о то .
Крапивница является признаком или симптомом того, что ваша иммунная система не совсем сбалансирована. Они случаются примерно с 20 процентами людей (не только с новоиспеченными родителями).
При послеродовой крапивнице вы можете временно получить это состояние кожи, даже если у вас никогда не было ее раньше и даже если у вас нет аллергии. Не беспокойтесь — крапивница обычно проходит так же быстро, как и появляется. Вот почему у вас может быть послеродовая крапивница и что с этим делать.
Вот почему у вас может быть послеродовая крапивница и что с этим делать.
Крапивница может выглядеть как красная сыпь или выступающие бугорки на коже. Иногда они могут выглядеть как другие кожные высыпания, такие как экзема. У некоторых людей появляется аллергическая сыпь, похожая на крапивницу, в конце беременности или вскоре после рождения ребенка.
Если у вас послеродовая крапивница, у вас могут быть такие признаки и симптомы, как:
- кожная сыпь на лице, шее, груди, животе, руках или ногах (практически в любом месте)
- одиночные рубцы, большие плоские бугорки или пятна на коже
- кожные бугорки розового, красного или телесного цвета
- кожные бугорки, которые бледнеют или становятся белыми при нажатии на них
- плоские опухшие бугорки на коже, которые могут сливаться друг с другом
- грубая текстура кожи похоже на экзему
Вы можете получить послеродовую крапивницу или кожную сыпь по многим причинам. Если у вас обычно не бывает крапивницы, причина может быть связана с вашей беременностью. У вас, вероятно, больше не будет крапивницы, как только ваше тело успокоится после родов.
Если у вас обычно не бывает крапивницы, причина может быть связана с вашей беременностью. У вас, вероятно, больше не будет крапивницы, как только ваше тело успокоится после родов.
Аллергии
Наиболее частой причиной крапивницы является аллергическая реакция. Нет, у вас нет аллергии на вашего новорожденного: если у вас никогда не было аллергии или у вас были только очень легкие аллергии, вы должны знать, что беременность может усугубить их. Примерно у трети женщин во время беременности обострились симптомы астмы и аллергии.
Это может произойти из-за того, что гормональные американские горки во время беременности могут повлиять на вашу иммунную систему. Все эти изменения в организме могут привести к крапивнице и после беременности.
Изменения в вашем рационе во время беременности (и после нее) также могут повлиять на здоровье вашего кишечника. Иногда это может вызвать перегрузку иммунной системы, вызывая аллергию.
Вы можете получить послеродовую крапивницу, потому что ваше тело более чувствительно, поскольку оно адаптируется к изменениям после беременности. Это может вызвать аллергическую кожную реакцию, если вы находитесь рядом с общими аллергенами, такими как:
Это может вызвать аллергическую кожную реакцию, если вы находитесь рядом с общими аллергенами, такими как:
- dust
- pollen
- mold and mildew
- animal fur and dander
- latex
- bug bites or stings
- chemicals, dyes, or perfumes
- medications such as aspirin, ibuprofen, and antibiotics (like amoxicillin and пенициллин)
Инфекции
Инфекции, вызванные такими микробами, как бактерии и вирусы, также могут временно вывести из строя вашу иммунную систему. Это может привести к послеродовой крапивнице и другим симптомам аллергии.
Когда вы беременны, у вас больше шансов простудиться или заболеть гриппом. Эти микробы могут остаться в вашем организме и решат раздражать вашу иммунную систему, когда она ослабнет, сразу после рождения ребенка.
Вы также можете заразиться там внизу , так много всего происходит во время родов! Инфекции, которые могут вызвать послеродовую крапивницу, включают:
- инфекции мочевыводящих путей
- острый фарингит
- другие бактериальные инфекции
- вирус простуды
- вирус гриппа
- вирус гепатита
- инфекционный мононуклеоз (сокращенно моно)
- другие вирусные инфекции
Вялая печень
Беременность может вызвать перегрузку вашего организма, особенно печени. Это может заставить вашу печень замедлить свою важную работу по фильтрации токсинов и другого мусора из крови. Когда это происходит, ферменты печени могут быть временно дисбалансированы или отходы могут накапливаться в крови.
Это может заставить вашу печень замедлить свою важную работу по фильтрации токсинов и другого мусора из крови. Когда это происходит, ферменты печени могут быть временно дисбалансированы или отходы могут накапливаться в крови.
Обе эти ситуации могут привести к крапивнице и другим кожным высыпаниям. Одно медицинское тематическое исследование показало, что это может произойти ближе к концу беременности — около 36 недель или сразу после родов.
Послеродовая крапивница, вызываемая печенью, может привести к высыпаниям на лице, животе и ногах. Наряду с крапивницей у вас могут быть другие симптомы вялой печени, такие как:
- лихорадка
- опухоль или вздутие живота
- общий зуд
- усталость (но это само собой разумеющееся, так как вы только что родили!)
- высокое кровяное давление (в редких случаях)
Возникновение послеродовой крапивницы из-за нарушения функции печени встречается нечасто. По этой причине примерно у 1 из каждых 200 беременных или родильниц (0,5 процента) может возникнуть крапивница или кожная сыпь. У вас больше шансов получить такую кожную сыпь, если это ваша первая беременность.
У вас больше шансов получить такую кожную сыпь, если это ваша первая беременность.
Другие причины
Другие причины послеродовой крапивницы включают физические, умственные и эмоциональные аспекты, которые могут нанести удар по вашей иммунной системе. В конце концов, есть с чем столкнуться и ко многим изменениям нужно привыкнуть сразу после рождения ребенка.
Другие причины послеродовой крапивницы могут быть связаны с:
- недостаточным сном
- ненормированным сном
- чувством беспокойства или депрессии
- чувством стресса
- приступом паники
- ощущение холода или жара
- переливание крови
- изменение диеты
- пребывание на солнце
- физические упражнения или другая физическая активность
- ношение тесной одежды
Продолжительность послеродовой крапивницы для этого временного состояния кожи зависит от причины. Сыпь, возникающая в результате большинства аллергических реакций, обычно длится ровно столько времени, сколько требуется организму для выведения аллергена. Это может быть от нескольких минут до часов или дней.
Это может быть от нескольких минут до часов или дней.
Ваша послеродовая крапивница может вернуться, если вы снова окажетесь рядом с аллергеном.
Если у вас послеродовая крапивница из-за дисбаланса печени, она может исчезнуть в течение недели после рождения ребенка или может длиться до 6 недель.
В большинстве случаев послеродовая крапивница не требует лечения. Ваш врач может назначить лекарства, чтобы помочь контролировать симптомы в серьезных случаях. Лечение может включать:
- стероидный крем для кожи (например, бетаметазона валерат)
- антигистаминный препарат (например, фенирамин)
- лосьон или крем против зуда
- стероидные препараты (например, преднизолон в случаях сильного отека и зуда)
- шприц-ручка с адреналином (эпи)
- уколы от аллергии
- лекарство под названием урсодезоксихолевая кислота (или Удилив, только если причиной является серьезный дисбаланс печени)
Согласно медицинским исследованиям, стероидные кремы, такие как бетаметазона валерат, и лекарства от аллергии, такие как антигистаминный фенирамин, безопасны для беременных или кормящих грудью. Но если у вас послеродовая крапивница и вы кормите ребенка грудью, проконсультируйтесь с врачом, прежде чем применять или принимать какие-либо лекарства.
Но если у вас послеродовая крапивница и вы кормите ребенка грудью, проконсультируйтесь с врачом, прежде чем применять или принимать какие-либо лекарства.
Если у вас аллергия, вам может потребоваться обратиться к аллергологу, чтобы выяснить, на что у вас аллергия, и выяснить, не исчезнет ли аллергия надолго.
Домашние средства от послеродовой крапивницы помогают успокоить кожу и уменьшить зуд. Попробуйте эти советы, чтобы замедлить расчесывание:
- примите прохладную (или теплую) ванну
- вздремните или расслабьтесь (после того, как вам помогут с вашим новым малышом!)
- нанесите чистый гель алоэ, чтобы помочь заживлению и успокоить область(и)
- наносите натуральный лосьон, такой как масло ши
- используйте влажные компрессы на кожу
- носите свободную дышащую одежду (особенно из хлопчатобумажной ткани)
- избегайте аллергенов (если вы знаете, на что у вас аллергия)
Сообщите своему врачу если у вас послеродовая крапивница, даже если это произошло только один раз.
