Болит поджелудочная железа при беременности что делать: Лечение хронического панкреатита у беременных | Башмакова Н.В., Пунгина М.Ю., Пестряева Л.А.
Поджелудочная железа и влияние на неё вредных привычек
02/12/19
Поджелудочная железа — продолговатый орган, расположенный позади желудка, приблизительно на пять–десять сантиметров выше пупка. Длина поджелудочной железы — 15–22 сантиметра, а вес — всего 50–70 граммов. Орган состоит из трех отделов-головки, тела и хвоста.
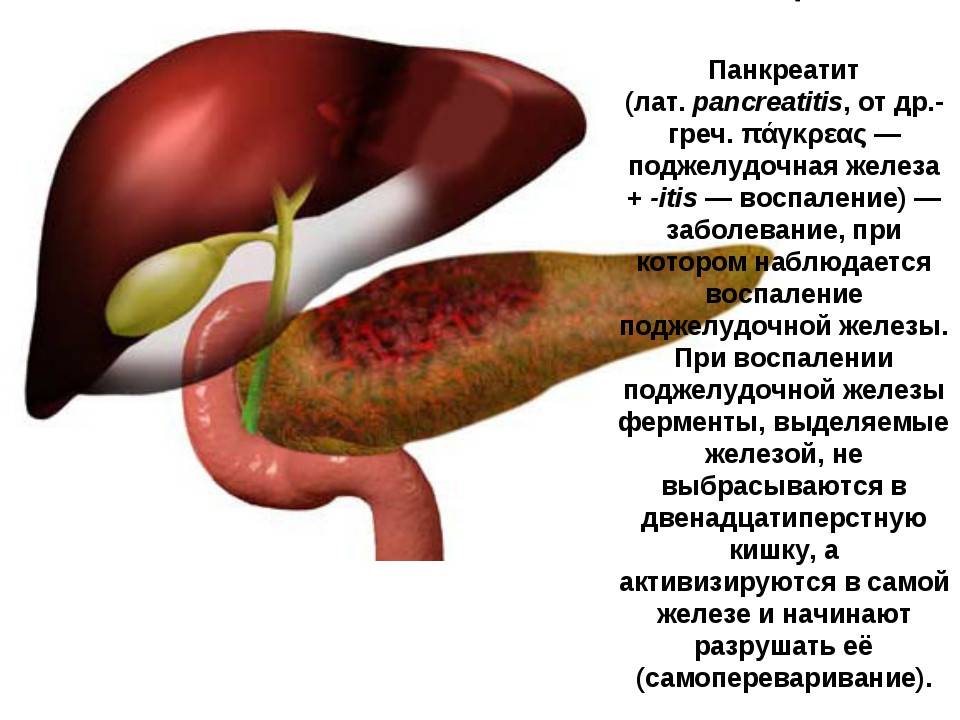
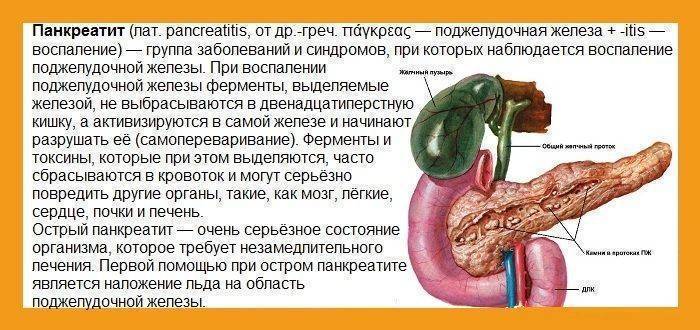
Поджелудочная выделяет панкреатический сок, необходимый для переваривания питательных веществ- это экзокринная(внешнесекреторная) функция. Кроме того что она выполняет еще и эндокринную функцию. В ПЖ есть клетки, которые вырабатывают инсулин, глюкагон и другие гормоны. Они поступают в кровь и регулируют обмен глюкозы. Нехватка инсулина или нечувствительность инсулиновых рецепторов вызывает сахарный диабет. В панкреатическом соке содержатся ферменты — вещества, которые расщепляют белки, жиры и углеводы на мельчайшие фрагменты, которые затем всасываются в кишечнике. Наиболее важными из панкреатических ферментов являются: липаза — помогает переваривать жиры; амилаза — отвечает за углеводы; химотрипсин и трипсин — расщепляют белки. Для работы этим ферментам нужна слабощелочная среда. Так как из желудка поступает кислое содержимое, то в панкреатическом соке содержится большое количество бикарбонатов для нейтрализации соляной кислоты. Жиры и кислоты раздражают стенку двенадцатиперстной кишки и заставляют поджелудочную железу активно работать. Ферменты производятся в ПЖ в нерабочей форме и только после попадания в кишечник активируются для расщепления пищи. Если клетки поджелудочной железы повреждаются, то ферменты могут активироваться досрочно, и в результате происходит воспаление железы — панкреатит, которое проявляется болевым синдромом.
Чаще всего боли возникают при погрешностях в диете. Если мы переедаем или употребляем слишком много алкоголя и тяжелых жирных продуктов, железа работает на пределе возможностей, чтобы помочь организму их усвоить. Алкоголь является самой частой причиной поражения поджелудочной железы, он вызывает до 70% случаев хронического панкреатита. Курение — дополнительный фактор, провоцирующий развитие панкреатита.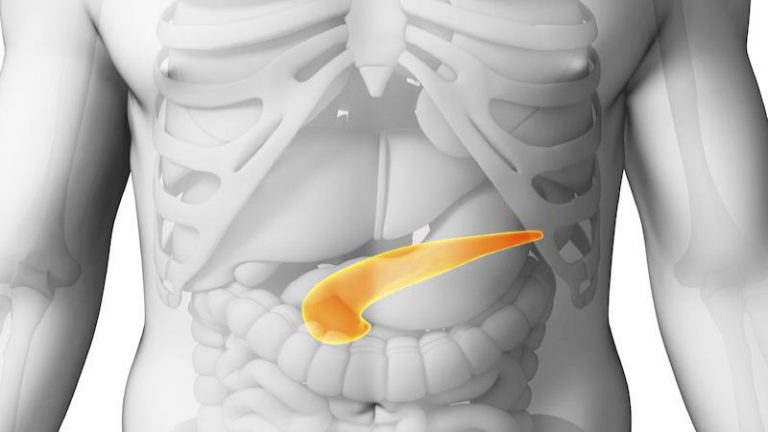 Чем чаще и больше курит человек, тем выше риск.
Чем чаще и больше курит человек, тем выше риск.
Гораздо реже воспаление поджелудочной железы может быть вызвано муковисцидозом, травмой или аутоиммунными заболеваниями. Панкреатит бывает острым и хроническим.
Клиническими признаками острого панкреатита будут интенсивная постоянная боль в верхних отделах отделах живота с иррадиацией в спину, тошнота, рвота, часто с примесью желчи. При увеличении головки поджелудочной железы возможно развитие механической желтухи из-за нарушения оттока желчи. Острый панкреатит обычно требует госпитализации пациента. Иногда первый же приступ панкреатита заканчивается панкреонекрозом и смертью пациента. При длительном застолье, поджелудочная железа, чтобы переработать всю пищу и алкоголь, вырабатывает ударную дозу сока, богатого ферментами.
Давление в протоках повышается, происходит разрыв клеток поджелудочной, и ферменты, которые должны перерабатывать пищу, попадают в окружающие ткани и начинают переваривать всё подряд.
Для диагностики панкреатита кроме клинических данных используют УЗИ органов брюшной полости, биохимические анализы крови, мочи и кала.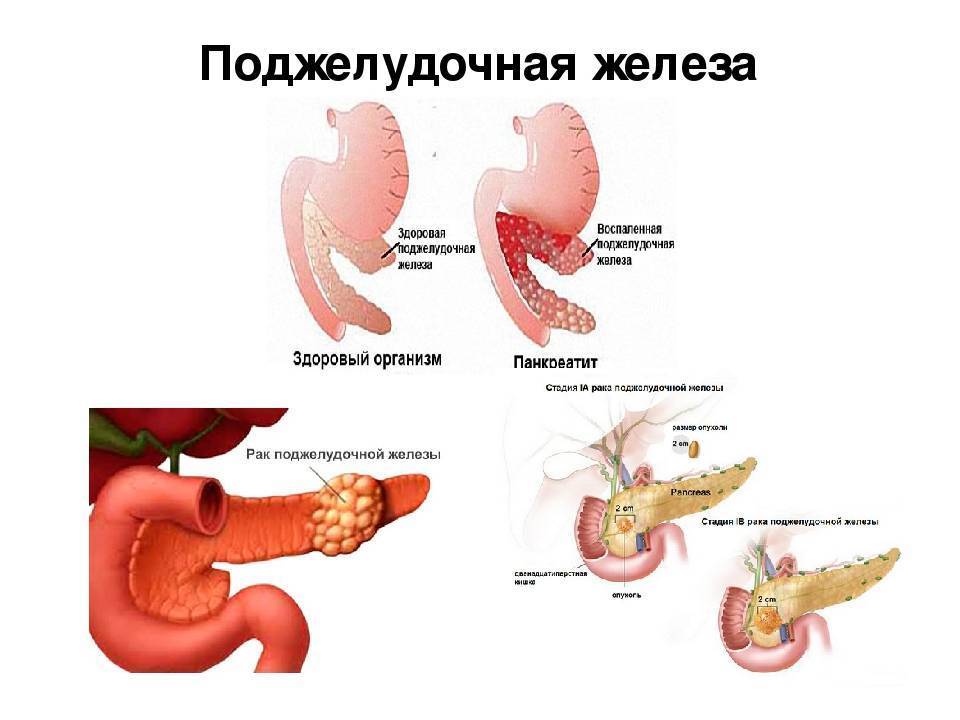
Лечения заболевания включает комплекс мер, в первую очередь назначается щадящая диета(при остром панкреатите-голод)- стол № 5 с ограничением острой, жирной, жареной пищи, отказ от алкоголя. Рекомендуется пища, приготовленная на пару или отварная. Прием пищи дробный, небольшими порциями. А медикаментозное лечение конечно же назначает врач.
Впереди длинные новогодние каникулы и нужно помнить, что новогоднее застолье – это не только повод поесть, а это повод встретиться с друзьями, повеселиться, о чем-то поговорить, о чем-то помечтать, потанцевать, подвигаться, погулять. За праздничным столом всегда присутствуют более жирные и менее жирные продукты. Нужно сделать так, чтобы более жирных было меньше, а менее жирных больше. Проще говоря, нужно стараться наедаться менее жирными продуктами, а лакомиться более жирными. Менее жирные продукты – это хлеб, овощи, иногда еще нежирные мясные нарезки. А поверх этого – небольшая ложечка традиционного новогоднего салата. Не существует безвредных, безопасных доз алкоголя, алкоголь всегда токсичен, просто меньшие дозы менее токсичны, большие дозы более токсичны. Никогда не надо начинать трапезу с алкоголя. Сначала надо закусить, а уже потом можно и выпить.
Никогда не надо начинать трапезу с алкоголя. Сначала надо закусить, а уже потом можно и выпить.
Всегда нужно знать меру.
Как помочь при приступе панкреатита
Мы рекомендуем при любых проявлениях панкреатита обратиться к специалисту – гастроэнтерологу. Панкреатит сопровождается воспалением тканей поджелудочной железы, которая отвечает за переваривание и усвоение пищи. Это заболевание должен лечить только врач, самостоятельно недопустимо использование каких-либо лекарственных средств.
Разновидности
Есть несколько разновидностей панкреатита:
- Острый. Сопровождается поражением тканей поджелудочной железы. Дополнительно возникает отек, отмирают клетки, поражаются окружающие ткани и органы. Спровоцировать острую форму панкреатита может дискинезия желчевыводящих путей, травмы брюшной полости, отравление, аллергическая реакция. В большинстве случаев причиной развития болезни является систематическое употребление спиртных напитков.

- Острый рецидивирующий. По симптомам схожий с легкой формой острого. Но приступы случаются чаще, а интенсивность симптомов разная. Определить этот диагноз довольно сложно.
- Хронический. Отличается медленным прогрессированием. Периоды обострения и ремиссии чередуются. В большинстве случаев такая форма болезни вызвана злоупотреблением спиртными напитками. Также спровоцировать развитие может употребление жирных и острых продуктов. Так возникает сильная нагрузка на орган. В некоторых случаях причиной развития этой формы является язва желудка либо двенадцатиперстной кишки.
Есть две стадии развития панкреатита. Первая – продолжительная, развивается в течение длительного времени. В этот период выраженные симптомы отсутствуют. Если на этом этапе не проводится соответствующее лечение, болезнь переходит в другую стадию. Для нее характерно развитие серьезных симптомов, периодические обострения.
При любой форме болезни неизбежно развивается ферментная недостаточность – пищеварительные ферменты вырабатываются в недостаточном количестве. При таком патологическом процессе проявляется яркая симптоматика:
- вздутие;
- изжога;
- приступы тошноты;
- расстройство кишечника;
- в кале присутствуют непереваренные частички пищи и капли жира.
Такие симптомы появляются на фоне сильной нагрузки на пищеварительную систему. За счет этого частицы пищи раздражают кишечник, питательные вещества не полностью усваиваются в кишечнике. В результате спустя время организм истощается, развивается анемия и острая нехватка витаминных веществ.
Какие причины вызывают болезнь, особенности ее развития
Хронический панкреатит является коварным, в течение длительного времени симптомы могут отсутствовать. Но при появлении благоприятных условий возникает обострение заболевания. Спровоцировать обострение могут механические факторы:
- камни в желчном пузыре и его протоках;
- спазмы или воспаления в двенадцатиперстной кишке;
- доброкачественная или злокачественная опухоль в поджелудочной железе;
- сужение протоков желчного пузыря;
- глистная инвазия;
- тупые травмы живота;
- хирургическое вмешательство в брюшной полости.
К другим причинам обострения болезни относят:
- Нарушение режима питания – частые переедания, употребление большого количества острой и жирной пищи, фастфуд, копчености, консервы. Такая пища является нагрузкой на больную поджелудочную.
- Злоупотребление спиртными напитками. Даже при употреблении небольшого количества алкоголя, но регулярно, болезнь может обостряться.
- Простуда, грипп, интоксикация организма в результате приема лекарств. При хронической форме панкреатита опасно принимать препараты, не назначенные доктором. Если же врач назначает курс лечения, нужно внимательно ознакомиться с инструкцией, поскольку некоторые из них имеют побочные эффекты в виде нарушения функций пищеварения.
- Наличие аутоимунных заболеваний нередко дополняется развитием панкреатита. К таким болезням относят сахарный диабет, муковисцидоз, вирусный гепатит, цитомегаловирус, вирусный паротит.
- Гормональные дисфункции в период вынашивания ребенка или климакса у женщин.

- Постоянный стресс, эмоционально нестабильное состояние, нервное напряжение.
- Аномальное строение органа, например, его неправильное положение относительно других органов, удвоение.
Как проявляется
Первый симптом начинающегося приступа – это острая боль под ребрами, по центру, справа или слева (в зависимости от того, какой отдел поджелудочной поражен). Боль отдает в лопатки, в ребра. После еды она становится более интенсивной. Немного уменьшается при наклоне вперед либо сидя. Иногда болезненные ощущения невозможно устранить с помощью обезболивающих средств.
Неприятные ощущения появляются через несколько часов после употребления жирных или острых продуктов. Иногда они появляются и позже – через 6-8 часов. После употребления алкоголя боль наступает через два дня. Иногда боль бывает не связана с приемом пищи.
По мере развития болезни, кроме боли, появляются такие симптомы:
- горечь во рту;
- белый налет на поверхности языка;
- приступы тошноты или рвоты;
- ухудшение аппетита;
- субфебрильная температура;
- синюшные или фиолетовые пятна на поверхности кожи лица, тела;
- сильное вздутие живота;
- слабость, головокружение;
- при закупорке протоков желчного пузыря кожа становится желтушной.

Что делать при приступе
Когда начинает приступ панкреатита, нужно сразу вызвать скорую помощь. Нельзя допускать дальнейшего развития симптоматики. Чтобы облегчить свое состояние, нужно выполнить простые рекомендации:
- не принимать пищу, не пить никаких напитков, кроме чистой воды, так нагрузка с органа снимается;
- принять горизонтальное положение тела, если есть рвота, лечь на бок, прижать к груди колени;
- приложить холодную грелку к брюшной полости в области боли.
Нельзя самостоятельно использовать какие-либо лекарственные препараты. Только врач может назначать правильное лечение при приступе панкреатита. Вначале нужно поставить правильный диагноз, пациенту назначают соответствующие обследования:
- внешний осмотр, прощупывание брюшной полости;
- анализ крови – общий и биохимический;
- ультразвуковое исследование брюшной полости;
- если есть показания, назначается рентген, компьютерная или магнитно-резонансная томография.
После того, как поставлен диагноз острый панкреатит, врач назначает анальгетики, спазмолитики. Они предназначены для устранения боли и спазма, помогают восстановить нормальный отток жидкости в поджелудочной железе. Если обнаруживается инфекция, применяется антибиотикотерапия. Также антибактериальные препараты показаны при подготовке к хирургическому вмешательству. Чтобы снизить активность поджелудочной железы, используются антагонисты соматотропина. Если есть показания, проводится лечение для снятия интоксикации – клизма, сорбенты, введение физраствора, глюкозы и других препаратов для восстановления баланса жидкости в организме (это актуально при приступах рвоты).
симптомы и лечение болей при панкреатите в Ижевске
Возникновение боли при панкреатите – один из главных симптомов воспалительного процесса, протекающего в поджелудочной железе. Причиной воспаления может стать нарушение целостности железы или закупорка выводящих протоков, что неизбежно приводит к деструктивным изменениям тканей органа.
Если вас мучают панкреатические боли, не следует заниматься самолечением, а лучше сразу обратиться к гастроэнтерологам клиники доктора Елены Малышевой. Вам будет оказана быстрая, а главное, – профессиональная помощь!
Врачи быстро снимут боль, проведут тщательное обследование и с учетом поставленного диагноза подберут индивидуальную терапию.
Характер боли
Болевые ощущения различаются по степени силы в зависимости от стадии заболевания, степени изменений в железе и близлежащих органов. Острый панкреатит сопровождается резкой и сильной болью, возникающей сразу после еды, – она локализуется в верхней части живота и может смещаться в правое или левое подреберье. В редких случаях болевой симптом может напоминать приступы стенокардии, принимать опоясывающий характер и усиливаться после приема запрещенных продуктов.
При хроническом панкреатите болевые ощущения не такие сильные, возникают периодически, обычно после употребления жирной, острой и жареной пищи, алкогольных напитков. Иногда тупые и ноющие боли мучают больного после переедания на ночь. Поджелудочная железа не вырабатывает достаточно ферментов для полноценного переваривания пищи, в результате чего возникает спазм, захватывающий как желудок, так саму железу.
Иногда тупые и ноющие боли мучают больного после переедания на ночь. Поджелудочная железа не вырабатывает достаточно ферментов для полноценного переваривания пищи, в результате чего возникает спазм, захватывающий как желудок, так саму железу.
Если панкреатит сопровождается язвенной болезнью 12-перстной кишки, характер боли меняется, – она становится жгучей, режущей, локализуется в области живота и появляется в утренние часы. Часто болевые ощущения возникают на голодный желудок.
Диагностика
Возникновение периодических или постоянных болей при панкреатите, – повод для незамедлительного обращения к врачу. Обследование пациента начинается с осмотра и диагностического обследования, которое может включать:
- УЗИ брюшной полости;
- МРТ;
- рентгенографию.
Если врач подозревает сопутствующее панкреатиту нарушение в работе органов пищеварения, назначаются дополнительные исследования: копрологический анализ кала, биохимия крови, анализ крови на сахар и на ферменты поджелудочной железы.
Лечение болей при панкреатите
Учитывая, что боли при панкреатите – симптом воспаления поджелудочной железы, лечением заболевания должен заниматься опытный гастроэнтеролог. Если приступ острый, нужно незамедлительно обратиться к врачу, чтобы он точно установил диагноз и снял болевой симптом. При этом запрещено самостоятельно принимать обезболивающие средства, так как это может привести к ухудшению состояния больного и помешать проведению правильной диагностики.
Лечение в клинике Елены Малышевой
В нашем медицинском центре ведут прием гастроэнтерологи высшей категории, имеющие большой практический опыт. В каждом случае доктора используют комплексный подход к лечению панкреатита:
- разрабатывают индивидуальную схему приема медикаментов;
- подбирают щадящую диету;
- корректируют образ жизни пациента.
В зависимости от состояния и возраста пациентов подбираются эффективные медикаментозные препараты, – это могут быть как традиционные лекарства, так инновационные средства, проверенные в ходе многочисленных исследований и рекомендуемые ведущими европейскими клиниками. При своевременном обращении докторам удается в 90% случаев купировать болевой синдром, улучшить состояние больного и избежать хирургического вмешательства.
При своевременном обращении докторам удается в 90% случаев купировать болевой синдром, улучшить состояние больного и избежать хирургического вмешательства.
Если мучают периодические боли при панкреатите, запишитесь на прием к опытным гастроэнтерологам клиники доктора Елены Малышевой! Администратор подберет удобное для вас время посещения врача.
Болит поджелудочная железа при беременности
Беременность является тяжелым моментом для организма, так как нагрузка возрастает абсолютно на все органы и системы. Это физиологическое состояние может спровоцировать обострение хронических заболеваний, или стать причиной ранее не проявлявшихся.
Изменения, происходящие в организме беременной, при наличии неблагоприятных факторов перестают быть физиологичными и могут провоцировать развитие некоторых заболеваний. По мере роста плода увеличиваются размеры матки, она отодвигает кишечник и диафрагму вверх, изменяется внутрибрюшное давление.
Благодаря прогестерону замедляется перистальтика кишечника и желчевыводящих протоков, повышается вязкость желчи. В прямой зависимости от работы желудочно-кишечного тракта находится незаменимый орган человека — поджелудочная железа (ПЖ).
В прямой зависимости от работы желудочно-кишечного тракта находится незаменимый орган человека — поджелудочная железа (ПЖ).
Причины
Беременность сопровождается изменениями в работе поджелудочной железы — выработке глюкозы. По мере увеличения срока, плацента начинает усиленно поглощать глюкозу и ее уровень падает. В первой половине беременности снижается уровень сахара в плазме крови до еды (по сравнению с небеременными женщинами).
Во второй половине беременности наблюдается легкая гипергликемия (повышение глюкозы) после еды. Эти изменения не вызывают каких либо неприятных ощущений. Боли могут возникнуть при нарушении проходимости протока поджелудочной железы и ее воспалении.
Воспалительные изменения, возникающие в поджелудочной железе, и нарушение оттока панкреатического сока могут стать причиной болевых ощущений. Если происходит разрыв протока ПЖ – панкреатический сок изливается в ткань, вызывая гибель клеток. Приблизительно у одной из четырех тысяч беременных женщин развивается острый панкреатит.
Заболевание встречается во второй половине беременности, протекает тяжело, этому способствует наличие холецистита, дискинезии желчевыводящих путей и желчнокаменной болезни. При тяжелом течении заболевание может стать причиной материнской смертности. В девяноста процентах случаев протекает в острой форме и десяти — в хронической.
Причины нарушения оттока панкреатического сока:
- Закупорка протока камнями из желчного пузыря.
- Спазм или рубцы в двенадцатиперстной кишке в области выхода протока поджелудочной железы.
- Дискинезия желчевыводящих путей.
- Отек вследствие воспаления желчного пузыря или двенадцатиперстной кишки.
- Хронический панкреатит.
Провоцирующие факторы:
- Прием жирной, обильной пищи.
- Нерациональный режим питания (употребление трудноперевариваемых продуктов на ночь в больших количествах).
- Ожирение.
- Повышение уровня холестерина.
- Нарушение обмена кальция (при гиперпаратиреозе).
- Паразитарные и глистные инвазии.
- Прием некоторых лекарств.
- Злоупотребление алкоголем.
- Токсикозы беременных.
- Инфекционные заболевания.
- Воспаления кишечника.
Диагностировать острый панкреатит (ОП) у беременных нелегко. Заболевание маскируется под токсикозы беременных, аппендицит, воспаление желчного пузыря, кишечника.
Симптомы
Для острого панкреатита характерно внезапное начало. Заболевание может протекать в болевой и безболевой формах. Чаще всего женщины жалуются на опоясывающие боли в верхней части живота или левом подреберье, под ложечкой (они могут стать настолько интенсивными, что приводят к болевому шоку, потере сознания). К этой жалобе присоединяются тошнота, рвота, ухудшение общего самочувствия.
Может повыситься температура тела, появляются симптомы угрозы прерывания беременности, вздутие живота, желтушность, головная боль, заторможенность. Объем предъявляемых жалоб зависит от степени поражения поджелудочной железы. Состояние больных может быть средней тяжести при остром панкреатите и крайне тяжелым при геморрагическом некрозе (распаде) ПЖ.
Состояние больных может быть средней тяжести при остром панкреатите и крайне тяжелым при геморрагическом некрозе (распаде) ПЖ.
Диагностика
При осмотре беременных обращает на себя внимание болезненность при пальпации живота в левом подреберье и эпигастрии. Сухой, обложенный белым налетом язык, урежение пульса, снижение артериального давления, вздутие живота. При наличии угрозы прерывания беременности – повышение мышечного тонуса матки.
При лабораторном обследовании выявляют повышенное количество лейкоцитов и гематокрита в общем анализе крови, гипергликемию, прогрессирующее снижение содержания кальция, повышение уровня ферментов ПЖ (амилазы, липазы, трипсина), при тяжелом течении заболевания может развиться гиперкоагуляционный синдром.
Информативным обследованием для диагностики панкреатита является УЗИ. При этом заболевании можно увидеть на экране монитора увеличение размеров ПЖ, изменение ее структуры, расширение протока, отек отдельных участков.
Этот метод диагностики затруднен в третьем триместре беременности, в первые шесть месяцев поджелудочную железу несложно увидеть при соответствующей подготовке (исследование делают натощак, за двое суток исключают прием продуктов, вызывающих вздутие живота, принимают Смекту или Активированный уголь).
Терапия
Лечение острого панкреатита проводят только в хирургических отделениях. Принципы лечения панкреатита сводятся к устранению причины заболевания, соблюдению диетического режима питания, обезболиванию, предотвращению шока, нормализации секреции поджелудочной железы, уменьшению степени интоксикации, профилактике инфекций.
Питание
Лечебное питание назначают после 2-3 дней голодания. В это время женщине внутривенно вводят питательные вещества, отсасывают содержимое желудка через зонд каждые 5-6 часов. Диетические ограничения рекомендуют на длительный срок. Питание должно быть шесть раз в сутки, небольшими (200-250г) порциями с исключением продуктов, которые стимулируют работу поджелудочной железы.
Животные жиры рекомендуют заменить на растительные, увеличить количество белковой пищи (омлеты, нежирные сорта мяса, творога, рыбы). Исключаются из меню: консервы, копчености, кислые, острые, жареные блюда, приправы, кофе, шоколад, соки, бульоны, газированные напитки. Не рекомендуют углеводы, грубую клетчатку, тугоплавкие сыры.
Не рекомендуют углеводы, грубую клетчатку, тугоплавкие сыры.
Все блюда готовят в отварном, запеченном виде или на пару, подают протертыми, теплыми. Предпочтение отдают кашам, киселям, пюре, запеканкам, детскому питанию, прозрачным компотам из сухофруктов, паровым омлетам, суфле.
Лекарства
Терапия острого панкреатита не ограничивается только диетическим питанием. Необходим комплекс лечебных мероприятий, включающий в себя медикаментозное лечение и эфферентные методы. Пациентам назначают:
- Спазмолики.
- Болеутоляющие препараты.
- Эпидуральную анестезию.
- Кортикостероиды.
Соматостатин, Мексидол, Сантестатин, Октреотид – для подавления ферментативной функции ПЖ. - Ингибиторы протонной помпы, Фосфалюгель — для подавления желудочной секреции.
- Пробиотики – для нормализации кишечной микрофлоры.
- Антибиотики – предупреждение инфицирования.
- Растворы электролитов, коллоидных и кристаллоидных растворов – для коррекции водно-электролитного баланса и замещения потери плазмы.
- Мочегонные препараты – уменьшение отека ПЖ.
По показаниям лечение может быть расширено, дополнено плазмаферезом, гемосорбцией, гипербарической оксигенацией (барокамера). Заболевание может быть излечено, либо оно переходит в хроническую форму. При наличии закупорки общего желчного протока камнем, отсутствии эффекта от проводимой терапии – показано оперативное лечение в любом сроке беременности.
При хроническом панкреатите рекомендуют диетическое питание (стол № 5п.) на весь срок беременности и два месяца после ее окончания, Фосфалюгель, сорбенты, пробиотики, по показаниям заместительная ферментотерапия (Креон, Фестал, Мезим), спазмолитики.
Если до наступления беременности женщина страдала хроническим панкреатитом – с первых недель необходимо серьезное наблюдение в женской консультации совместными усилиями акушера-гинеколога, гастроэнтеролога и терапевта для предупреждения обострений процесса.
В каждом конкретном случае заболевания должен быть индивидуальный подход, препараты назначаться по строгим показаниям, с учетом риска побочных действий для матери и плода. Это очень непростая задача – вылечить и сохранить две жизни не навредив им.
Поделиться:
Камни в протоке поджелудочной железы
Поджелудочная железа располагается в верхней части брюшной полости. Ее основная функция – выработка панкреатического сока, который расщепляет пищу для того, чтобы она лучше усваивалась. В тонкую кишку этот сок попадает по главному протоку, который обычно ровный и гладкий изнутри.
При хроническом панкреатите форма протока становится неправильной, местами появляются сужения. Это происходит в связи с рубцеванием и постоянным воспалением в железе. Сок из-за этого не выводится полностью, а по этой причине в свою очередь образуются камни. Они блокируют проток и причиняют боль.
Причины появления камней
Для образования камней в поджелудочной железе нужно, чтобы сошла несколько факторов риска:
- Нарушение ионного и гормонального обмена, в связи с чем меняется состав поджелудочного секрета.
- Застойные явления из-за кист, опухолей или камней холедоха – поджелудочный сок сгущается, белок выпадает в осадок.
- Впитывание белковым осадком солей кальция.
- Воспаление в 12-перстной кишке, желчевыводящих путях, поджелудочной железе.
Симптоматика заболевания
В начале формирования камней присутствует симптоматика панкреатита. О наличии камней говорят следующие признаки:
- опоясывающая живот и отдающая в спину либо под лопатку жгучая боль, возникающая после приема алкоголя или употребления очень жирной пищи;
- тошнота, рвота желчью;
- эпизодически – присутствие большого объема жира в каловых массах.
По мере прогрессирования заболевания ухудшается секреторная и ферментативная функция железы, появляется некроз ее тканей. При пальпации эпигастрия больной ощущает сильную боль, у него присутствует слюнотечение. При попадании камня в общий проток возможно развитие желтухи. У большинства пациентов на этом этапе обнаруживается сахарный диабет.
Методы диагностики
Для обнаружения камней делают обзорную рентгенографию в разных проекциях. На снимках это будут небольшие округлые тени. Точнее рентгенографии – ультрасонография, КТ и МРТ. Эти методы показывают точное расположение каждого камня и позволяют оценить состояние тканей поджелудочной железы и то, насколько уменьшилась проходимость протока.
Способы лечения
Лечение на основе данных обследования назначает гастроэнтеролог. Сначала обычно показана консервативная терапия. С ее помощью снимают воспаление, справляются с отеком поджелудочной и протоков, нормализуют фосфорно-кальциевый обмен. Обязательно прописывается строгая диета, а также заместительная терапия ферментами. Если камни небольшие, они могут перейти в кишечник, а затем выйти из организма естественным путем.
На ранних стадиях консервативная терапия эффективна, но на поздних уже требуется операция по удалению камней. Она проводится эндоскопически, отличается легким послеоперационным периодом и быстрым восстановлением. Если же камней много и они крупные, то нужна классическая полостная операция. Она сложнее и тяжелее для пациента, но очень эффективна.
Если во время операции хирург видит, что в тканях железы присутствует диффузный кальциноз, то оперативно принимается решение об удалении органа.
Показания к операции:
- на протяжении нескольких лет в поджелудочной железе и/или ее протоке находятся камни, которые увеличиваются в размерах;
- у больного появились признаки истощения;
- прогрессирует воспалительный процесс;
- учащаются приступы мучительной резкой боли.
Самая популярная операция сегодня – ЭРХПГ, то есть эндоскопическая ретроградная холангиопанкреатография. Эндоскопом хирург извлекает мелкие камни. Если обнаруживаются камни большего размера, то проток немного надрезают, а образования проталкивают в кишечник.
Самая маленькая травматичность – у ДУВЛ – дистанционной ударно-волновой литотрипсии. Камни при этом превращают в порошок и извлекают эндоскопом либо позволяют им выйти естественным образом. Манипуляция проходит под общим наркозом. Пациента укладывают животом вниз, на излучатель, который измельчает камни.
Возможности профилактики
Сегодня наука не знает точных способов профилактики именно камнеобразования в протоке поджелудочной железы. Однако есть достаточно действенные меры. Главная из них – это диета. Нужно исключить жареную пищу, супы на крепких мясных бульонах, сложные овощные, мясные и фруктовые салаты, жирное. Все эти продукты провоцируют усиленную выработку желчи и одновременно задерживают ее отток, то есть образуют застой.
- Мясо можно есть только за обедом, в один прием. Вечером – овощи или рыба. Два раза в неделю полезно выпивать по бутылке минеральной воды – «Нарзан», «Боржоми» или др. Периодически вместо обычно чая пейте желчегонный и/или мочегонный отвар, настой фенхеля, алтея, отвар шиповника. Все это улучшает функцию выделительной системы.
- Есть нужно 4-5 раз в день малыми порциями. Это снижает вязкость желчи и предупреждает тем самым ее застой. Употребляйте больше воды – до 2 л в сутки.
- Эвакуацию желчи улучшает растительное масло, которое также стимулирует работу кишечника. Сливочное масло можно есть только в качестве добавки к гарниру или каше.
- Полностью нужно исключить тугоплавкие жиры – жирную рыбу и мясо, баранину, сало. Курицу и индейку надо готовить без кожи.
- Помимо диеты, надо отказаться от вредных привычек и больше двигаться. Особенно полезно плавать в бассейне. Если это невозможно, то хотя бы делайте небольшую 15-минутную гимнастику дома, разминая спину, шею, нижнюю часть торса, выполняя наклоны.
Уточните дополнительную информацию по телефону +7 (812) 435 55 55 или заполните форму online — администратор свяжется с Вами для подтверждения записи.
«СМ-Клиника» гарантирует полную конфиденциальность Вашего обращения.
Ведущие врачи
Сенько Владимир Владимирович
Руководитель Центра хирургии и Онкологии
Дунайский пр., 47
Михайлов Алексей Геннадьевич
Хирург, онколог, маммолог, эндокринный хирург
пр. Ударников, 19, ул. Маршала Захарова, 20
Масленников Дмитрий Юрьевич
Хирург, проктолог, маммолог
ул. Маршала Захарова, 20
Хохлов Сергей Викторович
Хирург, онколог, колопроктолог
пр. Ударников, 19, Выборгское шоссе, 17-1
Карапетян Завен Суренович
Колопроктолог, хирург
ул. Маршала Захарова, 20
Крикунов Дмитрий Юрьевич
Хирург
Дунайский пр., 47
Осокин Антон Владимирович
Врач-хирург/онколог (маммолог), врач-колопроктолог
Дунайский пр., 47
Хангиреев Александр Бахытович
Хирург, онколог, колопроктолог
пр. Ударников, 19
Шишкин Андрей Андреевич
Хирург, флеболог, проктолог. Кандидат медицинских наук
Дунайский пр., 47
Колосовский Ярослав Викторович
Хирург, маммолог, онколог
пр. Ударников, 19, ул. Маршала Захарова, 20
Посмотреть всех
Винцковский Станислав Геннадьевич
Дунайский пр., 47
Огородников Виталий Викторович
Выборгское шоссе, 17-1
Горбачев Виктор Николаевич
Дунайский пр., 47
Петрушина Марина Борисовна
пр. Ударников, 19
Арамян Давид Суренович
Дунайский пр., 47
Устинов Павел Николаевич
Дунайский пр., 47
Ардашов Павел Сергеевич
пр. Ударников, 19
Волков Антон Максимович
пр. Ударников, 19
Гриневич Владимир Станиславович
Выборгское шоссе, 17-1
Измайлов Руслан Расимович
ул. Маршала Захарова, 20
Петрова Виталина Васильевна
Выборгское шоссе, 17-1
Салимов Вахоб Валиевич
Дунайский пр., 47
Синягина (Назарова) Мария Андреевна
ул. Маршала Захарова, 20
Слабкова Елена Николаевна
Выборгское шоссе, 17-1
Скрыть
Адреса
Переедание чем оно опасно и как его предотвратить.
Переедание чем оно опасно и как его предотвратить.
Переедание – бич современных людей. Продуктовое изобилие и малоподвижный образ жизни провоцируют нас на то, чтобы съесть лишнее, что в результате приводит к различным проблемам со здоровьем и внешностью.
Избыточное потребление пищи всегда влечет за собой проблемы с желудочно-кишечным трактом: запору или диарее, метеоризму, вздутию живота, изжоге.
Основной удар от нерационального питания приходится на поджелудочную железу и печень. Поджелудочная железа отвечает за выделение панкреатического сока, который содержит пищеварительные ферменты и участвует в переработке пищи. При нарушениях режима питания, злоупотреблении жирной, жареной и острой пищей, а, особенно, алкоголем может развиться панкреатит – воспаление поджелудочной железы. Оно может протекать в острой или хронической форме.
Ярче проявляет себя острый панкреатит: интенсивные боли, тошнота, рвота, икота, иногда — повышение температуры. Если панкреатит не лечить, он может привести к различным осложнениям (сахарному диабету, нарушению оттока желчи, формированию кист, абсцессов), и даже, в самых тяжелых случаях — к летальному исходу.
Второй орган, страдающий от неразумного пищевого поведения — печень, которая служит главным фильтром нашего организма. Именно она очищает кровь от токсинов, поступающих вместе с пищей или вырабатываются в нем при переедании. Нарушение режима питания влечет за собой повышение нагрузки на печень и в один далеко не прекрасный момент она просто перестает справляться со своей функцией.
В результате поражения этого важного органа происходит повреждение ткани печени, развивается жировой гепатоз, токсические (неинфекционные) гепатиты, ткань печени перерождается, начинаются процессы фиброзного перерождения. Больная печень перестает выполнять свою главную функцию — осуществлять защиту организма от попадающих в него шлаков и токсинов, в результате может развиваться интоксикация, проще говоря, отравление.
Как предотвратить переедание?
- Не садитесь за праздничный стол голодными, стоит предварительно немного перекусить. Вообще есть лучше часто и понемногу – так у вас не наступит то состояние, когда «готов съесть слона целиком», да и метаболизм улучшится.
-
Ешьте медленно и маленькими порциями. Помните, что нормальная порция для человека – количество еды, которое могло бы поместиться в его сложенных ладонях. -
Не ешьте под телевизор, компьютер, чтение – вы и не заметите, что съели в два-три раза больше. -
Откажитесь от дурной привычки «доедать, чтоб не пропало». И не заставляйте доедать детей – не стоит с младенчества формировать привычку к перееданию. -
Больше пейте воды, это поможет организму справиться с большим количеством еды и алкоголя, а также поможет быстрее ощутить сытость. -
Из спиртных напитков лучше выбрать сухое вино, оно наименее вредно для нашего организма. Относительно безвредной дозой алкоголя считается две рюмки водки или два бокала вина за вечер. И обязательно в сочетании с едой. -
Если вы не удержались и съели или выпили лишнего – примите ферментные препараты, которые позволят снизить нагрузку на печень и поджелудочную железу. -
При отравлении или злоупотреблении спиртным могут помочь препараты, которые адсорбируют яды и токсины из желудочно-кишечного тракта, снижая их концентрацию (активированный уголь, «Полисорб», «Фильтрум», «Энтеросгель» и др.).
Обязательно раз в год профилактически посещайте врача-гастроэнтеролога, делайте УЗИ органов брюшной полости! Многие заболевания желудочно-кишечного тракта могут протекать бессимптомно или со слабо выраженными симптомами. И нередко, пока мы даже не подозреваем о наличии у нас болезни, она прогрессирует и может привести к резкому и внезапному ухудшению самочувствия.
Как не заболеть диабетом? И что мы вообще знаем об этой болезни?
Автор фото, Getty Images
Подпись к фото,
Сахарный диабет 1 типа обычно появляется в детстве или подростковом возрасте. Иногда он имеет генетические причины, но может быть вызван и вирусной инфекцией
Сахарный диабет — серьезное заболевание, от которого ежегодно умирает более миллиона человек, и заболеть им может каждый.
Диабет возникает, когда наш организм не может справиться с уровнем сахара (глюкозы) в крови. Кровь становится густой, и со временем это может привести к инфаркту, инсульту, слепоте, почечной недостаточности и гангрене нижних конечностей.
Заболеваемость диабетом растет: сегодня, по данным ВОЗ, в мире насчитывается 422 миллиона диабетиков — это почти вчетверо больше, чем всего 40 лет назад.
Однако, несмотря на серьезнейшую угрозу, которую диабет представляет для здоровья, половина диабетиков даже не подозревают о своей болезни.
При этом во многих случаях, чтобы избежать сахарного диабета, достаточно просто изменить свои привычки и подкорректировать стиль жизни. Вот как это делается.
Что вызывает диабет?
Когда мы принимаем пищу, наш организм перерабатывает содержащиеся в ней углеводы в сахар (глюкозу). За его усвоение отвечает инсулин — гормон поджелудочной железы, который дает клеткам сигнал поглощать растворенную в крови глюкозу и использовать ее как источник энергии.
Диабет возникает тогда, когда производство инсулина прекращается или гормон перестает нормально выполнять свою функцию, в результате чего сахар начинает в крови накапливаться.
Автор фото, Getty Images
Какие бывают виды диабета?
Сахарный диабет бывает нескольких типов.
При диабете 1 типа поджелудочная железа перестает производить инсулин, и сахар начинает накапливаться в крови. Чаще всего это случается довольно рано — в детском или подростковом возрасте.
Ученые до сих пор точно не знают, по какой именно причине это происходит, однако полагают, что тут свою роль может играть генетическая предрасположенность или вирусная инфекция, повреждающая клетки поджелудочной, ответственные за производство инсулина. Примерно 10% диабетиков страдают именно диабетом 1 типа.
При диабете 2 типа производство инсулина не прекращается полностью, однако либо его производится недостаточно, либо что-то мешает ему эффективно работать.
Автор фото, Getty Images
Подпись к фото,
Инсулин, позволяющий нашему организму перерабатывать сахар, производится поджелудочной железой
Это обычно происходит уже в среднем возрасте или ближе к старости, однако диабет второго типа встречается и у молодых людей, если они страдают ожирением или ведут малоподвижный образ жизни. К нему также более склонны представители отдельных народов — особенно выходцы из Южной Азии.
Диагноз «гестационный диабет» иногда ставят беременным женщинам — это значит, что их организм вырабатывает не достаточно инсулина, чтобы хватило и им самим, и еще не рожденному ребенку.
В зависимости от критериев оценки, такой диагноз можно поставить от 6 до 16% всех беременных — им необходимо внимательно следить за уровнем сахара в крови, поддерживая его в норме за счет диеты, физических упражнений и/или инъекций инсулина, чтобы у них не развился диабет второго типа.
Различают и так называемый предиабет — повышенный уровень глюкозы в крови, что также может привести к развитию полноценного заболевания.
Каковы симптомы диабета?
Автор фото, Getty Images
Подпись к фото,
Повышенная усталость, постоянная жажда и слишком частое мочеиспускание могут быть признаками развивающегося диабета
В числе самых распространенных симптомов:
- постоянная жажда
- необычно частое мочеиспускание, особенно в ночное время
- повышенная усталость
- потеря в весе безо всякой причины
- снижение остроты зрения
- порезы и царапины, которые долго заживают
Симптомы диабета 1 типа чаще всего развиваются в детстве или подростковом возрасте и выражены значительно сильнее.
В группу риска диабета 2 типа обычно входят люди старше 40 лет (выходцы из Южной Азии — старше 25), а также родственники диабетиков (братья, сестры, дети) и люди с излишним весом.
Могу ли я предотвратить заболевание?
Риск заболеть диабетом зависит от генетических факторов и условий окружающей среды, однако вы можете поддерживать концентрацию сахара в крови на нормальном уровне за счет здоровой диеты и активного образа жизни.
Автор фото, Getty Images
Подпись к фото,
Один из способов снизить риск диабета — заменить рафинированные сахара и изделия из белой муки на фрукты и продукцию из неочищенных злаков
Для начала можно сократить потребление кондитерских изделий и сладких напитков, а белый хлеб и макаронные изделия заменить продукцией из муки грубого помола.
Продукты питания из рафинированного сахара и очищенных злаков содержат меньше питательных веществ, так как витамины и волокна содержатся преимущественно в оболочке зерен. Примеры таких продуктов — белая мука, белый хлеб, белый рис, белая паста, выпечка, газированные напитки, конфеты и хлопья для завтрака с добавлением сахара.
В здоровый рацион входят овощи, фрукты, бобовые и цельнозерновые продукты, а также полезные растительные масла, орехи и сорта рыбы, богатые омега-3-ненасыщенными жирными кислотами, такие как сардина, лосось или макрель.
Важно принимать пищу с регулярными интервалами, чтобы избежать переедания.
Понизить содержание сахара в крови помогают и физические упражнения. Врачи рекомендуют проводить по меньшей мере два с половиной часа в неделю, занимаясь аэробными нагрузками — например, ходьбой или подъемом по лестнице.
Автор фото, Getty Images
Подпись к фото,
Важно избегать сидячего образа жизни и заниматься физическими упражнениями по меньшей мере два с половиной часа в неделю
Организму будет легче поддерживать нормальный уровень сахара в крови, если у вас нет лишнего веса. Но если вам нужно похудеть, лучше делать это медленно, теряя не больше 0,5-1 кг в неделю.
Чтобы снизить риск сердечных заболеваний, полезнее всего не курить и следить за уровнем холестерина.
Какие осложнения дает диабет?
Высокий уровень сахара в крови может сильно повредить сосуды.
Когда кровь густеет, ей становится труднее перемещаться по телу — до некоторых клеток она может не доходить вовсе, что повышает риск повреждения нервов (потеря чувствительности и болевых ощущений), потери зрения и инфекционных заболеваний ступней.
По данным ВОЗ, сахарный диабет является одной из основных причин развития слепоты, почечной недостаточности, инфаркта, инсульта и гангрены нижних конечностей, ведущей к ампутации ног.
Автор фото, Getty Images
Подпись к фото,
Инфаркт — одно из возможных осложнений диабета
Только в 2016 году от прямых последствий заболевания диабетом скончалось около 1,6 млн человек.
Сколько людей болеют диабетом?
По данным ВОЗ, с 1980 по 2014 год число диабетиков по всему миру выросло со 108 млн до 422 млн человек.
В 1980 году диабетом страдали менее 5% взрослого населения планеты. В 2014-м этот показатель составил уже 8,5%.
Согласно подсчетам Международной федерации диабета, 80% людей, страдающих от этого заболеваний, живут в странах с низким или средним уровнем дохода.
В развитых странах диабетом чаще болеют люди, живущие за чертой бедности и/или употребляющие в пищу дешевые полуфабрикаты.
Гипертриглицеридемия, спровоцировавшая острый панкреатит во время беременности — диагностический подход, ведение и последующее наблюдение | Липиды в здоровье и болезнях
Острый панкреатит (ОП) — редкая причина боли в животе во время беременности с указанной частотой 1 / 1000–10 000 в зависимости от используемых диагностических критериев и при условии, что точный диагноз не всегда достигается [1,2, 3]. Большинство случаев происходит в третьем триместре или в раннем послеродовом периоде и несет в себе повышенную материнскую и плодовую заболеваемость и потенциальную смертность [4].Уровень материнской смертности из-за панкреатита, по сообщениям, составлял 37%, а коэффициент смертности плода — 60%, и в последнее время он снизился в результате более совершенных диагностических и терапевтических возможностей [5,6,7]. Панкреатит, связанный с беременностью, может возникать на фоне желчнокаменной болезни, злоупотребления алкоголем и гипертриглицеридемии (ГТГ) [8,9,10]. По-видимому, ГТГ ухудшает оценку тяжести и прогноз заболевания [7, 11, 12].
AP во время беременности является проблемой для клинициста, поскольку она может быть осложнена началом родов или неотложными акушерскими ситуациями.Более того, редкость этого состояния делает клинициста менее подозрительным к такой этиологии острой боли в животе во время беременности, которая может задержать диагностику и лечение и поставить под угрозу исход для плода. Это еще больше выделяет HTG-AP, поскольку ни его диагноз, ни подход к пациенту не могут быть полностью сопоставимы с общими критериями, используемыми для панкреатита, что делает эту патологию клинической стратегией и проблемой медицинской ответственности.
В настоящее время нет доступных акушерских руководств, которые подчеркивают роль ГТГ и регулируют ведение заболевания, по-прежнему отсутствуют из-за низких показателей заболеваемости и скудности клинических данных.В руководствах по ведению ОП у населения в целом нет упоминания о беременности. Терапия полагается на опыт клинициста, что означает восприимчивость к медицинско-правовым вопросам и проблемам мальпраксиса.
Липидный обмен во время беременности и патогенез панкреатита, вызванного HTG
Нормальная беременность характеризуется адаптивными изменениями липидного обмена, призванными обеспечить потребности плаценты и потребности растущего плода в глюкозе и липидах: повышенное производство глюкозы, синтез прогестерона и липогенез, снижение липолиза [13 , 14].У женщин с аномальным метаболизмом липопротеинов эти изменения приводят к тяжелой ГТГ и могут спровоцировать панкреатит [15]. Хотя триглицериды (ТГ) в сыворотке достигают пика в третьем триместре, общий уровень ТГ в сыворотке редко превышает 300 мг / дл (3,3 ммоль / л), а этого недостаточно, чтобы вызвать АД.
HTG может быть первичным — при синдроме врожденной хиломикронемии, связанном с дефицитом липопротеинлипазы или апопротеинов C-II [16], или вторичным у пациентов с ожирением или метаболическим синдромом, нераспознанным или неконтролируемым сахарным диабетом, потребителями алкоголя, употреблением наркотиков (тамоксифен, стероиды , диуретики, бета-адреноблокаторы, атипичные нейролептики) или могут не иметь предрасполагающих факторов [17,18,19].
Точный патогенез ГТГ-индуцированного АП до конца не изучен. ТГ, накапливающиеся вокруг поджелудочной железы, гидролизуются липазой поджелудочной железы, что приводит к накоплению высоких уровней свободных жирных кислот [20]. Считается, что они токсичны для ацинарных клеток и эндотелия капилляров. В то же время повышенные концентрации хиломикронов могут привести к закупорке капилляров, ишемии и ацидозу. В этой кислой среде свободные жирные кислоты активируют трипсиноген и запускают AP [21].
Диагностические подводные камни во время беременности
Диагностика ОП во время беременности сложна, поскольку симптомы могут имитировать любое другое заболевание, проявляющееся болью в животе или началом родов. Иногда начало ОП само по себе может вызвать роды из-за раздражения брюшины. Необходимо исключить острые медицинские и хирургические состояния, сопровождающиеся острой болью в животе: инфаркт миокарда, язвенная болезнь, аппендицит, холецистит, острая ишемия брыжейки, рак желудочно-кишечного тракта или поджелудочной железы, пиелонефрит и т. Д.Кроме того, необходимо учитывать и тщательно исключать акушерские осложнения — острую жировую болезнь печени при беременности, преэклампсию, HELLP-синдром, отслойку плаценты, разрыв матки [22]. Установление боли в животе у пациенток на поздних сроках беременности обусловлено наличием увеличенной матки с механическим смещением вверх и в сторону материнских органов, а также физиологическими изменениями восприятия боли [23]. У доношенных пациентов с местно осложненным заболеванием из-за острого скопления перипанкреатической жидкости трудно поставить диагноз [16, 17].
Случаи HTG-AP обычно связаны с высокими уровнями ТГ в сыворотке (≥1000 мг / дл). Однако в некоторых случаях ГТГ можно скрыть как триггер заболевания, поскольку уровни ТГ падают после нескольких дней голодания. Имеются сообщения об АП во время беременности у пациенток с только ГТГ в качестве идентифицируемого триггера, но на более низких уровнях, чем вышеуказанный порог. Таким образом, уровни HTG, способствующие активации панкреатита, вызывают сомнения [1, 21]. Кроме того, диагноз ОП может быть упущен из виду, потому что уровни амилазы в сыворотке также могут быть в пределах нормы при поступлении [24].
Варианты ведения и лечения
Клиническая картина HTG-AP не отличается от других этиологий, за исключением диагностических ловушек, полученных из акушерского контекста. После постановки правильного диагноза принципы ведения беременных пациенток следуют текущим рекомендациям для населения в целом, но усложняются решением относительно времени и пути родоразрешения. Необходимо обязательно вернуть HTG в нормальный диапазон [24]. Тем не менее, существуют ограничения в отношении хронического использования антилипемии во время беременности из-за отсутствия последовательных исследований, проводимых на людях.После родов пациентка возвращается к протоколам для небеременных популяций.
Гиполипидемические средства при беременности — Антилипемические средства являются первой линией лечения у небеременных пациенток с АП, индуцированным ГТГ. Однако эти препараты мало изучены на беременных женщинах, и имеется ограниченная информация о влиянии на плод [25]. Омега-3 жирные кислоты безопасны для использования во время беременности в качестве монотерапии для снижения уровня ТГ у матери, имеют быстрое начало действия, но лишь умеренные эффекты [26, 27].Никотиновая кислота использовалась только в случаях, когда у беременных женщин в первом триместре беременности не было доказанных побочных эффектов для плода [28, 29], однако лечение на более поздних сроках беременности не рекомендовалось. Использование фибратов во время беременности ограничено, поскольку из хорошо спланированных исследований доступно мало данных и необходимы дальнейшие исследования для поддержки их использования у беременных женщин [30]. Статины обладают потенциально тератогенным действием, и их использование у беременных ограничено, хотя исследования противоречивы [30].Поскольку умеренный риск аномалий развития плода нельзя исключить с помощью статинов, они получили категорию X FDA (Управление по санитарному надзору за качеством пищевых продуктов и медикаментов) [31].
Инсулин и гепарин — Инсулин усиливает активность липопротеинлипазы и приводит к деградации хиломикронов, снижая таким образом ГТГ, в то время как гепарин стимулирует высвобождение липопротеинлипазы, которая прикрепляется к эндотелиальным клеткам и снижает уровень ТГ в сыворотке [32]. Длительное употребление гепарина истощает липопротеинлипазу на поверхности эндотелиальных клеток, оказывая противоположное триггерное действие на ГТГ, и приводит к панкреатиту.Watts et al. опишите это в истории болезни беременной пациентки. В описании случая описана беременная женщина, у которой после длительного приема гепарина развился HTG-панкреатит [33].
Аферез — терапевтический плазмаферез служит для снижения уровня триглицеридов, воспалительных цитокинов и замещения дефицита липопротеинлипазы или аполипопротеинов, когда плазма используется в качестве замещающей жидкости [34]. В HTG-AP может использоваться аферез в соответствии с рекомендациями Американского общества афереза [35].Существует несколько небольших исследований и клинических случаев, в которых оценивалось использование плазмафереза у беременных, что делало его эффективным и безопасным [36,37,38,39]. Исследования, сравнивающие влияние плазмафереза и консервативного лечения на заболеваемость и смертность в случаях панкреатита, вызванного HTG, не обнаружили статистической разницы [40].
Акушерские решения и исходы для матери и плода
Прерывание беременности
Решение о прерывании беременности принимает группа, в которую входят гастроэнтерологи, хирурги и акушеры, чтобы минимизировать потерю плода.Консультация и согласие пары обязательны. Подтвержденное мертворождение, обязательное использование фетотоксических препаратов для лечения панкреатита или органной недостаточности являются показателями прерывания беременности, независимо от того, требуются ли доношенные / преждевременные естественные роды или кесарево сечение [7]. Прерывание беременности можно рассматривать как необходимое условие для излечения АП [39].
По возможности, родоразрешение через естественные родовые пути предпочтительнее для снижения риска инфицирования и некроза, связанного с лапаротомией.Однако в случае гиперлипидемического панкреатита беременность следует как можно скорее прервать путем кесарева сечения из-за значительного повышения риска материнской и внутриутробной смертности. Экстренные хирургические роды показаны пациентам с ухудшением состояния через 24–48 часов лечения, без улучшения паралитической непроходимости кишечника, мертворождения, пороков развития плода, дистресса плода и тяжелого панкреатита. Следует учитывать потенциальную необходимость выполнения профилактической гистерэктомии, чтобы избежать последнего риска инфицирования раны матки из области поджелудочной железы, особенно у повторнородящих пациенток [41].
Материнский исход
Последние данные показывают, что ГТГ является фактором риска задержки регенерации поджелудочной железы после АП [42]. После выздоровления необходимо контролировать липидный профиль в течение длительного периода времени, и пациента необходимо проконсультировать относительно риска повторных эпизодов АП, гиперлипопротеинемии, сахарного диабета и синдрома гипервязкости в более позднем возрасте.
Последствия для плода
Плод после ОП беременности подвержен риску преждевременных родов, преждевременных родов и смерти [7, 43, 44].Что касается последующего наблюдения за плодами от пациентов с гиперлипидемией, результаты патологических исследований, проведенных на умерших 6-месячных плодах матерей с гиперхолестеринемией по сравнению с матерями с нормальным уровнем холестерина, показали наличие жировых полос на уровне аорты [45, 46]. Гипотеза метаболического программирования плода предполагает, что ГТГ во время беременности может иметь последствия в дальнейшей жизни для продукта зачатия. Ранняя адаптация к конкретным условиям питания влияет на будущую физиологию и продолжает проявляться даже в отсутствие условий, которые их инициировали [47].Плоды от беременных с гипертриглицеридемией подвержены риску нарушения гомеостаза липидов и атеросклероза из-за еще недостаточно изученных механизмов. Исследования, проведенные на животных, показали, что постоянные изменения в метилировании ДНК (дезоксирибонуклеиновой кислоты) или модификации хроматина или активации генов, участвующих в иммунных путях и метаболизме жирных кислот, являются возможными путями эпигенетического метаболического программирования во время эмбрионального / эмбрионального развития [48,49 , 50].
Консультирование до зачатия и дородовое консультирование пациентов с высоким риском
Пациентам с ГТГ, принимающим гиполипидемическую терапию, следует прекратить лечение до и во время беременности, поскольку данные о безопасности лекарств противоречат друг другу [29, 41, 51].Их следует проинформировать о возможных усугубляющих факторах и осложнениях беременности. Необходимы изменения в образе жизни, такие как диета с низким содержанием жиров и омега-3 жирных кислот, упражнения, воздержание от алкоголя и контроль вторичных триггерных факторов — сахарного диабета и лекарств, которые могут вызывать АП (β-адреналоблокаторы, глюкокортикоиды, циметидин, эстроген, оральные контрацептивы). Следует избегать чрезмерного набора веса во время беременности. Гликемический контроль должен быть достигнут до зачатия, чтобы помочь снизить уровень липидов, особенно у женщин с диабетом [52].
Во время беременности у пациенток с высоким риском следует тщательно контролировать уровни триглицеридов. Необходимо обеспечить своевременное антилипемическое лечение омега-3 жирными кислотами и никотиновой кислотой для поддержания параметров липидного профиля в пределах нормы. Есть авторы, которые поддерживают использование афереза при лечении ГТГ беременных в качестве меры профилактики панкреатита [53].
Основные признаки, которые отличают HTG-AP, возникающий во время беременности, от заболевания, встречающегося у небеременных пациенток, обобщены в таблице 1.Несмотря на то, что эта патология является неожиданным событием во время беременности, ее необходимо обосновывать и искать, учитывая ее потенциально серьезные осложнения для матери и плода. Мы можем предположить, что растущая тенденция ожирения во всем мире может оказать негативное влияние на заболеваемость этим заболеванием, во время беременности и т. Д.
Таблица 1 Особенности острого панкреатита и острого панкреатита, вызванного ГТГ, у беременных по сравнению с небеременными пациентами
Острый панкреатит — NHS
Острый панкреатит — это состояние, при котором поджелудочная железа воспаляется (опухает) в течение короткого периода времени.
Поджелудочная железа — это небольшой орган, расположенный за желудком, который помогает пищеварению.
Большинство людей с острым панкреатитом начинают чувствовать себя лучше в течение недели и больше не имеют проблем. Но у некоторых людей с тяжелым острым панкреатитом могут развиваться серьезные осложнения.
Острый панкреатит отличается от хронического панкреатита, при котором поджелудочная железа становится необратимо поврежденной в результате воспаления в течение многих лет.
Симптомы острого панкреатита
К наиболее частым симптомам острого панкреатита относятся:
- внезапно появляется сильная боль в центре живота (живота)
- плохое самочувствие
- понос
- высокая температура 38 ° C и более (лихорадка)
Подробнее о симптомах острого панкреатита и диагностике острого панкреатита.
Когда обращаться за медицинской помощью
Немедленно обратитесь к терапевту, если у вас внезапно возникла сильная боль в животе. Если это невозможно, обратитесь за советом в NHS 111.
Причины острого панкреатита
Острый панкреатит чаще всего связан с:
Но иногда причина неизвестна.
Уменьшив употребление алкоголя и изменив свой рацион, чтобы снизить вероятность образования камней в желчном пузыре, вы можете снизить свои шансы на развитие острого панкреатита.
Подробнее о причинах острого панкреатита и профилактике острого панкреатита.
Как лечить
Лечение острого панкреатита направлено на то, чтобы помочь контролировать состояние и справиться с любыми симптомами.
Обычно это связано с госпитализацией. Вам могут вводить жидкости непосредственно в вену (внутривенные жидкости), обезболивающее, жидкую пищу через трубку в животе и кислород через трубки в носу.
Большинство людей с острым панкреатитом поправляются в течение недели и достаточно хорошо себя чувствуют, чтобы выписаться из больницы через несколько дней.
В тяжелых случаях восстановление может занять больше времени, так как у некоторых людей могут развиться осложнения.
Подробнее о лечении острого панкреатита и возможных осложнениях острого панкреатита.
Последняя проверка страницы: 29 октября 2018 г.
Срок следующей проверки: 29 октября 2021 г.
Панкреатит — лучший канал здоровья
Панкреатит — это воспаление поджелудочной железы, которое может быть острым (внезапным и тяжелым) или хроническим (продолжающимся). Поджелудочная железа — это железа, которая выделяет пищеварительные ферменты и важные гормоны.Чрезмерное употребление алкоголя — одна из наиболее частых причин хронического панкреатита, за которым следуют камни в желчном пузыре.
Панкреатит — одно из наименее распространенных заболеваний пищеварительной системы. Варианты лечения включают воздержание от алкоголя, голодание до исчезновения воспаления, прием лекарств и хирургическое вмешательство.
Причины панкреатита
Около половины всех людей с острым панкреатитом сильно пили, что делает употребление алкоголя одной из наиболее частых причин. Камни в желчном пузыре вызывают большинство остальных случаев.
В редких случаях панкреатит может быть вызван:
- травмой или операцией в области поджелудочной железы
- наследственными аномалиями поджелудочной железы
- наследственными нарушениями метаболизма
- вирусами (особенно эпидемическим паротитом)
- лекарствами (включая некоторые диуретики), которые также могут вызвать воспаление.
Двойная роль поджелудочной железы
Поджелудочная железа — одна из самых больших желез в организме. Он выполняет две роли:
- Внешнесекреторная поджелудочная железа — производит щелочные вещества для противодействия кислотам желудка до того, как пища попадает в тонкий кишечник, и вырабатывает ферменты, помогающие расщеплять пищу на более мелкие компоненты.Эти выделения проходят по системе протоков поджелудочной железы и попадают в кишечник через узкое отверстие, называемое сосочком. «Экзокринный» относится к железам, которые выделяют свои вещества через протоки к определенным целям.
- Эндокринная поджелудочная железа — производит гормоны, такие как инсулин, который помогает регулировать количество сахара, циркулирующего в крови. Проблемы с выработкой инсулина могут привести к диабету. «Эндокринный» относится к железам, которые выделяют свои вещества в кровоток.
Острый панкреатит
Острый панкреатит — это внезапный изнурительный приступ сильной боли в верхней части живота. Ферменты поджелудочной железы раздражают и сжигают поджелудочную железу и просачиваются в брюшную полость. Осложнения включают дыхательную, почечную или сердечную недостаточность, каждая из которых может быть фатальной.
Самая частая причина тяжелого острого панкреатита — камни в желчном пузыре, блокирующие проток поджелудочной железы. Иногда это может произойти, даже если желчный пузырь был ранее удален. Острый панкреатит, спровоцированный чрезмерным употреблением алкоголя, обычно проходит сам собой после отдыха и воздержания от алкоголя.
Общие симптомы острого приступа включают:
- сильную боль в животе, часто распространяющуюся на спину
- вздутие живота
- лихорадка
- потливость
- тошнота
- рвота
- коллапс.
Симптомы острого панкреатита иногда можно спутать с симптомами других неотложных состояний, таких как сердечный приступ, желчная колика (камни желчного пузыря) или перфорация язвы желудка или двенадцатиперстной кишки. Острый панкреатит обычно вызывает сильную боль, и пациенту потребуется неотложная помощь в больнице.
Хронический панкреатит
Хронический панкреатит обычно включает повторяющиеся приступы воспаления поджелудочной железы, часто даже после устранения известных триггеров. Люди, которые пьют чрезмерное количество алкоголя, подвергаются повышенному риску развития этого состояния. Со временем поджелудочная железа может быть повреждена или ее части могут быть разрушены в результате непрекращающегося воспаления. Это приводит к расстройству пищеварения. У человека могут выделяться жирные фекалии с неприятным запахом или даже капли масла. Повреждение поджелудочной железы обычно необратимо.
Некоторые люди с хроническим панкреатитом страдают повторяющейся или даже постоянной болью в животе, которая может быть очень сильной. Другие симптомы включают устойчивую потерю веса, вызванную неспособностью организма правильно переваривать и усваивать пищу. Если большая часть поджелудочной железы повреждена, потеря выработки инсулина может вызвать диабет. Хронический панкреатит может способствовать развитию рака поджелудочной железы.
Диагностика панкреатита
Панкреатит обычно диагностируется быстро, путем обследования брюшной полости и подтверждается с помощью ряда медицинских тестов, включая:
- Общие тесты, такие как анализы крови, физикальное обследование и рентген.
- Ультразвук — звуковые волны формируют изображение, определяющее наличие камней в желчном пузыре.
- Компьютерная томография — специальный рентгеновский снимок позволяет получить трехмерные изображения поджелудочной железы.
- МРТ — здесь используется сильное магнитное поле, а не излучение, чтобы делать снимки брюшной полости. Специальная форма МРТ, называемая MRCP, также может использоваться для получения изображений протоков поджелудочной железы и определения причины панкреатита и степени повреждения.
Лечение панкреатита
Лечение зависит от причины и тяжести состояния.
Лечение острого панкреатита
Лечение может включать:
- стационарное лечение — во всех случаях острого панкреатита
- интенсивная терапия в стационаре — в случаях тяжелого острого панкреатита
- голодание и внутривенное введение жидкости — до исчезновения воспаления
- боль Облегчение — адекватное обезболивание необходимо и часто вводится в вену (внутривенно). При соответствующем обезболивании человек с панкреатитом может делать глубокие вдохи, что помогает избежать осложнений с легкими, таких как эндоскопия пневмонии
- — через пищевод вводится тонкая трубка, позволяющая врачу увидеть вашу поджелудочную железу.Это устройство используется для введения красителя в желчные протоки и поджелудочную железу. Камни в желчном пузыре можно увидеть и сразу удалить.
- Операция — при наличии камней в желчном пузыре удаление желчного пузыря поможет предотвратить дальнейшие приступы. В редких случаях требуется операция по удалению поврежденных или отмерших участков поджелудочной железы.
- Изменение образа жизни — отказ от алкоголя.
Лечение хронического панкреатита
Лечение может включать:
- снижение потребления жира
- дополнение пищеварения путем приема таблеток фермента поджелудочной железы с пищей
- отказ от алкоголя
- инъекции инсулина, если эндокринная функция поджелудочной железы нарушена
- анальгетики (обезболивающее).
Куда обратиться за помощью
- Ваш врач
- Гастроэнтеролог
Что следует помнить
- Панкреатит — это воспаление поджелудочной железы, которое может быть острым или хроническим.
- Варианты лечения включают голодание до исчезновения воспаления, удаление камней в желчном пузыре, отказ от алкоголя, лекарств и хирургическое вмешательство.
Хронический панкреатит: лечение, симптомы и причины
Хронический панкреатит — это длительно прогрессирующее воспалительное заболевание поджелудочной железы, которое приводит к необратимому нарушению структуры и функции поджелудочной железы.
Поджелудочная железа — это орган, расположенный в брюшной полости, за желудком и под грудной клеткой. Он специализируется на производстве важных ферментов и гормонов, которые помогают расщеплять и переваривать пищу. Он также заставляет инсулин снижать уровень сахара в крови.
Наиболее частой причиной является длительное злоупотребление алкоголем — считается, что на него приходится от 70 до 80 процентов всех случаев.
Хронический панкреатит ежегодно вызывает более 122 000 посещений врача и 56 000 госпитализаций в США.
Заболевание значительно больше мужчин, чем женщин.
Поделиться на Pinterest Поджелудочная железа вырабатывает важные ферменты и гормоны, которые помогают расщеплять пищу.
При хроническом панкреатите обычно рекомендуются следующие методы лечения.
Изменение образа жизни
Людям с хроническим панкреатитом необходимо изменить образ жизни. К ним относятся:
- Прекращение употребления алкоголя: Отказ от алкоголя поможет предотвратить дальнейшее повреждение поджелудочной железы.Это также значительно облегчит боль. Некоторым людям может потребоваться профессиональная помощь, чтобы бросить алкоголь.
- Прекращение употребления табака: Курение не является причиной панкреатита, но может ускорить прогрессирование заболевания.
Обезболивание
Лечение должно быть направлено не только на облегчение болевых симптомов, но и на депрессию, которая является частым последствием длительной боли.
Врачи обычно используют пошаговый подход, при котором прописываются легкие обезболивающие, которые постепенно усиливаются, пока боль не станет управляемой.
Инсулин
Поджелудочная железа может перестать вырабатывать инсулин, если повреждение обширное. У человека, вероятно, развился диабет 1 типа.
Регулярное лечение инсулином станет частью лечения на всю оставшуюся жизнь человека. Диабет 1 типа, вызванный хроническим панкреатитом, включает инъекции, а не таблетки, потому что пищеварительная система, скорее всего, не сможет их расщепить.
Хирургия
Сильная хроническая боль иногда не поддается лечению обезболивающими.Протоки в поджелудочной железе могут быть заблокированы, вызывая скопление пищеварительного сока, которое оказывает на них давление, вызывая сильную боль. Другой причиной хронической и сильной боли может быть воспаление головки поджелудочной железы.
Для лечения более тяжелых случаев могут быть рекомендованы несколько форм хирургического вмешательства.
Эндоскопическая хирургия
Узкая полая гибкая трубка, называемая эндоскопом, вводится в пищеварительную систему под контролем ультразвука. Через эндоскоп продевается устройство с крошечным спущенным баллоном на конце.Когда он достигает воздуховода, баллон надувается, таким образом расширяя воздуховод. Устанавливается стент, чтобы предотвратить сужение протока.
Резекция поджелудочной железы
Головка поджелудочной железы удалена хирургическим путем. Это не только снимает боль, вызванную воспалением, раздражающим нервные окончания, но также снижает давление на протоки. Для резекции поджелудочной железы используются три основных метода:
- Процедура Бегера: Это включает резекцию воспаленной головки поджелудочной железы с осторожным сохранением двенадцатиперстной кишки, остальная часть поджелудочной железы повторно соединяется с кишечником.
- Процедура Фрея: Используется, когда врач считает, что боль вызвана как воспалением головки поджелудочной железы, так и закупоркой протоков. Процедура Фрея добавляет к резекции головки поджелудочной железы продольную декомпрессию протока — головку поджелудочной железы удаляют хирургическим путем, а протоки декомпрессируют, соединяя их непосредственно с кишечником.
- Панкреатодуоденэктомия с сохранением привратника (PPPD): Желчный пузырь, протоки и головка поджелудочной железы удалены хирургическим путем.Это делается только в очень тяжелых случаях сильной хронической боли, когда головка поджелудочной железы воспалена, а протоки также заблокированы. Это наиболее эффективная процедура для уменьшения боли и сохранения функции поджелудочной железы. Однако у него самый высокий риск инфицирования и внутреннего кровотечения.
Тотальная резекция поджелудочной железы
Это включает хирургическое удаление всей поджелудочной железы. Это очень эффективно при боли. Однако человеку, перенесшему тотальную резекцию поджелудочной железы, будет необходимо лечение некоторых жизненно важных функций поджелудочной железы, таких как высвобождение инсулина.
Аутологичная трансплантация островковых клеток поджелудочной железы (APICT)
Во время процедуры тотальной панкреатэктомии создается суспензия изолированных островковых клеток из хирургически удаленной поджелудочной железы и вводится в воротную вену печени. Островковые клетки функционируют как свободный трансплантат в печени и вырабатывают инсулин.
Принятие диетических мер для уменьшения последствий панкреатита жизненно важно.
Поджелудочная железа участвует в пищеварении, но панкреатит может нарушить эту функцию.Это означает, что люди с этим заболеванием будут испытывать трудности с перевариванием многих продуктов.
Людям с панкреатитом рекомендуется вместо трех обильных приемов пищи в день шесть небольших приемов пищи. Также лучше придерживаться обезжиренной диеты.
Управление диетой при панкреатите направлено на достижение четырех результатов:
- снижение риска недоедания и нехватки определенных питательных веществ
- предотвращение высокого или низкого уровня сахара в крови
- управление или профилактика диабета, заболеваний почек и других осложнений
- снижение вероятность обострения панкреатита
План диеты будет составлен врачом, или пациент может быть направлен к квалифицированному диетологу.План основан на текущих уровнях питательных веществ в крови, показанных при диагностическом тестировании.
Планы питания обычно включают продукты с высоким содержанием белка и высокой питательной ценностью. Скорее всего, они будут включать цельнозерновые, овощи, фрукты, нежирные молочные продукты и нежирные источники белка, такие как курица и рыба без костей.
Следует избегать жирной, жирной или жирной пищи, поскольку они могут вызвать выработку поджелудочной железой большего количества ферментов, чем обычно. Алкоголь, который является основной причиной хронического панкреатита, также лучше избегать при соблюдении диеты, благоприятной для панкреатита.
В зависимости от степени повреждения пациентам, возможно, также придется принимать искусственные версии некоторых ферментов для улучшения пищеварения. Это облегчит вздутие живота, сделает их кал менее жирным и неприятным запахом, а также избавит от спазмов в животе.
Поделиться на Pinterest Человек с хроническим панкреатитом может испытывать боль в животе, которая распространяется вдоль спины.
Общие признаки и симптомы хронического панкреатита включают:
- Сильная боль в верхней части живота, которая иногда может распространяться по спине и становится более интенсивной после еды
- тошнота и рвота, которые чаще возникают во время эпизодов боли
Как болезнь по мере прогрессирования приступы боли становятся более частыми и сильными.Некоторые пациенты со временем страдают от постоянной боли в животе.
По мере прогрессирования хронического панкреатита и ухудшения способности поджелудочной железы вырабатывать пищеварительные соки могут появиться следующие симптомы:
- стул с неприятным запахом и жирным запахом
- вздутие живота
- спазмы в животе
- метеоризм
В конечном итоге поджелудочная железа может не может вообще вырабатывать инсулин, что приводит к диабету 1 типа, который может вызывать следующие симптомы:
- жажда
- частое мочеиспускание
- сильный голод
- потеря веса
- усталость
- помутнение зрения
хронический панкреатит обычно является осложнением повторяющихся эпизодов острого панкреатита.Это может привести к необратимому повреждению поджелудочной железы.
Острый панкреатит возникает, когда трипсин активируется в поджелудочной железе. Трипсин — это фермент, который вырабатывается в поджелудочной железе и попадает в кишечник, где он расщепляет белки как часть пищеварительной системы.
Трипсин неактивен, пока не достигнет кишечника. Если трипсин активируется внутри поджелудочной железы, он начинает переваривать поджелудочную железу, что приводит к раздражению и воспалению поджелудочной железы.Это переходит в острый панкреатит.
Злоупотребление алкоголем
Алкоголь может вызвать процесс, который запускает активацию трипсина внутри поджелудочной железы, как и камни в желчном пузыре.
У людей, злоупотребляющих алкоголем, у которых развивается острый панкреатит, как правило, повторяются эпизоды, и в конечном итоге развивается хронический панкреатит.
Повторяющиеся приступы острого панкреатита в конечном итоге сказываются на поджелудочной железе, вызывая необратимые повреждения, которые затем переходят в хронический панкреатит.
Это также известно как хронический алкогольный панкреатит.
Идиопатический хронический панкреатит
Идиопатическое заболевание не имеет известной причины или причины. Идиопатический хронический панкреатит составляет большинство остальных случаев.
Большинство случаев идиопатического хронического панкреатита развивается у людей в возрасте от 10 до 20 лет и старше 50 лет.
Никто не знает, почему другие возрастные группы страдают редко. Гены SPINK-1 и CFTR, типы мутировавших генов, существуют примерно у 50 процентов пациентов с идиопатическим хроническим панкреатитом.Эти генетические мутации могут нарушить функции поджелудочной железы.
Другие гораздо более редкие причины включают:
- аутоиммунный хронический панкреатит, при котором собственная иммунная система человека атакует поджелудочную железу
- наследственный панкреатит, при котором пациенты имеют генетическое заболевание и рождаются с дефектной поджелудочной железой
- муковисцидоз, другой генетический состояние, повреждающее органы, включая поджелудочную железу
Не существует надежных тестов для диагностики хронического панкреатита.Врач заподозрит заболевание из-за симптомов пациента, повторных обострений острого панкреатита в анамнезе или злоупотребления алкоголем.
Анализы крови могут быть полезны для проверки уровня глюкозы в крови, который может быть повышен.
Анализы крови на повышенный уровень амилазы и липазы на данном этапе ненадежны. Уровни амилазы и липазы в крови повышаются в течение первых двух дней панкреатита, а затем возвращаются к норме через пять-семь дней. Пациент с хроническим панкреатитом болел бы намного дольше.
Врачам необходимо внимательно осмотреть поджелудочную железу, чтобы правильно диагностировать заболевание. Скорее всего, это будет включать:
- Ультразвуковое сканирование: Высокочастотные звуковые волны создают изображение на мониторе поджелудочной железы и ее окружения.
- КТ: Рентгеновские лучи используются для получения множества снимков одной и той же области под разными углами, которые затем объединяются для получения трехмерного изображения. Сканирование покажет изменения при хроническом панкреатите.
- Магнитно-резонансная холангиопанкреатография (MRCP): Это сканирование показывает желчные и панкреатические протоки более четко, чем компьютерная томография.
- Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ): Эндоскоп вводится в пищеварительную систему. Врач проводит эндоскоп с помощью ультразвука.
Пациенты с хроническим панкреатитом имеют повышенный риск развития рака поджелудочной железы. Если симптомы ухудшаются, особенно сужение протока поджелудочной железы, врачи могут заподозрить рак.В таком случае они закажут компьютерную томографию, МРТ или эндоскопическое исследование.
Поделиться на Pinterest Постоянная или повторяющаяся боль может вызывать беспокойство, раздражительность, стресс и депрессию.
Есть несколько причин, по которым хронический панкреатит может развиться и стать более опасным для здоровья человека.
Стресс, тревога и депрессия
Заболевание может влиять на психологическое и эмоциональное состояние пациента. Постоянная или повторяющаяся боль, которая часто бывает сильной, может вызывать дистресс, беспокойство, раздражительность, стресс и депрессию.
Пациентам важно сообщить врачам, если они страдают эмоционально или психологически. Если в вашем районе есть группа поддержки, возможность поговорить с людьми, имеющими такое же заболевание, может помочь вам почувствовать себя менее изолированным и более способным справиться с ситуацией.
Псевдокиста
Это скопление ткани, жидкости, мусора, ферментов поджелудочной железы и крови в брюшной полости, вызванное утечкой пищеварительной жидкости, выходящей из поврежденного протока поджелудочной железы.
Псевдокисты обычно не вызывают никаких проблем со здоровьем.Однако иногда они могут инфицироваться, вызвать закупорку части кишечника или разрыв и вызвать внутреннее кровотечение. Если это произойдет, кисту придется удалить хирургическим путем.
Рак поджелудочной железы
Несмотря на то, что рак поджелудочной железы чаще встречается у пациентов с хроническим панкреатитом, риск составляет только 1 из 500.
Пациенты с острым панкреатитом значительно снижают риск развития хронического панкреатита, если они отказываются от употребления алкоголя.Это особенно актуально для пациентов, которые много и регулярно пьют.
Хронический панкреатит | Сидарс-Синай
Не то, что вы ищете?
Что такое хронический панкреатит?
Ваш
поджелудочная железа — орган, выполняющий множество важных функций. Он вырабатывает ферменты, которые помогают вам
переваривать пищу. Он также вырабатывает инсулин, чтобы держать уровень сахара в крови под контролем.
Кратковременный (острый) панкреатит — это внезапное воспаление поджелудочной железы.Это может
быть
очень болезненный. У вас могут быть тошнота, рвота и жар. Если у вас острый панкреатит
не поправляется, а постепенно ухудшается, возможно, у вас хронический панкреатит.
Что вызывает хронический панкреатит?
Если
у вас хронический панкреатит, пищеварительные ферменты, которые обычно проходят
трубы
внутри поджелудочной железы и опорожняются в верхний кишечник, попадают в ловушку внутри
поджелудочная железа.Это вызывает боль и рубцы. Захваченные ферменты медленно вызывают тяжелые
повреждать
в поджелудочную железу.
наиболее частой причиной хронического панкреатита является употребление большого количества алкоголя в течение длительного времени.
период времени .. Другие причины включают:
- Приступ острого панкреатита с поражением протоков поджелудочной железы
- Закупорка главного протока поджелудочной железы, вызванная раком
- Некоторые аутоиммунные расстройства
- Кистозный
фиброз - Наследственные болезни поджелудочной железы
- курение
- Неизвестно
причина в некоторых случаях
Каковы симптомы хронического панкреатита?
Ранние симптомы хронического панкреатита похожи на симптомы острого панкреатита.Симптомы
находятся
случайные и включают:
- Боль в
верхняя часть живота, переходящая в спину - Боль в
живот, который становится хуже, когда вы едите или пьете алкоголь - Диарея или жирный стул
- Тошнота и рвота
- Тяжелая
боль в животе (брюшной полости), которая может быть постоянной или которая возвращается - Похудание
Хронический панкреатит вызывает серьезные повреждения поджелудочной железы.Это означает, что ваш
тело
не сможет производить необходимые ферменты и гормоны. Это может привести к недоеданию,
потому что вы не сможете переваривать пищу. Хронический панкреатит также может вызвать диабет.
Это происходит потому, что ваша поджелудочная железа не может вырабатывать инсулин. Инсулин контролирует уровень сахара в крови.
Как диагностируется хронический панкреатит?
Ваш лечащий врач поставит вам диагноз хронического панкреатита, если:
- У вас в анамнезе острый панкреатит, который возвращается или не проходит
- У вас симптомы хронического панкреатита
Ваш
врач осмотрит ваш живот.Вас также спросят о том, как вы пьете
история болезни и любой семейный анамнез заболевания поджелудочной железы или муковисцидоза. Кровь и
Визуализирующие обследования — важная часть вашего диагноза. Они могут включать:
- Кровь
тесты.
Они будут искать высокий уровень двух ферментов поджелудочной железы, амилазы и
липаза. Они могут попасть в вашу кровь. Другие тесты могут показать блокировку или повреждение
ваш желчный пузырь.Их также можно использовать для проверки определенных унаследованных условий.
Вам могут потребоваться уровни витамина и другие лабораторные анализы. - Компьютерная томография.
Этот тест создает трехмерное изображение вашей поджелудочной железы с использованием рентгеновских лучей и
компьютер. - УЗИ брюшной полости. В этом тесте используются звуковые волны для создания изображения поджелудочной железы.
- Эндоскопический
УЗИ.
В этом тесте используется длинная тонкая трубка (эндоскоп), через которую
ваш рот и в желудок и верхний отдел кишечника. УЗИ на прицеле
делает изображения протоков поджелудочной железы и желчного пузыря. - ERCP. В этом тесте используется длинная тонкая трубка (эндоскоп),
поместите в область дренажа поджелудочной железы, если необходимо провести лечение. - Магнитный
резонансная холангиопанкреатография.
Этот тест делает изображения с помощью радио
волны, сильный магнит и компьютер. В некоторых исследованиях МРТ вам понадобится краситель.
введен, чтобы показать более подробное изображение вашей поджелудочной железы и протоков вашего
желчного пузыря.
Как лечится хронический панкреатит?
Ежедневное лечение включает:
- Лекарство от боли
- Добавки ферментов поджелудочной железы при каждом приеме пищи
- Инсулин, если у вас диабет
- Витамин
добавки, если необходимо
Для
острый панкреатит или обострение, возможно, вам придется остаться в больнице для лечения.Ваше точное лечение будет зависеть от причины вашего хронического панкреатита, насколько серьезной.
симптомы есть, и ваше физическое состояние. Острые методы лечения могут включать:
- Питание через зонд через нос в желудок
- Пост
- IV
жидкости - Боль
лекарства
Какие возможные осложнения
хронический панкреатит?
Хронический панкреатит поражает инсулин-продуцирующие клетки поджелудочной железы.Это может
вызывают эти осложнения:
- Кальцификация поджелудочной железы. Это означает, что ткань поджелудочной железы затвердевает от
отложения солей кальция. - Длительная (хроническая) боль
- Диабет
- Камни в желчном пузыре
- Почечная недостаточность
- Наращивание
жидкости и тканевого мусора (псевдокисты) - Рак поджелудочной железы
- Острый
вспышки, которые продолжают возвращаться
Как помочь предотвратить хроническое
панкреатит?
лучший способ предотвратить хронический панкреатит — пить только умеренно или не
все.Умеренное употребление алкоголя считается для женщин не более 1 порции в день.
а также
2 напитка в день для мужчин. Бросить курить тоже очень полезно. Облегчает боль и
припухлость.
Люди с хроническим панкреатитом
Если вам поставили диагноз хронического панкреатита, ваш лечащий врач может:
предложить эти изменения образа жизни:
- Не употребляйте спиртные напитки.
- Пейте много воды.
- Не курите.
- Управлять
очистить от кофеина. - Придерживайтесь здоровой диеты с низким содержанием жиров и белков.
- Ешьте меньше и чаще.
Когда мне следует позвонить в медицинское учреждение
провайдер?
Позвонить
Ваш лечащий врач, когда у вас начнутся краткосрочные (острые) симптомы, в том числе:
- Сильная боль, которую невозможно облегчить дома
- Рвота и неспособность удерживать жидкость
Основные сведения о хронических
панкреатит
- Острый панкреатит — это внезапное воспаление поджелудочной железы.Если
ваш острый панкреатит не проходит и постепенно ухудшается, у вас хронический
панкреатит. - Если у вас хронический панкреатит, пищеварительные ферменты, которые
обычно проходит по трубкам внутри поджелудочной железы и попадает в верхнюю часть
кишечник, застряли внутри поджелудочной железы. - Ваш лечащий врач осмотрит ваш живот. Ты будешь
спросили о вашем анамнезе употребления алкоголя и любом семейном анамнезе заболевания поджелудочной железы или
муковисцидоз. Ежедневное лечение включает
обезболивающее, добавки с ферментами поджелудочной железы при каждом приеме пищи, инсулин, если вы
заболеть диабетом и при необходимости принимать витаминные добавки.- Если вам поставили диагноз хронический панкреатит, ваш
врач может посоветовать изменить образ жизни.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от визита к врачу:
- Знайте причину вашего визита и то, что вы хотите.
- Перед визитом запишите вопросы, на которые хотите получить ответы.
- Возьмите с собой кого-нибудь, кто поможет вам задать вопросы и вспомнить, что вам нужно.
провайдер вам говорит. - При посещении запишите название нового диагноза и любые новые лекарства, методы лечения,
или тесты. Также запишите все новые инструкции, которые дает вам ваш лечащий врач. - Знать
почему прописано новое лекарство или лечение и как они вам помогут.Также знать
каковы побочные эффекты. - Спросите, можно ли вылечить ваше состояние другими способами.
- Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
- Знайте, чего ожидать, если вы не примете лекарство, не пройдете тест или процедуру.
- Если у вас назначена повторная встреча, запишите дату, время и цель для этого
посещение. - Узнайте, как вы можете связаться с вашим лечащим врачом, если у вас возникнут вопросы.
Не то, что вы ищете?
Острый панкреатит | Симптомы, причины и лечение | Пациент
Симптомы острого панкреатита
- Боль в животе (животе) чуть ниже ребер является обычным основным симптомом. Обычно он нарастает быстро (в течение нескольких часов) и может длиться несколько дней.Боль может стать сильной и, как правило, распространяется на спину. Боль может быть внезапной и сильной или может начаться как легкая боль, которая усиливается от еды и постепенно усиливается. Однако иногда можно получить острый панкреатит без боли. Это чаще встречается, если у вас диабет или проблемы с почками.
- Болезнь (рвота), высокая температура (лихорадка) и общее плохое самочувствие — обычное явление.
- Ваш живот может опухнуть.
- Если панкреатит становится тяжелым и поражаются другие органы (например, сердце, легкие или почки), могут развиться различные другие симптомы. Вам может не хватать жидкости в организме (обезвоживание) и пониженное кровяное давление.
Острый панкреатит может привести к очень плохому самочувствию и даже быть опасным для жизни.
Что делать при подозрении на острый панкреатит?
Вам необходимо будет госпитализировать, если ваш врач подозревает, что у вас острый панкреатит.Существует множество причин боли в животе (брюшной полости) и тошноты (рвоты), поэтому проводятся анализы, чтобы исключить другие проблемы и подтвердить диагноз. Анализы крови могут проверить уровень в крови амилазы и / или липазы (это ферменты, вырабатываемые поджелудочной железой). Хотя это не на 100% надежно, высокий уровень этих ферментов в крови убедительно свидетельствует о том, что причиной ваших симптомов является панкреатит.
Ультразвуковое сканирование может быть выполнено для поиска желчного камня, если это предполагаемая основная причина. Если ультразвуковое исследование не дает однозначного ответа, могут потребоваться другие виды сканирования.
Когда мне следует вызывать врача?
Если у вас сильная боль в животе, которой у вас не было раньше, вам всегда следует как можно скорее обратиться к врачу. Если у вас также рвота и жар или вы чувствуете себя плохо, немедленно обратитесь к терапевту или, если вы находитесь в Великобритании, позвоните по номеру 111 в нерабочие часы хирургии.
Что такое поджелудочная железа?
Поджелудочная железа находится в верхней части живота (брюшная полость), позади желудка и кишечника (кишечник). Он производит жидкость, содержащую химические вещества (ферменты), необходимые для переваривания пищи.Ферменты вырабатываются клетками поджелудочной железы и попадают в крошечные трубочки (протоки). Эти протоки соединяются вместе, как ветви дерева, и образуют главный проток поджелудочной железы. Это отводит богатую ферментами жидкость в часть кишечника сразу после желудка (называемую двенадцатиперстной кишкой). Ферменты в поджелудочной железе находятся в неактивной форме (иначе они переварили бы поджелудочную железу). Они «активируются» в двенадцатиперстной кишке для переваривания пищи.
Летний хрустящий салат
Хрустящий летний салат из зеленой фасоли, сочных помидоров, нарезанных грибов, свежей зелени и пармезана…
Группы особых клеток, называемых «островками Лангерганса», разбросаны по всей поджелудочной железе. Эти клетки производят гормоны инсулин и глюкагон. Гормоны передаются (секретируются) непосредственно в кровоток, чтобы контролировать уровень сахара в крови.
Желчный проток переносит желчь из печени и желчного пузыря. Он присоединяется к протоку поджелудочной железы непосредственно перед тем, как он открывается в двенадцатиперстную кишку. Желчь также попадает в двенадцатиперстную кишку и помогает переваривать пищу.
Подробная диаграмма вокруг поджелудочной железы
Что такое панкреатит?
Панкреатит означает воспаление поджелудочной железы.Есть два типа:
- Острый панкреатит — воспаление развивается быстро, в течение нескольких дней или около того. Часто он полностью уходит и не оставляет необратимых повреждений. Иногда это серьезно.
- Хронический панкреатит — воспаление стойкое. Воспаление имеет тенденцию быть менее интенсивным, чем острый панкреатит, но, поскольку оно продолжается, оно может вызвать рубцы и повреждения. Хронический панкреатит в этой брошюре не рассматривается. См. Дополнительную информацию в отдельной брошюре «Хронический панкреатит».
Ежегодно в Великобритании от 13 до 45 из 100 000 человек страдают острым панкреатитом. Острый панкреатит в последние годы стал более распространенным явлением. Одной из причин этого является рост числа случаев ожирения. Кроме того, увеличение доступности и использования лабораторных тестов облегчило диагностику состояния.
Причины острого панкреатита
Желчные камни или алкоголь вызывают более 8 из 10 случаев. Другие причины встречаются редко.
- Камни в желчном пузыре — самая частая причина в Великобритании.Камень в желчном пузыре может пройти через желчный проток в часть кишечника сразу после желудка (двенадцатиперстную кишку). Обычно это не вызывает проблем. Однако у некоторых людей желчный камень застревает в желчном протоке или в месте выхода желчного протока и протока поджелудочной железы в двенадцатиперстную кишку. Это может повлиять на химические вещества (ферменты) в протоке поджелудочной железы (или даже полностью заблокировать их) и вызвать панкреатит.
- Алкоголь — около трети случаев острого панкреатита связаны с алкоголем, хотя взаимосвязь не ясна.У некоторых людей, злоупотребляющих алкоголем, развивается алкогольный панкреатит. Однако кажется, что, хотя сам по себе алкоголь не повреждает клетки поджелудочной железы, он делает их более чувствительными к повреждениям от других причин, таких как курение, высокое содержание жира в крови или инфекции. Многие пациенты с хроническим алкогольным панкреатитом имеют в анамнезе рецидивирующий острый панкреатит, спровоцированный злоупотреблением алкоголем.
- Повышенный уровень жира в крови — гипертриглицеридемия. Сообщается, что это является причиной 1-4% всех случаев острого панкреатита и до 56% случаев панкреатита во время беременности.
- Необычные причины — включая следующие:
- Вирусные инфекции (например, вирус паротита, ВИЧ).
- Редкое побочное действие некоторых лекарств.
- Травма или операция вокруг поджелудочной железы.
- Инфекции, вызванные паразитами (паразиты — это живые существа (организмы), которые живут внутри (или на) другом организме).
- Высокий уровень кальция в крови.
- Аномальное строение поджелудочной железы.
- Существует также редкая форма панкреатита, которая может передаваться по наследству от родителей (по наследству).
- Аутоиммунный — ваша собственная иммунная система атакует поджелудочную железу. Это может быть связано с другими аутоиммунными заболеваниями — например, синдромом Шегрена и первичным билиарным циррозом.
- Неизвестно — причина не обнаруживается примерно в 1 из 10 случаев. Однако некоторые из этих случаев, вероятно, связаны с крошечными камнями в желчном пузыре или «осадком желчных камней», который проходит через желчный проток, но слишком мал, чтобы его можно было увидеть при сканировании или других исследованиях.
Что происходит при остром панкреатите?
Пищеварительные химические вещества (ферменты), которые вырабатываются в поджелудочной железе, активируются и начинают «переваривать» части поджелудочной железы.Обычно они активируются только после того, как достигают части кишечника сразу после желудка (двенадцатиперстной кишки). Это приводит к ряду химических реакций, вызывающих воспаление поджелудочной железы. Как указанные выше причины на самом деле запускают эту последовательность событий, не ясно.
- В большинстве случаев (примерно в 4 из 5) воспаление слабое и проходит в течение недели или около того. Симптомы могут быть плохими в течение нескольких дней, но затем проходят, и поджелудочная железа полностью восстанавливается.
- В некоторых случаях (примерно в 1 из 5) воспаление быстро становится серьезным.Части поджелудочной железы и окружающие ткани могут погибнуть (некроз). Ферменты и химические вещества поджелудочной железы могут попасть в кровоток и вызвать воспаление и повреждение других органов тела. Это может привести к шоку, дыхательной недостаточности, почечной недостаточности и другим осложнениям. Это очень серьезная ситуация, которая может быть фатальной.
Лечение острого панкреатита
Примечание редактора
Д-р Сара Джарвис, январь 2020 г.
Люди с диабетом, которые вводят инсулин
Национальный институт здравоохранения и повышения квалификации (NICE) обновил свое руководство по панкреатиту.Единственное существенное изменение коснулось людей с диабетом, принимающих инсулин.
В руководстве отмечается, что инъекции инсулина могут привести к накоплению белка, называемого амилоидом, под кожей. Это может помешать всасыванию инсулина и повлиять на контроль уровня глюкозы в крови. По этой причине важно чередовать места, где вы вводите инсулин.
Лечение зависит от степени тяжести приступа острого панкреатита. Специального лечения, которое снимет воспаление, не существует.Однако в большинстве случаев панкреатит проходит в течение нескольких дней, хотя симптомы могут ухудшиться до того, как исчезнут.
- Сильные обезболивающие в виде инъекций обычно необходимы для облегчения боли.
- Иногда через нос в желудок можно провести зонд (назогастральный зонд) для откачивания жидкости из желудка. Это может быть полезно, если вас сильно тошнит (рвота).
- Назогастральный зонд также может быть введен в желудок для кормления, так как вы не сможете нормально есть.
- Капельница необходима для того, чтобы жидкость попала в организм до исчезновения симптомов.
- Катетер — тонкая трубка, вводимая в мочевой пузырь для слива мочи — скорее всего, будет вставлен, чтобы врачи могли точно контролировать количество выделяемой вами мочи.
Реже возникают осложнения, и ситуация может стать очень серьезной. Другие виды лечения, которые могут потребоваться, включают следующее:
- Интенсивная терапия. Если у вас тяжелый приступ панкреатита, вы будете находиться под очень пристальным наблюдением в отделении интенсивной терапии.
- Процедура по удалению закупоренного камня в желчном пузыре, если это является причиной.
- Лекарства, называемые антибиотиками, если инфицированы поджелудочная железа или окружающие ткани.
- Иногда требуется хирургическое вмешательство для удаления инфицированной или поврежденной ткани.
Каковы перспективы (прогноз) острого панкреатита?
Как уже упоминалось, острый панкреатит классифицируется как легкая форма, если не развиваются осложнения (около 4 из 5 случаев). В этом случае прогноз очень хороший и обычно полное выздоровление.
Тяжелый острый панкреатит (примерно в 1 случае из 5) означает развитие одного или нескольких осложнений. Несмотря на лечение в интенсивной терапии, до четверти людей с тяжелым острым панкреатитом умирают.
Повторится ли это снова?
Приступ острого панкреатита может быть разовым. Однако, если есть основная причина, она может повториться (повториться), если причина не будет устранена. В зависимости от причины, для предотвращения рецидива может иметь значение одно из следующих действий:
- Операция по удалению желчного пузыря обычно рекомендуется, если причиной был камень в желчном пузыре.
- Проблемы, связанные с алкоголем:
- Вы не должны употреблять алкоголь в течение как минимум нескольких месяцев после приступа острого панкреатита, даже если алкоголь не был причиной панкреатита.
- Если алкоголь является причиной панкреатита, вам следует вообще отказаться от употребления алкоголя.
- Иногда панкреатит является первым признаком алкогольной зависимости. В этом случае вам могут быть предложены дальнейшая помощь, совет и консультирование. Бросить пить без дополнительной поддержки может быть очень трудно.
- Иногда причиной является высокий уровень жира в крови (гиперлипидемия). Это может потребовать лечения с помощью лекарств.
- Побочное действие некоторых лекарств — редкая причина острого панкреатита. Если это причина панкреатита, может потребоваться смена лекарства.
Как снизить риск будущих атак панкреатита — Основы здоровья от клиники Кливленда
Вы когда-нибудь испытывали сильную острую боль в животе из-за панкреатита? Или это было больше похоже на постоянный тупой дискомфорт?
Клиника Кливленда — некоммерческий академический медицинский центр.Реклама на нашем сайте помогает поддерживать нашу миссию. Мы не поддерживаем продукты или услуги, не принадлежащие Cleveland Clinic. Политика
В любом случае вам необходимо решить эту проблему, тесно сотрудничая с врачом и внося важные изменения в образ жизни.
«Раннее и агрессивное лечение панкреатита может улучшить результаты, ускорить выздоровление и ограничить осложнения», — говорит специалист по поджелудочной железе Прабхлин Чахал, доктор медицины.
Что вызывает панкреатит?
Панкреатит возникает, когда воспаляется поджелудочная железа — длинный орган, расположенный за желудком и рядом с тонкой кишкой.Поджелудочная железа помогает пищеварению и регулирует уровень гормонов на сахар и обмен веществ.
«Панкреатит бывает двух форм: острой и хронической», — говорит д-р Чахал. «Проблемы начинаются, когда поджелудочная железа слишком быстро высвобождает пищеварительные ферменты, и они атакуют саму поджелудочную железу вместо того, чтобы расщеплять пищу, которую вы едите».
Если у вас острый случай, симптомы могут варьироваться от легкого дискомфорта до опасных для жизни. Легкие приступы обычно длятся несколько дней.
Приступ панкреатита от умеренного до тяжелого. Может вызвать:
- Многоорганная (почечная, легочная или сердечная) недостаточность.
- Кровотечение / образование тромбов в кровеносных сосудах.
- Разрушение поджелудочной железы (некроз).
- Заражение.
- Образование воспалительного скопления жидкости (псевдокисты).
- Недоедание.
- Сепсис.
- Замедление работы желудочно-кишечного тракта.
Хронический панкреатит, однако, является результатом прогрессирующего длительного воспаления. Он может развиться после острого приступа, и со временем могут появиться следующие симптомы:
- Боль в верхней части живота и вздутие живота.
- Тошнота и рвота.
- Мальабсорбционная диарея.
- Снижение веса (из-за того, что ваше тело неправильно усваивает питательные вещества).
- Диабет.
- Дефицит жирорастворимых витаминов, таких как A, D, E и K.
Как остановить будущие приступы
Возможно купирование будущих приступов панкреатита. Чтобы начать здоровый образ жизни, важно внести некоторые изменения в свое поведение и образ жизни.
«Заболевание поджелудочной железы существенно влияет на качество вашей жизни», — говорит она.«Успешное управление потребует многопрофильной помощи, включая изменение поведения и образа жизни».
Если у вас продолжаются обострения панкреатита, это может в конечном итоге привести к рубцеванию поджелудочной железы, поэтому крайне важно внести эти необходимые изменения. Сделайте все возможное, чтобы снизить эти факторы риска:
- Камни в желчном пузыре . Если у вас диагностированы камни в желчном пузыре и вы перенесли приступ панкреатита, удаление желчного пузыря может помочь предотвратить проблемы в будущем.
- Пьянство .Чрезмерное употребление алкоголя вызывает до 70% случаев хронического панкреатита и почти половину случаев острого панкреатита, поэтому имеет смысл отказаться от употребления алкоголя.
- Курение . Это может ухудшить ваши результаты, ускорить прогрессирование болезни (хронического панкреатита) и повысить риск рака поджелудочной железы.
- Плохо диета . Избегайте продуктов с высоким содержанием жиров, особенно жареной пищи, которая может вызвать нагрузку на пищеварительную систему. Вместо этого сосредоточьтесь на диете с низким содержанием жиров и высоким содержанием белка, богатой витаминами и питательными веществами.Пациенты с хроническим панкреатитом часто получают пользу от включения в свой рацион масла триглицеридов со средней длиной цепи (MCT). Вы также можете рассмотреть возможность приема искусственных пищеварительных ферментов, которые помогают вашему организму расщеплять пищу и усваивать питательные вещества и витамины. Проконсультируйтесь с врачом о том, стоит ли принимать искусственные пищеварительные ферменты.
Как справиться с болью
Если панкреатит вызывает у вас слабую или умеренную боль, могут помочь безрецептурные обезболивающие, такие как ацетаминофен или ибупрофен, принятые в течение короткого периода времени.
«При постоянной и сильной боли рассмотрите возможность консультации с врачом по обезболиванию, который часто прописывает лекарства, называемые нейро-модуляторами боли», — говорит д-р Чахал.
