Беременность после кесарева сечения через 9 месяцев: Беременность вскоре после кесарева сечения
Эктопическая беременность в рубце на матке после кесарева сечения
Беременность называют эктопической, или внематочной, если оплодотворенная яйцеклетка имплантируется и развивается вне полости матки. Частота эктопической беременности в настоящее время составляет 1—2% от всех исходов беременности [1, 2]. Доля таких беременностей в структуре показателя материнской смертности занимает 6—7-е место и колеблется от 2,9 до 4,7% [6].
Анатомическая классификация эктопической беременности:
— трубная (интерстициальная — 2%, истмическая — 12%, ампулярная — 80%, фимбриальная — 5%) — 98—99%;
— яичниковая— 0,1—0,7%;
— шеечная — 0,1—0,4%;
— брюшная — 0,3—0,4%;
— беременность в зоне рубца — менее 1%.
Беременность в рубце после кесарева сечения (КС) рассматривается как вид эктопической беременности и ассоциируется с высокой материнской и детской заболеваемостью и смертностью. Данное состояние сопряжено с высоким риском разрыва матки при прогрессировании беременности и массивным кровотечением [12].
Смертность при данной патологии составляет 191,2 на 100 000 случаев, что в 12 раз превышает смертность при трубной беременности (данные государственного фонда, изучающего проблемы материнства, CEMACH — Confidential Enquiry Into Maternal And Child Health, 2011).
Клинический случай
Под нашим наблюдением находилась пациентка 36 лет, которая самостоятельно обратилась в стационар с жалобами на тянущие боли внизу живота, сукровичные выделения из половых путей и задержку менструации на 10 дней. Женщина с данными жалобами предварительно обращалась к акушеру-гинекологу в женскую консультацию, мочевой тест на беременность положительный, при ультразвуковом исследовании (УЗИ) малого таза обнаружена беременность 5—6 нед в зоне рубца после К.С. Анализ крови на хорионический гонадотропин человека (чХГ): при обращении в женскую консультацию — 1314 МЕ/л, еще через 2 дня — 2830 МЕ/л. Женщина заинтересована в беременности. Из анамнеза пациентки: менархе с 12 лет, через 25—26 дней, по 4—5 дней, умеренные безболезненные. Настоящая беременность вторая. Роды одни в 2010 г., преждевременные на сроке 36—37 нед, в тазовом предлежании, произошло излитие околоплодных вод и выпадение петли пуповины. В экстренном порядке произведено поперечное надлобковое чревосечение по Джоэл—Кохену, родился мальчик с массой тела 2600 г, длина тела 48 см, роды и послеродовой период протекали без осложнений. Из гинекологических заболеваний: до первой беременности проводилось раздельное диагностическое выскабливание цервикального канала и полости матки по поводу полипа эндометрия.
Настоящая беременность вторая. Роды одни в 2010 г., преждевременные на сроке 36—37 нед, в тазовом предлежании, произошло излитие околоплодных вод и выпадение петли пуповины. В экстренном порядке произведено поперечное надлобковое чревосечение по Джоэл—Кохену, родился мальчик с массой тела 2600 г, длина тела 48 см, роды и послеродовой период протекали без осложнений. Из гинекологических заболеваний: до первой беременности проводилось раздельное диагностическое выскабливание цервикального канала и полости матки по поводу полипа эндометрия.
Пациентка госпитализирована в гинекологическое отделение.
Соcтояние при поступлении удовлетворительное. Тошноты, рвоты не отмечает. Кожные покровы и видимые слизистые бледно-розовой окраски. Артериальное давление 110/70 мм рт.ст. Пульс 70 в минуту. Температура тела 36,7 °С. В легких дыхание везикулярное, хрипов нет. Тоны сердца ясные, ритмичные. Живот мягкий, безболезненный при пальпации, в надлобковой области поперечный рубец после КС, безболезненный. Физиологические отправления в норме. Рост 174 см, масса 80 кг.
Физиологические отправления в норме. Рост 174 см, масса 80 кг.
При гинекологическом осмотре: оволосение по женскому типу, наружные половые органы развиты правильно. Шейка матки цилиндрической формы, наружный зев закрыт. Тело матки отклонено кзади, не увеличено, размягчено, безболезненное, придатки матки не увеличены, безболезненные. Выделения из половых путей сукровичные скудные.
Клинический анализ крови:
Hb 142 (115—160) г/л; эр. 4,9 (4,0—5,2)·1012/л; л. 9,5 (3,6—10,0)·109/л; гематокрит 39,9 (35,0—47,0)%; тр. 209 (140—400)·109/л; СОЭ 10 (2—15) мм/ч.
Коагулограмма: протромбин по Квику 87 (70—140)%; МНО 1,17 (0,90—1,20). Фибриноген 4,34 (2,76—4,71) г/л, активированное частичное тромбопластиновое время 32,8 (25,1—36,5) с.
Биохимическое исследование крови: общий белок 67 (64—83) г; мочевина 4,0 (2,9—9,3) ммоль/л; креатинин 76 (37—96) мкмоль/л; скорость клубочковой фильтрации 87 (80—160) мл/мин; билирубин общий 19,0 (5,1—20,50) мкмоль/л; аланинаминотрансфераза 21 (0—34) МЕ/л; аспартатаминотрансфераза 20,0 (0—31) МЕ/л; глюкоза 5,8 (3,5—6,4) ммоль/л.
Общий анализ мочи: цвет светло-желтый; прозрачность полная; относительная плотность 1,025 (1,005—1,025) отн. ед., рН 6,0. Белок не обнаружен. Глюкоза не обнаружена. Лейкоциты не обнаружены. Эритроциты — следы. Кетоновые тела 1,5 ммоль/л. уробилиноген 3,2 (0—17) мкмоль/л. Хорионический гонадотропин 7510 МЕ/л.
УЗИ малого таза: матка размером 52×40×49 мм, в retroflexiо, миометрий неоднородный. В нижнем маточном сегменте, в проекции рубца после КС визуализируется одно плодное яйцо, треугольной формы, средний внутренний диаметр (СВД) — 9 мм, в структуре которого определяется желточный мешочек диаметром 2 мм, эмбрион не визуализируется (рис. 1). Рис. 1. Плодное яйцо в зоне рубца. Стрелкой отмечено плодное яйцо в области рубца по передней стенке в нижнем маточном сегменте. Хорион неравномерной толщины до 1 мм. Толщина стенки матки в зоне рубца 4,2 мм. Полость матки выше рубца, толщина эндометрия до 13 мм. Правый яичник размером 36×22×18 мм, с желтым телом. Левый яичник размером 29×10×15, обычной структуры. Свободная жидкость в малом тазу не определяется.
Свободная жидкость в малом тазу не определяется.
Заключение. Эхо-признаки беременности 5—6 нед (по размеру плодного яйца) в зоне рубца после КС.
Проведен врачебный консилиум, решение согласовано с этическим комитетом больницы. Пациентка информирована о невозможности сохранения беременности в связи с локализацией плодного яйца и высоким риском разрыва матки по рубцу. Принято решение о введении метотрексата 80 мг внутриматочно (1 мг на 1 кг массы тела), однократно, для прекращения пролонгирования данной беременности. Информированное подписанное согласие пациентки на введение препарата получено, произведена инъекция препарата. Пациентка оставлена под наблюдением.
На 4-й день наблюдения уровень чХГ 12 520 МЕ/л. Рост уровня чХГ в первые 4 сут был ожидаем и не противоречил данным мировой литературы. УЗИ малого таза: матка размером 55×41×53 мм, в retroflexiо, миометрий неоднородный. В нижнем маточном сегменте, в проекции рубца после КС визуализируется одно плодное яйцо, неправильной продолговатой формы, СВД — 13×5 мм, в структуре которого определяется желточный мешочек диаметром 2 мм, эмбрион не визуализируется (рис. 2). Рис. 2. Плодное яйцо в зоне рубца. Стрелками указано плодное яйцо в области рубца по передней стенке, где отмечена его миграция в сторону серозного покрова матки. Хорион до 1 мм. Толщина стенки матки в зоне рубца 2,2 мм. Полость матки выше рубца, толщина эндометрия до 15 мм. Заключение: эхо-признаки беременности 5—6 нед (по размеру плодного яйца) в зоне рубца после К.С. Нельзя исключить несостоятельность рубца на матке.
2). Рис. 2. Плодное яйцо в зоне рубца. Стрелками указано плодное яйцо в области рубца по передней стенке, где отмечена его миграция в сторону серозного покрова матки. Хорион до 1 мм. Толщина стенки матки в зоне рубца 2,2 мм. Полость матки выше рубца, толщина эндометрия до 15 мм. Заключение: эхо-признаки беременности 5—6 нед (по размеру плодного яйца) в зоне рубца после К.С. Нельзя исключить несостоятельность рубца на матке.
Учитывая истончение хориона, отсутствие визуализации эмбриона по данным УЗИ, решено провести вакуум-аспирацию плодного яйца под контролем УЗИ с гистерорезектоскопией, коагуляцией ложа узла в условиях развернутой операционной, с готовностью к лапаротомии, иссечению рубца и его последующему восстановлению.
Вакуум-аспирация плодного яйца под контролем УЗИ произведена с акцентом на область рубца, ощущением диастаза в цервикальном канале по передней стенке, кровотечение умеренное, по передней стенке определялась ниша рубца, введен гистерорезектоскоп, произведена коагуляция ложа рубца (рис. 3). Рис. 3. Гистероскопия, область рубца (а, б). Кровопотеря минимальная.
3). Рис. 3. Гистероскопия, область рубца (а, б). Кровопотеря минимальная.
Послеоперационный период протекал без осложнений. Уровень чХГ на следующий день после операции 3494 МЕ/л. Пациентка выписана из стационара на 2-е сутки после операции в удовлетворительном состоянии. При контрольном анализе на чХГ через 10 дней: уровень чХГ — 51 МЕ/л, еще через 7 дней — 5 МЕ/л, что исключает персистенцию ворсин хориона.
Обсуждение
Первый случай беременности в рубце был зарегистрирован в 1978 г. В период с 1978 по 2001 г. в англоязычной литературе было описано только 18 случаев [9]. В настоящее время в литературе публикуются анализы, содержащие до 100 случаев данного вида беременности. Такой рост является следствием увеличения количества родов путем КС, возрастания числа хронических воспалительных заболеваний матки, применения ВРТ, а также совершенствования методов диагностики, способствующих ранней постановке этого диагноза.
Частота данного заболевания, по мнению разных авторов, составляет 1:1800—1:2200 беременностей. Интервал от последнего КС до диагностики эктопической беременности может составлять от 6 мес до 12 лет.
Интервал от последнего КС до диагностики эктопической беременности может составлять от 6 мес до 12 лет.
Наиболее распространенная теория возникновения данного состояния заключается в том, что плодное яйцо проникает в миометрий через микроскопическое расхождение краев рубца.
По данным литературы [1, 10, 30], беременность в рубце формируется значительно чаще, если КС выполнено по поводу тазового предлежания, так как значительная толщина стенки матки в месте проведения разреза при неразвернутом нижнем сегменте не позволяет создать состоятельный качественный шов, что может привести к формированию так называемой «ниши», в проекции которой в дальнейшем возможна имплантация плодного яйца.
Клиническая картина при неосложненной беременности в рубце неспецифична. Примерно 36% женщин обращаются с жалобами на кровяные выделения из половых путей, 24,6% отмечают боли в животе (причем 15,8% жалуются на боли и кровяные выделения, а 8,8% — только на боли), 36,8% жалоб не предъявляют [25]. При сравнении снимков УЗИ малого таза многие авторы [22] отмечают характерную треугольную форму плодного яйца, истончение передней стенки матки, отсутствие плодного яйца в полости матки и узкий цервикальный канал. Эти типичные признаки беременности в рубце можно заметить лишь на сроках до 8 нед, а затем они нивелируются. В 30% случаев такие беременности прерываются в I и II триместрах. Если беременность прогрессирует, то она осложняется предлежанием, плотным прикреплением или истинным приращением плаценты [19]. Если рост плодного яйца происходит в сторону мочевого пузыря и брюшной полости, то это может привести к разрыву матки [30]. При прогрессировании такой беременности, а также при выборе выжидательной тактики практически всегда на больших сроках беременности или при родоразрешении возникают угрожающие жизни ситуации [27], а удаление матки требуется в 71% случаев [24].
При сравнении снимков УЗИ малого таза многие авторы [22] отмечают характерную треугольную форму плодного яйца, истончение передней стенки матки, отсутствие плодного яйца в полости матки и узкий цервикальный канал. Эти типичные признаки беременности в рубце можно заметить лишь на сроках до 8 нед, а затем они нивелируются. В 30% случаев такие беременности прерываются в I и II триместрах. Если беременность прогрессирует, то она осложняется предлежанием, плотным прикреплением или истинным приращением плаценты [19]. Если рост плодного яйца происходит в сторону мочевого пузыря и брюшной полости, то это может привести к разрыву матки [30]. При прогрессировании такой беременности, а также при выборе выжидательной тактики практически всегда на больших сроках беременности или при родоразрешении возникают угрожающие жизни ситуации [27], а удаление матки требуется в 71% случаев [24].
Протоколов ведения и оптимального метода лечения беременности в рубце после КС в настоящее время не существует [30].
Тактика ведения определяется индивидуально с учетом:
— наличия и интенсивности кровотечения;
— срока беременности;
— степени истончения/разрушения передней стенки перешейка матки;
— репродуктивных планов женщины.
Все предлагаемые методики можно разделить на хирургические, консервативные и комбинированные. Хирургические условно разделяются на радикальные и консервативные. Радикальный хирургический метод — гистерэктомия, как вынужденная мера при ряде неотложных состояний, таких как разрыв матки, массивное кровотечение, истинное врастание плаценты. Данная операция может быть выполнена лапаротомическим или лапароскопическим доступом [9, 11] и может дополняться двусторонним лигированием внутренних подвздошных артерий или эмболизацией маточных артерий [12].
Консервативный хирургический метод предполагает сохранение матки и направлен на эвакуацию эмбриональной ткани и коррекцию рубца и может заключаться в кюретаже полости матки под контролем гистероскопии [3, 4, 11, 14, 15]. По данным литературы [20, 28], выполнение выскабливания полости матки или удаление кюреткой плодного яйца из необычного плодовместилища в 76,1% случаев приводит к возникновению угрожающих жизни состояний, связанных с разрывами матки и массивным кровотечением. Из-за невозможности удалить все элементы плодного яйца и особенно части хориона, проникающие глубоко в стенку матки и фиброзную ткань рубца, выскабливание не должно быть лечением первой линии из-за риска перфорации и катастрофического кровотечения. При использовании хирургических методов нередко отмечается персистенция остатков хориальной ткани, которая может приводить к развитию трофобластической болезни, хорионкарциноме, сопровождаться кровотечениями.
По данным литературы [20, 28], выполнение выскабливания полости матки или удаление кюреткой плодного яйца из необычного плодовместилища в 76,1% случаев приводит к возникновению угрожающих жизни состояний, связанных с разрывами матки и массивным кровотечением. Из-за невозможности удалить все элементы плодного яйца и особенно части хориона, проникающие глубоко в стенку матки и фиброзную ткань рубца, выскабливание не должно быть лечением первой линии из-за риска перфорации и катастрофического кровотечения. При использовании хирургических методов нередко отмечается персистенция остатков хориальной ткани, которая может приводить к развитию трофобластической болезни, хорионкарциноме, сопровождаться кровотечениями.
Большинство консервативных методов направлены на остановку жизнедеятельности эмбриона и разрушение ткани трофобласта. Для этого применяют различные химические соединения: метотрексат, хлорид калия, гиперосмолярную глюкозу, этанол [17], вазопрессин, этопозид [14]. Как и при любой другой локализации эктопической беременности, чаще всего используется метотрексат. Он рассматривается как самый эффективный препарат для остановки трофобластической пролиферации [17]. По этой причине нами выбран такой метод.
Он рассматривается как самый эффективный препарат для остановки трофобластической пролиферации [17]. По этой причине нами выбран такой метод.
Метотрексат — цитостатический препарат из группы антагонистов фолиевой кислоты. Первое упоминание об эффективности препарата в лечении эктопической беременности относится к 1982 г. Группа ученых под руководством доктора T. Танака [24] провела исследование, результаты которого стали сенсационными: оказалось, что метотрексат приводит к остановке деления клеток трофобласта. При лапароскопической операции у женщины 19 лет, ранее не рожавшей, была выявлена редкая форма эктопической беременности, интерстициальная, при которой крепление плода происходит в маточном трубном углу. Во время операции был введен метотрексат, в результате развитие эктопической беременности было подавлено.
Использование метотрексата возможно:
— при стабильности гемодинамических показателей пациентки;
— после выявления внематочной беременности с помощью УЗИ;
— при отсутствии болезненного синдрома в зоне малого таза;
— при уровне чХГ меньше 5000 мМЕ/мл в идеале, но допускается до 15 000 мМЕ/мл;
— при возможности динамического контроля за пациенткой;
— при размере плодного яйца не более 3,5—4,0 см;
— при отсутствии кардиальной деятельности эмбриона.
Если имеется ненарушенная трубная беременность 3,0 см в диаметре, сердечная активность плода не обнаруживается и уровень чХГ составляет в идеале менее 5000 мМЕ/мл, но допускается менее 15 000 мМЕ/мл, то возможно однократное внутримышечное введение пациентке метотрексата в дозе 50 мг/м2. Определение уровня чХГ и ультрасонографию повторяют приблизительно на 4-й и 7-й дни. Если уровень чХГ не уменьшается на 15% и более, то необходимы вторая доза метотрексата или хирургическое лечение. Приблизительно у 10—30% женщин при лечении метотрексатом требуется повторная доза препарата. Частота успеха при применении метотрексата составляет приблизительно 87%; у 7% женщин возникают серьезные осложнения (например, разрыв). Хирургическое лечение эктопической беременности показано в тех случаях, когда метотрексат применять нельзя (например, при уровне чХГ более 15 000 мМЕ/мл) или когда его использование неэффективно.
Сочетание хирургических и консервативных методик с эмболизацией маточных артерий призвано предотвратить или существенно уменьшить объем кровопотери при прерывании эктопической беременности.
Из комбинированных методов применяется: эмболизация маточных артерий в сочетании с кюретажем полости матки и/или введением метотрексата; аспирация эмбриона под контролем трансвагинального ультразвука в сочетании с локальным введением малых доз метотрексата; введение метотрексата внутривенно в сочетании с лапароскопическим или лапаротомическим удалением эмбриональной ткани и/или кюретажем полости; введение метотрексата в маточные артерии в сочетании с их эмболизацией [8].
Все описываемые методики направлены на прерывание беременности, изначально воспринимаемой как патология. По мнению большинства исследователей, выжидательная тактика при данном состоянии неизбежно приводит к врастанию плаценты и/или разрыву матки, сопряжена с массивными кровотечениями и в большинстве случаев приводит к потере репродуктивного органа или даже летальному исходу.
Согласно данным литературы (Confidential Enquiry Into Maternal And Child Health, 2011), вероятные клинические исходы беременности в рубце: самопроизвольная редукция, прерывание в I триместре, прерывание во II триместре, возможны преждевременные и срочные роды [4]. В этой связи эффективное органосохраняющее лечение, обеспечивающее сохранение фертильности, возможно только при своевременной диагностике на ранних сроках беременности [12]. Наименьшее число осложнений и благоприятные исходы при достаточном числе наблюдений были отмечены в тех случаях, когда в качестве лечения использовалась комбинация локального и системного применения метотрексата [28].
В этой связи эффективное органосохраняющее лечение, обеспечивающее сохранение фертильности, возможно только при своевременной диагностике на ранних сроках беременности [12]. Наименьшее число осложнений и благоприятные исходы при достаточном числе наблюдений были отмечены в тех случаях, когда в качестве лечения использовалась комбинация локального и системного применения метотрексата [28].
Среди описанных в литературе хирургических методов лечения эктопической беременности в рубце встречаются: гистерорезектоскопическое [22], лапаротомическое [26], лапароскопическое [16] и даже трансвагинальное [15] иссечение элементов беременности под визуальным контролем. По возможности выполняют иссечение рубца и восстановление целостности стенки матки для профилактики рецидива заболевания и других неблагоприятных последствий, связанных с ослаблением стенки матки [20]. В целом осложнения различных методов лечения возникают в 44,1% случаев.
Заключение
Во всем мире наблюдается увеличение частоты КС. В нашей стране этот показатель ежегодно увеличивается на 1% и составляет в настоящее время более 20% от общего числа родов [1, 6]. Высокая частота оперативного родоразрешения путем КС способствует увеличению показателя заболеваемости, связанной с наличием рубца на стенке матки. Беременность в рубце нужно считать самостоятельным патологическим состоянием и расценивать его как причину развития опасной акушерской патологии — разрыва матки при прогрессировании беременности и массивного кровотечения. Комплексный подход к лечению внематочной беременности с локализацией в рубце позволяет снизить периоперационные риски. В повседневной практике врачу акушеру-гинекологу необходимо обладать знаниями об этой патологии, что позволит своевременно и безопасно завершить такую беременность, а также подготовить пациентку к успешному вынашиванию последующих беременностей.
В нашей стране этот показатель ежегодно увеличивается на 1% и составляет в настоящее время более 20% от общего числа родов [1, 6]. Высокая частота оперативного родоразрешения путем КС способствует увеличению показателя заболеваемости, связанной с наличием рубца на стенке матки. Беременность в рубце нужно считать самостоятельным патологическим состоянием и расценивать его как причину развития опасной акушерской патологии — разрыва матки при прогрессировании беременности и массивного кровотечения. Комплексный подход к лечению внематочной беременности с локализацией в рубце позволяет снизить периоперационные риски. В повседневной практике врачу акушеру-гинекологу необходимо обладать знаниями об этой патологии, что позволит своевременно и безопасно завершить такую беременность, а также подготовить пациентку к успешному вынашиванию последующих беременностей.
Авторы заявляют об отсутствии конфликта интересов.
Сведения об авторах
Сонова Марина Мусабиевна — д. м.н., профессор кафедры репродуктивной медицины и хирургии, зав отд. гинекологии ГКБ им. С.И. Спасокукоцкого, +7(926) 213-3592, [email protected]
м.н., профессор кафедры репродуктивной медицины и хирургии, зав отд. гинекологии ГКБ им. С.И. Спасокукоцкого, +7(926) 213-3592, [email protected]
Гашенко Виктория Олеговна — к.м.н., врач отд. гинекологии ГКБ им. С.И. Спасокукоцкого, +7 (968) 605-0650, [email protected]
Ласкевич Анастасия Владимировна — врач отд. гинекологии ГКБ им. С.И. Спасокукоцкого, +7 (926) 145-3421, [email protected]
Торубаров Сергей Феликсович — д.м.н., профессор кафедры репродуктивной медицины и хирургии МГМСУ им. А.И. Евдокимова, главный врач ГКБ им. С.И. Спасокукоцкого +7 (903) 136-6234, [email protected].
Чем опасна беременность после кесарева: 6 важных вопросов
ЗдоровьеРоды
- Фото
- Jose Luis Pelaez Inc / DigitalVision / Getty Images
Акушер-гинеколог Европейского Медицинского Центра, д. м.н., профессор, главный врач Перинатального центра
м.н., профессор, главный врач Перинатального центра
Сколько времени должно пройти после кесарева, если женщина хочет рожать сама?
Мы рекомендуем планировать следующую беременность через 1-2 года. Это оптимальный срок для восстановления женского организма, вне зависимости от того, были ли вагинальные роды или оперативное вмешательство.
Но если беременность наступает раньше — проблемы в этом нет. Рубец на матке формируется через 2 месяца после кесарева. Положительный опыт беременности и родов через очень короткое время после КС есть у многих моих пациенток.
В чем сложность естественных родов после кесарева сечения?
Сложность заключается именно в необходимости абсолютного контроля за процессом, сами же роды не отличаются от обычных. Рубец на матке все же повышает риск осложнений — например, может увеличивать риск врастания и предлежания плаценты. Поэтому сам факт его наличия должен быть всегда учтен врачом, и ответственность акушера-гинеколога возрастает многократно. Каждый раз подобное решение врач должен принимать вместе с женщиной, учитывая и ее пожелания, ни объективные данные, и акушерский опыт. Если рубец состоятельный и нет противопоказаний для ЕР, врач поддержит женщину в желании родить самостоятельно
Каждый раз подобное решение врач должен принимать вместе с женщиной, учитывая и ее пожелания, ни объективные данные, и акушерский опыт. Если рубец состоятельный и нет противопоказаний для ЕР, врач поддержит женщину в желании родить самостоятельно
В каких случаях родить самостоятельно после предыдущего кесарева точно не получится?
Это может случиться, например, если рубец — несостоятелен. Состоятельность рубца оценивают по УЗИ в третьем триместре. Достоверность такой около 70 процентов. Вовремя диагностированный несостоятельный рубец — показание для КС.
Среди других противопоказаний к естественным родам:
предлежание плаценты;
узкий таз при крупном плоде;
многоплодная беременность;
переношенная беременность;
разрыв матки в анамнезе.
- Фото
- Getty Images/Westend61
Что такое несостоятельный рубец и почему он формируется?
Это происходит, когда в процессе формирования рубцовой ткани в зоне вмешательства на матке, она замещается неполноценными волокнами, и этот участок становится недостаточно эластичен, не переносит нагрузок. По мере увеличения срока беременности это чревато различными осложнениями, вплоть до разрыва матки.
По мере увеличения срока беременности это чревато различными осложнениями, вплоть до разрыва матки.
Симптомами несостоятельности могут быть боли в области рубца, болезненные шевеления плода и другие. В этих случаях визит к врачу и полноценное УЗИ помогает избежать трагедии.
Причинами формирования несостоятельного рубца прежде всего являются генетические особенности соединительной ткани. Повлиять могут и воспалительные процессы в послеоперационном периоде, и нарушение техники операции, но даже при идеально проведенном кесаревом сечении, рубец может оказаться несостоятельным.
А вот современные шовные материалы на состоятельность рубца практически не влияют. Сейчас в распоряжении врачей современные полимерные нити со встроенной иглой, которые достаточно прочны, эластичны, и полностью рассасываются примерно за два месяца.
Если у женщины было два кесарева, разрешат ли рожать самостоятельно?
Согласно российским клиническим рекомендациям, два и более КС в анамнезе — это показание для операции. Конечно, никто не может заставить женщину дать согласие на нее, это прежде всего решение самой пациентки. Однако на первом месте должно быть здоровье ее и ребенка, и мы всегда обсуждаем, почему в том или ином случае нужно выбрать тот или иной способ.
Конечно, никто не может заставить женщину дать согласие на нее, это прежде всего решение самой пациентки. Однако на первом месте должно быть здоровье ее и ребенка, и мы всегда обсуждаем, почему в том или ином случае нужно выбрать тот или иной способ.
Если женщина планирует рожать сама, нужно ли лечь в роддом заранее?
Госпитализация до родов не требуется, как и особенная подготовка. Я рекомендую дожидаться начала схваток дома и при их появлении сразу отправиться в клинику, так как роды с рубцом на матке нужно вести под контролем кардиомониторинга плода. Конечно, будущая мама заранее получает подробные инструкции от своего акушера-гинеколога, как вести себя и до родов и во время них.
Больше полезных материалов о беременности, родах и женском здоровье — в нашем канале на Яндекс.Дзене.
Любовь Высоцкая
Сегодня читают
«Мой отец ни в чем не виновен»: как сложилась судьба жены и детей известного маньяка Чикатило
Как ускорить роды естественным путем: 7 проверенных способов
Как сложилась судьба маленьких звезд «Ералаша»
Онлайн-трансляция и похороны на закате: 8 особенностей погребения Елизаветы II
Не только рыба: 16 снов, которые предвещают беременность
Естественные роды после кесарева сечения
ПредыдущаяСледующая
- Кесарево так же безопасно, как и вагинальные роды?
- Риск? Риск! Риск.
 ..
.. - За и против кесарева сечения
- Будут ли последствия кесарева сечения для новорожденного?
- Как увеличить вероятность вагинальных родов после кесарева сечения?
- Перерыв между родами и новой беременностью — хотя бы 9 месяцев
- Выбирайте врача, который поддерживает идею вагинальных родов после кесарева
- Помните, что врачи тоже люди
- Наймите доулу — специалиста по поддержке в родах
- Приезжайте в роддом, когда роды уже в активной фазе (схватки регулярные и сильные, шейка матки открывается)
- Избегайте процедур родовозбуждения, когда это возможно
- Настройтесь на вагинальные роды
- Проконсультируйтесь с психологом
- Если Вам предлагают сделать кесарево сечение в неэкстренной ситуации
Содержание:
В России уровень кесаревых сечений находится в пределах рекомендованных Всемирной организацией здравоохранения 15%. На практике процент родов при помощи кесарева сильно разнится от роддома к роддому и постоянно растет, особенно в крупных городах.
На практике процент родов при помощи кесарева сильно разнится от роддома к роддому и постоянно растет, особенно в крупных городах.
Кесарево так же безопасно, как и вагинальные роды?
Научные исследования подтверждают, что запланированные вагинальные роды после кесарева могут оказаться более безопасными для женщины и ребенка, чем роды при помощи повторной операции. 75 из 100 женщин успешно рожают естественным способом после предыдущих родов при помощи кесарева сечения.
Риск? Риск! Риск…
В России немного врачей, готовых принять вагинальные роды после кесарева сечения. Нередко это ученые, которые собирают случаи для своих научных работ. Их можно найти в НИИ акушерства и гинекологии и научных центрах «Мать и дитя». В то же время в некоторых странах не только врачи, но и акушерки могут принимать вагинальные роды после кесарева, например в Великобритании.
За и против кесарева сечения
К сожалению, бывают ситуации, когда операция неизбежна — если у Вас узкий таз, а вес ребенка более 4 кг, плацента перекрывает родовые пути, ребенок занимает поперечное положение или существует угроза недостаточного снабжения кислородом в процессе естественных родов. Строгими медицинскими показаниями к кесареву сечению являются заболевания сердца, гипертония, миопия и сахарный диабет — игнорировать их очень рискованно и для матери, и для ребенка. В остальных случаях, стоит тщательно взвесить за и против родов посредством кесарева сечения.
Строгими медицинскими показаниями к кесареву сечению являются заболевания сердца, гипертония, миопия и сахарный диабет — игнорировать их очень рискованно и для матери, и для ребенка. В остальных случаях, стоит тщательно взвесить за и против родов посредством кесарева сечения.
За |
| Против |
| ||
| ||
| ||
|
| |
|
Поговорите с врачом, которому Вы доверяете, о плюсах и минусах операции.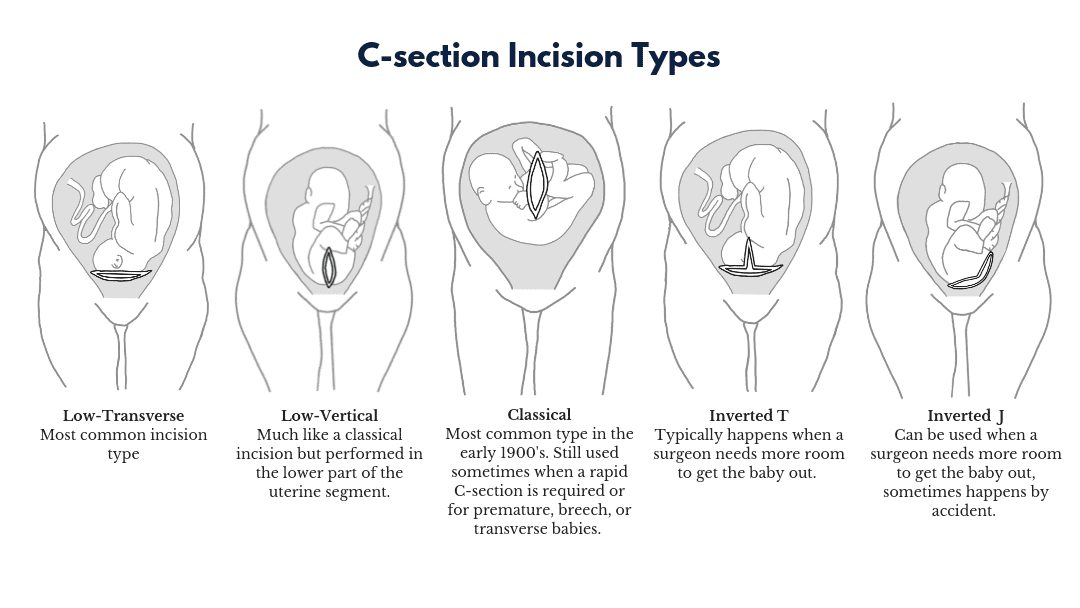 При отсутствии абсолютных противопоказаний естественные роды — самое лучшее и для матери, и для ребенка.
При отсутствии абсолютных противопоказаний естественные роды — самое лучшее и для матери, и для ребенка.
Будут ли последствия кесарева сечения для новорожденного?
Кардинальные различия в развитии детей, появившихся на свет путем естественных родов и кесарева сечения — не более чем миф, однако факторы риска, способные осложнить первые дни жизни малыша, стоит принять во внимание, если Вы оказались в ситуации выбора.
В ходе кесарева сечения ребенок успевает получить небольшую, но нежелательную, дозу наркоза.
Дети, появившиеся на свет путем кесарева сечения, подвержены более высокому риску нарушений со стороны дыхательной системы — возможно, в первое время новорожденный будет нуждаться в дополнительном кислороде.
Обычно, таким малышам требуется более длительная медицинская опека. Дело в том, что в процессе естественных родов ребенок проходит трудный путь адаптации к новой для него среде. При операции смена давления происходит резко (т.
 н. «атмосферный удар»), и адаптация может занять больше времени.
н. «атмосферный удар»), и адаптация может занять больше времени.
Пожалуй, самые неприятные последствия кесарева сечения для ребенка и его мамы связаны с трудностями при налаживании грудного вскармливания. Малыш, привыкший без усилий сосать смесь из бутылочки в отделении для новорожденных, может отказываться от груди. Обычно, чтобы справиться с этой проблемой, достаточно проявить терпение или обратиться за помощью к консультантам.
Как увеличить вероятность вагинальных родов после кесарева сечения?
Перерыв между родами и новой беременностью — хотя бы 9 месяцев
Лучше — больше. Различия невелики (на одну женщину больше на каждые 100 женщин), но есть данные, что расхождение рубца на матке при интервале между родами и беременностью в 18 и более месяцев происходит реже.
Выбирайте врача, который поддерживает идею вагинальных родов после кесарева
Обсудите свои цели и предпочтения и выясните, как они сочетаются с Вашими объективными возможностями. Узнайте, как часто в практике специалиста происходят такие роды, как он относится к ним, какие видит плюсы и минусы, какими научными данными располагает. Если Вас предложения не удовлетворили, ищите дальше.
Узнайте, как часто в практике специалиста происходят такие роды, как он относится к ним, какие видит плюсы и минусы, какими научными данными располагает. Если Вас предложения не удовлетворили, ищите дальше.
Помните, что врачи тоже люди
В одном из исследований было показано, что в России решение в пользу кесарева чаще принимают мужчины старшего возраста, а решение в пользу вагинальных родов — женщины молодого и среднего возраста.
Наймите доулу — специалиста по поддержке в родах
Постоянное присутствие и поддержка специально обученного специалиста помогают более спокойно и уверенно взаимодействовать с персоналом роддома, применять техники естественного обезболивания, стимуляции и расслабления в родах.
Приезжайте в роддом, когда роды уже в активной фазе (схватки регулярные и сильные, шейка матки открывается)
Женщины, которые оказываются в роддоме до начала схваток, с меньшей вероятностью рожают вагинально в случае родов после предыдущей операции.
Избегайте процедур родовозбуждения, когда это возможно
Попытки запустить роды искусственно повышают риск кесарева сечения. В случае, когда родовозбуждение необходимо, убедитесь, что показание к этому ясное, четкое и обоснованное. Мнения экспертов о некоторых показаниях к родовозбуждению разнятся (например, является ли срок беременности на 41–й неделя таким показанием). Важно перед началом любой процедуры получить от специалистов полную информацию о преимуществах, рисках и возможных альтернативах.
Настройтесь на вагинальные роды
Как только Вы попросите сделать кесарево сечение, Ваш запрос будет, скорее всего, быстро удовлетворен. Поддержка в трудные моменты во время родов бывает особенно ценной.
Проконсультируйтесь с психологом
Если Вы знаете, что решение о том, как именно рожать, дается Вам на этот раз непросто или у Вас есть особые переживания на тему прошлых родов, страх родовой боли, или Вы чувствуете, что во время подготовки к родам Вам необходима поддержка, хорошим решением будет консультация с психологом. Важно, чтобы специалист был одинаково компетентен как в вопросах психологической помощи, так и в вопросах беременности и родов.
Важно, чтобы специалист был одинаково компетентен как в вопросах психологической помощи, так и в вопросах беременности и родов.
Если Вам предлагают сделать кесарево сечение в неэкстренной ситуации
Спросите:
почему необходима операция;
каковы риски и преимущества операции;
какие еще решения возможны;
каковы их риски и преимущества.
Если предложение поступает еще до родов, внимательно изучите всю доступную информацию. Проведите свое исследование вопроса, консультируйтесь с разными специалистами, прежде чем принять окончательное решение.
Риски и сколько ждать
Люди иногда шутят, что рождение ребенка с помощью кесарева сечения — это все равно, что «выбрать легкий путь», но если вам когда-либо действительно делали кесарево сечение, вы знаете, что это в высшей степени неточно.
Нет, вы не выдавливали ребенка через родовые пути, но вам хирургическим путем вскрыли брюшную стенку, а затем снова сшили ее, и это большое дело.
Кесарево сечение, как правило, сопровождается большим количеством осложнений, большей болью, более длительным периодом послеродового восстановления и большим количеством случаев мочеиспускания через катетер в течение первых 24 часов.
Но как насчет того, чтобы в следующий раз, когда вы решите завести ребенка, как кесарево сечение повлияет на ваши будущие беременности? Вот что вам нужно знать.
Нам нравится сразу же давать четкие, окончательные ответы, которые быстро развеивают медицинские мифы и слухи, но, к сожалению, ответ на этот конкретный вопрос до сих пор неизвестен.
Почему? Потому что есть два основных противоречащих друг другу исследования, на которые мы должны обратить внимание. Первое исследование, проведенное в 2014 году, предполагает, что различия в показателях рождаемости после кесарева сечения достаточно минимальны, чтобы быть незначительными.
Но другое исследование, проведенное в 2020 году, говорит, что разница не так уж и минимальна: исследователи утверждают, что кесарево сечение родителя впервые снижает его шансы снова забеременеть. Они не могли точно сказать, почему, но предположили, что рубцы на матке из-за процедуры могут сыграть свою роль.
Они не могли точно сказать, почему, но предположили, что рубцы на матке из-за процедуры могут сыграть свою роль.
Из почти 2500 человек, принимавших участие в исследовании, около 69 процентов смогли снова забеременеть в течение 3 лет после кесарева сечения. Из тех, у кого были вагинальные роды, около 76 процентов смогли забеременеть в те же сроки.
Тем не менее, исследователи исследования 2020 года признают, что были и другие факторы (например, географическое положение и социально-экономический статус), которые могли легко повлиять на результаты.
Таким образом, мы не знаем наверняка, повлияет ли кесарево сечение на вашу фертильность в будущем, но вот некоторые вещи, о которых следует помнить:
- — не астрономическая — разница.
- Некоторые исследования показывают, что они не влияют на фертильность, а те, которые действительно влияют, до сих пор были ограничены по масштабу.
- Возможно, корреляция между кесаревым сечением и бесплодием не связана с самой хирургической процедурой.
 Вместо этого связь может быть связана с причиной вашего кесарева сечения (например, необходимость стимуляции из-за низкого уровня амниотической жидкости или других распространенных репродуктивных проблем, которые часто приводят к кесареву сечению).
Вместо этого связь может быть связана с причиной вашего кесарева сечения (например, необходимость стимуляции из-за низкого уровня амниотической жидкости или других распространенных репродуктивных проблем, которые часто приводят к кесареву сечению).
Вопрос о том, «сколько оптимального времени ожидания между беременностями», зависит от многих факторов — сколько вам лет, была ли у вас беременность с высоким риском в прошлый раз, и, да, если ваш предыдущие роды были кесаревым сечением.
Как правило, вам следует подождать не менее 6 месяцев, прежде чем снова забеременеть после кесарева сечения. Это необходимый минимум; некоторые эксперты считают, что лучше подождать от 12 до 15 месяцев, другие — от 18 до 24 месяцев.
Как долго вы , в частности, должны ждать следует поговорить с врачом. В идеале вы хотите, чтобы кто-то, кто знает вас, оценил ваше общее состояние здоровья, вашу историю беременности и фертильности, а также ваш возраст, прежде чем дать вам рекомендацию.
Кесарево сечение — это серьезная операция на органах брюшной полости, и вашему телу требуется время (вероятно, больше, чем вы думаете), чтобы полностью зажить. В противном случае у вас может быть более высокий риск:
- Разрыв матки. По сути, чем дольше вы ждете, тем ниже риск разрыва. Исследование, проведенное в 2010 году, показало, что частота разрывов матки у женщин, перенесших кесарево сечение в анамнезе, составила:
- почти 5 процентов у тех, у кого между родами прошло менее 18 месяцев
- почти 2 процента у тех, кто ждал от 18 до 23 месяцев
- чуть более 1 процента для тех, кто ждал 24 месяца или дольше
- Placenta accreta. Иногда плацента внедряется в слизистую оболочку матки (или даже в существующий рубец после кесарева сечения), что может привести к серьезным осложнениям во время родов. Люди, у которых было кесарево сечение, чаще испытывают это состояние.
- Преждевременные роды.
 Два недавних исследования, опубликованные в 2019 году, одно от BJOG и одно от PLOS One, связывают кесарево сечение при первой беременности с преждевременными родами при второй беременности. В обоих случаях был статистически значимо более высокий уровень преждевременных родов у людей, у которых ранее было кесарево сечение. Некоторые исследователи подозревают, что это может ухудшиться из-за более коротких периодов времени между беременностями, но на данный момент это недостаточно тщательно изучено, чтобы сказать наверняка.
Два недавних исследования, опубликованные в 2019 году, одно от BJOG и одно от PLOS One, связывают кесарево сечение при первой беременности с преждевременными родами при второй беременности. В обоих случаях был статистически значимо более высокий уровень преждевременных родов у людей, у которых ранее было кесарево сечение. Некоторые исследователи подозревают, что это может ухудшиться из-за более коротких периодов времени между беременностями, но на данный момент это недостаточно тщательно изучено, чтобы сказать наверняка.
Мы поразили вас большим количеством научных данных, но теперь мы собираемся перейти к реальности: ожидание 24 месяцев между беременностями не всегда выполнимо. Если вам больше 35 лет или вы подозреваете, что у вас снова могут возникнуть проблемы с зачатием, возможно, вы не сможете продержаться целых 2 года.
И, конечно же, давайте не будем забывать обо всех этих «упс» младенцах. Если вы случайно забеременеете через 7 месяцев после кесарева сечения, обречены ли вы на разрыв матки, родовое кровотечение, недоношенный ребенок и всевозможные другие осложнения?
Нет! Помните, что риски по большому счету все еще довольно низки. У вас может быть совершенно здоровая беременность вскоре после кесарева сечения, если вы будете тесно сотрудничать со своим врачом, чтобы предотвратить возможные осложнения.
У вас может быть совершенно здоровая беременность вскоре после кесарева сечения, если вы будете тесно сотрудничать со своим врачом, чтобы предотвратить возможные осложнения.
Если вы старше или у вас есть известные проблемы с фертильностью, поговорите со своим врачом о будущих беременностях и своем уникальном графике.
Давным-давно (например, 70-е годы — неужели это было 50 лет назад?!) люди в основном не одобряли попытки родов через естественные родовые пути после кесарева сечения или VBAC. Врачи просто недостаточно знали о его безопасности, чтобы рекомендовать его или рисковать.
Теперь, к счастью, мы делаем достаточно знаем о VBAC: хотя в некоторых случаях это определенно не рекомендуется, это может быть абсолютно безопасным и жизнеспособным вариантом родоразрешения, даже если у вас было более одного кесарева сечения в мимо.
Во многих случаях это может быть безопаснее, чем повторное кесарево сечение, поскольку помогает быстрее восстановиться и избежать инфекции.
Тем не менее, ваша возможность пройти VBAC зависит от вашей беременности и кесарева сечения в анамнезе. Всегда есть вероятность того, что ваш предыдущий кесарево сечение может разорваться во время родов, особенно если это был вертикальный разрез, а не поперечный.
Но эти ставки ужасно низкие, составляют менее 1 процента, так что не стоит слишком на этом зацикливаться.
Теоретически, вы проходите регулярные визиты к акушеру-гинекологу, включая 6-недельный послеродовой осмотр и ежегодный гинекологический осмотр. Это прекрасное время, чтобы снова поднять вопрос о зачатии с вашим врачом.
Если вы еще морально не готовы думать о еще одном ребенке (в конце концов, первый все еще не дает вам спать всю ночь), это тоже нормально. Вы можете запланировать отдельную встречу, чтобы обсудить варианты бесплодия с вашим врачом, когда вы будете готовы.
При любом разговоре обязательно спросите своего врача:
- Как долго они рекомендуют вам ждать до повторной попытки забеременеть, исходя из вашей предыдущей беременности и общего состояния здоровья.

- Если вы можете «позволить себе» с точки зрения вашего возраста и фертильности выждать предпочтительные 24 месяца, прежде чем снова забеременеть.
- Как они справляются с беременностью, которая наступает раньше, чем ожидалось, после кесарева сечения (например, назначаются ли дополнительные УЗИ для проверки состояния вашей матки или плаценты).
- Какова их позиция в отношении VBAC и считают ли они, что вы могли бы быть кандидатом на это, если вы снова забеременеете в ближайшем будущем.
Конечно, если вы совсем не готовы думать о еще одном ребенке, не говоря уже о том, чтобы иметь его, обязательно сообщите об этом своему врачу, чтобы он мог посоветовать вам лучший способ избежать беременности. Некоторые формы контрацепции и планирования семьи плохо сочетаются с грудным вскармливанием.
Скорее всего, кесарево сечение не сильно изменит ваши планы по увеличению семьи. Любые эффекты, которые эти операции оказывают на фертильность и здоровье беременных, как правило, в лучшем случае минимальны (а некоторые из них все еще довольно неподтверждены).
Вообще говоря, чем дольше вы будете ждать между беременностями, тем здоровее будете, но это не значит, что две близкие друг к другу беременности всегда опасны или чего следует избегать. Если вы сомневаетесь, поговорите со своим врачом и вместе составьте план.
VBAC после 2 кесаревых сечений: возможно ли это?
В течение многих лет считалось, что самым безопасным выбором после родов с помощью кесарева сечения было еще одно кесарево сечение. Но теперь правила изменились.
По данным Американского конгресса акушеров и гинекологов (ACOG), вагинальные роды после кесарева сечения, также известные как VBAC, могут быть безопасным и подходящим вариантом. VBAC может помочь многим женщинам, у которых в прошлом было одно или даже два кесарева сечения.
Ваш врач может помочь вам определить наилучший курс действий для вас и вашего ребенка. Вот риски и преимущества VBAC.
VBAC — это термин, используемый для описания вагинальных родов у женщины после родов с помощью кесарева сечения. Клиника Майо отмечает, что преимущества VBAC могут включать:
Клиника Майо отмечает, что преимущества VBAC могут включать:
- Более быстрое выздоровление . Если вы рожаете естественным путем, вы проведете меньше времени в больнице. Это означает меньше расходов. Вы также можете ожидать, что почувствуете себя физически лучше раньше.
- Большее чувство причастности к родам. Вагинальные роды могут помочь вам почувствовать себя более активным участником родов.
- Меньший риск при последующих беременностях. Такие риски, как инфекция, повреждение органов и кровопотеря, могут возрастать при повторных плановых кесаревых сечениях. Если вы планируете большую семью, вам может подойти VBAC.
Национальные институты здравоохранения (NIH) сообщают, что успешный VBAC на самом деле является самым безопасным способом родить женщину, у которой ранее было кесарево сечение. Показатели успеха среди женщин, которые пытаются использовать VBAC с пробными родами, составляют от 60 до 80 процентов, а остальные дети рождаются хирургическим путем.
Наиболее рискованным сценарием является экстренное кесарево сечение после неудавшейся VBAC. VBAC может не сработать из-за разрыва матки. Это место разрыва матки по линии рубца от предыдущего кесарева сечения.
В случае разрыва матки необходимо экстренное кесарево сечение, чтобы избежать опасных осложнений, включая сильное кровотечение, инфицирование матери и повреждение головного мозга ребенка.
Также может потребоваться гистерэктомия или удаление матки. Это означает, что вы не сможете снова забеременеть. К счастью, ACOG отмечает, что риск разрыва матки у женщин с низкими поперечными разрезами во время кесарева сечения низок, примерно 1 на 500 [9].0003
Ваши шансы на успешные роды через естественные родовые пути после одного или двух предыдущих кесаревых сечений могут зависеть от нескольких факторов, включая следующие.
- Ваш ребенок лежит головкой вниз.
- Ваш ребенок не считается крупным. Младенцы весом менее 7 фунтов 11 унций имеют наилучшие шансы на успех VBAC.
- У вас уже были успешные вагинальные роды. Предыдущие вагинальные роды могут повысить ваши шансы на успешный VBAC более чем на 90 процентов.
- Причина, по которой вам делали кесарево сечение в прошлом, не является проблемой для этой беременности.
- У вас был низкий поперечный разрез на матке, поэтому у вас нет вертикального или Т-образного рубца.
- Ваши роды начинаются спонтанно. Когда вас вызывают, схватки могут быть сильнее и быстрее, что увеличивает вероятность разрыва матки.
Ваши шансы на успешную VBAC могут уменьшиться, если вы перенесете срок родов или если у вас было более двух кесаревых сечений.
В некоторых случаях VBAC может быть небезопасен для вас. Если у вас был разрыв матки во время предыдущей беременности или у вас есть вертикальный разрез после предыдущего кесарева сечения, VBAC не рекомендуется.
Узнайте все, что сможете, о VBAC. Поговорите со своим врачом о ваших шансах на успех, исходя из вашей истории болезни и текущей беременности. Вам также следует подумать о том, чтобы изучить и выбрать поставщика, который одновременно поддерживает VBAC и имеет низкую частоту кесарева сечения.
Вам также следует подумать о том, чтобы изучить и выбрать поставщика, который одновременно поддерживает VBAC и имеет низкую частоту кесарева сечения.
Поищите занятия по подготовке к родам, посвященные VBAC, и убедитесь, что ваш партнер тоже согласен с этой идеей.
Тщательно выбирайте больницу. Во время VBAC тщательное наблюдение за вами и вашим ребенком будет важно для снижения риска осложнений. В случае экстренного кесарева сечения вы захотите находиться в учреждении, которое хорошо оборудовано и способно провести операцию.
Если возможно, подождите, пока роды не начнутся сами по себе. Помните, что препараты, используемые для стимуляции родов, могут вызывать более сильные и быстрые схватки. Это увеличивает риск разрыва матки.
Вам не нужно делать ничего особенного, если вы выбрали доставку через VBAC. Ваш дородовой уход будет таким же, как и при любой здоровой беременности, и процесс родов будет проходить нормально. Ожидайте, что за вами будут внимательно следить во время родов.
Помните, что ваше здоровье и здоровье вашего ребенка являются конечной целью, даже если это означает повторное кесарево сечение. Даже если вы настроены на вагинальные роды, будьте готовы к осложнениям, которые могут потребовать повторной операции. Ваши роды могут застопориться, положение вашего ребенка может представлять опасность, или могут возникнуть проблемы с плацентой или пуповиной.
Имейте в виду: все, что имеет значение, это здоровая мать и ребенок.
Если вы хотите узнать больше о своих шансах на успешные вагинальные роды после одного или двух кесаревых сечений, поговорите со своим врачом. Вместе вы сможете проанализировать свои предыдущие беременности и факторы, побудившие вас принять решение о хирургическом родоразрешении. Ваш врач может помочь вам оценить вашу текущую беременность, чтобы вы могли принять наиболее безопасное решение относительно VBAC или повторного кесарева сечения.
Поделиться на Pinterest
Зачем они нужны и чего ожидать
Поздравляем, вы ждете! Это захватывающее время включает в себя множество изменений для вас, а также планирование рождения вашего ребенка и не столь отдаленного будущего. Это также может означать много беспокойства и попытки сделать ваш план родов правильным.
Это также может означать много беспокойства и попытки сделать ваш план родов правильным.
Иногда мы планируем, и Вселенная нежно улыбается. По многим причинам ваш план родов может измениться — иногда в отношении его более мелких деталей, а иногда — в отношении более крупных, включая то, как вы хотите рожать.
Независимо от того, планируете ли вы вагинальные роды или запланированное кесарево сечение (также называемое кесаревым сечением), оба этих варианта не будут обсуждаться, если вам потребуется экстренное кесарево сечение.
Не волнуйтесь. Вы и ваш малыш в надежных руках. Хотя почти 32 процента родов в Соединенных Штатах происходят с помощью кесарева сечения, вам вряд ли понадобится экстренное кесарево сечение, которое происходит только тогда, когда это самый безопасный вариант для вас и вашего ребенка.
Экстренное кесарево сечение проводится очень быстро из-за непосредственной заботы о здоровье матери и/или ребенка. Цель состоит в том, чтобы между принятием решения о проведении экстренного кесарева сечения и родами прошло не более 30 минут, но это может занять до 75 минут.
Любое кесарево сечение — это серьезная операция, для которой требуется комната, полная медицинских работников, и большая организация. Это означает, что когда пациенту требуется экстренное кесарево сечение, многим врачам и медсестрам приходится готовиться быстрее, чем обычно.
Вы можете получить экстренное кесарево сечение, даже если у вас уже было плановое, запланированное или даже незапланированное кесарево сечение. Все это иногда называют медицинским кесаревым сечением, так как оно происходит по жизненным показаниям. Для сравнения, плановое кесарево сечение — это то, которое вы выбираете.
В чем разница между типами кесарева сечения?
- Плановое кесарево сечение. Это когда вы и ваш врач решаете, что для вас и вашего ребенка безопаснее родить с помощью кесарева сечения, возможно, потому, что у вас уже было кесарево сечение. Ваш врач назначит дату кесарева сечения примерно на предполагаемую дату родов, возможно, за несколько месяцев до нее.

- Внеплановое кесарево сечение. Это когда вы планировали вагинальные роды, но незадолго до родов ваш врач решил, что кесарево сечение лучше всего подходит для вас и вашего ребенка. Это решение может быть принято за несколько недель, дней или даже часов до родов. При незапланированном кесаревом сечении не возникает неотложной помощи, но изменения в планах вносятся для того, чтобы вывести вас и ребенка на наиболее безопасный путь родов.
- Экстренное кесарево сечение. Это происходит, когда необходимо срочно родить, чтобы убедиться, что вы и ребенок в безопасности. Это может произойти независимо от того, планируете ли вы вагинальные роды или кесарево сечение.
Может показаться, что это одно и то же, но не все процедуры кесарева сечения одинаковы. Ваш опыт, а также фактическая процедура экстренного кесарева сечения будут отличаться от таковых при плановом или незапланированном кесаревом сечении.
Что произойдет во время экстренного кесарева сечения?
Одно из основных отличий заключается в том, как вы можете к этому подготовиться. Все должно происходить быстро, включая введение обезболивающих и роды.
Все должно происходить быстро, включая введение обезболивающих и роды.
Большинство запланированных кесаревых сечений выполняются с местным или регионарным обезболиванием (анестезией). Это означает, что вы все еще будете в сознании, но не почувствуете боли во время процедуры. Местная анестезия обычно вводится через спинальную инъекцию, и это может занять некоторое время.
При экстренном кесаревом сечении сроки и детали вашей ситуации, а также правила больницы могут повлиять на варианты анестезии.
Ваш врач и анестезиолог могут решить, что пришло время сделать спинномозговую инъекцию. Или, возможно, у вас уже есть эпидуральная анестезия, которая помогает при подготовке к операции. Однако в зависимости от множества факторов некоторые из этих вариантов могут быть недоступны.
В качестве альтернативы вам может быть назначена общая анестезия с использованием как инъекционных, так и ингаляционных препаратов, чтобы избежать боли во время операции. Это позволит провести кесарево сечение быстрее, но эта комбинация означает, что вы не сможете бодрствовать во время процедуры.
Другим отличием может быть разрез, используемый во время операции. При неэкстренных кесаревых сечениях обычно выполняется горизонтальный (бикини) разрез. Если вы в сроке, у вас, вероятно, будет такой разрез, даже в экстренной ситуации.
Однако во время экстренной операции, когда здоровье вашего ребенка требует немедленного внимания, хирург может сделать вертикальный разрез на матке, чтобы быстрее добраться до вашего ребенка. Этот тип разреза может быть необходим в случае преждевременных родов, а также из-за спаек от предыдущих операций или миомы, которые могут быть на пути матки.
Опять же, это зависит от обстоятельств вашего рождения. Во внимание принимается подготовка вашего хирурга, а также потребности вашего здоровья и здоровья вашего ребенка.
Причины, по которым вам может понадобиться экстренное кесарево сечение, также отличаются от причин, по которым вам может быть назначено плановое кесарево сечение.
По сути, экстренное кесарево сечение означает, что ваш ребенок отказывается сотрудничать с запланированным выходом или решает, что хочет выйти до планового или незапланированного кесарева сечения. Это также может означать, что ваше здоровье вызывает беспокойство, и ожидание прогресса — неправильный выбор.
Это также может означать, что ваше здоровье вызывает беспокойство, и ожидание прогресса — неправильный выбор.
В большинстве случаев ни вы, ни ваш врач не можете изменить необходимость экстренного кесарева сечения.
Ниже приведены несколько причин, по которым это может произойти:
Очень долгие роды
Пролонгированные или отсроченные роды — это когда роды продолжаются намного дольше, чем обычно. Иногда это может вызвать проблемы со здоровьем как у ребенка, так и у мамы. Затянувшиеся роды — наиболее частая причина экстренного кесарева сечения. Около 8 процентов беременных женщин, которые собираются родить, имеют затяжные роды.
В этом случае ваш врач может решить, что для вас и вашего ребенка гораздо полезнее экстренное кесарево сечение, чем попытки родов через естественные родовые пути. У вас могут быть затяжные роды, потому что:
- Ваши роды на самом деле не начались. Иногда схватки бывают целую вечность, но они, кажется, ничего не делают.
 Кроме того, вы можете не расширяться должным образом.
Кроме того, вы можете не расширяться должным образом. - Ваши роды останавливаются. Может быть, все идет своим чередом, когда у вас начинаются схватки и даже начинается раскрытие, но потом все останавливается. Иногда это происходит из-за того, что головка вашего ребенка не проходит через таз.
Положение ребенка
Положение вашего ребенка, возможно, уже вызывало беспокойство, когда начались роды, или наружная головная версия могла казаться успешной только для того, чтобы в последнюю минуту ребенок вернулся в тазовое предлежание. Какими бы ни были обстоятельства, роды могут пройти не так, как ожидалось, если вашего малыша не удастся уговорить повернуться в сторону сотрудничества.
Если ваш ребенок расположен спиной вперед (ягодичное предлежание), ногами вперед или вытянут боком прямо поперек вашего живота (поперечно), естественные роды могут быть невозможны. Ваш врач может попытаться уговорить ребенка принять правильное положение, поворачивая его в контролируемых условиях, но это не всегда срабатывает.
Истощение
Иногда усилий и усилий в мире кажется недостаточно. Ваш врач, возможно, сделал все возможное, даже пытаясь родить с помощью вакуума, но безрезультатно.
На этом этапе вы, вероятно, давили целую вечность и слишком устали, чтобы давить дальше. Ваше здоровье может начать проявлять признаки дистресса, что говорит о том, что продолжать тужиться нельзя.
В то же время фетальный монитор может показывать, что сердце вашего ребенка бьется слишком быстро или слишком медленно. Ваш врач может решить, что продолжать в том же духе для вас и вашего ребенка уже небезопасно.
Состояние здоровья
Если у мамы есть заболевание или инфекция, возникшая во время родов, может быть рекомендовано экстренное кесарево сечение. Например, герпесная или другая инфекция в области влагалища может внезапно активизироваться и нанести вред ребенку.
В качестве альтернативы, если ваше кровяное давление или частота сердечных сокращений становятся слишком высокими, возможно, не стоит продолжать тужиться. Кроме того, если у вас возникли какие-либо внезапные проблемы со здоровьем сердца или мозга, вам может потребоваться экстренное кесарево сечение.
Кроме того, если у вас возникли какие-либо внезапные проблемы со здоровьем сердца или мозга, вам может потребоваться экстренное кесарево сечение.
Запутанная пуповина
Если пуповина сдавливается, запутывается или пытается выйти раньше вашего ребенка, вам, вероятно, потребуется экстренное кесарево сечение.
Выпадение пуповины — это очень редкое осложнение, которое возникает, когда пуповина соскальзывает в родовые пути впереди вашего ребенка. Когда это происходит, есть риск, что он будет слишком сильно сжат, пока ваш ребенок пытается сделать свой грандиозный вход. Это может прервать кровоснабжение ребенка.
Точно так же ваш ребенок может не получать достаточного количества кислорода, если пуповина перекручивается или запутывается, как садовый шланг.
Проблемы с плацентой
Как и пуповина, плацента также может осложнять роды.
Часть или вся плацента может отделиться от слизистой оболочки матки. Это называется отслойкой плаценты. Когда это происходит, ваш ребенок не может получать необходимые питательные вещества и кислород внутри матки, и вам может потребоваться экстренное кесарево сечение.
Разрыв матки
В очень редких случаях повышенное давление на тело во время родов может привести к разрыву матки. Наличие предшествующего кесарева сечения увеличивает риск. Если у вас разрыв матки или матки (разрыв матки), вам потребуется экстренное кесарево сечение.
Большинство рисков экстренного кесарева сечения аналогичны рискам любого типа кесарева сечения.
Риски для вашего здоровья включают:
- инфекцию внутри матки или в месте вскрытия
- раскрытие или расхождение швов
- повреждение органов, нервов или кровеносных сосудов вблизи матки
- кровопотерю во время операции
- сильное кровотечение впоследствии
- сгустки крови
- реакция на анестезию
- невозможность вагинальных родов в будущем
Риски для здоровья вашего ребенка включают:
- случайную травму во время кесарева сечения
- временные проблемы с дыханием в течение нескольких дней после рождения
Существуют также некоторые риски, которые следует учитывать после завершения родов.
Если вы спите перед экстренным кесаревым сечением, вы, скорее всего, не сможете иметь контакт кожа к коже со своим ребенком сразу после рождения. Кроме того, воздействие лекарств, которые вам вводили, может на некоторое время затруднить грудное вскармливание.
Это не означает, что грудное вскармливание или привязанность невозможны. Вы можете начать прочные и удовлетворяющие отношения грудного вскармливания после экстренных родов. Знайте, что поддержка доступна, и вы можете работать с консультантом по грудному вскармливанию и вашим поставщиком услуг для достижения ваших целей.
Вы также можете подвергаться повышенному риску посттравматического стресса и связанных с ним последствий. Важно уделять время заботе о себе и своем психическом здоровье. Обсудите любые вопросы или опасения, которые у вас есть, с вашим поставщиком медицинских услуг или специалистом в области психического здоровья.
Как и при других серьезных операциях, после любого вида кесарева сечения вам потребуется время на отдых и восстановление. Это может означать постельный режим и невозможность какое-то время подниматься по лестнице или поднимать что-либо тяжелое.
Это может означать постельный режим и невозможность какое-то время подниматься по лестнице или поднимать что-либо тяжелое.
Важно избегать чрезмерного давления на место разреза, чтобы оно хорошо зажило. Возможно, вы не сможете взять или подержать ребенка слишком долго, если у вас болит. Вам нужно будет сменить повязки и посетить врача для последующих посещений, чтобы убедиться, что область не заражена.
Вам также, вероятно, потребуется доза антибиотиков для предотвращения инфекции. И если вам нужны обезболивающие, чтобы чувствовать себя комфортно, вы не сможете кормить ребенка грудью, пока не перестанете их принимать. Спросите своего врача о том, когда безопасно кормить грудью.
Кроме того, в отличие от других кесаревых сечений и большинства операций, ваш врач решил провести экстренное кесарево сечение на одиннадцатом часу. Это означает, что вы, возможно, не чувствовали себя эмоционально или мысленно готовыми к этому.
Опять же, экстренное кесарево сечение может привести к посттравматическому стрессовому расстройству (ПТСР).
