Беременность и склеродермия: Экстрагенитальная патология в акушерстве: Системная склеродермия
Склеродермия и беременность: виды, причины, диагностика, лечение
Содержание
- Что такое склеродермический процесс
- Виды склеродермии при беременности
- Причины заболевания у беременных
- Как влияет склеродермия на беременность
- Диагностика заболевания
- Лечение во время беременности
- Осложнения у будущей мамы
Беременность оказывает колоссальную нагрузку на организм женщины. Однако далеко не каждая будущая мама может похвастаться идеальным состоянием здоровья. Существует целый ряд заболеваний, которые могут поставить под сомнение возможность вынашивать ребенка. Склеродермия и беременность – это тот вопрос, который волнует каждую женщину с данным диагнозом в медицинской карте.
Содержание
Что такое склеродермический процесс
Склеродермия относится к группе аутоиммунных заболеваний.
Она проявляется в виде увеличения количества белка коллагена в организме. В результате этого процесса кожа или соединительная ткань разрастаются и утолщаются. Происходит их внешнее и внутреннее видоизменение.
Происходит их внешнее и внутреннее видоизменение.
Эти процессы негативно сказываются на работе внутренних органов и общем состоянии организма.
Природа и причины склеродермии, до сих пор до конца не выявлены. Она может возникать в любом возрасте, в любой сезон года и не зависит от пола человека.
Согласно статистическим данным чаще склеродермическим процессом в организме страдают именно женщины в возрастной категории от 30 до 40 лет.
Виды склеродермии при беременности
На сегодняшний день врачи не могут назвать точные причины, которые провоцируют возникновение этого заболевания. Склеродермия может возникнуть спонтанно во время беременности, даже если до этого момента такого диагноза женщине не ставилось.
Может получить развитие такой вариант, когда склеродермия наблюдалась у женщины в далеком прошлом и продолжительное время находилась в состоянии ремиссии. Беременность же стала причиной очередного обострения.
Также не исключение такие случаи, когда беременеет женщина с наличием острой фазы болезни. Развитие данного заболевания чаще всего сопровождается воспалительным процессом в соединительной ткани. Иногда могут поражаться даже сосуды.
Развитие данного заболевания чаще всего сопровождается воспалительным процессом в соединительной ткани. Иногда могут поражаться даже сосуды.
Наиболее частыми формами склеродермии и будущих мам являются:
- Системная склеродермия;
- Очаговая склеродермия.
Системная склеродермия у беременных
Отличительной особенностью данного вида склеродермии является то, что она способна поражать весь организм женщины. Под ее негативное воздействие попадают сосуды, кожа, ткани и даже внутренние органы.
Существует 2 вида этого проявления заболевания:
- Ограниченная;
- Диффузная.
Симптоматика ограниченной склеродермии:
- Утолщение кожи в районе лица и конечностей. Поражаются ноги, пальцы и предплечья;
- На руках и лице появляются небольшие красные пятна, которые вызваны увеличением мелких кровеносных сосудов;
- Ограниченность движений пальцами, которая вызвано их отеком. Отек развивается на фоне увеличения количества коллагена;
- Трудности при глотании;
- Онемение пальцев рук, языка и подбородка;
- Изъязвление кожи.

Для диффузной склеродермии характерна внезапность проявления.
Симптоматика:
- Утолщение кожи по всему телу;
- Снижение аппетита;
- Похудение;
- Кожный зуд;
- Апатичность и хроническая усталость;
- Опухание суставов;
- Боль в суставах;
- Нарушения в работе пищеварительной , выделительной и кровеносной систем.
Возможность сочетания системной склеродермии и беременности не имеет однозначного ответа.
В одних случаях, она не влияет на состояние беременной женщины и развитие ребенка. В других – провоцирует развитие осложнений.
Очаговая склеродермия у беременных
Этот вид заболевания поражает исключительно отдельные участки тела и не затрагивает весь организм целиком. Таким образом, возникают так называемые очаги заболевания.
Существует 2 разновидности очаговой склеродермии:
- Линейная;
- Локализованная.
При линейном проявлении на коже появляются плотные утолщенные полоски. Они отличаются по цвету от всей остальной кожи.
Они отличаются по цвету от всей остальной кожи.
Наиболее часто поражаются ноги или руки. Все симптомы проявляются по одной стороне тела.
Локализованный процесс проявляется появлением красных пятен на таких участках тела как ноги, лицо, живот, спина и руки.
Со временем покраснения видоизменяются. В центре они белеют, а края приобретают фиолетовый оттенок.
Средняя продолжительность данного заболевания от 3 до 5 лет.
Причины заболевания у беременных
В связи с тем, что на настоящее время до конца не изучена природа заболевания, причины его возникновения носят условный характер.
Основные причины возникновения склеродермического процесса у беременных:
- Нарушение гормонального фона;
- Неправильная работа иммунной системы;
- Генетическая предрасположенность.
Часто при рассмотрении возможных причин, способствующих развитию данного заболевания, женщины задаются вопросом «Заразна ли склеродермия?».
Не смотря на наличие большого количества вопросов о происхождении болезни, медики с уверенностью утверждают, что он не представляет опасности для окружающих людей.
Как влияет склеродермия на беременность
Влияние данного заболевания на организм будущей матери полностью зависит от его вида.
Очаговая склеродермия чаще всего никак не отражается на течении беременности.
Системная склеродермия более агрессивно воздействует на организм. Она негативно сказывается на работе почек, сердца и даже легких. Что в свою очередь может провоцировать развития осложнений во время беременности.
Диагностика заболевания
При обнаружении одного или нескольких признаков, характерных для склеродермии важно сразу сообщить об этом врачу, наблюдающему за течением беременности.
На основании жалоб врач обязан провести следующие обследования:
- Внешний осмотр пациентки;
- Назначение и исследование анализа крови;
- Биопсия кожных покровов;
- При необходимости МРТ.

После проведения всех обследовании и взятия необходимых анализов врач ставит или опровергает диагноз. И только после этого с пациенткой обсуждается дальнейший план действий в сложившейся ситуации.
Лечение во время беременности
Сталкиваясь со склеродермией и беременностью одновременно, каждая женщина задумываться, что теперь делать.
Безопасного способа лечения этой болезни в период протекания беременности на сегодняшний день не существует. Поэтому важно, чтобы лекарственные препараты назначались исключительно врачом и в случаях крайней необходимости.
Самолечение и применение народных средств, в данной ситуации исключено.
Если лечение склеродермы приходится на период планирования беременности, то стоит отложить последнее до излечения. Это связано с тем, что многие препараты вызывают врожденные патологии и дефекты развития плода.
Особое внимание во время беременности уделяется лечению системной склеродермии, т. к именно она может нанести существенный вред как организму матери, так и ребенку.
к именно она может нанести существенный вред как организму матери, так и ребенку.
Для ее лечения используют такие препараты как:
- Препараты, понижающие артериальное давление;
- Лекарства, помогающие справится с изжогой;
- Препараты кортикостероидной группы, которые уменьшают проявления заболевания;
- Лекарства, подавляющие иммунную систему.
Беременные, которые страдают заболеванием склеродерма помимо гинеколога, обязательно наблюдаются у следующих врачей:
- Дерматолог;
- Кардиолог;
- Пульмонолог;
- Гастроэнтеролог;
- Нефролог.
Осложнения у будущей мамы
Врачи рекомендуют воздержаться от планирования беременности, если в течение последних 3 лет наблюдались проявления системной склеродермии.
Она может спровоцировать такие осложнения как:
- Повышение артериального давления;
- Отставание в росте у плода;
- Преждевременное начало родов.
Однако если беременность наступила в момент развития болезни, показаний к прерыванию нет.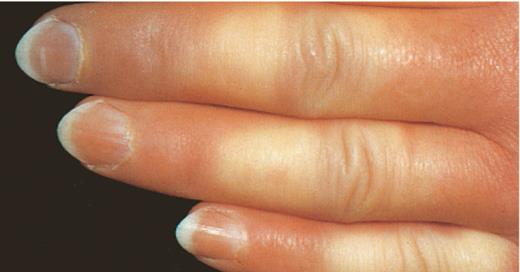 Необходимо просто четко соблюдать все рекомендации лечащего врача.
Необходимо просто четко соблюдать все рекомендации лечащего врача.
Склеродермия – заболевание, которое часто встречается у женщин, находящихся в детородном возрасте.
Некоторые его разновидности оказывают серьезное воздействие на организм. Лечение требует использования медицинских препаратов, которые оказывают негативное воздействие на развитие будущего ребенка в утробе матери. Поэтому каждая женщина, которая планирует родить здорового ребенка и сталкивается с данной болезнью, должна внимательно изучить все ее особенности.
Важно четко понимать, как передается склеродермия, как проявляется, и какие последствия могут быть в течение беременности.
При соблюдении всех необходимых мер профилактики и лечения значительно увеличивается вероятность успешного течения беременности и рождения здорового ребенка.
Системная склеродермия и беременность
Влияние системной склеродермии (ССД) на течение и исходы беременности. Воздействие склеродермического процесса на детородную функцию женщины и на плод оценить сложно, однако определенную информацию дает сопоставление течения и исходов беременности до и после развития ССД (табл. 5.3).
5.3).
Течение I половины беременности было сходным в обеих группах — до и после развития ССД, однако во II половине беременности выявлены существенные различия: при системной склеродермии число осложнений возрастает, ухудшаются исходы беременности (аборты, преждевременные роды, мертворождения). Анализ симптоматики осложнений показал, что если в I половину беременности они обусловлены в основном токсикозом, то во II половину связаны преимущественно с обострением ССД.
Таблица 5.3. Течение и исходы беременностей у 100 больных системной склеродермией
|
Беременности |
Течение беременности |
Исходы | ||||||||
|
без |
осложнения |
роды |
аборт |
выки- |
мертво- |
внема- |
смерть | |||
|
осложнений |
дыши |
рожде- |
точная | |||||||
|
|
I |
II |
сроч- |
преж- |
ния |
бере- | ||||
|
поло- |
поло- |
ные |
девре- |
менность | ||||||
|
вина |
вина |
менные | ||||||||
|
До ССД | ||||||||||
|
(111) |
87 |
14 |
10 |
72 |
— |
33 |
6 |
— |
— |
— |
|
При ССД | ||||||||||
|
(215) |
171 |
16 |
28 |
52 |
6 |
141 |
9 |
4 |
2 |
1 |
Фертильность при системной склеродермии специально не изучалась, но при длительном наблюдении больных ССД не создается впечатление о сколько-нибудь значительном сокращении числа беременностей, за исключением относительно редких острых форм заболевания, больных с высокой активностью и выраженными висцеральными изменениями.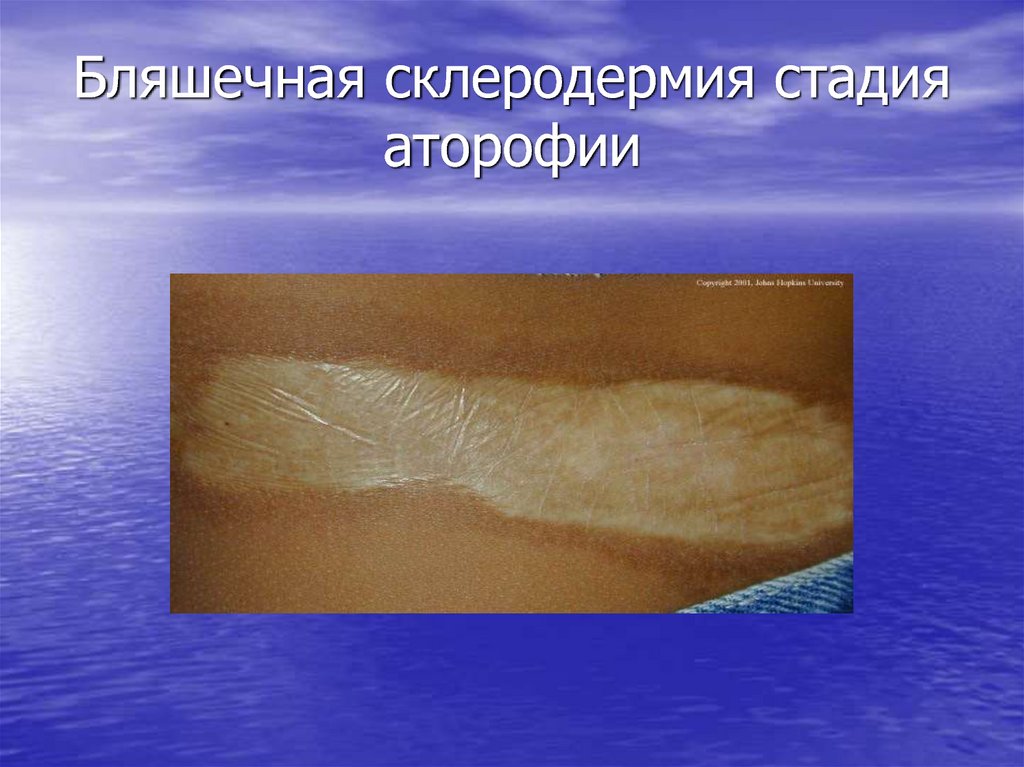 Несмотря на прогрессирование болезни при хроническом течении, способность к зачатию сохранялась даже при генерализованных периферических и висцеральных проявлениях.
Несмотря на прогрессирование болезни при хроническом течении, способность к зачатию сохранялась даже при генерализованных периферических и висцеральных проявлениях.
Более отчетливо влияние ССД на исходы беременности, что, с одной стороны, обусловлено непосредственно воздействием патологического процесса, а с другой — опосредовано изменением тактики врача и больного при наличии диагноза системная склеродермия. Последнее, несомненно, сказывается на увеличении числа абортов, хотя прерывания беременности следует избегать в связи с потенциальной возможностью обострения болезни.
При сопоставлении исходов первой и последующих беременностей выявляется значительное увеличение числа абортов по медицинским показаниям. Согласно данным М. Giordano и соавт. (1985), частота. спонтанных абортов у больных ССД оказалась выше, чем у здоровых лиц, а различия в частоте беременности не были статистически значимы.
Беременность при наличии ССД заканчивалась срочными родами значительно реже, чем до начала заболевания. Осложненное течение беременности в 1/3 случаев сопровождалось неблагоприятным исходом ее в виде преждевременных родов, мертворождения и даже смерти беременной в одном наблюдении.
Осложненное течение беременности в 1/3 случаев сопровождалось неблагоприятным исходом ее в виде преждевременных родов, мертворождения и даже смерти беременной в одном наблюдении.
Преждевременные роды
Преждевременные роды (7—8 мес беременности) наблюдались у 6 больных системной склеродермией, включая повторные у одной из них. Они закончились в одном случае мертворождением, а в другом ребенок умер вскоре после родов; остальные 4 детей развиваются нормально. Еще у 3 больных ССД беременность закончилась мертворождением с внутриутробной гибелью плода в сроки 36—37 нед, при этом связь неблагоприятного исхода беременности с заболеваниями матери более очевидна.
У одной из больных, настойчиво стремившейся к рождению ребенка, беременность дважды заканчивалась мертворождением и один раз — выкидышем, однако четвертая беременность при максимально бережном ведении ее и преждевременных плановых родах в 35 нед закончилась благополучно.
Влияние беременности на заболевание
Четкая связь начала заболевания с беременностью, родами и абортами выявлена нами у 16 больных. В 5 наблюдениях в период беременности впервые появилась преходящая или более стойкая суставная, сосудистая и стертая кожная патология, что в дальнейшем расценено как начало ССД.
В 5 наблюдениях в период беременности впервые появилась преходящая или более стойкая суставная, сосудистая и стертая кожная патология, что в дальнейшем расценено как начало ССД.
У 11 больных начало системной склеродермии было связано с абортами и родами, включая 2 беременности, закончившиеся преждевременным мертворождением. Мнения о влиянии беременности на течение ССД противоречивы, что влечет за собой диаметрально противоположные рекомендации: от обязательного сохранения беременности до рассмотрения вопроса о стерилизации молодых женщин, заболевших ССД.
При анализе клинических проявлений и течения системной склеродермии у 81 больной мы выявили отчетливые различия в динамике процесса, которые можно было оценить как ухудшение или обострение заболевания у 24 больных, улучшение — у 15, без существенных изменений — у 42 больных.
Обострение ССД у 24 больных наблюдалось в основном во II половине беременности и выражалось усилением артралгий, миалгий, сосудистых и трофических нарушений, увеличением плотного отека кожи, гиперпигментации, лабораторной активности. Больным назначали противовоспалительные средства, кортикостероиды (преднизолон по 15—20 мг/день), что приводило к улучшению состояния.
Больным назначали противовоспалительные средства, кортикостероиды (преднизолон по 15—20 мг/день), что приводило к улучшению состояния.
Аналогичная тактика проводилась при необходимости и в послеродовой период. Большинство больных стремились прервать лечение на время беременности и кормления ребенка, что представлялось реальным в разумных пределах, за исключением случаев обострения процесса, поскольку активация и генерализация ССД неблагоприятны для состояния больной и исхода беременности.
Лечение
Лечение кортикостероидами (преднизолон) не влияло сколько-нибудь существенно ни на течение, ни на исход беременности, в то время как необоснованная отмена препарата грозила обострением системной склеродермии и, следовательно, ухудшала прогноз беременности. D-пеницилламин, который стал широко применяться для лечения больных ССД в последние годы, должен быть отменен, учитывая его латирогенные свойства.
У значительно большего числа больных (57 из 81) состояние во время беременности существенно не менялось (42) или даже улучшалось (15), что позволило редуцировать терапию у некоторых из них. Улучшение проявлялось в виде уменьшения или исчезновения сосудистых, суставных, реже кожных симптомов болезни. Улучшалось общее самочувствие, что нередко сохранялось после родов на протяжении 6—12 мес, у отдельных больных отмечалась стабилизация процесса.
Улучшение проявлялось в виде уменьшения или исчезновения сосудистых, суставных, реже кожных симптомов болезни. Улучшалось общее самочувствие, что нередко сохранялось после родов на протяжении 6—12 мес, у отдельных больных отмечалась стабилизация процесса.
Анализ клинических параметров у наблюдавшихся нами больных позволил выявить определенную корреляцию их состояния во время беременности с течением, стадией и активностью ССД.
Улучшение состояния во время беременности наблюдалось в основном у больных с хроническим течением и I степенью активности, а ухудшение, обострение системной склеродермии — чаще при подостром течении и во II стадии болезни. Выявленные закономерности позволяют в известной степени прогнозировать влияние беременности на течение ССД.
Хотя вряд ли можно говорить о высокой материнской смертности при беременности у больных ССД, отдельные случаи смерти беременных преимущественно с гипертензией, стимулирующей токсемию, описаны в ряде наблюдений. Как правило, речь идет о развитии острой склеродермической почки, представляющей неоспоримую угрозу для жизни матери и плода, в связи с чем появление изменений в моче или признаков преэклампсии служит показанием к срочному прерыванию беременности.
Несмотря на обострение системной склеродермии приблизительно в 1/3 случаев, очевидно преобладание больных, хорошо переносящих беременность, аналогично больным ревматоидным артритом.
Можно предполагать, что улучшение состояния больных ССД связано со свойственными беременности особенностями метаболизма половых стероидных гормонов, увеличением продукции эстрогенов, возможным иммуносупрессивным действием (ингибиция лимфокинов) белков, появляющихся во время беременности.
В случаях обострения ССД, что наблюдается чаще при подостром течении болезни, концентрация синтезируемых стероидов, по-видимому, недостаточна для подавления иммунной и воспалительной активности, дополнительно стимулируемой повышением уровня простагландинов при беременности. Следует иметь в виду также еще мало изученное воздействие половых гормонов на отдельные компоненты соединительной ткани и физиологическую перестройку системы простагландины — циклические нуклеотиды — состояние клеточных мембран, накладывающуюся на уже имеющиеся при системной склеродермии аномалии рецепции и метаболизма соединительной ткани.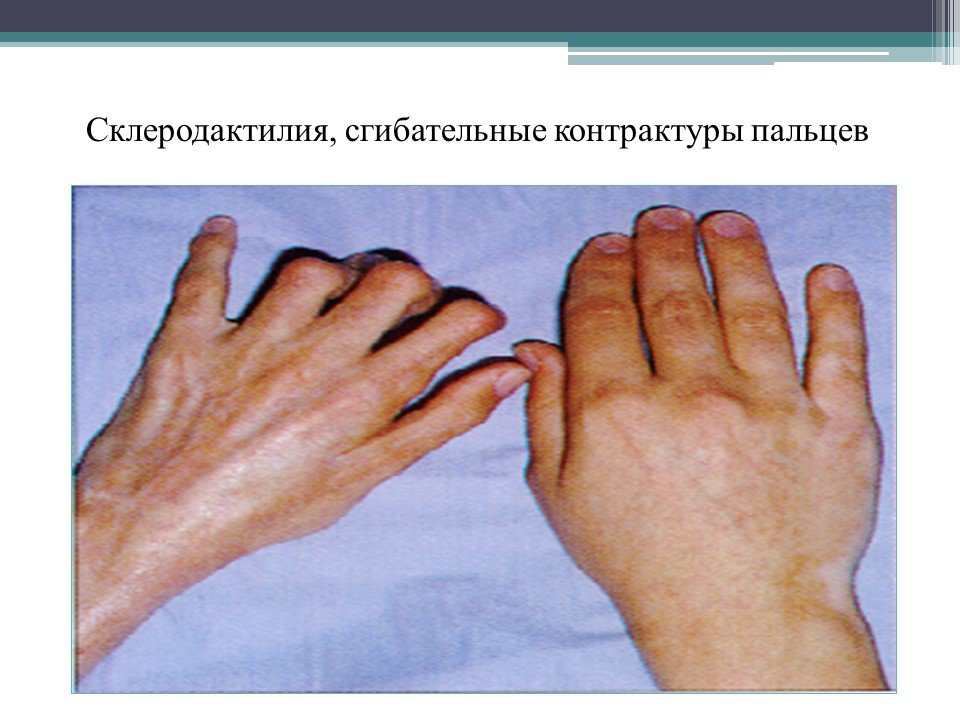
При рассмотрении возможного неблагоприятного влияния болезни на исходы беременности и плод следует иметь в виду характерную для ССД фиброзную трансформацию тканей, в том числе и плаценты, а также нарушения микроциркуляции и, следовательно, питания плода, наиболее выраженные в последние недели беременности. Помимо свойственной болезни облитерирующей артериолопатии и наличия микротромбозов, особенно при активном быстропрогрессирующем течении болезни, у отдельных больных ССД с повторными выкидышами выявляют антифосфолипидные антитела, более характерные для системной красной волчанки, при которой прогноз беременности еще более серьезен.
Таким образом, прогноз беременности при системной склеродермии вариабелен, но чаще благоприятен и в известной степени предсказуем, исходя из характера течения и активности процесса.
Наибольшую опасность для матери и плода представляют острое течение, высокая активность (III степень) и поражение почек, когда беременность следует считать противопоказанной. При подостром течении беременность вызывает обострение у 1/3 больных, что необходимо учитывать при решении вопроса о сохранении беременности.
При подостром течении беременность вызывает обострение у 1/3 больных, что необходимо учитывать при решении вопроса о сохранении беременности.
Больные ССД во время беременности должны наблюдаться совместно ревматологом и акушером-гинекологом для решения вопросов терапии, включая назначения кортикостероидов (D-пеницилламин противопоказан!), а иногда и планового досрочного родоразрешения (кесарево сечение) при угрозе антенатальной гибели плода.
При наблюдении за больными системной склеродермией в период беременности необходим контроль состояния сердца, легких и особенно почек, мониторинг артериального давления, при необходимости — уточнение ренальных функций с целью раннего выявления острой склеродермической нефропатии, являющейся показанием к немедленному прерыванию беременности. При нормально протекающей беременности наряду с общими рекомендациями по режиму и питанию целесообразно проведение отдельных курсов сосудорасширяющей и улучшающей трофику терапии.
Сигидин Я.А. , Гусева Н.Г., Иванова М.М.
, Гусева Н.Г., Иванова М.М.
Опубликовал Константин Моканов
Беременность и склеродермия
Раздел: Беременность
БИК
30 ноября 2011
Подобной темы не нашла, поэтому решила создать свою. Может я не одинока в своём заболевании, может у кого-то такой же диагноз и они уже счастливые мамочки).
В данный момент я беременна и очень переживаю, нужно ли сейчас какое-то дополнительное обследование?
Начну сначла:
началось всё с маленького пятна на ноге примерно 6—7 лет назад. Не придавала значения, тк подумала, что это реакция кожи на солярий. Когда оно начало разрастаться, обратилась к ревматологу- поставили диагноз очаговая склеродермия и синдром Рейно. Меня срочно госпитализировали, провели лечение (капельницы, уколы, гидромассаж, физиотерапия), на мои распросы у врача (заведующая отделением) опасно ли это, можно ли вылечить, не передастся ли это моим детям? На это всё мне был дан категоричный ответ: «Особо далёкие планы не строй на жизнь, не известно сколько тебе будет отведено этой болезнью…» (! Девочки, а мне всего 18 лет!!!) Болезнь и так от нервов, а тут ещё такое услышать. Если напишу, что была истерика и аппатия ко всему-значит просто ничего не напишу..(но вдаваться в подробности не буду). Срочно едем с мамой в Москву в институт Ревматологии- диагноз синдрой Рейно не подтвердился, а очаговую склеродермию так и оставили. Естественно спросила про будущее- Сказали только при родах быть аккуратной и после родов, тк может открыться сильнейшее кровотечение.
Если напишу, что была истерика и аппатия ко всему-значит просто ничего не напишу..(но вдаваться в подробности не буду). Срочно едем с мамой в Москву в институт Ревматологии- диагноз синдрой Рейно не подтвердился, а очаговую склеродермию так и оставили. Естественно спросила про будущее- Сказали только при родах быть аккуратной и после родов, тк может открыться сильнейшее кровотечение.
Начала жить как обычно, пытаясь выкинуть те страшные слова врача. Встретила своего будущего мужа, и оказалось, что его маму врач буквально «вытащила с того света», поставив на ноги и вернув к жизни (диагноз, к сожалению, не вспомню, но точно знаю, что от нервов как и у меня). Обратилась к этому врачу (заведущая кожно-венерологическим отделением). Лечилась у этого чудо врача 2 года- мало того, что мне стало намного лучше, больше не растут мои пятна, стали мягкие. Врач сказала, что у неё девочки с таким диагнозом рожали.
К сожалению, пришлось переехать из своего города в Москву. И идти к ревматологу после первой ситуации я очень боюсь. Жду ребеночка сейчас (как я уже писала), и сейчас заметила, что у меня сильно стали чесаться пятна на ноге- стала переживать по этому поводу.
Жду ребеночка сейчас (как я уже писала), и сейчас заметила, что у меня сильно стали чесаться пятна на ноге- стала переживать по этому поводу.
Девочки, у кого подобный диагноз был- напишите, пожалуйста, что вы делали во время беременности (наблюдались у врача-специалиста, может как-то подлечивались, или предпринимали какие-нибудь действия..).
0
7
0
0
Комментарии:
natanella
1
30 ноября 2011
Привет, я тоже послушаю 🙂 У меня тоже склеродермия, но к моменту Б она как бы затихла, а во время Б я заметила что оно пошло на улучшение, т.е. пятна стали светлее, кожа более эластичная. Хочу сказать что ничего не делала, а тут прочитала ваш пост со страшилками и чтото начала сомневаться и волноваться, может бежать к врачу надо, а я сижу…
ответить
0
0
БИК
2
30 ноября 2011
Natanella, не хотела никого пугать! Просто описала свою жизненную ситуацию и как мне говорили. .
.
паниковать, думаю, не стоит, просто для своей уверенности может сходить к врачу.
ответить
0
0
ole4ka
3
30 ноября 2011
Это ужасно, пусть Бог помогает, желаю здоровья и удачи в лечении.
ответить
0
0
БИК
4
30 ноября 2011
Ole4ka, благодарю!!!
ответить
0
0
ТатьянаШу
5
15 марта 2012
БИК, как у Вас дела???
Я та самая счастливая мамочка с этим диагнозом. Правда узнала я свой диагноз только после рождения уже второго ребенка. У меня появились пятна в области живота где-то через год после первой беременности, я не очень люблю по врачам ходить, говорила сама себе, что просто это видимо тень из-за освещения. Потом через два года (т.е.3 после первых родов), родила еще одного ребенка, еще через некоторое время появились пятна на обеих руках. Вот тогда и пошла к врачу. Диагноз поставили очаговая склеродермия, ездила в институт ревматологии, сдавала анализы, системную склеродермию не выявили, только часть врачей, с которыми общалась, сказали что беременеть больше нельзя, чтобы это не стало толчком к развитию именно системной (а именно она, как я поняла, необратима), другая часть врачей неопределенно отвечала, что никто никакой гарантии не даст, может приведет, а может и нет… Начали лечить, колоть курс антибиотиков, мне показалось, что стало только хуже, забила на все, 4 года хожу так, без лечения и обследований… вот так… Младшему 6 лет… Муж дико хочет еще ребенка и я хочу, но этот страх разрушает меня изнутри… Я еще не беременна, сейчас сняла ВМС и стою на распутье — еще ребенок или ставить снова спираль… Мне 33 и я знаю, что если не рожу сейчас, не рожу уже вообще… Вы все-таки обратились к какому-либо врачу? С одной стороны, думаю, может броситься в омут с головой, а там как пойдет, а с другой, боюсь, у меня двое маленьких… В общем, я себе мозг уже вынесла(((не знаю, что делать…
Правда узнала я свой диагноз только после рождения уже второго ребенка. У меня появились пятна в области живота где-то через год после первой беременности, я не очень люблю по врачам ходить, говорила сама себе, что просто это видимо тень из-за освещения. Потом через два года (т.е.3 после первых родов), родила еще одного ребенка, еще через некоторое время появились пятна на обеих руках. Вот тогда и пошла к врачу. Диагноз поставили очаговая склеродермия, ездила в институт ревматологии, сдавала анализы, системную склеродермию не выявили, только часть врачей, с которыми общалась, сказали что беременеть больше нельзя, чтобы это не стало толчком к развитию именно системной (а именно она, как я поняла, необратима), другая часть врачей неопределенно отвечала, что никто никакой гарантии не даст, может приведет, а может и нет… Начали лечить, колоть курс антибиотиков, мне показалось, что стало только хуже, забила на все, 4 года хожу так, без лечения и обследований… вот так… Младшему 6 лет… Муж дико хочет еще ребенка и я хочу, но этот страх разрушает меня изнутри… Я еще не беременна, сейчас сняла ВМС и стою на распутье — еще ребенок или ставить снова спираль… Мне 33 и я знаю, что если не рожу сейчас, не рожу уже вообще… Вы все-таки обратились к какому-либо врачу? С одной стороны, думаю, может броситься в омут с головой, а там как пойдет, а с другой, боюсь, у меня двое маленьких… В общем, я себе мозг уже вынесла(((не знаю, что делать…
ответить
0
0
БИК
6
4 января 2013
ТатьянаШу, только сейчас увидела ваше сообщение. . У нас все хорошо, доче уже 9ый месяц;) а Вы не решились на 3-го?;)
. У нас все хорошо, доче уже 9ый месяц;) а Вы не решились на 3-го?;)
ответить
0
0
7
30 января 2017
Девочки, у меня такой же диагноз, узнала после первой беременности… Тоже хочу детей, но не решаюсь… Подскажите, как у вас дела, здоровье?
ответить
0
0
Тебе следует зарегистрироваться или войти в систему что бы иметь возможность комментировать.
Лонгидаза® при очаговой склеродермии — причины, симптомы и схема лечения ограниченной склеродермии
Воспаление поражает:
- Соединительные ткани
с фиброзно-склеротическими изменениями некоторого участка кожи, подкожных тканей и костей.
- Мелкие сосуды
по типу облитерирующего эндартериита с распространенными вазоспастическими расстройствами.
Очаги поражения в своем развитии проходят три стадии:
Пятна
Бляшки
Атрофии
Диагностика склеродермии
Первые признаки склеродермии — это покраснение и отёк кожи. Анализ клинической
картины и динамики заболевания обычно дополняют специальными исследованиями, например, антител
Scl70, являющихся характерным маркером. Золотой стандарт диагностики ОСД — биопсия
кожи.
- Наличие опухоли.
- Нарушение иммунитета.
- Заболевание соединительной ткани (ревматоидный артрит, системная красная волчанка и др.
 ).
). - Травмирующие факторы (перегревание, переохлаждение, травматизация, ультрафиолетовое излучение,
различные стрессы). - Черепно-мозговая травма.
- Нарушение работы эндокринных желез, климактерический период, лактация, беременность, аборт.
- Проникновение гетерогенных белков во время вакцинации, переливания крови, введения сыворотки
и других медикаментов, сопровождаемое своеобразной аллергической реакцией. - Вирусные и бактериальные инфекции (вирус папилломы человека, ВИЧ, корь, стрептококк,
скарлатина, дифтерия, рожа, тифы, туберкулез и т.д.). - Генетическая предрасположенность (коренные индейцы штата Оклахома в 8 раз чаще болеют
бляшечной склеродермией, чем другие жители США. Чернокожие чаще заболевают в детском возрасте
и поражения у них обширнее, чем белые. Однояйцевые близнецы одновременно болеют ОСД
Однояйцевые близнецы одновременно болеют ОСД
не более, чем в 6% случаев, что указывает на факт генетической предрасположенности,
но не позволяет утверждать исключительно наследственную этиологию).
Лечение склеродермии
Применяют следующие препараты:
Препараты келлоидолитического действия
применяют с целью размягчения очагов склероза различной формы и локализации. Кроме
того, содержащие гиалуронидазу препараты увеличивают проницаемость тканей и облегчают
перемещение жидкости в межтканевых пространствах.Сосудистые средства,
улучшающие микроциркуляцию.
Современные тенденции к уменьшению объема лекарственной терапии способствуют внедрению
препаратов, сочетающих несколько терапевтических эффектов.Таким многофакторным действием
обладает препарат Лонгидаза®.
Лонгидаза®, содействуя гидролизу вновь образованного матрикса соединительной
ткани:
- улучшает микроциркуляцию в поврежденной ткани;
- увеличивает проникновение антибиотиков в очаг поражения;
- повышает эластичность рубцово-измененных участков.
- Лонгидаза® регулирует синтез медиаторов воспаления (интерлейкина
1 и фактора некроза опухоли), играющих важную роль в формировании воспаления
и склеротических изменений кожи. - Лонгидаза® подавляет не только гиперплазию соединительной ткани,
но и ингибирует ее причину — воспалительный процесс, тогда как
гиалуронидаза действует только на уже сформировавшуюся фиброзную ткань.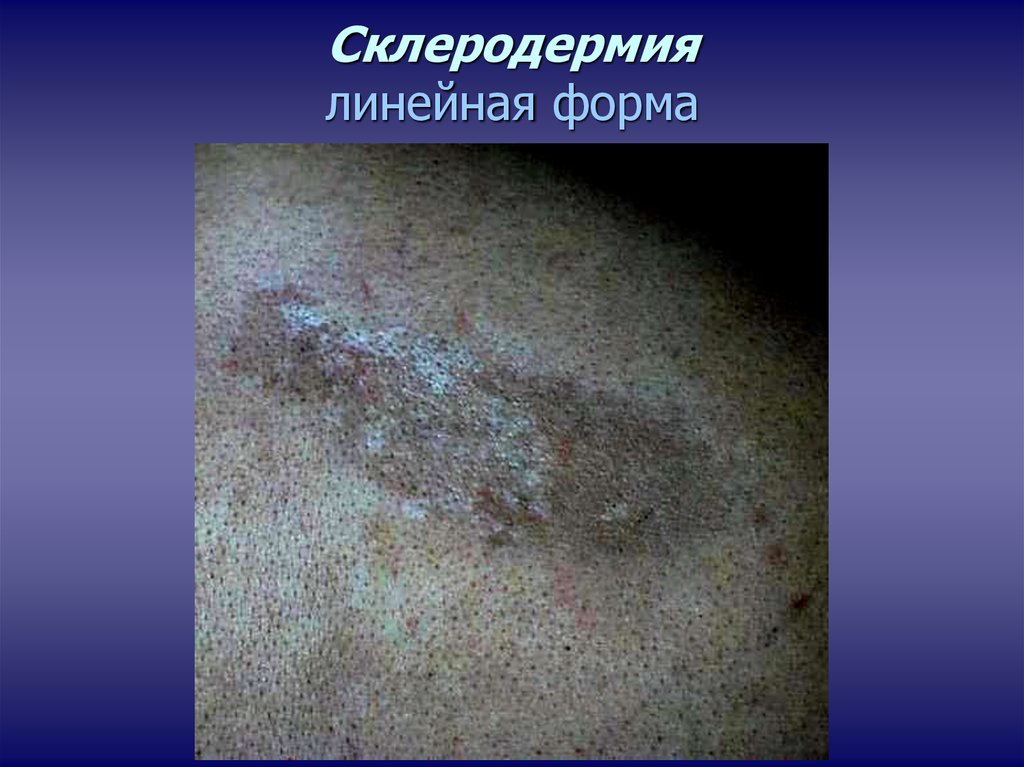
- Исходная активность препарата Лонгидаза® выше, чем у других препаратов.
- Лонгидаза® сохраняет специфическую ферментную активность за счет
повышения устойчивости к инактивирующим воздействиям (температура, ингибиторы, протеазы
и т.д.). Лонгидаза® в 50 раз более устойчива к действию
ингибиторов. - Лонгидаза® имеет благоприятный профиль безопасности: уменьшено число побочных
реакций (снижение аллергизирующих, раздражающих и токсических свойств, появилась
возможность назначения не только в хронической, но и в острой
стадии заболевания).
Системная склеродермия — презентация онлайн
1. Системная склеродермия
СИСТЕМНАЯ СКЛЕРОДЕРМИЯ
2.
 Системная склеродермия (ССД) — аутоиммунное заболевание соединительной ткани, основные клинические признаки которого
Системная склеродермия (ССД) — аутоиммунное заболевание соединительной ткани, основные клинические признаки которого
СИСТЕМНАЯ СКЛЕРОДЕРМИЯ (ССД) — АУТОИММУННОЕ ЗАБОЛЕВАНИЕ
СОЕДИНИТЕЛЬНОЙ ТКАНИ, ОСНОВНЫЕ КЛИНИЧЕСКИЕ ПРИЗНАКИ КОТОРОГО
ОБУСЛОВЛЕНЫ РАСПРОСТРАНЕННЫМИ НАРУШЕНИЯМИ МИКРОЦИРКУЛЯЦИИ,
ФИБРОЗОМ КОЖИ И ВНУТРЕННИХ ОРГАНОВ.
КОДЫ ПО МКБ-10:
М 34.0 ПРОГРЕССИРУЮЩИЙ СИСТЕМНЫЙ СКЛЕРОЗ
М 34.1 СИНДРОМ CREST
М 34.2 СИСТЕМНЫЙ СКЛЕРОЗ, ВЫЗВАННЫЙ ЛЕКАРСТВЕННЫМИ СРЕДСТВАМИ И
ХИМИЧЕСКИМИ СОЕДИНЕНИЯМИ
М 34.8 ДРУГИЕ ФОРМЫ СИСТЕМНОГО СКЛЕРОЗА
J 99.1С ПОРАЖЕНИЕМ ЛЕГКИХ
G 73.7 С МИОПАТИЕЙ
М 34.9 СИСТЕМНЫЙ СКЛЕРОЗ НЕУТОЧНЕННЫЙ
М 35.0 СУХОЙ СИНДРОМ (ШЕГРЕНА)
М 35.1 ДРУГИЕ ПЕРЕКРЕСТНЫЕ СИНДРОМЫ
4. Причины системной склеродермии Вероятно, что к развитию системной склеродермии имеется генетическая предрасположенность. К
ПРИЧИНЫ СИСТЕМНОЙ СКЛЕРОДЕРМИИ
ВЕРОЯТНО, ЧТО К РАЗВИТИЮ СИСТЕМНОЙ СКЛЕРОДЕРМИИ ИМЕЕТСЯ
ГЕНЕТИЧЕСКАЯ ПРЕДРАСПОЛОЖЕННОСТЬ. К ДОКАЗАННЫМ ВНЕШНИМ
К ДОКАЗАННЫМ ВНЕШНИМ
ФАКТОРАМ ОТНОСЯТСЯ:
— РАНЕЕ ПЕРЕНЕСЕННЫЕ ИНФЕКЦИИ НЕРВНОЙ СИСТЕМЫ;
— ПЕРЕОХЛАЖДЕНИЕ ОРГАНИЗМА;
— ОКАЗАНИЕ ВОЗДЕЙСТВИЯ НА ОРГАНИЗМ ТОКСИЧЕСКИМИ
ВЕЩЕСТВАМИ;
— ВИБРАЦИИ, ПРОИСХОДЯЩИЕ НА ПРОИЗВОДСТВЕННОЙ
ДЕЯТЕЛЬНОСТИ.
ЧАСТО ПЕРЕД НАЧАЛОМ РАЗВИТИЯ ЗАБОЛЕВАНИЯ У ЧЕЛОВЕКА БЫЛИ
СТРЕССЫ, УДАЛЯЛСЯ ЗУБ, В ОРГАНИЗМЕ ЖЕНЩИНЫ МОГЛИ
ПРОИСХОДИТЬ ГОРМОНАЛЬНЫЕ ИЗМЕНЕНИЯ, ТОНЗИЛЭКТОМИЯ,
ПРОВОДИЛАСЬ ВАКЦИНАЦИЯ, БЫЛ КОНТАКТ С ХИМИЧЕСКИМИ
ТОКСИЧЕСКИМИ ВЕЩЕСТВАМИ.
5. Клиническая классификация (наиболее распространенные подходы, например: по этиологии, по стадии и т.д.). — Диффузная форма.
КЛИНИЧЕСКАЯ КЛАССИФИКАЦИЯ (НАИБОЛЕЕ РАСПРОСТРАНЕННЫЕ
ПОДХОДЫ,
НАПРИМЕР: ПО ЭТИОЛОГИИ, ПО СТАДИИ И Т.Д.).
— ДИФФУЗНАЯ ФОРМА. ГЕНЕРАЛИЗОВАННОЕ ПОРАЖЕНИЕ КОЖИ КОНЕЧНОСТЕЙ,
ЛИЦА И ТУЛОВИЩА В ТЕЧЕНИЕ ГОДА; СИНДРОМ РЕЙНО ПОЯВЛЯЕТСЯ
ОДНОВРЕМЕННО ИЛИ ПОСЛЕ ПОРАЖЕНИЯ КОЖИ. РАНЕЕ РАЗВИТИЕ ВИСЦЕРАЛЬНОЙ
ПАТОЛОГИИ (ИНТЕРСТИЦИАЛЬНОГО ПОРАЖЕНИЯ ЛЕГКИХ, ПОРАЖЕНИЯ ЖКТ,
МИОКАРДА, ПОЧЕК).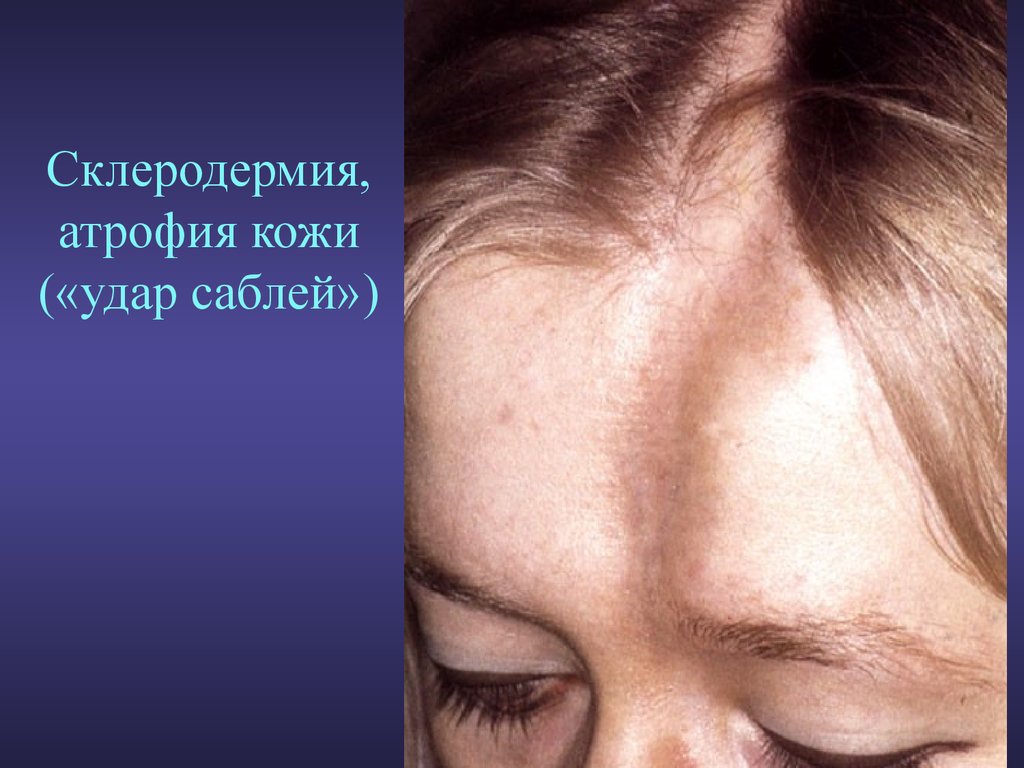 ЗНАЧИТЕЛЬНАЯ РЕДУКЦИЯ КАПИЛЛЯРОВ НОГТЕВОГО ЛОЖА С
ЗНАЧИТЕЛЬНАЯ РЕДУКЦИЯ КАПИЛЛЯРОВ НОГТЕВОГО ЛОЖА С
ФОРМИРОВАНИЕМ ВАСКУЛЯРНЫХ УЧАСТКОВ (ПО ДАННЫМ КАПИЛЛЯРОСКОПИИ
НОГТЕВОГО ЛОЖА). ВЫЯВЛЕНИЕ АТ К ТОПОИЗОМЕРАЗЕ-1 (SCL-70).
— ЛИМИТИРОВАННАЯ ФОРМА. ДЛИТЕЛЬНЫЙ ПЕРИОД ИЗОЛИРОВАННОГО ФЕНОМЕНА
РЕЙНО. ПОРАЖЕНИЕ КОЖИ ОБЛАСТЬЮ ЛИЦА И КИСТЕЙ/СТОП.
ПОЗДНЕЕ РАЗВИТИЕ ЛЕГОЧНОЙ ГИПЕРТЕНЗИИ, ПОРАЖЕНИЕ ЖКТ,
ТЕЛАНГИЭКТАЗИИ, КАЛЬЦИНОЗ( CREST — СИНДРОМ). ВЫЯВЛЕНИЕ
АНТИЦЕНТРОМЕРНЫХ АТ. РАСШИРЕНИЕ КАПИЛЛЯРОВ НОГТЕВОГО ЛОЖА БЕЗ
ВЫРАЖЕННЫХ АВАСКУЛЯРНЫХ УЧАСТКОВ.
— СКЛЕРОДЕРМИЯ БЕЗ СКЛЕРОДЕРМЫ. ДЛЯ СКЛЕРОДЕРМИИ БЕЗ СКЛЕРОДЕРМЫ
(SCLERODERMASINESCLERODERMA) ХАРАКТЕРНО : НЕТ УПЛОТНЕНИЯ КОЖИ,
ФЕНОМЕН РЕЙНО, ПРИЗНАКИ ЛЕГОЧНОГО ФИБРОЗА, ОСТРОЙ СКЛЕРОДЕРМИЧЕСКОЙ
ПОЧКИ, ПОРАЖЕНИЯ СЕРДЦА И ЖКТ, ВЫЯВЛЕНИЕ АНТИНУКЛЕАРНЫХ АТ (SCL70,ACA,НУКЛЕОЛЯРНЫХ).
6. — Перекрестные формы. Для перекрестных форм (overlap-syndromes) характерно сочетание клинических признаков ССД и одного или
— ПЕРЕКРЕСТНЫЕ ФОРМЫ. ДЛЯ ПЕРЕКРЕСТНЫХ ФОРМ (OVERLAPSYNDROMES)
ХАРАКТЕРНО СОЧЕТАНИЕ КЛИНИЧЕСКИХ ПРИЗНАКОВ ССД И ОДНОГО ИЛИ
НЕСКОЛЬКИХ
СИСТЕМНЫХ ЗАБОЛЕВАНИЙ СОЕДИНИТЕЛЬНОЙ ТКАНИ.
— ЮВЕНИЛЬНАЯ СКЛЕРОДЕРМИЯ. НАЧАЛО БОЛЕЗНИ ДО 16 ЛЕТ.
ПОРАЖЕНИЕ
КОЖИ НЕРЕДКО ПО ТИПУ ОЧАГОВОЙ ИЛИ ЛИНЕЙНОЙ (ГЕМИФОРМА)
СКЛЕРОДЕРМИИ.
СКЛОННОСТЬ К ОБРАЗОВАНИЮ КОНТРАКТУР. ВОЗМОЖНЫ АНОМАЛИИ
РАЗВИТИЯ
КОНЕЧНОСТЕЙ.
УМЕРЕННАЯ ВИСЦЕРАЛЬНАЯ ПАТОЛОГИЯ (ВЫЯВЛЯЕТСЯ
ГЛАВНЫМ ОБРАЗОМ ПРИ ИНСТРУМЕНТАЛЬНОМ ИССЛЕДОВАНИИ).
— ПРЕСКЛЕРОДЕРМИЯ. ВЫДЕЛЯЮТ ТАКЖЕ ТАК
НАЗЫВАЕМУЮПРЕСКЛЕРОДЕРМИЮ, К НЕЙ ОТНОСЯТ БОЛЬНЫХ С
ИЗОЛИРОВАННЫМ ФЕНОМЕНОМ РЕЙНО В СОЧЕТАНИИ С
КАПИЛЛЯРОСКОПИЧЕСКИМИ ИЗМЕНЕНИЯМИ ИЛИ ИММУНОЛОГИЧЕСКИМИ
НАРУШЕНИЯМИ, ХАРАКТЕРНЫМИ ДЛЯ
ССД.
7. Склеродермия у беременных – это группа заболеваний, которые формируются из-за воспалительных процессов в соединительной ткани и
СКЛЕРОДЕРМИЯ У БЕРЕМЕННЫХ – ЭТО ГРУППА ЗАБОЛЕВАНИЙ,
КОТОРЫЕ ФОРМИРУЮТСЯ ИЗ-ЗА ВОСПАЛИТЕЛЬНЫХ ПРОЦЕССОВ В
СОЕДИНИТЕЛЬНОЙ ТКАНИ И СОСУДАХ. ПРИ ДАННОЙ ПАТОЛОГИИ
ОРГАНИЗМ ПРОИЗВОДИТ ИЗБЫТОК БЕЛКА КОЛЛАГЕНА,
СОСТАВЛЯЮЩЕГО ОСНОВУ СОЕДИНИТЕЛЬНОЙ ТКАНИ. ЭТОТ БЕЛОК
ДЕФЕКТНЫЙ, СЛИШКОМ ПЛОТНЫЙ И НЕ СОЗДАЕТ ПРАВИЛЬНОЙ
СТРУКТУРЫ КОЖИ И ТКАНЕЙ.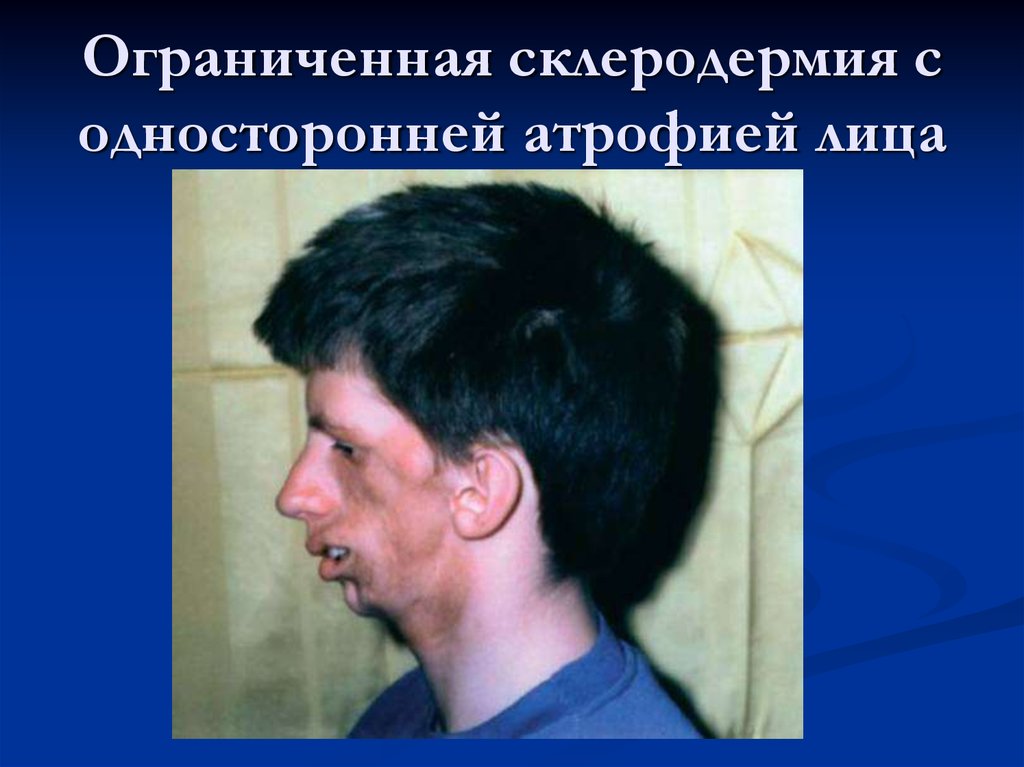 ЭТО ПРИВОДИТ К УТОЛЩЕНИЮ ТКАНЕЙ
ЭТО ПРИВОДИТ К УТОЛЩЕНИЮ ТКАНЕЙ
И КОЖНЫХ ПОКРОВОВ. ЭТО ПРИВОДИТ К БОЛИ И ОТЕКАМ В ОБЛАСТИ
МЫШЦ И СУСТАВОВ. СТЕПЕНЬ ТЯЖЕСТИ БОЛЕЗНИ МОЖЕТ БЫТЬ ОТ
ЛЕГКОЙ ДО ОЧЕНЬ ТЯЖЕЛОЙ С СЕРЬЕЗНЫМИ ПОРАЖЕНИЯМИ И
ИНВАЛИДИЗАЦИЕЙ БЕРЕМЕННОЙ.
СТРАДАЮТ ЖЕНЩИНЫ ОТ 20 ДО 40
ЛЕТ, ПРИ РЕГУЛЯРНОМ НАБЛЮДЕНИИ И КОНТРОЛЕ МОЖНО ВЫНОСИТЬ
НОРМАЛЬНО БЕРЕМЕННОСТЬ И РОДИТЬ ЗДОРОВОГО РЕБЕНКА.
8. Причины точно не выявлены, сегодня зачастую идет речь о влиянии аутоиммунных механизмов и генетической предрасположенности.
ПРИЧИНЫ ТОЧНО НЕ ВЫЯВЛЕНЫ, СЕГОДНЯ ЗАЧАСТУЮ ИДЕТ РЕЧЬ О
ВЛИЯНИИ АУТОИММУННЫХ МЕХАНИЗМОВ И ГЕНЕТИЧЕСКОЙ
ПРЕДРАСПОЛОЖЕННОСТИ.
ТОЧНО ИЗВЕСТНО, ЧТО ПАТОЛОГИЯ НЕ ЗАРАЗНА, И ВОЗМОЖНЫЕ ИЗ
ПРИЧИН У БЕРЕМЕННЫХ ЭТО:
— ПРОБЛЕМЫ ИММУННОЙ СИСТЕМЫ.
— ФОРМИРОВАНИЕ АГРЕССИИ СОБСТВЕННОГО ИММУНИТЕТА ПРОТИВ
СОЕДИНИТЕЛЬНОЙ ТКАНИ. ЗА СЧЕТ ЭТОГО ПРОИСХОДИТ УСИЛЕНИЕ
ВЫРАБОТКИ КОЛЛАГЕНА.
— ГОРМОНАЛЬНЫЕ ИЗМЕНЕНИЯ, ТАК КАК ЧАЩЕ ОНА ВОЗНИКАЕТ У
ЖЕНЩИН МОЛОДОГО ВОЗРАСТА.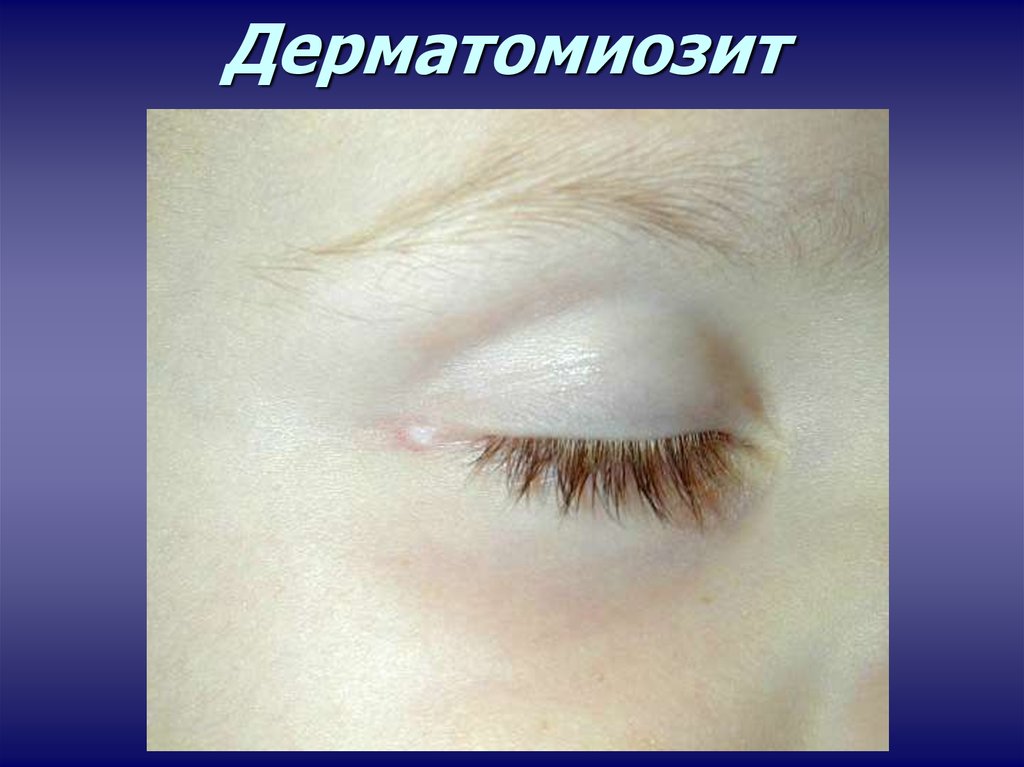
— ГЕНЕТИЧЕСКИЕ ОСОБЕННОСТИ. БОЛЕЗНЬ НЕ ПЕРЕДАЕТСЯ ПО
НАСЛЕДСТВУ ОТ РОДИТЕЛЕЙ, НО МОГУТ НАСЛЕДОВАТЬСЯ
ОПРЕДЕЛЕННЫЕ ГЕНЫ, КОТОРЫЕ ПОВЫШАЮТ ВЕРОЯТНОСТЬ РАЗВИТИЯ
БОЛЕЗНИ. ПРОВОЦИРОВАТЬ АКТИВНОСТЬ ПОДОБНЫХ ГЕНОВ МОГУТ
ВНЕШНИЕ НЕБЛАГОПРИЯТНЫЕ ФАКТОРЫ В ВРЕМЯ БЕРЕМЕННОСТИ.
9. Симптомы Системный процесс поражает весь организм – кожные покровы, ткани и кровеносные сосуды, а также внутренние органы. Есть
СИМПТОМЫ
СИСТЕМНЫЙ ПРОЦЕСС ПОРАЖАЕТ ВЕСЬ ОРГАНИЗМ – КОЖНЫЕ ПОКРОВЫ, ТКАНИ И
КРОВЕНОСНЫЕ СОСУДЫ, А ТАКЖЕ ВНУТРЕННИЕ ОРГАНЫ. ЕСТЬ ДВА ТИПА
СКЛЕРОДЕРМИИ У БЕРЕМЕННЫХ – ЛИМИТИРОВАННАЯ И РАСПРОСТРАНЕННАЯ.
ОГРАНИЧЕННАЯ ФОРМА МЕДЛЕННО РАЗВИВАЕТСЯ, НА ПРОТЯЖЕНИИ ДЛИТЕЛЬНОГО
ПЕРИОДА ВРЕМЕНИ, ОБЫЧНО ЕЩЕ ДО БЕРЕМЕННОСТИ. ДЛЯ НЕЕ БУДУТ
ХАРАКТЕРНЫ:
* УПЛОТНЕНИЕ КОЖИ, ЕЕ УТОЛЩЕНИЕ, ОСОБЕННО В ОБЛАСТИ РУК, ПАЛЬЦЕВ, ЛИЦА
И НОГ, ПРЕДПЛЕЧИЙ.
* ОТЛОЖЕНИЕ КАЛЬЦИЯ В ОБЛАСТИ СОЕДИНИТЕЛЬНОЙ ТКАНИ ПАЛЬЦЕВ,
КОНЕЧНОСТЕЙ И ТУЛОВИЩА, НА ЛОКТЯХ И КОЛЕНЯХ. КАЛЬЦИНАТЫ ПРИВОДЯТ К
КАЛЬЦИНАТЫ ПРИВОДЯТ К
ФОРМИРОВАНИЮ БОЛЕЗНЕННЫХ ЯЗВОЧЕК.
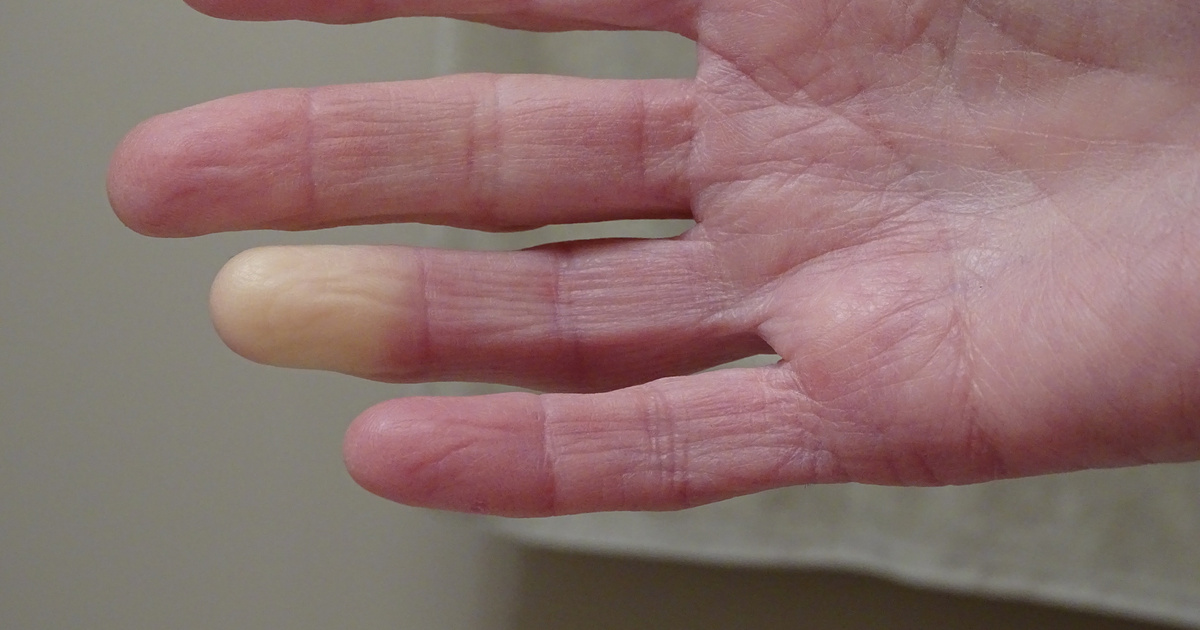
* МОЖЕТ ВОЗНИКАТЬ СИНДРОМ РЕЙНО С ОНЕМЕНИЕМ И БЛЕДНОСТЬЮ КОНЧИКОВ
ПАЛЬЦЕВ, ОБЛАСТИ ЯЗЫКА И НИЖНЕЙ ЧАСТИ ЛИЦА.
* НАРУШЕНИЯ РАБОТЫ ПИЩЕВОДА С ЗАТРУДНЕНИЕМ ГЛОТАНИЯ, ХРОНИЧЕСКОЙ
ИЗЖОГОЙ И ЯЗВАМИ ПИЩЕВОДА.
* СКОПЛЕНИЯ КОЛЛАГЕНА В ОБЛАСТИ КОЖИ НА ПАЛЬЦАХ, УТОЛЩЕНИЕ ОГРУБЕНИЕ
КОЖИ, ЧТО ДЕЛАЕТ СЛОЖНЫМ ЕЕ СГИБАНИЕ И РАЗГИБАНИЕ.
* ФОРМОВАНИЕ НА ТЕЛЕ СОСУДИСТЫХ ЗВЕЗДОЧЕК, ОТЕК И РАСШИРЕНИЕ
КРОВЕНОСНЫХ СОСУДОВ, ЧТО ДАЕТ ПЯТНА НА РУКАХ И ЛИЦЕ.
10. Распространенная (диффузная форма) развивается внезапно и резко у беременных. К ее признакам и симптомам относят: * Утолщение
РАСПРОСТРАНЕННАЯ (ДИФФУЗНАЯ ФОРМА) РАЗВИВАЕТСЯ ВНЕЗАПНО И
РЕЗКО У БЕРЕМЕННЫХ. К ЕЕ ПРИЗНАКАМ И СИМПТОМАМ ОТНОСЯТ:
* УТОЛЩЕНИЕ КОЖИ, НАЧИНАЯ ОТ РУК, КОТОРОЕ АКТИВНО И БЫСТРО
ПЕРЕХОДИТ НА ТЕЛО И ЛИЦО, ГРУДЬ, ЖИВОТ И НОГИ С РУКАМИ.
* НАРУШЕНИЕ РАБОТЫ ВНУТРЕННИХ ОРГАНОВ – КИШЕЧНИКА,
ЛЕГКИХ, СЕРДЦА, ПОЧЕК.
* ПОСТОЯННОЕ ОЩУЩЕНИЕ УСТАЛОСТИ И ОТСУТСТВИЕ АППЕТИТА,
ПОТЕРЯ В ВЕСЕ.
* СИЛЬНЫЕ БОЛИ В СУСТАВАХ, ИХ ОТЕК И ПРИПУХЛОСТЬ.
* ОПУХАНИЕ И ЗУД КОЖИ.
В ВИДУ ОПАСНОСТИ ПОРАЖЕНИЯ ВНУТРЕННИХ ОРГАНОВ ПРИ
ДИФФУЗНОЙ СКЛЕРОДЕРМИИ БЕРЕМЕННОСТЬ ПРОТИВОПОКАЗАНА.
ПРИ ЛОКАЛЬНОЙ ОНА ВПОЛНЕ ВОЗМОЖНА И ВЫНАШИВАЕТСЯ БЕЗ
ПРОБЛЕМ.
11. Перечень диагностических мероприятий: А) Основных: 1. ОАК 2. Биохимический анализ крови (креатинин, К+, Na+, АЛТ, АСТ, общий и
ПЕРЕЧЕНЬ ДИАГНОСТИЧЕСКИХ МЕРОПРИЯТИЙ:
А) ОСНОВНЫХ:
1. ОАК
2. БИОХИМИЧЕСКИЙ АНАЛИЗ КРОВИ (КРЕАТИНИН, К+, NA+, АЛТ, АСТ,
ОБЩИЙ И ПРЯМОЙ БИЛИРУБИН, ЛИПИДНЫЙ СПЕКТР, ГЛЮКОЗА)
3. ОАМ
4. ЭКГ
Б) ДОПОЛНИТЕЛЬНЫХ:
1. КОАГУЛОГРАММА
2. СУТОЧНАЯ ПРОТЕИНУРИЯ
3. ЭХО-КГ
4. УЗДГ СОСУДОВ ВЕРХНИХ И НИЖНИХ КОНЕЧНОСТЕЙ, СОСУДОВ ПОЧЕК
5. УЗИ ОБП, ПОЧЕК
6. ФГДС, РН-МЕТРИЯ, МАНОМЕТРИЯ ПИЩЕВОДА
7. РЕНТГЕНОСКОПИЯ ПИЩЕВОДА, ЖЕЛУДКА, ДВЕНАДЦАТИПЕРСТНОЙ КИШКИ
С КОНТРАСТИРОВАНИЕМ БАРИЕВОЙ ВЗВЕСЬЮ
8. КТ ЛЕГКИХ
9. СПИРОГРАФИЯ
10. БИОПСИЯ КОЖНО — МЫШЕЧНОГО ЛОСКУТА, ПОЧКИ
КОНСУЛЬТАЦИЯ НЕВРОПАТОЛОГА, НЕФРОЛОГА, ОКУЛИСТА, ГИНЕКОЛОГА.
14. Осложнения При беременности склеродермия опасна осложнениями в виде преэклампсии и эклампсии, состояния артериальной
ОСЛОЖНЕНИЯ
ПРИ БЕРЕМЕННОСТИ СКЛЕРОДЕРМИЯ ОПАСНА
ОСЛОЖНЕНИЯМИ В ВИДЕ ПРЕЭКЛАМПСИИ И ЭКЛАМПСИИ,
СОСТОЯНИЯ АРТЕРИАЛЬНОЙ ГИПЕРТЕНЗИИ.
КРОМЕ ТОГО,
СТРАДАЕТ ВНУТРИУТРОБНОЕ РАЗВИТИЕ ПЛОДА,
ФОРМИРУЕТСЯ ЕГО ГИПОКСИЯ. ОПАСНЫ ПРЕЖДЕВРЕМЕННЫЕ
РОДЫ И ВЫСОКА ВЕРОЯТНОСТЬ КЕСАРЕВА СЕЧЕНИЯ В РОДАХ.
Системная склеродермия — Экстрагенитальная патология и беременность
Системная склеродермия — заболевание, характеризующееся дегенеративно-склерозирующим процессом соединительной ткани кожи и внутренних органов с облитерирующим поражением артериол.
Болезнь носит генерализованный, системный, прогрессирующий характер и поражает преимущественно женщин в возрасте от 30 до 40 лет.
Распространенность склеродермии пока не поддается учету вследствие малого знакомства с ней врачей и трудностей диагностики даже для квалифицированного специалиста. Однако за последние годы наблюдается заметное учащение диагностики этого заболевания. Много стертых случаев склеродермии скрывается под другими диагнозами (болезнь Рейно, пневмосклероз, заболевание пищевода и др.).
Однако за последние годы наблюдается заметное учащение диагностики этого заболевания. Много стертых случаев склеродермии скрывается под другими диагнозами (болезнь Рейно, пневмосклероз, заболевание пищевода и др.).
Как и при системной красной волчанке, имеются косвенные данные о вирусной природе склеродермии, хотя вирус еще не идентифицирован. Существует достаточно оснований считать склеродермию аллергическим заболеванием, однако наряду с длительной сенсибилизацией конкретными антигенами часто провоцирующую роль в возникновении и обострении болезни играют самые различные неспецифические факторы: охлаждение, травмы, роды, аборты, инфекции, вакцинация и др. Действие этих факторов, по всей вероятности, в значительной мере связано с повышением проницаемости капилляров. Вследствие этого облегчается контакт антигенов с тканями больной В отдельных случаях имеет значение падение уровня эндогенного гидрокортизона в крови (после аборта, родов) с понижением противовоспалительного потенциала тканей. В развитии болезни играют роль наследственность, эндокринные сдвиги (изменения секреции половых желез, надпочечников, щитовидной железы), нарушения нервной регуляции. Свойственный системной склеродермии безудержный склероз определяется увеличением синтеза коллагена и нарушением его обмена. Патогенез висцеральных проявлений связан со снижением кровотока, являющегося вторичным по отношению к миксоматозной дегенерации интимы мелких артерий.
В развитии болезни играют роль наследственность, эндокринные сдвиги (изменения секреции половых желез, надпочечников, щитовидной железы), нарушения нервной регуляции. Свойственный системной склеродермии безудержный склероз определяется увеличением синтеза коллагена и нарушением его обмена. Патогенез висцеральных проявлений связан со снижением кровотока, являющегося вторичным по отношению к миксоматозной дегенерации интимы мелких артерий.
Заболевание может начаться остро или постепенно. Нередко первым признаком болезни являются синдром Рейно или трофические расстройства на коже. Постепенно в патологический процесс вовлекаются другие органы, и заболевание приобретает полисиндромный, генерализованный характер. Особенно специфично поражение кожи. Вначале появляется распространенный отек кожи, не оставляющий ямки при надавливании, позже кожа становится плотной, и, наконец, кожа истончается, появляются признаки атрофии. Наиболее типично очаговое поражение кожи лица и верхних конечностей, реже —других участков тела. Кожа становится блестящей, как бы туго натянутой, морщины разглаживаются, лицо маскообразно, бледно, неподвижно, рот сужен, плохо открывается из-за того, что губы как бы стянуты. На коже могут быть разнообразная пигментация и депигментация, различные трофические и гнойничковые изменения.
Кожа становится блестящей, как бы туго натянутой, морщины разглаживаются, лицо маскообразно, бледно, неподвижно, рот сужен, плохо открывается из-за того, что губы как бы стянуты. На коже могут быть разнообразная пигментация и депигментация, различные трофические и гнойничковые изменения.
Поражение мышц связано с интерстициальным миозитом, проявляющимся их уплотнением, обычно безболезненным. Фиброз мышц и сухожилий приводит к ригидным контрактурам. Поражение слизистых оболочек протекает по типу атрофического сухого конъюнктивита, стоматита, фарингита, кератита. Могут быть поражены слезные и околоушные слюнные железы. Поражение суставов возникает очень часто, сопровождается сильными болями и их деформацией за счет изменения околосуставных мягких тканей, кожи, мышц, сухожилий. Рентгенологические признаки деструкции минимальны. Этому заболеванию свойствен остеолиз концевых фаланг пальцев, за счет чего происходит укорочение пальцев.
Сердечно-сосудистая система страдает почти у всех больных системной склеродермией. Миокард поражается по типу кардиосклероза с расширением сердца, глухостью тонов, экстрасистолией, изредка с сердечной недостаточностью. На ЭКГ может быть картина инфаркта миокарда за счет обширных очагов склероза. Эндокардит при системной склеродермии ведет к формированию митрального порока сердца, который течет доброкачественнее, чем при ревматизме. Перикардита при этом заболевании не бывает.
Миокард поражается по типу кардиосклероза с расширением сердца, глухостью тонов, экстрасистолией, изредка с сердечной недостаточностью. На ЭКГ может быть картина инфаркта миокарда за счет обширных очагов склероза. Эндокардит при системной склеродермии ведет к формированию митрального порока сердца, который течет доброкачественнее, чем при ревматизме. Перикардита при этом заболевании не бывает.
Сосудистые изменения при системной склеродермии проявляются синдромом Рейно, телеангиэктазией, тромбофлебитами, гангреной пальцев, трофическими язвами. Особенно опасны сосудистые изменения внутренних органов (почек, легких), ведущие к некрозу тканей и нередко определяющие продолжительность жизни.
Пневмосклероз при системной склеродермии вызывает одышку, кашель, уменьшение жизненной емкости легких, что усугубляется во время беременности, но легочно-сердечная недостаточность развивается редко, так как процесс в легких течет медленно и успевают сформироваться компенсаторные механизмы.
Почки поражаются по типу очагового нефрита, реже — диффузного, с артериальной гипертензией. «Истинная склеродермическая почка» с тяжелым острым течением процесса, внезапным развитием почечной недостаточности является следствием поражения почечных сосудов и некротических процессов и предопределяет исход заболевания. Поражение почек может проявиться в III триместре беременности картиной тяжелой нефропатии с почечной недостаточностью и смертью больной до или вскоре после родов Для системной склеродермии характерно поражение пищевода с расширением и гипотонией его, а вследствие этого — с затруднением глотания и прохождения пищи.
«Истинная склеродермическая почка» с тяжелым острым течением процесса, внезапным развитием почечной недостаточности является следствием поражения почечных сосудов и некротических процессов и предопределяет исход заболевания. Поражение почек может проявиться в III триместре беременности картиной тяжелой нефропатии с почечной недостаточностью и смертью больной до или вскоре после родов Для системной склеродермии характерно поражение пищевода с расширением и гипотонией его, а вследствие этого — с затруднением глотания и прохождения пищи.
Поражение нервной системы выражается эмоциональной неустойчивостью, бессонницей, термоневрозом, болезненностью по ходу нервных стволов. Могут быть увеличены различные группы лимфатических узлов, спленомегалия. Поражение эндокринной системы у ряда больных наблюдается в виде гипер-и гипотиреоза, гипер- и гипофункции коры надпочечников. Часто отмечаются нарушения менструального цикла и даже ранний климакс.
Лабораторные данные не характерны. Имеется тенденция к гиперпротеинемии (концентрация белка — до 90—100 г/л) и гипергаммаглобулинемии. При обострении процесса увеличивается СОЭ, повышается уровень фибриногена, появляется С-реактивный белок, могут быть выявлены LE-клетки.
При обострении процесса увеличивается СОЭ, повышается уровень фибриногена, появляется С-реактивный белок, могут быть выявлены LE-клетки.
Различают подострое и хроническое течение системной склеродермии. В первом случае заболевание продолжается 1—2 года, сопровождается, помимо кожных и суставных изменений, «истинной склеродермической почкой», диффузным кардиосклерозом с легочной и сердечной недостаточностью, сосудисто-некротическими осложнениями в различных органах. Хронический вариант болезни течет дольше и доброкачественнее. На протяжении десятков лет наблюдаются поражение кожи, суставов, трофические изменения. Внутренние органы вовлекаются постепенно и долго сохраняют функциональную способность. При хроническом течении системной склеродермии различают период поражений кожи, суставов и возникновения синдрома Рейно: период генерализации заболевания или поливисцеральных поражений с полной компенсацией функций всех систем; период выраженных висцеральных поражений с декомпенсацией функций отдельных систем.
Больные с подострым течением системной склеродермии, по-видимому, бесплодны; наши наблюдения и описанные в литературе случаи беременности относятся только к хроническому варианту течения заболевания. О вторичном снижении фертильности пишут в обзоре литературы J Mor-.Jo.vef и соавт. (1984). Однако Н. Г. Гусева и Т. П. Егорова (1984) не разделяют это мнение; они наблюдали беременных женщин и с под-острой формой системной склеродермии. В зависимости от стадии развития болезни различен подход к решению вопроса о сохранении беременности. В первом и втором периодах развития болезни беременность можно разрешить; в третьем — она категорически противопоказана, особенно при поражении почек и высокой активности процесса. Улучшение диагностики, лечение кортикостероидами привели к снижению летальности, более доброкачественному течению склеродермии и возможности более частого сочетания данной патологии с беременностью.
Единого мнения о влиянии беременности и родов на течение системной склеродермии не существует. Опубликованные данные малочисленны. Отмечают как отягчающее влияние беременности и родов на течение болезни, так и отсутствие существенного влияния и даже улучшение состояния больных в гестационный период, Н. Г. Гусева и Т. П. Егорова (1984) наблюдали обострение болезни во второй половине беременности у ‘/з женщин, что потребовало назначения дополнительных противовоспалительных средств. У половины больных течение болезни не изменилось, у остальных наступило улучшение. Улучшение наблюдалось у больных с хроническим течением и I стадией активности, ухудшение — при подостром течении и II—III стадиях активности болезни. Улучшение состояния связано со свойственным беременности увеличением продукции эстрогенов, тем более, что при системной склеродермии выявлена тенденция к снижению уровня эстрадиола в крови. В случаях обострения концентрация синтезируемых стероидов, по-видимому, недостаточна для подавления иммунологической и воспалительной активности, дополнительно стимулируемой повышением уровня простагландинов при беременности.
Опубликованные данные малочисленны. Отмечают как отягчающее влияние беременности и родов на течение болезни, так и отсутствие существенного влияния и даже улучшение состояния больных в гестационный период, Н. Г. Гусева и Т. П. Егорова (1984) наблюдали обострение болезни во второй половине беременности у ‘/з женщин, что потребовало назначения дополнительных противовоспалительных средств. У половины больных течение болезни не изменилось, у остальных наступило улучшение. Улучшение наблюдалось у больных с хроническим течением и I стадией активности, ухудшение — при подостром течении и II—III стадиях активности болезни. Улучшение состояния связано со свойственным беременности увеличением продукции эстрогенов, тем более, что при системной склеродермии выявлена тенденция к снижению уровня эстрадиола в крови. В случаях обострения концентрация синтезируемых стероидов, по-видимому, недостаточна для подавления иммунологической и воспалительной активности, дополнительно стимулируемой повышением уровня простагландинов при беременности. У \’/з женщин авторы констатировали осложненное течение беременности, закончившееся преждевременными родами или мертворождением Имеются сообщения об увеличении при склеродермии частоты спонтанных абортов, преждевременных родов, перинатальной смертности. Быстро прогрессирующая системная склеродермия с поражением почек и сердца представляют серьезную угрозу жизни женщины По наблюдениям некоторых авторов [Струков А. И. и др 1969], беременность при данном заболевании наступает редко в связи с поражением половых органов. Обычно обнаруживаются атрофия матки и тяжелые дегенеративные изменения маточных труб, яичников с выраженной атрофией последних, фиброзом, полным исчезновением фолликулярного аппарата. Во время болезни нарушается менструальная функция (гипоменорея, аменорея). Вероятно, это связано с нарушением цикличности секреции половых гормонов. Роль эстрогенов в развитии заболевания велика. Об этом свидетельствует значительное преобладание женщин среди больных склеродермией, а также начало или обострение заболевания в периоды эндокринных сдвигов (после родов и особенно после абортов).
У \’/з женщин авторы констатировали осложненное течение беременности, закончившееся преждевременными родами или мертворождением Имеются сообщения об увеличении при склеродермии частоты спонтанных абортов, преждевременных родов, перинатальной смертности. Быстро прогрессирующая системная склеродермия с поражением почек и сердца представляют серьезную угрозу жизни женщины По наблюдениям некоторых авторов [Струков А. И. и др 1969], беременность при данном заболевании наступает редко в связи с поражением половых органов. Обычно обнаруживаются атрофия матки и тяжелые дегенеративные изменения маточных труб, яичников с выраженной атрофией последних, фиброзом, полным исчезновением фолликулярного аппарата. Во время болезни нарушается менструальная функция (гипоменорея, аменорея). Вероятно, это связано с нарушением цикличности секреции половых гормонов. Роль эстрогенов в развитии заболевания велика. Об этом свидетельствует значительное преобладание женщин среди больных склеродермией, а также начало или обострение заболевания в периоды эндокринных сдвигов (после родов и особенно после абортов).
Среди наблюдавшихся нами больных системной склеродермией у 1/3 женщин беременность наступила на фоне обострения процесса, в связи с чем она была прервана в I и II триместрах. У остальных женщин во время беременности наблюдалась полная компенсация всех систем; половина этих женщин родили своевременно, остальные — преждевременно. Все дети родились в состоянии выраженной гипотрофии Обострение заболевания во время беременности наблюдалось редко, а после данной и предыдущих беременностей, протекавших в состоянии ремиссии, обострение возникло у половины больных, особенно, если беременность была прервана. На основании собственных наблюдений мы можем отметить, что улучшение во время беременности носит, как правило, временный характер и после родов в некоторых случаях сменяется значительным ухудшением в виде сердечно-легочной и почечной недостаточности. Течение беременности у больных склеродермией сопровождается угрозой прерывания, течение родов — несвоевременным излитием околоплодных вод, слабостью родовой деятельности. Поэтому следует крайне осторожно подходить к вопросу о сохранении беременности при системной склеродермии, индивидуально учитывая стадию ее и функцию жизненно важных органов.
Поэтому следует крайне осторожно подходить к вопросу о сохранении беременности при системной склеродермии, индивидуально учитывая стадию ее и функцию жизненно важных органов.
Лечение системной склеродермии в период обострения заболевания обязательно должно проводиться в стационаре. Специальной диеты не требуется. Рекомендуется систематическое применение витаминов А, В, С внутрь, B1, В6, B12 — парентерально. Противовоспалительная терапия кортикостероидами показана при подостром процессе и обострении хронического, когда наблюдаются лихорадка, увеличенная СОЭ, ухудшение состояния различных органов. Назначают преднизолон по 20 мг или триамцинолон по 16 мг, или дексаметазон по 1,5—2 мг/сут. Курс лечения определяется клиническим эффектом, обычно он продолжается 1 —1,5 мес, затем медленно и постепенно дозу снижают до поддерживающей (5—10 мг преднизолона), которую дают до полного стойкого улучшения состояния. По окончании гормонального лечения назначают ацетилсалициловую кислоту, анальгин, бутадион.
При хроническом течении склеродермии применяется лечение лидазой, уменьшающее скованность и облегчающее подвижность суставов за счет размягчения мягких тканей. Препарат назначают через день по 64 УЕ в 0,5% растворе новокаина подкожно (12 инъекций на курс). Очень важны проведение лечебной физкультуры и массажа, мелкая ручная работа (вязание, вышивание). С целью воздействия на измененную реактивность назначают алоэ, стекловидное тело. Могут применяться физические методы лечения (парафиновые и грязевые аппликации, электрофорез лидазы).
Цитостатические иммунодепрессанты, аминохинолиновые производные, D-пеницилламин, бальнеотерапия беременным противопоказаны.
Следует иметь в виду, что пораженные склеродермией ткани заживают нормально после разрезов или наложения швов.
Эпизиотомия, кесарево сечение или гистерэктомия могут производиться\’без осложнений. Роды через естественные родовые пути протекают благополучно.
Склеродермия и беременность | Arthritis Foundation
Склеродермия и беременность
Вот что вам следует знать, если вы беременны, планируете забеременеть и кормите грудью
Мэри Энн Данкин
Планирование рождения ребенка может быть волнующим моментом в жизни пары. Но если у вас системный склероз или склеродермия, волнение можно смягчить опасениями, связанными с вашим заболеванием: повлияет ли склеродермия на развитие моего ребенка? Усугубит ли беременность мою склеродермию? Будет ли склеродермия осложнять мои роды или влиять на мою способность кормить грудью или заботиться о моем ребенке?
Но если у вас системный склероз или склеродермия, волнение можно смягчить опасениями, связанными с вашим заболеванием: повлияет ли склеродермия на развитие моего ребенка? Усугубит ли беременность мою склеродермию? Будет ли склеродермия осложнять мои роды или влиять на мою способность кормить грудью или заботиться о моем ребенке?
Хотя диагноз склеродермии, безусловно, создает проблемы во время беременности, правильное планирование и дородовой уход могут помочь обеспечить наилучшие возможные результаты для вас и вашего ребенка, говорит Лиза Саммаритано, доктор медицинских наук, доцент клинической медицины в отделении ревматологии в Госпитале им. Специальная хирургия – Медицина Вейла Корнелла.
Вот что вам нужно знать о беременности от планирования до родов и далее.
Планирование беременности
Если вы думаете, что хотели бы создать семью, важно подождать не менее трех лет после постановки диагноза склеродермии, чтобы забеременеть. В течение первых трех лет течение болезни может быть непредсказуемым, более вероятны обострения.
В течение первых трех лет течение болезни может быть непредсказуемым, более вероятны обострения.
В идеале вам следует обсудить вопросы планирования семьи со своим ревматологом на раннем этапе, а не только тогда, когда вы решили, что хотите начать попытки завести ребенка, говорит доктор Саммаритано.
Нет никаких доказательств того, что наличие склеродермии повлияет на вашу способность забеременеть, поэтому важно практиковать эффективный контроль над рождаемостью до тех пор, пока вы не решите, что пришло время завести ребенка.
Воздействие лекарств на ребенка: Планирование беременности всегда включает обсуждение того, какие лекарства можно и нельзя безопасно принимать во время беременности. Прием метотрексата и циклофосфамида следует прекратить до попытки забеременеть из-за их влияния на фертильность и возможного риска врожденных дефектов.
Предварительное планирование позволит вам и вашему ревматологу убедиться, что активность заболевания низкая во время приема лекарств, совместимых с беременностью, говорит доктор Саммаритано. «Этот процесс может занять некоторое время, так как для смены лекарства нужно дать ему несколько месяцев, чтобы убедиться, что оно работает и не вызывает побочных эффектов», — говорит она.
«Этот процесс может занять некоторое время, так как для смены лекарства нужно дать ему несколько месяцев, чтобы убедиться, что оно работает и не вызывает побочных эффектов», — говорит она.
Воздействие склеродермии на ребенка: Планирование должно также включать оценку факторов, которые могут сделать беременность более рискованной для вас и вашего будущего ребенка. Они включают наличие двух аутоантител, анти-Ro (SSA) и/или анти-La (SSB), которые встречаются у 8-10% женщин со склеродермией. Антитела связаны с низким риском врожденной блокады сердца, аномалии частоты или ритма сердца ребенка, которые могут начаться еще в утробе матери.
Исходы у детей, рожденных матерями со склеродермией, в целом положительные. Однако дети с низкой массой тела при рождении, определяемой как менее 10-го процентиля для их гестационного возраста, чаще встречаются у матерей со склеродермией. Это связано с повышенным риском состояния, называемого плацентарной недостаточностью, при котором снижается кровоснабжение ребенка.
Из-за повышенного риска важно обратиться к акушеру-гинекологу с высоким риском. Возможно, вам также потребуется обратиться к врачу для контроля и управления другими аспектами вашего заболевания.
Передача склеродермии: Существует генетический компонент аутоиммунных заболеваний, таких как склеродермия. Возможно, у вашего ребенка может развиться склеродермия или другое аутоиммунное заболевание, но многие женщины с аутоиммунными заболеваниями рожают здоровых детей, у которых не развивается артрит или какие-либо другие заболевания. другой тип аутоиммунного заболевания.
Активность болезни во время беременности: Если ваше заболевание стабильно, когда вы забеременели, исследования показывают, что оно, вероятно, останется таким на протяжении всей беременности. В одном исследовании 133 беременностей у женщин со склеродермией у 5% наблюдалось улучшение, а у 7% — ухудшение симптомов, в то время как у остальных 88% симптомы оставались стабильными. Другие исследования показали, что некоторые симптомы, в том числе феномен Рейно и язвы на пальцах рук, во время беременности, вероятно, уменьшаются, в то время как изжога (распространенная жалоба беременных женщин со склеродермией или без нее) имеет тенденцию к ухудшению.
Другие исследования показали, что некоторые симптомы, в том числе феномен Рейно и язвы на пальцах рук, во время беременности, вероятно, уменьшаются, в то время как изжога (распространенная жалоба беременных женщин со склеродермией или без нее) имеет тенденцию к ухудшению.
Беременность: все девять месяцев
Если лекарства, которые вы принимали при зачатии, контролируют ваше заболевание, ваш врач, скорее всего, попросит вас продолжать их прием на протяжении всей беременности, если они совместимы с беременностью.
Наблюдение за ребенком: Врачи будут наблюдать за вами на предмет осложнений на протяжении всей беременности. Если у вас положительный результат на анти-Ro (SSA) и анти-LA (SSB) антитела, это будет включать мониторинг сердца ребенка до 25-й недели беременности.
Влияние на роды: Хотя большинство женщин со склеродермией могут рожать естественным путем, любые осложнения у вас или у ребенка могут потребовать досрочного родоразрешения путем кесарева сечения.
Планирование ухода за новорожденным: Во время беременности важно планировать помощь, которая вам понадобится после родов. Даже если ваше заболевание хорошо контролируется, у вас может быть больше усталости, чем у других молодых матерей, поэтому вам, вероятно, понадобится дополнительная помощь, когда родится ребенок.
Возможность грудного вскармливания: Если вы хотите кормить грудью, склеродермия не помешает вам это сделать, если ваше заболевание хорошо контролируется. Хотя вы не можете передать склеродермию своему ребенку, вы можете передать некоторые лекарства, поэтому важно поговорить со своим врачом о безопасных лекарствах.
После доставки
Для большинства женщин со склеродермией возможны здоровые роды и рождение ребенка.
Активность болезни: Если вы заметили ухудшение симптомов, обратитесь к ревматологу, так как у некоторых женщин после родов наблюдается усиление активности болезни. И даже если ваше заболевание протекает стабильно, роды и уход за новорожденным утомительны, поэтому при новом материнстве часта усталость.
И даже если ваше заболевание протекает стабильно, роды и уход за новорожденным утомительны, поэтому при новом материнстве часта усталость.
Лекарства и грудное вскармливание: Если для контроля вашего заболевания после родов требуется смена лекарств, обязательно сообщите своему врачу, если вы кормите грудью. Многие лекарства, но не все, безопасны для грудного вскармливания.
Уход за ребенком: Позаботиться о себе сейчас особенно важно – принимайте лекарства, питайтесь здоровой пищей, вздремните, когда ребенок спит, и получите помощь от своего партнера, доверенных членов семьи и друзей и даже за плату, если это необходимо или возможно. Родительство — это сложная работа на всю жизнь, но она может доставлять уникальные радости. Забота о себе сейчас может помочь обеспечить вашу способность заботиться о своем ребенке в предстоящие годы.
Будьте в курсе. Живите в Да.
Примите участие в сообществе артрита. Расскажите нам немного о себе, и, исходя из ваших интересов, вы будете получать электронные письма, наполненные самой последней информацией и ресурсами, чтобы жить лучше и общаться с другими.
Склеродермия и беременность | SRUK
С. Элизабет Робсон (преподаватель акушерства) и Джули Годдард (консультант-акушер).
Эта информация предназначена для женщин со склеродермией, беременных или планирующих забеременеть. Он содержит только общую информацию. Настоятельно рекомендуется поговорить со своим врачом о ваших конкретных обстоятельствах.
Женщины имели беременность до развития склеродермии (Artlett et al 2011). Но важно знать, что беременность может быть более сложной, если у вас склеродермия, и вам может потребоваться гораздо больше медицинского вмешательства, чем при предыдущих беременностях.
Смогу ли я забеременеть?
Большинство женщин со склеродермией имеют нормальную фертильность. Молодые женщины со склеродермией могут иметь более высокий риск бесплодия, чем пожилые женщины, у которых уже были дети (Lambe et al, 2004). Крайне важно использовать эффективные средства контрацепции, прежде чем пытаться забеременеть, и поговорить со своим врачом, чтобы понять любые заболевания и беременность вместе. Вот что говорят несколько матерей о своей беременности и реалиях:
Вот что говорят несколько матерей о своей беременности и реалиях:
«У меня не было проблем с беременностью, и у моих двоих детей нет проблем со здоровьем». Мэри, системный склероз и болезнь Рейно.
«Я забеременела через 3 месяца попыток, выкидыш на 8 неделе и снова успешно забеременела в следующем месяце. Выкидыш произошел не из-за моей склеродермии, а из-за моего возраста – мне тогда было 40 лет, что может увеличить риск». Стефани, ограниченная склеродермия.
Каковы риски при беременности и склеродермии?
Беременность сопряжена с некоторыми дополнительными рисками, особенно если у вас системная форма склеродермии. До недавнего времени традиционным советом для всех женщин со склеродермией было избегать беременности (Lidar and Langevitz 2012). Недавно было показано, что у 70-80% женщин наступает благополучный исход беременности.
Если у вас локализованная форма склеродермии или хорошо контролируемый стабильный системный склероз и нет осложнений со стороны сердца, легких или почек, вероятно, ваша беременность будет относительно легкой (Mianti et al 2008; Steen 19). 99; Лидар и Лангевитц, 2012).
99; Лидар и Лангевитц, 2012).
Возможные повышенные риски для женщин с системными заболеваниями включают:
- Выкидыш (небольшое увеличение)
- Преждевременные роды и/или маловесный ребенок
- Преэклампсия (высокое кровяное давление с белком в моче), особенно если у вас высокое кровяное давление артериальное давление и/или заболевание почек до наступления беременности
- Почечная недостаточность
- Затруднения при капельнице/взятии крови из-за утолщения кожи или поражения кровеносных сосудов
- Проблемы с общей анестезией, если это необходимо из-за ограниченного открывания рта
Почему важна помощь до зачатия?
Невозможно переоценить важность посещения предзачаточного ухода. Очень важно, если вы планируете забеременеть, попросить своего врача общей практики направить вас к специалисту-ревматологу и акушеру с опытом лечения склеродермии и беременности. Они смогут оценить ваше текущее состояние здоровья и оценить риски для вас и вашей беременности. Некоторое медикаментозное лечение может потребоваться прекратить или изменить до зачатия или на ранних сроках беременности (Greer et al 2007, стр. 19).5-7).
Некоторое медикаментозное лечение может потребоваться прекратить или изменить до зачатия или на ранних сроках беременности (Greer et al 2007, стр. 19).5-7).
Вероятно, будут организованы физические тесты, в том числе:
- Измерение артериального давления
- Функциональные тесты почек
- Тесты на аутоантитела
- Эхокардиография (сканирование сердца)
- Функциональные тесты легких
90 Если у вас есть серьезные осложнения, влияющие на ваше сердце , легкие или почки, вам может быть рекомендовано НЕ думать о беременности и продолжать использовать эффективную контрацепцию (Steen 1999; Greer et al 2007 p.195-7).
Если у вас недавно диагностирована склеродермия (в течение 4 лет), вам может быть рекомендовано отложить беременность и продолжать использовать эффективные методы контрацепции, пока ваше состояние не стабилизируется (Steen 2007). Это связано с тем, что осложнения во время беременности выше с более поздним началом склеродермии.
Общий уход до зачатия очень важен, и ваш семейный врач сможет его предоставить. Если у вас избыточный вес (ИМТ более 30), важно похудеть до беременности. При необходимости вам дадут совет, как этого добиться. Всем женщинам рекомендуется ежедневно принимать фолиевую кислоту до зачатия и в течение первых 3 месяцев беременности, поскольку это снижает риск расщепления позвоночника у ребенка (дородовая помощь NICE CG62). Они могут быть предписаны, если нет, их можно купить «без рецепта» в аптеке. Вы не должны курить, избегать рекреационных наркотиков и избегать алкоголя. Вам могут порекомендовать принимать низкие дозы аспирина (75 мг) с 12 недель беременности, так как это снижает риск преэклампсии (дородовая помощь NICE CG62).
«Мои симптомы склеродермии усиливаются при стрессе. Очень важно избегать стресса и применять некоторые успокаивающие методы». Соня, ограниченный системный склероз и болезнь Рейно.
Что произойдет во время моей беременности?
Важно, чтобы вы сообщили своим лечащим врачам как можно раньше во время беременности, чтобы можно было составить план лечения. В некоторых районах Великобритании вы можете напрямую связаться с акушеркой, которая будет поддерживать связь с врачами больницы и вашим семейным врачом.
В некоторых районах Великобритании вы можете напрямую связаться с акушеркой, которая будет поддерживать связь с врачами больницы и вашим семейным врачом.
Вы будете классифицированы как «беременность с высоким риском» (Steen 1999) и будете получать совместное лечение со стороны многопрофильной команды, включая акушерку, акушера и ревматолога. Если ваша местная больница не может предоставить необходимую вам специализированную помощь, вам могут порекомендовать пройти лечение в ближайшей клинической больнице, чтобы обеспечить доступ к соответствующим специалистам. В некоторых больницах есть совместные клиники «материнской медицины», куда приходят все специалисты, ухаживающие за вами, что позволяет сократить количество необходимых вам посещений больницы. Вам по-прежнему потребуется поддержка и уход со стороны вашего семейного врача и участковой акушерки, которые будут работать в партнерстве с командой больницы.
Сотрудники вашей больницы составят индивидуальный план ухода за вашей беременностью. Ваше лекарство будет рассмотрено. Некоторые распространенные лекарства безопасны во время беременности (например, стероиды в низких дозах; блокаторы кальциевых каналов, такие как нифедипин), и их прием можно продолжать. Другие (включая ингибиторы АПФ и рецепторы ангиотензина-2), вероятно, будут прекращены, поскольку известно, что они повышают риск для ребенка во время беременности. (Нельсон Пирси в Greer et al 2007 p.195-7) Ваши врачи обсудят риски и преимущества каждого лекарства, которое вы принимаете. Лекарств на травах и лекарств, отпускаемых без рецепта, лучше избегать, если вы не обсудили их со своим врачом.
Ваше лекарство будет рассмотрено. Некоторые распространенные лекарства безопасны во время беременности (например, стероиды в низких дозах; блокаторы кальциевых каналов, такие как нифедипин), и их прием можно продолжать. Другие (включая ингибиторы АПФ и рецепторы ангиотензина-2), вероятно, будут прекращены, поскольку известно, что они повышают риск для ребенка во время беременности. (Нельсон Пирси в Greer et al 2007 p.195-7) Ваши врачи обсудят риски и преимущества каждого лекарства, которое вы принимаете. Лекарств на травах и лекарств, отпускаемых без рецепта, лучше избегать, если вы не обсудили их со своим врачом.
При каждом посещении женской консультации вам должны измерять артериальное давление и брать образец мочи. Ваша акушерка или врач обсудит стандартные скрининговые тесты, предлагаемые всем беременным женщинам, включая тестирование на определенные инфекции и скрининг на хромосомные проблемы у ребенка, такие как синдром Дауна. Вам будет предложено как минимум два ультразвуковых исследования: одно для определения срока беременности на сроке около 12 недель, а другое для исключения серьезных аномалий на сроке около 20 недель. Вам также может понадобиться дополнительное сканирование, чтобы проверить рост вашего ребенка во второй половине беременности, особенно если у вас есть какие-либо осложнения, такие как высокое кровяное давление.
Вам также может понадобиться дополнительное сканирование, чтобы проверить рост вашего ребенка во второй половине беременности, особенно если у вас есть какие-либо осложнения, такие как высокое кровяное давление.
«Однажды во время беременности меня осматривала команда ревматологов, и мне сказали связаться со мной, если понадобится, но они примут меня после рождения ребенка. Я находилась под наблюдением консультанта в больнице, где должен был родиться мой ребенок. Я регулярно наблюдала за ними и делала дополнительные снимки, чтобы следить за ростом ребенка. Мне сделали инъекции стероидов, чтобы легкие ребенка созрели, в качестве меры предосторожности, поскольку мне сказали, что у меня высокий риск преждевременных родов». Глубокий диффузный склероз.
«У меня локализованная склеродермия, которая у меня с 2 лет. Сейчас мне 27, и у меня на теле несколько пластырей и полос. Я был на метотрексате в течение 7 лет с 13 лет, а затем еще 2 года после обострения после этого. У меня есть полоса, идущая от спины до передней средней линии живота. Самое сложное, что я обнаружил, это то, что кожа не растягивается, и я испытываю сильную боль вокруг этой области из-за подлежащих тканей, так как она очень тугая. На этот раз у меня вторая беременность двойней. Моему первому сейчас 2,5 года». Кэрри, локализованная склеродермия.
Самое сложное, что я обнаружил, это то, что кожа не растягивается, и я испытываю сильную боль вокруг этой области из-за подлежащих тканей, так как она очень тугая. На этот раз у меня вторая беременность двойней. Моему первому сейчас 2,5 года». Кэрри, локализованная склеродермия.
Зачем мне нужен анестезиолог?
Большинству женщин с системной склеродермией будет предложена консультация анестезиолога во время беременности. Это связано с некоторыми дополнительными рисками анестезии, связанными со склеродермией. Если у вас поражена кожа, может быть сложнее поставить капельницу или взять кровь. Общая анестезия, при которой трубка вводится в горло, может быть более сложной, поскольку у матерей со склеродермией может наблюдаться утолщение тканей горла (Nelson-Piercy 2002). Если ваш анестезиолог считает, что это относится к вам, он/она может посоветовать избегать общей анестезии, если это вообще возможно, и использовать вместо нее спинальную или эпидуральную анестезию.
Ухудшится ли моя склеродермия во время беременности?
Информация о том, ухудшается ли склеродермия во время беременности, противоречива. У большинства женщин, вероятно, не будет никакого ухудшения. У некоторых женщин может наблюдаться утолщение кожи (Steen, 1999). Если у вас недавно возникло заболевание или поражение почек, существует повышенный риск ухудшения беременности, и вы будете тщательно контролироваться на предмет любых признаков этого. Изжога чрезвычайно распространена во время беременности, и женщины со склеродермией могут страдать от нее больше (Lydall et al., Robson and Waugh, 2013, стр. 172-3). Ваш врач или акушерка могут дать вам совет, как справиться с этим, например, с правильной осанкой, сидячим положением после еды и медленным приемом пищи. Такие препараты, как ранитидин или омепразол, безопасны при беременности. Их могут назначать для уменьшения количества кислоты в желудке.
У большинства женщин, вероятно, не будет никакого ухудшения. У некоторых женщин может наблюдаться утолщение кожи (Steen, 1999). Если у вас недавно возникло заболевание или поражение почек, существует повышенный риск ухудшения беременности, и вы будете тщательно контролироваться на предмет любых признаков этого. Изжога чрезвычайно распространена во время беременности, и женщины со склеродермией могут страдать от нее больше (Lydall et al., Robson and Waugh, 2013, стр. 172-3). Ваш врач или акушерка могут дать вам совет, как справиться с этим, например, с правильной осанкой, сидячим положением после еды и медленным приемом пищи. Такие препараты, как ранитидин или омепразол, безопасны при беременности. Их могут назначать для уменьшения количества кислоты в желудке.
«Я намазала кожу большим количеством масла, чтобы она не растягивалась и не чесалась». Глубокий диффузный склероз.
«Телангиэктазии в кутикуле моих ногтей исчезли в течение нескольких месяцев после беременности. Мой ревматолог пришел к выводу, что беременность приостановила склеродермию». Стефани, ограниченная склеродермия.
Стефани, ограниченная склеродермия.
С положительной стороны, если вы страдаете феноменом Рейно как частью вашего заболевания, ваши симптомы могут уменьшиться или временно исчезнуть (Chakravarty 2010, Nelson-Piercy), потому что беременность повышает внутреннюю температуру тела и увеличивает количество крови, что приводит к более теплая кровь идет к пальцам рук и ног.
«Во время беременности у меня не было приступов Рейно. Мой ребенок родился в декабре, и я не помню, чтобы в конце беременности я носила перчатки». Глубокий диффузный склероз.
Будет ли затронут мой ребенок?
Диагноз матери склеродермия не влияет на большинство детей. Некоторые женщины со склеродермией имеют специфические аутоантитела, называемые анти-Ro, анти-La или антифосфолипидными антителами. Если у вас есть антитела Anti-Ro или Anti-La, они могут пройти через плаценту и попасть в кровоток ребенка, где они могут иногда вызывать воспаление сердца ребенка. Это называется «блокадой сердца» и может мешать электрическим импульсам, поддерживающим регулярное сердцебиение (Greer et al 2007, стр. 19).5-7). Во время беременности может потребоваться специальный тест, называемый эхокардиограммой плода, для оценки работы сердца ребенка. Если у вас есть антифосфолипидные антитела, это может иногда повышать риск преэклампсии, рождения маловесного ребенка и невынашивания беременности — ваш врач более подробно обсудит с вами эти риски. Если у вас есть какое-либо из этих антител, вам следует регулярно проходить сканирование, чтобы проверить рост и самочувствие вашего ребенка.
19).5-7). Во время беременности может потребоваться специальный тест, называемый эхокардиограммой плода, для оценки работы сердца ребенка. Если у вас есть антифосфолипидные антитела, это может иногда повышать риск преэклампсии, рождения маловесного ребенка и невынашивания беременности — ваш врач более подробно обсудит с вами эти риски. Если у вас есть какое-либо из этих антител, вам следует регулярно проходить сканирование, чтобы проверить рост и самочувствие вашего ребенка.
Нужно ли мне находиться в больнице во время беременности?
У большинства женщин беременность протекает относительно легко и не требует госпитализации. Если начинают развиваться какие-либо осложнения, например, преэклампсия (высокое кровяное давление с белком в моче) или опасения по поводу роста ребенка, вам может потребоваться госпитализация для наблюдения. Это может вызвать дилемму, если дома есть другие дети, и лучше заранее обсудить эту возможность с семьей и друзьями, чтобы узнать, можно ли будет получить поддержку семьи в кратчайшие сроки.
Какой тип родов у меня может быть?
Это зависит от того, были ли какие-либо осложнения во время беременности и насколько серьезна ваша склеродермия. У большинства женщин, вероятно, будут простые вагинальные роды, особенно если у вас уже были вагинальные роды. Если есть опасения по поводу благополучия ребенка, или у вас развиваются осложнения беременности, такие как преэклампсия, или если ваша склеродермия ухудшается, вам может быть рекомендовано родить ребенка раньше. Это может быть стимуляция родов лекарствами или кесарево сечение. Ваши врачи должны полностью объяснить вам ваши варианты, и вы должны чувствовать себя вовлеченными в принятие любого решения о родах.
Если вы планируете нормальные роды, склеродермия не должна влиять на ход ваших родов. Анестезиолог может посоветовать вам подумать об эпидуральной анестезии в начале родов, чтобы, если есть осложнения и вам нужно кесарево сечение, эпидуральная анестезия могла быть добавлена во время родов, избегая необходимости в общей анестезии. Однако это ваш выбор относительно того, какой тип обезболивания вы хотите использовать в родах.
Однако это ваш выбор относительно того, какой тип обезболивания вы хотите использовать в родах.
«Первоначально у меня был диагностирован ювенильный миозит, когда я был подростком, а позже был диагностирован системный склероз. У меня был очень хороший план лечения, и меня часто контролировали с помощью дополнительных сканирований, анализов крови и назначений ревматолога. Было решено, что мне сделают кесарево сечение из-за тазового предлежания, и они подумали, что это будет самый безопасный вариант, так как он был моим первым ребенком. Я думаю, что склеродермия помешала мне «нормально родить», но, честно говоря, я был доволен кесаревым сечением и попросил еще одно со вторым». Мэри, системный склероз.
«У меня был «высокий риск», поэтому консультант потребовал, чтобы ребенок находился под наблюдением во время родов. Мне пришлось лечь на кровать, обмотав меня ремнями безопасности. Мне поставили капельницы, чтобы ускорить схватки, но ребенок «застрял», и меня отвезли в операционную. Консультант была полностью осведомлена о моем состоянии и сделала все возможное, чтобы мне не пришлось делать кесарево сечение. После 21 часа родов родилась моя дочь — здоровая и весом 6 фунтов». Глубокий диффузный склероз.
Консультант была полностью осведомлена о моем состоянии и сделала все возможное, чтобы мне не пришлось делать кесарево сечение. После 21 часа родов родилась моя дочь — здоровая и весом 6 фунтов». Глубокий диффузный склероз.
Что будет после родов?
Некоторые матери обнаруживают, что их склеродермия ухудшается после рождения ребенка, поэтому вам может быть рекомендовано возобновить прием любых лекарств, принимаемых до беременности. Возможно, вам придется остаться в больнице на день или два дольше, чем другим матерям, если у вас обострятся симптомы или возникнут какие-либо осложнения беременности, пока проводятся дальнейшие исследования. При необходимости больница организует последующие приемы, а также акушерку, которая будет посещать вас на дому. Если у вас были какие-либо осложнения со стороны почек или преэклампсия, вам потребуется дальнейший мониторинг артериального давления и функции почек. Если ваши руки поражены склеродермией, вам может понадобиться помощь в обращении с ребенком.
«Во время беременности мой синдром Рейно был намного лучше, и единственным лекарством, которое я принимала, были инъекции стероидов на случай преждевременных родов. После беременности у меня появилось больше симптомов склеродермии, таких как стянутость кожи, язвы на пальцах, кислотный рефлюкс и проблемы с суставами и мышцами. Я начала принимать лекарства после беременности, и это помогло. Врачи считают, что во время беременности у меня была ремиссия, а после рождения ребенка моя иммунная система снова начала атаковать себя». Мэри, системный склероз и болезнь Рейно.
Нужны ли моему ребенку дополнительные проверки?
Педиатр осмотрит вашего ребенка после рождения и, возможно, потребуется взять кровь либо у ребенка, либо у плаценты. Если ваш ребенок недоношен или мал для своего возраста, может потребоваться госпитализация в неонатальное отделение.
Если у вас есть антитела Anti-Ro или Anti-La, у вашего ребенка есть 5% вероятность развития состояния, известного как неонатальная волчанка. Это проявляется в 2-3-недельном возрасте сыпью, напоминающей «глаза совы», но, к счастью, обычно проходит примерно к 6-месячному возрасту (Robson and Goddard in Robson and Waugh 2013, стр. 2002-5). Если у вас есть какие-либо опасения по поводу вашего ребенка, вам следует поговорить с акушеркой, патронажной сестрой или семейным врачом, так как может потребоваться направление к педиатру.
Это проявляется в 2-3-недельном возрасте сыпью, напоминающей «глаза совы», но, к счастью, обычно проходит примерно к 6-месячному возрасту (Robson and Goddard in Robson and Waugh 2013, стр. 2002-5). Если у вас есть какие-либо опасения по поводу вашего ребенка, вам следует поговорить с акушеркой, патронажной сестрой или семейным врачом, так как может потребоваться направление к педиатру.
Можно ли кормить грудью?
Грудное вскармливание обычно поощряется, и большинство лекарств, используемых для лечения склеродермии, безопасно принимать во время грудного вскармливания. Поговорите со своим врачом об этом. В период после рождения, известный как послеродовой период, организм быстро возвращается в состояние отсутствия беременности, и возможен приступ Рейно. Симптомы Рейно могут проявляться на сосках, которые не только болезненны, но и могут быть ошибочно приняты за другие осложнения грудного вскармливания, такие как молочница или трещины на сосках. (Робсон и Годдард в Robson and Waugh 2013, стр. 2002-5).
2002-5).
«Я кормила грудью в течение 10 месяцев, и количество приступов Рейно, которые у меня были за это время, было значительно меньше «нормального». Глубокий диффузный склероз.
«Ревматолог сообщил, что к концу беременности были случаи ухудшения состояния пуповины, и настоятельно рекомендовал рожать не позднее 38 недель. Меня стимулировали в 38 недель — безуспешно — и через пару дней у моего сына было кесарево сечение. Мой ребенок родился со здоровым весом 7 кг. Я кормила грудью 2 недели, и мне пришлось бросить только потому, что никто не заметил, что у него косноязычие и он не может нормально сосать – склеродермия тут ни при чем». Стефани, ограниченная склеродермия.
Подводя итоги
Несмотря на то, что беременность у женщин со склеродермией сопряжена с трудностями, материнство – это радостное и приносящее удовлетворение событие. У большинства женщин со склеродермией, начинающих беременность, будет успешный исход. Позитивный настрой будущей матери, ее семьи и медицинских работников облегчит путь через невзгоды склеродермии к материнству. Информация, содержащаяся в этой брошюре, предназначена для использования в качестве руководства и не заменяет подробного обсуждения с вашим лечащим врачом.
Информация, содержащаяся в этой брошюре, предназначена для использования в качестве руководства и не заменяет подробного обсуждения с вашим лечащим врачом.
«В 21 год у меня был диагностирован системный склероз и болезнь Рейно, а в 35 лет я родила дочь. До и после беременности я регулярно принимала только омепразол и каждые полгода получала инфузию илопроста. Мои пальцы атрофировались с повторяющимися изъязвлениями, и у меня легочный фиброз, приводящий к уменьшению емкости легких.
У меня не было проблем с беременностью. Мы отказались от противозачаточных средств в январе, а затем в мае у меня был положительный результат. Я начал чувствовать себя фантастически. Как суперженщина, и до смешного сексуальная. Уровень моей энергии зашкаливал и оставался высоким до последнего месяца моей беременности. Моя болезнь Рейно, казалось, исчезла, и, кроме тошноты при запахе чеснока, у меня появился здоровый аппетит.
Обратной стороной является то, что у меня развилась аллергия на мою кошку и развилась сильная и частая аспирация, которую ошибочно приняли за кашлевую астму. Я перешел на коричневый ингалятор, чтобы облегчить симптомы. Мне также посоветовали прекратить прием омепразола, но заменитель гевискона оказался неадекватным, из-за чего в последние месяцы у меня был постоянный рефлюкс и кашель. Мое кровяное давление также снизилось еще больше, а это означало, что я должен был быть начеку на случай головокружения. В последние несколько недель по ночам моя нога казалась полностью мертвой.
Я перешел на коричневый ингалятор, чтобы облегчить симптомы. Мне также посоветовали прекратить прием омепразола, но заменитель гевискона оказался неадекватным, из-за чего в последние месяцы у меня был постоянный рефлюкс и кашель. Мое кровяное давление также снизилось еще больше, а это означало, что я должен был быть начеку на случай головокружения. В последние несколько недель по ночам моя нога казалась полностью мертвой.
У меня был регулярный контакт с моим ревматологом, кардиологом и акушером с 12 недель, со сканированием каждые 4 недели. Беспокойство заключалось в том, что у меня будут преждевременные роды через кесарево сечение, но я была уверена, что смогу дожить до полного срока.
Я использовала крем Diprobase каждый день, и моя кожа оставалась мягкой на протяжении всей беременности.
У моей дочери была недельная задержка, она родилась в начале 2006 года. Я провела неделю в больнице, проводя стимуляцию, но в конце концов она была доставлена с помощью экстренного кесарева сечения, поскольку монитор показал, что ее сердцебиение замедляется. Из-за моего синдрома Рейно возникли трудности с катетеризацией и введением эпидуральной анестезии. Я оставалась в больнице в течение недели после родов, прежде чем меня выписали.
Из-за моего синдрома Рейно возникли трудности с катетеризацией и введением эпидуральной анестезии. Я оставалась в больнице в течение недели после родов, прежде чем меня выписали.
Примерно через 3 недели стало ясно, что моего молока недостаточно, чтобы кормить мою дочь, и она теряет вес. Впоследствии я перешла на смесь, и моя дочь выздоровела и совершенно здорова.
Мои симптомы склеродермии неуклонно ухудшались с момента родов, но я по-прежнему являюсь основным опекуном своей дочери, и с ограниченным медицинским вмешательством, поэтому я все еще могу справляться». Соня, ограниченный системный склероз и болезнь Рейно.
Склеродермия и беременность — PubMed
Обзор
. 1997 г., 23 февраля (1): 133–47.
doi: 10.1016/s0889-857x(05)70319-7.
В. Д. Стин
1
принадлежность
- 1 Отделение ревматологии, иммунологии и аллергии, Медицинский центр Джорджтаунского университета, Вашингтон, округ Колумбия, США.

PMID:
- 79
DOI:
10.1016/s0889-857x(05)70319-7
Бесплатная статья
Обзор
В. Д. Стен.
Реум Дис Клин Норт Ам.
1997 фев.
Бесплатная статья
. 1997 г., 23 февраля (1): 133–47.
doi: 10.1016/s0889-857x(05)70319-7.
Автор
В. Д. Стин
1
принадлежность
- 1 Отделение ревматологии, иммунологии и аллергии, Медицинский центр Джорджтаунского университета, Вашингтон, округ Колумбия, США.

PMID:
- 79
DOI:
10.1016/s0889-857x(05)70319-7
Абстрактный
Беременность при системном склерозе может протекать без осложнений, с хорошим исходом как для матери, так и для плода. Однако, поскольку склеродермия является полисистемным заболеванием, и осложнения все же возникают, для достижения наилучших результатов очень важно тщательное антенатальное обследование, обсуждение потенциальных проблем и участие в программе акушерского мониторинга высокого риска. Поскольку женщины с диффузной склеродермией подвержены большему риску развития серьезных сердечно-легочных и почечных проблем на ранних стадиях заболевания, их следует поощрять откладывать беременность до тех пор, пока болезнь не стабилизируется. Все пациентки, забеременевшие в это время повышенного риска, должны находиться под тщательным наблюдением. Хотя есть некоторые предположения, что бесплодие и выкидыши увеличиваются до начала заболевания, недавние исследования показывают, что эти проблемы, вероятно, не имеют большого значения для женщин с установленной склеродермией, которые планируют забеременеть. Однако высокий риск рождения недоношенных и маловесных детей можно свести к минимуму при помощи специализированной акушерской и неонатальной помощи. Почечный криз при склеродермии является единственным действительно уникальным аспектом у этих беременных, который, в отличие от повышения артериального давления при беременности без склеродермии, требует агрессивного лечения ингибиторами АПФ. Другие проблемы во время беременности могут быть связаны не только со склеродермией, но, поскольку это хроническое заболевание, любое осложнение сопряжено с более высоким риском как для матери, так и для ребенка. Тщательное планирование, тщательный мониторинг и агрессивное лечение должны позволить женщинам со склеродермией иметь высокую вероятность успешной беременности.
Все пациентки, забеременевшие в это время повышенного риска, должны находиться под тщательным наблюдением. Хотя есть некоторые предположения, что бесплодие и выкидыши увеличиваются до начала заболевания, недавние исследования показывают, что эти проблемы, вероятно, не имеют большого значения для женщин с установленной склеродермией, которые планируют забеременеть. Однако высокий риск рождения недоношенных и маловесных детей можно свести к минимуму при помощи специализированной акушерской и неонатальной помощи. Почечный криз при склеродермии является единственным действительно уникальным аспектом у этих беременных, который, в отличие от повышения артериального давления при беременности без склеродермии, требует агрессивного лечения ингибиторами АПФ. Другие проблемы во время беременности могут быть связаны не только со склеродермией, но, поскольку это хроническое заболевание, любое осложнение сопряжено с более высоким риском как для матери, так и для ребенка. Тщательное планирование, тщательный мониторинг и агрессивное лечение должны позволить женщинам со склеродермией иметь высокую вероятность успешной беременности.
Похожие статьи
Беременность при склеродермии.
Стен В.Д.
Стен ВД.
Реум Дис Клин Норт Ам. 2007 г., май; 33(2):345-58, vii. doi: 10.1016/j.rdc.2007.03.001.
Реум Дис Клин Норт Ам. 2007.PMID: 17499711
Обзор.
Проблемы беременности при склеродермии.
Лидар М, Лангевиц П.
Лидар М и др.
Аутоиммунная версия, май 2012 г.; 11 (6-7): A515-9. doi: 10.1016/j.autrev.2011.11.021. Epub 2011 3 декабря.
Аутоиммунная редакция 2012 г.PMID: 22155199
Обзор.
[Беременность при системной склерозе].
Березне А., Мутон Л.
Березне А. и соавт.
Пресс Мед. 2008 ноябрь; 37 (11): 1636-43. doi: 10.1016/j.lpm.2008.09.002. Epub 2008 5 октября.
2008 ноябрь; 37 (11): 1636-43. doi: 10.1016/j.lpm.2008.09.002. Epub 2008 5 октября.
Пресс Мед. 2008.PMID: 18838246
Обзор.
Французский.Беременность у женщин с системной склеродермией.
Стен В.Д.
Стен ВД.
Акушерство Гинекол. 1999 г., июль; 94 (1): 15–20. doi: 10.1016/s0029-7844(99)00233-1.
Акушерство Гинекол. 1999.PMID: 10389711
Беременность при системной склеродермии.
Миниати И., Гвидуччи С., Мекаччи Ф., Мелло Г., Матуччи-Череник М.
Миниати I и др.
Ревматология (Оксфорд). 2008 Июнь; 47 Дополнение 3:iii16-8. дои: 10.1093/ревматология/ken174.
Ревматология (Оксфорд). 2008.PMID: 18504278
Обзор.
Посмотреть все похожие статьи
Цитируется
Репродуктивные проблемы и последствия беременности при системном склерозе.

Лаззарони М.Г., Крисафулли Ф., Москетти Л., Семераро П., Кунья А.Р., Нето А., Лохаконо А., Рамазотто Ф., Занардини С., Дзатти С., Айро П., Тинкани А., Франческини Ф., Андреоли Л.
Лаззарони М.Г. и соавт.
Клин Рев Аллергия Иммунол. 2022 г., 18 января. doi: 10.1007/s12016-021-08910-0. Онлайн перед печатью.
Клин Рев Аллергия Иммунол. 2022.PMID: 35040084
Обзор.
Ведение беременности с диффузным кожным системным склерозом: клинический случай и обзор литературы.
Ян Л., Сунь В., Яо К.
Ян Л. и др.
J Int Med Res. 2021 ноябрь;49(11):3000605211060160. дои: 10.1177/03000605211060160.
J Int Med Res. 2021.PMID: 34851779
Бесплатная статья ЧВК.Обзор.
Послеродовой полимиозит после внутриутробной гибели плода.

Борс М.П., Саху Т.К., Ананд К.В., Кумар М., Панда Д.
Борс М.П. и др.
Indian J Crit Care Med. 2020 авг; 24 (8): 731-734. doi: 10.5005/jp-journals-10071-23541.
Indian J Crit Care Med. 2020.PMID: 33024387
Бесплатная статья ЧВК.Исходы беременности при системной склерозе, первичной легочной гипертензии и серповидно-клеточной анемии.
Чакраварти Э.Ф., Ханна Д., Чанг Л.
Чакраварти Э.Ф. и соавт.
Акушерство Гинекол. 2008 г., апрель; 111(4):927-34. doi: 10.1097/01.AOG.0000308710.86880.a6.
Акушерство Гинекол. 2008.PMID: 18378753
Бесплатная статья ЧВК.[Редкие аутоиммунные ревматические заболевания во время беременности. Системный склероз, полимиозит/дерматомиозит и васкулит.
Дориа А.
 , Яккарино Л., Гирарделло А., Ариенти С., Зампиери С., Рампуда М.Е., Тинкани А., Тодеско С.
, Яккарино Л., Гирарделло А., Ариенти С., Зампиери С., Рампуда М.Е., Тинкани А., Тодеско С.
Дориа А. и др.
Z Ревматол. 2006 г., май; 65 (3): 200, 202–6, 208. doi: 10.1007 / s0039.3-006-0059-й.
Z Ревматол. 2006.PMID: 16670810
Обзор.
Немецкий.
Просмотреть все статьи «Цитируется по»
Типы публикаций
термины MeSH
Склеродермия и беременность — Новости склеродермии
Склеродермия — это хроническое аутоиммунное заболевание, вызывающее накопление избыточного коллагена в соединительной ткани. Наиболее распространенным симптомом склеродермии являются участки рубцевидной толстой кожи, но это состояние может также поражать другие органы, включая сердце, кровеносные сосуды, легкие и почки, что может вызвать осложнения во время беременности.
Склеродермия и фертильность
Склеродермия обычно не влияет на фертильность. Однако некоторые лекарства, которые могут использовать женщины с этим заболеванием, такие как циклофосфамид и метотрексат, могут вызывать бесплодие или выкидыш. Поэтому важно, чтобы женщины со склеродермией проконсультировались с поставщиками медицинских услуг, прежде чем пытаться забеременеть.
Однако некоторые лекарства, которые могут использовать женщины с этим заболеванием, такие как циклофосфамид и метотрексат, могут вызывать бесплодие или выкидыш. Поэтому важно, чтобы женщины со склеродермией проконсультировались с поставщиками медицинских услуг, прежде чем пытаться забеременеть.
Некоторые исследования, проведенные в Италии и Швеции, показали, что женщины, родившие до того, как у них была диагностирована склеродермия, с меньшей вероятностью заболеют этим заболеванием позже.
Риски, связанные со склеродермией во время беременности
Женщины со склеродермией, ожидающие ребенка, считаются беременными с высоким риском. Поэтому они находятся под пристальным наблюдением акушера и могут лечиться междисциплинарной командой специалистов по суставам, сердцу, почкам, коже и легким.
Первые три года после появления симптомов склеродермии известны как критические годы, поскольку симптомы могут спонтанно ухудшаться, и у пациентов могут возникать обострения. По этой причине женщинам не рекомендуется беременеть в этот период.
По этой причине женщинам не рекомендуется беременеть в этот период.
После первых трех лет от начала заболевания связанные со склеродермией риски во время беременности в основном зависят от типа склеродермии у пациентки. Например, женщины с локализованной склеродермией, симптомы которой обычно ограничены кожей и мышцами, могут не столкнуться с какими-либо серьезными проблемами, вызванными этим заболеванием во время беременности. С другой стороны, у пациентов с системной склеродермией во время беременности могут возникнуть серьезные проблемы, такие как почечная недостаточность и высокое кровяное давление (преэклампсия).
В случае непрекращающегося осложнения врач может принять решение о досрочном родоразрешении путем кесарева сечения, если срок беременности женщины составляет не менее 25 недель. Однако с помощью специализированной помощи большинство женщин со склеродермией могут справиться со своими симптомами и родить здоровых детей.
Как склеродермия влияет на ребенка
У беременных женщин со склеродермией может развиться состояние, называемое плацентарной недостаточностью, которое вызывает недостаточное кровоснабжение плаценты, в результате чего к ребенку поступает меньше питательных веществ. По этой причине некоторые дети рождаются у матерей со склеродермией меньше среднего размера.
По этой причине некоторые дети рождаются у матерей со склеродермией меньше среднего размера.
Более 95% больных склеродермией имеют в крови аутоантитела. Анти-Ro (SSA) и анти-LA (SSB) — два аутоантитела, которые редко обнаруживаются у людей со склеродермией. Их наличие может вызвать проблемы с сердцем у ребенка до 25 -й -й недели беременности. Поэтому плод женщин с этими двумя антителами в крови следует регулярно контролировать с помощью эхокардиограммы. Лечение кортикостероидами может быть необходимо, если наблюдается какое-либо воспаление.
Как беременность влияет на симптомы склеродермии
У некоторых пациентов симптомы склеродермии могут ухудшиться во время беременности, но обычно только в том случае, если они забеременели в критические первые три года после начала склеродермии.
Одно исследование показало, что у беременных женщин со склеродермией было меньше онемение пальцев рук и ног, распространенный симптом склеродермии, известный как феномен Рейно. Однако у них наблюдалось усиление других симптомов склеродермии, таких как дисфункция пищевода, вызывающая изжогу. Но это может быть не связано со склеродермией, так как изжога является распространенной жалобой во время беременности.
Однако у них наблюдалось усиление других симптомов склеродермии, таких как дисфункция пищевода, вызывающая изжогу. Но это может быть не связано со склеродермией, так как изжога является распространенной жалобой во время беременности.
Проблемы с кожей обычно не ухудшаются в результате растяжения из-за растущего ребенка.
Лечение склеродермии во время беременности
Использование некоторых лекарств от склеродермии во время беременности может быть небезопасным. Пациенты должны сообщить своим врачам о своих намерениях забеременеть, а также о том, какие лекарства от склеродермии они принимают, чтобы лучше спланировать лечение своего заболевания.
Некоторые виды лечения, такие как лекарства, подавляющие иммунную систему, ингибиторы ангиотензинпревращающего фермента (АПФ) и лекарства от кровяного давления, небезопасны и должны быть прекращены во время беременности.
Другие виды терапии можно назначать в более низких дозах или переходить на более безопасную альтернативу в зависимости от фазы беременности. Например, при использовании на ранних стадиях беременности кортикостероиды могут вызывать врожденные дефекты. С другой стороны, нестероидные противовоспалительные препараты, такие как ибупрофен, могут быть небезопасными на более поздних этапах беременности, поскольку они могут мешать родам.
Например, при использовании на ранних стадиях беременности кортикостероиды могут вызывать врожденные дефекты. С другой стороны, нестероидные противовоспалительные препараты, такие как ибупрофен, могут быть небезопасными на более поздних этапах беременности, поскольку они могут мешать родам.
***
Новости склеродермии является исключительно новостным и информационным веб-сайтом о болезни. Он не предоставляет медицинские консультации, диагностику или лечение. Этот контент не предназначен для замены профессиональной медицинской консультации, диагностики или лечения. Всегда обращайтесь за советом к своему врачу или другому квалифицированному поставщику медицинских услуг по любым вопросам, которые могут у вас возникнуть относительно состояния здоровья. Никогда не пренебрегайте профессиональным медицинским советом и не откладывайте его поиск из-за чего-то, что вы прочитали на этом сайте.
Как хорошо забеременеть при склеродермии
Может ли склеродермия вызвать трудности с беременностью?
Согласно ограниченным исследованиям, склеродермия может незначительно снижать фертильность, но эти эффекты незначительны, если вообще существуют. Болезнь также может нести несколько повышенный риск выкидыша.
Болезнь также может нести несколько повышенный риск выкидыша.
Каковы риски, если у меня склеродермия и я забеременею?
В прошлом многие врачи рекомендовали женщинам со склеродермией избегать беременности, так как считалось, что это сопряжено с высоким риском как для матери, так и для ребенка. Однако в свете более поздних исследований большинство врачей согласны с тем, что у большинства женщин со склеродермией беременность может быть успешной, если они тщательно планируют беременность, проходят тщательное наблюдение и лечение. Женщины со склеродермией демонстрируют повышенный уровень преждевременных родов и более мелких доношенных детей по сравнению с матерями без этого заболевания. Специализированная дородовая помощь может помочь снизить эти риски, а специализированная неонатальная помощь может помочь добиться положительных долгосрочных результатов. В целом, риски, по-видимому, выше для пациентов с длительно существующей диффузной склеродермией, чем для пациентов с локализованной склеродермией.
Наибольший риск представляет почечный криз, характеризующийся выраженным внезапным повышением артериального давления и потенциальной почечной недостаточностью, угрожающий жизни как матери, так и ребенка. Если это происходит, таких пациентов необходимо лечить препаратами-ингибиторами АПФ (такими как каптоприл). Хотя эти препараты обычно избегают во время беременности из-за риска для плода, они могут понадобиться в этой кризисной ситуации. Это выраженное повышение артериального давления чаще встречается у пациентов с диффузной склеродермией, а также у пациентов в течение пяти лет после появления симптомов.
Некоторым женщинам со склеродермией, вероятно, следует избегать беременности из-за риска для здоровья, например, женщинам с сильно повышенным кровяным давлением в легких, тяжелым заболеванием легких, тяжелым заболеванием почек или тяжелым поражением сердца. Эти женщины могут захотеть рассмотреть другие варианты расширения своей семьи.
Как склеродермия влияет на мое планирование беременности?
Привлеките своего врача к планированию до беременности. Узнайте, делает ли тяжесть вашей склеродермии целесообразной беременность. Для наилучшего исхода для матери и ребенка беременность следует планировать на время, когда болезнь стабильна, а не когда она обостряется, поэтому спросите совета у своего врача о подходящем времени для зачатия и работайте вместе, чтобы контролировать свои симптомы.
Узнайте, делает ли тяжесть вашей склеродермии целесообразной беременность. Для наилучшего исхода для матери и ребенка беременность следует планировать на время, когда болезнь стабильна, а не когда она обостряется, поэтому спросите совета у своего врача о подходящем времени для зачатия и работайте вместе, чтобы контролировать свои симптомы.
У женщин с почечной недостаточностью в анамнезе из-за повышенного кровяного давления все еще может быть успешная беременность, но эти пациенты должны быть стабильными во время зачатия. Возможно, вам придется изменить некоторые из ваших лекарств, если вы пытаетесь забеременеть, как по причинам бесплодия, так и из-за риска врожденных дефектов.
Тщательно обсудите со своим врачом риски и преимущества лекарств до зачатия и во время беременности. Например, препарат циклофосфамид увеличивает риск врожденных аномалий в первом триместре. Различные лекарства могут представлять больший риск в определенные периоды беременности; препарат может иметь благоприятный профиль риска/пользы на определенном этапе беременности, но не на других.
Женщинам со склеродермией требуется более частое наблюдение во время беременности. В некоторых случаях ваш врач может посоветовать запланированные преждевременные роды, если ваше заболевание требует агрессивного лечения, которое может нанести вред вашему ребенку.
Как могут измениться мои симптомы во время и после беременности?
Многие симптомы, связанные со склеродермией, уменьшаются во время беременности. В частности, уменьшаются симптомы синдрома Рейно (очень бледные, онемевшие или болезненные пальцы). Симптомы изжоги ухудшаются у многих пациентов, но это нормальный симптом беременности. После беременности многие женщины с диффузной склеродермией отмечают повышенное утолщение кожи.
Вопросы к врачу:
- Делают ли какие-либо из моих симптомов склеродермии нежелательной беременность? Если да, то каковы мои конкретные риски?
- Нужно ли мне изменить лечение моего заболевания, прежде чем пытаться зачать ребенка?
- Какие лекарства безопасно принимать при грудном вскармливании?
Об авторе
Рут Дж. Хикман, доктор медицинских наук, независимый писатель в области здравоохранения, науки и медицины. Она специализируется на написании статей на медицинские темы для широкой публики и студентов, изучающих медицинские науки. С ней можно связаться по адресу [email protected] или через ее веб-сайт: ruthjhickmanmd.com.
Хикман, доктор медицинских наук, независимый писатель в области здравоохранения, науки и медицины. Она специализируется на написании статей на медицинские темы для широкой публики и студентов, изучающих медицинские науки. С ней можно связаться по адресу [email protected] или через ее веб-сайт: ruthjhickmanmd.com.
Это сообщение в блоге было первоначально опубликовано AutoimmuneMom.com, написано Рут Дж. Хикман, доктором медицины, и впервые опубликовано 25 июля 2013 года.
Это сообщение содержит мнение автора. Аутоиммунная ассоциация не является медицинской практикой и не предоставляет медицинских консультаций, диагностики или лечения. Вы обязаны обратиться за диагностикой, лечением и советом к квалифицированным специалистам в зависимости от вашего состояния и конкретных обстоятельств. Аутоиммунная ассоциация не поддерживает и не рекомендует какие-либо продукты, практики, методы лечения, тесты, врачей, поставщиков услуг, процедуры, клинические испытания, мнения или информацию, доступные на этом веб-сайте. Использование вами веб-сайта регулируется нашими Политика конфиденциальности .
Использование вами веб-сайта регулируется нашими Политика конфиденциальности .
Системная склеродермия и исходы беременности: ретроспективное исследование из одного центра | Arthritis Research & Therapy
- Исследовательская статья
- Открытый доступ
- Опубликовано:
- Джузеппе Бариларо 1 ,
- Алейда Кастельянос 2 ,
- Inês Gomez-Ferreira 1 ,
- Gema Maria Lledó 1 ,
- Carlo Della Rocca 3 ,
- Lorena Fernandez-Blanco 2 ,
- Ricard Cervera 1,4 ,
- Нурия Баньос 2 ,
- Франсеск Фигерас 2,4 и
- …
- Жерар Эспиноса
ORCID: orcid. org/0000-0003-1336-0163 1,4
org/0000-0003-1336-0163 1,4
Исследования и терапия артрита
том 24 , Номер статьи: 91 (2022)
Процитировать эту статью
1174 доступа
11 Альтметрический
Детали показателей
Abstract
История вопроса
Беременность у пациенток с системным склерозом (ССД) уже не является таким редким событием, как это было раньше, но литературных данных об исходах беременности у женщин с СС недостаточно. Частота преждевременных родов и задержки внутриутробного развития (ЗВУР), по-видимому, увеличивается, в то время как риск выкидыша является спорным. Кроме того, ни в одном исследовании не сравнивали исходы беременности при ССД с антифосфолипидным синдромом (АФС) и системной красной волчанкой (СКВ). Мы провели ретроспективное исследование, чтобы сравнить исходы беременности и заболевания у женщин с ССД с когортой женщин того же возраста с системной красной волчанкой (СКВ), антифосфолипидным синдромом (АФС) и здоровых женщин (ГК).
Частота преждевременных родов и задержки внутриутробного развития (ЗВУР), по-видимому, увеличивается, в то время как риск выкидыша является спорным. Кроме того, ни в одном исследовании не сравнивали исходы беременности при ССД с антифосфолипидным синдромом (АФС) и системной красной волчанкой (СКВ). Мы провели ретроспективное исследование, чтобы сравнить исходы беременности и заболевания у женщин с ССД с когортой женщин того же возраста с системной красной волчанкой (СКВ), антифосфолипидным синдромом (АФС) и здоровых женщин (ГК).
Методы
С 2008 по 2019 год в отделении беременных высокого риска нашего центра проспективно наблюдались 154 беременности от пациенток с СС, СКВ, АФС и ГХ. , задержка внутриутробного развития (ЗВУР), преэклампсия, неонатальная смертность, преждевременные роды и новорожденные с малым весом для гестационного возраста (ЗВР). Единичные неблагоприятные исходы беременности (ОСБ) представляли собой вторичные конечные точки. Оценивались изменения активности СС в зависимости от беременности.
Оценивались изменения активности СС в зависимости от беременности.
Результаты
Риск АПО был значительно выше у пациентов с ССД по сравнению с ГК (60,6% против 10,0%; ОШ = 14,42; 95% ДИ 3,70–56,18, p = 0,001) и пациентами с СКВ (60,6% против 37,5). %; ОШ = 3,56; 95% ДИ 1,29–9,83, p = 0,014). По сравнению с ГК у женщин с ССД была повышена частота выкидыша в первом триместре беременности (15% против 0%; p = 0,016), преэклампсии (12% против 0%, p = 0,038) и новорожденных с SGA (21,2% против 0%; p = 0,003). Преждевременные роды были более частыми при беременности с СС по сравнению с ГК (24,2% против 5%; ОШ = 6,08; 9).5% ДИ 1,19–31,02, p = 0,036) и больные СКВ (24,2% против 7,5%, ОШ = 5,68; 95% ДИ 1,1–29,38, p = 0,038). Заболевание оставалось стабильным у всех пациенток с ССД во время беременности и до 1 года после родов.
Выводы
Мы обнаружили повышенный риск АПО в нашей когорте ССД по сравнению с ГК (с более высокими показателями выкидышей, преэклампсии, новорожденных с ВГА и преждевременными родами) и пациентками с СКВ (с более высокой частотой преждевременных родов). Настоятельно рекомендуется мультидисциплинарное ведение беременных женщин с СС высокого риска.
Настоятельно рекомендуется мультидисциплинарное ведение беременных женщин с СС высокого риска.
История вопроса
Системный склероз (СС) представляет собой сложное и многофакторное аутоиммунное заболевание, характеризующееся прогрессирующим фиброзом кожи и внутренних органов и невоспалительной васкулопатией. Заболеваемость у женщин в 4-9 раз выше, чем у мужчин [1]. Средний возраст начала заболевания — около 40 лет; следовательно, большинство пациенток с ССД на момент возникновения заболевания уже являются матерями. В последние годы стала более распространенной привычка откладывать беременность по социальным и экономическим причинам, увеличивая возможность наступления беременности после начала заболевания. Этот факт делает беременность более частой проблемой, с которой приходится иметь дело в настоящее время.
В общей литературе, опубликованной до сих пор, в отношении беременностей при ССД были сделаны разные выводы об исходах беременности, в то время как данные о заболеваниях матерей скудны. Большинство исследований, опубликованных до 1990 г., которые в основном состоят из серий случаев, показали неблагоприятные исходы для матери и плода, с повышенной частотой бесплодия, выкидышей и осложнений у матери [2,3,4,5,6,7,8]. Однако в более поздней литературе [9, 10, 11, 12, 13], включая одно из двух проспективных исследований, опубликованных на сегодняшний день [14], описаны гораздо лучшие результаты с частотой успешных беременностей, сходной с общей популяцией, и без увеличения в материнской смертности. Например, в ряде исследований [9, 10, 14], данные об исходах беременности собирали с помощью анкетирования. Более того, ни одно исследование не включало в контрольную группу пациенток с аутоиммунными заболеваниями, характеризующимися заболеваемостью беременных [11,12,13,14,15].
Большинство исследований, опубликованных до 1990 г., которые в основном состоят из серий случаев, показали неблагоприятные исходы для матери и плода, с повышенной частотой бесплодия, выкидышей и осложнений у матери [2,3,4,5,6,7,8]. Однако в более поздней литературе [9, 10, 11, 12, 13], включая одно из двух проспективных исследований, опубликованных на сегодняшний день [14], описаны гораздо лучшие результаты с частотой успешных беременностей, сходной с общей популяцией, и без увеличения в материнской смертности. Например, в ряде исследований [9, 10, 14], данные об исходах беременности собирали с помощью анкетирования. Более того, ни одно исследование не включало в контрольную группу пациенток с аутоиммунными заболеваниями, характеризующимися заболеваемостью беременных [11,12,13,14,15].
В целом, хотя общий акушерский результат был хорошим, между различными исследованиями не было единообразия, с противоречивыми данными о повышенном риске преждевременных родов [10, 14, 16, 17, 18], задержке внутриутробного развития (ЗВУР) [12, 18], маловесные для гестационного возраста (SGA) новорожденные [9, 10, 18] или преэклампсии [12]. Интересно, что одно исследование показало, что кортикостероиды были связаны с преждевременными родами, в то время как потребление фолиевой кислоты и антитела к топоизомеразе были защитными [18].
Интересно, что одно исследование показало, что кортикостероиды были связаны с преждевременными родами, в то время как потребление фолиевой кислоты и антитела к топоизомеразе были защитными [18].
В отношении активности заболевания во время беременности и послеродового периода в большинстве исследований наблюдалась существенная стабильность. Тем не менее, несколько авторов предположили, что женщины с ранним (начало менее 4 лет) диффузным кожным СС (dcSSc) и положительными антителами к топоизомеразе имеют более высокий риск прогрессирования заболевания [14, 18].
Антифосфолипидный синдром (АФС), наиболее частая приобретенная тромбофилия, и системная красная волчанка (СКВ) часто связаны с такими осложнениями беременности, как привычное невынашивание беременности, преэклампсия, плацентарная недостаточность и ЗВУР [19, 20].
Цель настоящего исследования состояла в том, чтобы ретроспективно оценить исходы беременности и заболевания у женщин с ССД, беременность которых проспективно наблюдалась в соответствии со стандартизированным протоколом в нашей клинике беременности высокого риска, по сравнению с женщинами с СКВ и АФС и здоровыми женщинами. контрольная (ГК) группа.
контрольная (ГК) группа.
Пациенты и методы
Мы определили 21 женщину с СС, которые забеременели после появления симптомов и чьи беременности наблюдались в нашей клинике для беременных высокого риска в период с 2008 по 2019 год. В качестве групп сравнения мы выбрали 26 беременных женщин с СКВ и 31 с первичный APS, посещающий нашу клинику для беременных с высоким риском в тот же период. Кроме того, была включена группа из 40 здоровых женщин, беременность которых наблюдалась в нашем центре в период с 2010 по 2019 год. Пациенты с ССД, АФС и СКВ и здоровые женщины были сопоставимы по возрасту.
Все пациентки находились под проспективным наблюдением в течение всей беременности и до 1 года после родов. При каждом последующем посещении во время беременности у пациенток с ССД собирали следующие переменные: частота сердечных сокращений, артериальное давление и признаки или симптомы, указывающие на поражение органов или систем, связанное с ССД, такое как феномен Рейно, язвы на пальцах и любые другие кожные, суставные , легочные, сердечные, почечные или желудочно-кишечные проявления. По данным нескольких авторов, поражение легких, сердца и почек оценивали с клинической и лабораторной точки зрения [21, 22]. В случае высокого клинического подозрения на клинические проявления, связанные с ССД, выполнялись специфические тесты, такие как исследование функции легких или допплеровская эхокардиограмма. Кроме того, скорость роста плода и кинетика фетоплацентарного допплеровского потока оценивались с помощью серийного ультразвукового исследования, начиная с первого триместра.
По данным нескольких авторов, поражение легких, сердца и почек оценивали с клинической и лабораторной точки зрения [21, 22]. В случае высокого клинического подозрения на клинические проявления, связанные с ССД, выполнялись специфические тесты, такие как исследование функции легких или допплеровская эхокардиограмма. Кроме того, скорость роста плода и кинетика фетоплацентарного допплеровского потока оценивались с помощью серийного ультразвукового исследования, начиная с первого триместра.
Первичным результатом исследования была комбинированная конечная точка неблагоприятных исходов беременности (APO), определяемая как следующие события: (a) выкидыш s : невынашивание беременности < 10 недель беременности; (b) гибель плода > 10 недель беременности; в) смерть новорожденных до выписки из стационара вследствие осложнений недоношенности и/или плацентарной недостаточности; (d) преэклампсия: новое начало гипертензии (систолическое артериальное давление [АД] ≥ 140 мм рт. ст. или диастолическое АД ≥ 90 мм рт. ст.) и протеинурия (> 300 мг/24 ч) или дисфункция органов-мишеней, или и то, и другое после 20 недель беременности или во время послеродовой период; (e) преждевременные роды: роды < 37 недель из-за плацентарной недостаточности, гестационной гипертензии или преэклампсии; (f) ЗВУР, оцененная с помощью УЗИ как окружность живота плода ниже 5-го процентиля; (g) Новорожденный SGA: масса тела при рождении < 5-го процентиля для гестационного возраста при отсутствии анатомических пороков развития или генетических изменений [23].
ст.) и протеинурия (> 300 мг/24 ч) или дисфункция органов-мишеней, или и то, и другое после 20 недель беременности или во время послеродовой период; (e) преждевременные роды: роды < 37 недель из-за плацентарной недостаточности, гестационной гипертензии или преэклампсии; (f) ЗВУР, оцененная с помощью УЗИ как окружность живота плода ниже 5-го процентиля; (g) Новорожденный SGA: масса тела при рождении < 5-го процентиля для гестационного возраста при отсутствии анатомических пороков развития или генетических изменений [23].
Исследование проводилось в соответствии с Хельсинкской декларацией. Поскольку это было ретроспективное исследование, комитет по этике больничных клиник отказался от требований для утверждения. Все пациенты и контрольная группа дали информированное согласие на участие и публикацию результатов исследования.
Статистический анализ
Категориальные переменные сравнивались с использованием критерия хи-квадрат или точного критерия Фишера, когда это уместно, тогда как двусторонний T -критерий Стьюдента использовался для непрерывных переменных. Двусторонний p значение <0,05 считалось статистически значимым. Модели логистической регрессии использовались для многомерного анализа, чтобы скорректировать влияние возможных искажающих факторов. Сила каждой ассоциации была выражена как отношение шансов (ОШ) с 95% доверительным интервалом (ДИ). Данные анализировали с использованием пакета SPSS 25.0 (SPSS Inc., Чикаго, Иллинойс, США).
Двусторонний p значение <0,05 считалось статистически значимым. Модели логистической регрессии использовались для многомерного анализа, чтобы скорректировать влияние возможных искажающих факторов. Сила каждой ассоциации была выражена как отношение шансов (ОШ) с 95% доверительным интервалом (ДИ). Данные анализировали с использованием пакета SPSS 25.0 (SPSS Inc., Чикаго, Иллинойс, США).
Результаты
Общая характеристика
В исследование включена 21 пациентка с СС, всего 33 беременности. Все беременности были спонтанными, за исключением 4, наступивших с помощью вспомогательных репродуктивных технологий. Например, у одной пациентки было 5 беременностей, у 8 пациенток — 2 беременности, у остальных — одна беременность. Было три беременности близнецами.
Шестнадцать (76%) из 21 пациента соответствовали пересмотренным критериям Американского колледжа ревматологии/Европейской лиги против ревматизма (ACR/EULAR) 2013 г. [24], в то время как 5 соответствовали критериям LeRoy и Mesdger 2001 г. для раннего ССД [25]. Среди пяти пациентов с ранним ССД у одного пациента был обнаружен феномен Рейно, положительный результат на антитела к Scl70 и нарушение моторики пищевода, подтвержденное манометрией; у одного пациента, классифицированного как sine scleroderma SSc, были опухшие пальцы Рейно и типичная капилляроскопическая картина с кровоизлияниями и расширенными капиллярами; у одного была болезнь Рейно, поражение пищевода и положительный результат на антицентромерные антитела; и последние два имели синдром Рейно, антицентромерную позитивность, телеангиэктазии и неспецифическую, хотя и ненормальную капилляроскопию.
для раннего ССД [25]. Среди пяти пациентов с ранним ССД у одного пациента был обнаружен феномен Рейно, положительный результат на антитела к Scl70 и нарушение моторики пищевода, подтвержденное манометрией; у одного пациента, классифицированного как sine scleroderma SSc, были опухшие пальцы Рейно и типичная капилляроскопическая картина с кровоизлияниями и расширенными капиллярами; у одного была болезнь Рейно, поражение пищевода и положительный результат на антицентромерные антитела; и последние два имели синдром Рейно, антицентромерную позитивность, телеангиэктазии и неспецифическую, хотя и ненормальную капилляроскопию.
У девяти (42,9%) пациентов была ограниченная кожная склеродермия (lcSSc), у двух (9,5%) — dcSSc и у десяти (47,6%) — синус-склеродермия (ssSSc). Основные демографические характеристики, совокупные клинические проявления, иммунологические особенности и лечение пациентов с ССД представлены в таблице 1.
Таблица 1 Демографические характеристики, клинические проявления, иммунологические особенности и лечение пациентов с ССД
Полная таблица
Итого , мы включили 121 контрольную беременность, 40 от 26 пациентов с СКВ, 41 от 31 пациента с АФС и 40 здоровых контрольных. Средняя продолжительность заболевания при зачатии у пациентов с ССД составила 6,0 (SD 5,43) лет, т.е.0,4 (SD 5,98) и 2,5 (SD 4,43) года для пациентов с СКВ и АФС соответственно.
Средняя продолжительность заболевания при зачатии у пациентов с ССД составила 6,0 (SD 5,43) лет, т.е.0,4 (SD 5,98) и 2,5 (SD 4,43) года для пациентов с СКВ и АФС соответственно.
Неблагоприятные исходы беременности
Исходы беременности во всей серии представлены в таблице 2, а в таблице 3 представлены исходы беременности для различных подмножеств ССД. Скорректированные ОШ основных исходов представлены в таблице 4 . В многомерном анализе, включавшем курение, артериальную гипертензию и прием кортикостероидов, общий риск АПО оказался значительно выше у пациентов с ССД по сравнению с ГК (60,6% против 10,0%; ОШ = 14,42; 9).5% ДИ 3,70-56,18, p = 0,001) и больных СКВ (60,6% против 37,5%; ОШ = 3,56; 95% ДИ 1,29-9,83, p = 0,014), в то время как по сравнению с больными АФС не достигают статистической значимости (60,6% против 36,6%; ОШ = 2,76; 95% ДИ 0,95–8,07, p = 0,06). После исключения трех беременностей двойней риск АПО все еще был повышен у пациенток с ССД по сравнению с ГХ (56,7% против 10,0%; ОШ = 11,77; 95% ДИ 3,34–41,51, p = 0,001), но не достигая статистической значимости. по сравнению с больными СКВ (56,7% против 37,5%; ОШ = 2,18; 95% ДИ 0,83–5,72, p = 0,11).
по сравнению с больными СКВ (56,7% против 37,5%; ОШ = 2,18; 95% ДИ 0,83–5,72, p = 0,11).
Таблица 2. Исходы беременности у пациенток с ССД, АФС, СКВ и контрольной группы основные исходы: сравнение пациенток с ССД, АФС, СКВ и ГХ
Полная таблица
Всего в группе ССД было 6 (21,2%) спонтанных потерь беременности, 5 из них в первом триместре и одна в третий триместр. Что касается выкидышей в первом триместре, было два периимплантационных, два эмбриональных и один преэмбриональный выкидыш. Например, четыре из 5 выкидышей произошли у двух пациенток с ССС, один из которых соответствовал критериям ACR/EULAR, а другой был классифицирован как ранний ССД; оставшийся выкидыш и невынашивание беременности в третьем триместре произошли у двух пациенток с lcSSc, в то время как ни одна из трех беременностей с dcSSc не закончилась прерыванием беременности. Выкидыш не был связан с наличием антифосфолипидных антител. Выкидыши в первом триместре были более частыми у пациенток с ССД по сравнению со здоровой контрольной группой (15,2 против 0 %, 9 %). 0485 p = 0,016), но не СКВ и АФС.
0485 p = 0,016), но не СКВ и АФС.
Преэклампсия была диагностирована у четырех (12,1%) из 33 беременностей с ССД, причем в одном случае она была тяжелой. Например, три из четырех были беременны двойней. Частота была выше по сравнению со здоровым контролем (12,1% против 0%, p = 0,038), но не увеличивалась по сравнению с больными СКВ и АФС. ЗВУР был обнаружен при пяти беременностях с ССД, что было более частым по сравнению со здоровым контролем, хотя и не достигало статистической значимости (15,2% против 5%, 9).0485 p = 0,143), но не больным АФС и СКВ. Новорожденные с SGA значительно чаще встречались у больных ССД по сравнению с ГК (21,2% против 0%; p = 0,003), а не при СКВ (21,2% против 5,0%, p = 0,069) и АФС (21,2% против = 0,069). 19,5%, р = 0,857).
В нашей популяции ССД было 8 случаев преждевременных родов, один из них произошел у пациентки с ранним ССД. Преждевременные роды были более частыми при беременности с СС по сравнению с НС (24,2% против 5%; ОШ = 6,08; 9). 5% ДИ 1,19-31,02, p = 0,036) и больных СКВ (24,2% против 7,5%, ОШ = 5,68; 95% ДИ 1,1-29,38, p = 0,038), но не к АФС (24,2% против 22% , p = 0,816). Связь была подтверждена после поправки на артериальную гипертензию и курение как смешанные переменные. Интересно, что у всех трех пациенток с dcSSc были преждевременные роды со статистически значимой ассоциацией по сравнению с другими подмножествами SSc ( p = 0,03). Пациентки с ССД, перенесшие преждевременные роды, имели более высокую частоту ЗВУР (25% против 12,0% у пациенток без преждевременных родов), SGA (37,5% против 16%) и использование кортикостероидов (50% против 20%), но во всех случаях ассоциация не достигла статистической значимости ( p = 0,57, p = 0,32 и p = 0,12 соответственно). Ни продолжительность заболевания при зачатии, ни структура антител не коррелировали с преждевременными родами.
5% ДИ 1,19-31,02, p = 0,036) и больных СКВ (24,2% против 7,5%, ОШ = 5,68; 95% ДИ 1,1-29,38, p = 0,038), но не к АФС (24,2% против 22% , p = 0,816). Связь была подтверждена после поправки на артериальную гипертензию и курение как смешанные переменные. Интересно, что у всех трех пациенток с dcSSc были преждевременные роды со статистически значимой ассоциацией по сравнению с другими подмножествами SSc ( p = 0,03). Пациентки с ССД, перенесшие преждевременные роды, имели более высокую частоту ЗВУР (25% против 12,0% у пациенток без преждевременных родов), SGA (37,5% против 16%) и использование кортикостероидов (50% против 20%), но во всех случаях ассоциация не достигла статистической значимости ( p = 0,57, p = 0,32 и p = 0,12 соответственно). Ни продолжительность заболевания при зачатии, ни структура антител не коррелировали с преждевременными родами.
Не было никакой разницы в частоте кесарева сечения в нашей когорте СС по сравнению с контрольными группами. Всего было 4 случая планового кесарева сечения: два из-за ЗВУР и остальные из-за беременности двойней и протезирования тазобедренного сустава каждый. Произошло два случая невыборочного кесарева сечения, один из-за дистоции плода, а второй из-за тяжелой преэклампсии.
Всего было 4 случая планового кесарева сечения: два из-за ЗВУР и остальные из-за беременности двойней и протезирования тазобедренного сустава каждый. Произошло два случая невыборочного кесарева сечения, один из-за дистоции плода, а второй из-за тяжелой преэклампсии.
Случаев неонатальной или перинатальной смерти не зарегистрировано, и ни один новорожденный не имел непосредственных осложнений и не нуждался в госпитализации в отделение интенсивной терапии. Один младенец родился с большим врожденным пороком развития, после родов выявлен синдром Холта-Орама.
Влияние беременности на ССД
ССД оставался стабильным у всех пациенток, случаев прогрессирования заболевания в течение всей беременности и до 1 года после родов не было. Случаев склеродермического почечного криза не наблюдалось. У одной пациентки с беременностью двойней и тяжелой преэклампсией, осложненной гемолизом, повышенным уровнем печеночных ферментов и синдромом низкого количества тромбоцитов (HELLP), что привело к плановому кесареву сечению, в ближайшем послеродовом периоде развилась тяжелая гипертензия с отеком легких и острой дыхательной недостаточностью. Пациент был интубирован и пролечен агрессивной антигипертензивной и мочегонной терапией с полным выздоровлением.
Пациент был интубирован и пролечен агрессивной антигипертензивной и мочегонной терапией с полным выздоровлением.
Обсуждение
ССД является редким заболеванием, и до недавнего времени беременность после начала заболевания была редкостью. Насколько нам известно, это первое исследование, в котором сообщается, что пациентки с СС имеют более высокий риск неблагоприятных исходов беременности (комплексная конечная точка, включающая потерю плода, ЗВУР, новорожденных с ЗВВ, преэклампсию, преждевременные роды и неонатальную смертность) по сравнению с пациентками с СКВ и ГХ. , имея при этом значительный риск, хотя и не значительно выше, по сравнению с АФС. Таким образом, строгий мониторинг наряду с междисциплинарным ведением этих пациенток является оправданным, и эти беременности следует рассматривать как беременности с высоким риском.
В недавнем систематическом обзоре и метаанализе [26], включая статьи, опубликованные в период с 1950 по 2018 г., сообщается о повышении частоты выкидышей, ЗВУР, преждевременных родов, новорожденных с низкой массой тела при рождении, гестационной гипертензии и кесаревом сечении. Наши результаты подтверждают большинство этих выводов. Фактически, в нашей серии мы обнаружили повышенный риск выкидышей в первом триместре, ЗВУР, новорожденных с SGA, преэклампсии и преждевременных родов.
Наши результаты подтверждают большинство этих выводов. Фактически, в нашей серии мы обнаружили повышенный риск выкидышей в первом триместре, ЗВУР, новорожденных с SGA, преэклампсии и преждевременных родов.
Например, выкидыши были более частыми в нашей популяции SSc по сравнению со здоровым контролем. Связь между СС и выкидышами подтверждает результаты метаанализа Blagojevic et al. [26]. Однако четыре из 5 выкидышей, обнаруженных в нашей популяции, произошли у 2 пациенток, и нельзя исключать возможность влияния других факторов на исход. Более того, необходимо учитывать, что в нашей группе ВК выкидышей не было, что ниже ожидаемого.
Частота новорожденных SGA была значительно выше у пациентов с SSc по сравнению с HC. Чакраварти и др. [12] и Тараборелли и соавт. [18] обнаружили более высокую частоту ЗВУР и новорожденных с очень низкой массой тела при рождении в своих когортах. Возможное объяснение этого явления может быть найдено в плацентарной васкулопатии, о чем свидетельствуют патологические находки плаценты у пациенток с ССД, которые включали децидуальную васкулопатию со стромальным фиброзом, дисплазию мезенхимальных ворсин плаценты, инфаркты и снижение маточно-плацентарной перфузии [27].
Частота преэклампсии была выше в нашей популяции ССД по сравнению со здоровым контролем, как было установлено несколькими авторами [12, 16]. Тем не менее, три из 4 случаев преэклампсии были зарегистрированы при беременности двойней, где риск преэклампсии выше. Следовательно, эта ассоциация может быть случайной, и необходимы дополнительные данные.
Частота преждевременных родов была высокой у пациенток с ССД, выше, чем у пациенток с ГХ и СКВ. По данным других авторов [14, 26], преждевременные роды чаще встречались при диффузном ССД, чем при других подмножествах. В итальянском многоцентровом исследовании беременности при системном склерозе (IMPRESS) авторы обнаружили, что пациентки, перенесшие преждевременные роды, имели более высокий уровень ЗВУР и использование кортикостероидов, в то время как прием фолиевой кислоты и антитела к топоизомеразе были защитными [18]. Эти результаты не были подтверждены в нашей когорте, даже несмотря на то, что частота ЗВУР и приема кортикостероидов, по-видимому, была выше у пациенток с ССД, перенесших недоношенность. Это может быть связано с недостатком мощности из-за нашей относительно небольшой выборки. Наконец, защитный эффект антител против топоизомеразы не подтвердился.
Это может быть связано с недостатком мощности из-за нашей относительно небольшой выборки. Наконец, защитный эффект антител против топоизомеразы не подтвердился.
Согласно последним литературным данным [18, 26], заболевание оставалось стабильным, повышения активности, клинического ухудшения или склеродермического почечного криза в течение всей беременности и до 1 года после родов не зарегистрировано. Тот факт, что наша популяция не включала пациентов с длительностью заболевания менее 4 лет, мог способствовать этому исходу. И наоборот, не было зарегистрировано улучшения некоторых проявлений заболевания, таких как феномен Рейно или язвы на пальцах. Однако все наши пациентки с ССД на момент наступления беременности находились в течение достаточно длительного времени в стабильной фазе заболевания; следовательно, улучшения не ожидалось.
Основным преимуществом нашего исследования является тот факт, что все беременности проспективно наблюдались в нашей аутоиммунно-акушерской клинике, поэтому данные о течении беременности собирались напрямую, а не оценивались с помощью опросников, как в нескольких предыдущих исследованиях, или, как в одном случае, через административная база данных [12]. Более того, большинство пациентов соответствовали критериям SSc ACR/EULAR, что гарантировало однородность нашей популяции [24]. За контрольными группами также наблюдали проспективно, что является основным отличием по сравнению со всеми предыдущими исследованиями. Например, сообщаемая распространенность каждого акушерского проявления во всех исследуемых группах (включая здоровую контрольную группу) была реальной и не взята из литературы. Кроме того, сравнение беременностей с СС с другими аутоиммунными заболеваниями, связанными с заболеваемостью беременных, такими как СКВ и АФС, предоставило новую информацию, поскольку повышенная частота АПО у пациенток с СС по сравнению с СКВ и более высокая частота преждевременных родов при СС по сравнению с пациентами с СКВ. .
Более того, большинство пациентов соответствовали критериям SSc ACR/EULAR, что гарантировало однородность нашей популяции [24]. За контрольными группами также наблюдали проспективно, что является основным отличием по сравнению со всеми предыдущими исследованиями. Например, сообщаемая распространенность каждого акушерского проявления во всех исследуемых группах (включая здоровую контрольную группу) была реальной и не взята из литературы. Кроме того, сравнение беременностей с СС с другими аутоиммунными заболеваниями, связанными с заболеваемостью беременных, такими как СКВ и АФС, предоставило новую информацию, поскольку повышенная частота АПО у пациенток с СС по сравнению с СКВ и более высокая частота преждевременных родов при СС по сравнению с пациентами с СКВ. .
Наше исследование также имеет несколько ограничений: во-первых, его ретроспективный дизайн. Во-вторых, небольшая выборка из-за ее одноцентрового дизайна, что делает возможным возникновение ошибки II рода при анализе ассоциации с различными исходами. Более того, тот факт, что не все пациенты были протестированы на весь спектр специфичных к ССД антител, может ограничить диапазон наших результатов. Наконец, мы должны отметить, что выкидышей в нашей группе HC не было. Потеря беременности на ранних сроках является довольно частым ОПН с распространенностью 10–15% в общей популяции [28]. Возможно, поскольку наши здоровые контроли также наблюдались в нашей клинике высокого риска, это могло быть причиной такого хорошего результата. Кроме того, мы не смогли оценить наличие хромосомных аномалий у пациенток с ССД, перенесших ранние выкидыши. Поэтому, несмотря на то, что мы обнаружили более высокую частоту выкидышей при СС по сравнению с ГК, этот аспект требует дальнейшего изучения.
Более того, тот факт, что не все пациенты были протестированы на весь спектр специфичных к ССД антител, может ограничить диапазон наших результатов. Наконец, мы должны отметить, что выкидышей в нашей группе HC не было. Потеря беременности на ранних сроках является довольно частым ОПН с распространенностью 10–15% в общей популяции [28]. Возможно, поскольку наши здоровые контроли также наблюдались в нашей клинике высокого риска, это могло быть причиной такого хорошего результата. Кроме того, мы не смогли оценить наличие хромосомных аномалий у пациенток с ССД, перенесших ранние выкидыши. Поэтому, несмотря на то, что мы обнаружили более высокую частоту выкидышей при СС по сравнению с ГК, этот аспект требует дальнейшего изучения.
Выводы
Таким образом, наши результаты показывают, что риск общего АПО, например, выкидышей, новорожденных с SGA, преэклампсией и преждевременных родов, повышен у беременных женщин с ССД. Беременных женщин с ССД следует рассматривать как группу повышенного риска неблагоприятных исходов. В обязательном порядке необходимо провести предварительное консультирование и направить их в специализированные отделения для беременных с высоким риском, где они могут находиться под очень пристальным наблюдением многопрофильной команды.
В обязательном порядке необходимо провести предварительное консультирование и направить их в специализированные отделения для беременных с высоким риском, где они могут находиться под очень пристальным наблюдением многопрофильной команды.
Частота беременностей у пациенток с ССД в последние годы заметно увеличилась, и женщины и медицинские работники нуждаются в обширной информации о возможных исходах их беременности. Для улучшения наших знаний необходимы дальнейшие исследования, вероятно многоцентровые, с большим числом пациентов [29].]. Большое многоцентровое проспективное обсервационное исследование беременности при ССД (Международное многоцентровое исследование беременности при системном склерозе (IMPRESS 2)) в настоящее время продолжается, и результаты ожидаются.
Наличие данных и материалов
Набор данных, подтверждающих выводы этой статьи, можно получить у соответствующего автора по обоснованному запросу.
Сокращения
- SSc:
Системный склероз
- ЮГР:
Ограничение внутриутробного развития
- SGA:
Маленькие для гестационного возраста
- DCSSC:
Диффузный кожный системный склероз
- СКВ:
Системная красная волчанка
- АПС:
Антифосфолипидный синдром
- УВ:
Здоровые элементы управления
- ПОМОЩЬ:
Гемолиз, повышенный уровень печеночных ферментов и низкий уровень тромбоцитов
Ссылки
- «>
Джордано М., Валентини Г., Луполи С., Джордано А. Беременность и системный склероз. Ревмирующий артрит. 1985; 28(2):237–238.
КАС
СтатьяGoogle ученый
Баллоу С.П., Морли Дж.Дж., Кушнер И. Беременность и системный склероз. Ревмирующий артрит. 1984;27(3):295–8.
КАС
СтатьяGoogle ученый
Черный CM, Stevens WM. Склеродермия. Реум Дис Клин Норт Ам. 1989;15(2):193–212.
КАС
СтатьяGoogle ученый
«>Скарпинато Л., Маккензи А.Х. Беременность и прогрессирующий системный склероз. Клинический случай и обзор литературы. Клив Клин Q. 1985;52(2):207–11.
КАС
СтатьяGoogle ученый
Slate WG, Graham AR. Склеродермия и беременность. Am J Obstet Gynecol. 1968;101(3):335–41.
КАС
СтатьяGoogle ученый
Silman AJ, Black C. Увеличение частоты самопроизвольных абортов и бесплодия у женщин со склеродермией до начала заболевания: контролируемое исследование. Энн Реум Дис. 1988;47(6):441–4.
КАС
СтатьяGoogle ученый
«>Стен В.Д., Медсгер Т.А. мл. Фертильность и исход беременности у женщин с системным склерозом. Ревмирующий артрит. 1999;42(4):763–8.
КАС
СтатьяGoogle ученый
Sampaio-Barros PD, Самара AM, Маркес Нето Ж.Ф. Гинекологический анамнез при системной склеродермии. Клин Ревматол. 2000;19(3):184–7.
КАС
СтатьяGoogle ученый
Chakravarty EF, Khanna D, Chung L. Исходы беременности при системном склерозе, первичной легочной гипертензии и серповидно-клеточной анемии. Акушерство Гинекол. 2008;111(4):927–34.
Артикул
Google ученый
«>Стен В.Д. Беременность у женщин с системной склеродермией. Акушерство Гинекол. 1999;94(1):15–20.
КАС
пабмедGoogle ученый
van Wyk L, van der Marel J, Schuerwegh AJ, Schouffoer AA, Voskuyl AE, Huizinga TW, et al. Повышенная частота осложнений беременности у женщин, у которых позже развивается склеродермия: исследование случай-контроль. Артрит Res Ther. 2011;13(6):R183.
Артикул
Google ученый
Чен Дж.С., Робертс С.Л., Симпсон Дж.М., Марч Л.М. Исходы беременности у женщин с редкими аутоиммунными заболеваниями. Артрит Ревматолог.
 2015;67(12):3314–23.
2015;67(12):3314–23.Артикул
Google ученый
Чанг Л., Флюкт Р.Л., Колон И., Шах А.А., Друзин М., Чакраварти Э.Ф. Исходы беременностей, осложненных системной склеродермией и смешанным заболеванием соединительной ткани. волчанка. 2006;15(9):595–9.
КАС
СтатьяGoogle ученый
Тараборелли М., Рамони В., Брукато А., Айро П., Баджокки Г., Беллисаи Ф. и др. Краткий отчет: успешные беременности, но более высокий риск преждевременных родов у пациенток с системной склеродермией: итальянское многоцентровое исследование. Ревмирующий артрит. 2012;64(6):1970–7.
Артикул
Google ученый
Пьеранджели С.С., Лидер Б., Бариларо Г., Уиллис Р., Бранч Д.В. Приобретенные и наследственные тромбофилии во время беременности. Obstet Gynecol Clin North Am.
 2011;38(2):271–295, х.
2011;38(2):271–295, х.Артикул
Google ученый
Ли Л.А. Неонатальная волчанка: клинические проявления и лечение. Педиатрические препараты. 2004;6(2):71–8.
Артикул
Google ученый
Sobanski V, Launay D, Depret S, Ducloy-Boutors AS, Hachulla E. Особые соображения у беременных с системным склерозом. Эксперт преподобный Клин Иммунол. 2016;12(11):1161–73.
КАС
СтатьяGoogle ученый
Giles I, Yee CS, Gordon C. Стратегическое лечение ревматических заболеваний при беременности и кормлении грудью. Нат Рев Ревматол. 2019;15(7):391–402.
Артикул
Google ученый
Буйон Дж.П., Ким М.Ю., Герра М.М., Ласкин К.А., Петри М., Локшин М.Д. и др. Предикторы исходов беременности у больных волчанкой: когортное исследование.
 Энн Интерн Мед. 2015;163(3):153–63.
Энн Интерн Мед. 2015;163(3):153–63.Артикул
Google ученый
Ван ден Хуген Ф., Ханна Д., Франсен Дж., Джонсон С.Р., Барон М., Тиндалл А. и др. Критерии классификации системного склероза 2013 года: совместная инициатива Американского колледжа ревматологов/Европейской лиги против ревматизма. Ревмирующий артрит. 2013;65(11):2737–47.
Артикул
Google ученый
LeRoy EC, Medsger TA Jr. Критерии классификации раннего системного склероза. J Ревматол. 2001;28(7):1573–156.
КАС
пабмедGoogle ученый
Благоевич Дж., АлОдхаиби К.А., Али А.М., Белландо-Рандоне С., Лепри Г., Бруни С. и др. Беременность при системной склеродермии: результаты систематического обзора и метаанализа. J Ревматол. 2020;47(6):881–7.
Артикул
Google ученый
«>Quenby S, Gallos ID, Dhillon-Smith RK, Podesek M, Stephenson MD, Fisher J, et al. Выкидыш имеет значение: эпидемиологические, физические, психологические и экономические издержки ранней потери беременности. Ланцет. 2021;397 (10285): 1658–67.
Barilaro G, della Rocca C, Espinosa G. Акушерские исходы при системном склерозе: взгляд внутрь запечатанной коробки. Ревматол Интерн. 2022;42(5):921–2.
Симеон-Азнар С.П., Фоноллоса-Пла В., Толоса-Вилелла С., Эспиноса-Гаррига Г., Рамос-Казальс М., Кампильо-Грау М. и др. Реестр Испанской сети по системному склерозу: клиническая картина в зависимости от кожных подмножеств и иммунологического статуса. Семин Артрит Реум. 2012;41(6):789–800.
Артикул
Google ученый
Winkelman E. Беременность при прогрессирующем системном склерозе (склеродермия). Ассоциация женщин J Am Med. 1962; 17: 557–61.
КАС
пабмед
Google ученый
Steen VD, Conte C, Day N, Ramsey-Goldman R, Medsger TA Jr. Беременность у женщин с системным склерозом. Ревмирующий артрит. 1989;32(2):151–7.
КАС
Статья
Google ученый
Bernatsky S, Hudson M, Pope J, Vinet E, Markland J, Robinson D, et al. Оценка репродуктивного анамнеза при системной склеродермии. Ревмирующий артрит. 2008;59(11):1661–4.
Артикул
Google ученый
Ibba-Manneschi L, Manetti M, Milia AF, Miniati I, Benelli G, Guiducci S, et al. Тяжелые фиброзные изменения и измененная экспрессия ангиогенных факторов при материнской склеродермии: плацентарные данные. Энн Реум Дис. 2010;69(2):458–61.
КАС
Статья
Google ученый
Ссылки на скачивание
Благодарности
Неприменимо.
Финансирование
Это исследование не получило специального гранта от какого-либо финансирующего агентства в государственном, коммерческом или некоммерческом секторах.
Информация об авторе
Авторы и организации
Отделение аутоиммунных заболеваний, больничная клиника Барселонского университета, Вильярроэль, 08036, Барселона, Каталония, Испания Медицина матери и плода, BCNatal, Барселонский центр медицины матери и плода и новорожденного, больница Сан-Хуан-де-Деу и больница-клиника, Университет Барселоны, Барселона, Каталония, Испания
Aleida Castellanos, Lorena Fernandez-Blanco, Núria Baños & Francesc Figueras
Департамент медицинских наук и биотехнологии, Университет Sapienza, 04100, Latina, Italy
Carlo Della Rocca
5. Pi i Sunyer (IDIBAPS), Барселона, Испания
Ricard Cervera, Francesc Figueras и Gerard Espinosa
Авторы
- Giuseppe Barilaro
Просмотр публикаций автора
Вы также можете искать этого автора в
PubMed Google Scholar - Aleida Castellanos
Просмотр публикаций автора
Вы также можете искать этого автора в
PubMed Google Scholar - Inês Gomez-Ferreira
Просмотр публикаций автора
Вы также можете искать этого автора в
PubMed Google Scholar - Хема Мария Льедо
Просмотр публикаций автора
Вы также можете искать этого автора в
PubMed Google Scholar - Carlo Della Rocca
Просмотр публикаций автора
Вы также можете искать этого автора в
PubMed Google Scholar - Lorena Fernandez-Blanco
Посмотреть публикации автора
Вы также можете искать этого автора в
PubMed Google Scholar - Рикард Сервера
Просмотр публикаций автора
Вы также можете искать этого автора в
PubMed Google Scholar - Núria Baños
Просмотр публикаций автора
Вы также можете искать этого автора в
PubMed Google Scholar - Francesc Figueras
Просмотр публикаций автора
Вы также можете искать этого автора в
PubMed Google Scholar - Gerard Espinosa
Посмотреть публикации автора
Вы также можете искать этого автора в
PubMed Google Scholar
Contributions
GB и GE разработали план исследования и составили отчет. GML, LFB и NB набрали участников. GB, IGF и AC собрали данные и составили отчет. CDR, RC и FF предоставили базовые знания для анализа и интерпретации данных. Все авторы ознакомились с отчетом. Все авторы просмотрели и одобрили окончательный вариант для публикации.
GML, LFB и NB набрали участников. GB, IGF и AC собрали данные и составили отчет. CDR, RC и FF предоставили базовые знания для анализа и интерпретации данных. Все авторы ознакомились с отчетом. Все авторы просмотрели и одобрили окончательный вариант для публикации.
Информация об авторах
GB и GML являются аспирантами и научными сотрудниками отделения аутоиммунных заболеваний больничной клиники Университета Барселоны. AC является аспирантом и научным сотрудником в отделении медицины матери и плода, BCNatal, Барселонского центра медицины матери и плода и новорожденного, больницы Сан-Жоан-де-Деу и больницы-клиники Университета Барселоны. CDR является профессором патологии Римского университета Сапиенца в Риме. RC является профессором и директором кафедры аутоиммунных заболеваний UB-GSK в Университете Барселоны, заведующим кафедрой аутоиммунных заболеваний и вице-президентом «Sociedad Española Multidisciplinar de Enfermedades Autoinmunes Sistémicas» (SEMAIS). LFB и NB являются ассистентами в отделении медицины матери и плода, BCNatal, Барселонском центре медицины матери и плода и новорожденного, больнице Sant Joan de Déu и больнице Clinic. Ф. Ф. является доцентом UB и руководителем отделения материнско-фетальной медицины BCNatal, Барселонского центра материнско-фетальной и неонатальной медицины, больницы Сан-Жоан-де-Деу и больницы Clínic. GE является профессором кафедры аутоиммунных заболеваний UB-GSK в Университете Барселоны и консультантом отделения аутоиммунных заболеваний Hospital Clinic.
Ф. Ф. является доцентом UB и руководителем отделения материнско-фетальной медицины BCNatal, Барселонского центра материнско-фетальной и неонатальной медицины, больницы Сан-Жоан-де-Деу и больницы Clínic. GE является профессором кафедры аутоиммунных заболеваний UB-GSK в Университете Барселоны и консультантом отделения аутоиммунных заболеваний Hospital Clinic.
Автор, ответственный за переписку
Переписка с
Джерард Эспиноса.
Декларация этики
Утверждение этики и согласие на участие
Отказ от участия.
Согласие на публикацию
Не применимо.
Конкурирующие интересы
Авторы заявляют об отсутствии конкурирующих интересов.
Дополнительная информация
Примечание издателя
Springer Nature остается нейтральной в отношении юрисдикционных претензий в опубликованных картах и институциональной принадлежности.
Права и разрешения
Открытый доступ Эта статья находится под лицензией Creative Commons Attribution 4. 0 International License, которая разрешает использование, совместное использование, адаптацию, распространение и воспроизведение на любом носителе или в любом формате, при условии, что вы укажете соответствующую ссылку на оригинальный автор(ы) и источник, предоставьте ссылку на лицензию Creative Commons и укажите, были ли внесены изменения. Изображения или другие сторонние материалы в этой статье включены в лицензию Creative Commons на статью, если иное не указано в кредитной строке материала. Если материал не включен в лицензию Creative Commons статьи, а ваше предполагаемое использование не разрешено законом или выходит за рамки разрешенного использования, вам необходимо получить разрешение непосредственно от правообладателя. Чтобы просмотреть копию этой лицензии, посетите http://creativecommons.org/licenses/by/4.0/. Отказ Creative Commons от права на общественное достояние (http://creativecommons.org/publicdomain/zero/1.0/) применяется к данным, представленным в этой статье, если иное не указано в кредитной линии данных.
0 International License, которая разрешает использование, совместное использование, адаптацию, распространение и воспроизведение на любом носителе или в любом формате, при условии, что вы укажете соответствующую ссылку на оригинальный автор(ы) и источник, предоставьте ссылку на лицензию Creative Commons и укажите, были ли внесены изменения. Изображения или другие сторонние материалы в этой статье включены в лицензию Creative Commons на статью, если иное не указано в кредитной строке материала. Если материал не включен в лицензию Creative Commons статьи, а ваше предполагаемое использование не разрешено законом или выходит за рамки разрешенного использования, вам необходимо получить разрешение непосредственно от правообладателя. Чтобы просмотреть копию этой лицензии, посетите http://creativecommons.org/licenses/by/4.0/. Отказ Creative Commons от права на общественное достояние (http://creativecommons.org/publicdomain/zero/1.0/) применяется к данным, представленным в этой статье, если иное не указано в кредитной линии данных.
