32 недели недоношенные дети: Недоношенный ребенок: особенности, степени, этапы выхаживания
Недоношенные дети: 10 вопросов к неонатологу — GSD
Дата публикации: 01-02-2023
Обновлено: 28-04-2023
Тема: Педиатрия
Время чтения: 1 мин
Автор статьи
Clelia Andolina
Медицинский редактор
Antonella Poloniato
Редактор и переводчик
Viktoryia Luhakova
Сегодня мы поговорим о недоношенных детях и об особенностях заботы о них с доктором Antonella Poloniato, детским неонатологом и координатором отделения Неонатологии в Ospedale San Raffaele.
1. Недоношенные дети в Италии: сколько их?
Ежегодно в Италии рождается около 500 000 детей, примерно 10% из них рождаются до 37 недель и поэтому считаются недоношенными.
Недоношенность различается по степени тяжести в зависимости от срока беременности, на котором родился ребенок: подавляющее большинство недоношенных детей рождаются в период от 34 до 36 недель гестации, а 1 из 10 недоношенных детей рождается ранее 32 недель гестации.
Еще одним важным параметром для прогнозирования интенсивности ухода после рождения является вес при рождении: около 1% новорожденных рождаются с весом менее полутора килограммов, в основном на низких сроках беременности.
2. Каковы причины недоношенности?
Существует множество причин недоношенности, но во многих случаях не удается выявить провоцирующий фактор. Существуют предшествующие или связанные с беременностью состояния, которые могут способствовать преждевременным родам. Например, к преждевременным родам могут предрасполагать нижеуказанные факторы:
- инфекции репродуктивной системы и мочеполового тракта;
- заболевания плаценты;
- пороки развития или значительное растяжение матки (в частности при многоплодной беременности).
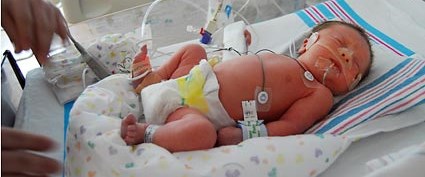
В некоторых случаях женщине может быть необходимо родить преждевременно, чтобы сохранить свое здоровье или здоровье будущего ребенка: это касается преждевременных родов, к которым относятся двойня и многоплодная беременность.
Существуют также причины, связанные с некомфортными внешними условиями, которые могут привести к более раннему рождению ребенка, например:
- перегрузка на работе;
- отсутствие защиты материнства, особенно в последние месяцы беременности;
- сильный стресс.
3. Можно ли предотвратить недоношенность?
Всемирная организация здравоохранения поставила задачу не только попытаться сократить число преждевременных родов, которых во всем мире насчитывается около 15 миллионов, но также и прежде всего повышенную заболеваемость и смертность детей, родившихся раньше положенного срока и проживающих в странах с низким уровнем развития.
В Италии мы находимся в относительно привилегированном положении, но и его можно улучшить: женщины, желающие забеременеть имеют доступ к отличному уровню медицинской помощи, сравнимому, а иногда и превосходящему уровень других промышленно развитых стран.
Однако необходимо сделать все возможное с медицинской точки зрения, чтобы выявить факторы риска, вызывающие преждевременные роды, например, инфекции полового аппарата.
4. Преждевременные роды: каковы последствия?
Последствия и тяжесть зависят от того, насколько преждевременно родился человек: за последние 30 лет в неонатологии появилось много передовых методов ухода, выросла неонатологическая культура, и заболеваемость даже на низких сроках беременности снижается. Тем не менее, недоношенность по-прежнему остается состоянием, которое не является физиологическим и которому необходимо уделять большое внимание.
На сегодняшний день более 85% детей, родившихся весом менее полутора килограммов или на сроке до 32 недель, получают профилактику до рождения, чтобы вызвать созревание легких, так что они получают преимущества в развитии дыхательной системы — одного из основных критических моментов преждевременных родов.
Были приобретены методы и знания, позволяющие недоношенным детям продолжать свое созревание вне материнской утробы. Техника, безусловно, важна, но также и прежде всего забота о новорожденном, чтобы он мог продолжать расти вне материнской утробы, забота об окружающей среде и сенсорных стимулах, чтобы они были максимально модулированы.
Техника, безусловно, важна, но также и прежде всего забота о новорожденном, чтобы он мог продолжать расти вне материнской утробы, забота об окружающей среде и сенсорных стимулах, чтобы они были максимально модулированы.
Нервная система младенца отличается чрезвычайной пластичностью и продолжает развиваться до двухлетнего возраста: это делает ее, с одной стороны, очень уязвимой, а с другой — чрезвычайно отзывчивой на сенсорные, экологические и реляционные стимулы. Именно поэтому в последние годы произошел переход от ухода только за недоношенным ребенком к уходу за ним и его родителями.
5. Что следует предпринять, если ребенок родился раньше срока
Это зависит от степени тяжести: дети, родившиеся до 32 недель беременности или с весом менее полутора килограммов, скорее всего, будут нуждаться в респираторной и питательной поддержке. В этом случае лечение более сложное и направлено на имитацию внутриутробного роста, комплексную поддержку всех органов, но в особенности питания.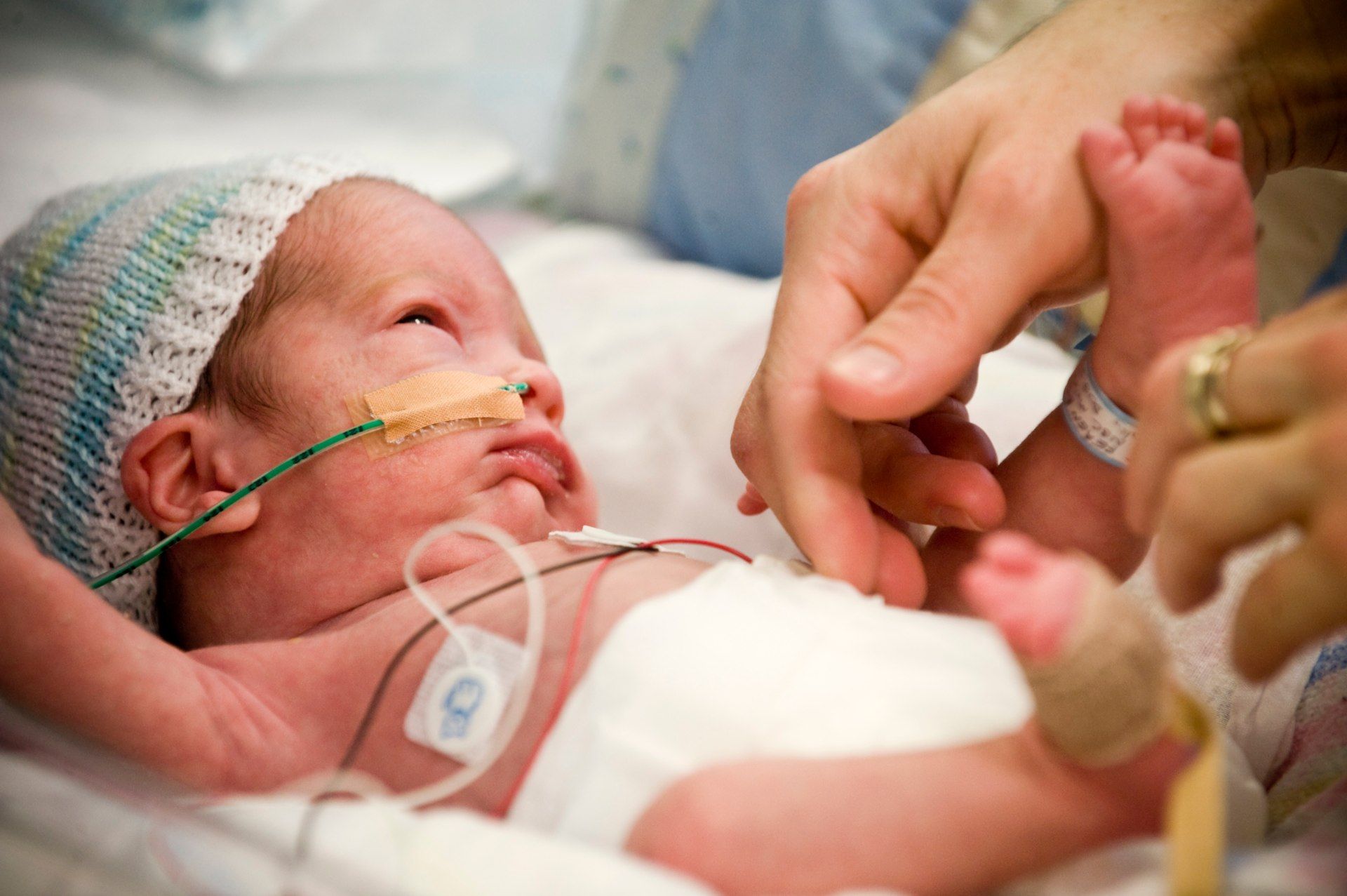
Для детей, родившихся раньше срока, необходимо грудное молоко, поскольку оно обладает важными преимуществами: оно меняется в зависимости от срока беременности и потребностей ребенка, поэтому каждый ребенок получает так необходимое ему грудное молоко. Поэтому так важно поддерживать матерей, родивших раньше, в это особенно деликатное время.
Дети, родившиеся между 32 и 34 неделями, иногда могут иметь хороший вес и меньше трудностей, но все же нуждаются в помощи, например, в респираторной поддержке, возможно, преходящей и только в первые несколько дней жизни; они также могут испытывать трудности при кормлении из-за незрелости их сосательной системы.
Дети, родившиеся после 34 недель беременности, которых англосаксы называют «late preterm» (поздними недоношенными), обычно не нуждаются в интенсивной терапии при рождении и часто могут оставаться с матерью в палате, хотя за ними будет вестись более тщательное наблюдение, поскольку они менее способны, поддерживать температуру тела, адекватный уровень глюкозы, особенно в первые несколько часов жизни, и координировать способность сосать-дышать и глотать.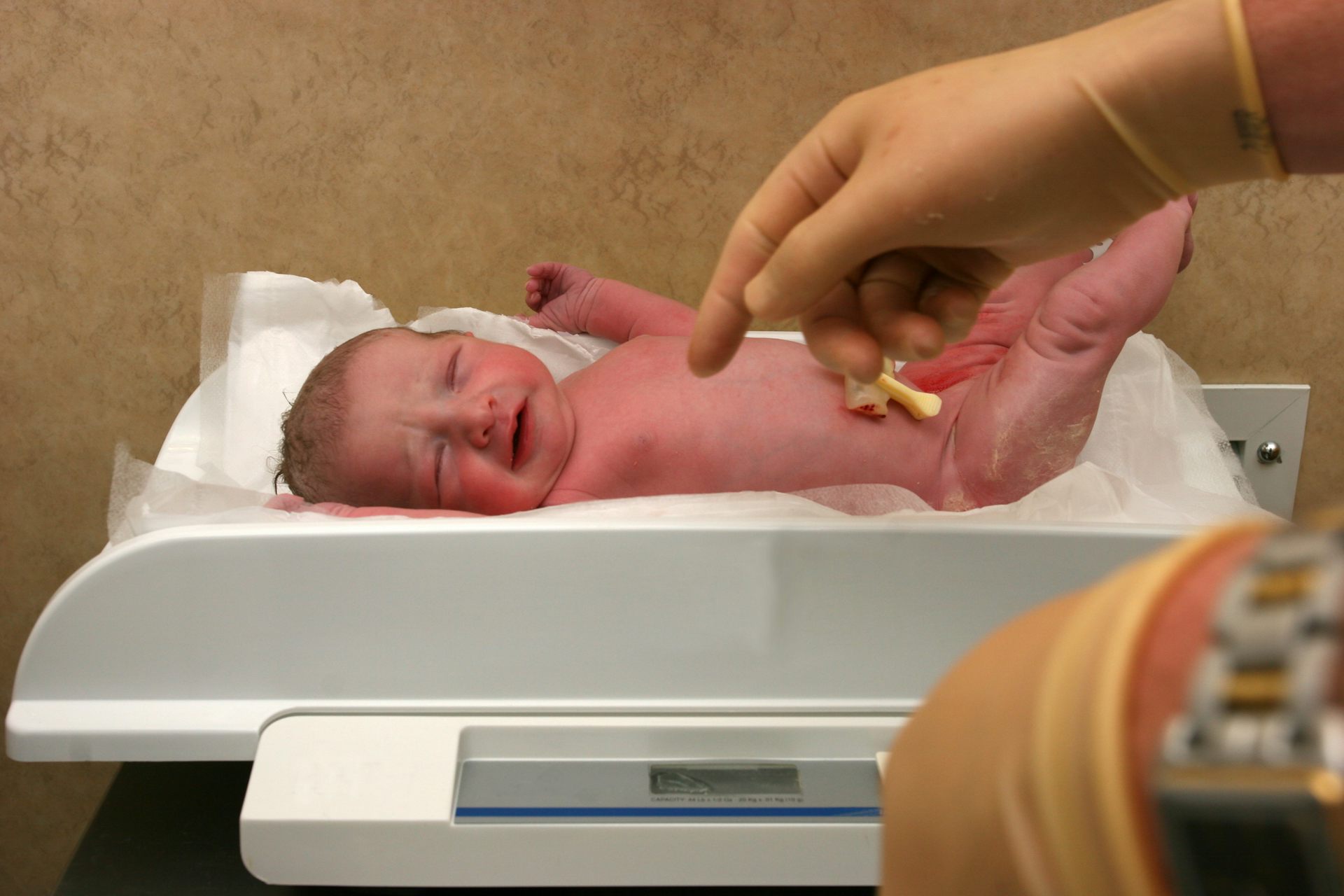
6. Роль родителей
Родители имеют первостепенное значение при неонатальных заболеваниях: их роль — лечебная, и отношения с ребенком должны начинаться с самого начала. Важно подчеркнуть, что когда ребенок рождается раньше положенного срока, его мать и отец также становятся родителями раньше положенного срока. Важно поддерживать их на этом пути.
После нескольких лет чрезвычайной ситуации, вызванной пандемией, неонатальные отделения и отделения интенсивной терапии вновь открыли свои двери для родителей и родственников, восстановив необходимые и незаменимые родительские отношения с первых часов после рождения.
7. Когда недоношенный ребенок полностью восстанавливается?
Обычно недоношенные дети восстанавливаются в течение первых месяцев жизни или в течение первого года жизни, если у них не было ограничения роста во время беременности. Для детей, родившихся раньше 32 недель, неонатологи учитывают предполагаемую дату рождения, чтобы рассчитать правильный возраст. До 2-3 лет при оценке роста этих детей фактически руководствуются правильным гестационным возрастом рождения.
До 2-3 лет при оценке роста этих детей фактически руководствуются правильным гестационным возрастом рождения.
В результате международных исследований были получены кривые роста, так называемые «центильные» кривые, которые более соответствуют и отличаются от кривых роста детей, родившихся в срок.
Можно предположить, что ребенок, которого правильно вырастили в утробе матери, может восстановить свой вес в возрасте от 1 до 2 лет, а рост — от 2 до 4 лет. Конечно, все зависит от личной ситуации.
8. Обречен ли недоношенный ребенок на проблемы со здоровьем?
Необходимо индивидуализировать каждую историю болезни: есть младенцы, родившиеся очень недоношенными, которые имеют спокойное течение послеродового периода, что мало влияет на их прибавку в весе и росте, и поэтому у них мало проблем с постнатальным ростом.
Обычно выясняется, что чем сложнее период после рождения, тем больше вероятность того, что это может нарушить соматический рост и нейроразвитие ребенка.
Очень важно, чтобы каждый ребенок рассматривался с учетом его собственной истории: в свете современного ухода недоношенные дети имеют большие шансы вырасти здоровыми.
Именно поэтому все чаще возникает необходимость в организации наблюдения за детьми с низкой массой тела при рождении, чтобы в случае обнаружения трудностей можно было принять меры на ранней стадии.
9. Преждевременные роды: могут ли они повториться?
Это зависит от причин, спровоцировавших недоношенность: если причина кроется в состоянии матки матери, существует вероятность повторения. С другой стороны, если случай единичный, он, скорее всего, не повторится, и мать сможет доносить беременность до срока без риска.
Состояние здоровья матери должно быть под контролем и все заболевания, даже хронические, быть пролечены для предотвращения рецидивов.
10. Поддержка в Ospedale San Raffaele
В нашем отделении рождаются дети всех сроков беременности, за которыми осуществляется питательный и респираторный уход. С 2019 года наша больница получила признание как «Больница доброжелательного отношения к ребенку»: здесь уделяется большое внимание поддержке грудного вскармливания для недоношенных детей и их матерей.
Кроме того, уже некоторое время организуется наблюдение за сильно недоношенными детьми, которое охватывает не только педиатрический, но и неврологический аспект, чтобы следить за новорожденным во всех его проявлениях в соответствии с национальными и международными рекомендациями.
Наконец, важно подчеркнуть, что в San Raffaele уход и лечение за критическим новорожденным и его семьёй является мультидисциплинарным: неонатологи работают вместе со специалистами различных медицинских дисциплин, медсестер, перинатальных психологов и физиотерапевтов, которые помогают им принимать индивидуальные диагностические и терапевтические решения.
Перейти к другим новостям
Педиатрия
13-06-2023
Комплексное вмешательство на сердце 15-месячной девочки в Policlinico San Donato
GSD — Gruppo San Donato
Читать далее
Педиатрия
09-03-2023
Симптомы целиакии у детей: что это такое и как их распознать
GSD — Gruppo San Donato
Читать далее
Педиатрия
30-11-2022
Что такое мышечная дистрофия Дюшенна?
GSD — Gruppo San Donato
Читать далее
Тяжелые врожденные пороки сердца у недоношенных детей с низким весом теперь совместимы с жизнью
Последние новости
Пороки сердца у недоношенных и глубоко недоношенных детей с экстремально низким весом
Госпиталь Сант Жоан де Деу является ведущим медицинским центром по лечению врожденных пороков сердца у недоношенных и глубоко недоношенных детей с экстремально низким весом.
В 2017 году команда кардиохирургов госпиталя Сант Жоан де Деу в Барселоне впервые провела операцию на открытом сердце недоношенному младенцу, рожденному на 32 неделе беременности весом всего 1370 граммов.
Ему был исправлен серьезный врожденный порок сердца, который мог бы привести к его смерти.
Врожденные пороки сердца представляют собой группу заболеваний, характеризующихся наличием структурных изменений в сердце. Эти нарушения возникают при формировании сердца во время эмбрионального развития. Они появляются у 8 из 1000 живых новорожденных. Симптомы, связанные с пороками сердца, очень различны, и даже есть случаи, когда вообще нет проявления симптомов, но также есть и те случаи, в которых требуется хирургическое вмешательство в течение первых недель жизни ребенка.
Когда рождается недоношенный ребенок со сложной врожденной сердечной патологией, очень важно планировать будущую стратегию действий. Семьи обычно в таких случаях психологически шокированы ситуацией, поэтому им требуется помощь профессионалов, которые смогут оказать им поддержку в принятии важных решений.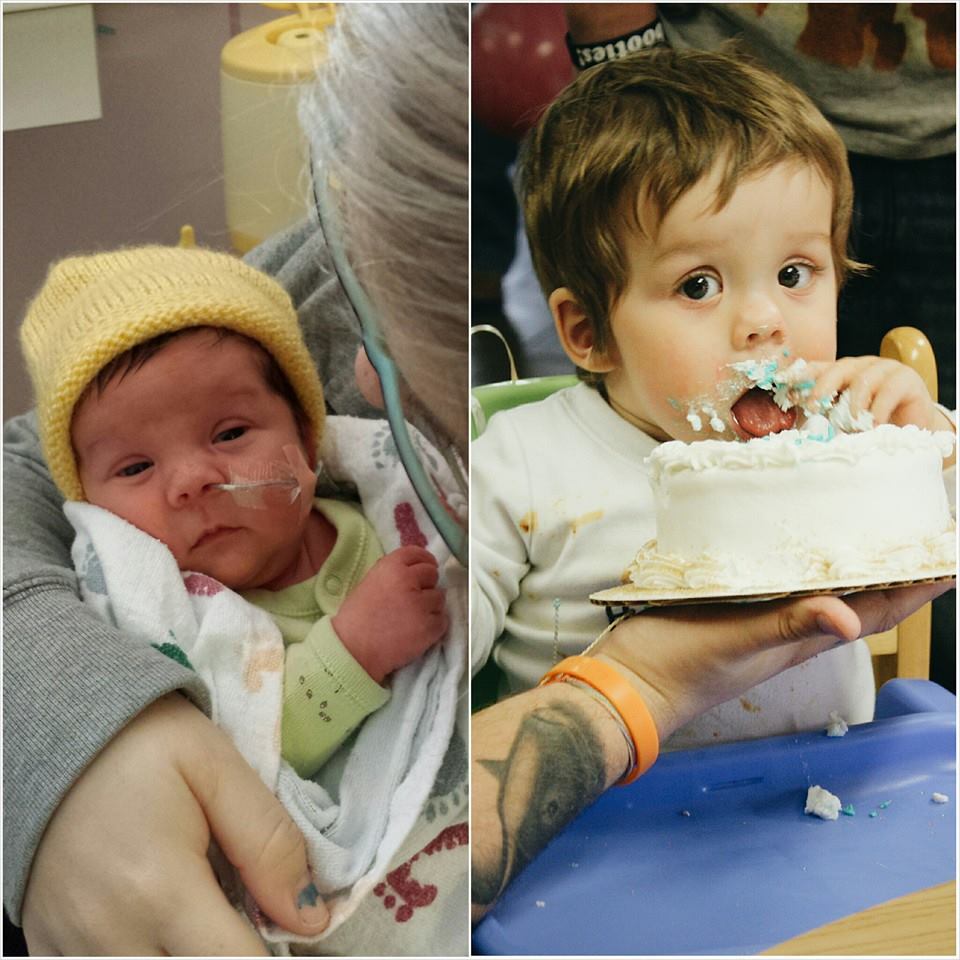
Хосе Мария Каффарена — глава отделения сердечных патологий и заведующий отделения кардиохирургии Госпиталя Сант Жоан де Деу Барселона, вместе со своей командой проводит сердечно-сосудистые операции для пациентов с врожденными пороками сердца. Когда команда доктора Каффарены сталкивается с одним из таких случаев, он должен принять решение быстро, обычно в первые дни или недели жизни ребенка.
эти первые недели жизни жизненно важны для будущего ребенка
Реализация хирургического вмешательства в такой же степени сложна, как и знание, когда и как управлять сердцем ребенка, родившегося на 32-неделе беременности, с недоразвитием всех жизненно важных органов. Как говорит доктор Каффарена, «эти первые недели жизни жизненно важны для будущего ребенка». В медицинских центрах, которые проводят хирургические операции, должна быть команда высококвалифицированных специалистов и, кроме того, они должны обладать самыми лучшими техническими ресурсами, которые могут облегчить задачу хирургов.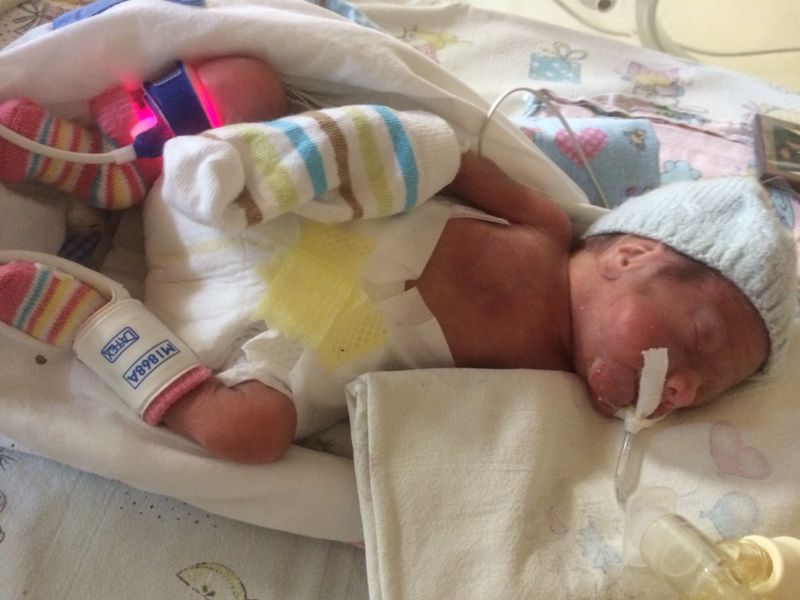 Основные осложнения, которые могут возникнуть у данных пациентов, могут повлиять на дыхательную и неврологическую систему. После того, как было принято трудное решение о проведении операции на сердце недоношенному ребенку, запускается процесс проведения хирургического вмешательства, которое заканчивается деликатным послеоперационным периодом. После проведения операции, мы можем встретить пациентов, у которых нет осложнений, пациентов, у которых возникают временные осложнения или,в худшем случае, новорожденных с хроническими осложнениями.
Основные осложнения, которые могут возникнуть у данных пациентов, могут повлиять на дыхательную и неврологическую систему. После того, как было принято трудное решение о проведении операции на сердце недоношенному ребенку, запускается процесс проведения хирургического вмешательства, которое заканчивается деликатным послеоперационным периодом. После проведения операции, мы можем встретить пациентов, у которых нет осложнений, пациентов, у которых возникают временные осложнения или,в худшем случае, новорожденных с хроническими осложнениями.
На сегодняшний день Госпиталь Сант Жоан де Деу Барселона имеет нулевой показатель смертности по кардиохирургическим операциям с минимальной тяжестью последствий. Этот факт очень важен, поскольку мы говорим об очень сложных вмешательствах, в которых риски, которые должен предпринять хирург, очень высоки и возможные последствия для пациента могут оказаться очень серьёзными.
В течение апреля 2017 года команда кардиохирургов Госпиталя Сант Жоан де Деу впервые провела операцию на открытом сердце недоношенному ребенку, по исправлению серьезного врожденного порока, который мог бы привести к смерти. У ребенка был порок — транспозиция магистральных сосудов (ТМС), который означает неправильное положение главных сосудов, отходящих от сердца, т.е. аорты и ствола легочной артерии, относительно друг друга и относительно камер сердца, от которых они отходят. Это ситуация, когда сосуды полностью переместились, поменялись своими местами. Аорта отходит от правого желудочка, а легочная артерия — от левого. Эта врожденная аномалия вызывает параллельную циркуляцию крови, которая заставляет кислородсодержащую кровь возвращаться в легкие вместо того, чтобы проходить через аорту, чтобы насытить кислородом органы тела и наоборот. Кровь без оксигенации возвращается в организм, что вызывает недостаток кислорода в тканях. На восьмой день после родов, команда Госпиталя Сант Жоан де Деу Барселона, состоящая из кардиохирургов, кардиологов, неонатологов, реаниматологов, анестезиологов и медсестер, провела четырехчасовую операцию по исправлению порока — транспозиция магистральных сосудов.
У ребенка был порок — транспозиция магистральных сосудов (ТМС), который означает неправильное положение главных сосудов, отходящих от сердца, т.е. аорты и ствола легочной артерии, относительно друг друга и относительно камер сердца, от которых они отходят. Это ситуация, когда сосуды полностью переместились, поменялись своими местами. Аорта отходит от правого желудочка, а легочная артерия — от левого. Эта врожденная аномалия вызывает параллельную циркуляцию крови, которая заставляет кислородсодержащую кровь возвращаться в легкие вместо того, чтобы проходить через аорту, чтобы насытить кислородом органы тела и наоборот. Кровь без оксигенации возвращается в организм, что вызывает недостаток кислорода в тканях. На восьмой день после родов, команда Госпиталя Сант Жоан де Деу Барселона, состоящая из кардиохирургов, кардиологов, неонатологов, реаниматологов, анестезиологов и медсестер, провела четырехчасовую операцию по исправлению порока — транспозиция магистральных сосудов. Эта техника обычно применяется у пациентов с нормальным весом, но в этот раз данная операция была сделана впервые в Испании у глубоко недоношенного ребенка (32 недели беременности) с экстремально низким весом (1370 граммов).
Эта техника обычно применяется у пациентов с нормальным весом, но в этот раз данная операция была сделана впервые в Испании у глубоко недоношенного ребенка (32 недели беременности) с экстремально низким весом (1370 граммов).
Госпиталь Сант Жоан де Деу Барселона является ведущим центром в Испании по лечению пороков сердца.
Медицинская команда, которая выполняет операции на сердце у новорожденных, состоит из медицинских специалистов разных дисциплин, которые должны координировать свои действия, чтобы успешно проводить эти сложнейшие операции. Как отмечает д-р Каффарена:
Операция на сердце у недоношенных детей с низким весом будет успешной, если она будет проведена в узкоспециализированном центре и ее сделают новорожденному ребенку в первые дни после рождения
История рождения Марли и Рейни: 32-недельные близнецы
Более половины всех близнецов рождаются до 37-недельного возраста, что делает их недоношенными. Так было с Шоной Маки и Райли Раджалой, чьи близнецы, Марли и Рейни, родились в 32 недели. Тем не менее, недоношенные дети, как правило, имеют ряд временных проблем со здоровьем, что также имело место в случае с близнецами Маки-Раджала. Это история их рождения.
Так было с Шоной Маки и Райли Раджалой, чьи близнецы, Марли и Рейни, родились в 32 недели. Тем не менее, недоношенные дети, как правило, имеют ряд временных проблем со здоровьем, что также имело место в случае с близнецами Маки-Раджала. Это история их рождения.
В 31 неделю мне было очень больно. Мой живот был размером 46 недель. Я чувствовал, что вытянулся до предела. Мне было больно, и я не вставала с кровати или дивана, если только не ела. Это было действительно тяжело! Я чувствовал, как мое тело готовится к родам.
Я видел своего акушера-гинеколога, доктора Мелиссу Миллер, в больнице Св. Луки во вторник на 32-й неделе. Близнецы были большими и здоровыми, и казалось, что я смогу родить доношенных. Но с тем, как я себя чувствовал, я не был так уверен, что смогу продержаться еще пять недель.
В пятницу вечером после этой встречи мы с Райли отправились по делам. Я отдыхала большую часть дня и чувствовала себя очень раздражительной. Потом, как только мы вернулись домой, у меня отошли воды.
Работа в операционной
Я был очень напуган. Я не чувствовал себя готовым. Казалось, что это было слишком рано. Все, о чем я мог думать, это близнецы. Но Райли была рядом со мной. Он получил право на упаковку. Потом он подтащил сумку к двери, посмотрел на меня и сказал: «Пойдем, дорогая».
Как только мы приехали в родильный дом Святого Луки, нас сразу поместили в палату. У меня уже было раскрытие до 3 см. Дальше все продолжало быстро двигаться.
Вскоре мы узнали, что у нашей малышки тазовое предлежание (расположенное таким образом, чтобы ее ноги выходили вперед). Я планировал родить их обоих естественным путем, но мы поняли, что мне, возможно, придется сделать кесарево сечение. На всякий случай привезли в операционную (ИЛИ).
Добро пожаловать в этот мир, Марли Кристофер и Рейни Элизабет
К счастью, у меня был составлен план родов, и доктор Клэр Маллоф (которая была моим акушером-гинекологом во время родов) сделала все возможное, чтобы выполнить его.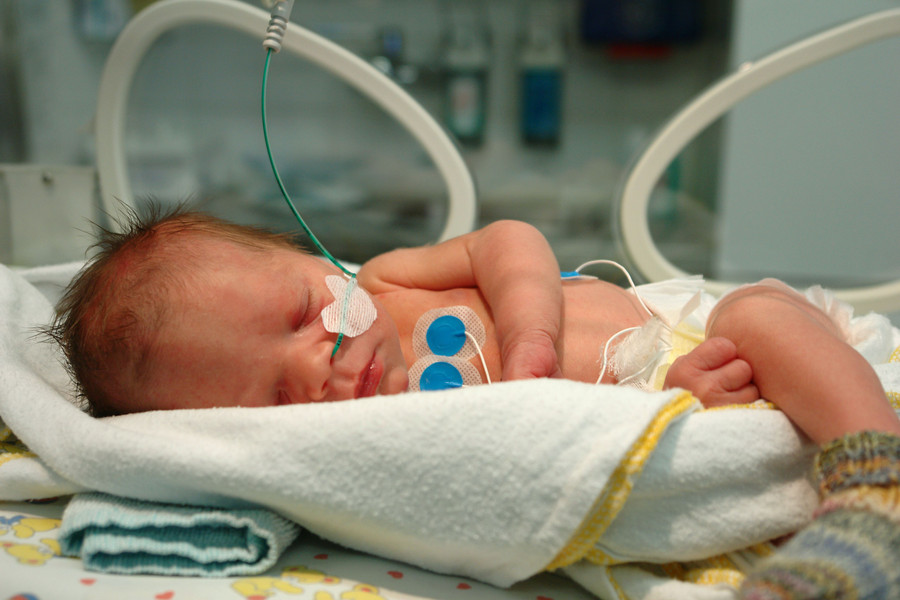 Она приглушила свет и сделала его очень удобным. Она знала, что я не хочу делать кесарево сечение, если это возможно.
Она приглушила свет и сделала его очень удобным. Она знала, что я не хочу делать кесарево сечение, если это возможно.
После нескольких часов родов в операционной наш мальчик, Марли Кристофер, родился в 2 часа ночи. Затем, как только он вышел, девочка перевернулась!
Наша дочь Рейни Элизабет родилась в 2:35 ночи. Я была так счастлива, что смогла родить их вагинально и без лекарств.
Уход за недоношенными детьми в больнице Св. Луки
Поскольку они родились недоношенными, в возрасте 32 недель, они нуждались в дополнительном уходе. Нас отвезли в специализированный ясли Святого Луки, который находится прямо в родильном доме. Марли и Рейни нужно было кормить через зонд, согревать и наблюдать, чтобы убедиться, что с ними все в порядке.
Я знал, что им, вероятно, понадобится дополнительный уход, так как они родились так рано. Я представлял, что они должны быть в большой комнате с множеством других младенцев. Мы думали, что у нас будет ограниченный доступ к ним, и мы сможем увидеть их только тогда, когда нам позволит персонал. Но все было совсем не так!
Но все было совсем не так!
Детский сад специализированного ухода разделен на отдельные комнаты, поэтому мы можем быть с ними, когда захотим. Мы также могли сделать перерыв и пойти домой или прогуляться, когда нам было нужно. Мы так рады, что у них есть собственная комната. Это было очень личное и казалось особенным.
Отправляемся домой новой семьей
Мы пробыли в больнице Святого Луки чуть меньше 3 недель. Я регулярно сцеживала грудное молоко, и дети ели примерно каждые три часа. Через 10 дней они постепенно начали осваивать кормление из бутылочки и смогли поддерживать температуру тела без посторонней помощи. Возможность наблюдать за каждым шагом их роста была потрясающей.
Можно сказать, что персонал очень любил наших малышей. Одна медсестра сказала: «Меня не было здесь три дня, я так скучала по ним!» Мы чувствовали себя так хорошо, зная, что они были в таких надежных и сострадательных руках. По мере того, как малыши росли и крепли, персонал, как и мы, волновался.
Мы очень впечатлены уровнем обслуживания, которое мы получили в больнице Святого Луки. Все были так милы с нами. К концу нашего пребывания в больнице лица персонала стали настолько знакомыми, что было почти трудно прощаться. Мы невероятно благодарны!
Узнайте больше историй о родах от таких мам, как Шона.
Родильный дом Святого Луки расположен в Дулуте, штат Миннесота, с клиниками Святого Луки в прилегающем регионе, включая Супериор, штат Висконсин. Чтобы записаться на экскурсию в родильный дом Святого Луки, позвоните по номеру 218.249..5605.
Поделиться:
Чего ожидать, если вашим многодетным детям придется провести время в отделении интенсивной терапии новорожденных
Зайдите в любой клуб для мам близнецов, группу в Facebook или на доску для малышей и ответьте на наиболее часто задаваемый вопрос будущими мамами близнецов is:
«На каком сроке у вас были роды и как долго вы находились в отделении интенсивной терапии?»
Ваши шансы на преждевременные роды и роды увеличиваются с каждым дополнительным ребенком, которого вы выращиваете, а также с вашим типом двойной беременности (моно/моно, моно/ди, ди/ди).
Преждевременные роды определяются как роды до 37 недель, и большинство врачей не допускают, чтобы многоплодные роды проходили дольше 38 недель. Почти 60 процентов всех близнецов и более 90 процентов тройняшек рождаются преждевременно (до 37 недель). ВОЗ.
В среднем беременность двойней длится 35 недель, беременность тройней — 33 недели, а беременность четверней — 29 недель. Помните, что это в среднем , так что определенно есть МОМ, которые родили все 40 недель (или больше 😮), и другие, которые родили раньше.
Большая часть этого находится вне вашего контроля, так что нет смысла напрягаться по этому поводу. Просто обязательно позаботьтесь о себе: много отдыхайте, пейте много жидкости и частые полезные перекусы.
Суть в следующем: чем раньше вы родите, тем дольше (обычно) вы будете оставаться в отделении интенсивной терапии. Точно так же, как каждая беременность и роды разные, каждое пребывание в отделении интенсивной терапии также немного отличается. Есть дети, рожденные в 38 недель, которым нужно время в отделении интенсивной терапии, в то время как другие, рожденные в 35 недель, вообще не остаются в отделении интенсивной терапии. Так что имейте в виду, что это всего лишь средние значения . Хорошее эмпирическое правило состоит в том, чтобы ожидать пребывания в отделении интенсивной терапии интенсивной терапии до первоначальной даты родов.
Есть дети, рожденные в 38 недель, которым нужно время в отделении интенсивной терапии, в то время как другие, рожденные в 35 недель, вообще не остаются в отделении интенсивной терапии. Так что имейте в виду, что это всего лишь средние значения . Хорошее эмпирическое правило состоит в том, чтобы ожидать пребывания в отделении интенсивной терапии интенсивной терапии до первоначальной даты родов.
А если вам не придется, то вы будете приятно удивлены 🙂
Вехи преждевременных родов
Я знаю, что некоторые из этих вещей страшно читать, но это жизнь с близнецами. Большинству людей нравится эта информация, но
если вы не хотите знать (мы понимаем!), пропустите этот раздел…
- 23 недели считается возрастом жизнеспособности;
более половины детей, рожденных в это время, выживут после отделения интенсивной терапии.
Эти недоношенные дети нуждаются в помощи для дыхания и поддержке, чтобы закончить
развитие систем своего организма. Скорее всего, им придется остаться в
Скорее всего, им придется остаться в
отделении интенсивной терапии в течение нескольких месяцев. - В возрасте 27 недель ребенка больше не недоношенные!
Сейчас они «очень недоношены» и имеют гораздо более высокую выживаемость.
95%. Их веки больше не слиты, а легкие более
развиты (хотя им все еще может понадобиться помощь при дыхании). У них есть
развили рефлекс испуга и скоординировали циклы сна/бодрствования. - В возрасте 32 недели ребенка сейчас «умеренно недоношены».
На этой неделе дети в основном могут контролировать температуру своего тела. Они
могут по-прежнему нуждаться в помощи, чтобы есть или дышать самостоятельно, что
вехи, необходимые для выписки из отделения интенсивной терапии интенсивной терапии. В среднем дети рождаются в 32 года.
недель останется в отделении интенсивной терапии около месяца. Дожить до 32 недель было
моя первая «цель», так как у детей, рожденных до или после этого момента, меньше
вероятность опасных для жизни осложнений. 32-недельники имеют 98%
32-недельники имеют 98%
процент выживаемости. - 34 недели была моей следующей «целью». Большинство врачей не будут
остановить преждевременные роды в 34 недели или позже. Эти малыши в финале
стадиях развития легких, и настраивают
сосательно-глотательно-дыхательный рефлекс, необходимый для успешного приема пищи. Это означает
что дети, рожденные в 34 недели, могут не нуждаться в значительной или какой-либо помощи
дышать или есть. - В 36 недель «поздним недоношенным» детям может потребоваться только
небольшая помощь в выращивании и кормлении. Эти дети могут находиться только в отделении интенсивной терапии
в течение нескольких недель, пока они не смогут поддерживать температуру своего тела, освоить
кормление и дыхание одновременно, и дышать самостоятельно.
Отделение интенсивной терапии новорожденных [произносится как NICK-you]:
Отделение интенсивной терапии новорожденных
Теперь, когда вы знаете основные этапы, давайте поговорим о том, чего ожидать в отделении интенсивной терапии новорожденных.
Обычно, независимо от того, как вы рожаете (вагинально или с помощью кесарева сечения), если дети недоношенные, ваш акушер, скорее всего, сначала покажет их вам (ура! Привет, малыши!), а затем их унесут, чтобы получить осмотрен неонатологом. Персонал обычно находится в родильном отделении или в соседней палате, и если детям не требуется кислород или какая-либо немедленная помощь, после осмотра неонатальный персонал принесет их обратно к вам.
Если им делать требуется немедленное вмешательство, ваш партнер может пойти с детьми, пока ваш акушер закончит с вами. Планируйте заранее, кто пойдет , а где , чтобы не волноваться об этом в данный момент. Имейте в виду, что у обоих детей может быть разный прогноз; много раз одному ребенку нужно будет отправиться в отделение интенсивной терапии, а другой может остаться с мамой.
Чтобы получить воодушевляющую и красивую книгу, которая поможет семьям ориентироваться и документировать свои поездки в отделения интенсивной терапии, ознакомьтесь с Наше путешествие в отделение интенсивной терапии: Маленькая память о крошечных чудесах. Эта книга также служит прекрасным напоминанием семьям с младенцами в отделениях интенсивной терапии новорожденных о том, что они определенно являются , а не в одиночку.
Эта книга также служит прекрасным напоминанием семьям с младенцами в отделениях интенсивной терапии новорожденных о том, что они определенно являются , а не в одиночку.
Советы по отделению интенсивной терапии:
- В зависимости от вашего состояния вы, возможно, не сможете сразу посетить своих детей в отделении интенсивной терапии. Отправьте своего партнера, чтобы держать вас в курсе.
- Медсестры — ваши лучшие друзья. Задайте им все вопросы, которые у вас есть, и расскажите им о том, что вас беспокоит. Они будут помогать вам всеми возможными способами и будут вашей ежедневной системой поддержки.
- Четко выражайте свои желания. Все наши врачи и медсестры знали, что я сцеживаюсь; девочки должны были сначала получать мое грудное молоко, а затем смесь, если это необходимо. Мы хотели быть там во время каждого кормления, чтобы, по возможности, они ждали нас.
- Не забывайте заботиться о себе. Лучшим подарком, который мы получили в больнице, был пакет с закусками: миндаль, печенье, батончики мюсли и фрукты.
 Это помогло нам (в основном мне) пережить несколько дней, когда нам пришлось ночевать в больнице. Мне нужно было есть все время, чтобы увеличить количество грудного молока. Я также принесла свою ОГРОМНУЮ бутылку с водой от беременности, чтобы убедиться, что я не обезвоживалась. Медсестры очень настойчиво следили за тем, чтобы мы спали. Они призывали нас немного отдохнуть, даже если это означало пропустить кормление. Они помогли нам понять, что нам нужно сначала надеть наши собственные «кислородные маски», прежде чем мы сможем заботиться о наших детях.
Это помогло нам (в основном мне) пережить несколько дней, когда нам пришлось ночевать в больнице. Мне нужно было есть все время, чтобы увеличить количество грудного молока. Я также принесла свою ОГРОМНУЮ бутылку с водой от беременности, чтобы убедиться, что я не обезвоживалась. Медсестры очень настойчиво следили за тем, чтобы мы спали. Они призывали нас немного отдохнуть, даже если это означало пропустить кормление. Они помогли нам понять, что нам нужно сначала надеть наши собственные «кислородные маски», прежде чем мы сможем заботиться о наших детях. - Весь опыт, вероятно, будет эмоционально сложным. Вы можете чувствовать себя беспомощным и обеспокоенным, но вы справитесь с этим.
- Медсестры отделения интенсивной терапии поют, укачивают младенцев и утешают их, когда вас нет рядом. Важно помнить, что о ваших детях заботятся, пока вы не можете быть рядом.
- Звоните в отделение интенсивной терапии сколько угодно раз. Вы не будете их беспокоить, и они будут рады поговорить с вами о том, как поживает ваш ребенок.
 Вы даже можете позвонить, когда будете сцеживаться в 3 часа ночи.
Вы даже можете позвонить, когда будете сцеживаться в 3 часа ночи. - Будьте готовы к разлуке: вы с младенцами, а малыши друг от друга.
- Берегите себя . Я уже говорил это? В отделении интенсивной терапии тяжело. У вас нет контроля, вы чувствуете, что не можете помочь и что вы бесполезны как родитель. Это было самое напряженное, подавляющее и трудное время в моей жизни . Не говоря уже о том, что после родов ваше тело уже избавлено от всех ваших гормонов. Так что дайте себе перерыв; хорошо поплачь и просто помни, что ты можешь это сделать. Если вы чувствуете себя слишком подавленным, поговорите со своим врачом или медсестрой. Они здесь, чтобы помочь вам.
- Не беспокойтесь ни о ком другом. Я был не в том состоянии, чтобы информировать всех на FB или по смс. Я звонил маме, когда мог. Она поделилась информацией с моими близкими родственниками и друзьями. Не позволяйте никому заставлять вас чувствовать себя виноватым.
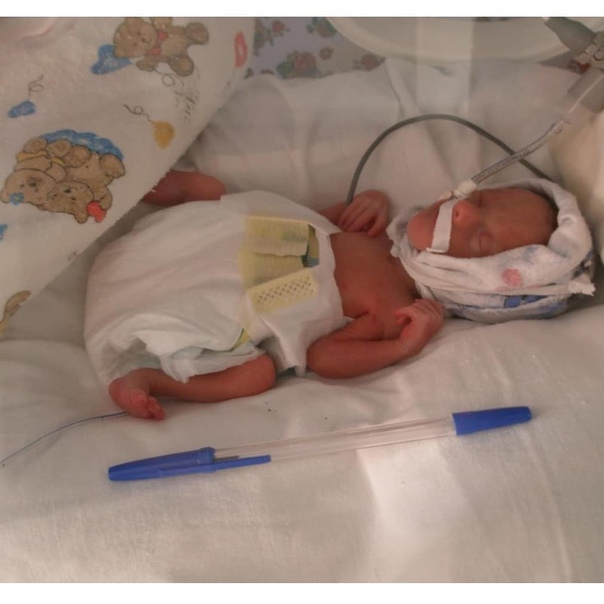 Если ваш MIL или бабушка расстроены, потому что им нужно обновление, им нужно протянуть руку и быть готовыми ждать ответа. Если вы говорите «без посетителей», они должны смириться с этим и уважать это. Медсестры здесь очень помогают: если вы не хотите быть «плохим парнем», они скажут вашей сестре, что она не может войти, или что ребенок спит, так что никаких посетителей. Отделения интенсивной терапии обычно никого не пускают без присутствия родителей и имеют строгие ограничения на количество посетителей, которые могут находиться там одновременно. Специальные питомники могут вообще не пускать посетителей. Дети обычно не допускаются в отделение интенсивной терапии новорожденных , особенно в учреждения более высокого уровня ухода. Подготовьтесь к этому, если у вас есть дети постарше.
Если ваш MIL или бабушка расстроены, потому что им нужно обновление, им нужно протянуть руку и быть готовыми ждать ответа. Если вы говорите «без посетителей», они должны смириться с этим и уважать это. Медсестры здесь очень помогают: если вы не хотите быть «плохим парнем», они скажут вашей сестре, что она не может войти, или что ребенок спит, так что никаких посетителей. Отделения интенсивной терапии обычно никого не пускают без присутствия родителей и имеют строгие ограничения на количество посетителей, которые могут находиться там одновременно. Специальные питомники могут вообще не пускать посетителей. Дети обычно не допускаются в отделение интенсивной терапии новорожденных , особенно в учреждения более высокого уровня ухода. Подготовьтесь к этому, если у вас есть дети постарше. - Наконец, помните, что это тоже должно пройти . Хотя трудно поверить, когда вы проходите через это, ваше пребывание в отделении интенсивной терапии — это маленькая вспышка в вашей огромной жизни с вашими детьми.
 Придет день, когда вы все снова будете дома и снова вместе. Имейте в виду эту перспективу.
Придет день, когда вы все снова будете дома и снова вместе. Имейте в виду эту перспективу.
Не переживайте, родители, у вас есть это!!
— команда Lucie’s List
Узнайте об опыте одинокой мамы в ОИТН здесь.
Соскучились?
- Распознавание преэклампсии
- Гестационный диабет
Об авторе
Марисса Бадер — редактор журнала «Близнецы» и автор книги о психическом здоровье, а также автор детской книги «Единственный я». Она имеет степень бакалавра журналистики и степень магистра супружеской и семейной терапии. Мама девочек-близнецов и их старшей сестры-одиночки. Когда она не целует малышек, не играет в переодевания и не улаживает ссоры между сестрами, Марисса любит танцевать (вы должны увидеть, как она садится, когда никто не смотрит!), и писать на темы, касающиеся психического здоровья. , здоровье, фитнес и родительство. Марисса живет в замерзшей тундре, она же Миннеаполис, Миннесота.
