24 недели сколько это: Ведение беременности с 24 недели в Москве — цены «Гемостаз»
Допплерометрия плода. УЗИ допплер
- Главная
- Услуги и цены
- Допплерометрия плода
/
/
Что такое УЗИ допплер? В каких случаях назначают допплерометрию плода? Почему важно выполнять процедуру допплерометрии при беременности? На каком сроке беременности лучше проводить допплер? Как проходит обследование? Какие виды допплерографии проводят врачи УЗИ?
Что такое допплер?
Сегодня ультразвуковая диагностика плода по праву считается самым информативным обследованием при беременности. Благодаря УЗИ стало возможным наблюдать за ростом и развитием малыша в утробе матери, на ранних стадиях выявлять пороки и аномалии, предотвращать риски выкидышей, а также опасных осложнений, чреватых угрозой здоровью плода и будущей матери. Кроме стандартных трех УЗИ при беременности акушеры-гинекологи назначают дополнительные ультразвуковые обследования плода. Одним из них является допплерометрия.
Допплерометрия плода является УЗ исследованием, позволяющим провести диагностику кровотока в кровеносной системе, соединяющей будущего малыша, плаценту, пуповину и организм беременной женщины. По результатам допплерометрии врач оценивает состояние кровотока плода по сосудам и артериям, может выявить отклонения в их развитии, дефицит снабжения кислородом и так далее. Обследование также имеет особое значение для диагностики фетоплацентарного недостаточности при задержке развития плода, гестозе, нарушениях функций плаценты и других патологиях беременности.
По результатам допплерометрии врач оценивает состояние кровотока плода по сосудам и артериям, может выявить отклонения в их развитии, дефицит снабжения кислородом и так далее. Обследование также имеет особое значение для диагностики фетоплацентарного недостаточности при задержке развития плода, гестозе, нарушениях функций плаценты и других патологиях беременности.
Когда нужно пройти допплер?
Как правило, допплерометрия проводится только после того, как плацента полностью сформируется, то есть после 18 недели беременности. Согласно приложению № 5 к приказу Минздрава России от 28.12.2000 г. № 457 допплерографию маточно-фетоплацентарного кровотока проводят на сроке 20-24 недели беременности. Более поздний приказ регламентирует проведение УЗДГ при сроке беременности 18-22 недели, 27-32 недели и 35-37 недель. В указанные периоды показания кровотока, которые снимает допплер, становятся достоверными.
Показания к проведению допплерометрии
Акушер-гинеколог назначает допплерографию в тех случаях любых отклонений от нормально протекающей беременности. Например, когда того требует состояние здоровья беременной женщины или, если по результатам предыдущих исследований были выявлены какие-либо отклонения от стандартных показателей нормы развития плода:
Например, когда того требует состояние здоровья беременной женщины или, если по результатам предыдущих исследований были выявлены какие-либо отклонения от стандартных показателей нормы развития плода:
- Женщина старше 35 лет;
- Многоплодная беременность;
- Беременность осложнена хроническими заболеваниями будущей матери;
- Предыдущие беременности были замершими, оканчивались выкидышем;
- Подозрение на порок развития плода;
- Резус-конфликт у матери и плода;
- Плод отстает в развитии;
- Обвитие пуповины вокруг шеи плода, выявленное на УЗИ;
- Неудовлетворительные результаты КТГ;
- Маловодие или многоводие и другие.
Кроме того, в приказе Минздрава России указано, что УЗДГ может проводиться при необходимости, без объяснения «точных характеристик необходимости».
Как проводится допплерометрия при беременности?
В целом как процесс данное исследование для беременной женщины практически ничем не отличается от обычного УЗИ, действия врача и ощущения – одни и те же. Процедура проводится с помощью специального датчика УЗИ аппарата, который оснащен соответствующим программным обеспечением.
Процедура проводится с помощью специального датчика УЗИ аппарата, который оснащен соответствующим программным обеспечением.
Беременная ложиться на кушетку на спину, и врач наносит ей на живот небольшое количество специального геля для улучшения соприкосновения датчика с кожей. После чего проводится осмотр необходимых анатомических структур плода.
Допплерография не требует какой-то особой подготовки и может быть выполнено в любое время.
Наши специалисты
Чубкин Иван Викторович
Акушер-гинеколог, врач ультразвуковой диагностики, врач высшей квалификационной категории, кандидат медицинских наук
Подробнее
Петрова Елена Валерьевна
Акушер-гинеколог, врач ультразвуковой диагностики, врач высшей категории, кандидат медицинских наук
Подробнее
Зарубина Ольга Сергеевна
Врач ультразвуковой диагностики
Подробнее
Насырова Маргарита Евгеньевна
Врач акушер-гинеколог, Гинеколог-эндокринолог, Врач УЗИ Высшая квалификационная категория
Подробнее
Торопкова Юлия Юрьевна
Акушер-гинеколог, детский гинеколог, врач ультразвуковой диагностики
Подробнее
Раченко Мария Михайловна
Акушер-гинеколог
Подробнее
Ланговая Надежда Константиновна
Акушер-гинеколог, врач ультразвуковой диагностики высшей категории.
Подробнее
Онянова Виктория Александровна
Врач ультразвуковой диагностики, кандидат медицинских наук, высшая квалификационная категория
Подробнее
Денисова Елена Викторовна
Терапевт, Гастроэнтеролог
Подробнее
Все специалисты
Какие виды допплера существуют?
Современная процедура допплерометрии может быть выполнена в двух режимах: дуплексном и триплексом (с цветным изображением). Сегодня врачи УЗИ отдают предпочтение триплексному виду диагностики, поскольку, благодаря цвету, он позволяет фиксировать движение кровяных телец и определять их количество. Именно на основании результатов этого метода специалист может делать вывод о достаточном снабжении крови плода кислородом, а значит о состоянии будущего малыша в целом.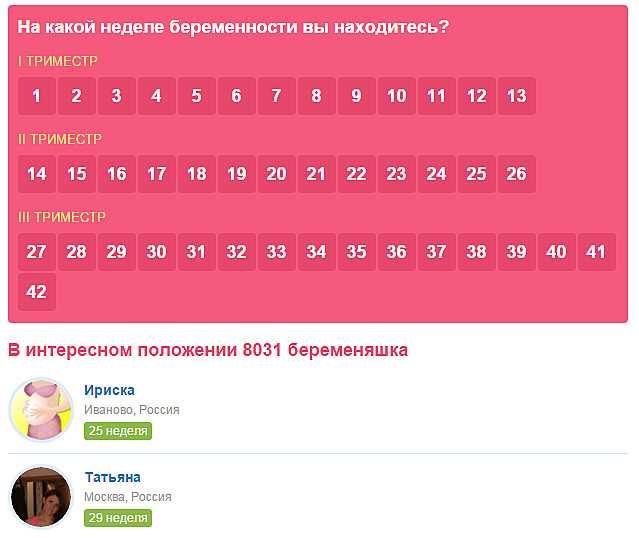
Почему важно пройти допплер?
Каждая беременной женщине важно понимать, что допплерометрия плода обязательная процедура, которую необходимо выполнять на протяжении всего периода вынашивания. Своевременная диагностика кровотока, оценка состояния сосудов и артерий может оказывать значительное влияние на развитие плода и здоровье будущей матери.
Стоит отметить, что выполнять допплерографию при беременности, а также интерпретацию результатов обследования лучше доверить опытному врачу. Кроме того, выбирая клинику, следует обратить внимание на ее техническое оснащение, поскольку только оборудование экспертного уровня в совокупности с высокой квалификацией специалиста УЗИ сможет обеспечить достоверность результатов процедуры.
Допплер помогает выявить и предотвратить развитие большого количества рисков для здоровья плода и будущей матери. Грамотная терапия, назначенная лечащим врачом, предупредит угрозу вовремя и обеспечить уверенность в том, что роды пройдут нормально, и ребенок родится здоровым.
В Клинике плода и мамы доктора Чубкина допплерометрию при беременности проводят на GE Voluson E8 Expert, который сегодня считается одним из лучших цифровых ультразвуковых аппаратов. Процедуру проводит профессионал Иван Викторович Чубкин – врач, имеющий солидный практический опыт, специализирующийся именно на ультразвуковой дородовой диагностике.
Статьи
Первое УЗИ при беременности
Вы беременны и с нетерпением ждете первое УЗИ, чтобы познакомиться с будущим малышом? Хотите убедиться, что плод развивается нормально? Исключить синдром…
Подробнее
Второе УЗИ при беременности
И вот за плечами постановка на учет, обследование, первое УЗИ в 12 недель. Практически половина беременности уже прошла. Почему же врач настойчиво отправляет…
Подробнее
Третье УЗИ при беременности
Третий скрининг, или пренатальное УЗИ в III триместре беременности, по приказу Минздрава производится в срок от 30 недель 0 дней до 34 недель 6 дней беременности.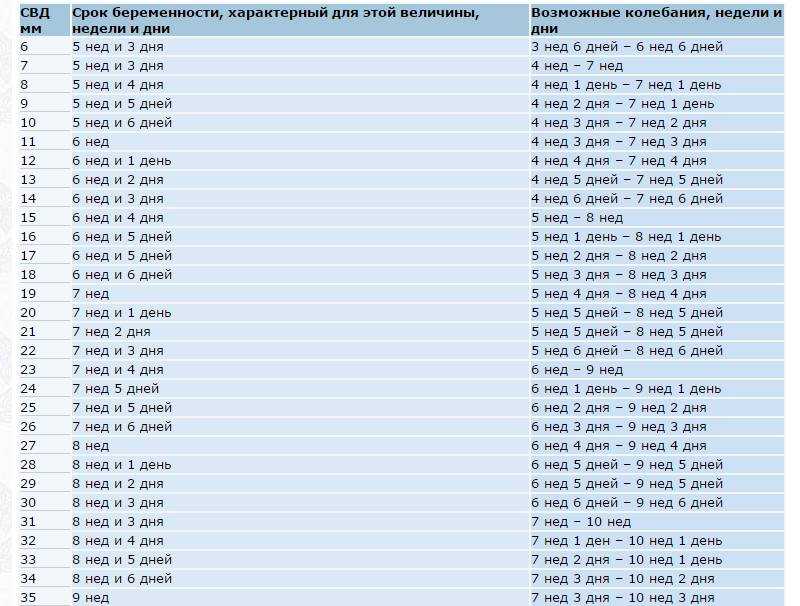
Нужно…
Подробнее
Что входит в протокол ультразвукового исследования плода
Исследование плода во время беременности включает в себя обязательные и дополнительные регистрируемые параметры.
К обязательным измерениям относятся все…
Подробнее
Сравнение цен на УЗИ обследование беременности
Ультразвуковая диагностика, будучи безопасной и безболезненной, назначается как на ранних сроках (до 10-11 недель), и, в обязательном порядке, каждый триместр:
Подробнее
Для чего делают первое УЗИ при беременности
Пренатальное ультразвуковое исследование во время беременности (УЗИ) – очень важное и радостное событие в жизни семьи, самый маленький представитель которой…
Подробнее
УЗИ в Московском районе
В семье скоро ожидается пополнение, и вы хотите быть уверены в здоровье будущего малыша? Требуется пройти дополнительное обследование для уточнения диагноза?…
Подробнее
Где сделать УЗИ
Вы ищите, где можно сделать УЗИ в СПб? Хотите выбрать лучшего врача УЗИ и пройти процедуру с минимальным дискомфортом? Принимаете решение, в какое учреждение…
Подробнее
УЗИ срочно и круглосуточно
Где можно сделать УЗИ 24 часа в сутки? Необходимо УЗИ при беременности срочно? Понадобилось быстро пройти первое УЗИ? Ищите клинику, где процедуру выполнят…
Подробнее
Все статьи
Записывайтесь на прием по телефонам +7 (812) 770-12-34 и +7 (911) 915-37-77 или через форму на сайте.
Клиника Фомина — сеть многопрофильных клиник
Гестационный сахарный диабет — заболевание, которое появляется во время беременности у женщин, у которых до этого диабета не было.
Вне беременности нормальным показателем уровня глюкозы в крови считается значение до 6,0 ммоль/л включительно. Но у беременных все иначе. Уровень сахара становится ниже, из-за счет расходов на развивающийся плод, снижения образования глюкозы в печени и других процессов. Поэтому значение глюкозы у беременной натощак 5,1 ммоль/л и выше (но до 7,0 ммоль/л) даже при однократном определении говорит о гестационном сахарном диабете.
Выше 7,0 ммоль/л — это манифестный диабет, который требует незамедлительного обращения к эндокринологу и начала терапии инсулином. Часто это означает, что сахарный диабет был и до беременности, но не был выявлен.
Гестационный диабет опасен тем, что может стать причиной ряда осложнений во время беременности и родов, а именно: мертворождение, самопроизвольного прерывания беременности, высокий риск ожирения и развития сахарного диабета впоследствии.
Для женщины это состояние тоже небезопасно: повышаются риски преэклампсии, необходимости кесарева сечения и развития сахарного диабета уже после родов.
К счастью, всех этих последствий можно избежать, если обратиться к врачу и начать лечение.
Обычно гестационный диабет протекает бессимптомно, но иногда может проявляться чрезмерной усталостью, постоянной жаждой, частым мочеиспусканием и нечетким зрением. Все это можно списать на стресс и погоду. Поэтому точно поставить диагноз можно с помощью анализов.
После 6 недели беременности исследуется глюкоза в крови из вены. В норме результат до 5,0 ммоль/л включительно. Повышение сахара до 5,1 ммоль/л и более требует вмешательства – консультации эндокринолога, который расскажет о необходимости изменения питания, образа жизни, регулярного самоконтроля сахара в крови, в некоторых случаях назначается лечение инсулином.
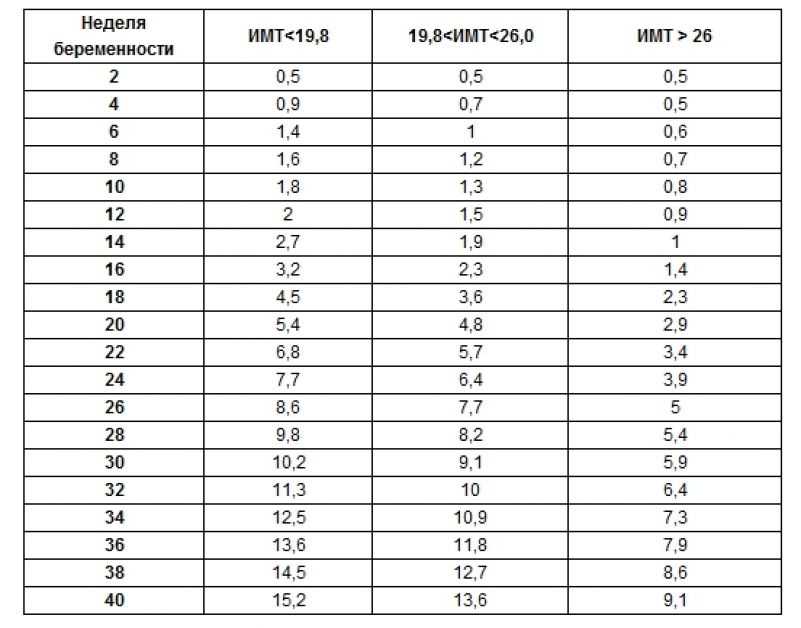
На сроке 24-28 недель всем беременным с нормальной глюкозой в крови проводят пероральный глюкозотолерантный тест (ПГТТ), чтобы выявить скрытые нарушения. ПГТТ входит в перечень обследований, которые проводятся в рамках ОМС.
ПГТТ входит в перечень обследований, которые проводятся в рамках ОМС.
Вы можете уменьшить риск возникновения гестационного сахарного диабета, если измените свой образ жизни. Для этого нужно:
- иметь ИМТ менее 25,
- перейти здоровое питание,
- 150 мин в неделю уделять физической активности,
- отказаться от курения.
Наши эндокринологи действуют в рамках клинических рекомендаций, российских и международных, и не назначают лишних анализов и препаратов. Кроме этого, работая вместе с акушерами-гинекологами, они помогают женщинам готовиться к беременности, ЭКО и при необходимости консультируют будущих мам.
Подписывайтесь на нас
Потеря ребенка на сроке 20-24 недели беременности
Младенцы, рожденные без признаков жизни до 24 недель беременности, по закону не могут быть официально зарегистрированы как мертворожденные (дополнительную информацию см. в разделе Обзор) и считаются выкидышем. Последствия этого правового ограничения повлияли на родителей как на практическом, так и на эмоциональном уровне. Родители, с которыми мы разговаривали, крайне остро чувствовали, что слово «выкидыш» совершенно неуместно и никоим образом не описывает их жизненный опыт. Реальность потери ребенка после 20 недель сильно отличалась от того, что они представляли или переживали ранее выкидыш. Они размышляли о боли родов и рождении «сформировавшегося, крошечного, совершенного» ребенка, который чувствовал больше, чем выкидыш. Многие родители держали своих детей на руках, пели им песни, мыли и одевали их и устраивали для них похороны. Максин очень сильно чувствовала, что «мы прошли через все, что вы прошли бы для нормального ребенка».
Последствия этого правового ограничения повлияли на родителей как на практическом, так и на эмоциональном уровне. Родители, с которыми мы разговаривали, крайне остро чувствовали, что слово «выкидыш» совершенно неуместно и никоим образом не описывает их жизненный опыт. Реальность потери ребенка после 20 недель сильно отличалась от того, что они представляли или переживали ранее выкидыш. Они размышляли о боли родов и рождении «сформировавшегося, крошечного, совершенного» ребенка, который чувствовал больше, чем выкидыш. Многие родители держали своих детей на руках, пели им песни, мыли и одевали их и устраивали для них похороны. Максин очень сильно чувствовала, что «мы прошли через все, что вы прошли бы для нормального ребенка».
Майк и Эмили беспокоились о том, как будет выглядеть их ребенок, но она была похожа на очень маленького ребенка.
Майк и Эмили беспокоились о том, как будет выглядеть их ребенок, но она была похожа на очень маленького ребенка.

Посмотреть полный профиль
ПОКАЗАТЬ ТЕКСТОВУЮ ВЕРСИЮ
ВСТРОИТЬ КОД
ПЕЧАТЬ
Майк: Я помню, медсестра сказала, что она родилась прекрасной. И она была, она была — она была именно такой, какой вы ожидаете от ребенка, но только меньше, как будто все было пропорционально, ничего —
Эмили: Идеальная форма, да.
Майк: Я имею в виду, это не было похоже на плод, знаете ли, они еще немного развиваются. Как и она, она была готова. Все, что она собиралась сделать оттуда, это стать больше.
Эмили: Ммм.
Майк: Она была прекрасной формы. Итак, к –
Эмили: Я думаю, мы даже были в шоке от этого. Потому что я —
Майк: Да.
Эмили: — это было одной из вещей, о которых я очень беспокоился, как она будет выглядеть? Это будет отвратительно?
Майк: Ногти и тому подобное. Только эти крошечные детали, которые… для меня это… это не было выкидышем. Ни в коем случае, форма или форма. С медицинской точки зрения это было так. Но я не думаю, что это было.
Только эти крошечные детали, которые… для меня это… это не было выкидышем. Ни в коем случае, форма или форма. С медицинской точки зрения это было так. Но я не думаю, что это было.
Эмили: Потому что я — да, мы беспокоились о том, как она будет выглядеть — я не знал, будет ли она по-прежнему выглядеть как клякса, или — ну, знаешь, как кальмар — я не знаю. знать. Я просто не знал, чего вообще ожидать. Итак, я, мы оба были удивлены, не так ли?
Майк: Ага.
Эмили: И когда мы показывали людям фотографии, они говорили: «Боже мой, она просто крошечный ребенок». Так что да. Я думаю, что эта терминология — я не знаю, как бы вы, черт возьми, изменили бы ее. Но я чувствую, что это не отражает того, через что мы прошли.
Келли ненавидела термин «выкидыш».
Келли ненавидела термин «выкидыш».
Посмотреть полный профиль
ПОКАЗАТЬ ТЕКСТОВУЮ ВЕРСИЮ
ВСТРОИТЬ КОД
ПЕЧАТЬ СТЕНОК
Мне было очень, очень трудно. Потому что Грейс родилась в двадцать три недели. А мне она показалась ребёнком. И меня расстроило, что они назвали ее выкидышем. Или как — то, что они использовали в качестве терминологии.
Потому что я слышал о детях, выживающих в двадцать три недели. И продолжение. Я просто не могу понять, почему они используют эту терминологию.
Не знаю — да. Я, та, которую потеряла в пятнадцать недель, я бы сказала да, выкидыш. Но не тот, который я потерял в двадцать три недели. Я ненавидел терминологию, она меня очень расстраивала.
Я думаю, что нужно использовать какую-то другую терминологию.
Со многими из родителей, с которыми мы разговаривали, ухаживающий за ними персонал больницы обращался так, как будто у них был ребенок, а не выкидыш. Они действительно оценили такой уровень заботы. Сара чувствовала, что «было приятно, что они относились к нему как к младенцу, ребенку, которого мы потеряли, а не как к выкидышу, и я думаю, что все это имело огромное значение для того, как мы с этим справлялись впоследствии». Некоторые матери говорили о том, что использование термина «выкидыш» не подготовило их к переживанию родов, родам, наблюдению за ребенком и проведению времени с ним . Камилла считала, что было бы лучше, если бы «вместо этого ужасного слова «выкидыш» они сказали бы: «у тебя скоро будет ребенок».
Сара чувствовала, что «было приятно, что они относились к нему как к младенцу, ребенку, которого мы потеряли, а не как к выкидышу, и я думаю, что все это имело огромное значение для того, как мы с этим справлялись впоследствии». Некоторые матери говорили о том, что использование термина «выкидыш» не подготовило их к переживанию родов, родам, наблюдению за ребенком и проведению времени с ним . Камилла считала, что было бы лучше, если бы «вместо этого ужасного слова «выкидыш» они сказали бы: «у тебя скоро будет ребенок».
Кортни чувствовала, что не готова родить сына, потому что все говорили ей, что у нее выкидыш.
Кортни чувствовала, что не готова родить сына, потому что все говорили ей, что у нее выкидыш.
Посмотреть полный профиль
ПОКАЗАТЬ ТЕКСТОВУЮ ВЕРСИЮ
ВСТРОИТЬ КОД
ПЕЧАТЬ ТЕХНОЛОГИИ
А потом начались роды. И ты знаешь? Тот факт, что мне пришлось пройти через весь процесс родов и все такое, на самом деле как — я просто не чувствовала, что мне придется его родить. Я не понимал, насколько большим он будет, и как он сформировался. Ты знаешь? Я думала так… Потому что они продолжали говорить мне: «О, это выкидыш. Это выкидыш». Потому что, очевидно, до двадцати четырех недель они не считают это живым ребенком.
И ты знаешь? Тот факт, что мне пришлось пройти через весь процесс родов и все такое, на самом деле как — я просто не чувствовала, что мне придется его родить. Я не понимал, насколько большим он будет, и как он сформировался. Ты знаешь? Я думала так… Потому что они продолжали говорить мне: «О, это выкидыш. Это выкидыш». Потому что, очевидно, до двадцати четырех недель они не считают это живым ребенком.
Но у меня в голове было что-то вроде «это не будет так, это будет как просто кровь или что-то в этом роде». Но знаете, мне пришлось вовсю рожать, и. И им пришлось забрать ребенка. А потом мне пришлось рожать с плацентой.
Максин чувствовала, что ранний выкидыш сильно отличается от родов и вынашивания ее ребенка, родившегося на 21 неделе беременности.
Максин чувствовала, что ранний выкидыш сильно отличается от родов и вынашивания ее ребенка, родившегося на 21 неделе беременности.

Посмотреть полный профиль
ПОКАЗАТЬ ТЕКСТОВУЮ ВЕРСИЮ
ВСТРОИТЬ КОД
ПЕЧАТЬ СТЕНОК
И я думаю, что есть две группы людей, которые говорят о том, что произошло, очень… вы знаете, люди, которые… очень ранний выкидыш, до двенадцати недель. Или люди, у которых будет правильный ребенок, которого нужно держать на руках, и, знаете ли, даже если он мертворожденный. А еще есть люди посередине, которые… я понятия не имел, что мне придется делать. Я думала, что могу пойти в туалет, и ребенок пойдет. И это, это так не работает.
Родители чувствовали, что потеря ребенка на любой стадии беременности была разрушительной, но следует уделять больше внимания последствиям потери ребенка так близко к 24-недельному сроку, когда смерть будет считаться мертворождением и будет официально зарегистрирована. Некоторые родители, с которыми мы разговаривали, пережили выкидыш на ранних сроках другой беременности, а затем также потеряли ребенка между 20 и 24 неделями, и они чувствовали, что «травма была совсем другой». Несмотря на то, что они были очень расстроены своим опытом потери на ранних сроках беременности, ощущение движения ребенка или его наблюдение на УЗИ, а затем рождение сформированного ребенка, а не сильное кровотечение, сильно изменило этот опыт. Некоторые родители также считали, что не должно быть разных правил в зависимости от того, подает ли ребенок признаки жизни. Келли чувствовала, что знание того, что некоторые дети, рожденные на 22-й и 23-й неделе беременности, выживают, делает слово «выкидыш» еще труднее принять: «Я слышала о детях, выживающих на 23-й неделе беременности… Я просто не могу понять, почему они использовать эту терминологию».
Несмотря на то, что они были очень расстроены своим опытом потери на ранних сроках беременности, ощущение движения ребенка или его наблюдение на УЗИ, а затем рождение сформированного ребенка, а не сильное кровотечение, сильно изменило этот опыт. Некоторые родители также считали, что не должно быть разных правил в зависимости от того, подает ли ребенок признаки жизни. Келли чувствовала, что знание того, что некоторые дети, рожденные на 22-й и 23-й неделе беременности, выживают, делает слово «выкидыш» еще труднее принять: «Я слышала о детях, выживающих на 23-й неделе беременности… Я просто не могу понять, почему они использовать эту терминологию».
Элисон описала потерю сына на 21-й неделе беременности по сравнению с более ранней потерей на 12-й неделе.
Элисон описала потерю сына на 21 неделе беременности по сравнению с более ранней потерей на 12 неделе.
Посмотреть полный профиль
ПОКАЗАТЬ ТЕКСТОВУЮ ВЕРСИЮ
ВСТРОИТЬ КОД
ПЕЧАТЬ СТЕНОК
Я думаю [вздох]. Это было потому, что он был — Поздняя беременность, вы их чувствовали. Я чувствовал, как он двигался. Он — Все знали. И многие люди, как и многие очень близкие друзья, знали о моей первой беременности, но. Ага. Это было похоже на то, что это был наш принятый факт, что это было так. В то время как вы — хотя мы не ожидали выкидыша, это — это более распространенное явление. И вот [вздох] через некоторое время это было вроде «хорошо, хорошо, это нормальное явление». Со второй беременностью это было похоже на «ну, вот какой будет наша жизнь», а потом это было украдено. И мы подружились. И видела его на УЗИ, так что.
С первым ребенком мы никогда не видели — я думаю, что нет, на самом деле, я думаю, что я была в семь недель и видела маленькую — маленькую точку во время первой беременности. Но это не было похоже на то, чтобы увидеть там ребенка. Так оно и было… А потом сам процесс родов, тот факт, что вы на самом деле — я родила его. И я не — я думаю, что многие люди просто не — они либо не думают, либо не осознают, что это то, через что вы проходите. И так то, что все еще случилось. Ага. И я до сих пор… я имею в виду, что обо всем этом довольно трудно говорить с кем-либо, кого я знаю.
Так оно и было… А потом сам процесс родов, тот факт, что вы на самом деле — я родила его. И я не — я думаю, что многие люди просто не — они либо не думают, либо не осознают, что это то, через что вы проходите. И так то, что все еще случилось. Ага. И я до сих пор… я имею в виду, что обо всем этом довольно трудно говорить с кем-либо, кого я знаю.
Родители рассказали о том, как использование слова «выкидыш» в отношении их потери заставляло их чувствовать, будто они «делают из мухи слона», и что это мешало друзьям и семье полностью понять, через что они прошли. Дэвид чувствовал, что называть потерю ребенка выкидышем означает, что многие люди не могут «читать между строк и испытывать боль», которую испытывают он и его жена Элейн.
Мэтью чувствовал, что термин «выкидыш» мешает людям понять, через что они прошли.
Карли чувствовала, что наличие свидетельства о рождении и смерти придаст ее ребенку больше достоинства и подтвердит ее горе.
Посмотреть полный профиль
ПОКАЗАТЬ ТЕКСТОВУЮ ВЕРСИЮ
ВСТРОИТЬ КОД
ПЕЧАТЬ ТЕХНОЛОГИИ
Так что это просто как оскорбление раны, не так ли. Так же и со свидетельством о рождении. Получили немного — классифицировали как пожизненное удостоверение. Но на самом деле это просто распечатанный лист бумаги, который вам дают в больнице, это не официально, это не признается и не официально. Как свидетельство о рождении и смерти, я думаю, они просто придают вашему ребенку чуть-чуть больше достоинства. Скорее, чем — Вы бы не чувствовали, что вам нужно так много объяснять или нравится, как вы себя чувствуете. Это как… И это почти как признание твоего горя. Например, если у вас есть свидетельство о рождении и смерти, как будто они были здесь, а потом умерли. И как то, как вы себя чувствуете, является действительным. В то время как это не кажется действительным, если у вас их нет. Единственное, что для меня действительно важно, это то, что я храню в ее шкатулке памяти — вроде бы я храню все ее вещи, но самое главное там — ее маленький браслет. Они надели на нее браслет. Знаешь, говоря «малышка Жозефина».
Так же и со свидетельством о рождении. Получили немного — классифицировали как пожизненное удостоверение. Но на самом деле это просто распечатанный лист бумаги, который вам дают в больнице, это не официально, это не признается и не официально. Как свидетельство о рождении и смерти, я думаю, они просто придают вашему ребенку чуть-чуть больше достоинства. Скорее, чем — Вы бы не чувствовали, что вам нужно так много объяснять или нравится, как вы себя чувствуете. Это как… И это почти как признание твоего горя. Например, если у вас есть свидетельство о рождении и смерти, как будто они были здесь, а потом умерли. И как то, как вы себя чувствуете, является действительным. В то время как это не кажется действительным, если у вас их нет. Единственное, что для меня действительно важно, это то, что я храню в ее шкатулке памяти — вроде бы я храню все ее вещи, но самое главное там — ее маленький браслет. Они надели на нее браслет. Знаешь, говоря «малышка Жозефина».
Кирсти было особенно тяжело не получить свидетельство о рождении или смерти.
 Ее ребенок родился за два дня до официальных 24 недель.
Ее ребенок родился за два дня до официальных 24 недель.
Кирсти было особенно больно не получать свидетельство о рождении или смерти. Ее ребенок родился за два дня до официальных 24 недель.
Посмотреть полный профиль
ПОКАЗАТЬ ТЕКСТОВУЮ ВЕРСИЮ
ВСТРОИТЬ КОД
ПЕЧАТНАЯ СТЕНКА
И затем я помню, как сказал акушерке: «Что нам делать со свидетельством о смерти? того, что?»
И она сказала: «Все в порядке, все будет объяснено в листовках, которые мы вам дадим». А потом меня осенило, что где-то в глубине души я знал, что это должно быть двадцать четыре недели. И я сказал: «У меня только что был выкидыш, не так ли?» А она говорит: «Нет, ты только что родила». Это то, что я бы сказал сейчас любому, кто говорит со мной о позднем выкидыше. Или то, что у нас было той ночью, было ребенком. Мы должны обнять ее, мы должны надеть на нее одежду. И это не выкидыш. И у нас действительно было несколько членов семьи, которые называли ее выкидышем. И я поставил… я сказал: «Пожалуйста, не обращайтесь к ней так больше. У нас был ребенок». И я не знаю, помогло ли это особенно. Многое из нашего опыта с Ребеккой я вижу с двух точек зрения. Я знаю, почему это было сделано. И я знаю, почему казалось бы, чтобы помочь нам, но также, действительно ли это было? И когда я спросил о свидетельстве о рождении, нам дали как поддельное свидетельство о рождении. И я знаю, что некоторым людям это, вероятно, понравилось бы. И я знаю, что это было дано нам, потому что они хотели, чтобы мы знали, что они признали, что у нас только что родился ребенок.
Мы должны обнять ее, мы должны надеть на нее одежду. И это не выкидыш. И у нас действительно было несколько членов семьи, которые называли ее выкидышем. И я поставил… я сказал: «Пожалуйста, не обращайтесь к ней так больше. У нас был ребенок». И я не знаю, помогло ли это особенно. Многое из нашего опыта с Ребеккой я вижу с двух точек зрения. Я знаю, почему это было сделано. И я знаю, почему казалось бы, чтобы помочь нам, но также, действительно ли это было? И когда я спросил о свидетельстве о рождении, нам дали как поддельное свидетельство о рождении. И я знаю, что некоторым людям это, вероятно, понравилось бы. И я знаю, что это было дано нам, потому что они хотели, чтобы мы знали, что они признали, что у нас только что родился ребенок.
Мне не нужно поддельное свидетельство о рождении. И я думаю, что из всего опыта, моим зависанием было свидетельство о рождении. Ей не хватило двух дней. У них там была аварийная бригада. У нас был ребенок, но она никогда не будет признана британским законодательством. Она никогда не будет — ее просто не было. И люди относятся к тебе по-разному. Люди относятся к этому, как к выкидышу. И они расскажут вам о своем опыте выкидыша. И я не собираюсь отнимать чью-либо боль и говорить, что моя боль была хуже, чем у кого-либо еще. Потому что это очень индивидуальная вещь. Но это просто другой опыт. И я не думаю, что вы можете положить их в одну коробку. И потеря ребенка на меньшем количестве недель и потеря ребенка, когда у вас есть ребенок, это разные переживания. Та же боль, но разные переживания. Но я вдруг оказался в этой другой коробке, в которой я не хотел находиться.
Она никогда не будет — ее просто не было. И люди относятся к тебе по-разному. Люди относятся к этому, как к выкидышу. И они расскажут вам о своем опыте выкидыша. И я не собираюсь отнимать чью-либо боль и говорить, что моя боль была хуже, чем у кого-либо еще. Потому что это очень индивидуальная вещь. Но это просто другой опыт. И я не думаю, что вы можете положить их в одну коробку. И потеря ребенка на меньшем количестве недель и потеря ребенка, когда у вас есть ребенок, это разные переживания. Та же боль, но разные переживания. Но я вдруг оказался в этой другой коробке, в которой я не хотел находиться.
Многим родителям, с которыми мы говорили, было чрезвычайно трудно, когда их ребенок родился так близко к юридическому определению мертворождения (24 недели беременности). Их дети родились за несколько недель, дней или даже часов до официального времени. В то время как родители признавали необходимость иметь какое-то юридическое ограничение, они чувствовали, что определение следует переосмыслить. Ребёнок у Несты родился в 23 недели и 6 дней, ей было очень странно узнать о пороге, «если есть ребёнок и есть гроб, значит, есть и человек, но в то же время и причина должна быть». порог». Мишель сказала, что людям нужно осознать, «как больно подходить так близко к этой черте и не доходить до этой черты… и на самом деле предлагать какую-то поддержку и практическую помощь в этом». Однако какое бы юридическое отсечение ни использовалось, это повредит тем, кто считает, что они и их дети исключены из регистрации.
Ребёнок у Несты родился в 23 недели и 6 дней, ей было очень странно узнать о пороге, «если есть ребёнок и есть гроб, значит, есть и человек, но в то же время и причина должна быть». порог». Мишель сказала, что людям нужно осознать, «как больно подходить так близко к этой черте и не доходить до этой черты… и на самом деле предлагать какую-то поддержку и практическую помощь в этом». Однако какое бы юридическое отсечение ни использовалось, это повредит тем, кто считает, что они и их дети исключены из регистрации.
Эмили и Майк решили, что слово мертворождение гораздо лучше описывает их опыт, чем выкидыш.
Эмили и Майк решили, что слово мертворождение гораздо лучше описывает их опыт, чем выкидыш.
Посмотреть полный профиль
ПОКАЗАТЬ ТЕКСТОВУЮ ВЕРСИЮ
ВСТРОИТЬ КОД
ПЕЧАТЬ ОТЧЕТА
Майк: очевидно, все используют Mis в вагонах, мне это не нравится — — Если вы беременны и у вас нет ребенка, это тоже выкидыш. Но я думаю, что, например… Должен быть какой-то лучший способ классификации различных стадий выкидыша.
Но я думаю, что, например… Должен быть какой-то лучший способ классификации различных стадий выкидыша.
Эмили: Я чувствую, что она больше не соответствует критериям мертворождения. Потому что я родила, а она еще [смеется]. Ты знаешь? Так что мне кажется, что это на самом деле гораздо лучше подходит под описание.
Майк: Ага.
Эмили: Я довольно часто говорю, что у меня была мертворожденная дочь. Потому что я сделал. Я родила, а она не жива.
Майк: Ага.
Эмили: На самом деле, я думаю, что она попадает под эту скобку. Я не знаю, почему в двадцать четыре недели это считается мертворождением, я не знаю. Очевидно, за этим стоит причина, но я — я думаю, что если вам придется пережить роды, а ребенок не выживет, для меня это то, что —
Майк: Ага. В смысле разные — да.
Эмили: Потому что иногда я думаю, что когда я пытаюсь дать кому-то своего рода быструю версию этого, говоря, что у меня был выкидыш, просто — снова — это возвращает меня к тому, что я сижу в туалете и истекаю кровью. Это не говорит людям, через что мы прошли. В то время как если вы говорите мертворожденные, люди такие «О». И они это понимают. Ты знаешь?
Это не говорит людям, через что мы прошли. В то время как если вы говорите мертворожденные, люди такие «О». И они это понимают. Ты знаешь?
Карли описала, как потеря ребенка в возрасте до 24 недель сделала ее потерю менее значимой.
Карли описала, как потеря ребенка в возрасте до 24 недель сделала ее потерю менее значимой.
Посмотреть полный профиль
ПОКАЗАТЬ ТЕКСТОВУЮ ВЕРСИЮ
ВСТРОИТЬ КОД
ПЕЧАТЬ СТЕНОК
Мне действительно трудно, только с — Когда она родилась, в частности. Поскольку вы не относитесь к категории мертворожденных матерей, мне кажется это трудным. Иногда мне кажется, что я мошенница. Как будто мой ребенок не имел такого большого значения. Хотя для меня она есть. Но для других людей они могут просто увидеть это как «ну ладно, это выкидыш, как ты так опустошен, ты знаешь, почему ты еще не покончил с этим, почему это… почему ты не можешь двигаться дальше?’ Но как мне, как — как будто моя дочь умерла, я никогда не смогу уйти от этого.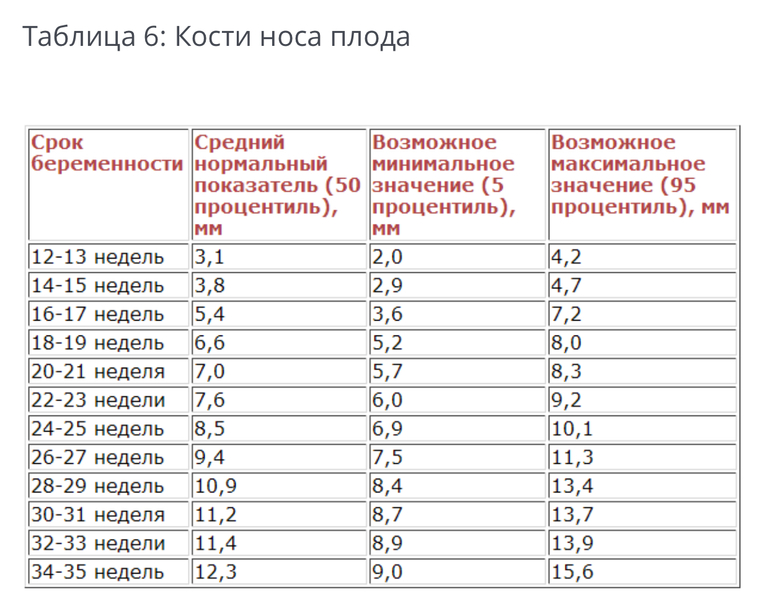 Как будто я всегда буду с разбитым сердцем. Нет ничего хорошего в том, что ребенок умирает. Как это не похоже на то, когда кто-то стар или болен, и у них была полноценная жизнь. Например, когда умирает ребенок, это просто всегда грустно, навсегда, навсегда. Я никогда не буду чувствовать себя хорошо об этом. И я имею в виду, я намного лучше. И я могу говорить об этом. И знаешь, теперь я могу нормально функционировать. Но я никогда не буду — ты знаешь — счастлива из-за того, что произошло. Я всегда буду чувствовать себя опустошенной из-за этого.
Как будто я всегда буду с разбитым сердцем. Нет ничего хорошего в том, что ребенок умирает. Как это не похоже на то, когда кто-то стар или болен, и у них была полноценная жизнь. Например, когда умирает ребенок, это просто всегда грустно, навсегда, навсегда. Я никогда не буду чувствовать себя хорошо об этом. И я имею в виду, я намного лучше. И я могу говорить об этом. И знаешь, теперь я могу нормально функционировать. Но я никогда не буду — ты знаешь — счастлива из-за того, что произошло. Я всегда буду чувствовать себя опустошенной из-за этого.
Когда мне будет 90, я буду так себя чувствовать.
А разница в том, что она родилась после двадцати четырех недель? Итак, декретный отпуск и —
Да.
— свидетельства о рождении и смерти?
Да. Очень важно.
Да. Которые — Есть ли некоторые из тех, которые на самом деле?
Ну, это просто заставляет вас чувствовать, что вы менее значимы, чем мать, чей ребенок родился мертвым пару дней спустя, но это не так. Знаешь, моя малышка существовала, и она была здесь. И я потрудился и избавил ее. И я держал ее. И я устроил ей похороны. Вы знаете, она была настоящим человеком. Как будто я почувствовал ее движение. И я… я чувствую, что любая женщина, проходящая через это, заслуживает такого же признания, как женщина, родившая ребенка немного позже. Я не думаю, что вы должны быть классифицированы. Это похоже на то, что тебя наказывают, вдобавок ко всему твоему разбитому сердцу. Это похоже на наказание. Знаешь, как будто тебя опустили в подкатегорию потери, и твое горе должно быть таким же глубоким, как и чье-то еще. Это не так.
Знаешь, моя малышка существовала, и она была здесь. И я потрудился и избавил ее. И я держал ее. И я устроил ей похороны. Вы знаете, она была настоящим человеком. Как будто я почувствовал ее движение. И я… я чувствую, что любая женщина, проходящая через это, заслуживает такого же признания, как женщина, родившая ребенка немного позже. Я не думаю, что вы должны быть классифицированы. Это похоже на то, что тебя наказывают, вдобавок ко всему твоему разбитому сердцу. Это похоже на наказание. Знаешь, как будто тебя опустили в подкатегорию потери, и твое горе должно быть таким же глубоким, как и чье-то еще. Это не так.
Знаешь? «Мама Карли» в ее маленькой группе. Это похоже на единственное реальное медицинское документальное доказательство того, что она была здесь. И поэтому эта группа сейчас так дорога, потому что у меня больше ничего нет. Кроме нее — у меня есть такой маленький документ, как у меня с ее прахом. Но это единственные официальные сведения о ней, которые у меня есть.
Помимо эмоционального воздействия рождения без признаков жизни до истечения этого 24-недельного срока, имелись и практические последствия. Нахождение на этой неправильной стороне ограничения сильно повлияло на доступ родителей к пособиям по беременности и родам и отпуску по уходу за ребенком, а также к другой финансовой помощи. Сара обнаружила, что это «действительно посыпало соль на рану», когда ей пришлось вернуться и оплатить лечение зубов, от которого она больше не освобождалась, потому что она потеряла ребенка до 24 недель беременности.
Нахождение на этой неправильной стороне ограничения сильно повлияло на доступ родителей к пособиям по беременности и родам и отпуску по уходу за ребенком, а также к другой финансовой помощи. Сара обнаружила, что это «действительно посыпало соль на рану», когда ей пришлось вернуться и оплатить лечение зубов, от которого она больше не освобождалась, потому что она потеряла ребенка до 24 недель беременности.
Элейн пожалела, что не продержалась еще один день перед родами, так как тогда ее ребенок мог быть зарегистрирован как мертворожденный.
Элейн сожалела, что не продержалась еще один день перед родами, так как тогда ее ребенок мог быть зарегистрирован как мертворожденный.
Посмотреть полный профиль
ПОКАЗАТЬ ТЕКСТОВУЮ ВЕРСИЮ
ВСТРОИТЬ КОД
ПЕЧАТЬ СТЕНОК
Когда я родила ее, прошло двадцать три недели и шесть дней. И я до сих пор жалею, что не дотянул до того вторника, и мог бы иметь свидетельство о рождении и свидетельство о смерти. И очень хотелось — Не было — Сказали, что я мог бы носить ее несколько недель. И сказали, что потом может занести инфекцию.
И я до сих пор жалею, что не дотянул до того вторника, и мог бы иметь свидетельство о рождении и свидетельство о смерти. И очень хотелось — Не было — Сказали, что я мог бы носить ее несколько недель. И сказали, что потом может занести инфекцию.
Но из-за того, что я был таким — в таком-то, таком-то состоянии — я бы хотел, чтобы кто-нибудь объяснил мне: «Послушайте, если вы просто — вы знаете. Если вы решите подождать еще один день, вы можете получить свидетельство о рождении и свидетельство о смерти.» И только когда, не знаю, сколько времени спустя, я понял — я говорю людям, что мне было двадцать четыре недели. Потому что у нее не было выкидыша, она была мертворожденной. Она была ребенком. Она сформировалась. Она была маленькой, крошечной, но совершенной.
Индекс амниотической жидкости — StatPearls
Меган Лорд; Сара Марино; Марта Коле.
Информация об авторе и организациях
Последнее обновление: 13 марта 2023 г.
Введение
Индекс амниотической жидкости — это стандартизированный способ оценки достаточности количества амниотической жидкости во время беременности. Индекс амниотической жидкости используется у пациенток со сроком беременности не менее 24 недель при одноплодной беременности.[1][2][3][4]
Индекс амниотической жидкости используется у пациенток со сроком беременности не менее 24 недель при одноплодной беременности.[1][2][3][4]
Этиология и эпидемиология
Снижение диуреза плода может иметь ряд причин, которые делятся на две основные категории: обструкция мочевыводящих путей плода и снижение продукции мочи почками плода. Обструкция мочевыводящих путей может возникнуть в любом месте мочевыводящих путей плода и может иметь катастрофические последствия для плода. Снижение продукции мочи почкой плода обычно отражает недостаточный приток крови к почке плода, вызванный шунтированием кровотока плода от почки к сердцу и мозгу. Это тот же механизм, который вызывает олигурию у взрослых в критическом состоянии.[5][6][7]
Маловодие
Когда плод получает недостаточное количество питательных веществ и кислорода из плаценты, кровь отталкивается от почки плода, снижается скорость клубочковой фильтрации и диурез. Следовательно, уменьшение объема амниотической жидкости из-за снижения продукции мочи почками плода является отражением хронической гипоперфузии плода.
Маловодие также может возникать из-за разрыва амниотической оболочки пациента и вытекания амниотической жидкости из матки.
Многоводие
Нормальный плод постоянно глотает амниотическую жидкость и мочится, чтобы создать больше жидкости. Если плод не может проглотить обычное количество амниотической жидкости, это может привести к многоводию. Это может произойти из-за пороков развития желудочно-кишечного тракта, неврологических проблем плода, таких как анэнцефалия, или механической обструкции пищевода другими внутригрудными процессами.
Увеличение продукции амниотической жидкости происходит в результате полиурии плода, например, при неконтролируемом диабете матери с постоянно повышенным уровнем сахара в крови матери. В этих случаях это может быть связано с макросомией плода.
Многие случаи многоводия являются идиопатическими, что означает, что определенная причина не установлена.
Патофизиология
Маловодие
Поскольку амниотическая жидкость в основном состоит из мочи плода, низкий объем амниотической жидкости или маловодие обычно указывает либо на выделение мочи плода, либо на подтекание амниотической жидкости из матки, например, при отхождении вод у пациентки.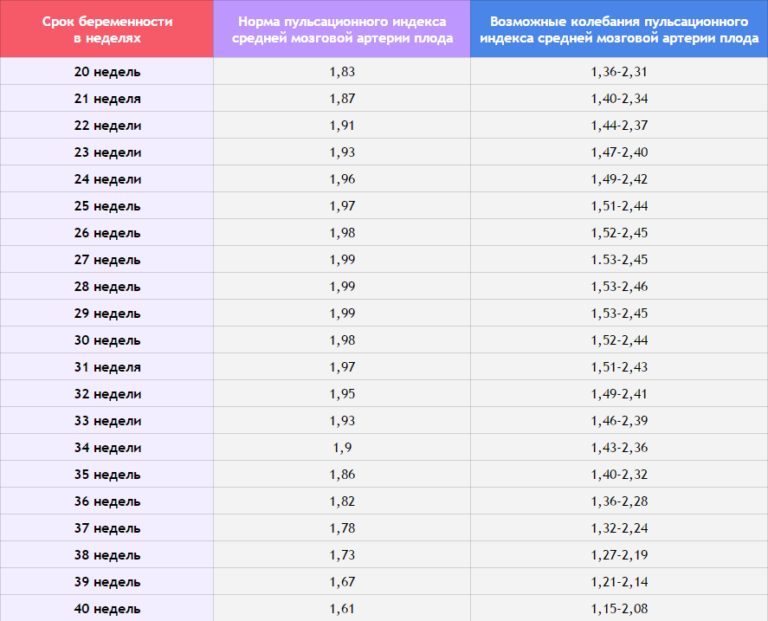
Многоводие
Многоводие, или увеличение объема амниотической жидкости, также имеет ряд потенциальных причин с двумя основными распространенными механизмами: уменьшение проглатывания амниотической жидкости плодом или увеличение продукции амниотической жидкости плодом. Многоводие может привести к перерастяжению беременной матки, особенно в случаях, когда плод имеет нормальный размер или крупный для сроков, что увеличивает риск преждевременных схваток и преждевременных родов у пациентки, а также преждевременного разрыва плодных оболочек, при котором отходят воды у пациентки. до начала родов. Перерастяжение матки также является фактором риска послеродового кровотечения после родов.
Требования к образцам и процедура
Матку следует разделить на четыре квадранта для оценки индекса амниотической жидкости. Каждый квадрант следует исследовать систематически. Ультразвуковой датчик следует держать перпендикулярно позвоночнику пациента, а не перпендикулярно коже пациента, как это делается при большинстве других ультразвуковых исследований, и держать его в аксиальной плоскости (выемка справа от пациента). Это гарантирует, что каждый карман жидкости измеряется в одной и той же плоскости. Следует определить и измерить самый глубокий вертикальный карман жидкости в каждом квадранте, и эти четыре измерения следует сложить вместе для расчета общего индекса амниотической жидкости. Штангенциркули должны быть ориентированы вертикально. Цветной допплер обычно помещается над карманом жидкости, чтобы убедиться, что карман не содержит каких-либо сегментов пуповины, которые не всегда хорошо видны в B-режиме (стандартная двухмерная шкала серого). Калипер не должен пересекать какие-либо сегменты пуповины или какие-либо части плода.
Это гарантирует, что каждый карман жидкости измеряется в одной и той же плоскости. Следует определить и измерить самый глубокий вертикальный карман жидкости в каждом квадранте, и эти четыре измерения следует сложить вместе для расчета общего индекса амниотической жидкости. Штангенциркули должны быть ориентированы вертикально. Цветной допплер обычно помещается над карманом жидкости, чтобы убедиться, что карман не содержит каких-либо сегментов пуповины, которые не всегда хорошо видны в B-режиме (стандартная двухмерная шкала серого). Калипер не должен пересекать какие-либо сегменты пуповины или какие-либо части плода.
Альтернативные измерения объема амниотической жидкости
При сроке беременности менее 24 недель или при многоплодной беременности используется один самый глубокий карман. Метод, используемый для измерения одного самого глубокого кармана (также называемого максимальным вертикальным карманом), идентичен измерению количества амниотической жидкости в четырех квадрантах, используемых для определения индекса амниотической жидкости. Следует осмотреть всю матку и определить и измерить единственный самый глубокий вертикальный карман жидкости. Нормальный одиночный самый глубокий карман составляет от 2 до 8 см (менее 2 см — маловодие, более 8 см — многоводие).[8][9]]
Следует осмотреть всю матку и определить и измерить единственный самый глубокий вертикальный карман жидкости. Нормальный одиночный самый глубокий карман составляет от 2 до 8 см (менее 2 см — маловодие, более 8 см — многоводие).[8][9]]
Результаты, отчетность и важные выводы
Биофизический профиль
Объем амниотической жидкости также является частью биофизического профиля плода, особого типа УЗИ, используемого для оценки состояния плода. Биофизический профиль состоит из четырех сонографических компонентов, каждый из которых необходимо увидеть в течение 30 минут после начала УЗИ:
Дыхание плода (непрерывное движение диафрагмы плода в течение не менее 30 секунд)
Движения плода (не менее трех дискретных движений тела или конечностей плода)
Тонус плода (по крайней мере, одно активное разгибание конечности плода с возвращением в сгибание или разведение и смыкание руки плода)
Объем амниотической жидкости (самый глубокий карман не менее 2 см)
Если доступно, также проводится нестрессовый тест плода (отслеживание сердечного ритма плода) с биофизическим профилем, всего по пяти компонентам.
Ожидается, что здоровый доношенный плод, не подвергающийся физиологическому стрессу, продемонстрирует все четыре типа поведения на УЗИ. У недоношенных плодов могут не проявляться все эти виды поведения, поэтому ведение беременностей, при которых плод не демонстрирует все четыре описанных поведения, зависит от гестационного возраста и от того, какие факторы являются ненормальными.
Клиническое значение
Нормальный индекс амниотической жидкости составляет от 5 см до 25 см при использовании стандартного метода оценки. Меньше 5 см считается маловодием, а больше 25 см — многоводием.
Повышение эффективности медицинских работников
Медицинские работники, включая практикующих медсестер, которые наблюдают за беременными пациентками, должны быть осведомлены об индексе амниотической жидкости. Это показатель благополучия плода и часть биофизического профиля. При подозрении на проблемы во время беременности пациентку следует направить к акушеру, который может назначить УЗИ для определения ИАЖ. Стойко низкий уровень ИАФИ во время беременности может быть связан с врожденным дефектом плода. [Уровень 2]
Стойко низкий уровень ИАФИ во время беременности может быть связан с врожденным дефектом плода. [Уровень 2]
Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Комментарий к этой статье.
Ссылки
- 1.
Madendag Y, Madendag IC, Sahin E, Aydin E, Sahin ME, Acmaz G. Насколько хорошо популярные ультразвуковые методы оценивают объем амниотической жидкости и диагностируют маловодие? Ультразвук Q. 2019 март; 35 (1): 35-38. [PubMed: 30601443]
- 2.
Cheung CY, Roberts VHJ, Frias AE, Brace RA. Влияние диеты матери в западном стиле на объем амниотической жидкости и профили VEGF амниона в модели приматов, отличных от человека. Physiol Rep. 2018 Oct;6(20):e13894. [Бесплатная статья PMC: PMC6199415] [PubMed: 30353684]
- 3.
Zhang Y, Yu Y, Chen L, Zhao W, Chu K, Han X. Факторы риска внутриамниотической инфекции, связанные с индукцией с помощью Single — Баллонный катетер: исследование случай-контроль.
 Гинеколь Обстет Инвест. 2019;84(2):183-189. [PubMed: 30332669]
Гинеколь Обстет Инвест. 2019;84(2):183-189. [PubMed: 30332669]- 4.
Березовский А., Ашвал Э., Хирш Л., Йогев Ю., Авирам А. Преходящее изолированное многоводие и перинатальные исходы. Ультрашалл Мед. 2019 дек; 40(6):749-756. [PubMed: 30253428]
- 5.
Криспин Э., Березовский А., Чен Р., Мейзнер И., Визницер А., Хадар Э., Бардин Р. Обновление номограмм индекса амниотической жидкости в зависимости от перинатального исхода. J Matern Fetal Neonatal Med. 2020 Январь; 33 (1): 113-119. [Пубмед: 30021504]
- 6.
Kehl S. [Индекс одного глубочайшего вертикального кармана или амниотической жидкости как оценочный тест для прогнозирования неблагоприятного исхода беременности (исследование SAFE): многоцентровое открытое рандомизированное контролируемое исследование]. Z Geburtshilfe Неонатол. 2018 фев; 222(1):28-30. [PubMed: 29499583]
- 7.
Lee YJ, Kim SC, Joo JK, Lee DH, Kim KH, Lee KS. Индекс амниотической жидкости, один самый глубокий карман и трансвагинальная длина шейки матки: показатель прогнозируемой латентности родов при преждевременном преждевременном разрыве плодных оболочек.

