У новорожденного лейкоциты понижены: Лейкоциты в крови — норма по возрасту, причины повышенных, пониженных показателей лейкоцитов у ребенка, женщин, мужчин
у новорожденных повышен риск тромбоза
26 сентября, 2018 18:58
Источник:
Медвестник
Гемостаз новорожденных существенно отличается от гемостаза взрослых – у новорожденных повышен риск возникновения тромбоза. У них, особенно у недоношенных новорожденных, наблюдается также низкая способность тромбоцитов к активации. К таким выводам пришли российские ученые, которые провели исследования в рамках Президентской программы исследовательских проектов Российского научного фонда (РНФ).
Поделиться
Сотрудники Центра теоретических проблем физико-химической фармакологии РАН вместе с российскими коллегами сравнили процесс свертывания крови у взрослых людей и новорожденных, а также сравнили этот процесс у доношенных и недоношенных детей.
Повреждение стенки кровеносного сосуда запускает работу системы гемостаза – формирование нерастворимого сгустка в месте повреждения, который предотвращает потерю крови. Основную роль в гемостазе играют белки плазмы крови и тромбоциты, которые образуют каркас тромба, прорастающего нитями фибринового сгустка. Эти нити образуются при свертывании крови в результате работы каскада ферментативных реакций, которые приводят к образованию белкового полимера.
Нарушения системы свертывания крови – одна из основных причин смерти новорожденных детей или получения ими инвалидности. Причем риски возникновения нарушения кровотечений и тромбозов резко возрастают при наличии у новорожденного осложнений, основным из которых является недоношенность. В клинической практике до сих пор нет эффективного способа диагностировать нарушения гемостаза у новорожденных. С одной стороны, частота клинических осложнений со стороны системы гемостаза в целом у новорожденных невелика, поэтому проводить массовый скрининг нецелесообразно. С другой стороны, в группах высокого риска, например, при недоношенности и при наличии врожденных системных инфекций такое обследование оправданно. Здесь, однако, встречается другая проблема: инструменты лабораторной диагностики недостаточно чувствительны к проявлению нарушений на ранних стадиях.
С другой стороны, в группах высокого риска, например, при недоношенности и при наличии врожденных системных инфекций такое обследование оправданно. Здесь, однако, встречается другая проблема: инструменты лабораторной диагностики недостаточно чувствительны к проявлению нарушений на ранних стадиях.
«Наша работа состояла в применении инновационных тестов гемостаза, которые основаны на понимании принципов и механизмов формирования тромба. Тесты проводились, чтобы оценить состояние системы свертывания у доношенных (контрольная группа) и недоношенных (опытная группа) новорожденных», – рассказала руководитель проекта РНФ, заместитель директора по науке Центра теоретических проблем физико-химической фармакологии РАН Анна Баландина.
Сравнивая состояние системы свертывания крови у взрослых и новорожденных (доношенных и недоношенных) детей, ученые использовали лабораторные методы исследования гемостаза, в том числе инновационные.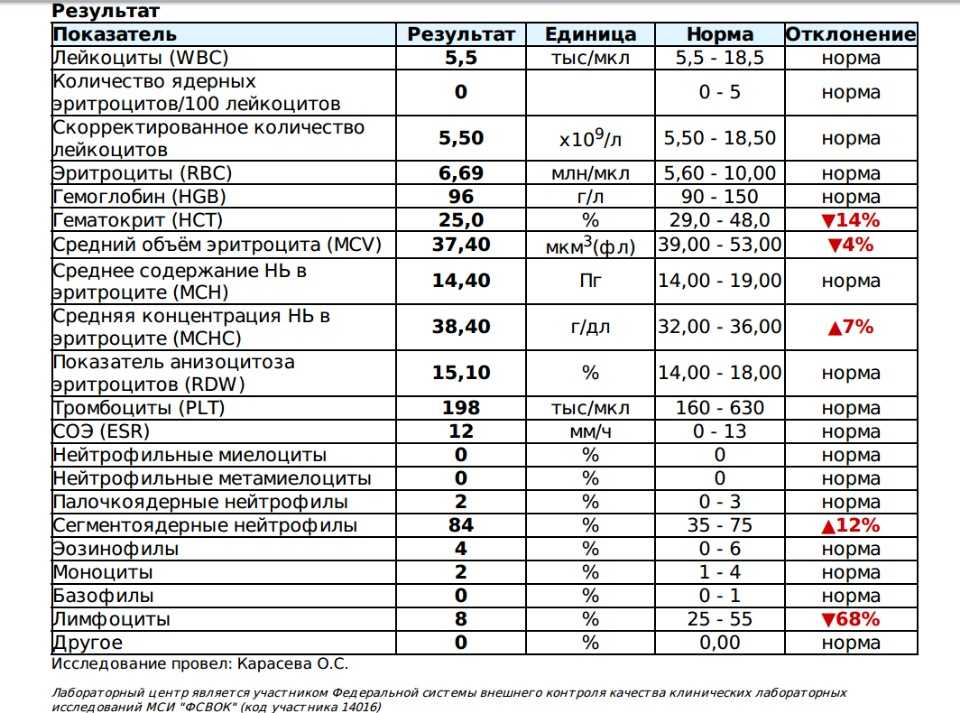 Анализировали отклонения плазменного свертывания и рабочее состояние тромбоцитов, поштучно изучая элементы по сигналам светорассеяния и флуоресценции (проточная цитометрия). Ученые отмечают, что все лабораторные исследования, особенно клинические, дороги, и грант РНФ позволил им использовать широкий спектр методов.
Анализировали отклонения плазменного свертывания и рабочее состояние тромбоцитов, поштучно изучая элементы по сигналам светорассеяния и флуоресценции (проточная цитометрия). Ученые отмечают, что все лабораторные исследования, особенно клинические, дороги, и грант РНФ позволил им использовать широкий спектр методов.
Результаты работы показали, что гемостаз новорожденных, то есть поддержание жидкого состояния крови и остановка кровотечений при повреждениях стенок сосудов, существенно отличается от гемостаза взрослых. У новорожденных повышен риск возникновения тромбоза – образования внутри кровеносных сосудов тромбов, которые мешают свободному току крови. Также у новорожденных детей наблюдается низкая способность тромбоцитов к активации. При этом наблюдаемые изменения более выражены в опытной группе недоношенных новорожденных. Из этого ученые заключили, что гемостаз новорожденных в первые дни жизни находится в своем собственном балансе, который кардинально отличается от баланса у взрослых – он более «хрупкий». Любое осложнение, такое как состояние недоношенности, вызывает нарушение этого баланса и, как следствие, повышенную частоту тромбозов и кровотечений.
Любое осложнение, такое как состояние недоношенности, вызывает нарушение этого баланса и, как следствие, повышенную частоту тромбозов и кровотечений.
«Сейчас мы продолжаем нашу работу и набираем группу экстремально недоношенных новорожденных. Кроме этого, мы пытаемся разобраться в причинах столь сильных различий между гемостазом взрослых и новорожденных. Мы надеемся, что итоговым результатом работы будет протокол скрининга новорожденных для выявления скрытых нарушений в работе системы гемостаза», – заключила Анна Баландина.
Исследование проводилось в сотрудничестве с учеными из Национального медицинского исследовательского центра детской гематологии, онкологии и иммунологии им. Дмитрия Рогачева, Научного центра акушерства, гинекологии и перинатологии им. В.И. Кулакова, Первого московского государственного медицинского университета имени И.М. Сеченова, Московского государственного университета им. М.В. Ломоносова и Московского физико-технического института.
Теги
Президентская программа, Биология, Спецпроект, Молодежные группы
какая норма? Что делать если повышенные/пониженые?
Лейкоциты — это белые клетки крови, отвечающие за иммунитет. Как у взрослых, так и у деток они показывают состояние организма в целом; количество клеток выявляется по общему анализу крови.
Этот цифра в бланке с результатами исследования крови очень важна, так как она демонстрирует степень сопротивляемости организма различным инфекциям, и в случае несоответствия норме помогает выявить болезни или нарушения.
Уровень лейкоцитов может меняться в течение всего дня, в зависимости от уровня нагрузок, времени приёма пищи, нахождения в тепле или в холоде и т. д.
Именно поэтому наиболее точный результат показывает анализ, проведённый с утра и на голодный желудок.
Как лейкоциты действуют в организме?
У детей лейкоциты производятся костным мозгом. Белые клетки движутся по всему кровотоку, проникают в ткани и органы и собираются в высокой концентрации возле очагов воспаления, таким образом пытаясь их нейтрализовать.
Белые клетки движутся по всему кровотоку, проникают в ткани и органы и собираются в высокой концентрации возле очагов воспаления, таким образом пытаясь их нейтрализовать.
Лейкоциты стоят на страже защиты детского организма — предупреждают развитие болезней, вызванных вирусами и инфекциями, помогают восстановиться после травм, проявляют реакцию на аллергенные вещества, физические нагрузки, изменения температуры внешней среды.
Лейкоциты неоднородны по своему составу и разделяются на несколько видов. Каждая разновидность лейкоцитов выполняет собственные функции в процессе кровотворения.
Существует также особая разновидность лейкоцитов — это фагоциты, функции которых заключаются в переваривании и уничтожении чужеродных частиц.
После поглощения фагоциты прибавляют в размере и со временем распадаются, оставляя на месте себя болезнетворные частички, которые притягивают к себе поток новых лейкоцитов. Происходит своеобразный круговорот клеток, и если механизм действует без сбоев, то внешне это никак не проявляется.
Доктор Комаровский об анализах у детей
Какая норма содержания лейкоцитов в крови у детей?
У детей более высокая концентрация лейкоцитов в крови, чем у взрослых, причём, чем младше ребёнок, тем более высок уровень лейкоцитов в его крови. Поэтому результаты анализов не следует приравнивать к взрослым показателям. Границы нормального количества лейкоцитов выглядят следующим образом:
- дети младше 1 года: 9,2-18,8 *109/ л
- дети в возрасте 1-3 года: 6-17*109/л
- дети от 3 до 10 лет: 6,1-11,4*109/л
- дети старше 10 лет и взрослые: 4-8,8*109/л
Стоит также учитывать неоднородность лейкоцитов. Общая концентрация этих белых клеток может быть в не выходить за грани нормы, а какая-либо из разновидностей быть выше или ниже нормального уровня.
При выявленном очаге инфекции в организме ребёнка для уточнения состава лейкоцитов используется специальная формула, позволяющая выявить в процентах соотношение между разных видов лейкоцитов. С возрастом состав лейкоцитов в крови у детей подвергается изменениям.
С возрастом состав лейкоцитов в крови у детей подвергается изменениям.
Так, к примеру, у новорожденных нормой считается повышенный уровень лимфоцитов, который к 1 году снижается, а количество нейтрофилов увеличивается. Равное соотношение этих разновидностей клеток приходит к 5 годам. У детей 5-10 лет лейкоцинтарная формула выглядит так:
- эозинофилы: 1-4%
- базофилы: 0-1%
- нейтрофилы: от 50 до 59%
- лимфоциты: от 42 до 50%
- моноциты: от 4 до 8%
Лейкоцинатарная формула необходима для выявления причин обнаруженного воспаления у ребёнка, формы инфекции, наличия состояния аллергии, что позволяет диагностировать то или иное нарушение или заболевание.
Повышенные лейкоциты в крови у детей
Состояние, при котором концентрация лейкоцитов в крови у ребёнка превышает все допустимые нормы, называется лейкоцитоз. Является главным признаком наличия инфекции в детском организме и протекающие в нём гнойные и воспалительные процессы.
Это позволяет своевременно начать лечение после дополнительной диагностики. В редких случаях повышенные лейкоциты могут указывать на проблемы с печенью, внутренние кровотечения и опухоли злокачественного происхождения.
Уровень лейкоцитов в крови ребёнка имеет свойство повышаться после значительных физических нагрузок, стрессов, пребывания в прохладной среде.
Поэтому для исключения ошибочных результатов ребёнок должен сдавать кровь в спокойном, расслабленном состоянии и непременно натощак. Активные игры накануне сдачи анализа тоже нежелательны.
Что касается лейкоцинтарной формулы, то тут возможно множество вариаций. Например, повышенное соотношение эозинофилов обычно говорит об аллергическом состоянии (даже в скрытом виде), а высокий процент нетрофилов — о бактериальной инфекции.
Пониженные лейкоциты у детей в крови — что значит?
Низкая концентрация лейкоцитов в крови у ребёнка, или лейкопения, — не менее тревожный признак. Он может указывать на лучевую болезнь, лейкоз в острой форме, поражение костного мозга, протекании аллергической реакции в острой степени (риск анафилактического шока).
Он может указывать на лучевую болезнь, лейкоз в острой форме, поражение костного мозга, протекании аллергической реакции в острой степени (риск анафилактического шока).
Но чаще всего лейкопения наблюдается у детей в период заболевания краснухой, ветрянкой, гепатитом и некоторыми другими инфекциями вирусного типа.
Если вышеуказанные болезни отсутствуют, то пониженные лейкоциты говорят об упадке сил, физическом и психическом истощении ребёнка, низком давлении и в целом сильно недостаточном тонусе организма. Длительный приём антибиотиков, спазмолитиков и некоторых других препаратов мощного действия также ведёт к снижению количества лейкоцитов в организме.
Для приведения уровня лейкоцитов в норму врач назначает прежде всего терапию, направленную на избавление от причины отклонения лейкоцитов в сторону уменьшения или увеличения.
При болезни назначается курс препаратов, при нарушениях в общем состоянии организма (перегрузки или нервное истощение) необходимо скорректировать образ жизни ребёнка.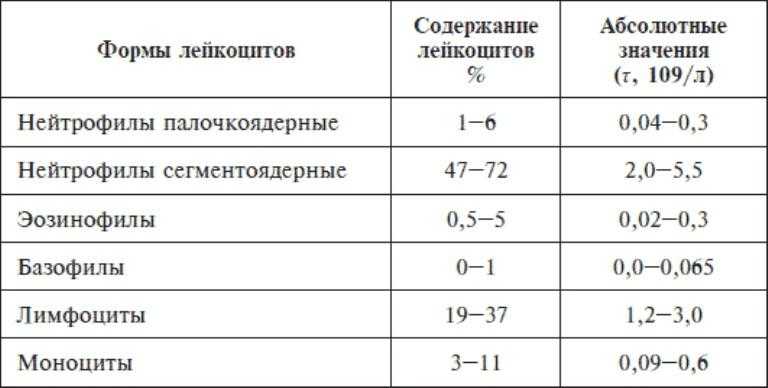 Тогда лейкоциты естественным образом придут в норму.
Тогда лейкоциты естественным образом придут в норму.
Расскажим что делать если увеличенные лимфоузлы на шее у ребенка — опишем процедуры.
Лечение ларинготрахеита у деток обсуждаем здесь. Соблюдаем режим!
Читайте как правильно делать масскаж деткам при вальгусной стопе.
Поделитесь с друзьями
Нейтропения (для родителей) — Nemours KidsHealth
Что такое нейтропения?
Нейтропения (noo-treh-PEE-nee-eh) — это когда в крови недостаточно лейкоцитов. Эти клетки, называемые нейтрофилами , борются с бактериями. Бактерии – это микробы, вызывающие инфекции. Без достаточного количества нейтрофилов могут возникнуть серьезные инфекции.
Большинству детей с нейтропенией требуется немедленная медицинская помощь при появлении признаков инфекции. Общие признаки включают лихорадку, распространяющееся покраснение вокруг пореза, озноб или озноб. При быстром лечении большинство инфекций у детей с нейтропенией проходят.
Каковы признаки и симптомы нейтропении?
У ребенка с нейтропенией по сравнению с другими детьми могут быть инфекции:
- чаще
- более серьезные
- которые быстро ухудшаются
Симптомы зависят от того, какая инфекция у ребенка (например, боль в ухе у ребенка с ушной инфекцией).
Что вызывает нейтропению?
У кого-то с нейтропенией низкое количество нейтрофилов (NOO-treh-filz) в кровотоке.
Нейтропения может быть вызвана:
- инфекциями
- лекарства (например, химиотерапевтические)
- лучевая терапия
- генетическая (наследственная) проблема
- костный мозг (губчатая часть внутри костей, которая вырабатывает клетки крови) плохо работает
- иммунная система, борющаяся с микробами, атакующая нейтрофилы (называемая аутоиммунной нейтропенией )
Нейтропения может:
- присутствовать при рождении ( врожденная нейтропения )
- приходят и уходят ( циклическая нейтропения )
Иногда врачи не знают, что вызывает у человека нейтропению (называемую идиопатической нейтропенией ).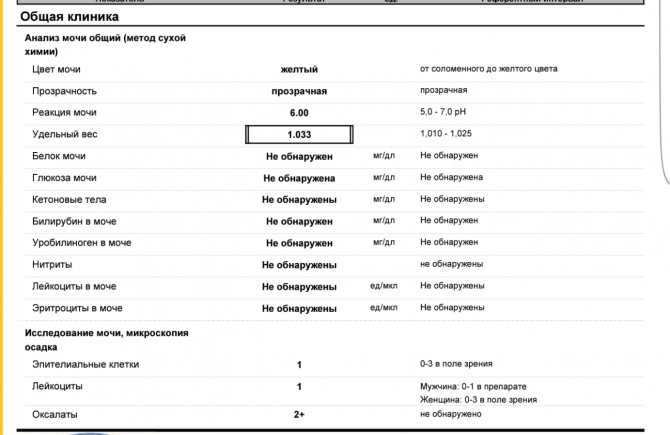
Как диагностируется нейтропения?
Врачи диагностируют нейтропению с помощью анализа крови, называемого полным анализом крови (CBC).
Чтобы выяснить, почему у ребенка нейтропения, гематолог (врач, специализирующийся на заболеваниях крови):
- посмотреть кровь ребенка под микроскопом
- взять небольшое количество костного мозга для изучения под микроскопом
- сдать анализы на инфекции
- делать генетические тесты
Как лечится нейтропения?
Лечение нейтропении зависит от ее причины и степени тяжести. Не во всех случаях требуется лечение.
Врачи используют ANC (абсолютное количество нейтрофилов), чтобы помочь им принять решение о лечении. ANC — это анализ крови, который измеряет количество нейтрофилов. Чем ниже число, тем больше вероятность того, что ребенок получит серьезные инфекции.
Лечение, при необходимости, может включать:
- коррекцию нейтропении посредством:
- инъекции гранулоцитарного колониестимулирующего фактора роста (Г-КСФ) для подталкивания костного мозга к выработке большего количества нейтрофилов
- стероидные препараты для предотвращения атаки иммунной системы организма на нейтрофилы
- переливание лейкоцитов, чтобы дать ребенку больше клеток для борьбы с инфекцией
- Трансплантация стволовых клеток для замены кроветворных стволовых клеток здоровыми донорскими стволовыми клетками
- хирургическое удаление селезенки (спленэктомия), поскольку селезенка иногда может разрушить нейтрофилы
- профилактика и лечение инфекций антибиотиками
- для детей с очень низким числом нейтрофилов, которые подвергаются очень высокому риску заражения:
- избегать общественных мест, включая школы
- избегать больных людей
- носить маску, если они должны выйти
- хорошо и часто мыть руки
- чистить зубы щеткой и зубной нитью каждый день
- без использования ректального термометра
- очистка порезов сразу после травмы с последующим наложением повязки
- не пользоваться бритвами
- отказ от определенных продуктов, в том числе:
- непастеризованные молочные продукты
- сырые фрукты, овощи и орехи
- сырой мед
Чем могут помочь родители?
Чтобы помочь вашему ребенку, следуйте инструкциям врача на:
- плановые анализы крови
- прием любых лекарств
- профилактика инфекций
Когда следует звонить врачу?
Важно немедленно обратиться за медицинской помощью, если у детей с нейтропенией есть какие-либо признаки инфекции. Быстрое лечение обычно помогает им поправиться.
Быстрое лечение обычно помогает им поправиться.
Немедленно позвоните врачу, если вы заметите какие-либо признаки или симптомы инфекции, такие как:
- лихорадка выше 100,4°F (38°C)
- озноб и/или потливость
- кашель
- одышка
- язвы во рту
- боль в горле
- боль при мочеиспускании
- красная зона вокруг разрыва кожи
- рвота или диарея
- новая боль
Что еще я должен знать?
Рождение ребенка с серьезным заболеванием может ошеломить любую семью. Но вам не обязательно идти в одиночку. Поговорите с кем-нибудь из группы по уходу о том, как найти поддержку. Вы также можете посетить веб-сайты для получения дополнительной информации и поддержки, например:
- Национальная сеть по борьбе с нейтропенией
Проверил: Джонатан Л. Пауэлл, доктор медицинских наук
Дата проверки: октябрь 2019 г.
Что вам нужно знать жизнь без боли.

Лейкоциты, также известные как лейкоциты, помогают защитить организм от инфекций, бактерий, вирусов и болезней. Эти важные части иммунной системы вырабатываются в костном мозге и присутствуют в крови и лимфатической ткани. Белые кровяные тельца (WBC) бывают разных типов, и кровь обычно содержит определенный процент для каждого типа. Это то, что проверяют врачи, когда они запрашивают тесты, которые измеряют количество лейкоцитов человека.
Почему врачи проверяют количество лейкоцитов?
Количество лейкоцитов обычно включается в тест, который измеряет общий анализ крови (CBC). Низкое количество лейкоцитов или высокое количество клеток крови может указывать на инфекцию или недиагностированное состояние, такое как заболевание крови, аутоиммунные заболевания или иммунодефицит. Подсчет лейкоцитов может помочь врачам выявлять и проводить лечение этих потенциальных заболеваний, а также контролировать эффективность лучевой терапии или химиотерапии для больных раком.
Какое нормальное количество лейкоцитов?
Количество лейкоцитов у людей может варьироваться в зависимости от их возраста. Младенцы обычно имеют более высокое количество лейкоцитов, которое постепенно снижается по мере взросления. В таблице ниже показаны нормальные диапазоны лейкоцитов на микролитр крови (мкл).
Младенцы обычно имеют более высокое количество лейкоцитов, которое постепенно снижается по мере взросления. В таблице ниже показаны нормальные диапазоны лейкоцитов на микролитр крови (мкл).
| Возрастной диапазон | Число лейкоцитов (на мкл крови) |
|---|---|
| Новорожденные | от 9 000 до 30 000 |
| Дети до 2 лет | от 6 200 до 17 000 |
| Дети старше 2 лет и взрослые | от 5 000 до 10 000 |
Симптомы аномального количества лейкоцитов
Аномальное количество лейкоцитов может быть ниже или выше нормального диапазона. Общие симптомы низкого уровня лейкоцитов, также известного как лейкопения, включают боли в теле, озноб, лихорадку и головные боли. Если у вас есть эти симптомы, запишитесь на прием к врачу, и он/она может порекомендовать подсчет лейкоцитов.
С другой стороны, высокое количество лейкоцитов, также известное как лейкоцитоз, обычно не вызывает симптомов, хотя основное заболевание, вызывающее его, может проявлять свои собственные признаки.
Факторы риска аномального количества лейкоцитов
Низкий уровень лейкоцитов может быть вызван следующими факторами или состояниями:
- Аутоиммунные заболевания
- Повреждение или расстройство костного мозга
- Некоторые лекарства (например, антибиотики)
- Вирус иммунодефицита человека (ВИЧ)
- Болезни печени и селезенки
- Волчанка
- Лимфома
- Лучевая терапия
- Тяжелые инфекции
Между тем, высокий уровень лейкоцитов может быть вызван следующими факторами или состояниями:
- Астма
- Определенные аллергии
- Некоторые инфекции (например, туберкулез)
- Некоторые лекарства (например, кортикостероиды)
- Упражнение
- Воспалительные состояния (например, артрит и заболевание кишечника)
- Лейкемия
- Беременность
- Курение
- Стресс
- Повреждение тканей
- Опухоли костного мозга
Как подготовиться к подсчету лейкоцитов
Сначала вам необходимо записаться на прием к врачу, чтобы получить запрос на анализ, а затем записаться на прием в лабораторию для забора крови. Некоторые лекарства могут либо снижать, либо увеличивать количество лейкоцитов, поэтому, пожалуйста, сообщите своему врачу, если вы принимаете лекарства. Вот некоторые из препаратов, которые могут повлиять на результаты подсчета лейкоцитов:
Некоторые лекарства могут либо снижать, либо увеличивать количество лейкоцитов, поэтому, пожалуйста, сообщите своему врачу, если вы принимаете лекарства. Вот некоторые из препаратов, которые могут повлиять на результаты подсчета лейкоцитов:
- Антибиотики
- Противосудорожные препараты
- Антигистаминные препараты
- Химиотерапевтические препараты
- Клозапин
- Кортикостероиды
- Диуретики
- Гепарин
- Хинидин
- Сульфонамиды
Заключительные мысли
Если результаты лабораторных анализов показывают, что у вас низкий или высокий уровень лейкоцитов, ваш врач может порекомендовать план лечения, а также время от времени перепроверять ваши лейкоциты. Но если ваши лейкоциты в пределах нормы, отлично. Просто продолжайте делать то, что может помочь укрепить вашу иммунную систему и сохранить ваше здоровье, например, есть фрукты и овощи, высыпаться, ограничивать потребление сахара, регулярно заниматься спортом, контролировать уровень стресса и избегать обезвоживания.
