У новорожденного белок в крови: С-реактивный белок у детей — анализ крови в СПб
С-реактивный белок для диагностики инфекции у новорожденных
Врачи, ухаживающие за новорожденными, должны уметь своевременно и точно выявлять инфекции, чтобы предотвратить серьезное заболевание ребенка. Одним из тестов, предложенных для этого, является измерение уровня С–реактивного белка у детей, что было оценено в новом Кокрейновском обзоре в январе 2019 года. Ведущий автор Дженнифер Браун из Центра по подготовке и распространению систематических обзоров Йоркского университета в Великобритании, рассказала, почему этот обзор так важен, и что в нем изучено. Айгерим Азаматова, стажер Кокрейн Россия из Западно-Казахстанского государственного медицинского университета имени Марата Оспанова, перевела текст подкаста на русский язык и расскажет нам о результатах этого обзора.
Перевод подкаста — Азаматова Айгерим.
Редактирование перевода — Зиганшина Лилия Евгеньевна.
Озвучивание подкаста — Азаматова Айгерим и Таштанбекова Чолпон.
Запись, монтаж и отладка подкаста — Шакирзянова Марина Валентиновна и Габдрахманов Азат Исхакович.
Координация проекта по переводу на русский язык: Cochrane Russia — Кокрейн Россия (Ассоциированный центр Северного Кокрейновского Центра на базе Казанского федерального университета). По вопросам, связанным с этим переводом, пожалуйста, обращайтесь к нам по адресу: [email protected].
— Читайте транскрипт
Чолпон: Врачи, ухаживающие за новорожденными, должны уметь своевременно и точно выявлять инфекции, чтобы предотвратить серьезное заболевание ребенка. Одним из тестов, предложенных для этого, является измерение уровня С–реактивного белка у детей, что было оценено в новом Кокрейновском обзоре в январе 2019 года. Ведущий автор Дженнифер Браун из Центра по подготовке и распространению систематических обзоров Йоркского университета в Великобритании, рассказала, почему этот обзор так важен, и что в нем изучено. Айгерим Азаматова, стажер Кокрейн Россия из Западно-Казахстанского государственного медицинского университета имени Марата Оспанова, перевела текст подкаста на русский язык и расскажет нам о результатах этого обзора.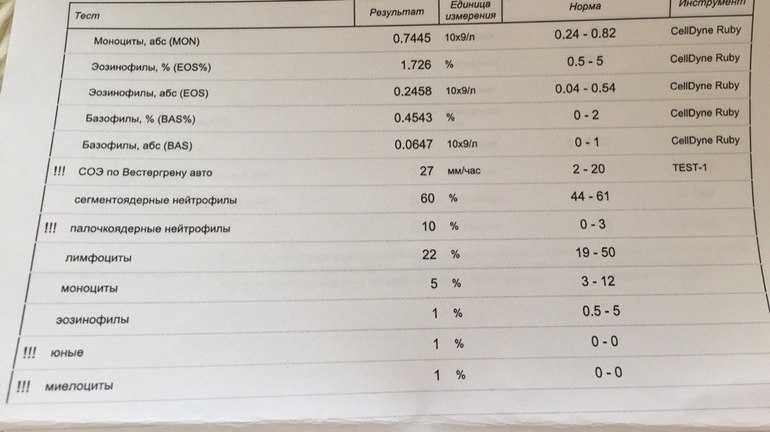
Айгерим: Серьезное заболевание инфекционной природы является одним из самых больших рисков смерти новорожденных, особенно недоношенных или нездоровых. Этот обзор фокусирует внимание на детях, которым более трех дней, и которые по какой-либо причине находятся в отделении интенсивной терапии новорожденных и заражаются так называемой инфекцией с поздним началом. Авторы обзора хотели выяснить, можно ли помощью определения у них содержания С-реактивного белка или СРБ точно и быстро диагностировать инфекцию, чтобы при первой возможности предоставить соответствующее лечение антибиотиками. Это важно, потому что эти дети часто уже получают множество других видов лечения и исследований, и антибиотики не должны быть назначены, если дети не нуждаются в них.
Клинические симптомы инфекции у новорожденных детей неспецифичны и могут быть связаны с другими заболеваниями. Некоторые из них менее серьезны, а некоторые требуют других видов лечения. Поэтому обычно проводят анализ, называемый посевом крови, чтобы определить, есть ли у ребенка инфекция, но для получения результата может потребоваться от 24 до 48 часов. Поскольку риски, связанные с инфекциями у новорожденных, очень высоки, и поскольку их состояние может молниеносно ухудшиться, врачи обычно назначают антибиотики при подозрении на инфекцию, не дожидаясь результатов лабораторных исследований. Это означает, что некоторые дети будут получать антибиотики в течение нескольких дней, несмотря на отсутствие инфекции, что создает дополнительный ненужный стресс для их уже подорванного здоровья, а также усугубляет проблему устойчивости к антибиотикам. Уровень СРБ в сыворотке ребенка быстро возрастает, если у ребенка есть инфекция, это тестирование было предложено как способ, позволяющий быстрее и точнее поставить диагноз по сравнению с традиционным посевом крови. В этом обзоре авторы сравнили диагностическую точность этих двух подходов, используя информацию из 20 исследований с участием более 1600 детей. Большинство этих исследований были опубликованы за последние два десятилетия в разных странах Европы, Северной Америки и Азии. Их общее методологическое качество было хорошим, а риск смещения или систематической ошибки был низким, но у авторов обзора были некоторые опасения по поводу несогласованности или несоответствий в результатах этих исследований.
Поскольку риски, связанные с инфекциями у новорожденных, очень высоки, и поскольку их состояние может молниеносно ухудшиться, врачи обычно назначают антибиотики при подозрении на инфекцию, не дожидаясь результатов лабораторных исследований. Это означает, что некоторые дети будут получать антибиотики в течение нескольких дней, несмотря на отсутствие инфекции, что создает дополнительный ненужный стресс для их уже подорванного здоровья, а также усугубляет проблему устойчивости к антибиотикам. Уровень СРБ в сыворотке ребенка быстро возрастает, если у ребенка есть инфекция, это тестирование было предложено как способ, позволяющий быстрее и точнее поставить диагноз по сравнению с традиционным посевом крови. В этом обзоре авторы сравнили диагностическую точность этих двух подходов, используя информацию из 20 исследований с участием более 1600 детей. Большинство этих исследований были опубликованы за последние два десятилетия в разных странах Европы, Северной Америки и Азии. Их общее методологическое качество было хорошим, а риск смещения или систематической ошибки был низким, но у авторов обзора были некоторые опасения по поводу несогласованности или несоответствий в результатах этих исследований. В целом авторы оценили качество доказательств как умеренное.
В целом авторы оценили качество доказательств как умеренное.
При принятии решения о том, является ли результат СРБ «положительным» в отношении инфекции, в большинстве исследований использовали пороговый уровень СРБ от 5 до 10 мг/л. Когда авторы извлекли и объединили данные из включенных исследований, они обнаружили, что в среднем тест СРБ правильно идентифицировал инфекцию приблизительно у шести из каждых десяти детей, у которых была диагностирована инфекция на основе посева их крови. Тест СРБ также позволял неверно предполагать наличие инфекции приблизительно у четверти детей, у которых ее не было.
Чтобы представить это в более широком контексте, представьте, что у 40% новорожденных с высоким риском разовьется инфекция с поздним началом, что соответствовало бы тому, что было обнаружено в исследованиях этого обзора. Если воспользоваться этой цифрой и полученными результатами, и представить группу из 1000 младенцев, то использование только теста СРБ пропустит 152 из 400 случаев инфекции и неправильно диагностирует инфекцию у 156 из 600 младенцев без неё.
Это привело авторов к выводу, что использование сывороточного уровня СРБ при подозрении на инфекцию у новорожденного не является достаточно точным, чтобы диагностировать инфекцию или решить, каким детям следует или не следует назначать антибиотики. По-прежнему необходимы тесты, позволяющие быстро и точно диагностировать инфекцию у новорожденных, и авторы предлагают сфокусировать будущие исследования на других биомаркерах, таких как прокальцитонин, или новых технологиях, таких как молекулярные анализы, для заполнения этого пробела.
Чолпон: Если вы хотите более подробно ознакомиться с результатами этого Кокрейновского обзора о точности диагностического теста СРБ, обзор можно найти, перейдя на сайт Кокрейновской библиотеки и введя в строке поиска «тестирование СРБ у новорожденных».
Закрыть транскрипт
Анализ белка в пуповинной крови поможет прогнозировать смерть и развитие ДЦП у новорожденных
2400
Добавить в закладки
Отсутствие белка гаптоглобина у недоношенных детей
может указывать необходимость усиления мониторинга или других
профилактических вмешательств, — пишет eurekalert. org.
org.
Исследователи из Университета Иллинойса в Чикаго обнаружили, что
некоторые недоношенные дети, рожденные без гаптоглобина — белка в
клетках крови, имеют более высокие риски кровоизлияния в мозг,
церебрального паралича и смерти. Результаты показывают, что
отсутствие белка может служить потенциальным биомаркером,
указывать на необходимость усиления мониторинга или других
профилактических вмешательств.
Исследование, опубликованное в журнале Lancet EClinicalMedicine,
представляло собой трансляционный анализ данных и образцов
пуповинной крови новорожденных, хранящихся в Национальных
институтах здравоохранения из предыдущего клинического испытания.
Доктор Университета Иллинойса Каталин Бухимски и д-р Ирина
Бухимски провели исследование и проанализировали образцы
пуповинной крови у 921 новорожденного, чтобы выяснить, был ли
гаптоглобин связан с развитием внутриутробного воспаления,
которое приводит к 30 процентам всех преждевременных родов.
Рассчитав отношения шансов — статистические данные, указывающие
на силу или слабость связей, они обнаружили, что недоношенные
дети, которые подвергались воспалению и которым не хватало
гаптоглобина, с большей вероятностью умерли до 1 года, либо у них
развился церебральный паралич, в отличие от недоношенных детей,
которые не подвергались воспалению и имели белок. Вероятность
внутрижелудочкового кровоизлияния, известного как кровотечение в
головном мозге, также была выше в группе с недостатком белка.
Эти результаты сохранялись даже при оценке потенциально смешанных
факторов, таких как масса тела при рождении, гестационный
возраст, пол плода или некоторые виды лечения, такие как сульфат
магния, применяемый для нейропротекции.
«Наше исследование предоставляет убедительные доказательства
того, что отсутствие гаптоглобина у недоношенных детей,
подвергшихся воспалению, является показателем повышенного риска
таких осложнений, как кровотечение в мозг, церебральный паралич и
даже смерть, — сказал доктор Каталин Бухимски, — профессор
акушерства и гинекологии в медицинском колледже Университета
Иллинойса и автор статьи. — Это подчеркивает потенциальную
— Это подчеркивает потенциальную
защитную роль гаптоглобина против краткосрочных и долгосрочных
неблагоприятных неонатальных исходов и предполагает, что белок
может быть ценным маркером неврологического повреждения и
необходимости клинических вмешательств».
Каталин Бухимски и Ирина Бухимски провели многочисленные
исследования гаптоглобина у недоношенных детей, но это первое
исследование, включающее большую репрезентативную выборку
участников.
По мнению Ирины Бухимски, необходим индивидуальный подход к теме
преждевременных родов в каждом конкретном случае. «Это
исследование также особенно увлекательно, потому что гаптоглобин
является известным белком. Исследователи видели его сотни раз, но
все время не под таким углом».
Для своих исследований Каталин Бухимски и Ирина Бухимски
разработали новый метод тестирования гаптоглобина на очень низких
уровнях, поскольку белок не достигает уровня взрослого до тех
пор, пока детям не исполнится около года.
«Вывод этого исследования заключается в том, что простой анализ
пуповинной крови после родов может помочь врачам разработать
индивидуальный план ухода за некоторыми новорожденными из группы
риска», — сказал Каталин Бухимски.
[Фото: parents.ru]
белок
беременность
гаптоглобин
дети
дцп
недоношенный ребенок
преждевременные роды
Источник:
www.eurekalert.org
Информация предоставлена Информационным агентством «Научная Россия». Свидетельство о регистрации СМИ: ИА № ФС77-62580, выдано
Федеральной службой по надзору в сфере связи, информационных технологий и массовых коммуникаций 31 июля 2015 года.
НАУКА ДЕТЯМ
«Крайний реакционер, идущий впереди крайнего прогресса»: в Москве состоялась XII Международная научная конференция «Зиновьевские чтения»
21:50 / История, Наука и общество, Персона
Космическая обсерватория ИНТЕГРАЛ отметила свое двадцатилетие
21:30 / Астрофизика, Инженерия
Телескоп ESO запечатлел остаток сверхновой в созвездии Парусов
20:00 / Астрономия
Победители VIII Всероссийской премии «За верность науке» станут известны 24 ноября
17:02 / Наука и общество
Геометрическая жизнь
16:52 / Досуг
Определен белок, с помощью которого токсоплазма перепрограммирует иммунные клетки
16:39 / Медицина
Сообщение президента РАН Г. Я. Красникова. Заседание президиума РАН 02.11.2022 – Прямая трансляция!
Я. Красникова. Заседание президиума РАН 02.11.2022 – Прямая трансляция!
Российские ученые обнаружили и изучили новые виды улиток в Тихом океане
14:30 / Биология
Физики сконструировали искусственную мембрану клетки новым способом
13:30 / Физика
Чтобы долго жить, нужно много думать. Интервью с вице-президентом РАН Михаилом Пирадовым
13:00 / Здравоохранение, Медицина, Нейронауки
Памяти великого ученого. Наука в глобальном мире. «Очевиднное — невероятное» эфир 10.05.2008
04.03.2019
Памяти великого ученого. Нанотехнологии. «Очевидное — невероятное» эфир 3.08.2002
04.03.2019
Вспоминая Сергея Петровича Капицу
14.02.2017
Смотреть все
Исследование Хопкинса показывает, что повышенный уровень белка может помочь предсказать травму головного мозга у новорожденных
Результаты также проливают свет на ценность охлаждения всего тела для предотвращения повреждения головного мозга
Дата выпуска: 13 октября 2011 г.
Исследователи из Университета Джона Хопкинса обнаружили, что повышенный уровень в крови белка, специфичного для клеток центральной нервной системы, который жизненно важен для структуры мозга, может помочь врачам выявить новорожденных с травмами головного мозга из-за недостатка кислорода.
Измерения белка также могут отслеживать, насколько хорошо работает терапия охлаждением тела, предназначенная для предотвращения необратимого повреждения головного мозга. Подробный отчет о находке команды Хопкинса опубликован в текущем Американском журнале акушерства и гинекологии.
В ходе годичного исследования изучались уровни глиального фибриллярного кислого белка (GFAP) у 23 новорожденных, родившихся между 36 и 41 неделей беременности, у которых был диагностирован клинический дефицит кислорода в головном мозге (гипоксически-ишемическая энцефалопатия, или ГИЭ), и сравнивали их с таковыми в дети, рожденные в один и тот же период беременности без черепно-мозговых травм».
ГИЭ может вызвать смерть в период новорожденности или привести к задержке развития, умственной отсталости или церебральному параличу. В США заболеваемость ГИЭ составляет от 1 до 8 случаев на 1000 рождений.
«GFAP, циркулирующий белок, специфичный для головного мозга, уже измеряется у взрослых пациентов после инсульта, остановки сердца или черепно-мозговой травмы, чтобы дать прогноз выживания или повреждения головного мозга», — говорит Эрнест М. Грэм, доктор медицинских наук, доцент гинекологии и акушерства, а также экспертом в области медицины матери и плода в Университете Джонса Хопкинса. «Теперь мы знаем, что этот биомаркер может служить надежным предиктором заболевания, развития травмы и исхода у новорожденных», — добавляет он.
В рамках исследования исследователи получили белок GFAP из пуповинной крови во время рождения, из крови новорожденных, взятых при поступлении в отделение интенсивной терапии новорожденных (NICU), и из ежедневных образцов крови в течение семидневного периода. Уровни GFAP были значительно выше у детей с черепно-мозговой травмой из-за недостатка кислорода в течение первой недели жизни.
Уровни GFAP были значительно выше у детей с черепно-мозговой травмой из-за недостатка кислорода в течение первой недели жизни.
«Акушеры и неонатологи сталкиваются со сложной задачей быстрой идентификации ГИЭ у новорожденных, потому что современные маркеры для идентификации были неточными», — говорит Грэм. «Тесты GFAP могут удовлетворить эту потребность».
Младенцы в исследовании, у которых были аномальные МРТ головного мозга и которых лечили охлаждением всего тела, имели самые высокие уровни GFAP. Лечение снижает температуру тела до 92,3 градусов по Фаренгейту, начиная с шести часов после рождения и продолжая в течение трех дней.
«Несмотря на то, что охлаждающая терапия снижает риск смерти и неврологических нарушений у новорожденных, она далека от идеальной терапии, и ее эффективность варьируется от ребенка к ребенку», — говорит соавтор Аллен Эверетт, доктор медицинских наук, детский кардиолог из Детской больницы Джона Хопкинса. Центр. «На самом деле мы не знаем наверняка, действительно ли за 72 часа охлаждения мозг восстанавливается. Биомаркеры, такие как GFAP, могут устранить эту неопределенность, сообщая врачам, как реагирует мозг, позволяя им соответствующим образом адаптировать лечение».
Биомаркеры, такие как GFAP, могут устранить эту неопределенность, сообщая врачам, как реагирует мозг, позволяя им соответствующим образом адаптировать лечение».
По словам Грэма, у половины детей с черепно-мозговой травмой в этом исследовании был повышен уровень GFAP после завершения 72-часового периода охлаждения. «Увеличение после охлаждения может быть результатом продолжающейся травмы головного мозга или может быть свидетельством травмы от согревания. У нас нет суррогатных маркеров терапевтического успеха. Вполне возможно, что белки мозга, такие как GFAP, восполнят этот пробел».
По данным Graham, легкое охлаждение сразу после ГИЭ сохраняет энергетический метаболизм головного мозга, уменьшает цитотоксический отек и улучшает гистологический и функциональный результат.
«Хотя предварительные выводы исследователей могут проложить путь к более широкому изучению образцов крови и более длительному и более глубокому охлаждению, чтобы увидеть, насколько хорошо этот биомаркер может помочь оценить эффективность лечения. Необходимы дальнейшие исследования, чтобы узнать, как повышенные уровни GFAP связаны с неврологической инвалидностью, что оценивается по долгосрочному наблюдению и степени повреждения головного мозга на МРТ», — говорит Грэм.
Необходимы дальнейшие исследования, чтобы узнать, как повышенные уровни GFAP связаны с неврологической инвалидностью, что оценивается по долгосрочному наблюдению и степени повреждения головного мозга на МРТ», — говорит Грэм.
Аллен Эверетт
http://www.hopkinschildrens.org/staffDetail.aspx?id=2030&terms=allen+everett
Информация о скрининге новорожденных на дефицит трифункционального белка | Первый тест ребенка | Скрининг новорожденных
Последующее обследование
Врач вашего ребенка может спросить вас, проявляются ли у вашего ребенка какие-либо признаки СФП (см. Ранние признаки ниже). Если у вашего ребенка есть определенные признаки, врач вашего ребенка может предложить начать немедленное лечение.
Если результат скрининга новорожденного вашего ребенка на дефицит трифункционального белка (TFP) выходит за пределы нормы, лечащий врач вашего ребенка или сотрудники программы скрининга штата свяжутся с вами, чтобы организовать дополнительное обследование вашего ребенка. Важно помнить, что результат скрининга, выходящий за пределы диапазона, не обязательно означает, что у вашего ребенка есть заболевание. Результат может выйти за пределы допустимого диапазона, поскольку первоначальный образец крови был слишком мал или тест был проведен слишком рано. Тем не менее, поскольку у некоторых детей действительно есть это заболевание, очень важно, чтобы вы пришли на повторный прием для проведения подтверждающего теста. Поскольку вредное воздействие невылеченного TFP может проявляться вскоре после рождения, последующее обследование должно быть завершено как можно скорее, чтобы определить, есть ли у вашего ребенка заболевание.
Важно помнить, что результат скрининга, выходящий за пределы диапазона, не обязательно означает, что у вашего ребенка есть заболевание. Результат может выйти за пределы допустимого диапазона, поскольку первоначальный образец крови был слишком мал или тест был проведен слишком рано. Тем не менее, поскольку у некоторых детей действительно есть это заболевание, очень важно, чтобы вы пришли на повторный прием для проведения подтверждающего теста. Поскольку вредное воздействие невылеченного TFP может проявляться вскоре после рождения, последующее обследование должно быть завершено как можно скорее, чтобы определить, есть ли у вашего ребенка заболевание.
Последующее тестирование будет включать проверку образцов мочи и крови вашего ребенка на вредные уровни кислот и токсинов. Определенные кислоты и токсины накапливаются в организме, когда у ребенка есть состояние окисления жирных кислот, поэтому измерение уровня этих веществ в организме вашего ребенка может помочь врачам определить, есть ли у вашего ребенка заболевание. Специфическая картина ацилкарнитинов в крови и органических кислот в моче может указывать на наличие у вашего ребенка TFP. Поскольку TFP имеет многие из тех же признаков, что и другое состояние окисления жирных кислот, называемое LCHAD, врач вашего ребенка может назначить дальнейшее тестирование, чтобы увидеть, есть ли у вашего ребенка какое-либо состояние. Иногда последующее тестирование может также включать тестирование очень небольшого образца кожи.
Специфическая картина ацилкарнитинов в крови и органических кислот в моче может указывать на наличие у вашего ребенка TFP. Поскольку TFP имеет многие из тех же признаков, что и другое состояние окисления жирных кислот, называемое LCHAD, врач вашего ребенка может назначить дальнейшее тестирование, чтобы увидеть, есть ли у вашего ребенка какое-либо состояние. Иногда последующее тестирование может также включать тестирование очень небольшого образца кожи.
О дефиците трифункционального белка
Ранние признаки
В зависимости от возраста возникновения различают три различные формы дефицита трифункционального белка (TFP): ранний, детский и легкий. Если у вашего ребенка ранний TFP, вы начнете видеть признаки в период между рождением и возрастом 2, тогда как у людей с TFP в детстве признаки проявляются после младенчества. Легкий TFP встречается очень редко. Если у вашего ребенка легкая форма TFP, у него могут начать проявляться признаки в любое время в возрасте от 2 лет до совершеннолетия.
Признаки раннего TFP включают в себя:
- Плохой аппетит
- Сон дольше или чаще
- усталости
- Слабая мышечная тонус (называется гипотония)
- лихорадка
- Vomiting
- 9 AIAR
- Vomiting
- 9 AIR
- VOMIT )
- Раздражительность
- Изменения в поведении
- Отсутствие рефлексов или реакции на боль
- Задержка развития
Многие из этих признаков могут проявляться, когда ваш ребенок ест продукты, которые его организм не может расщепить. Они могут быть вызваны длительными периодами времени без еды, болезнями и инфекциями.
Если у вашего ребенка проявляются какие-либо из этих признаков, обязательно немедленно обратитесь к педиатру.
Если вас интересует информация о признаках детского возраста или легкой формы TFP, посетите веб-сайт STAR-G.
Лечение
Ваш ребенок должен будет соблюдать ограниченную диету, чтобы избежать определенных продуктов с высоким содержанием жиров, которые организм вашего ребенка не может расщепить. Диетолог или нутрициолог может помочь вам спланировать диету, которая сохранит здоровье вашего ребенка и обеспечит его питательными веществами, необходимыми для здорового роста.
Диетолог или нутрициолог может помочь вам спланировать диету, которая сохранит здоровье вашего ребенка и обеспечит его питательными веществами, необходимыми для здорового роста.
Ваш ребенок также должен есть часто, чтобы избежать многих признаков, упомянутых в разделе «Ранние признаки».
Пищевые добавки и лекарства
Врач вашего ребенка может порекомендовать пищевые добавки для вашего ребенка. Масло с триглицеридами средней цепи (MCT) — это добавка, которая дает энергию вашему ребенку, поскольку оно содержит жирные кислоты, которые могут переваривать люди с дефицитом трифункционального белка (TFP). Поговорите с врачом вашего ребенка, прежде чем начинать это лечение.
Некоторые дети с TFP также принимают рецептурные добавки L-карнитина. L-карнитин — это вещество, которое вырабатывается организмом естественным образом, но организм вашего ребенка может не вырабатывать его в достаточном количестве. Прием L-карнитина может помочь вашему ребенку с TFP расщеплять жиры и удалять вредные вещества из организма. Врач вашего ребенка должен будет выписать вам рецепт на эти добавки.
Врач вашего ребенка должен будет выписать вам рецепт на эти добавки.
Изменение образа жизни
Вам необходимо оградить своего ребенка от очень высоких и низких температур. Экстремальные температуры могут способствовать разрушению мышц.
Ожидаемые результаты
Если у вашего ребенка в детстве или умеренная недостаточность трифункционального белка (TFP), он может вести здоровый образ жизни с помощью лечения. У некоторых детей все еще могут быть эпизоды гипогликемии (низкий уровень сахара в крови) даже при лечении.
Младенцам с ранней TFP может помочь лечение. Тем не менее, большинство детей рискуют умереть молодыми от проблем с сердцем и дыханием, даже при лечении.
Если TFP не лечить, эпизоды гипогликемии могут привести к коме или даже смерти.
Причины
Когда мы едим пищу, ферменты помогают ее расщеплению. Некоторые ферменты помогают расщеплять жиры на строительные блоки, называемые жирными кислотами. Другие ферменты расщепляют эти жирные кислоты.
Жирные кислоты построены в виде цепочек, и эти цепи бывают разной длины. Они классифицируются как короткие, средние, длинные или очень длинные. Различные ферменты предназначены для расщепления жирных кислот разной длины. Ферментный комплекс (несколько связанных друг с другом ферментов), называемый трифункциональным белком, помогает расщеплять «длинные» цепи жирных кислот. Если у вас есть вопрос о том, что делает «длинную» жирную кислоту, перейдите по этой ссылке.
Если у вашего ребенка дефицит трифункционального белка (TFP), его организм либо не вырабатывает достаточно, либо вырабатывает нерабочие ферменты трифункционального белка. Это вредно для организма, потому что сердце и мышцы вашего ребенка нуждаются в жирных кислотах для получения энергии. Организму вашего ребенка также необходимо расщеплять жирные кислоты, когда не хватает сахара, например, между приемами пищи.
TFP является аутосомно-рецессивным генетическим заболеванием. Это означает, что ребенок должен унаследовать две копии неработающего гена TFP, по одной от каждого родителя, чтобы иметь заболевание./57/57.jpg) Каждый из родителей ребенка с аутосомно-рецессивным заболеванием является носителем одной копии неработающего гена, но обычно у них не проявляются признаки и симптомы заболевания. Хотя рождение ребенка с TFP встречается редко, когда оба родителя являются носителями, у них может быть более одного ребенка с этим заболеванием. Узнайте больше об аутосомно-рецессивном наследовании.
Каждый из родителей ребенка с аутосомно-рецессивным заболеванием является носителем одной копии неработающего гена, но обычно у них не проявляются признаки и симптомы заболевания. Хотя рождение ребенка с TFP встречается редко, когда оба родителя являются носителями, у них может быть более одного ребенка с этим заболеванием. Узнайте больше об аутосомно-рецессивном наследовании.
Поддержка дефицита трифункционального белка
Support Services
Группы поддержки могут помочь связать людей, у которых есть ребенок или другой член семьи, страдающий дефицитом трифункционального белка (TFP), с поддерживающим сообществом людей, которые имеют опыт и знания в жизни с этим заболеванием. Эти организации предлагают ресурсы для пострадавших лиц и их семей, а также поставщиков медицинских услуг.
- Группа поддержки семьи FOD
Accessing Care
Вместе с лечащим врачом определите дальнейшие шаги по уходу за ребенком. Врач вашего ребенка может помочь вам координировать лечение с врачом, специализирующимся на обмене веществ, диетологом, который может помочь спланировать специализированную диету вашего ребенка, и другими медицинскими ресурсами в вашем районе. В зависимости от признаков и симптомов дефицита трифункционального белка (TFP) у вашего ребенка врач вашего ребенка может работать с другими врачами, специализирующимися на лечении сердца, легких или мышц, чтобы заботиться о вашем ребенке. Некоторые дети с TFP имеют задержки в развитии. Если вы считаете, что ваш ребенок не соответствует вехам развития, спросите своего лечащего врача о следующих шагах для доступа к оценке развития и уходу.
В зависимости от признаков и симптомов дефицита трифункционального белка (TFP) у вашего ребенка врач вашего ребенка может работать с другими врачами, специализирующимися на лечении сердца, легких или мышц, чтобы заботиться о вашем ребенке. Некоторые дети с TFP имеют задержки в развитии. Если вы считаете, что ваш ребенок не соответствует вехам развития, спросите своего лечащего врача о следующих шагах для доступа к оценке развития и уходу.
Поскольку TFP является генетическим заболеванием, вы можете поговорить со специалистом-генетиком. Генетический консультант или генетик может помочь вам понять причины состояния, обсудить генетическое тестирование на TFP и понять, что этот диагноз означает для других членов семьи и будущих беременностей. Поговорите с врачом вашего ребенка о получении направления. Поисковая система Clinic Services, предлагаемая Американским колледжем медицинской генетики и геномики (ACMG), и инструмент «Найти консультанта-генетика» на веб-сайте Национального общества консультантов-генетиков (NSGC) — это два полезных ресурса, которыми вы или поставщик медицинских услуг вашего ребенка можете воспользоваться. выявить местных специалистов.
выявить местных специалистов.
Семейный опыт
Опыт каждой семьи с заболеванием уникален, но есть некоторые аспекты диагностики, опыта и лечения дефицита трифункционального белка (TFP), которые аналогичны другим состояниям окисления жирных кислот. Возможно, вам будет полезно прочитать истории семей, пострадавших от других условий окисления жирных кислот. Фонд «Спасите младенцев с помощью скрининга» публикует истории семей, у которых есть ребенок с состоянием окисления жирных кислот. Прочитайте эти семейные истории на их сайте.
Если ваша семья пострадала от TFP, и вы хотели бы поделиться своей историей, свяжитесь с нами, чтобы другие семьи могли поучиться на вашем опыте.
Ссылки и источники
Посетите сайт MedlinePlus Genetics для получения дополнительной информации о состоянии здоровья
Посетите проект «Скрининг, технологии и исследования в области генетики» (STAR-G) для получения дополнительной информации о дефиците TFP
Ваш вклад поможет нам улучшить сайт для родителей и врачей.
