У грудничка проблемы с кишечником: Дисбактериоз у детей — причины, симптомы, диагностика и лечение дисбактериоза кишечника у ребенка в Москве в детской клинике «СМ-Доктор»
Как победить состояние дисбактериоза у детей?
Дисбактериоз в последнее время — весьма распространённое состояние у детей, особенно у грудничков. Оно доставляет дискомфорт малышам, ухудшая их общее состояние, самочувствие, мешает нормальному набору веса ребенка и причиняет массу беспокойств их родителям. Кроме того, микрофлора играет немаловажную роль в жизнедеятельности человека. Она регулирует перистальтику кишечника, поддерживает и стимулирует иммунную систему, синтезирует многие витамины, обеспечивает противовирусную защиту хозяина, нормализует обменные процессы, помогает усваивать многие микроэлементы и аминокислоты, помогает очищать организм от токсинов и препятствует проникновению чужеродных микробов в кровь. Всего в организме человека в кишечнике в высушенном виде находится 1,5 килограмма полезных микробов – это целый «орган». Их деятельность, значимость, можно сравнить с функцией двух органов печени и почек вместе взятых! О причинах возникновения дисбактериоза и методах борьбы с ним рассказывает заведующий отделением детской гастроэнтерологии Челябинской областной детской клинической больницы, врач высшей категории Вадим Земляков.
— Вадим Леонидович, дисбактериоз некоторые врачи считают болезнью. Каково Ваше мнение по этому поводу?
— Дисбактериоз – это состояние, которое может развиваться при различных заболеваниях или неблагоприятных окружающих условиях человека. Приведу простой пример: вы сидите на лекции или в кино, в зале душно нарастает количество углекислого газа в воздухе. В этой ситуации постепенно начинает развиваться состояние дисбактериоза. На работе отругал начальник, человек получил новую порцию стресса, усилилась моторика кишечника, положено начало к развитию состояния дисбактериоза. На нормальную кишечную флору, и не только кишечную, но и на флору всех полостных органов влияет: неправильное питание, плохая экология, изменение климата, различные ионизирующие излучения, которые окружают человека в повседневной жизни, воспалительные заболевания, прием лекарственных средств. Но это не болезнь – это изменение флоры (состояние временное) в зависимости от внешних условий воздействия.
Но это не болезнь – это изменение флоры (состояние временное) в зависимости от внешних условий воздействия.
— Дисбактериоз может быть только в кишечнике или этому подвержены все слизистые оболочки организма?
— Нарушенная кишечная флора будет отрицательно действовать на слизистую всех полостных органов в которых она имеется (полость рта, пищевод, желудок, кишечник, влагалище и др.). Здесь появляется цепочка взаимосвязей: болезнь слизистой кишки влияет на состояние микрофлоры, нарушенная микрофлора – на слизистую.
— По каким признакам родители могут определить, что у ребенка имеется состояние дисбактериоза?
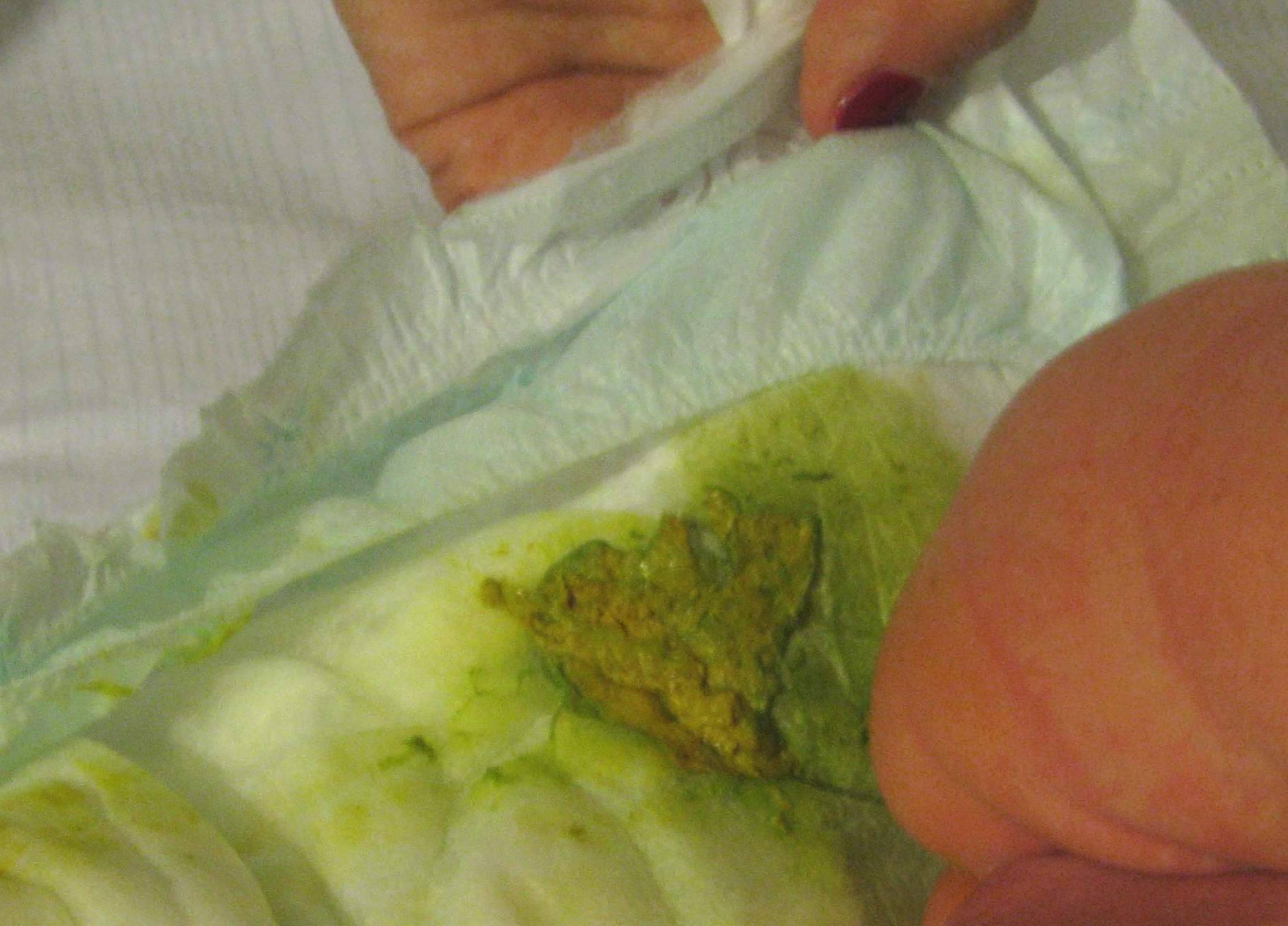
— Родителям стоит задуматься, если у ребенка снижается аппетит, ребенок бледный с синюшными кругами под глазами и под носом. Если у ребенка периодически отмечается подташнивание, бурчание и боли в животе, меняется стул, в кале присутствует зелень или кусочки непереваренной пищи. Ребенок плохо прибавляет в весе, срыгивает, начинает часто болеть простудными заболеваниями. Возможно, вечером, а именно в семь часов, отмечается субфебрильная температура — 37,1-37,2. При условии, что держат ртутный стеклянный (а не электронный) градусник именно 10 минут — это очень важно. Данные признаки могут говорить о болезнях органов пищеварения и в частности о состоянии дисбактериоз.
— Насколько состояние кишечной флоры влияет на иммунитет ребенка?
— При изменении кишечной микрофлоры ребенка в худшую сторону происходит снижение иммунитета. Когда у ребенка появляются частые простудные заболевания, это тоже говорит о том, что органы пищеварения не позволяют иметь 100%-ный иммунитет. Ведь у человека иммунитет на 98% зависит от состояния микрофлоры толстой кишки. И когда она нарушается, иммунитет падает, а, значит, появляются частые простуды.
— То есть, если у родителей часто болеет ребенок, они должны задуматься о посещении гастроэнтеролога?
— Как один из моментов. Мы знаем, что многие болезни: кожи, зубов, слизистых, вплоть до бронхиальной астмы, – это порой осложнение болезней органов пищеварения. Когда мне задают подобные вопросы, я сразу вспоминаю один случай: выходит конферансье на сцену и говорит: «У меня сегодня что-то болит голова». Его напарник отвечает: «Наверное, ты что-то не то съел». Зрители в зале смеются, но ведь он сказал все правильно. Головная боль может быть прямым следствием проблем желудочно-кишечного тракта.
Когда мне задают подобные вопросы, я сразу вспоминаю один случай: выходит конферансье на сцену и говорит: «У меня сегодня что-то болит голова». Его напарник отвечает: «Наверное, ты что-то не то съел». Зрители в зале смеются, но ведь он сказал все правильно. Головная боль может быть прямым следствием проблем желудочно-кишечного тракта.
— Как врач определяет наличие у ребенка состояния дисбактериоза?
— Существуют различные методы исследования микробной флоры у человека. Очень важно при оценке анализа кала на дисбактериоз учитывать возраст пациента, принципы его питания, период посева: как его собирали, и когда был сдан кал. И без учета данных факторов нельзя правильно оценить полученный результат. Потому что цифры в конечном итоге будут разные. Приведу простой пример: если пациент употребляет больше кисломолочных продуктов, то у него бактерий coli будет значительно меньше, но это не значит, что это болезнь. Если он ест больше мяса, у него бактерий coliбудет больше, а бифидум меньше и так далее. Поэтому сам анализ нужно интерпретировать с учетом этих всех моментов.
— Когда ребенок сдает анализ, все эти факторы обследуются досконально?
— Нет, конечно.
— Тогда получается нельзя с точностью определить у ребенка наличие дисбактериоза?
— Без учета данных факторов нельзя. Поэтому многие родители, когда обращаются к нам за помощью, часто удивляются, почему мы спрашиваем все тонкости и подробности питания, которые в принципе никто никогда не спрашивает. Поэтому мы положительно отличаемся и в плане лечения, и в плане диагностики, и в плане результата. И поэтому к нам всегда огромная очередь.
— Какие методы лечения состояния дисбактериоза существуют и надо ли его вообще лечить?
— Лечить обязательно надо! Начинать лечение необходимо с основного заболевания, приведшего к этому состоянию или с той причины, которая привела к нему. Естественно, первично назначаются лекарственные препараты, которые воздействуют непосредственно на устранение основной причины. Предположим, у ребенка имеется гастрит, проводится его лечение и плюс назначаются препараты улучшающие микрофлору кишечника ребенка. Если ребенок находится в помещениях, где имеются различные домашние «приборы-излучатели» (телевизор, компьютер, микроволновая печь, радиотелефон, и другие, то, соответственно, их необходимо использовать, как можно реже. Если фактором, приводящим к болезни, являются лекарственные препараты (антибиотики и др.), то их по возможности надо заменить или исключить совсем. То есть, сначала необходимо убрать факторы, отрицательно влияющие на нормальную кишечную флору ребенка. И только после этого, появляется возможность ее восстанавливать.
Предположим, у ребенка имеется гастрит, проводится его лечение и плюс назначаются препараты улучшающие микрофлору кишечника ребенка. Если ребенок находится в помещениях, где имеются различные домашние «приборы-излучатели» (телевизор, компьютер, микроволновая печь, радиотелефон, и другие, то, соответственно, их необходимо использовать, как можно реже. Если фактором, приводящим к болезни, являются лекарственные препараты (антибиотики и др.), то их по возможности надо заменить или исключить совсем. То есть, сначала необходимо убрать факторы, отрицательно влияющие на нормальную кишечную флору ребенка. И только после этого, появляется возможность ее восстанавливать.
— Врач сможет точно определить, отчего именно развился дисбактериоз?
— Чаще всего, мы видим причину.
— Существует ли профилактика дисбактериоза?
— В первую очередь необходимо следить за состоянием здоровья ребенка. Обязательно нужно придерживаться принципов здорового питания. В ежедневном рационе ребенка должна содержаться растительная клетчатка (овощи, фрукты, зерновые каши), которая способствует восстановлению кишечной микрофлоры. Естественно, набор должен быть полный: микроэлементы, витамины, ферменты. В рационе должна преобладать растительная пища, обязательно ребенку необходимо употреблять кисломолочные продукты и белки, в виде яиц, мяса, курицы, рыбы. Это будет способствовать восстановлению нормальной кишечной флоры.
— Можно вести здоровый образ жизни, но ведь от стрессов и излучений уберечься гораздо сложнее. Какой выход в этом случае?
— Единственный – избавиться от источника негатива. Если, допустим, у вас стресс на работе, то нужно заменить место работы. И это абсолютно серьезно, ведь мы живем один раз. Быть в постоянном стрессе и лечиться от болезней – это не лучшее решение проблемы. Это просто бессмысленно. Не зря считают японцы, что место работы надо менять один раз в пять лет. И на каждом предприятии у них имеется комната разгрузки, в которой стоят муляжи начальников. Если начальник тебя обидел, заходишь в эту комнату и имеющейся там палкой лупишь по данному муляжу. Начальника, чей муляж разрушается быстрее остальных, увольняют с предприятия. Это и есть профилактика болезней у сотрудников и борьба за более высокую производительность на предприятии.
Если начальник тебя обидел, заходишь в эту комнату и имеющейся там палкой лупишь по данному муляжу. Начальника, чей муляж разрушается быстрее остальных, увольняют с предприятия. Это и есть профилактика болезней у сотрудников и борьба за более высокую производительность на предприятии.
— Получается, что также не рационально жить в Челябинской области, где экология не самая лучшая?
— Безусловно, проживать у Средиземного моря или в горах Грузии гораздо полезнее, чем в Челябинской области. Приведу простой пример: в 1991 году мы по линии «Зеленого креста» детей с гастроэнтерологической паталогией вывозили для оздоровления в Карловы Вары. Я взял с собой огромную коробку с лекарствами на случай обострения болезней, потому что каждый ребенок имел серьезное заболевание органов пищеварения. И прожив там 1,5 месяца, ни один из детей не пожаловался на плохое самочувствие. Но как только мы пересекли Брест и сходили в ресторан в поезде, ровно в течение двух суток, которые мы ехали, были использованы все припасенные лекарства. У детей начались проблемы со здоровьем в связи с ухудшением качества питания, воды и воздуха.
— А какова роль наследственности в развитии болезней ЖКТ?
— Безусловно, большую роль в здоровье ребенка играет здоровье его родителей. Они передают ему предрасположенность к заболеваниям органов пищеварения. Если мама нездорова, то качество ее грудного молока будет низким, что является следующим фактором не в пользу ребенка.
— Во время грудного вскармливания мама должна соблюдать особый режим питания или диету?
— Питание должно быть полноценным и разнообразным. При наличии заболеваний ЖКТ у матери с профилактической целью могут быть назначены лекарства, улучшающие ее состояние. На это мама сама должна обратить внимание врача-гинеколога, потому что ее состояние здоровья на момент рождения ребенка играет большую роль в формировании здоровья малыша. В частности, насколько полноценным будет состав его микрофлоры кишечника. Ведь заселение нормальных микробов в кишечник ребенка происходит в утробе матери, начиная 26-28 недели.
Ведь заселение нормальных микробов в кишечник ребенка происходит в утробе матери, начиная 26-28 недели.
— Какие продукты детям не рекомендуется употреблять в пищу?
— Существует пять основных вредных продуктов – это газированные напитки, майонез, кетчуп, чипсы и жевательная резинка. Это все продукты генной инженерии. Например, длительное использование жевательной резинки приводит к слабоумию (наличие в ней фенолов). Более того, она покрыта вредным вкусообразующим веществом. А частое ее использование ведет к нарушению пищевого рефлекса. И в следующий раз при глотании пищи желудок не будет готов к ее перевариванию.
— А какие продукты лучше не давать до трех лет?
— Все продукты до трех лет должны быть натуральными, не консервированными! Использовать их можно в сыром или вареном виде. Жареное и копченое, маринованное, шоколадное, естественно, нельзя. Хотя в последнее время надо уже говорить и о вредных привычках у детей раннего возраста, когда малышам матери начинают давать по чайной ложке водки на ночь, чтобы они лучше спали. А для аппетита детям стали давать пиво. Это встречается достаточно часто в последнее время. К нам поступают дети раннего возраста с циррозом печени, потому что мама, вскармливая ребенка грудью, употребляла алкогольные напитки и курила.
— Как вы относитесь к употреблению молока в питании детей?
— Учитывая тот факт, что идеально здоровых детей нет, употребление молока многим из них может быть не на пользу. Молоко может способствовать излишнему росту микрофлоры, а порой, организм ребенка не способен его переварить (лактазная недостаточность). Поэтому мы, гастроэнтерологи, больше ратуем за употребление кисломолочных продуктов, сыров.
— Если ребенок вынужден принимать антибиотики, что нужно делать в профилактических целях, чтобы не развился дисбактериоз?
— Лучше всего прием антибиотиков сочетать с отваром трав, например, тысячелистника, подорожника, ромашки или душицы. Они на 80% снижают отрицательное воздействие антибиотиков на слизистую кишечника и его микрофлору.
Они на 80% снижают отрицательное воздействие антибиотиков на слизистую кишечника и его микрофлору.
— Как часто встречаются заболевания органов пищеварения?
— Заболевания желудочно-кишечного тракта у детей находятся на втором месте после респираторных инфекций. И это если учесть, что ребенок болеет ОРВИ 2-3 раза за год, а диагноз заболевания ЖКТ ставится однократно.
— Вы лечите детей только с области или из Челябинска тоже?
— ЧОДКБ обслуживает жителей Челябинской области вне зависимости от ее территорий, то есть сюда входит и Челябинск. Но учитывая тот факт, что в Челябинске имеются в достаточном количестве гастроэнтерологические койки и специалисты, диагностика тоже на высоком уровне, мы стараемся брать из Челябинска только самые тяжелые и сложные случаи. И последним этапом, если уже мы не можем оказать помощь, пациентами занимается институт педиатрии в Москве.
— Каким образом дети попадают к вам?
— Они приезжают по направлению врачей из территорий области на консультативный прием в детскую областную поликлинику к специалисту-гастроэнтерологу. Осмотрев ребенка, и проведя необходимые исследования, врач решает необходимость его госпитализации или лечения в амбулаторных условиях. Вторым вариантом прибытия пациента в областную детскую поликлинику или на госпитализацию в отделение является осмотр врача-гастроэнтеролога «выездной поликлиники». Это когда наши специалисты консультируют детей по месту их проживания.
Ольга Мельчакова, информационное агентство «Уралпресс»
Как лечить синдром раздраженного кишечника у детей: симптомы, лечение, диета
Оглавление
Синдром раздраженного кишечника (СРК) – общее название функциональных расстройств желудочно-кишечного тракта, не вызванных органной патологией. Встречается у взрослых и детей, на планете болеют порядка 30% людей.
Характеристика недуга
Под СРК подразумевают нарушения пищеварения в толстой кишке, связанные с этим изменения перистальтики и эвакуации переработанной пищи. Заболевание часто носит хронический характер, но протекает доброкачественно, легко поддается коррекции с помощью диеты и здорового образа жизни.
Заболевание часто носит хронический характер, но протекает доброкачественно, легко поддается коррекции с помощью диеты и здорового образа жизни.
Причины возникновения
- Нарушения микрофлоры кишечника (баланса бактерий): ранний перевод ребенка на искусственное вскармливание, антибактериальная терапия
- Особенности нервной системы (вегетососудистая дистония, частые стрессы)
- Нарушения режима питания, распорядка (перекусы, переедания, гиподинамия, недостаточный сон)
- Несбалансированная диета (нехватка пищевых волокон, клетчатки)
- Генетическая предрасположенность
- Эндокринные болезни
- Инфекции (различные колиты), паразиты
Таким образом, лечение синдрома раздраженного кишечника у детей будет направлено против причины, его вызвавшей.
Классификация
- СРК с преобладанием поносов – частая дефекация, бесформенный или жидкий стул при малейших нарушения питания, режима, смене обстановки, волнении («медвежья болезнь»)
- С преобладанием запоров – дети подолгу находятся в туалете, стул может отсутствовать по несколько дней, кал твердый («овечий кал»)
- С преобладанием метеоризма – ребенка часто беспокоят спастические боли внизу живота, чувство распирания, вздутие, частое отхождение газов
Симптомы и признаки
- Спазмы гладкой мускулатуры кишечника с болью внизу живота (справа или слева), дискомфорт при надавливании на живот; ночью (во сне) боли исчезают
- Тимпанит (барабанный звук) над областями скопления газов
- Боли в подреберной области справа, отдающие в лопатку и шею
- Диспептический синдром (тошнота, отрыжка, скорое насыщение)
- Слизь в кале
Лечение синдрома раздраженного кишечника у ребенка обязательно будет включать симптоматическую терапию.
Осложнения и последствия
Если при наличии синдрома раздраженного кишечника у ребенка лечение не было доведено до конца, болезнь становится хронической. В более взрослом возрасте могут появиться такие осложнения, как:
- Геморрой, трещины прямой кишки
- Кишечная непроходимость
- Нарушения всасывания (авитаминоз, анемия, расстройство метаболизма)
- Заболевания верхних отделов желудочно-кишечного тракта (дуодениты, гастриты)
Диагностика и анализы
Учитывая схожесть СРК с другими заболеваниями желудочно-кишечного тракта и возможность осложнений, рекомендуется провести обследование ребенка, которое будет включать:
- Исследование кала (бактериальное) на дисбактериоз и копрограмму (состав кала)
- Общий клинический анализ мочи и крови
- Биохимический анализ крови (на белок, ферменты, электролиты)
- Абдоминальное УЗИ (печень, желчный пузырь, селезенка и поджелудочная железа)
- ФГДС (осмотр желудка и двенадцатиперстной кишки)
- Колоноскопия (осмотр толстого кишечника с помощью эндоскопа)
Лечение
При установленном синдроме раздраженного кишечника лечение детей ведется по трем направлениям:
- Устранение причины
- Устранение симптомов
- Коррекция режима и питания
Детям назначают легкие седативные препараты, родителям советуют меньше нагружать детей учебой, избегать стрессов дома, составить распорядок дня, следить за сном (не менее 9 часов в день), прогулками (не меньше 2 часов в день), физической нагрузкой (пресс, плаванье).
Для снятия болей назначают спазмолитики, для улучшения перистальтики (движений кишечника) – прокинетики.
При дисбактериозе – пробиотики (полезные бактерии, кисломолочные продукты).
Прогноз
Течение болезни и прогноз благоприятные: своевременное медицинское вмешательство и последующее наблюдение у детского гастроэнтеролога поможет избежать последствий во взрослом возрасте – как правило, при соблюдении врачебных рекомендаций, симптомы СРК исчезают после полового созревания.
Меры профилактики
Чтобы не допустить функциональных нарушений пищеварения у детей, особенно склонных к заболеванию СРК, нужно:
- Как можно дольше сохранять грудное вскармливание, а позднее – внимательно следить за рационом
- Соблюдать режим сна
- Обеспечить необходимое время для прогулки
- Создать спокойную доброжелательную атмосферу в семье
- Серьезно относиться к инфекционным и паразитарным заболеваниям, соблюдать личную гигиену, вовремя обращаться к докторам
Преимущества процедуры в МЕДСИ
- Чуткие доктора: прием ведут опытные гастроэнтерологи педиатрического профиля
- Наличие современной аппаратуры: детская эндоскопия (ФГДС, колоноскопия), в т. ч. эндоскопия во сне с записью на диск или флэш
- Детские диагносты
- Собственная лаборатория, которая выполняет широкий спектр клинических, биохимических, бактериологических исследований
- Для записи на прием звоните по телефону 8 (495) 7-800-500 (работает круглосуточно)
- Возможность посещения специалиста после получения результатов в одном и том же месте, скидки на повторный прием
Дисбактериоз кишечника у детей: симптомы, признаки, лечение
Появление на свет нового человечка — самая главная страница в жизни каждой женщины. И конечно, маме необходимо быть во всеоружии при обнаружении любых возможных недомоганий у малыша. Зачастую детские слезы вызваны болями в животике, а причиной дискомфорта в кишечнике является дисбиоз.
Чтобы не запутать читателя терминами, отметим, что дисбактериоз представляет собой дисбаланс только бактериальной составной микрофлоры. Дисбиоз же — более широкое понятие, под которым подразумевается нарушение баланса всей микрофлоры: и бактерий, и вирусов, и грибов, и простейших. И во многих случаях врачи под привычным нам термином «дисбактериоз» подразумевают именно дисбиоз.
Причины дисбактериоза (дисбиоза) кишечника у ребенка
Простыми словами, дисбиоз — это состояние микрофлоры, при котором количество полезных микроорганизмов меньше, чем патогенных или условно-патогенных. Давайте разберемся, почему появляется дисбиоз и каким он бывает.
Различают два вида дисбиоза:
- транзиторный (от нуля до семи дней после рождения). Это нормальное состояние, ведь малыш только знакомится с нашим миром. Микрофлора начинает формироваться буквально после первого прикладывания к груди — в кишечник с молоком попадают питательные вещества, полезные бактерии, гормоны.
- истинный (с седьмого дня). Малыш растет, растут и крошечные колонии микроорганизмов в его желудочно-кишечном тракте. Теперь мама должна учитывать все аспекты повседневной жизни, влияющие на физиологическое развитие малыша.
Вот ряд факторов, способствующих развитию дисбиоза у ребенка:
- недоношенность,
- длительное пребывание малыша отдельно от матери,
- искусственное вскармливание,
- прием антибиотиков,
- инфекционные заболевания,
- снижение иммунитета по различным причинам.
Конечно, на некоторые из этих факторов мы повлиять никак не можем. Поэтому так важно проводить профилактику дисбиоза. Не стоит менять рацион грудничков без рекомендации педиатра, кормить нужно каждые три-четыре часа, не чаще. Необходимо, чтобы пища была теплой и нежирной. Добавьте в рацион малыша молочнокислые продукты, например кефир. Кроме того, если ребенку выписали антибиотик, можно и даже нужно параллельно давать пробиотики (подробнее об их пользе для здоровья кишечника мы расскажем ниже). Очень велика ценность грудного вскармливания: оно положительно влияет на развитие нормальной микрофлоры кишечника грудничка и на его иммунитет, ведь с грудным молоком в организм ребенка поступают иммуноглобулины IgA, IgМ и IgG, интерферон, а также макрофаги и лимфоциты.
Признаки дисбактериоза (дисбиоза) кишечника у детей: маме на заметку
Дисбактериоз (дисбиоз) кишечника выражается у малышей следующими симптомами:
- пенистый кал с неприятным кислым запахом,
- колики,
- беспокойство и постоянный плач, ребенок подтягивает ножки к животу,
- обильное срыгивание,
- рвота,
- вздутие живота,
- запоры,
- диарея,
- аллергические реакции, дерматит.
Если вы заметили такие симптомы у вашего малыша, важно вовремя обратиться к педиатру. Дисбактериоз (дисбиоз) кишечника у детей до года — это распространенная проблема, которую довольно просто решить при правильном подходе. Однако необходимо исключить вероятность болезней желудочно-кишечного тракта — у них могут быть похожие симптомы.
Меры по устранению дисбактериоза (дисбиоза)
Хоть термин «дисбиоз» и звучит как название болезни, это все-таки не болезнь. И все мероприятия по нормализации микрофлоры — скорее, не лечение, а коррекция, устранение патогенных бактерий из организма и восстановление (или создание) нормальной микрофлоры.
В начале коррекции нужно провести специальное микробиологическое исследование кала. Оно позволит определить количество потенциально-патогенных микроорганизмов. Если их количество превышает допустимый уровень, назначают специальные средства — бактериофаги. Это предшественники антибиотиков, вирусы, выборочно угнетающие рост «вредных» микроорганизмов. Бактериофагами в нашей стране лечили еще до появления антибиотиков, и их лечебная эффективность доказана на практике многих поколений.
Это важно
Давать антибактериальные средства малышу необходимо строго по рекомендации лечащего врача — самостоятельное назначение может только усугубить ситуацию. Впрочем, любое самолечение в принципе недопустимо.
Впрочем, любое самолечение в принципе недопустимо.
Как еще можно лечить дисбактериоз (дисбиоз) кишечника у ребенка?
- Для уменьшения агрессивности содержимого кишечника применяют сорбенты (Энтеросгель®, Смекта®). Это средства, связывающие и выводящие из организма малыша токсины.
- Нормализовать моторную функцию кишечника можно с помощью пребиотиков (лактулоза, клетчатка). Эти вещества активизируют содержащиеся в кишечнике полезные бактерии и способствуют оздоровлению микрофлоры.
- Для улучшения переваривания пищи назначают ферменты, расщепляющие белки, жиры и углеводы для их полноценного усвоения.
- Рациональное и полноценное питание — одно из важнейших условий поддержания здоровья ребенка. При дисбиозе исключают из меню сырые овощи и фрукты, кислые соки. В первые два дня лечения малышам до года дают овощные пюре, каши и слизистые супы, компот и запеченные яблоки. На третий день разрешается добавлять в рацион бульоны из нежирных сортов рыбы и мяса.
- Восстановить микрофлору помогает и прием пробиотиков. Это культуры лактобацилл и бифидобактерий, которые участвуют в выработке собственного витамина B5 (пантотеновой кислоты), стимулируют местный иммунитет, выводят токсины, поддерживают пристеночное пищеварение, участвуют в процессе всасывания и усвоения питательных веществ, улучшают перистальтику кишечника и нормализуют процесс эвакуации непереваренных остатков.
Лакто- и бифидобактерии «по умолчанию» содержатся в кишечнике с первых дней жизни. Однако их количественная пропорция в организме малыша варьируется в зависимости от ряда индивидуальных показателей: характера питания, наличия заболеваний, особенностей метаболизма и других. Понять, в каком именно виде полезных микроорганизмов нуждается детский организм, непросто, поэтому оптимален прием комплексного пробиотика, в котором содержатся и бифидо-, и лактобактерии. Такой состав предпочтителен и потому, что лактобациллы синтезируют молочную кислоту, которая обеспечивает благоприятную для полезных бифидобактерий кислую среду.
При выборе пробиотика стоит обратить внимание не только на состав, но и на форму выпуска средства. Для коррекции дисбактериоза (дисбиоза) кишечника у детей до трех лет оптимальная форма — это капли. Как правило, их можно смешивать с теплым молоком или добавлять в пищу, что обеспечивает комфортное применение у малыша. К тому же капли часто оснащают удобным дозатором, позволяющим отмерить необходимое количество средства.
В настоящее время много споров о том, является ли дисбиоз отклонением от нормы и стоит ли его лечить. Тем не менее дисбиоз имеет вполне конкретные причины и симптомы, своевременная корректировка которых крайне важна для растущего детского организма.
Симптомы синдрома раздраженного кишечника (СРК) у детей — описание болезни, причины появления, способы профилактики и лечение заболевания
Синдром раздраженного кишечника (СРК) – это функциональное расстройство кишечника, при котором отсутствуют значимые лабораторные или инструментальные подтверждения заболевания, хотя пациент ощущает порой очень выраженное недомогание. Всего данным заболеванием страдает около 15-20% населения, чаще в возрасте 20-45 лет. Однако симптомы СРК могут встречаться и у детей, особенно подросткового возраста.
Синдром раздраженного кишечника не относится к группе опасных заболеваний, но без адекватного лечения это расстройство в значительной степени снижает качество жизни ребенка. Следует помнить, что целый ряд опасных заболеваний кишечника и других внутренних органов могут проявляться точно такими же симптомами, что и СРК. По этой причине, установить этот диагноз можно только после консультации врача и полного обследования.
Причины
- Наследственность (частые заболевания желудочно-кишечного тракта у родственников).
- Особенности раннего развития ребенка (дисбактериоз, кишечные инфекции на первом году жизни).
- Стрессовые факторы и хроническая переутомляемость (сильные эмоциональные переживания, большие нагрузки в школе).

- Избыточное потребление мучных продуктов, кофеина, шоколада и др.
- Перенесенные кишечные инфекции.
- Гормональные изменения (например, в период полового созревания).
СРК является хроническим заболеванием, симптомы которого могут в разной степени выраженности беспокоить всю жизнь. В то же время, у некоторых людей симптомы болезни с течением времени полностью проходят.
Симптомы
- Боль в животе или выраженный дискомфорт (чувство сдавления, распирания, вздутия). Нарушения стула в виде поноса, запора или их чередования.
- Нерезультативные позывы к испражнениям, ощущение не окончательного очищения кишечника, слишком сильные потуги при испражнении.
- Присутствие в кале слизи, обильное выделение газов.
- Как правило, периоды болей в животе длятся несколько дней, а затем стихают. При этом отхождение стула значительно облегчает болевой синдром.
Важно знать, что под «маской» СРК могут скрываться такие серьезные заболевания, как болезнь Крона, язвенные колит, рак кишечника, инфекции, которые требуют немедленного обращения к врачу и лечения. Поэтому, если вы еще ни разу не обращались за медицинской помощью по поводу имеющихся у ребенка симптомов и только предполагаете, что они могут быть симптомами СРК, так как они очень похожи на симптомы, описанные выше — обязательно посетите врача для проведения обследования.
Если ребенок жалуется на боли в животе, не следует самостоятельно принимать решение о том, какое лекарство ему необходимо — ребенка необходимо показать врачу. Важно не пропустить хирургическую патологию, при которой потребуется экстренная госпитализация.
Профилактика
Синдром раздражённого кишечника (СРК) предупредить нельзя. Но можно уменьшить симптомы или устранить причину.
- Если ребенка беспокоят симптомы, связанные с ЖКТ, срочно отведите его к гастроэнтерологу.
 Он поставит точный диагноз.
Он поставит точный диагноз. - Записывайте, что и когда ребенок ест, и как это отражается на его самочувствии и симптомах, связанных с желудочно-кишечным трактом. 2-3 недели нужно записывать количество, наименования съеденных ребенком продуктов, а также симптомы СРК, если они появились.
- Составьте вместе с врачом индивидуальную диету для ребенка. Исключите продукты, которые активизируют симптомы СРК. Не рекомендованы жирные продукты, напитки с содержанием кофеина, молочные продукты и т. д. Но каждый случай индивидуален. Некоторым детям могут подходить эти продукты (не вызывать непереносимости).
- В некоторых случаях показана терапия по управлению стрессом – для детей школьного возраста и подростков.
Подробнее о детской гастроэнтерологии в клинике «ЮгМед»
СИНДРОМ РАЗДРАЖЕННОГО КИШЕЧНИКА
«Кто раздражает кишечник?»
Ваш ребенок стал жаловаться на боль в животе, у него появился жидкий стул или наоборот запоры. Что же делать? Конечно идти к врачу.
И вот Вы слышите диагноз: «Синдром раздраженного кишечника». Что же это такое, и кто его раздражает? Ранее синдром раздраженного кишечника (СРК) диагностировали только у взрослых, последнее время все чаще СРК определяют у детей.
Синдром раздраженного кишечника (СРК) так называемое функциональное нарушение толстой кишки. Термин «функциональное» показывает, что у вашего ребенка нет органического поражения кишечника, т.е. нет воспаления, язв, трещин, глистов и т.д. Но при этом ребенок жалуется на боли в животе и у него проблемы со стулом.
По определению функциональные нарушения — это разнообразная комбинация желудочно-кишечных симптомов без структурных или биохимических нарушений. То есть, нарушена регуляция деятельности органа — он неправильно работает. Наиболее изучены механизмы нарушений нервной регуляции, обусловленные либо вегетативными дисфункциями, нередко связанными с психоэмоциональными и стрессовыми факторами, либо органическим поражением центральной нервной системы и вегетативной дистонией. При этом нарушается моторика органа в случае СРК – толстой кишки. Кишка начинает сокращаться хаотично, не зависимо от продвижения по ней содержимого. Из-за этого у человека болит живот, появляются запоры или поносы. Помните людей с «медвежьей болезнью» — когда перед экзаменами, собеседованием и т.п. появляется неудержимое желание побежать в туалет, при этом не всегда поход в туалет заканчивается «плодотворно». А некоторые дети от волнения «забывают» ходить в туалет и у них возникают запоры. Со временем состояние ухудшается, так как плотный кал травмирует кишку, дети боятся опорожнять кишечник.
При этом нарушается моторика органа в случае СРК – толстой кишки. Кишка начинает сокращаться хаотично, не зависимо от продвижения по ней содержимого. Из-за этого у человека болит живот, появляются запоры или поносы. Помните людей с «медвежьей болезнью» — когда перед экзаменами, собеседованием и т.п. появляется неудержимое желание побежать в туалет, при этом не всегда поход в туалет заканчивается «плодотворно». А некоторые дети от волнения «забывают» ходить в туалет и у них возникают запоры. Со временем состояние ухудшается, так как плотный кал травмирует кишку, дети боятся опорожнять кишечник.
У наших детей график жизни очень напряжен – уроки в школе, домашние задания, дополнительные занятия, компьютерные игры, спорт в результате дети боятся опоздать, не выполнить задание, получить плохую отметку, отстать от друзей и в результате хронический стресс. При этом дети могу не жаловаться Вам. Ребенок становится более раздражительный, плохо засыпает, или наоборот быстро устает днем, вялый, с трудом просыпается утром. Вдруг маленький (или уже «большой») человечек начинает жаловаться перед школой на боли в животе, запоры, поносы. Кто-то тут же вызывает врача, а кто-то наоборот считает все это выдумками «лентяя». Но у него ДЕЙСТВИТЕЛЬНО болит живот, и на самом деле ВСЕ проходит, как только Вы его оставляете дома.
Что же делать, если Вы заметили эти симптомы у ребенка. В первую очередь не волноваться и обратиться к педиатру или гастроэнтерологу.
Не удивляйтесь, когда врач начнет расспрашивать о первом годе жизни вашего малыша (даже если «малышу» пятнадцать лет). У больных с СРК на первом году жизни часто бывают сильные колики, которые не проходят от простых режимных мероприятий. Врач тщательно расспросит сколько раз в день стул у ребенка, утром или вечером, из-за чего болит живот (от голода, после еды, перед школой, экзаменами и т.п.), как ребенок спит, ест, учится. Не удивляйтесь, как уже говорилось, причина болей в животе может лежать не в органе который «болит», т. е. кишечнике, а далеко за его пределами. Дальше врач назначит вашему ребенку разные анализы и обследования, в том числе и эндоскопические – осмотр кишки изнутри. Для уточнения диагноза, возможно, понадобиться консультация невропатолога или психоневролога, гинеколога девочкам и других специалистов. Только убедившись, что у ребенка нет воспаления, глистов, инфекции и т.п. доктор может поставить диагноз синдром раздраженного кишечника.
е. кишечнике, а далеко за его пределами. Дальше врач назначит вашему ребенку разные анализы и обследования, в том числе и эндоскопические – осмотр кишки изнутри. Для уточнения диагноза, возможно, понадобиться консультация невропатолога или психоневролога, гинеколога девочкам и других специалистов. Только убедившись, что у ребенка нет воспаления, глистов, инфекции и т.п. доктор может поставить диагноз синдром раздраженного кишечника.
Если Ваш ребенок похудел, у него периодически поднимается температура без признаков ОРВИ, в стуле была кровь, обратите внимание врача на эти симптомы, любой из них исключает диагноз СРК!
Терапия больного синдромом раздраженного кишечника сложный поэтапный процесс. В начале необходимо нормализовать режим дня ребенка. Соблюдение режима дня одно из основных звеньев терапии у таких детей. Ребенок не должен поздно ложиться спать, перед сном обязательно мягкий душ, проветривание комнаты. Прием пищи у таких детей должен быть в одно и тоже время. Родители должны ежедневно контролировать дефекацию ребенка, при этом не только дошкольника, но и младшего школьника, а в более старшем возрасте надо регулярно расспрашивать своего ребенка был ли у него сегодня стул, какой консистенции, не было ли там каких примесей (кровь, слизь, не переваренная пища).
Пересмотрите учебную нагрузку вашего ребенка. После консультации психоневролога определите, сколько дней в неделю может учиться ваш ребенок, сколько часов в день заниматься на компьютере, и смотреть телевизор. Не забывайте про ежедневные прогулки и достаточную физическую нагрузку.
Постарайтесь выявить что беспокоит ребенка, о чем он переживает.
Медикаментозная терапия синдрома раздраженного кишечника комплексная. Врач назначит препараты нормализующие консистенцию стула, корректирующие моторику кишечника и т.д.
Не забывайте что коррекция неврологических нарушений одно из важных звеней в цепи терапии СРК. Не пренебрегайте назначениями психоневролога. Если у Вас возникают вопросы по поводу назначаемых препаратов, вы опасаетесь давать их своему ребенку, обязательно переговорите с врачом – он или заменит препарат или объяснит его необходимость и безопасность.
В заключение хотелось бы напомнить, что болезнь легче предупредить, чем лечить. Не забывайте, что большое количество занятий может принести Вашему ребенку не только пользу, но и вред, заранее рассчитывайте возможности вашего малыша, и тогда Ваш человечек будет не только умным, но и здоровым. Будьте здоровы.
true fall red dunks nike boots for women on sale
Гастроэнтеролог для ребенка
Диагностикой и лечением заболеваний желудочно-кишечного тракта у детей до 18 лет занимается детский врач гастроэнтеролог. Нарушения в пищеварении становятся причиной проблем со здоровьем. Ребенок получает недостаточное количество питательных веществ, что в свою очередь вызывает задержку умственного и физического развития, постоянную апатию и слабость.
Не все болезни имеют выраженные симптомы, некоторые из них длительное время никак себя не проявляют. В этом случае у ребенка нет жалоб на плохое самочувствие и боль.
Причины возникновения проблем с пищеварительной системой у детей
Проблемы с пищеварением могут быть вызваны:
- генетикой или врожденными патологиями органов пищеварения;
- проживанием в промзоне и другими обстоятельствами, связанными с неблагоприятной экологией;
- несбалансированным питанием с преобладанием вредных блюд;
- часто возникающими стрессовыми ситуациями;
- недостаточной двигательной активностью;
- чрезмерными нагрузками;
- травмами в области живота;
- нарушениями процессов обмена, протекающих параллельно с хроническими заболеваниями.
Функции ЖКТ могут быть нарушены и в результате острого реагирования организма на аллергенные или токсичные вещества в съеденном некачественном продукте. При расстройстве пищеварения необходимо в обязательном порядке обратиться к детскому гастроэнтерологу.
Обязанности гастроэнтеролога
Врач, специализирующийся в гастроэнтерологии, проводит терапию ЖКТ. Этиология заболеваний может быть вирусной, бактериальной, грибковой или токсичной. Также они могут быть вызваны биохимическими и структурными изменениями.
Этиология заболеваний может быть вирусной, бактериальной, грибковой или токсичной. Также они могут быть вызваны биохимическими и структурными изменениями.
Заболевания, которые лечат в гастроэнтерологии
- Дисфагия – затруднения при глотании, сопровождаемые болями. Причина может крыться в воспалении слизистой, образовании опухолей, нарушении иннервации и др.
- Рефлюкс – попадание пищи из желудка в пищевод. У новорожденных такое явление считается нормой. Если оно повторяется часто или случается у старших детей, это уже считается патологией. Вызывает воспаление пищевода, снижение веса, провоцирует ЛОР-инфекции.
- Язва желудка – патология, при которой, вследствие воздействия «желудочного сока», нарушается целостность слизистой оболочки органа. В критических случаях приводит к разрыву стенки желудка с кровотечением.
- Гастрит – болезнь, развивающаяся по причине стрессовых ситуаций и диет. При развитии заболевания воспаляются стенки желудка, нарушается пищеварение, появляется резкая боль.
- Дуоденит – болезнь двенадцатиперстной кишки, сопровождаемая болями, нарушенной дефекацией, тошнотой. При проникновении воспаления глубоко в ткани может вызвать язвенную болезнь.
- «Синдром раздраженного кишечника» – проблемы с ЖКТ, беспричинные боли со вздутием. Развивается после кишечных инфекций, одновременно с психоэмоциональными перегрузками и стрессами.
- Панкреатит – воспаление поджелудочной железы, которое протекает под влиянием инфекционных агентов. Причиной болезни у детей может быть неправильное питание, гормональные сбои и травмирование живота.
- Гепатит – болезнь печени, вызванная вирусом. Могут быть осложнения и даже цирроз. Профилактическая вакцинация защитит ребенка от тяжелого заболевания.
- Синдром недостаточного всасывания – проблема с тонким кишечником, вызванная медленным перевариванием и всасыванием жиров.
 У детей наблюдается быстрая потеря веса, сухость кожи, плохо заживающие трещины и царапины.
У детей наблюдается быстрая потеря веса, сухость кожи, плохо заживающие трещины и царапины. - Непереносимость углеводов – аномалия, связанная с генетикой, при которой не происходит выработка ферментов. Назначаются диета и медикаменты.
- Аппендицит – воспаление, вызывающее острую боль, рвоту, лихорадочное состояние. Могут быть осложнения в виде гнойных воспалений, а также разрыв кишки.
Довольно часто заболевания связаны с гельминтозами и кишечными инфекциями. Наибольшее распространение получили сальмонеллез, энтеробиоз и ротавирусная инфекция.
Состояние больного при инфекции, вызванной сальмонеллами, зависит от их разновидности и состояния иммунитета маленького пациента. Сопровождается рвотой и жидким стулом. Энтеробиоз – гельминтоз, вызываемый поселяющимися в кишечнике острицами. Для ротавирусной инфекции характерна интоксикация всего организма с тошнотой, слабостью и лихорадкой.
Заболеваниям подвержены все дети, независимо от условий, в которых они проживают. Риск заразиться у них намного выше, чем у взрослых, у которых более развит иммунитет.
Когда необходимо записаться к врачу?
Малышей до 4-5 месяцев очень часто беспокоят колики и газы, не требующие посещения врача. Дело в том, что в их кишечнике еще не сформирована полезная микрофлора. Визит к врачу понадобится, если ребенок не может сходить в туалет. Ситуация сопровождается покраснением лица, отсутствием аппетита, снижением веса, вздутием. При этом у ребенка напряженный живот, он подгибает ножки к животику и плохо спит.
У старших детей болезнь сопровождается:
- повышенным аппетитом или его отсутствием;
- болями в абдоминальной области, усиливающимися после еды;
- апорами или диареей;
- присутствием примесей и изменением цвета каловой массы;
- приступами тошноты и рвоты;
- привкусом металла во рту;
- приступами метеоризма.
Проявление симптомов бывает также косвенным. Если ребенок вялый, не участвует в играх, апатичен, плохо учится, следует показать его врачу. Тревогу должны также вызвать плохие зубы и ногти, тусклые и редкие волосы, бледная кожа. Об аномалиях говорят и экземы, высыпания, сухая и шелушащаяся кожа.
Внимания заслуживают дети из группы риска: с хроническими или тяжелыми заболеваниями, принимающие медикаментозное лечение, с лишней массой тела.
Как проходит прием детей в гастроэнтерологии?
Осмотр детей в кабинете гастроэнтеролога проводится при родителях. Врач выслушивает жалобы, проводит визуальный осмотр, прощупывает живот. Дополнительные исследования помогут установить точный диагноз и разработать эффективную терапию.
В гастроэнтерологии есть множество терапевтических методик. Назначаемые препараты препятствуют развитию патогенной микрофлоры, снимают воспаление слизистой, нормализуют работу ЖКТ. Ранняя диагностика способствует быстрому выздоровлению.
При первом посещении врача подготовка не нужна. Методы осмотра, применяемые врачами, безболезненны и деликатны. При назначении процедур, если необходима диета, гастроэнтеролог сообщит. Не понадобятся и результаты предварительных анализов. Если необходимо, назначаются другие обследования и процедуры.
Становление микрофлоры ребенка после 1 года | Bifiform ru
В первый год жизни организм ребенка находится в состоянии физиологической адаптации. С момента рождения и в первые месяцы жизни ребенок находится на грудном или искусственном вскармливании, затем добавляется прикорм, а потом и твердая пища. С появлением зубов пищевой рацион значительно расширяется.
Для малыша большое значение имеет налаженное правильное питание. Ведь к началу второго года жизни вес ребенка увеличивается втрое, по сравнению с весом при рождении. А это значит, что на систему пищеварения ложится значительная нагрузка.
У грудных детей еще слабо развит мышечный слой пищевода, желудка, кишечника и нежная слизистая. Но по мере роста ребенка длина желудочно- кишечного тракта увеличивается, его стенки утолщаются, совершенствуется сеть сосудов и нервно-мышечный аппарат, что позволяет включать в рацион малыша более сложную для пищеварения пищу.
Но по мере роста ребенка длина желудочно- кишечного тракта увеличивается, его стенки утолщаются, совершенствуется сеть сосудов и нервно-мышечный аппарат, что позволяет включать в рацион малыша более сложную для пищеварения пищу.
Вместимость желудка грудничка весьма невелика – 30-35 мл. К 1 году она возрастает до 250 мл. У 2- 3- летних малышей вместимость желудка составляет уже 350-400 мл4. 7-летние дети могут потреблять пищу объемом 500 мл4.
Ферменты поджелудочной железы участвуют в расщеплении белков, жиров и углеводов. Причем, свои функции поджелудочная железа начинает выполнять даже если ребенок родился недоношенным. Но в полной мере вырабатывать ферменты железа начинает лишь на 2-м году жизни малыша.
Печень помимо выполнения жизненно важных обменных и барьерных функций вырабатывает желчь, необходимую для нормального пищеварительного процесса. Желчные кислоты, содержащиеся в желчи, способствуют правильной работе ферментов поджелудочной железы. Состав желчи у детей различается в зависимости от их возраста. У детей старшего возраста желчные кислоты, холестерин, лецитин, соли, обеспечивающие хорошее пищеварение и помогающие усваивать смешанную пищу, присутствуют в составе желчи в большем количестве, чем у малышей. Рост печени, ее функциональное созревание происходят по мере взросления и развития ребенка.
Особенности пищеварения ребенка должны учитываться в каждом из 3-х возрастных периодов: до 1,5 лет, до 3 лет и от 3 до 7 лет. Для правильного усвоения питательных веществ требуется соблюдение не только режима приема пищи, но и правил ее приготовления. Так, любое блюдо должно быть свежеприготовленным.
На 2-м году жизни малыши должны придерживаться пятикратного режима питания. Однако от строгого распорядка можно отойти, если малыш ослаблен или у него плохой аппетит. Наибольшее число калорий 2-х летние дети должны получать во время обеда. Примерно равнозначными по калорийности должны быть завтрак и ужин, а калорийность полдника может составлять 10-15% от всего суточного питания. Поскольку для переваривания блюд из мяса и рыбы ЖКТ затрачивает большое количество энергии, такие продукты должны подаваться в первой половине дня. Послеполуденное время отводится для овощей, каш и молочных блюд. Объем пищи, который полуторагодовалый ребенок может съесть за 1 раз, равен приблизительно 300 гр.
Поскольку для переваривания блюд из мяса и рыбы ЖКТ затрачивает большое количество энергии, такие продукты должны подаваться в первой половине дня. Послеполуденное время отводится для овощей, каш и молочных блюд. Объем пищи, который полуторагодовалый ребенок может съесть за 1 раз, равен приблизительно 300 гр.
В развитии ребенка первых лет жизни очень многое зависит от состояния кишечной микрофлоры, выполняющей различные функции, в частности отвечает за правильную работу ЖКТ, а также формирует здоровье ребенка в целом 1.
Ферментативная работа ЖКТ дополняется активной деятельностью находящихся в нем бактерий. Они отвечают за процессы брожения, помогают расщеплению белков, от них зависит брожение углеводов, омыление жиров, растворение клетчатки. Они же помогают синтезировать некоторые углеводы. Участвуют в формировании местного иммунитета.
В кишечнике в процессе развития ребенка происходят количественные и качественные изменения популяции бифидобактерий. Например, если микрофлора грудничков насыщена бактериями видов В. bifidum, В. longum и В. Breve, В. longum bv. Infantis, то к 6 годам, как и у взрослых людей, бифидофлору по большей части представляют виды В. longum, В. adolescentis, В. catenulaíum и В. Bifidum1.
По свидетельству MacNelly (монография 1999 г.), в кишечной флоре 2-х летнего человека, как и у взрослых людей, присутствуют бактерии более чем 400 видов, большая часть которых – анаэробные, т.е. живущие без кислорода. Современные исследователи полагают, что такие бактерии, как В.perfringens, Enterococcus и Е. Coli, которые появляются в ЖКТ младенца в первые дни после его рождения, — родоначальники всей микробиоты взрослого человека 2.
Кишечная флора 3-х летнего ребенка начинает приближаться по составу к микрофлоре взрослого человека. Если говорить о плотности бактерий, населяющих желудок, тощую, подвздошную и ободочную кишки, то она составляет последовательно: 1000, 10 000, 100 000 и 1 000 000 000 в 1 миллилитре содержимого кишечника2.
В возрасте от 4 до 7 лет у детей формируется микробиоценоз, характерный для взрослых. Иными словами:
- число бифидобактерий снижается до 108 КОЕ/г;
- изменяется видовой состав микрофлоры – исчезают B. infantis, появляются B. adolescentis, уменьшается число B. Bifidum;
- растет содержание грамположительных микроорганизмов;
- содержание лактобактерий снижается до 106 КОЕ/г 2
Кишечная микрофлора проходит несколько этапов в своем формировании, связанных с возрастными изменениями в организме ребенка. В обычном состоянии она сама поддерживает свой баланс. Но если у ребенка появляются погрешности в питании, может произойти повреждение слизистой оболочки ЖКТ, нарушение функции желез пищеварительного тракта, угнетается ферментативная активность, нарушается моторика ЖКТ и баланс микрофлоры. Как следствие этих процессов, нарушается всасываемость жидкости, белков, жиров, углеводов и витаминов, создаются условия для быстрого размножения в кишечнике патогенных бактерий.
В некоторых случаях: при приеме антибиотиков, при вирусных и бактериальных инфекциях, сопровождающихся кишечными расстройствами, такими как — вздутие, колики, диарея, а иногда даже в путешествиях при расстройстве пищеварения могут быть использованы пробиотики для восстановления баланса микрофлоры и нормализации функций ЖКТ3.
- Донских, Екатерина Евгеньевна, канд биол.наук, Автореферат диссертации по теме «Молекулярный и микробиологический мониторинг становления микрофлоры кишечника новорожденных». Раздел «Динамика формирования кишечной микрофлоры здоровых детей» http://earthpapers.net. Автор ссылается на монографию Питера Макнелли «Секреты гастроэнтерологии»:англ.– Моск- ва,СПб.,1999.– 1023 с.
- Статья «Дисбактериоз у детей», проф., д.м.н., зав. кафедрой факультетской педиатрии Ершова И.Б. http://lekmed.ru/info/literatyra/disbakterioz-y-detei.html; Физиология кишечной микрофлоры, стр.
 5
5 - Беляева И.А. Бомбордирова Е.П. Митиш М.Д. Потехина Т.В. Харитонова Н.А. Онтогенез и дизонтогенез микробиоты кишечника у детей раннего возраста:триггерный механизм нарушений детского здоровья.
- Алексеева А.С. Дружинина Л. В. Ладодо К. С. Организация питания детей в дошкольных учреждениях Пособие для воспитателя детского сада 1990.
PP-BIB-RUS-0081
Когда обращаться к специалисту по вопросам здоровья пищеварительной системы вашего ребенка
Дети могут быть разборчивыми или едкими без перерыва — они будут жаловаться на боль в животе, когда сварливы, или не сказать ни слова, когда им действительно плохо.
В то время как большинство детей в конечном итоге привыкают к предсказуемому режиму питания, и большинство детских болей в животе проходят так же быстро, как и появляются, некоторые проблемы с пищеварением у детей могут быть признаком чего-то более серьезного. Вы знаете, на какие красные флажки следует обращать внимание и когда вызывать педиатра?
Жалобы на пищеварение: когда это срочно?
Включает ли расстройство пищеварения вашего ребенка рвоту, диарею или просто жалобу, которую он не может уловить, если вы беспокоитесь — не сомневайтесь: всегда звоните своему педиатру.
«Доверяйте своим инстинктам», — советует педиатр Крис Толчер, доктор медицины, доцент кафедры педиатрии Медицинской школы Университета Южной Калифорнии. Вы лучше всех знаете своего ребенка, поэтому независимо от того, какая проблема с пищеварением, если она вас беспокоит, сразу же обратитесь к педиатру вашего ребенка.
5 признаков того, что пора обратиться к врачу
Большинство проблем с пищеварением у детей легкие и быстро проходят. Вот пять самых распространенных и подсказок, когда брать трубку.
Рвота
Дети рвут по разным причинам. У них вирусная инфекция, укачивание, пищевое отравление, жар, они слишком много кашляют, слишком много едят, становятся чрезмерно возбужденными, нервными или обеспокоенными. Их может рвать из-за серьезных заболеваний, таких как менингит, аппендицит и кишечная непроходимость. Наряду с рвотой у детей может быть диарея, боль в животе или лихорадка.
Их может рвать из-за серьезных заболеваний, таких как менингит, аппендицит и кишечная непроходимость. Наряду с рвотой у детей может быть диарея, боль в животе или лихорадка.
Когда звонить врачу: Обратитесь к педиатру, если вашего ребенка рвало более одного раза, в рвоте есть кровь или желчь, или если ваш ребенок младше 6 лет и не может удерживать жидкость.Детям постарше, если их рвало более двух раз за 24 часа или рвота была с кровью или желчью, позвоните своему врачу. Вы также должны позвонить своему врачу, если есть сопутствующая лихорадка, диарея или признаки обезвоживания, в том числе:
- Снижение мочеиспускания
- Сухие губы
- Снижение энергии
- Ваш ребенок выглядит нездоровым
Боль в животе
Боль в животе у детей может быть признаком многих проблем, включая следующие общие жалобы:
Продолжение
Есть много других проблем, которые могут вызывать боль в животе, которая также может сопровождаться вздутием живота, спазмами, тошнотой или общим дискомфортом.Некоторые менее распространенные причины боли в животе включают:
- Пищевая аллергия
- Синдром раздраженного кишечника
- Аппендицит
- Кишечная непроходимость
- Пневмония
Когда звонить своему врачу: Если у вашего ребенка сильная боль в животе, или продолжаются более двух недель », — говорит Толчер.
Запор и диарея
Все виды вещей могут вызывать запор у детей: стресс при приучении к горшку, диета с низким содержанием клетчатки, недостаток жидкости или физических упражнений, синдром раздраженного кишечника, плохие привычки кишечника, диабет или лекарства.Симптомы запора включают:
Когда звонить своему врачу: Если вы видите кровь в стуле вашего ребенка, позвоните своему врачу, говорит Скотт Коэн, доктор медицины, педиатр и автор книги Ешьте, спите, какашки: Руководство по здравому смыслу к первому году вашего ребенка.
Вы также захотите связаться с врачом, если у вашего ребенка нет хотя бы одного опорожнения кишечника через день, если движения болезненны, если в стуле есть кровь или требуется больше, чем обычно, во время дефекации. движение.
ГЭРБ (гастроэзофагеальный рефлюкс)
ГЭРБ часто встречается у детей, особенно у детей раннего возраста. Многие факторы могут вызвать кислотный обратный отток рефлюкса, в том числе:
Когда звонить своему врачу: К счастью, рефлюкс имеет тенденцию улучшаться сам по себе, или его можно предотвратить, избегая продуктов-провоцирующих веществ, таких как мята перечная, шоколад и жирные продукты. Признаки того, что ГЭРБ может быть серьезным, включают:
Придирчивый, суетливый
Придирчивый, ограниченное питание у детей также должно быть красным флагом для родителей, говорит Толчер WebMD, хотя такой расплывчатый симптом может быть признаком многих проблем с пищеварением у детей. .ГЭРБ может привести к тому, что дети будут привередничать в еде, запах или текстура еды могут привести к придирчивому поведению, как и желудочно-кишечные инфекции и диарея.
Продолжение
Ограничение приема пищи также является признаком расстройства пищевого поведения, такого как анорексия или булимия. Расстройства пищевого поведения чаще встречаются у подростков и молодых людей, расстройства пищевого поведения могут возникать у детей любого возраста, даже в возрасте 5 лет.
Когда звонить своему врачу: Если ваш ребенок плохо набирает вес, если у него рвота или рвота в некоторых случаях. продукты, если они испытывают изжогу или ГЭРБ во время еды, или испытывают боль в животе во время или после еды, позвоните своему педиатру.
Другие проблемы со здоровьем пищеварительной системы у детей
Существуют менее распространенные проблемы, которые могут вызвать проблемы с пищеварением у детей, в том числе:
Дети не всегда могут объяснить, что они чувствуют, поэтому независимо от того, каковы симптомы, будь то расплывчатые или легкие, внезапные или хронические, если вы беспокоитесь о здоровье пищеварительной системы вашего ребенка, не ждите, позвоните врачу.
Проблемы с кишечником у детей — Сообщество мочевого пузыря и кишечника
Проблемы с кишечником характерны не только для взрослых и определенно не являются частью старения — дети тоже могут их испытать.Некоторые дети рождаются с заболеваниями кишечника, в то время как у других они могут развиться по мере роста. В этом разделе вы найдете основную информацию о запорах у детей и поддержку для родителей, опекунов и попечителей.
Запор
Когда ребенка приучают к горшку, он учится распознавать необходимость сходить в туалет. Если они слишком увлечены какой-либо деятельностью, их можно игнорировать. Эта проблема может стать более частым явлением у некоторых детей, что может привести к запорам.Детский запор очень часто встречается у детей младшего возраста, около 1/3 детей младше 9 лет страдают от него в какой-то момент, часто без известной причины. Запор у детей классифицируется как менее 3 мочеиспусканий в неделю.
Есть ряд других причин, по которым у ребенка может быть запор. К ним относятся:
- Избегание посещения туалета
- Страх пойти в туалет
- Отсутствие жесткого режима туалета
- Слишком мало клетчатки в рационе
- Низкое потребление жидкости
- Эмоциональное расстройство
- Прием лекарств
Симптомы Запор
Если ваш ребенок все еще носит подгузники, вы можете определить, страдает ли он запором, по количеству загрязненных подгузников, которые вы меняли.Некоторые младенцы набивают подгузники во время каждого кормления или около него. Некоторые, особенно дети, находящиеся на грудном вскармливании, могут в течение нескольких дней или даже недели не опорожнять кишечник. Каждый ребенок индивидуален, но вы будете знать, что подходит вашему ребенку.
Если ваш ребенок обычно испражняется регулярно, но вы какое-то время не меняли грязные подгузники и не замечали, что они ходят в туалет, обратите внимание на некоторые из этих других симптомов, которые могут быть признаком запора.
- Мочеиспускание менее трех раз в неделю
- Дурно пахнущий ветер
- Болезненный живот
- Какаши выглядят как твердые шарики
- Боль при мочеиспускании
- Напряжения
- Задержка мочеиспускания
- Плохой аппетит
- Недостаток энергии
- Несчастный , злое или раздражительное настроение
- Загрязнение
Если ваш ребенок испытывает любую из этих проблем, обратитесь к своему терапевту, который сможет дать вам совет или оценить ситуацию.
Лечение запора
Вы можете попробовать следующее, чтобы попытаться облегчить проблему для вашего ребенка;
- Увеличьте потребление клетчатки
- Горячие напитки
- Ешьте больше фруктов и овощей
- Увеличьте потребление жидкости, но не напитков с высоким содержанием сахара
- Попробуйте отказаться от сладких продуктов, сладостей и напитков
- Если они регулярно принимают лекарства, проверьте побочные эффекты, чтобы узнать, не вызывает ли это запор.
- Если запор приходит и уходит, возможно, стоит вести дневник кишечника с указанием того, что ест ваш ребенок, чтобы установить, не вызвана ли проблема чем-то, что он ел.
Если эти методы самопомощи не работают и проблема не устраняется, обратитесь к своему терапевту. Они могут посоветовать вам любые безрецептурные лекарства, подходящие от запора у детей.
Если ваш ребенок еще не ест твердую пищу и у него появляются признаки запора, обратитесь за советом к своему терапевту.
Возможные тесты
Существуют определенные тесты, которые могут быть выполнены, чтобы определить, почему у вашего ребенка проблемы с кишечником, хотя они не всегда необходимы.К ним относятся:
- Рентген брюшной полости — рентгеновский аппарат располагается над животом. В некоторых случаях ребенку дают проглотить специальное вещество за несколько часов до обследования. Это позволяет врачу увидеть контур кишечника и кишечника.

- Транзитные исследования — это включает в себя проглатывание ребенком жидкости, содержащей маленькие шарики, которые будут обнаружены на рентгеновском снимке. После проглатывания шариков в течение нескольких дней будут сделаны рентгеновские снимки; Затем врач посчитает шарики по мере их появления на рентгеновском снимке.Это помогает врачу оценить, как долго стул проходит через кишечник.
Существуют и другие тесты, которые время от времени проводятся для выявления проблем с кишечником у детей, страдающих стойкими запорами. К ним относятся:
- Бариевая клизма, рентгеновский снимок
- Ректальная биопсия
- Аноректальная баллонная манометрия
- Эндоскопия
Как помочь вашему ребенку сохранять нормальный ритм
Следующие советы могут помочь ребенку стать более регулярным при открытии кишечника и поддерживать здоровый кишечник.
- Ешьте регулярно с большим количеством фруктов и овощей
- Пейте до 6-8 стаканов жидкости на водной основе в день
- Регулярно делайте физические упражнения
- Регулярно посещайте туалет
Дополнительная информация
Для получения более подробной информации и поддержки о По вопросам воздержания в детстве обращайтесь в ERIC — Образование и ресурсы для улучшения удержания в детстве. ERIC — это национальная благотворительная организация, предоставляющая информацию и поддержку детям и молодым людям в возрасте до 18 лет, страдающим недержанием, и их семьям.
Телефон доверия ERIC — 0845 370 8008 — понедельник — четверг 10.00 — 14.00
Веб-сайт — www.eric.org.uk и электронная почта: [электронная почта защищена]
Болезнь Гиршпрунга — NHS
Болезнь Гиршпрунга — редкое заболевание, при котором фекалии застревают в кишечнике. В основном он поражает младенцев и детей младшего возраста.
Обычно кишечник постоянно сжимается и расслабляется, чтобы вытолкнуть фекалии, и этот процесс контролируется вашей нервной системой.
При болезни Гиршпрунга нервы, которые контролируют это движение, отсутствуют в отделе в конце кишечника, что означает, что фекалии могут накапливаться и образовывать закупорку.
Это может вызвать тяжелый запор, а иногда и серьезную кишечную инфекцию, называемую энтероколитом, если ее не выявить и не лечить на ранней стадии.
Но это заболевание обычно выявляется вскоре после рождения и как можно скорее лечится хирургическим путем.
Симптомы болезни Гиршпрунга
Симптомы болезни Гиршпрунга обычно заметны вскоре после рождения ребенка, хотя иногда они не проявляются до тех пор, пока ребенку не исполнится год или два.
Признаки этого состояния у ребенка включают:
- неспособность вывести меконий в течение 48 часов — темный, похожий на смолу фекалий, который выделяется у здоровых детей вскоре после рождения (хотя у некоторых детей, у которых позже была диагностирована болезнь Гиршпрунга, меконий действительно выделяется)
- Вздутие живота
- рвота зеленой жидкостью (желчью)
Признаки у младенцев старшего возраста и детей включают:
- Вздутие живота и боль в животе
- упорный запор, который не проходит при обычном лечении
- плохо ест или не набирает много веса
Когда обращаться за медицинской помощью
Обратитесь к терапевту, если у вашего ребенка появятся симптомы, описанные выше.
Болезнь Гиршпрунга может быть серьезной, если ее не лечить, поэтому важно как можно скорее обратиться за помощью.
Если ваш терапевт подозревает это заболевание, он направит вас в больницу для прохождения тестов для подтверждения диагноза.
Срочно запишитесь на прием, если у вашего ребенка симптомы болезни Гиршпрунга, а также:
- высокая температура 38 ° C или выше
- водянистая диарея с неприятным запахом
Это могут быть признаки кишечной инфекции (энтероколита), которая может быть серьезной и привести к сепсису.
Как диагностируют болезнь Гиршпрунга
Обычно обследуют живот вашего ребенка, а иногда проводят ректальное обследование.
Здесь врач или медсестра вводят палец в задний проход (прямую кишку), чтобы нащупать аномалии.
При подозрении на болезнь Гиршпрунга можно сделать рентген, чтобы показать закупорку и выпуклость в кишечнике.
Диагноз может быть подтвержден путем проведения ректальной биопсии, которая включает введение небольшого инструмента в ягодицы вашего ребенка, чтобы взять крошечный образец пораженного кишечника.
Затем это исследуется под микроскопом, чтобы увидеть, отсутствуют ли нервные клетки.
Что вызывает болезнь Гиршпрунга?
Мышцы кишечника контролируются нервными клетками, называемыми ганглиозными клетками.
При болезни Гиршпрунга эти ганглиозные клетки отсутствуют в отделе в конце кишечника, идущем вверх от заднего прохода, отверстия внизу, через которое проходят фекалии.
По какой-то причине клетки не развивались в этой области, когда ребенок рос в утробе матери.
Непонятно, почему это происходит, но не предполагается, что это было вызвано чем-либо, что мать сделала во время беременности.
Ряд генов связан с болезнью Гиршпрунга, и иногда она передается в семьях.
Если у вас раньше был ребенок с ним, у вас больше шансов завести еще одного ребенка.
Заболевание иногда является частью более широкого генетического заболевания, такого как синдром Дауна, но в большинстве случаев это не так.
Лечение болезни Гиршпрунга
Всем детям с болезнью Гиршпрунга потребуется операция.
В ожидании операции им может понадобиться:
- Прекратить кормление молоком и вместо этого давать жидкости прямо в вену
- имеют трубку, введенную через нос в желудок, чтобы слить всю жидкость и воздух, скопившиеся в ней
- имеют регулярное промывание кишечника, когда в их дно вставляется тонкая трубка, а теплая соленая вода используется для смягчения и промывания застрявшего стула.
- принимать антибиотики при энтероколите
Возможно, вашему ребенку придется оставаться в больнице в это время, или вы сможете присмотреть за ним дома.Ваш врач посоветует вам об этом.
Хирургия
Большинству детей будет сделана операция «вытягивания», при которой пораженный участок кишечника удаляется, а оставшиеся здоровые участки кишечника соединяются вместе.
Если ваш ребенок недостаточно хорошо себя чувствует, чтобы пройти эту процедуру (например, из-за энтероколита или серьезной закупорки), он может пройти ее в 2 этапа.
Через несколько дней после рождения хирург отводит кишечник через временное отверстие (стому), сделанное в животе.Эта процедура называется формированием колостомы.
Стул будет проходить прямо из отверстия в мешочек, который надевается на тело вашего ребенка, пока он не станет достаточно здоровым, чтобы можно было провести еще одну процедуру по удалению пораженного участка кишечника, закрытию отверстия и соединению вместе здоровых участков кишечника.
Эти процедуры можно выполнить, используя:
- лапароскопическая хирургия (замочная скважина) — это введение хирургических инструментов через крошечные порезы
- Открытая операция — делается больший разрез на животе вашего ребенка
Поговорите со своим хирургом о лучшем варианте для вашего ребенка.
Риски операции
Никакая операция не безопасна. Есть небольшой шанс:
- кровотечение во время или после операции
- Инфекция кишечника (энтероколит)
- Попадание содержимого кишечника в организм, которое может привести к серьезной инфекции (перитониту), если быстро не лечить его
- Кишечник снова сужается или блокируется, что требует дальнейшего хирургического вмешательства
Восстановление после операции
Вашему ребенку, вероятно, придется оставаться в больнице в течение нескольких дней после операции.
Им дадут обезболивающее, чтобы они почувствовали себя комфортно, и введут жидкость в вену, пока они не смогут справиться с едой и питьем.
По возвращении домой особой диеты не требуется, но важно, чтобы они пили много жидкости по мере выздоровления.
Ваш ребенок должен хорошо выздороветь, и его кишечник должен нормально функционировать после операции.
Сначала у них, вероятно, будет болеть зад, когда они мочатся. Может помочь:
- по возможности оставляйте их дно открытым для воздуха
- используйте детское масло, чтобы аккуратно очистить их дно
- использовать крем для подгузников после каждой смены
Немедленно позвоните своему врачу, если у вашего ребенка появятся такие проблемы, как вздутие живота, лихорадка или диарея с неприятным запахом.
Перспективы болезни Гиршпрунга
У большинства детей после операции стул может быть нормальным, и кишечник у них нормально функционирует, хотя приучение к туалету может занять немного больше времени.
У некоторых могут наблюдаться стойкие запоры, и им необходимо соблюдать диету с высоким содержанием клетчатки и принимать слабительные. Ваш врач посоветует вам это лечение.
У небольшого числа детей есть проблемы с контролем кишечника (недержание кишечника), которые могут длиться до подросткового возраста и вызывать сильные страдания.
Поговорите со своим терапевтом, если это проблема. Вы также можете прочитать советы о загрязнении у детей.
Информация о вашем ребенке
Если ваш ребенок был поражен болезнью Гиршпрунга, ваша клиническая бригада передаст информацию о нем или о ней в Национальную службу регистрации врожденных аномалий и редких заболеваний (NCARDRS).
Это помогает ученым искать более эффективные способы профилактики и лечения этого состояния.Вы можете отказаться от регистрации в любое время.
Подробнее о реестре
Последняя проверка страницы: 19 февраля 2019 г.
Срок следующей проверки: 19 февраля 2022 г.
Непроходимость кишечника | Центр лечения плода UCSF
Что такое непроходимость кишечника?
смотреть видео
Есть много причин непроходимости кишечника у плода. Большинство из них вызвано атрезией, сужением в каком-то месте кишечника.Большинство атрезий возникает в тонком кишечнике, но они могут возникать в толстом кишечнике. Непроходимость кишечника называется по месту в тонкой кишке, где она возникает:
- Атрезия двенадцатиперстной кишки — двенадцатиперстная кишка (сегмент тонкой кишки, соединенный с желудком)
- Атрезия тощей кишки — тощая кишка (сегмент тонкой кишки после двенадцатиперстной кишки, где всасывается большая часть жидкости с пищей)
- Атрезия подвздошной кишки — подвздошная кишка (сегмент тонкой кишки, который впадает в толстую кишку)
- Атрезия толстой кишки — толстая кишка (которую еще называют толстой кишкой).
Каков исход для плода с непроходимостью кишечника?
смотреть видео
Непроходимость кишечника у вашего плода могла быть обнаружена одним из двух способов. Возможно, вы прошли обычное ультразвуковое исследование, которое показало, что сегмент кишечника был расширен или больше обычного. Это подсказка вашему врачу о том, что есть проблема с кишечником. Это расширение происходит потому, что, находясь в матке, плод постоянно глотает околоплодные воды. Это сужение может замедлить или остановить поток околоплодных вод в кишечнике, вызывая его набухание, поэтому на УЗИ оно кажется слишком большим.
Второй способ обнаружения непроходимости кишечника — это развитие многоводия (скопление слишком большого количества околоплодных вод). Из-за закупорки кишечника нормальный отток околоплодных вод прекращается. Он накапливается на внешней стороне ребенка — внутри вашей матки. Размер вашей матки может внезапно стать очень большим, что предупредит вашего врача о возможной проблеме. Затем ваш врач может назначить ультразвуковое исследование. Ультразвуковое исследование может подтвердить проблему в кишечнике вашего плода.
Для женщин, у плода которых имеется непроходимость кишечника, важно провести тщательную оценку состояния. Это может включать ультразвуковое исследование, эхокардиограмму плода (специальное ультразвуковое исследование для исследования сердца ребенка) и амниоцентез. У некоторых плодов с непроходимостью кишечника аномальные хромосомы. Амниоцентез рекомендуется, потому что он может определить не только пол ребенка, но и наличие проблемы с хромосомами. Ваш уровень околоплодных вод и рост вашего ребенка будут внимательно контролироваться (ссылка на то, чтобы стать новым пациентом).Сроки проведения УЗИ определяются в индивидуальном порядке. Вы можете подвергнуться риску родов раньше положенного срока, поскольку многоводие (избыток околоплодных вод) может привести к преждевременным родам. Вы и ваш акушер определите свой план родов.
Что будет после рождения?
смотреть видео
Ваш ребенок должен родиться в больнице с отделением интенсивной терапии и детским хирургом. Вскоре после рождения вашему ребенку будет сделана операция по восстановлению аномального участка кишечника.Детский хирург восстановит кишечник вашего ребенка одним из двух способов.
Если стриктура или сужение небольшое, хирург может удалить поврежденный сегмент, сузить расширенную часть и сшить два конца кишечника вместе. Если сужение длинное или хирург считает, что кишечник поврежден и не может использоваться в течение определенного периода времени, может быть установлена временная стома или стома. Стома — это хирургически созданное отверстие в брюшной полости, через которое тонкий кишечник выводится через брюшную стенку.Именно через это отверстие или стому проходит стул. Со стомой ребенок не будет пропускать стул через задний проход. Использование стомы обычно носит временный характер, и ребенку потребуется еще одна операция, чтобы восстановить соединение кишечника и закрыть стому.
До рождения невозможно узнать, какое хирургическое вмешательство будет выполнено. Это решение хирург примет в операционной после осмотра кишечника. Младенцы с непроходимостью кишечника могут оставаться в больнице от одной недели до одного месяца, в зависимости от объема кишечника, пораженного дефектом.Восстановление функции желудочно-кишечного тракта и способность ребенка переносить кормление — это две вещи, которые определяют продолжительность пребывания в больнице. Младенцев выписывают из больницы, когда они полностью кормятся через рот и набирают вес. У большинства младенцев с непроходимостью кишечника нет долгосрочных проблем.
После выписки из больницы у вашего ребенка есть риск непроходимости кишечника из-за рубцовой ткани или перегиба петли кишечника, вызванного первой операцией.Симптомы непроходимости кишечника включают:
- желчная (зеленая) рвота
- Вздутие живота
- Нет интереса к кормлению
При появлении любого из этих симптомов немедленно обратитесь к педиатру.
Группы поддержки и другие ресурсы
- March of Dimes — Исследователи, волонтеры, преподаватели, аутрич-работники и правозащитники работают вместе, чтобы дать всем младенцам шанс на борьбу
- «Исследование врожденных дефектов у детей» — служба родительской сети, объединяющая семьи, у которых есть дети с такими же врожденными дефектами
- Kids Health — утвержденная врачом информация о здоровье детей от до рождения до подросткового возраста
- CDC — Врожденные дефекты — Dept.здравоохранения и социальных служб, Центры по контролю и профилактике заболеваний
- NIH — Управление редких заболеваний — Национальный институт. здравоохранения — Управление редких заболеваний
- Североамериканская сеть терапии плода — NAFTNet (Североамериканская сеть терапии плода) — это добровольная ассоциация медицинских центров в США и Канаде, обладающих обширным опытом в области хирургии плода и других форм многопрофильной помощи при сложных заболеваниях плода.

Движения кишечника у младенцев | Michigan Medicine
Обзор темы
Как часто у новорожденных бывает дефекация?
Вы можете быть удивлены тем, сколько подгузников ваш новорожденный носит каждый день.
Многие новорожденные испражняются не менее 1–2 раз в день. К концу первой недели у вашего ребенка может быть от 5 до 10 порций в день. У вашего ребенка может быть стул после каждого кормления. Количество опорожнений кишечника может уменьшаться по мере того, как ваш ребенок ест больше и созревает в течение первого месяца.
К 6-недельному возрасту ваш ребенок может перестать опорожнять кишечник каждый день. Обычно это не проблема, если вашему ребенку комфортно, он здоров и растет, а стул не твердый.
Как будет выглядеть стул?
Опорожнение кишечника вашего новорожденного (также называемое «стулом») может сильно измениться в течение нескольких дней, недель и месяцев после рождения. Табуреты могут быть разных цветов и текстур, и все они могут быть совершенно нормальными для вашего ребенка.
- Первый стул у вашего ребенка густой, зеленовато-черный и липкий. Это называется меконий.
- Стул обычно меняется с густого зеленовато-черного на зеленый в первые несколько дней.К концу первой недели они станут желтыми или желтовато-коричневыми.
- Стул у детей, находящихся на грудном вскармливании, как правило, более желтый, чем у детей, вскармливаемых смесью. Они также могут выглядеть убогими.
- Жидкий или жидкий стул у ребенка — это нормально, особенно если он или она находится на грудном вскармливании.
Как изменяется стул по мере роста вашего ребенка?
По мере того, как ваш ребенок растет и начинает есть твердую пищу, вы можете заметить изменения в его стуле.
- Когда вы кормите грудью смесью или грудью, стул может быть мягким, жидким или даже жидким.
- Когда вы начнете давать ребенку твердую пищу, стул станет более твердым и может иметь более сильный запах.
- Если пища не процеживается, в стуле можно увидеть кусочки пищи.
Цвет стула
Многие родители беспокоятся о цвете стула. Но большинство изменений цвета вызвано пищевыми красителями или добавками к пище и не является серьезной проблемой. Когда вы заметите изменение цвета, подумайте о том, что ел ваш ребенок.
- Коричневый, коричневый, желтый и зеленый — все это нормальные цвета для детского стула.Зеленый стул может быть вызван зелеными овощами или зеленым желатином.
- Черный или красный стул может означать кровотечение в кишечнике, но оно также может быть вызвано свеклой, томатным соком или супом или красным желатином.
- Белый стул может означать проблему с печенью. Это также может быть вызвано лекарствами или только молочной диетой.
На что обратить внимание?
Грязные подгузники вашего новорожденного могут дать вам представление о здоровье вашего ребенка.
Поскольку стул у ребенка сильно меняется, может быть сложно определить, есть ли у ребенка проблемы.В целом:
- Твердый или сухой стул может означать, что ваш ребенок не получает достаточно жидкости или что ваш ребенок теряет жидкость из-за лихорадки или другого заболевания.
- Увеличение числа испражнений или большое количество жидкости в стуле может быть признаком диареи.
- Взрывная диарея может быть признаком заражения вирусом или бактериями. Диарея обычно вызывается вирусом, и лекарства не помогают. Диарея может вызвать потерю жидкости (обезвоживание).
Когда вам следует позвонить своему врачу?
Позвоните своему врачу или немедленно обратитесь за медицинской помощью, если:
- У вашего ребенка появились новые симптомы, такие как рвота.
- Стул вашего ребенка:
- Бордовый или очень кровавый.
- Черный (а у вашего малыша меконий уже прошел).
- Белый или серый.
- У вашего ребенка стул намного больше, чем обычно.
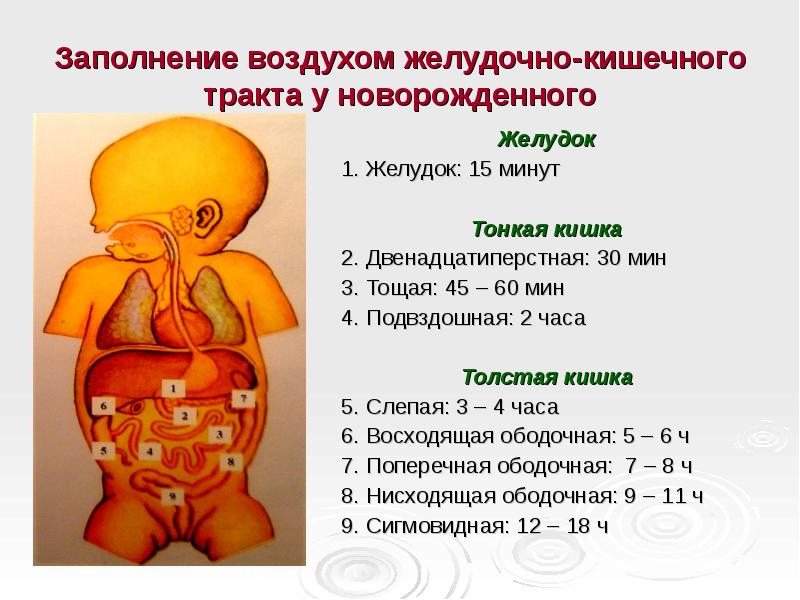
- Стул вашего ребенка содержит большое количество слизи или воды.
Обратитесь к врачу, если:
- Стул вашего ребенка твердый или он напрягается, чтобы дефекатировать.
Кредиты
По состоянию на 27 мая 2020 г.
Автор: Healthwise Staff
Медицинский обзор: Susan C.Kim MD — Педиатрия
Kathleen Romito MD — Семейная медицина
John Pope MD — Педиатрия
По состоянию на 27 мая 2020 г.
Пищеварительные расстройства у детей | Детская гастроэнтерология
Педиатры и гастроэнтерологи MaineHealth являются экспертами в области диагностики и лечения расстройств пищеварения у детей.
Что такое расстройства пищеварения у детей?
Расстройство пищеварения — это проблема со здоровьем желудочно-кишечного тракта. Эти расстройства могут мешать повседневному функционированию и влиять на развитие ребенка.Педиатры и гастроэнтерологи штата Мэн заботятся о детях с широким спектром нарушений пищеварения, таких как:
- Боль в животе
- Целиакия
- Колит
- Запор
- Болезнь Крона
- Эзофагит
- Проблемы с кормлением или отсутствие роста
- Пищевая аллергия
- Болезни желчного пузыря
- Желудочно-кишечное кровотечение
- Гастропарез
- ГЭРБ, или гастроэзофагеальная рефлюксная болезнь
- Болезнь Гиршпрунга
- Синдром раздраженного кишечника
- Воспалительное заболевание кишечника
- Псевдообструкция кишечника
- Болезнь печени
- Нарушения моторики
- Болезни поджелудочной железы
- Язвенная болезнь
- Полипы
- Ожирение
- Синдром короткой кишки
Признаки и симптомы расстройства пищеварения могут включать:
- Боль в животе
- Тошнота
- Рвота
- Диарея
- Запор
- Вздутие живота
- Кровотечение
- Проблемы с аппетитом
Поговорите со своим врачом, если вы беспокоитесь, что у вашего ребенка расстройство пищеварения.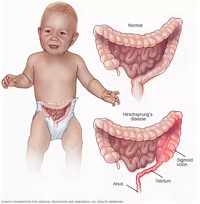
Как обнаруживаются расстройства пищеварения?
Педиатр или семейный врач вашего ребенка может помочь диагностировать и лечить проблемы с пищеварением. Врач вашего ребенка также может направить вас к детскому гастроэнтерологу — специалисту, который имеет дополнительную подготовку в области диагностики и лечения расстройств пищеварения у детей. Он или она может назначить анализы, которые помогут диагностировать расстройство пищеварения. Тесты на проблемы с пищеварением могут включать:
- Колоноскопия
- Эндоскопия верхних отделов желудочно-кишечного тракта
- Капсульная эндоскопия
- УЗИ
- Гибкая ректороманоскопия
- Биопсия
- Анализы крови
- КТ
Как лечат расстройства пищеварения?
Лечение зависит от диагноза, но возможны следующие варианты:
- Консультации по питанию и диетические изменения
- Лекарства
- Хирургия
- Глотательная терапия
Медицинские программы и ресурсы при расстройствах пищеварения
В MaineHealth мы предлагаем специализированный уход за детьми с нарушениями пищеварения через Maine Medical Partners — Pediatric Speciality Care и The Barbara Bush Children’s Hospital:
- Аэродигестивная клиника при проблемах с дыхательными путями, легкими и желудочно-кишечным трактом
- Детская клиника кистозного фиброза при детской больнице Барбары Буш
- Обратный отсчет до программы Healthy ME — для семей, которые обеспокоены весом и здоровьем своего ребенка
Желудочно-кишечный тракт и синдром Дауна
Желудочно-кишечный тракт (ЖКТ) включает все части вашего тела — от рта до ануса, — которые участвуют в переваривании пищи.Начиная с периода новорожденности, люди с синдромом Дауна имеют повышенную вероятность развития заболеваний, которые прерывают или мешают пищеварению. Некоторые из этих медицинских проблем могут быть решены лечащим врачом человека; другие могут потребовать дополнительных рекомендаций специалиста по GI.
С какими типами желудочно-кишечных заболеваний рождаются некоторые дети с синдромом Дауна? Как их исправить?
Примерно 3% младенцев с синдромом Дауна рождаются с неперфорированным анальным отверстием, что означает отсутствие открытого анального отверстия, из которого может выходить стул.Это легко определить, когда врач впервые осматривает ребенка, и его можно исправить с помощью простой операции.
От 2 до 15% младенцев с синдромом Дауна рождаются с болезнью Гиршпрунга, которая возникает, когда последняя часть их толстой кишки не функционирует должным образом из-за нехватки определенных нервных клеток. В результате дети и не могут правильно изгнать стул. Симптомы болезни Гиршпрунга в раннем младенчестве включают вздутие живота, рвоту и невозможность отхождения стула.У детей в более позднем возрасте могут появиться тяжелые запоры. Если младенец не испражнялся в течение первых нескольких дней, врач может подумать о том, чтобы сделать рентгеновский снимок. Однако окончательный диагноз ставится с помощью биопсии прямой кишки (удаление небольшого кусочка ткани прямой кишки для исследования под микроскопом). Лечение включает хирургическое удаление части толстой кишки, которая не функционирует должным образом.
Если у новорожденного с синдромом Дауна с рождения наблюдается сильная рвота, он или она может быть среди примерно 5% детей с синдромом Дауна, у которых есть дуоденальная непроходимость, что означает, что первая часть тонкой кишки — двенадцатиперстная кишка — блокируется. .Обычно это происходит из-за того, что двенадцатиперстная кишка в течение внутриутробного периода развивалась по-разному. Это также может произойти, когда поджелудочная железа, орган, который помогает организму переваривать пищу, неправильно оборачивается вокруг двенадцатиперстной кишки и закупоривает ее. В результате переваренная пища не может проходить через двенадцатиперстную кишку; хирургия лечит.
Если у новорожденного с синдромом Дауна выделяется молоко во время кормления и у него частые эпизоды удушья, он или она может быть среди 1% детей с синдромом Дауна, у которых есть трахеопищеводный свищ, то есть несоответствующее соединение между трахеей ( дыхательная труба тела) и пищевод (глотательная трубка тела). При этом состоянии пища неправильно попадает в дыхательную трубу и легкие. Диагноз можно поставить, пропустив зонд через нос ребенка и / или сделав рентген грудной клетки. Хирургическая коррекция носит лечебный характер.
При этом состоянии пища неправильно попадает в дыхательную трубу и легкие. Диагноз можно поставить, пропустив зонд через нос ребенка и / или сделав рентген грудной клетки. Хирургическая коррекция носит лечебный характер.
Могут ли младенцы с синдромом Дауна кормить грудью?
Младенцы с синдромом Дауна часто имеют низкий мышечный тонус (гипотонию) и иногда испытывают трудности с формированием захвата при кормлении грудью. Однако с помощью специалистов по грудному вскармливанию многие матери могут предоставить все известные преимущества грудного вскармливания своему ребенку с синдромом Дауна.Дополнительную информацию можно получить в Международной лиге Ла Лече.
Что такое рефлюкс? Какие есть доступные методы лечения?
Рефлюкс — с медицинской точки зрения известный как гастроэзофагеальное рефлюксное расстройство (ГЭРБ) — это состояние, которое возникает, когда кислое содержимое желудка перемещается назад по пищеводу, глотательной трубке организма. Многие дети с синдромом Дауна и без него страдают ГЭРБ; однако у некоторых младенцев серьезность симптомов требует особого внимания.
Согласно имеющимся в настоящее время исследованиям, 1–5% людей с синдромом Дауна страдают ГЭРБ и испытывают такие симптомы, как изжога или непереносимость определенных продуктов.У младенцев рефлюкс обычно выражается в виде интенсивного выгибания спины и плача во время кормления. ГЭРБ обычно возникает, когда мышечное кольцо на конце пищевода расслабляется, позволяя содержимому желудка двигаться в обратном направлении. Медикаментозная терапия приводит к значительным улучшениям для большинства людей. В некоторых случаях может быть полезна консультация со специалистом по желудочно-кишечному тракту, так как может быть проведено дополнительное тестирование.
Если у человека с синдромом Дауна запор, каковы могут быть причины? И каковы варианты лечения?
Люди с синдромом Дауна могут страдать запорами по тем же причинам, что и люди без синдрома Дауна — плохое питание и отсутствие физических упражнений, среди многих причин. Однако люди с синдромом Дауна также подвержены трем состояниям, которые могут привести к запору:
Однако люди с синдромом Дауна также подвержены трем состояниям, которые могут привести к запору:
- Гипотиреоз
- Болезнь Гиршпрунга
- Целиакия
Гипотиреоз возникает, когда щитовидная железа организма не производит достаточного количества гормона щитовидной железы, который регулирует многие процессы в организме, включая дефекацию. Это можно диагностировать с помощью простого анализа крови и лечить синтетическим гормоном щитовидной железы. Болезнь Гиршпрунга описана выше и чаще всего диагностируется в течение первого года жизни.Целиакия — это состояние, при котором организм не может должным образом переваривать определенные продукты, и описывается ниже.
Если ни одно из трех вышеуказанных состояний не объясняет запор, лица, осуществляющие уход, и врачи должны работать вместе, чтобы изучить безопасные слабительные препараты. В некоторых случаях, когда причиной запора могут быть проблемы с поведением, также может быть полезна работа со специалистом по развитию и поведению.
Что такое целиакия? Следует ли сдавать анализы детям и взрослым?
Целиакия — это состояние, при котором организм не может должным образом переваривать ячмень, рожь и продукты из пшеницы, вызывая повреждение слизистой оболочки кишечника и препятствуя всасыванию определенных питательных веществ.Поскольку состояние может варьироваться от легкого до тяжелого, симптомы также могут быть разными. Возможные симптомы включают трудности с набором веса, диарею, рвоту, запор, дефицит питательных веществ и общую раздражительность или изменение поведения. Первоначальный диагноз может быть поставлен с помощью простого анализа крови, но окончательный анализ требует специальной процедуры от специалиста по желудочно-кишечному тракту.
Существует более высокий риск этого состояния у людей с синдромом Дауна; Считается, что до 16% людей с синдромом Дауна страдают целиакией.Из-за этого высокого процента всех младенцев с синдромом Дауна в возрасте от 2 до 3 лет следует обследовать на целиакию с помощью простого анализа крови.
