Ттг низкий после родов: ПОСЛЕРОДОВЫЙ ПЕРИОД: ЩИТОВИДНАЯ ЖЕЛЕЗА В ФОКУСЕ.
ЧАСТАЯ НЕИЗВЕСТНАЯ БОЛЕЗНЬ: ПОСЛЕРОДОВЫЙ ТИРЕОИДИТ
Поиск по сайту
г. Воронеж
Ленинский пр-т, д.34
ул. Беговая, д.2/3
Личный кабинет
Навигация
Пациенту
Личный кабинет
Поиск по сайту
Search for:
запись онлайн
Автор -
Шведова Анна Евгеньевна
08.06.2018
✏ Редкие болезни встречаются редко, но гораздо чаще, чем их выявляют. Врачу трудно распознать то, что он никогда в жизни не видел. Особенно в нашей стране, где медицинское образование довольно неполное и поверхностное, а после выхода в самостоятельное плавание кто-то занимается самообразованием , а кто-то — нет (работодателю это обычно не интересно). Да еще надо знать, что читать и где, а этому в мединститутах не учат.
Да еще надо знать, что читать и где, а этому в мединститутах не учат.
✏ Но есть частые болезни, которые почему-то неизвестны очень многим врачам, практикующим в РФ. Почему так – не спрашивайте, я и сама понять не могу. Например, в детских болезнях есть розеола, она же внезапная экзантема – очень часто встречающееся вирусное заболевание с характерной клинической картиной, неизвестное большинству педиатров. В неврологии есть ДППГ (доброкачественное пароксизмальное позиционное головокружение) – самая частая причина приступов головокружения у людей разных возрастов, которую по неведомой причине большинство отечественных неврологов не умеют распознавать и лечить. А у нас в эндокринологии есть послеродовый тиреоидит. Про него написано в книжках по эндокринологии и в современных учебниках для студентов, но почему-то эта глава многим эндокринологам не запоминается.
✏ Написать этот пост меня сподвигла очередная пациентка с послеродовым тиреоидитом, которой был установлен неверный диагноз – а за неверным диагнозом в этом случае следует довольно серьезное (и ненужное) лечение.
🦋 Итак, что такое послеродовый тиреоидит?
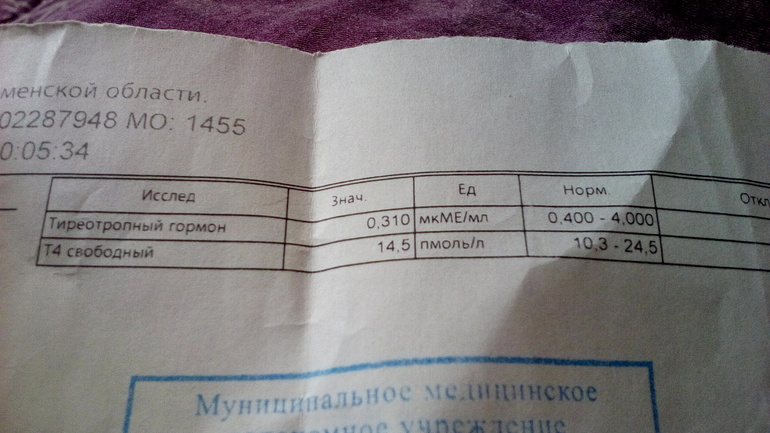
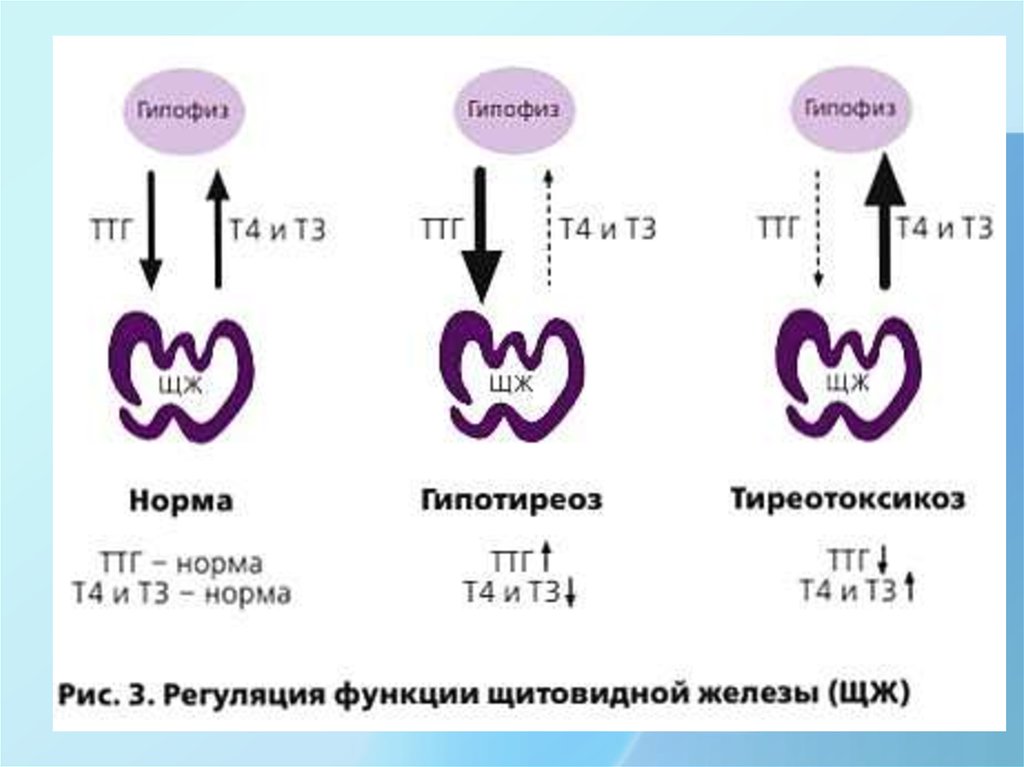
✏ Послеродовый тиреоидит – аутоиммунное заболевание щитовидной железы, при котором происходит временное нарушение ее функции (типичное течение — чередование фазы избытка гормонов щитовидной железы с фазой последующего гипотиреоза, т.е. снижения функции). Заболевание начинается в первые 2-6 месяцев после родов или иного окончания беременности. Сначала , при временном избытке гормонов, может возникнуть сердцебиение, слабость, снижение массы тела, дрожь в руках, беспокойство, выпадение волос. Эти симптомы обычно возникают через 3-4 мес. после родов. В анализах мы видим низкий уровень ТТГ (это гормон гипофиза, начальника над щитовидной железой; если функция щитовидной железы повышена – гипофиз выработку ТТГ снижает, чтобы не стимулировать железу), а уровень гормонов щитовидной железы — свободного Т4 и/или Т3 — чаще всего повышен. Иногда изменяется только уровень ТТГ.
😊 Хорошая новость: избыток гормонов щитовидной железы при послеродовом тиреоидите вызван тем, что гормоны «высыпаются» в кровь из поврежденных клеток, затем их запас заканчивается, и тиреотоксикоз проходит. Сам, без всяких вмешательств. При жалобах на сильное сердцебиение или дрожь врач может на несколько недель назначить препарат, снижающий частоту пульса – для облегчения симптомов.
Сам, без всяких вмешательств. При жалобах на сильное сердцебиение или дрожь врач может на несколько недель назначить препарат, снижающий частоту пульса – для облегчения симптомов.
😠 Плохая новость: эндокринолог, плохо осведомленный об этом заболевании, чаще всего устанавливает диагноз другой болезни, диффузного токсического зоба, и назначает ненужное и небезопасное длительное лечение для подавления функции щитовидной железы, да еще и нередко запрещает грудное вскармливание. Это ошибка.
✏ После фазы тиреотоксикоза обычно наступает фаза гипотиреоза, когда функция щитовидной железы снижается. Симптомы дефицита гормонов щитовидной железы многообразны и могут включать слабость, сонливость, отеки, запоры, некоторую прибавку массы тела, выпадение волос и изменения настроения. И вот тут, при выраженных отклонениях в самочувствии и анализах, нужно временно заместить нехватку гормонов. Особенно это важно при грудном вскармливании, потому что недостаток гормонов щитовидной железы может снижать количество молока. Обычно лечение можно отменить через несколько месяцев, и вся история с послеродовым тиреоидитом заканчивается к тому времени, когда семья празднует первый день рождения малыша. Однако у некоторых женщин может возникнуть стойкое снижение функции щитовидной железы – впрочем, при адекватном лечении это не страшно.
Обычно лечение можно отменить через несколько месяцев, и вся история с послеродовым тиреоидитом заканчивается к тому времени, когда семья празднует первый день рождения малыша. Однако у некоторых женщин может возникнуть стойкое снижение функции щитовидной железы – впрочем, при адекватном лечении это не страшно.
✏ Послеродовый тиреоидит встречается часто — в 5-10% всех родов/прерываний беременности. Если у женщины повышен уровень антител к щитовидной железе (АТ к ТПО или АТ к ТГ), то вероятность послеродового тиреоидита возрастает до 50%. Нередко до или во время беременности женщина получает лечение по поводу легкого дефицита гормонов щитовидной железы, а после родов начинаются «совершенно непонятные» изменения анализов. Не все послеродовые тиреоидиты распознаются (при отсутствии выраженных симптомов это, возможно, и к лучшему), а тем женщинам, у которых находят нарушения функции щитовидной железы, часто устанавливается неверный диагноз.
☝ Коварство ситуации в том, что в первый год после родов часто манифестирует другое заболевание щитовидной железы – диффузный токсический зоб (другие названия – болезнь Грейвса, Базедова болезнь). При этом состоянии избыток гормонов щитовидной железы не пройдет сам по себе, а потребует серьезного лечения, иначе можно ожидать серьезных осложнений. Для того, чтобы отличить безобидное состояние от серьезной болезни, и нужен грамотный врач.
При этом состоянии избыток гормонов щитовидной железы не пройдет сам по себе, а потребует серьезного лечения, иначе можно ожидать серьезных осложнений. Для того, чтобы отличить безобидное состояние от серьезной болезни, и нужен грамотный врач.
Для болезни Грейвса характерны: изменения со стороны глаз, высокий уровень стимулирующих антител к рецептору ТТГ, длительное (более 2-3 мес.) повышение концентрации гормонов щитовидной железы.
Вас может заинтересовать
Питание детей
Понимая, как сильно зависит здоровье ребенка от того, что он …
Курение матери и риск SIDS
Эта привычка наносит вред здоровью вашего ребенка Анна Колядина о …
Помните: для этого контента требуется JavaScript.
Открыть чат
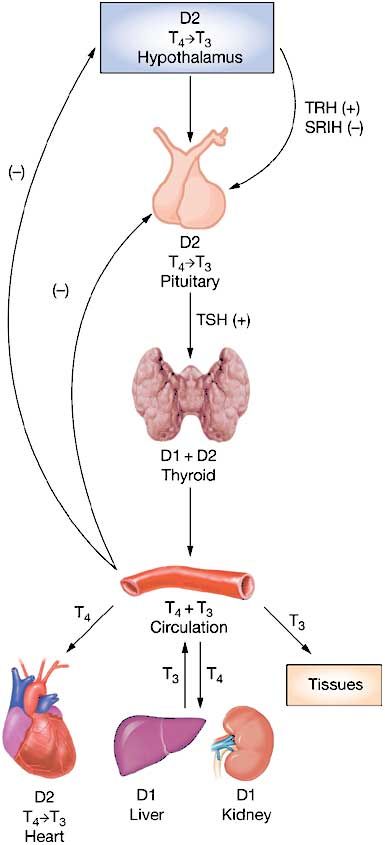
Изменение функции щитовидной железы во время беременности
Ушакова О.В., Позднякова Д.В., Волохова А.М., Покрыщенко Н.Н., Черемисина Л.В.
Муниципальное бюджетное учреждение здравоохранения «Клинико-диагностический центр» управления здравоохранения администрации г. Хабаровска
Резюме: Цель исследования – оценить частоту распространенности изменений функции щитовидной железы у беременных женщин.
Исследование показало, что в первом триместре только у 45,6% случаев во время беременности функция отмечается нормальное функционирование щитовидной железы.
В 39,6% случаев отмечалось повышение функции щитовидной железы. Средний показатель уровня ТТГ у женщин во второй группе составил 0,08±0,01 мкМЕ/мл, свободного Т4 – 29,2±0,8 пмоль/л. С учетом отсутствия клиники тиреотоксикоза, данное состояние было расценено как преходящий гестационный тиреотоксикоз, обусловленный продукцией хорионического гонадотропина плацентой, поэтому лечение тиреостатикими не проводилось. Во втором триместре показатели уровня гормонов щитовидной железы у женщин данной группы восстанавливались до нормальных значений.
Во втором триместре показатели уровня гормонов щитовидной железы у женщин данной группы восстанавливались до нормальных значений.
В 12% случаев у женщин встречается субклинический гипотиреоз.
Ключевые слова: беременность, гестационный тиреотоксикоз, субклинический гипотиреоз.
Summary: A research objective – to estimate frequency of prevalence of changes of function of a thyroid gland at pregnant women.
Research showed that in the first trimester only at 45,6% of cases during pregnancy function is noted normal functioning of a thyroid gland.
In 39,6 % of cases increase of function of a thyroid gland was noted. The average value of level of TTG at women in the second group made 0,08±0,01 mkME/ml, free Т4 – 29,2±0,8 pmol/l the accounting of absence of clinic тиреотоксикоза, this condition was regarded as passing gestational тиреотоксикоз, caused by production of a horionichesky gonadotrophin by a placenta therefore treatment by the tireostatiky wasn’t carried out. In the second trimester indicators of level of hormones of a thyroid gland at women of this group were restored to normal values.
In the second trimester indicators of level of hormones of a thyroid gland at women of this group were restored to normal values.
In 12 % of cases at women the subclinical hypothyroidism meets.
Keywords: pregnancy, gestational hyperthyroidism, subclinical hypothyroidism.
Введение:
В условиях ухудшения показателей соматического и репродуктивного здоровья женщин наиболее перспективными являются вопросы ранней диагностики, профилактики и коррекции состояний, ведущих к развитию угрозы невынашивания беременности, рождению здорового ребенка. От того насколько эффективно во время беременности щитовидная железа вырабатывает тиреоидные гормоны зависит течение беременности, физическое развитие ребенка, его интеллектуальный потенциал. Во время беременности уровень тиреоидных гормонов должен увеличиваться на 30-50%. В это время у женщин формируется временный эндокринный орган – плацента, секретирующая в организм женщины хорионический гонадотропин, плацентарный лактоген, эстриол, эстрадиол, прогестерон. Вырабатываемый в первом триместре беременности хорионический гонадотропин имеет структурную схожесть с тиреотропным гормоном (ТТГ), что позволяет стимулировать функцию щитовидной железы. От его влияние повышается уровень гормона Т4св. и снижается уровень ТТГ, вплоть до развития гестационного тиреотоксикоза с клиническими проявлениями. Следующим механизмом стимулирования функции щитовидной железы является увеличение образования тироксинсвязывающего глобулина (ТСГ) под действием под влиянием плацентарных эстрогенов, что приводит к повышению в крови уровня Т3 и общего Т4, в результате чего уровень Т4св. снижается, стимулируя выработку уровня ТТГ и дальнейшей стимуляции щитовидной железы.
Вырабатываемый в первом триместре беременности хорионический гонадотропин имеет структурную схожесть с тиреотропным гормоном (ТТГ), что позволяет стимулировать функцию щитовидной железы. От его влияние повышается уровень гормона Т4св. и снижается уровень ТТГ, вплоть до развития гестационного тиреотоксикоза с клиническими проявлениями. Следующим механизмом стимулирования функции щитовидной железы является увеличение образования тироксинсвязывающего глобулина (ТСГ) под действием под влиянием плацентарных эстрогенов, что приводит к повышению в крови уровня Т3 и общего Т4, в результате чего уровень Т4св. снижается, стимулируя выработку уровня ТТГ и дальнейшей стимуляции щитовидной железы.
Кроме этого, во время беременности в результате повышенной клубочковой фильтрации и почечного клиренса йода, трасплацентарного перехода йода к плоду в организме женщины развивается относительный дефицит йода, что также способствует стимулированию функции щитовидной железы.
Известно, что в первом триместре щитовидная железа плода только формируется, и его развитие будет осуществляться исключительно под действием тиреоидных гормонов матери. Наличие как манифестного, так и субклинического гипотиреоза у матери может иметь необратимые последствия для развития плода и функций его мозга.
Наличие как манифестного, так и субклинического гипотиреоза у матери может иметь необратимые последствия для развития плода и функций его мозга.
Цель исследования – оценить частоту распространенности изменений функции щитовидной железы у беременных женщин.
Материалы и методы: исследование содержания уровня гормонов щитовидной железы ТТГ и Т4св. проводилось у 414 беременных женщин в возрасте от 18 до 38 лет, вставших на учет в первом триместре, и у 98 беременных женщин, ставших на учет, во втором триместре. Обследование осуществлялось в клинико-диагностической лаборатории муниципального бюджетного учреждения здравоохранения «Клинико-диагностический центр» управления здравоохранения администрации г. Хабаровска.
Статистический анализ проводился при помощи пакета стандартных статистических программ: пакет Office 2000 и Statistica 6,0 для Windows.
Результаты и обсуждение
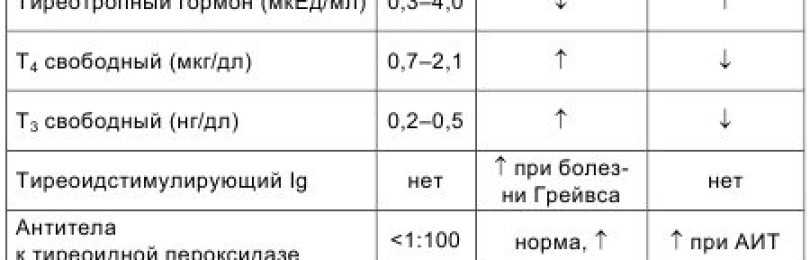
Функциональная активность щитовидной железы по данным литературы определяется по уровню ТТГ: эутиреоидное — ТТГ 0,4–4,0 мкМЕ/мл; гипертиреоидное — ТТГ менее 0,4 мкМЕ/мл; гипотиреоидное — ТТГ более 4,0 мкМЕ/мл. Для правильной интерпретации лабораторных показателей, отражающих деятельность щитовидной железы важно сочетанное определение уровня ТТГ и свободного Т4. Определение общего Т4 и Т3 неинформативно, так как во время беременности их уровни всегда повышены в 1,5 раза
Для правильной интерпретации лабораторных показателей, отражающих деятельность щитовидной железы важно сочетанное определение уровня ТТГ и свободного Т4. Определение общего Т4 и Т3 неинформативно, так как во время беременности их уровни всегда повышены в 1,5 раза
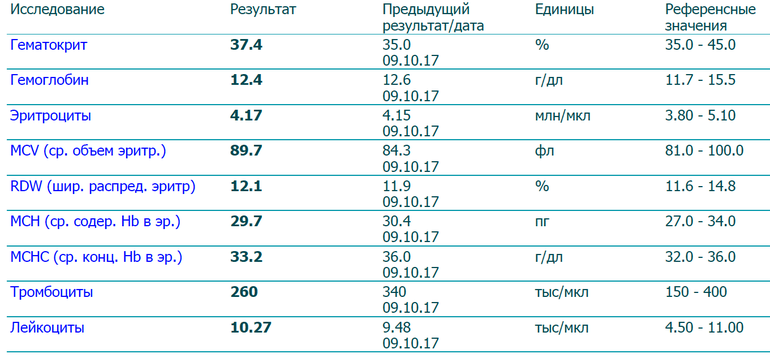
Проведенное исследование показало (таблица 1), что в 45,6% случаев от общего числа обследуемых беременных в первом триместре уровень ТТГ и свободного Т4 оставался в пределах нормы. В остальных случаях отмечалось отклонение уровня ТТГ и Т4св. как в сочетании, так по каждому виду гормонов от установленных норм (таблица 2). Так уровень ТТГ в первом триместре беременности был снижен в сочетании с повышенным уровнем свободного Т4 в 39,6% случаях от общего количества обследуемых женщин. У 12% беременных женщин от общего количества обследуемых отмечалось повышение уровня ТТГ выше нормы без изменения уровня свободного Т4, в 2,8% случаев имело место изолированного снижения уровня свободного Т4.
Таким образом, в зависимости от состояния функции щитовидной железы выделены три группы женщин: первая группа женщин в эутиреоидном состоянии, вторая группа – группа женщин, у которых функция щитовидной железы повышена, третья группа женщин с пониженной функцией щитовидной железы.
Средний показатель уровня ТТГ у женщин во второй группе составил 0,08±0,01 мкМЕ/мл, свободного Т4 – 29,2±0,8 пмоль/л. Данное состояние было расценено как преходящий гестационный тиреотоксикоз, обусловленный продукцией хорионического гонадотропина плацентой. При осмотре женщин, динамическом наблюдении за ними отмечено, что изменение функции щитовидной железы не проявлялось клиническими признаками тиреотоксикоза, не сопровождалось рвотой, уровень свободного Т4 в среднем превышал нормальный показатель в 1,2 раза, поэтому лечение тиреостатиками не назначалось.
При проведении повторного обследования во втором триместре отмечалось нормализация показателей, характеризующих функцию щитовидной железы. Средний показатель уровня ТТГ у женщин данной группы составил 0,4±0,08 мкМЕ/мл, свободного Т4 – 21±0,7 пмоль/л.
Средний показатель уровня ТТГ у женщин в третьей группе составил 5,1±0,09 мкМЕ/мл., уровень свободного Т4 — 18±0,04 пмоль/л. Данное состояние было расценено как субклинический гипотиреоз, в связи с чем женщинам назначена заместительная терапия левотироксином с поддержанием уровня ТТГ в первом триместре до 2,5 мкМЕ/мл, во втором до 3 мкМЕ/мл.
Среди женщин, вставших на учет по беременности во втором триместре (таблица 3) в 93,9% случаев от общего количества проведенных исследований уровень ТТГ и свободного Т4 находился в пределах нормальных показателей. Средний уровень ТТГ составил 1,2±0,04 мкМЕ/мл, свободного Т4 – 19,2±0,4 пмоль/л.
В 6,1% случаев отмечался повышенный уровень ТТГ при уровне свободного Т4, находящегося в пределах нормы. Средний показатель уровня ТТГ у женщин данной группы составил 4,9±0,08 мкМЕ/мл., уровень свободного Т4 – 16,7±0,07 пмоль/л. Данной группе женщин был назначен л-тироксин в дозе, позволяющей поддерживать рекомендованный уровень ТТГ в пределах 3 мкМЕ/мл.
В последующем у женщин, получающих заместительную терапию л-тироксином, отклонение в течение беременности, родов не отмечалось.
Для полноценной физиологической адаптации щитовидной железы в период беременности, в связи с развивающимся йоддефицитным состоянием с профилактической целью всем женщинам был назначен йодид калия в дозе мкг в сутки.
Выводы:
- Беременность является провоцирующим фактором развития изменений функции щитовидной железы. В 39,6% случаев в первом триместре развивается преходящий гестационный тиреотоксикоз.
- Во втором триместре беременности у женщин, имеющих в первом триместре преходящий гестационный тиреотоксикоз, функция щитовидной железы нормализуется.
- Сочетание гипотиреоза и беременности наблюдается сравнительно редко. При обследовании беременных женщин по данным МБУЗ КДЦ гипотиреоз выявлен в 12% случаев среди беременных женщин.
Литература:
1. Дедов И.И. Мельниченко Г.А., Пронин В.С. и др. Клиника и диагностики эндокринных нарушений: Учебно-методическое пособие. — М., 2005.
2. Дедов И.И., Мельниченко Г.А., Андреева В.Н. и др. Рациональная фармакотерапия заболеваний эндокринной системы и нарушений обмена веществ: Руководство для практикующих врачей / Под общ. ред. И.И. Дедова, Г.А. Мельниченко. — М.: Литера, 2006.
3. Свиридов Н.Ю. Вопросы терапии гипотиреоза//Русский медицинский журнал – 2012 — № 13 – с. 633 – 637.
4. Helen E.Turner, John A.H.Wass. Oxford Handbook of Endocrinology and Diabetes. Second Edition. Oxford, University Press — 2009 — P.1-83.
5. Nohr S.B., Laurberg P. Opposite variations in maternal and neonatal thyroid function induced by iodine supplementation during pregnancy // J. Clin. Endocrinol. Metab. — 2000 — Vol. 85 — P. .
Таблица 1
Значения уровня гормонов щитовидной железы у беременных женщин в первом триместре (n=414)
ТТГ ˂ 0,2 мкМЕ/мл | ТТГ 04-4 мкМЕ/мл | ТТГ ˃ 4 мкМЕ/мл | Т4 св. 10-23,2пмоль/л | Т4св. ˃23,2пмоль/л | Т4 св. ˂ 10 пмоль/л | ||||||
Абс. | % | Абс. | % | Абс. | % | Абс. | % | Абс. | % | Абс. | % |
164 | 39,6 | 189 | 45,6 | 49 | 12 | 189 | 45,6 | 164 | 39,6 | 12 | 2,8 |
Таблица 2
Структура изменений уровня гормонов щитовидной железы у беременных женщин, ставших на учет в первом триместре (n=414)
Показатели | Количество беременных женщин | |
Абс. | % | |
ТТГ 04-4 мкМЕ/мл+ Т4 св. 10-23,2пмоль/л | 189 | 45,6 |
ТТГ ˂ 0,2 мкМЕ/мл + Т4св. ˃23,2пмоль/л | 164 | 39,6 |
ТТГ ˃ 4 мкМЕ/мл+ Т4 св. 10-23,2пмоль/л | 49 | 12 |
Т4 св. ˂ 10 пмоль/л | 12 | 2,8 |
Таблица 3
Структура изменений уровня гормонов щитовидной железы у беременных женщин, ставших на учет во втором триместре (n=98)
Показатели | Количество беременных женщин | |
Абс. | % | |
ТТГ 04-4 мкМЕ/мл+ Т4 св. | 92 | 93,9 |
ТТГ ˃ 4 мкМЕ/мл+ Т4 св. 10-23,2пмоль/л | 6 | 6,1 |
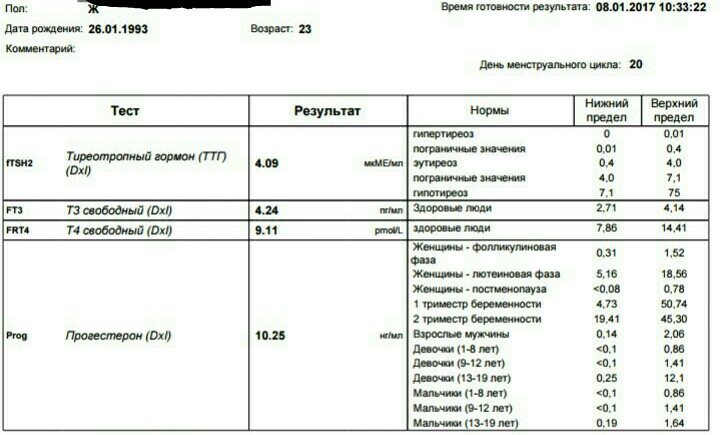
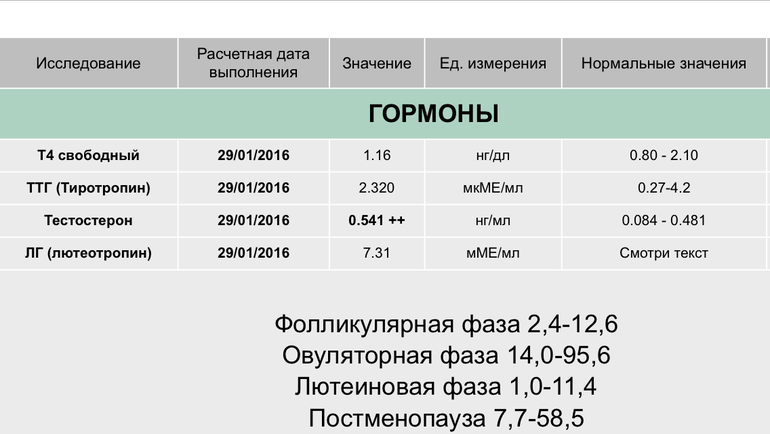
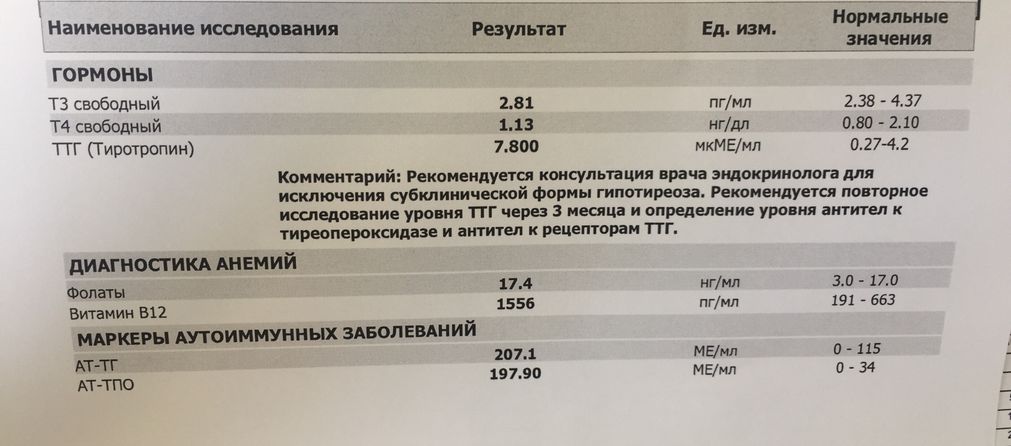
Тиреотропный гормон
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Напоминаем вам, что самостоятельная интерпретация результатов недопустима и приводимая ниже информация носит исключительно справочный характер.
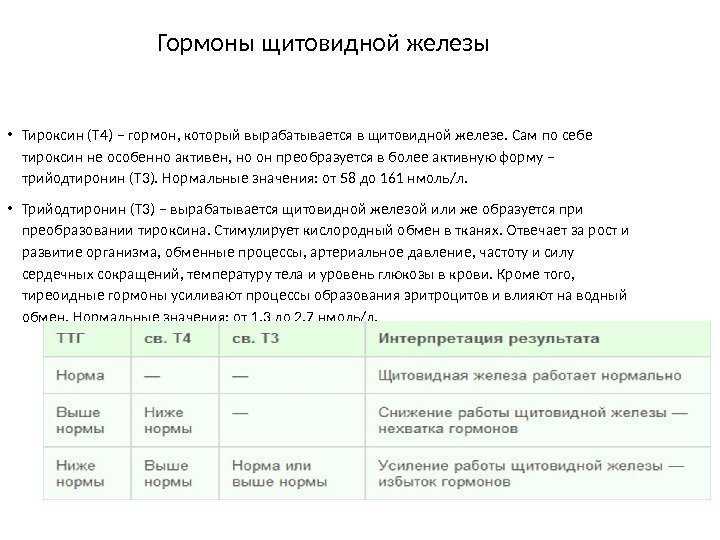
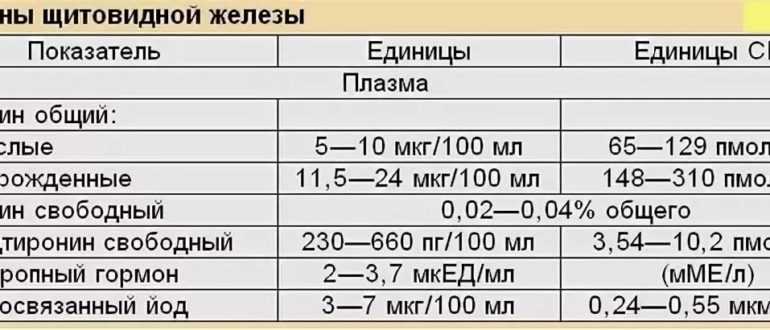
ТТГ (тиреотропный гормон, тиротропин, Thyroid StimulatingHormone, TSH): показания к назначению, правила подготовки к сдаче анализа, расшифровка результатов и показатели нормы.
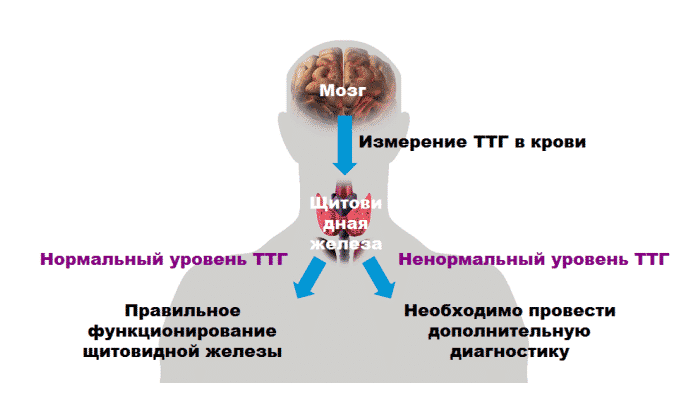
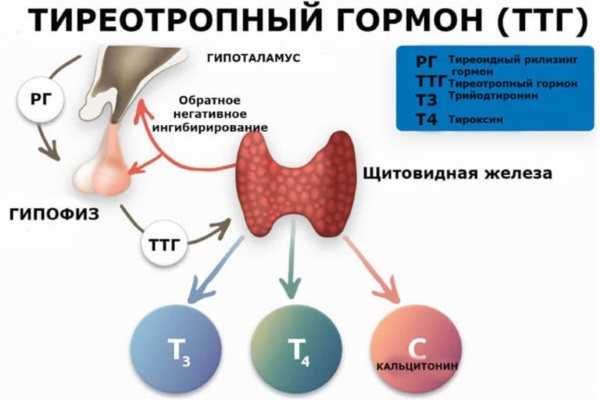
Тиреотропный гормон синтезируется в передней доле гипофиза (железа в головном мозге) и стимулируетфункцию щитовидной железы по принципу «обратной связи».
При нехватке гормонов щитовидной железы (тиреоидных гормонов) в крови продукция тиреотропного гормона увеличивается, и наоборот, при повышении уровня гормонов щитовидной железы в крови синтез ТТГ снижается.
В каких случаях необходим анализ
ТТГ
Определение уровня тиреотропного гормона используют как базовый тест для оценки функции щитовидной железы как при гипотиреозе, так и при гипертиреозе.
Гипотиреоз (уменьшение выработки гормонов щитовидной железы), характеризуется замедлением основных функций организма: пациент, как правило, жалуется на слабость, депрессию, усталость, низкое артериальное давление, выпадение волос и др. Тяжелая форма гипотиреоза называется микседемой и может приводит к сердечной недостаточности, судорожному синдрому и коме.
Гипертиреоз (избыточная выработка гормонов щитовидной железы)характеризуется ускорением функций организма: пациенты, наоборот, жалуются на учащенное сердцебиение, беспокойство, тревожность, бессонницу, потерю веса. Наиболее тяжелая форма гипертиреоза – тиреотоксический криз- жизнеугрожающее состояние.
Наиболее тяжелая форма гипертиреоза – тиреотоксический криз- жизнеугрожающее состояние.
К изменению синтеза ТТГ приводят
- Травмы головного мозга, массивные кровопотери и гипоталамо-гипофизарные заболевания, в первую очередь опухоли в области гипоталамо-гипофизарной зоны.
- Опухоли гипофиза (преимущественно аденомы передней или железистой доли) вызывают увеличение продукциигипофизарных гормонов. Они, в свою очередь, влияют на деятельность других эндокринных желез (щитовидной железы, яичников, надпочечников и т.д.) и способствуют развитию гипотиреоза, сахарного и несахарного диабета,гипоталамо-гипофизарной недостаточности и эндокринного бесплодия.
- Заболевания других эндокринных желез, в частности опухоли или недостаточность надпочечников, также могут подавлять или стимулировать выработку ТТГ.
- Гипоталамо-гипофизарная недостаточность, возникающая припоражении гипофиза и ядер гипоталамусавследствие инфекционного процесса, токсического воздействия, аутоиммунных (при которых иммунная система атакует ткани организма) и сосудистыхзаболеваний, а также удаления гипофиза, сопровождается изменением уровня ТТГ и требует его контроля.
- Кровоизлияние (геморрагический инсульт) в области гипофиза вызывает резкое падение уровня ТТГ, однако при этой патологии на первый план выступают симптомы мозгового кровотечения(нарушение сознания, резкая головная боль диффузного характера, светобоязнь, тошнота, многократная рвота).
- У женщин уровень ТТГ меняется при осложненных родах или абортах, а также во время беременности. Анализ на ТТГ в обязательном порядке назначают при скрининге беременных в I триместре.
Подготовка к процедуре
На уровень ТТГ может влиять изменение суточного ритма: наблюдается снижение ТТГ при нарушении сна илиработе ночью.Наиболее высокий уровень гормона фиксируется с 2 ч ночи до 6–8 ч утра, тогда как вечером он снижается.
Анализ на ТТГ необходимо сдавать утром, после полноценного сна.
За три дня до исследования необходимо отказаться от приема алкоголя, жирной и острой пищи.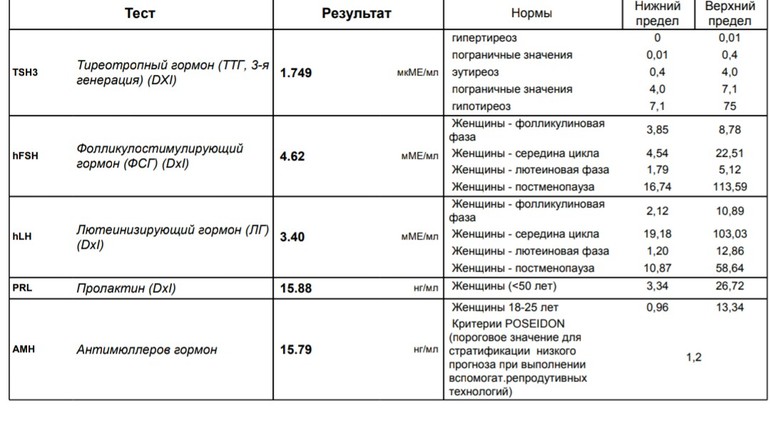 Взятие биоматериала (кровь) для анализа проводят натощак (допустимо через 4 часа после легкого перекуса), в одно и то же время при динамическом исследовании ТТГ (например, для контроля эффективности лечения).
Взятие биоматериала (кровь) для анализа проводят натощак (допустимо через 4 часа после легкого перекуса), в одно и то же время при динамическом исследовании ТТГ (например, для контроля эффективности лечения).
Результат исследования можно получить в течение одного рабочего дня (исключая день взятия материала).
Что может повлиять на результаты анализа ТТГ
- Суточные ритмы
- Стрессы и длительное нервное напряжение
- Беременность
- Возраст (наиболее высокие показатели ТТГ у новорожденных, с возрастом уровень гормона существенно снижается)
- Лекарственные препараты
Сдать
анализ крови для определения тиреотропного гормона (ТТГ, тиротропин, Thyroid StimulatingHormone, TSH) вы можете в ближайшем медицинском офисе ИНВИТРО. Список офисов, где принимается биоматериал для лабораторного исследования, представлен в разделе «Адреса».
Для исследования используют сыворотку венозной крови.
Концентрацию ТТГ в сыворотке определяют с помощью иммунохемилюминесцентного анализа на микрочастицах.Анализ заключается в исследовании специфической реакции антигенов (рецепторов ТТГ) и антител к ним и отличается высокой чувствительностью – до 90%.
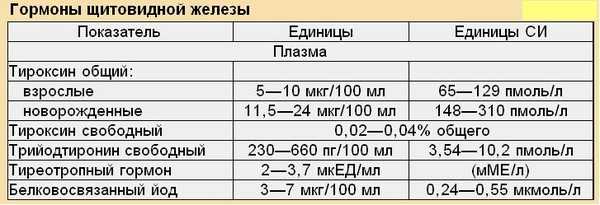
Тиреотропный гормон: нормальные значения
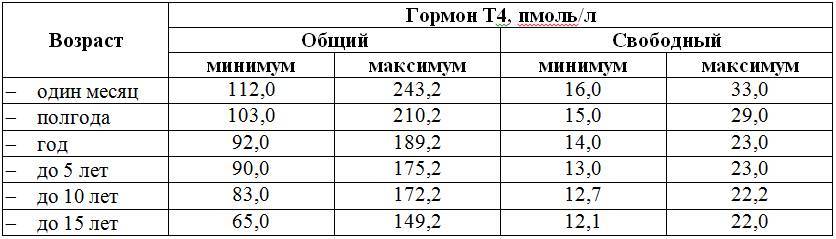
В норме средние показатели ТТГ в крови различаются в зависимости от возраста, особенно изменяясь в первые месяцы жизни ребенка.
|
Возраст |
Концентрация ТТГ, мЕд/л |
|
4 дня – 6 месяцев |
0,73–4,77 |
|
6 месяцев – 14 лет |
0,7–4,17 |
|
14–19 лет |
0,47–3,41 |
|
> 19 лет |
0,4–4,0 |
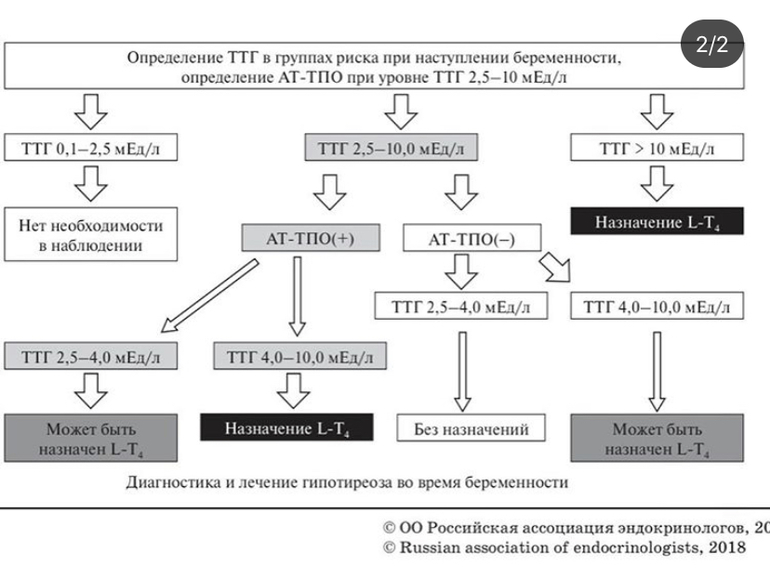
Во время беременности уровень ТТГ в крови снижается и референсные значения выглядят так:
|
Триместр беременности |
Концентрация ТТГ, мЕд/л |
|
I триместр |
0,1–2,5 |
|
II триместр |
0,2–3,0 |
|
III триместр |
0,3–3,0 |
Расшифровка показателей:
Что значат повышенные показатели ТТГ
- Повышение концентрации ТТГ может происходить вследствиепервичного гипотиреоза, даже при бессимптомном течении.
 Однако, при более детальном опросе пациент может отмечать физическую слабость и утомляемость,неустойчивое настроение с преобладанием апатии,нарушение памяти, выпадение волос, сухость кожи.
Однако, при более детальном опросе пациент может отмечать физическую слабость и утомляемость,неустойчивое настроение с преобладанием апатии,нарушение памяти, выпадение волос, сухость кожи. - Увеличение концентрацииТТГ может быть следствием подостроготиреоидита– воспалительного заболевания щитовидной железы (тиреоидита де Кервена, гранулематозноготиреоидита). В этих случаях ткань щитовидной железы повреждается вследствие инфекционного заболевания верхних дыхательных путей. При этом отмечается болезненность и увеличение долек щитовидной железы с одной или двух сторон, а также мышечные боли, слабость и утомляемость.
- Рост концентрации ТТГ в кровиотмечается в случае аномального синтеза этого гормона опухолевой тканью при раке легкого или молочной железы, при аденоме гипофиза и раке щитовидной железы.
- Высокий уровень ТТГ обнаруживается при многих тяжелых заболеваниях в фазе выздоровления и при синдроме резистентности к гормонамщитовидной железы.
- Прием некоторых лекарственных препаратов может вызывать повышение уровня ТТГ (бета-адреноблокаторы (атенолол, метопролол, пропранолол), нейролептики (производныефенотиазина, аминоглутетимид),прокинетики (мотилиум, метоклопрамид), противосудорожные(фенитоин, карбамазепин) и йодсодержащие препараты, а также кломифен, фуросемид,соли лития и т.
 д.)
д.)
Что значат пониженные показатели ТТГ
- Заболевания щитовидной железы: первичный гипертиреоз (диффузный токсический зоб, токсический многоузловой зоб, токсическая аденома, автономно функционирующие тиреоидные узлы), субклинический гипертиреоз и др.
- Синдром Иценко–Кушинга, который возникает при повышении выделения корой надпочечников гормона кортизола, также сопровождается снижением уровня ТТГ.
- Обширные травмы головного мозга.
- Инсульт в гипоталамо-гипофизарной области.
Снижение концентрации ТТГ ниже референсных значений не обязательно свидетельствует о заболевании. Уровень ТТГ в крови уменьшается во время беременности, а также на фоне стресса или голода.
Снижение ТТГ в крови может провоцировать прием некоторых лекарственных препаратов. К их числу относятся кортикостероиды, допамин, тироксин, трийодтиронин, амиодарон, цитостатики, бета-адреномиметики (добутамин, допексамин), соматостатин, октреотид, нифедипин, средства для лечения гиперпролактинемии (метерголин, перибедил, бромкриптин), гепарин и препараты ацетилсалициловой кислоты (аспирин).
Дополнительные обследования
Как правило, анализ на ТТГ дополняется исследованием уровня трийодтиронина и тироксина (Т3 и Т4), которые вырабатываются щитовидной железой, и их уровень позволяет более точно выявить причину заболевания.
При отклонении показателя от нормы дополнительно проводят следующиеисследования:
- трийодтиронин общий (Т3 общий, Total Triiodthyronine, TT3);
- трийодтиронин свободный (Т3 свободный, FreeTriiodthyronine, FT3);
- тироксин общий (Т4 общий, тетрайодтиронин общий, TotalThyroxine, TT4);
- тироксин свободный (Т4 свободный, FreeThyroxine, FT4);
- антитела к тиреоглобулину (АТ-ТГ, anti-thyroglobulinautoantibodies);
- антитела к тиреоидной пероксидазе (АТ-ТПО, микросомальные антитела, anti-thyroid);
- АТ к рТТГ (антитела к рецепторам ТТГ, TSH receptorautoantibodies).
Также можно пройти скрининговую лабораторную оценку функции щитовидной железы или расширенное обследование щитовидной железы.
Для оценки результатов анализов необходима консультация врача-эндокринолога .
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Послеродовой тиреоидит: причины, симптомы и лечение
Авторы редакторов WebMD
Отзыв Дэна Бреннана, доктора медицинских наук, 09 марта 2021 г.
В этой статье
- Что такое щитовидная железа?
- Что вызывает послеродовой тиреоидит?
- Симптомы послеродового тиреоидита
- Риски послеродового тиреоидита
- Лечение послеродового тиреоидита
Послеродовой тиреоидит — это временное воспаление или отек щитовидной железы, возникающий после рождения ребенка. Это вызывает высокое или низкое количество гормонов щитовидной железы, что может вызвать у вас недомогание.
Это вызывает высокое или низкое количество гормонов щитовидной железы, что может вызвать у вас недомогание.
Что такое щитовидная железа?
Щитовидная железа представляет собой орган в форме бабочки, расположенный в передней нижней части шеи. Он вырабатывает гормоны щитовидной железы, которые направляются в каждую ткань вашего тела. Гормоны щитовидной железы важны и влияют почти на все части вашего тела. Они помогают вам согреться, помогают использовать энергию и поддерживают работу сердца, мозга и мышц.
Что вызывает послеродовой тиреоидит?
Иммунная система может атаковать щитовидную железу после рождения ребенка и вызвать ее воспаление. Это приводит к тому, что щитовидная железа становится сверхактивной и начинает выделять в кровь слишком много гормонов щитовидной железы. Это может заставить ваше тело работать слишком быстро.
Через некоторое время щитовидная железа истощается и замедляет выработку гормонов щитовидной железы, что приводит к нехватке гормонов щитовидной железы в организме.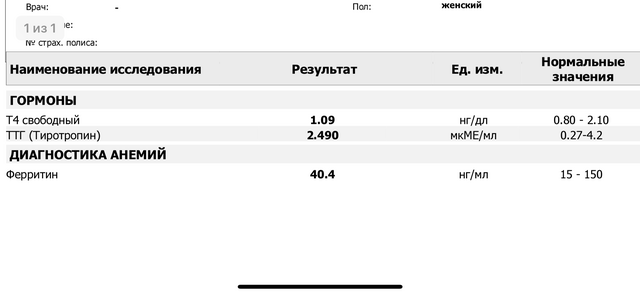 Это называется недостаточной активностью щитовидной железы, из-за которой ваше тело работает слишком медленно.
Это называется недостаточной активностью щитовидной железы, из-за которой ваше тело работает слишком медленно.
Эксперты точно не знают, что вызывает послеродовой тиреоидит. Считается, что это похоже на тиреоидит Хашимото, который является аутоиммунным заболеванием щитовидной железы.
Послеродовой тиреоидит встречается не очень часто, но некоторые женщины могут заболеть им чаще. К ним относятся женщины, которые:
- Иметь антитела к щитовидной железе до беременности
- Иметь послеродовой тиреоидит до
- Иметь проблемы со щитовидной железой до
- Иметь семейный анамнез заболеваний щитовидной железы
- Иметь аутоиммунное заболевание, такое как диабет 1 типа Послеродовой тиреоидит начинается с того, что иммунная система атакует щитовидную железу. Вы не заметите, пока щитовидная железа не изменит то, как она вырабатывает гормоны. Первая фаза – это когда вырабатывается слишком много гормона. Это вызывает состояние, называемое гипертиреозом или тиреотоксикозом.
 Симптомы послеродового тиреоидита включают:
Симптомы послеродового тиреоидита включают:- Тревога
- Сердце пальпитации
- раздражительность
- усталость
- Потеря веса без попыток
- Проблемы со сном
- Тремор
- Герность
- Потол
- Hyperactivity
- Diarrhea
- усталость
- Прибавка веса
- Запор
- Депрессия
- Сухая кожа
- Ощущение холода
- Отсутствие энергии
. первые четыре месяца рождения ребенка. На этом этапе вы можете предположить, что ваши симптомы связаны с тем, что вы только что стали мамой, или с изменением гормонального фона, поэтому это состояние можно легко пропустить.
После этой сверхактивной стадии щитовидная железа может истощиться и не будет вырабатывать достаточное количество гормонов щитовидной железы. Это называется недостаточной активностью щитовидной железы или гипотиреозом. Это приводит к тому, что организм становится медленным и вызывает симптомы, в том числе:
Обычно происходит около четырех до холода
- .
 через восемь месяцев после родов и может длиться от девяти до 12 месяцев.
через восемь месяцев после родов и может длиться от девяти до 12 месяцев.Не все женщины проходят через обе фазы, и симптомы также могут быть ошибочно приняты за стресс материнства. Многие женщины думают, что они устали просто потому, что много бодрствуют с ребенком. Хорошо поговорить со своим врачом о том, как вы себя чувствуете.
Риски послеродового тиреоидита
Если уровни щитовидной железы становятся слишком высокими и не контролируются, вы можете заболеть серьезным, опасным для жизни состоянием, называемым тиреоидным штормом. Тиреоидный шторм встречается редко, но его симптомы включают:
- Быстрое сердцебиение
- Основное раздражение
- Основная путаница
- Diarhea
- Выбросит
- Пожелающаяся кожа и глаза
- Высокая лихорадка
- Потеря сознания
Айдид. серьезная неотложная медицинская помощь. Если вы чувствуете себя плохо или у вас есть эти симптомы, вам следует немедленно обратиться в ближайшую больницу.
Лечение послеродового тиреоидита
Послеродовой тиреоидит обычно длится недолго и может быстро пройти сам по себе. В легких случаях, когда уровень гормонов не слишком высок или низок, вам может не понадобиться никаких лекарств. Ваш врач проведет несколько анализов крови, чтобы проверить уровень тиреотропного гормона (ТТГ) на антитела к щитовидной железе. Лечение послеродового тиреоидита зависит от уровня гормонов.
Если у вас серьезные симптомы повышенной активности щитовидной железы и уровень гормонов, врач может назначить вам бета-блокаторы или стероиды преднизолона, чтобы уменьшить воспаление.
При выраженных симптомах гипофункции щитовидной железы и уровне гормонов врач может дать вам лекарство для щитовидной железы под названием левотироксин.
Ваш врач может также порекомендовать вам принимать селен или есть продукты с высоким содержанием селена. Этот минерал может помочь уменьшить воспаление в щитовидной железе.
Вам необходимо будет регулярно сдавать кровь на анализ, чтобы убедиться, что уровень гормонов щитовидной железы остается на здоровом уровне.
 Если вы принимаете лекарства, вам нужно будет продолжить тестирование, чтобы узнать, нужны ли вам лекарства в дальнейшем.
Если вы принимаете лекарства, вам нужно будет продолжить тестирование, чтобы узнать, нужны ли вам лекарства в дальнейшем.В большинстве случаев послеродовой тиреоидит проходит в течение 12–18 месяцев, и вы полностью выздоравливаете. Если симптомы не улучшаются, у вас могут быть постоянные проблемы со щитовидной железой, и вам потребуется дополнительное лечение.
Что нужно знать молодым мамам о своей щитовидной железе
Фото: Максим Ваховский / @maximushka
Искать в этой статье
Я встретил Синтию, когда она была беременна вторым ребенком. Ей потребовалось 6 лет, чтобы решиться снова забеременеть, потому что у нее был такой разрушительный опыт послеродовой депрессии после рождения ее первого ребенка — и все из-за пропущенного диагноза тиреоидита Хашимото.
В течение 6 месяцев после рождения первого ребенка она набрала 25 фунтов сверх 50, которые она набрала во время беременности. Она все время была истощена и чувствовала себя ужасно из-за того, что часто была слишком подавлена, чтобы по-настоящему наслаждаться своим ребенком.
 Все говорили ей: «О, это нормально. Ты новая мама».
Все говорили ей: «О, это нормально. Ты новая мама». После года страданий она начала задаваться вопросом, сошла ли она с ума и сможет ли когда-нибудь выздороветь. В конце концов она нашла врача, который правильно поставил ей диагноз гипотиреоз, дал ей лекарства, и ее жизнь снова стала ее. Но травма была настолько велика, что она боялась родить еще одного ребенка, опасаясь, что она снова пройдет через это.
История Синтии может быть экстремальной с точки зрения увеличения веса на 75 фунтов, но я сотни раз слышал ту или иную версию этой истории.
Гипотиреоз, которым в первую очередь страдают женщины, является печально известным заболеванием, которое недостаточно диагностируется. Тот факт, что симптомы очень похожи на то, что может чувствовать женщина в послеродовом периоде — усталость, подавленность, выпадение волос, проблемы с потерей веса ребенка, беспокойство и проблемы со сном, — делает еще более вероятным, что диагнозы будут проигнорированы. симптомы записали на счет «нормально чувствовать себя так, когда у тебя есть ребенок».
Знайте симптомы
Если у вас положительный результат теста на это в первом триместре или в начале второго триместра, у вас на 40-60% выше риск развития послеродового тиреоидита, поэтому, на мой взгляд, это так Всем женщинам стоит провериться на это антитело в лабораториях на ранних сроках беременности. Если вы знаете, что у вас есть эти повышенные антитела, вы можете начать делать что-то, чтобы улучшить свои антитела.
Послеродовой тиреоидит проявляется одним из трех способов:
- Гипертиреоз
- Гипотиреоз
- Или гипертиреоз, который длится несколько недель, а затем переходит в гипотиреоз
проблема с щитовидной железой. Это помогает думать о вашей щитовидной железе как о педали газа в вашем автомобиле. Действительно, именно ваша щитовидная железа контролирует скорость использования энергии и обмен веществ, температуру тела, частоту сердечных сокращений, половые гормоны, когнитивные функции, а также влияет на настроение и даже на накопление холестерина.
Гипертиреоз
Гипертиреоз — это все равно, что давить педалью на пол. Вы в овердрайве. Вы взвинчены. И это объясняет симптомы:
- Нервность, тревога и раздражительность
- Рэпидное сердцебиение и пальпитация
- Интенсивный аппетит — голоден, голодный все время
- Потеря веса
- пот стул
Гипотиреоз
Гипотиреоз – это полная противоположность. Вы как будто даже не можете заставить свою ногу нажать на педаль газа – ваша нога просто не сделает этого, потому что вы просто слишком устали, вы так истощены, вы так устали или истощены. Это также объясняет симптомы:
- Усталость или явное истощение
- Депрессия
- Снижение количества молока
- Необъяснимое увеличение веса, неспособность сбросить «детский вес»
- Запор
- Запястный туннельный синдром болит
- Одутловатое лицо
- Повышенная чувствительность к холоду
- Мышечная слабость
- Обильные, чем обычно, менструальные периоды
- Сухие или ломкие волосы и ногти, выпадение волос (врачи могут спутать с телогеновой алопецией)
- Мама
- Высокий уровень холестерина
- скажите мне, что послеродовой гипотиреоз — это как заботиться о ребенке одной рукой, а другой толкать 18-колесный велосипед на гору Килиманджаро.
/85/85_1.jpg) Невероятно утомительно.
Невероятно утомительно.Бестселлер New York Times
Гормональный интеллект
Восстановите свою силу. Почувствуйте себя как дома в своем теле. И будь силой природы, ты действительно есть!
Узнать больше
Классические послеродовые патологии щитовидной железы
Приблизительно 20–30 процентов женщин с послеродовым тиреоидитом имеют характерную последовательность гипертиреоза, которая обычно начинается через один–четыре месяца после рождения и длится от двух до восьми недель, после чего следует гипотиреоз, который длится примерно от двух недель до шести месяцев, после чего щитовидная железа восстанавливается. Примерно от 20 до 40 процентов имеют только гипертиреоз, а остальные 40-50 процентов имеют только гипотиреоз, который начинается через два-шесть месяцев после рождения. У некоторых женщин гипотиреоз становится хроническим, особенно если симптомы и результаты анализов не исчезли в течение года после начала заболевания.

Лаборатория щитовидной железы, которая вам понадобится
Хотя я категорически против чрезмерного медицинского тестирования, в случае аутоиммунных заболеваний щитовидной железы мой девиз: «Тестируйте, а не гадайте». Когда вы сделаете свой стандартный пренатальный анализ крови в первом триместре, попросите проверить ваш TPO. Если у вас положительный результат теста, вы оба можете предпринять профилактические меры во время беременности, о которых я расскажу через минуту, и вы можете быть более подготовленными, чтобы, если у вас есть симптомы, вы могли получить соответствующее лечение как можно скорее.
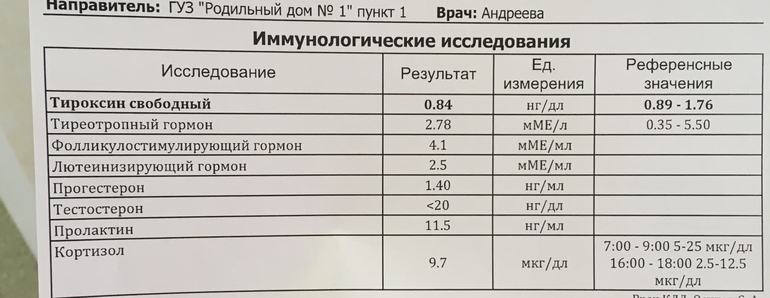
Если вы уже родили ребенка и испытываете какие-либо симптомы гипертиреоза или гипотиреоза, обратитесь к своему основному лечащему врачу и попросите ее проверить ваш ТТГ, свободный Т4, свободный Т3 и антитела к щитовидной железе (на этот раз получите ТПО и анти-тиреоидные антитела). антитела к тиреоглобулину). См. мою статью здесь о том, какими должны быть ваши лабораторные значения.
Я всегда рекомендую, когда вы проходите обследование на предмет проблем со щитовидной железой, также проверьте и другие факторы, которые могут вызвать у вас сильное истощение. Например, железодефицитная анемия, особенно если вы потеряли много крови при родах или если у вас было сильное послеродовое кровотечение. Это может заставить вас чувствовать себя очень усталым. Это может вызвать у вас депрессию. Это может затруднить похудение. Вы также можете одновременно провериться на витамин B-12 и витамин D. Дефицит витамина B-12 может сделать вас очень уставшим, и, как правило, если у вас дефицит железа, у вас также может быть дефицит B-12, а также витамина D. ваше питание и использование соответствующих добавок.
Предупреждаю: то, что рекомендуется традиционной медициной, сильно отличается от того, что я считаю оптимальным для женщин. В традиционной медицине часто рекомендуется отложить лечение, а затем повторить тест через 6 или 12 недель или около того и посмотреть, не снизился ли уровень.

Многих врачей также учат, что не нужно лечить молодых мам, пока ТТГ не будет выше 10. В своей практике я лечу, если у женщины симптомы выше 2,5. Мы говорим о четырехкратной разнице прямо здесь. Очень важно обсудить это со своим врачом; существуют убедительные доказательства эффективности лечения «субклинического гипотиреоза» во всем, от улучшения когнитивных функций до снижения уровня холестерина 9.0003
По моему опыту, отсутствие агрессивного лечения приводит к тому, что женщины в послеродовом периоде в основном испытывают от 6 до 12 недель ада, а затем еще несколько, потому что могут потребоваться недели, чтобы получить правильное лекарство в правильной дозировке для вас. У меня очень низкая шкала назначения лекарств. У меня даже нет рецептурной прокладки. Но когда дело доходит до Хашимото, особенно для молодых мам, неспособность производить достаточное количество грудного молока, если вы пытаетесь кормить грудью, если вы не можете общаться с ребенком, если вы в депрессии, если ваше представление о теле ухудшается из-за вы не можете сбросить вес или вы набираете вес, не только упоминая потенциальный высокий уровень холестерина, я лично рекомендую начинать лечение с низких доз и титровать до тех пор, пока ТТГ и FT4 не нормализуются.
 Правильное лечение меняет жизнь молодых мам.
Правильное лечение меняет жизнь молодых мам.В этой статье и подкасте я более подробно рассказываю о том, как долго принимать лекарства для щитовидной железы и, в частности, о том, когда и как попытаться отказаться от них. У большинства женщин, у которых в послеродовом периоде развивается аутоиммунное заболевание щитовидной железы, наступает ремиссия в течение года; однако, если через год у вас все еще гипотиреоз, что является наиболее распространенной проблемой, существует 54% шанс, что вы так и останется.
Профилактика начинается во время беременности
Единственная терапия, которая показала стабильно хорошие результаты для предотвращения послеродового тиреоидита у женщин с высоким уровнем антител во время беременности, независимо от того, была ли у них диагностирована болезнь Хашимото, — это прием селена во время беременности, который, по-видимому, действует как противовоспалительное средство у беременных с аутоиммунным гипотиреозом.
 Это может фактически снизить вероятность развития послеродового тиреоидита после рождения ребенка. Типичная доза составляет 200 мкг в день, и вы можете начать принимать ее в первом триместре.
Это может фактически снизить вероятность развития послеродового тиреоидита после рождения ребенка. Типичная доза составляет 200 мкг в день, и вы можете начать принимать ее в первом триместре.Вы также можете начать противовоспалительную диету, устраняя распространенные триггеры аутоиммунитета щитовидной железы, включая глютен и перекрестно-реактивные вещества глютена , а также молочные продукты. На самом деле вы можете придерживаться элиминационной диеты во время беременности, если при каждом приеме пищи вы получаете достаточное количество белка, овощей и жиров хорошего качества.
Существуют и другие триггеры воспаления. Стресс сам по себе является сильным воспалительным триггером, но также и такие вещи, как токсины из окружающей среды, особенно пластмассы из-за питья из пластиковых бутылок с водой или хранения или разогрева пищи в пластиковых контейнерах, поэтому будьте как можно внимательнее. Вы не хотите сводить себя с ума, но на самом деле очень важно быть как можно более внимательным к своей косметике и продуктам для тела.
 Пусть они не содержат BPA, фталатов и парабенов, особенно если вы в группе риска.
Пусть они не содержат BPA, фталатов и парабенов, особенно если вы в группе риска.Вперед
Если вы беременны и знаете, что в прошлом у вас был синдром Хашимото или послеродовой гипотиреоз, очень важно пройти обследование и, возможно, принимать лекарства с самого начала следующей беременности. Если вы обнаружите, что у вас остается гипотиреоз на неопределенный срок после рождения ребенка, тогда вы хотите работать с вашим основным врачом, чтобы найти подходящее лекарство для вас, чтобы вы могли жить оптимальной жизнью, не борясь с неприятными изматывающими симптомами, которые также мешают вам быть мамой. ты хочешь стать.
Упомянутые ссылки:
- Прочтите мою запись в блоге о проблемах щитовидной железы после беременности: прекращение ненужных послеродовых страданий
- Прочтите мою запись в блоге о том, как быть хорошей девочкой может быть опасно для вашего здоровья запросить
Ссылки
Американская ассоциация щитовидной железы, Щитовидная железа при беременности.
 (н.д.). Получено 28 марта 2016 г. с http://www.thyroid.org/professionals/education-research/pregnancy-and-hypothyroidism/ 9.0003
(н.д.). Получено 28 марта 2016 г. с http://www.thyroid.org/professionals/education-research/pregnancy-and-hypothyroidism/ 9.0003Азизи Ф. Возникновение стойкой недостаточности щитовидной железы у пациенток с субклиническим послеродовым тиреоидитом. Евро J Эндокринол 2005; 153:367.
Бердмор К.С., Моррис Дж.М., Галерея ED. Экскреция антигипертензивных препаратов в грудное молоко человека: систематический обзор. Гипертоническая беременность 2002; 21:85.
Де Гроот Л., Абалович М., Александр Е.К. и др. Лечение дисфункции щитовидной железы во время беременности и после родов: руководство по клинической практике Эндокринологического общества. J Clin Endocrinol Metab 2012; 97:2543.
Ландек-Сальгадо М.А., Гутенберг А., Лупи И. и др. Беременность, послеродовой аутоиммунный тиреоидит и аутоиммунный гипофизит: интимные отношения. Аутоиммунная версия, 2010 г.; 9:153.
Мазокопакис Э.Е., Пападакис Дж.А., Пападоманолаки М.Г. и др. Влияние 12-месячного лечения L-селенометионином на уровни анти-ТПО в сыворотке у пациентов с тиреоидитом Хашимото.
 Щитовидная железа 2007; 17:609.
Щитовидная железа 2007; 17:609.Негро Р., Греко Г., Мангьери Т. и др. Влияние добавок селена на послеродовой статус щитовидной железы у беременных женщин с аутоантителами к тиреопероксидазе. J Clin Endocrinol Metab 2007; 92:1263.
Николсон, В.К., Робинсон, К.А., Смоллридж, Р.К., Ладенсон, П.В., Пау, Н.Р. Распространенность послеродовой дисфункции щитовидной железы: количественный обзор. Thyroid 2006;16(6):573–82
Nicholson WK, Robinson KA, Smallridge RC, et al. Распространенность послеродовой дисфункции щитовидной железы: количественный обзор. Щитовидная железа 2006; 16:573.
Premawardhana LD, Parkes AB, Ammari F, et al. Послеродовой тиреоидит и долгосрочный статус щитовидной железы: прогностическое влияние антител к тиреопероксидазе и ультразвуковой эхогенности. J Clin Endocrinol Metab 2000; 85:71.
Premawardhana LD, Parkes AB, John R, et al. Антитела к пероксидазе щитовидной железы на ранних сроках беременности: полезность для прогнозирования послеродовой дисфункции щитовидной железы и значение для скрининга.
 Щитовидная железа 2004; 14:610.
Щитовидная железа 2004; 14:610.Стагнаро-Грин А., Абалович М., Александр Э., Азизи Ф., Местман Дж., Негро Р., Никсон А., Пирс Э.Н., Солдин О.П., Салливан С. ., и Wiersinga, W. Рекомендации Американской ассоциации щитовидной железы по диагностике и лечению заболеваний щитовидной железы во время беременности и после родов. Получено с http://thyroidguidelines.net/pregnancy
Stagnaro-Green A, Schwartz A, Gismondi R, Tinelli A, Mangieri T, Negro R. Высокий уровень стойкого гипотиреоза в крупномасштабном проспективном исследовании послеродового тиреоидита на юге Италии. J Clin Endocrinol Metab 2011, 96:652–657
Stagnaro-Green A. Подход к пациенту с послеродовым тиреоидитом. J Clin Endocrinol Metab 2012; 97:334.
Стагнаро-Грин А., Абалович М., Александр Э. и др. Рекомендации Американской ассоциации щитовидной железы по диагностике и лечению заболеваний щитовидной железы во время беременности и после родов. щитовидной железы 2011; 21:1081.
Заболевания щитовидной железы во время беременности
В этой теме
Что такое щитовидная железа?
Щитовидная железа — это крошечная железа в форме бабочки на шее.
 Железа — это орган, который вырабатывает вещества, помогающие вашему телу работать. Щитовидная железа вырабатывает гормоны (химические вещества), которые играют большую роль в вашем здоровье. Например, гормоны щитовидной железы могут влиять на частоту сердечных сокращений (насколько быстро ваше сердце бьется) и на ваш метаболизм (насколько хорошо и быстро ваш организм перерабатывает то, что вы едите и пьете).
Железа — это орган, который вырабатывает вещества, помогающие вашему телу работать. Щитовидная железа вырабатывает гормоны (химические вещества), которые играют большую роль в вашем здоровье. Например, гормоны щитовидной железы могут влиять на частоту сердечных сокращений (насколько быстро ваше сердце бьется) и на ваш метаболизм (насколько хорошо и быстро ваш организм перерабатывает то, что вы едите и пьете).Иногда щитовидная железа вырабатывает слишком много или слишком мало определенных гормонов. Когда это происходит, у вас заболевание щитовидной железы. У некоторых женщин заболевание щитовидной железы начинается до беременности (также называемое ранее существовавшим заболеванием). У других могут впервые возникнуть проблемы со щитовидной железой во время беременности или вскоре после родов.
При лечении заболевание щитовидной железы может не вызывать никаких проблем во время беременности. Но невылеченные заболевания щитовидной железы могут вызвать проблемы у вас и вашего ребенка во время беременности и после родов.

Каковы основные виды заболеваний щитовидной железы?
Существует два основных вида заболеваний щитовидной железы:
- Гипертиреоз («гипер» означает «слишком много»). Это когда щитовидная железа сверхактивна и вырабатывает слишком много гормонов щитовидной железы. Это состояние может привести к ускорению многих функций вашего тела. Гипертиреоз во время беременности обычно вызывается аутоиммунным заболеванием, называемым болезнью Грейвса. Аутоиммунные расстройства — это состояния здоровья, которые возникают, когда антитела (клетки в организме, которые борются с инфекциями) по ошибке атакуют здоровые ткани. Если у вас болезнь Грейвса, ваша иммунная система вырабатывает антитела, которые заставляют щитовидную железу вырабатывать слишком много гормонов щитовидной железы. В редких случаях гипертиреоз связан с тяжелой формой утренней тошноты, которая называется гиперемезис беременных (чрезмерная тошнота и рвота во время беременности). Также в редких случаях гипертиреоз может быть вызван узлами щитовидной железы.
 Это уплотнения в щитовидной железе, которые вырабатывают слишком много гормонов щитовидной железы.
Это уплотнения в щитовидной железе, которые вырабатывают слишком много гормонов щитовидной железы. - Гипотиреоз («гипо» означает слишком мало или недостаточно). Это когда щитовидная железа неактивна и не вырабатывает достаточного количества гормонов щитовидной железы, поэтому многие функции вашего организма замедляются. Гипотиреоз во время беременности обычно вызывается аутоиммунным заболеванием, называемым болезнью Хашимото. Когда у вас болезнь Хашимото, ваша иммунная система вырабатывает антитела, которые атакуют щитовидную железу и повреждают ее, поэтому она не может вырабатывать гормоны щитовидной железы.
Если во время беременности у вас возникло заболевание щитовидной железы, лечение может помочь вам иметь здоровую беременность и родить здорового ребенка.
Как диагностируются заболевания щитовидной железы во время беременности?
Медицинские работники обычно не проверяют вашу щитовидную железу до или во время беременности, за исключением случаев, когда вы подвержены высокому риску заболевания щитовидной железы или у вас есть признаки или симптомы заболевания.
 Если у вас есть признаки или симптомы заболевания щитовидной железы, особенно во время беременности, сообщите об этом своему врачу. Признаки заболевания — это то, что кто-то другой может увидеть или узнать о вас, например, что у вас сыпь или вы кашляете. Симптомы — это то, что вы чувствуете сами, чего не видят другие, например, боль в горле или головокружение. Признаки и симптомы заболеваний щитовидной железы могут проявляться медленно с течением времени. Многие из них являются признаками и симптомами других заболеваний, поэтому наличие одного из них не всегда означает, что у вас проблемы со щитовидной железой.
Если у вас есть признаки или симптомы заболевания щитовидной железы, особенно во время беременности, сообщите об этом своему врачу. Признаки заболевания — это то, что кто-то другой может увидеть или узнать о вас, например, что у вас сыпь или вы кашляете. Симптомы — это то, что вы чувствуете сами, чего не видят другие, например, боль в горле или головокружение. Признаки и симптомы заболеваний щитовидной железы могут проявляться медленно с течением времени. Многие из них являются признаками и симптомами других заболеваний, поэтому наличие одного из них не всегда означает, что у вас проблемы со щитовидной железой.Ваш врач проводит медицинский осмотр и анализ крови для проверки состояния щитовидной железы. Анализ крови измеряет уровень гормонов щитовидной железы и тиреотропного гормона (также называемого ТТГ) в организме. ТТГ — это гормон, который заставляет щитовидную железу вырабатывать гормоны щитовидной железы. Если вы подозреваете, что у вас может быть заболевание щитовидной железы, спросите своего поставщика медицинских услуг о тестировании.

Есть ли у вас риск заболеваний щитовидной железы во время беременности?
Вы подвергаетесь более высокому риску заболевания щитовидной железы во время беременности, чем другие женщины, если вы:
- В настоящее время вы лечитесь от заболевания щитовидной железы или у вас есть узлы щитовидной железы или зоб. Зоб — это увеличенная щитовидная железа, из-за которой ваша шея может выглядеть опухшей.
- У вас было заболевание щитовидной железы в прошлом (в том числе после родов) или у вас был ребенок с заболеванием щитовидной железы
- У вас есть аутоиммунное заболевание или у вас есть семейная история аутоиммунных заболеваний щитовидной железы, таких как болезнь Грейвса или болезнь Хашимото. Семейный анамнез означает, что заболевание встречается в вашей семье (люди в вашей семье имеют или имели это заболевание). Используйте форму истории болезни семьи March of Dimes и поделитесь ею со своим врачом. Форма поможет вам вести учет любых состояний здоровья и лечения, которые вы, ваш партнер и все члены обеих ваших семей проходили.
 Это может помочь вашему поставщику проверить наличие заболеваний, которые могут повлиять на вашу беременность. Если у вас есть семейный анамнез заболеваний щитовидной железы или аутоиммунных заболеваний, спросите своего врача о тестировании.
Это может помочь вашему поставщику проверить наличие заболеваний, которые могут повлиять на вашу беременность. Если у вас есть семейный анамнез заболеваний щитовидной железы или аутоиммунных заболеваний, спросите своего врача о тестировании. - Диабет 1 типа. Диабет — это состояние, при котором в организме содержится слишком много сахара (называемого глюкозой). Диабет 1 типа — это разновидность уже существовавшего диабета, что означает, что вы заболели им до того, как забеременели. Если у вас диабет 1 типа, ваша поджелудочная железа перестает вырабатывать инсулин. Инсулин — это гормон, который помогает поддерживать нужное количество глюкозы в организме.
- Получили облучение шеи высокими дозами или лечение гипертиреоза. Радиация – это вид энергии. Он распространяется в виде лучей или частиц в воздухе.
Если у вас было заболевание щитовидной железы или вы считаете, что подвержены риску заболевания щитовидной железы, спросите своего поставщика услуг о тестировании.
Каковы признаки и симптомы гипертиреоза?
Гипертиреоз, который не лечится или лечится неправильно, связан с проблемами для женщин и детей во время беременности и после родов.
Проблемы у женщин могут включать:
- Преэклампсия . Это серьезное нарушение артериального давления, которое может возникнуть после 20-й недели беременности или после родов (также называемое послеродовой преэклампсией). Это когда у женщины высокое кровяное давление и признаки того, что некоторые из ее органов, такие как почки и печень, могут работать со сбоями. Артериальное давление — это сила, с которой кровь давит на стенки артерий. Артерии — это кровеносные сосуды, которые несут кровь от сердца к другим частям тела. Высокое кровяное давление (также называемое гипертонией) возникает, когда давление крови на стенки кровеносных сосудов слишком велико. Это может вызвать стресс у вашего сердца и вызвать проблемы во время беременности.
- Легочная гипертензия.
 Это своего рода высокое кровяное давление, которое возникает в артериях легких и в правой части сердца.
Это своего рода высокое кровяное давление, которое возникает в артериях легких и в правой части сердца. - Отслойка плаценты . Это тяжелое состояние, при котором плацента отделяется от стенки матки еще до родов. Плацента растет в вашей матке (матке) и снабжает ребенка пищей и кислородом через пуповину.
- Сердечная недостаточность. Это когда ваше сердце не может перекачивать достаточное количество крови к остальным частям тела.
- Тиреоидный шторм. Это когда ваши симптомы резко ухудшаются. Это редкое, но опасное для жизни состояние во время беременности. Беременные женщины, перенесшие тиреоидный шторм, подвержены высокому риску сердечной недостаточности.
Проблемы у младенцев могут включать:
- Преждевременные роды . Это слишком ранние роды, до 37 недель беременности.
- Зоб
- Низкая масса тела при рождении .
 Это когда ребенок рождается весом менее 5 фунтов 8 унций.
Это когда ребенок рождается весом менее 5 фунтов 8 унций. - Проблемы с щитовидной железой . Антитела, вызывающие болезнь Грейвса, проникают через плаценту во время беременности. Если у вас болезнь Грейвса во время беременности, ваш ребенок подвержен риску заболеваний щитовидной железы во время и после рождения. Если вы лечили болезнь Грейвса радиоактивным йодом до беременности, ваш ребенок подвергается риску болезни Грейвса.
- Выкидыш или мертворождение . Выкидыш — это смерть ребенка в утробе матери до 20 недель беременности. Мертворождение — это смерть ребенка в утробе матери после 20 недель беременности.
Как гипотиреоз может повлиять на беременность?
Невылеченный гипотиреоз во время беременности связан с проблемами для женщин и детей во время беременности и после родов.
Проблемы у женщин могут включать:
- Анемия . Это когда у вас недостаточно здоровых эритроцитов, чтобы переносить кислород к остальным частям тела.

- Гестационная гипертензия . Это высокое кровяное давление, которое начинается после 20 недель беременности и проходит после родов.
- Преэклампсия
- Отслойка плаценты
- Послеродовое кровотечение (также называемое ПРК). Это когда у женщины сильное кровотечение после родов. Это серьезное, но редкое заболевание. Обычно это происходит в течение 1 дня после родов, но может произойти и через 12 недель после рождения ребенка.
- Микседема , редкое состояние, вызванное тяжелым нелеченным гипотиреозом, которое может привести к коме и смерти
- Сердечная недостаточность . Это когда ваше сердце не качает кровь так, как должно. Сердечная недостаточность, вызванная гипотиреозом, встречается редко.
Проблемы у младенцев могут включать:
- Детская микседема , состояние, связанное с тяжелым гипотиреозом.
 Это может вызвать карликовость, умственную отсталость и другие проблемы. Карликовость (также называемая маленькими людьми) — это состояние, при котором человек очень маленького роста (менее 4 футов 10 дюймов во взрослом возрасте). Умственная отсталость вызывает интеллект ниже среднего и отсутствие навыков, необходимых для повседневной жизни.
Это может вызвать карликовость, умственную отсталость и другие проблемы. Карликовость (также называемая маленькими людьми) — это состояние, при котором человек очень маленького роста (менее 4 футов 10 дюймов во взрослом возрасте). Умственная отсталость вызывает интеллект ниже среднего и отсутствие навыков, необходимых для повседневной жизни. - Низкая масса тела при рождении .
- Проблемы с ростом и развитием мозга и нервной системы . Нервная система состоит из головного, спинного мозга и нервов. Ваша нервная система помогает вам двигаться, думать и чувствовать. Невылеченный гипотиреоз, особенно если он возникает в первом триместре, может вызвать низкий IQ у ребенка.
- Проблемы с щитовидной железой . Это редко, но может случиться у детей женщин с болезнью Хашимото, потому что антитела могут проникать через плаценту во время беременности.
- Выкидыш или мертворождение
Что такое послеродовой тиреоидит?
Примерно у 1–21 из 100 женщин (от 1 до 21 процента) щитовидная железа увеличивается в течение первого года после родов.
 Это аутоиммунное заболевание, называемое послеродовым тиреоидитом. Это может привести к тому, что ваша щитовидная железа станет сверхактивной, недостаточно активной и даже сочетает в себе оба эти фактора.
Это аутоиммунное заболевание, называемое послеродовым тиреоидитом. Это может привести к тому, что ваша щитовидная железа станет сверхактивной, недостаточно активной и даже сочетает в себе оба эти фактора.Как лечить заболевания щитовидной железы во время беременности и кормления грудью?
Многие лекарства, используемые для лечения заболеваний щитовидной железы во время беременности, безопасны для вашего ребенка. Лекарства для щитовидной железы могут помочь поддерживать правильный уровень гормонов щитовидной железы в организме. Ваш поставщик делает вам анализы крови во время беременности, чтобы проверить уровни ТТГ и Т4, чтобы убедиться, что ваше лекарство находится в нужном количестве (также называемом дозой). Т4 — это гормон, вырабатываемый вашей щитовидной железой.
Если вы принимаете лекарство от заболеваний щитовидной железы до беременности, поговорите со своим врачом, прежде чем забеременеть. Ваш врач может отрегулировать или изменить ваше лекарство, чтобы убедиться, что оно безопасно для вашего ребенка.
 Если вы уже принимаете лекарства для щитовидной железы во время беременности, продолжайте принимать их и как можно скорее сообщите об этом своему врачу.
Если вы уже принимаете лекарства для щитовидной железы во время беременности, продолжайте принимать их и как можно скорее сообщите об этом своему врачу.Лечение гипертиреоза . Если у вас умеренный гипертиреоз, вам может не понадобиться лечение. Если это более серьезное заболевание, вам может потребоваться прием антитиреоидных препаратов. Это лекарство заставляет щитовидную железу вырабатывать меньше гормона щитовидной железы.
Большинство медицинских работников лечат беременных женщин с повышенной активностью щитовидной железы антитиреоидными препаратами, называемыми пропилтиоурацилом, в первом триместре и метимазолом во втором и третьем триместрах. Время приема этих лекарств имеет важное значение. Пропилтиоурацил после первого триместра может привести к проблемам с печенью. А метимазол в первом триместре может увеличить риск врожденных дефектов. Врожденные дефекты – это состояния здоровья, которые присутствуют при рождении. Они изменяют форму или функцию одной или нескольких частей тела.
 Врожденные дефекты могут вызывать проблемы с общим состоянием здоровья, развитием или работой организма.
Врожденные дефекты могут вызывать проблемы с общим состоянием здоровья, развитием или работой организма.Врачи иногда используют радиоактивный йод для лечения гипертиреоза. Беременные женщины не должны принимать это лекарство, потому что оно может вызвать проблемы со щитовидной железой у ребенка.
Антитиреоидные препараты безопасно принимать в малых дозах во время грудного вскармливания.
Лечение гипотиреоза . Левотироксин является наиболее распространенным лекарством, используемым для лечения гипофункции щитовидной железы во время беременности. Левотироксин заменяет гормон щитовидной железы Т4, который не вырабатывается вашей собственной щитовидной железой или вырабатывается в недостаточном количестве. Безопасно принимать это лекарство во время беременности. Препараты для щитовидной железы, содержащие гормон Т3, небезопасны для использования во время беременности.
Если у вас был гипотиреоз до беременности, вам, скорее всего, необходимо увеличить количество лекарств, которые вы принимаете во время беременности.



2006/49/6.png)
 10-23,2пмоль/л
10-23,2пмоль/л