Температура при беременности 38 во втором триместре: симптомы, причины, лечение, профилактика в домашних условиях
ОРВИ и беременность
Острая респираторная вирусная инфекция — самое частое заболевание беременных. После переохлаждения или контакта с больным передача инфекции происходит воздушно-капельным путем/ появляется кашель, насморк, боль в горле, головная боль, мышечная. Заболевание длится 7 дней — это время, за которое вырабатываются защитные, противовирусные антитела.
ОРВИ не требует лекарств.
Если почувствовали недомогание:
- лежим в постели в теплой пижаме, отсыпаемся.
- комната проветрена, воздух влажный, температура не выше 18-22 градусов, пьем больше — едим меньше, полезны: чеснок, лимон, клюква.
- рекомендуемые травы — мята, малина. При насморке нос промываем солевыми растворами или физиологическим раствором /долфин, аквамарис/.
- горячие ножные ванны противопоказаны.
Но — при повышении температуры выше 38 градусов или появлении признаков осложнений ОРВИ — самолечение недопустимо, назначения делает врач. Чем меньше срок беременности, тем опаснее последствия для плода, так грипп в раннем сроке может вызвать прерывание беременности, во втором и третьем триместре осложненное ОРВИ может привести к плацентарной недостаточности, внутриутробному инфицированию плода, причем патологическое влияние на плод может оказывать не только интоксикация, гипертермия матери, но и лекарства, которые принимает беременная для лечения.
Чем меньше срок беременности, тем опаснее последствия для плода, так грипп в раннем сроке может вызвать прерывание беременности, во втором и третьем триместре осложненное ОРВИ может привести к плацентарной недостаточности, внутриутробному инфицированию плода, причем патологическое влияние на плод может оказывать не только интоксикация, гипертермия матери, но и лекарства, которые принимает беременная для лечения.
Лечение
При лихорадке выше 38 градусов необходимы жаропонижающие средства — при беременности разрешен парацетамол.
Симптоматическая терапия — ингаляции, физиотерапевтическое лечение, отхаркивающие средства, гомеопатические средства, поливитамины, при насморке промывание носа солевыми растворами / нежелательно при беременности применение сосудосуживающих капель, так как это ведет к повышению артериального давления и тахикардии беременной/.
При бактериальных осложнениях ОРВИ — отит, пневмония, бронхит и т.д. — требуется антибактериальная терапия — назначает врач.
С 30 недель беременности противопоказаны нестероидные противовоспалительные средства- ибупрофен, анальгин, аспирин, диклофенак, вольтарен и т.д. — прием этих препаратов может дать преждевременное, внутриутробное закрытие артериального протока плода /который в обход легких соединяет кровоток двух половин сердца плода /- это представляет угрозу жизни плода.
Профилактика ОРВИ
Планирование беременности, санация очагов инфекции до беременности. Вакцинация против гриппа до беременности. Затворничество при беременности — избегать места скопления людей — метро, магазины. Применяя любое лекарство-читаем инструкцию по применению — разрешен ли препарат при беременности.
При подозрении на патологию у плода после перенесенного ОРВИ — показано обследование — РАРР — тест, пренатальный скрининг, УЗИ.
Василец В.С.
Другие статьи
Бифидо и лактофлора в гинекологии
Для чего нужен приём препаратов содержащих бифидо и лактобактерии в гинекологии? Ответ можно дать коротким предложением: для восстановления микрофлоры полового канала после лечения воспалительных заболеваний и дисбактериоза.
Лаборатория ЛПУ «Родильный дом № 2»
Современная медицинская лаборатория — это «зеркало», которое отражает состояние организма сегодня и дает представление, о том, каким оно будет завтра.
Особенности ступенчатой системы контроля за санитарно — эпидемиологическим режимом в «Роддоме на Фурштатской»
Основной документ, которым следует руководствоваться — это ФЗ «О санитарно-эпидемиологическом благополучии населения».
Врач ответил на самые частые вопросы о здоровье беременных в эпоху COVID-19
На каком сроке беременности COVID-19 наиболее опасен, передается ли вирус внутриутробно, и как он влияет на развитие малыша? На эти и другие вопросы ответил акушер-гинеколог Виталий Каптильный.
Коронавирусная инфекция регистрируется у беременных так же часто, как в среднем в популяции. Статистика утверждает, что две трети будущих мам болеют легко или даже бессимптомно. Однако есть несколько медицинских рекомендаций, которые беременным стоит учесть.
Акушер-гинеколог Виталий Каптильный отмечает, что существует наиболее опасный период, когда медики чаще наблюдают сложное течение болезни. Это происходит после 28 недель беременности, то есть в третьем триместре. Именно в это время женщина рискует попасть в больницу, ей может даже понадобится искусственная вентиляция легких. Женщины, находящиеся в этом периоде беременности, чаще испытывают такие осложнения, как головная боль, стойкое повышение температуры, затрудненная работа сердечно-сосудистой системы, поражение сразу нескольких органов.
Это происходит после 28 недель беременности, то есть в третьем триместре. Именно в это время женщина рискует попасть в больницу, ей может даже понадобится искусственная вентиляция легких. Женщины, находящиеся в этом периоде беременности, чаще испытывают такие осложнения, как головная боль, стойкое повышение температуры, затрудненная работа сердечно-сосудистой системы, поражение сразу нескольких органов.
Среди беременных в группе риска находятся те, кто старше 35 лет. Стоит обратить особое внимание на состояние здоровья тучным женщинам, индекс массы которых равен тридцати или превышает этот показатель. Надо находиться под наблюдением докторов и тем, у кого есть гипертония.
Многих интересует вопрос, может ли ребенок получить вирус внутриутробно. Сначала медики отвечали на этот вопрос отрицательно, но по мере накопления новых данных выяснилось, что такая передача вируса все-таки возможна. Правда, вероятность очень маленькая, не больше пяти процентов. Самая высокая концентрация CОVID-19 в плаценте — 12 процентов, сама низкая в околоплодных водах — пять процентов. Вирус обнаружен даже в молоке матери.
Вирус обнаружен даже в молоке матери.
Но есть и хорошая новость. По словам доктора Каптильного, коронавирус не приводит к аномалиям и порокам развития ребенка. Новорожденные дети переносят инфекцию легко.
Что необходимо предпринять, если у будущей мамы диагностирован коронавирус? Во-первых, никакого самолечения, надо обратиться за помощью к медикам. Сейчас разработаны рекомендации министерства здравоохранения, которым следуют врачи.
Как рассказал Каптильный KP.ru, у ребенка могут быть осложнения, если он рожден матерью, заболевшей этой опасной инфекцией. Но они являются результатом преждевременных родов, а не инфекции. К сожалению, риск таких родов в 2-3 раза выше у женщин, находящихся в третьем триместре беременности.
Если ребенок заразился коронавирусом от матери, его иммунитет должен легко победить болезнь. В большинстве случаев новорожденным малышам не грозит цитокиновый шторм — состояние, при котором клетки-киллеры атакуют свой организм. Наилучшую защиту ребенок получает, если его мать переболела инфекцией до беременности. В этом случае он тоже получает иммунную защиту.
В этом случае он тоже получает иммунную защиту.
Если медики исключили у ребенка коронавирус, то в семье он может жить, как и обычные дети. Но если тест на ковид оказался положительным, то старших родственников лучше познакомить с малышом по видеосвязи, чтобы не рисковать их здоровьем.
Окончательных данных о том, следует ли прививаться от коронавируса беременным, еще нет. Поэтому до того, как соответствующие рекомендации появятся, от вакцинации следует воздержаться. После вакцинации медики советуют женщинам не беременеть в течение трех месяцев.
В молодых семьях нередко возникает вопрос, стоит ли задумываться о продолжении рода, когда есть опасность заразиться коронавирусом. Врачи придерживаются мнения, что отдалять беременность из-за коронавируса не надо. Необходимо соблюдать все правила подготовки к беременности. В частности, посоветовавшись с врачом, принять решение о вакцинации и соблюдать уже ставшие привычными меры безопасности: надевать маску в местах скопления людей, соблюдать дистанцию, дезинфицировать руки.
🧬 Ринит у беременных
Оториноларинголог, хирург GMS Clinic Олег Абрамов рассказывает в своей статье о рините беременных (далее РБ).
Я не случайно выбрал эту тему после серии публикаций в социальной сети про аллергический ринит (далее АР), так как последние исследования отмечают, что хоть причина возникновения РБ до конца не ясна, сочетание АР, особенно плохо контролируемого вместе с РБ, может приводить к выраженной заложенности носа, к недостаточному поступлению кислорода, и, как следствие, к повышенной утомляемости, раздражительности, частым ОРВИ, нарушению сна, что безусловно может отразиться на развитии плода. Более того, наличие АР связано с храпом у женщин во время беременности, и вместе они могут провоцировать развитие синдрома апноэ (остановки дыхания во сне), что приводит к артериальной гипертензии, преэклампсии, замедлению внутриутробного роста плода и низким показателям по шкале Апгар. Поэтому актуальность данной проблемы только растет.
Определение и понятие
Ринит беременных — это заболевание, сопровождающееся заложенностью носа и выделениями, периодическим чиханием без признаков воспаления, аллергии, или других причин. Данное состояние может возникнуть в любой триместр беременности и обычно проходит в течение двух недель после родов.
Встречаемость
Заложенность носа — очень частая проблема во время беременности (встречается примерно в 65% случаев), которая может возникнуть из-за различных причин. РБ по разным данным встречается в 9-40% случаев, причем, в одном из последних наблюдений отмечается нарастающая встречаемость, то есть больше всего РБ наблюдается в 3 триместре — 38,9%, в том числе у тех, у кого не отмечались проблемы в 1 и 2 триместре.
Причины и механизм возникновения
Механизм возникновения до конца не изучен, и считается, что РБ возникает вследствие гормональных изменений, в частности, под влиянием прогестерона, эстрогена, ХГЧ и других гормонов, концентрация которых постепенно повышается в течение беременности. Некоторые авторы считают, что возникновение РБ связанно с ухудшением сопутствующего АР. Некоторые исследования показывают, что гормональное воздействие приводит к расслаблению гладкой мускулатуры, которая составляет стенку сосудов слизистой носа, в результате чего появляется заложенность носа. Такие выводы подтверждаются другими исследованиями, которые показывают, что оральные контрацептивы вызывают схожие эффекты в полости носа (но не у всех). Другие работы показывают, что повышенный индекс массы тела, избыточный вес, множественные беременности провоцируют или отягощают РБ.
Некоторые авторы считают, что возникновение РБ связанно с ухудшением сопутствующего АР. Некоторые исследования показывают, что гормональное воздействие приводит к расслаблению гладкой мускулатуры, которая составляет стенку сосудов слизистой носа, в результате чего появляется заложенность носа. Такие выводы подтверждаются другими исследованиями, которые показывают, что оральные контрацептивы вызывают схожие эффекты в полости носа (но не у всех). Другие работы показывают, что повышенный индекс массы тела, избыточный вес, множественные беременности провоцируют или отягощают РБ.
Прогрессирование и потенциальные риски
РБ при отсутствии адекватного лечения оказывает неблагоприятное влияние на течение беременности и может приводить к развитию риносинусита, который особенно тяжело переносится в 3 триместре. С другой стороны, беременность — особый период в жизни женщины, при котором большое количество лекарств запрещены, и ЛОР патологии, эти ограничения тоже не обошли стороной. Очень часто слышу на приеме: «Доктор я беременна и мучаюсь со своим носом все это время, но врачи мне говорят — ничего не поделаешь нужно терпеть». С другой стороны, часто наблюдается обратная ситуация «Доктор, я беременная и я без сосудосуживающих капель жить не могу». Эти ситуации, конечно же, не правильны, так как с одной стороны есть выход и оптимальное лечение, а с другой стороны постоянное воздействие сосудосуживающими препаратами — это совсем не выход из ситуации.
Очень часто слышу на приеме: «Доктор я беременна и мучаюсь со своим носом все это время, но врачи мне говорят — ничего не поделаешь нужно терпеть». С другой стороны, часто наблюдается обратная ситуация «Доктор, я беременная и я без сосудосуживающих капель жить не могу». Эти ситуации, конечно же, не правильны, так как с одной стороны есть выход и оптимальное лечение, а с другой стороны постоянное воздействие сосудосуживающими препаратами — это совсем не выход из ситуации.
Диагностика
На данный момент не существует специфического теста, позволяющего подтвердить или исключить РБ. Диагноз ставится на основании жалоб пациентки и исключения других патологий полости носа.
Выбор лечебной тактики
Солевые растворы
Прежде чем рассматривать более серьезные лекарства, следует начать с наших любимых солевых растворов. Следует отметить, что речь идет не про обычные солевые растворы, а гипертонические солевые растворы (с повышенным содержанием соли, примерно 19-23 г/л). Такие спреи продаются во всех аптеках, но сразу вам их не продадут (нужно попросить). Несколько исследований отмечают достоверную эффективность в снижении заложенности при использовании их при АР, хроническом риносинусите. Также сравнительные исследования показывают их большую эффективность по сравнению с обычными изотоническими растворами. Примеры: Физиомер — гипертонический раствор (мой любимый), Аквалор-заложенность, или Аквалор-сильный насморк, Аквамарис Стронг.
Такие спреи продаются во всех аптеках, но сразу вам их не продадут (нужно попросить). Несколько исследований отмечают достоверную эффективность в снижении заложенности при использовании их при АР, хроническом риносинусите. Также сравнительные исследования показывают их большую эффективность по сравнению с обычными изотоническими растворами. Примеры: Физиомер — гипертонический раствор (мой любимый), Аквалор-заложенность, или Аквалор-сильный насморк, Аквамарис Стронг.
Доктор, не помогает…
Как известно из прошлых публикаций, наиболее эффективным в лечении АР на сегодняшний день являются интраназальные глюкокортикостероиды (иГКС). Они обладают доказанной эффективностью в снижении заложенности носа, а так же, зуда в носу и слезотечения и позволяют добиться адекватного контроля симптомов. Но, учитывая их гормональный эффект и возможное пагубное воздействие на плод, существуют определенные риски в их применении. Так же следует отметить, что на данный момент нет исследований, предоставляющих достоверные данные, подтверждающие опасность их применения. Современные ИГКС — мометазон (назонекс, дезринит) и флутиказон (авамис, фликсоназе) обладает очень низкой системной биодоступностью, меньше 1% и доказанной эффективностью, тем самым могут рассматриваться как начальная терапия РБ. В исследованиях не было выявлено статистически значимой взаимосвязи между развитием пороков плода и применением данных средств.
Современные ИГКС — мометазон (назонекс, дезринит) и флутиказон (авамис, фликсоназе) обладает очень низкой системной биодоступностью, меньше 1% и доказанной эффективностью, тем самым могут рассматриваться как начальная терапия РБ. В исследованиях не было выявлено статистически значимой взаимосвязи между развитием пороков плода и применением данных средств.
Кто такие FDA в США и почему их все слушают?
Все очень просто (жаль, что у нас не все так просто). Копирую объяснение из Википедии: «Агентство Министерства здравоохранения и социальных служб США, один из федеральных исполнительных департаментов. Управление занимается контролем качества пищевых продуктов, лекарственных препаратов, косметических средств, табачных изделий и некоторых других категорий товаров, а также осуществляет контроль за соблюдением законодательства и стандартов в этой области.»
Согласно классификации FDA по влиянию лекарств на плод, будесонид (тафен назаль) относится к категории В, которая означает, что есть доказательства безопасности применения данного лекарства во время беременности..gif) При этом биодоступность будесонида составляет 33%. Этот препарат переместился из группы С в группу В, благодаря нескольким качественно проведенным исследованиям в Швеции с начала XXI века, доказавшим его безопасность.
При этом биодоступность будесонида составляет 33%. Этот препарат переместился из группы С в группу В, благодаря нескольким качественно проведенным исследованиям в Швеции с начала XXI века, доказавшим его безопасность.
Так же, согласно современным рекомендациям Американской Академии Аллергологии и иммунологии (AAAAI) ИГКС считаются безопасными и эффективными средствами в лечении ринита и риносинусита во время беременности. Но при этом не отмечается указание на конкретные препараты. Другие компетентные медицинские ассоциации так же не дают какие-либо рекомендации в плане выбора препарата. Поэтому, подытоживая все выше сказанное, а также согласно данным последнего обзора мометазон, флутиказон, будесонид могут рассматриваться как безопасные и эффективные средства в терапии РБ. Также следует отметить, что назначением препарата и ведением пациента должен заниматься опытный ЛОР врач, так как эти лекарства в РФ продаются без рецепта; мы настоятельно рекомендуем не заниматься самолечением.
Да не буду я принимать эти гормоны!
В некоторых ситуациях ОРВИ во время беременности может сопровождаться (во многом благодаря сопутствующему РБ или АР или и их комбинации) затяжным насморком, заложенностью носа и тяжестью в лице — классическими симптомами риносинусита. Данное заболевание при отсутствии адекватного лечения может приводить к серьезным осложнениям, поэтому крайне важна правильная диагностика данного заболевания. Антибиотики пенициллинового ряда относятся к категории В согласно FDA и могут быть применены при лечении (ОРС). При аллергии на пеницилины также могут быть использованы некоторые цефалоспорины или линкозамиды (Клиндамицин). Все они относятся к категорям А и В. ИГКС входят в стандарты лечения острых риносинуситов (подробнее в след. публикациях) и могут обеспечить выздоровление в комбинации с солевыми растворами без антибиотиков.
P. S. Принятие решения о лечении индивидуально для каждого случая и должно быть коллективным между врачом и пациентом. Надеюсь, данный обзор позволил прояснить некоторые аспекты в особенностях РБ и дать понять, что РБ не приговор и можно его адекватно контролировать.
Надеюсь, данный обзор позволил прояснить некоторые аспекты в особенностях РБ и дать понять, что РБ не приговор и можно его адекватно контролировать.
Источник: rumyantsevamd.ru
альфа-фетопротеин (АФП), общий бета-ХГЧ, эстриол свободный
06.04.002 — Пренатальный скрининг II триместра беременности (15-19 недель): альфа-фетопротеин (АФП), общий бета-ХГЧ, эстриол свободный
Описание:
Расчет патологии плода II триместра беременности (15-19 недель).Включает:: альфа-фетопротеин (АФП), общий бета-ХГЧ, эстриол свободный.Для выявления группы риска беременных женщин с хромосомными аномалиями плода — трисомии 21 (синдром Дауна), трисомии 18 (синдром Эдвардса), наличие дефекта нервной трубки (ДНТ). Результаты расчитаны с использованием автоматизированной программы PRISCA. Необходимо наличие результатов УЗИ ( 11-13 недель или 16-18 недель)
Рекомендации по времени и условиям сдачи биоматериала:
Для скрининга II триместра беременности необходимо сдать кровь в срок с 15 по 19 неделю (оптимально с 16 по 18 неделю), заполнить анкету и приложить ксерокопию УЗИ, выполненного на сроке беременности 10-13 недель, либо на сроке беременности 16-18 недель. Допустимые размеры плода по данным УЗИ : КТР= 38 — 84 мм, БПР = 26 — 52 мм, ТВП (шейная складка) = 0,1 — 6 мм. Рекомендуется сдавать кровь утром натощак. Или не ранее, чем через 2-4 часа после приема пищи. Можно пить простую воду без газа.
Допустимые размеры плода по данным УЗИ : КТР= 38 — 84 мм, БПР = 26 — 52 мм, ТВП (шейная складка) = 0,1 — 6 мм. Рекомендуется сдавать кровь утром натощак. Или не ранее, чем через 2-4 часа после приема пищи. Можно пить простую воду без газа.
Биоматериал:
сыворотка
Контейнер для ПП, расходные материалы:
вакуумная пробирка с красной крышкой (пробирка с активатором свертывания) с разделительным гелем
Инструкция по взятию ПП:
После взятия крови пробирку плавно перевернуть 5-6 раз, поместить в штатив и дать отстояться при комнатной температуре 30 минут в вертикальном положении. Далее пробирку поместить в холодильник и передать курьеру. Образцы крови с гемолизом исследованию не подлежат!
Транспортировка, температура и время хранения:
при температуре +2…+8°С до приезда курьера, но не более 8 часов; после центрифугирования пробирки с разделительным гелем общее время хранения и транспортировки при +2…+8°С до 24 часов
Срок дозаказа (дни):
нет
Чем можно сбить температуру при беременности: лечение для беременной
Вынашивание ребенка — само по себе большая нагрузка на организм женщины. А когда будущая мама болеет, в зону риска автоматически попадает и малыш. Если ты «поймала» вирус, важно знать, чем можно сбить температуру при беременности без вреда для еще не родившегося малютки.
А когда будущая мама болеет, в зону риска автоматически попадает и малыш. Если ты «поймала» вирус, важно знать, чем можно сбить температуру при беременности без вреда для еще не родившегося малютки.
Самые распространенные причины жара у женщины в положении
Первое, что нужно выяснить еще до того, как ты выберешь курс лечения, почему, собственно, градусник показывает цифры выше обычных. Один из самых распространенных запросов у будущих мам: как сбить температуру при беременности в 1 триместре. Так вот небольшой жар (до 37,5 градусов) на первых неделях может быть вариантом нормы и его вообще не требуется сбивать. Так организм реагируют на гормональную перестройку, которую ты сейчас переживаешь.
Имунная система воспринимает плод как паразита, прости нас за эту прозу жизни, и пытается разобраться, не нужно ли его на всякий случай отторгнуть, чтобы сохранить здоровье женщины. Потом, под влиянием некоторых гормонов он понимает, что эмбрион вовсе не опасен для будущей матери и можно не обороняться.
Существуют и другие распространенные факторы:
1. Вирусные заболевания, грипп и другие виды простуды. Ослабленный беременностью иммунитет легче обычного поддается атаке. И вот уже на лицо все типичные симптомы: кашель, насморк, сонливость, головная боль. Особенно нелегко приходится тем, чей период вынашивания в основном приходится на осень и зиму.
2. Воспалительные процессы в почках (пиелонефрит). Из-за повышенного давления плода на внутренние органы циркуляция продуктов жизнедеятельности в женском организме может быть затруднена. Пиелонефрит во время беременности сопровождается такими симптомами как боли при мочеиспускании, боли в области поясницы, ломота и слабость, головные боли.
3. Кишечная инфекция или отравление. В таком случае женщина рискует спутать симптом тошноты с признаками токсикоза. Однако кроме этого при инфекции и отравлении возникает боль в области живота и пищевое расстройство.
4. Бактериальные инфекции. Очень важно не путать их с вирусными, так как лечатся они совсем другим образом, в первую очередь антибиотиками.
Когда требуется снижать температуру
Начиная со второго триместра беременности жар в любом случае — повод для беспокойства. На более поздних сроках, нужно принимать меры, если отметка на термометре превысила 37,5 градусов.
В других случаях, если градусник показывает 38 градусов и выше, появляется угроза для развития плода. В этом случае начинает ухудшаться кровообращение, вследствие чего может возникнуть кислородное голодание. Этот процесс опасен выкидышем или преждевременными родами.
Еще один случай, когда температуру нужно сбивать, как только она поднимается, — ангина. Как и все воспалительные процессы в организме, она дает сильный жар и интоксикацию. которые опасны и для тебя, и для маленького.
В любой из вышеперечисленных ситуаций врачи не рекомендуют заниматься самолечением. При ухудшении состояния требуется незамедлительно проходить обследование у гинеколога и обращаться к другим специалистам в зависимости от симптомов. Если не получается снять жар самостоятельно при помощи препаратов или народных средств, а столбик термометра упрямо лезет вверх, не тяни, вызывай скорую помощь.
Не пропустите
Чем снизить температуру при беременности: безопасные препараты для будущей мамы
Безусловно, лучше с самого начала обратиться к врачу, однако иногда требуется еще до посещения медицинского кабинета или приезда скорой помощи сбить жар. В этом случае матери будет самой полезно знать, что можно пить беременным при температуре.
Большинство жаропонижающих медикаментов способно нанести вред организму беременной и малышу, поэтому единственная группа средств, которая разрешена для приема в положении — это препараты на основе парацетамола. В аптеке эти средства можно найти под такими торговыми названиями как «Парацетамол», «Парацет», «Панадол», «Тайленол», «Терафлю», «Эффералган».
Однако даже парацетамол несет некоторые риски для беременной. Специалисты утверждают, что он может вызвать нарушения в работе почек и негативно сказаться на здоровье печени. Поэтому принимать жаропонижающие медикаменты можно только в экстренном случае, действуя при этом обдуманно и осторожно. При высокой температуре следует выпить самую минимальную дозу (половину таблетки) и незамедлительно вызвать доктора.
При высокой температуре следует выпить самую минимальную дозу (половину таблетки) и незамедлительно вызвать доктора.
Помни о том, что употребление парацетамола во время беременности может носить лишь единичный характер. Препарат не должен применяться курсом. Кроме того, если есть необходимость принять больше одной таблетки, важно соблюдать прописанные в инструкции интервалы — один раз в 6-8 часов.
Не пропустите
Каких медикаментов лучше избегать
Большая часть жаропонижающих препаратов, которые мы используем в повседневной жизни при первых признаках жара, может спровоцировать аномалии в развитии будущего ребенка.
Так, наиболее опасным действующим веществом для беременных признан аспирин, который разжижает кровь. Его прием, несогласованный со специалистом, может спровоцировать выкидыш и внутриматочное кровотечение. Таким образом, будучи в положении, вообще не следует употреблять лекарства на его основе: «Аспирин», «Аспикор», «Ацетилсалициловая кислота», «Флуспирин» и некоторые другие.
В последнем триместре нельзя принимать медикаменты на основе ибупрофена, они могут спровоцировать проблемы с почками у малыша и вызвать кровотечение у будущей матери. Следовательно, стоит отказаться от приема таких препаратов как «Ибупрофен», «Нурофен», «Ибуклин», «Миг», «Некст», «Найз» и некоторых других.
Определенные осложнения может вызвать прием антибиотиков. Пить их можно только по рекомендации доктора. В таком случае лучше начинать лечение с самой минимальной дозировки.
Не пропустите
Что еще можно беременным от температуры: народные средства
Как ты уже наверняка поняла, почти все медикаменты могут в той или иной степени негативно повлиять на развитие и здоровье плода, поэтому на ранних сроках во время простудных заболеваний будущая мать может воспользоваться некоторыми средствами народной медицины, чтобы не пичкать себя лишними таблетками.
Итак, чем же сбить температуру у беременной, если она простудилась? В первую очередь на помощь придет обильное питье: можно теплое молоко с медом, чай с лимоном и сахаром, теплую воду с вареньем, некрепкие травяные отвары из липы или ромашки, морсы, компоты на основе сухофруктов. Эффективно бороться с вирусами помогает витамин С, который в большом количестве содержится в смородине и шиповнике. Все напитки должны быть теплыми, но не горячими.
Эффективно бороться с вирусами помогает витамин С, который в большом количестве содержится в смородине и шиповнике. Все напитки должны быть теплыми, но не горячими.
На более поздних сроках, однако, обильное питье может привести к сильным отекам, поэтому следует рассмотреть и другие средства.
Наиболее безопасным вариантом считаются компрессы. Ко лбу больной прикладывают полотенце, смоченное прохладной водой. А вот обтирания спиртом, уксусом или лимонный соком лучше не практиковать: спирт и кислоты проникают в организм матери через поры и могут негативно отразиться на будущем малыше.
Очень важно наладить теплообмен. Для этого беременной надо переодеться в легкую дышащую одежду из натуральных тканей. Кроме того, нужно уделить больше внимания отдыху. Иногда причина снижения иммунитета кроется именно в отсутствии сна.
Помни о том, что эти средства могут быть хороши лишь при небольшом жаре. Следует регулярно производить замеры и в случае достижения критической отметки срочно обращаться за медицинской помощью.
Не пропустите
Как избежать повышения температуры: профилактические меры
1. Всячески береги себя и по возможности избегай мест с большим скоплением людей, не контактируй с больными знакомыми, чтобы оградить себя от опасности заболеть.
2. Каждый день гуляй на свежем воздухе хотя бы в течение 40—60 минут. Ежедневно проветривай помещение, в котором находишься большую часть времени.
3. Всегда одевайся по погоде, не допускай переохлаждения или перегрева организма.
4. В период эпидемий гриппа и простудных заболеваний появляйся в общественных местах с марлевой повязкой или используй мази, блокирующие попадание вирусов внутрь организма (например, оксолиновую мазь).
5. Тщательно следи за гигиеной и почаще обрабатывай руки антисептиком.
6. Следи за питанием, которое должно быть правильным и сбалансированным: ешь побольше свежих овощей и фруктов, богатых витамином С, не забывай про мясные и другие белковые продукты.
7. Обеспечивай себе полноценный отдых и всегда соблюдай установленный режим сна.
8. Каждый триместр сдавай все необходимые анализы и пей витамины и препараты, укрепляющие иммунитет (согласно предписанию наблюдающего врача).
9. Не следуй всем советам родственников и знакомых, а обращайся к надежному специалисту.
Соблюдая эти простые, но очень эффективные рекомендации, ты наверняка сможешь избежать большинства проблем.
Автор
Полина Еремец
Автор Lisa. ru
ru
38 неделя беременности | Беременность
Что происходит в моем теле?
Примерно сейчас во время дородового приема ваша акушерка или врач измерит размер вашей шишки с помощью рулетки, проверит ваше кровяное давление и найдет в вашей моче белок, который может указывать на то, что у вас есть опасное состояние, называемое преждевременным. -эклампсия. Обычно это проявляется во второй половине беременности или после родов.
Если у вас запланировано кесарево сечение, иначе известное как плановое кесарево сечение, то вы, вероятно, будете записаны на прием, когда вы беременны как минимум на 39 неделе беременности.Это необходимо для того, чтобы легкие вашего ребенка имели наилучшие шансы на полное развитие.
Вы поговорите о том, что может случиться, если вы выйдете за пределы 41 недели. Это может быть опасно для вас или вашего ребенка, поэтому вам могут предложить индукционное лечение. Здесь можно вызвать роды искусственно, поместив таблетку или гель во влагалище. Таким образом начинаются примерно 1 из 5 родов.
Расскажите о своей беременности!
Мы надеемся, что у вас счастливая беременность. Пожалуйста, свяжитесь с нами через страницу Start4Life в Facebook и расскажите, как у вас дела.Вы нашли этот сайт полезным? Что вы можете посоветовать другим мамам? Отправьте нам фотографию, мы будем рады видеть вас с шишкой или малышом!
5 советов для счастливых домашних родов
Около 1 из 50 женщин в Англии рожают детей дома при поддержке акушерки. Вот несколько советов для счастливых и здоровых домашних родов…
Будьте суперорганизованными и отложите все в сторону для важного дня. Это включает в себя то, что можно носить во время родов, бюстгальтер для кормления, накладки на грудь, прокладки для беременных и новые предметы первой необходимости.
 Плюс держите холодильник заполненным. Вам не захочется бегать по магазинам — гарантировано!
Плюс держите холодильник заполненным. Вам не захочется бегать по магазинам — гарантировано!Спланируйте обезболивание вместе с акушеркой — нужно ли вам покупать или брать взаймы аппарат TENS, шарик для родов или ароматерапевтические масла? Как насчет бассейна для родов? Вы можете попросить акушерку принести энтонокс (газ и воздух) и петидин в день.
Отложите несколько полотенец и водонепроницаемых простыней — они понадобятся вам для впитывания жидкости. Беспокойство о ковре должно быть у вас в последнюю очередь!
Подумайте об атмосфере, которую вы бы хотели создать — зажжете ли вы ароматические свечи и включите свою любимую музыку?
Соберите сумку на случай, если возникнут осложнения и вам нужно срочно попасть в больницу.Это более вероятно, если это ваш первый ребенок.
Гибкость — ключ к успеху, какой бы тип родов вы ни выбрали. В конечном итоге ваш ребенок — хозяин, и все, что вам нужно, — это безопасные и мирные роды.
Симптомы беременности в третьем триместре (на сроке 38 недель)
Одним из новых симптомов на этой неделе может быть разочарование или даже скука. Это действительно недолго, но ожидание может сводить с ума!
Ваши признаки беременности также могут включать:
- безболезненные сокращения вокруг выпуклости, известные как сокращения Брэкстона-Хикса
- Усталость и проблемы со сном
- растяжки
- Десны опухшие и кровоточащие
- Боли сбоку в животе беременной, вызванные расширением матки (боли в круглых связках)
- сваи
- головные боли
- боль в спине
- расстройство желудка и изжога
- Вздутие живота и запор
- судороги ног
- жарко
- головокружение
- опухшие руки и ноги
- Инфекции мочи
- вагинальные инфекции
- потемнение кожи лица или коричневые пятна — это хлоазма или маска беременности
- более жирная, пятнистая кожа
- более густые и блестящие волосы
- симптомов предыдущих недель, вызванных гормонами беременности, например, перепады настроения, утреннее недомогание, странная тяга к беременности, обострение обоняния, болезненность или протекающая грудь, белые молочные выделения из влагалища и легкие кровянистые выделения (обратитесь за медицинской помощью для любое кровотечение)
Благотворительная организация Tommy’s the Baby выпустила руководство по беременности с дополнительным списком симптомов.
Экстремальные температуры могут увеличить риск преждевременных родов
Пресс-релиз
Среда, 31 августа 2016 г.
Исследователи NIH обнаружили больше преждевременных родов среди женщин, подвергавшихся экстремальному воздействию жары и холода.
«Наши результаты показывают, что, возможно, будет разумным свести к минимуму воздействие на беременных женщин экстремальных температур».
— Полина Мендола, доктор философии, Старший автор
Согласно исследованию, проведенному учеными из Национального института здоровья, экстремально высокие или низкие температуры во время беременности могут увеличить риск преждевременных родов.
Авторы исследования обнаружили, что экстремальные температуры и холода в течение первых семи недель беременности были связаны с ранними родами. Женщины, подвергавшиеся воздействию сильной жары на протяжении большинства беременностей, также чаще рожали раньше срока.
Исследователи обнаружили более устойчивую связь с ранними родами после воздействия сильной жары, чем с очень холодной погодой.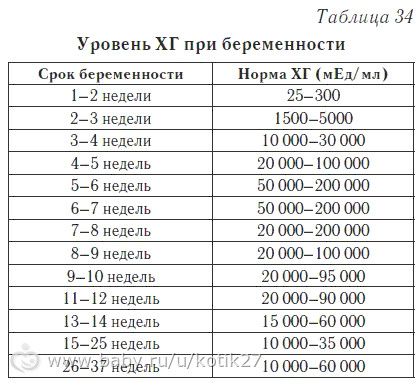 Они предположили, что во время периодов холода люди с большей вероятностью будут искать убежище, и поэтому им будет легче избежать воздействия холода.Но во время сильной жары люди с большей вероятностью перенесут температуру, особенно когда стоимость или доступ к кондиционированию воздуха являются препятствием.
Они предположили, что во время периодов холода люди с большей вероятностью будут искать убежище, и поэтому им будет легче избежать воздействия холода.Но во время сильной жары люди с большей вероятностью перенесут температуру, особенно когда стоимость или доступ к кондиционированию воздуха являются препятствием.
Исследование было опубликовано в журнале Environmental Health Perspectives.
«Наши результаты показывают, что, возможно, было бы разумно свести к минимуму воздействие на беременных женщин экстремальных температур», — сказала старший автор исследования Полин Мендола, доктор философии, эпидемиолог из отдела исследований в области интрамурального и популяционного здоровья в Национальный институт детского здоровья и развития человека (NICHD) Юнис Кеннеди Шрайвер Национального института здравоохранения.
Беременность считается доношенной на сроке от 39 до 40 недель. Преждевременные роды происходят до 37 недель беременности и повышают риск детской смерти и длительной инвалидности. Неизвестно, почему экстремальные температуры или холода могут влиять на риск преждевременных родов. Однако исследователи предполагают, что стресс от экстремальных температур может препятствовать развитию плаценты или изменять кровоток в матке, что потенциально может привести к преждевременным родам.
Неизвестно, почему экстремальные температуры или холода могут влиять на риск преждевременных родов. Однако исследователи предполагают, что стресс от экстремальных температур может препятствовать развитию плаценты или изменять кровоток в матке, что потенциально может привести к преждевременным родам.
Для проведения исследования исследователи связали электронные медицинские карты 223 375 рождений в 12 клинических центрах США с почасовыми записями температуры в регионе, прилегающем к каждому центру.Исследователи отметили, что то, что представляет собой горячая или холодная температура, варьируется от человека к человеку и от места к месту. Чтобы компенсировать местную изменчивость климата и личную восприимчивость, исследователи оценили температуры в окружающих регионах. Они определили экстремально низкие температуры как ниже 10 -го процентиля средних температур и определили экстремальную жару как выше 90 -го процентиля.
Исследователи обнаружили, что у женщин, переживавших сильные холода в течение первых семи недель беременности, риск родов до 34 недель беременности был на 20 процентов выше, риск родов на сроках 34-36 недель — на 9 процентов и на 3 процента — повышенный. риск для родов на 37-й и 38-й неделях.У женщин, первые семь недель беременности которых совпали с экстремальной жарой, риск возрастал на 11 процентов до 34 недель и на 4 процента к возрасту от 37 до 38 недель.
риск для родов на 37-й и 38-й неделях.У женщин, первые семь недель беременности которых совпали с экстремальной жарой, риск возрастал на 11 процентов до 34 недель и на 4 процента к возрасту от 37 до 38 недель.
Воздействие сильной жары в течение 15–21 недель увеличивало риск родов на 34 неделе и на 34–36 неделях на 18 процентов, а на сроках от 37 до 39 недель на 4 процента. Горячее воздействие в течение 8–14 недель увеличивало риск родов на сроках от 37 до 38 недель на 4 процента.
В целом, воздействие сильной жары на протяжении беременности было связано с увеличением риска родов на сроках 34 и 36–38 недель на 6–21 процент.
Авторы пишут, что увеличение количества экстремально жарких дней из-за изменения климата может привести к увеличению преждевременных родов. Авторы добавили, что их результаты подчеркивают необходимость для медицинских работников и политиков разработать меры по минимизации воздействия экстремальных температур на беременных женщин. Авторы также призвали к дополнительным исследованиям, чтобы понять, как экстремальные температуры могут увеличить риск преждевременных родов.
О Юнис Кеннеди Шрайвер Национальный институт детского здоровья и развития человека (NICHD) : NICHD спонсирует исследования по развитию до и после рождения; здоровье матери, ребенка и семьи; репродуктивная биология и вопросы народонаселения; и медицинская реабилитация.Для получения дополнительной информации посетите веб-сайт института http://www.nichd.nih.gov.
О Национальных институтах здравоохранения (NIH):
NIH, национальное медицинское исследовательское агентство, включает 27 институтов и центров и является составной частью Министерства здравоохранения и социальных служб США. NIH является основным федеральным агентством, проводящим и поддерживающим фундаментальные, клинические и трансляционные медицинские исследования, а также изучающим причины, методы лечения и способы лечения как распространенных, так и редких заболеваний.Для получения дополнительной информации о NIH и его программах посетите www.nih.gov.
NIH… Превращение открытий в здоровье ®
###
для беременных | Третий триместр: чего ожидать
Дородовые посещения в третьем триместре
Во время дородовых посещений во втором и третьем триместре ваш лечащий врач может проверить следующее, в зависимости от вашего текущего состояния здоровья и здоровья плода:
- любые текущие симптомы или дискомфорт
- ваш вес
- ваше кровяное давление
- Анализ мочи на альбумин (белок), который может указывать на преэклампсию или токсемию, и сахар, который может указывать на гипергликемию
- Положение, рост и развитие плода
- высота глазного дна (верха матки)
- сердцебиение плода
В начале третьего триместра ваш лечащий врач может изменить график ваших дородовых посещений с ежемесячных на каждые две недели. Ваши дородовые посещения могут быть запланированы один раз в неделю в течение последнего месяца. Этот график будет зависеть от вашего состояния здоровья, роста и развития плода и предпочтений вашего лечащего врача.
Ваши дородовые посещения могут быть запланированы один раз в неделю в течение последнего месяца. Этот график будет зависеть от вашего состояния здоровья, роста и развития плода и предпочтений вашего лечащего врача.
Ближе к более поздним неделям беременности (начиная примерно с 38-й недели) ваш лечащий врач может провести осмотр органов малого таза, чтобы определить расширение и сглаживание шейки матки. Он или она также спросит о любых схватках и обсудит роды и процедуры родоразрешения.
Чего ожидать в третьем триместре
Третий триместр знаменует собой финишную прямую, поскольку будущая мать готовится к рождению ребенка. Плод продолжает расти в весе и размерах, а системы организма завершают созревание. Сейчас мать может чувствовать себя более некомфортно, поскольку она продолжает набирать вес и у нее появляются ложные схватки (так называемые схватки Брэкстона-Хикса).
Во время третьего триместра рекомендуется начать посещать занятия по родам, чтобы подготовиться к важному дню, особенно в случае первой беременности. Если вы планируете кормить грудью, вам могут помочь занятия по грудному вскармливанию.
Если вы планируете кормить грудью, вам могут помочь занятия по грудному вскармливанию.
В течение третьего триместра и тело матери, и плод продолжают расти и изменяться.
Развитие плода в третьем триместре
В третьем триместре плод продолжает увеличиваться в размерах и весе. Легкие еще созревают, и плод начинает опускаться головой. К концу третьего триместра плод составляет от 19 до 21 дюйма в длину и весит в среднем от 6 до 9 фунтов.В третьем триместре:
- Плод видит и слышит.
- Мозг плода продолжает развиваться.
- Почки и легкие продолжают созревать.
- К 36-й неделе голова может соединиться (опускаться в область таза), что называется осветлением.
- Кости черепа остаются мягкими, чтобы облегчить прохождение родовых путей.
- У многих детей радужная оболочка глаз темно-синего цвета. Постоянный цвет глаз не появится раньше, чем через несколько дней или недель после рождения.
- Плод может сосать большой палец и плакать.

- К 38-40 неделям лануго у плода почти полностью исчезает.
- К 38-40 неделям легкие полностью созревают.
- Младенец покрыт глистной казеозой (или ее просто называют верникс), кремообразным защитным слоем на коже.
- В последние пару недель беременности голова обычно поворачивается вниз.
Изменения в организме матери
В третьем триместре некоторые женщины чувствуют себя все более неуютно по мере приближения срока родов.По мере того, как плод увеличивается в размерах и заполняет брюшную полость, некоторым будущим мамам становится трудно глубоко дышать или устраиваться ночью для сна.
Ниже приводится список изменений и симптомов, которые могут возникнуть у женщины в третьем триместре:
- Температура кожи повышается, когда плод излучает тепло тела, в результате чего матери становится жарко.
- Учащенное мочеиспускание возвращается из-за повышенного давления на мочевой пузырь.

- Артериальное давление может снижаться, поскольку плод давит на главную вену, по которой кровь возвращается к сердцу.
- Может возникнуть отек лодыжек, рук и лица (так называемый отек), поскольку мать продолжает задерживать жидкость.
- Волосы могут начать расти на руках, ногах и лице женщины из-за повышенной гормональной стимуляции волосяных фолликулов. Волосы также могут казаться грубее.
- Судороги в ногах могут участиться.
- Схватки Брэкстона-Хикса (ложные роды) могут происходить через нерегулярные промежутки времени при подготовке к родам.
- Растяжки могут появиться на животе, груди, бедрах и ягодицах.
- Молозиво (жидкость в груди, которая питает ребенка до тех пор, пока не станет доступным грудное молоко) может начать вытекать из сосков.
- Сухая, зудящая кожа может сохраняться, особенно на животе, поскольку кожа продолжает расти и растягиваться.
- У женщины может снизиться либидо (половое влечение).

- Пигментация кожи может стать более заметной, особенно темные участки кожи на лице.
- Запор, изжога и несварение желудка могут продолжаться.
- Увеличиваются белые выделения из влагалища (лейкорея), которые могут содержать больше слизи.
- Боли в спине могут сохраняться и усиливаться.
- Геморрой может сохраняться и увеличиваться в степени тяжести.
- Варикозное расширение вен ног может сохраняться и усиливаться.
Как показано выше, каждая женщина вынашивает ребенка по-разному, в зависимости от строения ее тела и степени прибавки в весе.
Пренатальная лихорадка и риск аутизма
Atladottir HO, Thorsen P, Ostergaard L, Schendel DE, Lemcke S, Abdallah M et al . Инфекция матери, требующая госпитализации во время беременности и расстройств аутистического спектра. J Autism Dev Disord 2010; 40 : 1423–1430.
Артикул
Google Scholar
Zerbo O, Qian Y, Yoshida C, Grether JK, Van de Water J, Croen LA. Инфекция матери во время беременности и расстройства аутистического спектра. J Autism Dev Disord 2015; 45 : 4015–4025.
Артикул
Google Scholar
Ли Б.К., Магнуссон С., Гарднер Р.М., Бломстрем А., Ньюшаффер С.Дж., Берстин I и др. . Госпитализация матери с инфекцией во время беременности и риском расстройств аутистического спектра. Brain Behav Immun 2015; 44 : 100–105.
Артикул
Google Scholar
Fang SY, Wang S, Huang N, Yeh HH, Chen CY.Пренатальная инфекция и расстройства аутистического спектра в детстве: популяционное исследование случай-контроль на Тайване. Paediatr Perinat Epidemiol 2015; 29 : 307–316.
Артикул
Google Scholar
Паттерсон PH. Материнская инфекция и поражение иммунной системы при аутизме. Trends Mol Med 2011; 17 : 389–394.
CAS
Статья
Google Scholar
Абдалла М.В., Ларсен Н., Гроув Дж., Норгард-Педерсен Б., Торсен П., Мортенсен Е.Л. и др. .Воспалительные цитокины околоплодных вод: потенциальные маркеры иммунологической дисфункции при расстройствах аутистического спектра. World J Biol Psychiatry 2013; 14 : 528–538.
Артикул
Google Scholar
Goines PE, Croen LA, Braunschweig D, Yoshida CK, Grether J, Hansen R et al . Повышенный средний уровень IFN-гамма, IL-4 и IL-5 у женщин, вынашивающих ребенка с аутизмом: исследование случай-контроль. Mol Autism 2011; 2 : 13.
CAS
Статья
Google Scholar
Cordeiro CN, Tsimis M, Burd I. Инфекции и развитие мозга. Obstet Gynecol Surv 2015; 70 : 644–655.
Артикул
Google Scholar
Драйер Дж. У., Андерсен А. М., Берг-Бекхофф Г. Систематический обзор и метаанализы: лихорадка во время беременности и влияние на здоровье потомства. Педиатрия 2014; 133 : e674 – e688.
У., Андерсен А. М., Берг-Бекхофф Г. Систематический обзор и метаанализы: лихорадка во время беременности и влияние на здоровье потомства. Педиатрия 2014; 133 : e674 – e688.
Артикул
Google Scholar
Collier SA, Rasmussen SA, Feldkamp ML, Honein MA, Национальная профилактика врожденных дефектов S. Распространенность самооценки инфекции во время беременности среди контрольных матерей в Национальном исследовании профилактики врожденных дефектов. Врожденные дефекты Res A Clin Mol Teratol 2009; 85 : 193–201.
CAS
Статья
Google Scholar
Dombrowski SC, Martin RP, Huttunen MO.Связь между материнской лихорадкой и психологическими / поведенческими результатами: гипотеза. Врожденные дефекты Res A Clin Mol Teratol 2003; 67 : 905–910.
CAS
Статья
Google Scholar
Сидман Р.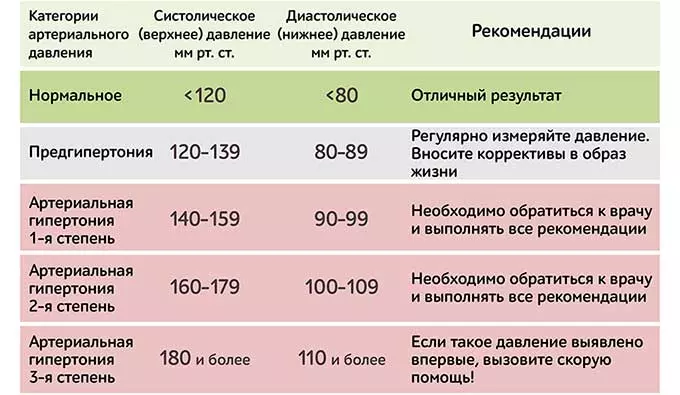 Л., Ракич П. Миграция нейронов с особым упором на развитие человеческого мозга: обзор. Brain Res 1973; 62 : 1–35.
Л., Ракич П. Миграция нейронов с особым упором на развитие человеческого мозга: обзор. Brain Res 1973; 62 : 1–35.
CAS
Статья
Google Scholar
Iruretagoyena JI, Davis W, Bird C, Olsen J, Radue R, Teo Broman A et al .Дифференциальные изменения экспрессии генов в человеческом мозге в конце первого триместра и в начале второго триместра беременности. Prenat Diagn 2014; 34 : 431–437.
CAS
Статья
Google Scholar
Rezaie P, Male D. Колонизация развивающегося головного и спинного мозга человека микроглией: обзор. Microsc Res Tech 1999; 45 : 359–382.
CAS
Статья
Google Scholar
Schumann CM, Bloss CS, Barnes CC, Wideman GM, Carper RA, Akshoomoff N et al .Исследование развития коры головного мозга в раннем детстве при аутизме с помощью продольной магнитно-резонансной томографии. J Neurosci 2010; 30 : 4419–4427.
J Neurosci 2010; 30 : 4419–4427.
CAS
Статья
Google Scholar
Бауман М.Л., Кемпер, TL. Нейроанатомические наблюдения за мозгом при аутизме: обзор и направления на будущее. Int J Dev Neurosci 2005; 23 : 183–187.
Артикул
Google Scholar
Amaral DG, Schumann CM, Nordahl CW.Нейроанатомия аутизма. Trends Neurosci 2008; 31 : 137–145.
CAS
Статья
Google Scholar
Chen JA, Penagarikano O, Belgard TG, Swarup V, Geschwind DH. Складывающаяся картина расстройства аутистического спектра: генетика и патология. Анну Рев Патол 2015; 10 : 111–144.
CAS
Статья
Google Scholar
Райнер О, Карзбрун Э, Кширсагар А, Кайбути К.Регуляция миграции нейронов — новая тема при расстройствах аутистического спектра. J Neurochem 2016; 136 : 440–456.
J Neurochem 2016; 136 : 440–456.
CAS
Статья
Google Scholar
Atladottir HO, Henriksen TB, Schendel DE, Parner ET. Аутизм после инфекции, эпизодов лихорадки и использования антибиотиков во время беременности: предварительное исследование. Педиатрия 2012; 130 : e1447 – e1454.
Артикул
Google Scholar
Zerbo O, Iosif AM, Walker C, Ozonoff S, Hansen RL, Hertz-Picciotto I.Связаны ли материнский грипп или лихорадка во время беременности с аутизмом или задержкой развития? Результаты исследования CHARGE (Риски детского аутизма, обусловленные генетикой и окружающей средой). J Autism Dev Disord 2013; 43 : 25–33.
Артикул
Google Scholar
Liew Z, Ritz B, Virk J, Olsen J. Использование ацетаминофена матерями во время беременности и риск расстройств аутистического спектра в детстве: датское национальное когортное исследование. Autism Res 2016; 9 : 951–958.
Autism Res 2016; 9 : 951–958.
Артикул
Google Scholar
Верлер М.М., Митчелл А.А., Эрнандес-Диас С., Хонейн М.А. Использование безрецептурных лекарств во время беременности. Am J Obstet Gynecol 2005; 193 : 771–777.
Артикул
Google Scholar
Du K, Ramachandran A, Jaeschke H. Окислительный стресс при гепатотоксичности ацетаминофена: источники, патофизиологическая роль и терапевтический потенциал. Редокс Биол 2016; 10 : 148–156.
CAS
Статья
Google Scholar
Holm JB, Chalmey C, Modick H, Jensen LS, Dierkes G, Weiss T et al . Анилин быстро превращается в парацетамол, нарушая репродуктивное развитие мужчин. Toxicol Sci 2016; 150 : 178–179.
CAS
Статья
Google Scholar
Ганем CI, Perez MJ, Manautou JE, Mottino AD. Ацетаминофен из печени в мозг: новое понимание фармакологического действия и токсичности лекарств. Pharmacol Res 2016; 109 : 119–131.
Ацетаминофен из печени в мозг: новое понимание фармакологического действия и токсичности лекарств. Pharmacol Res 2016; 109 : 119–131.
CAS
Статья
Google Scholar
Магнус П., Иргенс Л.М., Хауг К., Нистад В., Скьяервен Р., Столтенберг С. и др. . Профиль когорты: Норвежское когортное исследование матери и ребенка (MoBa). Int J Epidemiol 2006; 35 : 1146–1150.
Артикул
Google Scholar
Столтенберг С., Шёлберг С., Бреснахан М., Хорниг М., Хиртц Д., Даль С. и др. .Когорта рождения аутизма: парадигма для исследования времени генов окружающей среды. Mol Psychiatry 2010; 15 : 676–680.
CAS
Статья
Google Scholar
Kramer MS. Детерминанты низкой массы тела при рождении: методологическая оценка и метаанализ. Bull World Health Organ 1987; 65 : 663–737.
CAS
PubMed
PubMed Central
Google Scholar
Бреснахан М., Хорниг М., Шульц А.Ф., Ганнес Н., Хиртц Д., Ли К.К. и др. .Связь материнского отчета о желудочно-кишечных симптомах у младенцев и малышей с аутизмом: данные проспективной когорты новорожденных. JAMA Psychiatry 2015; 72 : 466–474.
Артикул
Google Scholar
Lord C, Rutter M, Le Couteur A. Пересмотренное диагностическое интервью аутизма: исправленная версия диагностического интервью для лиц, осуществляющих уход за людьми с возможными распространенными нарушениями развития. J Autism Dev Disord 1994; 24 : 659–685.
CAS
Статья
Google Scholar
Лорд К., Ризи С., Ламбрехт Л., Кук Э. Х. младший, Левенталь Б.Л., ДиЛавор ПК и др. . Общий график диагностических наблюдений за аутизмом: стандартная мера социальных и коммуникативных дефицитов, связанных со спектром аутизма. J Autism Dev Disord 2000; 30 : 205–223.
J Autism Dev Disord 2000; 30 : 205–223.
CAS
Статья
Google Scholar
APA, Диагностическое и статистическое руководство по психическим расстройствам, четвертое издание, редакция текста (DSM-IV-TR) .Американская психиатрическая ассоциация: Арлингтон, 2000.
Всемирная организация здравоохранения, Психические расстройства: глоссарий и руководство по их классификации в соответствии с 10-й редакцией Международной классификации болезней: критерии диагностики исследований (МКБ-10) . Всемирная организация здравоохранения: Женева, Швейцария, 1993.
Yeganegi M, Watson CS, Martins A, Kim SO, Reid G, Challis JR et al . Влияние супернатанта Lactobacillus rhamnosus GR-1 и пола плода на липополисахарид-индуцированные цитокины и простагландин-регулирующие ферменты в клетках трофобласта плаценты человека: значение для лечения бактериального вагиноза и предотвращения преждевременных родов. Am J Obstet Gynecol 2009; 200 : e1 – e8.
Am J Obstet Gynecol 2009; 200 : e1 – e8.
Артикул
Google Scholar
Challis J, Newnham J, Petraglia F, Yeganegi M, Bocking A. Половой контакт плода и преждевременные роды. Плацента 2013; 34 : 95–99.
CAS
Статья
Google Scholar
Brettell R, Yeh PS, Impey LW. Изучение связи между мужским полом и преждевременными родами. Eur J Obstet Gynecol Reprod Biol 2008; 141 : 123–126.
Артикул
Google Scholar
МакГрегор Дж. А., Лефф М., Орлеан М., Барон А. Половые различия плода в преждевременных родах: результаты в когорте Северной Америки. Am J Perinatol 1992; 9 : 43–48.
CAS
Статья
Google Scholar
Макдугл С.Дж., Ландино С.М., Вахабзаде А., О’Рурк Дж. , Цурчер Н.Р., Фингер BC и др. .К иммуноопосредованному подтипу расстройства аутистического спектра. Brain Res 2015; 1617 : 72–92.
, Цурчер Н.Р., Фингер BC и др. .К иммуноопосредованному подтипу расстройства аутистического спектра. Brain Res 2015; 1617 : 72–92.
CAS
Статья
Google Scholar
Morgan JT, Chana G, Pardo CA, Achim C, Semendeferi K, Buckwalter J et al . Активация микроглии и повышенная плотность микроглии наблюдаются в дорсолатеральной префронтальной коре при аутизме. Biol Psychiatry 2010; 68 : 368–376.
Артикул
Google Scholar
Tetreault NA, Hakeem AY, Jiang S, Williams BA, Allman E, Wold BJ et al . Микроглия в коре головного мозга при аутизме. J Autism Dev Disord 2012; 42 : 2569–2584.
Артикул
Google Scholar
Vargas DL, Nascimbene C, Krishnan C, Zimmerman AW, Pardo CA. Активация нейроглии и нейровоспаление в головном мозге больных аутизмом. Ann Neurol 2005; 57 : 67–81.
Ann Neurol 2005; 57 : 67–81.
CAS
Статья
Google Scholar
Эдмонсон К., Зиатс М.Н., Реннерт О.М. Измененная экспрессия глиальных маркеров в посмертной префронтальной коре и мозжечке аутистов. Mol Autism 2014; 5 : 3.
Артикул
Google Scholar
Кирстен ТБ, Липпи Л.Л., Бевилаква Е., Бернарди ММ.Воздействие ЛПС увеличивает уровень материнского кортикостерона, вызывает повреждение плаценты и увеличивает уровни IL-1Beta у потомства взрослых крыс: отношение к аутизму. PLoS One 2013; 8 : e82244.
Артикул
Google Scholar
Фолей К.А., МакФабе Д.Ф., Кавальерс М, Оссенкопп КП. Сексуально диморфные эффекты пренатального воздействия липополисахарида, а также пренатального и постнатального воздействия пропионовой кислоты на акустический испуг и торможение предымпульса у крыс-подростков: отношение к расстройствам аутистического спектра. Behav Brain Res 2015; 278 : 244–256.
Behav Brain Res 2015; 278 : 244–256.
CAS
Статья
Google Scholar
Малкова Н.В., Ю. Ч.З., Сяо Е.Ю., Мур М.Дж., Паттерсон PH. Активация материнского иммунитета дает потомство, демонстрирующее мышиные версии трех основных симптомов аутизма. Иммунное поведение мозга 2012; 26 : 607–616.
CAS
Статья
Google Scholar
Де Миранда Дж., Ядданапуди К., Хорниг М., Вильяр Г., Серж Р., Липкин В.Индукция иммунитета, опосредованного Toll-подобным рецептором 3, во время беременности подавляет корковый нейрогенез и вызывает поведенческие нарушения. MBio 2010; 1 : e00176–10.
Артикул
Google Scholar
Bauman MD, Iosif AM, Smith SE, Bregere C, Amaral DG, Patterson PH. Активация материнской иммунной системы во время беременности изменяет поведенческое развитие потомства макаки-резус. Biol Psychiatry 2014; 75 : 332–341.
Biol Psychiatry 2014; 75 : 332–341.
CAS
Статья
Google Scholar
Choi GB, Yim YS, Wong H, Kim S, Kim H, Kim SV et al . Путь материнского интерлейкина-17a у мышей способствует развитию аутистических фенотипов у потомства. Наука 2016; 351 : 933–939.
CAS
Статья
Google Scholar
Hsiao EY. Иммунная дисрегуляция при расстройстве аутистического спектра. Int Rev Neurobiol 2013; 113 : 269–302.
CAS
Статья
Google Scholar
Hsiao EY, McBride SW, Chow J, Mazmanian SK, Patterson PH. Моделирование фактора риска аутизма у мышей приводит к необратимой иммунной дисрегуляции. Proc Natl Acad Sci USA 2012; 109 : 12776–12781.
CAS
Статья
Google Scholar
Гарай PA, Hsiao EY, Patterson PH, McAllister AK. Активация материнского иммунитета вызывает возрастные и региональные изменения цитокинов головного мозга у потомства на протяжении всего развития. Brain Behav Immun 2013; 31 : 54–68.
Активация материнского иммунитета вызывает возрастные и региональные изменения цитокинов головного мозга у потомства на протяжении всего развития. Brain Behav Immun 2013; 31 : 54–68.
CAS
Статья
Google Scholar
Xuan IC, Hampson DR. Гендерно-зависимые эффекты материнской иммунной активации на поведение потомства мышей. PLoS One 2014; 9 : e104433.
Артикул
Google Scholar
Сурен П., Баккен И.Дж., Аасе Х., Чин Р., Ганнес Н., Ли К.К. и др. .Расстройство аутистического спектра, СДВГ, эпилепсия и церебральный паралич у норвежских детей. Педиатрия 2012; 130 : e152 – e158.
Артикул
Google Scholar
Атладоттир Х.О., Гилленберг Д., Лангридж А., Сандин С., Хансен С.Н., Леонард Х. и др. . Растущая распространенность зарегистрированных диагнозов детских психических расстройств: описательное многонациональное сравнение. Eur Детская подростковая психиатрия 2015; 24 : 173–183.
Eur Детская подростковая психиатрия 2015; 24 : 173–183.
Артикул
Google Scholar
Работа и доставка
Быть возбужденным и бояться родов — это нормально. Мы надеемся, что этот раздаточный материал поможет ответить на ваши вопросы, чтобы вы знали, чего ожидать во время родов. Во время одного из посещений беременных важно обсудить со своим врачом, когда вам следует лечь в больницу во время родов.
Когда начинаются роды?
Роды начинаются, когда шейка матки начинает открываться (расширяться) и истончаться (это называется сглаживанием). Мышцы матки сжимаются (сокращаются) через равные промежутки времени, в результате чего шейка матки истончается и раскрывается. Во время схваток живот становится твердым. Между схватками матка расслабляется, а живот становится мягким.
Как я узнаю, что у меня роды?
У многих женщин есть ряд предродовых признаков, таких как боль в спине, диарея, потеря веса и гнездование, которые указывают на то, что их тело готовится к родам. Никто не знает, что вызывает начало родов, но несколько гормональных и физических изменений могут указывать на начало родов. Эти изменения включают:
Никто не знает, что вызывает начало родов, но несколько гормональных и физических изменений могут указывать на начало родов. Эти изменения включают:
Молния
Процесс того, как ваш ребенок усаживается или опускается в ваш таз, называется осветлением. Осветление может произойти за несколько недель или за несколько часов до родов. У вас может быть повышенное давление в нижних отделах таза. Поскольку после осветления матка больше опирается на мочевой пузырь, вы можете почувствовать потребность в более частом мочеиспускании. Вы также можете заметить, что у вас не так сильно затрудняется дыхание, когда ваш ребенок падает.
Слизистая пробка
Во время беременности густая слизь, называемая пробкой, блокирует отверстие шейки матки. Слизистая пробка помогает предотвратить попадание бактерий в матку. Когда шейка матки начинает размягчаться, разжижаться и открываться, слизь выходит во влагалище. Слизь может быть прозрачной, розовой или слегка кровянистой. Роды могут начаться вскоре после удаления слизистой пробки или могут начаться через несколько недель.
схватки Брэкстона-Хикса
Сокращения Брэкстона-Хикса часто называют тренировочными, поскольку они не вызывают изменений шейки матки.Обычно они нерегулярны и безболезненны.
Схватки
Настоящие схватки характеризуются схватками, которые происходят через равные промежутки времени и увеличиваются по частоте (как часто происходят схватки), продолжительности (как долго длятся схватки) и интенсивности (насколько сильны схватки) с течением времени. С течением времени схватки становятся все более частыми.
Родовые схватки вызывают дискомфорт или тупую боль в спине и нижней части живота, а также давление в тазу.Некоторые женщины могут описывать схватки как сильные менструальные спазмы. У вас может быть небольшое кровотечение из влагалища, вызванное разрывом мелких кровеносных сосудов в шейке матки, что называется кровавым шоу. Истинные схватки могут стать продолжительнее и сильнее по мере активности или смены положения. Хотя схватки могут быть неудобными, вы сможете расслабиться между схватками.
Ранние роды описаны как расширение от 0 до 6 сантиметров. Многие женщины в это время находятся дома.Каждой женщине важно обсудить со своим лечащим врачом, когда ей следует обращаться в больницу. Активный труд от 6 до 8 сантиметров, а переход от 8 до 10 сантиметров.
Определение времени схваток
Ваш лечащий врач должен знать, как долго продолжаются ваши схватки (продолжительность), как часто они возникают (частота) и насколько они интенсивны. Вам нужно будет рассчитать время схваток от начала одного до конца (продолжительность), а также от начала одного до начала следующего (частота).Интенсивность зависит от каждой женщины, но говорят, что схватки сильные, когда вы не можете ходить, разговаривать или смеяться сквозь них.
Следующие советы помогут вам справиться во время схваток:
- Попробуйте отвлечься: прогуляйтесь, сходите по магазинам, посмотрите фильм.
- Примите теплую ванну или примите теплый душ. Спросите своего врача, следует ли вам принимать ванну, если у вас отошла вода.

- Сядьте на мяч для рождения.
- Слушайте музыку.
- Приглушить свет.
- Используйте ароматерапию.
- Сделайте массаж.
- Оставайтесь в вертикальном положении, чтобы облегчить опускание и вращение вашего ребенка.
Попробуйте поспать, если это вечером. Вам нужно запасаться энергией для работы.
Разрыв амниотической оболочки
Разрыв амниотической оболочки (наполненный жидкостью мешок, окружающий ребенка во время беременности) также называют «разрывом мешка с водой». Разрыв амниотической оболочки может ощущаться либо как внезапный поток жидкости, либо как струйка жидкости, которая постоянно вытекает.Жидкость обычно не имеет запаха и может выглядеть прозрачной или соломенной.
Если у вас «потеки», позвоните своему врачу. Не используйте тампоны, если у вас отошла вода. Сообщите своему лечащему врачу, когда у вас отошла вода, ее количество (струйка или поток), цвет и запах. Роды могут начаться, а могут и не начаться вскоре после того, как у вас прекратится вода.
Также часто рожают без разрыва воды.
Сглаживание и расширение шейки матки
Ваша шейка матки становится короче и тоньше, чтобы растягиваться и открываться вокруг головы ребенка.Укорочение и истончение шейки матки называется сглаживанием и измеряется в процентах от 0% до 100%. Растяжение и раскрытие шейки матки называется расширением и измеряется от 1 до 10 сантиметров. Влагалищное обследование проводится для определения сглаживания и расширения.
Сглаживание и расширение — прямые результаты эффективных сокращений матки. Прогресс в родах измеряется тем, насколько шейка матки раскрылась и истончилась, чтобы позволить вашему ребенку пройти через влагалище.
Когда мне следует позвонить своему врачу или пойти в больницу?
Позвоните своему врачу во время ранних родов, а также при возникновении вопросов или опасений.Также звоните:
- Если вам кажется, что у вас отошла вода (если есть внезапный поток жидкости или непрерывная струйка жидкости).

- Если у вас кровотечение (больше, чем кровянистые выделения).
- Когда ваши схватки очень неприятные и начинаются каждые 5 минут, они длятся 1 минуту и продолжаются 1 час.
Ваш лечащий врач даст вам конкретные инструкции о том, когда вам следует собираться в больницу.
Что произойдет, когда я попаду в больницу?
Когда вы попадете в больницу, вас отметят в отделении труда и родовспоможения. Большинство пациентов впервые попадают в палату для перевозки в больницу или для тестирования. Пожалуйста, позвольте только 1 человеку пойти с вами в комнату для перевозки грузов.
Из комнаты сортировки вы попадете в палату родов, родов и реабилитации (LDR).
Вам будет предложено надеть больничную одежду. Ваш пульс, артериальное давление и температура будут проверены.Внешний монитор плода будет помещен на живот на короткое время, чтобы проверить сокращения матки и измерить частоту сердечных сокращений ребенка. Ваш лечащий врач также осмотрит вашу шейку матки, чтобы узнать, насколько продвинулись роды.
В вену на руке можно ввести внутривенную (IV) трубку для доставки жидкостей и лекарств.
Виды доставки
Роды через естественные родовые пути — самый распространенный тип родов. Иногда кесарево сечение необходимо для наиболее безопасного исхода для вас и вашего ребенка.Кесарево сечение может потребоваться, если:
- Ваш ребенок не опущен головой.
- Ваш ребенок слишком велик, чтобы пройти через таз.
- Ваш ребенок в беде.
- Плацента (мешок в матке, обеспечивающий питание и кислород плода) блокирует шейку матки (состояние, называемое предлежанием плаценты).
- У вас проблемы со здоровьем.
- Произошла какая-то чрезвычайная ситуация.
Чаще всего необходимость кесарева сечения определяется только после начала родов.
Какие стадии родов?
В среднем роды длятся от 12 до 24 часов при первых родах и обычно короче (от 8 до 10 часов) при других родах. Роды проходят в 3 этапа: от раннего до позднего или от первого до третьего. На этих этапах вас проведет ваш лечащий врач.
как справиться с летом со своей шишкой
Настало лето , вы собираетесь уезжать в долгожданные каникулы, вы беременны и задаетесь вопросом: можно ли загорать во время беременности? Ответ — да, загорать во время беременности можно! Воздействие солнца очень важно для нашего тела, потому что солнце помогает нам синтезировать витамин D , который необходим для здорового развития ребенка и полезен для укрепления костей матери.Важно, чтобы правильно защитил себя и проявил дополнительную осторожность.
Во время беременности кожа особенно чувствительна, и гормональные изменения вызывают увеличение выработки меланина , ответственного за более темную пигментацию кожи, подверженной воздействию солнца. Поэтому беременные женщины более склонны к хлоазме или маске беременности , то есть темным пятнам на лице или на остальном теле.Поэтому очень важно защищать кожу кремом для загара с высоким коэффициентом защиты (лучше 50) и не подвергать себя воздействию солнца в самые жаркие часы дня.
Болит ли моему ребенку солнце на животе? Не волнуйтесь, солнце на животе не повредит вашему ребенку , но всегда лучше укрыться влажной тканью, саронгом или целым костюмом. Амниотическая жидкость также отвечает за поддержание постоянной температуры для роста ребенка, поэтому прикрытие живота предотвращает перегрев тела или тепловые удары.
Первый триместр беременности — самый деликатный: нужно уделять больше внимания , чтобы избежать солнечных ожогов, обезвоживания и усталости . Не забывайте пить много воды , отдавать предпочтение продуктам, богатым витаминами и минералами , часто наносите солнцезащитный крем и чередуйте часы воздействия с часами оттенка . Отдыхайте в середине дня, чтобы ваше тело могло восстанавливаться и усваивать преимущества солнца.
Во время второго триместра необходимо уделять больше внимания пятнам беременности, которые очень трудно заставить исчезнуть после родов.В дополнение к солнцезащитному крему рекомендуется избегать средних часов дня и использовать шляпу с большими полями, чтобы избежать прямого воздействия солнца и лучше защитить лицо и плечи. Обратите внимание на скачки температуры и избегайте перепадов температуры .
третий триместр — самый простой, хотя кровеносная система ног может начать доставлять вам некоторые проблемы. В течение последних недель беременности ваши ноги опухают или становятся тяжелее: поэтому сделайте прогулки в воде , чтобы облегчить вам жизнь, не слишком много сидите или не лежите и всегда предпочитайте ранние часы утром или ближе к вечеру .
Наконец, не забудьте правильно защитить грудь : тепло может расширить капилляры и протоки, по которым будет проходить молоко, повышая риск скопления в этой очень деликатной области.
Ключевым словом для вашего лета с шишкой является защита , как и тот, который предлагает Nescens Swiss Stem Cell Science для будущего здоровья вашего ребенка, посредством сохранения стволовых клеток пуповины . Узнайте, как это сделать, на нашем сайте или связавшись с нами.
Распознавание опасных головных болей при беременности
Хотя головные боли напряжения и мигрени не обязательно усиливаются во время беременности (а у женщин они обычно улучшаются), иногда головная боль может быть предупреждающим признаком более серьезных проблем.
Мигрень или другие головные боли возникают во время беременности по тем же причинам, что и у большинства людей, в результате усталости, напряжения или изменения режима питания. Кроме того, изменения уровня гормонов и химического состава тела могут играть роль в возникновении головных болей (особенно мигрени) во время беременности.
Консервативные лечебные мероприятия, такие как холодные компрессы и отдых, могут быть эффективными для многих женщин, но другим могут потребоваться такие лекарства, как тайленол (ацетаминофен). Обязательно узнайте больше о том, какие лекарства безопасно использовать во время беременности.
Verywell / Лаура Портер
Головная боль как симптом преэклампсии
Если головная боль во время беременности сопровождается головокружением, нечеткостью зрения или слепыми пятнами (скотомой), самое время позвонить своему акушеру или врачу.
Это могут быть признаки преэклампсии — состояния, которое развивается во второй половине беременности. Он характеризуется повышенным кровяным давлением (гипертонией), содержанием белка в моче и отеками, обычно в ступнях и ногах.
У некоторых людей с преэклампсией возникает головная боль, напоминающая мигрень — пульсирующая головная боль с тошнотой и / или чувствительностью к свету или звуку. Это еще один повод немедленно обратиться к врачу, особенно если у вас обычно не бывает мигрени или если состояние не проходит.
Если преэклампсия становится более серьезной, это может вызвать проблемы с печенью и снижение количества тромбоцитов (клеток крови, которые помогают в процессе свертывания крови).
При отсутствии лечения преэклампсия может перерасти в эклампсию, которая включает судороги и, возможно, кому и слепоту. Оба состояния опасны для здоровья матери (и ребенка) и требуют срочного лечения. Лечение обычно включает в себя роды в дополнение к лекарствам для снижения артериального давления.
Руководство по обсуждению доктора головных болей
Получите наше руководство для печати к следующему визиту к врачу, которое поможет вам задать правильные вопросы.
Отправить руководство по электронной почте
Отправить себе или любимому человеку.
Зарегистрироваться
Это руководство для обсуждения с доктором было отправлено на адрес {{form.email}}.
Произошла ошибка. Пожалуйста, попробуйте еще раз.
Предупреждающие знаки с красным флагом
Другие тревожные признаки головной боли включают в себя головную боль типа грома, которая вызывает резкое и внезапное начало головной боли.Многие люди называют это худшей головной болью в своей жизни .
Неврологические симптомы, такие как нечеткое зрение или онемение, головная боль, связанная с лихорадкой, и головная боль, связанная с физической нагрузкой, являются другими показателями для обращения за медицинской помощью.
Если у вас обычно не бывает головных болей и они появляются во время беременности, обратитесь к врачу, так как это тоже может быть предупреждающим знаком.
Слово от Verywell
Хорошая новость заключается в том, что большинство головных болей во время беременности можно легко облегчить с помощью простых средств, таких как отдых, расслабление, холодный компресс и регулярное питание.
