Тазовое предлежание на 24 неделе беременности: Ведение родов при тазовом предлежании
Тазовое предлежание плода. Что такое Тазовое предлежание плода?
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Тазовое предлежание плода – продольное расположение плода в матке с обращенными ко входу в малый таз ножками или ягодицами. Беременность при тазовом предлежании плода нередко протекает в условиях угрозы прерывания, гестоза, фетоплацентарной недостаточности, гипоксии плода, родовых травм. Диагностика тазового предлежания плода производится с помощью наружного и влагалищного исследования, эхографии, допплерографии, КТГ. Лечение тазового предлежания включает комплексы корригирующей гимнастики, проведение профилактического наружного поворота плода, заблаговременный выбор способа родоразрешения.
- Классификация тазовых предлежаний плода
- Причины тазовых предлежаний плода
- Особенности течения беременности
- Диагностика тазового предлежания плода
- Ведение беременности и родов
- Осложнения родов при тазовом предлежании
- Цены на лечение
Общие сведения
Тазовые предлежания плода в акушерстве и гинекологии встречаются в 3-5 % случаев от всех беременностей. Ведение беременности и родов при тазовом предлежании плода требует квалифицированной и высокопрофессиональной помощи женщине и ребенку. При тазовом предлежании плода во время родов первыми по родовым путям проходят ягодицы или ножки ребенка. При этом шейка матки находится еще в недостаточно сглаженном и раскрытом состоянии, поэтому продвижение головки, как наиболее крупной и плотной части плода, оказывается затруднительным. При тазовом предлежании роды могут протекать неосложненно, однако существует повышенная опасность асфиксии, мертворождения плода, родовых травм ребенка и матери.
Тазовое предлежание плода
Классификация тазовых предлежаний плода
К вариантам тазового предлежания плода относятся ножные и ягодичные предлежания. На долю ножных предлежаний приходится 11-13% случаев всех тазовых предлежаний плода. Ножное предлежание может быть полным (обеими ножками), неполным (одной ножкой) или коленным (коленями плода). Ягодичные предлежания встречаются наиболее часто. В 63-75% случаев диагностируется неполное (чисто ягодичное) предлежание, при котором ко входу в малый таз прилежат только ягодицы, а ножки плода оказываются вытянутыми вдоль туловища. При смешанном ягодичном предлежании (20-24%) ко входу в малый таз обращены не только ягодицы, но и ножки плода, согнутые в коленных или тазобедренных суставах.
При различных вариантах тазового предлежания плода развитие биомеханизма родов имеет свои особенности. При чисто ягодичном предлежании, некрупном плоде и нормальных размерах таза матери возможны неосложненные самостоятельные роды. При ножном и смешанном предлежании роды через естественные родовые пути сопряжены со значительными рисками для новорожденного – асфиксией, выпадением пуповины и отдельных частей плода.
При ножном и смешанном предлежании роды через естественные родовые пути сопряжены со значительными рисками для новорожденного – асфиксией, выпадением пуповины и отдельных частей плода.
Причины тазовых предлежаний плода
Факторы, обусловливающее тазовое предлежание плода, многочисленны и изучены не до конца. Препятствовать установлению головки ко входу в малый таз может наличие у женщины фибромы матки, опухолей яичников, анатомического сужения или неправильной формы таза, аномалий строения матки (внутриматочной перегородки, гипоплазии, двурогой или седловидной матки).
Тазовое предлежание может наблюдаться при повышенной подвижности плода, вызванной многоводием, гипотрофией или недоношенностью, гипоксией, микроцефалией, анэнцефалией, гидроцефалией и другими факторами, связанными с патологией ребенка. С другой стороны, ограниченная подвижность плода в полости матки при маловодии, короткой пуповине или ее обвитии также способствует формированию неправильного предлежания.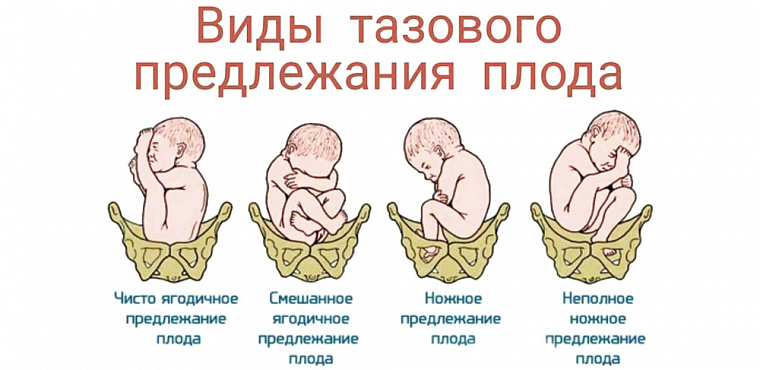
К тазовому предлежанию плода может приводить акушерско-гинекологический анамнез матери, отягощенный неоднократными выскабливаниями матки, эндометритами, цервицитами, многократными беременностями, абортами, осложненными родами. Данные состояния часто приводят к развитию патологического гипертонуса нижних сегментов матки, при котором головка стремится занять положение в верхних, менее спазмированных отделах полости матки. Изменение тонуса миометрия также может быть вызвано рубцом на матке, нейроциркуляторной дистонией, неврозом, переутомлением беременной, перенесенным стрессом и т. д. Тазовое предлежание плода нередко сочетается с низким расположением или предлежанием плаценты.
В многочисленных наблюдениях, которые проводит акушерство и гинекология, отмечается, что тазовое предлежание плода развивается у тех женщин, которые сами были рождены в аналогичной ситуации, поэтому рассматривается вопрос о наследственной обусловленности ножных и ягодичных предлежаний.
Особенности течения беременности
При тазовом предлежании плода течение беременности, гораздо чаще, чем при головном, сопряжено с угрозой или самопроизвольным прерыванием, развитием гестоза и фетоплацентарной недостаточности. Эти состояния, в свою очередь, негативно влияют на созревании нервной, эндокринной и других систем плода. При тазовом предлежании у плода с 33-36 недели гестации происходит замедление процессов созревания структур продолговатого мозга, что сопровождается перицеллюлярным и периваскулярным отеком. При этом нейросекреторные клетки фетального гипофиза начинают работать с повышенной активностью, приводя к преждевременному истощению функции коркового слоя надпочечников, снижению защитно-адаптационных реакций плода.
Изменения в фетальных половых железах представлены гемодинамическими расстройствами (венозным стазом, мелкоточечными кровоизлияниями, отеком ткани), что в дальнейшем может проявиться патологией гонад – гипогонадизмом, синдромом истощения яичников, олиго- или азооспермией и т. д. При тазовых предлежаниях повышается частота развития врожденных пороков сердца, ЦНС, ЖКТ, опорно-двигательного аппарата у плода. Нарушения маточно-плацентарного кровотока проявляются гипоксией, высокой частотой сердцебиений, снижением двигательной активности плода. Во время родов при тазовом предлежании плода нередко развивается дискоординированная или слабая родовая деятельность. Наиболее грубые изменения наблюдаются в случаях смешанного ягодичного или ножного предлежания.
д. При тазовых предлежаниях повышается частота развития врожденных пороков сердца, ЦНС, ЖКТ, опорно-двигательного аппарата у плода. Нарушения маточно-плацентарного кровотока проявляются гипоксией, высокой частотой сердцебиений, снижением двигательной активности плода. Во время родов при тазовом предлежании плода нередко развивается дискоординированная или слабая родовая деятельность. Наиболее грубые изменения наблюдаются в случаях смешанного ягодичного или ножного предлежания.
Диагностика тазового предлежания плода
Об устойчивом тазовом предлежании плода следует говорить после 34-35-ой недели гестации. До этого срока расположение предлежащей части может быть изменчивым. Тазовое предлежание плода определяется благодаря проведению наружного акушерского и влагалищного исследований.
Тазовое предлежание плода характеризуется более высоким стоянием дна матки, не отвечающим сроку гестации. Приемы наружного исследования позволяют определить в области лона мягковатую, неправильной формы, малоподвижную часть плода, не способную к баллотированию. В области дна матки, напротив, удается пальпировать крупную, округлую, твердую и подвижную часть — головку плода. Сердцебиение прослушивается выше или на уровне пупка.
В области дна матки, напротив, удается пальпировать крупную, округлую, твердую и подвижную часть — головку плода. Сердцебиение прослушивается выше или на уровне пупка.
При внутреннем гинекологическом исследовании в случае чисто ягодичного предлежания прощупывается объемная мягковатая часть, в которой можно различить крестец, копчик, паховый сгиб. При ножном или смешанном ягодичном предлежании удается различить стопы плода с пяточными буграми и короткими пальчиками.
Позиция и ее вид при тазовом предлежании устанавливаются по расположению спинки, крестца и межвертельной линии плода. Ягодичное предлежание плода необходимо отличать от таких вариантов головного предлежания, как лицевое и лобное. Уточнение данных в отношении тазового предлежания плода производится с помощью УЗИ, в частности, трехмерной эхографии. Функциональное состояние плода оценивается с помощью допплерографии маточно-плацентарного кровотока и кардиотокографии.
Ведение беременности и родов
У пациенток, относящихся к группам повышенного риска по формированию тазового предлежания, в ходе беременности проводятся мероприятия по предотвращению фетоплацентарной недостаточности, нарушений сократительной активности матки, осложнений со стороны плода.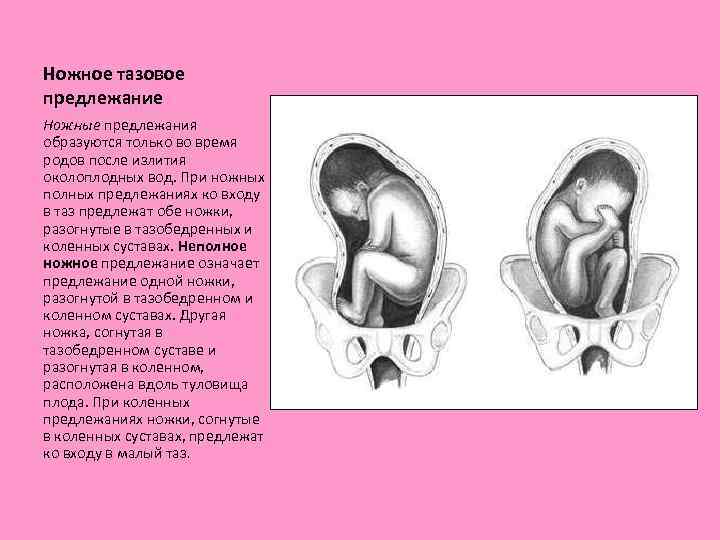 Беременной рекомендуется соблюдение щадящего режима с полноценным ночным сном и дневным отдыхом, сбалансированная диета для профилактики гипертрофии плода.
Беременной рекомендуется соблюдение щадящего режима с полноценным ночным сном и дневным отдыхом, сбалансированная диета для профилактики гипертрофии плода.
С беременными проводится психопрофилактическая работа, направленная на обучение приемам мышечной релаксации и снятия нервной возбудимости. С 35-ой недели гестации назначается корригирующая гимнастика по Дикань, Грищенко и Шулешовой, Кайо, способствующая изменению тонуса миометрия и мышц брюшной стенки, переводу плода из тазового предлежания в головное. В ряде случаев назначаются спазмолитические препараты прерывистыми курсами.
Проведение наружного профилактического поворота плода на головку по Архангельскому в ряде случаев оказывается неэффективным и даже опасным. Рисками такого акушерского приема может служить наступление преждевременной отслойки плаценты, разрыва плодных оболочек, преждевременных родов, разрыва матки, травм и острой гипоксии плода. Данные обстоятельства в последние годы ограничивают применения наружного акушерского пособия в практике лечения тазовых предлежаний плода.
Беременная с тазовым предлежанием плода на 38-39-ой неделе гестации госпитализируется в акушерский стационар для планирования тактики родов. При неосложненной акушерской ситуации (удовлетворительном состоянии плода и роженицы, соразмерности таза и плода, биологической готовности материнского организма, чисто ягодичном предлежании и др.) возможны роды через естественные родовые пути. При этом осуществляется профилактика преждевременного вскрытия плодного пузыря, постоянный мониторный КТГ-контроль за плодом и сокращениями матки, медикаментозное предупреждение аномалий родовой деятельности и гипоксии плода, обезболивание (эпидуральная анестезия в родах), акушерская помощь для скорейшего рождения головки.
Кесарево сечение при тазовом предлежании плода планируется при отягощенном акушерском анамнезе матери (длительном бесплодии, мертворождении, гестозах, переношенной беременности, резус-конфликте, привычном невынашивании), возрасте первородящей старше 30 лет, наступлении данной беременности вследствие ЭКО, крупном плоде, предлежании плаценты, рубце на матке и др.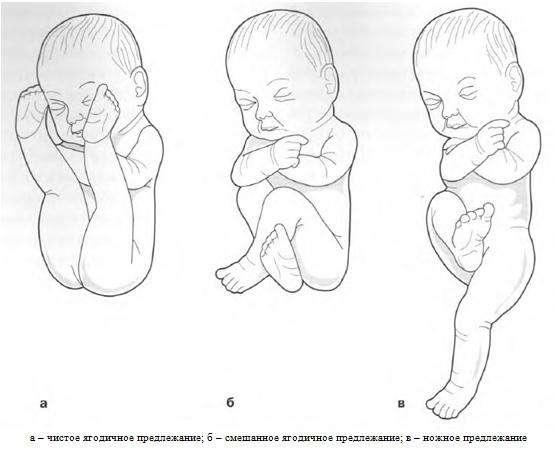 показаниях. Экстренное кесарево сечение также показано в случае нестандартных ситуаций при самостоятельных родах.
показаниях. Экстренное кесарево сечение также показано в случае нестандартных ситуаций при самостоятельных родах.
Осложнения родов при тазовом предлежании
У детей, рожденных в тазовом предлежании, нередко определяются внутричерепные травмы, энцефалопатия, травмы позвоночника, дисплазия тазобедренных суставов. При выявлении асфиксии плода или аспирации околоплодных вод требуются соответствующие реанимационные мероприятия. Новорожденные в ранний неонатальный период подлежат тщательному обследованию невролога. К типичным для тазового предлежания плода родовым травмам у женщин относятся разрывы промежности, шейки матки, влагалища и вульвы, повреждения костей таза.
Профилактическое направление предусматривает тщательное обследование и коррекцию нарушений у женщин, планирующих беременность; выявление беременных групп риска по развитию тазового предлежания плода и проведение своевременной и адекватной подготовки к родам; заблаговременный выбор тактики родов и их ведение под непрерывным контролем акушера-гинеколога.
Вы можете поделиться своей историей болезни, что Вам помогло при лечении тазового предлежания плода.
Источники
- Настоящая статья подготовлена по материалам сайта: https://www.krasotaimedicina.ru/
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Вопросы про предлежание плода и плаценты: страница 3
Что такое тазовое и головное предлежание плода и можно ли повлиять на расположение плода? Гимнастика по Диканю. Чем опасно предлежание хориона или плаценты? На вопросы о предлежании плода и плаценты отвечают врачи медицинских клиник «Арт-Мед».
Задать вопрос
Беременность 19 недель — тазовое предлежание, что делать?
Ничего.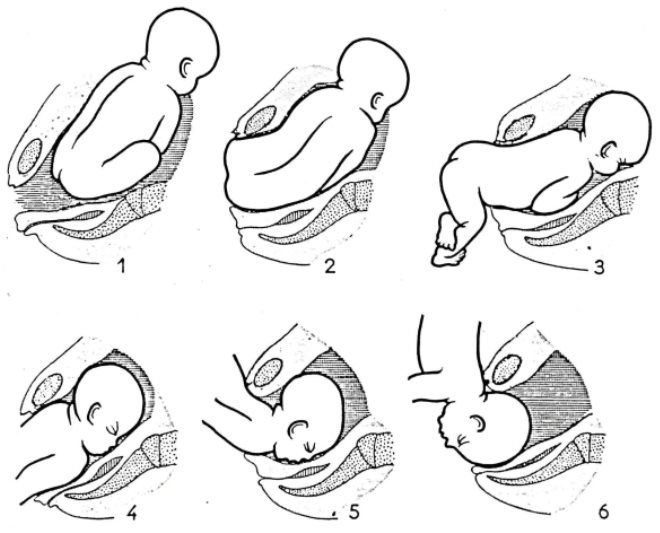 На данном сроке малыш в полости матки активно двигается в любую сторону. Через 5 минут он был уже в другом положении.
На данном сроке малыш в полости матки активно двигается в любую сторону. Через 5 минут он был уже в другом положении.
В 32 недели обнаружили краевое предлежание плаценты, тонуса нет, шейка высокая, лежу на сохранении уже 3 недели. Какие у меня перспективы, удастся ли доносить беременность?
До какого срока удастся доносить беременность, зависит от многих факторов. Необходимы соблюдение рекомендаций докторов, адекватная терапия и большое желание родить в срок здорового малыша.
Срок беременности 33 недели, поставили низкую плацентацию (плацента расположена по передней стенке матки, толщина плаценты — 44 мм, плацента отступает от внутреннего зева — 48 мм, структура плаценты неоднородная, кальцинаты по периферии, степень зрелости — 2, что соответствует сроку беременности). Что это обозначает и какие могут быть последствия?
Плацента расположена нормально. Утолщение плаценты может наблюдаться как в норме, так и при внутриутробной инфекции, иммунологических нарушениях и прочее.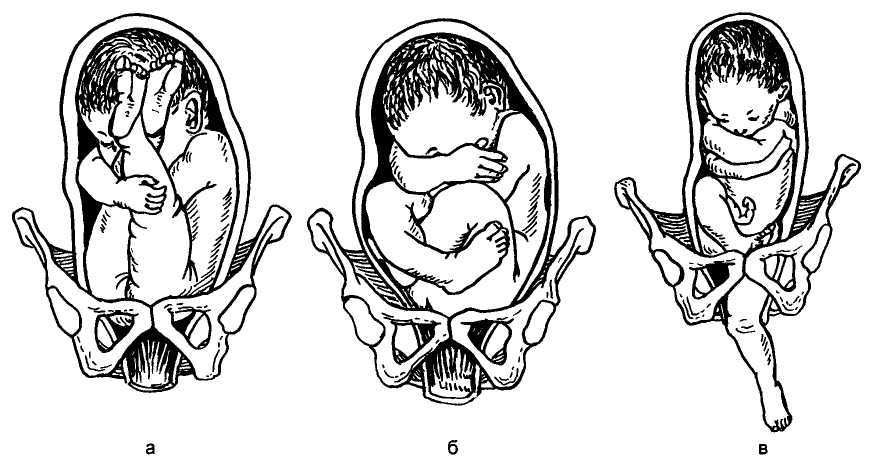 Для уточнения ситуации необходимо обследование. У Вас повышен риск развития плацентарной недостаточности.
Для уточнения ситуации необходимо обследование. У Вас повышен риск развития плацентарной недостаточности.
У меня с 4-х месяцев начались отёки, давление свое 110/70, поднимается иногда до 120/80 и 130/90, в январе на 30 неделе я легла в больницу, на УЗИ обнаружилось утолщение плаценты. Прошел ровно месяц и меня снова госпитализировали с высоким давлением, на УЗИ показало отек плаценты. Как влияет плацентит на ребенка, стоит ли делать преждевременные роды на 37-38 недели и какой способ родоразрешения применяется в данной ситуации?
Утолщение плаценты может наблюдаться не только при плацентите. Пока плацента справляется со своей работой (малыш подрастает соответственно сроку), ее изменения не опасны. Если Ваше давление не будет нормализовано, или малыш будет страдать, потребуется досрочное родоразрешение. Каким способом – зависит от конкретной ситуации.
Мне 23 года, вторая беременность, 24 недели. На УЗИ выявили гиперплазию плаценты с кистозными изменениями, частичное предлежание плаценты по задней стенке, степень зрелости 1-2. Странно то, что за 2 недели до этого в больнице тоже делали УЗИ и с плацентой всё было в порядке. В промежутке между УЗИ перенесла ОРВИ с сильным кашлем, могло ли это так повлиять на ухудшение состояния? Есть ли вероятность, что после полного излечения от простуды плацента вернётся в прежнее состояние?
Странно то, что за 2 недели до этого в больнице тоже делали УЗИ и с плацентой всё было в порядке. В промежутке между УЗИ перенесла ОРВИ с сильным кашлем, могло ли это так повлиять на ухудшение состояния? Есть ли вероятность, что после полного излечения от простуды плацента вернётся в прежнее состояние?
Вирусная инфекция могла стать причиной изменений в плаценте. К предлежанию же плаценты инфекция не имеет отношения. Для уточнения ситуации рекомендую повторить УЗИ через 2-3 недели.
Мой срок беременности 24 недели, низкая плацентация по задней стенке матки, гипертонус матки, внутренний зев достигает, но не перекрывает, внутренний зев закрыт, возможна ли миграция плаценты, поможет ли в этом бандаж, какие лекарства можно употреблять, чтобы привести тонус матки в нормальное состояние?
Плацента еще может подняться. А вот лечение заочно не назначается. Приходите на прием.
У меня срок 40 недели. На УЗИ в 35 недель написали головное прилежание, но толчки я ощущаю внизу живота около лонной кости.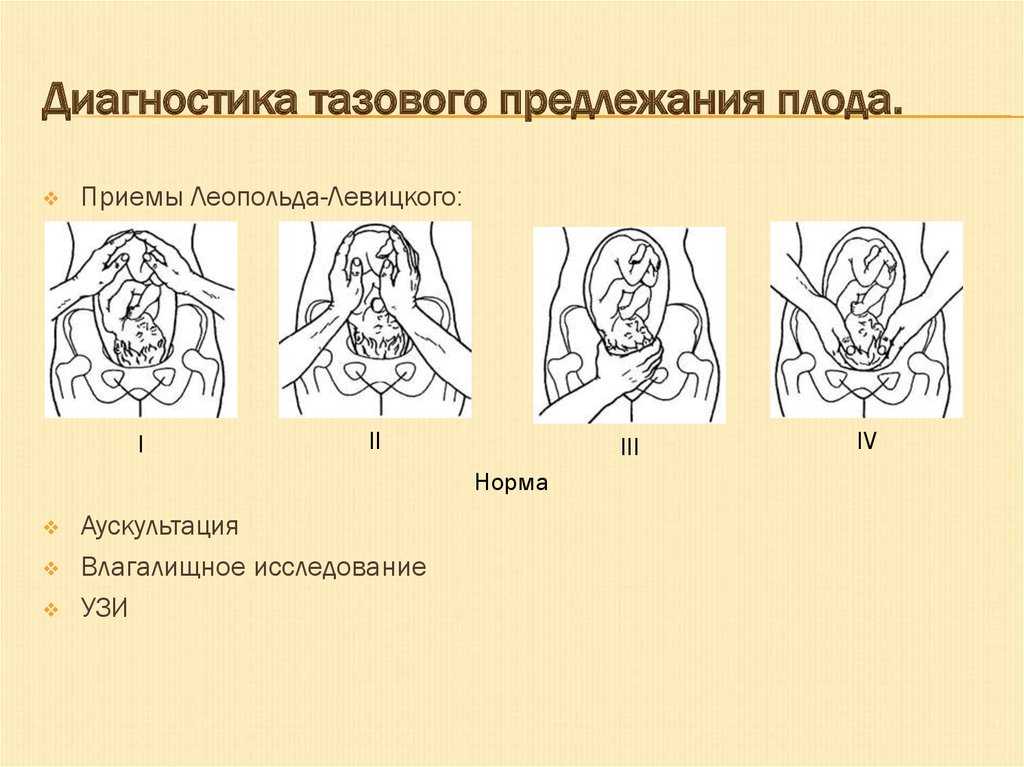 Мог ли врач во время проведения УЗИ ошибиться и у меня тазовое предлежание?
Мог ли врач во время проведения УЗИ ошибиться и у меня тазовое предлежание?
Для уточнения ситуации необходимы либо осмотр, либо повторная ультразвуковая диагностика. Малыш мог и перевернуться.
На сроке 29 недель мой гинеколог сказал, что ребенок в тазовом предлежании. УЗИ на сроке 30 недель показало головное, сегодня гинеколог опять поставил тазовое, срок-34 недели. Перевернется ли плод правильно до конца срока?
До 36 недель малыш еще может повернуться. При многоводии же плод может «вертеться» даже в родах.
У меня в 13,4 недель беременности, заключение УЗИ: низкая плацентация, преимущественная локализация хориона: задняя на уровне внутреннего зева. Можно ли ходить посещать бассейн или нужен полный покой?
В бассейн ходить можно, а вот заниматься сексом и бегать-прыгать нежелательно.
На сроке беременности 15 недель и 3 дня по УЗИ поставили краевое предлежание плаценты по передней стенке матки справа достигает и краем перекрывает внутренний зев.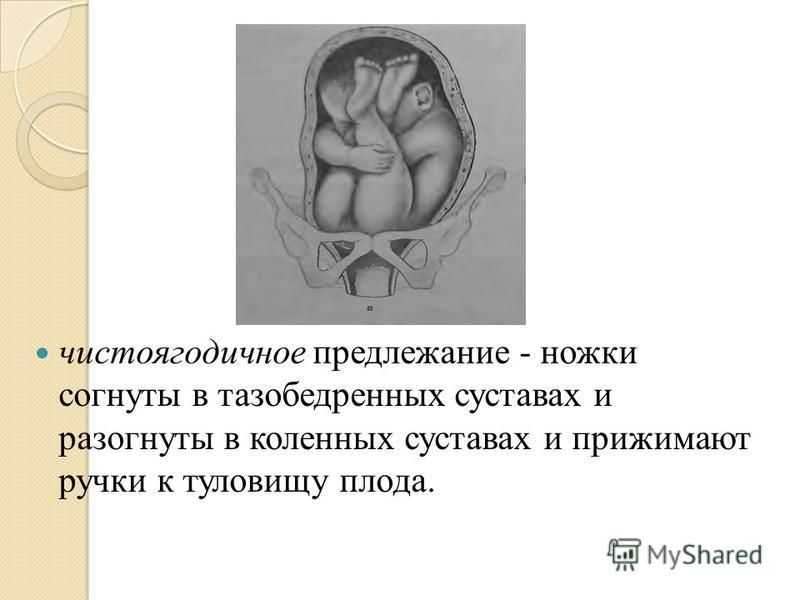 Может ли плацента «подняться», если да, то когда?
Может ли плацента «подняться», если да, то когда?
Да, может, ближе к 20 недель беременности.
На сроке беременности 15 недель 3 дня поставили диагноз — низкая плацентация. Опасно ли это и как может повлиять на развитие плода?
На данном сроке низкое расположение плаценты – вариант нормы. С ростом матки плацента должна «подняться». Если это не произойдет, ситуация будет рассматриваться как предлежание плаценты со всеми вытекающими последствиями. Подробно об этом читайте в разделе «Медицинские публикации».
Срок беременности 35 недель, в 32 недели делала УЗИ, плацента на 5 см выше внутреннего зева, по передней стенке матки. Может ли она подняться до 38 недели, нужно ли делать повторное УЗИ и на каком сроке?
Плацента расположена нормально. Повторите УЗИ в 37 недель беременности.
На УЗИ выявилось, что у меня гиперплазия плаценты, увеличена до 46 мм., срок 32 недели 2 дня. По какой причине это происходит, насколько это опасно? При гиперплазии плаценты роды проходят обычно или путем кесарева сечения?
По какой причине это происходит, насколько это опасно? При гиперплазии плаценты роды проходят обычно или путем кесарева сечения?
Утолщение плаценты может наблюдаться как в норме (при ее небольшой площади), так и при внутриутробной инфекции, пороках развития плода, иммунологических проблемах и пр. Для уточнения ситуации необходимо обследование. Толщина плаценты на способ родоразрешения не влияет.
У меня двурогая матка, неполная перегородка, беременность 12,5 недель. Лежала в больнице с 6 по 9 неделю с угрозой прерывания. Было около 4 УЗИ (первое — в 5 недель), которые диагностировали беременность в левом роге. Сейчас КТР 65 мм, органы визуализируются, хорион 13 мм. Ставят диагноз — «полное предлежание плаценты». У меня никаких жалоб нет. Такое может быть, если беременность была в левом роге? Как я понимаю, хорион не может мигрировать вниз?
Предлежание плаценты вполне может быть в данной ситуации – видимо, выше ей негде было «прикрепиться».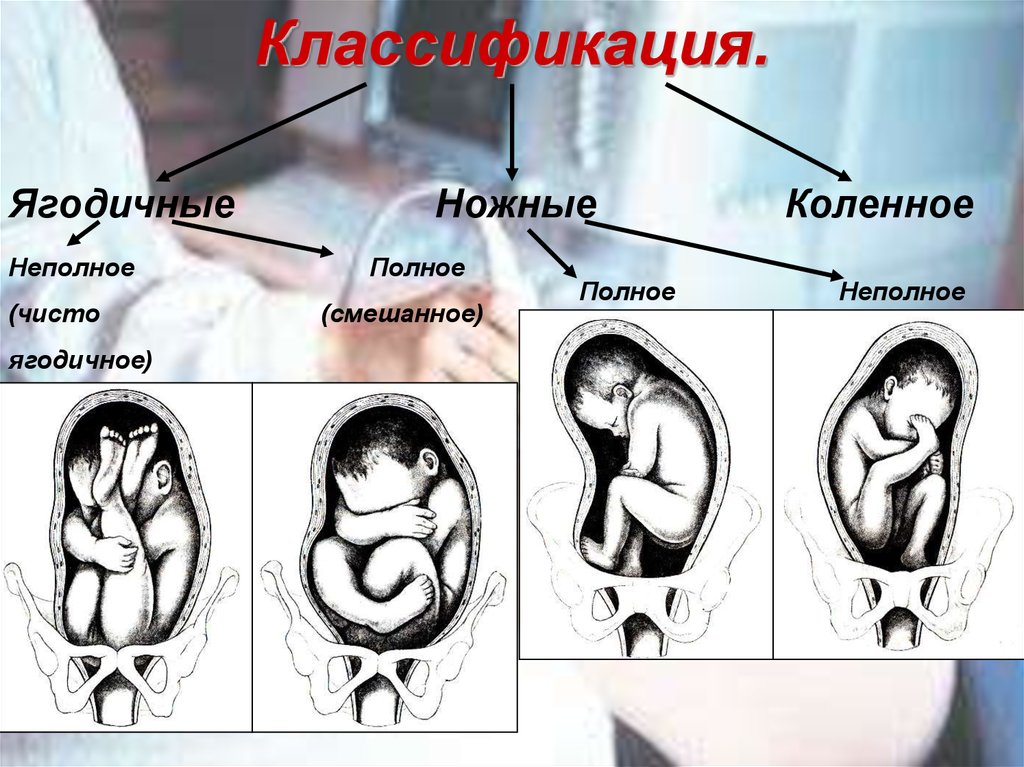
На 18 неделе поставили диагноз. Нижний край плаценты: от нижнего края определяется амниотический тяж к добавочной доле, которая расположена по задней стенке матки (размер 52*15 мм), амниотический тяж перекрывает внутренний зев. И предлежание добавочной доли плаценты. Насколько это опасно?
Предлежание плаценты, даже ее добавочной доли, — серьезное осложнение течения беременности. Подробно об этом читайте в разделе «Медицинские публикации». Амниотический тяж может не мешать течению беременности, а может стать причиной пороков развития конечностей и других частей тела плода, а также может наблюдаться при хромосомных аномалиях. Вам нужно сходить на прием к генетику.
На 22 недели на УЗИ поставили полное предлежание плаценты и укорочение шейки до 20 мм. В моем случае можно ставить пессарий? И есть ли шансы на ее удлинение при постельном режиме и подъеме плаценты?
И наложение швов, и введение пессария при полном предлежании плаценты опасно. Остается надежда на постельный режим и медикаментозное лечение, направленное на нормализацию тонуса матки.
Остается надежда на постельный режим и медикаментозное лечение, направленное на нормализацию тонуса матки.
У меня вторая беременность, срок 35-36 недель, тазовое предлежание плода. Начала отходить пробка. Все показатели в норме. Смогу ли я на таком сроке родить сама при тазовом предлежании? И не рано ли начала отходить пробка? Что должен рассказать или выяснить при осмотре моя врач гинеколог?
Если родовая деятельность будет хорошей, Вы сможете родить сами. Пробка может отойти и за месяц до родов. Доктор должен уточнить размеры плода, Вашего таза, состояние шейки матки.
У меня предлежание плаценты. Беременность 17 недель. Врачи категорически запрещают купание в море. Почему?
Вам не противопоказано купание в море. А вот длительные переезды и перелеты – да.
У меня срок 24 недели. На УЗИ написали головное прилежание. Но толчки я ощущаю в низу живота около лонной кости. Может ли быть такое или на УЗИ могли ошибиться?
Может ли быть такое или на УЗИ могли ошибиться?
На таком сроке малыш постоянно вертится, на момент исследования, возможно, он и был головой вниз, а через 5 минут мог перевернуться попой вниз. Это нормально.
Может ли врач по размерам дна матки и окружности живота сказать примерный вес ребенка?
Предполагаемую массу плода (в граммах) можно высчитать, умножив окружность живота (в см) на высоту стояния дна матки (в см).
Беременность 12 недель, двойня. Плацента по задней стенке, с переходом на переднюю, перекрывает внутренний зев. Может ли плацента мигрировать? Я не работаю, много лежу. Какова вероятность осложнений, и в случае начавшегося кровотечения смогу ли я успеть доехать до больницы?
При многоплодной беременности плацента (плаценты) занимают значительную поверхность матки, поэтому миграция от области внутреннего зева часто бывает затруднена. Пока повода для беспокойства нет. Если после 20 недель беременности плацента не поднимется, и будут появляться кровянистые выделения из половых путей, потребуется лечение в условиях стационара. Акушерские кровотечения непредсказуемы по своей скорости и объему кровопотери.
Акушерские кровотечения непредсказуемы по своей скорости и объему кровопотери.
У меня срок 28 недель, диагноз — предлежание плаценты. Работаю физически, но слышала, что это опасно. Что мне делать чтобы избежать возможных кровотечений и каких-либо других осложнений? Нужно ли оставить работу и придерживаться постельного режима? Слышала также о миграции плаценты, может ли что-то на этом сроке измениться?
Вам необходимо избегать физических нагрузок, тем более что на работе с этим проблем не должно возникнуть – беременных обязаны переводить на легкий труд по закону. Миграция плаценты, конечно, возможна, но на таком сроке уже маловероятна. Если предлежание плаценты сохранится до родов, то кесарево сечение нужно будет делать обязательно.
УЗИ показало КТР 56 мм и определили срок 12 нед 5 дней. Плацента по задней стенке и перекрывает внутренний зев на 15 мм. Как правильно понять данное предложение и какие меры принять для предотвращение неприятных последствий?
Плодное яйцо у Вас прикрепилось низко, преимущественно по задней стенке, но часть плаценты пока закрывает выход из матки (внутренний зев). То есть речь идет о предлежании плаценты. Подробнее об этой патологии читайте в разделе публикаций.
То есть речь идет о предлежании плаценты. Подробнее об этой патологии читайте в разделе публикаций.
На УЗИ (срок 16) недель обнаружили низкое предлежание плаценты, тонус матки повышен. Госпитализацию не предлагали. Есть ли вероятность того, что состояние плаценты еще может измениться?
Да, скорее всего плацента поднимется. Это можно будет отследить при очередном УЗИ (в 20-24 недели беременности). Если у Вас нет кровянистых выделений и угрозы прерывания беременности, госпитализация Вам сейчас не нужна. Однако следует избегать значительных физических нагрузок (больше, чем Ваши обычные) и запоров, а также отказаться от секса.
У меня беременность после ЭКО 13 недель, тяжелая форма гиперстимуляции с размерами яичников 132 и 94 с множеством функциональных кист, симметричное предлежание плаценты. Плод на настоящий момент развивиается без патологий. Каков вероятный прогноз развития беременности, возможно ли мне надеяться на благоприятный исход? Есть у вас специалисты, чтобы я могла к вам обратится за экспертной консультацией?
Поскольку беременность у Вас желанная, необходимо ее сохранять. Скорее всего, большую ее часть Вам придется провести в стационаре. У Вас повышен риск самопроизвольного прерывания беременности, кровотечений, гестоза и других осложнений. Но при грамотном ведении Вы вполне можете выносить и родить здорового малыша. Вы можете записаться к акушер-гинекологу и выбрать врача — профессора.
Скорее всего, большую ее часть Вам придется провести в стационаре. У Вас повышен риск самопроизвольного прерывания беременности, кровотечений, гестоза и других осложнений. Но при грамотном ведении Вы вполне можете выносить и родить здорового малыша. Вы можете записаться к акушер-гинекологу и выбрать врача — профессора.
У меня беременность 22 недели, на УЗИ поставили диагноз «Низкая плацентарность». Чем это грозит для меня и ребенка?
Низкое расположение плаценты может стать причиной развития плацентарной недостаточности, преждевременного прерывания беременности, преждевременной отслойки плаценты и т.д.
В 14 недель по УЗИ поставили диагноз предлежание плаценты, в 19 недель на УЗИ сказали, что предлежания плаценты нет, а есть краевое прикрепление ее. Что это означает?
У Вас плацента начала «мигрировать». Сначала она полностью перекрывала внутренний зев, сейчас только доходит до него нижним краем. При хорошем стечении обстоятельств можно надеяться, что постепенно плацента совсем «поднимется».
Беременность 15 недель, по результатам УЗИ: плацента по передней стенке, 1.7 от внутреннего зева, низкое расположение хориона. Это нормально или патология?
Пока это констатация факта. Если после 20 недель плацента (хорион) не поднимется, то низкая плацентация будет рассматриваться как патология.
Беременность 23-24 недели, на УЗИ сказали, что у матки повышен тонус и низкое расположение плаценты. Врач прописала Генипрал и Верапамил. Какая вероятность, что все нормализуется?
После нормализации тонуса матки (для этого Вам выписали препараты) плацента, скорее всего, поднимется.
Мне на УЗИ в тринадцать недель поставили низкое расположение плаценты- 3,8 см от зева. Насколько это опасно? Насколько опасен перелет на самолете?
В 13 недель беременности расстояние от края плаценты до области внутреннего зева, равное 3,8 см, является абсолютно нормальным. Опасность любого перелета на самолете для беременной женщины заключается в возможности отслойки плаценты и прерывании беременности. Если предпосылок и факторов высокого риска к этим осложнениям нет, то полет вполне возможен. Для исключения этих факторов риска Вам необходим клинический осмотр акушером-гинекологом. Все необходимые консультации и обследования Вы можете получить в нашем медицинском центре.
Если предпосылок и факторов высокого риска к этим осложнениям нет, то полет вполне возможен. Для исключения этих факторов риска Вам необходим клинический осмотр акушером-гинекологом. Все необходимые консультации и обследования Вы можете получить в нашем медицинском центре.
Чего ожидать, если ваш ребенок находится в тазовом предлежании
У вас есть тазовое предлежание? Сделайте глубокий вдох, потому что, вероятно, на вас поступает много информации. Мы познакомим вас с типами тазового предлежания, различными способами поворота ребенка и вашими вариантами родов с тазовым предлежанием.
На протяжении всей беременности ваш ребенок будет двигаться и переворачиваться в матке. Но 90 005 к 36 неделям 90 006 головка большинства младенцев направлена вниз, к родовым путям, и, поскольку на этом этапе у них мало места, они остаются там до тех пор, пока не наступит время родов. Однако около четырех процентов детей в конечном итоге оказываются в тазовом предлежании, когда их голова поднята, а ягодицы направлены к родовым путям.
Не всегда известно, почему ребенок оказывается в тазовом предлежании. Двумя наиболее распространенными причинами являются форма матки матери и наличие миомы внутри или снаружи матки. Но иногда тазовое предлежание «просто случается», — говорит Лори Хинтцен, акушерка из Diversity Midwives.
Существует три типа положения казенной части: полная казенная часть, откровенная казенная часть и неполная казенная часть. Неполное тазовое предлежание также называют тазовым предлежанием на коленях или тазовым предлежанием, в зависимости от положения ребенка.
Полное тазовое предлежание: Попка ребенка опущена, одно или оба колена согнуты и скрещены, как будто ребенок сидит со скрещенными ногами.
Ягодичное предлежание: Ребенок согнут в тазобедренном суставе, голени прижаты к туловищу, стопы прижаты к голове.
Неполное тазовое предлежание: У ребенка болтаются одно или оба колена или ступни (ягодичное тазовое предлежание — это неполное тазовое предлежание, при котором одна или обе ступни свисают в сторону родовых путей, а при коленном тазовом предлежании одно или оба колена свисают).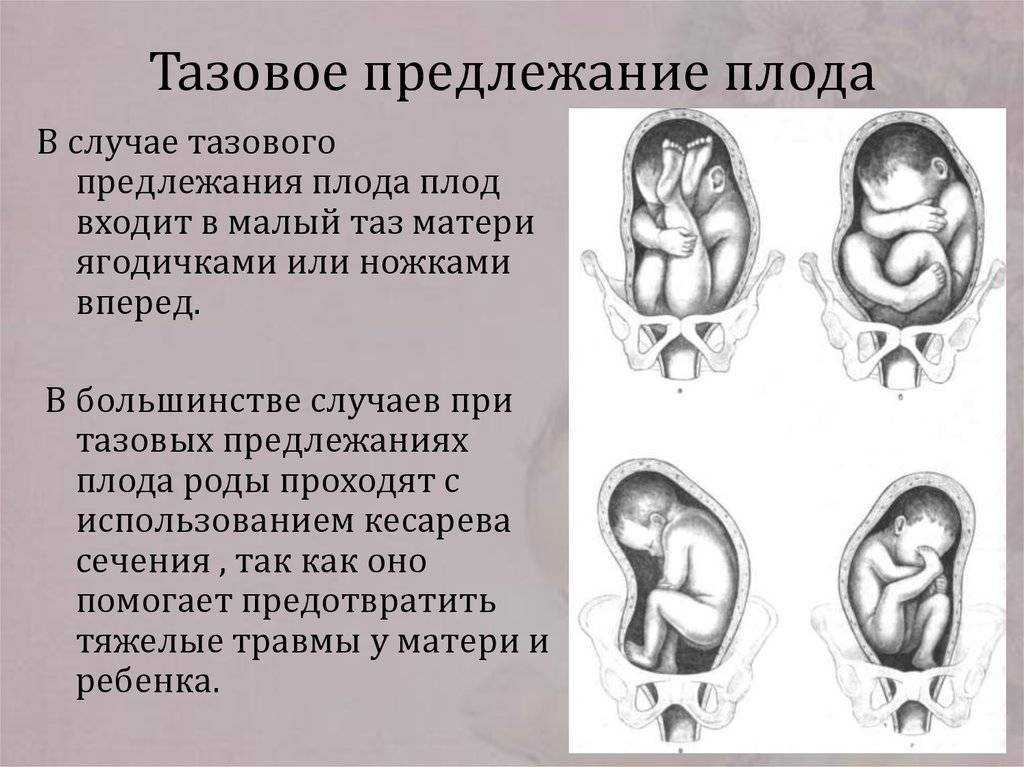
Если у моего ребенка тазовое предлежание, что я могу сделать?
Вы можете услышать слова «Ваш ребенок в тазовом предлежании» уже на УЗИ в возрасте от 18 до 20 недель . Но на этом этапе младенцы настолько малы, что у них еще есть много времени, чтобы подвигаться и перевернуться, говорит Хинтцен. Если ваш ребенок все еще находится в ягодичном предлежании к концу вашей беременности, вам может быть предложено попробовать повернуть его. Вот несколько упражнений, которые вы можете попробовать:
1. Вставайте на четвереньки как можно чаще. С ровной спиной и свисающей маткой медленно ползите назад, затем вперед. Движение вашего таза вперед и назад может побуждать вашего ребенка к вращению.
2. Если вы умеете плавать , идите в бассейн и сделайте несколько плавных кругов. Когда ваша матка подвешена, ваш ребенок может перевернуться.
3. Включите музыку или запись собственного голоса, прижав устройство или наушники к животу — голова ребенка может поворачиваться в сторону звука.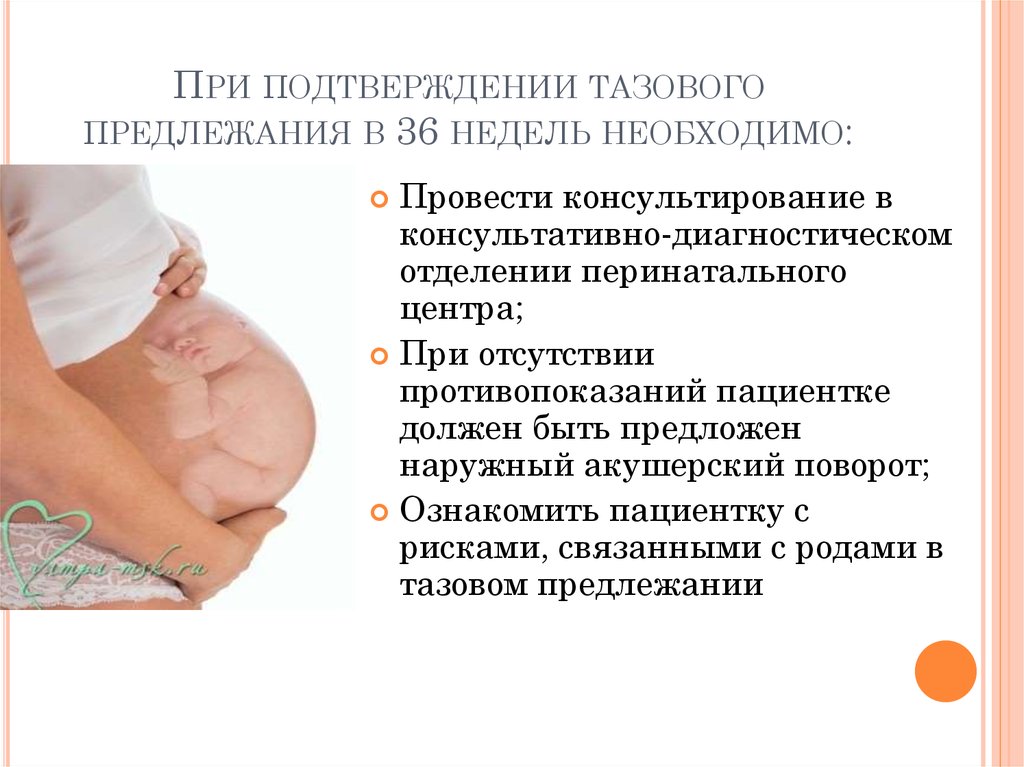
Что еще можно сделать?
Между 34 и 37 неделями ваш врач или акушерка могут попробовать наружную головную версию (ECV). Для этой процедуры врач или акушерка нанесет вам на живот гель и попытается повернуть ребенка, скользя руками по животу. «Это может быть неудобно», — говорит Хинтцен. «Врач или акушерка сделает небольшой поворот, проверит все на УЗИ и продолжит медленно поворачивать ребенка».
Некоторые хиропрактики сертифицированы по технике Вебстера, при которой мануальный терапевт выравнивает таз, что, как предполагается, позволяет ребенку легче принять правильное положение.
Существуют ли риски при тазовом предлежании?
При тазовом предлежании на коленях или на ногах существует более высокий риск выпадения пуповины (когда пуповина спускается по родовым путям раньше, чем ребенок). Когда это происходит, плод может оказывать давление на пуповину, что может ограничить приток крови к плоду. тебе наверное рекомендуется провести кесарево сечение , если ваш ребенок все еще находится в тазовом предлежании до начала родов.
Младенцы с полным или явным тазовым предлежанием в некоторых случаях могут быть родоразрешены через естественные родовые пути, но ваш лечащий врач должен быть обучен этому. После публикации в 2009 году отчета Общества акушеров и гинекологов Канады все чаще предпринимаются попытки вагинальных родов при тазовом предлежании, когда это возможно, но во многих случаях кесарево сечение оказывается самым безопасным путем. Поговорите со своим врачом или акушеркой о наилучшем для вас плане.
Подробнее:
4 совета, как справиться со страхами перед родами
11 рабочих мест, которые стоит попробовать
Оставайтесь на связи
Подпишитесь на ежедневный информационный бюллетень Today’s Parent, чтобы получать наши лучшие новости для родителей, советы, эссе и рецепты.
- Электронная почта*
- CAPTCHA
- Согласие*
Да, я хочу получать Сегодняшнюю рассылку Родителя . Я понимаю, что могу отказаться от подписки в любое время.**
В РЕГИСТРАЦИИ: тазовое предлежание, кесарево сечение, роды, беременность, здоровье, УЗИ первой во время рождения, а не головы.
До 25 недель частота тазового предлежания составляет 28 процентов. Но к родам это уменьшается примерно до трех-четырех процентов беременностей. Положение тазового предлежания может варьироваться в зависимости от сгибания конечностей.
Причины тазового предлежания
Неизвестные причины
Причина казенного положения не всегда понятна или очевидна. У некоторых женщин тазовое предлежание возникает при последовательных беременностях.
Недоношенный ребенок
До 34-й недели беременности в тазу больше жидкости и больше места, чем в срок. Если ребенок родится на этой стадии, вероятность того, что ребенок будет тазовым предлежанием, выше, чем если бы ребенок родился в срок.
Если ребенок родится на этой стадии, вероятность того, что ребенок будет тазовым предлежанием, выше, чем если бы ребенок родился в срок.
Шинирование плода
Если ребенок лежит с прямыми (вытянутыми) ногами со стопами перед лицом, ребенок не может принять правильное положение, поскольку вытянутые ноги не позволяют ему «следовать за своим носом» в положение головой вниз. В случае многоплодной беременности второй близнец может выступать в качестве барьера, тем самым предотвращая вращение первого близнеца.
Активный плод
В случае избыточной жидкости положение ребенка неустойчиво, так как это обеспечивает более свободное движение плода, и вероятность того, что плод останется в одном застойном положении, меньше.
Иногда состояние нижней части живота или таза матери не позволяет головке плода комфортно войти в таз, и поэтому плод поворачивается и предстает как тазовое предлежание.
Эти условия включают суженный таз, предлежание плаценты и миомы. Другие причины включают короткую пуповину, отвислый живот у мамы, которая крупная или у которой было много беременностей, или у которой слишком мало жидкости в матке.
Другие причины включают короткую пуповину, отвислый живот у мамы, которая крупная или у которой было много беременностей, или у которой слишком мало жидкости в матке.
Поворот тазового предлежания
Визуализируйте, как ребенок движется вниз с головкой очень глубоко в вашем тазу несколько раз в день, особенно в сочетании с приведенными ниже позициями и упражнениями.
Плавайте как можно чаще
Это позволяет вашему телу и тазу оставаться свободными и расслабленными. Делайте это в сочетании с наклоном ягодиц и другими упражнениями, описанными ниже.
Наклон тазового предлежания
Начать с 32–35 недель беременности. Делайте это три раза в день по 10–15 минут каждый раз. Убедитесь, что у вас пустой желудок, а ребенок активен. Надежно закрепите один конец гладильной доски на диване или стуле высотой около 30 см (или используйте наклонную доску).
Лягте на доску, поднимите ноги и согните колени, но держите ступни на доске. Расслабьтесь, дышите глубоко и избегайте напряжения.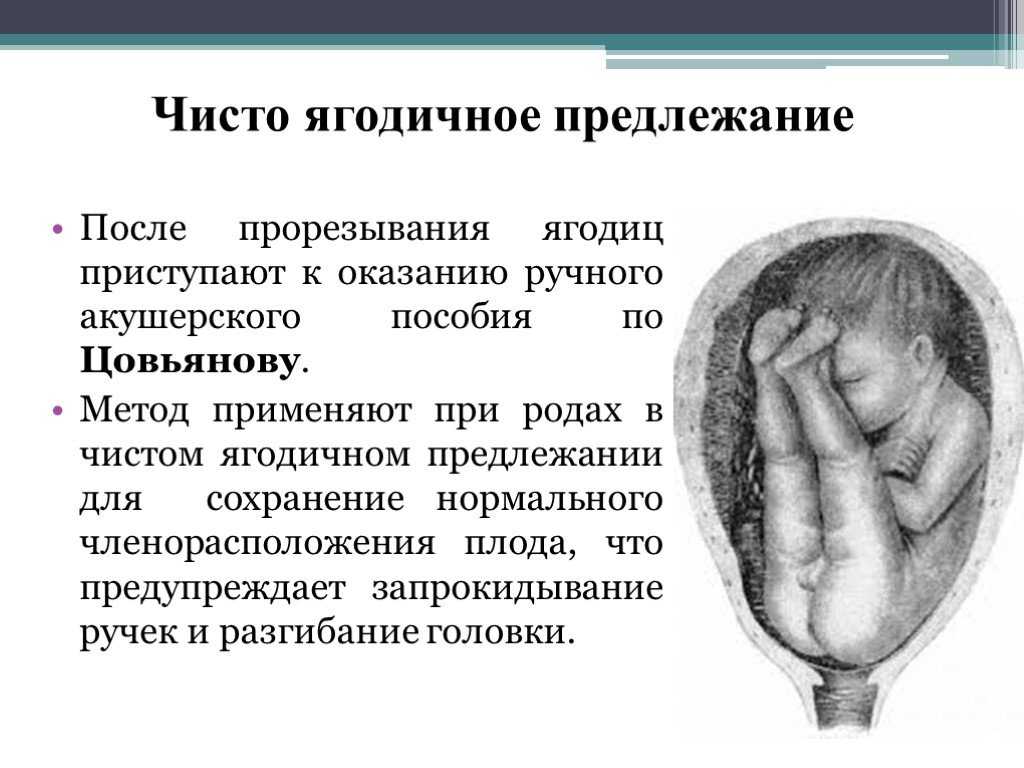 Вы также можете использовать подушки на плоской поверхности, чтобы поднять бедра выше плеч. Гравитация прижимает голову ребенка к глазному дну, подворачивает ее, и затем ребенок может сделать сальто в положение затылка (головой вниз).
Вы также можете использовать подушки на плоской поверхности, чтобы поднять бедра выше плеч. Гравитация прижимает голову ребенка к глазному дну, подворачивает ее, и затем ребенок может сделать сальто в положение затылка (головой вниз).
Компакт-диск/iPod с наушниками
Поместите в штаны по направлению к лобковой кости и включите классическую музыку в течение 10 минут шесть-восемь раз в день.
Фонарик
Попробуйте медленно переместить его от верхней части матки к лобковой кости, пока вы находитесь в положении наклона тазового предлежания. Используйте желтый или красный свет.
Массаж
Начните с левой руки внизу живота, а правой руки чуть выше него. Двигайте руками по часовой стрелке вокруг правой стороны живота.
Когда ваша правая рука достигнет верхней части живота, наведите левую руку на правую и проведите ею вниз по левой стороне живота . Ваша левая рука ведет, когда вы делаете полный круг, продолжая двигаться по часовой стрелке. Аккуратно помассируйте, как если бы вы наносили лосьон. Массируйте в течение десяти минут или более до нескольких раз в день. Попросите вашего партнера помочь.
Аккуратно помассируйте, как если бы вы наносили лосьон. Массируйте в течение десяти минут или более до нескольких раз в день. Попросите вашего партнера помочь.
Прищепка
Поместите на мизинец каждой стопы у внешнего угла ногтя (в сторону, чтобы стимулировать ноготь и подушечку пальца на 30 минут в день). Это точка акупрессуры, которая «движется вниз». Вы также можете сделать это простым нажатием пальца, если не забываете это делать.
Повязка от укачивания
Поместите бусину на четыре пальца выше внутренней лодыжки — еще одна точка акупрессуры, которая используется для стимуляции матки. Не используйте эту точку, если вы испытываете какие-либо симптомы преждевременных родов .
Стакан апельсинового или другого сока
После этого примите положение лежа на боку, поставив бедра выше стоп. Младенцы больше двигаются после высокого уровня сахара!
Наклон таза
с пакетом со льдом на верхней части живота натощак, по 10 минут два раза в день.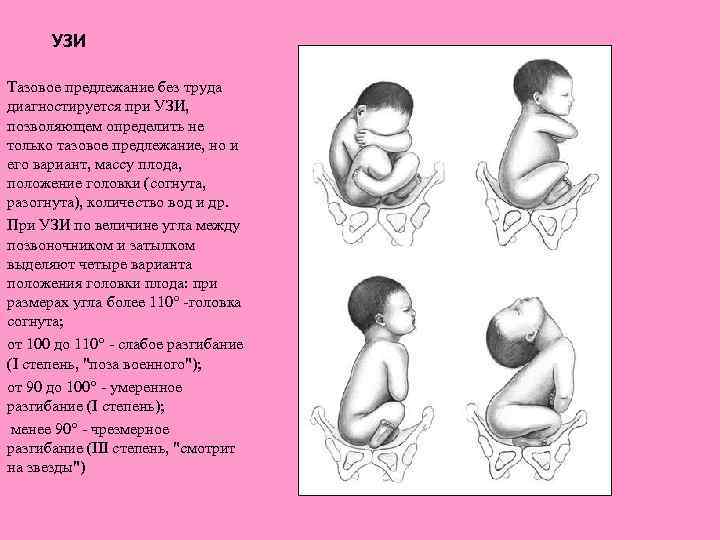 Делайте это, лежа на спине на полу, согнув колени и поставив ступни на пол, подложив под ягодицы три большие подушки. Попробуйте это в сочетании с наушниками и визуализацией.
Делайте это, лежа на спине на полу, согнув колени и поставив ступни на пол, подложив под ягодицы три большие подушки. Попробуйте это в сочетании с наушниками и визуализацией.
Растяжка в машине
Встаньте на четвереньки, затем положите голову и грудь на пол, подняв ягодицы в воздух, округляя спину и возвращаясь на четвереньки.
Колено-грудное положение
Встаньте на колени, бедра согнуты чуть более чем на 90 градусов, но бедра не прижимаются к животу, а голова, плечи и верхняя часть грудной клетки лежат на матраце. Попробуйте делать это по 15 минут каждые два часа бодрствования в течение пяти дней.
Websters Breech
Посетите мануальный терапевт , имеющий опыт работы с этой техникой. Если вы знакомы с гомеопатией, вы можете знать о гомеопатическом средстве под названием Pulsatilla.
Он широко используется гомеопатами, чтобы помочь детям с тазовым предлежанием. Это натуральное средство, безопасное для использования во время беременности, и обычно его можно найти на полке в определенных аптеках или магазинах товаров для здоровья.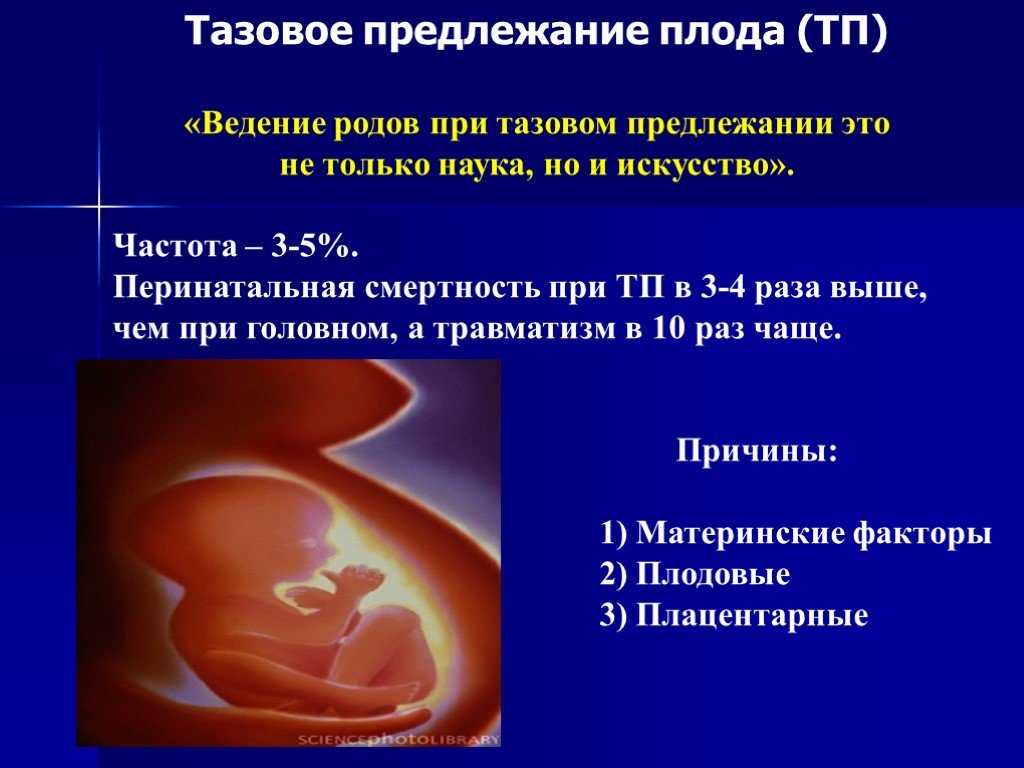 Потенция, используемая для успешного переворота детей с тазовым предлежанием, составляет Pulsatilla 30x, и она безопасна, потому что это средство с низкой потенцией.
Потенция, используемая для успешного переворота детей с тазовым предлежанием, составляет Pulsatilla 30x, и она безопасна, потому что это средство с низкой потенцией.
Также можно использовать потенции 3C или 6C. Высокие потенции следует принимать только под руководством гомеопата или гомеопатического врача. Есть много преимуществ использования этого естественного способа переворачивания ребенка.
Доступно и безболезненно. Pulsatilla может перевернуть ребенка на последней неделе или даже за несколько дней до родов. Вероятно, это самый безопасный способ перевернуть ребенка с тазовым предлежанием, так как он просто не сработает, если есть физиологическая причина, по которой ваш ребенок не может перевернуться.
Ребенок не двигается
Если ваш ребенок лежит в тазовом предлежании к 36-й неделе беременности, ваш врач или акушерка , вероятно, начнут говорить о выполнении наружного поворота головы или ECV.
Когда выполняется ECV, врач руками нащупывает, где находятся головка и попка вашего ребенка. Затем, используя давление извне, он или она пытается как можно мягче перевернуть ребенка. Сначала вам сделали бы УЗИ , чтобы точно увидеть, как лежит ребенок.
Затем, используя давление извне, он или она пытается как можно мягче перевернуть ребенка. Сначала вам сделали бы УЗИ , чтобы точно увидеть, как лежит ребенок.
Сканирование также должно показать, есть ли причина, по которой ребенка нельзя поворачивать вручную. Иногда есть.
Перед попыткой перевернуть ребенка вам могут дать лекарство, чтобы расслабить мышцы живота. Некоторых младенцев поворачивают очень легко, но некоторых поворачивать труднее, и мать может чувствовать некоторый дискомфорт — расслабление и глубокое дыхание облегчат вам задачу.
Иногда младенцев просто нельзя повернуть таким образом, а иногда они могут вернуться в тазовое предлежание сами по себе через несколько дней.
Хотя многие дети с тазовым предлежанием рождаются естественным путем, при вагинальных родах возникает больше рисков, и многие лица, осуществляющие уход, предпочитают выполнять кесарево сечение . Ваш врач посоветует вам.
Риски включают:
- У ребенка с тазовым предлежанием шейка матки раскрывается не так быстро, как в положении затылка или головой вперед.
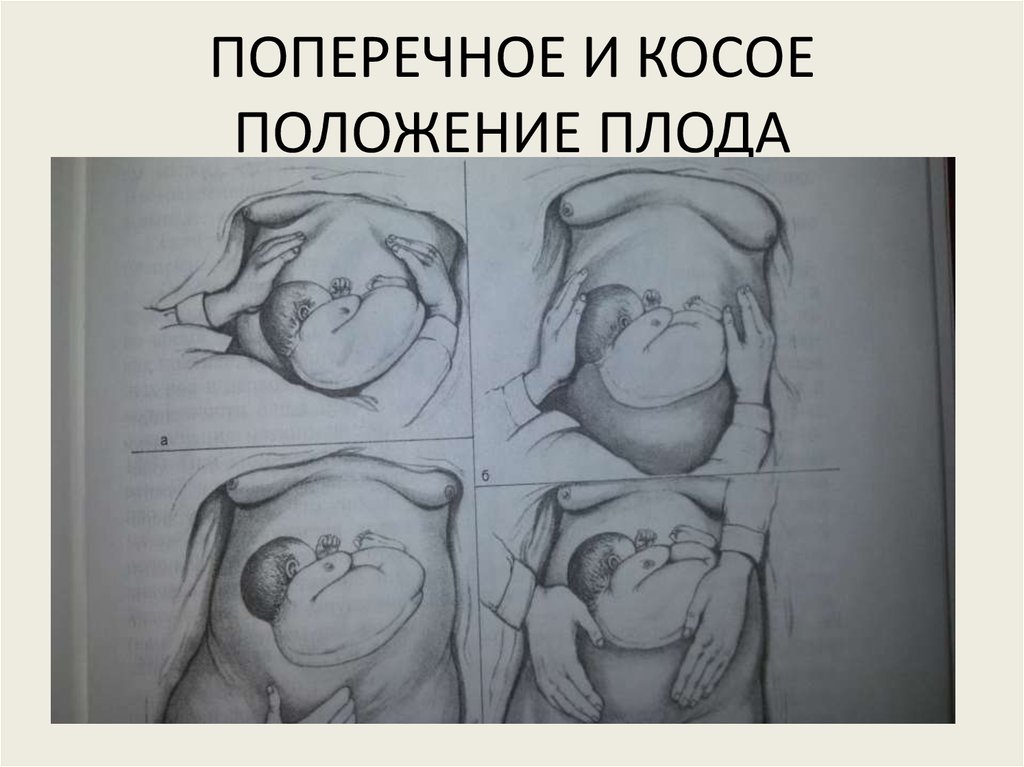
- Очень часто положение ножек ребенка создает эффект «надавливания» на живот (если они согнуты в тазобедренном суставе и вытянуты от колена), что затрудняет маневрирование ребенка, вызывая труд на вытяжку.
- Одна из опасностей для ребенка в тазовом предлежании заключается в том, что самая большая и наименее сжимаемая часть тела (голова) появляется последней.
- Опухание половых органов у девочек и мальчиков – это нормально. Это происходит из-за давления стенок влагалища на мягкую уязвимую область. Иногда это причиняет страдание матери. Отек быстро спадет.
- Неравномерное прилегание тазовой кости к тазу может привести к преждевременному разрыву водяного мешка.
- Риск выпадения пуповины перед ребенком выше в тазовом предлежании, чем в макушке.
Мы живем в мире, где факты и вымысел смешиваются.
Во времена неопределенности вам нужна журналистика, которой вы можете доверять. В течение 14 бесплатных дней вы можете получить доступ к миру глубокого анализа, журналистских расследований, лучших мнений и ряду функций.
