Субклинический гипотиреоз симптомы и лечение у детей: Гипотиреоз у детей — причины, симптомы, методы диагностики и лечения гипотиреоза у детей в клинике для детей и подростков «СМ-Клиника»
Субклинический гипотиреоз у детей — Альфа-Эндо
(По материалам клинических рекомендаций по субклиническому гипотиреозу у беременных и детей Европейской тиреоидной ассоциации 2014 года)
С развитием высокочувствительных методов гормонального анализа было сформировано понятие о субклинических формах заболеваний щитовидной железы. Субклинический гипотиреоз (СГ) является распространенным состоянием у детей и характеризуется повышением базального уровня ТТГ при нормальном уровне свободного Т3 и Т4. До настоящего времени идут споры о клинической значимости СГ, так как зачастую при данном состоянии отсутствует какая-либо специфическая симптоматика.
Путаницы добавляет отсутствие четких лабораторных критериев СГ и отсутствие рандомизированных исследований, оценивающих целесообразность и эффективность его лечения у детей.
Осенью 2014 году Европейская тиреоидная ассоциация выпустила клинические рекомендации по диагностике и лечению СГ, один из разделов которых посвящен проблеме субклинического гипотиреоза у детей. Представлению клинических рекомендаций для детей предшествует обзор литературы, а заключение данного раздела четко отражает современное состояние проблемы СГ у детей.
Представлению клинических рекомендаций для детей предшествует обзор литературы, а заключение данного раздела четко отражает современное состояние проблемы СГ у детей.
Заключения:
· В общей группе детей и подростков с СГ (ТТГ > 5,5–10 мЕд/л) функция щитовидной железы нормализуется более чем в 70% случаев, а в большинстве оставшихся случаев СГ сохраняется на протяжении последующих 5 лет, но редко переходит в явный гипотиреоз.
· Неиммунный (идиопатический) СГ, выявленный при неонатальном скрининге, является гетерогенным расстройством, которое спонтанно проходит в 58% случаев (от 36 до 88%) или остается стойким, но прогрессирует только примерно в 10% случаев, по данным 8-летнего наблюдения.
· СГ в 10 раз чаще встречается у детей с синдромом Дауна по сравнению с общей популяцией. При отсутствии циркулирующих антител к тканям щитовидной железы у младенцев и маленьких детей нормализация ее функции при СГ происходит более чем в 70% случаев.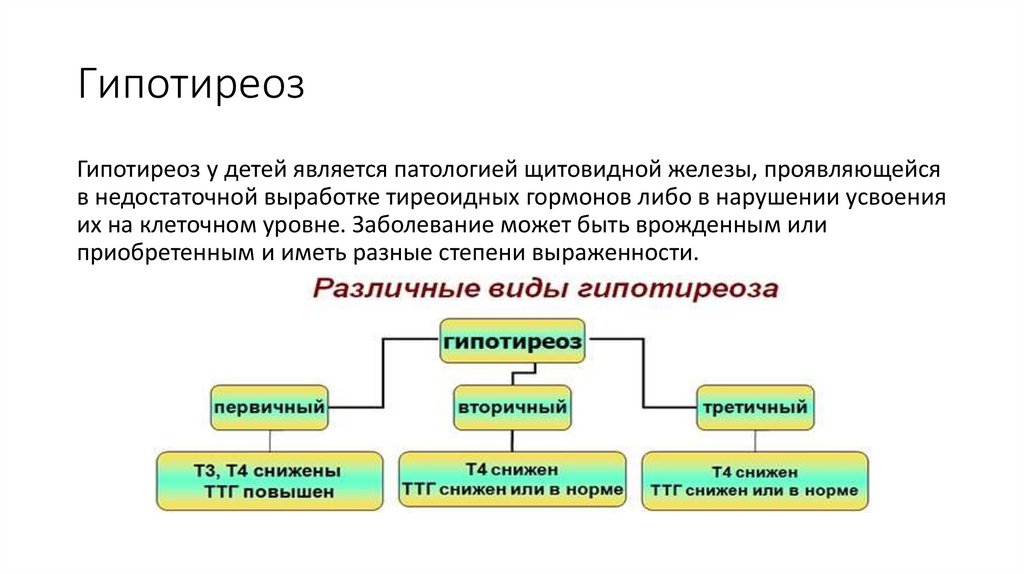 У детей старше 8 лет СГ более вероятно связан с аутоиммунным тиреоидитом (АИТ).
У детей старше 8 лет СГ более вероятно связан с аутоиммунным тиреоидитом (АИТ).
· При СГ вследствие АИТ функция щитовидной железы нормализуется примерно у 34% пациентов, остается стабильной у 42% и ухудшается у 24% детей, по данным 4-летнего наблюдения, при этом в индивидуальных случаях эта вероятность может значительно варьировать и во многом зависит от использованных критериев диагностики СГ.
· У детей с ожирением уровень ТТГ между 5 и 7 мЕд/л, вероятно, является следствием, а не причиной ожирения.
· У большинства детей с СГ отсутствуют симптомы и признаки явного гипотиреоза.
· Недостаточно исследований, оценивающих влияние СГ на нейрофизиологическое развитие детей старше 3 лет. Данные в этом плане относительно более старших детей противоречивы.
· СГ у детей не ассоциирован с неблагоприятным влиянием на рост и развитие скелета, но при нем могут определяться измененные сердечно-сосудистые параметры.
· Высококачественные исследования, изучающие эффекты заместительной терапии у детей, отсутствуют
Возвращаясь к клиническим рекомендациям, следует отметить, что каждая из них имеет свой уровень доказательности, который оценивался следующим образом:
– уровень 1 – высокий уровень доказательности, данные рандомизированных исследований;
– уровень 2 – умеренный уровень, отсутствие рандомизированных исследований, крупные наблюдательные исследования;
– уровень 3 – низкий уровень, серии случаев, экспертное мнение.
Сила рекомендации оценивалась как строгая (S) и слабая (W).
Рекомендация 1:
Для грудных детей старше 1 месяца жизни, у которых уровень ТТГ не нормализовался, рекомендована терапия препаратами левотироксина до 3-летнего возраста, после достижения которого развитие ЦНС больше не зависит уровней тиреоидных гормонов. После 3 лет возможна пробная отмена терапии для дифференциальной диагностики транзиторного и перманентного (постоянного) гипотиреоза.
Уровень 2S
Рекомендация 2:
Если повышение уровня ТТГ сохраняется после 3-летнего возраста, рекомендуется использование различных методик визуализации щитовидной железы для исключения ее структурных аномалий, при выявлении которых вероятность перманентного течения СГ повышается. Дальнейший диагностический поиск, направленный на выявление возможных генетических дефектов и нарушений гормоногенеза в щитовидной железе, не является обязательным и проводится по показаниям.
Уровень 1S
Рекомендация 3:
Для детей с СГ старше 3 лет при отсутствии аутоантител к тканям щитовидной железы (АТ к ТГ, АТ к ТПО) рекомендован регулярный мониторинг уровня ТТГ и концентрации АТ к ТПО. Учитывая низкий риск развития манифестного гипотиреоза в данной возрастной группе, контроль может проводиться 1 раз в год или реже, при отсутствии отрицательной динамики.
Уровень 2S
Рекомендация 4:
У пациентов с синдромом Дауна (трисомия по 21 хромосоме) необходимо проведение регулярного мониторинга функции щитовидной железы.
Уровень 2S
Рекомендация 5:
Риск развития манифестного гипотиреоза возрастает у детей с СГ на фоне хронического аутоиммунного тиреоидита (ХАИТ), в связи с чем у пациентов с повышением титра АТ к ТПО или АТ к ТГ рекомендовано исследование уровня ТТГ (±АТ к ТПО) каждые 6–12 месяцев. Более частый контроль показан детям, чей исходный уровень ТТГ > 10 мЕд/л, и принято решение воздержаться от лечения препаратами левотироксина.
Уровень 2W
Рекомендация 6:
Решение о необходимости лечения препаратами левотироксина должно быть принято после тщательного обсуждения с родителями рисков и потенциальных выгод от лечения. В настоящее время нет убедительных доказательств, позволяющих рекомендовать лечение большинства детей СГ с уровнем ТТГ < 10 мЕд/л и нормальными уровнями свободного или общего Т4.
Уровень 2W
Рекомендация 7:
Несмотря на отсутствие убедительных результатов клинических исследований об эффективности лечения СГ у детей после облучения области щитовидной железы по поводу опухолей головы и шеи, представляется целесообразным лечение препаратами левотироксина у данной группы пациентов.
Уровень 2W
При подготовке данного материала использовались:
1. Lazarus J, Brown RS, Daumerie C, Hubalewska, Dydejczyk A, Negro R, Vaidya B. 2014 European Thyroid Association Guidelines for the Management of Subclinical Hypothyroidism in Pregnancy and in Children. European Thyroid Journal. 2014;3(2):76-94. doi: 10.1159/000362597.
2. Фадеев В.В. По материалам клинических рекомендаций Европейской тиреоидной ассоциации по диагностике и лечению субклинического гипотиреоза у беременных женщин и детей. Клиническая и экспериментальная тиреодология. 2014, том 10, № 3, стр.20–26. doi: 10.14341/ket2014320-26.
Гипотиреоз щитовидной железы у женщин, детей: симптомы и лечение
В ряде случаев лечением данного заболевания занимается терапевт или врач общей практики.
Что такое гипотиреоз
Гипотиреоз — не отдельное заболевание, а синдром — то есть, состояние, которое может развиваться при разных заболеваниях щитовидной железы.
Суть его — в том, что щитовидная железа не справляется со своей работой по выработке гормонов.
Формы и осложнения гипотиреоза
Во-первых, гипотиреоз может быть первичным (вследствие поражения самой щитовидной железы) и вторичным (за счет нарушения ее регуляции со стороны гипофиза). Но вторичный гипотиреоз встречается казуистически редко, и большинство пациентов с гипотиреозом страдают от первичной формы заболевания.
Во-вторых, первичный гипотиреоз разделяют на манифестный (явный) и субклинический.
В первом случае щитовидная железа работает настолько плохо, что в крови имеется явное снижение уровня ее гормонов, и такое состояние обычно сопровождается различными симптомами.
При субклиническом гипотиреозе выработка гормонов щитовидной железой в некоторой степени нарушена, но она еще справляется со своей работой. Поэтому уровень в крови собственных гормонов щитовидной железы (тироксина (Т4) и трийодтиронина (Т3)) находится в пределах нормы, но уровень гормона ТТГ (с помощью которого гипофиз заставляет железу работать) повышен (именно так!). Поскольку на общее самочувствие человека влияют Т3 и Т4, но не влияет ТТГ, при этом состоянии нет клинических симптомов, отсюда и название — субклинический.
Поскольку на общее самочувствие человека влияют Т3 и Т4, но не влияет ТТГ, при этом состоянии нет клинических симптомов, отсюда и название — субклинический.
Осложнения гипотиреоза обычно не выделяют, но выраженный гипотиреоз без лечения способен вызывать необратимые поражения сердца и за счет ускоренного развития атеросклероза приводить к инфаркту, инсульту и другим сосудистым поражениям.
Причины заболевания гипотиреозом
Причиной первичного гипотиреоза (как наиболее частой его формы) является то или иное повреждение ткани щитовидной железы.
Это может быть хирургическое удаление щитовидной железы или большей ее части, врожденное отсутствие железы, есть и множество более редких причин, но наиболее частая причина на сегодняшний день — аутоиммунное поражение железы при хроническом аутоиммунном тиреоидите.
Симптомы гипотиреоза
Симптомы гипотиреоза разнообразны, поскольку, как и многие эндокринные заболевания, он затрагивает практически все системы органов.
К классическим симптомам относятся:
- сонливость, апатия, повышенная утомляемость
- зябкость, плохая переносимость холода
- сухость кожи и волос (критерий сухости волос — голову можно не мыть 2 недели, и волосы не кажутся жирными)
- запоры
- прибавка веса
- замедленное сердцебиение
- повышенный уровень холестерина крови
- нерегулярность менструального цикла и бесплодие у женщин
- нарушение половой функции у мужчин
Но не обязательно у каждого пациента присутствует полный набор симптомов. В некоторых случаях даже манифестный гипотиреоз (с соответствующими изменениями уровня гормонов) может не ощущаться пациентом.
Хотя гипотиреоз чаще выявляют во взрослом возрасте, заболеванию подвержены и дети. В первые месяцы жизни гипотиреоз у ребенка может иметь незначительные клинические проявления. Необходимо обратить внимание на следующие симптомы: пожелтение кожи и видимых слизистых оболочек, макроглоссия (сильное увеличение языка), отечность лица, затруднение дыхания, низкий грубый голос при плаче, слабый сосательный рефлекс, пониженный тонус мышц, запоры, вялость, сонливость, пупочная грыжа. По мере роста ребенка могут наблюдаться отставание в росте и весе, запаздывание прорезывания зубов, отставание в умственном развитии, задержка полового созревания.
По мере роста ребенка могут наблюдаться отставание в росте и весе, запаздывание прорезывания зубов, отставание в умственном развитии, задержка полового созревания.
Лечение гипотиреоза у взрослых и детей
Лечение гипотиреоза достаточно простое. Тем не менее необходимо его пройти, предварительно обратившись к специалисту.
Так же как щитовидная железа в норме постоянно и ежедневно вырабатывала этот гормон, при заместительной терапии это делается в постоянном режиме, но гормон не производится в щитовидной железе, а покупается в аптеке.
Но, поскольку в норме интенсивность выработки гормонов щитовидной железой — величина достаточно постоянная, доза препарата для заместительной терапии подбирается достаточно легко, и лечение не является обременительным для пациента. Препарат принимается в подобранной дозе один раз в день, натощак.
Достаточность дозы препарата определяют по уровню ТТГ, причем после подбора дозы этот анализ выполняется 1 раз в год.
Лечение гипотиреоза в особых ситуациях
Надо учесть, что при субклинической форме гипотиреоза лечение назначается не обязательно. На этой стадии гипотиреоз может спонтанно исчезать через некоторое время, поэтому вместо медикаментозного лечения обычно назначается контроль уровня гормонов через 3–6 месяцев.
При беременности гипотиреоз более опасен — в первую очередь, для будущего ребенка. Поэтому он требует активного выявления (на 8–12 неделе беременности рекомендовано определять уровень свободного Т4 и ТТГ в крови).
В случае выявления, гипотиреоз (даже субклинический) требует незамедлительного назначения заместительной терапии.
Гипотиреоз может быть временным состоянием во время беременности, и после родов потребность в постоянной заместительной терапии сохраняется не всегда.
Особенности лечения гипотиреоза в клинике Рассвет
Гипотиреоз сегодня — не то состояние, при котором ведется разработка каких-то новых, революционных методов лечения. Однако проводить заместительную терапию тоже можно по-разному.
Однако проводить заместительную терапию тоже можно по-разному.
Особенность клиники «Рассвет» — в квалифицированных врачах-эндокринологах, которые принимают правильные решения в соответствии с современными экспертными рекомендациями, и при этом не назначают лишних анализов (как, например, повторные измерения уровня антител к щитовидной железе, не влияющие на выбор лечения).
Мы также не назначаем УЗИ щитовидной железы «на всякий случай», когда для этого исследования нет показаний. Такие ненужные анализы и инструментальные исследования зачастую сильно повышают стоимость лечения у эндокринолога.
Рекомендации врача-эндокринолога клиники Рассвет больным гипотиреозом
При подборе дозы заместительной терапии: строго следуйте рекомендациям вашего эндокринолога по дозировке применяемого препарата, срокам изменения дозы и срокам выполнения анализов. От этого зависит точность и быстрота подбора терапии.
Когда оптимальная доза подобрана (об этом говорит нормализация уровня ТТГ) — знайте, что контроль ТТГ необходимо проводить ежегодно, а при его отклонении от нормы — посещать эндокринолога для обсуждения оптимальной коррекции дозы.
Если до наступления этого срока (1 год) вы вдруг почувствовали изменения своего состояния, появление симптомов недостатка или избытка гормонов щитовидной железы (гипотиреоза или тиреотоксикоза), обратитесь к эндокринологу раньше для более раннего определения уровня гормонов. Такие ситуации иногда бывают.
Вам не противопоказано использование йодированной соли в домашнем хозяйстве, но препараты йода не являются «стимулятором» для щитовидной железы, который заставит ее работать лучше или устранит гипотиреоз.
Если у вас гипотиреоз, и вы планируете беременность, следует помнить о нескольких очень важных вещах:
- еще до зачатия надо убедиться в том, что Ваш уровень ТТГ на фоне заместительной терапии находится в норме
- сразу при наступлении беременности доза тироксина увеличивается на 30–50% (обычно это назначает врач)
- показателем достаточности дозы тироксина является уровень ТТГ и свободного Т4 на 8–12 неделе беременности
- в течение всей беременности эндокринолог должен наблюдать за вашим состоянием
- наличие гипотиреоза и его заместительной терапии не отменяет необходимости в приеме препаратов йода, который необходим будущему ребенку для производства собственных гормонов щитовидной железой.

Автор:
Удовиченко Олег Викторович
врач-эндокринолог
Дата публикации: 26 Ноября 2018
Дата обновления: 13 Сентября 2022
Субклинический гипотиреоз у детей: когда может быть рекомендовано заместительное гормональное лечение
1. Кармишолт Дж., Андерсен С., Лаурберг П. Изменение функции щитовидной железы при субклиническом гипотиреозе: важность клинического наблюдения и терапии. Евр Дж Эндокринол. (2011) 164:317–23. 10.1530/EJE-10-1021 [PubMed] [CrossRef] [Google Scholar]
2. Cerbone M, Capalbo D, Wasniewska M, Mattace Raso G, Alfano S, Meli R, et al. Сердечно-сосудистые факторы риска у детей с длительный нелеченный идиопатический субклинический гипотиреоз. J Clin Endocrinol Metab. (2014) 99: 2697–703. 10.1210/jc.2014-1761 [PubMed] [CrossRef] [Google Scholar]
3. Walsh JP, Bremner AP, Feddema P, Leedman PJ, Brown SJ, O’Leary P. Тиротропин и антитела к щитовидной железе как предикторы гипотиреоза: 13-летнее продольное исследование когорты населения с использованием современных методов иммунологического анализа. J Clin Endocrinol Metab. (2010) 95:1095–104. 10.1210/jc.2009-1977 [PubMed] [CrossRef] [Google Scholar]
J Clin Endocrinol Metab. (2010) 95:1095–104. 10.1210/jc.2009-1977 [PubMed] [CrossRef] [Google Scholar]
4. Hollowell JG, Staehling NW, Flanders WD, Hannon WH, Gunter EW, Spencer CA, et al.. Serum TSH, T(4) , и антитела к щитовидной железе у населения США (19с 88 по 1994 г.): Национальное обследование состояния здоровья и питания (NHANES III). J Clin Endocrinol Metab. (2002) 87:489–99. 10.1210/jcem.87.2.8182 [PubMed] [CrossRef] [Google Scholar]
5. Teng W, Shan Z, Teng X, Guan H, Li Y, Teng D и др. Влияние потребления йода на заболевания щитовидной железы в Китае. N Engl J Med. (2006) 354:2783–93. 10.1056/NEJMoa054022 [PubMed] [CrossRef] [Google Scholar]
6. Vanderpump MP, Tunbridge WM, French JM, Appleton D, Bates D, Clark F, et al. Годовое продолжение Whickham Survey. Клин Эндокринол. (1995) 43:55–68. 10.1111/j.1365-2265.1995.tb01894.x [PubMed] [CrossRef] [Google Scholar]
7. Паоли-Валери М., Маман-Альварадо Д., Хименес-Лопес В., Ариас-Феррейра А., Бьянки Г. , Арата- Беллабарба Г. Частота субклинического гипотиреоза среди здоровых детей и детей с неврологическими заболеваниями в штате Мерида, Венесуэла. Инвест клин. (2003) 44:209–18. [PubMed] [Google Scholar]
, Арата- Беллабарба Г. Частота субклинического гипотиреоза среди здоровых детей и детей с неврологическими заболеваниями в штате Мерида, Венесуэла. Инвест клин. (2003) 44:209–18. [PubMed] [Google Scholar]
8. Ву Т., Флауэрс Дж. В., Тудивер Ф., Уилсон Дж. Л., Пуньясаватсут Н. Субклинические нарушения щитовидной железы и когнитивные способности у подростков в США. БМС Педиатр. (2006) 6:12. 10.1186/1471-2431-6-12 [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
9. Монзани А., Продам Ф., Беллоне С., Бона Г.
Субклинический гипотиреоз. В: Бона Г., Де Лука Ф., Монцани А., редакторы. Заболевания щитовидной железы у детей: последние достижения от фундаментальной науки до клинической практики. Базель: Springer International Publishing; (2015). п. 195–202. [Google Scholar]
10. Лазар Л., Фрумкин Р.Б., Баттат Э., Лебенталь Ю., Филипп М., Мейерович Дж. Естественная история функциональных тестов щитовидной железы за 5 лет в большой педиатрической когорте. J Clin Endocrinol Metab. (2009) 94:1678–82. 10.1210/jc.2008-2615 [PubMed] [CrossRef] [Google Scholar]
(2009) 94:1678–82. 10.1210/jc.2008-2615 [PubMed] [CrossRef] [Google Scholar]
11. Wasniewska M, Salerno M, Cassio A, Corrias A, Aversa T, Zirilli G и др. Проспективная оценка естественного течения идиопатического субклинического гипотиреоза в детском и подростковом возрасте. Евр Дж Эндокринол. (2009) 160:417–21. 10.1530/EJE-08-0625 [PubMed] [CrossRef] [Google Scholar]
12. De Luca F, Wasniewska M, Zirilli G, Aversa T, Arrigo T. В конце двухлетнего наблюдения повышен ТТГ. уровни нормализуются или остаются неизменными у большинства детей с субклиническим гипотиреозом. Ital J Pediatr. (2010) 36:11. 10.1186/1824-7288-36-11 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
13. Cerbone M, Bravaccio C, Capalbo D, Polizzi M, Wasniewska M, Cioffi D, et al.. Линейный рост и интеллектуальный результат у детей с длительным идиопатическим субклиническим гипотиреозом. Евр Дж Эндокринол. (2011) 164:591–7. 10.1530/EJE-10-0979 [PubMed] [CrossRef] [Google Scholar]
14. Wasniewska M, Aversa T, Salerno M, Corrias A, Messina MF, Mussa A, et al. Пятилетняя проспективная оценка щитовидной железы функции у девочек с субклиническим легким гипотиреозом различной этиологии. Евр Дж Эндокринол. (2015) 173:801–8. 10.1530/EJE-15-0484 [PubMed] [CrossRef] [Google Scholar]
Wasniewska M, Aversa T, Salerno M, Corrias A, Messina MF, Mussa A, et al. Пятилетняя проспективная оценка щитовидной железы функции у девочек с субклиническим легким гипотиреозом различной этиологии. Евр Дж Эндокринол. (2015) 173:801–8. 10.1530/EJE-15-0484 [PubMed] [CrossRef] [Google Scholar]
15. Вильяр Х.К., Саконато Х., Валенте О., Аталла А.Н.
Замена гормонов щитовидной железы при субклиническом гипотиреозе. Системная редакция Кокрановской базы данных (2007 г.) 3: CD003419
10.1002/14651858.CD003419.pub2 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
16. Monzani A, Prodam F, Rapa A, Moia S, Agarla V, Bellone S, et al. Эндокринные расстройства в детстве и подростковом возрасте. Естественное течение субклинического гипотиреоза у детей и подростков и потенциальные эффекты заместительной терапии: обзор. Евр Дж Эндокринол. (2012) 168: R1–R11. 10.1530/EJE-12-0656 [PubMed] [CrossRef] [Google Scholar]
17. Wasniewska M, Corrias A, Aversa T, Valenzise M, Mussa A, De Martino L, et al. . Сравнительная оценка терапии L-тироксином по сравнению с отсутствием лечения у детей с идиопатическим и легким субклиническим гипотиреозом. Горм Рес Педиатр. (2012) 77:376–81. 10.1159/000339156 [PubMed] [CrossRef] [Google Scholar]
. Сравнительная оценка терапии L-тироксином по сравнению с отсутствием лечения у детей с идиопатическим и легким субклиническим гипотиреозом. Горм Рес Педиатр. (2012) 77:376–81. 10.1159/000339156 [PubMed] [CrossRef] [Google Scholar]
18. Bona G, Prodam F, Monzani A. Субклинический гипотиреоз у детей: естественное течение и когда лечить. J Clin Res Pediatr Endocrinol. (2013) 5 (Приложение 1): 23–8. 10.4274/jcrpe.851 [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
19. Díez JJ, Iglesias P. Спонтанный субклинический гипотиреоз у пациентов старше 55 лет: анализ естественного течения и факторов риска развития явной недостаточности щитовидной железы. J Clin Endocrinol Metab. (2004) 89:4890–7. 10.1210/jc.2003-032061 [PubMed] [CrossRef] [Google Scholar]
20. Radetti G, Maselli M, Buzi F, Corrias A, Mussa A, Cambiaso P, et al. Естественная история нормального/ умеренное повышение уровня ТТГ в сыворотке крови у детей и подростков с тиреоидитом Хашимото и изолированной гипертиреотропинемией: 3-летнее наблюдение. Клин Эндокринол. (2012) 76:394–8. 10.1111/j.1365-2265.2011.04251.x [PubMed] [CrossRef] [Google Scholar]
Клин Эндокринол. (2012) 76:394–8. 10.1111/j.1365-2265.2011.04251.x [PubMed] [CrossRef] [Google Scholar]
21. Rodondi N, den Elzen WP, Bauer DC, Cappola AR, Razvi S, Walsh JP, et al.. Субклинический гипотиреоз и риск ишемической болезни сердца и смертности. ДЖАМА (2010) 304:1365–74. 10.1001/jama.2010.1361 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
22. Aversa T, Valenzise M, Corrias A, Salerno M, De Luca F, Mussa A, et al. Основной тиреоидит Хашимото отрицательно влияет на развитие субклинического гипотиреоза у детей независимо от других сопутствующих факторов риска. Щитовидная железа (2015) 25:183–7. 10.1089/thy.2014.0235 [PubMed] [CrossRef] [Google Scholar]
23. Aversa T, Corrias A, Salerno M, Tessaris D, Di Mase R, Valenzise M, et al.
Пятилетняя проспективная оценка эволюции функциональных тестов щитовидной железы у детей с тиреоидитом Хашимото с эутиреозом или субклиническим гипотиреозом. Щитовидная железа (2016) 26:1450–6. 10.1089/thy.2016.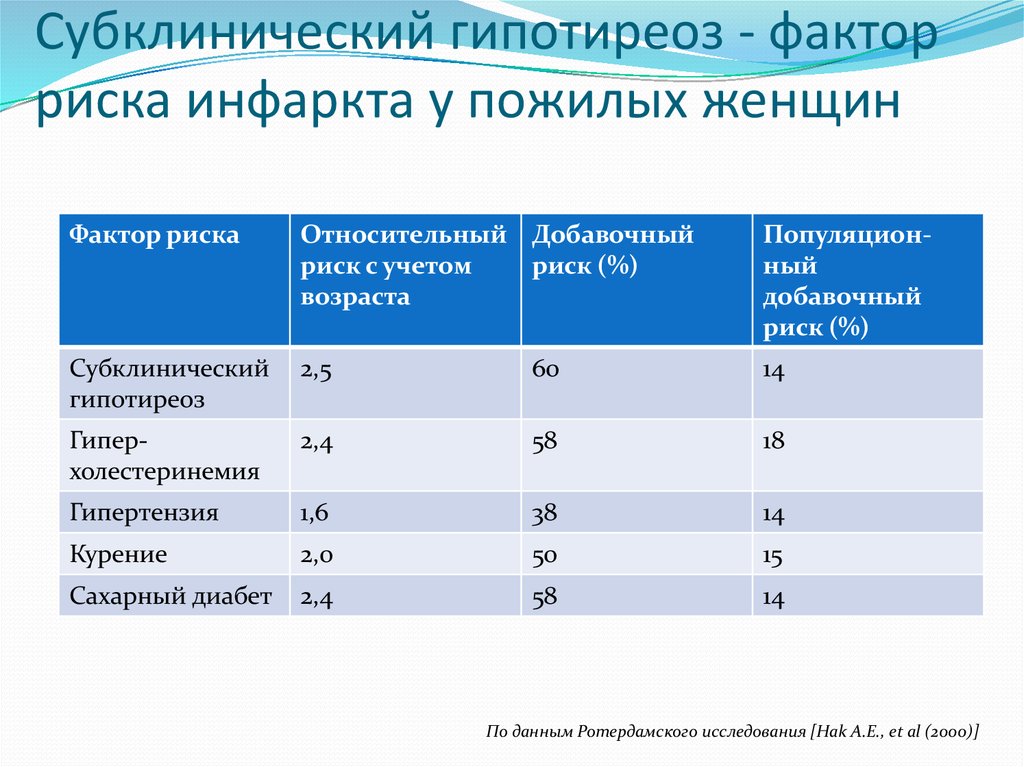 0080 [PubMed] [CrossRef] [Google Scholar]
0080 [PubMed] [CrossRef] [Google Scholar]
24. Де Лука Ф., Сантуччи С., Корика Д., Питроло Э., Ромео М., Аверса Т. Тиреоидит Хашимото в детстве: формы проявления и эволюция во времени. Ital J Pediatr. (2013) 39:8. 10.1186/1824-7288-39-8 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
25. Wasniewska M, Corrias A, Salerno M, Lombardo F, Aversa T, Mussa A, et al.. Исходы детей с гашитоксикозом. Горм Рес Педиатр. (2012) 77:36–40. 10.1159/000334640 [PubMed] [CrossRef] [Google Scholar]
26. Radetti G, Gottardi E, Bona G, Corrias A, Salardi S, Loche S и др. Естественная история эутиреоидного тиреоидита Хашимото у детей. J Педиатр. (2006) 149:827–32. 10.1016/j.jpeds.2006.08.045 [PubMed] [CrossRef] [Google Scholar]
27. Lazarus J, Brown RS, Daumerie C, Hubalewska-Dydejczyk A, Negro R, Vaidya B. Рекомендации Европейской ассоциации щитовидной железы по лечению субклинического гипотиреоза у беременных и детей, 2014 г. Eur Thyroid J. (2014) 3:76–94. 10.1159/000362597 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
28. Corrias A, Cassio A, Weber G, Mussa A, Wasniewska M, Rapa A, et al. Узлы щитовидной железы и рак у детей и подростки, страдающие аутоиммунным тиреоидитом. Arch Pediatr Adolesc Med. (2008) 162: 526–31. 10.1001/archpedi.162.6.526 [PubMed] [CrossRef] [Google Scholar]
Corrias A, Cassio A, Weber G, Mussa A, Wasniewska M, Rapa A, et al. Узлы щитовидной железы и рак у детей и подростки, страдающие аутоиммунным тиреоидитом. Arch Pediatr Adolesc Med. (2008) 162: 526–31. 10.1001/archpedi.162.6.526 [PubMed] [CrossRef] [Google Scholar]
29. Lee JH, Kim Y, Choi JW, Kim YS. Связь между папиллярной карциномой щитовидной железы и гистологически подтвержденным тиреоидитом Хашимото: метаанализ. Евр Дж Эндокринол. (2013) 168:343–9. 10.1530/EJE-12-0903 [PubMed] [CrossRef] [Google Scholar]
30. Boi F, Pani F, Mariotti S. Аутоиммунитет щитовидной железы и рак щитовидной железы: обзор, посвященный цитологическим исследованиям. Eur Thyroid J. (2017) 6: 178–86. 10.1159/000468928 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
31. Fiore E, Rago T, Latrofa F, Provenzale MA, Piaggi P, Delitala A, et al. Тиреоидит Хашимото связан с папиллярным карцинома щитовидной железы: роль ТТГ и лечения L-тироксином. Endocr Relat Cancer (2011) 18:429–37. 10.1530/ERC-11-002 [PubMed] [CrossRef] [Google Scholar]
10.1530/ERC-11-002 [PubMed] [CrossRef] [Google Scholar]
32. Boi F, Minerba L, Lai ML, Marziani B, Figus B, Spanu F, et al. Аутоиммунитет щитовидной железы и повышение уровня ТТГ в сыворотке крови являются независимыми факторами риска малигнизации у пациентов с узлами щитовидной железы. Дж Эндокринол Инвест. (2013) 36:313–20. 10.3275/8579 [PubMed] [CrossRef] [Google Scholar]
33. Mussa A, Salerno MC, Bona G, Wasniewska M, Segni M, Cassio A и др. Концентрация тиреотропина в сыворотке у детей с изолированными узлами щитовидной железы. J Педиатр. (2013) 163:1465–70. 10.1016/j.jpeds.2013.07.003 [PubMed] [CrossRef] [Google Scholar]
34. Cerbone M, Capalbo D, Wasniewska M, Alfano S, Mattace Raso G, Oliviero U и др.. Влияние лечения L-тироксином на ранние маркеры атеросклеротического заболевания у детей с субклиническим гипотиреозом. Евр Дж Эндокринол. (2016) 175:11–9. 10.1530/EJE-15-0833 [PubMed] [CrossRef] [Google Scholar]
35. Di Bonito P, Moio N, Scilla C, Cavuto L, Sibilio G, Sanguigno E и др. . Полезность высокого уровня триглицеридов соотношение холестерина ЛПВП для выявления кардиометаболических факторов риска и доклинических признаков органного поражения у амбулаторных детей. Лечение диабета (2012) 35:158–62. 10.2337/dc11-1456 [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
. Полезность высокого уровня триглицеридов соотношение холестерина ЛПВП для выявления кардиометаболических факторов риска и доклинических признаков органного поражения у амбулаторных детей. Лечение диабета (2012) 35:158–62. 10.2337/dc11-1456 [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
36. Salazar MR, Carbajal HA, Espeche WG, Aizpurúa M, Leiva Sisnieguez CE, March CE и др.. Определение риска и исхода сердечно-сосудистых заболеваний: использование отношения концентрации триглицеридов/липопротеинов высокой плотности в плазме в сравнении с метаболическим синдромом критерии. J Интерн Мед. (2013) 273: 595–601. 10.1111/joim.12036 [PubMed] [CrossRef] [Google Scholar]
37. Urbina EM, Khoury PR, McCoy CE, Dolan LM, Daniels SR, Kimball TR. Отношение триглицеридов к холестерину ЛПВП и повышенная жесткость артерий у детей, подростков и молодых людей. Педиатрия (2013) 131:e1082–90. 10.1542/peds.2012-1726 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
38. Nader NS, Bahn RS, Johnson MD, Weaver AL, Singh R, Kumar S.
Nader NS, Bahn RS, Johnson MD, Weaver AL, Singh R, Kumar S.
Взаимосвязь между функцией щитовидной железы и липидным статусом или резистентностью к инсулину у детей. Щитовидная железа (2010) 20:1333–9. 10.1089/thy.2010.0180 [PubMed] [CrossRef] [Google Scholar]
39. Ittermann T, Thamm M, Wallaschofski H, Rettig R, Völzke H. Уровень тиреотропного гормона в сыворотке крови связан с артериальным давлением у детей и подростков. J Clin Endocrinol Metab. (2012) 97:828–34. 10.1210/jc.2011-2768 [PubMed] [CrossRef] [Google Scholar]
40. Cooper DS, Biondi B. Субклиническое заболевание щитовидной железы. Ланцет (2012) 379: 1142–54. 10.1016/S0140-6736(11)60276-6 [PubMed] [CrossRef] [Google Scholar]
41. Салерно М., Капальбо Д., Цербоне М., Де Лука Ф. Субклинический гипотиреоз у детей – современные знания и открытые вопросы. Нат Рев Эндокринол. (2016) 12:734–46. 10.1038/nrendo.2016.100 [PubMed] [CrossRef] [Google Scholar]
42. Gallizzi R, Crisafulli C, Aversa T, Salzano G, De Luca F, Valenzise M, et al. Субклинический гипотиреоз у детей: всегда ли он субклинический?
Субклинический гипотиреоз у детей: всегда ли он субклинический?
Ital J Pediatr. (2018) 44:25. 10.1186/s13052-018-0462-4 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
43. Айджаз Н.Дж., Флаэрти Э.М., Престон Т., Бракен С.С., Лейн А.Х., Уилсон Т.А.
Нейрокогнитивная функция у детей с компенсированным гипотиреозом: отсутствие краткосрочных эффектов при приеме или отключении тироксина. BMC Endocr Disord. (2006) 6:2
10.1186/1472-6823-6-2 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
44. Svensson J, Ericsson UB, Nilsson P, Olsson C, Jonsson B, Lindberg B, et al.. Лечение левотироксином уменьшает размер щитовидной железы у детей и подростков с хроническим аутоиммунным тиреоидитом. J Clin Endocrinol Metab (2006) 91:1729–34. 10.1210/jc.2005-2400 [PubMed] [CrossRef] [Google Scholar]
45. Surks MI, Ortiz E, Daniels GH, Sawin CT, Col NF, Cobin RH, et al.. Субклиническое заболевание щитовидной железы: научный обзор и руководства по диагностике и лечению. ДЖАМА (2004) 291: 228–38. 10.1001/jama.291.2.228 [PubMed] [CrossRef] [Google Scholar]
ДЖАМА (2004) 291: 228–38. 10.1001/jama.291.2.228 [PubMed] [CrossRef] [Google Scholar]
46. Гариб Х., Таттл Р.М., Баскин Х.Дж., Фиш Л.Х., Сингер П.А., Макдермотт М.Т. Субклиническая дисфункция щитовидной железы: совместное заявление по ведению Американской ассоциации клинических эндокринологов, Американской ассоциации щитовидной железы и Эндокринологического общества. J Clin Endocrinol Metab. (2005) 90: 581–5. 10.1210/jc.2004-1231 [PubMed] [CrossRef] [Google Scholar]
47. Caturegli P, De Remigis A, Rose NR. Тиреоидит Хашимото: клинические и диагностические критерии. Аутоиммун Rev. (2014) 13:391–7. 10.1016/j.autrev.2014.01.007 [PubMed] [CrossRef] [Google Scholar]
Субклинический гипотиреоз у детей: обновления для педиатров
1. Crisafulli G, Aversa T, Zirilli G, Pajno GB, Corica D, De Luca Ф и др. Субклинический гипотиреоз у детей: когда может быть целесообразно заместительное гормональное лечение. Front Endocrinol (Лозанна) 2019;10:109. [Бесплатная статья PMC] [PubMed] [Google Scholar]
2. Van Deventer HE, Mendu DR, Remaley AT, Soldin SJ. Обратная логарифмическая линейная зависимость между тиреотропным гормоном и свободным тироксином, измеренная с помощью прямого аналогового иммуноанализа и тандемной масс-спектрометрии. Клин Хим. 2011;57:122–7. [PubMed] [Google Scholar]
Van Deventer HE, Mendu DR, Remaley AT, Soldin SJ. Обратная логарифмическая линейная зависимость между тиреотропным гормоном и свободным тироксином, измеренная с помощью прямого аналогового иммуноанализа и тандемной масс-спектрометрии. Клин Хим. 2011;57:122–7. [PubMed] [Google Scholar]
3. Бионди Б., Каппола А.Р., Купер Д.С. Субклинический гипотиреоз: обзор. ДЖАМА. 2019; 322:153–60. [PubMed] [Google Scholar]
4. Cooper DS, Biondi B. Субклиническое заболевание щитовидной железы. Ланцет. 2012;379: 1142–54. [PubMed] [Google Scholar]
5. Салерно М., Капальбо Д., Чербоне М., Де Лука Ф. Субклинический гипотиреоз у детей – современные знания и открытые вопросы. Нат Рев Эндокринол. 2016;12:734–46. [PubMed] [Google Scholar]
6. Гопалакришнан С., Чу П.К., Чхиллар М., Амбардар В.К., Саху М., Санкар Р. Зобный аутоиммунный тиреоидит у детей: продольное исследование. Педиатрия. 2008;122:e670–4. [PubMed] [Google Scholar]
7. Lee YJ, Jung SY, Jung HW, Kim SY, Lee YA, Lee SY, et al. Неблагоприятное течение субклинического гипотиреоза у детей с тиреоидитом Хашимото по сравнению с детьми с изолированной неаутоиммунной гипертиреотропинемией. J Korean Med Sci. 2017; 32:124–9. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Неблагоприятное течение субклинического гипотиреоза у детей с тиреоидитом Хашимото по сравнению с детьми с изолированной неаутоиммунной гипертиреотропинемией. J Korean Med Sci. 2017; 32:124–9. [Бесплатная статья PMC] [PubMed] [Google Scholar]
8. Brown RS. Аутоиммунный тиреоидит в детском возрасте. J Clin Res Pediatr Endocrinol. 2013;5 Приложение 1:45–9. [Бесплатная статья PMC] [PubMed] [Google Scholar]
9. Nicoletti A, Bal M, De Marco G, Baldazzi L, Agretti P, Menabo S, et al. Анализ гена рецептора тиреотропинстимулирующего гормона у детей с неаутоиммунным субклиническим гипотиреозом. J Clin Endocrinol Metab. 2009;94:4187–94. [PubMed] [Google Scholar]
10. Abe K, Narumi S, Suwanai AS, Adachi M, Muroya K, Asakura Y, et al. Связь между моноаллельными мутациями TSHR и врожденным гипотиреозом: статистический подход. Евр Дж Эндокринол. 2018;178:137–44. [PubMed] [Академия Google]
11. Cassio A, Nicoletti A, Rizzello A, Zazzetta E, Bal M, Baldazzi L. Текущие мутации потери функции в гене рецептора тиротропина: когда исследовать, клинические эффекты и лечение. J Clin Res Pediatr Endocrinol. 2013; 5 Приложение 1: 29–39. [Бесплатная статья PMC] [PubMed] [Google Scholar]
J Clin Res Pediatr Endocrinol. 2013; 5 Приложение 1: 29–39. [Бесплатная статья PMC] [PubMed] [Google Scholar]
12. De Marco G, Agretti P, Montanelli L, Di Cosmo C, Bagattini B, De Servi M, et al. Идентификация и функциональный анализ новых мутаций двойной оксидазы 2 (DUOX2) у детей с врожденным или субклиническим гипотиреозом. J Clin Endocrinol Metab. 2011;96: E1335–9. [PubMed] [Google Scholar]
13. Кинг К., О’Горман С., Галлахер С. Дисфункция щитовидной железы у детей с синдромом Дауна: обзор литературы. Ir J Med Sci. 2014; 183:1–6. [PubMed] [Google Scholar]
14. Aversa T, Salerno M, Radetti G, Faienza MF, Iughetti L, Corrias A, et al. Особенности проявления и эволюция во времени тиреоидита Хашимото у детей и подростков с синдромом Дауна. Гормоны. 2015;14:410–6. [PubMed] [Google Scholar]
15. Гросси А., Крино А., Лучано Р., Ломбардо А., Каппа М., Фьерабраччи А. Эндокринный аутоиммунитет при синдроме Тернера. Ital J Pediatr. 2013;39:79. [Бесплатная статья PMC] [PubMed] [Google Scholar]
16. Deladoëy J, Ruel J, Giguère Y, Van Vliet G. Действительно ли растет заболеваемость врожденным гипотиреозом? 20-летнее ретроспективное популяционное исследование в Квебеке. J Clin Endocrinol Metab. 2011;96:2422–9. [PubMed] [Google Scholar]
Deladoëy J, Ruel J, Giguère Y, Van Vliet G. Действительно ли растет заболеваемость врожденным гипотиреозом? 20-летнее ретроспективное популяционное исследование в Квебеке. J Clin Endocrinol Metab. 2011;96:2422–9. [PubMed] [Google Scholar]
17. Булуш А.Д., Тифтик Э. Оценка развития нервной системы у детей с врожденным гипотиреозом с помощью Денверского скринингового теста развития. J Pediatr Endocrinol Metab. 2017;30:1061–6. [PubMed] [Академия Google]
18. Reinehr T. Функция щитовидной железы у детей и подростков с алиментарным ожирением. Curr Opin Педиатр. 2011;23:415–20. [PubMed] [Google Scholar]
19. Reinehr T, Andler W. Гормоны щитовидной железы до и после потери веса при ожирении. Арч Дис Чайлд. 2002; 87: 320–3. [Бесплатная статья PMC] [PubMed] [Google Scholar]
20. Гёкдениз Э., Демир С., Дилек И. Влияние железодефицитной анемии на функции щитовидной железы. Джей Клин Эксп Инвест. 2010; 1:156–60. [Google Scholar]
21. Метвалли К.А., Фаргалы Х. С., Хассан А.Ф. Статус щитовидной железы у египетских детей начальной школы с железодефицитной анемией: связь с интеллектуальной функцией. Практика резекции щитовидной железы. 2013;10:91–5. [Google Scholar]
С., Хассан А.Ф. Статус щитовидной железы у египетских детей начальной школы с железодефицитной анемией: связь с интеллектуальной функцией. Практика резекции щитовидной железы. 2013;10:91–5. [Google Scholar]
22. Афроз С., Хан А.Х., Рой Д.К. Функция щитовидной железы у детей с нефротическим синдромом. Mymensingh Med J. 2011;20:407–11. [PubMed] [Google Scholar]
23. Бенвенга С., Вита Р., Ди Бари Ф., Фаллахи П., Антонелли А. Не забывайте о нефротическом синдроме как причине повышенной потребности в заместительной терапии левотироксином. Eur Thyroid J. 2015;4:138–42. [Бесплатная статья PMC] [PubMed] [Google Scholar]
24. Лазар Л., Фрумкин Р.Б., Баттат Э., Лебенталь Ю., Филипп М., Мейерович Дж. Естественная история функциональных тестов щитовидной железы за 5 лет в большой педиатрической когорте. J Clin Endocrinol Metab. 2009 г.;94:1678–82. [PubMed] [Google Scholar]
25. Wasniewska M, Salerno M, Cassio A, Corrias A, Aversa T, Zirilli G, et al. Проспективная оценка естественного течения идиопатического субклинического гипотиреоза в детском и подростковом возрасте. Евр Дж Эндокринол. 2009; 160:417–21. [PubMed] [Google Scholar]
Евр Дж Эндокринол. 2009; 160:417–21. [PubMed] [Google Scholar]
26. Shrestha U, Gautam N, Agrawal KK, Jha AC, Jayan A. Статус йода среди пациентов с субклиническим и явным гипотиреозом по анализу йода в моче: исследование случай-контроль. Индийский J Endocrinol Metab. 2017;21:719–23. [Бесплатная статья PMC] [PubMed] [Google Scholar]
27. Kang MJ, Hwang IT, Chung HR. Чрезмерное потребление йода и субклинический гипотиреоз у детей и подростков в возрасте 6–19 лет: результаты Шестого корейского национального обследования состояния здоровья и питания, 2013–2015 гг. Щитовидная железа. 2018; 28: 773–9. [PubMed] [Google Scholar]
28. Chemaitilly W, Cohen LE. Диагностика эндокринного заболевания: эндокринные поздние последствия рака у детей и его лечение. Евр Дж Эндокринол. 2017; 176: R183–203. [PubMed] [Академия Google]
29. Rosene ML, Wittmann G, Arrojo e Drigo R, Singru PS, Lechan RM, Bianco AC. Ингибирование йодтирониндиодиназы 2 типа лежит в основе повышенного уровня ТТГ в плазме, связанного с лечением амиодароном. Эндокринология. 2010; 151:5961–70. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Эндокринология. 2010; 151:5961–70. [Бесплатная статья PMC] [PubMed] [Google Scholar]
30. Томер Ю., Менкони Ф. Интерферон-индуцированный тиреоидит. Best Pract Res Clin Endocrinol Metab. 2009; 23: 703–12. [Бесплатная статья PMC] [PubMed] [Google Scholar]
31. Benedetti MS, Whomsley R, Baltes E, Tonner F. Изменение гомеостаза гормонов щитовидной железы противоэпилептическими препаратами у людей: участие в индукции глюкуронозилтрансферазы. Евр Дж Клин Фамакол. 2005; 61: 863–72. [PubMed] [Академия Google]
32. Ван ден Берге Г. Нетиреоидные заболевания в отделении интенсивной терапии: синдром с разными лицами. Щитовидная железа. 2014; 24:1456–65. [Бесплатная статья PMC] [PubMed] [Google Scholar]
33. Отметки SD. Синдром нетиреоидной болезни у детей. Эндокринный. 2009; 36: 355–67. [PubMed] [Google Scholar]
34. Stockigt J. Оценка функции щитовидной железы: к комплексному лабораторно-клиническому подходу. Clin Biochem Rev. 2003; 24:109–22. [Бесплатная статья PMC] [PubMed] [Google Scholar]
35. Фавресс Дж., Бурлаку М.С., Майтер Д., Грузон Д. Вмешательство в иммуноанализ функции щитовидной железы: клинические последствия и алгоритм обнаружения. Эндокр Ред. 2018; 39: 830–50. [PubMed] [Google Scholar]
Фавресс Дж., Бурлаку М.С., Майтер Д., Грузон Д. Вмешательство в иммуноанализ функции щитовидной железы: клинические последствия и алгоритм обнаружения. Эндокр Ред. 2018; 39: 830–50. [PubMed] [Google Scholar]
36. Hattori N, Ishihara T, Matsuoka N, Saito T, Shimatsu A. Аутоантитела к тиротропину у пациентов с макротиротропином и долгосрочные изменения уровней макротиротропина и тиреотропина в сыворотке. Щитовидная железа. 2017;27:138–46. [PubMed] [Google Scholar]
37. Roelfsema F, Veldhuis JD. Закономерности секреции тиреотропина в норме и при патологии. Endocr Rev. 2013; 34:619–57. [PubMed] [Google Scholar]
38. Scobbo RR, VonDohlen TW, Hassan M, Islam S. Изменчивость ТТГ в сыворотке у здоровых людей: влияние времени сбора образцов. W V Med J. 2004; 100: 138–42. [PubMed] [Академия Google]
39. Бенвенга С., Ди Бари Ф., Гранезе Р., Антонелли А. Тиротропин сыворотки и фаза менструального цикла. Front Endocrinol (Лозанна) 2017;29;8:250. [Бесплатная статья PMC] [PubMed] [Google Scholar]
40. Гэри К.А., Винокур А., Дуглас С.Д., Капур С., Заугг Л., Динджес Д.Ф. Полная депривация сна и ось щитовидной железы: влияние сна и бодрствования. Aviat Space Environ Med. 1996; 67: 513–9. [PubMed] [Google Scholar]
Гэри К.А., Винокур А., Дуглас С.Д., Капур С., Заугг Л., Динджес Д.Ф. Полная депривация сна и ось щитовидной железы: влияние сна и бодрствования. Aviat Space Environ Med. 1996; 67: 513–9. [PubMed] [Google Scholar]
41. Чаудхари В., Бано С. УЗИ щитовидной железы. Индийский J Endocrinol Metab. 2013;17:219–27. [Бесплатная статья PMC] [PubMed] [Google Scholar]
42. Bauer AJ, Francis GL. Оценка и лечение узлов щитовидной железы у детей. Curr Opin Педиатр. 2016; 28: 536–44. [PubMed] [Google Scholar]
43. Ittermann T, Thamm M, Wallaschofski H, Rettig R, Völzke H. Уровень тиреотропного гормона в сыворотке крови связан с артериальным давлением у детей и подростков. Клин Эндокринол Метаб. 2012;97:828–3. [PubMed] [Google Scholar]
44. Чатлы Г., Кир М., Аник А., Йылмаз Н., Бебер Э., Абаджи А. Влияние лечения L-тироксином на функции левого желудочка у детей с субклиническим гипотиреозом. Арч Дис Чайлд. 2015; 100:130–7. [PubMed] [Академия Google]
45. Tacito LHB, Pires AC, Yugar-Toledo JC. Нарушение потока-опосредованной дилатационной реакции и толщины комплекса интима-медиа сонных артерий у пациентов с сахарным диабетом 1 типа со средней продолжительностью заболевания 4,1 года. Arch Endocrinol Metab. 2017;61:542–9. [PubMed] [Google Scholar]
Нарушение потока-опосредованной дилатационной реакции и толщины комплекса интима-медиа сонных артерий у пациентов с сахарным диабетом 1 типа со средней продолжительностью заболевания 4,1 года. Arch Endocrinol Metab. 2017;61:542–9. [PubMed] [Google Scholar]
46. Bachar GN, Dicker D, Kornowski R, Atar E. Эпикардиальная жировая ткань как предиктор ишемической болезни сердца у бессимптомных субъектов. Ам Джей Кардиол. 2012; 110: 534–53. [PubMed] [Google Scholar]
47. Фаргали Х.С., Метвалли К.А., Раафат Д.М., Алгоухари М., Саид Г.М. Толщина эпикардиального жира у детей с субклиническим гипотиреозом и его связь с субклиническим атеросклерозом: пилотное исследование. Горм Рес Педиатр. 2019;92:99–105. [PubMed] [Google Scholar]
48. Cerbone M, Capalbo D, Wasniewska M, Mattace Raso G, Alfano S, Meli R, et al. Кардиоваскулярные факторы риска у детей с длительно нелеченым идиопатическим субклиническим гипотиреозом. J Clin Endocrinol Metab. 2014;99:2697–703. [PubMed] [Google Scholar]
49.
