Скрининг при беременности что это: Что такое скрининг при беременности
Пренатальный скрининг 1 триместра, цена биохимического скрининга крови первого триместра беременности
Содержание
Что такое скрининг 1 триместра
Скрининг 1 триместра – комплекс обследований, которые проводят с десятой по тринадцатую неделю беременности. Проводят эти мероприятия всем беременным женщинам, во всех медицинских организациях, где наблюдают беременных. Необходимость прохождения скрининга 1 триместра определяется приказом Министерства здравоохранения РФ №572н «Об утверждении Порядка оказания медицинской помощи по профилю «акушерство и гинекология». Включает ультразвуковую диагностику и определение материнских сывороточных маркёров (РАРР-А и свободной бета-субъединицы хорионического гонадотропина). Далее специальная программа рассчитывает риск рождения ребёнка с хромосомной патологией. Это и есть основная задача первого скрининга.
И УЗИ, и анализ материнских сывороточных маркёров лишь косвенно указывают на наличие отклонений. Потому это и является скрининговым методом, то есть методом, призванным в большом потоке беременных женщин выявлять отдельных — с высоким риском аномалий у плода. Конечно, выявленные риски потом требуется перепроверять, поэтому в случае неблагоприятных результатов анализа проводятся подтверждающие инвазивные исследования.
Конечно, выявленные риски потом требуется перепроверять, поэтому в случае неблагоприятных результатов анализа проводятся подтверждающие инвазивные исследования.
Показания к первому скринингу
Комбинированный скрининг 1 триместра необходимо пройти каждой женщине, так как риск развития аномалий плода есть всегда. Этого требует и 572 приказ Минздрава. Особенно важно провести обследование в следующих случаях:
- Возраст матери превышает 35 лет, отца – 45 лет;
- Вредные привычки у родителей: курение, алкоголизм, употребление наркотиков;
- Перенесенное инфекционное заболевание в первые недели беременности;
- Прерванные патологические беременности в анамнезе: выкидыши, замершие и регрессирующие беременности;
- Плод с диагностированными хромосомными мутациями в прошлых беременностях или рождённый ребёнок с отклонениями;
- Наследственные заболевания у близких родственников родителей;
- Прием запрещённых для беременных лекарственных препаратов в первых неделях;
- Мать и отец – кровные родственники;
- Высокий риск прерывания беременности на раннем сроке.
Этапы первого скрининга при беременности
Ультразвуковая диагностика
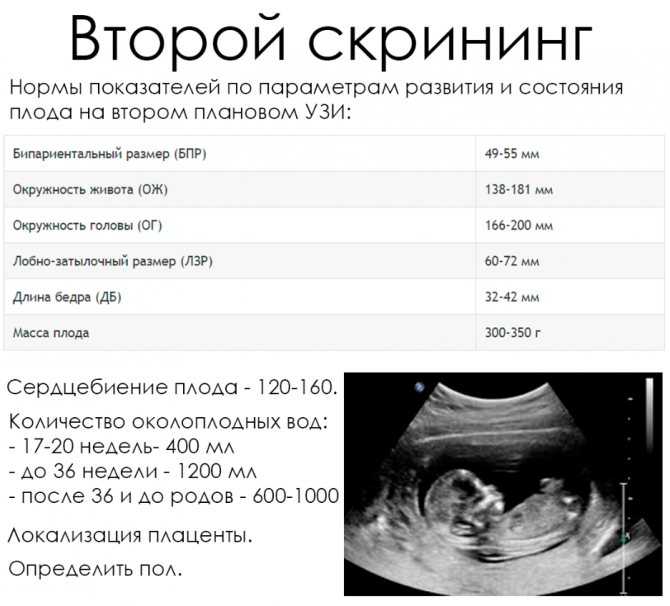
Всегда проводится перед биохимическим анализом, так как показывает точный срок беременности. Прогнозировать наличие у плода генетических патологий можно с одиннадцатой недели, когда становятся заметны физические отклонения от нормы.
В процессе обследования замеряют размеры, положение и состояние органов плода, полученные данные обрабатывают с помощью компьютерной программы, которая определяет риск мутаций. Результат УЗИ неточный, требует перепроверки и не всегда совпадает с реальным положением дел.
Биохимический скрининг 1 триместра
После определения срока беременности, нужно сдать кровь на плазменный протеин А (РАРР-А) и свободную бета-субъединицу хорионического гонадотропина, он же ХГЧ. Гормон вырабатывается хорионом – оболочкой зародыша. До 10 недели кровь на ХГЧ сдают для подтверждения внематочной беременности. Исследование на наличие патологий у плода проводится на десятой-двенадцатой неделе, когда гормон перестает активно вырабатываться и его количество стабилизируется.
Точно определить наличие генетических заболеваний с помощью анализа крови на маркёры нельзя. Отклонения уровня гормона от нормы бывают вызваны причинами, не связанными с мутациями хромосом: двуплодной беременностью, сахарным диабетом, токсикозом, плацентарной недостаточностью.
Подтверждение диагноза инвазивной диагностикой
Если результаты первого скрининга при беременности показали высокий риск хромосомных патологий у будущего ребёнка, для верификации диагноза проводится забор клеток плода для последующего генетического исследования. С этой целью делают прокол брюшной стенки, через который берут биоматериал на исследование.
В качестве дополнения к первому скринингу всем беременным женщинам может быть рекомендован неинвазивный пренатальный тест Пренетикс. Это надёжный и точный скрининговый тест, который показывает вероятность рождения ребёнка с хромосомными заболеваниями с точностью 99,2% (для синдрома Дауна), что существенно точнее традиционного скрининга 1 триместра.
НИПТ позволяет в ряде случаев избежать выполнения инвазивного вмешательства – прокола брюшной стенки для забора генетического материала плода. Инвазивные процедуры несут некоторые риски для здоровья матери и ребёнка, очень низкие в процентном отношении, но вынуждающие считаться с ними с учётом массовости охвата беременных.
Для теста Prenetix достаточно 20 мл материнской крови. Сдать кровь можно в любой точке России. Результат – в течение двух недель.
Для повышения информативности 1 скрининга рекомендуется одновременно с традиционным скринингом первого триместра пройти неинвазивный пренатальный тест Пренетикс.
Неинвазивный тест Пренетикс по американской технологии Harmony – это возможность обнаружить хромосомные аномалии плода без побочных эффектов от процедуры. На исследование у будущей матери берут 20 мл венозной крови. Время ожидания результата – от двух дней. Тест выявляет самые распространенные хромосомные заболевания, приводящие после рождения к инвалидности, ухудшению качества жизни или гибели ребёнка в первые годы жизни:
- Синдром Дауна
- Синдром Эдвардса
- Синдром Патау
- Синдром Шершевского-Тёрнера
- Синдром Клайнфельтера
- Увеличение числа Х-хромосом у девочек
- Увеличение числа Y-хромосом у мальчиков
Исследование проводят после 10 недели беременности, когда в крови матери появляется достаточное количество ДНК плода.
Преимущества Пренетикс перед другими неинвазивными исследованиями
Гарантия результата
Вероятность погрешности теста Prenetix – 1 к 10 000. То есть, результаты верны более чем в 99,99% случаях.
Гарантия надёжности
В исследованиях технологии Harmony приняли участие более 23 000 женщин. В исследованиях других тестов, российских и международных, принимало участие менее 2000 человек, поэтому у них больше вероятность получить ошибочный результат. К настоящему времени тесту Prenetix доверились более 250 000 женщин в разных странах, и это число ежедневно увеличивается.
Точный диагноз на раннем сроке беременности
У неинвазивного пренатального тестирования высокая чувствительность, поэтому скрининг-тест Prenetix проводится с 10 недель беременности. При прохождении Prenetix в случае выявления риска патологии и подтверждения диагноза верифицирующими методами у родителей есть время на осознание ситуации и принятие решения. В случае, если риск не выявлен, будущие родители будут знать это уже на самом раннем сроке.
Результат при любом виде наступления беременности
Prenetix – единственный неинвазивный тест, который проводится при двуплодной беременности, суррогатном материнстве, ЭКО, донорских яйцеклетках или сперме.
Определение пола ребёнка на десятой неделе беременности
При выполнении теста Prenetix пол ребёнка определяется на раннем сроке, что невозможно сделать при ультразвуковой диагностике. Другие аналогичные тесты не делаются при двуплодной беременности. Пол, как правило, определяется на 23-25 неделе.
Не требуется повтор и пересдача анализов
Повторная сдача крови проводится менее чем в 3% случаев. В других вариантах НИПТ – более чем в 6%.
Возможность пройти тест в любой точке России
Сдать кровь на тест Пренетикс можно в любом регионе России, вне зависимости от места вашего проживания.
Неинвазивное тестирование – весьма информативное дополнение к традиционному первому скринингу при беременности, при котором исследуется множество других важных показателей.
Prenetix рекомендован всем беременным женщинам после прохождения первого скрининга. Неинвазивное пренатальное тестирование позволяет:
- Определить с высокой точностью риски хромосомных патологий плода на раннем сроке
- В ряде случаев избежать необходимости проведения инвазивной процедуры для верификации ошибочно определённого риска.
Если тест Пренетикс положительный, инвазивная диагностика проводится (при отсутствии явных противопоказаний со стороны как здоровья матери, так и течения беременности). Вас готовы проконсультировать наши врачи-генетики и ответить на те ваши вопросы, которые не осветил ведущий беременность врач.
Пренатальный скрининг 1-3 триместр роддом «Лелека»
Пренатальный скрининг 1-3 триместр роддом «Лелека»
Почему стоит делать пренатальный скрининг в «Лелеке»?
Профессионализм
В роддоме «Лелека» работают высококвалифицированные акушеры-гинекологы, которые владеют ультразвуком и имеют за плечами опыт работы в области перинатальной диагностики.
Инновационность
Аппараты экспертного уровня, которые предоставляют возможность врачу повысить точность диагностики, начиная с ранних сроков беременности.
Гарантия безопасности
«Лелека» – единственный роддом в Украине, который внедрил систему страхования для беременных на случай преждевременных родов, особенно до 32 недели.
Пренатальный скрининг при одноплодной беременности
До 11 недель, I триместр
Первое УЗИ на предмет выявления возможной беременности женщине делают до 11-й недели беременности. Во время процедуры доктор устанавливает факт наличия беременности, ее срок и факт развития беременности.
1.
11 – 13 недель, I триместр
На этом сроке беременным проводят объединенное исследование КОДА, которое позволяет рассчитать риск хромосомных аномалий плода, а также возможных акушерских осложнений в виде повышенного артериального давления, преэклампсии, преждевременных родов и других патологических состояний у женщины.
Исследование КОДА включает:
- биохимическое исследование PAPP-A, В-ХГЧ в крови матери;
- экспертное УЗИ плода для исключения хромосомных патологий, доктор проводит замеры верхней челюсти и носовых косточек плода;
- расчет личных рисков возможных хромосомных аномалий с помощью специальной программы.
2.
15 – 18 недель, II триместр
На этом сроке беременные проходят лабораторное исследование [a-ФП] по крови матери для оценки возможных повреждений органов нервной трубки плода.
3.
20 — 21 неделя, II триместр
Плановое экспертное УЗИ, где доктор подробно оценивает строение тела плода для исключения основных пороков развития плода.
Во II триместре, за исключением поиска основных пороков развития плода, доктор может определить признаки повышенной угрозы преждевременных родов, ранней преэклампсии, задержки развития плода и другие.
4.
29 – 30 недель, III триместр
Допплерометрия для оценки состояния плода с точки зрения подготовки к родам.
На этом сроке возможно выявить основные аномалии развития плода, которые подлежат успешной коррекции в виде фетальной хирургии или хирургии после рождения ребенка.
5.
После 32 недели, III триместр
Наблюдение за состоянием плода с помощью КТГ или допплерометрии 1 раз в 2 недели.
В III триместре доктор исследует признаки повышенной угрозы преждевременных родов, поздней преэклампсии и задержки развития плода.
6.
В женской консультации родильного дома «Лелека» доктора используют передовые методы в наблюдении беременности любой сложности, а особенно беременности высокой группы риска.
Исследования кариотипа плода и генетических аномалий плода инвазивными и неинвазивными методами в родильном доме:
- Амниоцентез – исследование амниотической жидкости
- Биопсия ворсин хориона, плаценты
- Кордоцентез
- Неинвазивная пренатальная диагностика Sage Nadiya
- 3D-эхография с видеозаписью
Подробнее
Беременным женщинам, которые входят в группу риска, показаны дополнительные исследования к плановым
При привычном невынашивании и предыдущих преждевременных родах рекомендуется эхоцервикометрия (измерение шейки матки) с 16 недель. Влагалищная эхоцервикометрия – безопасный и эффективный способ оценки риска преждевременных родов, дает возможность использовать меры, которые могут отсрочить роды.
Влагалищная эхоцервикометрия – безопасный и эффективный способ оценки риска преждевременных родов, дает возможность использовать меры, которые могут отсрочить роды.
1.
При преэклампсии и других гиперетензивных состояниях рекомендована периодическая оценка состояния плода с помощью допплерометрии.
2.
При гестационном диабете особое внимание уделяется мониторингу роста и состояния плода. Начиная с 28 недели беременности, УЗ-фетометрию и контроль объема амниотической жидкости проводят каждые 4 недели (32, 36 недель).
3.
Если у вас остались вопросы, звоните нам по телефону:
(044) 390-34-44
ПРЕНАТАЛЬНЫЙ СКРИНИНГ И ТЕСТИРОВАНИЕ — Понимание генетики
Пренатальный скрининг и тестирование
Пренатальное тестирование может быть предложено женщинам во время беременности, чтобы определить, есть ли у плода
возможность рождения с генетическим заболеванием или врожденным дефектом. Выполнение дородового
тестирование может быть полезным при определении различных вариантов течения беременности или особых
ведение беременности и родов, чтобы улучшить прогноз для ребенка. Несколько
Несколько
Доступны виды пренатального тестирования, в зависимости от того, в каком триместре беременности
мать находится в и тип рассматриваемого состояния. В этом приложении представлен обзор
различных пренатальных тестов, которые могут быть предложены беременным женщинам.
Кому предлагается тестирование?
Все беременные женщины независимо от возраста могут пройти дородовое тестирование.
Однако с возрастом женщины вероятность рождения ребенка с хромосомной аномалией возрастает.
увеличивается. Таким образом, возраст матери является наиболее частой причиной пренатального тестирования.
Другие причины, по которым женщине может быть предложено пренатальное тестирование, включают:
Семейный анамнез или предыдущий ребенок с генетическим заболеванием
Родители, которые являются известными носителями определенного генетического заболевания
Аномальные результаты УЗИ
Результаты скрининговых тестов
Любая женщина, желающая получить больше информации о развивающемся плоде, может рассмотреть пренатальный
тестирование. Решение является индивидуальным выбором. Женщина должна обсуждать различные
Решение является индивидуальным выбором. Женщина должна обсуждать различные
варианты, изложенные выше, с ее акушером или консультантом по генетическим вопросам, чтобы определить, какие
подходят ей.
Как проводятся тесты?
Во время беременности проводятся два основных типа пренатального тестирования. Первый тип
тестирование называется скринингом. Скрининговые тесты используются для выявления женщин с
повышенный шанс родить ребенка с определенными хромосомными аномалиями. Скрининговые тесты
не выявляют врожденные дефекты, такие как генетические заболевания. Результаты, которые показывают шанс
выше определенного порогового уровня, называются «положительными результатами».
женщинам предлагается дальнейшее тестирование. Скрининговые тесты не являются диагностическими. И в то время как
большинство плодов с хромосомным заболеванием выявляется при скрининге, некоторые
пораженные плоды с хромосомным заболеванием получают нормальный или
«отрицательный» результат скрининга.
Второй тип пренатального тестирования известен как диагностическое тестирование, поскольку эти тесты
может окончательно определить, имеет ли развивающийся плод определенное генетическое заболевание или
врожденный дефект.
Скрининг и диагностические тесты могут проводиться как в первом, так и во втором триместре
беременности следующим образом.
Скрининг-тесты
Скрининг-тесты можно проводить как в первом, так и во втором триместрах беременности.
Скрининг первого триместра включает ультразвуковое исследование и взятие образца
кровь матери, в то время как скрининг второго триместра включает только образец крови.
Некоторым женщинам также может быть предложено сочетание скрининга в первом и втором триместре.
известный как «интегрированный» или «комбинированный» скрининг.
Результаты крови и результаты УЗИ затем объединяются с материнскими факторами, такими как:
возраст и вес, чтобы рассчитать вероятность определенных хромосомных состояний в текущем
беременность.
Результаты скрининга обычно доступны в течение недели, и те, кто получил положительный
результате предлагаются диагностические исследования. Частота обнаружения для скрининговых тестов зависит от
тип проводимого теста. Единственный способ узнать наверняка, развивается ли
Единственный способ узнать наверняка, развивается ли
у ребенка есть хромосомное заболевание, выполнив диагностический тест.
Диагностические тесты
Определенные диагностические тесты — это процедуры, которые позволяют определить более чем на 99,9%
точность определения того, имеет ли развивающийся ребенок хромосомные различия. Два типа
диагностические тесты включают биопсию ворсин хориона (CVS) и амниоцентез. Диагностические тесты
для определенных генетических заболеваний должны быть специально запрошены. Эти тесты отличаются
показатели точности, в зависимости от заказанного теста.
CVS проводится между 10,5 и 13,5 неделями беременности. Во время процедуры врач
получает небольшой образец ткани из плаценты путем введения тонкой иглы
через брюшную полость женщины или с помощью небольшого катетера, введенного через
шейка матки. Используемый метод зависит от расположения ребенка и плаценты.
Амниоцентез проводится начиная с 15 недель беременности. Во время амниоцентеза
тонкая игла вводится через живот женщины в амниотический мешок для
возьмите небольшой образец жидкости вокруг развивающегося ребенка.
Клетки, собранные в ходе любой процедуры, можно использовать для хромосомного анализа или других
генетические тесты по заказу. Результаты хромосомного анализа обычно занимают два
недели; в то время как результаты других генетических тестов могут занять больше времени, в зависимости от того, что
тест заказан.
Диагностические процедуры связаны с вероятностью выкидыша, т.е.
по оценкам, до 1 процента для CVS и менее 1 процента для амниоцентеза.
Ссылки
Американский колледж медицинской генетики
www.acmg.net .Американский колледж акушерства и гинекологии
www.acog.org .Фонд «Марш десяти центов»
www.marchofdimes.com .Национальное общество консультантов-генетиков
www.nsgc.org .
ПРЕНАТАЛЬНЫЙ СКРИНИНГ И ТЕСТИРОВАНИЕ – Понимание генетики
Пренатальный скрининг и тестирование
Женщинам во время беременности может быть предложено пренатальное тестирование для определения наличия у плода
возможность рождения с генетическим заболеванием или врожденным дефектом. Выполнение дородового
Выполнение дородового
тестирование может быть полезным при определении различных вариантов течения беременности или особых
ведение беременности и родов, чтобы улучшить прогноз для ребенка. Несколько
Доступны виды пренатального тестирования, в зависимости от того, в каком триместре беременности
мать находится в и тип рассматриваемого состояния. В этом приложении представлен обзор
различных пренатальных тестов, которые могут быть предложены беременным женщинам.
Кому предлагается тестирование?
Все беременные женщины независимо от возраста могут пройти дородовое тестирование.
Однако с возрастом женщины вероятность рождения ребенка с хромосомной аномалией возрастает.
увеличивается. Таким образом, возраст матери является наиболее частой причиной пренатального тестирования.
Другие причины, по которым женщине может быть предложено пренатальное тестирование, включают:
Семейный анамнез или предыдущий ребенок с генетическим заболеванием
Родители, которые являются известными носителями определенного генетического заболевания
Аномальные результаты УЗИ
Результаты скрининговых тестов
Любая женщина, желающая получить больше информации о развивающемся плоде, может рассмотреть пренатальный
тестирование. Решение является индивидуальным выбором. Женщина должна обсуждать различные
Решение является индивидуальным выбором. Женщина должна обсуждать различные
варианты, изложенные выше, с ее акушером или консультантом по генетическим вопросам, чтобы определить, какие
подходят ей.
Как проводятся тесты?
Во время беременности проводятся два основных типа пренатального тестирования. Первый тип
тестирование называется скринингом. Скрининговые тесты используются для выявления женщин с
повышенный шанс родить ребенка с определенными хромосомными аномалиями. Скрининговые тесты
не выявляют врожденные дефекты, такие как генетические заболевания. Результаты, которые показывают шанс
выше определенного порогового уровня, называются «положительными результатами».
женщинам предлагается дальнейшее тестирование. Скрининговые тесты не являются диагностическими. И в то время как
большинство плодов с хромосомным заболеванием выявляется при скрининге, некоторые
пораженные плоды с хромосомным заболеванием получают нормальный или
«отрицательный» результат скрининга.
Второй тип пренатального тестирования известен как диагностическое тестирование, поскольку эти тесты
может окончательно определить, имеет ли развивающийся плод определенное генетическое заболевание или
врожденный дефект.
Скрининг и диагностические тесты могут проводиться как в первом, так и во втором триместре
беременности следующим образом.
Скрининг-тесты
Скрининг-тесты можно проводить как в первом, так и во втором триместрах беременности.
Скрининг первого триместра включает ультразвуковое исследование и взятие образца
кровь матери, в то время как скрининг второго триместра включает только образец крови.
Некоторым женщинам также может быть предложено сочетание скрининга в первом и втором триместре.
известный как «интегрированный» или «комбинированный» скрининг.
Результаты крови и результаты УЗИ затем объединяются с материнскими факторами, такими как:
возраст и вес, чтобы рассчитать вероятность определенных хромосомных состояний в текущем
беременность.
Результаты скрининга обычно доступны в течение недели, и те, кто получил положительный
результате предлагаются диагностические исследования. Частота обнаружения для скрининговых тестов зависит от
тип проводимого теста. Единственный способ узнать наверняка, развивается ли
Единственный способ узнать наверняка, развивается ли
у ребенка есть хромосомное заболевание, выполнив диагностический тест.
Диагностические тесты
Определенные диагностические тесты — это процедуры, которые позволяют определить более чем на 99,9%
точность определения того, имеет ли развивающийся ребенок хромосомные различия. Два типа
диагностические тесты включают биопсию ворсин хориона (CVS) и амниоцентез. Диагностические тесты
для определенных генетических заболеваний должны быть специально запрошены. Эти тесты отличаются
показатели точности, в зависимости от заказанного теста.
CVS проводится между 10,5 и 13,5 неделями беременности. Во время процедуры врач
получает небольшой образец ткани из плаценты путем введения тонкой иглы
через брюшную полость женщины или с помощью небольшого катетера, введенного через
шейка матки. Используемый метод зависит от расположения ребенка и плаценты.
Амниоцентез проводится начиная с 15 недель беременности. Во время амниоцентеза
тонкая игла вводится через живот женщины в амниотический мешок для
возьмите небольшой образец жидкости вокруг развивающегося ребенка.
