Шейка матки 36 мм в 36 недель: УЗИ шейки матки при беременности
404 Cтраница не найдена
- Университет
- Руководство
- Ректорат
- Обращение к ректору
- Ученый совет
- Университету 90 лет
- Телефонный справочник
- Документы
- Структура
- СМИ о вузе
- Символика БГМУ
- Электронный ящик доверия
- Комплексная программа развития БГМУ
- Антитеррор
- Сведения об образовательной организации
- Абитуриенту
- Обращение граждан
- Фотогалерея
- Карта сайта
- Видеогалерея
- Оплата банковской картой
- Реорганизация вуза
- Календарь мероприятий
- Образование
- Учебно-методическое управление
- Центр практических навыков
- Факультеты
- Кафедры
- Институт дополнительного профессионального образования
- Приемная комиссия
- Медицинский колледж
- Деканат по работе с иностранными обучающимися
- Управление международной деятельности
- Отдел ординатуры
- Расписание
- Менеджмент качества
- Федеральный аккредитационный центр
- Научно-образовательный медицинский кластер «Нижневолжский»
- Государственная итоговая аттестация
- Первичная аккредитация
- Первичная специализированная аккредитация
- Внутренняя оценка качества образования
- Информация для инвалидов и лиц с ограниченными возможностями здоровья
- Информация для студентов
- Я-профессионал
- Всероссийская студенческая олимпиада по хирургии с международным участием
- Медицинский инспектор
- Онлайн обучение
- Социальная работа в системе здравоохранения
- Новые образовательные программы
- Электронная учебная библиотека
- Периодическая аккредитация
- Независимая оценка качества образования
- Профессиональное обучение
- Наука и инновации
- Наука и университеты
- Структура и документы
- Указ Президента Российской Федерации «О стратегии научно-технологического развития Российской Федерации»
- Стратегия развития медицинской науки до 2025 года
- Научно-исследовательские подразделения
- Клинические исследования и испытания, ЛЭК
- Диссертационные советы
- Докторантура
- Аспирантура
- Грантовая политика БГМУ
- Актуальные гранты, стипендии, конкурсы
- Конференции и форумы
- Гранты, премии, конкурсы, конференции для молодых ученых
- Полезные интернет-ссылки
- Научные издания
- Проблемные научные комиссии
- Патентная деятельность
- БГМУ в рейтингах университетов
- Публикационная активность
- НИИ кардиологии
- Институт урологии и клинической онкологии
- Репозиторий БГМУ
- Евразийский НОЦ
- Лечебная работа
- Клиника БГМУ
- Всероссийский центр глазной и пластической хирургии
- Уф НИИ ГБ
- Клиническая стоматологическая поликлиника
- Клинические базы
- Отчеты по лечебной работе
- Договорная работа с клиническими базами
- Отделения клиники БГМУ
- Лицензии
- Санаторий-профилакторий БГМУ
- Жизнь БГМУ
- Воспитательная и социальная работа
- Отдел по культурно-массовой работе
- Отдел по связям с общественностью
- Общественные объединения и органы самоуправления
- Отдел по воспитательной и социальной работе
- Творческая жизнь
- Спортивная жизнь
- Профсоюз обучающихся БГМУ
- Профсоюзный комитет
- Совет кураторов
- Совет обучающихся
- Ассоциация выпускников
- Работа музеев на кафедрах
- Выпускники БГМУ – ветераны ВОВ
- Золотой фонд БГМУ
- Медиа центр
- БГМУ — ВУЗ здорового образа жизни
- Юбиляры
- Жизнь иностранных студентов БГМУ
- Университету 90 лет
- Университету 85 лет
- Празднование 75-летия Победы в Великой Отечественной войне
- Научная библиотека
- Приоритет 2030
- О программе
- Проектный офис
- Стратегические проекты
- Миссия и стратегия
- Цифровая кафедра
- Конкурсы для студентов
- Отчетность
- Публикации в СМИ
- Программа развития
- Научные семинары для студентов и ученых БГМУ
- Новости
Сравнительная эффективность предикторов преждевременных родов | #03/19
Преждевременные роды являются национальной трагедией во многих странах мира. По проведенной оценке ряда исследователей [1] установлено, что каждый год около 15 млн детей рождаются досрочно, тенденция к снижению этого показателя незначительная, несмотря на принятые в глобальном масштабе контрмеры. Выявлено, что у 75–95% женщин при наличии клиники угрожающего прерывания беременности преждевременные роды тем не менее в течение недели не происходят, а у 40% из них беременность заканчивается в срок [2]. Учитывая, что частота регистрируемых сокращений матки не может достоверно предсказывать риск самопроизвольных преждевременных родов [3], следует выделить несомненные предикторы досрочного родоразрешения.
По проведенной оценке ряда исследователей [1] установлено, что каждый год около 15 млн детей рождаются досрочно, тенденция к снижению этого показателя незначительная, несмотря на принятые в глобальном масштабе контрмеры. Выявлено, что у 75–95% женщин при наличии клиники угрожающего прерывания беременности преждевременные роды тем не менее в течение недели не происходят, а у 40% из них беременность заканчивается в срок [2]. Учитывая, что частота регистрируемых сокращений матки не может достоверно предсказывать риск самопроизвольных преждевременных родов [3], следует выделить несомненные предикторы досрочного родоразрешения.
Целью настоящего исследования было суммировать современные представления о факторах риска и возможности прогнозирования наступления преждевременных родов.
Методы исследования
Проведен обзор публикаций базы данных Национальной библиотеки медицины PubMed в период с 2014 по 2019 гг. с использованием следующих условий поиска: беременность, факторы риска и прогнозирование преждевременных родов.
Результаты исследования
Установлены многочисленные факторы риска преждевременных родов: анамнестические, социально-экономические, биологические, обусловленные гинекологическими заболеваниями, экстрагенитальной патологией и течением настоящей беременности. Проживание в отдаленных районах, возраст женщины менее 20 лет или более 40 лет, низкий социальный статус (OR 1,27), низкий уровень образования (RR 1,48) являются факторами риска развития преждевременных родов. Значительному риску подвергаются курящие женщины (ОR 1,42–1,69), употребляющие алкоголь (OR 1,34), а также с уровнем витамина D в сыворотке крови менее 50 нмоль/л (ОR 1,29) [4]. При наличии в анамнезе преждевременных родов до 35 недель гестации риск повторного досрочного родоразрешения значительно увеличивается (OR 20) (р < 0,001) [4, 5]. Для первородящих фактором риска являются самопроизвольный аборт и привычное невынашивание беременности в анамнезе [5]. Выскабливание матки в анамнезе (ОR 1,29–1,74) [4], как и хирургическое лечение дисплазии шейки матки до беременности (ОR 1,61) [4], значительно повышает риск преждевременных родов.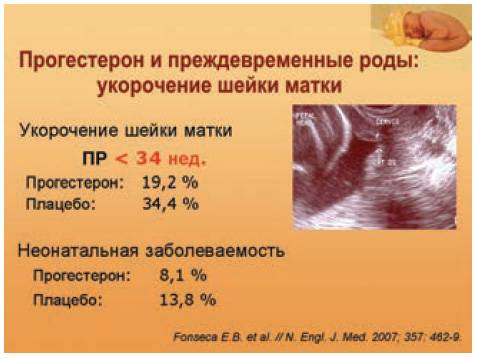 Группу высокого риска по досрочному родоразрешению составляют также следующие анамнестические данные: преэклампсия [6], оперативное родоразрешение [6], интервал между беременностями более 60 месяцев [6]. Значимая роль в риске досрочного родоразрешения принадлежит ранее существовавшему или гестационному сахарному диабету (p = 0,002) [4, 6], артериальной гипертензии [6], дефициту веса [7], избыточной массе тела (OR 3,50) [8], ожирению (ОR 1,54) [4], стрессу (OR 1,52) [4], депрессии (OR 1,56) [4], тревожности (OR 1,50) [4]. При настоящей беременности к факторам риска относятся анемия [6], уровень плацентарного белка А, ассоциированного с беременностью, в первом триместре беременности менее 5‰ [6], содержание в сыворотке крови альфа-фетопротеина во втором триместре более 95‰ [6], хирургическое лечение дисплазии шейки матки при беременности (ОR 6,5) [4], многоплодная беременность (OR 13,68) [8], низкая гестационная прибавка веса [9]. Ряд инфекционных факторов играет важную роль в риске досрочного родоразрешения: гепатит С (ОR 1,62) [4], хламидиоз (OR 1,60) [4].
Группу высокого риска по досрочному родоразрешению составляют также следующие анамнестические данные: преэклампсия [6], оперативное родоразрешение [6], интервал между беременностями более 60 месяцев [6]. Значимая роль в риске досрочного родоразрешения принадлежит ранее существовавшему или гестационному сахарному диабету (p = 0,002) [4, 6], артериальной гипертензии [6], дефициту веса [7], избыточной массе тела (OR 3,50) [8], ожирению (ОR 1,54) [4], стрессу (OR 1,52) [4], депрессии (OR 1,56) [4], тревожности (OR 1,50) [4]. При настоящей беременности к факторам риска относятся анемия [6], уровень плацентарного белка А, ассоциированного с беременностью, в первом триместре беременности менее 5‰ [6], содержание в сыворотке крови альфа-фетопротеина во втором триместре более 95‰ [6], хирургическое лечение дисплазии шейки матки при беременности (ОR 6,5) [4], многоплодная беременность (OR 13,68) [8], низкая гестационная прибавка веса [9]. Ряд инфекционных факторов играет важную роль в риске досрочного родоразрешения: гепатит С (ОR 1,62) [4], хламидиоз (OR 1,60) [4]. Риск преждевременных родов в сроки гестации 34–36 недель повышается при бактериальном вагинозе (OR 1,85) [4, 5], высокой вирусной нагрузке вируса папилломы человека (ОR 2,12) [4, 5]. Однако выделение пациентов в группы высокого риска по преждевременным родам не позволяет установить срок возможного прерывания беременности.
Риск преждевременных родов в сроки гестации 34–36 недель повышается при бактериальном вагинозе (OR 1,85) [4, 5], высокой вирусной нагрузке вируса папилломы человека (ОR 2,12) [4, 5]. Однако выделение пациентов в группы высокого риска по преждевременным родам не позволяет установить срок возможного прерывания беременности.
Прогнозирование преждевременных родов
Длина шейки матки
Установлено, что выявление короткой шейки матки (менее 25 мм) (OR 5,63) [8] является предиктором преждевременных родов. Цервикометрия, проведенная в 16–24 недели с интервалом 14 дней, позволяет более точно выявить женщин, угрожаемых по вероятному риску досрочного прерывания беременности [5, 10]. С целью выявления чувствительности метода измерения длины шейки матки проведено исследование [11], которое установило, что уменьшение длины шейки матки достоверно коррелировало с интервалом между обследованием и преждевременными родами у женщин с низким риском преждевременных родов (р < 0,001), но не у беременных с отягощенным акушерским анамнезом (р = 0,4) [11]. Проведение цервикометрии в динамике при выявлении угрожающего прерывания беременности через 24–48 часов от начала токолитической терапии позволяет определить группу пациенток, у которых при длине шейки матки более 25 мм возможна выписка через 12–24 часа после окончания курса лечения [12]. Данная тактика позволяет избежать длительной госпитализации при сохранении конечного результата — частота досрочного прерывания беременности при этом не увеличивается [12].
Проведение цервикометрии в динамике при выявлении угрожающего прерывания беременности через 24–48 часов от начала токолитической терапии позволяет определить группу пациенток, у которых при длине шейки матки более 25 мм возможна выписка через 12–24 часа после окончания курса лечения [12]. Данная тактика позволяет избежать длительной госпитализации при сохранении конечного результата — частота досрочного прерывания беременности при этом не увеличивается [12].
Несколько другое мнение высказано L. Hiersch (2014) [10]. Установлено, что для достижения отрицательного прогностического результата при терапии ложных схваток необходимы более высокие контрольные показатели длины шейки матки [10]. L. Hiersch (2014) [10] предложил оптимальные пороговые значения цервикометрии для отрицательной прогностической ценности преждевременных родов в течение 14 дней: в период 32 недели + 0 дней — 33 недели + 6 дней беременности — 36 мм, в 30 недель + 0 дней — 31 неделя + 6 дней — 32,5 мм, в 27 недель + 0 дней — 29 недель + 6 дней — 24 мм и 24 недели + 0 дней — 26 недель + 6 дней — 20,5 мм [10].
N. Melamed (2015) [13] установил пороговые значения длины шейки матки на протяжении 14 дней при угрозе прерывания беременности с учетом количества плодов [13], которые составили для многоплодной беременности 28–30 мм, а для одноплодной — 11,5–12 мм [13].
G. Benoist (2016) [3] была выбрана конечная точка отсчета возможности факта преждевременных родов как в течение 48 часов, так и 7 дней. Пороговыми значениями в этих случаях явились длина шейки матки 15 мм и 25 мм соответственно [3]. Тем не менее отмечено, что проведение рутинной цервикометрии при госпитализации у женщин с ложными схватками не снизило частоту преждевременных родов [3].
T. Desplanches (2018) [14] при исследовании вероятности преждевременных родов с учетом длины шейки матки 25 мм установил чувствительность метода 0,78 и специфичность 0,71, а при пороговой длине шейки матки 15 мм показатели составили 0,6 и 0,9 соответственно [14].
Эластография шейки матки
S. Agarwal (2018) [15] для оценки консистенции шейки матки при проведении эластографии установлена чувствительность метода 96,7% и специфичность 87% в прогнозе преждевременных родов. Оценка изменений плотности шейки матки с помощью методов ультразвуковой эластографии в прогнозировании преждевременных родов применена и другими исследователями [5, 15–18].
Agarwal (2018) [15] для оценки консистенции шейки матки при проведении эластографии установлена чувствительность метода 96,7% и специфичность 87% в прогнозе преждевременных родов. Оценка изменений плотности шейки матки с помощью методов ультразвуковой эластографии в прогнозировании преждевременных родов применена и другими исследователями [5, 15–18].
А. Fruscalzo (2016) [17] в 18–24 недели беременности произвел измерение длины шейки матки и ее плотности. Сочетание мягкой и короткой шейки матки значительно повышало риск развития самопроизвольных преждевременных родов как до 37 недель беременности (ОR 18,0), так и до 34 недель (ОR 120,0) по сравнению с женщинами с нормальной длиной шейки матки [17].
E. Hernandez-Andrade (2018) [18] установил, что комбинация нормальных показателей длины шейки матки и сниженной ее плотности также повышает риск развития как самопроизвольных преждевременных родов до 37 недель беременности (ОR 4,5), так и до 34 недель беременности (ОR 21,0) по сравнению с обычной консистенцией шейки матки [18].
Надпочечники плода
S. Agarwal (2018) [15] выявлена корреляция между увеличением размеров надпочечников у плода и риском родоразрешения в течение 7 дней [15]. Установлено, что увеличение надпочечников плода на 50% определяет риск преждевременных родов у 90% пациентов [5, 15]. Увеличение надпочечников плода коррелировало с родоразрешением в течение менее 7 дней с чувствительностью 66,7%, специфичностью 61,8% и точностью 63,5% [19].
Исследования M. K. Hoffman (2016) [20] не выявили корреляции с досрочным родоразрешением при измерении размеров надпочечников плода в 22–30 недель беременности.
Биохимические маркеры
Z. A. Oskovi Kaplan (2018) [5] установил, что определение концентрации фибронектина в 24–34 недели беременности коррелирует с началом преждевременных родов. Скрининг наличия фибронектина в половых путях у пациентов с преждевременными родами имеет значительную отрицательную прогностическую ценность для прогнозирования отсутствия развития самопроизвольных преждевременных родов в течение 48 часов и 7 дней [3].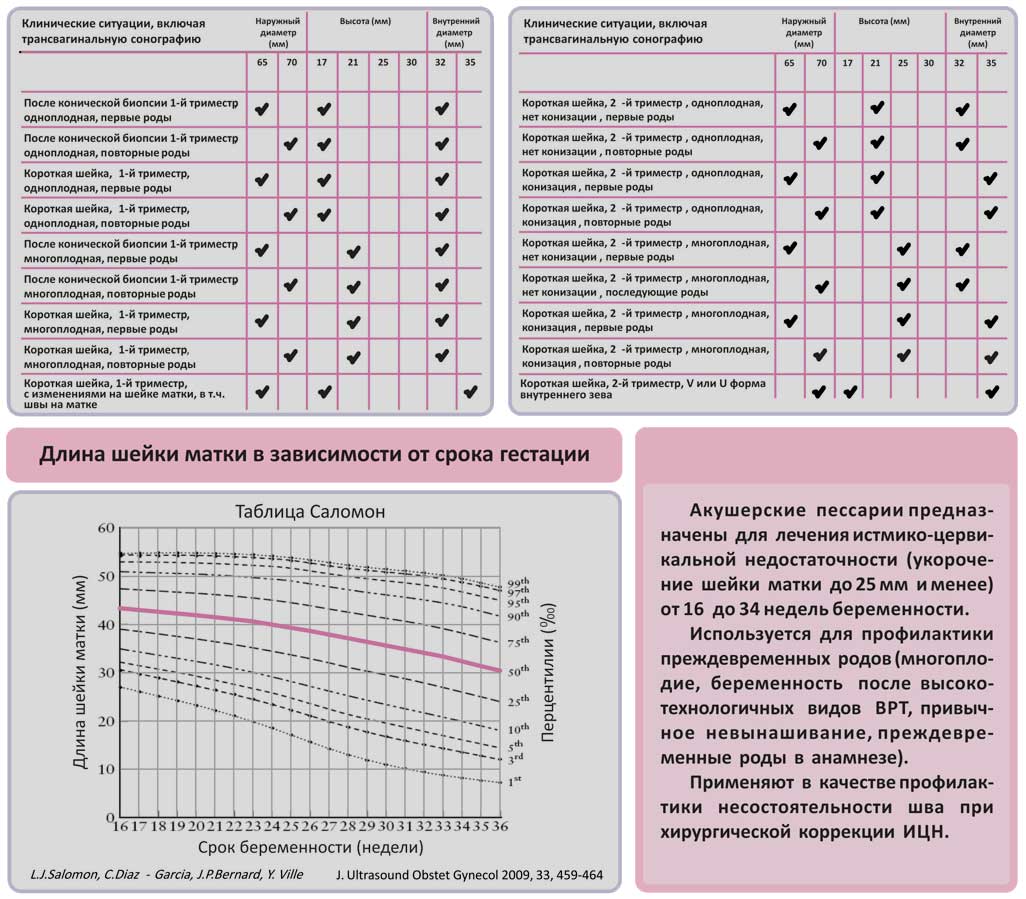
T. Desplanches (2018) [14] установил, что при качественном определении теста на фибронектин его чувствительность составляет 0,75 и специфичность 0,76; при количественном — чувствительность 0,59 и специфичность 0,94. Использование комбинации цервикометрии с установлением точки отсчета 15 мм и наличия фибронектина является лучшим предиктором преждевременных родов, позволяющим в 24–34 недели беременности снизить перинатальную смертность и тяжелую неонатальную заболеваемость на 15%, а также медицинские затраты на 31% [14]. Сочетание цервикометрии с установлением точки отсчета менее 15 мм и качественным определением фибронектина имеет чувствительность 0,89 и специфичность 0,7 [14].
В проведенном исследовании H. Park (2018) [21] отмечена высокая корреляция наступления самопроизвольных родов в течение 48 часов с повышением уровня ИЛ-6 в плазме крови пациентки. Значения ИЛ-6 коррелировали с уровнем С-реактивного белка в плазме крови [21].
Z. A. Oskovi Kaplan (2018) [5] установил, что повышение уровня ИЛ-6 и ИЛ-8 в цервиковагинальном отделяемом было связано с досрочным родоразрешением в течение 7 дней, чувствительность и специфичность метода повышалась при сочетании с цервикометрией. Комбинация определения уровня ИЛ-8 и длины шейки матки имела специфичность 92,8% для прогнозирования преждевременных родов в течение 7 дней, однако его относительно низкая чувствительность (56,4%) ограничивала его клиническое использование[5]. Для ИЛ-6 установлена чувствительность теста 0,83 и специфичность 0,94 [14].
Комбинация определения уровня ИЛ-8 и длины шейки матки имела специфичность 92,8% для прогнозирования преждевременных родов в течение 7 дней, однако его относительно низкая чувствительность (56,4%) ограничивала его клиническое использование[5]. Для ИЛ-6 установлена чувствительность теста 0,83 и специфичность 0,94 [14].
Витамин D-связывающий белок
Витамин D-связывающий белок установлен как предиктор интраамниальной инфекции и риска родоразрешения в течение 48 часов при целых околоплодных водах при пороговом значении 1,76 мкг/мл [22]. Чувствительность метода составила 64,3% и специфичность 78,4%; при пороговом значении 1,37 мкг/мл чувствительность 65,4% и специфичность 72,6% [22]. В случае преждевременного разрыва плодовых оболочек концентрация витамин D-связывающего белка всегда высокая и не коррелирует с началом наступления родовой деятельности [22].
При определении предикторной ценности сывороточного релаксина установлено, что при преждевременных родах его уровень значительно выше (p < 0,0001) [22]. При использовании только теста определения релаксина чувствительность исследования достигла 61% при сроках гестации до 34 недель и 63% — менее 37 недель при 10% ложноположительных результатах [22]. Установлено, что уровень релаксина в сыворотке крови не коррелирует с эффективностью применения цервикометрии [22]. При значении сывороточного релаксина более 1010 пг/мл у беременных с длиной шейки матки менее 15 мм метод имеет чувствительность 58% при 10% ложноположительных результатах [22].
При использовании только теста определения релаксина чувствительность исследования достигла 61% при сроках гестации до 34 недель и 63% — менее 37 недель при 10% ложноположительных результатах [22]. Установлено, что уровень релаксина в сыворотке крови не коррелирует с эффективностью применения цервикометрии [22]. При значении сывороточного релаксина более 1010 пг/мл у беременных с длиной шейки матки менее 15 мм метод имеет чувствительность 58% при 10% ложноположительных результатах [22].
Плацентарный альфа-микроглобулин-1
L. Di Fabrizio (2018) [23] для прогнозирования риска преждевременных родов в течение 7 дней использовал определение концентрации плацентарного альфа-микроглобулина-1 (PAMG-1). Проведенное тестирование у беременных с длиной шейки матки 15–30 мм установило 100% чувствительность и 94% специфичность исследования [31], PPV метода составило 77%, а NPV — 100% [23]. Для прогнозирования наступления родов до 34 недель беременности чувствительность теста составила 67%, а специфичность — 89%, PPV — 55% и NPV — 93% [23].
J. C. Melchor (2018) [24] было проведено сравнение практической эффективности тестов на PAMG-1 и фибронектин для прогнозирования наступления преждевременных родов в течение 7 дней. PPV определения фибронектина в белях составило 7,9%, NPV — 97,9% [24]. Для PAMG-1 PPV наступления преждевременных родов в течение 7 дней составило 35,3%, NPV — 98,3% [24].
M. Ravi (2018) [25] сравнил эффективность качественного теста определения PAMG-1 и количественного определения фибронектина в белях при пороговых значениях 10, 50, 200 нг/мл для прогнозирования наступления преждевременных родов в 23,1–34,6 недели беременности в течение 7 дней. При обследовании было выяснено, что концентрацию фибронектина менее 10 нг/мл имеют 57% женщин, менее 50 нг/мл (стандартная величина) — 75%, менее 200 нг/мл — 92% и менее 500 нг/мл — 97% [25]. Для вероятности наступления преждевременных родов в течение 7 дней для концентрации фибронектина менее 10 нг/мл чувствительность теста составила 67%, специфичность — 58%, положительное прогностическое значение — 6%, отрицательное прогностическое значение — 98% [25]. Для концентрации фибронектина менее 50 нг/мл чувствительность теста составила 67%, специфичность — 77%, PPV — 11%, NPV — 98% [25]. Для концентрации фибронектина менее 200 нг/мл чувствительность теста составила 33%, специфичность — 93%, PPV — 17%, NPV — 97% [25]. При пороговой величине точки отсчета — наступление преждевременных родов в течение 7 дней — тест PAMG-1 показал следующие результаты: чувствительность 67%, специфичность — 96%, PPV — 40%, NPV — 99% [25]. Установлено, что по сравнению с качественным определением фибронектина тест PAMG-1 более достоверен при сохранении высокого отрицательного прогностического значения [25].
Для концентрации фибронектина менее 50 нг/мл чувствительность теста составила 67%, специфичность — 77%, PPV — 11%, NPV — 98% [25]. Для концентрации фибронектина менее 200 нг/мл чувствительность теста составила 33%, специфичность — 93%, PPV — 17%, NPV — 97% [25]. При пороговой величине точки отсчета — наступление преждевременных родов в течение 7 дней — тест PAMG-1 показал следующие результаты: чувствительность 67%, специфичность — 96%, PPV — 40%, NPV — 99% [25]. Установлено, что по сравнению с качественным определением фибронектина тест PAMG-1 более достоверен при сохранении высокого отрицательного прогностического значения [25].
Y. Çekmez (2017) [26] провел сравнительное исследование эффективности применения теста выявления PAMG-1, фибронектина и цервикометрии в прогнозировании наступления самопроизвольных родов в течение 7 дней в 24 + 0 и 34 + 0 недели беременности. Чувствительность PAMG-1, фибронектина и цервикометрии составила 73,3%, 73,6% и 52,9% соответственно, специфичность — 92,9%, 94,3% и 90,9% соответственно, PPV — 73,3%, 82,3% и 64,2% соответственно, NPV — 92,9%, 90,9% и 86,2% соответственно [26]. Был сделан вывод об аналогичной диагностической точности PAMG-1 и фибронектина для выявления риска преждевременных родов в течение 7 дней [26].
Был сделан вывод об аналогичной диагностической точности PAMG-1 и фибронектина для выявления риска преждевременных родов в течение 7 дней [26].
M. Santipap (2018) [27] использовал в качестве расчета риска преждевременных родов в течение 7 дней тест сочетания увеличения объема надпочечников плода и PAMG-1. Чувствительность, специфичность, PPV и NPV исследования составили 82,8%, 27,2%, 20,9% и 87,2% соответственно [27].
Инсулиноподобный фактор роста
T. Nikolova (2018) [28] сравнил эффективность применения PAMG-1, фосфорилированного инсулиноподобного фактора роста (phIGFBP-1) и цервикометрии для прогнозирования наступления преждевременных родов в течение 7 дней. PPV для PAMG-1, phIGFBP-1 и цервикометрии составила 60,0%, 18,6%, 11,8% соответственно [28]. NPV PAMG-1, phIGFBP-1 и цервикометрии составило 97,7%, 98,2% и 96,5% соответственно [28]. Было сделано заключение, что тест PAMG-1 более специфичен, чем определение phIGFBP-1, для прогнозирования самопроизвольных преждевременных родов при длине шейки матки 15–30 мм (р < 0,0001) [28]. Оба теста имеют сопоставимую чувствительность и NPV (р < 0,01) [28].
Оба теста имеют сопоставимую чувствительность и NPV (р < 0,01) [28].
K. Kosinska-Kaczynska (2018) [29] оценил возможность применения phIGFBP-1 для определения риска наступления преждевременных родов при многоплодии до 34 недели беременности. Чувствительность теста phIGFBP-1 составила 0,39, а специфичность — 0,63, PPV — 0,16 и NPV — 0,85 [29]. Полученные результаты позволили сделать вывод о неэффективности применения этого теста для прогнозирования преждевременных родов при многоплодной беременности [29].
J. C. Melchor (2018) [30] сравнил эффективность прогнозирования преждевременных родов в течение 7 дней при использовании тестов PAMG-1, фибронектина и phIGFBP-1. Определена чувствительность к PAMG-1, фибронектину и phIGFBP-1 — 76%, 58% и 93% соответственно [30]. Специфичность тестов PAMG-1, фибронектина и phIGFBP-1 составила 97%, 84% и 76% соответственно [30]. PPV PAMG-1, фибронектина и phIGFBP-1 составило 76,3%, 34,1% и 35,2% соответственно [30]. NPV PAMG-1, фибронектина и phIGFBP-1 составило 96,6%, 93,3% и 98,7% соответственно [30]. Полученные данные позволили сделать вывод, что для прогноза преждевременных родов в течение 7 дней PPV PAMG-1 было значительно выше, чем у phIGFBP-1 или фибронектина [30].
Полученные данные позволили сделать вывод, что для прогноза преждевременных родов в течение 7 дней PPV PAMG-1 было значительно выше, чем у phIGFBP-1 или фибронектина [30].
K. Malícková (2015) [31] проведено исследование с целью выявления значимости концентрации прецепсина как маркера преждевременных родов. Установлено, что при длине шейки матки менее 18 мм повышение уровня прецепсина выше 623,5 пг/мл указывает на риск преждевременных родов в течение 48 часов [31].
Заключение
Выделение групп риска не уточняет временного фактора наступления досрочного родоразрешения. Предложены предикторы преждевременных родов, делающие возможным с высокой долей вероятности предположить срок родоразрешения в течение 7 дней. Из них наиболее чувствительными являются PAMG-1, фибронектин, эластография, цервикометрия, определение размеров надпочечников плода, ИЛ-6. Применение комбинации тестов позволяет повысить чувствительность и специфичность исследования. Использование предикторов преждевременных родов дает возможность избежать ненужной госпитализации и неоправданного лечения.
Литература
- Liu L., Oza S., Hogan D. et al. Global, regional, and national causes of under-5 mortality in 2000–15: an updated systematic analysis with implications for the Sustainable Development Goals // Lancet. 2016; 388 (10063): 3027–3035. https://doi.org/10.1016/S0140–6736(16)31593–8.
- Desplanches T., Lejeune C., Cottenet J. et al. Cost-effectiveness of diagnostic tests for threatened preterm labor in singleton pregnancy in France // Cost Eff Resour Alloc. 2018; 16: 21. Published 2018 Jun 14. DOI: 10.1186/s12962-018-0106-y. https://www. ncbi.nlm.nih.gov/pmc/articles/PMC6003030/.
- Benoist G. Prediction of preterm delivery in symptomatic women (preterm labor) // J. Gynecol. Obstet. Biol. Reprod. (Paris). 2016; 45 (10): 1346–1363. DOI: 10.1016/j. jgyn.2016.09.025. Epub 2016 Oct 29.
- Department of Health (2018) Clinical Practice Guidelines: Pregnancy Care. Canberra: Australian Government Department of Health.
 https://beta. health.gov.au/resources/pregnancy-care-guidelines/part-d-clinical-assessments/risk-of-preterm-birth.
https://beta. health.gov.au/resources/pregnancy-care-guidelines/part-d-clinical-assessments/risk-of-preterm-birth. - Oskovi Kaplan Z. A., Ozgu-Erdinc A. S. Prediction of preterm birth: maternal characteristics, ultrasound markers, and biomarkers: an updated overview // J. Pregnancy. 2018, Oct 10; 2018: 8367571. DOI: 10.1155/2018/8367571. eCollection 2018.
- Jelliffe-Pawlowski L. L., Baer R. J., Blumenfeld Y. J. et al. Maternal characteristics and mid-pregnancy serum biomarkers as risk factors for subtypes of preterm birth // BJOG. 2015; 122 (11): 1484–1493. DOI: 10.1111/1471–0528.13495. Epub 2015 Jun 26.
- Shin D., Song W. O. Prepregnancy body mass index is an independent risk factor for gestational hypertension, gestational diabetes, preterm labor, and small- and large-for-gestational-age infants // J. Matern. Fetal. Neonatal. Med. 2015; 28 (14): 1679–1686. DOI: 10.3109/14767058.2014.964675. Epub 2014 Sep 29.
- Kim J. I., Cho M. O.
 , Choi G. Y. Multiple factors in the second trimester of pregnancy on preterm labor symptoms and preterm birth // J. Korean. Acad. Nurs. 2017; 47 (3): 357–366. DOI: 10.4040/jkan.2017.47.3.357.
, Choi G. Y. Multiple factors in the second trimester of pregnancy on preterm labor symptoms and preterm birth // J. Korean. Acad. Nurs. 2017; 47 (3): 357–366. DOI: 10.4040/jkan.2017.47.3.357. - Goldstein R. F., Abell S. K., Ranasinha S. et al. Association of gestational weight gain with maternal and infant outcomes: a systematic review and meta-analysis // JAMA. 2017 Jun 6; 317 (21): 2207–2225. DOI: 10.1001/jama.2017.3635.
- Hiersch L., Yogev Y., Domniz N. et al. The role of cervical length in women with threatened preterm labor: is it a valid predictor at any gestational age? // Am J. Obstet. Gynecol. 2014; 211 (5): 532. DOI: 10.1016/j. ajog.2014.06.002. Epub 2014 Jun 4.
- Melamed N., Hiersch L., Meizner I. et al. Is measurement of cervical length an accurate predictive tool in women with a history of preterm delivery who present with threatened preterm labor? // Ultrasound Obstet. Gynecol. 2014; 44 (6): 661–668. DOI: 10.1002/uog.13395. Epub 2014 Oct 30.

- Palacio M., Caradeux J., Sánchez M. et al. Uterine cervical length measurement to reduce length of stay in patients admitted for threatened preterm labor: a randomized trial // Fetal Diagn. Ther. 2018; 43 (3): 184–190. DOI: 10.1159/000477930. Epub 2017 Aug 17.
- Melamed N., Hiersch L., Gabbay-Benziv R. et al. Predictive value of cervical length in women with twin pregnancy presenting with threatened preterm labor // Ultrasound Obstet. Gynecol. 2015; 46 (1): 73–81. DOI: 10.1002/uog.14665.
- Desplanches T., Lejeune C., Cottenet J. et al. Cost-effectiveness of diagnostic tests for threatened preterm labor in singleton pregnancy in France // Cost. Eff. Resour. Alloc. 2018 Jun 14; 16:21. DOI: 10.1186/s12962–018–0106-y. eCollection 2018.
- Agarwal S., Agarwal A., Joon P. et al. Fetal adrenal gland biometry and cervical elastography as predictors of preterm birth: a comparative study // Ultrasound. 2018; 26 (1): 54–62. DOI: 10.1177/1742271X17748515.
 Epub 2018 Feb 7.
Epub 2018 Feb 7. - Swiatkowska-Freund M., Preis K. Cervical elastography during pregnancy: clinical perspectives // Int. J. Womens Health. 2017 Apr 21; 9: 245–254. DOI: 10.2147/IJWH. S106321. eCollection 2017.
- Fruscalzo A., Mazza E., Feltovich H. et al. Cervical elastography during pregnancy: a critical review of current approaches with a focus on controversies and limitations // J. Med. Ultrason. 2016; 43 (4): 493–504. DOI: 10.1007/s10396-016-0723-z. Epub 2016 Jun 3.
- Hernandez-Andrade E., Maymon E., Luewan S. et al. A soft cervix, categorized by shear-wave elastography, in women with short or with normal cervical length at 18–24 weeks is associated with a higher prevalence of spontaneous preterm delivery // J. Perinat. Med. 2018 Jul 26; 46 (5): 489–501. DOI: 10.1515/jpm-2018-0062.
- Lemos A. P., Feitosa F. E., Araujo Júnior E. et al. Delivery prediction in pregnant women with spontaneous preterm birth using fetal adrenal gland biometry // J.
 Matern. Fetal. Neonatal. Med. 2016; 29 (23): 3756–3761. DOI: 10.3109/14767058.2016.1147556. Epub 2016 Mar 3.
Matern. Fetal. Neonatal. Med. 2016; 29 (23): 3756–3761. DOI: 10.3109/14767058.2016.1147556. Epub 2016 Mar 3. - Hoffman M. K., Turan O. M., Parker C. B. et al. Ultrasound measurement of the fetal adrenal gland as a predictor of spontaneous preterm birth // Obstet. Gynecol. 2016; 127 (4): 726–734. DOI: 10.1097/AOG.0000000000001342.
- Park H., Park K. H., Kim Y. M. et al. Plasma inflammatory and immune proteins as predictors of intra-amniotic infection and spontaneous preterm delivery in women with preterm labor: a retrospective study // BMC Pregnancy Childbirth. 2018 May 9; 18 (1): 146. DOI: 10.1186/s12884-018-1780-7.
- Kook S. Y., Park K. H., Jang J. A. et al. Vitamin D-binding protein in cervicovaginal fluid as a non-invasive predictor of intra-amniotic infection and impending preterm delivery in women with preterm labor or preterm premature rupture of membranes // PLoS One. 2018 Jun 7; 13 (6): 0198842. DOI: 10.1371/journal. pone.0198842. eCollection 2018.

- Di Fabrizio L., Giardina I., Cetin I. et al. New methods for preterm birth prediction: the PAMG-1 test // Minerva Ginecol. 2018; 70 (5): 635–640. DOI: 10.23736/S0026-4784.18.04243-0. Epub 2018 May 31.
- Melchor J. C., Navas H., Marcos M. et al. Predictive performance of PAMG-1 vs fFN test for risk of spontaneous preterm birth in symptomatic women attending an emergency obstetric unit: retrospective cohort study // Ultrasound Obstet. Gynecol. 2018 May; 51 (5): 644–649. DOI: 10.1002/uog.18892. Epub 2018 Mar 26.
- Ravi M., Beljorie M., Masry K. Evaluation of the quantitative fetal fibronectin test and PAMG-1 test for the prediction of spontaneous preterm birth in patients with signs and symptoms suggestive of preterm labor // J. Matern. Fetal. Neonatal. Med. 2018, May 28: 1–6. DOI: 10.1080/14767058.2018.1476485.
- Çekmez Y., Kiran G., Haberal E. T. et al. Use of cervicovaginal PAMG-1 protein as a predictor of delivery within seven days in pregnancies at risk of premature birth // BMC Pregnancy Childbirth.
 2017, Jul 26; 17 (1): 246. DOI: 10.1186/s12884-017–1427–0.
2017, Jul 26; 17 (1): 246. DOI: 10.1186/s12884-017–1427–0. - Santipap M., Phupong V. Combination of three-dimensional ultrasound measurement of foetal adrenal gland enlargement and placental alpha microglobulin-1 for the prediction of the timing of delivery within seven days in women with threatened preterm labour and preterm labour // J. Obstet. Gynaecol. 2018 Mar 23: 1–6. DOI: 10.1080/01443615.2018.1446422.
- Nikolova T., Uotila J., Nikolova N. et al. Prediction of spontaneous preterm delivery in women presenting with premature labor: a comparison of placenta alpha microglobulin-1, phosphorylated insulin-like growth factor binding protein-1, and cervical length // Am J Obstet Gynecol. 2018; 219 (6):610. e1–610. e9. DOI: 10.1016/j. ajog.2018.09.016. Epub 2018 Sep 18.
- Kosinska-Kaczynska K., Szymusik I., Bomba-Opon D. et al. Rapid cervical phIGFBP-1 test in asymptomatic twin pregnancies is inefficient in predicting preterm delivery prior to 34 gestational weeks // Ginekol Pol.
 2018; 89 (6): 321–325. DOI: 10.5603/GP. a2018.0055.
2018; 89 (6): 321–325. DOI: 10.5603/GP. a2018.0055. - Melchor J. C., Khalil A., Wing D. et al. Prediction of preterm delivery in symptomatic women using PAMG-1, fetal fibronectin and phIGFBP-1 tests: systematic review and meta-analysis // Ultrasound Obstet Gynecol. 2018; 52 (4): 442–451. DOI: 10.1002/uog.19119. Epub 2018 Sep 4.
- Malícková K., Koucký M., Parízek A. et al. Diagnostic and prognostic value of presepsin in preterm deliveries // J. Matern. Fetal. Neonatal. Med. 2015; 28 (9): 1032–1037. DOI: 10.3109/14767058.2014.942627. Epub 2014 Jul 28.
О. В. Яковлева1, кандидат медицинских наук
Т. Н. Глухова, доктор медицинских наук, профессор
ФГБОУ ВО СГМУ им. В. И. Разумовского МЗ РФ, Саратов
1 Контактная информация: [email protected]
Сравнительная эффективность предикторов преждевременных родов/ О. В. Яковлева, Т. Н. Глухова
В. Яковлева, Т. Н. Глухова
Для цитирования: Лечащий врач № 3/2019; Номера страниц в выпуске: 52-55
Теги: беременность, родоразрешение, шейка матки, надпочечники плода.
Референтный диапазон недельной длины шейки матки на сроке беременности от 8 до 38 недель в центре Ирана
Adv Biomed Res. 2015 г.; 4: 115.
Опубликовано в сети 29 мая 2015 г. doi: 10.4103/2277-9175.157839
, , и
Информация об авторе Примечания к статье Авторское право и лицензия информация Отказ от ответственности
Фон:
Существует обратное соотношение между длиной шейки матки при беременности и частотой преждевременных родов. Цель этого исследования заключалась в построении диаграммы и оценке длины шейки матки на сроке от 8 до 38 недель нормальной беременности в центре Ирана.
Материалы и методы:
Длина шейки матки была измерена у 930 бессимптомных беременных с помощью абдоминальной ультразвуковой техники. Для статистической оценки был проведен регрессионный анализ и расчет процентилей.
Результаты:
Наши данные показывают значительное уменьшение длины шейки матки с увеличением гестационного возраста. Средняя длина шейки матки демонстрирует минимальные изменения от 10 до 24 недель у большинства женщин в этом исследовании, хотя укорочение более заметно на сроке от 33 до 38 недель беременности. Среднее укорочение длины шейки матки между вторым и девятым месяцами составило 14,82% (9).0025 P < 0,05). Кроме того, средние значения длины шейки матки в 1, 2 и 3 триместрах составили 39,30 ± 4,33, 38,28 ± 5,13 и 36,58 ± 4,58 мм соответственно. В третьем триместре отмечено значительное уменьшение ( P <0,05) длины шейки матки по сравнению с первым и вторым триместром (6,92% и 4,44% соответственно). Представлены новые диаграммы с процентилями 5 th , 10 th , 50 th , 90 th и 95 th .
Вывод:
В нашем исследовании представлена новая таблица и справочные значения нормальной длины шейки матки на протяжении всей беременности, основанные на большой выборке в центре Ирана.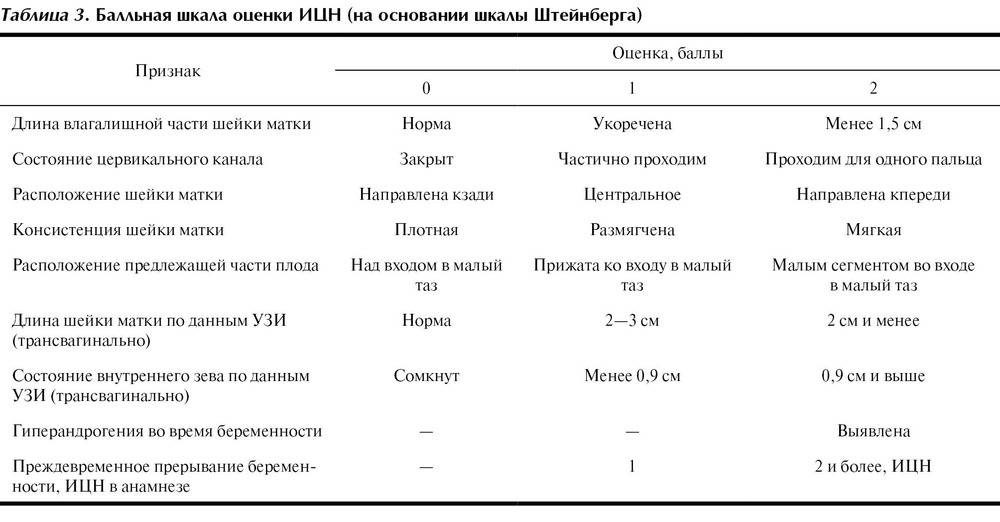 В популяции, участвовавшей в этом исследовании, наблюдалось прогрессивное уменьшение средней длины шейки матки с увеличением гестационного возраста. Наши установленные диаграммы длины шейки матки на протяжении всей беременности могут быть более полезными, чем единственное пороговое значение, для более эффективной профилактики и ведения преждевременных родов.
В популяции, участвовавшей в этом исследовании, наблюдалось прогрессивное уменьшение средней длины шейки матки с увеличением гестационного возраста. Наши установленные диаграммы длины шейки матки на протяжении всей беременности могут быть более полезными, чем единственное пороговое значение, для более эффективной профилактики и ведения преждевременных родов.
Ключевые слова: Длина шейки матки, беременность, референтный диапазон, ультразвуковое исследование
Измерение длины шейки матки и выявление воронкообразной деформации шейки матки могут иметь особое значение для прогнозирования и лечения предлежания плаценты, преждевременных родов и недостаточности шейки матки. Большое количество доказательств указывает на наличие обратной зависимости между длиной шейки матки во время беременности и частотой преждевременных родов. Относительный риск преждевременных родов увеличивается с уменьшением длины шейки матки. [1,2] Предыдущие исследования показали, что ультразвуковое исследование может дать более точную оценку длины шейки матки и расклинивания, чем пальцевое исследование. [3,4] Более того, ультразвуковая оценка длины шейки матки является точной процедурой, которая предоставляет дополнительную информацию о состоянии шейки матки по сравнению с пальцевым исследованием.[5] Хотя не существует стандартов длины шейки матки в зависимости от увеличения срока беременности, во многих исследованиях были подготовлены референтные диапазоны длины шейки матки, измеренные с помощью трансвагинального УЗИ у больших групп женщин с одноплодной беременностью. [1,6] Трансвагинальное УЗИ является наиболее надежным методом определения. оценить длину шейки матки, но она доступна не во всех местах, а добавление трансвагинального УЗИ к обычному обследованию беременных вызывает дискомфорт у пациентки.[1] Тем не менее, трансабдоминальная сонография обычно выполняется в середине триместра беременности и может обеспечить эффективное средство оценки шейки матки и анатомии плода (18-20 недель беременности). Трансабдоминальная сонография не требует дополнительного оборудования, хорошо воспринимается женщинами и обеспечивает неинвазивный метод выявления лиц с риском преждевременных родов [1,7,8] 9.
[3,4] Более того, ультразвуковая оценка длины шейки матки является точной процедурой, которая предоставляет дополнительную информацию о состоянии шейки матки по сравнению с пальцевым исследованием.[5] Хотя не существует стандартов длины шейки матки в зависимости от увеличения срока беременности, во многих исследованиях были подготовлены референтные диапазоны длины шейки матки, измеренные с помощью трансвагинального УЗИ у больших групп женщин с одноплодной беременностью. [1,6] Трансвагинальное УЗИ является наиболее надежным методом определения. оценить длину шейки матки, но она доступна не во всех местах, а добавление трансвагинального УЗИ к обычному обследованию беременных вызывает дискомфорт у пациентки.[1] Тем не менее, трансабдоминальная сонография обычно выполняется в середине триместра беременности и может обеспечить эффективное средство оценки шейки матки и анатомии плода (18-20 недель беременности). Трансабдоминальная сонография не требует дополнительного оборудования, хорошо воспринимается женщинами и обеспечивает неинвазивный метод выявления лиц с риском преждевременных родов [1,7,8] 9. 0003
0003
Существует ряд причин, обуславливающих необходимость совершенствования продольных карт длины шейки матки при нормальной беременности. Во-первых, существуют разные отчеты о продольных изменениях длины шейки матки, а во-вторых, длина шейки матки, по-видимому, различается в разных популяциях [9,10,11]. Тем не менее, в нескольких исследованиях изучались изменения шейки матки во время нормальной беременности в разных популяциях. В этих исследованиях сообщается о различной длине шейки матки при беременности в одни и те же недели и месяцы [6,12,13,14,15,16]. С другой стороны, на длину шейки матки могут влиять паритет, возраст, срок беременности, раса , и популяции [14,17]. Следовательно, целесообразно определить номограмму средней длины шейки матки и их стандартных отклонений для каждой недели беременности, чтобы клинически обнаружить отклонения от нормального диапазона, определить преждевременные роды, выполнить серкляж, предотвратить ненужный токолизис, сократить время госпитализации и как можно раньше назначить лечение созревания легких более точно, исходя из длины шейки матки.
Насколько нам известно, в центре Ирана не проводилось исследования нормального характера изменения длины шейки матки во время нормальной беременности. С другой стороны, референтные диапазоны, установленные на протяжении всей беременности, могут быть более полезными, чем одно пороговое значение, для более эффективной профилактики и ведения преждевременных родов. Поэтому в этом исследовании были построены диаграммы и оценены средние значения длины шейки матки и процентили для длины шейки матки на сроке от 8 до 38 недель нормальной беременности в центре Ирана (Исфахан) с помощью трансабдоминального ультразвукового устройства.
Это исследование проводилось в период с марта 2012 г. по февраль 2013 г. Беременные добровольцы ( N = 30 на каждую неделю) были набраны на основе следующих критериев. Критериями исключения были серьезные аномалии развития плода, регулярные боли, отслойка плодных оболочек в анамнезе, отслойка плаценты, структурные аномалии матки, серкляж шейки матки, предлежание плаценты, многоводие. до 38 недель беременности 930 бессимптомных беременных на момент каждого планового ультразвукового исследования беременности. В нашем исследовании случаи не отслеживались. Трансабдоминальное УЗИ выполняли на аппарате Voluson 730 Expert фирмы GE. Для определения длины шейки матки использовали датчик 3,5-5 МГц. Мочевой пузырь участников был наполовину растянут, чтобы сместить головку плода вверх. Шейка матки рассматривалась как эхогенная линия, идущая от внутреннего зева к наружному. Все измерения проводились три раза в течение не менее 5 минут и измерялись одним специалистом-радиологом в этой области в сагиттальной плоскости, и было взято среднее значение трех измерений. Исследование было одобрено Комитетом по этике Исфаханского университета медицинских наук, и все добровольцы дали свое письменное согласие.
до 38 недель беременности 930 бессимптомных беременных на момент каждого планового ультразвукового исследования беременности. В нашем исследовании случаи не отслеживались. Трансабдоминальное УЗИ выполняли на аппарате Voluson 730 Expert фирмы GE. Для определения длины шейки матки использовали датчик 3,5-5 МГц. Мочевой пузырь участников был наполовину растянут, чтобы сместить головку плода вверх. Шейка матки рассматривалась как эхогенная линия, идущая от внутреннего зева к наружному. Все измерения проводились три раза в течение не менее 5 минут и измерялись одним специалистом-радиологом в этой области в сагиттальной плоскости, и было взято среднее значение трех измерений. Исследование было одобрено Комитетом по этике Исфаханского университета медицинских наук, и все добровольцы дали свое письменное согласие.
Все данные для определения длины шейки матки и процентилей были проанализированы с использованием статистического пакета SPSS 20 (SPSS Inc., Чикаго, Иллинойс, США). Измерения длины шейки матки выражали как среднее ± стандартное отклонение, диапазон и процентили. Для оценки средней длины шейки матки и недель беременности использовался регрессионный анализ. Для практического использования диаграмм длины шейки матки мы интерполировали наши данные. Среднее значение, 5 th и 95 th процентилей аппроксимировались квадратичной кривой. P < 0,05 считалось статистически значимым.
Для оценки средней длины шейки матки и недель беременности использовался регрессионный анализ. Для практического использования диаграмм длины шейки матки мы интерполировали наши данные. Среднее значение, 5 th и 95 th процентилей аппроксимировались квадратичной кривой. P < 0,05 считалось статистически значимым.
В этом исследовании средний возраст матери испытуемых составил 28,9 ± 4,7 года. и показать взаимосвязь между длиной шейки матки и неделями беременности и месяцами нормальной беременности соответственно. Кроме того, линия регрессии между длиной шейки матки и неделями беременности показана на рис. От начала до прерывания беременности у беременных наблюдается самопроизвольное укорочение шейки матки. Средняя длина шейки матки демонстрировала минимальные изменения от 10 до 24 недель для большинства беременных добровольцев в этом исследовании. Кроме того, укорочение наблюдалось у беременных добровольцев на сроке от 33 до 38 недель [и]. Среднее укорочение длины шейки матки между вторым и девятым месяцами составило 14,82% (9). 0025 P < 0,05). Кроме того, средняя длина шейки матки в 1, 2 и 3 триместрах составила 39,30 ± 4,33, 38,28 ± 5,13 и 36,58 ± 4,58 соответственно. Кроме того, минимальная и максимальная длина шейки матки в каждом триместре составила 27 и 49 мм, 29 и 51 мм, 28 и 53 мм соответственно. В третьем триместре отмечено значительное уменьшение ( P <0,05) длины шейки матки по сравнению с первым и вторым триместром (6,92% и 4,44% соответственно). Также в третьем триместре наблюдалось значительное снижение ( P < 0,05) по сравнению со вторым триместром. Измерения длины шейки матки, соответствующие 5 th , 10 th , 50 th , 90 th и 95 th центилей в зависимости от гестационного возраста, показаны на . Кроме того, среднее значение, 5 th и 95 th процентилей были подобраны квадратичной кривой [].
0025 P < 0,05). Кроме того, средняя длина шейки матки в 1, 2 и 3 триместрах составила 39,30 ± 4,33, 38,28 ± 5,13 и 36,58 ± 4,58 соответственно. Кроме того, минимальная и максимальная длина шейки матки в каждом триместре составила 27 и 49 мм, 29 и 51 мм, 28 и 53 мм соответственно. В третьем триместре отмечено значительное уменьшение ( P <0,05) длины шейки матки по сравнению с первым и вторым триместром (6,92% и 4,44% соответственно). Также в третьем триместре наблюдалось значительное снижение ( P < 0,05) по сравнению со вторым триместром. Измерения длины шейки матки, соответствующие 5 th , 10 th , 50 th , 90 th и 95 th центилей в зависимости от гестационного возраста, показаны на . Кроме того, среднее значение, 5 th и 95 th процентилей были подобраны квадратичной кривой [].
Таблица 1
Описательная статистика измерений длины шейки матки в зависимости от гестационного возраста
Открыть в отдельном окне
Открыть в отдельном окне
Средняя длина шейки матки изменяется от 2 до 9 месяцев. Данные выражены как среднее ± SD
Данные выражены как среднее ± SD
Открыто в отдельном окне
Связь между длиной шейки матки и неделей беременности
Открыто в отдельном окне
Средняя длина шейки матки в триместрах. Данные выражали как среднее значение ± стандартное отклонение. * P <0,05 по сравнению с соответствующими значениями в первом и втором триместрах
Открыть в отдельном окне
Таблицы длины шейки матки на 5 th (•), 10 th (▄), 50 th (Δ), 90 th (∇) и 95 9 0029
Открыть в отдельном окне
Интерполяция квадратичных кривых для среднего (B), 5 (C) и 95 (A) процентилей
Трансабдоминальный УЗИ это оригинал метод визуализации беременной шейки матки, хотя существуют ограничения для абдоминального доступа, в том числе следующие: (а) явное искусственное удлинение шейки матки в результате наполненного мочевого пузыря пациентки и (б) трудности визуализации укороченной шейки матки. Несмотря на эти ограничения, в нескольких недавних исследованиях [3,5] сообщалось о клинической пользе трансабдоминальной оценки длины шейки матки [7], поскольку она является точной и более приемлемой для некоторых пациенток, чем оценка шейки матки с помощью трансвагинального зонда. Кроме того, трансабдоминальная оценка длины шейки матки менее инвазивна, менее громоздка и хорошо воспринимается пациентками по сравнению с трансвагинальной оценкой.[7]
Несмотря на эти ограничения, в нескольких недавних исследованиях [3,5] сообщалось о клинической пользе трансабдоминальной оценки длины шейки матки [7], поскольку она является точной и более приемлемой для некоторых пациенток, чем оценка шейки матки с помощью трансвагинального зонда. Кроме того, трансабдоминальная оценка длины шейки матки менее инвазивна, менее громоздка и хорошо воспринимается пациентками по сравнению с трансвагинальной оценкой.[7]
В последнее десятилетие были проведены крупные исследования с измерением длины шейки матки у бессимптомных женщин в разные недели беременности. Тем не менее, существуют разные пороговые уровни и разные определения преждевременных родов в разных популяциях. Преждевременные роды являются основной причиной неонатальной заболеваемости и смертности, особенно в США.[18] На сегодняшний день имеется большое количество данных, указывающих на то, что длина шейки матки на ранних сроках беременности является важным предиктором последующих преждевременных родов [19]. ] Длина шейки матки <25 мм на сроке 22–24 недели беременности считается предиктором преждевременных родов.[20] Результаты этого исследования подтвердили предыдущие выводы о том, что изменения длины шейки матки во время беременности свидетельствуют о ее физиологическом уменьшении.[8] В этом исследовании длина шейки матки на 20-й неделе беременности составила 38,30 ± 7,28 мм [], что соответствует 38,50 ± 8,00 мм, сообщенным Hibbard et al [21]. Кроме того, Iams et al сообщили [22]. средняя длина шейки матки составила 35,2 ± 8,3 мм в 24 недели, но в этом исследовании она составила 37,03 ± 4,62 мм. С другой стороны, Андерсен и соавт. ., сообщили, что длина шейки матки менее 39 мм до 30-й недели беременности является значительным фактором риска преждевременных родов [19], тогда как в этом исследовании длина шейки матки на 30-й неделе беременности составляла 37,53 ± 4,98 мм []. Кроме того, Ozdemir и соавт. сообщили, что средняя длина шейки матки на 10–14 и 20–24 неделях беременности составляла 40,5 и 37,1 мм соответственно [23], тогда как в нашем исследовании значения составляли 38,92 и 37,82 мм соответственно.
] Длина шейки матки <25 мм на сроке 22–24 недели беременности считается предиктором преждевременных родов.[20] Результаты этого исследования подтвердили предыдущие выводы о том, что изменения длины шейки матки во время беременности свидетельствуют о ее физиологическом уменьшении.[8] В этом исследовании длина шейки матки на 20-й неделе беременности составила 38,30 ± 7,28 мм [], что соответствует 38,50 ± 8,00 мм, сообщенным Hibbard et al [21]. Кроме того, Iams et al сообщили [22]. средняя длина шейки матки составила 35,2 ± 8,3 мм в 24 недели, но в этом исследовании она составила 37,03 ± 4,62 мм. С другой стороны, Андерсен и соавт. ., сообщили, что длина шейки матки менее 39 мм до 30-й недели беременности является значительным фактором риска преждевременных родов [19], тогда как в этом исследовании длина шейки матки на 30-й неделе беременности составляла 37,53 ± 4,98 мм []. Кроме того, Ozdemir и соавт. сообщили, что средняя длина шейки матки на 10–14 и 20–24 неделях беременности составляла 40,5 и 37,1 мм соответственно [23], тогда как в нашем исследовании значения составляли 38,92 и 37,82 мм соответственно. Кроме того, Carvalho и соавт. [6] измерили длину шейки матки трансвагинально в продольном исследовании 529 женщин.женщины в возрасте от 11 до 14 и от 22 до 24 недель беременности. Они сообщили о средней длине шейки матки 42,4 и 38,6 мм соответственно, тогда как в нашем исследовании значения составили 38,82 и 37,29 мм соответственно. В другом исследовании Carvalho et al. [6] наблюдали укорочение шейки матки на 3,8 мм от первого до второго измерения, но в нашем исследовании укорочение шейки матки от первого ко второму составило 1,02 мм. В нашем исследовании средняя длина шейки матки в 1, 2 и 3 триместрах составила 39,30 ± 4,33, 38,28 ± 5,13 и 36,58 ± 4,58 соответственно. В другом исследовании медиана длины шейки матки во втором триместре составила 35–38 мм, что согласуется с нашими результатами [24]. С другой стороны, в текущем исследовании укорочение шейки матки в 3 триместре составило 2,72 мм по сравнению с 1 триместром, что близко к значению 3,1 мм, указанному Оздемиром 9.
Кроме того, Carvalho и соавт. [6] измерили длину шейки матки трансвагинально в продольном исследовании 529 женщин.женщины в возрасте от 11 до 14 и от 22 до 24 недель беременности. Они сообщили о средней длине шейки матки 42,4 и 38,6 мм соответственно, тогда как в нашем исследовании значения составили 38,82 и 37,29 мм соответственно. В другом исследовании Carvalho et al. [6] наблюдали укорочение шейки матки на 3,8 мм от первого до второго измерения, но в нашем исследовании укорочение шейки матки от первого ко второму составило 1,02 мм. В нашем исследовании средняя длина шейки матки в 1, 2 и 3 триместрах составила 39,30 ± 4,33, 38,28 ± 5,13 и 36,58 ± 4,58 соответственно. В другом исследовании медиана длины шейки матки во втором триместре составила 35–38 мм, что согласуется с нашими результатами [24]. С другой стороны, в текущем исследовании укорочение шейки матки в 3 триместре составило 2,72 мм по сравнению с 1 триместром, что близко к значению 3,1 мм, указанному Оздемиром 9. 0025 et al [23] Кроме того, Iams et al ., [22] сообщили о 10 th и 5 th процентилях 26 и 22 мм в 20 недель, тогда как в нашем исследовании значения составляли 31 и 30 мм. , соответственно []. Кроме того, Hibbard et al. [21] сообщили, что 10 и 5 процентили длины шейки матки в 20 недель составляли 30 и 27 мм соответственно. Кроме того, на основании большого количества обсервационных исследований в популяциях с низким риском было высказано предположение, что 50 -й -й процентиль длины шейки матки составляет 35 мм на 24-й неделе беременности [9], что согласуется с нашими результатами на той же неделе (37 мм на 24-й неделе). В недавнем исследовании, проведенном в Греции, [16] Souka и соавт. сообщили, что длина шейки матки претерпевает минимальные изменения от 11 до 24 недель беременности, что согласуется с нашими результатами за те же недели. Как упоминалось ранее, на длину шейки матки могут влиять паритет, возраст, срок беременности, раса и популяция [14,17].
0025 et al [23] Кроме того, Iams et al ., [22] сообщили о 10 th и 5 th процентилях 26 и 22 мм в 20 недель, тогда как в нашем исследовании значения составляли 31 и 30 мм. , соответственно []. Кроме того, Hibbard et al. [21] сообщили, что 10 и 5 процентили длины шейки матки в 20 недель составляли 30 и 27 мм соответственно. Кроме того, на основании большого количества обсервационных исследований в популяциях с низким риском было высказано предположение, что 50 -й -й процентиль длины шейки матки составляет 35 мм на 24-й неделе беременности [9], что согласуется с нашими результатами на той же неделе (37 мм на 24-й неделе). В недавнем исследовании, проведенном в Греции, [16] Souka и соавт. сообщили, что длина шейки матки претерпевает минимальные изменения от 11 до 24 недель беременности, что согласуется с нашими результатами за те же недели. Как упоминалось ранее, на длину шейки матки могут влиять паритет, возраст, срок беременности, раса и популяция [14,17]. Таким образом, наблюдаемые различия в длине шейки матки и процентилях в разных исследованиях могут быть связаны с характеристиками матери возраст, срок беременности, раса и население. Таким образом, кажется, что нам нужны разные графики длины шейки матки на протяжении всей беременности в различных популяциях в зависимости от материнских характеристик, возраста, гестационного возраста, расы и т. д. Эти графики можно использовать для наблюдения за женщинами с высоким риском преждевременных родов и для четкого выявления значительное отклонение или снижение центилей для этих предметов.
Таким образом, наблюдаемые различия в длине шейки матки и процентилях в разных исследованиях могут быть связаны с характеристиками матери возраст, срок беременности, раса и население. Таким образом, кажется, что нам нужны разные графики длины шейки матки на протяжении всей беременности в различных популяциях в зависимости от материнских характеристик, возраста, гестационного возраста, расы и т. д. Эти графики можно использовать для наблюдения за женщинами с высоким риском преждевременных родов и для четкого выявления значительное отклонение или снижение центилей для этих предметов.
В нашем исследовании представлены новые диаграммы и справочные значения нормальной длины шейки матки на протяжении всей беременности на основе большой выборки в центре Ирана. Диаграмма, установленная для длины шейки матки на протяжении всей беременности, может быть более полезной, чем отдельное пороговое значение, для более эффективной профилактики и ведения преждевременных родов. Мы должны помнить, однако, что различные пути могут привести к преждевременным родам. Поэтому измерение шейки матки никогда не должно быть единственной оценкой у пациентки с риском преждевременных родов.
Поэтому измерение шейки матки никогда не должно быть единственной оценкой у пациентки с риском преждевременных родов.
Источник поддержки: Исфаханский университет медицинских наук
Конфликт интересов: Не объявлено.
1. Slager J, Lynne S. Оценка длины шейки матки и связь между короткой шейкой матки и преждевременными родами. J Акушерское женское здоровье. 2012; 57 (Приложение 1): S4–11. [PubMed] [Google Scholar]
2. Vaisbuch E, Romero R, Mazaki-Tovi S, Erez O, Kusanovic JP, Mittal P, et al. Риск приближающихся преждевременных родов у бессимптомных пациенток с неизмеримой длиной шейки матки во втором триместре. Am J Obstet Gynecol. 2010;203:446.e1–9. [Бесплатная статья PMC] [PubMed] [Google Scholar]
3. Пандис Г.К., Папагеоргиу А.Т., Раманатан В.Г., Томпсон М.О., Николаидес К.Х. Ультрасонографическое измерение длины шейки матки перед индукцией для прогнозирования успешной индукции родов. УЗИ Акушерство Гинекол. 2001; 18: 623–8. [PubMed] [Google Scholar]
2001; 18: 623–8. [PubMed] [Google Scholar]
4. Roman H, Verspyck E, Vercoustre L, Degre S, Col JY, Firmin JM, et al. Улучшает ли ультразвуковое исследование при неблагоприятном состоянии шейки матки прогноз неудачной стимуляции родов? УЗИ Акушерство Гинекол. 2004; 23: 357–62. [PubMed] [Академия Google]
5. Berghella V, Tolosa JE, Kuhlman K, Weiner S, Bolognese RJ, Wapner RJ. Ультразвуковое исследование шейки матки по сравнению с ручным исследованием как предиктор преждевременных родов. Am J Obstet Gynecol. 1997; 177: 723–30. [PubMed] [Google Scholar]
6. Carvalho MH, Bittar RE, Brizot ML, Maganha PP, Borges da Fonseca ES, Zugaib M. Длина шейки матки на 11–14 неделе и 22–24 неделе беременности, оцененная с помощью трансвагинальной сонографии и срок беременности на момент родов. УЗИ Акушерство Гинекол. 2003; 21: 135–9.. [PubMed] [Google Scholar]
7. Саул Л.Л., Курцман Дж.Т., Хагеманн С., Гамсари М., Винг Д.А. Является ли трансабдоминальное УЗИ шейки матки после мочеиспускания надежным методом оценки длины шейки матки? J УЗИ Мед. 2008; 27:1305–11. [PubMed] [Google Scholar]
2008; 27:1305–11. [PubMed] [Google Scholar]
8. Сильва С.В., Дамиао Р., Фонсека Э.Б., Гарсия С., Липпи У.Г. Референтные диапазоны длины шейки матки при трансвагинальном сканировании при одноплодной беременности. J Matern Fetal Neonatal Med. 2010; 23: 379–82. [PubMed] [Академия Google]
9. Hoesli I, Tercanli S, Holzgreve W. Оценка длины шейки матки с помощью ультразвука как предиктор преждевременных родов — есть ли роль для рутинного скрининга? Бьог. 2003; 110 (Приложение 20): 61–5. [PubMed] [Google Scholar]
10. Salomon LJ, Diaz-Garcia C, Bernard JP, Ville Y. Контрольный диапазон длины шейки матки на протяжении всей беременности: непараметрическая модель на основе LMS, примененная к большой выборке. УЗИ Акушерство Гинекол. 2009; 33: 459–64. [PubMed] [Google Scholar]
11. М.С., Скэнтоу С., Ляо А.В., Качо А., Николаидес К.Х. Длина шейки матки и воронкообразная воронка на сроке 23 недели беременности в прогнозировании спонтанных ранних преждевременных родов. УЗИ Акушерство Гинекол. 2001;18:200–3. [PubMed] [Академия Google]
УЗИ Акушерство Гинекол. 2001;18:200–3. [PubMed] [Академия Google]
12. Crane JM, Hutchens D. Трансвагинальное сонографическое измерение длины шейки матки для прогнозирования преждевременных родов у бессимптомных женщин с повышенным риском: систематический обзор. УЗИ Акушерство Гинекол. 2008; 31: 579–87. [PubMed] [Google Scholar]
13. Демирчи О., Унал А., Демирчи Э., Созен Х., Акдемир Ю., Бойбек Э. и др. Ультразвуковое измерение длины шейки матки и риск преждевременных родов. J Obstet Gynaecol Res. 2011;37:809–14. [PubMed] [Google Scholar]
14. Guzman ER, Mellon C, Vintzileos AM, Ananth CV, Walters C, Gipson K. Продольная оценка длины эндоцервикального канала между 15 и 24 неделями беременности у женщин с риском потери беременности или преждевременные роды. Акушерство Гинекол. 1998;92:31–7. [PubMed] [Google Scholar]
15. Hernandez-Andrade E, Romero R, Ahn H, Hussein Y, Yeo L, Korzeniewski SJ, et al. Трансабдоминальная оценка длины шейки матки во время беременности не позволяет выявить значительное число женщин с короткой шейкой матки. J Matern Fetal Neonatal Med. 2012; 25:1682–9. [Бесплатная статья PMC] [PubMed] [Google Scholar]
J Matern Fetal Neonatal Med. 2012; 25:1682–9. [Бесплатная статья PMC] [PubMed] [Google Scholar]
16. Souka AP, Papastefanou I, Michalitsi V, Salambasis K, Chrelias C, Salamalekis G, et al. Длина шейки матки изменяется от первого ко второму триместру беременности и прогнозирование преждевременных родов с помощью сонографического измерения шейки матки в первом триместре. J УЗИ Мед. 2011;30:997–1002. [PubMed] [Google Scholar]
17. Ширер Л., Бартолуччи Л. Ультразвуковое исследование шейки матки. В: Каллен П.В., редактор. УЗИ в акушерстве и гинекологии. 4-е изд. Филадельфия, Пенсильвания: В. Б. Сондерс; 2000. [Google Scholar]
18. Guyer B, Hoyert DL, Martin JA, Ventura SJ, MacDorman MF, Strobino DM. Ежегодная сводка статистики естественного движения населения за 1998 год. Педиатрия. 1999; 104:1229–46. [PubMed] [Google Scholar]
19. Andersen HF, Nugent CE, Wanty SD, Hayashi RH. Прогнозирование риска преждевременных родов с помощью ультразвукового измерения длины шейки матки.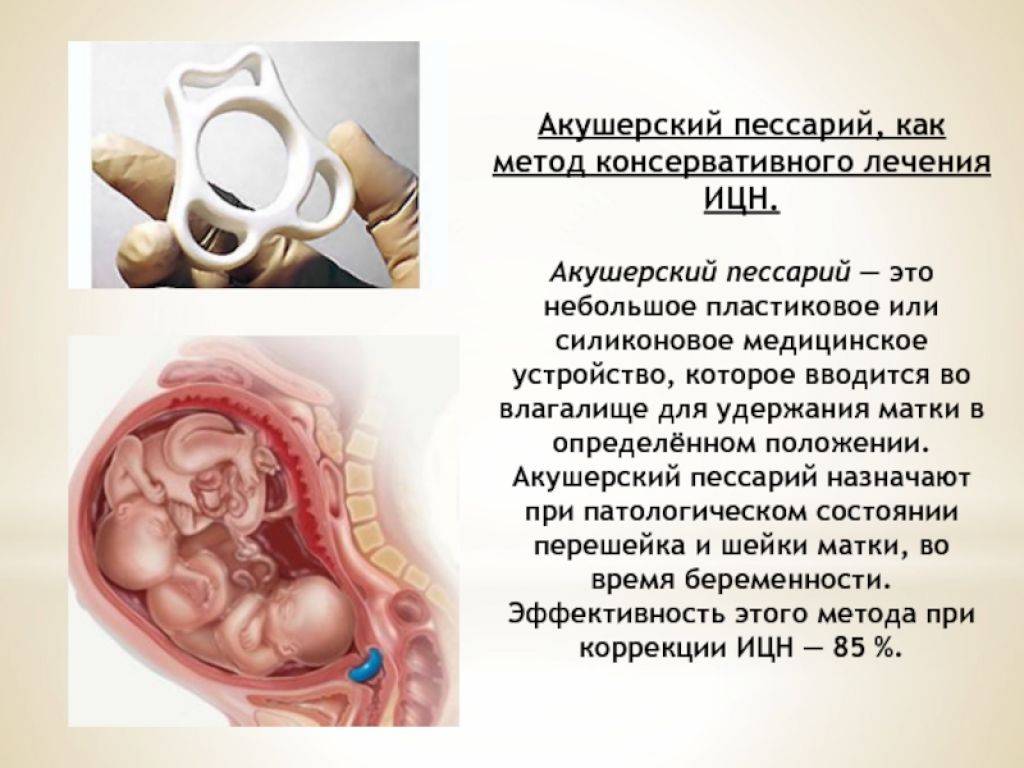 Am J Obstet Gynecol. 1990;163:859–67. [PubMed] [Google Scholar]
Am J Obstet Gynecol. 1990;163:859–67. [PubMed] [Google Scholar]
20. Ди Томмазо М., Бергелла В. Длина шейки матки для прогнозирования и предотвращения преждевременных родов. Эксперт Преподобный Акушер Гинекол. 2013; 8: 345–55. [Google Scholar]
21. Hibbard JU, Tart M, Moawad AH. Длина шейки матки на 16-22 неделе беременности и риск преждевременных родов. Акушерство Гинекол. 2000;96:972–8. [PubMed] [Google Scholar]
22. Iams JD, Goldenberg RL, Meis PJ, Mercer BM, Moawad A, Das A, et al. Длина шейки матки и риск самопроизвольных преждевременных родов. Сеть отделений медицины матери и плода Национального института здоровья ребенка и человеческого развития. N Engl J Med. 1996; 334: 567–72. [PubMed] [Google Scholar]
23. Оздемир И., Демирчи Ф., Юсел О., Эркоркмаз У. Ультрасонографическое измерение длины шейки матки на 10–14 и 20–24 неделях беременности и риск преждевременных родов. Eur J Obstet Gynecol Reprod Biol. 2007; 130:176–179. [PubMed] [Google Scholar]
24. Norman JE. Преждевременные роды. Функция шейки матки и недоношенность. Best Pract Res Clin Obstet Gynaecol. 2007; 21: 791–806. [PubMed] [Google Scholar]
Norman JE. Преждевременные роды. Функция шейки матки и недоношенность. Best Pract Res Clin Obstet Gynaecol. 2007; 21: 791–806. [PubMed] [Google Scholar]
Может ли длина шейки матки предсказать время родов?
Новое исследование, опубликованное в Журнале медицины матери и плода, показало, что измерение длины шейки матки является надежным показателем для прогнозирования преждевременных родов у женщин с угрозой преждевременных родов.
©hafakot — stock.adobe.com
Измерение длины шейки матки (CL) является надежным показателем для прогнозирования преждевременных родов у женщин с угрозой преждевременных родов, согласно ретроспективному когортному исследованию в The Journal of Maternal-Fetal & Maternal Medicine .
Методы
Австралийское исследование включало всех женщин с угрозой преждевременных родов в сроке от 22 недель 0 дней до 35 недель 6 дней беременности, которые были госпитализированы для постоянного лечения в Королевскую женскую больницу Брисбена с апреля 2014 года по март. 2018.
2018.
Ведение включало трансвагинальное ультразвуковое измерение CL при поступлении, для которого сравнивалась точность CL для прогнозирования времени родов у женщин с короткой шейкой матки (CL < 25 мм) и женщин с нормальной шейкой матки (CL ≥ 25 мм).
Результаты
В общей сложности 146 женщин с угрозой преждевременных родов соответствовали критериям включения, из которых 50,7% имели короткую шейку матки и 49,3% имели нормальную шейку матки. Средний возраст матери был сопоставим для обеих групп, как и гестационный возраст на момент поступления (26,7 недели для короткой шейки матки против 26,9 недели для нормальной шейки матки).
Однако в группе с короткой шейкой матки выше вероятность преждевременных родов (до 37 недель беременности), а также более короткий временной интервал между первоначальным обращением и родами и родами в течение 14 дней с момента поступления ( P = 0,0002, P = 0,0001 и P = 0,0001 соответственно).
Для площади под кривыми характеристик оператора-приемника измерение CL также оказалось значимым для времени родов до или после 37 недель ( P < 0,0001), преждевременных родов до 34 недель ( P = 0,0003) и до 31 недели ( P < 0,0001).
Кроме того, измерение CL значительно коррелировало с преждевременными родами в течение 14 дней после обращения ( P < 0,0001).
Измерение CL имело высокую отрицательную прогностическую ценность, в пределах от 94,9% до 97,1%, в зависимости от порога CL. «Отрицательная прогностическая ценность и прогностическая точность CL как единого показателя имели большое значение», — пишут авторы.
Выводы
Результаты исследования статистической значимости сонографической КЛ только для прогнозирования времени родов и вероятности родов в течение 14 дней после обращения могут привести к экономии затрат на текущее ведение преждевременных родов.
Ограничением текущего исследования является его ретроспективный характер, что делает невозможным исключение потенциальных искажающих факторов, таких как индекс массы тела матери (ИМТ), курение сигарет в анамнезе или предшествующие преждевременные роды (ПТБ) и использование токолиза.
