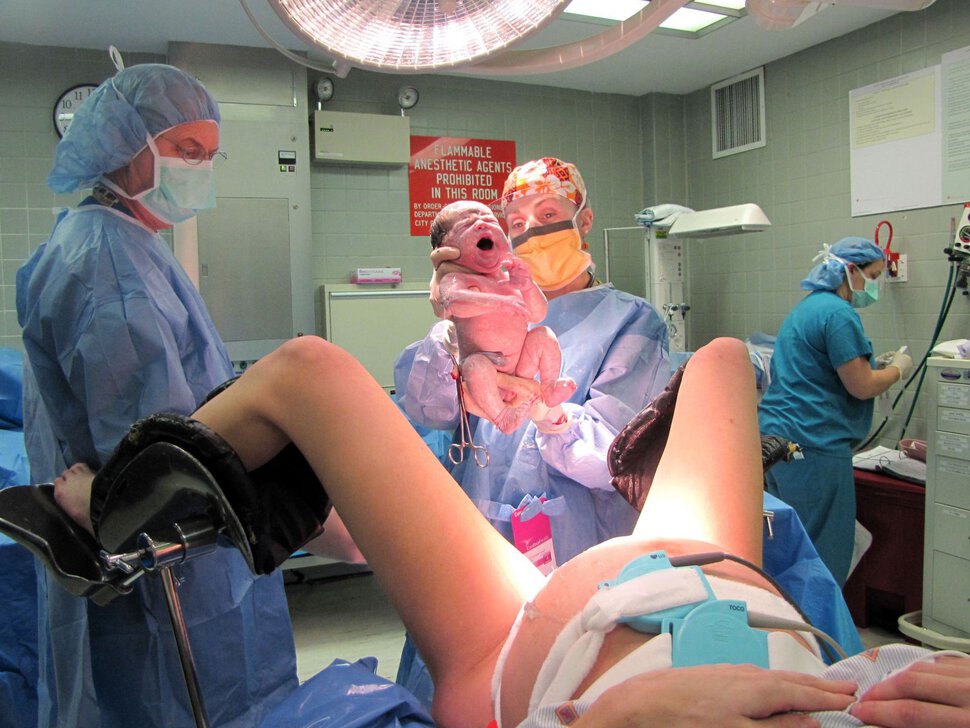
Роды натуральные: Естественные роды в роддоме без кесарева сечения с анестезией в Москве
Фотографии и видео родов в Тюмени, как рожают в Тюмени 19 декабря 2019 года | 72.ru
Откровенные и душераздирающие снимки рождения малышей и первые минуты их жизни. На всех родах присутствовали папы
Фото: предоставлено Марией Салминой
Поделиться
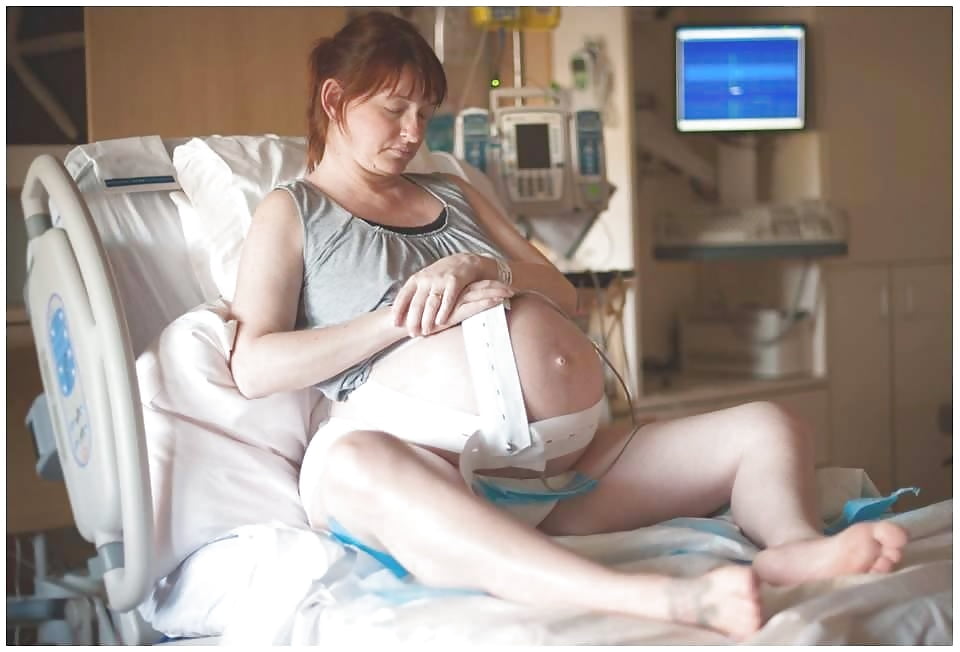
В сегодняшнем выпуске в рамках рубрики «Скрининг 72.RU», которая выходит по четвергам в 07:00, мы покажем вам важный процесс появления малышей на свет. Предупреждаем, что эти фотосессии и видеокадры не для слабонервных. У каждого они могут вызвать разные эмоции — от шока, содрогания до умиления. Но счастье рождения ребенка и первые минуты его жизни выглядят именно так.
Как выглядит материнство без цензуры, которое заставит взглянуть на роды иначе, мы покажем вам совместно с тюменским фотографом Марией Салминой. Ниже подборка кадров появления на свет новорожденных во время партнерских родов в Тюмени. Здесь запечатлены забота мужчин о женщинах, слезы радости новоиспеченных матерей и даже отцов и первые минуты жизни малышей.
Чтобы посмотреть все снимки в галерее, листайте вправо и/или влево
Чтобы посмотреть все снимки в галерее, листайте вправо и/или влево
Чтобы посмотреть все снимки в галерее, листайте вправо и/или влево
Обязательно загляните в наш предыдущий материал, где мы публиковали серию снимков рождения малышей, которые нам предоставила тюменский фотограф Марина Пискулина. Здесь также чувственные и проникновенные снимки, которые никого не оставят равнодушным.
В прошлом выпуске мы рассказывали вам про все родильные дома в Тюмени. В этом обзорном материале мы вспомнили, что интересного есть в платных и бесплатных медицинских центрах, где женщины становятся мамами. Это мини-блоки про государственные роддома № 2 на Холодильной, № 3 на Баумана, многофункциональный перинатальный центр, расположенный на Даудельной, и корпус на Энергетиков, частные медицинские центры «МироМед» и «Мать и дитя».
Как правило, не все мужчины соглашаются на партнерские роды. Журналист 72.RU нашёл троих пап, которые были рядом со своими жёнами от начала и до конца появления ребёнка на свет. Они перерезали новорожденным пуповину. Мужчины честно и откровенно рассказали о том, что чувствовали в момент рождения малыша.
Журналист 72.RU нашёл троих пап, которые были рядом со своими жёнами от начала и до конца появления ребёнка на свет. Они перерезали новорожденным пуповину. Мужчины честно и откровенно рассказали о том, что чувствовали в момент рождения малыша.
Еще в одном материале мы рассказывали вам истории трех тюменок, решивших рожать дома. У одной из них родильный зал заменил надувной бассейн, вторая до последнего не знала пол ребенка, а третьей пришлось долго уговаривать мужа.
Если у вас есть вопросы или рассказы на тему родов или родильных домов, обязательно пишите нам на почту с пометкой «Родильный ликбез». Или же можете написать автору рубрики в социальной сети «ВКонтакте». Также с Марией Токмаковой можно связаться по телефону +7 922 261-00-52 (принимаются СМС, Viber, WhatsApp, Telegram).
По теме
08 ноября 2021, 08:46
Маленькие мамы: сколько тюменок младше 18 лет родили первенцев в этом году
29 января 2019, 17:15
Роды без цензуры: 13 откровенных кадров, сделанных в первые секунды после появления детей на свет
23 января 2019, 08:01
«Куда я попал? Почему она так кричит?»: истории трех пап из Тюмени, присутствовавших на родах
Мария Токмакова
Журналист 72. ru
ru
ВидеоСкрининг роддомовФоторепортаж
- ЛАЙК20
- СМЕХ3
- УДИВЛЕНИЕ5
- ГНЕВ7
- ПЕЧАЛЬ5
Увидели опечатку? Выделите фрагмент и нажмите Ctrl+Enter
КОММЕНТАРИИ68
Читать все комментарии
Что я смогу, если авторизуюсь?
Новости СМИ2
Новости СМИ2
Между иллюзией естественности и кесаревым сечением по желанию
Шведская фотограф Моа Карлберг (Moa Karlberg) делала снимки лиц рожающих женщин: из этого вышла целая серия фотографий. Foto: Moa Karlberg
Что касается родов, то в Швейцарии существуют две крайности: одни женщины считают недостаточно естественными обычные вагинальные роды, а другие с самого начала мечтают о кесаревом сечении – даже если для этого нет медицинских показаний. Обе эти крайности часто ведут к проблемам.
Этот контент был опубликован 13 августа 2018 года — 11:00
Сибилла Бондольфи (Сибилла Бондольфи)
«Ты сама родила или тебе сделали кесарево?» Это первый вопрос, который тебе задают после родов, рассказывает нам молодая мать, живущая в Берне. Ясное дело, что «естественное считается лучшим». Кесарево сечение против естественных родов: можно сказать, что на эту тему в Швейцарии ведется своего рода «религиозная война».
Ясное дело, что «естественное считается лучшим». Кесарево сечение против естественных родов: можно сказать, что на эту тему в Швейцарии ведется своего рода «религиозная война».
Но это не единственный идеологический спорВнешняя ссылка, который ведется вокруг родов. Пожалуй, еще более ожесточенной является борьба между медициной и природой: с одной стороны, врачи оперативно вмешиваются со своими средствами стимуляции родовой деятельности, акушерскими щипцами и кесаревым сечением в естественный процесс родов, а с другой стороны, среди будущих родителей и акушеров наметилась четкая тенденция к естественности: женщины хотят рожать без врачей, больниц и технических вспомогательных средствВнешняя ссылка.
Роды с обезболиванием посредством самогипноза, родильные комнаты, а также роды, которые принимает только акушер – все это переживает период бурного подъема (см. инфобокс Современные тренды родов в Швейцарии). Но и это еще не всё! Некоторые женщины поливают водой из ванны, в которой они рожали, цветочные клумбы. Или же закапывают свою плаценту в саду и сажают на этом месте дерево. Если, конечно, они сразу же не съедят эту плаценту сами.
Или же закапывают свою плаценту в саду и сажают на этом месте дерево. Если, конечно, они сразу же не съедят эту плаценту сами.
Эта тенденция вполне вписывается во всеобщий отказ от классической медицины в пользу большей естественности, гомеопатии и альтернативной медицины, что можно наблюдать прежде всего в немецкоговорящей части Швейцарии. «В том случае, если женщина склоняется в сторону левых или альтернативных политических убеждений, то зачастую она любой ценой хочет родить «естественным путем», имея при этом в виду «самопроизвольные роды»», – делится своими наблюдениями женщина из Цюриха. В то же время одна из акушерок рассказывает, что ставку на естественность делают прежде всего образованные женщины.
Опасная тенденция
Акушерка из кантона Цюрих говорит, что прежде всего супружеские пары из Швейцарии упорно настаивают на естественных родах. За этим кроется чрезмерное возвышение природы. «В некоторых случаях мы считаем, что надо было бы сделать кесарево сечение, но супруги этого не хотят», – говорит она. В большинстве случаев исход положительный, но иногда и нет.
В большинстве случаев исход положительный, но иногда и нет.
«И тогда становится тяжело всем участникам этой ситуации. Мы как специалисты ссоримся друг с другом, что недостаточно настойчиво требовали. А родители в ужасе от того, что их ребенка с подозрением на поражение мозга переводят в отделение неонатологии», – продолжает она. Таким образом, тенденция к большей естественности может быть еще и опасной.
По словам акушерки, этот случай не единичный, такое происходит вновь и вновь. «Эти родители почему-то непременно хотят превратить роды в приключение, но в конечном итоге страдает ребенок. Я считаю это эгоизмом», – объясняет она. «Поэтому иногда мы должны принимать решительные меры против воли родителей и говорить: теперь будем делать кесарево сечение! Даже если это граничит с насилием». Конечно, это дается ей нелегко, иногда она просто не может смотреть родителям в глаза.
Гордость акушеров
Но иногда идиотизм «естественности» исходит и от самого медперсонала. «Именно у старых акушерок считается делом чести принять роды без вмешательств и обезболивающих средств», – рассказывает Дайо Оливер (Dayo Oliver), акушерка из госпиталя Хорген (Horgen) в кантоне Цюрих.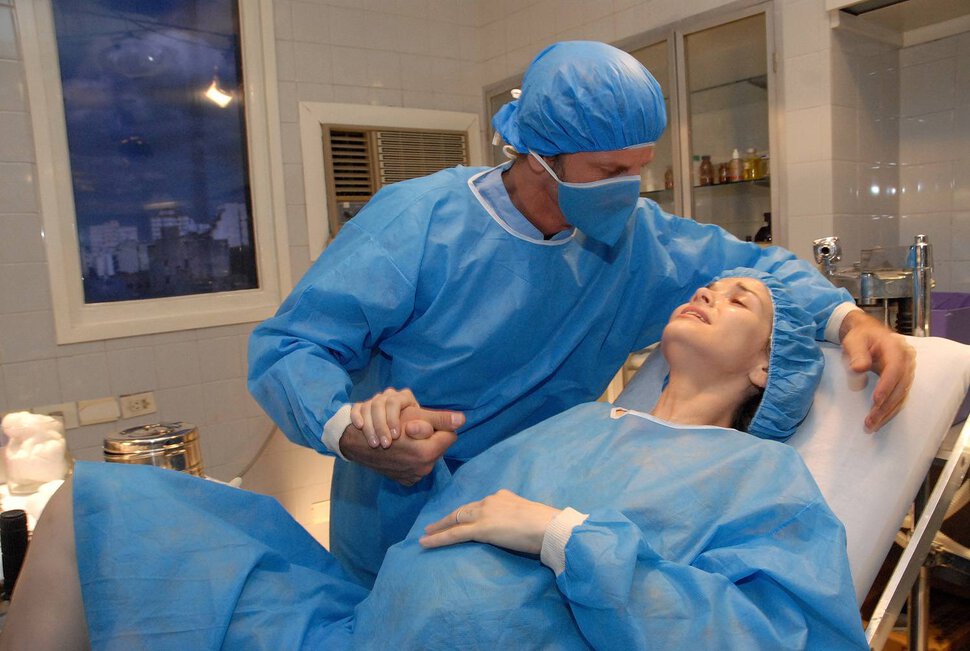 Некоторые матери описывают ситуации, когда акушерка уговаривала подождать, пока не становилось слишком поздно для того, чтобы применить обезболивающие средства.
Некоторые матери описывают ситуации, когда акушерка уговаривала подождать, пока не становилось слишком поздно для того, чтобы применить обезболивающие средства.
Это подтверждает и Барбара Штокер (Barbara StockerВнешняя ссылка), президент Ассоциации акушерокВнешняя ссылка: в 1990-е годы в Швейцарии считалось неудачей в работе акушерки, если женщина использовала эпидуральную анестезию (PDA). И по сей день среди акушерок считается делом чести использовать как можно меньше вспомогательных средств. «У меня как у акушерки иногда было такое чувство, что женщина использовала эпидуральную анестезию (PDA), потому что из-за нехватки времени не получила от меня достаточной поддержки», – поясняет она.
Ставить секс выше ребенка – табу
Но не только естественность сейчас в тренде. Так же, как и в Германии, в Швейцарии – по крайней мере в немецкоговорящей ее части – существует чуть ли не материнский культ: мать должна целиком посвятить себя ребенку и смириться со всеми вытекающими отсюда минусами: «Никто тебе не скажет, что после естественных родов сексуальные ощущения уже не будут прежними», – говорит, к примеру, молодая мать из Цюриха.
Для нее это было веским аргументом для кесарева сечения. «Говорить об этом вслух считается предосудительным, потому что таким образом секс как бы ставится выше ребенка», – говорит она. А ведь секс – это часть отношений, которой нельзя пренебрегать. «Я хотела бы остаться вместе со своим партнером – и для детей тоже!»
Матери, которые добровольно решаются на кесарево сечение, в Швейцарии должны зачастую оправдыватьсяВнешняя ссылка, а иногда их могут и заклеймить как эгоисток. Но как широко распространен феномен «Too posh to push» («слишком нежная, чтобы тужиться») в Швейцарии в целом? «Я знаю не так много матерей, которым сделали кесарево сечение по их желанию», – говорит одна из матерей, живущая в Берне.
Кесарево сечение по требованию?
Статистические данные о кесаревых сечениях по требованию в Швейцарии не собирались. В отдельных госпиталях 1-3 процента всех родовВнешняя ссылка составляли кесаревы сечения по требованию, то есть для этих операций отсутствовали медицинские, психические или родовспомогательные показания. В любом случае провести границу здесь сложно, потому что каждая женщина может утверждать, что испытывает страх перед родами, а это считается психическим показанием.
В любом случае провести границу здесь сложно, потому что каждая женщина может утверждать, что испытывает страх перед родами, а это считается психическим показанием.
В практике акушерки Дайо Оливер довольно часто случается, что экспаты хотятВнешняя ссылка кесарева сечения. Им важна планируемость: отец не может находиться на какой-нибудь важной встрече, если его жена испытывает родовые муки. Если мотивом для кесарева сечения служит только установление срока операции, то это считается «желаемым кесаревым сечением» в более узком понимании. Желаемое кесарево сечение не является в Швейцарии массовым феноменом. Как раз наоборот: большинство швейцарских женщин корят себя за кесарево сечение. «Некоторые женщины хотят рожать непременно обычным путем», – рассказывает одна из матерей. «Многие женщины расстроены, что им придется рожать путем кесарева, и у них появляется чувство собственной несостоятельности», – подтверждает и акушерка Оливер.
Медикализация родов
Так почему же в обществе сетуютВнешняя ссылка на слишком высокую долю кесаревых сечений, если большинство женщин этого не хочет? Сначала посмотрим на соотношение: доля кесаревых сечений в последние десятилетия удвоилась и стабилизировалась на уровне одной третьейВнешняя ссылка. По сравнению со странами Организации экономического сотрудничества и развития это относительно высокая цифраВнешняя ссылка и не соответствует рекомендациямВнешняя ссылка Всемирной Организации Здравоохранения (ВОЗ).
По сравнению со странами Организации экономического сотрудничества и развития это относительно высокая цифраВнешняя ссылка и не соответствует рекомендациямВнешняя ссылка Всемирной Организации Здравоохранения (ВОЗ).
Но во многих странах эта доля значительно больше, чем в Швейцарии: например, в Доминиканской республике, Бразилии, Египте и Турции она превышает 50 процентов.
Показания для проведения кесарева сечения свидетельствуют о том, что от 10 до 30 процентов кесаревых сечений в Швейцарии делается на основании «абсолютных параметров», то есть для того, чтобы спасти ребенка или мать от смерти. Например, если ребенок лежит поперек, если мать ВИЧ-инфицирована или же плацента расположена перед шейкой матки. Эти случаи бесспорны.
У 70-90 процентов всех родов с применением кесарева сечения налицо относительные показания, например, рождение близнецов или ягодичное предлежание плода. Но самыми спорными – наряду с кесаревым сечением по требованию – является кесарево сечение на момент уже начавшихся обычных родов: 50 процентов таких кесаревых сечений делаются из-за «затянувшихся родов» и «fetal distress», то есть остановки родовой деятельности и учащенного сердцебиения плода.
Многие женщины и акушерки, кого это коснулось, считают, что некоторые из этих кесаревых сечений были не нужны, а просто надо было дать роженицам больше времени. Согласно данным Федеральной службы здравоохранения, международные исследования доказывают связь между медикализацией беременности и родов, то есть все большим вмешательством медицины в эти процессы, и увеличением доли кесаревых сечений. Добавим к этому, что, к величайшему сожалению швейцарских акушерокВнешняя ссылка, большая часть беременностей в Швейцарии проходит под контролем гинекологов.
Современные тренды родов в Швейцарии
Доулы (пришедший из США тренд) – привлечение женщины-сиделки по уходу за роженицей – постепенно приживается и в Швейцарии. На протяжении всех родов доулаВнешняя ссылка находится рядом с роженицей и поддерживает ее эмоционально. Это особенно важно потому, что врачи и акушерки работают по сменам. И тем не менее услуги доулы швейцарские роженицы должны оплачивать самостоятельно, так как эта услуга страховкой не покрывается.
Гипнороды – самогипнозВнешняя ссылка должен уменьшать боль и обеспечивать «мягкие роды». Этот метод, также пришедший из США, в последнее время стал популярен и в Швейцарии.
Сохранение пуповинной крови – с некоторых пор беременные в Швейцарии получают в больницах и у гинекологов проспекты частных фирм, которые за плату сохраняют пуповинную кровьВнешняя ссылка в глубокой заморозке. Идея такова: в будущем могут появиться новые возможности лечения при помощи стволовых клеток.
Роды в воде – с 1990-х годов и в Швейцарии существуют роды в водеВнешняя ссылка. Они приобретают все большую популярность, потому что вода якобы уменьшает боль и упрощает роды.
Частные акушерки – дипломированные акушерки в Швейцарии нарасхват. Но многие женщины хотят, чтобы у них была акушерка, которая на протяжении всех родов будет рядом, и поэтому обращаются к помощи акушерок, работающих вне штата.
Роды, принимаемые акушеркой – в Швейцарии становятся все более востребованы. Все больше женщин хотят, чтобы роды принимала только одна акушерка, без присутствия врача.
Все больше женщин хотят, чтобы роды принимала только одна акушерка, без присутствия врача.
Поэтому больницы расширяют предложение. Роды, принимаемые акушеркой, возможны в женской клинике больницы Inselspital в Берне или в городской больнице Цюриха Triemli. Подтягиваются и больницы БазеляВнешняя ссылка. Кантональная больница в Аарау обустроила два помещения для родов в небольшом доме в больничном парке. Там женщины могут рожать в уютной атмосфере, ничем не напоминающей больницу, и к тому же при помощи одной только акушерки.
Родильные комнаты – роды в специально оборудованных родильных комнатах вне медицинских учреждений становятся в Швейцарии все популярнее: в 2016 году в таких комнатах родилось 1769 малышейВнешняя ссылка, что соответствует 70 процентам всех родов вне клиник и почти 2 процентам от общего числа родов в Швейцарии. В некоторых кантонах эти комнаты даже стоят в списке клиник, и их услуги могут оплачиваться через медицинскую страховку.
End of insertion
Показать больше
В соответствии со стандартами JTI
Показать больше: Сертификат по нормам JTI для портала SWI swissinfo. ch
ch
Показать больше
Рождение | Определение, этапы, осложнения и факты
рождение
Посмотреть все СМИ
- Ключевые люди:
- Вирджиния Апгар
Хью Чемберлен, старший
Сэр Джеймс Янг Симпсон, первый баронет
Уолтер Ченнинг
Герти Ф. Маркс
- Похожие темы:
- множественное рождение
презентация
естественные роды
труд, работа
расширение
Просмотреть весь соответствующий контент →
Резюме
Прочтите краткий обзор этой темы
рождение , также называемое роды или роды , процесс рождения ребенка из матки или чрева. Предшествующее развитие ребенка в матке описано в статье Эмбриология человека. В статье рассматривается процесс и ряд изменений, происходящих в органах и тканях женщины в результате развития плода.
Начало родов
Несмотря на десятилетия исследований, события, приводящие к началу родов у человека, остаются неясными. Предполагается, что биохимические вещества, вырабатываемые плодом, вызывают роды. Кроме того, на этот процесс, по-видимому, влияет время выработки этих веществ и их взаимодействие с плацентарными и материнскими биохимическими факторами. Среди наиболее изученных из этих биохимических веществ — фетальные гормоны, такие как окситоцин и плацентарные воспалительные молекулы. Увеличение плацентарной и материнской продукции воспалительных молекул на поздних сроках беременности тесно связано с началом родов. Гормоноподобные вещества, называемые простагландинами, которые вырабатываются плацентой в ответ на различные биохимические сигналы, могут вызывать воспаление и присутствуют в повышенных количествах во время родов. Несколько факторов, которые увеличивают выработку простагландинов, включают окситоцин, который стимулирует силу и частоту сокращений матки, и белок легких плода, называемый сурфактантным белком А (SP-A). Продукция сурфактанта в легких плода начинается только на последних сроках гестации, когда плод готовится к воздушному дыханию; этот переход может послужить важным переключением труда.
Предполагается, что биохимические вещества, вырабатываемые плодом, вызывают роды. Кроме того, на этот процесс, по-видимому, влияет время выработки этих веществ и их взаимодействие с плацентарными и материнскими биохимическими факторами. Среди наиболее изученных из этих биохимических веществ — фетальные гормоны, такие как окситоцин и плацентарные воспалительные молекулы. Увеличение плацентарной и материнской продукции воспалительных молекул на поздних сроках беременности тесно связано с началом родов. Гормоноподобные вещества, называемые простагландинами, которые вырабатываются плацентой в ответ на различные биохимические сигналы, могут вызывать воспаление и присутствуют в повышенных количествах во время родов. Несколько факторов, которые увеличивают выработку простагландинов, включают окситоцин, который стимулирует силу и частоту сокращений матки, и белок легких плода, называемый сурфактантным белком А (SP-A). Продукция сурфактанта в легких плода начинается только на последних сроках гестации, когда плод готовится к воздушному дыханию; этот переход может послужить важным переключением труда.
Этапы родов
Первый этап: расширение
В начале родов сокращения матки или родовые схватки возникают с интервалом от 20 до 30 минут и длятся около 40 секунд. Затем они сопровождаются легкой болью, которая обычно ощущается в пояснице.
По мере развития родов эти схватки становятся более интенсивными и прогрессивно учащаются, пока в конце первой стадии, когда раскрытие завершено, они не повторяются примерно каждые три минуты и становятся довольно сильными. При каждом сокращении создается двойной эффект, облегчающий расширение или раскрытие шейки матки. Поскольку матка представляет собой мышечный орган, содержащий наполненный жидкостью мешок, называемый амнионом (или «водяным мешком»), который более или менее окружает ребенка, сокращение мускулатуры ее стенок должно уменьшить ее полость и сжать ее содержимое. Однако, поскольку его содержимое совершенно несжимаемо, оно выталкивается в направлении наименьшего сопротивления, то есть в направлении перешейка, или верхнего отверстия шейки матки, и вгоняется, как клин, все дальше и дальше в это открытие. В дополнение к проталкиванию содержимого матки в направлении шейки матки укорачивание мышечных волокон, прикрепленных к шейке матки, имеет тенденцию тянуть эти ткани вверх и в сторону от отверстия, что способствует ее увеличению. За счет этого комбинированного действия каждое сокращение матки не только толкает амнион и плод вниз к расширяющейся шейке матки, но и тянет сопротивляющиеся стенки последнего вверх над продвигающимся амнионом, предлежащей частью ребенка.
В дополнение к проталкиванию содержимого матки в направлении шейки матки укорачивание мышечных волокон, прикрепленных к шейке матки, имеет тенденцию тянуть эти ткани вверх и в сторону от отверстия, что способствует ее увеличению. За счет этого комбинированного действия каждое сокращение матки не только толкает амнион и плод вниз к расширяющейся шейке матки, но и тянет сопротивляющиеся стенки последнего вверх над продвигающимся амнионом, предлежащей частью ребенка.
Несмотря на этот кажущийся действенным механизм, продолжительность первого периода родов довольно продолжительна, особенно у рожениц впервые. У таких женщин среднее время, необходимое для завершения стадии дилатации, составляет от 13 до 14 часов, а у ранее рожавших женщин — в среднем от 8 до 9 часов. Мало того, что предыдущие роды имеют тенденцию сокращать этот период, но эта тенденция часто увеличивается с последующими беременностями, в результате чего у женщины, родившей троих или четверых детей, первый период следующих родов может длиться один час или меньше. .
.
Первый период родов заметно затягивается у женщин, впервые забеременевших после 35 лет, поскольку шейка матки раскрывается медленнее. Аналогичную задержку следует ожидать в случаях, когда на шейке матки имеются обширные рубцы в результате предыдущих родов, ампутации, глубокого прижигания или любой другой хирургической процедуры на шейке матки. Даже у многодетной женщины, у которой шейка матки, соответственно, должна легко раскрываться, может быть затяжной первый период, если сокращения матки слабые и нечастые или если ребенок лежит в неудобном для родов положении и, как прямое следствие, не может быть принудительно в таз матери.
Оформите подписку Britannica Premium и получите доступ к эксклюзивному контенту.
Подпишитесь сейчас
С другой стороны, ранний разрыв амниона часто увеличивает силу и частоту родовых схваток и тем самым укорачивает стадию раскрытия; иногда преждевременная потеря амниотической жидкости приводит к формированию матки вокруг ребенка и тем самым задерживает раскрытие, препятствуя нормальному опусканию ребенка в таз. Точно так же, как неправильное положение ребенка и деформация матки могут помешать нормальному опущению ребенка, аномально крупный ребенок или аномально маленький таз могут помешать опущению ребенка и продлить первый период родов.
Точно так же, как неправильное положение ребенка и деформация матки могут помешать нормальному опущению ребенка, аномально крупный ребенок или аномально маленький таз могут помешать опущению ребенка и продлить первый период родов.
Второй этап: изгнание
Примерно в то время, когда шейка становится полностью раскрытой, амнион разрывается, и сила непроизвольных маточных сокращений может усиливаться за счет произвольных усилий матери, направленных вниз. При каждой схватке она может сделать глубокий вдох, а затем сократить мышцы живота. Создаваемое таким образом повышенное внутрибрюшное давление может равняться или превышать силу сокращений матки. Эти потуги могут удвоить эффективность сокращений матки.
Когда ребенок опускается в родовые пути и проходит через них, ощущение боли часто усиливается. Это состояние особенно верно в терминальной фазе стадии изгнания, когда голова ребенка раздувается и расширяет материнские ткани по мере его рождения.
Естественные роды: глобальная перспектива | Journal of Ethics
Только что закончив резидентуру акушер-гинеколога в бруклинской больнице округа Кингс, одной из самых загруженных окружных больниц в США, я был близок к тому, чтобы меня уволили с моей первой академической должности за содействие родам в ванне в павильоне Аллена. Колумбийского пресвитерианского медицинского центра. Чтобы спасти меня от немедленного увольнения, пара настаивала на том, чтобы ванна была запрошена только для материнской релаксации, после чего последовали стремительные роды. Частично правда — пациентка вошла в ванну для расслабления на ранней переходной фазе, а затем была доставлена в воду примерно через 20 минут, и я не отговаривал и не отвлекал ее усилий, кроме портативного монитора сердца плода. Я вступил в сговор с их предпочтениями при рождении? Действительно так. Родив собственных детей в подвальном помещении особняка в Ист-Сайде Ассоциации родильных домов Манхэттена (MCA) несколькими годами ранее, я не привыкла к альтернативным и внебольничным пропагандам родов для беременных женщин с низким уровнем риска [1, 2]. ].
Колумбийского пресвитерианского медицинского центра. Чтобы спасти меня от немедленного увольнения, пара настаивала на том, чтобы ванна была запрошена только для материнской релаксации, после чего последовали стремительные роды. Частично правда — пациентка вошла в ванну для расслабления на ранней переходной фазе, а затем была доставлена в воду примерно через 20 минут, и я не отговаривал и не отвлекал ее усилий, кроме портативного монитора сердца плода. Я вступил в сговор с их предпочтениями при рождении? Действительно так. Родив собственных детей в подвальном помещении особняка в Ист-Сайде Ассоциации родильных домов Манхэттена (MCA) несколькими годами ранее, я не привыкла к альтернативным и внебольничным пропагандам родов для беременных женщин с низким уровнем риска [1, 2]. ].
Данные о домашних родах
В Соединенных Штатах битва за домашние роды достигает апогея, что отражено в одном исследовании 2014 года, проведенном Медицинским центром Вейла Корнелла/Нью-Йоркской пресвитерианской больнице, и в другом, с противоречивыми данными, проведенном Альянсом акушерок Североамериканский статистический проект (MANA) [3, 4]. Первый обзор данных Центров по контролю и профилактике заболеваний (CDC) о неонатальной и младенческой смертности, за исключением врожденных аномалий, в зависимости от типа родильного дома и места рождения [3]. Это исследование не дало ничего обнадеживающего в отношении домашних родов у акушерок по сравнению с родами в акушерских больницах, а окончательный анализ показал, что 0,9больше неонатальных смертей на 1000 родов среди домашних родов, чем среди родов в больнице [3].
Первый обзор данных Центров по контролю и профилактике заболеваний (CDC) о неонатальной и младенческой смертности, за исключением врожденных аномалий, в зависимости от типа родильного дома и места рождения [3]. Это исследование не дало ничего обнадеживающего в отношении домашних родов у акушерок по сравнению с родами в акушерских больницах, а окончательный анализ показал, что 0,9больше неонатальных смертей на 1000 родов среди домашних родов, чем среди родов в больнице [3].
Аналогичные опасения по поводу внебольничных родов возникали в европейских странах, особенно в Нидерландах, которые были романтизированы сообществом домашних родов в США и считались Меккой оптимальной политики домашних родов среди богатых стран. В Нидерландах 22 процента женщин рожают дома с сертифицированными акушерками в системе, предназначенной для развития сотрудничества и облегчения перевода в больницу, если это необходимо [5]. В обзоре 680 000 случаев, проведенном в 2008 г., домашние роды у женщин с низким риском оказались столь же безопасными, как и роды в больнице, когда не было осложнений, но привели к тревожно высокому 20-процентному уровню неонатальной заболеваемости и смертности, когда во время домашних родов возникали неожиданные осложнения [6]. ]. Другие голландские исследования вызывают обеспокоенность по поводу различных показателей перинатальной смертности, по которым Нидерланды занимают одно из первых мест в Европе, с общим уровнем перинатальной смертности 3,2 на 1000 доношенных детей, что, по их мнению, связано с преклонным возрастом матери и высоким уровнем многоплодной беременности. не называя наследие домашних родов в стране фактором риска неонатальной смерти [7]. Акушерство в Нидерландах само подверглось резкой критике в ходе проспективного когортного исследования заболеваемости и смертности при родах, связанных с риском беременности и лицом, осуществляющим уход (по сравнению с акушеркой и акушером), которое выявило более высокий риск перинатальной смерти, когда роды начались под наблюдением акушерки, чем когда они начались под наблюдением акушера. , независимо от того, начались ли акушерские роды дома или в стационаре [5].
]. Другие голландские исследования вызывают обеспокоенность по поводу различных показателей перинатальной смертности, по которым Нидерланды занимают одно из первых мест в Европе, с общим уровнем перинатальной смертности 3,2 на 1000 доношенных детей, что, по их мнению, связано с преклонным возрастом матери и высоким уровнем многоплодной беременности. не называя наследие домашних родов в стране фактором риска неонатальной смерти [7]. Акушерство в Нидерландах само подверглось резкой критике в ходе проспективного когортного исследования заболеваемости и смертности при родах, связанных с риском беременности и лицом, осуществляющим уход (по сравнению с акушеркой и акушером), которое выявило более высокий риск перинатальной смерти, когда роды начались под наблюдением акушерки, чем когда они начались под наблюдением акушера. , независимо от того, начались ли акушерские роды дома или в стационаре [5].
Эти данные противоречат обнадеживающим исследованиям домашних родов, воплощенным в одной проспективной когортной оценке швейцарских женщин, выбравших домашние роды или роды в больнице [8]. После каждой когорты от антенатального до 3-х месячного послеродового периода, включая перекрестных пациенток (тех, которые были переведены в родильное отделение во время родов), не было обнаружено различий в клиническом статусе новорожденных или матерей, за исключением более низких показателей обезболивания родов в группе домашних родов. Аналогичные американские данные об исходах запланированных домашних родов были опубликованы в этом году Альянсом акушерок Североамериканского статистического проекта (MANA) с данными за 2004–2010 годы, когда домашние роды в США увеличились на 41 процент [4]. Записи от 16,924 женщины, планировавшие домашние роды, достигли поставленной цели на 90 %, с низкой оценкой по шкале Апгар у 1,5 % родов, интранатальной неонатальной смертностью у 1,3 родов на 1000, ранней неонатальной смертностью у 0,41 родов на 1000 и поздней неонатальной смертностью у 0,35 родов на 1000. 1000 [4]. По сравнению с общенациональным уровнем неонатальной смертности в США, составляющим 4 на 1000 рождений, женщины в этом исследовании, как с высоким, так и с низким риском, чувствовали себя хорошо [4, 9].
После каждой когорты от антенатального до 3-х месячного послеродового периода, включая перекрестных пациенток (тех, которые были переведены в родильное отделение во время родов), не было обнаружено различий в клиническом статусе новорожденных или матерей, за исключением более низких показателей обезболивания родов в группе домашних родов. Аналогичные американские данные об исходах запланированных домашних родов были опубликованы в этом году Альянсом акушерок Североамериканского статистического проекта (MANA) с данными за 2004–2010 годы, когда домашние роды в США увеличились на 41 процент [4]. Записи от 16,924 женщины, планировавшие домашние роды, достигли поставленной цели на 90 %, с низкой оценкой по шкале Апгар у 1,5 % родов, интранатальной неонатальной смертностью у 1,3 родов на 1000, ранней неонатальной смертностью у 0,41 родов на 1000 и поздней неонатальной смертностью у 0,35 родов на 1000. 1000 [4]. По сравнению с общенациональным уровнем неонатальной смертности в США, составляющим 4 на 1000 рождений, женщины в этом исследовании, как с высоким, так и с низким риском, чувствовали себя хорошо [4, 9].
Моя история
Теперь, работая круглый год в Африке и Азии, я признаюсь, что мое предпочтение внебольничных родов для беременностей с низким уровнем риска не изменилось. И это несмотря на значительное погружение в африканскую материнскую смертность и заболеваемость; палаты полны женщин с отвисшей стопой, параплегией, тазовым фиброзом, свищами, недержанием мочи, инсультом, комой, сепсисом, некротизирующим фасциитом и всевозможными ятрогенными повреждениями; матери с мертвыми младенцами, младенцы с мертвыми матерями; семьи без денег, чтобы платить, семьи с деньгами, которые не будут платить; акушерская заболеваемость в больнице из-за нехватки коек, персонала, расходных материалов или дополнительных денег, когда коррупция требует дополнительной оплаты за услуги; кочевники без доступа независимо от того, есть у них деньги или нет; и один погонщик верблюдов, родивший в кустах более 20 детенышей, рассерженный тем, что двадцать первый ребенок в поперечном положении требует кесарева сечения, убежденный даже в день выписки домой со здоровым ребенком на руках, что больница «просто хотела моих денег».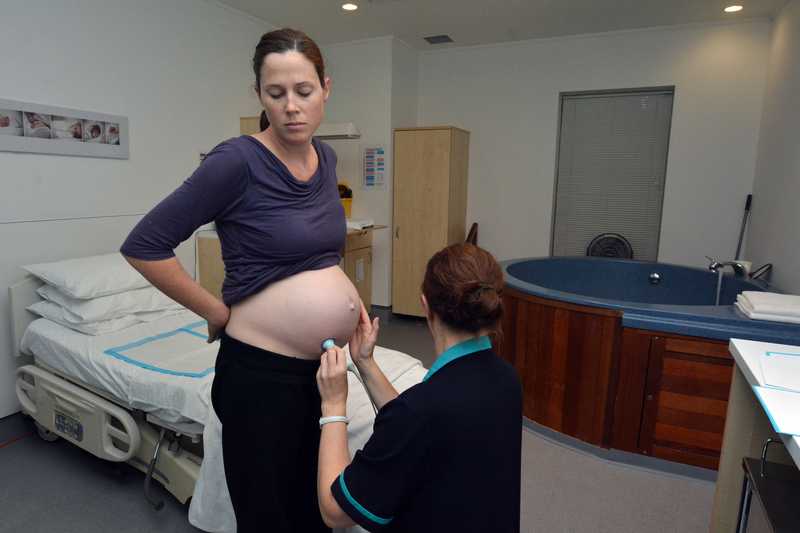 Сильное предубеждение этой сомалийской повторнородящей матери в отношении родов в больнице отражено в данных Танзании и континентальной Африки об обучении и надзоре за медицинскими работниками, а также о влиянии негативного опыта родовспоможения на репутацию системы здравоохранения: они могут снизить ожидания сообщества в отношении родовспоможения в медицинских учреждениях. и приводят к высоким показателям домашних родов [10, 11].
Сильное предубеждение этой сомалийской повторнородящей матери в отношении родов в больнице отражено в данных Танзании и континентальной Африки об обучении и надзоре за медицинскими работниками, а также о влиянии негативного опыта родовспоможения на репутацию системы здравоохранения: они могут снизить ожидания сообщества в отношении родовспоможения в медицинских учреждениях. и приводят к высоким показателям домашних родов [10, 11].
Европейско-американские стратеги, надеющиеся улучшить результаты за счет ограничения домашних родов, могут извлечь уроки из данных по Африке. Эти факторы, связанные с избеганием родов в больнице в Танзании, существуют повсеместно. Зачем сомалийской женщине, имеющей доступ к больничному уходу, рожать 20 детей дома? Ее точка зрения показала смесь почтения к традициям, кочевого образа жизни и отсутствия веры в западную медицину. Зачем нью-йоркскому гинекологу рожать собственных детей не в крупной акушерской больнице с высочайшим уровнем неонатальной помощи? Просто: я была в ужасе от того, что меня привязывают к постоянному мониторингу сердца плода, принуждают к родильному дому, боли без эмоциональной поддержки, седации, эпидуральной анестезии, ошибок лечения, нозокомиальной неонатальной инфекции, непреднамеренного кормления из бутылочки, любая ятрогенная возможность, а также роды и роды в догматической среде, которая считает каждую беременность противником, которого необходимо победить, чтобы не вызвать акушерский хаос и судебные разбирательства по поводу врачебной ошибки.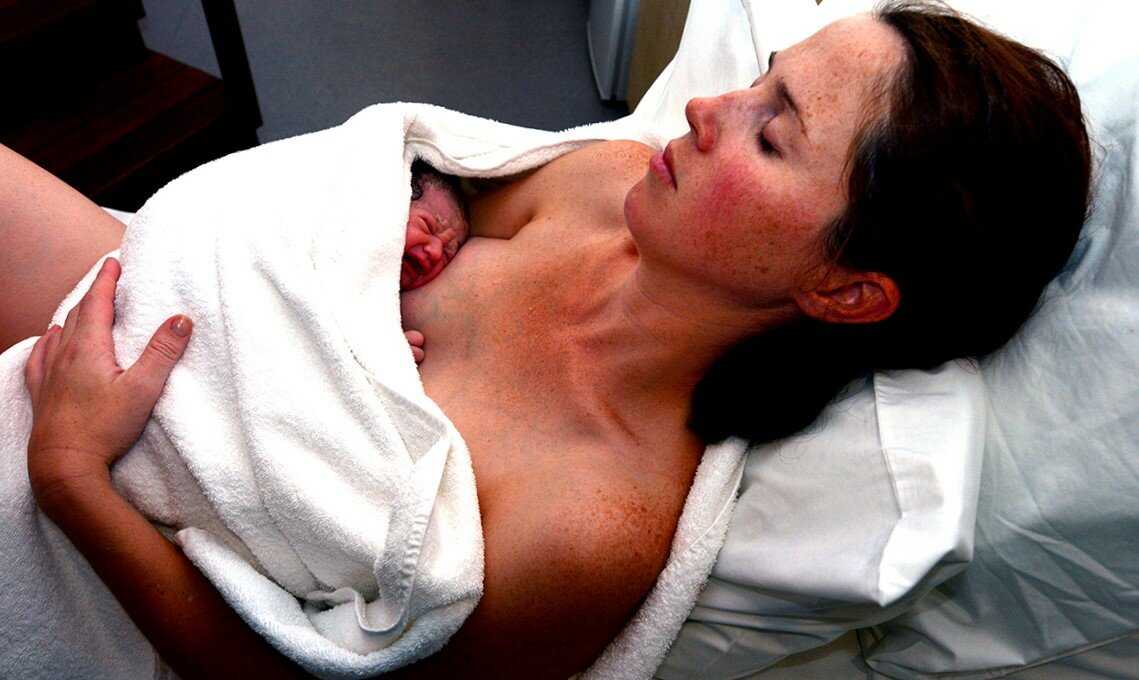
Моя версия домашних родов заключалась в выборе Ассоциации родильных домов Нью-Йорка (MCA) [1, 2]. Я полностью доверяла MCA из-за его истории как первого в стране учебного заведения для акушерок, его строгих протоколов направления в больницу до и во время родов, а также его проверенных временем, свободных от враждебности отношений с близлежащей больницей и акушерами. Увидев бесчисленное количество женщин, прибывающих в родильное отделение только для того, чтобы погрузиться в ужас и родовой арест, прикованных к постели, подключенных к мониторам, введённых в ступор или обездвиженных эпидуральной анестезией, я не мог заставить себя выбрать роды в современной больнице без веских обстоятельств. . Мне тогда казалось и кажется до сих пор, что идеальная роль современного акушерства состоит в том, чтобы питать систему, в которой женщины рожают под наблюдением специалистов, но при этом могут двигаться, находиться под периодическим наблюдением без пристегнутых мониторов, тренироваться через боль, выбрать положение для родов, со всеми готовыми вмешательствами, если роды препятствуют, отслойка плаценты, кровотечение, развивается гипертония, угроза инфекции или дистресс плода.
Риски при родах сегодня
Глобальное состояние беременности и родов сегодня представляет собой непристойный апартеид матери и новорожденного. В 2013 г. ежедневно происходило 800 материнских смертей, 690 из которых имели место в странах Африки к югу от Сахары и Юго-Восточной Азии, и только 6 случаев в день в богатых странах [12]. В странах Африки к югу от Сахары материнская смертность колеблется в пределах 300-900 на 100 000 рождений, а неонатальная смертность составляет 32 на 1000 рождений, что резко контрастирует с материнской смертностью (2–12 на 100 000 в Западной Европе, 11 на 100 000 в Канаде и 28 на 100 000). в США) и неонатальной смертности (2-9на 1000 рождений) в промышленно развитых странах [13, 14]. Борьба между развивающимися странами за уменьшение этих вопиющих различий в шансах включает улучшение медицинской инфраструктуры; увеличение числа обученных акушерок, акушеров и педиатров; и информационно-просветительская работа с сообществами, поддерживающими традиционные роды, для расширения использования родильных домов и больниц. Все это соответствует Целям развития тысячелетия Организации Объединенных Наций 2015 года «4: Сократить детскую смертность» и «5: Улучшить материнское здоровье» [15].
Все это соответствует Целям развития тысячелетия Организации Объединенных Наций 2015 года «4: Сократить детскую смертность» и «5: Улучшить материнское здоровье» [15].
В то время как в Европе и Северной Америке домашние роды являются прерогативой в основном образованных, зрелых, повторнородящих и экономически привилегированных женщин, данные по развивающимся странам показывают противоположную корреляцию, с социально-экономическим преимуществом, связанным с более низкими показателями домашних родов [16]. Этот интригующий контраст домашних родов между бедными ресурсами и богатыми странами показывает эволюцию разочарования в точных методах, которых пытаются достичь развивающиеся страны, тех самых, которые снизили европейско-американскую материнскую и неонатальную смертность до беспрецедентно низкого уровня. Несколько поколений назад женщины Европы и Северной Америки переживали беременность почти так же, как и наши африканские и азиатские сестры сегодня — с большим материнским риском от зачатия до родов и с высоким уровнем неонатальной смертности. Почему же тогда самые образованные и привилегированные женщины из богатых стран, в том числе и я, предпочитают избегать погружения в современные акушерские технологии во время родов? Зачем женщине где бы то ни было хотеть чего-то другого, кроме акушерских родов со всеми возможными вмешательствами и устройствами наблюдения? Почему современное чудо незначительной акушерской и неонатальной заболеваемости и смертности, которое является новой нормой в богатых странах, не пожинает, казалось бы, очевидное следствие восторженной и всеобщей приверженности родовспоможению в больницах? Можем ли мы ожидать всеобщего принятия больничных родов в какой-то момент в будущем в Африке и Юго-Восточной Азии, когда 100-процентные роды в больницах не происходят в богатых странах? Возможно, мы могли бы начать с признания того, что женщины всегда будут рожать дома — по собственному выбору или случайно, из-за отсутствия доступа или недостатка веры. Мы могли бы открыть новые возможности для улучшения домашних родов, следуя рекомендациям Всемирной организации здравоохранения по улучшению материнских и неонатальных исходов, в которых говорится: «Расширение доступа.
Почему же тогда самые образованные и привилегированные женщины из богатых стран, в том числе и я, предпочитают избегать погружения в современные акушерские технологии во время родов? Зачем женщине где бы то ни было хотеть чего-то другого, кроме акушерских родов со всеми возможными вмешательствами и устройствами наблюдения? Почему современное чудо незначительной акушерской и неонатальной заболеваемости и смертности, которое является новой нормой в богатых странах, не пожинает, казалось бы, очевидное следствие восторженной и всеобщей приверженности родовспоможению в больницах? Можем ли мы ожидать всеобщего принятия больничных родов в какой-то момент в будущем в Африке и Юго-Восточной Азии, когда 100-процентные роды в больницах не происходят в богатых странах? Возможно, мы могли бы начать с признания того, что женщины всегда будут рожать дома — по собственному выбору или случайно, из-за отсутствия доступа или недостатка веры. Мы могли бы открыть новые возможности для улучшения домашних родов, следуя рекомендациям Всемирной организации здравоохранения по улучшению материнских и неонатальных исходов, в которых говорится: «Расширение доступа. .. начинается с мобилизации того, что у вас есть» [17].
.. начинается с мобилизации того, что у вас есть» [17].
Давайте мобилизоваться
В большинстве стран Африки и Азии женщины не имеют доступа к современной акушерской помощи из-за культурных традиций или недостатков медицинской инфраструктуры. Если бы глобальное акушерское сообщество рассмотрело наиболее сложные образы жизни для оптимизации акушерства и неонатологии, такие как кочевые скотоводческие культуры туарегов и сомалийских женщин африканского Сахеля, разве стратегии охвата этих женщин не улучшили бы доступ к акушерской и неонатальной помощи во всем мире? что дефицит есть?
Рассмотрим:
- Субсидированные пренатальные витамины для всех женщин от замужества (или когда начало половой жизни является обычным явлением в данной стране) до наступления менопаузы для уменьшения предотвратимых врожденных аномалий,
- Разъездные акушерки, подключенные к сообществам по мобильному телефону; оснащены лекарствами и портативными сонографами, вентиляцией, гидратацией и другими портативными медицинскими устройствами для пяти основных показателей акушерской и неонатальной смертности; и подключены к сотовой связи с специализированными больницами и мобилизационными бригадами для вмешательств, выходящих за рамки этих портативных реализаций.

Преимущества уважительного сотрудничества с традиционными методами родовспоможения уже очевидны. Одна из новых программ по наращиванию потенциала в Сомалиленде, например, включала традиционных, часто неграмотных акушерок (ТВА) в систему клинического обучения, модернизации помещений, а также финансовой и практической поддержки [18]. Это позволило TBA, пользующимся доверием сообщества, контролировать и ввести новый стандарт, в соответствии с которым все женщины, рожающие и рожающие в центрах охраны материнства, объединяются в сети специализированных больниц для перевода и укомплектованы обученными акушерками и обученными традиционными повитухами. До этой программы ТП рожали всех женщин на дому, призывая на помощь, часто слишком поздно, только когда возникали осложнения. Благодаря подтверждению существующих представлений о беременности и стандартов сообщества произошла настоящая трансформация, которая снизила риск для матери и новорожденного.
Промышленно развитые страны выиграют от экстраполяции такой тактики, появившейся в развивающихся странах. Какие шаги можно предпринять, чтобы снизить риски для евроамериканских матерей и детей, рожающих дома или в родильных домах? Или даже в больнице?
Какие шаги можно предпринять, чтобы снизить риски для евроамериканских матерей и детей, рожающих дома или в родильных домах? Или даже в больнице?
Рассмотрим:
- Привлечение сообщества домашних родов путем создания совместных руководств по акушерству, акушерству и педиатрии для домашних родов,
- Оснащение всех родильных домов и акушерок на дому переносными сонографами, аппаратами для вентиляции и гидратации матерей и новорожденных, а также лекарствами для пяти основных показателей акушерской и неонатальной смертности,
- Принятие, например, протоколов Mama Natalie и Helping Babies Breathe, используемых в бедных странах для внебольничных родов по всему миру [19, 20],
- Интеграция связи между внебольничными родами и родильными отделениями в больницах-партнерах для поощрения дистанционных интранатальных консультаций и оптимальной стабилизации и перевода в больницу при возникновении осложнений.
Эти два мысленных эксперимента являются лишь примером неиспользованного потенциала для интеграции практик материнской и неонатальной помощи. Если акушерское сообщество США действительно надеется вернуть своих образованных и состоятельных рожениц в свои ряды, возможно, настало время разработать глобальные акушерские руководящие принципы, устраняющие разделение политики между богатыми и бедными странами, с тем чтобы эффективное наращивание потенциала и внедрение понятия текут взаимно между развитыми, средними доходами, и развивающимися странами. Наконец, возможно, пришло время принять домашние роды в США и во всем мире, а не порицать их.
Если акушерское сообщество США действительно надеется вернуть своих образованных и состоятельных рожениц в свои ряды, возможно, настало время разработать глобальные акушерские руководящие принципы, устраняющие разделение политики между богатыми и бедными странами, с тем чтобы эффективное наращивание потенциала и внедрение понятия текут взаимно между развитыми, средними доходами, и развивающимися странами. Наконец, возможно, пришло время принять домашние роды в США и во всем мире, а не порицать их.
- Безопасность пациента/Ятрогенный вред,
- Общественное здравоохранение/лечение хронических заболеваний
Каталожные номера
О’Доннелл М. Районный отчет: Родильный дом становится жертвой растущих расходов на страхование. Нью-Йорк Таймс . 24 августа 2003 г. http://www.nytimes.com/2003/08/24/nyregion/neighborhood-report-greenwich-village-birthing-center-falls-prey-rising.html. По состоянию на 20 августа 2014 г.
Особняк Джона Дж.
 Слоуна 1932 года — №№
Слоуна 1932 года — №№. 48-50 Восток 92-я улица. Дейтонец на Манхэттене . http://daytoninmanhattan.blogspot.com/2012/07/1932-john-j-sloane-mansion-nos-48-50.html. По состоянию на 20 августа 2014 г.
Грюнебаум А., Маккалоу Л.Б., Сапра К.Дж. и др. Ранняя и общая неонатальная смертность в зависимости от места рождения в США, 2006–2009 гг. [опубликовано в Интернете до печати 21 марта 2014 г.]. Am J Obstet Gynecol . doi: 10.1016/j.ajog.2014.03.047.
Посмотреть статью
пабмед
Академия Google- Чейни М., Бойбьерг М., Эверсон С., Гордон В., Ганнибал Д., Ведам С.
Результаты ухода за 16 924 запланированными домашними родами в Соединенных Штатах: Статистический проект Альянса акушерок Северной Америки, 2004–2009 гг.
J Акушерское женское здоровье.
2014;59(1):17-27.Посмотреть статью
пабмед
Академия Google Evers AC, Brouwers HA, Hukkelhoven CW и др., Перинатальная смертность и тяжелая заболеваемость при доношенных беременностях с низким и высоким риском в Нидерландах: проспективное когортное исследование [опубликовано в Интернете до печати 3 ноября 2010 г.
 ]. БМЖ . 2010;341:c5639. http://www.bmj.com/content/bmj/341/bmj.c5639.full.pdf. По состоянию на 21 августа 2014 г.
]. БМЖ . 2010;341:c5639. http://www.bmj.com/content/bmj/341/bmj.c5639.full.pdf. По состоянию на 21 августа 2014 г.- ван дер Кой Дж., Поеран Дж., де Грааф Дж. П. и др.
Запланированные домашние роды по сравнению с запланированными родами в больнице в Нидерландах: Интранатальная и ранняя неонатальная смертность при беременности с низким риском.
Акушерство Гинекол.
2011;118(5):1037-1046.Посмотреть статью
пабмед
Академия Google - Monhangoo AD, Buitendijk SE, Hukkelhoven CW и др.
Перинатальная смертность в Нидерландах выше, чем в других европейских странах: исследование Peristat-II.
Нед Тайдшр Генескд.
2008;152(50):2718-2727.ПабМед
Академия Google - Акерманн-Либрих У., Фогели Т., Гюнтер-Витт К. и др.
Домашние роды по сравнению с родами в больнице: последующее исследование подобранных пар процедур и исходов.
БМЖ.
1996;313(7068):1313-1318.Посмотреть статью
пабмед
Академия Google Всемирная организация здравоохранения.
 Неонатальная смертность: тенденции 1990-2010 гг. http://www.who.int/maternal_child_adolescent/topics/newborn/neonatal_mortality/en/. По состоянию на 21 августа 2014 г.
Неонатальная смертность: тенденции 1990-2010 гг. http://www.who.int/maternal_child_adolescent/topics/newborn/neonatal_mortality/en/. По состоянию на 21 августа 2014 г.Mselle LT, Moland KM, Mvungi A, Evjen-Olsen B, Kohi TW. Зачем рожать в медицинском учреждении? Рассказы пользователей и поставщиков о низком качестве родовспоможения в Танзании. BMC Health Serv Res . 2013;13:174.
Посмотреть статью
пабмед
Академия GoogleКинни М.В., Кербер К.Дж., Блэк Р.Э. и др. Матери, новорожденные и дети в странах Африки к югу от Сахары: где и почему они умирают? ПЛОС Мед . 21 июня 2010 г. http://www.plosmedicine.org/article/info%3Adoi%2F10.1371%2Fjournal.pmed.100029.4#pmed-1000294-g007. По состоянию на 21 августа 2014 г.
Всемирная организация здравоохранения. Материнская смертность. http://www.who.int/gho/maternal_health/mortality/maternal_mortality_text/en/. По состоянию на 21 августа 2014 г.
Всемирный банк.
 Коэффициент материнской смертности. http://data.worldbank.org/indicator/SH.STA.MMRT. По состоянию на 21 августа 2014 г.
Коэффициент материнской смертности. http://data.worldbank.org/indicator/SH.STA.MMRT. По состоянию на 21 августа 2014 г.ЮНИСЕФ. Детская смертность. http://data.unicef.org/child-mortality/neonatal. По состоянию на 21 августа 2014 г.
ООН. Цели развития тысячелетия. http://www.un.org/millenniumgoals/ По состоянию на 21 августа 2014 г.
.
Exavery A, Kanté AM, Njozi M, et al. Доступ к стационарному родовспоможению и причины для родов на дому в трех округах Танзании. Инт J Эквити Здоровье . 2014;13:48. http://www.equityhealthj.com/content/13/1/48. По состоянию на 21 августа 2014 г.
Департамент репродуктивного здоровья и научных исследований Всемирной организации здравоохранения. Сделать беременность более безопасной: глобальные действия для квалифицированных специалистов по уходу за беременными женщинами. Женева: Всемирная организация здравоохранения; 2002 г. http://apps.who.int/iris/bitstream/10665/67727/1/WHO_RHR_02.