Ретрохориальная гематома при беременности 13 недель: Гематома на ранних сроках беременности — ретрохориальная гематома
Список документов
Кровотечение и образование ретрохориальных гематом в первом триместре беременности являются клиническими формами невынашивания беременности и в 10-15% случаев осложняют течение беременности у женщин с привычным невынашиванием. В половине этих случаев данные клинические проявления носят рецидивирующий характер и распространяются не только на первый триместр (до 12 недель), но также и на второй (до 16-18 недель). Однако в таких сроках гестации уже сформирована плацента, и гематомы имеют ретроплацентарный характер и являются проявлением преждевременной отслойки плаценты. Именно рецидивирующее течение ретрохориальной гематомы представляет наибольшую сложность в тактике ведения.
В третьем гинекологическом отделении КГБУЗ «КМКБ№4» в течение 2015 года проводилось исследование по рациональному применению транексамовой кислоты при возникновении кровотечения при беременности.
Цель исследования – оценить эффективность применения транексама при данной патологии.
Ввиду широкой распространенности вопрос невынашивания беременности сегодня заслуживает особого внимания. В течение многих лет данное осложнение остается актуальной проблемой акушерства, несмотря на прогресс науки в целом. Желанная беременность в 15–20 % случаев заканчивается досрочным спонтанным прерыванием, причем на эмбриональный период приходится до 75 % всех репродуктивных потерь, связанных с невынашиванием. Сложно переоценить медицинскую и социальную актуальность проблемы невынашивания беременности в современных условиях снижения рождаемости и возрастания смертности. Одним из признаков прерывания беременности на ранних сроках является ретрохориальная гематома, вследствие частичного отторжения плодного яйца от хориона — предшественника плаценты.
Ретрохориальная гематома – это образование, образующееся когда плодное яйцо отторгается от хориона. При этом образуется полость, наполненная свернувшейся кровью, которая и является самой ретрохориальной гематомой.
В зависимости от срока беременности выделяют два вида гематомы:
Ретрохориальная (при отслойке плодного яйца от хориона). Данный вид гематомы может возникать до 16 недель;
Данный вид гематомы может возникать до 16 недель;
Ретроплацентарная(при отслойке плодного яйца от плаценты). Плацента окончательно заканчивает формирование к 16 неделе беременности. При возникновении гематомы говорят о преждевременной отслойке нормально расположенной плаценты.
Классификация по степеням тяжести:
1) Легкая степень. В большинстве случаев гематома легкой степени является случайной находкой на УЗИ, женщина не предъявляет никаких жалоб;
2) Средняя степень. Беременную беспокоят тянущие боли внизу живота, возможно появление кровянистых выделений из половых путей;
3) Тяжелая степень. Появляются сильные схваткообразные боли внизу живота, интенсивное кровотечение, падение артериального давления. Общее состояние женщины значительно ухудшается, возможна потеря сознания.
Существует множество причин, способных вызвать подобное осложнение:
1) Нарушения, связанные с заболеваниями эндокринной системы.
2) Большие физические нагрузки.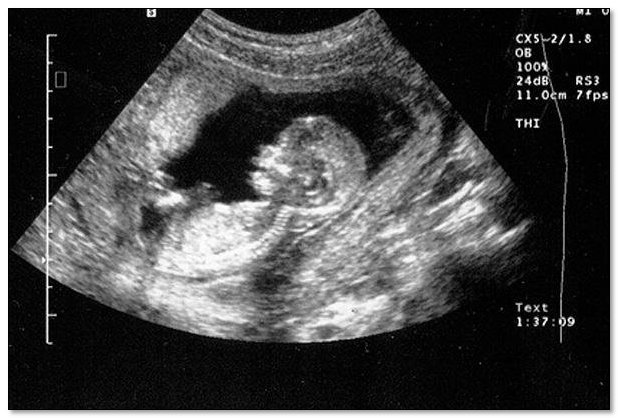 Именно поэтому беременным женщинам не рекомендуется поднимать тяжести, так как это может привести к осложнениям в течении беременности и порокам развития плода.
Именно поэтому беременным женщинам не рекомендуется поднимать тяжести, так как это может привести к осложнениям в течении беременности и порокам развития плода.
3) Инфекционные и воспалительные процессы в мочеполовых органах. Любые признаки инфекционного заболевания должны послужить причиной для незамедлительного лечения.
4) Вредная работа, связанная с постоянным шумом или вибрацией.
5) Аутоиммунные заболевания. Это отклонения, при которых иммунная система вырабатывает антитела, реагирующие не на какие-то инородные элементы и микроорганизмы, а на здоровые клетки собственного организма.
6) Нарушения свертывания крови.
7) Хронический эндометрит.
8) Частые стрессы.
9) Травмы.
10) Опухоли матки.
11) Тяжелая форма токсикоза.
12) Вредные привычки женщины.
13) Пороки развития ребенка
14) Врожденные пороки развития матки.
15) Генитальный инфантилизм. Этот термин обозначает задержку полового развития, при которой у взрослой женщины наблюдается ряд половых признаков, более свойственных ребенку или подростку.
Предупредить появление ретрохориальной гематомы практически невозможно также как и установить точную причину ее образования.
Рис 1. Ретрохориальная гематома
В 3-ем гинекологическом отделении в комплекс лечения входит гестагенотерапия (утрожестан, праджисан, дюфастон, масляный раствор погестерона) в лечебной дозировке, гемостатическая терапия (дицинон, транексамовая кислота). Гемостатические препараты должны назначаться по показаниям. Применение транекамовой кислоты показано при:
1) Угроза прерывания беременности на ранних сроках (отслойки хориона, гематомы)
2) Низкое расположение плаценты и кровотечения в первом и втором триместрах беременности
3) Беременность при пороках развития матки (двойная и двурогая матка, внутриматочная перегородка — кровотечения в первом и втором триместрах беременности)
4) Заоболочечные гематомы во втором триместре беременности
5) Краевая отслойка нормально расположенной плаценты во втором триместре беременности
Транексам – антифибринолитическое средство, специфически ингибирующее активацию профибринолизина (плазминогена) и его превращение в фибринолизин (плазмин).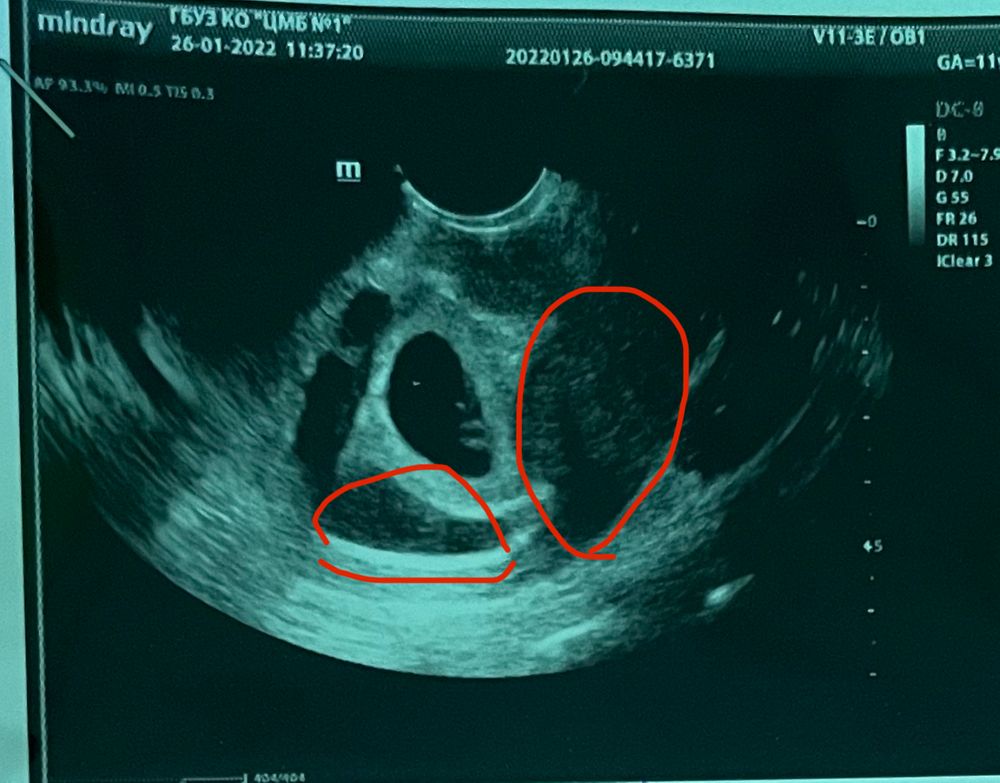 Обладает местным и системным гемостатическим действием при кровотечениях, связанных с повышением фибринолиза (патология тромбоцитов, меноррагии), а также противовоспалительным, противоаллергическим, противоинфекционным и противоопухолевым действиями за счет подавления образования кининов и других активных пептидов, участвующих в аллергических и воспалительных реакциях.
Обладает местным и системным гемостатическим действием при кровотечениях, связанных с повышением фибринолиза (патология тромбоцитов, меноррагии), а также противовоспалительным, противоаллергическим, противоинфекционным и противоопухолевым действиями за счет подавления образования кининов и других активных пептидов, участвующих в аллергических и воспалительных реакциях.
Рис 2. Механизм действия транексамовой кислоты
При анализе исследуемых историй болезни пациенток, накопился отрицательный опыт назначения транексама при скудных темных кровянистых выделениях из половых путей. При наличии острого кровотечения (алых кровянистых выделений) применение препарата носит положительный результат. В случае кровянистых выделений из половых путей, связанных с опорожнением «старой» ретрохориальной гематомы, наблюдалась обратная тенденция в сторону увеличения объема гематомы. В этом случае транексам не показан. При скудных коричневых выделениях из половых путей можно расценить в ранние сроки беременности как нидацию или миграцию плодного яйца в полости матки. В случае назначения препарата дицинон отмечается положительная динамика. Отсюда можно сделать вывод: точка приложения транексамовой кислоты есть остро возникшее кровотечение при беременности, которая по мнению врача, потребует незамедлительных действий для остановки кровотечения.
В случае назначения препарата дицинон отмечается положительная динамика. Отсюда можно сделать вывод: точка приложения транексамовой кислоты есть остро возникшее кровотечение при беременности, которая по мнению врача, потребует незамедлительных действий для остановки кровотечения.
При кровотечениях во время беременности нами применяется следующая схема назначения препарата транексам — по 250–500 мг 3 раза в сутки до полной остановки кровотечения. При местном фибринолизе терапию начинаем с парентерального (в/в) введения препарата Транексам® с последующим переходом на пероральный прием по 250–500 мг 2–3 раза в сутки. Средняя продолжительность курса лечения — 7 дней. Побочные действия применения препарата транексам в отделении не отмечалось.
Проведен ретроспективный анализ 30 историй болезни пациенток 3-го гинекологического отделения, получавших транексам. В 19 случаях назначение транексама при остром кровотечении, не связанном с объемом ретрохориальной гематомы — положительная динамика. В 11 случаях назначение препарата при скудных кровянистых выделениях из половых путей у больных, поступивших с клиникой ранее возникших ретрохориальных гематом, опорожняющихся на фоне транексама увеличивается объем гематомы в 2-3 раза, через некоторое время при отсутствии каких-либо проявлений продолжающегося маточного кровотечения. В дальнейшем таким пациентам проводится антибактериальная терапия с целью профилактики восходящей инфекции, энзимотерапия на амбулаторном этапе.
В 11 случаях назначение препарата при скудных кровянистых выделениях из половых путей у больных, поступивших с клиникой ранее возникших ретрохориальных гематом, опорожняющихся на фоне транексама увеличивается объем гематомы в 2-3 раза, через некоторое время при отсутствии каких-либо проявлений продолжающегося маточного кровотечения. В дальнейшем таким пациентам проводится антибактериальная терапия с целью профилактики восходящей инфекции, энзимотерапия на амбулаторном этапе.
Список литературы
1) Торчинов А. М., Умаханова М. М., Доронин Г. Л., Рон М. Г. Беременность малого срока и ретрохориальная гематома: диагностика, лечение и прогнозы на современном этапе развития акушерства (обзор литературы) // Молодой ученый. — 2013. — №4. — С. 659-662.
2) Милованова А.П., Серова О.Ф. 2011. Причины и дифференцированное лечение раннего невынашивания беременности.
3) Сидельникова В.М., Сухих Г.Т. 2010. Невынашивание беременности.
4) Стрижакова А.Н., Давыдова А. И., Игнатко И.В., Белоцерковцева Л.Д. 2011. Невынашивание беременности.
И., Игнатко И.В., Белоцерковцева Л.Д. 2011. Невынашивание беременности.
5) Корнеева И.Е., Серова О.Ф. 2013. Угроза прерывания беременности различных сроков гестации. Тактика и стратегия современной терапии.
6) Макацария А.Д. 2015. Беременность высокого риска.
7) Подзлкова Н.М., Скворцова М.Ю. 2010. Невынашивание беременности
Машина И.Н., Елизарьев Е.А., Рустамова Э.Х.
КГБУЗ «КМКБ №4» 3-е гинекологическое отделение
Лечение гематомы при беременности в Петербурге
В большинстве случаев обнаружение гематом у беременных женщин происходит во время УЗИ матки при плановом посещении врача на ранних сроках. Это тревожный сигнал, однако не стоит паниковать, ведь своевременная диагностика поможет установить причину гематомы, оценить ее опасность и назначить лечение.
Если же пренебречь этим симптомом, то возникает риск выкидыша, повышается вероятность задержки развития малыша после рождения, и в целом отмечается ухудшение самочувствия женщины (развитие постгеморрагической анемии и в крайних случаях бесплодие).
Симптомы гематомы при беременности
На начальной стадии наличие сгустков крови в матке (ретрохориальная гематома) распознается только посредством УЗИ, если же ситуация осложняется, то кровь появляется во влагалищных выделениях, возникают тянущие боли в нижней части живота, слабость, обмороки.
Причины возникновения
- сбои в функционировании организма и отдельных его систем;
- воспаления и инфекции мочеполовой системы;
- тяжелый токсикоз;
- чрезмерная физическая активность;
- патологии плода;
- употребление алкоголя, курение;
Виды гематом
- Ретрохиальная гематома – отслоение формирующегося плодного яйца от наружного слоя зародышевой оболочки (хорион). Эта гематома определяется на ранних сроках беременности.
- Ретроплацентарная гематома провоцирует отслойку плаценты, когда уже сформировался плод. Это может вызвать самопроизвольный выкидыш.
 Наиболее высок риск ретроплацентарной гематомы в период около 16 недели беременности.
Наиболее высок риск ретроплацентарной гематомы в период около 16 недели беременности.
Диагностика и лечение гематомы при беременности
В процессе диагностики гематомы в организме женщины важную роль играет УЗИ при беременности это наиболее безболезненный и точный способ оценки состояния здоровья. Наличие гематомы подтверждают такие признаки, как увеличение толщины стенки матки, видоизменение плодного яйца, наличие уплотнений и деформация матки.
В качестве вспомогательных методов используются:
- анализ крови и мочи;
- коагулограмма;
- урогенитальный мазок;
- допплерометрия;
- обследование на возможные инфекции половой системы.
Для лечения гематомы на ранних сроках беременности женщине необходим покой и наблюдение у врача. Применяется медикаментозное лечение, корректируется рацион пациентки.
Для снятия спазмов и болевых ощущений рекомендованы спазмолитические препараты, а в целях поддержания иммунитета принимаются гестагены.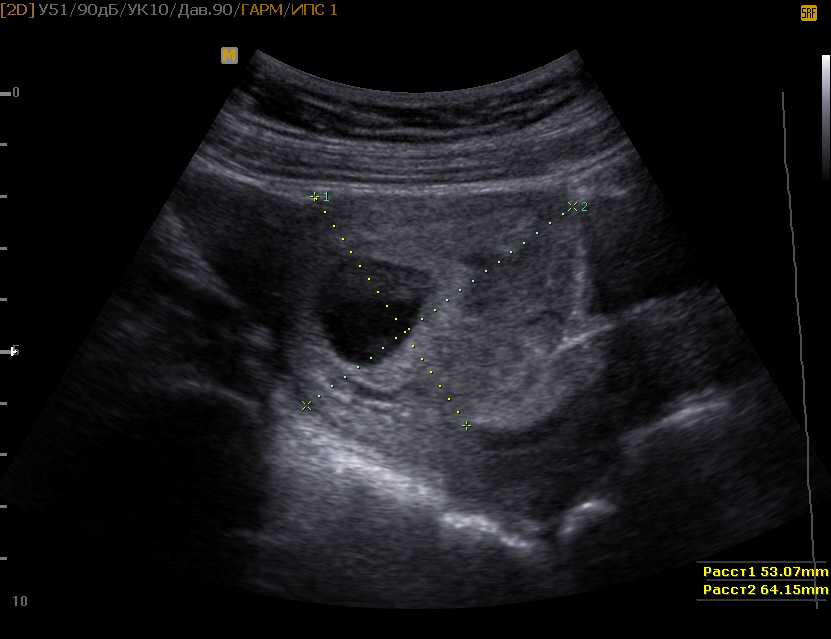 Также применяются препараты для предотвращения и остановки кровотечения
Также применяются препараты для предотвращения и остановки кровотечения
Главное в лечении гематомы при беременности – следовать предписаниям врача, чтобы в итоге успешно родить здорового малыша.
Наши клиники в Санкт-Петербурге
Получить подробную информацию и записаться на прием Вы можете по телефону
+7 (812) 640-55-25
Записаться на прием
Влияние субхориальной гематомы на исход беременности у пациенток с угрозой прерывания беременности
J Turk Ger Gynecol Assoc. 2014; 15(4): 239–242.
Published online 2014 Dec 1. doi: 10.5152/jtgga.2014.14170
, 1 , 1 , 2 , 3 , 1 , 1 , 1 and 1
Информация об авторе Примечания к статье Информация об авторских правах и лицензиях Отказ от ответственности
Задача
Оценить влияние субхориальных гематом, выявленных при ультразвуковом исследовании, на исходы беременности у пациенток с вагинальными кровотечениями в первой половине беременности.
Материалы и методы
В это ретроспективное когортное исследование были включены пациентки с диагностированной угрозой прерывания беременности из-за безболезненного вагинального кровотечения, которые наблюдались в стационаре во время первого вагинального кровотечения в период с января 2009 г. по декабрь 2010 г. В зависимости от наличия субхориальной гематомы больные были разделены на две группы. Частота выкидышей и исходы продолжающихся беременностей сравнивались между группами.
Результаты
Статистически значимых различий между группами в отношении демографических параметров, включая возраст, паритет, предыдущие невынашивания беременности и срок беременности при первом вагинальном кровотечении, не было. В то время как 13 из 44 беременностей (29,5%) с субхориальной гематомой закончились выкидышем, 25 из 198 беременностей (12,6%) без субхориальной гематомы закончились выкидышем (p = 0,010). Гестационный возраст на момент выкидыша и продолжительность между первым вагинальным кровотечением и выкидышем были одинаковыми между группами.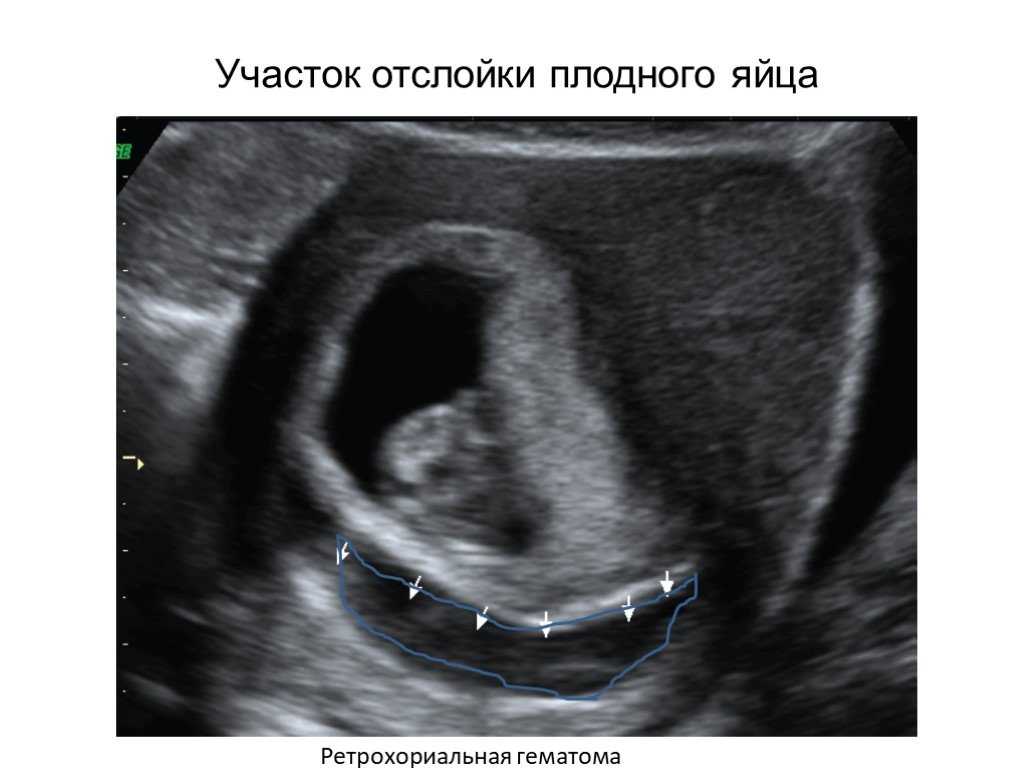 Показатели результатов продолжающихся беременностей, такие как гестационная неделя при родах, масса тела при рождении и путь родов, также были сходными между группами.
Показатели результатов продолжающихся беременностей, такие как гестационная неделя при родах, масса тела при рождении и путь родов, также были сходными между группами.
Заключение
Выявленная на УЗИ субхориальная гематома повышает риск выкидыша у пациенток с вагинальным кровотечением и угрозой аборта в первые 20 недель беременности. Однако это не влияет на показатели исхода беременности при продолжающихся беременностях.
Ключевые слова: Аборт, угроза, выкидыш, самопроизвольный, исход беременности
Вагинальное кровотечение — частое осложнение беременности в I триместре, частота встречаемости 16–25% (1). Внутриматочное кровотечение без раскрытия и болезненности шейки матки в ранние сроки беременности определяется как угроза прерывания беременности. Как правило, это не связано с болью и чрезмерным кровотечением. Эти кровотечения вызывают тревогу у матери и могут быть связаны с неблагоприятными исходами для плода/матери (2–4). Одним из предполагаемых механизмов угрозы прерывания беременности является дисфункция плаценты, которая также может вызывать несколько поздних осложнений, таких как преэклампсия, преждевременные роды, преждевременные роды, отслойка плаценты, предлежание плаценты, задержка внутриутробного развития и перинатальная смертность (2, 3). Точно так же недостаточный ангиогенез связан с ранними потерями беременности, и предлагается использовать материнский сывороточный АФП и β-ХГЧ в качестве маркеров ангиогенеза в первом триместре (5). Наряду с этими маркерами хроническое воспаление децидуальной оболочки также может быть основной причиной кровотечений на ранних сроках беременности.
Точно так же недостаточный ангиогенез связан с ранними потерями беременности, и предлагается использовать материнский сывороточный АФП и β-ХГЧ в качестве маркеров ангиогенеза в первом триместре (5). Наряду с этими маркерами хроническое воспаление децидуальной оболочки также может быть основной причиной кровотечений на ранних сроках беременности.
Внутриматочные кровотечения часто наблюдаются при ультразвуковом исследовании, особенно у пациенток с клинически очевидным кровотечением на ранних сроках беременности, частота которых составляет 4-22% (6). Субхориальные гематомы (СХГ) обычно выглядят как гипоэхогенные или анэхогенные серповидные участки на УЗИ. Хотя точная этиология неясна, считается, что они возникают в результате частичного отслоения хорионических оболочек от стенки матки (7). Пороки развития матки, невынашивание беременности в анамнезе и инфекции являются возможными предрасполагающими факторами (8–10). Клиническое значение SCH остается спорным (11-14). Также неясно, приводят ли эти кровоизлияния к аборту. Однако, согласно результатам недавнего метаанализа, наличие СКГ увеличивает риск ранней или поздней потери беременности в 2 раза (15). Предполагается, что наличие SCH увеличивает риск неблагоприятного акушерского исхода, а исход для плода связан с размером гематомы, возрастом матери и гестационным возрастом (16, 17).
Однако, согласно результатам недавнего метаанализа, наличие СКГ увеличивает риск ранней или поздней потери беременности в 2 раза (15). Предполагается, что наличие SCH увеличивает риск неблагоприятного акушерского исхода, а исход для плода связан с размером гематомы, возрастом матери и гестационным возрастом (16, 17).
Цель настоящего ретроспективного когортного исследования состояла в том, чтобы оценить влияние СКГ, выявленного при ультразвуковом исследовании, на исходы беременности у пациенток с вагинальными кровотечениями в первой половине беременности.
В это ретроспективное когортное исследование были включены пациентки с угрозой прерывания беременности (n=242), которые наблюдались в университетской перинатологической клинике в период с января 2009 г. по декабрь 2010 г. Исследование было одобрено институциональным наблюдательным советом Медицинской школы Университета Анкары. Критериями включения были госпитализация по поводу угрозы прерывания беременности, одноплодная беременность, срок гестации <20 нед и наблюдение в нашей клинике до конца беременности. Критериями исключения были диагноз «начинающийся аборт», отсутствие сердечной деятельности плода, гестационный возраст ≥20 недель, многоплодная беременность и привычное невынашивание беременности. Основную группу составили 44 пациента с СКГ, наблюдаемыми при УЗИ, контрольную группу составили 19 человек.8 пациентов без СКС. Все включенные пациентки были госпитализированы не менее чем на 3 дня после первого эпизода вагинального кровотечения. Всем пациенткам назначали профилактическое лечение прогестероном перорально (капсулы Прожестана; Koçak Farma, Стамбул, Турция), вагинально (8% гель Crinone; Serono, Стамбул, Турция) или внутримышечно (ампулы Proluton depot; Schering Alman, Стамбул, Турция). . После выписки из стационара пациенты проходили стандартные программы дородового наблюдения. Исходы беременности сравнивали в основной и контрольной группах. У пациенток, беременность которых закончилась выкидышем, сравнивали гестационный возраст на момент выкидыша и продолжительность между первым кровотечением и выкидышем.
Критериями исключения были диагноз «начинающийся аборт», отсутствие сердечной деятельности плода, гестационный возраст ≥20 недель, многоплодная беременность и привычное невынашивание беременности. Основную группу составили 44 пациента с СКГ, наблюдаемыми при УЗИ, контрольную группу составили 19 человек.8 пациентов без СКС. Все включенные пациентки были госпитализированы не менее чем на 3 дня после первого эпизода вагинального кровотечения. Всем пациенткам назначали профилактическое лечение прогестероном перорально (капсулы Прожестана; Koçak Farma, Стамбул, Турция), вагинально (8% гель Crinone; Serono, Стамбул, Турция) или внутримышечно (ампулы Proluton depot; Schering Alman, Стамбул, Турция). . После выписки из стационара пациенты проходили стандартные программы дородового наблюдения. Исходы беременности сравнивали в основной и контрольной группах. У пациенток, беременность которых закончилась выкидышем, сравнивали гестационный возраст на момент выкидыша и продолжительность между первым кровотечением и выкидышем. У пациенток, беременность которых закончилась родами, между группами сравнивали гестационный возраст при родах, массу тела при рождении, преждевременные роды и частоту кесарева сечения.
У пациенток, беременность которых закончилась родами, между группами сравнивали гестационный возраст при родах, массу тела при рождении, преждевременные роды и частоту кесарева сечения.
Статистический анализ
Статистический пакет для социальных наук (SPSS) 15.0 для Windows (Чикаго, Иллинойс, США) использовался для всех статистических анализов. Критерий Шапиро-Уилка использовался для проверки распределения нормальности. По результатам предпочтение было отдано непараметрическим тестам. Непрерывные переменные сравнивали с критерием Крускала-Уоллиса. Категориальные переменные сравнивали с критерием хи-квадрат или точным критерием Фишера, где это уместно. Значение p <0,05 считалось статистически значимым.
Заболеваемость SCH среди пациенток с угрозой прерывания беременности составила 18,2% (44/242) для этой популяции. Демографические переменные исследуемой и контрольной групп представлены в . Средний возраст пациентов с СКГ и без него составил 29,5±6,2 и 29,0±5,5 года соответственно (р=0,624).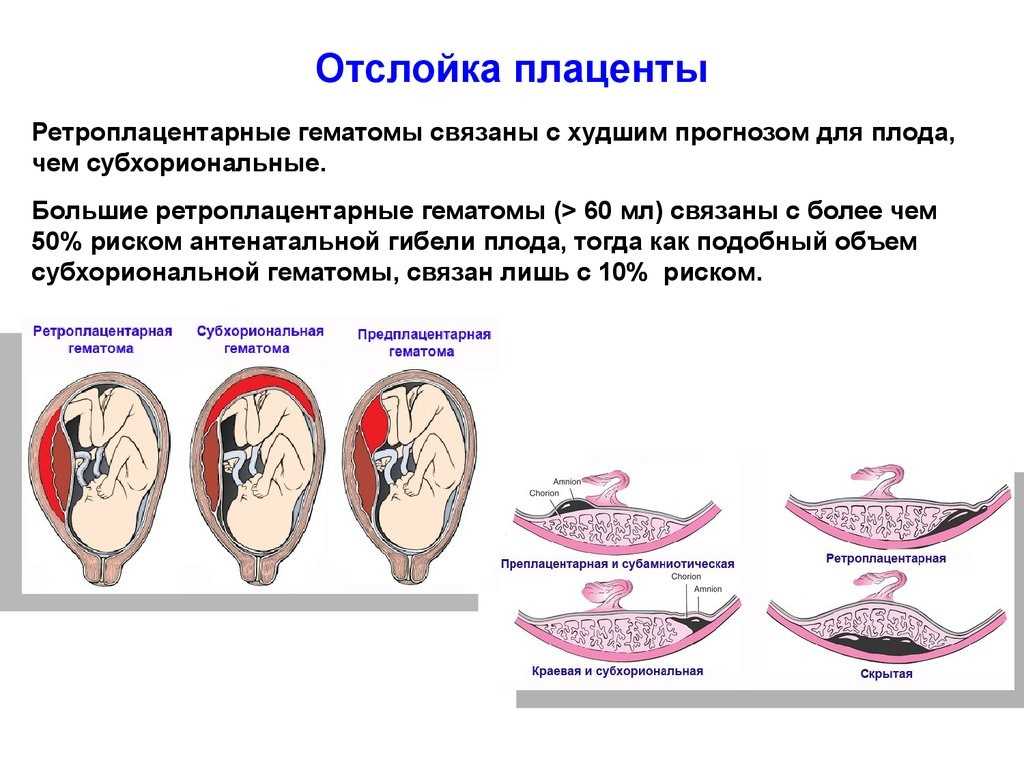 Группы были сопоставимы в отношении предыдущего паритета и выкидышей в анамнезе (). Точно так же группы были сопоставимы по гестационному возрасту на момент первого вагинального кровотечения (9,3±2,8 и 10,2±3,3 недели соответственно; р=0,085).
Группы были сопоставимы в отношении предыдущего паритета и выкидышей в анамнезе (). Точно так же группы были сопоставимы по гестационному возрасту на момент первого вагинального кровотечения (9,3±2,8 и 10,2±3,3 недели соответственно; р=0,085).
Table 1
Demographic parameters of the study and control groups
| SCH (+) n=44 | SCH (−) n=198 | p | ||||
|---|---|---|---|---|---|---|
| Age ( Годы) | 29,5 ± 6,2 | 29,0 ± 5,5 | . 624 624 | |||
| Патирит (N) | .5 ± .8 | .6 ± .8 | . ) | 0,5±0,7 | 0,4±0,8 | .657 |
| Gestational age at first vaginal bleeding (weeks) | 9.3±2.8 | 10.2±3.3 | .085 |
Open in a separate window
SCH: subchorionic hematoma
суммирует параметры обеих групп в отношении невынашивания беременности; 13 из 44 беременностей с СКГ закончились выкидышем (29,5%), а 25 из 198 беременностей с СКГ закончились выкидышем (12,6%) (р=0,010).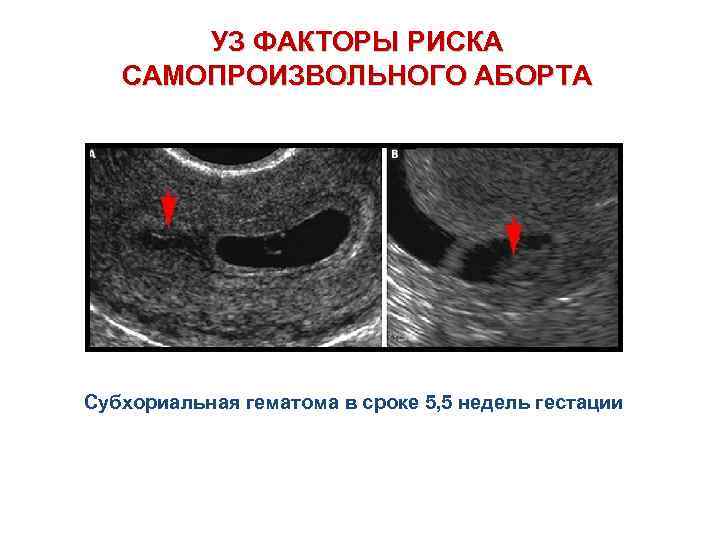 Гестационный возраст на момент выкидыша был одинаковым в основной и контрольной группах (10,8±3,6 против 10,9).±4,8 недели соответственно; р = 0,581). Точно так же не было статистически значимой разницы между исследуемой и контрольной группами в отношении продолжительности между первым вагинальным кровотечением и выкидышем (16,4 ± 23,8 против 9,0 ± 7,5 дней соответственно; p = 0,436).
Гестационный возраст на момент выкидыша был одинаковым в основной и контрольной группах (10,8±3,6 против 10,9).±4,8 недели соответственно; р = 0,581). Точно так же не было статистически значимой разницы между исследуемой и контрольной группами в отношении продолжительности между первым вагинальным кровотечением и выкидышем (16,4 ± 23,8 против 9,0 ± 7,5 дней соответственно; p = 0,436).
Таблица 2
Сравнение выкидышей и связанных параметров между исследованиями и контрольными группами
| SCH (+) N = 44 | SCH ( -) n = 198 | P | P | .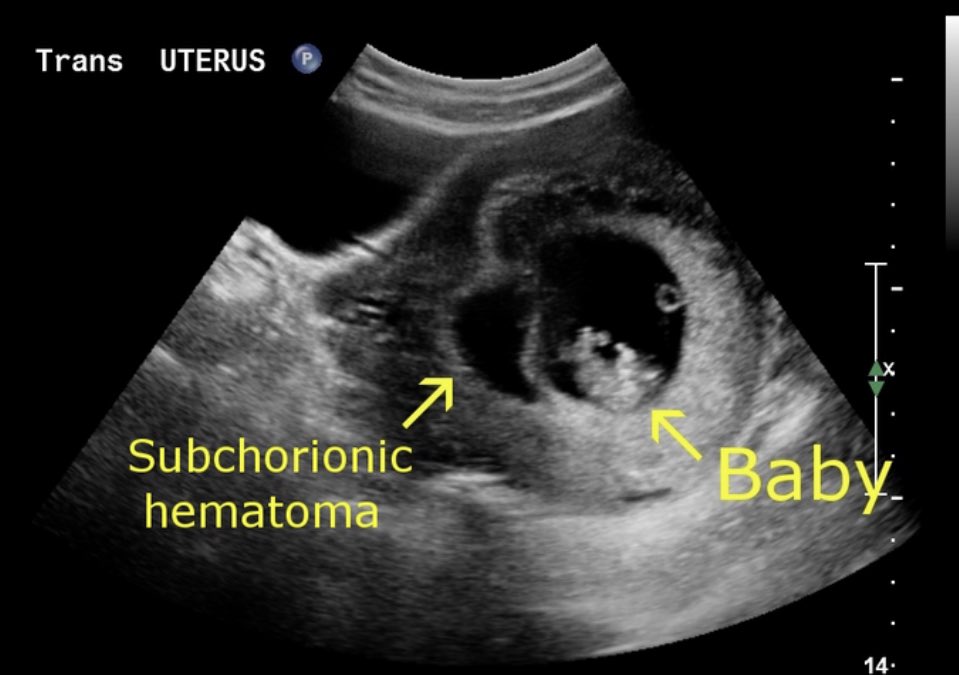 0079 0079 |
|---|---|---|---|---|
| Выкидыш, n (%) | 13 (29,5) | 25 (12,6) | .010 | |
| во время беременности, получивших смех | . Gestational age at miscarriage (weeks) | 10.8±3.6 | 10.9±4.8 | .581 |
| Duration between first bleeding and miscarriage (days) | 16.4±23.8 | 9. 0±7.5 0±7.5 | .436 |
Открыть в отдельном окне
СХГ: субхориальная гематома
обобщены исходы беременности у 204 пациенток, беременность которых завершилась родами. Средний гестационный возраст при родах составил 37,4±4,1 недели у 31 пациентки с СКГ и 37,4±3,6 недели у 173 пациенток без СКГ (р=0,962). Статистически значимой разницы между основной и контрольной группами по частоте преждевременных родов не было (16,1% против 25,4% соответственно; р=0,362). Точно так же масса тела при рождении была сопоставима между группами (2958±810 г против 3004±763 г соответственно; р=0,792). Частота кесарева сечения также была одинаковой между исследуемой и контрольной группами (41,9% против 45,9% соответственно; р=0,701).
Table 3
Comparison of pregnancy outcomes in patients whose pregnancy resulted in delivery
| SCH (+) n=44 | SCH (−) n=198 | p | |||
|---|---|---|---|---|---|
| Гестационный возраст на момент родов (нед) | 37,4±4,1 | 37,4 ± 3,6 | . 962 962 | ||
| Дорожка, N (%) | 5 (16,1) | 44 (25,4) | . | 3004 ± 763 | .792 |
| Секция кесарева. : субхориальная гематома Результаты, полученные в ходе настоящего исследования, показали, что наличие СХГ у пациенток с угрозой прерывания беременности является важным фактором сохранения беременности. Наличие СГ у пациенток с угрозой прерывания беременности повышает риск невынашивания беременности. Однако это не влияет на срок беременности при выкидыше или продолжительность между первым кровотечением и выкидышем. У пациенток, беременность которых закончилась родами, гестационный возраст при родах, масса тела при рождении, преждевременные роды и частота кесарева сечения не зависели от наличия SCH. Вагинальное кровотечение возникает в 25% случаев беременности в течение первых 20 недель, и половина из них заканчивается выкидышем (16). Следовательно, важно определить факторы риска угрозы прерывания беременности и факторы, которые могут повлиять на исход. В ретроспективном когортном исследовании Ben-Haroush et al. (21) оценили 2556 беременных пациенток, поступивших с вагинальным кровотечением в течение первых 20 недель гестации. Частота СГ составила 9%. Они сообщили, что гестационный возраст на момент постановки диагноза, размер SCH и продолжительность кровотечения не влияли на исход беременности. Они также сообщили о значительном снижении частоты выкидышей при соблюдении постельного режима. Однако Беннетт и соавт. В проспективном исследовании, проведенном в Турции, было высказано предположение, что размер SCH является основным фактором риска выкидыша у пациенток с вагинальным кровотечением в первом триместре (23). В другом турецком исследовании случай-контроль Özkaya et al. (25) сообщили об исходах 43 пациенток с СКГ, и они обнаружили, что наличие СКГ увеличивает риск выкидыша и задержки внутриутробного развития, но не преждевременных родов. Результаты нашего исследования частично согласовывались с литературными данными, поскольку мы могли только показать, что наличие SCH увеличивает риск невынашивания беременности. Однако нам не удалось показать какой-либо значимой связи между наличием SCH и текущими показателями исхода беременности. Механизм, лежащий в основе того, как SCH вызывает неблагоприятные исходы беременности, до сих пор остается спорным. Одним из возможных механизмов является преждевременная перфузия межворсинчатого пространства, как это происходит при субхорионическом кровоизлиянии, до развития плацентарных адаптаций к окислительному стрессу (26). Таким образом, СГ у пациенток с угрозой прерывания беременности в первой половине беременности повышает риск невынашивания беременности. Одобрение Комитета по этике: Н/Д. Информированное согласие: Н/Д. Рецензирование: Внешнее рецензирование. Вклад авторов: Концепция – Ю.Е.Ш., Г.Г., О.К.; Дизайн — Ю.Э.Ш., О.К., Г.А.; Надзор — Б.О., А.К., Ф.С.; Ресурс — Ю.Э.Ш., Г.Г.; Материалы — Ю.Е.Ш., Г.Г.; Сбор и/или обработка данных — Y.E.Ş., G.G.; Анализ и/или интерпретация — Ю.Э.Ш., Г.А.; Поиск литературы — Ю.Э.Ш.; Письмо — Ю.Е.Ш.; Критические обзоры — Б.О., А.К., Ф.С. Конфликт интересов: Авторы не заявляли о конфликте интересов. Раскрытие финансовой информации: Авторы заявили, что данное исследование не получало финансовой поддержки. 1. Фаррелл Т., Оуэн П. Значение разделения экстрахориальной мембраны при угрозе выкидыша. Br J Obstet Gynaecol. 1996; 103:926–8. [PubMed] [Google Scholar] 2. Сарасват Л., Бхаттачарья С., Махешвари А., Бхаттачарья С. Материнские и перинатальные исходы у женщин с угрозой выкидыша в первом триместре: систематический обзор. БЖОГ. 2010; 117: 245–57. [PubMed] [Академия Google] 3. Weiss JL, Malone FD, Vidaver J, Ball RH, Nyberg DA, Comstock CH, et al. Угрожающий аборт: фактор риска неблагоприятного исхода беременности, популяционное скрининговое исследование. Am J Obstet Gynecol. 2004; 190:745–50. [PubMed] [Google Scholar] 4. Виджесиривардана А., Бхаттачарья С., Шетти А., Смит Н., Бхаттачарья С. Акушерские исходы у женщин с угрозой выкидыша в первом триместре. Акушерство Гинекол. 2006; 107: 557–62. [PubMed] [Google Scholar] 5. Кутлюер Г., Чичек Н.М., Моралоглу О., Эртаргин П., Сарыкая Э., Артар И., Эрдем О. Низкая экспрессия VEGF в материале плодного яйца и уровни АФП и β-ХГЧ в материнской сыворотке как индикаторы дефектного ангиогенеза при выкидышах в первом триместре. 6. Перлстоун М., Бакси Л. Субхориальная гематома: Обзор. Акушерство Gynecol Surv. 1993; 48: 65–8. [PubMed] [Google Scholar] 7. Мазо Г., Д’Оттавио Г., Де Сета Ф., Сарторе А., Пикколи М., Мандруззато Г. Внутриматочная гематома в первом триместре и исход беременности. Акушерство Гинекол. 2005; 105: 339–44. [PubMed] [Google Scholar] 8. Мандруззато Г.П., Д’Оттавио Г., Рустико М.А., Фонтана А., Богатти П. Внутриматочная гематома: диагностические и клинические аспекты. Дж. Клин Ультразвук. 1989 г.;17:503–10. [PubMed] [Google Scholar] 9. Kaufman AJ, Fleischer AC, Thiema GA, Shah DM, James AE., Jr Разделенный хориоамнион и приподнятый хорион: сонографические особенности и клиническое значение. J УЗИ Мед. 1985; 4: 119–25. [PubMed] [Google Scholar] 10. Queck M, Berle P. Самопроизвольный аборт после вагинального кровотечения при интактной ранней беременности: этиологический анализ. 11. Мантони М., Педерсон Дж. Ф. Внутриматочная гематома: Ультразвуковое исследование угрозы прерывания беременности. БЖОГ. 1981;88:47–51. [PubMed] [Google Scholar] 12. Pedersen JF, Mantoni M. Большие внутриматочные гематомы при угрозе выкидыша: частота и клинические последствия. БЖОГ. 1990; 97: 75–7. [PubMed] [Google Scholar] 13. Bloch C, Altchek A, Levy-Ravetch M. УЗИ на ранних сроках беременности: значение субхориального кровоизлияния. Гора Синай J Med. 1989; 56: 290–2. [PubMed] [Google Scholar] 14. Борлум К.Г., Томсен А., Клаузен И., Эриксен Г. Долгосрочный прогноз беременности с внутриматочной гематомой. Акушерство Гинекол. 1989;74:231–3. [PubMed] [Google Scholar] 15. Туули М.Г., Норман С.М., Одибо А.О., Маконес Г.А., Кэхилл А.Г. Перинатальные исходы у женщин с субхориальной гематомой. Акушерство Гинекол. 2011; 117:1205–12. [PubMed] [Google Scholar] 16. Абу-Юсеф М. 17. Bennett GL, Bromley B, Lieberman E, Benacerraf BR. Субхориальные кровоизлияния при беременности в первом триместре: прогноз исхода беременности с помощью УЗИ. Радиология. 1996;200:803–6. [PubMed] [Google Scholar] 18. Ball RH, Ade CM, Schoenborn JA, Crane JP. Клиническое значение субхориальных кровоизлияний, выявляемых на УЗИ. Am J Obstet Gynecol. 1996; 174: 996–1002. [PubMed] [Google Scholar] 19. Nagy S, Bush M, Stone J, Lapinski RH, Gardo S. Клиническое значение субхориальных и ретроплацентарных гематом, обнаруженных в первом триместре беременности. Акушерство Гинекол. 2003; 102: 94–100. [PubMed] [Google Scholar] 20. Norman SM, Odibo AO, Macones GA, Dicke JM, Crane JP, Cahill AG. Выявленные на УЗИ субхорионические кровоизлияния и акушерские последствия. Акушерство Гинекол. 21. Бен-Харуш А., Йогев Ю., Машиах Р., Мейзнер И. Исход беременности при угрожающем аборте с субхориальной гематомой: возможная польза от постельного режима? ИМАДЖ. 2003; 5: 422–4. [PubMed] [Google Scholar] 22. Johns J, Hyett J, Jauniaux E. Акушерские исходы после угрожающего выкидыша с гематомой и без нее на УЗИ. Акушерство Гинекол. 2003; 102: 483–7. [PubMed] [Google Scholar] 23. Möröy P, Kaymak O, Okyay E, Çelen Ş, Özkale D, Atayar YY, et al. Влияние субхориальных гематом первого триместра на исход беременности. Türkiye Klinikleri J Gynecol Obst. 2004; 14: 247–51. [Академия Google] 24. Uluğ U, Jozwiak EA, Tosun S, Bahçeci M. Риск преждевременных родов среди беременных с вагинальным кровотечением в первом триместре и внутриматочной гематомой в анамнезе. Зейнеп Камил Тип Бюльтени. 2006; 37:47–51. [Google Scholar] 25. Озкая Э., Алтай М., Гелишен О. Значение субхорионического кровотечения и исхода беременности при угрозе выкидыша для прогнозирования выкидыша, преждевременных родов и задержки внутриутробного развития. 26. Jauniaux E, Watson AL, Hempstock J, Bao YP, Skepper JN, Burton GJ. Начало материнского артериального кровотока и плацентарного окислительного стресса. Возможный фактор невынашивания беременности у человека на ранних сроках. Ам Джей Патол. 2000;157:2111–22. [PMC free article] [PubMed] [Google Scholar] Патогенетически дифференцированное ведение беременности у пациенток с ретрохориальной гематомой | Султангаджиева1. Макацария А.Д., Бицадзе В.О., Баймурадова С.М. и другие. Антифосфолипидный синдром — иммунная тромбофилия в акушерстве и гинекологии. Эд. А. Д. Макацария. Антифосфолипидный синдром -иммунная тромбофилия в акушерстве и гинекологии. Стручок красный. А. Д. Макацария]. Москва: Триада-Х, 2013. 485 с. (на рус.). 2. Норман С.М., Одибо А.О., Маконес Г.А. и другие. Выявленные на УЗИ субхорионические кровоизлияния и акушерские последствия. Акушерство Гинекол. 2010;116(2 часть 1):311-5. | . 3. Гольдштейн С.Р., Субраманьям Б.Р., Рагхавендра Б.Н. и другие. Субхориальное кровотечение при угрозе прерывания беременности: сонографические данные и значение. AJR Am J Рентгенол. 1983;141(5):975-8. DOI: 10.2214/ajr.141.5.975. 4. Султангаджиева К.Г. Патогенез отслойки хориона и внутриматочных гематом на ранних сроках беременности: обзор литературы. Патогенез возникновения отслойки хориона и внутриматочных гематомов на ранних сроках беременности: обзор современных научных данных. Акушерство, гинекология ирепродукция. 2019;13(4):354-68. (на рус.). DOI: 10.17749/2313-7347.2019.13.4.354-368. 5. Бицадзе В.О., Хизроева Д.Х., Макацария Н.А. и соавт. Антифосфолипидные антитела, их патогенетические и диагностические вопросы в акушерской практике. Антифосфолипидные антитела, их патогенетическое и диагностическое значение при акушерской патологии. Акушерство, гинекология ирепродукция. 6. Потдар Н., Гелбая Т.А., Конье Ю.К., Нардо Л.Г. Адъювантный низкомолекулярный гепарин для улучшения показателей живорождения после повторной неудачи имплантации: систематический обзор и метаанализ. Обновление воспроизведения гула. 2013;19(6): 674-84. DOI: 10.1093/humupd/dmt032. 7. Карп Х. Систематический обзор дидрогестерона для лечения угрожающего выкидыша. Гинекол Эндокринол. 2012;28(12):983-90. DOI: 10.3109/09513590.2012.702875. 8. Coomarasamy A., Devall A.J., Cheed V. et al. Рандомизированное исследование прогестерона у женщин с кровотечением на ранних сроках беременности. N Engl J Med. 2019;380(19):1815-24. DOI: 10.1056/NEJMoa1813730. 9. Пейцидис П., Кадир Р.А. Антифибринолитическая терапия транексамовой кислотой при беременности и в послеродовом периоде. Эксперт Опин Фармаколог. 2011;12(4):503-16. DOI: 10.1517/14656566.2011.545818. 10. Ван Д., Луо З.Ю., Ю З.П. и другие. Антифибринолитические и противовоспалительные эффекты многократных пероральных доз транексамовой кислоты у пациентов с эндопротезированием коленного сустава: рандомизированное контролируемое исследование. 11. Ковалева Ю. В. Субхориальная гематома. Причины, патогенез, диагностика и лечебная тактика. [Ретрохориальная гематома. Вопросы этиопатогенеза, диагностики и терапии. Журналакушерства и женских болезней. 2013;62(4):37—47. (на рус.). 12. Бицадзе В.О., Макацария А.Д. Применение низкомолекулярных гепаринов в акушерской практике. Применение низкомолекулярных гепаринов в акушерской практике. РМЖ. 2000;8(18):772-7. (на рус.). 13. Хизроева Д.Х. Антифосфолипидный синдром и неудачи экстракорпорального оплодотворения. Антифосфолипидный синдром и неудачи экстракорпорального оплодотворения. Практическая медицина. 2013;(6):154—60. (на рус.). 14. Де Санчо М. Т., Халид С., Христос П. Дж. Исходы у женщин, получавших низкомолекулярный гепарин во время беременности. Коагуляционный фибринолиз крови. 2012;23(8):751-55. ДОИ: 10.1097/MBC.0b013e328358e92c. 15. Роджер М.А., Грис Дж.К., де Врис Дж.И.П. 16. Надь С., Буш М., Стоун Дж. и др. Клиническое значение субхориальных и ретроплацентарных гематом, выявленных в I триместре беременности. Акушерство Гинекол. 2003;102(1):94-100. DOI: 10.1016/s0029-7844(03)00403-4. 17. Палатник А., Гробман В.А. Взаимосвязь между субхориальной гематомой первого триместра, длиной шейки матки и преждевременными родами. Am J Obstet Gynecol. 2015;213(3):403.e1-4. DOI: 10.1016/j.ajog.2015.05.019. 18. Seki H., Kuromaki K., Takeda S., Kinoshita K. Стойкая субхориальная гематома с клиническими симптомами до родов. Int J Gynaecol Obstet. 1998;63(2):123-8. DOI: 10. |

 Ранее в нескольких исследованиях изучалось влияние SCH на исходы беременности. Болл и др. (18) оценили 238 пациенток с ультразвуковым обнаружением SCH в ретроспективном исследовании случай-контроль и сообщили о значительной связи между SCH и частотой выкидышей и преждевременных родов. Они также сообщили об увеличении частоты невынашивания беременности с увеличением размера SCH. Точно так же Nagy et al. (19) сравнили 187 пациенток, у которых был SCH, с 6488 контрольными, и они обнаружили повышенную частоту выкидышей, задержки внутриутробного развития и преждевременных родов при наличии SCH. Однако им не удалось показать связь между размером и расположением SCH и текущими показателями исхода беременности. В ретроспективном когортном исследовании Norman et al. (20) оценили 63 966 пациенток, которым было проведено ультразвуковое исследование до 22 недель беременности, и сообщили, что частота SCH составила 1,7%. Они обнаружили, что обнаружение SCH во время рутинного УЗИ во втором триместре было связано с более чем двукратным увеличением риска отслойки плаценты, независимо от того, сообщала ли женщина о кровотечении в первой половине беременности.
Ранее в нескольких исследованиях изучалось влияние SCH на исходы беременности. Болл и др. (18) оценили 238 пациенток с ультразвуковым обнаружением SCH в ретроспективном исследовании случай-контроль и сообщили о значительной связи между SCH и частотой выкидышей и преждевременных родов. Они также сообщили об увеличении частоты невынашивания беременности с увеличением размера SCH. Точно так же Nagy et al. (19) сравнили 187 пациенток, у которых был SCH, с 6488 контрольными, и они обнаружили повышенную частоту выкидышей, задержки внутриутробного развития и преждевременных родов при наличии SCH. Однако им не удалось показать связь между размером и расположением SCH и текущими показателями исхода беременности. В ретроспективном когортном исследовании Norman et al. (20) оценили 63 966 пациенток, которым было проведено ультразвуковое исследование до 22 недель беременности, и сообщили, что частота SCH составила 1,7%. Они обнаружили, что обнаружение SCH во время рутинного УЗИ во втором триместре было связано с более чем двукратным увеличением риска отслойки плаценты, независимо от того, сообщала ли женщина о кровотечении в первой половине беременности. Они также определили, что женщины с SCH подвергались повышенному риску преждевременных родов. Тем не менее, в вышеупомянутых исследованиях, SCH были определены во время рутинного УЗИ в первом или втором триместре, и не у всех пациенток с SCH была угроза прерывания беременности.
Они также определили, что женщины с SCH подвергались повышенному риску преждевременных родов. Тем не менее, в вышеупомянутых исследованиях, SCH были определены во время рутинного УЗИ в первом или втором триместре, и не у всех пациенток с SCH была угроза прерывания беременности. (17) сообщили, что увеличение размера SCH увеличивает риск выкидыша. В проспективном когортном исследовании Педерсен и Мантони наблюдали за 342 беременностями с вагинальным кровотечением между 9до 20 недель гестации, из которых 18% имели СКГ (12). Они не обнаружили связи между наличием SCH и риском выкидыша или преждевременных родов. В другом ретроспективном исследовании случай-контроль Johns et al. (22) сообщили, что вагинальные кровотечения в первом триместре беременности были связаны с неблагоприятными исходами беременности, но наличие SCH не влияло на прогноз. Согласно результатам недавнего метаанализа, в котором оценивались 1735 пациенток с ВГ из 7 исследований, наличие ВГ увеличивает риск невынашивания беременности на ранних и поздних сроках, невынашивания беременности и преждевременного преждевременного излития плодных оболочек (15).
(17) сообщили, что увеличение размера SCH увеличивает риск выкидыша. В проспективном когортном исследовании Педерсен и Мантони наблюдали за 342 беременностями с вагинальным кровотечением между 9до 20 недель гестации, из которых 18% имели СКГ (12). Они не обнаружили связи между наличием SCH и риском выкидыша или преждевременных родов. В другом ретроспективном исследовании случай-контроль Johns et al. (22) сообщили, что вагинальные кровотечения в первом триместре беременности были связаны с неблагоприятными исходами беременности, но наличие SCH не влияло на прогноз. Согласно результатам недавнего метаанализа, в котором оценивались 1735 пациенток с ВГ из 7 исследований, наличие ВГ увеличивает риск невынашивания беременности на ранних и поздних сроках, невынашивания беременности и преждевременного преждевременного излития плодных оболочек (15). Улуг и др. (24) сообщили, что кровотечения в первом триместре были связаны с преждевременными родами и низкой массой тела при рождении. Однако они не обнаружили связи между прогнозом и наличием или размером SCH.
Улуг и др. (24) сообщили, что кровотечения в первом триместре были связаны с преждевременными родами и низкой массой тела при рождении. Однако они не обнаружили связи между прогнозом и наличием или размером SCH. Другим возможным механизмом может быть первопричина субхориального кровотечения и вторичное механическое воздействие гематомы. Неглубокая инвазия трофобласта и нарушение ангиогенеза с результирующей рыхлостью кровеносных сосудов могут предрасполагать к субхорионическому кровоизлиянию, а также к неблагоприятным исходам (15). Наличие гематомы, особенно в ретроплацентарном расположении, может создать зону слабости, где может произойти дальнейшее отделение плаценты от стенки матки, что приведет к отслойке плаценты (15). Наши результаты подтверждают предполагаемое механическое воздействие SCH, которое может вызвать выкидыш. Наличие СГК и отслоение плодного яйца от эндометрия может привести к выкидышу. Однако, если гестационный мешок выживает, повторного прикрепления к стенке эндометрия может быть достаточно для дальнейшего прогрессирования беременности без каких-либо других побочных эффектов.
Другим возможным механизмом может быть первопричина субхориального кровотечения и вторичное механическое воздействие гематомы. Неглубокая инвазия трофобласта и нарушение ангиогенеза с результирующей рыхлостью кровеносных сосудов могут предрасполагать к субхорионическому кровоизлиянию, а также к неблагоприятным исходам (15). Наличие гематомы, особенно в ретроплацентарном расположении, может создать зону слабости, где может произойти дальнейшее отделение плаценты от стенки матки, что приведет к отслойке плаценты (15). Наши результаты подтверждают предполагаемое механическое воздействие SCH, которое может вызвать выкидыш. Наличие СГК и отслоение плодного яйца от эндометрия может привести к выкидышу. Однако, если гестационный мешок выживает, повторного прикрепления к стенке эндометрия может быть достаточно для дальнейшего прогрессирования беременности без каких-либо других побочных эффектов. Тем не менее, не является абсолютным, увеличивает ли наличие SCH риск неблагоприятного исхода беременности при продолжающихся беременностях или нет, потому что почти все ранее опубликованные исследования были ретроспективными. Необходимы крупные проспективные рандомизированные исследования, чтобы определить истинную роль SCH в прогнозе текущей беременности.
Тем не менее, не является абсолютным, увеличивает ли наличие SCH риск неблагоприятного исхода беременности при продолжающихся беременностях или нет, потому что почти все ранее опубликованные исследования были ретроспективными. Необходимы крупные проспективные рандомизированные исследования, чтобы определить истинную роль SCH в прогнозе текущей беременности.
 J Turk Ger Gynecol Assoc. 2012;13:111–7. [Бесплатная статья PMC] [PubMed] [Google Scholar]
J Turk Ger Gynecol Assoc. 2012;13:111–7. [Бесплатная статья PMC] [PubMed] [Google Scholar]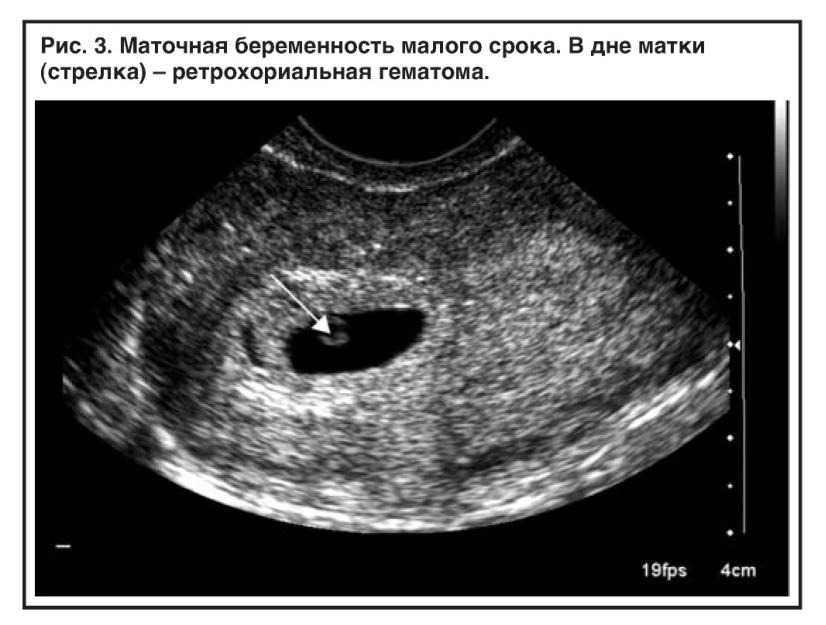 Geburtshilfe Frauenheilkd. 1992; 52: 553–56. [PubMed] [Google Scholar]
Geburtshilfe Frauenheilkd. 1992; 52: 553–56. [PubMed] [Google Scholar]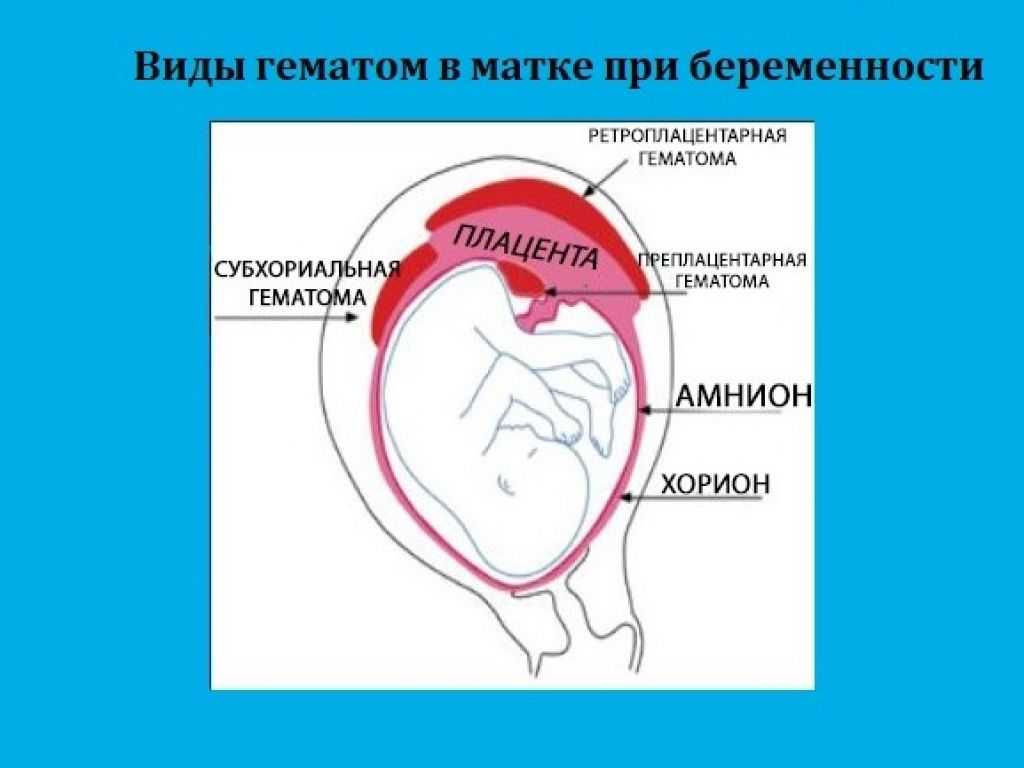 М., Блейдер Дж.Дж., Уильямсон Р.А., Вайнер С.П. Субхориальное кровоизлияние: сонографический диагноз и клиническое значение. Am J Рентгенол. 1987; 149: 737–40. [PubMed] [Google Scholar]
М., Блейдер Дж.Дж., Уильямсон Р.А., Вайнер С.П. Субхориальное кровоизлияние: сонографический диагноз и клиническое значение. Am J Рентгенол. 1987; 149: 737–40. [PubMed] [Google Scholar] 2010;116(2Pt1):311–5. [PubMed] [Академия Google]
2010;116(2Pt1):311–5. [PubMed] [Академия Google]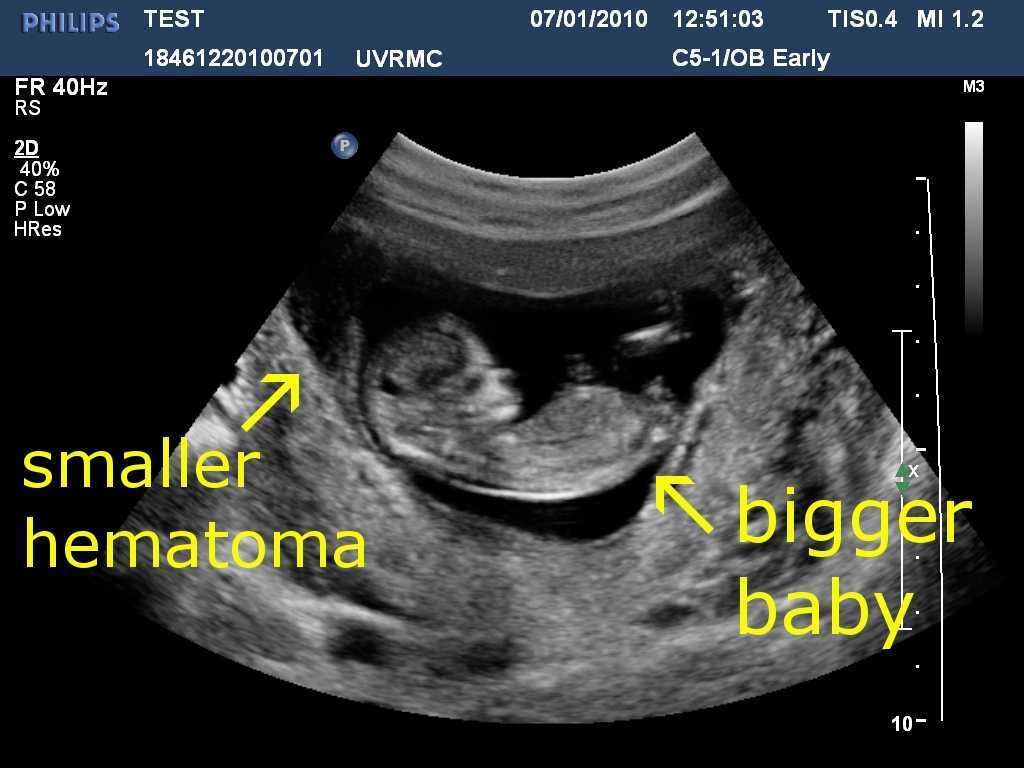 J Obstet Gynaecol. 2011;31:210–2. [PubMed] [Академия Google]
J Obstet Gynaecol. 2011;31:210–2. [PubMed] [Академия Google] DOI: 10.1097/AOG.0b013e3181e
DOI: 10.1097/AOG.0b013e3181e 2014;8(2):39—60. (на рус.).
2014;8(2):39—60. (на рус.).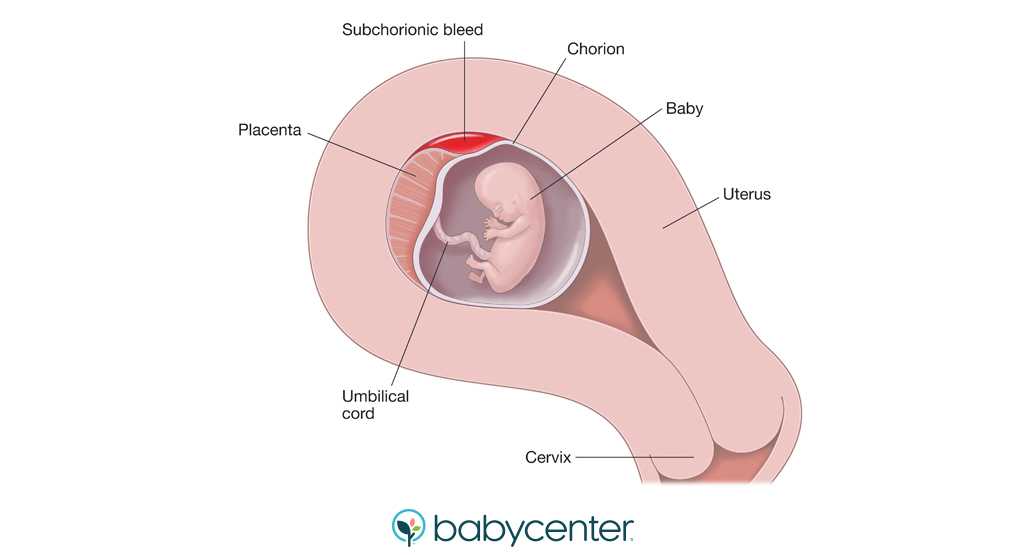 Джей Тромб Хемост. 2018;16(12):2442—53. DOI: 10.1111/jth.14316.
Джей Тромб Хемост. 2018;16(12):2442—53. DOI: 10.1111/jth.14316. и другие; Исследовательская группа по изучению низкомолекулярного гепарина при плацентарно-опосредованных осложнениях беременности. Низкомолекулярный гепарин и рецидивирующие плацентарно-опосредованные осложнения беременности: метаанализ данных отдельных пациентов из рандомизированных контролируемых исследований. Ланцет. 388 (10060): 2629-41. DOI: 10.1016/S0140-6736(16)31328-9.
и другие; Исследовательская группа по изучению низкомолекулярного гепарина при плацентарно-опосредованных осложнениях беременности. Низкомолекулярный гепарин и рецидивирующие плацентарно-опосредованные осложнения беременности: метаанализ данных отдельных пациентов из рандомизированных контролируемых исследований. Ланцет. 388 (10060): 2629-41. DOI: 10.1016/S0140-6736(16)31328-9.