При беременности 22 недели болит низ живота: Узнавай все о двадцать второй неделе беременности на сайте Nutricia club
Угроза прерывания беременности – МОСИТАЛМЕД
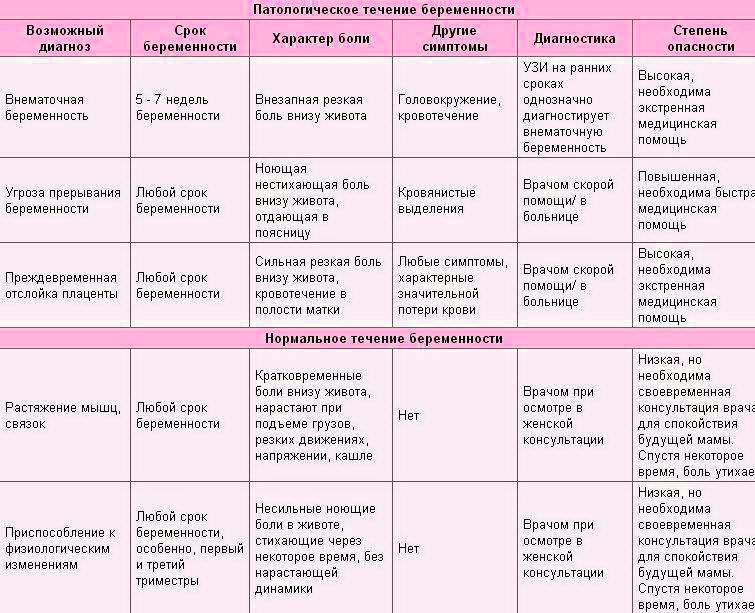
Если угроза прерывания беременности возникает до 22 недели, то такое состояние называют угрозой выкидыша. После 22 и до 37-й недели развивается угроза преждевременных родов. Заподозрить патологию можно по появлению боли внизу живота, кровянистых выделений из влагалища и повышению тонуса матки.
В клинике «Моситалмед» имеется диагностическое оборудование высшего класса, благодаря которому можно установить причину угрозы прерывания беременности, а также диагностировать даже минимальные отклонения здоровья у матери и плода.
Причины угрозы прерывания беременности
Причиной угрозы прерывания беременности может стать патология эндокринной системы у матери. К таким относят дефицит прогестерона, дисбаланс андрогенов, заболевания щитовидной железы, а также наличие гормонпродуцирующей опухоли.
Выкидыш или преждевременные роды могут возникать при недостаточном поступлении питательных веществ к плоду, что приводит к его гипоксии. Развитию такого состояния способствует патология сердечно-сосудистой системы у беременной, отслойка или предлежание плаценты, гестоз и многоводие.
Развитию такого состояния способствует патология сердечно-сосудистой системы у беременной, отслойка или предлежание плаценты, гестоз и многоводие.
К другим причинам прерывания беременности относят:
- истмико-цервикальную недостаточность;
- травмы;
- частые аборты;
- вирусные, бактериальные или паразитарные инфекции;
- генетические мутации;
- ожирение;
- курение и злоупотребление алкоголем;
- прием некоторых лекарственных препаратов;
- аутоиммунные заболевания;
- аномалии развития половых органов у беременной
Симптомы угрозы прерывания беременности
Тревожными признаками угрозы выкидыша или преждевременных родов являются выделение крови из влагалища, повышение тонуса матки и боли внизу живота. Последние могут иметь ноющий, тянущий или схваткообразный характер. Болевой синдром чаще всего локализуется над лобком и иррадиирует в бока или поясницу.
Объем кровянистых выделений по мере прогрессирования изменяется с мажущих и скудных до обильных со сгустками. Данный признак является наиболее опасным в отношении жизни и здоровья будущей матери, и ребенка. Поэтому при кровянистых выделениях во время беременности необходимо сразу обратиться к специалисту.
Данный признак является наиболее опасным в отношении жизни и здоровья будущей матери, и ребенка. Поэтому при кровянистых выделениях во время беременности необходимо сразу обратиться к специалисту.
Заподозрить маточный гипертонус можно по увеличению живота, его уплотнению, а также ощущению распирания в проекции матки.
Диагностика и лечение угрозы прерывания беременности
Для установления причины угрозы прерывания беременности проводят осмотр на гинекологическом кресле, лабораторные исследования и УЗИ малого таза. В клинике «Моситалмед» на основании результатов обследования наши специалисты составят индивидуальную схему лечения с учетом особенностей организма беременной и плода.
Лечение угрозы прерывания беременности направлено в первую очередь на ликвидацию причины патологии — коррекцию гормональных нарушений, терапию инфекционных заболеваний и патологи плаценты. Симптоматическая терапия при этом включает снятие гипертонуса и боли, а также устранение кровотечения.
Поделиться
Полезная информация
Популярные запросы
Короткая шейка матки при беременности. Что такое Короткая шейка матки при беременности?
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Короткая шейка матки при беременности — патологическое состояние, при котором длина органа меньше минимальных показателей для определенного гестационного срока. В большинстве случаев протекает бессимптомно, выявляется при УЗИ-скрининге. Появление клинической симптоматики в виде влагалищных выделений и болей внизу живота свидетельствует о высокой угрозе прерывания беременности. Для постановки диагноза данные осмотра на кресле дополняют результатами цервикометрии и, при необходимости, определением гормонального фона. Лечение комбинированное с применением токолитиков, гормонотерапии, установкой акушерского пессария или ушиванием цервикального канала.
Лечение комбинированное с применением токолитиков, гормонотерапии, установкой акушерского пессария или ушиванием цервикального канала.
- Причины короткой шейки матки при беременности
- Патогенез
- Симптомы короткой шейки матки при беременности
- Осложнения
- Диагностика
- Лечение короткой шейки матки при беременности
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Шейка матки укороченных размеров — одна из наиболее частых причин невынашивания беременности. По данным специалистов в сфере акушерства и гинекологии, этой патологией спровоцированы от 15 до 42% поздних самопроизвольных абортов и преждевременных родов. Признаки короткой шейки выявляют практически у каждой 10-й беременной. Диагноз обычно устанавливают на 15-20 неделе гестации. Критической для продолжения беременности считается длина органа менее 3 см на 20-й неделе вынашивания ребенка. Прямым показанием для хирургической коррекции расстройства является укорочение шейки до 2,0 см и меньше к концу II триместра. Патология чаще определяется у повторнородящих женщин, что связано с возможным травматизмом в прошлых родах.
Патология чаще определяется у повторнородящих женщин, что связано с возможным травматизмом в прошлых родах.
Короткая шейка матки при беременности
Причины короткой шейки матки при беременности
Клинически значимое укорочение истмико-цервикальной зоны возникает при наличии патологических изменений в тканях шейки матки, ее гиперчувствительности к действию регулирующих гормонов или повышении их концентрации, давлении растущего плода и его оболочек на нижний маточный сегмент. Непосредственными причинами формирования укороченной шейки являются:
- Анатомические пороки и механические повреждения. Изначально короткая шейка встречается при генитальном инфантилизме, врожденных аномалиях развития матки или шеечного канала. Деформация с уменьшением длины органа возможна вследствие травмы, полученной в предыдущих родах или во время инвазивных манипуляций (диагностического выскабливания, аборта).
- Гормональные расстройства. На состояние шейки матки влияют гормоны, вырабатываемые яичниками и плацентой во время беременности.
 Чаще всего ее укорочение наблюдается при повышенной секреции андрогенов. Возникновению патологии также способствует дисплазия соединительной ткани, вызванная повышением уровня релаксина по мере приближения родов.
Чаще всего ее укорочение наблюдается при повышенной секреции андрогенов. Возникновению патологии также способствует дисплазия соединительной ткани, вызванная повышением уровня релаксина по мере приближения родов. - Давление на истмико-цервикальную область. Вероятность растяжения нижнего маточного сегмента и внутреннего зева шейки с ее уменьшением повышается со 2-го триместра беременности, когда начинается более быстрый рост плода. Факторами риска являются многоплодная беременность и многоводие, при которых давление на шейку изнутри матки является более высоким.
Патогенез
Механизм патологических нарушений при укорочении шейки связан с изменениями, происходящими в ее тканях при беременности и повышении давления в полости матки. В норме после зачатия цервикальный канал замыкается, его слизистая становится отечной и синюшной за счет ускоренного кровоснабжения, а размер шейки постепенно увеличивается, достигая максимальной величины 3,5-4,5 см на 28 неделе. К концу беременности шейка постепенно укорачивается, раскрывается и сглаживается. При наличии врожденных или приобретенных анатомических дефектов, дисгормональных воздействиях замыкательная функция цервикального канала нарушается. В результате под давлением плода внутренний, а затем и наружный маточный зев растягиваются, шейка становится короче. Однако при этом она обычно не размягчается и не достигает нужной для родов степени зрелости.
К концу беременности шейка постепенно укорачивается, раскрывается и сглаживается. При наличии врожденных или приобретенных анатомических дефектов, дисгормональных воздействиях замыкательная функция цервикального канала нарушается. В результате под давлением плода внутренний, а затем и наружный маточный зев растягиваются, шейка становится короче. Однако при этом она обычно не размягчается и не достигает нужной для родов степени зрелости.
Симптомы короткой шейки матки при беременности
Патология более чем в 80% случаев протекает скрыто, диагностируется при плановом УЗИ-скрининге во II триместре беременности. О наличии короткой шейки могут свидетельствовать появление водянистых или кровянистых влагалищных выделений, незначительные тянущие боли в нижней части живота, которые по мере прогрессирования расстройства становятся схваткообразными. Однако подобные расстройства характерны для выраженных нарушений замыкательной функции шейки матки, возникают при высокой угрозе преждевременного прерывания беременности, что повышает значимость плановых обследований.
Осложнения
Наиболее серьезным последствием короткой и деформированной шейки матки является нарастающая истмико-цервикальная недостаточность. При наличии такой патологии возрастает риск самопроизвольного выкидыша и преждевременного начала родов. Несостоятельность цервикального канала способствует восходящему распространению генитальных инфекций с развитием эндометрита, хориоамнионита, других воспалительных процессов. Если женщина с короткой шейкой донашивает беременность, у нее могут наблюдаться стремительные роды с разрывами влагалища и промежности, интранатальными травмами ребенка.
Диагностика
В связи с практически бессимптомным течением расстройства и отсутствием его видимых наружных признаков ведущую роль в постановке правильного диагноза играют инструментальные методы, позволяющие точно определить размеры, состояние и форму шейки матки. Наиболее информативными в диагностическом плане являются такие исследования беременной, как:
- Гинекологический осмотр.
 Метод более показателен у повторнородящих пациенток с расширением цервикального канала по всей длине. Увеличение диаметра наружного зева хорошо заметно во время осмотра шейки в зеркалах. При значительном укорочении он пропускает палец акушера-гинеколога, через него могут выпячиваться плодные оболочки. Пальпация предоставляет лишь ориентировочные данные о возможной величине органа.
Метод более показателен у повторнородящих пациенток с расширением цервикального канала по всей длине. Увеличение диаметра наружного зева хорошо заметно во время осмотра шейки в зеркалах. При значительном укорочении он пропускает палец акушера-гинеколога, через него могут выпячиваться плодные оболочки. Пальпация предоставляет лишь ориентировочные данные о возможной величине органа. - Цервикометрия. Трансвагинальное ультразвуковое определение длины шейки матки, диаметра ее внутреннего и наружного зева, состояния цервикального канала — золотой стандарт диагностики расстройства. В качестве скрининга метод показан всем беременным со сроком 18-22 недели. При отягощенном акушерском анамнезе УЗИ шейки проводится в 1-м триместре. Внеплановая сонография выполняется при подозрении на укорочение органа.
- Определение уровня гормонов. Если анатомические предпосылки для развития патологии не выявлены, показаны лабораторные анализы для оценки концентрации гормонов. При функциональном укорочении шейки может отмечаться повышение концентрации андрогенов, снижение содержания прогестерона.
 У незначительного числа беременных с укороченной шейки повышен уровень релаксина, однако данные этого анализа используют редко.
У незначительного числа беременных с укороченной шейки повышен уровень релаксина, однако данные этого анализа используют редко.
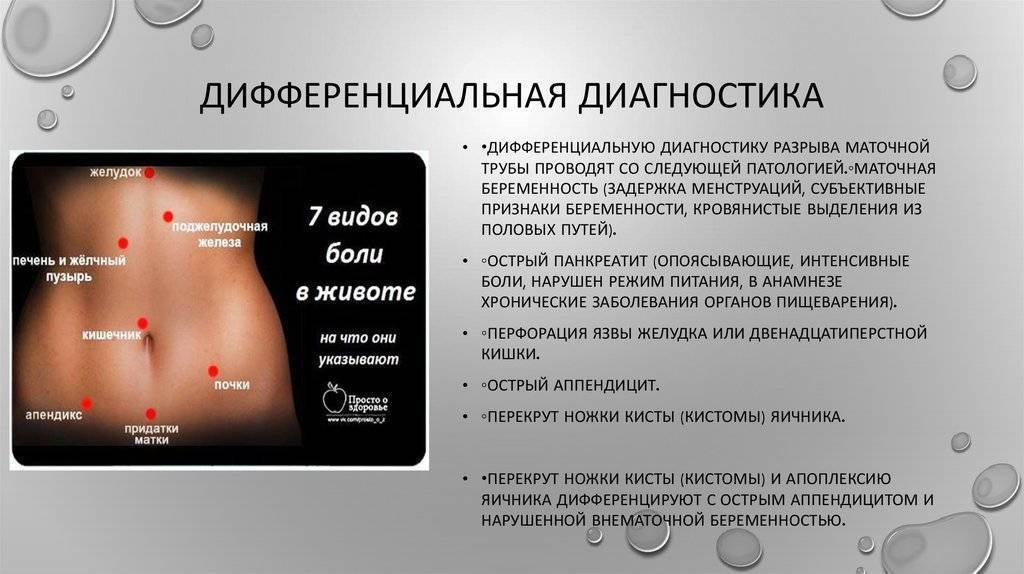
Короткую шейку дифференцируют с другими патологическими состояниями, которые имеют характерные признаки досрочного прерывания беременности, — отслойкой нормально расположенной плаценты, ее предлежанием или инфарктом, подтеканием околоплодных вод и др. В сомнительных случаях назначают консультации смежных специалистов — эндокринолога, инфекциониста, иммунолога.
Лечение короткой шейки матки при беременности
Врачебная тактика после выявления патологии зависит от гестационного срока, степени укорочения органа, наличия или отсутствия угрозы прерывания беременности, отягощенности акушерского анамнеза привычными выкидышами либо преждевременными родами. Всем пациенткам рекомендовано ограничение физических и эмоциональных нагрузок, достаточный отдых и ночной сон. Для достижения наилучших результатов фармацевтические препараты обычно комбинируют с малыми инвазивными техниками. Беременным с таким расстройством показаны:
Беременным с таким расстройством показаны:
- Медикаментозная терапия. Чтобы уменьшить давление на нижний сегмент матки, в дополнение к ношению бандажа пациенткам назначают спазмолитики и токолитики, снижающие тонус маточной мускулатуры. При наличии гормональных расстройств возможно использование препаратов, регулирующих секрецию гормонов. Для коррекции эмоциональных нарушений применяют растительные средства с седативным эффектом.
- Установка акушерского кольца (пессария). В ходе манипуляции на шейку матки надевают специальное приспособление, которое удерживает ее закрытой. Метод нехирургической профилактики эффективен при незначительном укорочении органа во 2-3 триместрах. Пессарий позволяет компенсировать давление плода на область шейки и пролонгировать беременность. Приспособление подбирают индивидуально с учетом размеров органа.
- Цервикальный серкляж. Хирургическое вмешательство по наложению швов на маточную шейку выполняют на 14-25 неделях беременности.
 Во время операции вокруг цервикального канала накладывают круговой кисетный или П-образный швы, предотвращающие его расширение. Швы снимают после отхождения околоплодных вод, начала родовой деятельности, возникновения кровотечения или по достижению 38-недельного срока гестации.
Во время операции вокруг цервикального канала накладывают круговой кисетный или П-образный швы, предотвращающие его расширение. Швы снимают после отхождения околоплодных вод, начала родовой деятельности, возникновения кровотечения или по достижению 38-недельного срока гестации.
Прогноз и профилактика
Прогноз беременности при укороченной шейке матки зависит от времени выявления патологии и адекватного выбора тактики ведения беременности. При тщательном выполнении врачебных рекомендаций, коррекции двигательного режима и уменьшении нагрузок вероятность донашивания ребенка до 38-40-недельного срока повышается. С профилактической целью рекомендуется планирование беременности, отказ от абортов и необоснованных инвазивных вмешательств на матке, ранняя постановка на учет в женской консультации и своевременное прохождение УЗИ-скринингов, особенно при травматичных родах и патологии матки в анамнезе.
Вы можете поделиться своей историей болезни, что Вам помогло при лечении короткой шейки матки при беременности.
Источники
- Настоящая статья подготовлена по материалам сайта: https://www.krasotaimedicina.ru/
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Боль в животе во время беременности — Колыбель Аполлона
Перейти к содержимому
Тело приспосабливается к этому важному изменению, поддерживая внутреннюю жизнь по-своему и не торопясь. Боль в животе – это один и тот же признак, и все будущие мамы испытывают ее не раз за всю беременность. Боль в животе во время беременности — это вполне нормальное явление, и в основном не о чем беспокоиться. Однако, если это начинает происходить часто, наряду с некоторыми другими симптомами, такими как вагинальное кровотечение, обратитесь к врачу, чтобы выяснить причину этого.
Эта боль возникает по многим причинам и может усиливаться с каждым триместром. В первые дни беременности проблемы могут возникать из-за запоров. Запор является результатом гормональных изменений, происходящих во время беременности, а редкий стул приводит к болям в животе. В других случаях боль возникает из-за увеличения размера матки.
Некоторые женщины ощущают легкие схватки на более поздних сроках беременности, это похоже на напряжение мышц живота, такие схватки называются «9».0010 Схватки Брэкстона Хикса ».
Боль в круглой связке является еще одной причиной, по которой вы можете чувствовать боль в животе, это происходит, когда мышца, прикрепленная к матке, растягивается, и вы чувствуете острую боль. Это происходит в основном, когда вы встаете после сидения или переходите на другую сторону, и обычно проходит через короткое время.
Есть вероятность, что боль в животе является признаком чего-то серьезного, если она сопровождается такими симптомами, как сильная тошнота, частая рвота и вагинальное кровотечение. Боль внизу живота вместе с вагинальным кровотечением может быть признаком внематочной беременности (оплодотворенная яйцеклетка имплантируется в маточную трубу вместо матки) или выкидыша. В этом случае было бы разумно немедленно посетить врача и пройти быстрое обследование.
Вот несколько способов справиться с болями в животе:
- Выполнение легких упражнений в присутствии профессионального тренера.
- Попытка сидеть в расслабленной позе, в удобной одежде.
- Потребление достаточного количества жидкости в течение дня на случай возникновения боли в животе из-за запора.
- Использование мешка с горячей водой или грелки для облегчения боли. Горячая вода увеличивает кровоток в нижней части живота, что уменьшает боль.
Регулярный осмотр может помочь вам отслеживать все основные изменения, происходящие в вашем организме с каждым триместром, чтобы вы не паниковали и знали, что делать, когда вы страдаете от этих общих симптомов.
- Сбор данных ASH: Apollo Cradle and Children’s Hospital, подразделение Apollo Specialty Hospitals Private Limited («ASH»), собирает и обрабатывает от меня следующую информацию:
- Контактная информация: имя, адрес, контактные данные, идентификатор электронной почты, номер телефона;
- Демографические данные: пол, возраст, дата рождения, семейное положение, национальность;
- Другая информация, которую я предоставляю ASH или которая генерируется при использовании услуг или взаимодействии с сотрудниками ASH, врачами, техниками, консультантами и т. д.;
- Медицинская информация, такая как мои медицинские записи и история болезни, предоставленная мной или сгенерированная ASH в ходе использования мною каких-либо услуг от ASH;
- Информация о моем страховом покрытии, предоставленная мной или полученная при использовании каких-либо услуг от ASH;
- Информация о моем физическом, физиологическом и психическом здоровье, предоставленная мной или полученная при использовании каких-либо услуг от ASH и т.
 д.;
д.; - Финансовая информация (информация об оплате/выставлении счетов), которую я предоставляю для использования услуг ASH; и
- Любая другая информация, относящаяся к вышеизложенному, которой я мог поделиться с ASH до даты этой формы согласия на использование каких-либо услуг.
- Цель сбора: я понимаю, что ASH может использовать упомянутую выше информацию для предоставления мне услуг или использовать ее для других целей, некоторые из которых перечислены ниже:
- Регистрация для получения услуг, ведение моего единого профиля/записей о состоянии здоровья, идентификация, общение, информация о новых услугах и предложениях, получение отзывов, помощь и разрешение жалоб, другие действия, связанные с обслуживанием клиентов, или вопросы, связанные с использованием моих услуг;
- Создание и ведение электронных медицинских карт для использования ASH, компаниями группы Apollo и аффилированными лицами для предоставления соответствующих услуг;
- Получение персонализированных объявлений/предложений различных компаний группы Apollo;
- Индивидуальные предложения по соответствующим медицинским продуктам и услугам, предлагаемым ASH и аффилированными лицами;
- Исследования для разработки и улучшения наших продуктов и услуг, включая наши протоколы диагностики и лечения;
- Раскрытие информации государственным органам в соответствии с действующим законодательством;
- Расследование и разрешение любых споров или жалоб; и
- Любая цель (цели), требуемая применимым законодательством.

Раскрытие и передача личной информации
- В вышеупомянутых целях и в пределах, разрешенных применимым законодательством, ASH может делиться, раскрывать и в некоторых случаях передавать всю или любую информацию, указанную выше, таким организациям, которые необходимы для оказания мне услуг или для соблюдения применимых законов. Я понимаю, что эти организации включают, помимо прочего, компании группы Apollo, дочерние компании, врачей ASH, больницы, диагностические центры, аптеки, сторонних поставщиков услуг для ASH и правоохранительные органы. Для этих целей я даю согласие на передачу ASH моей личной информации организациям, которые могут находиться за пределами Индии.
- Я понимаю, что в случае слияния, реорганизации, приобретения, совместного предприятия, уступки, выделения, передачи, продажи активов, продажи или отчуждения всей или любой части бизнеса ASH, в том числе в связи с любым банкротством или аналогичными процедурами, ASH может передать любую и всю личную информацию соответствующей третьей стороне с теми же правами доступа и использования.

Хранение личной информации
- ASH будет хранить любую информацию, полученную от меня, до тех пор, пока это необходимо для предоставления мне услуг или в соответствии с любым законом.
- ASH может хранить информацию, относящуюся ко мне, если это необходимо для предотвращения мошенничества или злоупотреблений или для других законных целей. ASH может хранить мою личную информацию в деидентифицированной форме для целей, указанных в Разделе 2 выше.
Мои права
- Я понимаю, что имею право на доступ к моей личной информации и запросить обновление, исправление и удаление такой информации, но не информации, обрабатываемой в деидентифицированной форме, или любой информации, которая хранится ASH в соответствии с действующим законодательством.
- Я понимаю, что имею право не делиться медицинской, финансовой или другой информацией, которую считаю конфиденциальной. Я понимаю, что могу отозвать согласие ASH на использование данных, которые я ему уже предоставил.
 Я понимаю, что если я воспользуюсь этими правами, ASH может ограничить или отказать в предоставлении услуг, для которых считает такую информацию необходимой.
Я понимаю, что если я воспользуюсь этими правами, ASH может ограничить или отказать в предоставлении услуг, для которых считает такую информацию необходимой. - Я понимаю, что могу обращаться по адресу [email protected] по любым вопросам или для осуществления этих прав, а также по любым другим жалобам, связанным с моей личной информацией.
Настоящим я даю свое согласие ASH на сбор, использование, хранение, передачу и/или иную обработку моей личной информации в соответствии с этой формой согласия.
Беременность на сроке от 19 до 22 недель
Медицинское обследование на сайте Drugs.com. Последнее обновление: 3 июля 2023 г.
- Примечания по уходу
- Последующий уход
- Амбулаторный
- Разрядка
- Испанский
Какие изменения происходят с моим телом?
Теперь, когда вы находитесь во втором триместре, у вас больше энергии. Вы также можете чувствовать себя более голодным, чем обычно. Вы можете набирать от 0,5 до 1 фунта в неделю, и ваша беременность начинает проявляться. Возможно, вам придется начать носить одежду для беременных. По мере того, как ваш ребенок становится больше, у вас могут появиться другие симптомы. Это могут быть боли в теле или растяжки на животе, груди, бедрах или ягодицах.
Вы можете набирать от 0,5 до 1 фунта в неделю, и ваша беременность начинает проявляться. Возможно, вам придется начать носить одежду для беременных. По мере того, как ваш ребенок становится больше, у вас могут появиться другие симптомы. Это могут быть боли в теле или растяжки на животе, груди, бедрах или ягодицах.
Как ухаживать за собой на данном этапе беременности?
- Ешьте разнообразную здоровую пищу. К здоровой пище относятся фрукты, овощи, цельнозерновой хлеб, обезжиренные молочные продукты, бобовые, нежирное мясо и рыба. Пейте жидкости согласно инструкции. Спросите, сколько жидкости вы выпиваете каждый день и какие жидкости лучше всего подходят для вас. Ограничьте потребление кофеина до менее 200 миллиграммов в день. Ограничьте потребление рыбы до 2 порций в неделю. Выбирайте рыбу с низким содержанием ртути, такую как консервированный светлый тунец, креветки, лосось, треска или тилапия. Делай , а не есть рыбу с высоким содержанием ртути, такую как рыба-меч, кафельная рыба, королевская макрель и акула.

- Принимайте витамины для беременных в соответствии с указаниями. Ваша потребность в определенных витаминах и минералах, таких как фолиевая кислота, увеличивается во время беременности. Витамины для беременных содержат некоторые дополнительные витамины и минералы, которые вам нужны. Пренатальные витамины также могут помочь снизить риск некоторых врожденных дефектов.
- Поговорите со своим лечащим врачом о физических упражнениях. Умеренные физические нагрузки помогут вам оставаться в форме. Ваш лечащий врач поможет вам спланировать программу упражнений, безопасную для вас во время беременности.
- Не курить. Курение увеличивает риск выкидыша и других проблем со здоровьем во время беременности. Курение может привести к тому, что ваш ребенок родится слишком рано или будет меньше весить при рождении.
 Если вам нужна помощь в отказе от курения, обратитесь к своему поставщику медицинских услуг за информацией.
Если вам нужна помощь в отказе от курения, обратитесь к своему поставщику медицинских услуг за информацией. - Не употребляйте алкоголь. Алкоголь переходит из вашего организма к ребенку через плаценту. Это может повлиять на развитие мозга вашего ребенка и вызвать фетальный алкогольный синдром (ФАС). ФАС — это группа состояний, которые вызывают проблемы с психикой, поведением и ростом.
- Поговорите со своим лечащим врачом, прежде чем принимать какие-либо лекарства. Многие лекарства могут нанести вред вашему ребенку, если вы принимаете их во время беременности. Не принимайте какие-либо лекарства, витамины, травы или добавки, не посоветовавшись предварительно со своим лечащим врачом. Никогда не употребляйте нелегальные или уличные наркотики (такие как марихуана или кокаин) во время беременности.
Какие советы по безопасности во время беременности?
- Избегайте горячих ванн и саун. Не принимайте джакузи или сауну во время беременности, особенно в первом триместре.
 Горячие ванны и сауны могут повысить температуру вашего ребенка и увеличить риск врожденных дефектов.
Горячие ванны и сауны могут повысить температуру вашего ребенка и увеличить риск врожденных дефектов. - Избегайте токсоплазмоза. Это инфекция, вызванная употреблением в пищу сырого мяса или нахождением рядом с инфицированными кошачьими фекалиями. Это может вызвать врожденные дефекты, выкидыши и другие проблемы. Мойте руки после прикосновения к сырому мясу. Прежде чем есть мясо, убедитесь, что оно хорошо приготовлено. Избегайте сырых яиц и непастеризованного молока. Используйте перчатки или попросите кого-нибудь почистить лоток вашей кошки, пока вы беременны.
Какие изменения происходят с моим ребенком?
К 22 неделям длина вашего ребенка от макушки до крестца составляет около 8 дюймов (8 дюймов). Ваш ребенок также весит около 1 фунта. Ваш малыш становится намного активнее. Возможно, сейчас вы сможете почувствовать, как ребенок шевелится внутри вас. Первые движения могут быть не такими заметными. Они могут ощущаться как трепетание. Со временем движения вашего ребенка станут сильнее и заметнее.
Со временем движения вашего ребенка станут сильнее и заметнее.
Что мне нужно знать о дородовом уходе?
В течение первых 28 недель беременности вы будете посещать своего лечащего врача раз в месяц. Ваш лечащий врач проверит ваше кровяное давление и вес. Вам также может понадобиться следующее:
- Анализ мочи также может быть сделан для проверки на сахар и белок. Это могут быть признаки гестационного диабета или инфекции. Белок в моче также может быть признаком преэклампсии. Преэклампсия — это состояние, которое может развиться на 20-й неделе беременности или позже. Это вызывает высокое кровяное давление и может вызвать проблемы с почками и другими органами.
- Высота дна матки — это измерение матки для проверки роста вашего ребенка. Это число обычно совпадает с количеством недель беременности.
- УЗИ плода показывает изображения вашего ребенка внутри матки. Это показывает развитие вашего ребенка. Движение и положение вашего ребенка также можно увидеть.
 Ваш лечащий врач может сообщить вам пол вашего ребенка во время УЗИ.
Ваш лечащий врач может сообщить вам пол вашего ребенка во время УЗИ. - Будет проверена частота сердечных сокращений вашего ребенка .
Когда следует обратиться за неотложной помощью?
- У вас появляется сильная головная боль, которая не проходит.
- У вас появились новые или усиленные изменения зрения, такие как нечеткое или пятнистое зрение.
- У вас появилась новая или увеличенная опухоль на лице или руках.
- У вас выделения из влагалища или кровотечение.
- У вас отошли воды или вы чувствуете, как из влагалища вытекает теплая вода.
Когда мне следует позвонить своему врачу или акушеру?
- У вас спазмы в животе, давление или напряжение.
- У вас изменились выделения из влагалища.
- Вы не можете есть или пить, и вы теряете вес.
- У вас озноб или лихорадка.
- У вас зуд, жжение или боль во влагалище.

- У вас желтые, зеленые, белые или зловонные выделения из влагалища.
- У вас есть боль или жжение при мочеиспускании, меньше мочи, чем обычно, розовая или кровавая моча.
- У вас есть вопросы или опасения по поводу вашего состояния или ухода.
Соглашение об уходе
Вы имеете право помочь спланировать свое лечение. Узнайте о состоянии вашего здоровья и способах его лечения. Обсудите варианты лечения с поставщиками медицинских услуг, чтобы решить, какую помощь вы хотите получить. Вы всегда имеете право отказаться от лечения. Вышеуказанная информация является только учебным пособием. Он не предназначен в качестве медицинского совета для отдельных состояний или методов лечения. Поговорите со своим врачом, медсестрой или фармацевтом, прежде чем следовать какой-либо медицинской схеме, чтобы убедиться, что она безопасна и эффективна для вас.
© Copyright Merative 2023 Информация предназначена только для использования Конечным пользователем и не может продаваться, распространяться или иным образом использоваться в коммерческих целях.
