Повышенная кислотность при беременности что делать: Изжога во время беременности ᐉ диагностика, лечение в МЦ БОГОЛЮБЫ
причины, симптомы и лечение в Москве
Гастрит – заболевание желудка, которое характеризуется воспалением слизистых стенок органа. Патология может протекать в острой и хронической стадии. У женщин, которые заболели гастритом до беременности, риски развития рецидивов во время вынашивания ребенка существенно возрастают. Связано это со снижением защитных функций организма, на фоне которого многие хронические заболевания обостряются, увеличением нагрузки на пищеварительные органы, гормональные перестройки. Лечение гастрита при беременности должно проводиться под строгим наблюдением врача, так как неграмотно проведенная терапия может вызвать серьезные осложнения.
Симптомы гастрита при беременности
Степень выраженности симптомов такого заболевания зависит от того, в какой форме оно протекает. Острый гастрит у беременных проявляется ярко выраженной симптоматикой:
- острая боль в желудке, усиливающаяся после еды;
- дискомфорт в желудке натощак;
- изжога, тошнота;
- отсутствие аппетита;
- желтый или серый налет на языке;
- нарушение общего самочувствия.

При хроническом течении симптоматика смазанная, и обостряется только в периоды рецидивов. Характерные признаки обострения:
- дискомфорт, болезненность в области желудка;
- вздутие живота;
- изжога, тошнота, обильная отрыжка;
- вялость, повышенная утомляемость;
- отсутствие аппетита, потеря веса.
Если беременная страдает гастритом с повышенной кислотностью, в общей клинической картине преобладают такие симптомы:
- постоянная изжога, усиливающаяся после еды;
- усиление боли в животе после приема пищи;
- расстройство стула.
При пониженной кислотности симптоматика другая:
- обильная отрыжка с неприятным, гнилостным запахом;
- постоянная тяжесть в желудке;
- тошнота, приступы рвоты;
- вздутие, урчание в животе.
Лечение гастрита при беременности
Лечением гастрита у беременных занимается врач-гастроэнтеролог. Чтобы подтвердить диагноз и подобрать максимально эффективную схему терапии, сначала необходимо сдать анализы и пройти инструментальную диагностику.
Чтобы подтвердить диагноз и подобрать максимально эффективную схему терапии, сначала необходимо сдать анализы и пройти инструментальную диагностику.
В период вынашивания ребенка назначаются только препараты, регулирующие кислотность желудка. При повышенной кислотности используются антациды, при пониженной – желудочные ферменты, стимулирующие секреторную функцию. Чтобы устранить болевой синдром, назначаются спазмолитики, например, «Но-Шпа». Дополнительно могут быть назначены пребиотики, нормализующие кишечную микрофлору.
Помимо приема медикаментозных средств, необходимо соблюдать специальную диету, во время которой рекомендуется ограничить употребление острого, соленого, копченого, жирного. Рацион желательно разнообразить такими группами продуктов:
- цельнозерновые каши;
- кисломолочные продукты: кефир, ряженка, творог, сметана, молоко средней жирности;
- овощные супы, рагу;
- нежирное мясо, рыба;
- молочные кисели;
- свежие не кислые фрукты, овощи, зелень;
- лечебная минеральная вода, подобранная врачом с учетом характера кислотности желудка.

Что делать во время беременности, если есть хронические заболевания — Parents.ru
Беременность
- Фото
- Inside Creative House/Getty Images/iStockphoto
врач акушер-гинеколог
врач-гастроэнтеролог
Хроническими заболеваниями, или по-другому экстрагенитальными нарушениями, называют недуги, которыми женщина страдала задолго до наступления беременности.
Причем, по статистике, половина дам детородного возраста сталкивается с заболеваниями желудочно-кишечного тракта — гастритом, язвенной болезнью желудка и двенадцатиперстной кишки, холециститом и панкреатитом. Такие будущие мамы нуждаются в более пристальном и тщательном наблюдении не только врача акушера-гинеколога, но и профильного специалиста.
Следует понимать, что хроническая болезнь на фоне беременности может дать осложнения. Чтобы их избежать, не стесняйтесь лишний раз прийти на прием к доктору и строго соблюдайте его указания.
Чтобы их избежать, не стесняйтесь лишний раз прийти на прием к доктору и строго соблюдайте его указания.
По ходу лечения может понадобиться корректировка доз препаратов, а то и назначение других лекарственных средств, безопасных для будущего ребенка. Но чаще всего упор делается на соблюдение диеты и режима питания, ведь многие медикаменты в это время противопоказаны.
Если женщина с хроническим заболеванием хочет выносить и родить здорового малыша, нужно обязательно планировать беременность заранее и пройти осмотр у терапевта и врачей, специализирующихся на этой болезни. Необходимо выяснить, в какой стадии находится недуг, и добиться стойкой ремиссии. Лучше пройти профилактический курс лечения, так как многие лекарства при беременности противопоказаны.
Спасительная диета
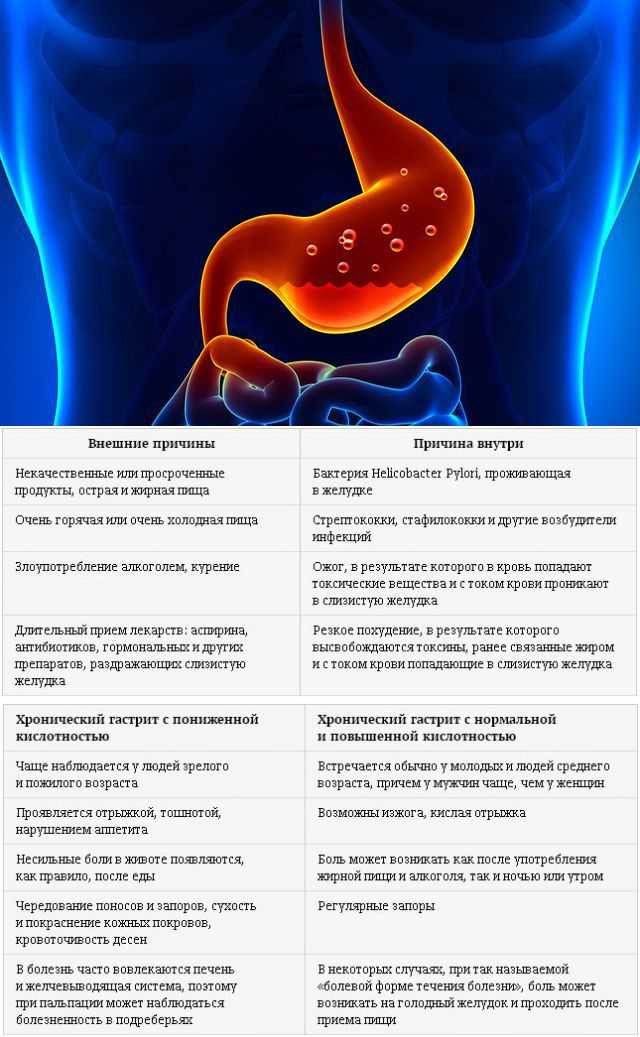
Хронический гастрит, или хроническое воспаление слизистой оболочки желудка, не является противопоказанием для беременности. Недуг дает о себе знать болями в верхней части живота, отрыжкой, тошнотой, рвотой и расстройствами стула.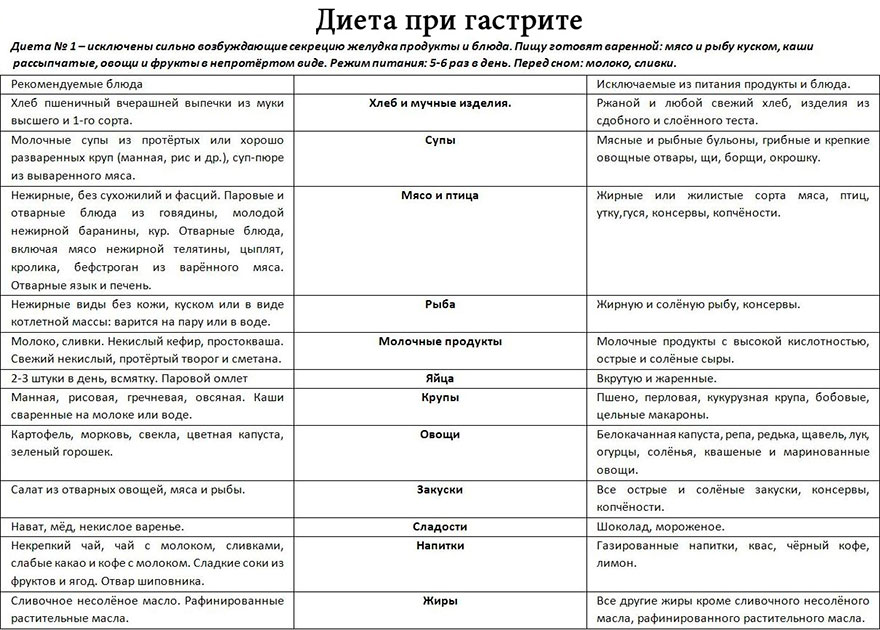 Развитие заболевания может быть спровоцировано бактериями хеликобактер пилори (helicobacter pylori), нерегулярным питанием, стрессом, недоброкачественными продуктами, а также вредными привычками — курением и злоупотреблением алкоголем.
Развитие заболевания может быть спровоцировано бактериями хеликобактер пилори (helicobacter pylori), нерегулярным питанием, стрессом, недоброкачественными продуктами, а также вредными привычками — курением и злоупотреблением алкоголем.
Во время беременности заболевание нередко обостряется. Этому способствует сильный токсикоз на ранних сроках вынашивания малыша. Частая рвота способствует тому, что желудочный сок и желчь раздражают слизистую оболочку желудка, из-за этого она еще больше воспаляется. Токсикоз может протекать довольно тяжело и затянуться до 14–17-й недели.
Таким будущим мамам обычно рекомендуют госпитализацию, так как длительный тяжелый токсикоз чреват нарушением всех видов обмена веществ и может навредить будущему малышу. В стационаре проводят комплексную дезинтоксикационную терапию. Чтобы снять болевой синдром, применяют спазмолитики, например но-шпу, папаверин, а для борьбы с воспалением слизистой желудка используют антациды — лекарственные средства, которые нейтрализуют действие соляной кислоты. Конкретные препараты подбираются с учетом индивидуальных особенностей женщины.
Конкретные препараты подбираются с учетом индивидуальных особенностей женщины.
Если стандартные методы лечения оказались неэффективны, для уточнения диагноза могут сделать эндоскопическое обследование: в желудок вводится специальный оптический аппарат, при помощи которого осматривают стенки и оценивают состояние слизистой оболочки. Так как процедура для беременной дамы малоприятная, такое исследование проводят довольно редко, только по особым показаниям.
- Фото
- Getty Images/Tetra images RF
Когда гастрит протекает без осложнений, главный упор в лечении делается на соблюдение диеты и режима питания. Нужно ограничить острые, жирные, жареные блюда, сладости и выпечку, а также полностью отказаться от сладких газированных напитков, чипсов и фастфуда. Есть нужно понемногу, но часто — 5–6 раз в день.
При отсутствии отеков можно пить минеральные воды. При пониженной кислотности желудка их пьют через 1,5–2 часа после еды, при повышенной — перед едой.
При пониженной кислотности желудка их пьют через 1,5–2 часа после еды, при повышенной — перед едой.
Во время беременности хронический гастрит лечат преимущественно растительными препаратами – отварами овса, лапчатки, льна, аира, горца птичьего, зверобоя, ромашки. Эти средства обладают обволакивающим, болеутоляющим, противовоспалительным и спазмолитическим действием.
Застой желчи
Во время беременности нередко обостряется и хронический холецистит, причем чаще всего это происходит в III триместре. От такого поворота событий страдает примерно половина будущих мам, которым поставлен подобный диагноз.
Недуг возникает из-за воспаления стенки желчного пузыря, вызванного застоем в нем желчи или попаданием внутрь инфекции. Хронический холецистит часто сочетается с затруднениями в его сокращении. Во время вынашивания малыша проблема усугубляется, так как гормон прогестерон расслабляет гладкую мускулатуру не только матки, но и других органов, в том числе желчного пузыря. По этой причине опорожнение последнего происходит еще медленнее.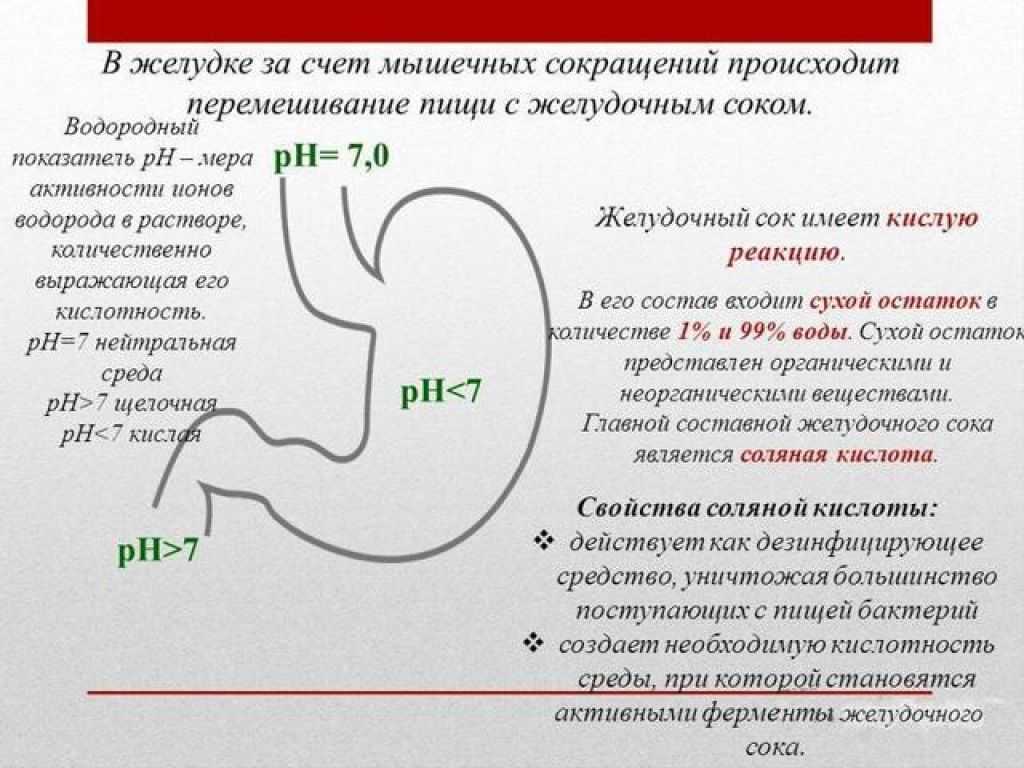 Женщина чувствует тупую ноющую боль или тяжесть в правом подреберье, тошноту, горечь во рту, у нее обильно течет слюна. На этом фоне ранний токсикоз может продлиться до 16–20-й недели беременности.
Женщина чувствует тупую ноющую боль или тяжесть в правом подреберье, тошноту, горечь во рту, у нее обильно течет слюна. На этом фоне ранний токсикоз может продлиться до 16–20-й недели беременности.
Отступления от диеты, голодание, рвота могут спровоцировать обострение хронического холецистита, появление боли. При острых болях в правом подреберье можно принять спазмолитики. Принимать обезболивающие препараты нельзя. Если в течение часа боль не прошла, нужно обратиться к врачу или вызвать «скорую помощь». Будущих мам с приступом острого холецистита госпитализируют в хирургическое отделение больницы. В случае крайней необходимости женщину могут даже прооперировать. Современные методы проведения таких вмешательств позволяют при этом сохранить беременность.
- Фото
- Jose Luis Pelaez Inc/Getty Images/Blend Images
Избежать обострений помогает диета.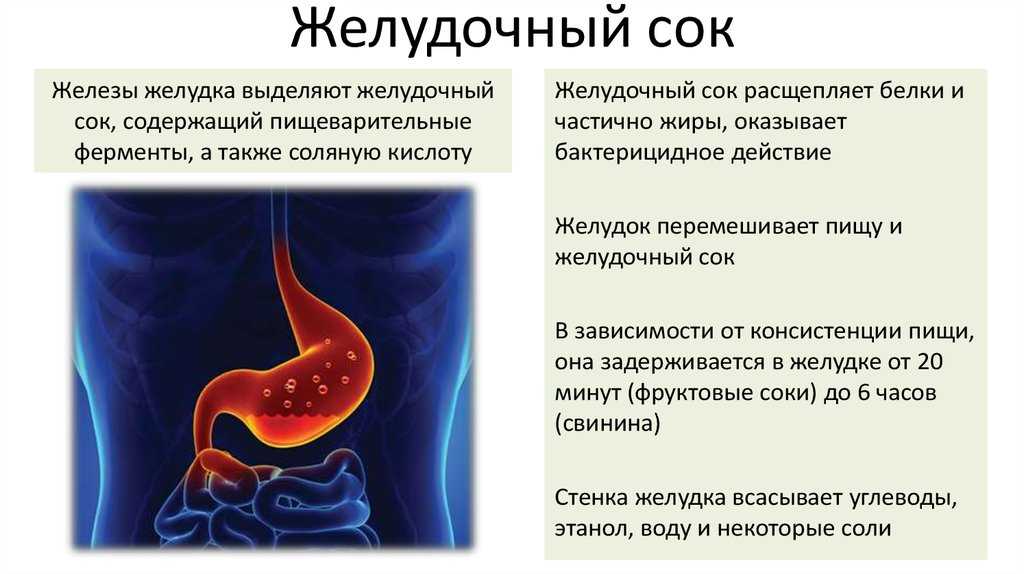 Продукты рекомендуется готовить на пару или отваривать. Допустимы запеченные блюда, а вот жареные исключаются, так как при таком способе кулинарной обработки образуются вещества, раздражающие печень.
Продукты рекомендуется готовить на пару или отваривать. Допустимы запеченные блюда, а вот жареные исключаются, так как при таком способе кулинарной обработки образуются вещества, раздражающие печень.
Полезно включать в рацион нежирные сорта мяса, птицы, молочные продукты, белковые омлеты, приготовленные только из яичных белков, сладкие фрукты и ягоды, черствый хлеб, овощи, сливочное и растительное масло. При этом рекомендуется отказаться от бобовых культур, щавеля, шпината и грибов, жирных сортов мяса и рыбы, а также от печени, почек, копченостей и маринадов, крепких бульонов, пряностей, консервов.
Кроме того, женщине советуют пить минеральную воду. В лечебных целях их употребляют по 200 мл за 1 час до еды. Помогают и отвары таких трав, как шиповник, барбарис, мята, мелисса и ромашка.
Если женщина до беременности принимала синтетические медикаменты, их надо заменить на растительные. Еще раз подчеркиваем: назначать лекарства и определять их дозы должен только врач.
Дефект слизистой
В желудке человека постоянно находятся химически активные вещества — соляная кислота и фермент пепсин. От их вредного воздействия этот орган защищает особая слизь. Если ее не хватает, слизистая оболочка повреждается. В таком случае врачи говорят об обострении язвенной болезни желудка и двенадцатиперстной кишки. После лечения целостность слизистой восстанавливается. Симптомы обострения — боли «под ложечкой», отдающие в левую руку и загрудинную область, отрыжка, тошнота, запоры, вздутие живота. При язве двенадцатиперстной кишки боли обычно возникают через 20–60 минут после еды, а при язве желудка — через 2–3 часа после нее.
От их вредного воздействия этот орган защищает особая слизь. Если ее не хватает, слизистая оболочка повреждается. В таком случае врачи говорят об обострении язвенной болезни желудка и двенадцатиперстной кишки. После лечения целостность слизистой восстанавливается. Симптомы обострения — боли «под ложечкой», отдающие в левую руку и загрудинную область, отрыжка, тошнота, запоры, вздутие живота. При язве двенадцатиперстной кишки боли обычно возникают через 20–60 минут после еды, а при язве желудка — через 2–3 часа после нее.
В отличие от гастрита этот недуг во время беременности утихает. У женщины в «интересном положении» усиливается кровоток, уменьшается кислотность желудка, и кислота уже не препятствует образованию слизи, кроме того, благодаря высокому уровню половых гормонов ткани пищеварительной системы быстрее восстанавливаются.
Во время беременности язвенную болезнь лечат по тем же принципам, что и хронический гастрит. Спасением от обострений становятся диета и дробное, 5–6-разовое питание. Постарайтесь не употреблять продукты, которые стимулируют выработку соляной кислоты. К таковым относятся кофе, шоколад, цитрусовые и соки из них, газированные напитки, помидоры, кислые сорта ягод, свежий хлеб, специи, жареные, острые и маринованные блюда.
Постарайтесь не употреблять продукты, которые стимулируют выработку соляной кислоты. К таковым относятся кофе, шоколад, цитрусовые и соки из них, газированные напитки, помидоры, кислые сорта ягод, свежий хлеб, специи, жареные, острые и маринованные блюда.
Предпочтение следует отдать отварным овощам, мясу, рыбе и птице, а молоко, морковный сок, овсяная каша на воде, бананы помогут справиться с изжогой. Если справиться с болезнью только с помощью диеты не получается, облегчение могут принести антациды. Так как многие лекарства, например висмутсодержащие и антихеликбактериальные средства, будущим мамам противопоказаны, назначать медикаменты должен только врач.
- Фото
- Sven Hansche/EyeEm/Getty Images
Ферменты бастуют
Еще недавно врачи были уверены, что к хроническим заболеваниям, на которые благоприятно влияет беременность, относится также панкреатит — воспаление поджелудочной железы.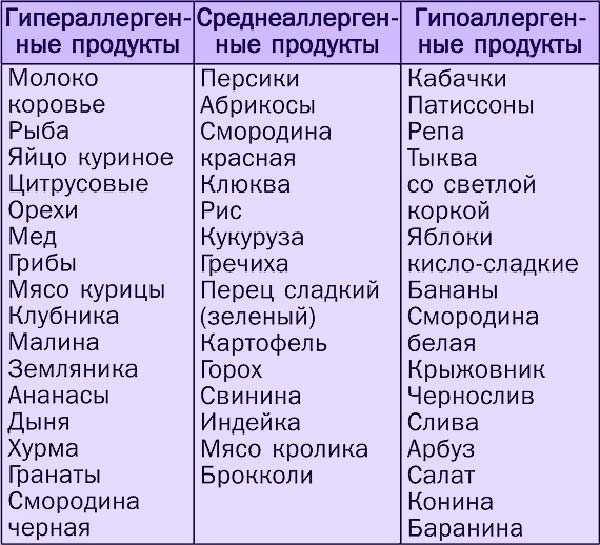 Но статистика и наблюдения последних 5–7 лет их уверенность поколебали. У дам, вынашивающих ребенка, обострения этого недуга встречаются все чаще.
Но статистика и наблюдения последних 5–7 лет их уверенность поколебали. У дам, вынашивающих ребенка, обострения этого недуга встречаются все чаще.
При панкреатите процесс пищеварения нарушается из-за недостаточного выделения ферментов. Симптомы заболевания — тошнота, поносы, опоясывающая боль от левого подреберья до позвоночника. Обострению способствуют бессистемное, нерегулярное питание, употребление жирных и острых блюд, дефицит в пище белков и витаминов.
В первой половине беременности симптомы обострения хронического панкреатита могут совпасть с симптомами раннего токсикоза. Для правильной постановки диагноза нужно сделать анализ кала и УЗИ органов брюшной полости. На вторую половину беременности и ее исход недуг совершенно не влияет. Роды проходят естественным путем.
Чтобы не было обострений, женщине рекомендуют придерживаться такой же диеты, что и при других заболеваниях органов пищеварения. Пища должна быть теплой, так как холодные блюда усиливают боли. Следует исключить из рациона алкоголь, острые, маринованные, соленые и жирные кушанья, так как они стимулируют работу поджелудочной железы. Кроме того, проводится заместительная терапия пищеварительными ферментами, назначаются препараты для снижения кислотности желудка и лечения дисбактериоза кишечника.
Кроме того, проводится заместительная терапия пищеварительными ферментами, назначаются препараты для снижения кислотности желудка и лечения дисбактериоза кишечника.
Особенности диагностики
Во время беременности диагностика хронических заболеваний имеет свои особенности.
Например, поставить диагноз «хронический панкреатит» только на основе жалоб будущей мамы невозможно. Ведь во время беременности симптомы хронического панкреатита могут совпасть с симптомами других болезней или нарушений. Так, проявления раннего токсикоза — рвота, тошнота, понос — могут возникать и при панкреатите. Потому их возникновение до 12 недели беременности считается признаком раннего токсикоза, после 12 недели — хронического панкреатита. Кроме того, хронический панкреатит имеет схожие симптомы с язвенным колитом, хронический холециститом и синдромом раздраженного кишечника.
По этой причине для уточнения диагноза обязательно проводят дополнительные исследования. Биохимический анализ крови при обострении панкреатита может показать повышение уровня АЛТ и АСТ, незначительное повышение фракции свободного билирубина, повышение активности амилазы. Но основными методами диагностики хронического панкреатита являются анализ кала и УЗИ. В кале обнаруживаются кусочки непереваренной пищи и избыточный рост микрофлоры кишечника. УЗИ показывает отклонения от нормы в размерах поджелудочной железы, уплотнение ее тканей и сужение протока.
Но основными методами диагностики хронического панкреатита являются анализ кала и УЗИ. В кале обнаруживаются кусочки непереваренной пищи и избыточный рост микрофлоры кишечника. УЗИ показывает отклонения от нормы в размерах поджелудочной железы, уплотнение ее тканей и сужение протока.
Рентгенологическое обследование и другие виды диагностики с использованием ионизирующего излучения (компьютерная томография) во время беременности не проводятся.
Больше полезных материалов для будущих мам — в нашем канале на Яндекс.Дзен.
Елизавета Богданова, Тамара Петухова
Как ЕСТЕСТВЕННЫМ способом избавиться от КИСЛОТНОСТИ во время беременности
Назовите это изжогой, кислотным рефлюксом или кислотностью, но это ощущение жжения лишает беременности удовольствия. Для большинства женщин беременность — это время, когда они начинают серьезно относиться к своему питанию. Правильное питание становится приоритетом, чтобы ребенок получал все питательные вещества, необходимые ему для оптимального роста и развития. Однако кислотный рефлюкс оставляет неприятный привкус во рту после каждого приема пищи или даже напитков.
Однако кислотный рефлюкс оставляет неприятный привкус во рту после каждого приема пищи или даже напитков.
Типичными симптомами повышенной кислотности являются чувство жжения или боли в груди, ощущение тяжести или вздутия живота, отрыжка или рвота и рвота. Как только вы едите или пьете, симптомы начинают проявляться.
Итак, почему кислотность становится такой распространенной во время беременности? Во всем виноват прогестерон, который заставляет клапан между желудком и пищеводом расслабляться, из-за чего желудочная кислота легко проходит в пищевод и увеличивает частоту изжоги. Кроме того, расширяющаяся матка переполняет желудок, выталкивая желудочную кислоту обратно в пищевод.
Вы можете что-нибудь с этим сделать? Да, есть способы облегчить это жгучее ощущение или боль после каждого приема пищи:
Ешьте небольшими порциями
Когда дело доходит до проблемы кислотности во время беременности, небольшие приемы пищи имеют большое значение. Вместо трех больших приемов пищи в день разбейте приемы пищи на пять мини-приемов пищи с контролем порций.
Вместо трех больших приемов пищи в день разбейте приемы пищи на пять мини-приемов пищи с контролем порций.
Это также поможет вам избежать переедания, которое только усугубляет проблему кислотности. Когда вы беременны, у вашего желудка меньше возможностей для расширения, так как растущая матка уже толкает его.
Небольшие порции легче усваиваются организмом, оказывают меньшее давление на живот, удерживают прибавку в весе в рекомендуемых пределах и, таким образом, облегчают симптомы повышенной кислотности во время беременности.
Не ложиться спать сразу после еды
Ложиться спать сразу после обильной еды — это кратчайший путь к изжоге и повышенной кислотности. Вашему телу нужно время, чтобы переварить пищу, и сон сразу после еды означает, что вы не позволяете пищеварительной системе выполнять свою работу.
В результате пища из желудка возвращается обратно в пищевод. Желудочные кислоты поднимаются вверх и создают ощущение жжения в груди или горле. Кроме того, ваше тело должно находиться в вертикальном положении, чтобы переваривать пищу. Старайтесь не есть как минимум за три часа до того, как ляжете в постель.
Кроме того, ваше тело должно находиться в вертикальном положении, чтобы переваривать пищу. Старайтесь не есть как минимум за три часа до того, как ляжете в постель.
Избегайте острой и жирной пищи
Острая и жирная пища также известна как пища, вызывающая изжогу. Организму требуется больше времени, чтобы переварить пищу с высоким содержанием жира. На самом деле, ваше тело переваривает жир медленно. Медленный процесс пищеварения вызывает выработку кислоты в желудке и приводит к кислотному рефлюксу.
Жирная пища также может ослабить нижний пищеводный сфинктер, барьер между желудком и пищеводом, что еще больше облегчает попадание кислоты в пищевод и вызывает изжогу. Кроме того, употребление чего-либо жирного или жареного перед сном может даже нарушить ваш ночной сон.
Острая пища может замедлить работу пищеварительной системы, а это означает, что пища будет задерживаться в желудке дольше, что может усугубить проблему изжоги. Кроме того, острая пища может раздражать уже воспаленный пищевод, что бывает при беременности.
Прогуляйтесь после еды
У вас может возникнуть желание лечь спать после еды, но это может привести к повышенной кислотности или изжоге. Ходьба может помочь ускорить процесс пищеварения и вымыть кислоту обратно в пищевод. С другой стороны, если вы садитесь или ложитесь спать, пища остается в желудке дольше, что заставляет кишечник выделять больше кислоты, которая может рефлюксировать обратно из-за давления.
Выпейте стакан молока или йогурта
Если прием пищи становится для вас проблемой из-за изжоги и повышенной кислотности, попробуйте жидкую пищу. Вы можете попробовать их в середине приема пищи. По сравнению с твердой пищей жидкая пища проходит через желудок быстрее и легче.
Хотя вы можете попробовать супы и смузи, молоко и йогурт будут отличным выбором, так как они содержат много белка. Однако имейте в виду, что употребление большого количества жидкости во время еды может усугубить изжогу, потому что употребление алкоголя может привести к тому, что вы будете заглатывать больше воздуха.
Попробуйте банан
Перекус на все времена, банан помогает бороться с изжогой. Этот низкокислотный фрукт снимает кислотный рефлюкс, покрывая раздраженную слизистую оболочку пищевода и тем самым помогая справиться с дискомфортом. Благодаря высокому содержанию клетчатки банан также укрепляет пищеварительную систему и предотвращает расстройство желудка.
Пектин, растворимая клетчатка, содержащаяся в бананах, помогает переносить желудочную пищу по пищеварительному тракту. Помните, чем больше еда остается в желудке, тем больше вы будете чувствовать вздутие живота.
Глоток кокосовой воды
Это природный эликсир! Он не только укрепляет пищеварительную систему, но и помогает при кислотности. В качестве природного нейтрализатора кислоты кокосовая вода успокаивает и предотвращает изжогу во время беременности. Отличное слабительное, оно также помогает при других проблемах с пищеварением, таких как запоры и расстройство желудка.
В первом триместре беременности женщинам рекомендуется пить кокосовую воду для облегчения утренней тошноты и усталости.
Носите свободную одежду
Подумайте о своем желудке. Оно уже забито. Ношение тесной одежды только усилит давление на нее и, таким образом, может усугубить кислотный рефлюкс. Да, давление тесной одежды может сдавить желудок и вытолкнуть его содержимое вверх, вызывая изжогу.
Одежда для беременных в настоящее время довольно гламурна, стильна и удобна. Как насчет того, чтобы составить для себя гардероб для беременных?
У каждой беременности есть свои сложности. Знайте, что есть и чего категорически избегать с нашими Программа питания во время беременности и послеродового периода
Cheers,
Lovneet
Как облегчить изжогу во время беременности расстройство желудка. Обычно это происходит где-то во втором или третьем триместре, и это может быть ужасно.
Есть способы облегчить изжогу.
Что такое изжога во время беременности?
Изжога на самом деле не означает, что ваше сердце горит, но это хорошее описание боли, которая начинается за грудиной. Затем он движется вверх к шее и горлу.
Бесплатные загрузки: Справочники по беременности по триместрам
Официально изжога известна как гастроэзофагеальный рефлюкс, когда кислый желудочный сок или пища и жидкости забрасываются в пищевод. Это полая мышечная трубка между ртом и желудком.
Многие женщины, страдающие от изжоги во время беременности, раньше никогда не сталкивались с этой проблемой. К сожалению, если у вас была изжога до беременности, у вас, скорее всего, появятся симптомы во время беременности.
Что вызывает изжогу при беременности?
Хотя точные причины этой изжоги не ясны, большинство экспертов считают, что определенную роль играют гормоны беременности, особенно прогестерон.
Гормоны вызывают расслабление пищеводного сфинктера, который представляет собой тугую кольцевую мышцу в верхней части желудка. Это позволяет частично переваренной пище и желудочным кислотам затекать или рефлюксировать в пищевод. Кроме того, прогестерон также замедляет процесс пищеварения. Это дольше удерживает пищу в желудке.
Беременность сама по себе — восходящее давление растущей матки — также может играть роль.
Изжога может усилиться:
- Наиболее острая, жирная или жирная пища
- Обильное питание или переедание
- Прием пищи перед сном
- Курение усиливает изжогу и является еще одной причиной отказа от курения, особенно во время беременности
Что может облегчить изжогу?
Для большинства людей средства, снижающие выработку кислоты или предотвращающие рефлюкс, могут помочь избежать дискомфорта от изжоги.
Вот советы, которые могут вам помочь:
- Избегайте классических острых блюд, а также блюд с большим количеством жира.
 Многие люди также рекомендуют избегать цитрусовых и шоколада.
Многие люди также рекомендуют избегать цитрусовых и шоколада. - Ешьте несколько раз небольшими порциями в течение дня вместо трех больших приемов пищи.
- Попробуйте приподнять изголовье кровати на несколько дюймов и немного подождать после еды, прежде чем лечь.
- Некоторые люди считают, что между приемами пищи лучше пить жидкость. Употребление во время еды может увеличить количество содержимого в желудке.
Если ваши симптомы не улучшаются после внесения рекомендованных выше изменений в диету и образ жизни, поговорите со своим лечащим врачом о лекарствах, отпускаемых без рецепта.
Антациды доступны в виде жевательных таблеток и жидкостей. Они покрывают слизистую оболочку пищевода и желудка и нейтрализуют желудочную кислоту.
Лекарства от изжоги, такие как блокаторы Н3-рецепторов или ингибиторы протонной помпы, уменьшают количество кислоты, вырабатываемой желудком.
Все эти препараты безопасны при беременности, в том числе в первом триместре.

