Пдр беременность: Предполагаемая дата родов (ПДР) | Chicco.ru
Ультразвуковая диагностика (с 11 до 14 недели) многоплодной беременности/плода
← Вернуться в каталог
УЗИ первого триместра проводится на сроке, между 11 и 14 неделями. Это единственный способ определить многоплодную беременность и выяснить, являются плоды однояйцевыми или разнояйцевыми близнецами, сколько их.
Ультразвуковое исследование при многоплодной беременности позволяет также определить:
- жизнеспособность плодов, сердцебиение;
- пороки развития;
- внематочную беременность;
- место крепления плаценты к матке;
- состояние матки, наличие новообразований;
- измерить длину шейки матки;
- осмотреть пуповины;
- замерить размеры плодов и вес — измеряется окружность головы и живота, длина от макушки до копчика;
- оценить объем околоплодных вод.
В ходе ультразвукового исследования можно установить точный гестационный срок беременности по размерам плодов. По этим данным рассчитывается предполагаемая дата родов (ПДР).
По этим данным рассчитывается предполагаемая дата родов (ПДР).
Преимущества данного вида исследования
- Безболезненный метод исследования.
- Неинвазивная диагностика состояния плода.
- Визуализация — можно четко определить размеры плода, расположение, крепление и вывести данные на фото.
- Не требуется подготовка.
- Быстрый результат.
Как проходит исследование
Во влагалище вводится вагинальный датчик для более детального осмотра матки и плодов. Для защиты и гигиены вагинальный датчик покрывается одноразовым презервативом. Если есть риск нарушения беременности, врач может провести УЗИ абдоминально по брюшной стенке.
В ходе исследования врач смотрит данные на экране, визуально оценивает строение матки и плодов, производит замеры. Данные записываются в бланк УЗИ. Врач комментирует увиденное и сообщает беременной о состоянии плодов, можно распечатать фотографию.
Расшифровка
Расшифровкой данных УЗИ занимается лечащий врач гинеколог с учетом данных, полученных от специалиста УЗИ узиста. В ходе исследования врач устно комментирует результат исследования. Если не удалось установить все параметры из-за неудачного расположения плодов, может потребоваться повторное исследование.
В ходе исследования врач устно комментирует результат исследования. Если не удалось установить все параметры из-за неудачного расположения плодов, может потребоваться повторное исследование.
Показания к обследованию
При постановке на учет по беременности после сдачи анализа на ХГЧ беременной назначают УЗИ. Уже с 5 недели можно определить наличие зародыша и места его крепления — внутри полости матки или внематочную беременность.
На сроке 11–14 недель происходит плановый осмотр состояния беременности и плода, чтобы определить развитие беременности, рассчитать ПДР и диагностировать соответствие плодов по размерам и весу норме на этом сроке.
При установленном ранее диагнозе многоплодной беременности на сроке 11–14 недель можно точнее увидеть состояние плодов и наблюдать за их развитием.
Подготовка к обследованию
Специфической подготовки не требуется. Если у беременной женщины проблемы с кишечником, утром перед УЗИ нужно сделать микроклизму. На исследование следует приходить с пустым мочевым пузырем.
Противопоказания отсутствуют. Ультразвуковое исследование можно повторять по показаниям много раз.
-
Код:
-
980704
-
Стоимость: -
3 250
р.
Офисы, оказывающие данную услугу
Выездная служба
Выездная служба
О возможных противопоказаниях необходимо проконсультироваться со специалистом
Как ведет себя ребенок перед родами
Беременность
Статья
0 отзывы
Активность ребенка в утробе матери – ключевой признак его жизни. Малыш шевелится и толкается на протяжение всего периода беременности. Частота и характер этих движений постоянно меняется – от весьма ощутимых толчков до еле уловимого шевеления. Конец третьего триместра – 38-40 неделя беременности – период, когда кроха немного сбавляет обороты, затихает и начинает готовиться к моменту своего появления на свет.
Малыш шевелится и толкается на протяжение всего периода беременности. Частота и характер этих движений постоянно меняется – от весьма ощутимых толчков до еле уловимого шевеления. Конец третьего триместра – 38-40 неделя беременности – период, когда кроха немного сбавляет обороты, затихает и начинает готовиться к моменту своего появления на свет.
4мин.
на прочтение
фев. 17, 2022
Как ведет себя ребенок перед родами, зачем подсчитывать количество движений и когда начинать готовиться к поездке в роддом? Об этом — далее.
Поведение малыша в утробе на 38-40 неделе беременности
В начале третьего триместра беременности ребенок ведет себя очень активно – постоянно кувыркается и толкается, непрерывно напоминая маме о своем присутствии. Места для подобных акробатических трюков у него достаточно. Ближе к завершению периода вынашивания околоплодные воды все больше стесняют его в движениях, поэтому поведение крохи заметно меняется. Он становится спокойней, и только время от времени сообщает о себе сильными, но уверенными толчками. Это связано не только с нехваткой пространства, но также с тем, что малыш начинает готовиться к своей первой встрече с внешним миром.
Он становится спокойней, и только время от времени сообщает о себе сильными, но уверенными толчками. Это связано не только с нехваткой пространства, но также с тем, что малыш начинает готовиться к своей первой встрече с внешним миром.
Что происходит с ребенком перед родами:
- он меняет свое положение
- все органы и системы уже полностью сформированы
- в организме начинает вырабатываться кортизол – гормон, который помогает легким окончательно созреть
- в кишечнике формируется первый кал
- вес крохи достигает в среднем 3250 кг, а рост — 48 см
Зачем считать количество движений ребенка перед родами
Как уже отметили, на финальном этапе беременности малыш затихает. Это состояние – абсолютно нормальное. Тем не менее, динамику его активности необходимо отслеживать. Если ребенок ведет себя слишком тихо, или же наоборот – чрезмерно часто шевелится – это повод для беспокойства.
Нормой считается примерно 10-12 шевелений в течение 6 часов.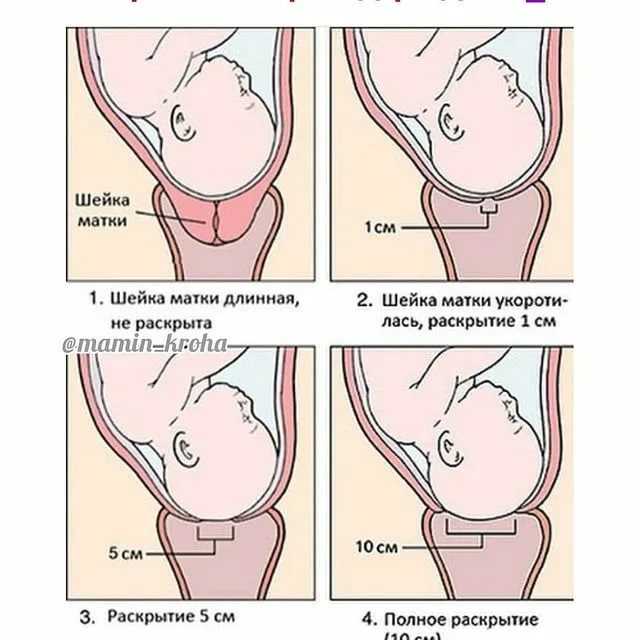 То есть – 1-2 раза в час. Если вам кажется, что это довольно часто, не волнуйтесь. В этом есть свои преимущества – так вы сможете лучше чувствовать кроху, понимать его претензии и недовольство.
То есть – 1-2 раза в час. Если вам кажется, что это довольно часто, не волнуйтесь. В этом есть свои преимущества – так вы сможете лучше чувствовать кроху, понимать его претензии и недовольство.
Если ребенок шевелится не чаще 6 раз в сутки – немедленно обратитесь к врачу. Ведь это может свидетельствовать об опасности для жизни крохи. Обычно такое случается при внутриутробной гипоксии, когда пуповина заворачивается вокруг шеи. Вот почему так важно фиксировать все, что происходит с малышом в утробе.
Как ведет себя ребенок перед родами: положение плода
Готовясь к появлению на свет, весь маленький организм внутри вас собирается с силами и занимает положение низкого старта. Он переворачивается головкой вниз. Это считается правильным положением плода перед родами. Такая позиция – залог нормальных родов.
Но достаточно часто кроха занимает другие позы – менее удобные как для мамы, так и для него самого.
Тазовое положение.
Малыш занимает вертикальное положение попой вниз. Такая позиция не обязательно предполагает кесарево сечение. Возможны и естественные роды. Все зависит индивидуальных показателей беременности. Современная медицина рекомендует только девочек, так как считается, что мальчики при родах испытывают слишком большую нагрузку на половые органы.
Такая позиция не обязательно предполагает кесарево сечение. Возможны и естественные роды. Все зависит индивидуальных показателей беременности. Современная медицина рекомендует только девочек, так как считается, что мальчики при родах испытывают слишком большую нагрузку на половые органы.
Косое положение.
Для благополучных естественных родов необходимо, чтобы плод находился в вертикальном положении. Но иногда он занимает позицию слегка наискосок по отношению к тазовому дну. Чаще всего в процессе родовой деятельности кроха выравнивает положение и благополучно появляется на свет. Когда же этого не случается, врачи рекомендуют оперативное вмешательство.
Случаи такого расположения ребенка встречаются редко, только примерно у 4% рожениц. Причем большой плод такую позицию не занимает, ведь ему она неудобна. А вот мелкие – могут. Места в утробе им хватает, поэтому они вертятся, как хотят. Пожалуй, это единственный случай, когда медики и акушеры единогласно «за» кесарево сечение.
Что чувствует женщина на 38-40 неделе. Предвестники родов
Будущей маме в этот период приходится нелегко. На фоне общего напряженного эмоционального состояния, она испытывает и достаточно сильный физический дискомфорт. Теперь каждое движение ее крохи болезненное и ощутимое.
Когда малыш меняет свое положение, переворачиваясь головкой вниз, женщине становится легче дышать. Ведь плод больше не давит на диафрагму. Но в то же время ей становится тяжелее ходить.
38-39 неделя беременности – период, когда вероятность родов очень велика. Поэтому стоит подготовить все необходимое для роддома и не выходить из дома без обменной карты. Очень незначительный процент женщин рожает в предварительно определенную дату. Но узнать, когда же вероятно наступит этот момент можно, с помощью календаря даты родов.
Первыми предвестниками приближения родов будут периодические кратковременные боли внизу живота. Они свидетельствуют о том, что организм запустил процесс подготовки к этому событию.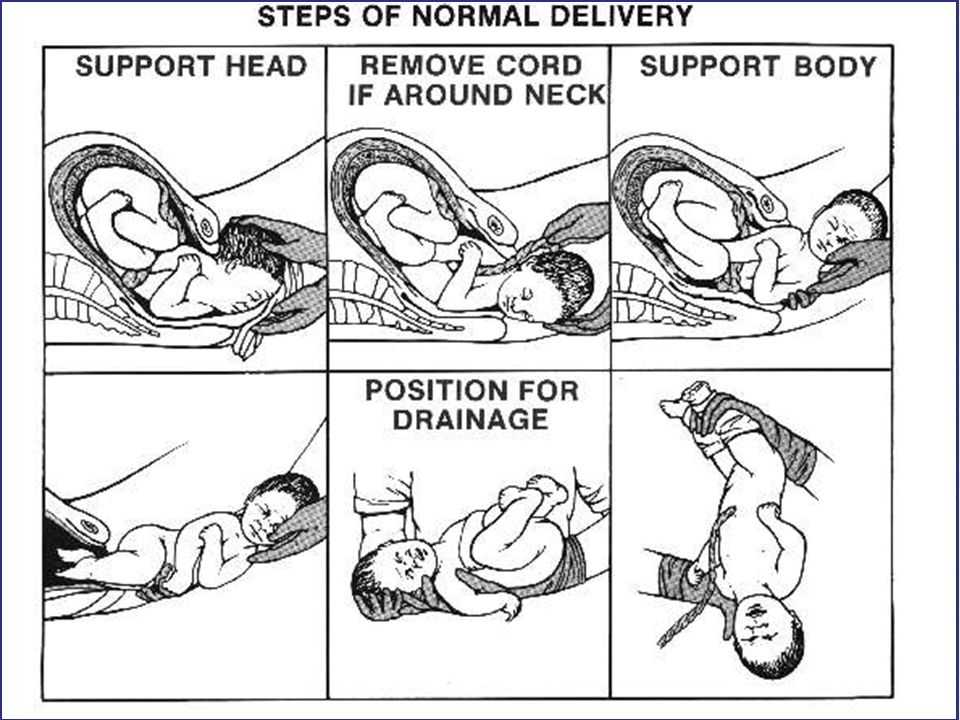 Часто беременным бывает сложно отличить тренировочные схватки от настоящих. Тем не менее есть четкие различия.
Часто беременным бывает сложно отличить тренировочные схватки от настоящих. Тем не менее есть четкие различия.
Роды могут начинаться либо с излития околоплодных вод, либо со схваток. Если все началось со схваток, засеките их частоту и продолжительность. Фиксируете их каждые 10 минут? Тогда неспешно собирайтесь в роддом. Если же отошли воды – это повод поторопиться.
В заключение хотели бы отметить, что организм каждой женщины – особенный. Поэтому нет смысла переживать, если ваш малыш ведет себя как-то по-другому, не так, как у беременной подруги. Просто побольше отдыхайте, заряжайтесь положительными эмоциями и внимательно фиксируйте все движения и шевеления крохи. Если беспокоитесь – просто консультируйтесь с врачом.
Последние отзывы
Средняя оценка покупателей
0 оценок клиентов
Снимок оценок сообщества
- 5
0
- 4
0
- 3
0
- 2
0
- 1
0
Влияние беременности на диабетическую ретинопатию
заболеваемость сахарным диабетом (СД) приближается
масштабы пандемии. Примерно 6,3%
Примерно 6,3%
США и 4% населения мира имеют
ДМ. 1 Диабетическая ретинопатия (ДР) поражает около половины всех
людей с СД и является основной причиной потери зрения
и вновь начавшаяся слепота в Соединенных Штатах для тех,
возраст от 20 до 74 лет. 2 Пролиферативный диабет
ретинопатия (PDR) является основной причиной предотвратимых и
потенциально необратимая потеря зрения. Учитывая достаточно долго
длительности СД примерно у 60% больных
разработать ПДР; без вмешательства, почти половина глаз
с PDR испытает глубокую потерю зрения. 3
СД присутствует примерно в 1% всех беременностей в
Соединенные Штаты. На фоне беременности гормональный
и системные инсульты могут ускорить микрососудистый диабет
наносить ущерб. Прогрессирование ДР во время беременности может
быть быстрым с потенциально разрушительными последствиями для
пациент и ребенок. У этих пациентов с высоким риском скрининг
для DR с оперативным вмешательством для PDR до
зачатие, а также во время и после беременности имеет решающее значение
для оптимальных результатов лечения пациентов. 4
4
ФАКТОРЫ РИСКА РАЗВИТИЯ ДР
ВО ВРЕМЯ БЕРЕМЕННОСТИ
Было выявлено четыре фактора, влияющих на
риск и скорость прогрессирования ДР во время беременности.
Худший метаболический контроль при зачатии предсказывает
высокая скорость прогрессирования ДР. Интересно, однако,
большая степень улучшения гликемического контроля
во время беременности коррелирует с более высоким
риск прогрессирования ДР; 5 поэтому в идеале женщины-диабетики
детородного возраста должны достичь нормогликемии
(HbA1c < 7%) не менее чем за 6-8 месяцев до зачатия.
Более тяжелый DR во время зачатия увеличивается
риск ухудшения ДР, что было показано при диабете
в исследовании ранней беременности 5 ; если у женщины нет ДР при зачатии зачатия,
у нее 10% риск развития некоторых непролиферативных
ДР (НПДР). Если у женщины легкая форма НПДР в
зачатие, она имеет 21% риск прогрессирования и 6%
риск развития ПДР. Если у женщины умеренный NPDR
при зачатии у нее гораздо выше риск прогрессирования,
55%, с риском развития ПДР 29%. 5 В отдельном
5 В отдельном
исследование, в то время как 26% пациентов без ДР при зачатии
развилась любая ДР, 78% беременных с
при раннем ДР при зачатии отмечалось ухудшение их
ДР во время беременности, и у 23% развилась ПДР. 6 А
большая продолжительность СД до беременности коррелирует
с повышенным риском ухудшения ДР.
Сопутствующая артериальная гипертензия увеличивает риск
ухудшение ДР с 25% до 55%. 7 Кроме того,
развитие преэклампсии во время беременности увеличивается
риск прогрессирования ДР у женщин.
РЕГРЕССИЯ ДР ПОСЛЕРОДА
К счастью, ДР, прогрессирующая во время беременности,
высокий уровень спонтанной регрессии после родов.
Несмотря на это, у некоторых пациентов болезнь не регрессирует и
может, наоборот, продолжать прогрессировать после родов, иногда
быстро и непредсказуемо. Чем мягче ДР
тем больше вероятность регресса. Хотя макулярный отек
и фоновые изменения часто разрешаются, это важно
отметить, что ПДР вряд ли регрессирует после родов. 8
8
ОБРАБОТКА И ОБСЛЕДОВАНИЕ НА ДР
ВО ВРЕМЯ БЕРЕМЕННОСТИ
Лечение ДР во время беременности
те же критерии применяются к пациенткам, которые не беременны,
с двумя важными оговорками. Во-первых, исследования показывают, что
откладывание лечения из-за надежды на то, что DR
регресс после родов может привести к худшим результатам.8
Во-вторых, последующее наблюдение за любой беременной женщиной, особенно
беременных с высоким риском, может быть сложной задачей.
У таких женщин чаще развиваются неблагоприятные исходы беременности и даже 1 пропущенный офтальмологический клинический осмотр.
назначение может иметь решающее значение.
Таким образом, всем беременным с ДР, но особенно
пациенты с ДР повышенного риска или быстрым прогрессированием,
необходимо тщательное офтальмологическое наблюдение и раннее вмешательство.
Панретинальная фотокоагуляция (PRP) должна быть
применяется раньше, чем позже, как только это будет показано клиническим
критерии. Кроме того, часто рекомендуется PRP.
в условиях серьезного NPDR, потому что ожидание, пока
ранняя пролиферативная стадия может привести к осложнениям
которого в противном случае можно было бы избежать
если PRP применялась ранее в
течение болезни. 4,8 Нижний порог
для PRP часто используется для собрата
глаз, когда PDR наблюдается в 1 глазу,
особенно при быстром прогрессировании
отмечается в любом глазу.
Диагноз угрожающих зрению
Ретинопатия обычно может быть вызвана
только при офтальмологическом осмотре.
Хотя флюоресцентная ангиография
не считается тератогенным, 9 наиболее
врачи откладывают его использование до тех пор, пока
Доставка. Точно так же препараты против VEGF
избегают из-за возможности
риски для развивающегося плода.
КЛИНИЧЕСКИЙ СЛУЧАЙ
Женщина 26 лет с СД
представлена нам на 26 неделе беременности,
отмечая острое появление плавающих помутнений и
потеря зрения на правый глаз. визуальный
острота правого глаза 20/40,
20/30 в левом глазу. Фотография глазного дна
ее правого глаза (рис. 1А)
1А)
выявлено преретинальное кровоизлияние с
неоваскуляризация зрительного нерва
голове и средней периферии с
ватные пятна и интраретинальные
кровоизлияния. Фотография глазного дна
ее левый глаз (рис. 1B) показал хлопок
шерстяные пятна. Оптическая когерентность
томография (ОКТ) ее правого глаза
(Рисунок 1C) показал преретинальное кровоизлияние.
Через месяц после завершения
PRP ее правого глаза и немедленно
после заключительного сеанса PRP для
ее левый глаз, зрение пациента
улучшилось до 20/30 в ее правом глазу
и осталось 20/30 в левом глазу.
Фотография глазного дна ее правого глаза
(рис. 2А) показано разрешение преретинального
кровоизлияние с периферическим
Точки PRP. Фотография ее глазного дна
левый глаз (рис. 2В) показал улучшение
ватных пятен с периферическими пятнами PRP. ОКТ ее правого глаза (рис. 2С)
выявлено разрешение преретинального кровоизлияния.
РЕЗЮМЕ
Ведение беременных с СД требует
командный подход. Тесное сотрудничество и общение
среди пациентки и ее акушера, офтальмолога,
и других врачей, по мере необходимости, имеет важное значение
разработать индивидуальный план ведения
для оптимальных результатов. В идеале женщины с диабетом должны
В идеале женщины с диабетом должны
пройти комплексное обследование, включая расширенное глазное дно
осмотр у офтальмолога перед зачатием.
Если это окно возможностей упущено, этот экзамен
должно произойти как можно раньше в первом триместре.
Дальнейшее наблюдение зависит от тяжести ретинопатии.
1,10 Например, если у пациента от минимального до полного отсутствия
DR она может быть осмотрена приблизительно
каждые 3 мес и в течение 3 мес после родов. Если
ДР средней степени тяжести, осмотр каждые
может потребоваться от 4 до 6 недель; если более продвинутый ДР
отмечается, пациенту может потребоваться обследование каждые
1-2 недели с вмешательством по мере необходимости. Продолжение
мониторинг и ведение послеродового периода также
важный.
Чарльз С. Вайкофф, доктор медицинских наук, специалист по Retina
Консультанты Хьюстона. До него можно добраться через
электронная почта по адресу [email protected].
Дэвид М. Браун, доктор медицины, является директором
Исследовательский центр сетчатки Большого Хьюстона и
практики в Retina Consultants of Houston
и методистская больница в Хьюстоне.
Он является членом редакции Retina Today.
Доска. С ним можно связаться по электронной почте по адресу
[email protected].
Диабетическая ретинопатия у беременных. Обзор
1. Международная Диабетическая Федерация (IDF) Online Atlas. 9-е изд. 2019. Доступно по адресу: www.diabetesatlas.org/en/
2. Best RM, Chakravarthy U. Диабетическая ретинопатия при беременности. Бр Дж Офтальмол. 1997; 81: 249–51. [Бесплатная статья PMC] [PubMed] [Google Scholar]
3. Исследовательская группа по контролю диабета и осложнений. Влияние беременности на микрососудистые осложнения в исследовании контроля диабета и осложнений. Исследовательская группа по контролю диабета и осложнений. Уход за диабетом. 2000; 23:1084–91. [Бесплатная статья PMC] [PubMed] [Google Scholar]
4. Axer-Siegel R, Hod M, Fink-Cohen S, Kramer M, Weinberger D, Schindel B, et al. Диабетическая ретинопатия при беременности. Офтальмология. 1996;103:1815–189. [PubMed] [Google Scholar]
5. Omori Y, Minei S, Testuo T, Nemoto K, Shimizu M, Sanaka M, et al. Текущий статус беременности у женщин с сахарным диабетом. Сравнение течения беременности у матерей с ИЗСД и ИЗСД. Diabetes Res Clin Pract. 1994; 24 (дополнение): S273–8. [PubMed] [Google Scholar]
Omori Y, Minei S, Testuo T, Nemoto K, Shimizu M, Sanaka M, et al. Текущий статус беременности у женщин с сахарным диабетом. Сравнение течения беременности у матерей с ИЗСД и ИЗСД. Diabetes Res Clin Pract. 1994; 24 (дополнение): S273–8. [PubMed] [Google Scholar]
6. Рахман В., Рахман Ф.З., Яссин С., Аль-Сулейман С.А., Рахман Дж. Прогрессирование ретинопатии во время беременности при сахарном диабете 1 типа. Clin Exp Офтальмол. 2007; 35: 231–236. [PubMed] [Академия Google]
7. Расмуссен К.Л., Лаугесен К.С., Рингхольм Л., Вестгаард М., Дамм П., Матисен Э.Р. Прогрессирование диабетической ретинопатии во время беременности у женщин с сахарным диабетом 2 типа. Диабетология. 2010;53:1076–83. [PubMed] [Google Scholar]
8. Мохан В., Махалакшми М.М., Бхавадхарини Б., Махешвари К., Калайяраси Г., Анджана Р.М. и соавт. Сравнение скрининга гестационного сахарного диабета с помощью пероральных тестов на толерантность к глюкозе, проведенных в состояниях без голодания (случайно) и натощак. Акта Диабетол. 2014;51:1007–13. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Акта Диабетол. 2014;51:1007–13. [Бесплатная статья PMC] [PubMed] [Google Scholar]
9. Vij P, Jha S, Gupta SK, Aneja A, Mathur R, Waghdhare S, et al. Сравнение критериев DIPSI и IADPSG для диагностики ГСД: исследование в центре третичной помощи на севере Индии. Int J Diabetes Dev Ctries. 2015; 35: 285–8. [Google Scholar]
10. Arora GP, Thaman RG, Prasad RB, Almgren P, Brøns C, Groop LC, et al. Распространенность и факторы риска гестационного диабета в Пенджабе, Северная Индия: результаты программы скрининга населения. Евр Дж Эндокринол. 2015; 173: 257–67. [PubMed] [Академия Google]
11. Бхавадхарини Б., Махалакшми М.М., Анджана Р.М., Махешвари К., Ума Р., Дипа М. и др. Распространенность гестационного сахарного диабета в городских и сельских районах штата Тамил Наду с использованием критериев IADPSG и ВОЗ 1999 г. (WINGS 6) Clin Diabetes Endocrinol. 2016;2:8. [Бесплатная статья PMC] [PubMed] [Google Scholar]
12. Behboudi-Gandevani S, Amiri M, Bidhendi Yarandi R, Ramezani Tehrani F. Влияние диагностических критериев гестационного диабета на его распространенность: систематический обзор и мета- анализ. Диабетол Метаб Синдр. 2019;11:11. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Влияние диагностических критериев гестационного диабета на его распространенность: систематический обзор и мета- анализ. Диабетол Метаб Синдр. 2019;11:11. [Бесплатная статья PMC] [PubMed] [Google Scholar]
13. Рамачандран А. Эпидемиология диабета у индийцев. Int J Diab Dev Ctries. 1993; 13:65–7. [Google Scholar]
14. Сешиах В., Баладжи В., Баладжи М.С., Панирсельвам А., Арти Т., Тамижараси М. и др. Распространенность гестационного сахарного диабета в Южной Индии (Тамил Наду) — исследование на базе сообщества. J Assoc врачей Индии. 2008; 56: 329–33. [PubMed] [Google Scholar]
15. Хан С., Бал Х., Хан И. Д., Пол Д. Распространенность гестационного сахарного диабета в городской индийской когорте с использованием критериев группы исследования диабета при беременности в Индии (DIPSI). подход. Int J Med Med Res. 2018; 4:13–9. [Google Scholar]
16. Raja MW, Baba TA, Hanga AJ, Bilquees S, Rasheed S, Haq IU, et al. Исследование по оценке распространенности гестационного сахарного диабета в городском квартале Кашмирской долины (Северная Индия) Int J Med Sci Public Health. 2014;3:191–5. [Google Scholar]
2014;3:191–5. [Google Scholar]
17. Заргар А.Х., Шейх М.И., Башир М.И., Масуди С.Р., Лавей Б.А., Вани А.И. и др. Распространенность гестационного сахарного диабета у кашмирских женщин с Индийского субконтинента. Diabetes Res Clin Pract. 2004; 66: 139–45. [PubMed] [Академия Google]
18. Чанда С., Догра В., Хазарика Н., Бамбра Х., Судке А.К., Виг А. и др. Распространенность и предикторы гестационного сахарного диабета в сельской местности Ассама: перекрестное исследование с использованием мобильных медицинских бригад. Открытый БМЖ. 2020;10:e037836. [Бесплатная статья PMC] [PubMed] [Google Scholar]
19. Сваминатан Г., Сваминатан А., Корси Д.Дж. Распространенность гестационного диабета в Индии в зависимости от индивидуальных социально-экономических, демографических и клинических факторов. JAMA Сеть открыта. 2020;3:e2025074. [Бесплатная статья PMC] [PubMed] [Google Scholar]
20. Seshiah V, Balaji V, Balaji MS, Sanjeevi CB, Green A. Гестационный сахарный диабет в Индии. J Assoc врачей Индии. 2004; 52: 707–11. [PubMed] [Google Scholar]
J Assoc врачей Индии. 2004; 52: 707–11. [PubMed] [Google Scholar]
21. Kragelund Nielsen K, Damm P, Kapur A, Balaji V, Balaji MS, Seshiah V, et al. Факторы риска гипергликемии во время беременности в штате Тамил Наду, Индия. ПЛОС Один. 2016;11:e0151311. [Бесплатная статья PMC] [PubMed] [Google Scholar]
22. Siddiqui S, Waghdhare S, Panda M, Sinha S, Singh P, Dubey S, et al. Региональная распространенность гестационного сахарного диабета в Северной Индии. Дж Диабетол. 2019;10:25. [Google Scholar]
23. Свами С.Р., Мехетре Р., Шиване В., Бандгар Т.Р., Менон П.С., Шах Н.С. Распространенность непереносимости углеводов разной степени у беременных женщин в западной Индии (Махараштра) — исследование в больнице. J Indian Med Assoc. 2008;106:712–4, 735. [PubMed] [Google Scholar]
24. Nayak PK, Mitra S, Sahoo JP, Daniel M, Mathew A, Padma A. Feto-материнские исходы у женщин с гестационным диабетом и без него mellitus в соответствии с диагностическими критериями Международной ассоциации групп по изучению диабета и беременности (IADPSG). Синдром метаболического диабета. 2013; 7: 206–9. [PubMed] [Google Scholar]
Синдром метаболического диабета. 2013; 7: 206–9. [PubMed] [Google Scholar]
25. Раджпут Р., Ядав Й., Нанда С., Раджпут М. Распространенность гестационного сахарного диабета и связанных с ним факторов риска в больнице третичного уровня в Харьяне. Индийская J Med Res. 2013; 137:728–33. [Бесплатная статья PMC] [PubMed] [Google Scholar]
26. Hadden DR. Сахарный диабет у беременных 1985. Диабетология. 1986; 29:1–9. [PubMed] [Google Scholar]
27. Makwana T, Takkar B, Venkatesh P, Sharma JB, Gupta Y, Chawla R, et al. Распространенность, прогрессирование и исходы диабетической ретинопатии во время беременности по индийскому сценарию. Индийский Дж. Офтальмол. 2018;66:541–6. [Бесплатная статья PMC] [PubMed] [Google Scholar]
28. Chew EY, Mills JL, Metzger BE, Remaley NA, Jovanovic-Peterson L, Knopp RH, et al. Метаболический контроль и прогрессирование ретинопатии. Исследование сахарного диабета на ранних сроках беременности. Исследование диабета на ранних сроках беременности Национального института здоровья ребенка и развития человека. Уход за диабетом. 1995; 18: 631–7. [PubMed] [Google Scholar]
Уход за диабетом. 1995; 18: 631–7. [PubMed] [Google Scholar]
29. Temple RC, Aldridge VA, Sampson MJ, Greenwood RH, Heyburn PJ, Glenn A. Влияние беременности на прогрессирование диабетической ретинопатии при диабете 1 типа. Диабет Мед. 2001; 18: 573–57. [PubMed] [Академия Google]
30. Ван П.Х., Лау Дж., Чалмерс Т.К. Метаанализ влияния интенсивного контроля уровня глюкозы в крови на поздние осложнения сахарного диабета I типа. Ланцет. 1993; 341:1306–9. [PubMed] [Google Scholar]
31. Фелпс Р.Л., Сакол П., Мецгер Б.Е., Джампол Л.М., Фрейнкель Н. Изменения диабетической ретинопатии во время беременности. Корреляции с регуляцией гипергликемии. Арка Офтальмол. 1986; 104: 1806–10. [PubMed] [Google Scholar]
32. Vestgaard M, Ringholm L, Laugesen CS, Rasmussen KL, Damm P, Mathiesen ER. Индуцированная беременностью диабетическая ретинопатия, угрожающая зрению, у женщин с сахарным диабетом 1 типа. Диабет Мед. 2010;27:431–5. [PubMed] [Академия Google]
33. Иган А. М., Маквикер Л., Хири А., Кармоди Л., Харни Ф., Данн Ф.П. Диабетическая ретинопатия при беременности: популяционное исследование женщин с прегестационным диабетом. J Diabetes Res 2015. 2015 310239. doi: 10.1155/2015/310239. [Бесплатная статья PMC] [PubMed] [Google Scholar]
М., Маквикер Л., Хири А., Кармоди Л., Харни Ф., Данн Ф.П. Диабетическая ретинопатия при беременности: популяционное исследование женщин с прегестационным диабетом. J Diabetes Res 2015. 2015 310239. doi: 10.1155/2015/310239. [Бесплатная статья PMC] [PubMed] [Google Scholar]
34. Rosenn B, Miodovnik M, Kranias G, Khoury J, Combs CA, Mimouni F, et al. Прогрессирование диабетической ретинопатии во время беременности: связь с артериальной гипертензией во время беременности. Am J Obstet Gynecol. 1992; 166:1214–8. [PubMed] [Академия Google]
35. Lauszus F, Klebe JG, Bek T. Диабетическая ретинопатия при беременности при жестком метаболическом контроле. Acta Obstet Gynaecol Scand. 2000; 79: 367–70. [PubMed] [Google Scholar]
36. Торнбург К.Л., Якобсон С.Л., Жиро Г.Д., Мортон М.Дж. Гемодинамические изменения при беременности. Семин Перинатол. 2000; 24:11–4. [PubMed] [Google Scholar]
37. Chen HC, Newsom RS, Patel V, Cassar J, Mather H, Kohner EM. Изменения ретинального кровотока во время беременности у женщин с сахарным диабетом. Invest Ophthalmol Vis Sci. 1994;35:3199–208. [PubMed] [Google Scholar]
Invest Ophthalmol Vis Sci. 1994;35:3199–208. [PubMed] [Google Scholar]
38. Hellstedt T, Kaaja R, Teramo K, Immonen I. Макулярный кровоток во время беременности у пациентов с ранней диабетической ретинопатией, измеренный с помощью энтоптического моделирования синего поля. Graefes Arch Clin Exp Офтальмол. 1996; 234: 659–63. [PubMed] [Google Scholar]
39. Loukovaara S, Harju M, Kaaja R, Immonen I. Капиллярный кровоток сетчатки у женщин с диабетом и без диабета во время беременности и в послеродовом периоде. Invest Ophthalmol Vis Sci. 2003; 44: 1486–9.1. [PubMed] [Google Scholar]
40. Immonen IJ, Loukovaara S, Harju M, Kaaja R. Капиллярный кровоток сетчатки во время беременности у больных сахарным диабетом. Invest Ophthalmol Vis Sci. 2002; 43:546. [Google Scholar]
41. Schocket LS, Grunwald JE, Tsang AF, DuPont J. Влияние беременности на гемодинамику сетчатки у матерей с диабетом и без него. Am J Офтальмол. 1999; 128: 477–84. [PubMed] [Google Scholar]
42. Klein BEK, Horak KML, Meuer SM, Mosher AE, Ewen AF, Danforth LG, et al. Диаметры сосудов сетчатки путают связь беременности с ретинопатией и исходами у младенцев при СД1. J Осложнения диабета. 2019;33:530–4. [PubMed] [Google Scholar]
Klein BEK, Horak KML, Meuer SM, Mosher AE, Ewen AF, Danforth LG, et al. Диаметры сосудов сетчатки путают связь беременности с ретинопатией и исходами у младенцев при СД1. J Осложнения диабета. 2019;33:530–4. [PubMed] [Google Scholar]
43. Chanwimol K, Balasubramanian S, Nassisi M, Gaw SL, Janzen C, Sarraf D, et al. Изменения сосудов сетчатки при беременности выявляются с помощью оптической когерентной томографической ангиографии. Invest Ophthalmol Vis Sci. 2019;60:2726–32. [PubMed] [Google Scholar]
44. Кызылтунч П.Б., Варли Б., Бююктепе Т.Ч., Атилла Х. Изменения сосудов глаза во время беременности: исследование оптической когерентной томографии и ангиографии. Graefes Arch Clin Exp Офтальмол. 2020;258:395–401. [PubMed] [Google Scholar]
45. Liu G, Wang F. Изменения макулярных сосудов у беременных с гестационным сахарным диабетом с помощью оптической когерентной томографической ангиографии. БМС Офтальмол. 2021;21:170. [Бесплатная статья PMC] [PubMed] [Google Scholar]
46. Okada M, Widyaputri F, Rogers S, Nankervis A, Conn J, Shub A, et al. Изменения сосудов сетчатки во время беременности у больных сахарным диабетом по данным оптической когерентной томографической ангиографии. Invest Ophthalmol Vis Sci. 2019;60:3024. [Google Scholar]
Okada M, Widyaputri F, Rogers S, Nankervis A, Conn J, Shub A, et al. Изменения сосудов сетчатки во время беременности у больных сахарным диабетом по данным оптической когерентной томографической ангиографии. Invest Ophthalmol Vis Sci. 2019;60:3024. [Google Scholar]
47. Caufriez A, Frankenne F, Englert Y, Golstein J, Cantraine F, Hennen G, et al. Плацентарный гормон роста как потенциальный регулятор материнского IGF-I во время беременности человека. Am J Physiol. 1990; 258:E1014–19. [PubMed] [Google Scholar]
48. Lauszus F, Klebe JG, Bek T, Flyvbjerg A. Повышение сывороточного IGF-I во время беременности связано с прогрессированием диабетической ретинопатии. Сахарный диабет. 2003; 52: 852–56. [PubMed] [Google Scholar]
49. Loukovaara S, Immonen I, Koistinen R, Rudge J, Teramo KA, Laatikainen L, et al. Ангиопоэтические факторы и ретинопатия при беременности, осложненной сахарным диабетом 1 типа. Диабет Мед. 2004;21:697–704. [PubMed] [Google Scholar]
50. Triebel J, Macotela Y, de la Escalera GM, Clapp C. Пролактин и вазоингибины: эндогенные игроки диабетической ретинопатии. Жизнь ИУБМБ. 2011;63:806–10. [PubMed] [Google Scholar]
Пролактин и вазоингибины: эндогенные игроки диабетической ретинопатии. Жизнь ИУБМБ. 2011;63:806–10. [PubMed] [Google Scholar]
51. Адамис А.П. Является ли диабетическая ретинопатия воспалительным заболеванием? Бр Дж Офтальмол. 2002; 86: 363–5. [PMC free article] [PubMed] [Google Scholar]
52. Loukovaara S, Immonen I, Koistinen R, Hiilesmaa V, Kaaja R. Маркеры воспаления и ретинопатия при беременности, осложненной диабетом I типа. Глаз. 2005;19: 422–30. [PubMed] [Google Scholar]
53. Луковарра С., Иммонен И.Р., Лукаваара М.Дж., Койстинен Р., Каая Р.Дж. Гликоделин: новый сывороточный противовоспалительный маркер диабетической ретинопатии 1 типа во время беременности. Acta Ophthalmol Scand. 2007;85:46–9. [PubMed] [Google Scholar]
54. Лучший Р.М., Хейс Р., Хадден Д.Р., Чакраварти У., Арчер Д.Б. Плазменные уровни эндотелина-1 при диабетической ретинопатии беременных. Глаз (Лонд) 1999; 13: 179–82. [PubMed] [Google Scholar]
55. Soubrane G, Canivet J, Coscas G. Влияние беременности на развитие фоновой ретинопатии. Предварительные результаты проспективного исследования флюоресцентной ангиографии. Инт офтальмол. 1985;8:249–55. [PubMed] [Google Scholar]
Влияние беременности на развитие фоновой ретинопатии. Предварительные результаты проспективного исследования флюоресцентной ангиографии. Инт офтальмол. 1985;8:249–55. [PubMed] [Google Scholar]
56. Гальперин Л.С., Олк Р.Дж., Субран Г., Коскас Г. Безопасность флуоресцентной ангиографии во время беременности. Am J Офтальмол. 1990; 109: 563–6. [PubMed] [Google Scholar]
57. Fineman MS, Maguire JI, Fineman SW, Benson WE. Безопасность индоцианиновой зеленой ангиографии во время беременности: обследование сетчатки, желтого пятна и стекловидного тела. Арка Офтальмол. 2001; 119: 353–5. [PubMed] [Google Scholar]
58. Probst P, Paumgartner G, Caucig H, Grabner G. Исследования клиренса и переноса индоцианина зеленого через плаценту во время родов. Клин Чим Акта. 1970;29:157–60. [PubMed] [Google Scholar]
59. Sunness JS. Глаз беременной женщины. Сурв Офтальмол. 1988; 32: 219–38. [PubMed] [Google Scholar]
60. Hercules BL, Wozencroft M, Gayed II, Jeacock J. Абляция периферической сетчатки при лечении пролиферативной диабетической ретинопатии во время беременности. Бр Дж Офтальмол. 1980; 64: 87–93. [PMC free article] [PubMed] [Google Scholar]
Бр Дж Офтальмол. 1980; 64: 87–93. [PMC free article] [PubMed] [Google Scholar]
61. Агард Э. Случай прогрессирования диабетической ретинопатии во время беременности. Acta Ophthalmol Scand. 2002; 80: 524–30. [PubMed] [Академия Google]
62. Chan WC, Lim LT, Quinn MJ, Knox FA, McCance D, Best RM. Лечение и исход угрожающей зрению диабетической ретинопатии во время беременности. Глаз (Лондон) 2004; 18: 826–32. [PubMed] [Google Scholar]
63. Сармад А., Лип П.Л. Интравитреальный антисосудистый эндотелиальный фактор роста на ранних сроках беременности и комплексное лечение прогрессирующей диабетической ретинопатии и макулопатии во время беременности. Акта Офтальмол. 2016;94:e812–3. [PubMed] [Google Scholar]
64. Rosen E, Rubowitz A, Ferencz JR. Терапия вертепорфином и бевацизумабом при хориоидальной неоваскуляризации, вторичной по отношению к точечной внутренней хориоидопатии во время беременности. Глаз. 2009 г.;23:1479. [PubMed] [Google Scholar]
65. Tarantola RM, Folk JC, Boldt HC, Mahajan VB. Интравитреальный бевацизумаб при беременности. Сетчатка. 2010;30:1405–11. [PubMed] [Google Scholar]
Интравитреальный бевацизумаб при беременности. Сетчатка. 2010;30:1405–11. [PubMed] [Google Scholar]
66. Petrou P, Georgalas I, Giavaras G, Anastasiou E, Ntana Z, Petrou C. Ранняя потеря беременности после интравитреальной инъекции бевацизумаба. Акта Офтальмол. 2010;88:e136. [PubMed] [Google Scholar]
67. Салливан Л., Келли С.П., Гленн А., Уильямс С.П., МакКиббин М. Интравитреальная инъекция бевацизумаба при невыявленной ранней беременности. Глаз (Лондон) 2014;28:492–4. [Бесплатная статья PMC] [PubMed] [Google Scholar]
68. Jouve L, Akesbi J, Nordmann JP. Безопасность и эффективность ранибизумаба у беременных с идиопатической хориоидальной неоваскуляризацией. Акта Офтальмол. 2015; 93:e597–8. [PubMed] [Google Scholar]
69. Сархианаки А., Кацимприс А., Петропулос И.К., Ливьерату А., Теулакис П.Е., Касимприс Дж.М. Интравитреальное введение ранибизумаба при идиопатической хориоидальной неоваскуляризации у беременной. Клин Monatsbl Augenheilkd. 2012;229: 451–3. [PubMed] [Google Scholar]
[PubMed] [Google Scholar]
70. Фазелат А., Лашкари К. Применение интравитреального триамцинолона ацетонида не по прямому назначению при диабетическом макулярном отеке у беременной пациентки. Клин Офтальмол. 2011;5:439–41. [Бесплатная статья PMC] [PubMed] [Google Scholar]
71. Concillado M, Lund-Andersen H, Mathiesen ER, Larsen M. Интравитреальный имплантат с дексаметазоном для лечения диабетического макулярного отека во время беременности. Am J Офтальмол. 2016; 165:7–15. [PubMed] [Google Scholar]
72. Errera MH, Kohly RP, da Cruz L. Заболевания сетчатки, связанные с беременностью, и их лечение. Сурв Офтальмол. 2013;58:127–42. [PubMed] [Академия Google]
73. Catalano PM, McIntyre HD, Cruickshank JK, McCance DR, Dyer AR, Metzger BE, et al. Исследование гипергликемии и неблагоприятных исходов беременности: связь ГСД и ожирения с исходами беременности. Уход за диабетом. 2012;35:780–6. [Бесплатная статья PMC] [PubMed] [Google Scholar]
74. Zhu C, Yang H, Geng Q, Ma Q, Long Y, Zhou C, et al. Ассоциация биомаркеров окислительного стресса с гестационным сахарным диабетом у беременных: исследование случай-контроль. ПЛОС Один. 2015;10:e0126490. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Ассоциация биомаркеров окислительного стресса с гестационным сахарным диабетом у беременных: исследование случай-контроль. ПЛОС Один. 2015;10:e0126490. [Бесплатная статья PMC] [PubMed] [Google Scholar]
75. Митамура Ю., Харада С., Харада Т. Роль цитокинов и трофических факторов в патогенезе диабетической ретинопатии. Curr Diabetes Rev. 2005; 1:73–81. [PubMed] [Google Scholar]
76. Kaaja R, Loukovaara S. Прогрессирование ретинопатии у женщин с диабетом 1 типа во время беременности. Curr Diabetes Rev. 2007; 3:85–93. [PubMed] [Google Scholar]
77. Бхатнагар А., Гаури А.Дж., Хоуп-Росс М., Лип П.Л. Диабетическая ретинопатия при беременности. Curr Diabetes Rev. 2009; 5:151–6. [PubMed] [Академия Google]
78. Фотокоагуляция при диабетическом макулярном отеке. Отчет об исследовании раннего лечения диабетической ретинопатии № 1. Исследовательская группа по изучению раннего лечения диабетической ретинопатии. Арка Офтальмол. 1985; 103: 1796–806. [PubMed] [Google Scholar]
79. Николо М., Мусетти Д., Траверсо CE. Желтый микроимпульсный лазер при диабетическом макулярном отеке: краткосрочное пилотное исследование. Евро J Офтальмол. 2014; 24:885–9. [PubMed] [Google Scholar]
Николо М., Мусетти Д., Траверсо CE. Желтый микроимпульсный лазер при диабетическом макулярном отеке: краткосрочное пилотное исследование. Евро J Офтальмол. 2014; 24:885–9. [PubMed] [Google Scholar]
80. Сеть клинических исследований диабетической ретинопатии. Рандомизированное исследование, в котором сравнивали интравитреальное введение триамцинолона ацетонида и фокальную фотокоагуляцию/сетчатую фотокоагуляцию при диабетическом макулярном отеке. Офтальмология. 2008; 115:1447–9.. [Бесплатная статья PMC] [PubMed] [Google Scholar]
81. Сеть клинических исследований диабетической ретинопатии. Трехлетнее наблюдение за результатами рандомизированного исследования, в котором сравнивали фокальную фотокоагуляцию/сетчатую фотокоагуляцию и интравитреальный триамцинолон при диабетическом макулярном отеке. Арка Офтальмол. 2009; 127: 245–51. [Бесплатная статья PMC] [PubMed] [Google Scholar]
82. Орен Д., Нулман И., Махия М., Ито С., Корен Г. Использование кортикостероидов во время беременности. Связаны ли местные, ингаляционные или системные агенты с риском? Может Фам Физ. 2004;50:1083–5. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Связаны ли местные, ингаляционные или системные агенты с риском? Может Фам Физ. 2004;50:1083–5. [Бесплатная статья PMC] [PubMed] [Google Scholar]
83. Дегенринг Р.Ф., Йонас Дж.Б. Уровни триамцинолона ацетонида в сыворотке после интравитреальной инъекции. Am J Офтальмол. 2004; 137:1142–3. [PubMed] [Google Scholar]
84. Tarara RP, Cordy DR, Hendrickx AG. Пороки развития центральной нервной системы, вызванные ацетонидом триамцинолона у нечеловеческих приматов: патология. Тератология. 1989; 39: 75–84. [PubMed] [Google Scholar]
85. Scott IU, Ip MS, VanVeldhuisen PC, Oden NL, Blodi BA, Fisher M, et al. Рандомизированное исследование, сравнивающее эффективность и безопасность интравитреального введения триамцинолона со стандартным лечением потери зрения, связанной с макулярным отеком, вторичным по отношению к окклюзии ответвления вены сетчатки: отчет об исследовании Standard Care vs Corticosteroid for Retinal Vein Occlusion (SCORE) 6. Arch Ophthalmol. 2009 г.;127:1115–28. [Бесплатная статья PMC] [PubMed] [Google Scholar]
[Бесплатная статья PMC] [PubMed] [Google Scholar]
86. Schmidt-Erfurth U, Lang GE, Holz FG, Schlingemann RO, Lanzetta P, Massin P, et al. Трехлетние результаты индивидуального лечения ранибизумабом у пациентов с диабетическим макулярным отеком: дополнительное исследование RESTORE. Офтальмология. 2014; 121:1045–53. [PubMed] [Google Scholar]
87. Американская академия офтальмологии — диабетическая ретинопатия — предпочтительные модели практики. Доступно по адресу: www.aaojournal.org/article/S0161-6420(19)32092-5/pdf.
88. Kitzmiller JL, Block JM, Brown FM, Catalano PM, Conway DL, Coustan DR, et al. Ведение ранее существовавшего диабета во время беременности: сводка доказательств и согласованные рекомендации по уходу. Уход за диабетом. 2008; 31:1060–79. [Бесплатная статья PMC] [PubMed] [Google Scholar]
89. Диабет во время беременности: ведение от предзачатия до послеродового периода, рекомендации NICE Опубликовано: 25 февраля 2015 г. Доступно по адресу: www.
