Обострение атопического дерматита при беременности: Атопический дерматит у беременных — СПБ ГБУЗ «Кожно-венерологический диспансер № 4»
Атопический дерматит у беременных — СПБ ГБУЗ «Кожно-венерологический диспансер № 4»
Принципиально важным для беременных. Страдающих Атопическим Дерматитом (далее по тексту «АД»), представляется строгое соблюдение режима сна, отдыха, приема пищи. Необходимо полностью исключить контакт со средствами для мытья посуды. предметами бытовой химии. Обстановка в комнате, где беременная проводит основное время, должна быть «спартанской», т.е минимум мебели, ежедневно проводиться влажная уборка проветривание.
Рекомендуется воздержаться от применения антигистаминных препаратов, особенно на ранних сроках. В особо тяжелых случаях возможно использование лоратодина, но под контролем врача.
Питание беременной должно быть полноценным, поэтому назначение очень жесткой диеты не требуется, однако давать полную пищевую свободу тоже нельзя. Обычно бывает достаточно элиминационной диеты (т.е. устранение из пищевого рациона продуктов, на которые пациентка отмечает аллергические реакции) и ограничение агрессивной для ЖКТ пищи.
Для коррекции состояния ЖКТ применяют обычно желчегонные и гепатопротективные препараты («Хофитол», «Гепабене Эссенциале»), пробиотики т.к. длительное применение беременной женщиной пробиотиков снижает риск развития у ребенка АД. Нормализация деятельности желчевыводящих путей благоприятно влияет на кожу, поэтому целесообразно использование препаратов из артишоков («Хофитол»). Но только после консультации врача.
Беременным с АД необходимо придерживаться охранительного режима для кожи, регулярно использовать эмоленты (при обострении АД желательно, чтобы препарат сдержал противозудные и заживляющие компоненты). Предпочтение следует отдавать линиям аптечной косметики по причине отсутствия в них красителей и отдушек, сбалансированного состава. Препараты базового ухода: «Эмолиум», «Сенсадерм», «Ля Рош Позе», «Урьяж Топи» крем, «Биодерма». Для очищения кожи применяются моющие средства с кислым pH и кремовой добавкой / «мыло без мыла».
При АД существуют несколько механизмов нарушения кожного барьера, поэтому средство базового ухода должно содержать натуральный увлажняющий фактор, липиды, обладать противозудным действием. Всем этим требованиям удовлетворяют указанные выше, линии ухода.
Всем этим требованиям удовлетворяют указанные выше, линии ухода.
Кремы предназначены для нанесения на небольшие участки кожи и имеют более насыщенную структуру, а эмульсии удобны для нанесения на распространенные поражения.
Кроме увлажняюще-ожиряющих препаратов, все косметические линии включают средства гигиены: кремовые гели для умывания, эмульсию для ванн, очищающие масла для ванн. Они применяются как в период обострения, так и в период ремиссии заболевания.
В случаях выраженного обострения допустимо, с осторожностью, короткие курсы топических стероидов: «Элоком», «Адвантан», «Локоид», только после консультации врача! При легких обострениях применяется крем «Локобейз Рипеа» лучше на ночь, 1 раз в сутки.
Во всех случаях АД, как при обострении, так и ремиссии, необходимо регулярное использование средств базового ухода. Это позволит не только улучшить физиологическое состояние кожи, но и уменьшить риск развития как бактериальных, так и грибковых осложнений заболевания.
Барзеева Н.Д.
Дерматозы беременных. Что такое Дерматозы беременных?
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Дерматозы беременных — это группа специфических кожных заболеваний, которые возникают при гестации и спонтанно разрешаются после родов. Проявляются зудом, уртикарными, папулезными, везикулярными, буллезными, пустулезными высыпаниями, изменением цвета кожи. Диагностируются на основании данных иммунограммы, РИФ, ИФА, результатов гистологического исследования биоптата, биохимического анализа крови, посева отделяемого или соскоба. Для лечения применяются противогистаминные препараты, мембраностабилизаторы, топические и системные глюкокортикостероиды, эмоленты.
МКБ-10
L20-L30 Дерматит и экзема
- Причины
- Патогенез
- Классификация
- Симптомы дерматозов беременных
- Осложнения
- Диагностика
- Лечение дерматозов беременных
- Прогноз и профилактика
- Цены на лечение
Общие сведения
К категории дерматозов беременных относят четыре заболевания с кожными симптомами, ассоциированные с гестационным периодом и лишь в редких случаях проявляющиеся после родов, — атопический дерматит, пемфигоид, полиморфный дерматоз, акушерский холестаз. Только у 20% пациенток с атопическим дерматитом характерные расстройства выявлялись до беременности. Патологии диагностируются у 1,5-3% беременных женщин, как правило, имеющих наследственную предрасположенность к аллергическим реакциям и аутоиммунным заболеваниям. Общим отличительными особенностями, позволяющими объединить гестационные дерматозы в одну группу, являются доброкачественное течение, связь с периодом беременности, наличие зуда в клинической картине.
Дерматозы беременных
Причины
Этиология специфических поражений кожи, выявляемых при беременности, изучена недостаточно. Большинство специалистов в сфере акушерства связывают их с физиологической гормональной и иммунной перестройкой в период гестации. Определенную провоцирующую роль играют изменения, происходящие в коже, — растяжение соединительнотканных волокон, активация эккриновых потовых желез. Непосредственными причинами дерматозов считаются:
- Повышение активности Th3. Изменения иммунитета у беременных направлены на предотвращение отторжения плода. Во время вынашивания ребенка уменьшается выработка гуморальных антител, угнетается активность Т-хелперов 1-го типа (Th2). Относительное усиление активности Т-хелперов 2-го типа стимулирует образование аллерген-специфических Ig-антител и пролиферацию эозинофилов, что становится предпосылкой для формирования или обострения атопического дерматита.
- Повреждение соединительной ткани.
 Увеличение объема живота, вызванное ростом беременной матки, сопровождается растяжением кожи и повреждением соединительнотканных волокон. Фрагменты коллагена и эластина могут восприниматься клетками иммунной системы как аллергены, что приводит к развитию локальной аутоиммунной реакции с появлением кожной сыпи. Подобные нарушения чаще наблюдаются при многоплодной беременности, значительном увеличении веса.
Увеличение объема живота, вызванное ростом беременной матки, сопровождается растяжением кожи и повреждением соединительнотканных волокон. Фрагменты коллагена и эластина могут восприниматься клетками иммунной системы как аллергены, что приводит к развитию локальной аутоиммунной реакции с появлением кожной сыпи. Подобные нарушения чаще наблюдаются при многоплодной беременности, значительном увеличении веса. - Наследственная предрасположенность. Основой большинства специфических дерматозов, диагностируемых у беременных, являются аутоиммунные процессы. Зачастую атопические кожные заболевания имеют семейный характер и возникают в результате генетически обусловленной аллергической реакции на человеческий лейкоцитарный антиген A31 (HLA-А31), гаптоген HLA-B8, плацентарный антиген, имеющий сходство с коллагеном базальной мембраны кожных покровов (BPAG2, BP180).
Патогенез
Предположительно механизм развития дерматозов беременных обусловлен нарушением иммунной реактивности с развитием реакций гиперчувствительности Th3-типа, активацией тучных клеток и базофилов, выделяющих медиаторы воспаления.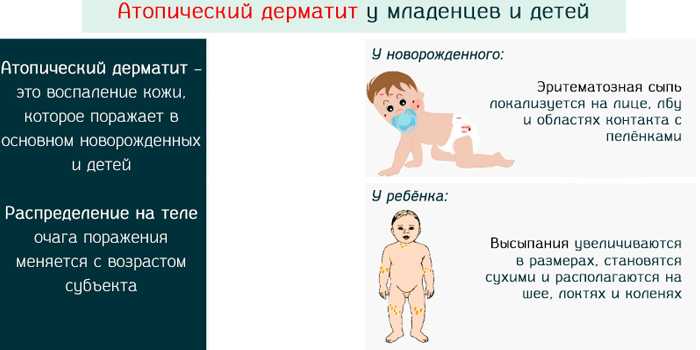 У 70-80% пациенток в ответ на стимуляцию плацентарным антигеном, фрагментами соединительнотканных волокон, другими аутоантигенами усиливается пролиферация Т-лимфоцитов 2 типа. Th3-клетки активно синтезируют интерлейкины 4 и 13, которые стимулируют образование IgE. Под действием иммуноглобулинов Е дегранулируются тучные клетки и базофилы, активируются макрофаги, возникает эффект множественной сенсибилизации. Дополнительно под влиянием интерлейкинов 5 и 9 дифференцируются и пролиферируют эозинофилы, что усугубляет атопический ответ.
У 70-80% пациенток в ответ на стимуляцию плацентарным антигеном, фрагментами соединительнотканных волокон, другими аутоантигенами усиливается пролиферация Т-лимфоцитов 2 типа. Th3-клетки активно синтезируют интерлейкины 4 и 13, которые стимулируют образование IgE. Под действием иммуноглобулинов Е дегранулируются тучные клетки и базофилы, активируются макрофаги, возникает эффект множественной сенсибилизации. Дополнительно под влиянием интерлейкинов 5 и 9 дифференцируются и пролиферируют эозинофилы, что усугубляет атопический ответ.
В 15-20% случаев реакция вызвана не гиперпродукцией IgE, а влиянием провоспалительных цитокинов, гистамина, серотонина, других факторов. Под действием медиаторов, поступающих в межклеточное пространство, кожные сосуды расширяются, развивается эритема, ткани отекают, инфильтрируются Т-хелперами-2. В зависимости от выраженности воспалительных изменений наблюдаются зуд, папулезная, везикулезная, пустулезная сыпь. Определенное значение в патогенезе гестационных дерматозов, особенно атопического дерматита, имеет дисбаланс вегетативной нервной системы, проявляющийся высокой активностью холинэргических и α-адренергических рецепторов на фоне угнетения β-адренорецепторов. У пациенток, страдающих акушерским холестазом, раздражение кожи вызвано усиленной экскрецией и накоплением желчных кислот.
У пациенток, страдающих акушерским холестазом, раздражение кожи вызвано усиленной экскрецией и накоплением желчных кислот.
Классификация
Систематизация форм расстройства учитывает этиологические факторы, особенности патофизиологических изменений, клиническую картину заболевания. Выделяют следующие типы дерматозов беременных, которые отличаются распространенностью, кожной симптоматикой, вероятностью осложненного течения:
- Атопический дерматит. Составляет более половины случаев поражения кожи при гестации. Обусловлен усиленным Th3-ответом. В 80% случаев впервые диагностируется при беременности и в последующем никак не проявляется. Может быть представлен экземой, пруриго (почесухой) или зудящим фолликулитом беременных. Обычно эти формы дерматита сопровождаются дискомфортом, но не представляют угрозы для течения беременности.
- Полиморфный дерматоз беременных. Вторая по распространенности кожная патология гестационного периода (заболеваемость составляет 0,41-0,83%).
 Чаще выявляется в 3-м триместре у пациенток с многоплодной беременностью и у женщин с большой прибавкой веса. Связана с аутоиммунным ответом на повреждение коллагеновых волокон. Характеризуется зудом, полиморфной сыпью. Не влияет на вероятность осложнений при гестации.
Чаще выявляется в 3-м триместре у пациенток с многоплодной беременностью и у женщин с большой прибавкой веса. Связана с аутоиммунным ответом на повреждение коллагеновых волокон. Характеризуется зудом, полиморфной сыпью. Не влияет на вероятность осложнений при гестации. - Внутрипеченочный холестаз (зуд) беременных. Наследственное заболевание, возникающее у 0,1-0,8% больных с генетическими дефектами аллелей HLA-B8 и HLA-А31. Зуд беременных обычно развивается в последнем триместре беременности. Вероятнее всего, дерматологические симптомы являются результатом раздражающего воздействия желчных кислот, циркулирующих в коже. Из всех гестационных дерматозов наиболее опасен в плане осложнений.
- Пемфигоид (герпес) беременных. Редкая аутоиммунная патология, распространенность которой составляет 0,002-0,025%. Аллергеном служит плацентарный антиген, вызывающий перекрестную реакцию на коллаген базальной кожной мембраны. Проявляется зудом, уртикарной, везикулезной сыпью. Возможно осложненное течение беременности, наличие высыпаний у новорожденного, рецидив заболевания при повторных гестациях.
Симптомы дерматозов беременных
Общими признаками гестационных заболеваний кожи являются зуд разной интенсивности, сыпь, изменение цвета кожных покровов. Клиническая симптоматика определяется видом дерматоза. Атопический дерматит чаще выявляется у первородящих беременных в 1-2 триместрах, может повторяться при последующих гестациях. Зудящие экзематозные и папулезные высыпания обычно локализованы на лице, шее, сгибательных поверхностях верхних и нижних конечностей, ладонях и подошвах, реже распространяются на живот. При зудящем фолликулите — редко встречающемся варианте атопического дерматита — на верхней части спины, груди, руках, плечах, животе возникает угревая сыпь, представленная множественными папулами и пустулами размерами 2-4 мм, расположенными в основании волосяных фолликулов.
Признаки полиморфного дерматоза появляются у первородящих пациенток в III триместре, реже — после родов. Зудящие красные папулы, бляшки, пустулы вначале образуются на коже живота, в том числе над растяжками, после чего могут распространяться на грудь, плечи, ягодицы, бедра, однако практически никогда не поражают слизистые, кожу возле пупка, на лице, подошвах, ладонях.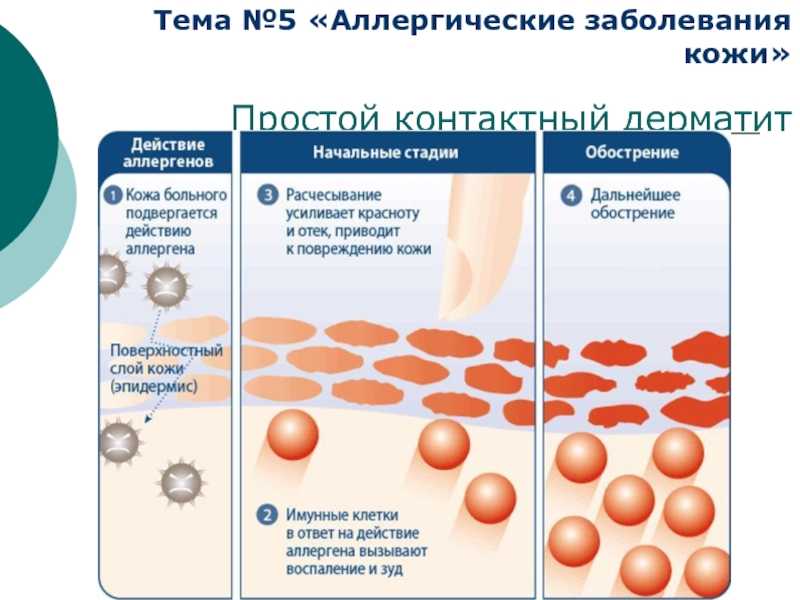 Диаметр отдельных элементов составляет 1-3 мм, возможно формирование сливных полициклических очагов.
Диаметр отдельных элементов составляет 1-3 мм, возможно формирование сливных полициклических очагов.
Уртикарная, везикулезная, буллезная сыпь у беременных с пемфигоидом возникает на 4-7 месяце, изначально локализуется в околопупочной области, затем обнаруживается на груди, спине, конечностях. При повреждениях пузырьков и волдырей появляются эрозии, корки. Часто элементы высыпаний сгруппированы. С каждой последующей гестацией пемфигоидный дерматоз начинается раньше, сопровождается более выраженной симптоматикой.
Отличительными особенностями внутрипеченочного холестаза являются первичный характер интенсивного кожного зуда и пожелтение кожи, выявляемое у 10% беременных. Зудящие ощущения обычно возникают остро на ладонях, подошвах, постепенно распространяясь на живот, спину, другие части тела. Сыпь, как правило, вторичная, представлена расчесами (экскориациями), папулами. Чаще всего клинические признаки заболевания определяются в 3 триместре.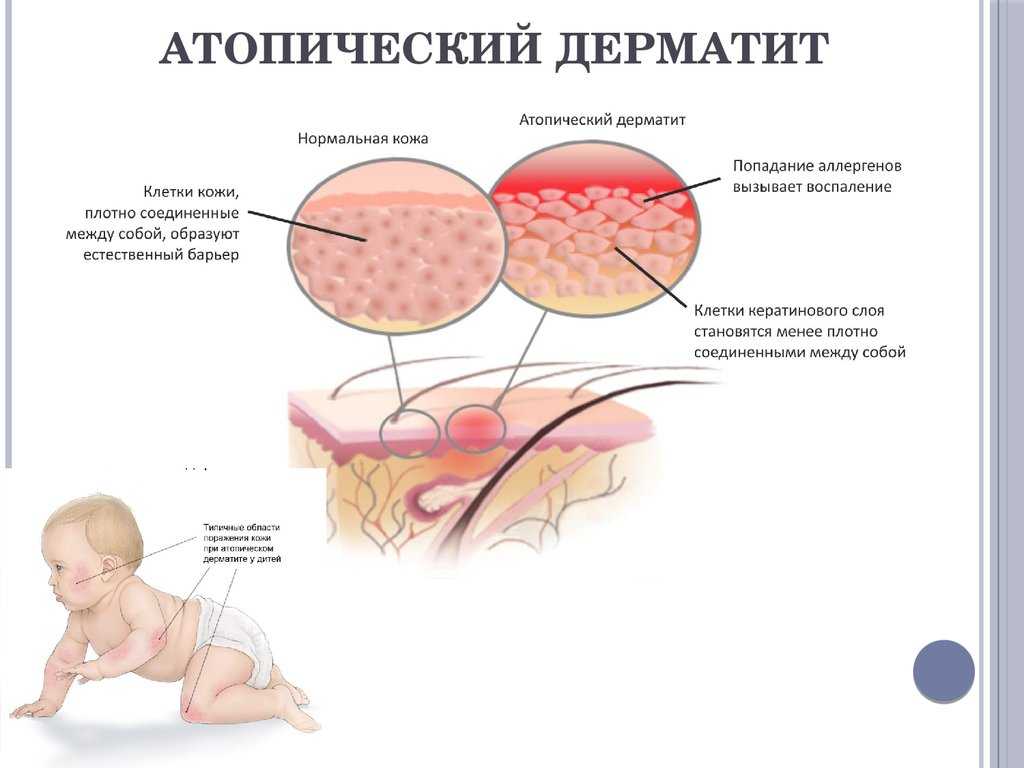
Осложнения
Вероятность осложненного течения зависит от вида заболевания. В большинстве случаев дерматозы беременных повторяются при следующих гестациях. Наиболее благоприятным является атопический дерматит, который не провоцирует развитие акушерских осложнений и не оказывает влияния на плод. Однако в отдаленном периоде дети, матери которых страдали этим дерматозом, более склонны к атопическим кожным заболеваниям. При полиморфном дерматозе возможно преждевременное рождение ребенка с маленькой массой. В связи с трансплацентарным переносом антител у 5-10% детей, выношенных женщинами с пемфигоидом беременных, выявляются транзиторная папулезная и буллезная сыпь.
При этом дерматозе также возрастает риск развития фетоплацентарной недостаточности, гипотрофии плода, преждевременных родов, послеродового тиреоидита и диффузного токсического зоба у пациентки, рецидива заболевания при приеме оральных контрацептивов и в период месячных. Зуд беременных может осложниться преждевременными родами, попаданием мекония в амниотическую жидкость, внутриутробным дистрессом, антенатальной гибелью плода вследствие токсического действия высоких концентраций желчных кислот. Из-за нарушения всасывания витамина К при внутрипеченочном холестазе чаще страдают процессы коагуляции, возникают послеродовые кровотечения.
Из-за нарушения всасывания витамина К при внутрипеченочном холестазе чаще страдают процессы коагуляции, возникают послеродовые кровотечения.
Диагностика
Несмотря на выраженные клинические симптомы, постановка правильного диагноза при дерматозе беременных часто затруднена из-за неспецифичности высыпаний, которые могут наблюдаться при многих кожных болезнях. В пользу гестационного происхождения патологии свидетельствует ее возникновение в период беременности, отсутствие признаков микробного поражения, этапность развития элементов сыпи, их распространения по коже. В диагностическом плане наиболее информативны:
- Определение содержания антител. Для атопических дерматитов характерно повышение содержания IgE — специфического маркера аллергических реакций. При герпесе беременных в крови пациенток увеличивается содержание антител IgG4, у всех больных в ходе прямой иммунофлуоресценции определяется отложение комплемента 3 вдоль базальной мембраны, которое иногда сочетается с осаждением IgG.
 С помощью ИФА выявляются противоколлагеновые антитела, характерные для пемфигоида.
С помощью ИФА выявляются противоколлагеновые антитела, характерные для пемфигоида. - Исследование биоптата кожи. Результаты гистологических исследований более показательны при пемфигоидном и полиморфном дерматозах. В обоих случаях наблюдается отек дермы, периваскулярное воспаление с инфильтрацией тканей лимфоцитами, эозинофилами, гистиоцитами. Для герпеса беременных патогномоничны субэпидермальные пузыри, для полиморфного дерматоза — эпидермальный спонгиоз. Патогистологические изменения при атопическом дерматите и зуде беременных менее специфичны.
- Биохимический анализ крови. Стандартным методом диагностики акушерского холестаза является исследование пигментного обмена. Из-за нарушенного оттока желчи в крови определяется высокий уровень желчных кислот. У 10-20% беременных с тяжелым течением дерматоза возрастает содержание билирубина. В 70% случаев увеличивается активность печеночных ферментов, особенно АЛТ и АСТ. При остальных гестационных дерматозах биохимические показатели крови обычно не нарушены.

Для исключения бактериального и грибкового поражения рекомендован посев соскоба или отделяемого высыпаний на микрофлору, люминесцентная диагностика. Дифференциальный диагноз осуществляется между различными видами гестационных дерматозов, исключаются чесотка, лекарственная токсидермия, диффузный нейродермит, герпетиформный дерматит Дюринга, себорея, акне, микробный фолликулит, экзема, гепатит и другие заболевания печени. К обследованию пациентки привлекается дерматолог, по показаниям — инфекционист, невропатолог, гастроэнтеролог, гепатолог, токсиколог.
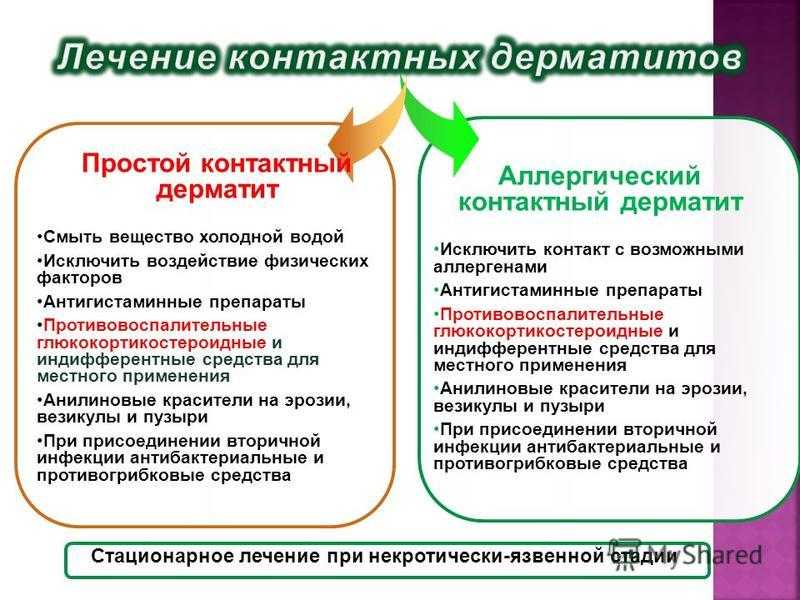
Лечение дерматозов беременных
Возникновение гестационных поражений кожи обычно не становится препятствием для продолжения беременности. Хотя такие дерматозы сложно поддаются лечению из-за постоянного присутствия провоцирующих факторов, правильный подбор препаратов позволяет существенно уменьшить клиническую симптоматику. Схему лечения подбирают с учетом срока беременности, интенсивности зуда, вида и распространенности сыпи. Для медикаментозной терапии обычно используют:
Для медикаментозной терапии обычно используют:
- Антигистаминные препараты и мембраностабилизаторы. Благодаря блокированию гистаминовых рецепторов подавляют воспалительный процесс, уменьшают зуд и высыпания. Назначаются с осторожностью из-за возможного воздействия на плод, особенно в 1 триместре. Предпочтительны противогистаминные средства 2-3 поколения.
- Кортикостероиды. Из-за выраженного противовоспалительного действия эффективны всех гестационных дерматозах, кроме зуда беременных. Обычно применяются в виде топических форм. При тяжелом течении пемфигоида, полиморфного дерматоза, атопического дерматита допустимы короткие курсы системных глюкокортикоидов.
- Эмоленты. Используются в качестве вспомогательных средств для восстановления поврежденного эпидермиса. Увлажняют и смягчают кожу, восстанавливают межклеточные липидные структуры, ускоряют регенерацию. Большинство эмолентов не имеют противопоказаний для назначения беременным с дерматозами.
- Урсодезоксихолевая кислота.
 Назначается при лечении внутрипеченочного холестаза. Воздействует на кальций-зависимую α-протеинкиназу гепатоцитов, снижая концентрацию токсичных фракций желчных кислот. За счет конкурентного взаимодействия тормозит их всасывание в кишечнике. Усиливает отток желчи.
Назначается при лечении внутрипеченочного холестаза. Воздействует на кальций-зависимую α-протеинкиназу гепатоцитов, снижая концентрацию токсичных фракций желчных кислот. За счет конкурентного взаимодействия тормозит их всасывание в кишечнике. Усиливает отток желчи.
Беременность при гестационных дерматозах обычно завершается в срок естественными родами. Досрочное родоразрешение рекомендовано только при тяжелом акушерском холестазе с возникновением угрозы для плода. Роды стимулируются на сроках с высокими показателями выживаемости новорожденных. Кесарево сечение выполняется только при наличии акушерских показаний.
Прогноз и профилактика
Прогноз для матери и плода при дерматозах беременных обычно благоприятный. Выбор правильной тактики ведения гестации и мониторинг состояния ребенка позволяет избежать осложнений даже в сложных случаях холестаза. Специальные меры профилактики дерматозов отсутствуют. Пациенткам, перенесшим гестационное поражение кожи при предыдущей беременности, необходимо до 12-недельного срока стать на учет в женской консультации, регулярно наблюдаться у акушера-гинеколога и дерматолога, исключить контакты с пищевыми, производственными, бытовыми аллергенами, контролировать набор веса. Рекомендованы замена синтетического белья натуральным, тщательный гигиенический уход и увлажнение кожных покровов.
Рекомендованы замена синтетического белья натуральным, тщательный гигиенический уход и увлажнение кожных покровов.
Вы можете поделиться своей историей болезни, что Вам помогло при лечении дерматозов беременных.
Источники
- Дерматозы беременных/ Коробейникова Э.А., Чучкова М.В.// Здоровье, демография, экология финно-угорских народов. – 2011 — №2.
- Дерматозы у беременных: Автореферат диссертации/ Аленькина А.Б. – 2006.
- Взгляд на проблему специфических дерматозов беременных/ Хачикян Х.М., Карапетян Ш.В.// Клиническая дерматология и венерология.- 2014 — №6.
- Специфичные для беременности дерматозы/ Уайт С., Филипс Р., Нэйл М., Келли Е.// Skin Therapy Letter – 2014 – 19 (№5).
- Настоящая статья подготовлена по материалам сайта: https://www.krasotaimedicina.ru/
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Атопический дерматит и беременность — PubMed
Обзор
. 2022 г., апрель; 149(4):1185-1194.
doi: 10.1016/j.jaci.2022.01.010.
Epub 2022 26 января.
Галина Балакирская
1
, Наталия Новак
2
Принадлежности
- 1 Центр дерматологии, аллергологии и дерматохирургии, Университетская клиника HELIOS Вупперталь, Университет Виттен/Хердеке, Вупперталь, Германия.
- 2 Отделение дерматологии и аллергии, Медицинский центр Боннского университета, Бонн, Германия.
 Электронный адрес: [email protected].
Электронный адрес: [email protected].
PMID:
35090948
DOI:
10.1016/j.jaci.2022.01.010
Обзор
Галина Балакирская и др.
J Аллергия Клин Иммунол.
2022 апрель
. 2022 г., апрель; 149(4):1185-1194.
doi: 10.1016/j.jaci.2022.01.010.
Epub 2022 26 января.
Авторы
Галина Балакирская
1
, Наталия Новак
2
Принадлежности
- 1 Центр дерматологии, аллергологии и дерматохирургии, Университетская клиника HELIOS Вупперталь, Университет Виттен/Хердеке, Вупперталь, Германия.

- 2 Отделение дерматологии и аллергии, Медицинский центр Боннского университета, Бонн, Германия. Электронный адрес: [email protected].
PMID:
35090948
DOI:
10.1016/j.jaci.2022.01.010
Абстрактный
Удивительные иммунологические механизмы, имеющие решающее значение для беременности, могут, однако, привести к развитию различных кожных заболеваний, наиболее частым из которых является атопический дерматит (АД). АтД во время беременности может возникать de novo или как рецидив или обострение известного хронического АтД. Изменения уровня гормонов, происходящие во время беременности, влияют на баланс цитокинов и могут приводить к проявлению экзематозных поражений, классифицируемых в настоящее время как атопические высыпания беременных. Диагноз атопической сыпи беременных может быть затруднен, особенно у пациенток, у которых это кожное заболевание развилось de novo во время беременности. Лечение является еще одной проблемой, поскольку оно должно быть безопасным как для матери, так и для будущего ребенка. Смягчающие средства составляют основу терапии. Местные кортикостероиды и ингибиторы кальциневрина также являются безопасными вариантами лечения, и при необходимости можно добавить ультрафиолетовую терапию. Использование циклоспорина А возможно для системной терапии во время беременности, в то время как данные о безопасности новых препаратов, таких как биопрепараты, одобренные для лечения АтД, ограничены небольшими сериями случаев. Этот обзор направлен на обобщение имеющихся данных о механизмах, которые приводят к развитию атопического дерматита во время беременности, дифференциально-диагностических оценках и вариантах лечения.
Диагноз атопической сыпи беременных может быть затруднен, особенно у пациенток, у которых это кожное заболевание развилось de novo во время беременности. Лечение является еще одной проблемой, поскольку оно должно быть безопасным как для матери, так и для будущего ребенка. Смягчающие средства составляют основу терапии. Местные кортикостероиды и ингибиторы кальциневрина также являются безопасными вариантами лечения, и при необходимости можно добавить ультрафиолетовую терапию. Использование циклоспорина А возможно для системной терапии во время беременности, в то время как данные о безопасности новых препаратов, таких как биопрепараты, одобренные для лечения АтД, ограничены небольшими сериями случаев. Этот обзор направлен на обобщение имеющихся данных о механизмах, которые приводят к развитию атопического дерматита во время беременности, дифференциально-диагностических оценках и вариантах лечения.
Ключевые слова:
Атопический дерматит; атопические высыпания беременных; эстроген; беременность; прогестерон; тестостерон.
Copyright © 2022. Опубликовано Elsevier Inc.
Похожие статьи
Лечение атопического дерматита рук.
Halling-Overgaard AS, Zachariae C, Thyssen JP.
Halling-Overgaard AS, et al.
Дерматол клин. 2017 июль; 35 (3): 365-372. doi: 10.1016/j.det.2017.02.010.
Дерматол клин. 2017.PMID: 28577805
Обзор.
Атопический дерматит — Современное состояние исследований в области биологического лечения.
Класа Б., Чихоцкая-Ярош Э.
Класа Б. и др.
Дж Мать Дитя. 2020 29 июля; 24 (1): 53-66. doi: 10.34763/jmotherandchild.2020241.2003.0000010.
Дж Мать Дитя. 2020.PMID: 33074181
Бесплатная статья ЧВК.Обзор.
Рецепты при атопическом дерматите: пероральные кортикостероиды остаются обычным явлением.

Александр Т., Максим Э., Кардуэлл Л.А., Чавла А., Фельдман С.Р.
Александр Т. и др.
J Дерматолог лечить. 2018 май; 29(3):238-240. дои: 10.1080/09546634.2017.1365112. Epub 2017 2 октября.
J Дерматолог лечить. 2018.PMID: 28789575
Topiques et photothérapie dans la dermatite atopique: Местное лечение и фототерапия при атопическом дерматите.
Дарригейд А.С.
Дарригейд АС.
Энн Дерматол Венерол. 2019Дек;146(12С3):12С85-12С95. doi: 10.1016/S0151-9638(20)30018-1.
Энн Дерматол Венерол. 2019.PMID: 31997737
Обзор.
Французский.Обзор атопического дерматита и местной терапии.
Mayba JN, Gooderham MJ.
Майба Дж. Н. и соавт.
J Cutan Med Surg. 2017 май/июнь;21(3):227-236. дои: 10.1177/1203475416685077. Epub 2016 27 декабря.
дои: 10.1177/1203475416685077. Epub 2016 27 декабря.
J Cutan Med Surg. 2017.PMID: 28300440
Обзор.
Посмотреть все похожие статьи
Типы публикаций
термины MeSH
вещества
Экзема во время беременности: лечение, причины и многое другое
Беременность и экзема
- изменения пигментации кожи, такие как темные пятна
- акне
- rashes
- skin sensitivity
- dry or oily skin
- pregnancy-induced eczema
eczema
- atopic eruption of pregnancy (AEP)
- prurigo of pregnancy
- pruritic folliculitis of pregnancy
- papular dermatitis of pregnancy
наиболее распространенный
Каковы симптомы экземы?
Симптомы экземы, вызванной беременностью, такие же, как и у экземы вне беременности. Симптомы включают красные, грубые, зудящие шишки, которые могут появиться в любом месте на вашем теле. Зудящие шишки часто сгруппированы и могут иметь корку. Иногда видны пустулы. Если у вас была экзема до беременности, экзема может ухудшиться во время беременности. Примерно у четверти женщин симптомы экземы улучшаются во время беременности.
Симптомы включают красные, грубые, зудящие шишки, которые могут появиться в любом месте на вашем теле. Зудящие шишки часто сгруппированы и могут иметь корку. Иногда видны пустулы. Если у вас была экзема до беременности, экзема может ухудшиться во время беременности. Примерно у четверти женщин симптомы экземы улучшаются во время беременности.
Кто болеет экземой во время беременности?
Экзема может возникнуть впервые во время беременности. Если у вас была экзема в прошлом, ваша беременность может спровоцировать обострение. По оценкам, только от 20 до 40 процентов женщин, страдающих экземой во время беременности, имели экзему в анамнезе до беременности.
Что вызывает экзему?
Врачи до сих пор не совсем уверены, что вызывает экзему, но считается, что определенную роль играют экологические и генетические факторы.
Диагностика экземы во время беременности
В большинстве случаев врач ставит диагноз экземы или АЭП, просто взглянув на вашу кожу. Для подтверждения диагноза может быть выполнена биопсия. Сообщите своему врачу о любых изменениях, которые вы заметили во время беременности. Ваш врач захочет исключить любые другие состояния, которые могут вызывать изменения кожи, и убедиться, что это не влияет на вашего ребенка. Ваш врач захочет узнать:
Для подтверждения диагноза может быть выполнена биопсия. Сообщите своему врачу о любых изменениях, которые вы заметили во время беременности. Ваш врач захочет исключить любые другие состояния, которые могут вызывать изменения кожи, и убедиться, что это не влияет на вашего ребенка. Ваш врач захочет узнать:
- когда начались кожные изменения
- если вы что-то изменили в своем распорядке дня или образе жизни, включая диету, что может способствовать изменениям вашей кожи
- о ваших симптомах и о том, как они влияют на вашу повседневную жизнь улучшение или ухудшение симптомов
Принесите с собой список лекарств, которые вы принимаете в настоящее время, а также любые лекарства или методы лечения, которые вы уже применяли для лечения экземы.
Как лечить экзему во время беременности?
В большинстве случаев экзему, вызванную беременностью, можно контролировать с помощью увлажняющих средств и мазей. Если экзема достаточно тяжелая, врач может назначить стероидную мазь для нанесения на кожу. Топические стероиды
Если экзема достаточно тяжелая, врач может назначить стероидную мазь для нанесения на кожу. Топические стероиды
кажутся безопасными
во время беременности, но поговорите со своим врачом о любых опасениях. Они могут помочь вам понять ваши варианты лечения и связанные с ними риски. Есть некоторые свидетельства того, что УФ-терапия также может помочь в лечении экземы. Избегайте любого лечения, которое включает метотрексат (Trexail, Rasuvo) или псорален плюс ультрафиолет А (PUVA) во время беременности. Они могут нанести вред плоду. Вы также можете предпринять шаги, чтобы помочь предотвратить экзему или остановить ее ухудшение:
- Принимайте теплый умеренный душ вместо горячего.
- Держите кожу увлажненной с помощью увлажняющих средств.
- Наносите увлажняющий крем сразу после душа.
- Носите свободную одежду, которая не будет раздражать кожу. Выбирайте одежду из натуральных материалов, таких как хлопок. Одежда из шерсти и конопли может вызвать дополнительное раздражение кожи.

- Избегайте агрессивного мыла или чистящих средств для тела.
- Если вы живете в сухом климате, рассмотрите возможность использования дома увлажнителя воздуха. Обогреватели также могут сушить воздух в вашем доме.
- Пейте воду в течение дня. Это полезно не только для вашего здоровья и здоровья вашего ребенка, но и для вашей кожи.
Узнайте больше: Домашнее лечение и профилактика экземы »
Что вы думаете?
Экзема во время беременности, как правило, не опасна для матери или ребенка. В большинстве случаев экзема должна пройти после беременности. Однако иногда экзема может продолжаться даже после беременности. Вы также можете подвергаться повышенному риску развития экземы во время любых будущих беременностей. Экзема не связана с какими-либо проблемами с фертильностью и не вызовет долгосрочных осложнений ни у вас, ни у вашего ребенка.
Вопросы и ответы: Экзема и кормление грудью
В:
Могу ли я использовать те же методы лечения во время грудного вскармливания, что и во время беременности? Анонимный пациент
A:
Да, вы должны иметь возможность использовать те же увлажняющие средства и даже стероидные кремы для местного применения во время грудного вскармливания.
