На 40 неделе не опустился живот: 40 недель а живот не опускается…. Что делать? — 55 ответов
41 неделя беременности – признаки родов и что происходит на сорок первой неделе беременности, выделения
Что происходит
На 41-й неделе беременности ребенок полностью готов для встречи с мамой. Все внутренние органы сформированы и функционируют. Продолжает развиваться скелет, растут волосы, а ноготки малыша уже настолько длинные, что он вполне может сам себя оцарапать.
Первородный пушок лануго практически исчез, как и смазка, которая покрывала тело плода на всех этапах развития. Восковидный секрет был необходим для защиты кожи от воздействия амниотической жидкости, и к 40 – 41-й неделе беременности его остатки сохранились лишь в кожных складочках, подмышечных впадинах и в области паха.
Пищеварительная система вырабатывает меконий, а кишечник продолжает тренироваться, совершая волнообразные движения. Легкие ребенка накопили достаточно сурфактанта, чтобы предотвратить слипание альвеол на первом в жизни малыша выдохе.
А вот плацента в 40 – 41 неделю беременности уже не может удовлетворить всех потребностей ребенка. Процесс ее старения прогрессирует, и плод получает меньше кислорода и питательных веществ. При этом у будущей мамы начинаются головные боли, повышается давление, отекают конечности, а кроха может пострадать от гипоксии.
Процесс ее старения прогрессирует, и плод получает меньше кислорода и питательных веществ. При этом у будущей мамы начинаются головные боли, повышается давление, отекают конечности, а кроха может пострадать от гипоксии.
Ваше самочувствие
На 41-й неделе беременности ничего нового не происходит. Сейчас шевеления чувствуются реже, так как свободного места в матке практически не осталось. Но все равно вам надо продолжать контролировать их количество. Если ребенок не дает о себе знать на протяжении 3 – 4 часов, вероятно, он просто спит. Съешьте что-нибудь сладкое и полчаса полежите на левом боку. При отсутствии результата через пару часов повторите эти манипуляции еще раз. Если и тогда малыш не откликнется, это повод обратиться к врачу. Чересчур активные или, наоборот, редкие и слабые шевеления также могут свидетельствовать о неблагополучии плода, которое чаще всего связано с нехваткой кислорода.
В 41 неделю беременности нужно обязательно следить за влагалищными выделениями: изменения в них могут о многом рассказать. Например, появление слизи — признак отхождения пробки, которая может выходить постепенно или разом (в этом случае вы увидите на белье густой белесый или желтоватый комок с прожилками крови). Если из родовых путей идет кровь, это может быть симптомом отслойки плаценты. А водянистые выделения появляются при излитии околоплодных вод.
Например, появление слизи — признак отхождения пробки, которая может выходить постепенно или разом (в этом случае вы увидите на белье густой белесый или желтоватый комок с прожилками крови). Если из родовых путей идет кровь, это может быть симптомом отслойки плаценты. А водянистые выделения появляются при излитии околоплодных вод.
Как и на предыдущих сроках, на 41-й неделе беременности возможны болевые ощущения в животе. Тянущие боли обычно вызваны тем, что плод опустился вниз и прижимается головой к тазовому дну. По этой причине боли могут возникать не только в животе, но также в пояснице, бедрах, паху и ногах.
Вам нужно отдыхать, поэтому, если не получилось уснуть ночью, выделяйте время для сна днем — пора набираться сил перед родами.
Факторы риска
На 40 – 41-й неделе беременности основной опасностью для малыша является старение плаценты. Также на этом сроке возможен поздний токсикоз, главные симптомы которого — отеки и повышение артериального давления. Поэтому, если вы чувствуете себя плохо или заметили, что отечность тела резко увеличилась, срочно обращайтесь к врачу — возможно, потребуется госпитализация.
Поэтому, если вы чувствуете себя плохо или заметили, что отечность тела резко увеличилась, срочно обращайтесь к врачу — возможно, потребуется госпитализация.
Медицинское наблюдение
На 41-й неделе беременности будущей маме необходимо посетить гинеколога и пройти стандартные процедуры:
- Измерение артериального давления;
- Взвешивание;
- Прослушивание сердцебиения плода;
- Определение высоты матки.
А еще, как всегда, надо сдать на общий анализ мочу и кровь. Кроме стандартных исследований, в 41 неделю беременности могут выполнить проверку секрета молочных желез, изучить качественный состав околоплодных вод, определить наличие смазки на коже ребенка.
На таком позднем сроке врач постоянно следит за состоянием малыша и плаценты, чтобы не пропустить момент, когда беременность станет переношенной.
Помимо обычного обследования, в 40 – 41 неделю беременности гинеколог может назначить:
- Допплерографию.
 С помощью этого исследования оценивается кровоток плода, кровообращение в сосудах матки, плаценте, на основании чего делаются выводы о том, достаточно ли питательных веществ и кислорода получает малыш;
С помощью этого исследования оценивается кровоток плода, кровообращение в сосудах матки, плаценте, на основании чего делаются выводы о том, достаточно ли питательных веществ и кислорода получает малыш; - Кардиотокографию. Во время этой процедуры одновременно записываются маточные сокращения и сердцебиение плода. Результаты исследования позволят установить наличие или отсутствие внутриутробной гипоксии;
- УЗИ. Ультразвуковая диагностика в 41 неделю беременности поможет определить размер плода, количество амниотической жидкости, оценить состояние плаценты и увидеть, не закрывает ли она выход из матки;
- Амниоскопию. Эта процедура дает возможность оценить количество и цвет амниотических вод, состояние плодного пузыря.
При обнаружении каких-либо нарушений врач может предложить кесарево сечение или стимулирование родов.
Рекомендации
В 41 неделю беременности вы должны быть полностью готовы к предстоящим родам и заранее собрать сумку в роддом, чтобы не нервничать во время схваток.
Обязательно возьмите с собой:
- Паспорт;
- Обменную карту;
- Медицинский страховой полис;
- Сотовый телефон;
- Халат;
- Тапочки;
- Одну-две упаковки гигиенических прокладок;
- Пару бюстгальтеров.
Со вниманием относитесь к советам своего врача и следуйте всем его указаниям. Старайтесь не нервничать. Соблюдайте режим питания, предписанный доктором. На сроке 41 неделя беременности потребляйте как можно больше фруктов и кисломолочных продуктов, откажитесь от сахара, кондитерских изделий, шоколада, мучного, жирной и жареной пищи. Нелишним будет прием витаминного комплекса, рекомендованного специалистом.
При хорошем самочувствии можно выполнять несложную физическую работу по дому и в сопровождении родных выходить на прогулки. Умеренная двигательная активность на 40 – 41-й неделе беременности очень полезна: она способствует снижению чувства тревоги и может мягко стимулировать процесс родов.
Кроме того, ускорить появление малыша на свет поможет секс. Если нет никаких противопоказаний, то врачи только приветствуют (и даже рекомендуют) интимную близость на сроке 40 – 41 неделя беременности.
Беременность и роды
Девятый месяц беременности: изменения в женском организме и развитие плода по неделям
Уход за новорожденным
Приданное для новорожденного
Что необходимо иметь дома к выписке, какую коляску и кроватку выбрать, и какую технику приобрести?
Беременность и роды
Что взять с собой в роддом
Беременность и роды
Психология беременности и материнства
Позитивный настрой и преодоление страхов во время беременности, психологическая гигиена и самочувствие женщины.
Беременность и роды
Как подготовиться к беременности
Как правильно организовать свою жизнь перед родами и как выбрать родильный дом.
Общение с ребенком
Как подготовиться к рождению малыша?
Как построить отношения между старшим и младшим ребенком и к чему нужно быть готовыми.
Грудное вскармливание
Все о грудном вскармливании
Давайте развеем самые популярные заблуждения, связанные с кормлением грудью.
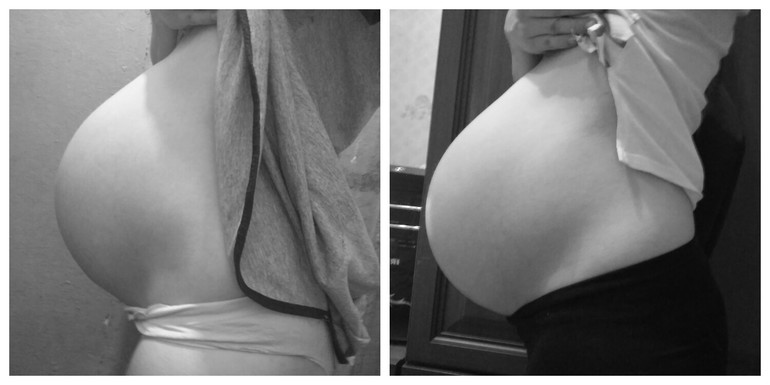
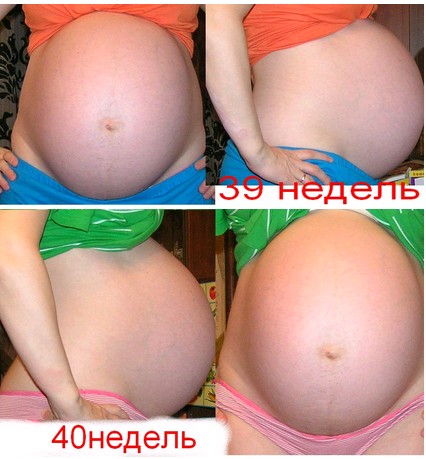
Узнаем как женщина может определить, когда опустился живот перед родами?
Когда приближаются роды, в организме женщины происходит ряд изменений. Будущая мама может заметить, что появились тренировочные схватки, частые смены настроения, ухудшился аппетит, но дышать стало легче.
Будущая мама может заметить, что появились тренировочные схватки, частые смены настроения, ухудшился аппетит, но дышать стало легче.
Одним из таких признаков является опущение дна матки, которое в народе имеет название «опущение живота». Когда это происходит, значит, роды уже совсем близко.
Как понять, что живот опустился? Давайте-ка рассмотрим вкратце те изменения, которые происходят в организме женщины во время беременности. Матка, когда в ней находится плод, меняет расположение внутренних органов в организме: желудок приподнимается вверх, появляется давление на легкие, что вызывает сбои дыхательной системы на последнем триместре.
Узнаем когда и за сколько опускается живот до родов?
Считается, что признаком того, что малыш начал свой путь в этот мир, является опущение живота…
Однако, начиная примерно с 33 недели, живот может начать опускаться. Ребенок, когда собирается появиться на свет, начинает продвигаться ближе к выходу и занимать предлежащую сторону в районе малого таза. Малыш принимает ту позу, в которой ему будет удобно.
Малыш принимает ту позу, в которой ему будет удобно.
Большинство беременных чувствуют, когда у них уже опустился живот: дыхание становится не таким затрудненным, пропадает одышка, потому что матка не давит на диафрагму. Притом сразу же исчезают отрыжка и изжога, ведь внутренние органы, расположенные в верхней части брюшной полости, возвращаются на свои места и освобождаются от гнета.
Но когда опустился живот, женщина начинает испытывать многие другие неприятные ощущения: все чаще хочется в туалет, чувствуются неудобства при ходьбе и в сидячем положении, некоторые боли в промежности и районе малого таза, сложности со сном (тяжело выбрать удобную позу). Основная причина этого – давление матки на мочевой пузырь и прямую кишку. Головка же ребенка располагается в районе малого таза.
Узнаем когда опускается живот при беременности? 3-й…
3 триместр беременности: в этот период у женщины отчетливо виден живот, а ребенок в нем вовсю…
Однако многие будущие мамы, когда опускается живот, даже и не замечают подобных изменений и ощущений. У всех этот процесс протекает по-разному, и это не зависит от возраста и количества предыдущих беременностей. Основной признак того, что опустился живот — это увеличение пространства между грудью и животом. Если между ними помещается ладонь, значит, все уже свершилось. Однако у многих бывает и по-другому: живот опускается совсем незаметно и непосредственно перед родами. В каждом организме происходят только ему свойственные изменения.
У всех этот процесс протекает по-разному, и это не зависит от возраста и количества предыдущих беременностей. Основной признак того, что опустился живот — это увеличение пространства между грудью и животом. Если между ними помещается ладонь, значит, все уже свершилось. Однако у многих бывает и по-другому: живот опускается совсем незаметно и непосредственно перед родами. В каждом организме происходят только ему свойственные изменения.
Нет четко определенного периода, когда опускается живот перед родами. У большинства женщин это происходит примерно за 2-3 недели до запуска родовой деятельности. Однако у тех, кто рожает не в первый раз, это может произойти и непосредственно перед самими родами или за несколько дней до них.
Не стоит переживать, если уже приближается 39 или 40 неделя, а живот не опустился. Просто в таком случае лучше больше двигаться, схватки переносить вертикально, чтобы ускорить продвижение ребенка по родовым путям.
Если вы, например, заметили, что у вас опустился живот раньше (как вам кажется) положенного срока, тоже не стоит предаваться панике. Несмотря на то, что этот процесс считается основным признаком приближающихся родов, никто точно не сможет определить, когда именно это произойдет – через неделю или через месяц.
Несмотря на то, что этот процесс считается основным признаком приближающихся родов, никто точно не сможет определить, когда именно это произойдет – через неделю или через месяц.
У каждой женщины, как отмечалось ранее, живот опускается в положенный ему срок, который даже врач не может предугадать. Все временные рамки считаются нормой, поэтому будущей маме не следует паниковать, если по ее подсчетам, процесс уже должен был начаться или произошел гораздо раньше положенного срока. Не нужно концентрировать свое внимание на этом признаке. Поверьте, что рожать с животом, который не успел опуститься, вы не будете. Рано или поздно это все равно произойдет. Так что ждите приближающихся родов спокойно и уверенно, без лишних нервных перенапряжений. Они могут только нанести вред вашему ребенку.
Определение нормального и аномального роста плода: перспективы и проблемы
1. Gluckman PD, Hanson MA, Cooper C, Thornburg KL. Влияние условий внутриутробного развития и раннего периода жизни на здоровье и болезни взрослых.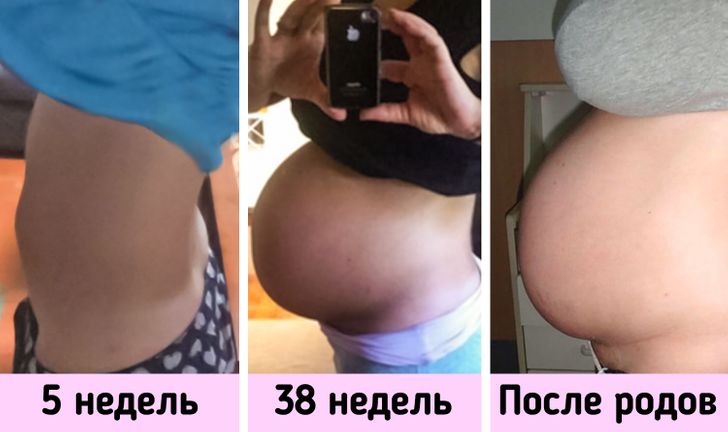 N Engl J Med. 2008; 359: 61–73. [PMC free article] [PubMed] [Google Scholar]
N Engl J Med. 2008; 359: 61–73. [PMC free article] [PubMed] [Google Scholar]
2. Американский колледж акушеров и гинекологов. Дресслер М., Бойд Э. Внутриутробный рост, оцененный на основе данных о массе тела при рождении на сроке от 24 до 42 недель беременности. Педиатр. 1963;32:793–800. [PubMed] [Google Scholar]
4. Brenner WE, Edeman DA, Hendricks CH. Стандарт роста плода для Соединенных Штатов Америки. Am J Obstet Gynecol. 1976; 126: 555–564. [PubMed] [Google Scholar]
5. Williams RL, Creasy RK, Cunninghaqm GC, Hawes WE, Norris FD, Tashiro M. Рост плода и перинатальная жизнеспособность в Калифорнии. Акушерство Гинекол. 1982; 59: 624–632. [PubMed] [Google Scholar]
6. Чжан Дж., Боуз В.А., мл. Модели соотношения массы тела и гестационного возраста в Великобритании в зависимости от расы, пола и паритета населения США. Акушерство Гинекол. 1995;86:200–208. [PubMed] [Google Scholar]
7. Александр Г.Р., Хаймс Дж.Х., Кауфман Р.Б., Мор Дж., Коган М. Национальный справочник США по внутриутробному развитию. Акушерство Гинекол. 1996; 87: 163–168. [PubMed] [Google Scholar]
Акушерство Гинекол. 1996; 87: 163–168. [PubMed] [Google Scholar]
8. Крамер М.С., Платт Р.В., Вен С.В., Джозеф К.С., Аллен А., Абрахамович М., Блондель Б., Бреарт Г. для Исследовательской группы здоровья плода/младенца Канадской системы перинатального наблюдения. Новый и улучшенный популяционный канадский эталон массы тела при рождении для гестационного возраста. Педиатрия. 2001;108(2):e35. [PubMed] [Академия Google]
9. Weiner CP, Sabbagha RE, Vaisrub N, Depp R. Гипотетическая модель, предполагающая субоптимальный внутриутробный рост у недоношенных детей. Акушерство Гинекол. 1985; 65: 323–326. [PubMed] [Google Scholar]
10. Secher NJ, Hansen PK, Thomsen BL, Keiding N. Задержка роста у недоношенных детей. Br J Obstet Gynecol. 1987; 94: 115–120. [PubMed] [Google Scholar]
11. Ott WJ. Задержка внутриутробного развития и преждевременные роды. Am J Obstet Gynecol. 1993; 168:1710–1717. [PubMed] [Академия Google]
12. Hediger ML, Scholl TO, Schall JI, Miller LW, Fischer RL.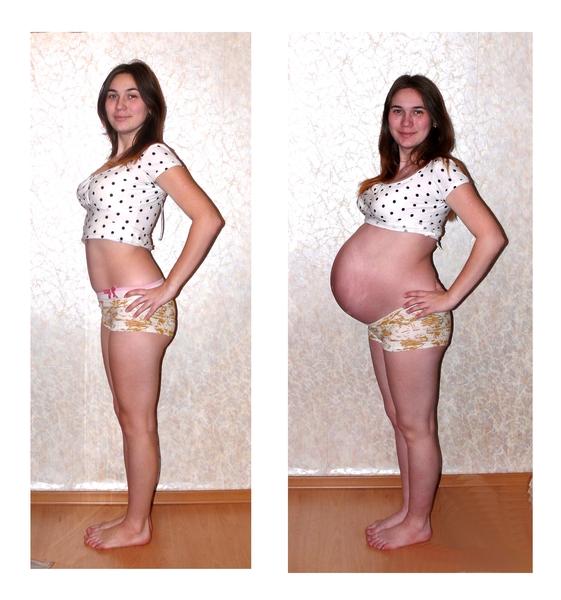 Рост плода и этиология преждевременных родов. Акушерство Гинекол. 1995; 85: 175–182. [PubMed] [Google Scholar]
Рост плода и этиология преждевременных родов. Акушерство Гинекол. 1995; 85: 175–182. [PubMed] [Google Scholar]
13. Zeitlin J, Ancel PY, Saurel-Cubizolles MJ, Papiernik E. Связь между задержкой внутриутробного развития и преждевременными родами: эмпирический подход с использованием данных европейского исследования случай-контроль. Br J Obstet Gynaecol. 2000; 107: 750–758. [PubMed] [Google Scholar]
14. Буковски Р., Ган Д., Деннинг Дж., Сааде Г. Нарушение роста плода, предназначенного для преждевременных родов. Am J Obstet Gynecol. 2001; 185: 463–467. [PubMed] [Академия Google]
15. Гардоси Д.О. Недоношенность и задержка роста плода. Ранний Хам Дев. 2005; 81: 43–49. [PubMed] [Google Scholar]
16. Моркен Н.Х., Каллен К., Якобссон Б. Рост плода и начало родов: общенациональное популяционное исследование недоношенных детей. Am J Obstet Gynecol. 2006; 195:154–161. [PubMed] [Google Scholar]
17. Hutcheon JA, Zhang X, Cnattingius S, Kramer MS, Platt RW. Индивидуальные процентили веса при рождении: имеет ли значение поправка на материнские характеристики? БЖОГ. 2008;115:1397–1404. [PubMed] [Google Scholar]
Индивидуальные процентили веса при рождении: имеет ли значение поправка на материнские характеристики? БЖОГ. 2008;115:1397–1404. [PubMed] [Google Scholar]
18. Ott WJ, Doyle S. Нормальная кривая веса плода при УЗИ. Акушерство Гинекол. 1982; 59: 603–606. [PubMed] [Google Scholar]
19. Marsal K, Persson PH, Larsen T, Lilja H, Selbing A, Sultan B. Кривые внутриутробного роста на основе ультразвуковой оценки веса плода. Акта Педиатр. 1996; 85: 843–848. [PubMed] [Google Scholar]
20. Cooke RWI. Обычные нормы массы тела при рождении скрывают задержку роста плода у недоношенных детей. Arch Dis Child Fetal Neonatal Ed. 2007;92: F189–F192. [Бесплатная статья PMC] [PubMed] [Google Scholar]
21. Zhang X, Platt RW, Cnattingius S, Joseph KS, Kramer MS. Использование индивидуальных стандартов массы тела при рождении в сравнении с популяционными стандартами для прогнозирования перинатальной смертности. БЖОГ. 2007; 114: 474–477. [PubMed] [Google Scholar]
22. Детер Р. Л., Харрист Р.Б., Хэдлок Ф.П., Пойндекстер А.Н. Продольные исследования роста плода с использованием УЗИ с динамическим изображением. Am J Obstet Gynecol. 1982; 143: 545–554. [PubMed] [Академия Google]
Л., Харрист Р.Б., Хэдлок Ф.П., Пойндекстер А.Н. Продольные исследования роста плода с использованием УЗИ с динамическим изображением. Am J Obstet Gynecol. 1982; 143: 545–554. [PubMed] [Академия Google]
23. Джинти П., Кантрен Ф., Ромеро Р., Кусарт Э., Хоббинс Дж. К. Продольное исследование роста массы тела плода. J УЗИ Мед. 1984; 3: 321–328. [PubMed] [Google Scholar]
24. Hadlock FP, Harrist RB, Martinez-Poyer J. Внутриутробный анализ роста плода: сонографический стандарт веса. Радиология. 1991; 181: 129–133. [PubMed] [Google Scholar]
25. Gallivan S, Robson SC, Chang TC, Vaughan J, Spencer JAD. Исследование роста плода с использованием серийных данных УЗИ. УЗИ Акушерство Гинекол. 1993;3:109–114. [PubMed] [Google Scholar]
26. Альтман Д.Г., Читти Л.С. Таблицы размеров плода: 1. Методика. Br J Obstet Gynaecol. 1994; 101: 29–34. [PubMed] [Google Scholar]
27. Snijders RJM, Nicolaides KH. Биометрия плода в сроке беременности 14-40 недель. УЗИ Акушерство Гинекол. 1994; 4:34–48. [PubMed] [Google Scholar]
1994; 4:34–48. [PubMed] [Google Scholar]
28. Mongelli M, Gardosi J. Продольное исследование роста плода в подгруппах населения с низким уровнем риска. Ультразвуковая акушерка Gyencol. 1995; 106: 126–135. [PubMed] [Академия Google]
29. Kurmanavicius J, Wright EM, Royston P, Wisser J, Huch R, Huch A, Zimmermann R. Ультразвуковая биометрия плода: 1. Контрольные значения головы. БЖОГ. 1999; 106: 126–135. [PubMed] [Google Scholar]
30. Kurmanavicius J, Wright EM, Royston P, Zimmermann R, Huch R, Huch A, Wisser J. Ультразвуковая биометрия плода: 2. Референтные значения длины живота и бедра. БЖОГ. 1999; 106: 136–143. [PubMed] [Google Scholar]
31. Di Battista E, Bertino E, Benso L, Fabris C, Aicardi G, Pagliano M, et al. Стандарты продольного расстояния роста плода. Acta Obstet Gynecol Scand. 2000;79: 165–173. [PubMed] [Google Scholar]
32. Jacquemyn Y, Sys SU, Verdonk P. Биометрия плода в разных этнических группах. Раннее развитие гула. 2000;57:1–13. [PubMed] [Google Scholar]
[PubMed] [Google Scholar]
33. Nascrat H, Bondagji NS. Ультразвуковая биометрия арабских плодов. Intl J Gynecol Obstet. 2005; 88: 173–178. [PubMed] [Google Scholar]
34. Джонсен С.Л., Расмуссен С., Уилсгаард Т., Соллиен Р., Кисеруд Т. Продольные референтные диапазоны для расчетной массы плода. Acta осбстет Gynecol Scand. 2006; 85: 286–29.7. [PubMed] [Google Scholar]
35. Джонсен С.Л., Уилсгаард Т., Расмуссен С., Соллиен Р., Кисеруд Т. Продольные справочные диаграммы для роста головы, живота и бедра плода. Eur J Obstet Gynecol Reprod Bio. 2006; 127:172–185. [PubMed] [Google Scholar]
36. Salomon LJ, Duyme M, Crequat J, Brodaty G, Talmant C, Fries N, Althuser M. Французская биометрия плода: эталонные уравнения и сравнение с другими диаграммами. УЗИ Акушерство Гинекол. 2006; 28: 193–198. [PubMed] [Академия Google]
37. Юнг С.И., Ли Ю.Х., Мун М.Х. и др. Справочные таблицы и уравнения корейской биометрии плода. Пренат Диагн. 2007; 27: 545–551. [PubMed] [Google Scholar]
38. Leung TN, Pang MW, Daljit SS, et al. Биометрия плода у этнических китайцев: бипариетальный диаметр, окружность головы, окружность живота и длина бедра. УЗИ Акушерство Гинекол. 2008; 31: 321–327. [PubMed] [Google Scholar]
Leung TN, Pang MW, Daljit SS, et al. Биометрия плода у этнических китайцев: бипариетальный диаметр, окружность головы, окружность живота и длина бедра. УЗИ Акушерство Гинекол. 2008; 31: 321–327. [PubMed] [Google Scholar]
39. Оуэн П., Доннет М.Л., Огстон С.А., Кристи А.Д., Хоуи П.В., Патель Н.Б. Нормы ультразвуковой скорости роста плода. БЖОГ. 1996;103:60–69. [PubMed] [Google Scholar]
40. Merialdi M, Caulfield LE, Zavaleta N, Figueroa A, Costigan KA, Dominici F, Dipietro JA. Рост плода в Перу: сравнение с международными таблицами размеров плода и последствия для оценки роста плода. УЗИ Акушерство Гинекол. 2005; 26: 123–128. [PubMed] [Google Scholar]
41. Stratton JF, Scanaill SN, Stuart B, Turner MJ. Подвержены ли дети с нормальным весом при рождении, не достигшие своего потенциала роста, установленного ультразвуковым исследованием, повышенному риску? УЗИ Акушерство Гинекол. 1995;5:114–118. [PubMed] [Google Scholar]
42. Оуэн П., Харролд А.Дж., Фаррелл Т. Размер плода и скорость роста в прогнозировании интранатального кесарева сечения при дистрессе плода. Br J Obstet Gynecol. 1997; 104:445–449. [PubMed] [Google Scholar]
Размер плода и скорость роста в прогнозировании интранатального кесарева сечения при дистрессе плода. Br J Obstet Gynecol. 1997; 104:445–449. [PubMed] [Google Scholar]
43. Overpeck MD, Hediger ML, Zhang J, Trumble AC, Klebanoff MA. Масса тела при рождении для гестационного возраста мексиканских американских младенцев, родившихся в Соединенных Штатах. Акушерство Гинекол. 1999; 93: 943–947. [PubMed] [Google Scholar]
44. Россавик И.К., Детер Р.Л. Математическое моделирование роста плода: I. Основные принципы. Дж. Клин Ультразвук. 1984;12:529–533. [PubMed] [Google Scholar]
45. Россавик И.К., Детер Р.Л. Математическое моделирование роста плода: II. Головной куб (A), брюшной куб (B) и их соотношение (A/B) J Clin УЗИ. 1984; 12: 535–545. [PubMed] [Google Scholar]
46. Россавик И.К., Детер Р.Л. Математическое моделирование роста плода: III. Оценка роста головы по площади профиля головы. Дж. Клин Ультразвук. 1987; 15: 23–30. [PubMed] [Google Scholar]
47. Россавик И.К., Детер Р.Л. Математическое моделирование роста плода: IV. Оценка роста туловища по площади брюшного профиля. Дж. Клин Ультразвук. 1987;15:31–35. [PubMed] [Google Scholar]
Россавик И.К., Детер Р.Л. Математическое моделирование роста плода: IV. Оценка роста туловища по площади брюшного профиля. Дж. Клин Ультразвук. 1987;15:31–35. [PubMed] [Google Scholar]
48. Детер Р.Л., Россавик И.К., Харрист Р.Б., Хэдлок Ф.П. Математическое моделирование роста плода: разработка эталонов индивидуальных кривых роста. Акушерство Гинекол. 1986; 68: 156–161. [PubMed] [Google Scholar]
49. Детер Р.Л., Россавик И.К. Упрощенный метод определения индивидуальных стандартов кривой роста. Акушерство Гинекол. 1987; 70: 801–806. [PubMed] [Google Scholar]
50. Smith GCS, Smith MFS, McNay MB, Fleming JEE. Рост в первом триместре и риск низкой массы тела при рождении. N Engl J Med. 1998;339:1817–1822. [PubMed] [Google Scholar]
51. Bukowski R, Smith GCS, Malone FD, et al. Рост плода на ранних сроках беременности и риск рождения ребенка с низкой массой тела при рождении: проспективное когортное исследование. БМЖ. 2007; 334:836. [Бесплатная статья PMC] [PubMed] [Google Scholar]
52. Педерсен Н.Г., Фигерас Ф., Войдеманн К.Р., Табор А., Гардози Дж. Ранний размер плода и рост как предикторы неблагоприятного исхода. Акушерство Гинекол. 2008; 112: 765–771. [PubMed] [Google Scholar]
Педерсен Н.Г., Фигерас Ф., Войдеманн К.Р., Табор А., Гардози Дж. Ранний размер плода и рост как предикторы неблагоприятного исхода. Акушерство Гинекол. 2008; 112: 765–771. [PubMed] [Google Scholar]
53. Gardosi J, Mongelli M, Wilcox M, Chang A. Регулируемый стандарт веса плода. УЗИ Акушерство Гинекол. 1995;6:168–174. [PubMed] [Google Scholar]
54. Шилдс Л.Э., Хафф Р.В., Джексон Г.М., Олив Д.Л., Паттерсон Р.М. Рост плода: сравнение кривых роста с математическим моделированием. J УЗИ Мед. 1993; 5: 271–274. [PubMed] [Google Scholar]
55. Pineau JC, Thiebaugeorges O, Guihard-Costa AM. Оптимальные стандарты биометрии плода: каждому измерению соответствует своя модель. Диагностика плода Тер. 2006; 21: 396–399. [PubMed] [Google Scholar]
56. Gardosi J, Chang A, Kalyan B, Sahota D, Symonds EM. Индивидуальные графики антенатального роста. Ланцет. 1992;339:283–287. [PubMed] [Google Scholar]
57. Ариюки Ю., Хата Т., Китао М. Оценка перинатального исхода с помощью индивидуальной оценки роста: сравнение с традиционными методами. Педиатрия. 1995; 96: 36–42. [PubMed] [Google Scholar]
Педиатрия. 1995; 96: 36–42. [PubMed] [Google Scholar]
58. Клауссон Б., Гардози Дж., Фрэнсис А., Кнаттингиус С. Перинатальные исходы при родах SGA, определяемые индивидуальными стандартами массы тела при рождении по сравнению с популяционными. Br J Obstet Gynecol. 2001; 108: 830–834. [PubMed] [Google Scholar]
59. Оуэн П., Фаррелл Т., Хардвик Дж. К., Хан К. С. Взаимосвязь между индивидуальными процентилями массы тела при рождении и неонатальными антропометрическими характеристиками ограничения роста. БЖОГ. 2002;109: 658–662. [PubMed] [Google Scholar]
60. Буковски Р. Потенциал роста плода и исход беременности. Семин Перинатол. 2004; 28:51–58. [PubMed] [Google Scholar]
61. Groom KM, Poppe KK, North RA, McCowan LME. Младенцы с малым весом для гестационного возраста, классифицированные по индивидуальным или популяционным центилям массы тела при рождении: влияние гестационного возраста на момент родов. Am J Obstet Gynecol. 2007;197:239.e1–239.e5. [PubMed] [Google Scholar]
62. Лайон В., Ховатсон А., Хан К.С., Оуэн П. Нескорректированные и индивидуальные процентили веса при выявлении задержки роста среди мертворожденных. БЖОГ. 2004; 111:1460–1463. [PubMed] [Академия Google]
Лайон В., Ховатсон А., Хан К.С., Оуэн П. Нескорректированные и индивидуальные процентили веса при выявлении задержки роста среди мертворожденных. БЖОГ. 2004; 111:1460–1463. [PubMed] [Академия Google]
63. Даниелян П.Дж., Оллман А.К.Дж., Стир П.Дж. Ухудшаются ли акушерские и неонатальные исходы у плодов, не достигших собственного потенциала роста? БЖОГ. 1992; 99: 452–454. [PubMed] [Google Scholar]
64. Сандерсон Д.А., Уилкокс М.А., Джонсон И.Р. Индивидуальный коэффициент массы тела при рождении: новый метод выявления задержки внутриутробного развития. БЖОГ. 1994; 101:310–314. [PubMed] [Google Scholar]
65. Бернстайн И.Н., Мохс Г., Рукуа М., Бэджер Г.Дж. Случай гибридных «кривых роста плода»: популяционная оценка нормального размера плода в зависимости от гестационного возраста. J Matern Fetal Med. 1996;5:124–127. [PubMed] [Google Scholar]
66. Sciscione AC, Gorman R, Callan NA. Корректировка стандартов массы тела при рождении с учетом характеристик матери и младенца улучшает прогнозирование исхода у новорожденных с малым весом для гестационного возраста. Am J Obstet Gynecol. 1996; 175: 544–547. [PubMed] [Google Scholar]
Am J Obstet Gynecol. 1996; 175: 544–547. [PubMed] [Google Scholar]
67. Bukowski R, Uchida T, Smith GCS, et al. Индивидуальные нормы оптимального роста плода: потенциал роста плода. Акушерство Гинекол. 2008; 111:1065–1076. [PubMed] [Академия Google]
68. Wilcox AJ, Skjaerven R. Масса тела при рождении и перинатальная смертность: влияние гестационного возраста. Am J Общественное здравоохранение. 1992; 82: 378–382. [Бесплатная статья PMC] [PubMed] [Google Scholar]
69. Туран С., Миллер Дж., Башат А.А. Комплексное тестирование и лечение при задержке роста плода. Семин Перинатол. 2008; 32: 194–200. [PubMed] [Google Scholar]
70. Ott WJ. Ограничение внутриутробного развития и ультразвуковая допплерография. J УЗИ Мед. 2000;19:661–665. [PubMed] [Академия Google]
71. Башат А.А., Вайнер С.П. Допплерография пупочной артерии для выявления маловесного плода, нуждающегося в дородовом наблюдении. Am J Obstet Gynecol. 2000; 182: 154–158. [PubMed] [Google Scholar]
72. Ott WJ. Диагностика задержки внутриутробного развития плода: сравнение показателей УЗИ. Ам Дж. Перинатол. 2002; 19: 133–137. [PubMed] [Google Scholar]
Ott WJ. Диагностика задержки внутриутробного развития плода: сравнение показателей УЗИ. Ам Дж. Перинатол. 2002; 19: 133–137. [PubMed] [Google Scholar]
73. Башат А.А. Комплексное тестирование плода при задержке роста: сочетание многососудистого допплеровского и биофизического параметров. УЗИ Акушерство Гинекол. 2003; 21:1–8. [PubMed] [Академия Google]
74. Baschat AA, Galan HL, Bhide A, et al. Допплеровская и биофизическая оценка плода с задержкой роста: распределение результатов тестов. УЗИ Акушерство Гинекол. 2006; 27:41–47. [PubMed] [Google Scholar]
75. Salafia CM, Minior VK, Pezzullo JC, Popek EJ, Rosenkrantz TS, Vintzileos AM. Задержка внутриутробного развития у младенцев со сроком гестации менее тридцати двух недель: сопутствующие плацентарные патологические признаки. Am J Obstet Gynecol. 1995; 173:1049–1057. [PubMed] [Академия Google]
76. Baschat AA, Hecher K. Ограничение роста плода из-за плацентарной болезни. Семин Перинатол. 2004; 28: 67–80. [PubMed] [Google Scholar]
77. Baschat AA, Gembruch U, Harman CR. Последовательность изменений допплеровских и биофизических параметров по мере усугубления выраженной задержки роста плода. УЗИ Акушерство Гинекол. 2001; 18: 571–577. [PubMed] [Google Scholar]
Baschat AA, Gembruch U, Harman CR. Последовательность изменений допплеровских и биофизических параметров по мере усугубления выраженной задержки роста плода. УЗИ Акушерство Гинекол. 2001; 18: 571–577. [PubMed] [Google Scholar]
78. Harman CR, Baschat AA. Комплексная оценка состояния плода: какие допплеровские исследования следует провести? Curr Opin Obstet Gynecol. 2003; 15: 147–157. [PubMed] [Академия Google]
79. Cnossen JS, Morris RK, ter Riet G, et al. Использование ультразвуковой допплерографии маточных артерий для прогнозирования преэклампсии и задержки внутриутробного развития: систематический обзор и двусторонний метаанализ. CMAJ. 2008; 178: 701–711. [Бесплатная статья PMC] [PubMed] [Google Scholar]
80. Westergaard HB, Langhoff-Roos J, Lingman G, Marsal K, Kreiner S. Критическая оценка использования ультразвуковой допплерографии пупочной артерии при беременности с высоким риском: использование мета-анализов в доказательном акушерстве. УЗИ Акушерство Гинекол. 2001; 17: 466–476. [PubMed] [Академия Google]
2001; 17: 466–476. [PubMed] [Академия Google]
81. Fong KW, Ohlsson A, Hannah ME, et al. Прогнозирование перинатального исхода у плодов с подозрением на задержку внутриутробного развития: допплерографическое исследование мозговых, почечных и пупочных артерий плода. Радиология. 1999; 213: 681–689. [PubMed] [Google Scholar]
82. Джорн Х., Рат В. Сравнение допплеровских сонографических исследований пупочных и маточных артерий при беременности с высоким риском. Диагностика плода Тер. 1998; 13: 150–153. [PubMed] [Google Scholar]
83. Kofinas AD, Penry M, Hatjis CG. Индекс соответствия-дефицита веса: сочетание сопротивления пупочной артерии и дефицита роста для прогнозирования задержки внутриутробного развития и неблагоприятного перинатального исхода. J Reprod Med. 1994;39:595–600. [PubMed] [Google Scholar]
84. Маулик Д., Фрэнсис Эванс Дж., Раголия Л. Ограничение роста плода: патогенные механизмы. Клин Обстет Гинекол. 2006; 49: 219–227. [PubMed] [Google Scholar]
85. Gagnon A, Wilson RD, Audibert F, et al. Акушерские осложнения, связанные с аномальными маркерами анализов материнской сыворотки. J Obstet Gynaecol Can. 2008; 30: 918–932. [PubMed] [Google Scholar]
Gagnon A, Wilson RD, Audibert F, et al. Акушерские осложнения, связанные с аномальными маркерами анализов материнской сыворотки. J Obstet Gynaecol Can. 2008; 30: 918–932. [PubMed] [Google Scholar]
86. Crispi F, Dominguez C, Llurba E, Martin-Gallan P, Cabero L, Gratacos E. Плацентарные ангиогенные факторы роста и результаты допплерографии маточных артерий для характеристики различных подмножеств при преэклампсии и изолированных задержка внутриутробного развития. Am J Obstet Gynecol. 2006;195: 201–207. [PubMed] [Google Scholar]
87. Romero R, Nien JK, Espinoza J, et al. Продольное исследование ангиогенных (плацентарный фактор роста) и антиангиогенных (растворимый эндоглин и растворимый рецептор сосудистого эндотелиального фактора роста-1) факторов при нормальной беременности и у пациенток с предрасположенностью к развитию преэклампсии и рождению новорожденного с малым весом для гестационного возраста. J Материнско-плодный ненатальный мед. 2008; 21:9–23. [Бесплатная статья PMC] [PubMed] [Google Scholar]
88. Chaiworapongsa T, Espinoza J, Gotsch F, et al. Концентрация рецептора-1 растворимого сосудистого эндотелиального фактора роста в материнской плазме повышена при SGA, и величина увеличения связана с допплеровскими аномалиями в кровообращении матери и плода. J Материнско-плодовая неонатальная медицина. 2008; 21:25–40. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Chaiworapongsa T, Espinoza J, Gotsch F, et al. Концентрация рецептора-1 растворимого сосудистого эндотелиального фактора роста в материнской плазме повышена при SGA, и величина увеличения связана с допплеровскими аномалиями в кровообращении матери и плода. J Материнско-плодовая неонатальная медицина. 2008; 21:25–40. [Бесплатная статья PMC] [PubMed] [Google Scholar]
89. Папагеоргиу А.Т., Лесли К. Доплерография маточных артерий в прогнозировании неблагоприятного исхода беременности. Текущее мнение Obstet Gynecol. 2007; 19: 103–109. [PubMed] [Google Scholar]
90. Espinoza J, Romero R, Nien JK, et al. Выявление пациенток с риском раннего развития и/или тяжелой преэклампсии с использованием допплеровской велосиметрии маточных артерий и плацентарного фактора роста. Am J Obstet Gynecol. 2007;196:326.e1–326.e13. [Бесплатная статья PMC] [PubMed] [Google Scholar]
91. Берсингер Н.А., Опдегард Р.А. Уровни плацентарных белков в сыворотке крови во втором и третьем триместрах беременности при преэклампсии и малоплодных беременностях. Acta Obstet Gynecol Scand. 2004; 83: 37–45. [PubMed] [Google Scholar]
Acta Obstet Gynecol Scand. 2004; 83: 37–45. [PubMed] [Google Scholar]
92. Пек Дж. Д., Халка Б. С., Савиц Д. А., Бэрд Д., Пул С., Ричардсон Б. Э. Точность показателей роста плода как суррогатных показателей уровня стероидных гормонов во время беременности. Am J Эпидемиол. 2003; 157: 258–266. [PubMed] [Google Scholar]
93. Dunger DB, Petry CJ, Ong KK. Генетические вариации и нормальный рост плода. 1: Горм.рез. 2006; 65: 34–40. [PubMed] [Академия Google]
94. Kaku K, Osada H, Seki K, Sekiya S. Инсулиноподобный фактор роста 2 (IGF2) и варианты гена рецептора IGF2 связаны с ростом плода. Акта Педиатр. 2007; 96: 363–367. [PubMed] [Google Scholar]
95. Osada H, Seki K, Sekiya S. Генетические вариации в области гена инсулина связаны с ускоренным ростом плода. Тохоку J Exp Med. 2007; 212:27–34. [PubMed] [Google Scholar]
96. Комбс К.А., Розенн Б., Миодовник М., Сиддики Т.А. Сонографическая EFW и макросомия: существует ли оптимальная формула для прогнозирования диабетической макросомии плода? J Matern-Fetal Med. 2000;9: 55–61. [PubMed] [Google Scholar]
2000;9: 55–61. [PubMed] [Google Scholar]
97. Catalano PM, Tyzbir ED, Allen SR, McBean JH, McAuliffe TL. Оценка роста плода по оценке состава тела новорожденного. Акушерство Гинекол. 1992; 79: 46–50. [PubMed] [Google Scholar]
98. Андерсон Н.Г., Джолли И.Дж., Уэллс Дж.Е. Сонографическая оценка веса плода: сравнение систематической ошибки, точности и согласованности с использованием 12 различных формул. УЗИ Акушерство Гинекол. 2007; 30: 173–179. [PubMed] [Google Scholar]
99. Scioscia M, Vimercati A, Ceci O, Vicino M, Selvaggi LE. Оценка массы тела при рождении с помощью двухмерного УЗИ. Акушерство Гинекол. 2008; 111: 57–65. [PubMed] [Академия Google]
100. O’Reilly-Green C, Divon M. Сонографические и клинические методы диагностики макросомии. Клин Обстет Гинекол. 2000;43:309–320. [PubMed] [Google Scholar]
101. Chauhan SP, Lutton PM, Bailey KJ, Guerrier JP, Morrison JC. Интранатальные клинические, сонографические и рожавшие пациентки оценивают вес новорожденного при рождении. Акушерство Гинекол. 1992; 79: 956–958. [PubMed] [Google Scholar]
Акушерство Гинекол. 1992; 79: 956–958. [PubMed] [Google Scholar]
102. Hendrix NW, Grady CS, Chauhan SP. Клиническая и сонографическая оценка массы тела при рождении у доношенных рожениц: рандомизированное клиническое исследование. J Reprod Med. 2000;45:317–322. [PubMed] [Академия Google]
103. Mintz MC, Landon MB, Gabbe SG, et al. Ширина мягких тканей плеча как предиктор макросомии при диабетической беременности. Ам Дж. Перинатол. 1989;6:240. [PubMed] [Google Scholar]
104. Суд А.К., Янси М., Ричардс Д. Прогноз макросомии плода по толщине мягких тканей плечевой кости. Акушерство Гинекол. 1995; 85: 937–940. [PubMed] [Google Scholar]
105. Abramowicz JS, Robischon K, Cox C. Включение сонографического диаметра щеки к щеке, бипариетального диаметра и окружности живота улучшает оценку веса макросомного плода. УЗИ Акушерство Гинекол. 1997;9:409–413. [PubMed] [Google Scholar]
106. Петриковский Б.М., Олещук С., Лессер М., Гелертнер Н., Гросс Б. Прогноз макросомии плода с использованием сонографически измеренной толщины подкожной клетчатки брюшной полости. Дж. Клин Ультразвук. 1997; 25: 378–382. [PubMed] [Google Scholar]
Дж. Клин Ультразвук. 1997; 25: 378–382. [PubMed] [Google Scholar]
107. Гардейл Ф., Грин Р., Стюарт Б., Тернер М.Дж. Подкожный жир в брюшной полости плода как предиктор ограничения роста. Акушерство Гинекол. 1999; 94: 209–212. [PubMed] [Google Scholar]
108. Larciprete G, Di Pierro G, Barbati G, et al. Можно ли улучшить модели прогнозирования массы тела при рождении, добавив толщину подкожной ткани плода? J Obstet Gynecol Res. 2008; 34:18–26. [PubMed] [Академия Google]
109. Sabbagha RE, Minogue J, Tamura RK, Hungerford SA. Оценка массы тела при рождении с использованием ультразвуковых формул, ориентированных на крупные, соответствующие и малые для гестационного возраста плоды. Am J Obstet Gynecol. 1989; 160: 854–862. [PubMed] [Google Scholar]
110. Robson SC, Gallivan S, Walkinshaw SA, Vaughan J, Rodeck CH. Ультразвуковая оценка массы плода: использование целевых смесей у плодов с маленьким размером плода для гестационного возраста. Акушерство Гинекол. 1993; 82: 359–364. [PubMed] [Академия Google]
[PubMed] [Академия Google]
111. Фавр Р., Бадер А.М., Нисанд Г. Проспективное исследование оценки веса плода с использованием окружностей конечностей, полученных с помощью трехмерного УЗИ. УЗИ Акушерство Гинекол. 1996; 6: 140–144. [PubMed] [Google Scholar]
112. Chang FM, Liang RI, Ko HC, Yao BL, Chang CH, Yu CH. Трехмерная ультразвуковая оценка объема бедер плода для прогнозирования массы тела при рождении. Акушерство Гинекол. 1997; 90: 331–339. [PubMed] [Google Scholar]
113. Lee W, Comstock CH, Kirk JS, et al. Прогнозирование массы тела при рождении по трехмерным ультразвуковым изображениям бедра и живота плода. J УЗИ Мед. 1997;16:799–805. [PubMed] [Google Scholar]
114. Лян Р.И., Чанг Ф.М., Яо Б.Л., Чанг Ч., Ю Ч., Ко Х.К. Прогнозирование массы тела при рождении по объему плеча плода с использованием трехмерной ультрасонографии. Am J Obstet Gynecol. 1997; 177: 632–638. [PubMed] [Google Scholar]
15. Schild RL, Fimmers R, Hansmann M. Оценка веса плода с помощью трехмерного УЗИ. УЗИ Акушерство Гинекол. 2000; 16: 445–452. [PubMed] [Google Scholar]
УЗИ Акушерство Гинекол. 2000; 16: 445–452. [PubMed] [Google Scholar]
116. Zelop CM. Прогноз веса плода с использованием трехмерного УЗИ. Клин Обстет Гинекол. 2000;43:321–325. [PubMed] [Академия Google]
117. Сонг Т.Б., Мур Т.Р., Ли Дж.И., Ким Ю.Х., Ким Э.К. Прогнозирование веса плода по измерению объема бедер с помощью трехмерной ультрасонографии. Акушерство Гинекол. 2000; 96: 157–161. [PubMed] [Google Scholar]
118. Lee W, Deter RL, Ebersole JD, Huang R, Blanckaert K, Romero R. Прогноз веса при рождении с помощью трехмерного УЗИ: фракционный объем конечностей. J УЗИ Мед. 2001; 20:1283–1292. [PubMed] [Google Scholar]
119. Сокол Р.Ю., Чик Л., Домбровский М.П., Задор И.Е. Правильная идентификация макросомного плода: улучшение прогноза на основе ультразвукового исследования. Am J Obstet Gynecol. 2000;182:1489–1495. [PubMed] [Google Scholar]
120. Нахум Г.Г., Станислав Х., Хаффакер Б.Дж. Точное предсказание массы тела при рождении на основании потенциально измеримых материнских характеристик. J Reprod Med. 1999; 44: 705–712. [PubMed] [Google Scholar]
J Reprod Med. 1999; 44: 705–712. [PubMed] [Google Scholar]
121. Макинтайр Д.Д., Блум С.Л., Кейси Б.М., Левено К.Дж. Масса тела при рождении в связи с заболеваемостью и смертностью среди новорожденных. N Engl J Med. 1999; 340:1234–1238. [PubMed] [Google Scholar]
Предупреждающие признаки при беременности — Кровотечение из влагалища при беременности
Во время беременности довольно часто возникают кровотечения из влагалища. Этот симптом не всегда означает, что что-то не так.
Но иногда это может быть признаком внематочной беременности или выкидыша.
Причины вагинального кровотечения в первом триместре
Причины кровотечения из влагалища в первом триместре (от 0 до 12 недель) включают:
Имплантационное кровотечение
Это легкое кровотечение (также известное как «мажущие выделения»). Это происходит на очень ранних сроках беременности (после 6–10 дней), примерно в то время, когда должна была наступить менструация. Это вызвано тем, что оплодотворенная яйцеклетка прикрепляется к внутренней оболочке матки.
Это вызвано тем, что оплодотворенная яйцеклетка прикрепляется к внутренней оболочке матки.
Гормональные изменения
Гормоны беременности могут вызывать изменения в шейке матки. Эти изменения могут означать более легкое кровотечение, например, после секса.
Угроза выкидыша
Если у вас кровотечение с болью в животе или без нее в первом триместре, вас часто направят на УЗИ.
Вам может быть поставлен диагноз «угроза выкидыша», если беременность протекает нормально и не обнаружено никакой другой причины. Многие женщины, у которых есть угроза выкидыша, рожают здорового ребенка. Вам может быть предложено повторное сканирование.
Выкидыш
К сожалению, иногда кровотечение во время беременности может означать выкидыш. В первом триместре это иногда называют «ранним выкидышем». Это означает потерю беременности в течение первых 12 недель.
Признаки выкидыша
Внематочная беременность
Иногда кровотечение из влагалища может быть признаком внематочной беременности. Это означает, что беременность развивается вне матки.
Симптомы внематочной беременности
Пузырный занос или пузырный занос
Это редкое состояние, при котором плацента ненормальна и беременность развивается не так, как должна. Аномальные клетки развиваются в вашей матке.
Молярная беременность обычно лечится с помощью простой процедуры. Это удаляет аномальные клетки из матки. После этого вы можете записаться на прием к акушеру для анализа крови и/или УЗИ. Это нужно для того, чтобы убедиться, что все клетки были удалены.
Молярная беременность
Причины вагинальных кровотечений во втором и третьем триместрах
У многих женщин вагинальные кровотечения возникают во втором (13–26 недель) и третьем триместре (26–40 недель).
Это не всегда означает, что что-то не так. Но это может быть признаком того, что у вас проблемы с беременностью. Вы всегда должны срочно обращаться к своему врачу общей практики, акушерке или акушеру, если у вас возникнет кровотечение.
Возможные причины кровотечений во втором и третьем триместрах включают:
«Поздний» выкидыш
Во втором триместре кровотечение из влагалища может быть признаком позднего выкидыша. Этот термин используется для описания потери беременности между 12 и 23 неделями.
Проблемы с шейкой матки или шейкой матки
Это включает инфекцию или воспаление.
Предлежание плаценты
Это состояние, при котором плацента или послед располагается ниже в матке, чем обычно. Это частично или полностью блокирует родовые пути.
Предлежание плаценты может вызвать кровотечение, которое иногда может быть сильным. Если у вас предлежание плаценты, вам будет рекомендовано кесарево сечение, если плацента не продвигается вверх по матке.
Если у вас предлежание плаценты, вам будет рекомендовано кесарево сечение, если плацента не продвигается вверх по матке.
Отслойка плаценты
Это редкое и очень серьезное заболевание. Послед отделяется от внутренней оболочки матки. Это может вызвать кровотечение и сильную боль в животе и может быть опасным для вас и вашего ребенка.
«Шоу»
Кровотечение из влагалища может быть признаком начала родов, особенно если у вас также есть спазмы или боли в нижней части живота. Если вы беременны менее 37 недель, это может быть признаком преждевременных или преждевременных родов.
Информация:
Другие тревожные признаки во время беременности
Существуют и другие тревожные признаки, на которые следует обратить внимание во время беременности. Они могут означать, что вы испытываете осложнения беременности или нуждаетесь в неотложной медицинской помощи.