Лимфолейкоз симптомы у детей: Лейкоз у детей и подростков
Лейкоз у детей и подростков
Что такое лейкоз?
Посмотри это видео
Лейкоз — это рак крови и костного мозга. Он является наиболее распространенным онкологическим заболеванием у детей и подростков. В США ежегодно диагностируется около 3500–4000 случаев лейкоза у детей.
Лейкоз возникает, когда нарушается нормальная работа костного мозга. Костный мозг представляет собой мягкую внутреннюю часть кости. Он работает подобно заводу по производству клеток крови: в нем образуются все клетки крови. Их формирование начинается с образования кроветворных клеток (гемопоэтических клеток). Если костный мозг функционирует правильно, эти кроветворные клетки становятся клетками, которые в конечном итоге превращаются в эритроциты, лейкоциты и тромбоциты.
Острый лимфобластный лейкоз (ОЛЛ)
Острый миелоидный лейкоз (ОМЛ)
Хронический миелоидный лейкоз (ХМЛ)
Ювенильный миеломоноцитарный лейкоз (ЮММЛ)
Острый лимфобластный лейкоз (ОЛЛ) у младенцев
Рецидив острого лимфобластного лейкоза (ОЛЛ)
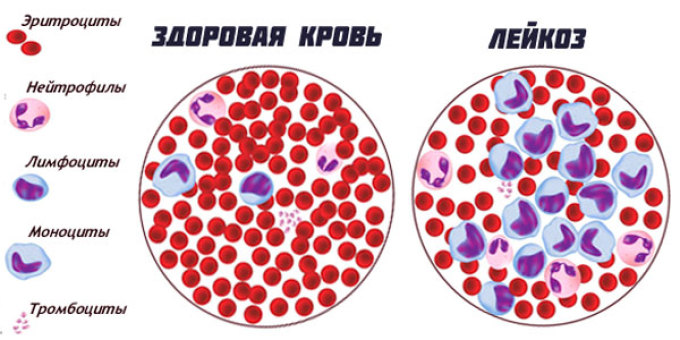
У пациентов с лейкозом не происходит правильного созревания кроветворных клеток. Кровь вырабатывает слишком много незрелых клеток крови или лейкозных клеток.
Кровь вырабатывает слишком много незрелых клеток крови или лейкозных клеток.
Когда это происходит, функция крови нарушается. В ней становится недостаточно:
- Эритроцитов — их задачей является доставка кислорода к органам тела. У человека возникает сильное ощущение усталости из-за анемии.
- Лейкоцитов — их задачей является борьба с инфекциями и заболеваниями. Человек заболевает.
- Тромбоцитов — они отвечают за свертываемость крови. У человека легко возникают кровотечения и гематомы.
Лейкозы бывают либо острыми, либо хроническими. При острых происходит быстрое развитие симптомов: без лечения болезнь будет стремительно прогрессировать. При хроническом течении болезнь и симптомы развиваются медленно.
Острые лейкозы чаще всего возникают у детей.
Процесс кроветворения, приводящий к образованию бластов.
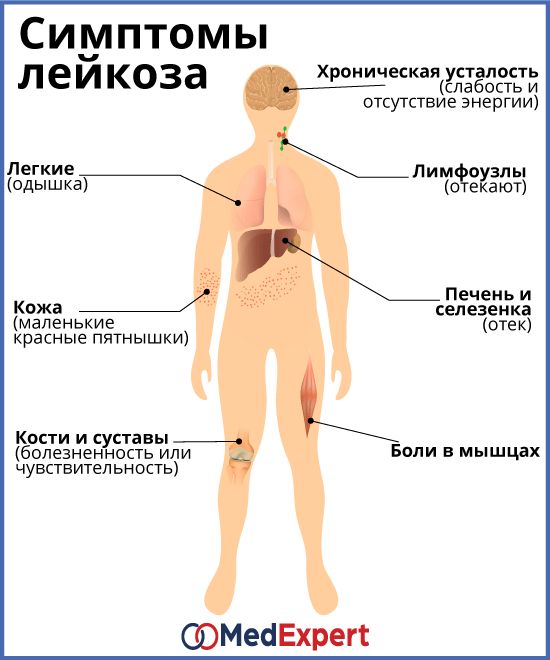
Признаки и симптомы лейкоза
К признакам и симптомам относятся:
- Жар
- Частые инфекции
- Слабость
- Повышенная утомляемость
- Легко возникающие кровотечения и гематомы
- Боль в костях и суставах
Диагностика лейкоза
- Медицинский осмотр и изучение истории болезни
- Анализы крови
- Пункция и биопсия костного мозга
- Рентгенография грудной клетки
Лечение лейкоза
Лечение зависит от вида лейкоза и группы риска. Наиболее распространенным методом лечения является химиотерапия.
Наиболее распространенным методом лечения является химиотерапия.
Другие возможные методы лечения:
- Таргетная терапия
- Иммунотерапия
- Трансплантация гемопоэтических клеток (также называемая трансплантацией костного мозга или стволовых клеток)
Прогноз (исход) при лечении лейкоза
Обсуждая статистику выживаемости при раке, врачи часто используют число, называемое 5-летней выживаемостью, имея в виду процент пациентов, которые живут не менее 5 лет после того, как им был поставлен онкологический диагноз. При острых лейкозах дети с отсутствием заболевания через пять лет, скорее всего, полностью излечены. Это объясняется тем, что после стольких лет возвращение этого онкологического заболевания происходит очень редко. Показатели выживаемости являются условной величиной. За информацией о выживаемости в том конкретном случае, с которым столкнулась ваша семья, лучше всего обратиться к лечащему врачу вашего ребенка.
Острые лейкозы
Общая 5-летняя выживаемость при остром лимфобластном лейкозе (ОЛЛ) у детей составляет примерно 90%.
Общая 5-летняя выживаемость детей с острым миелоидным лейкозом (ОМЛ) составляет 65–75%. Тем не менее, коэффициенты выживаемости варьируются в зависимости от подвида ОМЛ и других факторов. Например, показатель эффективности лечения для острого промиелоцитарного лейкоза (ОПМЛ), одного из подвидов ОМЛ, в настоящее время выше 90%, но показатели для некоторых других подвидов ОМЛ ниже.
Хронические лейкозы
Для хронических лейкозов показатель 5-летней выживаемости менее полезен, поскольку дети могут долгое время жить с лейкозом без фактического излечения. В прошлом показатели 5-летней выживаемости при хроническом миелоидном лейкозе (ХМЛ) составляли 60–80%, но в настоящее время они намного выше.
—
Дата изменения: июнь 2018 г.
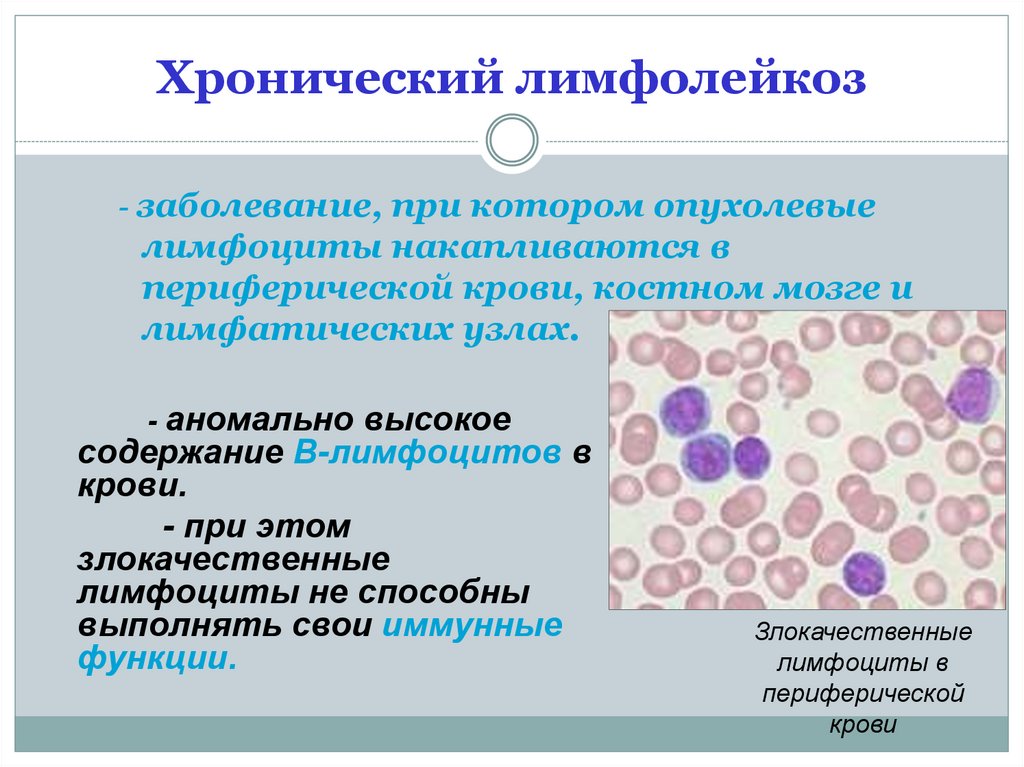
Лимфолейкоз
Лимфолейкоз – это злокачественное заболевание, при котором костный мозг вырабатывает большое количество незрелых, неспособных выполнять свои функции лимфоцитов. Лимфоциты являются разновидностью лейкоцитов и отвечают за иммунитет. Злокачественные лейкоциты не справляются с защитной функцией, при этом подавляют образование нормальных клеток крови и нарушают работу других органов.
Злокачественные лейкоциты не справляются с защитной функцией, при этом подавляют образование нормальных клеток крови и нарушают работу других органов.
Существует много разновидностей этого заболевания. Лимфолейкозы делят в зависимости от скорости развития патологического процесса, степени зрелости лимфоцитов, типа поврежденных лимфоцитов (Т- и В-лимфоциты). Однако чаще всего выделяют 2 основных типа: острый лимфобластный лейкоз и хронический лимфоцитарный лейкоз.
Лечение лейкозов обычно комплексное. На данный момент существует несколько вариантов терапии, и каждый год появляются новые, все более эффективные методы лечения лимфолейкозов. Прогноз при остром лимфолейкозе благоприятный – 95 % пациентов полностью излечиваются. Прогноз при хроническом лимфолейкозе зависит от скорости развития заболевания и сопутствующих патологий, он неуклонно прогрессирует, однако соответствующее лечение часто приводит к ремиссии и значительному улучшению состояния пациента.
Синонимы русские
Острый лимфолейкоз, острый лимфоцитарный лейкоз, острый лимфобластный лейкоз, хронический лимфолейкоз, хронический лимфоцитарный лейкоз.
Синонимы английские
Pediatric acute lymphoblastic leukemia, childhood acute lymphoblastic leukemia, acute lymphocytic leukemia, ALL, chronic lymphocytic leukemia, CLL.
Симптомы
Острый лимфобластный лейкоз развивается достаточно быстро – обычно в течение нескольких недель. Симптомами его являются:
- лихорадка,
- слабость, недомогание,
- кровоточивость десен, частые носовые кровотечения,
- боли в животе,
- боли в костях,
- головные боли,
- увеличение лимфатических узлов шеи, подмышечной и паховой области,
- бледность.
Хронический лимфоцитарный лейкоз обычно никак не проявляется на начальной стадии. Он развивается годами, и постепенно возникают следующие симптомы:
- частые инфекционные заболевания,
- повышенная потливость, особенно ночью,
- кровоизлияния в кожу и слизистые,
- тяжесть в животе,
- слабость, недомогание,
- беспричинная потеря веса,
- бледность,
- одышка.
Общая информация о заболевании
Лимфоциты – это разновидность лейкоцитов. Как и все остальные клетки крови, лимфоциты образуются из единой стволовой клетки, которая находится в костном мозге и дает начало лимфоидной и миелоидной стволовым клеткам. От лимфоидной стволовой клетки происходят лимфоциты, от миелоидной – другие виды лейкоцитов, эритроциты и тромбоциты.
Для того чтобы из лимфоидной стволовой клетки развились зрелые Т- и В-лимфоциты, она должна пройти через ряд последовательных делений. Сначала из лимфоидной стволовой клетки образуются лимфобласты, которые затем дают начало 2 типам клеток – предшественникам Т-лимфоцитов и предшественникам В-лимфоцитов. В процессе деления клетки становятся все более зрелыми и специализированными. Последние этапы созревания лимфоцитов проходят уже не в костном мозге, а в лимфоидных органах: тимусе, лимфатических узлах и селезенке. В результате формируются зрелые Т- и В-лимфоциты.
Лимфоциты, по сути, – клетки иммунитета. Это значит, что они участвуют в распознавании и уничтожении чужеродных тел (вирусов, бактерий) или патологически измененных тканей собственного организма (например, клеток опухоли). Т- и В- лимфоциты делают это по-разному. В-лимфоциты борются с чужеродными клетками (антигенами) с помощью иммуноглобулинов – белков, которые связывают антигены и запускают процесс их разрушения специальными белками. Т-лимфоциты распознают антигены, разрушают их самостоятельно или при взаимодействии с другими клетками крови, активируют выработку иммуноглобулинов В-лимфоцитами.
Это значит, что они участвуют в распознавании и уничтожении чужеродных тел (вирусов, бактерий) или патологически измененных тканей собственного организма (например, клеток опухоли). Т- и В- лимфоциты делают это по-разному. В-лимфоциты борются с чужеродными клетками (антигенами) с помощью иммуноглобулинов – белков, которые связывают антигены и запускают процесс их разрушения специальными белками. Т-лимфоциты распознают антигены, разрушают их самостоятельно или при взаимодействии с другими клетками крови, активируют выработку иммуноглобулинов В-лимфоцитами.
При лимфолейкозе нарушается формирование лимфоцитов. Появляется большое количество незрелых клеток, которые не способны выполнять свою работу. Это приводит к серьезным сбоям иммунитета. Человек становится более подвержен таким инфекционным заболеваниям, как туберкулез, кандидоз. Могут возникать серьезные осложнения от плановых прививок. Часто появляются так называемые аутоиммунные реакции – то есть иммунитет борется с нормальными клетками организма, например эритроцитами. В результате возникает анемия.
В результате возникает анемия.
Злокачественные лимфоциты проникают в лимфатические узлы и селезенку, вызывая их увеличение, могут повреждать печень, легкие, головной мозг, кости.
При остром лимфолейкозе в костном мозге преобладают лимфобласты. Они очень быстро делятся, вытесняют из костного мозга и крови другие клетки, активно заселяют лимфатические узлы, селезенку. Чаще всего встречаются острые В-клеточные лейкозы, при которых образуется большое количество незрелых В-лимфоцитов. Острый В-клеточный лейкоз – самый распространенный вид лейкозов среди детей.
При хроническом лимфолейкозе в крови находят более зрелые формы лимфоцитов, которые способны некоторое время выполнять свои функции. Этот тип лейкоза характерен для людей старше 50-55 лет.
Кто в группе риска?
При остром лимфолейкозе в группе риска:
- люди, подвергавшиеся радиоактивному облучению,
- люди, подвергавшиеся химиотерапии или лучевой терапии в связи с другой формой рака,
- больные синдромом Дауна и другими генетическими нарушениями,
- люди, у братьев или сестер которых был диагностирован острый лимфолейкоз.

При хроническом лимфолейкозе в группе риска:
- представители европеоидной расы,
- люди старше 60 лет,
- люди, у родственников которых наблюдались случаи лейкоза.
Диагностика
- Тромбоциты могут быть снижены.
- Эритроциты и гемоглобин. Тоже могут быть снижены.
- Проточная цитометрия, иммунофенотипирование. При сложных вариантах лимфолейкоза эти методики позволяют точно определить тип злокачественных клеток. При проточной цитометрии измеряют параметры клетки с помощью лазерного луча. Иммунофенотипирование заключается в обнаружении специфических для разных типов клеток белков на поверхности мембраны лимфоцита.
- Цитогенетические исследования. Обычно берут венозную кровь. Клетки крови фиксируют и окрашивают, после чего специалист под микроскопом исследует их кариотип – полный набор хромосом, который идентичен в любой клетке человека. Используется для выявления хромосомных нарушений, характерных для лимфолейкоза.
 При лимфолейкозе могут быть повреждены 11-я, 13-я, 17-я хромосомы – выпадает определенный их участок, а так же может появляться лишняя 12-я хромосома (трисомия). Прогноз заболевания во многом зависит от вида хромосомных аномалий. Например, выпадение участка 13-й хромосомы или трисомия по 12-й при отсутствии других изменений в хромосомах являются благоприятным признаком, а выпадение участка 11-й или 17-й хромосом определяют более плохой прогноз.
При лимфолейкозе могут быть повреждены 11-я, 13-я, 17-я хромосомы – выпадает определенный их участок, а так же может появляться лишняя 12-я хромосома (трисомия). Прогноз заболевания во многом зависит от вида хромосомных аномалий. Например, выпадение участка 13-й хромосомы или трисомия по 12-й при отсутствии других изменений в хромосомах являются благоприятным признаком, а выпадение участка 11-й или 17-й хромосом определяют более плохой прогноз. - Биопсия костного мозга – взятие образца костного мозга из грудины или костей таза с помощью тонкой иглы. Проводится после предварительной анестезии. Затем под микроскопом выявляют лейкозные клетки.
- Спинномозговая пункция для выявления в спинномозговой жидкости, омывающей спинной и головной мозг, лейкозных клеток. Образец спинномозговой жидкости берется тонкой иглой, которая вводится между 3-м и 4-м поясничными позвонками после местной анестезии.
- Рентгенография грудной клетки. Может показать увеличение лимфатических узлов.

- УЗИ органов брюшной полости. Помогает выявить увеличение печени и селезенки.
Лечение
- Химиотерапия – это использование специальных препаратов, которые разрушают лейкозные клетки или препятствуют их делению.
- Лучевая терапия – разрушение лейкозных клеток с помощью ионизирующего излучения.
- Таргетированная терапия – назначение препаратов, имеющих направленное действие на определенные виды злокачественных клеток. Эти препараты взаимодействуют с определенными белками на поверхности лейкозных клеток и вызывают их разрушение.
- Пересадка костного мозга – пациенту пересаживают нормальные клетки костного мозга от подходящего донора. Предварительно проводят курс химиотерапии или лучевую терапию в высоких дозах, чтобы уничтожить все патологические клетки.
- Лучевая терапия – разрушение лейкозных клеток с помощью ионизирующего излучения. Может быть использована при остром лимфолейкозе для полного разрушения лейкозных клеток перед пересадкой костного мозга.

При остром лимфобластном лейкозе прогноз благоприятный, особенно у детей. Большинство пациентов полностью излечиваются. Прогноз хронического лимфолейкоза зависит от скорости прогрессирования болезни и чувствительности к химиотерапии. Средняя продолжительность жизни пациентов с хроническим лимфолейкозом составляет 3-5 лет.
Профилактика
Специфической профилактики лимфолейкозов нет. Необходимо своевременно проходить профилактические осмотры, в ходе которых нередко выявляют заболевания крови.
Рекомендуемые анализы
- Общий анализ крови
- Лейкоцитарная формула
- Гемоглобин
- Цитологическое исследование пунктатов, соскобов других органов и тканей
Об остром лимфобластном лейкозе у детей (ОЛЛ) — Институт рака Дана-Фарбер
Информация о коронавирусе (COVID-19) для пациентов и семей компании Дана-Фарбер Узнать больше
Острый лимфобластный лейкоз (ОЛЛ), также известный как острый лимфоцитарный лейкоз, представляет собой быстро прогрессирующее заболевание, при котором в костном мозге (мягком губчатом центре длинных костей) обнаруживается слишком много аномальных лейкоцитов.
 Острый лимфобластный лейкоз
Острый лимфобластный лейкоз
составляет от 75 до 80 процентов детских лейкозов, и 85 процентов вновь диагностированных пациентов выживают без осложнений. В некоторых случаях дети, пролеченные от ВСЕХ и достигшие начальной полной ремиссии, будут иметь заболевание.
возвращаться; это известно как рецидивирующий острый лимфобластный лейкоз.Дети и подростки с острым лимфобластным лейкозом проходят лечение в Детском центре рака и болезней крови Дана-Фарбер/Бостон в рамках Программы лечения лейкемии у детей.
Dana-Farber/Boston Children’s предлагает широкий спектр услуг и программ поддержки для детей и их семей во время и после лечения рака.
Симптомы детства ВСЕ
Поскольку лейкемия представляет собой рак костного мозга, начальные симптомы часто связаны с нарушением функции костного мозга. Костный мозг отвечает за производство клеток крови в организме, включая эритроциты, лейкоциты и тромбоциты.
Хотя у вашего ребенка симптомы могут проявляться по-разному, некоторые из наиболее распространенных симптомов ВСЕХ включают:- Анемия : Лейкемия часто вызывает анемию (низкое количество эритроцитов), потому что костный мозг становится слишком переполнен лейкозными клетками, чтобы производить нормальные эритроциты.
 Ваш ребенок может казаться усталым и бледным, и он может дышать быстрее
Ваш ребенок может казаться усталым и бледным, и он может дышать быстрее
чтобы компенсировать снижение способности ее клеток переносить кислород. - Боль в костях и суставах : Ваш ребенок может испытывать боль в костях и суставах. Эта боль обычно является результатом переполненности и переполнения костного мозга. Многие дети испытывают боли в пояснице или начинают прихрамывать.
- Кровоподтеки или петехии : Когда костный мозг слишком переполнен, чтобы в нем могли вырабатываться тромбоциты, у вашего ребенка могут легче образовываться кровоподтеки. Вы можете заметить петехии или крошечные красные точки на коже, если у вашего ребенка низкое количество тромбоцитов. Эти
очень маленькие кровеносные сосуды, которые «протекали» или кровоточили. Хотя эти симптомы не представляют непосредственного риска, они указывают на возможность более серьезной основной проблемы. Анализ крови покажет аномально низкое количество тромбоцитов.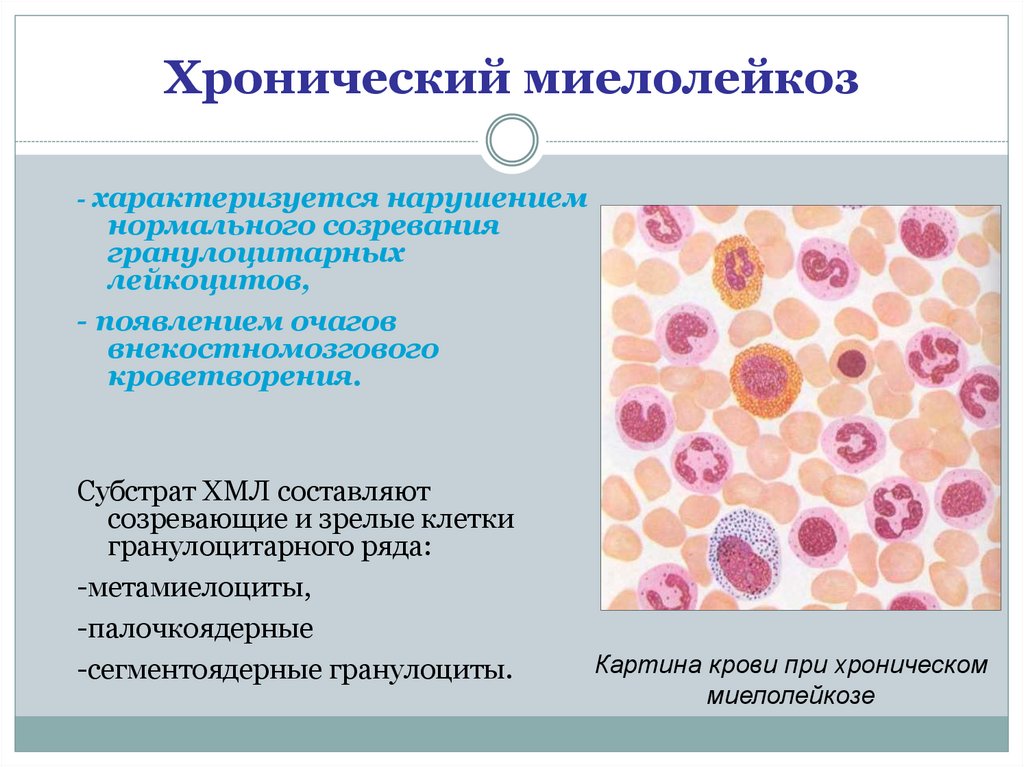
- Лихорадка : Многие дети с ОЛЛ имеют лихорадку, не связанную с конкретной инфекцией, хотя иногда лихорадка во время постановки диагноза может быть признаком инфекции.
- Рецидивирующие инфекции : Хотя в анализе крови вашего ребенка может быть необычно высокое количество лейкоцитов, эти лейкоциты не созрели и не борются с инфекцией. У вашего ребенка могло быть несколько вирусных или бактериальных
инфекций в течение последних нескольких недель и могут проявляться симптомы инфекции, такие как лихорадка, насморк и кашель. - Боль в животе : Боли в животе также могут быть симптомом лейкемии. Клетки лейкемии могут накапливаться в почках, печени и селезенке вашего ребенка, вызывая увеличение этих органов. Боль в животе может привести к потере аппетита у ребенка.
и похудеть. - Увеличение лимфатических узлов : У вашего ребенка также может быть увеличение лимфатических узлов под мышками или в паху, груди и шее.
 Клетки лейкемии могут собираться в узлах, вызывая отек.
Клетки лейкемии могут собираться в узлах, вызывая отек. - Одышка (затрудненное дыхание) : В некоторых случаях ОЛЛ лейкозные клетки склонны слипаться и образовывать массу в середине грудной клетки. Это образование в груди может вызвать боль и затрудненное дыхание у вашего ребенка. Свистящее дыхание, кашель и/или
болезненное дыхание требует немедленной медицинской помощи.
ВСЕ могут вызывать различные симптомы у детей в зависимости от их возраста и типа заболевания. Имейте в виду, что симптомы ВСЕХ могут напоминать другие более распространенные состояния или проблемы со здоровьем. Всегда консультируйтесь с лечащим врачом вашего ребенка для постановки диагноза.
- Анемия : Лейкемия часто вызывает анемию (низкое количество эритроцитов), потому что костный мозг становится слишком переполнен лейкозными клетками, чтобы производить нормальные эритроциты.
Острый лимфобластный лейкоз — NHS
Острый лимфобластный лейкоз — это тип рака, поражающий лейкоциты. Он прогрессирует быстро и агрессивно и требует немедленного лечения. Заболеть могут как взрослые, так и дети.
Он прогрессирует быстро и агрессивно и требует немедленного лечения. Заболеть могут как взрослые, так и дети.
Острый лимфобластный лейкоз встречается редко, около 790 человек ежегодно диагностируют это заболевание в Великобритании. Большинство случаев острого лимфобластного лейкоза развивается у детей, подростков и молодых людей.
Хотя острый лимфобластный лейкоз встречается редко, он является наиболее распространенным типом лейкоза, поражающим детей. Около 85% случаев, поражающих детей, приходится на детей младше 15 лет (в основном в возрасте от 0 до 5 лет). Это затрагивает немного больше мальчиков, чем девочек.
Острый лимфобластный лейкоз отличается от других типов лейкоза, включая острый миелоидный лейкоз, хронический лимфоцитарный лейкоз и хронический миелоидный лейкоз.
Что происходит при остром лимфобластном лейкозе
Все клетки крови в организме производятся костным мозгом, представляющим собой губчатое вещество, находящееся внутри костей.
Костный мозг вырабатывает стволовые клетки, которые способны развиваться в три важных типа клеток крови:
- эритроциты, которые переносят кислород по телу
- лейкоциты, которые помогают бороться с инфекцией
- тромбоциты, которые помочь остановить кровотечение
Костный мозг обычно не выделяет стволовые клетки в кровь, пока они не станут полностью развитыми клетками крови. Но при остром лимфобластном лейкозе большое количество лейкоцитов высвобождается до того, как они будут готовы. Они известны как бластные клетки.
По мере увеличения количества бластных клеток количество эритроцитов и тромбоцитов уменьшается. Это вызывает симптомы анемии, такие как усталость, одышка и повышенный риск чрезмерного кровотечения.
Кроме того, бластные клетки менее эффективны, чем зрелые лейкоциты, в борьбе с бактериями и вирусами, что делает вас более уязвимыми для инфекций.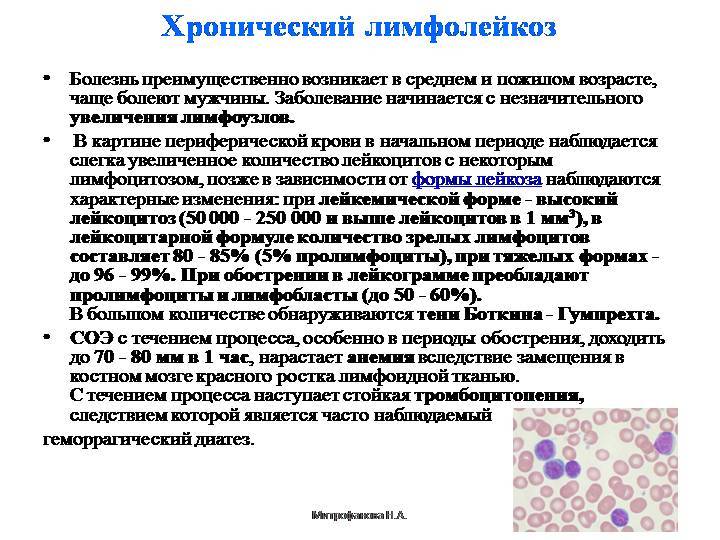
Симптомы острого лимфобластного лейкоза
Острый лимфобластный лейкоз обычно начинается медленно, а затем быстро становится тяжелым по мере увеличения количества незрелых лейкоцитов (бластных клеток) в крови.
Большинство симптомов вызвано недостатком здоровых клеток крови. Симптомы включают:
- бледность кожи
- чувство усталости и одышка
- повторные инфекции в течение короткого времени
- необычные и частые кровотечения, такие как кровоточивость десен или носовые кровотечения кожа
- увеличение лимфатических узлов (желез)
- живот (боль в животе) – вызванное увеличением печени или селезенки
- непреднамеренная потеря веса
- пурпурная кожная сыпь (пурпура)
В некоторых случаях пораженные клетки могут попасть из кровотока в центральную нервную систему. Это может вызвать неврологические симптомы (связанные с мозгом и нервной системой), в том числе:
Это может вызвать неврологические симптомы (связанные с мозгом и нервной системой), в том числе:
- головные боли
- судороги или припадки
- недомогание
- затуманенное зрение
- головокружение
у вашего ребенка есть некоторые или все симптомы, перечисленные на этой странице, очень маловероятно, что причиной является острый лейкоз. Тем не менее, обратитесь к врачу как можно скорее, потому что любое состояние, вызывающее эти симптомы, требует немедленного обследования и лечения.
Узнайте больше о диагностике острого лимфобластного лейкоза.
Что вызывает острый лимфобластный лейкоз
Генетическое изменение (мутация) в стволовых клетках вызывает выброс незрелых лейкоцитов в кровоток.
Причина возникновения мутации ДНК еще не изучена, но известны следующие факторы риска: повысился. Риск связан с определенными типами химиотерапевтических препаратов, такими как этопозид, и длительностью лечения, которое вы прошли
Факторы окружающей среды Факторы, которые могут спровоцировать лейкемию:
- проживание вблизи атомной электростанции
- проживание вблизи линии электропередач
- проживание вблизи здания или объекта, излучающего электромагнитное излучение, например мачты мобильного телефона
В настоящее время нет убедительных доказательств того, что любой из этих факторов окружающей среды увеличивает риск развития лейкемии.
Cancer Research UK располагает дополнительной информацией о рисках и причинах острого лимфобластного лейкоза.
Лечение острого лимфобластного лейкоза
Поскольку острый лимфобластный лейкоз является агрессивным заболеванием, которое развивается быстро, лечение обычно начинают через несколько дней после постановки диагноза.
Лечение обычно проводится в несколько этапов:
- индукция ремиссии – первый этап лечения направлен на уничтожение лейкозных клеток в костном мозге, восстановление баланса клеток в крови и купирование любых симптомов, которые могут у вас возникнуть
- консолидация – этот этап направлен на уничтожение любых оставшихся лейкозов
- поддерживающая терапия — этот этап включает прием регулярных доз химиотерапевтических препаратов для предотвращения рецидива лейкемии
Химиотерапия является основным методом лечения острого лимфобластного лейкоза.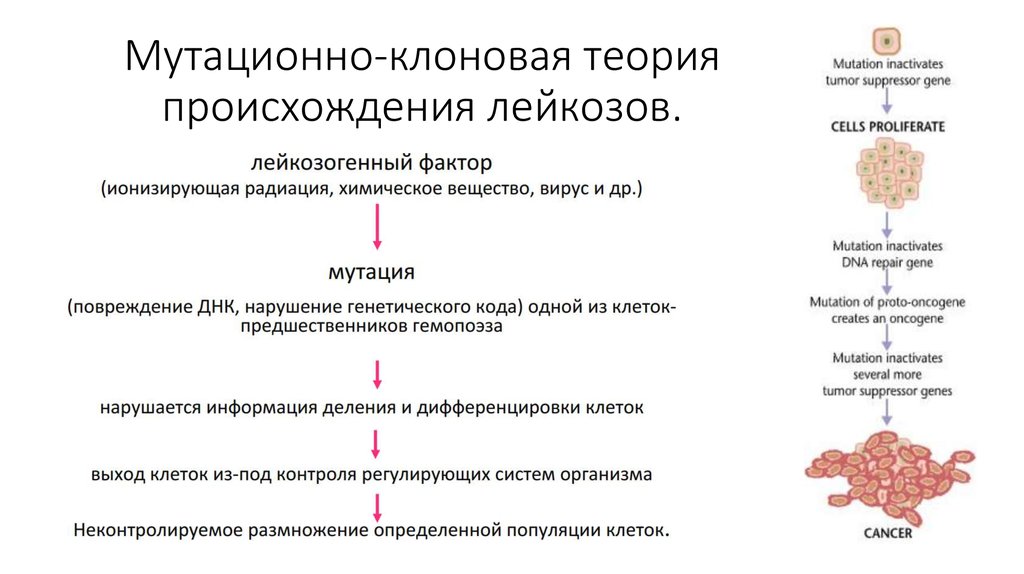 Другие виды лечения, которые могут вам понадобиться, включают антибиотики и переливание крови. Иногда для достижения излечения может также потребоваться трансплантация стволовых клеток.
Другие виды лечения, которые могут вам понадобиться, включают антибиотики и переливание крови. Иногда для достижения излечения может также потребоваться трансплантация стволовых клеток.
Узнайте больше о лечении острого лимфобластного лейкоза.
Осложнения острого лимфобластного лейкоза
Если лечение острого лимфобластного лейкоза невозможно, существует риск того, что недостаток здоровых клеток крови может сделать человека:
- чрезвычайно уязвимым для опасных для жизни инфекций (поскольку у него нет достаточное количество здоровых лейкоцитов для борьбы с инфекциями)
- склонны к неконтролируемым и серьезным кровотечениям (поскольку в их крови недостаточно тромбоцитов)
Эти два осложнения и другие обсуждаются далее при описании осложнений острого лимфобластного лейкоза.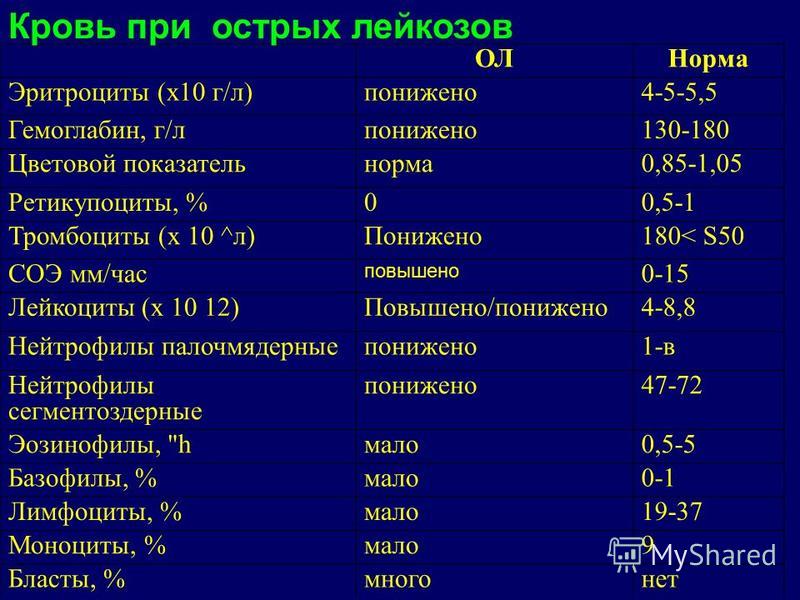
Перспективы
Одним из важнейших факторов, влияющих на перспективы лечения больных острым лимфобластным лейкозом, является возраст. Чем моложе человек на момент постановки диагноза и начала лечения, тем лучше перспективы.
На основании имеющихся данных в Англии установлено, что:
- в возрасте 14 лет и младше, старше 9 летиз 10 выживут после лейкемии в течение 5 лет или дольше после постановки диагноза
- в возрасте от 15 до 24 лет почти 7 из 10 выживут после лейкемии в течение 5 лет или дольше после постановки диагноза
- в возрасте от 25 до 64 лет выживут почти 4 из 10 лейкемия в течение 5 лет или дольше после постановки диагноза
- у лиц в возрасте 65 лет и старше почти 15 из 100 выживут после лейкемии в течение 5 лет или дольше после постановки диагноза
Помощь и поддержка
Найдите дополнительную информацию о раке.
