Лейкоз у грудничка симптомы: Лейкоз у детей | Симптомы | Диагностика | Лечение
Инфоцентр Детский Лейкоз — Вся важная информация о симптомах лейкоза
Задать вопрос
Что такое лейкоз
Что такое лейкоз, почему он возникает и как проявляется
Короткий видеоролик о детском лейкозе.
Инструкции
Что делать, если подозреваете у ребенка лейкоз
Родители, как никто другой, знают, как выглядит и ведет себя их малыш, когда он здоров. И, конечно, часто именно они первыми замечают какие-то отклонения от привычного состояния.
Инструкции
Причины лейкоза
Современная наука не может предсказать возникновение этой болезни. Это не вирусное, не бактериальное и не наследственное заболевание, поэтому им нельзя заразиться.
Инструкции
Синяк от ушиба или симптом лейкоза?
Подписчики задали нам вопрос: как отличить синяки, которые появляются у здорового ребенка при ушибах, от тех, что возникают при лейкозе? Мы решили подробно рассмотреть эту тему, ведь синяки и петехии — одни из наиболее распространенных симптомов онкогематологических заболеваний.

Инструкции
Диагностика лейкоза
Лейкоз сложно диагностировать без лабораторных анализов, ввиду неспецифичности его симптомов. Часто признаки этого заболевания маскируются под симптомы многих детских болезней. Большую роль в ранней диагностике играет онкологическая настороженность родителей и профессионализм педиатра.
Инструкции
Главные вопросы педиатру
Участковый педиатр — врач, к которому обращаются в первую очередь, если ребенок заболел. Очень важно, чтобы он был максимально внимателен к симптомам, которые могут быть, в том числе, и проявлением развития лейкоза у ребенка.
Инструкции
У моего ребенка лейкоз?
Инструкции
Как говорить с детьми о раке
Рак переворачивает мир с ног на голову не только для заболевшего ребенка, но и для его родных. Братья и сестры детей с онкологическими заболеваниями нуждаются во внимании и поддержке.
 Мы расскажем о том, как выстроить отношения в семье, чтобы детям было не так страшно и тяжело.
Мы расскажем о том, как выстроить отношения в семье, чтобы детям было не так страшно и тяжело.Инструкции
Советы педиатра-онколога
Болезнь ребёнка может кардинально изменить жизнь всей семьи. То, что раньше казалось важным — например, оценки или чистота комнаты, — становится бессмысленным, а время, проведённое вместе, — бесценным. Часто свидетелями таких изменений становятся врачи.
Истории о детском лейкозе
История Иры
Ире из Новосибирска уже исполнилось 2 года, а мама подолгу носила ее на руках — девочка быстро уставала и часто болела. Никто не мог подумать, что слабость ребенка была симптомом острого лимфобластного лейкоза.
Истории о детском лейкозе
История Вероники
Никто не подозревал, что у 5-месячной Вероники из Балашихи реакция на введение прикорма окажется симптомами острого миелоидного лейкоза.

Что такое лейкоз
Трансплантация костного мозга
При лечении лейкозов в некоторых случаях ребенку может понадобиться трансплантация костного мозга. В каких случаях процедура необходима, как она проходит, какие риски связаны с пересадкой и как происходит поиск донора для заболевшего ребенка?
Истории о детском лейкозе
История Дарины
Симптомы лейкоза у Дарины из Абакана педиатр заметила за несколько месяцев до госпитализации. Но анализы не показывали никаких изменений, пока состояние девочки резко не ухудшилось.
Что такое лейкоз
Диагностика и лечение различных видов лейкозов
В этой статье мы расскажем о том, чем различаются виды злокачественных заболеваний крови, какие из них лучше поддаются лечению и как точная диагностика помогает в подборе наиболее эффективного протокола терапии.
Истории о детском лейкозе
История Кати
Катя родилась с синдромом Дауна, а в 9 лет у нее диагностировали острый лимфобластный лейкоз.
 Девочка прошла через длительное лечение, множественные осложнения и рецидив, прежде чем получила шанс вернуться к здоровой жизни.
Девочка прошла через длительное лечение, множественные осложнения и рецидив, прежде чем получила шанс вернуться к здоровой жизни.Истории о детском лейкозе
История Мити
Острый лимфобластный лейкоз у Мити из Москвы диагностировали когда он был за границей. Несмотря на то, что у детей с синдромом Дауна лечение лейкоза проходит сложнее, мальчик справился с болезнью и вернулся к здоровой жизни.
Инструкции
Биострахование и лечение лейкоза
Стволовые клетки пуповинной крови могут спасти жизнь ребенка с лейкозом и вылечить еще более ста серьезных заболеваний. В этой статье мы расскажем, как защитить здоровье с помощью биострахования.
Истории о детском лейкозе
История Алисы
Алиса из Краснодара родилась с синдромом Дауна, и уже спустя сутки врачи заподозрили у нее злокачественное заболевание крови. Диагноз не подтвердился, но через год Алису госпитализировали с острым мегакариобластным лейкозом.

Инструкции
Лейкоз у детей с синдромом Дауна
Синдром Дауна осложняет борьбу с лейкозом, и все же, несмотря на трудности, с которыми маленькие пациенты сталкиваются в ходе лечения, большинству из них удается достичь ремиссии и вернуться к здоровой жизни.
Истории о детском лейкозе
История Саши
Благодаря бдительности иммунолога и гематолога у Александра из Ульяновской области даже при отсутствии явных симптомов онкологического заболевания вовремя диагностировали острый лимфобластный лейкоз.
Инструкции
У кого спросить?
Как справиться с тревогой за ребенка, если назначенное лечение не дает результата или состояние ребенка только ухудшается? Что делать родителям в таких случаях? В этой статье мы расскажем о нескольких шагах, которые могут предпринять родители детей с онкологическими заболеваниями чтобы убедиться в правильности поставленного диагноза, эффективности назначенной терапии и не упустить момент.

Истории о детском лейкозе
История Даниила
У Дани из города Раменское на протяжении двух месяцев проявлялись симптомы злокачественной болезни крови, но диагноз «острый лимфобластный лейкоз» мальчику поставили только когда он оказался в реанимации.
Истории о детском лейкозе
История Лёши
В разделе «Реальные истории» мы теперь не только рассказываем, но и показываем истории детей, перенесших лейкоз. В этом видео мама Лёши из Москвы рассказывает о том, как их семья встретила болезнь, об их борьбе, длившейся долгие месяцы, и о долгожданной победе.
Истории о детском лейкозе
История Алины
Непредвиденная госпитализация из-за травмы помогла выявить у Алины из Перми хронический миелоидный лейкоз, который крайне редко встречается у детей и развивается практически без симптомов.
Поддержать проект
Вы можете поддержать «Инфоцентр Детский лейкоз» через форму пожертвований ниже. Все средства пойдут на развитие проекта и распространение информации о первых симптомах детского лейкоза.
Все средства пойдут на развитие проекта и распространение информации о первых симптомах детского лейкоза.
Поиск
Что вас интересует?
Спросить врача *
ПсихологСотрудник проекта
Указывая свои данные, вы даете согласие на обработку персональных данных в соответствии с политикой конфиденциальности
* Вы будете перенаправлены на ресурс партнера проекта «Просто спросить», где вы сможете заполнить форму и получить консультацию врача.
Поиск
Что вас интересует?
Острый лимфобластный лейкоз — причины, признаки и симптомы, диагностика и лечение
Суть болезни
Лейкоз, или лейкемия — заболевание кроветворной системы, в обиходе иногда называемое «раком крови». При лейкозе в костном мозге производится избыточное количество аномальных незрелых клеток крови, обычно предшественников лейкоцитов. Эти бластные клетки, размножаясь и накапливаясь в костном мозге, мешают выработке и функционированию нормальных клеток крови, что и обусловливает основные симптомы заболевания. Кроме того, эти опухолевые клетки могут накапливаться в лимфоузлах, печени, селезенке, центральной нервной системе и других органах, также вызывая появление специфических симптомов.
Кроме того, эти опухолевые клетки могут накапливаться в лимфоузлах, печени, селезенке, центральной нервной системе и других органах, также вызывая появление специфических симптомов.
Как известно, различные клетки крови развиваются по-разному и имеют разных предшественников — то есть относятся к различным линиям кроветворения (см. схему в статье «Кроветворение»). Линия кроветворения, приводящая к появлению лимфоцитов, называется лимфоидной; остальные же лейкоциты относятся к миелоидной линии. Соответственно, различают лейкозы из клеток-предшественников лимфоцитов (такие лейкозы называют лимфобластными, лимфоцитарными или просто лимфолейкозами) и из предшественников других лейкоцитов (миелобластные, миелоидные, миелолейкозы).
Острый лимфобластный лейкоз (ОЛЛ) — самый распространенный вид лейкоза у детей, но это заболевание встречается и во взрослом возрасте. Термин «острый» означает быстрое развитие болезни, в противоположность хроническому лейкозу. Термин «лимфобластный» означает, что незрелые клетки, составляющие основу болезни, являются лимфобластами, то есть предшественниками лимфоцитов.
Термин «лимфобластный» означает, что незрелые клетки, составляющие основу болезни, являются лимфобластами, то есть предшественниками лимфоцитов.
Частота встречаемости и факторы риска
На долю ОЛЛ приходится 75-80% всех опухолевых заболеваний кроветворной системы у детей и примерно 25% всех детских онкозаболеваний вообще (примерно 4 случая на 100 тысяч детей в год). Именно ОЛЛ — самое распространенное онкологическое заболевание у детей. Чаще всего ОЛЛ возникает в возрасте до 14 лет; пик детской заболеваемости приходится на возраст 2-5 лет. У мальчиков эта болезнь встречается немного чаще, чем у девочек.
Вероятность возникновения ОЛЛ несколько повышена у людей, ранее получавших лечение от какой-либо другой болезни (обычно злокачественной опухоли) с использованием облучения или определенных видов цитостатической химиотерапии. Также риск ОЛЛ повышен у детей с некоторыми генетическими нарушениями — например, с синдромом Дауна, нейрофиброматозом типа I или рядом первичных иммунодефицитных состояний.
Риск заболеть для ребенка выше среднего, если у его брата- или сестры-близнеца уже был диагностирован лейкоз. Другие случаи, когда в одной и той же семье ОЛЛ возникает более чем у одного ребенка, бывают, но исключительно редки.
Впрочем, в большинстве случаев ОЛЛ не удается обнаружить никакого известного фактора риска, и причины, вызвавшие болезнь, остаются неизвестными.
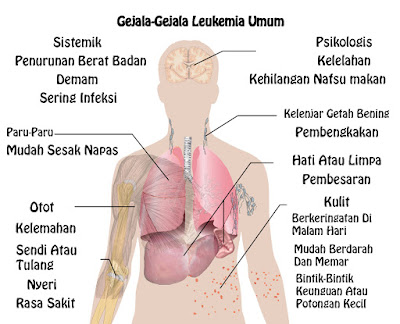
Признаки и симптомы
ОЛЛ характеризуется множеством различных признаков и у разных больных может проявляться совершенно по-разному. Большинство наблюдаемых симптомов, однако, обусловлено тяжелыми нарушениями кроветворения: избыток аномальных бластных клеток при ОЛЛ сочетается с недостаточным количеством нормальных функциональных клеток крови.
Обычно наблюдаются слабость, бледность, снижение аппетита, потеря веса, учащенное сердцебиение (тахикардия) – проявления анемии и опухолевой интоксикации. Недостаток тромбоцитов проявляется мелкими кровоизлияниями на коже и слизистых оболочках, кровотечениями из десен, носовыми и кишечными кровотечениями, кровоподтеками, синяками.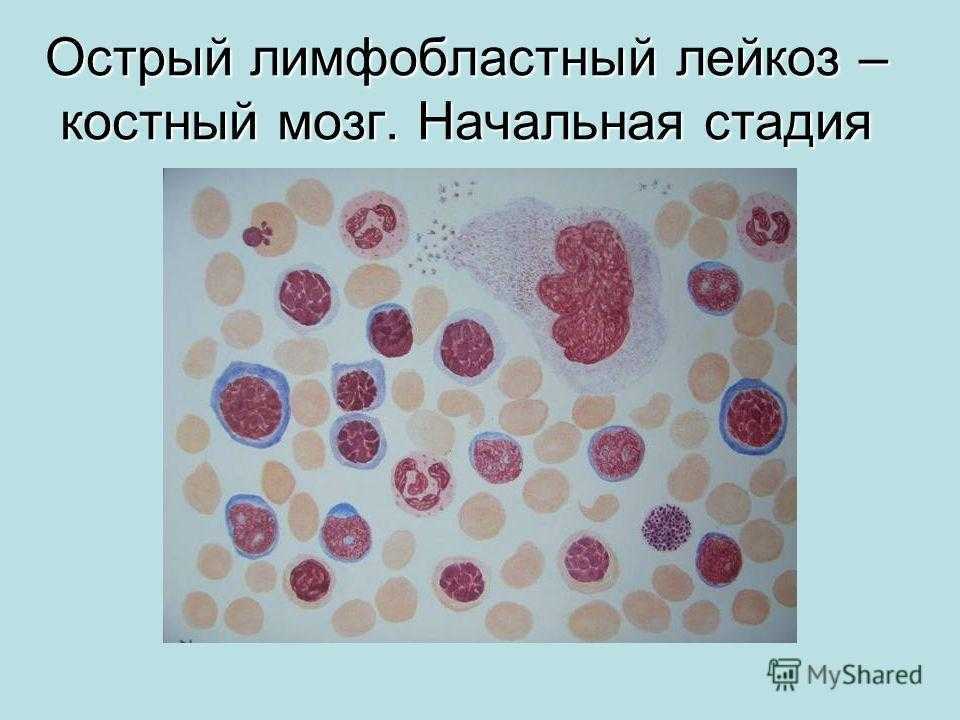 Из-за накопления бластных клеток часто увеличиваются лимфоузлы — в частности, шейные, подмышечные, паховые. Нередко увеличиваются также печень и селезенка — как говорят, возникает гепатоспленомегалия.
Из-за накопления бластных клеток часто увеличиваются лимфоузлы — в частности, шейные, подмышечные, паховые. Нередко увеличиваются также печень и селезенка — как говорят, возникает гепатоспленомегалия.
Часто наблюдаются боли в костях и суставах, иногда возникают патологические (то есть вызванные заболеванием) переломы костей. Из-за недостаточного количества нормальных зрелых лейкоцитов возможны частые инфекции. Повышение температуры может наблюдаться как в связи с возникшей на фоне лейкоза инфекцией, так и из-за опухолевой интоксикации. Иногда одним из проявлений острого лейкоза является продолжительная ангина, плохо поддающаяся терапии антибиотиками.
В некоторых случаях ОЛЛ вызывает изменения и в других органах: глазах, почках, яичках у мальчиков и яичниках у девочек, причем у мальчиков поражение половых органов наблюдается чаще. Может возникнуть поражение центральной нервной системы — нейролейкемия.
Так как все наблюдаемые симптомы могут быть связаны и с другими заболеваниями и не специфичны для ОЛЛ, перед началом лечения необходима лабораторная диагностика, которая в срочном порядке производится в больничных условиях.
Диагностика
При ОЛЛ возникают изменения в обычном клиническом анализе крови: как правило, понижены уровни эритроцитов и тромбоцитов, появляются бластные клетки. Очень высокий лейкоцитоз (гиперлейкоцитоз) возможен, но, вопреки распространенному мнению, наблюдается далеко не во всегда. В целом же надежно поставить диагноз можно только при исследовании образца костного мозга; для этой цели необходима костномозговая пункция.
При морфологическом исследовании диагноз «острый лимфобластный лейкоз» ставится при обнаружении более 25% бластных клеток в костном мозге (в противном случае речь может идти о лимфобластной лимфоме). Но обязательно производятся более тонкие исследования: цитохимическое (окрашивание клеток, позволяющее более точно установить их природу), цитогенетическое (изучение строения хромосом в лейкемических клетках), иммунофенотипирование (изучение белковых молекул-маркеров, находящихся на поверхности клеток). Дело в том, что при диагностике очень важно не только надежно отличить ОЛЛ от острого миелоидного лейкоза, но и определить конкретный вариант ОЛЛ, поскольку он сильно влияет на терапию и прогноз заболевания.
Так, ОЛЛ может быть B-клеточным (около 80% случаев) и T-клеточным, в зависимости от того, относятся ли лейкемические клетки к B- или T-лимфоцитарной линии. В зависимости от «степени зрелости» бластных клеток выделяют несколько вариантов среди как В-, так и Т-клеточных лейкозов; их установление методом иммунофенотипирования важно для определения стратегии лечения. Существенны для назначения терапии цитогенетические особенности опухолевых клеток (см. ниже).
В ходе диагностики ОЛЛ также необходимо исследовать состояние центральной нервной системы. Анализ спинномозговой жидкости (ликвора) позволяет определить, нет ли у больного поражения центральной нервной системы — нейролейкемии. Образец ликвора для анализа получают посредством пункции спинномозгового канала.
Возможны и дополнительные диагностические процедуры для исследования пораженных лимфоузлов и внутренних органов — компьютерная томография (КТ), ультразвуковое исследование (УЗИ) и так далее.
Диагностические исследования позволяют для каждого конкретного больного определить ту или иную группу риска, от которой зависят прогноз заболевания и планируемое лечение. Так, говорят о стандартном, промежуточном, высоком риске и т. д. Отнесение к той или иной группе в рамках конкретного протокола лечения зависит от многих факторов. Перечислим некоторые из них.
Так, говорят о стандартном, промежуточном, высоком риске и т. д. Отнесение к той или иной группе в рамках конкретного протокола лечения зависит от многих факторов. Перечислим некоторые из них.
Возраст больного: менее благоприятным считается возраст до 1 года или старше 10 лет.
Количество лейкоцитов: риск увеличивается при очень высоком лейкоцитозе в момент постановки диагноза.
Распространение ОЛЛ в другие органы, помимо костного мозга (например, возникновение нейролейкемии), определяет более высокий риск.
При раннем или повторном рецидиве риск повышается.
Кроме того, выбор стратегии лечения зависит от варианта лейкоза (В- или Т-клеточный ОЛЛ), а также от цитогенетических аномалий в лейкемических клетках, связанных с числом хромосом и транслокациями. Некоторые из них достоверно влияют на течение болезни и ход терапии, другие только изучаются. Так, филадельфийская хромосома — транслокация t(9;22) — требует подключения к терапии дополнительных таргетных лекарств. Транслокация t(4;11) часто требует трансплантации костного мозга. В то же время, например, транслокация t(12;21) обычно связана с относительно хорошим прогнозом.
Транслокация t(4;11) часто требует трансплантации костного мозга. В то же время, например, транслокация t(12;21) обычно связана с относительно хорошим прогнозом.
Лечение
Как упомянуто в предыдущем разделе, современное лечение ОЛЛ основано на разделении пациентов на группы риска — в зависимости от того, насколько вероятно у них достижение и сохранение ремиссии при одинаковой терапии. Соответственно, пациенты, относящиеся к группам более высокого риска (то есть те, у кого изначальный прогноз хуже), получают более интенсивную терапию, а в группах более низкого риска можно использовать менее интенсивную терапию и тем самым избегать излишней токсичности и тяжелых осложнений.
Терапия ОЛЛ, как правило, состоит из трех этапов:
Индукция ремиссии (то есть терапия, направленная на достижение ремиссии) проводится в течение нескольких первых недель лечения. Под ремиссией здесь подразумеваеся содержание менее 5% бластных клеток в костном мозге и отсутствие их в обычной (периферической) крови в сочетании с признаками восстановления нормального кроветворения.

В ходе индукции проводится интенсивная многокомпонентная химиотерапия лекарствами-цитостатиками, которые вызывают разрушение лейкемических клеток. На этом этапе могут применяться, в зависимости от протокола, такие лекарства, как гормоны-глюкокортикостероиды, аспарагиназа и пэгаспаргаза, винкристин, даунорубицин, другие препараты. Индукция позволяет достигнуть ремиссии более чем у 95% детей и у 75-90% взрослых с ОЛЛ. Принципиально важно посредством лабораторных анализов оценить ответ на терапию индукции: в случае плохого ответа (к контрольному сроку не удалось достичь нужных результатов) пациент переводится в группу более высокого риска.Консолидация (закрепление) ремиссии направлена на уничтожение остаточных аномальных бластных клеток во избежание рецидива заболевания. Общая продолжительность этого этапа измеряется месяцами и сильно зависит от конкретного протокола лечения. В ходе курсов терапии на этапе консолидации могут использоваться, опять-таки в зависимости от конкретного протокола, метотрексат, аспарагиназа, 6-меркаптопурин, винкристин, глюкокортикостероиды, даунорубицин и ряд других лекарств в зависимости от протокола и терапевтической группы.

На этапах индукции и консолидации введение химиотерапевтических препаратов производится в основном внутривенно, в условиях больничного стационара или стационара одного дня.Поддерживающая терапия проводится для поддержания ремиссии, то есть для дополнительного снижения риска рецидива после этапов индукции и консолидации. Продолжительность поддерживающей терапии — полтора-два года. На этом этапе основными препаратами являются 6-меркаптопурин и метотрексат.
Поддерживающая терапия представляет собой этап наименее интенсивного лечения. Ребенок живет дома, постоянное пребывание или ежедневные визиты в больницу не требуется.
Существует также понятие реиндукции: это периодически повторяемые уже после достижения ремиссии циклы интенсивной полихимиотерапии. Реиндукция позволяет дополнительно снизить число лейкемических клеток и тем самым повысить «надежность» ремиссии.
Если требуется лечение или профилактика нейролейкемии на перечисленных этапах, химиопрепараты вводятся интратекально, то есть в спинномозговой канал посредством люмбальных пункций. Иногда лекарства вводят в желудочки (особые полости) головного мозга через специальный резервуар Оммайя, который устанавливается под кожей головы. Для интратекального введения при ОЛЛ используются метотрексат, цитарабин и гормоны-глюкокортикостероиды. У некоторых пациентов применяется и облучение головы — краниальное облучение.
Иногда лекарства вводят в желудочки (особые полости) головного мозга через специальный резервуар Оммайя, который устанавливается под кожей головы. Для интратекального введения при ОЛЛ используются метотрексат, цитарабин и гормоны-глюкокортикостероиды. У некоторых пациентов применяется и облучение головы — краниальное облучение.
К сожалению, несмотря на все перечисленные меры, иногда возникает рецидив ОЛЛ — костномозговой, экстрамедуллярный (то есть вне костного мозга — например, с поражением центральной нервной системы или яичек) или комбинированный. В этом случае проводится противорецидивная терапия. Выбор метода лечения рецидива зависит от сроков его возникновения (ранний или поздний) и от того, является ли рецидив костномозговым или экстрамедуллярным. При раннем рецидиве шансы на успех одной только лекарственной терапии значительно снижаются и практически всегда планируется трансплантация.
В ходе лечения ОЛЛ может применяться трансплантация костного мозга от родственного или неродственного донора. Если по плану лечения предусмотрена трансплантация, то ее проводят после достижения ремиссии. Как правило, трансплантация показана только при высоком риске (например, после раннего рецидива или при плохом ответе на терапию индукции), поскольку это очень тяжелое лечение, а хорошие результаты стандартной терапии при ОЛЛ в среднем вероятны, особенно у детей.
Если по плану лечения предусмотрена трансплантация, то ее проводят после достижения ремиссии. Как правило, трансплантация показана только при высоком риске (например, после раннего рецидива или при плохом ответе на терапию индукции), поскольку это очень тяжелое лечение, а хорошие результаты стандартной терапии при ОЛЛ в среднем вероятны, особенно у детей.
Химиотерапия ОЛЛ высокоэффективна, но зачастую тяжело переносится и может быть связана с серьезными побочными эффектами. Так, в процессе лечения подавляется кроветворение и бывают необходимы переливания компонентов донорской крови — тромбоцитов во избежание кровотечений при очень низком уровне собственных тромбоцитов больного, эритроцитов для борьбы с анемией. Переливания донорских гранулоцитов применяются только в редких случаях при тяжелых инфекционных осложнениях.
В числе «обычных» побочных эффектов химиотерапии можно также назвать тошноту, рвоту, облысение. Серьезнае проблема связана с возможностью аллергических реакций на химиопрепараты, вплоть до анафилактического шока — жизнеугрожающего состояния, которое характеризуется отеком, затруднением дыхания, сильным зудом и т. д. Так, сравнительно часто встречается аллергия на аспарагиназу, и может быть необходимо использование аналогов этого препарата («Онкаспар», «Эрвиназа»).
д. Так, сравнительно часто встречается аллергия на аспарагиназу, и может быть необходимо использование аналогов этого препарата («Онкаспар», «Эрвиназа»).
Поскольку и лейкоз сам по себе, и используемая при его лечении химиотерапия резко снижают сопротивляемость организма различным инфекциям, больным во время лечения необходимы эффективные антибактериальные и противогрибковые лекарства для профилактики и терапии инфекционных осложнений. Опасны как обычные, так и оппортунистические инфекции.
Интенсивное лечение ОЛЛ накладывает серьезные ограничения на образ жизни больного. Необходимо соблюдать определенную диету и строгие гигиенические требования. Во избежание инфекций ограничиваются контакты с внешним миром. При очень низком уровне тромбоцитов нельзя не только допускать травмы, но даже, например, чистить зубы зубной щеткой, чтобы не спровоцировать кровотечение из десен. После достижения ремиссии строгость этих ограничений постепенно снижается. Врачи и медсестры сообщают каждому больному, что ему можно и что нельзя на текущем этапе лечения.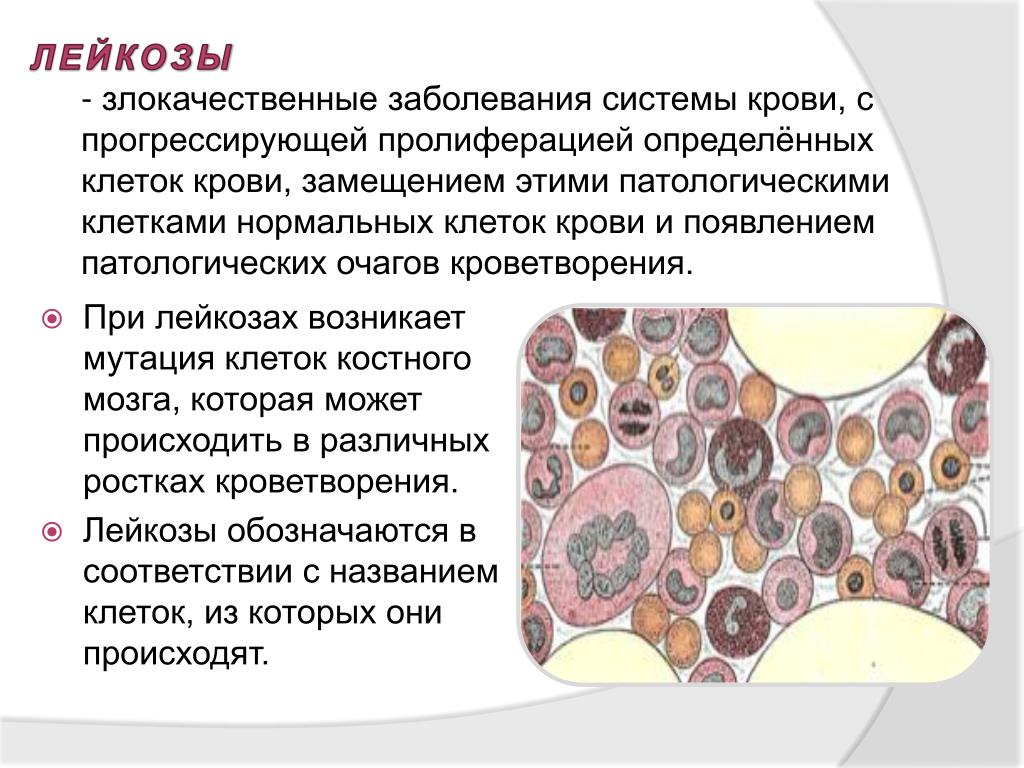
В последние годы появилось несколько новых возможностей лечения даже самых сложных случаев ОЛЛ. Особо следует отметить иммунопрепараты «Блинцито» (блинатумомаб) и «Биспонса» (инотузумаб озогамицин), а также CAR T-клеточную терапию, применяемые при В-клеточном ОЛЛ. Есть и специальные препараты для Т-клеточного ОЛЛ, такие как «Атрианс» (неларабин). Иногда применяется также «Эвольтра» (клофарабин). Некоторым больным помогает включение в терапию препарата «Велкейд» или «Бартизар» (бортезомиб). Есть и другие варианты.
Прогноз
Без лечения ОЛЛ приводит к гибели больного в течение нескольких месяцев. Однако использование современных протоколов лечения дает при ОЛЛ очень хороший результат: можно вылечить 85-90% больных детей. У взрослых, особенно пожилых, результаты хуже, но, тем не менее, примерно у 40% взрослых больных удается достичь долговременной ремиссии — то есть отсутствия рецидивов болезни в течение многих лет.
Лейкоз (лейкемия) — причины, симптомы, признаки, диагностика, лечение, прогноз, рекомендации
Причины
Симптомы
Классификация
Осложнения
Диагностика
Лечение
Лейкоз – группа заболеваний крови злокачественного характера, которые часто называют еще белокровием или лейкемией. В основе всех болезней лежит замещение нормальных клеток крови, в данном случае, лейкоцитов, их бластами или, по-другому, незрелыми клетками.
В основе всех болезней лежит замещение нормальных клеток крови, в данном случае, лейкоцитов, их бластами или, по-другому, незрелыми клетками.
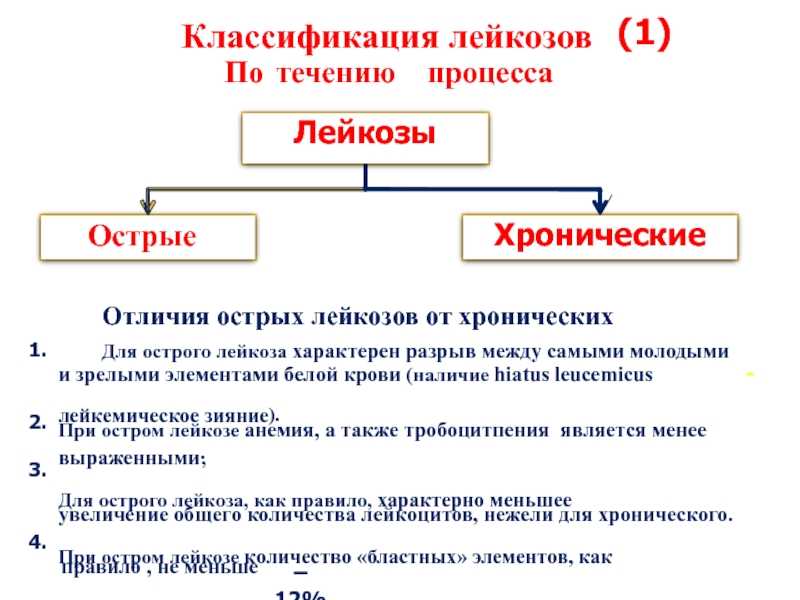
Выделяют два типа течения этой патологии – острый и хронический. Причем встречается чаще всего среди всех возможных гемобластозов. У людей с возрастом более 40 лет в диагностике часто выявляется острая миелоидная форма, а у детей это обычно острая лимфобластная форма.
Причины и провоцирующие факторы лейкоза
На сегодняшний день врачи и ученые не нашли ответа на вопрос, по какой причине развивается лейкоз. Однако известно, что в основе заболевания лежит мутация клетки, которая вырабатывает лейкоциты. Это дает начало развитию злокачественного процесса. Мутация этой клетки приводит к тому, что на самом раннем этапе своего развития она не проходит правильную дифференцировку и попадает в кровеносное русло незрелой – она называется бластом.
Однако такие клетки не только появляются в крови, но и происходит их замещение в костном мозге – месте, где осуществляется процесс кроветворения. Все бластные клетки идентичны друг другу, а это говорит о том, что они – клоны одной-единственной клетки подобного типа.
Все бластные клетки идентичны друг другу, а это говорит о том, что они – клоны одной-единственной клетки подобного типа.
Однако, по какой причине в организме появляется клетка-мутант, неизвестно. Лейкоз крови – одно из самых малоизученных заболеваний, но врачи-гематологи уже сегодня знают о некоторых факторах риска, которые могут привести к такой мутации. Это:
- генетическая предрасположенность, когда в семье есть или был родственник с таким диагнозом – этот показатель в три раза ухудшает как прогноз заболевания, так и риск развития болезни;
-
наличие у человека хромосомных аномалий или генетических заболеваний, например, таких патологий, как синдром Дауна, Вискотта-Олдрича, Клайнфельтера; -
воздействие на организм ионизирующей радиации; -
работа с химическими канцерогенами; -
прием цитостатических препаратов.
Часто бывает так, что лейкемия развивается у человека на фоне лечения другого онкологического заболевания – лимфогранулематоза, миеломной болезни, неходжкинских лимфом. Также отмечается связь лейкоза и некоторых вирусных заболеваний – в таком случае он называется вирусным.
Также отмечается связь лейкоза и некоторых вирусных заболеваний – в таком случае он называется вирусным.
Симптомы лейкоза
Острый лейкоз обычно начинается внезапно, на фоне полного здоровья. У пациента появляются повышенная температура тела, симптомы интоксикации, повышенная потливость, отмечаются сильный упадок сил и жизненной энергии, анорексия. Появляются жалобы на постоянные боли в костях, суставах, мышцах.
Часто первые проявления лейкоза могут маскироваться под обычное ОРВИ или даже ангину. Но обращает на себя внимание появление стоматита в его язвенной форме или же развитие гингивита. Если на этой стадии патология не была выявлена, то она постепенно затихает и переходит во вторую. Именно на втором этапе при бессимптомном течении обычно и выявляется острый лейкоз у детей.
В медицине принято различать 4 синдрома, которые типичны для лейкемии:
- анемический проявляется бледностью кожи, головокружением, хронической усталостью, потерей волос, ломкостью ногтей;
-
геморрагический отличается увеличением лимфоузлов и миндалин, гепатоспленомегалией, на коже развиваются инфильтраты, поражаются легкие, почки, сердечная мышца; -
интоксикационный проявляется повышенной утомляемостью, головной болью, потерей аппетита, слабостью и вялостью, периодически происходит повышение температуры тела; -
гиперпластический возникает как результат внекостного поражения органов и тканей – происходит их увеличение и нарушение функций, причем особенно часто страдают печень, селезенка, лимфоузлы.
Хронический лейкоз чаще всего выявляется в пожилом возрасте, причем в основном у людей европейского происхождения. Каких-либо специфических симптомов не существует: пациенты жалуются на повышенную потливость, снижение массы тела, происходит увеличение внутренних лимфоузлов, увеличение печени и селезенки на поздних стадиях. Из-за сниженного иммунитета люди с таким заболеванием часто подвержены простудным заболеваниям и пневмониям.
Признаки лейкоза могут быть выражены ярко, а могут никак себя не проявлять. К тому же часто они маскируются под другие болезни. Поэтому любое заболевание должно рассматриваться как потенциально опасное для развития этого онкологического заболевания крови.
Классификация лейкоза
Все лейкозы делятся на острые и хронические. Однако надо понимать, что острый лейкоз никогда не станет хроническим, а хронический не может обостриться – в этом отличие от других заболеваний.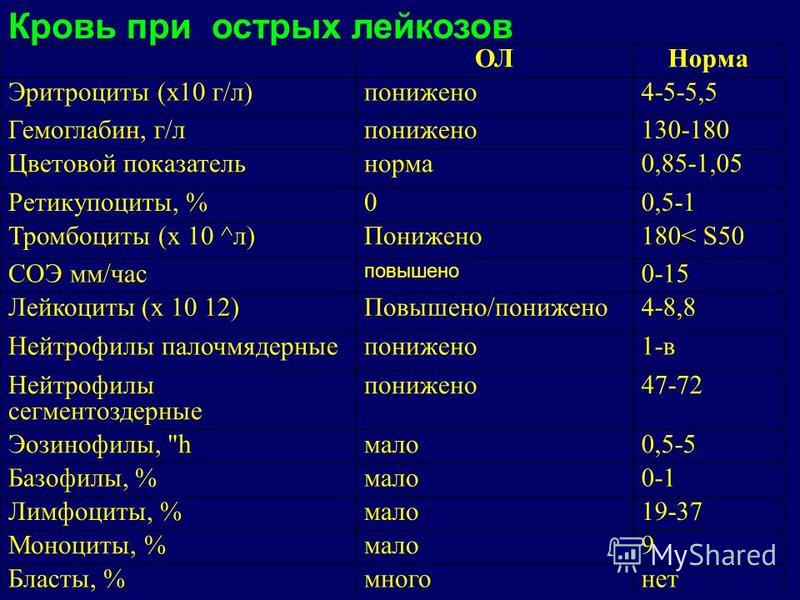 Данная терминология используется только для удобства в медицине.
Данная терминология используется только для удобства в медицине.
В зависимости от того, какие клетки крови оказываются пораженными, лейкемия бывает лимфобластной, миелобластной, монобластной, миеломонобластной и других видов. Хронические лейкозы, которые в основном встречаются у взрослых, представлены более широко.
Лейкоз протекает в три стадии. На первой появляются первичные симптомы общего плана, которые характерны практически для любого заболевания. Она носит название моноклоновая, протекает долго и относительно доброкачественно.
На второй стадии симптомы лейкоза проявляются очень ярко и полностью соответствуют гематологическим проявлениям гемобластоза. Начинается формирование вторичных клонов опухоли, и часто его называют бластным кризом.
Третья стадия – терминальная, здесь практически полностью прекращается формирование новых клеток крови. Она наступает в случае отсутствия правильной диагностики и лечения на первых двух этапах.
Осложнения лейкоза
Лейкемия – серьезное и очень опасное заболевание. Без лечения оно может вызвать массу различных осложнений. Так, например, это может быть аутоиммунный криз, который протекает с сильной слабостью, лихорадкой, повышенной температурой тела, болями в животе. Синдром сдавливания средостения вызывает сильную одышку, воротной вены – асцит, кишечника – его непроходимость.
Без лечения оно может вызвать массу различных осложнений. Так, например, это может быть аутоиммунный криз, который протекает с сильной слабостью, лихорадкой, повышенной температурой тела, болями в животе. Синдром сдавливания средостения вызывает сильную одышку, воротной вены – асцит, кишечника – его непроходимость.
Может отмечаться поражение селезенки, что вызывает ее инфаркт из-за нарушения кровообращения. Смерть пациента может случиться из-за кровоизлияния в мозг, желудочно-кишечного кровотечения, пневмонии, сепсиса, почечно-печеночной недостаточности.
Диагностика лейкоза
Для диагностики используются лабораторные анализы. Они помогают выявить заболевание на любой стадии его развития:
- Общий анализ крови с четким определением лейкоцитов по их разновидностям. Это будет лучшим решением для первичной диагностики заболевания.
-
Биохимия крови помогает выявить нарушения, которые могут возникнуть в почках или печени.
-
Биопсия костного мозга помогает выяснить, насколько сильно его поражение, поставить точный диагноз и определить тактику лечения пациента. -
Гистология тканей костного мозга позволяет определить количество злокачественных клеток и их характер. -
Молекулярно-генетический анализ делается, когда диагноз находится под сомнением. - УЗИ органов брюшной полости помогает понять, насколько поражены внутренние органы.
- Рентгенография грудной клетки помогает выявить увеличенные лимфоузлы и другие патологические процессы, протекающие в легких.
Выявлением и терапией занимается врач-гематолог, однако заподозрить заболевание у детей может педиатр, а у взрослых – терапевт.
Лечение лейкоза
Терапия проводится в условиях стационара. Основной метод – химиотерапия. Это метод, при котором пациент принимает специальные препараты, уничтожающие злокачественные клетки. Схемы подбираются строго индивидуально.
Схемы подбираются строго индивидуально.
Для улучшения состояния крови выполняется введение эритроцитарных масс, тромбоцитов, изотонических растворов. При присоединении инфекции необходима антибактериальная терапия. Лучевое лечение используется перед тем, как пересадить костный мозг: такая пересадка выполняется при отсутствии эффекта от других методов лечения.
Если организм пожилого человека с лейкозом не в состоянии вынести тяжелого лечения, назначается паллиативная терапия.
Рекомендации при лейкозе даются каждому пациенту индивидуально. Все лечение проводится в стерильных боксах, чтобы пациент не смог подхватить инфекцию, которая может оказаться для него смертельной.
Прогноз при лейкозе благоприятен в том случае, если есть положительный результат от лечения. Однако иногда есть риск развития рецидива, и тогда вылечить пациента уже очень сложно.
Автор статьи:
Галайко Мария Владимировна
гематолог
отзывы оставить отзыв
Клиника
м.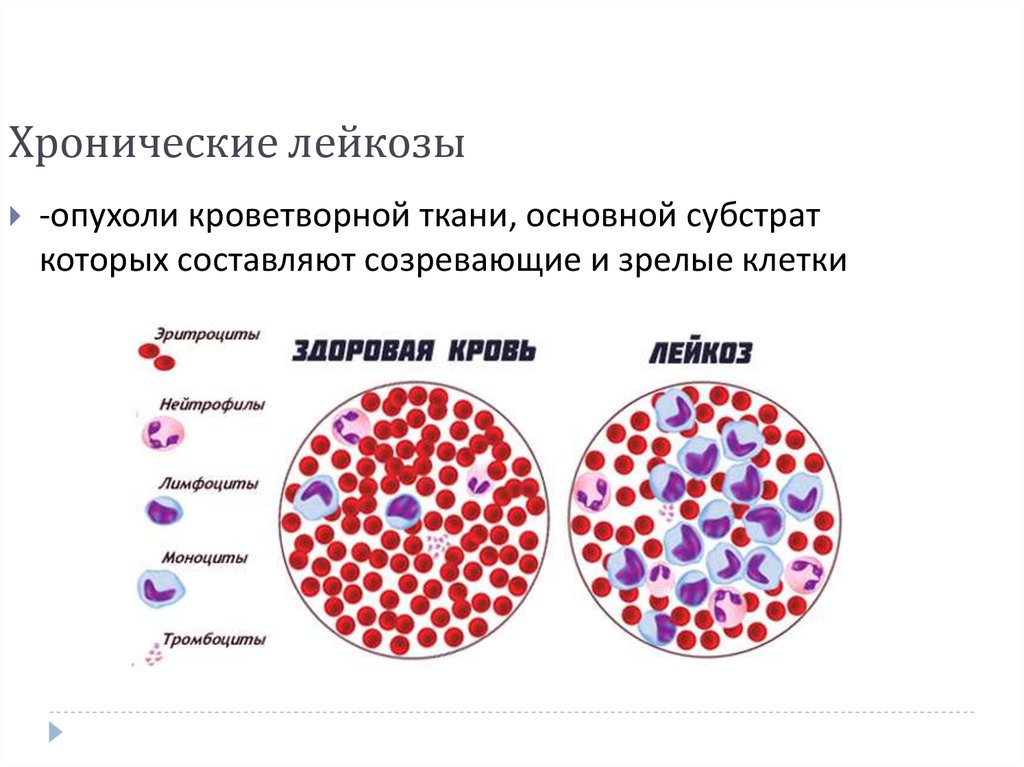 Полянка
Полянка
Перейти в профиль врача
Услуги
- Название
- Прием (осмотр, консультация) врача-гематолога первичный2100
- Прием (осмотр, консультация) врача-гематолога повторный1650
Статьи о здоровье
Все статьиАллергологГастроэнтерологГематологГинекологДерматологИммунологИнфекционистКардиологКосметологЛОР врач (отоларинголог)МаммологМассажНеврологНефрологОзонотерапияОнкологОфтальмологПроктологПсихотерапевтПульмонологРевматологТерапевтТравматологТрихологУЗИ (ультразвуковое исследование)УрологФизиотерапевтФлебологФункциональная диагностика и ЭКГХирургЭндокринолог
Другие специалисты
Специализация врачаАллергологАндрологАнестезиологВызов врача на домГастроэнтерологГематологГинекологГрудное вскармливаниеДерматологДиетологИммунологИнфекционистКабинет головной болиКардиологКосметологЛОР врач (отоларинголог)МаммологМануальный терапевтНаркологНеврологНефрологОнкологОперационный блокОстеопатОтделение педиатрии м. ПолянкаОфтальмологОфтальмохирургПедиатрПланирование беременностиПодологПроктологПсихотерапевтПульмонологРевматологРепродуктологРефлексотерапевтСомнологСтоматологТелемедицина в «Поликлинике.ру»ТерапевтТравматолог-ортопедТрихологУрологФизиотерапевтФлебологХирургЭндокринологЭстетическая гинекологияКлиникам. Смоленскаям. Таганскаям. Улица 1905 годам. Красные Воротам. АвтозаводскаяАптекам. Полянкам. Сухаревскаям. ул. Академика Янгелям. Фрунзенскаяг. Зеленоград
ПолянкаОфтальмологОфтальмохирургПедиатрПланирование беременностиПодологПроктологПсихотерапевтПульмонологРевматологРепродуктологРефлексотерапевтСомнологСтоматологТелемедицина в «Поликлинике.ру»ТерапевтТравматолог-ортопедТрихологУрологФизиотерапевтФлебологХирургЭндокринологЭстетическая гинекологияКлиникам. Смоленскаям. Таганскаям. Улица 1905 годам. Красные Воротам. АвтозаводскаяАптекам. Полянкам. Сухаревскаям. ул. Академика Янгелям. Фрунзенскаяг. Зеленоград
Белкина Татьяна Виленовна
терапевт, гематолог, КМН, консультации онлайн
отзывы
Записаться на прием
Клиника
м. Красные Ворота
м. Сухаревская
Гагкаева Мария Аркадиевна
гематолог
отзывы
Записаться на прием
Клиника
м. Сухаревская
Джафарова Анна Владимировна
гематолог
отзывы
Записаться на прием
Клиника
м. Полянка
Полянка
Лейкемия у младенцев: понимание этого редкого состояния
Лейкемия у младенцев: понимание этого редкого состояния
Медицинский обзор Кристен М. Мойер, доктора внутренних болезней, педиатрии, хосписной и паллиативной медицины — С. Беринг, 25 августа 2021 г.
В то время как детская лейкемия является наиболее распространенным типом рака у детей, лейкемия у детей в возрасте до года встречается очень редко.
Фактически, согласно обзору исследований 2016 года, только около 160 младенцев в Соединенных Штатах ежегодно диагностируют лейкемию.
Лейкоз у младенцев очень трудно поддается лечению, и эти младенцы нуждаются в высокоспециализированной помощи. Лечение может включать химиотерапию или терапию стволовыми клетками.
Лейкемия — это тип рака, поражающий клетки крови, вырабатываемые организмом. Как правило, младенцы способны вырабатывать необходимое количество лейкоцитов для борьбы с болезнями и инфекциями.
У младенцев с лейкемией вырабатывается слишком много лейкоцитов. Клетки быстро растут и не позволяют организму иметь нужное количество других клеток крови, включая эритроциты и тромбоциты.
Клетки быстро растут и не позволяют организму иметь нужное количество других клеток крови, включая эритроциты и тромбоциты.
Существует несколько типов лейкемии, но термин «детские лейкозы» обычно относится к двум типам, когда они возникают у детей в возрасте до года:
- Острый лимфоцитарный лейкоз (ОЛЛ). Этот тип лейкемии начинается в иммунной системе. Он поражает тип незрелых лейкоцитов, называемых лимфоцитами. Согласно обзору исследований 2016 года, ежегодно диагностируется около 90 случаев детского ОЛЛ.
- Острый миелоидный лейкоз (ОМЛ). Этот тип лейкемии начинается в костном мозге. По мере роста он распространяется по кровотоку и телу. Ежегодно диагностируется около 70 случаев детского ОМЛ.
Симптомы лейкемии у детей старшего возраста вначале могут быть легкими. Они могут быть похожи на симптомы гриппа или других менее серьезных заболеваний.
Как правило, это не относится к младенцам. Младенцы с лейкемией, как правило, заболевают намного быстрее и имеют более тяжелые симптомы.
Младенцы чаще имеют такие признаки и симптомы, как:
- Высокий уровень лейкоцитов. Это может вызвать такие симптомы, как:
- лихорадка
- усталость
- увеличение лимфатических узлов
- проблемы с набором веса
- потеря веса
- проблемы с дыханием
- Лейкемические клетки, проникающие в кожу. Это вызывает сыпь, известную как кожная лейкемия. Младенцы с сыпью имеют приподнятые бугорки, которые обычно имеют фиолетовый, коричневый, красный или телесный цвет. Сыпь часто обнаруживается на лице, шее и верхней части туловища.
- Проблемы с нервной системой. Когда лейкемия поражает нервную систему младенца, это может привести к тому, что у младенца будут странные движения конечностей и проблемы с бодрствованием.
Это может вызвать пожелтение кожи и глаз, называемое желтухой, а также рвоту и легкие кровоподтеки.
Младенцы с лейкемией, вероятно, также будут испытывать боль, мышечные боли и другие неприятные ощущения. Это, вероятно, вызовет у ребенка признаки стресса, такие как плач и крик. У младенца могут быть проблемы с едой, и он может спать больше, чем обычный младенец.
Это, вероятно, вызовет у ребенка признаки стресса, такие как плач и крик. У младенца могут быть проблемы с едой, и он может спать больше, чем обычный младенец.
Всегда полезно показать младенца медицинскому работнику, если у него есть какие-либо симптомы со здоровьем или он выглядит необычно обеспокоенным. Даже если причина не такая серьезная, как детская лейкемия, важно как можно скорее обратиться за медицинской помощью.
Американская академия педиатрии рекомендует, чтобы младенцы несколько раз посещали ребенка в течение первого года жизни.
Однако, если у вашего ребенка есть симптомы лейкемии или если вы обеспокоены этим, немедленно обратитесь к педиатру, не дожидаясь следующего запланированного визита к врачу.
Ваш врач задаст несколько вопросов, если у вашего ребенка есть симптомы лейкемии. Они хотят знать точные симптомы, которые есть у вашего ребенка, и как долго эти симптомы присутствуют. Они, вероятно, спросят вас, есть ли у вас семейная история рака или других заболеваний.
Затем врач может осмотреть вашего ребенка на наличие:
- признаков синяков
- опухших лимфатических узлов
- кожной сыпи при лейкемии
Вашему ребенку потребуются анализы для подтверждения диагноза. Им нужно будет сдать кровь для лабораторных работ.
У младенцев, особенно в возрасте до 6 месяцев, кровь часто берут из пятки. Это называется кожной пункцией, и ее выполняют, протыкая пятку маленькой иглой, а затем собирая капли крови.
У младенцев также может быть стандартный забор крови путем введения иглы в вену. Ваш ребенок может сидеть у вас на коленях, пока это выполняется.
Взятие крови позволяет лаборатории исследовать кровь, чтобы определить количество лейкоцитов, эритроцитов и тромбоцитов у вашего ребенка.
Взятие крови также позволит им изучить клетки под микроскопом и найти любые аномальные клетки. Младенцы с лейкемией будут иметь большое количество лейкоцитов и аномальных клеток.
Вашему ребенку также может потребоваться анализ костного мозга. Для этой процедуры, называемой биопсией костного мозга, им сделают анестезию.
Для этой процедуры, называемой биопсией костного мозга, им сделают анестезию.
Во время этой процедуры в позвоночник вводится игла, чтобы можно было взять образец клеток костного мозга и небольшой кусочек кости. Это помогает определить, есть ли раковые клетки в костном мозге.
Ученые и исследователи не уверены, что вызывает лейкемию у младенцев. Заболевание встречается очень редко, и из такого небольшого размера выборки трудно сделать какие-либо выводы. Однако предполагается, что генетика может играть большую роль в детской лейкемии.
Исследователи полагают, что некоторые дети наследуют гены или генетические мутации, повышающие вероятность развития у них лейкемии в младенчестве.
Исследователи также подозревают, что воздействие окружающей среды и другие факторы во время беременности могут увеличить риск развития лейкемии у младенца, но этот вопрос все еще исследуется.
Поскольку причина лейкемии у младенцев неизвестна, трудно определить точные факторы риска.
Детский лейкоз также встречается очень редко. С таким небольшим количеством случаев каждый год исследователям все труднее изучить состояние и узнать, каковы могут быть факторы риска. Однако есть вещи, которые повышают вероятность развития лейкемии у младенца. К ним относятся наличие:
- определенных генетических состояний, включая синдром Дауна и синдром Ли-Фраумени
- состояние, влияющее на иммунную систему
- брат или сестра с лейкемией
Лечение детей с лейкемией часто отличается от лечения детей старшего возраста с лейкемией. Младенцы с большей вероятностью будут иметь проблемы с переносимостью стандартных методов лечения лейкемии и лекарств. Лечение зависит от первой реакции младенца и типа лейкемии.
Младенцы с лейкемией будут лечиться детскими онкологами, которые специализируются на онкологических заболеваниях у детей.
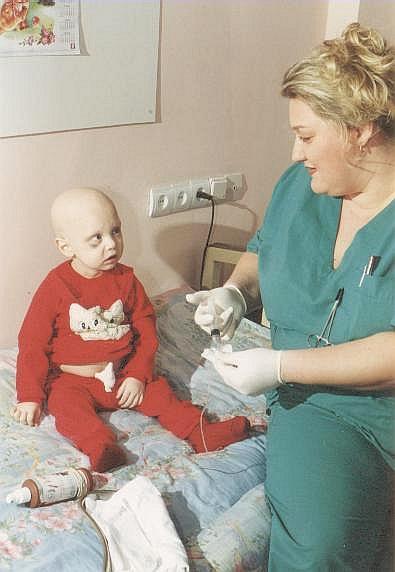
Возможно, вам придется отвезти ребенка в специализированную больницу или онкологический центр для лечения./85/85.jpg) Младенцы с лейкемией обычно проходят курс химиотерапии в центре.
Младенцы с лейкемией обычно проходят курс химиотерапии в центре.
Химиотерапия
Новорожденных с ОМЛ лечат химиотерапией. Существует две фазы лечения: индукция и консолидация.
Во время фазы индукции младенец будет получать интенсивную химиотерапию до тех пор, пока ОМЛ не перейдет в стадию ремиссии.
После достижения ремиссии ОМЛ младенцы будут получать меньшие дозы химиотерапии для уничтожения любых оставшихся раковых клеток. Это называется консолидацией.
Младенцы с ОЛЛ также получают химиотерапию. Некоторые исследования показали, что протоколы химиотерапии ОМЛ более эффективны у младенцев с ОЛЛ, чем химиотерапия, обычно используемая при ОЛЛ у детей старшего возраста. Точный курс лечения будет зависеть от того, как младенец сначала отреагирует на лечение.
Терапия стволовыми клетками
Поскольку до 50 процентов детей с рецидивом лейкемии, детям с лейкемией может быть проведена трансплантация стволовых клеток, также называемая трансплантацией костного мозга, наряду с химиотерапией.
Трансплантация стволовых клеток обычно проводится после консолидации, которая является сильной химиотерапией и преследует следующие цели:
- Уменьшение числа старых клеток костного мозга. Это освобождает место для нового костного мозга.
- Уничтожение оставшихся раковых клеток. Это помогает остановить рост и распространение рака.
- Остановка или замедление иммунной системы. Это помогает предотвратить отторжение имплантированных стволовых клеток.
После консолидации стволовые клетки вводят в центральную линию, которая представляет собой небольшую трубку, вставленную в вену рядом с сердцем. Младенец должен будет оставаться в больнице, пока новые стволовые клетки не начнут расти, чтобы предотвратить инфекцию.
Онколог вашего ребенка определит для него наилучший вариант лечения.
Лейкемия у младенцев быстро распространяется и труднее поддается лечению, чем лейкемия у детей старшего возраста. Это приводит к худшему прогнозу для младенцев с лейкемией.
Это приводит к худшему прогнозу для младенцев с лейкемией.
В 25-летнем исследовании, в котором приняли участие более 15 тысяч детей с лейкемией, исследователи обнаружили, что возраст ребенка на момент постановки диагноза является предиктором выздоровления, при этом у младенцев в возрасте до года показатели выживаемости самые низкие по сравнению с детьми с ОЛЛ или ОМЛ.
Еще одним фактором является количество лейкоцитов на момент постановки диагноза. Младенцы с очень высоким количеством лейкоцитов на момент постановки диагноза имеют менее благоприятный прогноз, чем дети с более низким количеством лейкоцитов.
В настоящее время проводятся исследования, направленные на поиск лечения и методов, позволяющих решить проблемы, связанные с лечением младенцев. Хотя показатели выживаемости младенцев ниже, прогноз для детей с детской лейкемией, как правило, хороший: 5-летняя выживаемость составляет почти 90 процентов для ВСЕХ и от 60 до 70 процентов для ОМЛ. Пятилетняя выживаемость младенцев в возрасте до 1 года составляет 46 процентов для ВСЕХ и немного лучше для ОМЛ.
Детский лейкоз — очень редкое, но очень серьезное онкологическое заболевание. У младенцев с лейкемией симптомы могут быть более серьезными, чем у детей старшего возраста, и врачам может быть труднее их лечить.
Продолжаются исследования по поиску причин и методов лечения детской лейкемии, а также по улучшению результатов в будущем.
Последнее медицинское рассмотрение 25 августа 2021 г. медицинские ассоциации. Мы избегаем использования третичных ссылок. Вы можете узнать больше о том, как мы обеспечиваем точность и актуальность нашего контента, прочитав нашу редакционную политику.
- Браун П. (2016). Лечение детских лейкозов: вызов и обещание.
ncbi.nlm.nih.gov/pmc/articles/PMC4729208/ - Рак крови у детей. (2020).
lls.org/facts-and-statistics/overview/childhood-blood-cancer-facts-and-statistics - Hossain J, et al. (2014). Характеристика моделей выживаемости при остром лимфобластном лейкозе у детей в зависимости от возраста на момент постановки диагноза.
hindawi.com/journals/jce/2014/865979/#results - Лейкемия у детей. (н.д.).
Cancer.org/cancer/leukemia-in-children.html - Sison EAR, et al. (2013). Взаимодействие стволовых клеток острого лимфобластного лейкоза с реаранжировкой MLL со стромой костного мозга способствует выживанию и терапевтической резистентности, которую можно преодолеть с помощью антагонизма CXCR4.
pubmed.ncbi.nlm.nih.gov/23294096/ - Wang Y, et al. (2016). Влияние возраста на выживаемость при педиатрической лейкемии: анализ 15083 детей в базе данных SEER.
ncbi.nlm.nih.gov/pmc/articles/PMC5347803/ - Что происходит: трансплантация стволовых клеток и костного мозга. (2018).
nhs.uk/conditions/steam-cell-transplant/what-happens/ - Winters AC, et al. (2017). MLL-перегруппированные лейкозы — обновленная информация о научных и клинических подходах.
ncbi.nlm.nih.gov/pmc/articles/PMC5299633/
Наши эксперты постоянно следят за здоровьем и благополучием, и мы обновляем наши статьи по мере поступления новой информации.
Текущая версия
августа 25, 2021
по
S. Behring
Под редакцией
Debbie Nurmi
Средство с медицинской точки зрения
Alysa M. Moyer, MD
. Поделиться этой статьей0002 Общие сведения о лейкемии у детей
Общие симптомы лейкемии у детей
Излечима ли лейкемия?
Какие существуют виды лейкемии?
Лейкемия и лимфома: в чем разница?
Читать дальше
Понимание лейкемии у детей
Медицинский обзор Карен Гилл, доктора медицины
Лейкемия является наиболее распространенным видом рака у детей. Мы объясняем типы лейкемии у детей, как их диагностировать, лечить и многое другое.
ПОДРОБНЕЕ
Общие симптомы лейкемии у детей
Медицинский обзор Карен Гилл, доктора медицины
Узнайте об общих симптомах лейкемии у детей.

ПОДРОБНЕЕ
Излечима ли лейкемия?
Медицинское заключение Jenneh Rishe, RN
Излечима ли лейкемия? Узнайте больше об исследованиях перспективных методов лечения, которые могут помочь улучшить долгосрочные перспективы различных типов лейкемии.
ПОДРОБНЕЕ
Какие бывают виды лейкемии?
Медицинское заключение Аланы Биггерс, доктора медицины, магистра здравоохранения
Узнайте о четырех типах лейкемии, их конкретных симптомах, способах их лечения и чего ожидать от диагноза лейкемии в зависимости от…
ПОДРОБНЕЕ
Лейкемия и лимфома: в чем разница?
Медицинское заключение Аланы Биггерс, доктора медицины, магистра здравоохранения
Лейкемия и лимфома — это рак крови. Узнайте больше об этих условиях.

ПОДРОБНЕЕ
Лучшие детские пинетки, чтобы согреть малышей
Медицинский обзор Мии Армстронг, доктора медицины
Лучшие пинетки для растущих детей сочетают в себе стиль, функциональность и тепло. Вот наши фавориты в 11 категориях.
ПОДРОБНЕЕ
10 матрасов для мини-кроваток и лучшие советы для покупателей
Медицинский обзор Кариссы Стивенс, Р. Н., CCRN, CPN комфортный.
ПОДРОБНЕЕ
Нужно ли вам беспокоиться, когда у вашего ребенка ушная инфекция?
Медицинское заключение Karen Gill, MD.
Инфекция уха у ребенка — это опухоль среднего уха, вызванная бактериями или вирусами в жидкостях, которые собираются за барабанной перепонкой. Вот как узнать, когда…
ПОДРОБНЕЕ
Когда дети начинают переворачиваться?
Медицинское заключение Карен Гилл, доктор медицины.

Через несколько месяцев после того, как ваш малыш останется практически на том же месте, где вы его положили, вы можете положить его на игровой коврик и найти на полпути через комнату.
ПОДРОБНЕЕ
12 лучших вкусных и полезных закусок для детей на 2022 год
Медицинский обзор Джиллиан Кубала, MS, RD
Лучшее средство для капризных детей на ходу? Быстрый перекус. Это некоторые из наших любимых магазинных детских закусок для борьбы с голодом.
ПОДРОБНЕЕ
Лейкемия у младенцев: понимание этого редкого состояния
Лейкемия у младенцев: понимание этого редкого состояния
Медицинский обзор Кристен М. Мойер, доктора медицины, внутренних болезней, педиатрии, хосписов и паллиативной медицины — С. Беринг, 25 августа 2021 г.
В то время как детская лейкемия является наиболее распространенным типом рака у детей, лейкемия у детей в возрасте до года встречается очень редко.
Фактически, согласно обзору исследований 2016 года, только около 160 младенцев в Соединенных Штатах ежегодно диагностируют лейкемию.
Лейкоз у младенцев очень трудно поддается лечению, и эти младенцы нуждаются в высокоспециализированной помощи. Лечение может включать химиотерапию или терапию стволовыми клетками.
Лейкемия — это тип рака, поражающий клетки крови, вырабатываемые организмом. Как правило, младенцы способны вырабатывать необходимое количество лейкоцитов для борьбы с болезнями и инфекциями.
У младенцев с лейкемией вырабатывается слишком много лейкоцитов. Клетки быстро растут и не позволяют организму иметь нужное количество других клеток крови, включая эритроциты и тромбоциты.
Существует несколько типов лейкемии, но термин «детские лейкозы» обычно относится к двум типам, когда они возникают у детей в возрасте до года:
- Острый лимфоцитарный лейкоз (ОЛЛ). Этот тип лейкемии начинается в иммунной системе.
 Он поражает тип незрелых лейкоцитов, называемых лимфоцитами. Около 9Согласно обзору исследований 2016 года, ежегодно диагностируется 0 случаев младенческого ОЛЛ.
Он поражает тип незрелых лейкоцитов, называемых лимфоцитами. Около 9Согласно обзору исследований 2016 года, ежегодно диагностируется 0 случаев младенческого ОЛЛ. - Острый миелоидный лейкоз (ОМЛ). Этот тип лейкемии начинается в костном мозге. По мере роста он распространяется по кровотоку и телу. Ежегодно диагностируется около 70 случаев детского ОМЛ.
Симптомы лейкемии у детей старшего возраста вначале могут быть легкими. Они могут быть похожи на симптомы гриппа или других менее серьезных заболеваний.
Как правило, это не относится к младенцам. Младенцы с лейкемией, как правило, заболевают намного быстрее и имеют более тяжелые симптомы.
У младенцев чаще наблюдаются такие признаки и симптомы, как:
- Высокий уровень лейкоцитов. Это может вызвать такие симптомы, как:
- лихорадка
- усталость
- увеличение лимфатических узлов
- проблемы с набором веса
- потеря веса
- проблемы с дыханием
- Клетки лейкемии, проникающие в кожу. Это вызывает сыпь, известную как кожная лейкемия. Младенцы с сыпью имеют приподнятые бугорки, которые обычно имеют фиолетовый, коричневый, красный или телесный цвет. Сыпь часто обнаруживается на лице, шее и верхней части туловища.
- Проблемы с нервной системой. Когда лейкемия поражает нервную систему младенца, это может привести к тому, что у младенца будут странные движения конечностей и проблемы с бодрствованием.
Это может вызвать пожелтение кожи и глаз, называемое желтухой, а также рвоту и легкие кровоподтеки.
Младенцы с лейкемией, вероятно, также будут испытывать боль, мышечные боли и другие неприятные ощущения. Это, вероятно, вызовет у ребенка признаки стресса, такие как плач и крик. У младенца могут быть проблемы с едой, и он может спать больше, чем обычный младенец.
Всегда полезно показать младенца медицинскому работнику, если у него есть какие-либо симптомы со здоровьем или он выглядит необычно обеспокоенным. Даже если причина не такая серьезная, как детская лейкемия, важно как можно скорее обратиться за медицинской помощью.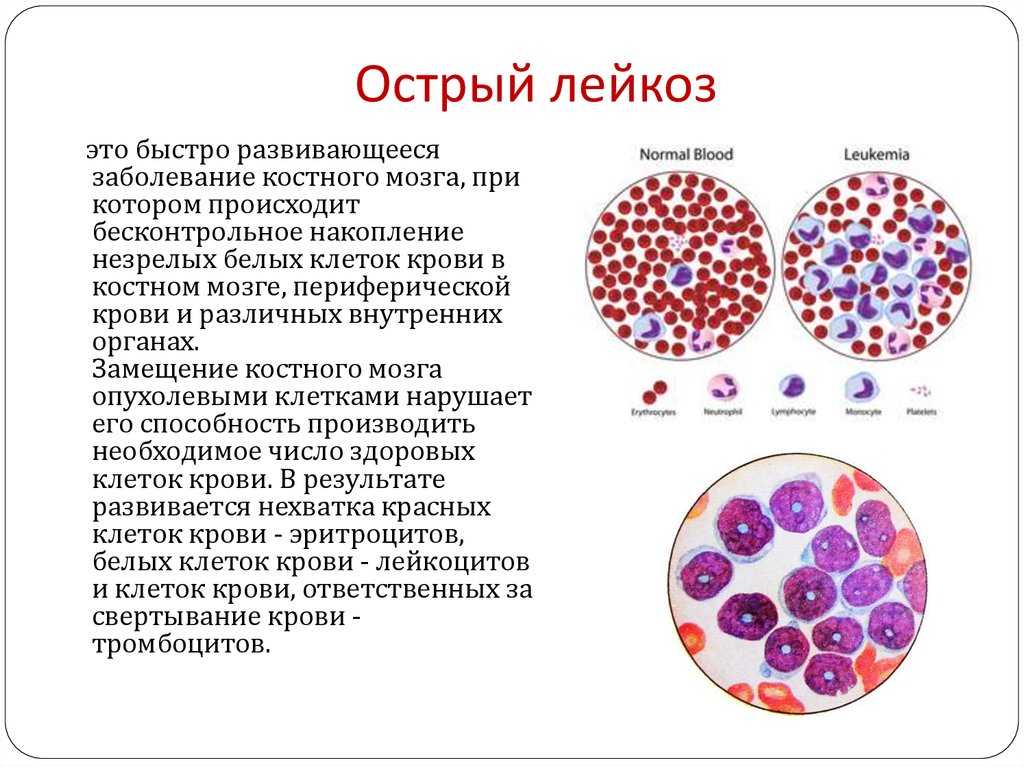
Американская академия педиатрии рекомендует, чтобы младенцы несколько раз посещали ребенка в течение первого года жизни.
Однако, если у вашего ребенка есть симптомы лейкемии или если вы обеспокоены этим, немедленно обратитесь к педиатру, не дожидаясь следующего запланированного визита к врачу.
Ваш врач задаст несколько вопросов, если у вашего ребенка есть симптомы лейкемии. Они хотят знать точные симптомы, которые есть у вашего ребенка, и как долго эти симптомы присутствуют. Они, вероятно, спросят вас, есть ли у вас семейная история рака или других заболеваний.
Затем врач может осмотреть вашего ребенка на наличие:
- признаков синяков
- опухших лимфатических узлов
- кожной сыпи при лейкемии
Вашему ребенку потребуются анализы для подтверждения диагноза. Им нужно будет сдать кровь для лабораторных работ.
У младенцев, особенно в возрасте до 6 месяцев, кровь часто берут из пятки. Это называется кожной пункцией, и ее выполняют, протыкая пятку маленькой иглой, а затем собирая капли крови.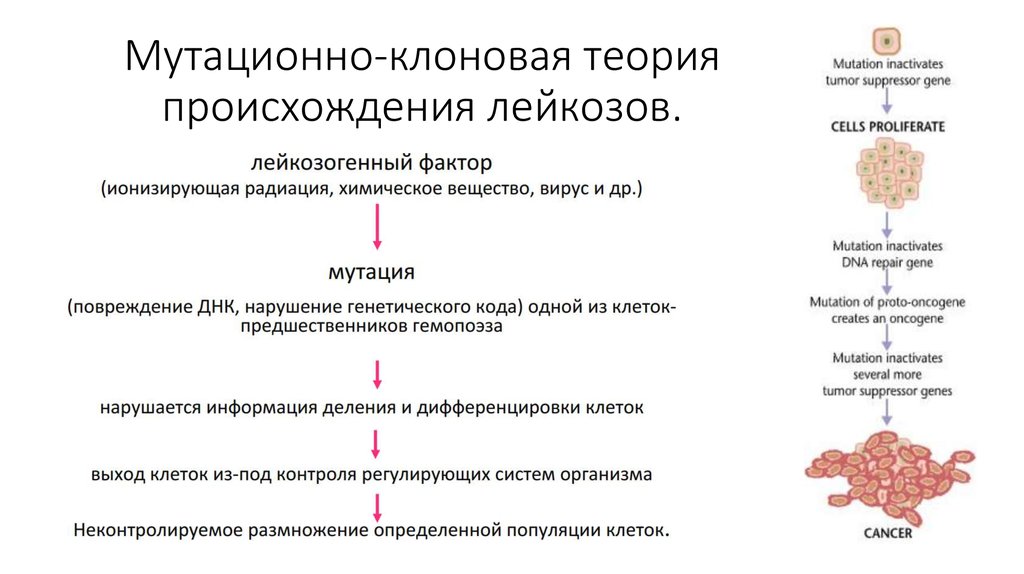
У младенцев также может быть стандартный забор крови путем введения иглы в вену. Ваш ребенок может сидеть у вас на коленях, пока это выполняется.
Взятие крови позволяет лаборатории исследовать кровь, чтобы определить количество лейкоцитов, эритроцитов и тромбоцитов у вашего ребенка.
Взятие крови также позволит им изучить клетки под микроскопом и найти любые аномальные клетки. Младенцы с лейкемией будут иметь большое количество лейкоцитов и аномальных клеток.
Вашему ребенку также может потребоваться анализ костного мозга. Для этой процедуры, называемой биопсией костного мозга, им сделают анестезию.
Во время этой процедуры в позвоночник вводится игла, чтобы можно было взять образец клеток костного мозга и небольшой кусочек кости. Это помогает определить, есть ли раковые клетки в костном мозге.
Ученые и исследователи не уверены, что вызывает лейкемию у младенцев. Заболевание встречается очень редко, и из такого небольшого размера выборки трудно сделать какие-либо выводы. Однако предполагается, что генетика может играть большую роль в детской лейкемии.
Однако предполагается, что генетика может играть большую роль в детской лейкемии.
Исследователи полагают, что некоторые дети наследуют гены или генетические мутации, повышающие вероятность развития у них лейкемии в младенчестве.
Исследователи также подозревают, что воздействие окружающей среды и другие факторы во время беременности могут увеличить риск развития лейкемии у младенца, но этот вопрос все еще исследуется.
Поскольку причина лейкемии у младенцев неизвестна, трудно определить точные факторы риска.
Детский лейкоз также встречается очень редко. С таким небольшим количеством случаев каждый год исследователям все труднее изучить состояние и узнать, каковы могут быть факторы риска. Однако есть вещи, которые повышают вероятность развития лейкемии у младенца. К ним относятся наличие:
- определенных генетических состояний, включая синдром Дауна и синдром Ли-Фраумени
- состояние, влияющее на иммунную систему
- брат или сестра с лейкемией
Лечение детей с лейкемией часто отличается от лечения детей старшего возраста с лейкемией. Младенцы с большей вероятностью будут иметь проблемы с переносимостью стандартных методов лечения лейкемии и лекарств. Лечение зависит от первой реакции младенца и типа лейкемии.
Младенцы с большей вероятностью будут иметь проблемы с переносимостью стандартных методов лечения лейкемии и лекарств. Лечение зависит от первой реакции младенца и типа лейкемии.
Младенцы с лейкемией будут лечиться детскими онкологами, которые специализируются на онкологических заболеваниях у детей.
Возможно, вам придется отвезти ребенка в специализированную больницу или онкологический центр для лечения. Младенцы с лейкемией обычно проходят курс химиотерапии в центре.
Химиотерапия
Новорожденных с ОМЛ лечат химиотерапией. Существует две фазы лечения: индукция и консолидация.
Во время фазы индукции младенец будет получать интенсивную химиотерапию до тех пор, пока ОМЛ не перейдет в стадию ремиссии.
После достижения ремиссии ОМЛ младенцы будут получать меньшие дозы химиотерапии для уничтожения любых оставшихся раковых клеток. Это называется консолидацией.
Младенцы с ОЛЛ также получают химиотерапию. Некоторые исследования показали, что протоколы химиотерапии ОМЛ более эффективны у младенцев с ОЛЛ, чем химиотерапия, обычно используемая при ОЛЛ у детей старшего возраста. Точный курс лечения будет зависеть от того, как младенец сначала отреагирует на лечение.
Точный курс лечения будет зависеть от того, как младенец сначала отреагирует на лечение.
Терапия стволовыми клетками
Поскольку до 50 процентов детей с рецидивом лейкемии, детям с лейкемией может быть проведена трансплантация стволовых клеток, также называемая трансплантацией костного мозга, наряду с химиотерапией.
Трансплантация стволовых клеток обычно проводится после консолидации, которая является сильной химиотерапией и преследует следующие цели:
- Уменьшение числа старых клеток костного мозга. Это освобождает место для нового костного мозга.
- Уничтожение оставшихся раковых клеток. Это помогает остановить рост и распространение рака.
- Остановка или замедление иммунной системы. Это помогает предотвратить отторжение имплантированных стволовых клеток.
После консолидации стволовые клетки вводят в центральную линию, которая представляет собой небольшую трубку, вставленную в вену рядом с сердцем. Младенец должен будет оставаться в больнице, пока новые стволовые клетки не начнут расти, чтобы предотвратить инфекцию.
Младенец должен будет оставаться в больнице, пока новые стволовые клетки не начнут расти, чтобы предотвратить инфекцию.
Онколог вашего ребенка определит для него наилучший вариант лечения.
Лейкемия у младенцев быстро распространяется и труднее поддается лечению, чем лейкемия у детей старшего возраста. Это приводит к худшему прогнозу для младенцев с лейкемией.
В 25-летнем исследовании, в котором приняли участие более 15 тысяч детей с лейкемией, исследователи обнаружили, что возраст ребенка на момент постановки диагноза является предиктором выздоровления, при этом у младенцев в возрасте до года показатели выживаемости самые низкие по сравнению с детьми с ОЛЛ или ОМЛ.
Еще одним фактором является количество лейкоцитов на момент постановки диагноза. Младенцы с очень высоким количеством лейкоцитов на момент постановки диагноза имеют менее благоприятный прогноз, чем дети с более низким количеством лейкоцитов.
В настоящее время проводятся исследования, направленные на поиск лечения и методов, позволяющих решить проблемы, связанные с лечением младенцев. Хотя показатели выживаемости младенцев ниже, прогноз для детей с детской лейкемией, как правило, хороший: 5-летняя выживаемость составляет почти 90 процентов для ВСЕХ и от 60 до 70 процентов для ОМЛ. Пятилетняя выживаемость младенцев в возрасте до 1 года составляет 46 процентов для ВСЕХ и немного лучше для ОМЛ.
Хотя показатели выживаемости младенцев ниже, прогноз для детей с детской лейкемией, как правило, хороший: 5-летняя выживаемость составляет почти 90 процентов для ВСЕХ и от 60 до 70 процентов для ОМЛ. Пятилетняя выживаемость младенцев в возрасте до 1 года составляет 46 процентов для ВСЕХ и немного лучше для ОМЛ.
Детский лейкоз — очень редкое, но очень серьезное онкологическое заболевание. У младенцев с лейкемией симптомы могут быть более серьезными, чем у детей старшего возраста, и врачам может быть труднее их лечить.
Продолжаются исследования по поиску причин и методов лечения детской лейкемии, а также по улучшению результатов в будущем.
Последнее медицинское рассмотрение 25 августа 2021 г. медицинские ассоциации. Мы избегаем использования третичных ссылок. Вы можете узнать больше о том, как мы обеспечиваем точность и актуальность нашего контента, прочитав нашу редакционную политику.
- Браун П. (2016). Лечение детских лейкозов: вызов и обещание.

ncbi.nlm.nih.gov/pmc/articles/PMC4729208/ - Рак крови у детей. (2020).
lls.org/facts-and-statistics/overview/childhood-blood-cancer-facts-and-statistics - Hossain J, et al. (2014). Характеристика моделей выживаемости при остром лимфобластном лейкозе у детей в зависимости от возраста на момент постановки диагноза.
hindawi.com/journals/jce/2014/865979/#results - Лейкемия у детей. (н.д.).
Cancer.org/cancer/leukemia-in-children.html - Sison EAR, et al. (2013). Взаимодействие стволовых клеток острого лимфобластного лейкоза с реаранжировкой MLL со стромой костного мозга способствует выживанию и терапевтической резистентности, которую можно преодолеть с помощью антагонизма CXCR4.
pubmed.ncbi.nlm.nih.gov/23294096/ - Wang Y, et al. (2016). Влияние возраста на выживаемость при педиатрической лейкемии: анализ 15083 детей в базе данных SEER.
ncbi. nlm.nih.gov/pmc/articles/PMC5347803/
nlm.nih.gov/pmc/articles/PMC5347803/ - Что происходит: трансплантация стволовых клеток и костного мозга. (2018).
nhs.uk/conditions/steam-cell-transplant/what-happens/ - Winters AC, et al. (2017). MLL-перегруппированные лейкозы — обновленная информация о научных и клинических подходах.
ncbi.nlm.nih.gov/pmc/articles/PMC5299633/
Наши эксперты постоянно следят за здоровьем и благополучием, и мы обновляем наши статьи по мере поступления новой информации.
Текущая версия
августа 25, 2021
по
S. Behring
Под редакцией
Debbie Nurmi
Средство с медицинской точки зрения
Alysa M. Moyer, MD
. Поделиться этой статьей0002 Общие сведения о лейкемии у детей
Общие симптомы лейкемии у детей
Излечима ли лейкемия?
Какие существуют виды лейкемии?
Лейкемия и лимфома: в чем разница?
Читать дальше
Понимание лейкемии у детей
Медицинский обзор Карен Гилл, доктора медицины
Лейкемия является наиболее распространенным видом рака у детей.
 Мы объясняем типы лейкемии у детей, как их диагностировать, лечить и многое другое.
Мы объясняем типы лейкемии у детей, как их диагностировать, лечить и многое другое.ПОДРОБНЕЕ
Общие симптомы лейкемии у детей
Медицинский обзор Карен Гилл, доктора медицины
Узнайте об общих симптомах лейкемии у детей.
ПОДРОБНЕЕ
Излечима ли лейкемия?
Медицинское заключение Jenneh Rishe, RN
Излечима ли лейкемия? Узнайте больше об исследованиях перспективных методов лечения, которые могут помочь улучшить долгосрочные перспективы различных типов лейкемии.
ПОДРОБНЕЕ
Какие бывают виды лейкемии?
Медицинское заключение Аланы Биггерс, доктора медицины, магистра здравоохранения
Узнайте о четырех типах лейкемии, их конкретных симптомах, способах их лечения и чего ожидать от диагноза лейкемии в зависимости от…
ПОДРОБНЕЕ
Лейкемия и лимфома: в чем разница?
Медицинское заключение Аланы Биггерс, доктора медицины, магистра здравоохранения
Лейкемия и лимфома — это рак крови.
 Узнайте больше об этих условиях.
Узнайте больше об этих условиях.ПОДРОБНЕЕ
Лучшие детские пинетки, чтобы согреть малышей
Медицинский обзор Мии Армстронг, доктора медицины
Лучшие пинетки для растущих детей сочетают в себе стиль, функциональность и тепло. Вот наши фавориты в 11 категориях.
ПОДРОБНЕЕ
10 матрасов для мини-кроваток и лучшие советы для покупателей
Медицинский обзор Кариссы Стивенс, Р. Н., CCRN, CPN комфортный.
ПОДРОБНЕЕ
Нужно ли вам беспокоиться, когда у вашего ребенка ушная инфекция?
Медицинское заключение Karen Gill, MD.
Инфекция уха у ребенка — это опухоль среднего уха, вызванная бактериями или вирусами в жидкостях, которые собираются за барабанной перепонкой. Вот как узнать, когда…
ПОДРОБНЕЕ
Когда дети начинают переворачиваться?
Медицинское заключение Карен Гилл, доктор медицины.

Через несколько месяцев после того, как ваш малыш останется практически на том же месте, где вы его положили, вы можете положить его на игровой коврик и найти на полпути через комнату.
ПОДРОБНЕЕ
12 лучших вкусных и полезных закусок для детей на 2022 год
Медицинский обзор Джиллиан Кубала, MS, RD
Лучшее средство для капризных детей на ходу? Быстрый перекус. Это некоторые из наших любимых магазинных детских закусок для борьбы с голодом.
ПОДРОБНЕЕ
Лейкемия у младенцев: понимание этого редкого состояния
Лейкемия у младенцев: понимание этого редкого состояния
Медицинский обзор Кристен М. Мойер, доктора медицины, внутренних болезней, педиатрии, хосписов и паллиативной медицины — С. Беринг, 25 августа 2021 г.
В то время как детская лейкемия является наиболее распространенным типом рака у детей, лейкемия у детей в возрасте до года встречается очень редко.
Фактически, согласно обзору исследований 2016 года, только около 160 младенцев в Соединенных Штатах ежегодно диагностируют лейкемию.
Лейкоз у младенцев очень трудно поддается лечению, и эти младенцы нуждаются в высокоспециализированной помощи. Лечение может включать химиотерапию или терапию стволовыми клетками.
Лейкемия — это тип рака, поражающий клетки крови, вырабатываемые организмом. Как правило, младенцы способны вырабатывать необходимое количество лейкоцитов для борьбы с болезнями и инфекциями.
У младенцев с лейкемией вырабатывается слишком много лейкоцитов. Клетки быстро растут и не позволяют организму иметь нужное количество других клеток крови, включая эритроциты и тромбоциты.
Существует несколько типов лейкемии, но термин «детские лейкозы» обычно относится к двум типам, когда они возникают у детей в возрасте до года:
- Острый лимфоцитарный лейкоз (ОЛЛ). Этот тип лейкемии начинается в иммунной системе.
 Он поражает тип незрелых лейкоцитов, называемых лимфоцитами. Около 9Согласно обзору исследований 2016 года, ежегодно диагностируется 0 случаев младенческого ОЛЛ.
Он поражает тип незрелых лейкоцитов, называемых лимфоцитами. Около 9Согласно обзору исследований 2016 года, ежегодно диагностируется 0 случаев младенческого ОЛЛ. - Острый миелоидный лейкоз (ОМЛ). Этот тип лейкемии начинается в костном мозге. По мере роста он распространяется по кровотоку и телу. Ежегодно диагностируется около 70 случаев детского ОМЛ.
Симптомы лейкемии у детей старшего возраста вначале могут быть легкими. Они могут быть похожи на симптомы гриппа или других менее серьезных заболеваний.
Как правило, это не относится к младенцам. Младенцы с лейкемией, как правило, заболевают намного быстрее и имеют более тяжелые симптомы.
У младенцев чаще наблюдаются такие признаки и симптомы, как:
- Высокий уровень лейкоцитов. Это может вызвать такие симптомы, как:
- лихорадка
- усталость
- увеличение лимфатических узлов
- проблемы с набором веса
- потеря веса
- проблемы с дыханием
- Клетки лейкемии, проникающие в кожу. Это вызывает сыпь, известную как кожная лейкемия. Младенцы с сыпью имеют приподнятые бугорки, которые обычно имеют фиолетовый, коричневый, красный или телесный цвет. Сыпь часто обнаруживается на лице, шее и верхней части туловища.
- Проблемы с нервной системой. Когда лейкемия поражает нервную систему младенца, это может привести к тому, что у младенца будут странные движения конечностей и проблемы с бодрствованием.
Это может вызвать пожелтение кожи и глаз, называемое желтухой, а также рвоту и легкие кровоподтеки.
Младенцы с лейкемией, вероятно, также будут испытывать боль, мышечные боли и другие неприятные ощущения. Это, вероятно, вызовет у ребенка признаки стресса, такие как плач и крик. У младенца могут быть проблемы с едой, и он может спать больше, чем обычный младенец.
Всегда полезно показать младенца медицинскому работнику, если у него есть какие-либо симптомы со здоровьем или он выглядит необычно обеспокоенным. Даже если причина не такая серьезная, как детская лейкемия, важно как можно скорее обратиться за медицинской помощью.
Американская академия педиатрии рекомендует, чтобы младенцы несколько раз посещали ребенка в течение первого года жизни.
Однако, если у вашего ребенка есть симптомы лейкемии или если вы обеспокоены этим, немедленно обратитесь к педиатру, не дожидаясь следующего запланированного визита к врачу.
Ваш врач задаст несколько вопросов, если у вашего ребенка есть симптомы лейкемии. Они хотят знать точные симптомы, которые есть у вашего ребенка, и как долго эти симптомы присутствуют. Они, вероятно, спросят вас, есть ли у вас семейная история рака или других заболеваний.
Затем врач может осмотреть вашего ребенка на наличие:
- признаков синяков
- опухших лимфатических узлов
- кожной сыпи при лейкемии
Вашему ребенку потребуются анализы для подтверждения диагноза. Им нужно будет сдать кровь для лабораторных работ.
У младенцев, особенно в возрасте до 6 месяцев, кровь часто берут из пятки. Это называется кожной пункцией, и ее выполняют, протыкая пятку маленькой иглой, а затем собирая капли крови.
У младенцев также может быть стандартный забор крови путем введения иглы в вену. Ваш ребенок может сидеть у вас на коленях, пока это выполняется.
Взятие крови позволяет лаборатории исследовать кровь, чтобы определить количество лейкоцитов, эритроцитов и тромбоцитов у вашего ребенка.
Взятие крови также позволит им изучить клетки под микроскопом и найти любые аномальные клетки. Младенцы с лейкемией будут иметь большое количество лейкоцитов и аномальных клеток.
Вашему ребенку также может потребоваться анализ костного мозга. Для этой процедуры, называемой биопсией костного мозга, им сделают анестезию.
Во время этой процедуры в позвоночник вводится игла, чтобы можно было взять образец клеток костного мозга и небольшой кусочек кости. Это помогает определить, есть ли раковые клетки в костном мозге.
Ученые и исследователи не уверены, что вызывает лейкемию у младенцев. Заболевание встречается очень редко, и из такого небольшого размера выборки трудно сделать какие-либо выводы. Однако предполагается, что генетика может играть большую роль в детской лейкемии.
Однако предполагается, что генетика может играть большую роль в детской лейкемии.
Исследователи полагают, что некоторые дети наследуют гены или генетические мутации, повышающие вероятность развития у них лейкемии в младенчестве.
Исследователи также подозревают, что воздействие окружающей среды и другие факторы во время беременности могут увеличить риск развития лейкемии у младенца, но этот вопрос все еще исследуется.
Поскольку причина лейкемии у младенцев неизвестна, трудно определить точные факторы риска.
Детский лейкоз также встречается очень редко. С таким небольшим количеством случаев каждый год исследователям все труднее изучить состояние и узнать, каковы могут быть факторы риска. Однако есть вещи, которые повышают вероятность развития лейкемии у младенца. К ним относятся наличие:
- определенных генетических состояний, включая синдром Дауна и синдром Ли-Фраумени
- состояние, влияющее на иммунную систему
- брат или сестра с лейкемией
Лечение детей с лейкемией часто отличается от лечения детей старшего возраста с лейкемией. Младенцы с большей вероятностью будут иметь проблемы с переносимостью стандартных методов лечения лейкемии и лекарств. Лечение зависит от первой реакции младенца и типа лейкемии.
Младенцы с большей вероятностью будут иметь проблемы с переносимостью стандартных методов лечения лейкемии и лекарств. Лечение зависит от первой реакции младенца и типа лейкемии.
Младенцы с лейкемией будут лечиться детскими онкологами, которые специализируются на онкологических заболеваниях у детей.
Возможно, вам придется отвезти ребенка в специализированную больницу или онкологический центр для лечения. Младенцы с лейкемией обычно проходят курс химиотерапии в центре.
Химиотерапия
Новорожденных с ОМЛ лечат химиотерапией. Существует две фазы лечения: индукция и консолидация.
Во время фазы индукции младенец будет получать интенсивную химиотерапию до тех пор, пока ОМЛ не перейдет в стадию ремиссии.
После достижения ремиссии ОМЛ младенцы будут получать меньшие дозы химиотерапии для уничтожения любых оставшихся раковых клеток. Это называется консолидацией.
Младенцы с ОЛЛ также получают химиотерапию. Некоторые исследования показали, что протоколы химиотерапии ОМЛ более эффективны у младенцев с ОЛЛ, чем химиотерапия, обычно используемая при ОЛЛ у детей старшего возраста.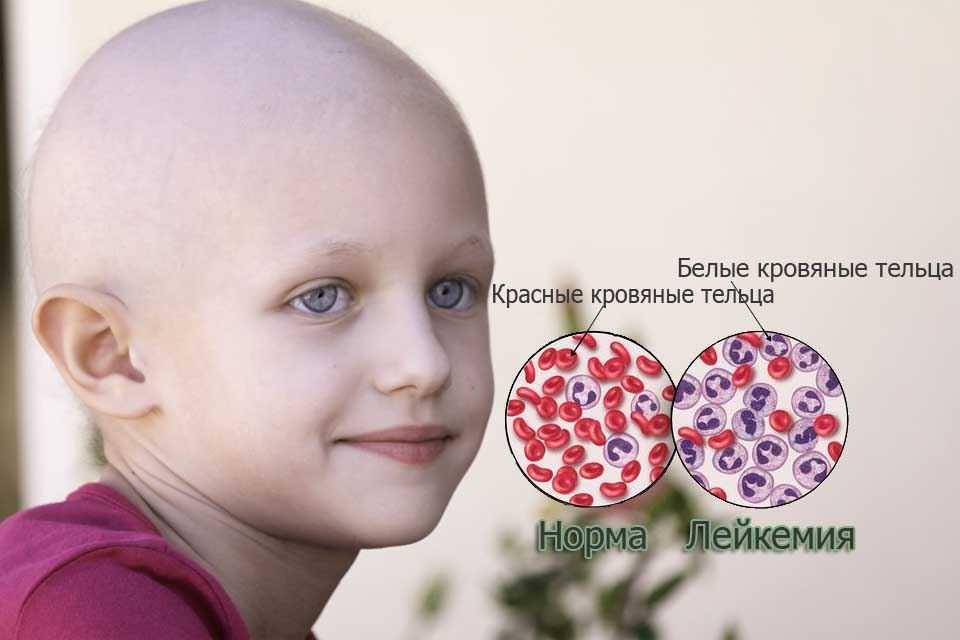 Точный курс лечения будет зависеть от того, как младенец сначала отреагирует на лечение.
Точный курс лечения будет зависеть от того, как младенец сначала отреагирует на лечение.
Терапия стволовыми клетками
Поскольку до 50 процентов детей с рецидивом лейкемии, детям с лейкемией может быть проведена трансплантация стволовых клеток, также называемая трансплантацией костного мозга, наряду с химиотерапией.
Трансплантация стволовых клеток обычно проводится после консолидации, которая является сильной химиотерапией и преследует следующие цели:
- Уменьшение числа старых клеток костного мозга. Это освобождает место для нового костного мозга.
- Уничтожение оставшихся раковых клеток. Это помогает остановить рост и распространение рака.
- Остановка или замедление иммунной системы. Это помогает предотвратить отторжение имплантированных стволовых клеток.
После консолидации стволовые клетки вводят в центральную линию, которая представляет собой небольшую трубку, вставленную в вену рядом с сердцем.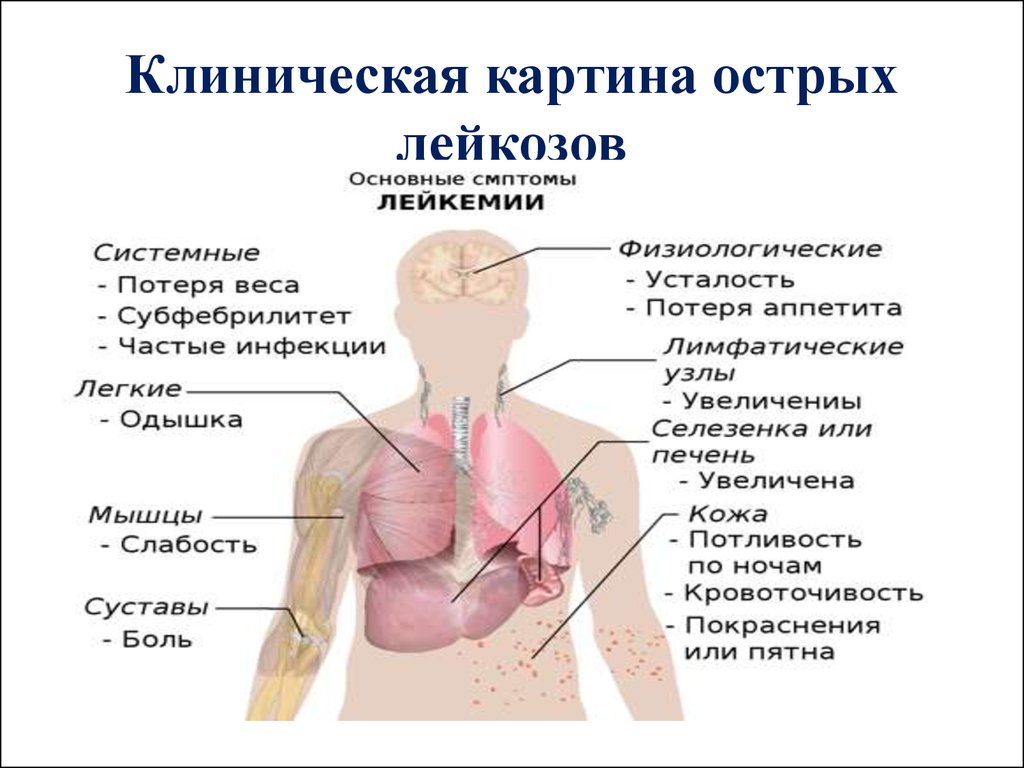 Младенец должен будет оставаться в больнице, пока новые стволовые клетки не начнут расти, чтобы предотвратить инфекцию.
Младенец должен будет оставаться в больнице, пока новые стволовые клетки не начнут расти, чтобы предотвратить инфекцию.
Онколог вашего ребенка определит для него наилучший вариант лечения.
Лейкемия у младенцев быстро распространяется и труднее поддается лечению, чем лейкемия у детей старшего возраста. Это приводит к худшему прогнозу для младенцев с лейкемией.
В 25-летнем исследовании, в котором приняли участие более 15 тысяч детей с лейкемией, исследователи обнаружили, что возраст ребенка на момент постановки диагноза является предиктором выздоровления, при этом у младенцев в возрасте до года показатели выживаемости самые низкие по сравнению с детьми с ОЛЛ или ОМЛ.
Еще одним фактором является количество лейкоцитов на момент постановки диагноза. Младенцы с очень высоким количеством лейкоцитов на момент постановки диагноза имеют менее благоприятный прогноз, чем дети с более низким количеством лейкоцитов.
В настоящее время проводятся исследования, направленные на поиск лечения и методов, позволяющих решить проблемы, связанные с лечением младенцев. Хотя показатели выживаемости младенцев ниже, прогноз для детей с детской лейкемией, как правило, хороший: 5-летняя выживаемость составляет почти 90 процентов для ВСЕХ и от 60 до 70 процентов для ОМЛ. Пятилетняя выживаемость младенцев в возрасте до 1 года составляет 46 процентов для ВСЕХ и немного лучше для ОМЛ.
Хотя показатели выживаемости младенцев ниже, прогноз для детей с детской лейкемией, как правило, хороший: 5-летняя выживаемость составляет почти 90 процентов для ВСЕХ и от 60 до 70 процентов для ОМЛ. Пятилетняя выживаемость младенцев в возрасте до 1 года составляет 46 процентов для ВСЕХ и немного лучше для ОМЛ.
Детский лейкоз — очень редкое, но очень серьезное онкологическое заболевание. У младенцев с лейкемией симптомы могут быть более серьезными, чем у детей старшего возраста, и врачам может быть труднее их лечить.
Продолжаются исследования по поиску причин и методов лечения детской лейкемии, а также по улучшению результатов в будущем.
Последнее медицинское рассмотрение 25 августа 2021 г. медицинские ассоциации. Мы избегаем использования третичных ссылок. Вы можете узнать больше о том, как мы обеспечиваем точность и актуальность нашего контента, прочитав нашу редакционную политику.
- Браун П. (2016). Лечение детских лейкозов: вызов и обещание.

ncbi.nlm.nih.gov/pmc/articles/PMC4729208/ - Рак крови у детей. (2020).
lls.org/facts-and-statistics/overview/childhood-blood-cancer-facts-and-statistics - Hossain J, et al. (2014). Характеристика моделей выживаемости при остром лимфобластном лейкозе у детей в зависимости от возраста на момент постановки диагноза.
hindawi.com/journals/jce/2014/865979/#results - Лейкемия у детей. (н.д.).
Cancer.org/cancer/leukemia-in-children.html - Sison EAR, et al. (2013). Взаимодействие стволовых клеток острого лимфобластного лейкоза с реаранжировкой MLL со стромой костного мозга способствует выживанию и терапевтической резистентности, которую можно преодолеть с помощью антагонизма CXCR4.
pubmed.ncbi.nlm.nih.gov/23294096/ - Wang Y, et al. (2016). Влияние возраста на выживаемость при педиатрической лейкемии: анализ 15083 детей в базе данных SEER.
ncbi. nlm.nih.gov/pmc/articles/PMC5347803/
nlm.nih.gov/pmc/articles/PMC5347803/ - Что происходит: трансплантация стволовых клеток и костного мозга. (2018).
nhs.uk/conditions/steam-cell-transplant/what-happens/ - Winters AC, et al. (2017). MLL-перегруппированные лейкозы — обновленная информация о научных и клинических подходах.
ncbi.nlm.nih.gov/pmc/articles/PMC5299633/
Наши эксперты постоянно следят за здоровьем и благополучием, и мы обновляем наши статьи по мере поступления новой информации.
Текущая версия
августа 25, 2021
по
S. Behring
Под редакцией
Debbie Nurmi
Средство с медицинской точки зрения
Alysa M. Moyer, MD
. Поделиться этой статьей0002 Общие сведения о лейкемии у детей
Общие симптомы лейкемии у детей
Излечима ли лейкемия?
Какие существуют виды лейкемии?
Лейкемия и лимфома: в чем разница?
Читать дальше
Понимание лейкемии у детей
Медицинский обзор Карен Гилл, доктора медицины
Лейкемия является наиболее распространенным видом рака у детей.
 Мы объясняем типы лейкемии у детей, как их диагностировать, лечить и многое другое.
Мы объясняем типы лейкемии у детей, как их диагностировать, лечить и многое другое.ПОДРОБНЕЕ
Общие симптомы лейкемии у детей
Медицинский обзор Карен Гилл, доктора медицины
Узнайте об общих симптомах лейкемии у детей.
ПОДРОБНЕЕ
Излечима ли лейкемия?
Медицинское заключение Jenneh Rishe, RN
Излечима ли лейкемия? Узнайте больше об исследованиях перспективных методов лечения, которые могут помочь улучшить долгосрочные перспективы различных типов лейкемии.
ПОДРОБНЕЕ
Какие бывают виды лейкемии?
Медицинское заключение Аланы Биггерс, доктора медицины, магистра здравоохранения
Узнайте о четырех типах лейкемии, их конкретных симптомах, способах их лечения и чего ожидать от диагноза лейкемии в зависимости от…
ПОДРОБНЕЕ
Лейкемия и лимфома: в чем разница?
Медицинское заключение Аланы Биггерс, доктора медицины, магистра здравоохранения
Лейкемия и лимфома — это рак крови.
 Узнайте больше об этих условиях.
Узнайте больше об этих условиях.ПОДРОБНЕЕ
Лучшие детские пинетки, чтобы согреть малышей
Медицинский обзор Мии Армстронг, доктора медицины
Лучшие пинетки для растущих детей сочетают в себе стиль, функциональность и тепло. Вот наши фавориты в 11 категориях.
ПОДРОБНЕЕ
10 матрасов для мини-кроваток и лучшие советы для покупателей
Медицинский обзор Кариссы Стивенс, Р. Н., CCRN, CPN комфортный.
ПОДРОБНЕЕ
Нужно ли вам беспокоиться, когда у вашего ребенка ушная инфекция?
Медицинское заключение Karen Gill, MD.
Инфекция уха у ребенка — это опухоль среднего уха, вызванная бактериями или вирусами в жидкостях, которые собираются за барабанной перепонкой. Вот как узнать, когда…
ПОДРОБНЕЕ
Когда дети начинают переворачиваться?
Медицинское заключение Карен Гилл, доктор медицины.

