Лейкоцитоз у новорожденных причины: симптомы, причины, диагностика, лечение и профилактика
причины повышения, лечение лейкоцитоза, лейкоциты в моче
Анализ крови у детей берется сразу после рождения. Делается это для того, чтобы точно узнать о состоянии малыша и при необходимости принять какие-то меры. К сожалению, сейчас не редкость, когда у новорожденного в крови лейкоциты находятся на повышенном уровне. Это пугает новоиспеченных родителей.
Содержание статьи:
- 1 Лейкоциты: описание и функции
- 2 Расшифровка: нормы и отклонения
- 2.1 Причины повышения лейкоцитов
- 3 Лейкоциты в моче у новорожденного
- 4 Симптомы повышенных лейкоцитов
- 5 Физиологический лейкоцитоз
- 6 Нейтрофильный лейкоцитоз
- 7 Лечение повышенного уровня лейкоцитов
Лейкоциты: описание и функции
Функции лейкоцитов в организме
Прежде чем перейти к тому, почему у новорожденного ребенка в крови могут быть повышены лейкоциты, необходимо более подробно узнать, а что из себя представляют эти клетки, и почему они так важны.
Лейкоциты, или как их еще принято называть, белые кровяные тельца (которые на самом деле прозрачные), защищают организм человека от внешнего воздействия. Лейкоцит может достигать размера от 6 до 20 мкм, причем все они могут быть разной формы, как правильной округлой, так и неровной.
В организме человека есть множество лейкоцитов, каждый из которых может выполнять различные функции. Так, например, одни защищают организм от антигенов, другие от бактерий и микробов, третьи от мертвых клеток и т.д.
Если в организме нет никаких очагов воспаления, то лейкоциты будут в пределах нормы.
Но вот в случае, если в организм новорожденного проникли бактерии или микробы, или, например, во время родов ребенок получил травму, то они резко увеличится, что можно увидеть по результатам анализа крови, взятого из пальца.
Расшифровка: нормы и отклонения
Расшифровка анализа крови, норма лейкоцитов
Если роды прошли хорошо, и не было никаких повреждений (или вероятности занесения инфекции), то, скорее всего лейкоциты у новорожденного будут в норме.
Нормальными для новорожденного ребенка считаются лейкоциты в крови на уровне от 9 до 30, что намного выше, чем у взрослого человека.
Если же говорить об отклонениях, то все, что выше 30 будет считаться повышенным, а все, что ниже 9 – пониженным. Но если с пониженным содержанием лейкоцитов врачи сталкиваются редко, так как это особо не влияет на состояние малыша, то вот на повышенное их содержание обращается особое внимание, а все потому, что это самый главный сигнал развития либо воспалительных процессов, либо травмы.
Как правило, постепенно уровень лейкоцитов за первые недели жизни малыша снижается.
Каждый день отмечается уменьшение. Но вот если этого не случилось, то педиатры обратят внимание и начнут предпринимать действия по поиску проблемы.
Больше информации о лейкоцитах можно узнать из видео.
Как уже было сказано выше, сразу после рождения уровень лейкоцитов в крови у новорожденного итак высокий. Но с каждым днем он уменьшается. И примерно через две или три недели придет в норму. Если же этого не случилось, то значит организм малыша борется с инфекцией или с воспалительным процессом.
Но с каждым днем он уменьшается. И примерно через две или три недели придет в норму. Если же этого не случилось, то значит организм малыша борется с инфекцией или с воспалительным процессом.
Повышенный уровень лейкоцитов в крови у новорожденного может указывать на:
- Травму, что очень часто случается во время родов. Не все акушеры-гинекологи могут заметить микротравму, особенно если роды прошли хорошо.
- Болезни, которые начинают проявлять себя не сразу после рождения.
- Кровопотери, особенно когда роды прошли тяжело, или ребенку пришлось сделать экстренную операцию.
- Инфекции, которые могли попасть в организм малыша в процессе родов или же потом, из-за несоблюдения стерильных условий.
Исходя из этих проблем, врачи должны будут провести все необходимые анализы и обследования, чтобы точно установить причину повышения лейкоцитов, и начать лечить малыша.
Причины повышения лейкоцитов
Основные причины увеличение уровня лейкоцитов в крови
На самом деле, причин, почему в крови у малыша могут быть обнаружены повышенные лейкоциты, несколько, а именно:
- Перерастание лейкоцитов в крови.
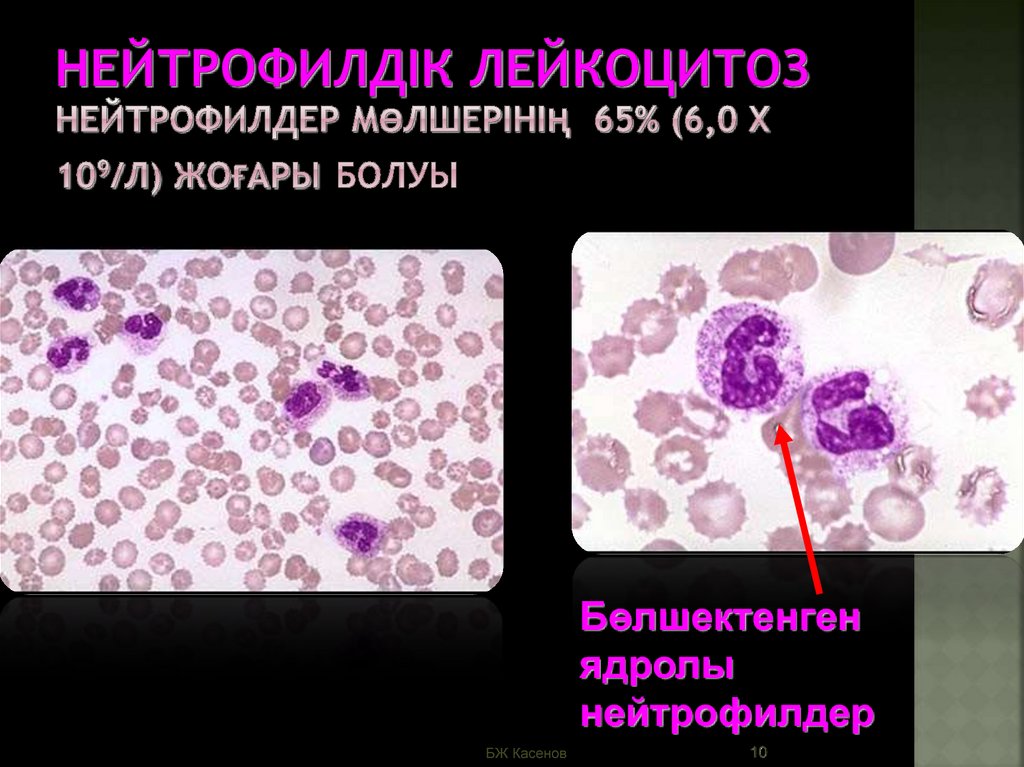
- Повышенная вязкость крови, когда ей тяжело течь по кровеносным сосудам и венам, в результате чего ухудшается и общее состояние малыша.
- Болезни матери во время беременности, особенно если она не лечилась должным образом. Часто повышенный уровень лейкоцитов у новорожденного может долго сохраняться из-за банальной простуды перед самыми родами.
- Усиленное образование кровяных телец в костном мозге.
В зависимости от того, что послужило причиной увеличения лейкоцитов, будет и зависеть дальнейшее лечение.
Лейкоциты в моче у новорожденного
Расшифровка анализа мочи на лейкоциты в новорожденного
Иногда у новорожденного лейкоциты (их повышенный уровень) обнаруживаются в моче, что позволяет говорить более точно о локализации очага воспаления.
В норме, если с малышом все в порядке, уровень лейкоцитов в моче должен быть от 0 до 10. В случае если значение превышает данные показатели, то можно говорить о том, что имеются проблемы.
Как правило, повышенные лейкоциты в моче у новорожденного могут говорить о следующем:
- Проблемы с почками.
 Чаще всего это говорит о воспалительном процессе в почках, который и приводит к повышению уровня лейкоцитов в моче. Во время родов в организм малыша может занестись инфекция, которая из-за ослабленного иммунитета спокойно распространяется по всему организму, и в большинстве случаев, находит себе место в мочевыделительной системе, в почках.
Чаще всего это говорит о воспалительном процессе в почках, который и приводит к повышению уровня лейкоцитов в моче. Во время родов в организм малыша может занестись инфекция, которая из-за ослабленного иммунитета спокойно распространяется по всему организму, и в большинстве случаев, находит себе место в мочевыделительной системе, в почках. - Воспалительные процессы в половых органах. Этот может произойти, если в первые минуты после родов ребенок был плохо помыт, или же в родовых путях у женщины присутствовала инфекция, которую не заметил акушер-гинеколог.
- Воспалительные процессы в мочевыводящей системе, что приводит к проблемам с выделением мочи.
Если у ребенка в моче были обнаружены повышенные лейкоциты, то врачи предпримут все меры для того, чтобы избавится от очага воспаления, что сделать не сложно.
Симптомы повышенных лейкоцитов
Если у ребенка повышены лейкоциты, как в моче, так и в крови, то это может сопровождаться рядом симптомов. Причем они схожи, так как на любой воспалительный процесс реагирует весь организм.
К основным симптомам повышенных лейкоцитов в крови и моче можно отнести:
- Повышение температуры тела. Обычно, даже самый небольшой воспалительный процесс в любом из органов сопровождается повышением температуры. Причем это может быть и 37 градусов, а может и 39. Все зависит от того, как сам организм реагирует на раздражителя.
- Озноб, который появляется в результате частых перепадов температуры тела и интоксикация, так как организм всеми силами пытается заглушить очаг воспаления.
- Тошнота и рвота, которые появляются в результате интоксикации организма.
- Проблемы с мочеиспусканием, а именно ребенком может либо долго не ходить в туалет, либо, наоборот, часто писать.
- Повышенная плаксивость, особенно в тот момент, когда ребенок писает. Это происходит из-за того, что слизистая воспалена и на ней могут быть микротрещины, в результате чего малышу больно, а единственный способ, которым он может это показать – плач
- Изменение цвета мочи. Она может стать либо темной, либо наоборот очень светлой.

- Появление мутного осадка в моче.
Обычно, после того, как была установлена точная причина повышения лейкоцитов в крови или моче, врачи назначают антибиотики, которые и уберут воспаление.
Физиологический лейкоцитоз
Особенности физиологического лейкоцитоза
Не зря врачи говорят о том, что перед сдачей любого анализа необходимо подготовится. А все потому, что есть ряд факторов, которые могут повлиять на содержание лейкоцитов в крови. И в случае, если анализы были собраны неправильно, или человек никак ни не подготовился, не соблюдал рекомендации специалистов, они могут быть ложными.
Очень часто у новорожденных обнаруживается физиологический лейкоцитоз, который появляется из-за воздействия на организм физиологических раздражителей.
Он может быть в следующих случаях:
- Спустя два дня после рождения. Почему-то именно этот день считается критическим.
- В середине беременности, а именно на пятом или шестом месяце.
- Через два часа после приема пищи.
 А так как маленькие дети едят часто, то этот фактор по большей части и оказывает влияние.
А так как маленькие дети едят часто, то этот фактор по большей части и оказывает влияние. - На вторую неделю после родов.
- При сильном возбуждении. В случае с маленькими детками, это может быть плач
- При сильном физическом напряжении, кода ребенок быстро двигает ручками и ножками.
После того, как физиологический фактор убирается, лейкоциты, их содержание, восстанавливаются.
Нейтрофильный лейкоцитоз
Особенности нейтрофильного лейкоцитоза
Иногда количество лейкоцитов повышается из-за того, что в крови увеличилось содержание нейтрофилов.
Такой тип лейкоцитоза может появиться из-за:
- Воспалительного процесса, причем нет особой локализации. Он может начаться абсолютно в любом органе.
- Вирусов и инфекций, которые каждый день проникают в детский организм. Просто в один момент иммунитет уже не способен с ними бороться.
- Гнойных процессов, особенно тогда, когда ни врачи, ни сами родители не обратили внимания на ухудшение состояния ребенка и запустили болезнь.

- Большой кровопотере, особенно это случается тогда, когда ребенку сразу после родов делают вынужденную операцию.
- Интоксикации, во время которой организм испытывает большую нагрузку, потому что токсичные вещества пагубно влияют на клетки.
- Ожогов, что хоть и случается довольно редко с новорожденными, но все-таки случаи зарегистрированы.
Опытный специалист, получив результаты анализов, сразу сможет определить проблему, так как в этом случае, все буквально «лежит на поверхности».
Лечение повышенного уровня лейкоцитов
Нормализация уровня лейкоцитов в крови у новорожденного
Как уже было сказано выше, сразу после рождения у ребенка лейкоциты находятся на достаточно высоком уровне. Это из-за того, что организм ребенка приспосабливается к новым условиям. После того, как адаптация прошла, лейкоциты начнут падать. Но вот в том случае, если этого не происходит, врачи должны будут выяснить причину и начать лечение.
Прежде чем назначать какие-то препараты, будут взяты дополнительные анализы, а также повторный анализ на уровень лейкоцитов, чтобы убедится, что нет никакой ошибки. И только после того начнется лечение.
И только после того начнется лечение.
Лечение в этом случае одно – антибиотики, которые способны быстро устранить воспаление, а также убить возбудителей. И хотя давать антибиотики новорожденному нежелательно, иногда делать это приходится, чтобы избежать развития осложнений.
Повышенные лейкоциты у новорожденного ребенка – это повод для паники, но только в том случае, если они либо остаются на таком высоком уровне спустя две недели после родов, либо же еще больше растут.
Определить это можно по анализу крови. Если имеются какие-то симптомы лейкоцитоза, то необходимо срочно обратится к специалисту за помощью, так как детский организм, особенно новорожденного ребенка, очень слаб, и не способен противостоять многим инфекциям и бактериям.
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
Почему повышены лейкоциты и что с этим делать
4 мая 2021ЛикбезЗдоровье
Это может быть как инфекция, так и просто стресс.
Поделиться
0
Лейкоциты — это важнейшая часть иммунной системы. Именно они, белые клетки крови, помогают организму бороться с разными болезнями — от вирусных и бактериальных инфекций до раковых опухолей.
Процесс простой: как только иммунная система сталкивается с угрозой, она первым делом отправляет в костный мозг сигнал производить побольше белых кровяных телец, чтобы те дали отпор болезни. Уровень лейкоцитов в крови резко возрастает. Это повышение медики называют лейкоцитозом.
Как узнать, что у вас повышенные лейкоциты
Лейкоцитоз не обязательно проявляет себя какими‑либо симптомами. Иногда перебор с белыми клетками обнаруживается случайно — когда вы делаете общий анализ крови, например для регулярного профилактического осмотра.
Но терапевт или другой наблюдающий вас врач может предложить вам проверить лейкоциты прицельно. Как правило, анализ назначают, если есть признаки инфекции, воспаления или аутоиммунного заболевания. Вот основные из них:
Вот основные из них:
- высокая температура, которая держится несколько дней подряд или появляется после, казалось бы, уже перенесённого недуга;
- боли в мышцах и суставах;
- головные боли;
- озноб;
- ночная потливость;
- увеличенные лимфатические узлы или увеличенная селезёнка.
Какой уровень лейкоцитов считается высоким
В среднем в крови взрослого здорового человека содержится от 4 до 11 тысяч лейкоцитов на миллилитр (4–11 × 10⁹/л). У детей — 5–10 тысяч (5–10 × 10⁹/л).
Если общее количество белых кровяных телец больше, чем 11 × 10⁹/л, говорят о повышенном уровне лейкоцитов, или лейкоцитозе.
Почему повышены лейкоциты
Вот самые распространённые причины, из‑за которых в крови возрастает количество белых телец.
1. Инфекция
Причём любая: вирусная, бактериальная, грибковая, паразитарная.
2. Повреждение тканей тела
Лейкоцитоз часто фиксируется при ожогах, ранах или после обширных хирургических вмешательств. Так организм пытается защитить себя от возможного распространения инфекции.
Так организм пытается защитить себя от возможного распространения инфекции.
3. Аутоиммунные заболевания
Это состояния, при которых иммунная система начинает атаковать клетки собственного организма. Речь может идти, например, о системной красной волчанке или ревматоидном артрите.
4. Приём некоторых лекарств
Есть препараты, которые иммунная система определяет как угрозу. Например, кортикостероиды, адреналин, литий и бета‑агонисты (средства, которые назначают для улучшения дыхания).
5. Стресс
Например, физическое или эмоциональное перенапряжение.
6. Аллергические реакции
Заметнее всего уровень лейкоцитов повышается при тяжёлой аллергии типа анафилактического шока. Но может расти и при обычной сезонной лихорадке или реакциях пищевой сенсибилизации.
7. Беременность и роды
Уровень лейкоцитов у беременных женщин может повышаться до 15,9 × 10⁹/л.
Это является вариантом нормы: количество белых кровяных телец растёт из‑за стресса и физических изменений, которые испытывает женщина. После родов уровень лейкоцитов возвращается к стандартным значениям.
После родов уровень лейкоцитов возвращается к стандартным значениям.
8. Заболевания костного мозга и крови
Иногда лейкоз или лимфомы заставляют костный мозг увеличивать выработку белых кровяных клеток.
Что делать, если повышены лейкоциты
Обращаться с результатами анализа к врачу. Причём к тому, который отправил вас на исследование.
Дело в том, что расшифровывать результаты теста сами по себе нельзя. Чтобы поставить диагноз, надо соотнести уровень лейкоцитов с дополнительными факторами:
- Симптомами.
- Возрастом и полом пациента.
- Его образом жизни.
- Наличием хронических заболеваний.
- Вредными привычками. Иногда повышенный уровень лейкоцитов может быть связан даже с тем, что человек курит.
- Лейкоцитарной формулой. Так называется процентное соотношение разных типов лейкоцитов в общем количестве белых кровяных телец. Всего этих типов пять: нейтрофилы (в норме составляют 40–60% от общего числа лейкоцитов), лимфоциты (20–40%), моноциты (2–8%), эозинофилы (1–4%), базофилы (0,5–1%).
 Увеличение или снижение уровня каждого вида лейкоцитов в некоторых случаях может указывать на конкретную болезнь.
Увеличение или снижение уровня каждого вида лейкоцитов в некоторых случаях может указывать на конкретную болезнь.
Сделать корректный вывод из общей картины и обнаружить настоящую причину лейкоцитоза может только квалифицированный медик. Возможно, понадобятся дополнительные исследования: биохимический анализ крови, анализ мочи и другие.
Когда врач обнаружит, какое именно заболевание или состояние вызвало лейкоцитоз, вам назначат лечение. После него уровень белых кровяных телец в крови вернётся в норму.
Читайте также 💉😟💊
- Как расшифровать биохимический анализ крови: норма показателей
- Зачем нужны лейкоциты и сколько их должно быть в норме
- Почему понижены нейтрофилы и что с этим делать
- Почему уровень нейтрофилов в крови повышен и что с этим делать
- Почему СОЭ повышенное и нужно ли это лечить
Сепсис-индуцированный гиперлейкоцитоз у недоношенных
- Статья
- Авторы и т.
 д.
д.
- Метрики
Эмад У. Алатасси , Марах Суккар, Фади Н. Гаррада
Опубликовано:
08 сентября 2019 г.
(см. историю)
DOI:
10.7759/куреус.5594
Цитируйте эту статью как:
Алатаси Э.У., Суккар М., Гаррада Ф.Н. (08 сентября 2019 г.)Гиперлейкоцитоз, вызванный сепсисом, у недоношенных. Куреус 11(9): e5594. дои: 10.7759/cureus.5594
Abstract
Гиперлейкоцитоз определяется как количество лейкоцитов (WBC) ≥ 100 000/мкл. Лейкостаз относится к симптоматическому гиперлейкоцитозу и требует неотложной медицинской помощи. В педиатрической практике гиперлейкоцитоз чаще всего описывается при лейкемии и других миелопролиферативных заболеваниях, но реже упоминается другая этиология, например инфекция.
В данном случае однодневный недоношенный ребенок мужского пола (26 недель беременности) был направлен для оказания помощи недоношенным. Был предположен диагноз сепсис-индуцированной лейкемоидной реакции с гиперлейкоцитозом, и его успешно лечили эмпирическим антибиотиком с постепенным улучшением числа лейкоцитов.
Был предположен диагноз сепсис-индуцированной лейкемоидной реакции с гиперлейкоцитозом, и его успешно лечили эмпирическим антибиотиком с постепенным улучшением числа лейкоцитов.
Введение
Лейкоцитоз обычно наблюдается как физиологическая или инфекционная реакция у новорожденных, но количество лейкоцитов редко превышает 30 000/мкл. Гиперлейкоцитоз — это когда количество лейкоцитов превышает 100 000/мкл, при этом недельная смертность может достигать 40%, особенно когда количество лейкоцитов превышает 300 000/мкл [1]. Синдром гипервязкости может проявляться как лейкостаз, вызывая тромбоз, кровотечение или диссеминированное внутрисосудистое свертывание (ДВС-синдром), особенно затрагивая внутримозговой и легочный кровоток [2].
Путем выявления и лечения основной причины, снижения количества лейкоцитов, предотвращения повышенной вязкости и синдрома лизиса опухоли, и все это под тщательным наблюдением, мы можем предотвратить или уменьшить осложнения.
Здесь мы сообщаем о случае сепсис-индуцированного гиперлейкоцитоза у недоношенного новорожденного и обсуждаем дифференциальный диагноз с кратким обзором литературы.
Описание случая
Недоношенный мужчина (26 недель беременности), рожденный от 31-летней повторнобеременной матери с Ближнего Востока в результате нормальных вагинальных родов, был направлен для оказания помощи недоношенным в 1-й день. не получали антенатальные стероиды. АВО и резус-несовместимости не было. При осмотре ребенок весил 9 г.00 г и не имели явных признаков дисморфии. Он был вялым, тахипноическим, с межреберными ретракциями.
Исследования показали Hb 10,5 г/дл и количество лейкоцитов 159 000/мкл (64 % нейтрофилов). Его количество тромбоцитов составляло 258 000/мкл, в то время как С-реактивный белок (СРБ) был отрицательным. Полная метаболическая панель, исследования коагуляции и рентгенограмма грудной клетки были в пределах нормы.
Ребенку была начата поддерживающая терапия, инфузионная терапия и внутривенное введение антибиотиков (ампициллин+гентамицин). Подсчет лейкоцитов был повторен на 4-й день и показал увеличение количества лейкоцитов (185 500/мкл) с преобладанием нейтрофилов. Были взяты культуры крови и спинномозговой жидкости (ЦСЖ), а антибиотики эмпирически заменены на ванкомицин и меропенем. Результат посева крови и спинномозговой жидкости оказался отрицательным. Были запрошены мазок периферической крови и аспирация костного мозга; результаты не наводили на мысль о лейкемии. Клинически предполагалось, что сепсис является промотором гиперлейкоцитоза. Источник инфекции установить не удалось.
Были взяты культуры крови и спинномозговой жидкости (ЦСЖ), а антибиотики эмпирически заменены на ванкомицин и меропенем. Результат посева крови и спинномозговой жидкости оказался отрицательным. Были запрошены мазок периферической крови и аспирация костного мозга; результаты не наводили на мысль о лейкемии. Клинически предполагалось, что сепсис является промотором гиперлейкоцитоза. Источник инфекции установить не удалось.
Пациент находился под пристальным наблюдением на предмет внутричерепного кровоизлияния, дыхательной недостаточности, гиперурикемии, почечной недостаточности и других известных осложнений гиперлейкоцитоза. Количество лейкоцитов тщательно контролировали и повторяли через день; они показали резкое снижение в течение пяти дней после начала приема ванкомицина и меропенема и в конечном итоге составили 14 700/мкл на 15-й день жизни. Пациент хорошо ответил на поддерживающую терапию и был выписан через 62 дня пребывания в стационаре.
Обсуждение
Нормальное количество лейкоцитов у новорожденных физиологически выше, чем у взрослых, и колеблется в пределах 9000-30 000/мкл [3]. Известно, что лейкемоидные реакции вызываются инфекциями, злокачественными новообразованиями, гемолизом, кровоизлияниями, лекарственными препаратами и др.
Известно, что лейкемоидные реакции вызываются инфекциями, злокачественными новообразованиями, гемолизом, кровоизлияниями, лекарственными препаратами и др.
Хотя некоторые состояния могут проявляться повышенным уровнем лейкоцитов в таком раннем возрасте, основными причинами являются врожденный лейкоз и нарушение адгезии лейкоцитов. Другой известной причиной лейкоцитоза является преходящее миелопролиферативное заболевание, о котором сообщается примерно в 10% случаев синдрома Дауна [4–6].
Гиперлейкоцитоз, вызванный тяжелой лейкемоидной реакцией, можно предположить, если лейкемия исключена. Точная этиология и механизм неизвестны, и дифференциальная диагностика обычно затруднена. Однако это может произойти в результате инфекций (Streptococcus agalactiae, Escherichia coli, Listeria monocytogenes, Clostridioides difficile и др.), карциномы, сильного кровотечения, после воздействия определенных лекарств, таких как кортикостероиды, а также сообщалось о недоношенных младенцев без какой-либо идентифицируемой причины [7-9]. Отрицательный СРБ не исключает возможности бактериальной инфекции у детей [10].
Отрицательный СРБ не исключает возможности бактериальной инфекции у детей [10].
Диагностическое обследование состоит из исключения лейкозов и выявления основной причины. Он должен включать общий анализ крови, мазок периферической крови, биопсию костного мозга, посев крови, анализ и посев спинномозговой жидкости, полную метаболическую панель, исследования коагуляции и рентген грудной клетки.
Гиперлейкоцитоз может вызывать тяжелые, опасные для жизни осложнения, включая лейкостаз, тромбоз, ДВС-синдром, внутричерепное кровоизлияние, легочную гипертензию, внутрилегочное кровоизлияние, сердечную недостаточность и гипоксемию, синдром лизиса опухоли и острую почечную недостаточность [11-12]. Основной целью лечения гиперлейкоцитоза является циторедукция и снижение вязкости крови для предотвращения осложнений. Лечение включает тщательный мониторинг с агрессивной гидратацией, поддержание хорошего диуреза, профилактику синдрома лизиса опухоли и ДВС-синдрома и коррекцию любых метаболических нарушений.
В литературе, где гиперлейкоцитоз отличается от лейкемии, циторедукция может быть достигнута либо лейкаферезом, либо обменным переливанием крови. Лейкаферез является методом выбора при симптоматическом гиперлейкоцитозе, но он сопряжен с более высоким риском и осложнениями. Обменное переливание часто является более практичным вариантом, проще и намного безопаснее, чем лейкаферез, особенно когда гиперлейкоцитоз осложняется тяжелой анемией [13-14]. Лейкаферез часто рекомендуется при гиперлейкоцитозе из-за его быстрого циторедуктивного эффекта [15]. Однако недавнее исследование когорты взрослых не смогло продемонстрировать, что лейкаферез связан с улучшением показателей ранней смертности, и аналогичное исследование педиатрической популяции пришло к такому же выводу [16-18].
В нашем случае гиперлейкоцитоз, вероятно, был вызван сепсисом. Это подтверждается резкой реакцией на антибиотик, несмотря на отсутствие выделения возбудителя, поскольку отрицательный результат посева не исключает сепсиса у новорожденных [19].
Выводы
Механизмы гиперлейкоцитоза и лейкостаза плохо изучены, поэтому диагностика затруднена. Отрицательный посев и отрицательный СРБ не исключают инфекции или сепсиса у новорожденного. Лечение начинается с тщательного наблюдения, за которым следует поддерживающая терапия и указания по выявлению и лечению основной причины, а также предотвращению осложнений за счет хорошей гидратации и правильного выбора эмпирического антибиотика на основе предполагаемого патогена. Лейкаферез следует рассматривать только у пациентов с симптомами.
Ссылки
- Porcu P, Cripe LD, Ng EW, Bhatia S, Danielson CM, Orazi A, McCarthy LJ: Гиперлейкоцитарный лейкоз и лейкостаз: обзор патофизиологии, клинической картины и лечения. Лейк-лимфома. 2000, 39:1-18. 10.3109/104281
- 053534
- Lester TJ, Johnson JW, Cuttner J: Легочный лейкостаз как единственный наихудший прогностический фактор у пациентов с острым миелоцитарным лейкозом и гиперлейкоцитозом. Am J Med.
 1985, 79:43-48. 10.1016/0002-9343(85)90544-3
1985, 79:43-48. 10.1016/0002-9343(85)90544-3 - Клигман Р., Берман Р., Дженсон Х., Стэнтон Б. Референтные диапазоны для лабораторных тестов и процедур. Учебник Нельсона по педиатрии. Роберт Клигман (редактор): Сондерс, Филадельфия; 2007. 53.
- Ализаде П., Рахбариманеш А.А., Бахрам М.Г., Салмасян Х. Дефицит адгезии лейкоцитов типа 1, проявляющийся лейкемоидной реакцией. Индийский J Педиатр. 2007, 74:1121-1123. 10.1007/s12098-007-0211-y
- Zwaan MC, Reinhardt D, Hitzler J, Vyas P: Острые лейкозы у детей с синдромом Дауна. Педиатрическая клиника North Am. 2008, 55:53-70. 10.1016/j.pcl.2007.11.001
- Исии Э., Ода М., Кинугава Н. и др.: Особенности и исход неонатальной лейкемии в Японии: опыт Японской исследовательской группы по детской лейкемии. Детский рак крови. 2006, 47:234-235. 10.1002/pbc.20599
- Wirbelauer J, Thomas W, Siauw C, Wössner R, Speer CP: Лейкемоидная реакция у крайне незрелых недоношенных детей [Статья на немецком языке]. Z Geburtshilfe Неонатол.
 2008, 212:165-169. 10.1055/s-2008-1077028
2008, 212:165-169. 10.1055/s-2008-1077028 - Сакка В., Циодрас С., Джамареллос-Бурбулис Э., Джамареллоу Х.: обновленная информация об этиологии и диагностической оценке лейкемоидной реакции. Европейский J Стажер Мед. 2006, 17:394-398. 10.1016/j.ejim.2006.04.004
- Ганти А.К., Потти А., Мехди С.: Необычные синдромы и проявления лечения злокачественных новообразований. Случай 2. Метастатический немелкоклеточный рак легкого с лейкоцитозом. Дж. Клин Онкол. 2003, 1:168-170. 10.1200/JCO.2003.21.1.168
- Коно Т., Оцука М., Ито М. и др.: Отрицательный С-реактивный белок у детей с бактериальной инфекцией. Педиатр Междунар. 1999, 41:496-499. 10.1046/j.1442-200x.1999.01126.x
- Симонсен К.А., Андерсон-Берри А.Л., Делайр С.Ф., Дэвис Х.Д.: Сепсис новорожденных с ранним началом. Clin Microbiol Rev. 2014, 27:21-47. 10.1128/CMR.00031-13
- Руджеро А., Аттина Г., Пиастра М., Маурици П., Мастранжело С., Пьетрини Д., Риккарди Р. Тяжелый гиперлейкоцитоз и многоочаговое внутричерепное кровоизлияние: не всегда летальный исход.
 Int J Гематол. 2009, 90:87-90. 10.1007/s12185-009-0333-2
Int J Гематол. 2009, 90:87-90. 10.1007/s12185-009-0333-2 - Паддок К.Д., Санден Г.Н., Черри Д.Д. и др.: Патология и патогенез фатальной инфекции Bordetella pertussis у младенцев. Клин Инфекция Дис. 2008, 47:328-338. 10.1086/589753
- Weng YH, Chiu YW: Сравнение эффективности и безопасности обменного переливания через различные катетеризации: бедренная вена, пупочная вена и пупочная артерия/вена. Pediatr Crit Care Med. 2011, 12:61-64. 10.1097/PCC.0b013e3181dbeb78
- Jain R, Bansal D, Marwaha RK: Гиперлейкоцитоз: неотложная помощь. Индийский J Педиатр. 2013, 80:144-148. 10.1007/s12098-012-0917-3
- Бунин Н.Дж., Кункель К., Каллихан Т.Р. Циторедуктивные процедуры в раннем лечении лейкемии и гиперлейкоцитоза у детей. Мед Педиатр Онкол. 1987, 15:232-235.
- Porcu P, Danielson CF, Orazi A, Heerema NA, Gabig TG, McCarthy LJ: Терапевтический лейкаферез при гиперлейкоцитарных лейкозах: отсутствие корреляции между степенью циторедукции и уровнем ранней смертности.
 Бр Дж Гематол. 1997, 98:433-436. 10.1046/j.1365-2141.1997.1943011.x
Бр Дж Гематол. 1997, 98:433-436. 10.1046/j.1365-2141.1997.1943011.x - Sung L, Aplenc R, Alonzo TA, Gerbing RB, Gamis AS: Предикторы и краткосрочные исходы гиперлейкоцитоза у детей с острым миелоидным лейкозом: отчет детской онкологической группы . Гематология. 2012, 97:1770-1773. 10.3324/гематол.2012.065490
- Коркмаз С. Лечение гиперлейкоцитоза в 2017 г.: нужен ли еще лейкаферез? Transfus Apher Sci. 2018, 57:4-7.
Сепсис-индуцированный гиперлейкоцитоз у недоношенных
Информация об авторе
Эмад У. Алатасси
Соответствующий автор
Сосудистая хирургия, Специализированная больница Аль-Нур, Мекка, SAU
Марах Суккар
Терапия, Специализированная больница Аль-Муса, Алехсаа, SAU
Фади Н. Гаррада
Общая и лапароскопическая хирургия, Специализированная больница Аль-Нур, Мекка, SAU
Заявление об этике и раскрытие информации о конфликте интересов
Люди: Согласие было получено всеми участниками этого исследования. Конфликт интересов: В соответствии с единой формой раскрытия информации ICMJE все авторы заявляют следующее: Информация об оплате/услугах: Все авторы заявили, что никакая финансовая поддержка для представленной работы не была получена ни от какой организации. Финансовые отношения: Все авторы заявили, что у них нет финансовых отношений в настоящее время или в течение предыдущих трех лет с какими-либо организациями, которые могут быть заинтересованы в представленной работе. Другие отношения: Все авторы заявили об отсутствии других отношений или действий, которые могли бы повлиять на представленную работу.
Конфликт интересов: В соответствии с единой формой раскрытия информации ICMJE все авторы заявляют следующее: Информация об оплате/услугах: Все авторы заявили, что никакая финансовая поддержка для представленной работы не была получена ни от какой организации. Финансовые отношения: Все авторы заявили, что у них нет финансовых отношений в настоящее время или в течение предыдущих трех лет с какими-либо организациями, которые могут быть заинтересованы в представленной работе. Другие отношения: Все авторы заявили об отсутствии других отношений или действий, которые могли бы повлиять на представленную работу.
Информация о артикуле
ДОИ
10.7759/куреус.5594
Цитируйте эту статью как:
Alatassi E U, Sukkar M, Garrada F N (08 сентября 2019 г.) Гиперлейкоцитоз, вызванный сепсисом, у недоношенных. Куреус 11(9): e5594. doi:10.7759/cureus.5594
История публикаций
Получено Cureus: 26 августа 2019 г.
Рецензирование началось: 02 сентября 2019 г.
Экспертная проверка завершена: 04 сентября 2019 г.
Опубликовано: 08 сентября 2019 г.
Авторское право
© Copyright 2019
Alatassi et al. Это статья с открытым доступом, распространяемая в соответствии с лицензией Creative Commons Attribution License CC-BY 3.0., которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии указания оригинального автора и источника.
Лицензия
Это статья с открытым доступом, распространяемая в соответствии с лицензией Creative Commons Attribution License, которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии указания автора и источника.
—
ОЦЕНИЛИ 0 ЧИТАТЕЛЕЙ
ПОСЛАТЬ ОЦЕНКУ
Scholarly Impact Quotient™ (SIQ™) — это наш уникальный процесс оценки рецензирования после публикации.
Узнайте больше здесь.
Что такое SIQ™?
Scholarly Impact Quotient™ (SIQ™) — это наш уникальный процесс оценки рецензирования после публикации. SIQ™ оценивает важность и качество статей, используя коллективный разум сообщества Cureus в целом. Всем зарегистрированным пользователям предлагается внести свой вклад в SIQ™ любой опубликованной статьи. (Авторы не могут оценивать свои собственные статьи.)
Высокие рейтинги должны быть зарезервированы за работу, которая является действительно новаторской в соответствующей области. Все, что выше 5, следует считать выше среднего.
Хотя все зарегистрированные пользователи Cureus могут оценивать любую опубликованную статью, мнение экспертов в предметной области имеет значительно больший вес, чем мнение неспециалистов. SIQ™ статьи будет отображаться рядом со статьей после того, как она будет дважды оценена, и пересчитывается с каждой дополнительной оценкой.
Посетите нашу страницу SIQ™, чтобы узнать больше.
Закрыть
Коэффициент научного влияния™ (SIQ™)
Scholarly Impact Quotient™ (SIQ™) — это наш уникальный процесс оценки рецензирования после публикации. SIQ™ оценивает важность и качество статей, используя коллективный разум сообщества Cureus в целом. Всем зарегистрированным пользователям предлагается внести свой вклад в SIQ™ любой опубликованной статьи. (Авторы не могут оценивать свои собственные статьи.)
У вас уже есть аккаунт?
Войти.
Введите адрес электронной почты, чтобы получить бесплатную загрузку в формате PDF.
Обратите внимание, что тем самым вы соглашаетесь быть добавленным в наш ежемесячный список рассылки информационных бюллетеней по электронной почте.
Сепсис-индуцированный гиперлейкоцитоз у недоношенных
- Статья
- Авторы и т.д.
- Метрики
Эмад У. Алатасси , Марах Суккар, Фади Н. Гаррада
Гаррада
Опубликовано:
08 сентября 2019 г.
(см. историю)
DOI:
10.7759/куреус.5594
Цитируйте эту статью как:
Алатаси Э.У., Суккар М., Гаррада Ф.Н. (08 сентября 2019 г.)Гиперлейкоцитоз, вызванный сепсисом, у недоношенных. Куреус 11(9): e5594. дои: 10.7759/cureus.5594
Abstract
Гиперлейкоцитоз определяется как количество лейкоцитов (WBC) ≥ 100 000/мкл. Лейкостаз относится к симптоматическому гиперлейкоцитозу и требует неотложной медицинской помощи. В педиатрической практике гиперлейкоцитоз чаще всего описывается при лейкемии и других миелопролиферативных заболеваниях, но реже упоминается другая этиология, например инфекция.
В данном случае однодневный недоношенный ребенок мужского пола (26 недель беременности) был направлен для оказания помощи недоношенным. Был предположен диагноз сепсис-индуцированной лейкемоидной реакции с гиперлейкоцитозом, и его успешно лечили эмпирическим антибиотиком с постепенным улучшением числа лейкоцитов.
Введение
Лейкоцитоз обычно наблюдается как физиологическая или инфекционная реакция у новорожденных, но количество лейкоцитов редко превышает 30 000/мкл. Гиперлейкоцитоз — это когда количество лейкоцитов превышает 100 000/мкл, при этом недельная смертность может достигать 40%, особенно когда количество лейкоцитов превышает 300 000/мкл [1]. Синдром гипервязкости может проявляться как лейкостаз, вызывая тромбоз, кровотечение или диссеминированное внутрисосудистое свертывание (ДВС-синдром), особенно затрагивая внутримозговой и легочный кровоток [2].
Путем выявления и лечения основной причины, снижения количества лейкоцитов, предотвращения повышенной вязкости и синдрома лизиса опухоли, и все это под тщательным наблюдением, мы можем предотвратить или уменьшить осложнения.
Здесь мы сообщаем о случае сепсис-индуцированного гиперлейкоцитоза у недоношенного новорожденного и обсуждаем дифференциальный диагноз с кратким обзором литературы.
Описание случая
Недоношенный мужчина (26 недель беременности), рожденный от 31-летней повторнобеременной матери с Ближнего Востока в результате нормальных вагинальных родов, был направлен для оказания помощи недоношенным в 1-й день. не получали антенатальные стероиды. АВО и резус-несовместимости не было. При осмотре ребенок весил 9 г.00 г и не имели явных признаков дисморфии. Он был вялым, тахипноическим, с межреберными ретракциями.
не получали антенатальные стероиды. АВО и резус-несовместимости не было. При осмотре ребенок весил 9 г.00 г и не имели явных признаков дисморфии. Он был вялым, тахипноическим, с межреберными ретракциями.
Исследования показали Hb 10,5 г/дл и количество лейкоцитов 159 000/мкл (64 % нейтрофилов). Его количество тромбоцитов составляло 258 000/мкл, в то время как С-реактивный белок (СРБ) был отрицательным. Полная метаболическая панель, исследования коагуляции и рентгенограмма грудной клетки были в пределах нормы.
Ребенку была начата поддерживающая терапия, инфузионная терапия и внутривенное введение антибиотиков (ампициллин+гентамицин). Подсчет лейкоцитов был повторен на 4-й день и показал увеличение количества лейкоцитов (185 500/мкл) с преобладанием нейтрофилов. Были взяты культуры крови и спинномозговой жидкости (ЦСЖ), а антибиотики эмпирически заменены на ванкомицин и меропенем. Результат посева крови и спинномозговой жидкости оказался отрицательным. Были запрошены мазок периферической крови и аспирация костного мозга; результаты не наводили на мысль о лейкемии. Клинически предполагалось, что сепсис является промотором гиперлейкоцитоза. Источник инфекции установить не удалось.
Клинически предполагалось, что сепсис является промотором гиперлейкоцитоза. Источник инфекции установить не удалось.
Пациент находился под пристальным наблюдением на предмет внутричерепного кровоизлияния, дыхательной недостаточности, гиперурикемии, почечной недостаточности и других известных осложнений гиперлейкоцитоза. Количество лейкоцитов тщательно контролировали и повторяли через день; они показали резкое снижение в течение пяти дней после начала приема ванкомицина и меропенема и в конечном итоге составили 14 700/мкл на 15-й день жизни. Пациент хорошо ответил на поддерживающую терапию и был выписан через 62 дня пребывания в стационаре.
Обсуждение
Нормальное количество лейкоцитов у новорожденных физиологически выше, чем у взрослых, и колеблется в пределах 9000-30 000/мкл [3]. Известно, что лейкемоидные реакции вызываются инфекциями, злокачественными новообразованиями, гемолизом, кровоизлияниями, лекарственными препаратами и др.
Хотя некоторые состояния могут проявляться повышенным уровнем лейкоцитов в таком раннем возрасте, основными причинами являются врожденный лейкоз и нарушение адгезии лейкоцитов. Другой известной причиной лейкоцитоза является преходящее миелопролиферативное заболевание, о котором сообщается примерно в 10% случаев синдрома Дауна [4–6].
Другой известной причиной лейкоцитоза является преходящее миелопролиферативное заболевание, о котором сообщается примерно в 10% случаев синдрома Дауна [4–6].
Гиперлейкоцитоз, вызванный тяжелой лейкемоидной реакцией, можно предположить, если лейкемия исключена. Точная этиология и механизм неизвестны, и дифференциальная диагностика обычно затруднена. Однако это может произойти в результате инфекций (Streptococcus agalactiae, Escherichia coli, Listeria monocytogenes, Clostridioides difficile и др.), карциномы, сильного кровотечения, после воздействия определенных лекарств, таких как кортикостероиды, а также сообщалось о недоношенных младенцев без какой-либо идентифицируемой причины [7-9]. Отрицательный СРБ не исключает возможности бактериальной инфекции у детей [10].
Диагностическое обследование состоит из исключения лейкозов и выявления основной причины. Он должен включать общий анализ крови, мазок периферической крови, биопсию костного мозга, посев крови, анализ и посев спинномозговой жидкости, полную метаболическую панель, исследования коагуляции и рентген грудной клетки.
Гиперлейкоцитоз может вызывать тяжелые, опасные для жизни осложнения, включая лейкостаз, тромбоз, ДВС-синдром, внутричерепное кровоизлияние, легочную гипертензию, внутрилегочное кровоизлияние, сердечную недостаточность и гипоксемию, синдром лизиса опухоли и острую почечную недостаточность [11-12]. Основной целью лечения гиперлейкоцитоза является циторедукция и снижение вязкости крови для предотвращения осложнений. Лечение включает тщательный мониторинг с агрессивной гидратацией, поддержание хорошего диуреза, профилактику синдрома лизиса опухоли и ДВС-синдрома и коррекцию любых метаболических нарушений.
В литературе, где гиперлейкоцитоз отличается от лейкемии, циторедукция может быть достигнута либо лейкаферезом, либо обменным переливанием крови. Лейкаферез является методом выбора при симптоматическом гиперлейкоцитозе, но он сопряжен с более высоким риском и осложнениями. Обменное переливание часто является более практичным вариантом, проще и намного безопаснее, чем лейкаферез, особенно когда гиперлейкоцитоз осложняется тяжелой анемией [13-14]. Лейкаферез часто рекомендуется при гиперлейкоцитозе из-за его быстрого циторедуктивного эффекта [15]. Однако недавнее исследование когорты взрослых не смогло продемонстрировать, что лейкаферез связан с улучшением показателей ранней смертности, и аналогичное исследование педиатрической популяции пришло к такому же выводу [16-18].
Лейкаферез часто рекомендуется при гиперлейкоцитозе из-за его быстрого циторедуктивного эффекта [15]. Однако недавнее исследование когорты взрослых не смогло продемонстрировать, что лейкаферез связан с улучшением показателей ранней смертности, и аналогичное исследование педиатрической популяции пришло к такому же выводу [16-18].
В нашем случае гиперлейкоцитоз, вероятно, был вызван сепсисом. Это подтверждается резкой реакцией на антибиотик, несмотря на отсутствие выделения возбудителя, поскольку отрицательный результат посева не исключает сепсиса у новорожденных [19].
Выводы
Механизмы гиперлейкоцитоза и лейкостаза плохо изучены, поэтому диагностика затруднена. Отрицательный посев и отрицательный СРБ не исключают инфекции или сепсиса у новорожденного. Лечение начинается с тщательного наблюдения, за которым следует поддерживающая терапия и указания по выявлению и лечению основной причины, а также предотвращению осложнений за счет хорошей гидратации и правильного выбора эмпирического антибиотика на основе предполагаемого патогена. Лейкаферез следует рассматривать только у пациентов с симптомами.
Лейкаферез следует рассматривать только у пациентов с симптомами.
Ссылки
- Porcu P, Cripe LD, Ng EW, Bhatia S, Danielson CM, Orazi A, McCarthy LJ: Гиперлейкоцитарный лейкоз и лейкостаз: обзор патофизиологии, клинической картины и лечения. Лейк-лимфома. 2000, 39:1-18. 10.3109/104281
- 053534
- Lester TJ, Johnson JW, Cuttner J: Легочный лейкостаз как единственный наихудший прогностический фактор у пациентов с острым миелоцитарным лейкозом и гиперлейкоцитозом. Am J Med. 1985, 79:43-48. 10.1016/0002-9343(85)90544-3
- Клигман Р., Берман Р., Дженсон Х., Стэнтон Б. Референтные диапазоны для лабораторных тестов и процедур. Учебник Нельсона по педиатрии. Роберт Клигман (редактор): Сондерс, Филадельфия; 2007. 53.
- Ализаде П., Рахбариманеш А.А., Бахрам М.Г., Салмасян Х. Дефицит адгезии лейкоцитов типа 1, проявляющийся лейкемоидной реакцией. Индийский J Педиатр. 2007, 74:1121-1123. 10.1007/s12098-007-0211-y
- Zwaan MC, Reinhardt D, Hitzler J, Vyas P: Острые лейкозы у детей с синдромом Дауна.
 Педиатрическая клиника North Am. 2008, 55:53-70. 10.1016/j.pcl.2007.11.001
Педиатрическая клиника North Am. 2008, 55:53-70. 10.1016/j.pcl.2007.11.001 - Исии Э., Ода М., Кинугава Н. и др.: Особенности и исход неонатальной лейкемии в Японии: опыт Японской исследовательской группы по детской лейкемии. Детский рак крови. 2006, 47:234-235. 10.1002/pbc.20599
- Wirbelauer J, Thomas W, Siauw C, Wössner R, Speer CP: Лейкемоидная реакция у крайне незрелых недоношенных детей [Статья на немецком языке]. Z Geburtshilfe Неонатол. 2008, 212:165-169. 10.1055/s-2008-1077028
- Сакка В., Циодрас С., Джамареллос-Бурбулис Э., Джамареллоу Х.: обновленная информация об этиологии и диагностической оценке лейкемоидной реакции. Европейский J Стажер Мед. 2006, 17:394-398. 10.1016/j.ejim.2006.04.004
- Ганти А.К., Потти А., Мехди С.: Необычные синдромы и проявления лечения злокачественных новообразований. Случай 2. Метастатический немелкоклеточный рак легкого с лейкоцитозом. Дж. Клин Онкол. 2003, 1:168-170. 10.1200/JCO.2003.21.1.168
- Коно Т., Оцука М.
 , Ито М. и др.: Отрицательный С-реактивный белок у детей с бактериальной инфекцией. Педиатр Междунар. 1999, 41:496-499. 10.1046/j.1442-200x.1999.01126.x
, Ито М. и др.: Отрицательный С-реактивный белок у детей с бактериальной инфекцией. Педиатр Междунар. 1999, 41:496-499. 10.1046/j.1442-200x.1999.01126.x - Симонсен К.А., Андерсон-Берри А.Л., Делайр С.Ф., Дэвис Х.Д.: Сепсис новорожденных с ранним началом. Clin Microbiol Rev. 2014, 27:21-47. 10.1128/CMR.00031-13
- Руджеро А., Аттина Г., Пиастра М., Маурици П., Мастранжело С., Пьетрини Д., Риккарди Р. Тяжелый гиперлейкоцитоз и многоочаговое внутричерепное кровоизлияние: не всегда летальный исход. Int J Гематол. 2009, 90:87-90. 10.1007/s12185-009-0333-2
- Паддок К.Д., Санден Г.Н., Черри Д.Д. и др.: Патология и патогенез фатальной инфекции Bordetella pertussis у младенцев. Клин Инфекция Дис. 2008, 47:328-338. 10.1086/589753
- Weng YH, Chiu YW: Сравнение эффективности и безопасности обменного переливания через различные катетеризации: бедренная вена, пупочная вена и пупочная артерия/вена. Pediatr Crit Care Med. 2011, 12:61-64. 10.1097/PCC.0b013e3181dbeb78
- Jain R, Bansal D, Marwaha RK: Гиперлейкоцитоз: неотложная помощь.
 Индийский J Педиатр. 2013, 80:144-148. 10.1007/s12098-012-0917-3
Индийский J Педиатр. 2013, 80:144-148. 10.1007/s12098-012-0917-3 - Бунин Н.Дж., Кункель К., Каллихан Т.Р. Циторедуктивные процедуры в раннем лечении лейкемии и гиперлейкоцитоза у детей. Мед Педиатр Онкол. 1987, 15:232-235.
- Porcu P, Danielson CF, Orazi A, Heerema NA, Gabig TG, McCarthy LJ: Терапевтический лейкаферез при гиперлейкоцитарных лейкозах: отсутствие корреляции между степенью циторедукции и уровнем ранней смертности. Бр Дж Гематол. 1997, 98:433-436. 10.1046/j.1365-2141.1997.1943011.x
- Sung L, Aplenc R, Alonzo TA, Gerbing RB, Gamis AS: Предикторы и краткосрочные исходы гиперлейкоцитоза у детей с острым миелоидным лейкозом: отчет детской онкологической группы . Гематология. 2012, 97:1770-1773. 10.3324/гематол.2012.065490
- Коркмаз С. Лечение гиперлейкоцитоза в 2017 г.: нужен ли еще лейкаферез? Transfus Apher Sci. 2018, 57:4-7.
Сепсис-индуцированный гиперлейкоцитоз у недоношенных
Информация об авторе
Эмад У.
 Алатасси
Алатасси
Соответствующий автор
Сосудистая хирургия, Специализированная больница Аль-Нур, Мекка, SAU
Марах Суккар
Терапия, Специализированная больница Аль-Муса, Алехсаа, SAU
Фади Н. Гаррада
Общая и лапароскопическая хирургия, Специализированная больница Аль-Нур, Мекка, SAU
Заявление об этике и раскрытие информации о конфликте интересов
Люди: Согласие было получено всеми участниками этого исследования. Конфликт интересов: В соответствии с единой формой раскрытия информации ICMJE все авторы заявляют следующее: Информация об оплате/услугах: Все авторы заявили, что никакая финансовая поддержка для представленной работы не была получена ни от какой организации. Финансовые отношения: Все авторы заявили, что у них нет финансовых отношений в настоящее время или в течение предыдущих трех лет с какими-либо организациями, которые могут быть заинтересованы в представленной работе. Другие отношения: Все авторы заявили об отсутствии других отношений или действий, которые могли бы повлиять на представленную работу.
Другие отношения: Все авторы заявили об отсутствии других отношений или действий, которые могли бы повлиять на представленную работу.
Информация о артикуле
ДОИ
10.7759/куреус.5594
Цитируйте эту статью как:
Alatassi E U, Sukkar M, Garrada F N (08 сентября 2019 г.) Гиперлейкоцитоз, вызванный сепсисом, у недоношенных. Куреус 11(9): e5594. doi:10.7759/cureus.5594
История публикаций
Получено Cureus: 26 августа 2019 г.
Рецензирование началось: 02 сентября 2019 г.
Экспертная проверка завершена: 04 сентября 2019 г.
Опубликовано: 08 сентября 2019 г.
Авторское право
© Copyright 2019
Alatassi et al. Это статья с открытым доступом, распространяемая в соответствии с лицензией Creative Commons Attribution License CC-BY 3.0., которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии указания оригинального автора и источника.
Лицензия
Это статья с открытым доступом, распространяемая в соответствии с лицензией Creative Commons Attribution License, которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии указания автора и источника.
—
ОЦЕНИЛИ 0 ЧИТАТЕЛЕЙ
ПОСЛАТЬ ОЦЕНКУ
Scholarly Impact Quotient™ (SIQ™) — это наш уникальный процесс оценки рецензирования после публикации.
Узнайте больше здесь.
Что такое SIQ™?
Scholarly Impact Quotient™ (SIQ™) — это наш уникальный процесс оценки рецензирования после публикации. SIQ™ оценивает важность и качество статей, используя коллективный разум сообщества Cureus в целом. Всем зарегистрированным пользователям предлагается внести свой вклад в SIQ™ любой опубликованной статьи. (Авторы не могут оценивать свои собственные статьи.)
Высокие рейтинги должны быть зарезервированы за работу, которая является действительно новаторской в соответствующей области.
