Коклюш у грудничка: симптомы (признаки) и лечение. Как лечить коклюш у грудничка?
полное описание, симптомы и причины
«Визитная карточка» коклюша – сильный отрывистый кашель, после которого следует вдох, сопровождающийся звуком, иногда напоминающим крик. Раньше это заболевание было одной из главных причин детской смертности. В настоящее время оно встречается редко, так как проводится массовая вакцинация.
Это интересно: небольшой таймлайн
|
В современном мире коклюш не побежден окончательно. Например, в России в 2019 году врачи выявили 14 409 больных, среди них 13 537 детей. А в 2021 году было диагностировано 6 069 случаев, среди них у детей – 5691. Возможно, заболеваемость снизилась из-за «коронавирусных» ограничений. В мире же диагностируется более 24 миллионов случаев коклюша в год, более 160 тысяч больных погибают. Сейчас большую часть больных составляют маленькие дети, не успевшие пройти курс вакцинации, а также подростки и взрослые, чей иммунитет стал «забывать» патоген после прививки из-за снижения титра антител.
Например, в России в 2019 году врачи выявили 14 409 больных, среди них 13 537 детей. А в 2021 году было диагностировано 6 069 случаев, среди них у детей – 5691. Возможно, заболеваемость снизилась из-за «коронавирусных» ограничений. В мире же диагностируется более 24 миллионов случаев коклюша в год, более 160 тысяч больных погибают. Сейчас большую часть больных составляют маленькие дети, не успевшие пройти курс вакцинации, а также подростки и взрослые, чей иммунитет стал «забывать» патоген после прививки из-за снижения титра антител.
Характеристика возбудителя
Итак, возбудителем коклюша является коклюшная палочка, или Bordetella pertussis. Есть еще один менее распространенный возбудитель – Bordetella parapertussis. Он вызывает заболевание в более легкой форме. Также инфекцию может вызвать бактерия Bordetella bronchiseptica.
Bordetella pertussis представляют собой бактерии в виде палочек. Они неподвижны, не образуют капсул, спор и довольно быстро погибают во внешней среде.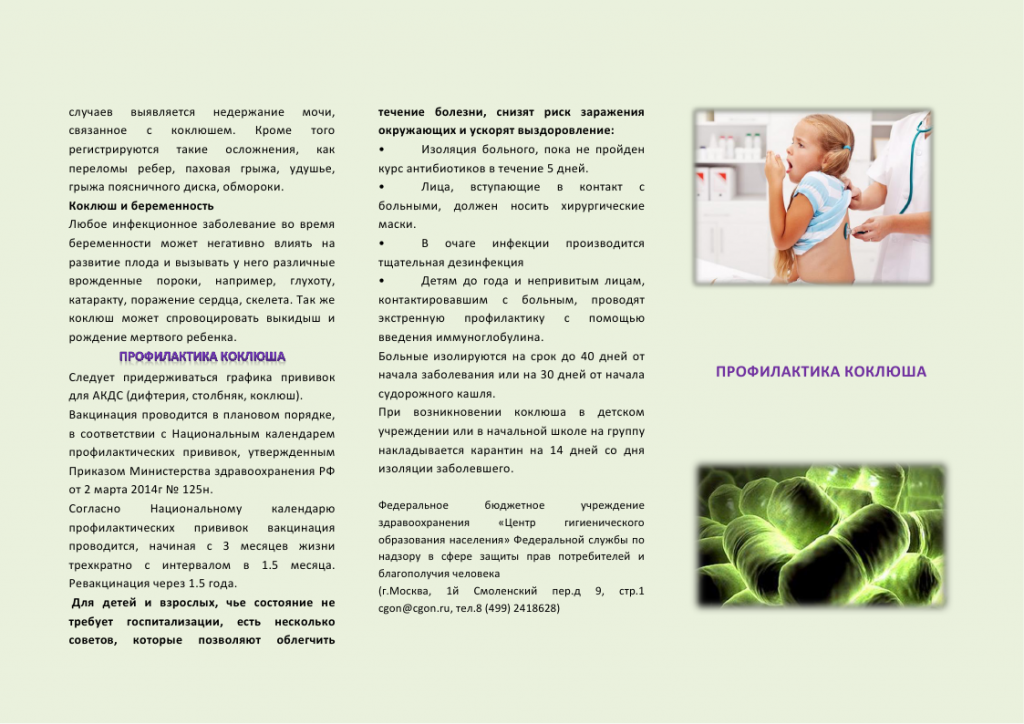 Единственным их резервуаром является человек. Заражение происходит воздушно-капельным путем: бактерии выделяются из дыхательных путей больного во время разговора, кашля. Коклюш очень заразен. Если восприимчивый (то есть невакцинированный и не перенесший ранее заболевания) человек контактирует с больным, то он заразится с вероятностью 80–90%.
Единственным их резервуаром является человек. Заражение происходит воздушно-капельным путем: бактерии выделяются из дыхательных путей больного во время разговора, кашля. Коклюш очень заразен. Если восприимчивый (то есть невакцинированный и не перенесший ранее заболевания) человек контактирует с больным, то он заразится с вероятностью 80–90%.
Коклюшная палочка вырабатывает целый ряд токсинов. Попадая в дыхательные пути, она размножается на поверхности их слизистой оболочки, от носоглотки до бронхов и бронхиол, вырабатывает токсины. Из-за этого в дыхательных путях выделяется слизисто-гнойный и кровянистый экссудат, который приводит к кашлю и другим симптомам.
Бактериемия при коклюше не характерна – бактерии не попадают в кровь. Поэтому посевы крови при заболевании дают отрицательный результат.
Стадии развития
Патогенез заболевания делится на три стадии:
-
Адгезия – прикрепление бактерий к слизистой оболочке после того, как они попали в дыхательные пути.
-
Локальные повреждения слизистой оболочки. -
Системные поражения – за счет того что токсины бактерий распространяются в организме.
В клинической картине коклюша у детей тоже выделяют три стадии (о симптомах подробнее поговорим ниже):
-
Катаральный период – когда в дыхательных путях выделяется экссудат, и проявления напоминают ОРВИ. -
Пароксизмальная стадия (стадия спастического кашля) – когда появляется спазматический (судорожный) кашель. -
Период разрешения – постепенное уменьшение симптомов и выздоровление.
Симптомы коклюша
На первой стадии (катаральный период) симптомы коклюша у детей напоминают проявления ОРВИ. Таким образом, поначалу заболевание не удается отличить от обычной простуды. В течение 1–2 недель сохраняются такие проявления, как:
В течение 1–2 недель сохраняются такие проявления, как:
- заложенность носа, выделения
- чихание
- покраснение конъюнктивы глаз
- повышение температуры – обычно не более 38° C
- кашель – лающий или просто сухой
- у детей младшего возраста могут возникать эпизоды апноэ (опасных для жизни пауз в дыхании) и цианоза (синюшности кожных покровов)
Спустя 1–2 недели с момента возникновения первых симптомов наступает пароксизмальная стадия. Ее характерное проявление – приступообразный настойчивый кашель, когда во время одного выдоха возникает серия кашлевых толчков, а потом больной резко и глубоко вдыхает. Этот шумный вдох может напоминать крик, он называется репризой. Приступ кашля может продолжаться минуту и более. Он может сопровождаться рвотой, покраснением лица, одышкой, петехиальными (точечными) кровоизлияниями на лице и верхней части туловища, под конъюнктивой глаза. У маленьких детей может возникать апноэ. В промежутках между приступами ребенок чувствует себя уставшим и испытывает страх. Со временем приступы усиливаются. Они могут сохраняться до 3 месяцев и дольше. При этом на течение заболевания уже никак нельзя повлиять.
В промежутках между приступами ребенок чувствует себя уставшим и испытывает страх. Со временем приступы усиливаются. Они могут сохраняться до 3 месяцев и дольше. При этом на течение заболевания уже никак нельзя повлиять.
Обычно у детей старшего возраста и взрослых заболевание протекает легче, чем у младенцев.
На стадии разрешения приступы кашля постепенно становятся слабее и реже. Они могут исчезать, а потом снова появляться, например, когда ребенок заболеет ОРВИ. Иногда они возвращаются через несколько месяцев после выздоровления.
Диагностика
Во время приема врач осматривает ребенка, оценивает его симптомы, расспрашивает родителей о течении заболевания, контактах с больными людьми, осматривает горло, выслушивает легкие с помощью фонендоскопа (проводит аускультацию). Для более точной диагностики коклюша могут быть назначены лабораторные исследования:
- общий анализ крови с определением лейкоцитарной формулы
- определение ДНК возбудителя методом ПЦР (полимеразной цепной реакции) в мазках из глотки – проводится до 4–5 недели заболевания
- определение уровня антител к возбудителю в крови – если ребенок кашляет более 2–3 недель
- бактериологическое исследование мокроты – проводят, если кашель сохраняется не более 14–21 дня
- если течение заболевания нетипичное, или если не помогает лечение, проводят исследования на возбудителей других ОРВИ
В некоторых случаях могут быть назначены инструментальные методы диагностики:
- при подозрении на пневмонию – рентгенография грудной клетки, пульсоксиметрия (исследование степени насыщения крови кислородом с помощью прибора, который надевают на палец)
- при тяжелом течении заболевания и риске поражения сердца – ЭКГ, эхокардиография
- при возникновении неврологической симптоматики, судорог, признаков отека головного мозга – нейросонография (ультразвуковое исследование мозга – у детей до года), электроэнцефалография
- при обширных и длительно сохраняющихся ателектазах (спадении и выпадении из дыхания участков легочной ткани) – бронхоскопия
Возможные осложнения
Коклюш – не только очень заразное, но и весьма опасное заболевание. В некоторых случаях оно может приводить к серьезным осложнениям и даже гибели пациента.
В некоторых случаях оно может приводить к серьезным осложнениям и даже гибели пациента.
Возможные осложнения коклюша:
- Апноэ – остановка дыхания, способная привести к гибели
- Отек мозга – скопление жидкости в клетках мозга и межклеточном пространстве, сопровождающееся повышением внутричерепного давления. При этом возникают такие симптомы, как тошнота и рвота, сильная головная боль, нарушение сознания
- Кровоизлияния в головной мозг.
- Коклюшная энцефалопатия – под этим термином объединяют состояния, характеризующиеся поражением головного мозга и развитием неврологической симптоматики
- Пневмония – воспаление легких
- Обезвоживание
- Судороги
Наиболее часто эти осложнения встречаются у детей младше 6 месяцев. Как показывает американская статистика, 69% детей младшего возраста нуждаются в госпитализации, а смертность в этой возрастной группе составляет 1–3%.
К какому врачу обращаться?
Диагностикой и лечением заболевания коклюш занимаются педиатры, врачи-инфекционисты. Уметь его заподозрить при наличии характерных симптомов и течения должен уметь любой детский врач. Необходимо обратиться к доктору (а если ребенок себя очень плохо чувствует – вызвать «скорую помощь») при возникновении следующих симптомов:
- ОРВИ, которая протекает с нехарактерными, необычными проявлениями
- Признаки ОРВИ у ребенка, если известно, что незадолго до этого он контактировал с больным коклюшем
- Характерные приступы навязчивого кашля с репризами
- Рвота после приступа кашля
- Покраснение, синюшность лица
- Паузы в дыхании
Лечение. Как справиться с коклюшем у ребенка дома?
Лечение коклюша преследует три цели: борьбу с возбудителем, устранение приступов судорожного кашля и профилактику осложнений (или борьбу с уже развившимися осложнениями). В первую очередь больного нужно изолировать на 25 дней с начала заболевания, чтобы он не передал инфекцию окружающим. Заболевший заразен на протяжении всей катаральной стадии и в течение 3 недель с момента начала пароксизмальной стадии. Если у больного диагностирована пневмония, гипоксия (кислородная недостаточность), поражение центральной нервной системы, или он не может самостоятельно есть/пить, то его нужно поместить в стационар. Также госпитализация показана всем больным детям младше года, потому что у них повышен риск тяжелого течения заболевания и осложнений.
В первую очередь больного нужно изолировать на 25 дней с начала заболевания, чтобы он не передал инфекцию окружающим. Заболевший заразен на протяжении всей катаральной стадии и в течение 3 недель с момента начала пароксизмальной стадии. Если у больного диагностирована пневмония, гипоксия (кислородная недостаточность), поражение центральной нервной системы, или он не может самостоятельно есть/пить, то его нужно поместить в стационар. Также госпитализация показана всем больным детям младше года, потому что у них повышен риск тяжелого течения заболевания и осложнений.
Эффективность антибиотиков при коклюше не очень высока, и она есть только в случаях, когда лечение назначают в катаральной стадии. Если уже началась пароксизмальная стадия, то на тяжесть и течение заболевания повлиять нельзя. Тут антибактериальные препараты могут только помочь снизить бактериальную нагрузку и риск заражения окружающих. Людям, контактировавшим с больным, может быть назначена профилактика антибактериальным препаратом эритромицином.
Кортикостероиды – препараты коры надпочечников, подавляющие воспалительный процесс – не продемонстрировали влияния на тяжесть и течение заболевания в научных исследованиях. Но иногда их назначают младенцам с тяжелым течением заболевания.
Противокашлевые препараты, бета2-агонисты (препараты, применяемые для купирования приступов бронхиальной астмы), коклюшный иммуноглобулин и антигистаминные (противоаллергические) препараты – неэффективны.
О неэффективности препаратов интерферонов мы подробно писали в этой статье.
Таким образом, в большинстве случаев лечение носит исключительно симптоматический характер. Оно включает обильное питье, удаление слизи из дыхательных путей (например, с помощью специальных отсосов), избегание раздражителей дыхательных путей (например, табачного дыма), иногда оксигенотерапию.
Кормление ребенка, больного коклюшем
При коклюше у детей часто возникают проблемы с кормлением. Довольно часто возникают приступы кашля после еды, и на его фоне начинается рвота всем, что ребенок съел. Поэтому порции не должны быть большими: лучше кормить ребенка понемногу, но чаще. Ни в коем случае не стоит заставлять есть. Нужно предлагать ребенку блюда, которые он любит, но не забывать о том, что питание должно быть сбалансированным и полноценным.
Довольно часто возникают приступы кашля после еды, и на его фоне начинается рвота всем, что ребенок съел. Поэтому порции не должны быть большими: лучше кормить ребенка понемногу, но чаще. Ни в коем случае не стоит заставлять есть. Нужно предлагать ребенку блюда, которые он любит, но не забывать о том, что питание должно быть сбалансированным и полноценным.
Более редко встречаются ситуации, когда из-за сильных и частых приступов ребенок испытывает страх перед приемами пищи. Одно только упоминание о еде может спровоцировать у него очередной приступ. В таком случае нужно проконсультироваться с врачом. Возможно, потребуется госпитализация и нутритивная поддержка в условиях стационара.
Профилактика
Единственный эффективный способ профилактики коклюша – вакцинация.
Но сначала поговорим о некоторых других общих мерах. В первую очередь тут помогают те же способы, что применяются для профилактики ОРВИ. Это избегание людных мест во время сезонных эпидемий, ношение масок, ограничение контактов с больными людьми. Если у ребенка или взрослого диагностирован коклюш, то он должен быть немедленно изолирован, чтобы не заразить окружающих. А контактным лицам для профилактики могут быть назначены антибиотики – но их ни в коем случае нельзя принимать без назначения врача.
Это избегание людных мест во время сезонных эпидемий, ношение масок, ограничение контактов с больными людьми. Если у ребенка или взрослого диагностирован коклюш, то он должен быть немедленно изолирован, чтобы не заразить окружающих. А контактным лицам для профилактики могут быть назначены антибиотики – но их ни в коем случае нельзя принимать без назначения врача.
Вакцинация против коклюша
Вакцинация против коклюша предусмотрена в Национальном календаре профилактических прививок России и календарях других стран. Существует два варианта коклюшного компонента в составе комплексных вакцин:
- Цельноклеточный представляет собой целые убитые бактерии
- Ацеллюлярный (бесклеточный) представлен фрагментами стенок убитых бактерий
Цельноклеточный компонент вызывает наиболее стойкий и длительный ответ со стороны иммунной системы – например, он входит в состав АКДС. Врачи в клинике «Наше время» рекомендуют использовать комплексные (многокомпонентные) вакцины: они позволяют привить ребенка сразу от нескольких инфекций и исключить стресс из-за нескольких уколов.
В составе плановой вакцинации мы рекомендуем применять:
- Вакцину для профилактики коклюша, дифтерии, столбняка, полиомиелита инактивированную, гемофильной палочки типа В конъюгированную «Пентаксим» – до 6 лет.
- Вакцину для профилактики коклюша, дифтерии, столбняка, полиомиелита инактивированную, гепатита В комбинированную, гемофильной палочки типа В конъюгированную, адсорбированную «Инфанрикс-гекса» – до 36 месяцев.
Отечественные аналоги вакцин для иммунизации против коклюша:
- Вакцина адсорбированная коклюшно-дифтерийно-столбнячная «АКДС» – до 4 лет.
- Вакцина дифтерийная, столбнячная, коклюшная и рекомбинантная против гепатита В (абсорбированная) «Бубо-кок» – до 4 лет.
Вакцины, которые применяются в составе догоняющей вакцинации:
- Вакцина ацеллюлярная адсорбированная коклюшно-дифтерийно-столбнячная «Инфанрикс» – до 7 лет.

- Вакцина для профилактики дифтерии (с уменьшенным содержанием антигена), коклюша (ацеллюлярная) и столбняка комбинированная адсорбированная «Адасель» – детям после 4 лет и взрослым.
По рекомендациям CDC, с целью уменьшения заболеваемости коклюшем, детям в качестве 5 бустерной дозы показана вакцинация с содержанием коклюшного компонента, вместо АДС. Также вакцинация абсолютно необходима беременным женщинам в 3 триместре каждой беременности, чтобы защитить малыша в первые 3 месяца жизни.
Защищает ли вакцинация против коклюша на 100%?
|
Главное
- Коклюш – очень заразная инфекция, поражающая дыхательные пути
- Возбудитель инфекции – бактерия Bordetella pertussis, намного реже – Bordetella parapertussis и Bordetella bronchiseptica
- В современном мире заболевание встречается редко – в основном у невакцинированных детей, а также у подростков и взрослых, у которых снизился титр антител
- Заражение происходит воздушно-капельным путем при контакте с больным человеком
- В начале заболевания симптомы обычно невозможно отличить от обычной ОРВИ
- Спустя 1–2 недели возникает характерный симптом – приступы сильного навязчивого кашля с репризами
- Коклюш диагностируют на основании анамнеза, клинической картины и лабораторных тестов.
 При подозрении на осложнения могут быть назначены инструментальные исследования.
При подозрении на осложнения могут быть назначены инструментальные исследования. - Лечение носит симптоматический характер. Антибиотики помогают только в самом начале заболевания, на катаральной стадии, и их эффективность невысока. Когда появились характерные приступы – на течение заболевания повлиять уже невозможно.
- В большинстве случаев наступает полное выздоровление. Но иногда коклюш приводит к тяжелым осложнениям и может стать причиной гибели больного. Риск наиболее высок у детей младше 6 месяцев.
- Единственный эффективный метод профилактики – вакцинация. Она предусмотрена Национальным календарем профилактических прививок.
Источники:
https://nv-clinic.ru/disease/koklyush/
https://www.mayoclinic.org/diseases-conditions/whooping-cough/symptoms-causes/syc-20378973
https://www.cdc.gov/pertussis/about/signs-symptoms.html
https://kidshealth.org/en/parents/whooping-cough.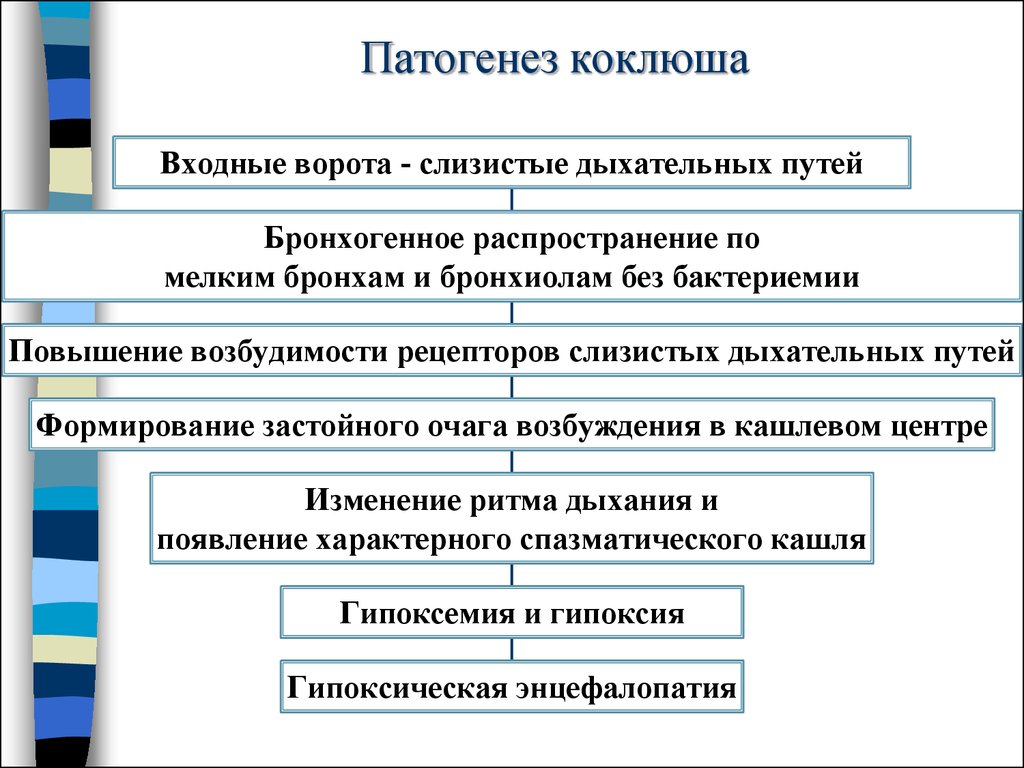 html
html
https://www.webmd.com/children/whooping-cough-symptoms-treatment
https://www.ncbi.nlm.nih.gov/books/NBK519008/
https://emedicine.medscape.com/article/967268-overview#a1
http://niidi.ru/dotAsset/81b423f4-54db-46be-ab61-eba09a97e09f.pdf
https://www.vedomosti.ru/society/articles/2022/05/29/924145-meningitom-koklyushem-snizilas
https://dgb8.ru/vrachi-sovetuyut/koklyush-profilaktika-i-lechenie/
Коклюш у детей – вдруг откуда ни возьмись
Коклюш у детей – вдруг, откуда ни возьмись.
Прививки от коклюша деткам способствуют управлять инфекцией.
Коклюш называют управляемой инфекцией, поскольку его возникновение связано с тем, как проводятся профилактические прививки. То есть если привиты все дети, то вероятность вспышки коклюшной инфекции практически равна нулю. А вот когда взрослые начинают отказываться от вакцинации детей, то болезнь тут как тут.
К слову, прививки от коклюша медики начинают делать малышам с трёхмесячного возраста. Одновременно их прививают от дифтерии и столбняка. При этом, как правило, используют трёхкомпонентную вакцину АКДС. К сожалению, именно коклюшный компонент доставляет детям больше всего неприятностей: повышение температуры, боль, недомогание. Поэтому иногда медики его исключают – делается прививка АДС. Вот такие детки, привитые на треть, чаще всего и болеют тяжёлыми формами коклюша. Кроме того, у этого недуга есть ещё одна неприятная особенность — отсутствие у человека врождённого иммунитета к нему. Поэтому заболеть коклюшем может даже только что родившийся ребёнок.
Уязвимость нервной системы, развитие аллергий.
Микроб, который вызывает коклюш, очень быстро погибает во внешней среде. Поэтому подхватить его можно лишь воздушно-капельным путём. Но для этого надо довольно тесно пообщаться с больным человеком.
Поскольку даже во время кашля палочка не рассеивается больше чем на два метра. Кстати, симптомы коклюша вызывает не сам возбудитель болезни, а токсин, который он вырабатывает. Причём этот яд даёт многообразный эффект. В частности, он увеличивает проницаемость защиты мозга от циркулирующих в крови микробов и токсинов. Это делает центральную нервную систему уязвимой для опасных инфекций. Ещё коклюшный токсин увеличивает выработку организмом инсулина. Это препятствует поступлению глюкозы в мозг и ведёт к его истощению. А также — повышает чувствительность организма к гистамину, что влечёт за собой развитие аллергий.
Симптомы коклюша у детей уже на следующий день.
После заражения коклюшной палочкой первые симптомы заболевания появляются уже на второй или третий день. Сначала появляется сухой и частый кашель. Иногда также возникают небольшой насморк, незначительно повышается температура тела. То есть все признаки обычных острого респираторного заболевания или лёгкого бронхита.
Поэтому первое время ни врачи, ни родители не подозревают, что причина недомогания ребёнка — это коклюш. Однако через некоторое время кашель приобретает ярко выраженный коклюшный характер. То есть он начинается обычно ночью, становится лающим и следует приступами. При этом больной сипло кашляет несколько раз без остановки, а потом делает глубокий вдох, который сопровождается специфическим свистящим звуком. Кроме того, во время приступа лицо больного часто краснеет или даже синеет. А потом он отхаркивает густую слизь или даже рвёт ею. В общем, кашель при коклюше настолько особенный, что любой, кто слышал его один раз, во второй сразу поймёт, в чём причина недомогания ребёнка. Что интересно, при отсутствии кашлевых приступов больной коклюшем чувствует себя вполне хорошо.
Таким образом, тяжесть болезни характеризуется, прежде всего частотой и длительностью приступов кашля. Причём после прохождения пика болезни кашель начинает стихать. Но держится ещё довольно долго — около двух месяцев.
Наиболее тяжело болеют коклюшем дети в возрасте до одного года. У них после кашлевых приступов часто бывают остановки дыхания на несколько секунд, а то и минут. Это приводит к нехватке кислорода, из-за чего у младенца могут развиться серьёзные осложнения нервной системы. И самые опасные из них — коклюшный энцефалит и кровоизлияния в мозг, которые могут превратить ребёнка в инвалида. Но наиболее часто коклюш осложняется пневмонией — воспалением лёгких. Причём его вызывают вовсе не коклюшные палочки, а другие бактерии: стафилококки, стрептококки… Ещё вследствие болезни у младенца может развиться отит — воспаление среднего уха.
Многие родители считают, что заболевший ребёнок коклюшем обязательно должен сидеть дома. Однако при коклюше очень важно, чем дышит больной. Особенно в период выздоровления. Ведь сухой воздух провоцирует увеличение количества мокроты и её сгущение. В результате она труднее отходит и забивает бронхи, вызывая осложнения.
Поэтому чаще гуляйте с ребёнком. Причём летом лучше выходить на прогулку утром, пока влажно и прохладно, а также вечером, когда жара спадёт. Только избегайте общения с другими детьми. А ещё лучше отвезите ребёнка к бабушке в село. Там период выздоровления пройдёт быстрее.
Заведующая педиатрическим отделением ДПО 72
СПБ ГБУЗ «Городская поликлиника № 122» Дементьева М.В.
Коклюш (коклюш): причины, симптомы и профилактика
Обзор
Что такое коклюш?
Коклюш, также называемый коклюшем, является очень заразной инфекцией верхних дыхательных путей. Это обычно вызывает длительные и повторяющиеся приступы кашля. Эти эпизоды кашля могут продолжаться в течение нескольких недель или даже месяцев после появления первых симптомов болезни.
Вместо приступов кашля у детей, больных коклюшем, могут быть проблемы с дыханием. Сюда входят такие состояния, как апноэ, когда в их дыхании есть паузы. Коклюш может вызвать серьезные, опасные для жизни осложнения у детей. Около одной трети всех младенцев (младше 1 года), заболевших коклюшем, нуждаются в стационарном лечении.
Около одной трети всех младенцев (младше 1 года), заболевших коклюшем, нуждаются в стационарном лечении.
Вакцина против коклюша может помочь предотвратить инфекцию.
Как звучит коклюш?
Продолжительный кашель вызывает выброс воздуха из легких. Когда вы быстро и глубоко вдыхаете воздух после приступа кашля, вдыхание воздуха может сопровождаться звуком коклюша. Этот звук представляет собой громкий, пронзительный «вопящий» шум. Отсюда коклюш и получил свое название. Тем не менее, кто-то все еще может иметь инфекцию, не производя шума.
Кого поражает коклюш?
Коклюшем может заболеть любой человек, но чаще всего им болеют младенцы, дети и подростки. Младенцы особенно уязвимы к инфекции, потому что они не могут получить прививку от коклюша, пока им не исполнится как минимум 2 месяца. Они могут заразиться коклюшем от своих родителей, взрослых опекунов или других детей.
Могут ли взрослые болеть коклюшем?
Да. Но коклюш у взрослых обычно протекает мягче, чем у младенцев и детей. Особенно это касается взрослых, получивших прививку от коклюша. Инфекция может больше походить на обычную простуду. «Крик» может отсутствовать у людей с более легкими заболеваниями.
Особенно это касается взрослых, получивших прививку от коклюша. Инфекция может больше походить на обычную простуду. «Крик» может отсутствовать у людей с более легкими заболеваниями.
Однако у взрослых могут развиться серьезные случаи коклюша, особенно если они не получали вакцину против коклюша. У них могут быть длительные приступы кашля, которые не дают им спать всю ночь. Люди, которые испытали эти приступы кашля, говорят, что это самый сильный кашель в их жизни. Это также может вызвать серьезные перерывы в вашей повседневной жизни и серьезные осложнения.
Насколько распространен коклюш?
До разработки вакцины против коклюша в США ежегодно регистрировались сотни тысяч случаев коклюша
Сегодня число случаев значительно снизилось. По данным Центров по контролю и профилактике заболеваний (CDC), в 2021 году в США было зарегистрировано около 1600 случаев коклюша. Кроме того, коклюш продолжает оставаться глобальной эндемической болезнью. По данным Всемирной организации здравоохранения (ВОЗ), в 2018 году во всем мире было зарегистрировано более 151 000 случаев коклюша.
Симптомы и причины
Симптомы коклюша варьируют от лихорадки до приступов сильного кашля.
Каковы симптомы коклюша?
Ранние симптомы коклюша могут напоминать симптомы обычной простуды. Эти симптомы могут сохраняться в течение одной-двух недель и могут включать:
- Небольшой жар.
- Легкий или эпизодический кашель.
- Насморк.
- Пауза дыхания у младенцев (апноэ).
Симптомы коклюша по прошествии первой или второй недели обычно включают:
- Длительные, повторяющиеся или сильные приступы кашля (пароксизмы), которые периодически повторяются в течение 10 недель и более.
- Коклюшный звук при вдохе после прекращения кашля.
- Рвота.
- Истощение из-за продолжительного кашля.
Симптомы коклюша начинают уменьшаться через четыре недели, хотя приступы кашля могут повторяться в течение нескольких месяцев после появления симптомов.
Что вызывает коклюш?
Тип бактерий под названием Bordetella pertussis вызывает коклюш. Состояние начинается, когда бактерии попадают в вашу дыхательную систему. Они прикрепляются к крошечным волосовидным отросткам (ресничкам) на слизистой оболочке дыхательных путей. Затем они выделяют яды (токсины), которые повреждают ваши реснички и вызывают отек дыхательных путей. Этот отек вызывает увеличение секреции слизи, что вызывает сильный кашель.
Состояние начинается, когда бактерии попадают в вашу дыхательную систему. Они прикрепляются к крошечным волосовидным отросткам (ресничкам) на слизистой оболочке дыхательных путей. Затем они выделяют яды (токсины), которые повреждают ваши реснички и вызывают отек дыхательных путей. Этот отек вызывает увеличение секреции слизи, что вызывает сильный кашель.
Заразен ли коклюш?
Да. Когда вы кашляете или чихаете, вы можете распространять крошечные респираторные капли, содержащие бактерии, в воздух. Люди вокруг вас могут вдохнуть эти капельки, содержащие бактерии, и заразиться. Вы можете быть заразными еще до появления симптомов и оставаться заразными до двух недель после начала кашля.
Диагностика и тесты
Как диагностируется коклюш?
Медицинский работник проведет медицинский осмотр и задаст вопросы о ваших симптомах. Они могут использовать ватный тампон, чтобы взять образец слизи в вашем носу. Они также могут взять образец, наполнив шприц физиологическим раствором и промыв его через нос и заднюю стенку горла.
Поставщик отправит образцы в лабораторию, где технический специалист проанализирует их на наличие бактерий Bordetella . Поставщик может также запросить анализы крови, чтобы подтвердить наличие бактерий.
Управление и лечение
Чем лечить коклюш?
Лечение коклюша следует начинать как можно раньше после постановки диагноза. Врач назначит антибиотики, чтобы предотвратить распространение болезни. Но антибиотики не могут предотвратить или вылечить кашель. Сиропы от кашля и другие лекарства не могут облегчить приступы кашля, поэтому вам нужно будет использовать другие формы домашнего лечения, чтобы справиться с симптомами.
Если вы были в тесном контакте с человеком, инфицированным коклюшем, вы должны начать лечение коклюша в течение трех недель после заражения. Врач, скорее всего, также порекомендует антибиотики.
Если у вашего ребенка разовьется заболевание, ему может потребоваться лечение коклюша в больнице. Коклюш может вызвать опасные для жизни осложнения, такие как пневмония или проблемы с дыханием.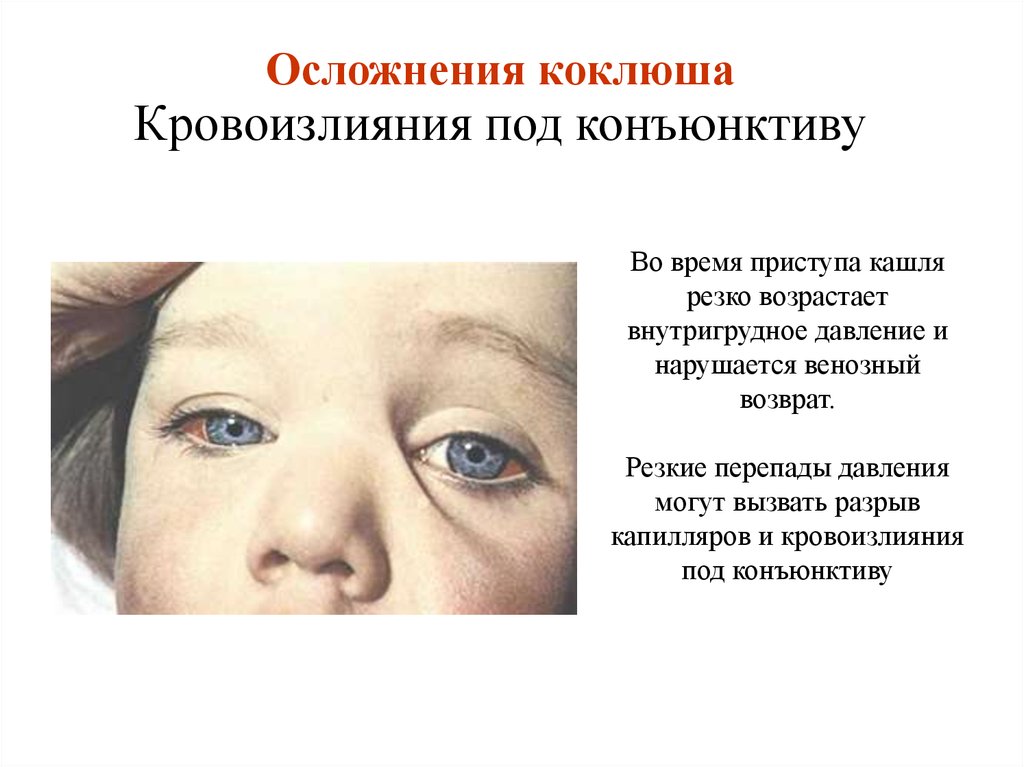 Для лечения инфекции и предотвращения осложнений медицинский работник:
Для лечения инфекции и предотвращения осложнений медицинский работник:
- Следите за чистотой дыхательных путей вашего ребенка. Возможно, им придется отсасывать слизь.
- Следите за дыханием вашего ребенка. Если нужно, им дадут кислород.
- Профилактика или лечение обезвоживания . Вашему ребенку может потребоваться капельница для введения жидкостей.
Профилактика
Как предотвратить коклюш?
Прививка от коклюша — лучший способ предотвратить заражение. Медицинские работники рекомендуют, чтобы все дети получали вакцину против дифтерии, столбняка и коклюша (DTaP). Это комбинированная вакцина, которая также защищает их от дифтерии и столбняка. Это безопасно и эффективно.
Дети должны получить пять инъекций вакцины DTaP в соответствии со следующей рекомендуемой схемой вакцинации:
- Первая доза: Возраст 2 месяца.

- Вторая доза: Возраст 4 месяца.
- Третья доза: Возраст 6 месяцев.
- Четвертая доза: Возраст от 15 до 18 месяцев.
- Пятая доза: Возраст от 4 до 6 лет.
Медицинские работники рекомендуют бустерную вакцину для взрослых, поскольку они являются наиболее вероятным источником коклюшной инфекции у младенцев. Важно, чтобы все взрослые, ухаживающие за младенцами, получали ревакцинацию, поскольку иммунитет взрослых к коклюшу ослабевает по мере взросления. Взрослым, страдающим коклюшем, могут сказать, что у них бронхит или инфекция носовых пазух, и они могут неосознанно заразить восприимчивых младенцев, которым грозит более серьезные осложнения.
Взрослые в возрасте от 19 до 64 лет должны получить однократную бустерную вакцину против коклюша, называемую вакциной Tdap.
Взрослые старше 64 лет также должны получить бустерную вакцину, если они вступят в тесный контакт с детьми младше 12 месяцев. Беременные женщины должны получить инъекцию Tdap в третьем триместре (между 27-й и 36-й неделями) беременности. Им необходимо делать инъекцию Tdap во время каждой беременности.
Беременные женщины должны получить инъекцию Tdap в третьем триместре (между 27-й и 36-й неделями) беременности. Им необходимо делать инъекцию Tdap во время каждой беременности.
Вакцина обеспечивает краткосрочную защиту младенцев от коклюша. Это также может защитить их от серьезных осложнений, связанных с инфекцией. Если вы беременны, вы также должны убедиться, что члены семьи и лица, осуществляющие уход, принимают меры предосторожности против коклюша, пройдя вакцинацию.
Перспективы/прогноз
Чего ожидать, если у меня коклюш?
Коклюш вначале может выглядеть как обычная простуда. Но со временем может развиться характерный признак состояния — коклюшный звук. При своевременной диагностике вы можете начать лечение антибиотиками, которые помогут предотвратить распространение инфекции. Но антибиотики не лечат кашель. Приступы кашля могут длиться недели или даже месяцы. Коклюш более серьезен у младенцев и детей, и могут развиться серьезные осложнения.
Каковы возможные осложнения коклюша?
Коклюш может привести к серьезным, опасным для жизни осложнениям, особенно у детей в возрасте до 1 года. Приблизительно треть младенцев нуждается в стационарном уходе. Из этих детей примерно у:
Приблизительно треть младенцев нуждается в стационарном уходе. Из этих детей примерно у:
- у 2 из 3 (68%) будут развиваться паузы в дыхании, называемые апноэ.
- У 1 из 5 (22%) разовьется пневмония.
- У 1 из 50 (2%) будут сильные, неконтролируемые приступы дрожи (судороги).
- У 1 из 150 (0,6%) разовьется заболевание головного мозга, называемое энцефалопатией.
- 1 из 100 (1%) умрет.
У взрослых также могут развиться осложнения, но обычно они менее серьезны. Если у вас постоянный сильный кашель, вы можете:
- Потерять сознание.
- Перелом (перелом) ребра.
- Потерять контроль над мочевым пузырем.
- Непреднамеренно похудеть.
Жить с
Как мне позаботиться о себе?
Если у вас коклюш, вы можете предпринять несколько шагов, чтобы справиться с симптомами в домашних условиях:
- Больше отдыхайте.
- Пейте много жидкости, чтобы предотвратить обезвоживание.

- Используйте увлажнитель с прохладным туманом, чтобы успокоить легкие и разжижить слизь в дыхательных путях.
- Принимайте антибиотики, прописанные вашим лечащим врачом в соответствии с указаниями.
- Не принимайте лекарства от кашля, если это не рекомендовано вашим врачом.
- Оберегайте свой дом от раздражающих веществ, таких как дым и пыль, которые могут вызвать приступы кашля.
Когда мне следует обратиться к поставщику медицинских услуг?
Если у вас появятся какие-либо признаки обезвоживания, вам следует немедленно обратиться за советом к своему лечащему врачу. Симптомы обезвоживания могут включать:
- Сухость во рту.
- Чрезмерная жажда.
- Усталость.
- Меньше мочится (уменьшенное мочеиспускание).
- Мышечная слабость.
- Головная боль.
- Головокружение или предобморочное состояние.
Часто задаваемые вопросы
Круп и коклюш — в чем разница?
Круп и коклюш являются респираторными инфекциями, которые обычно поражают младенцев и детей. И круп, и коклюш могут вызывать характерный кашель. Когда у кого-то круп, у него может развиться лающий кашель. Звук коклюша больше похож на пронзительный вздох или «крик».
И круп, и коклюш могут вызывать характерный кашель. Когда у кого-то круп, у него может развиться лающий кашель. Звук коклюша больше похож на пронзительный вздох или «крик».
Круп является вирусной инфекцией, тогда как коклюш является бактериальной инфекцией. Вирус парагриппа обычно вызывает круп. Нет доступных вакцин для предотвращения этого, и антибиотики не могут его вылечить. Но в отличие от коклюша, круп обычно проходит сам по себе в течение недели или около того.
Справка из клиники Кливленда
Коклюш (коклюш) — это респираторная инфекция, которая может вызывать тяжелые, продолжительные приступы кашля или затрудненное дыхание. Это может вызвать опасные для жизни заболевания, особенно у детей. Если у вас или у вашего ребенка появился громкий «коклюшный» кашель или вы заметили, что у вашего ребенка проблемы с дыханием, немедленно обратитесь за медицинской помощью. И если вы еще этого не сделали, сделайте прививку от коклюша, чтобы предотвратить инфекцию.
Коклюш (коклюш): причины, симптомы и профилактика
Обзор
Что такое коклюш?
Коклюш, также называемый коклюшем, является очень заразной инфекцией верхних дыхательных путей. Это обычно вызывает длительные и повторяющиеся приступы кашля. Эти эпизоды кашля могут продолжаться в течение нескольких недель или даже месяцев после появления первых симптомов болезни.
Вместо приступов кашля у детей, больных коклюшем, могут быть проблемы с дыханием. Сюда входят такие состояния, как апноэ, когда в их дыхании есть паузы. Коклюш может вызвать серьезные, опасные для жизни осложнения у детей. Около одной трети всех младенцев (младше 1 года), заболевших коклюшем, нуждаются в стационарном лечении.
Вакцина против коклюша может помочь предотвратить инфекцию.
Как звучит коклюш?
Продолжительный кашель вызывает выброс воздуха из легких. Когда вы быстро и глубоко вдыхаете воздух после приступа кашля, вдыхание воздуха может сопровождаться звуком коклюша. Этот звук представляет собой громкий, пронзительный «вопящий» шум. Отсюда коклюш и получил свое название. Тем не менее, кто-то все еще может иметь инфекцию, не производя шума.
Этот звук представляет собой громкий, пронзительный «вопящий» шум. Отсюда коклюш и получил свое название. Тем не менее, кто-то все еще может иметь инфекцию, не производя шума.
Кого поражает коклюш?
Коклюшем может заболеть любой человек, но чаще всего им болеют младенцы, дети и подростки. Младенцы особенно уязвимы к инфекции, потому что они не могут получить прививку от коклюша, пока им не исполнится как минимум 2 месяца. Они могут заразиться коклюшем от своих родителей, взрослых опекунов или других детей.
Могут ли взрослые болеть коклюшем?
Да. Но коклюш у взрослых обычно протекает мягче, чем у младенцев и детей. Особенно это касается взрослых, получивших прививку от коклюша. Инфекция может больше походить на обычную простуду. «Крик» может отсутствовать у людей с более легкими заболеваниями.
Однако у взрослых могут развиться серьезные случаи коклюша, особенно если они не получали вакцину против коклюша. У них могут быть длительные приступы кашля, которые не дают им спать всю ночь. Люди, которые испытали эти приступы кашля, говорят, что это самый сильный кашель в их жизни. Это также может вызвать серьезные перерывы в вашей повседневной жизни и серьезные осложнения.
Люди, которые испытали эти приступы кашля, говорят, что это самый сильный кашель в их жизни. Это также может вызвать серьезные перерывы в вашей повседневной жизни и серьезные осложнения.
Насколько распространен коклюш?
До разработки вакцины против коклюша в США ежегодно регистрировались сотни тысяч случаев коклюша
Сегодня число случаев значительно снизилось. По данным Центров по контролю и профилактике заболеваний (CDC), в 2021 году в США было зарегистрировано около 1600 случаев коклюша. Кроме того, коклюш продолжает оставаться глобальной эндемической болезнью. По данным Всемирной организации здравоохранения (ВОЗ), в 2018 году во всем мире было зарегистрировано более 151 000 случаев коклюша.
Симптомы и причины
Симптомы коклюша варьируют от лихорадки до приступов сильного кашля.
Каковы симптомы коклюша?
Ранние симптомы коклюша могут напоминать симптомы обычной простуды. Эти симптомы могут сохраняться в течение одной-двух недель и могут включать:
- Небольшой жар.

- Легкий или эпизодический кашель.
- Насморк.
- Пауза дыхания у младенцев (апноэ).
Симптомы коклюша по прошествии первой или второй недели обычно включают:
- Длительные, повторяющиеся или сильные приступы кашля (пароксизмы), которые периодически повторяются в течение 10 недель и более.
- Коклюшный звук при вдохе после прекращения кашля.
- Рвота.
- Истощение из-за продолжительного кашля.
Симптомы коклюша начинают уменьшаться через четыре недели, хотя приступы кашля могут повторяться в течение нескольких месяцев после появления симптомов.
Что вызывает коклюш?
Тип бактерий под названием Bordetella pertussis вызывает коклюш. Состояние начинается, когда бактерии попадают в вашу дыхательную систему. Они прикрепляются к крошечным волосовидным отросткам (ресничкам) на слизистой оболочке дыхательных путей. Затем они выделяют яды (токсины), которые повреждают ваши реснички и вызывают отек дыхательных путей. Этот отек вызывает увеличение секреции слизи, что вызывает сильный кашель.
Этот отек вызывает увеличение секреции слизи, что вызывает сильный кашель.
Заразен ли коклюш?
Да. Когда вы кашляете или чихаете, вы можете распространять крошечные респираторные капли, содержащие бактерии, в воздух. Люди вокруг вас могут вдохнуть эти капельки, содержащие бактерии, и заразиться. Вы можете быть заразными еще до появления симптомов и оставаться заразными до двух недель после начала кашля.
Диагностика и тесты
Как диагностируется коклюш?
Медицинский работник проведет медицинский осмотр и задаст вопросы о ваших симптомах. Они могут использовать ватный тампон, чтобы взять образец слизи в вашем носу. Они также могут взять образец, наполнив шприц физиологическим раствором и промыв его через нос и заднюю стенку горла.
Поставщик отправит образцы в лабораторию, где технический специалист проанализирует их на наличие бактерий Bordetella . Поставщик может также запросить анализы крови, чтобы подтвердить наличие бактерий.
Управление и лечение
Чем лечить коклюш?
Лечение коклюша следует начинать как можно раньше после постановки диагноза. Врач назначит антибиотики, чтобы предотвратить распространение болезни. Но антибиотики не могут предотвратить или вылечить кашель. Сиропы от кашля и другие лекарства не могут облегчить приступы кашля, поэтому вам нужно будет использовать другие формы домашнего лечения, чтобы справиться с симптомами.
Если вы были в тесном контакте с человеком, инфицированным коклюшем, вы должны начать лечение коклюша в течение трех недель после заражения. Врач, скорее всего, также порекомендует антибиотики.
Если у вашего ребенка разовьется заболевание, ему может потребоваться лечение коклюша в больнице. Коклюш может вызвать опасные для жизни осложнения, такие как пневмония или проблемы с дыханием. Для лечения инфекции и предотвращения осложнений медицинский работник:
- Следите за чистотой дыхательных путей вашего ребенка.
 Возможно, им придется отсасывать слизь.
Возможно, им придется отсасывать слизь. - Следите за дыханием вашего ребенка. Если нужно, им дадут кислород.
- Профилактика или лечение обезвоживания . Вашему ребенку может потребоваться капельница для введения жидкостей.
Профилактика
Как предотвратить коклюш?
Прививка от коклюша — лучший способ предотвратить заражение. Медицинские работники рекомендуют, чтобы все дети получали вакцину против дифтерии, столбняка и коклюша (DTaP). Это комбинированная вакцина, которая также защищает их от дифтерии и столбняка. Это безопасно и эффективно.
Дети должны получить пять инъекций вакцины DTaP в соответствии со следующей рекомендуемой схемой вакцинации:
- Первая доза: Возраст 2 месяца.
- Вторая доза: Возраст 4 месяца.
- Третья доза: Возраст 6 месяцев.
- Четвертая доза: Возраст от 15 до 18 месяцев.

- Пятая доза: Возраст от 4 до 6 лет.
Медицинские работники рекомендуют бустерную вакцину для взрослых, поскольку они являются наиболее вероятным источником коклюшной инфекции у младенцев. Важно, чтобы все взрослые, ухаживающие за младенцами, получали ревакцинацию, поскольку иммунитет взрослых к коклюшу ослабевает по мере взросления. Взрослым, страдающим коклюшем, могут сказать, что у них бронхит или инфекция носовых пазух, и они могут неосознанно заразить восприимчивых младенцев, которым грозит более серьезные осложнения.
Взрослые в возрасте от 19 до 64 лет должны получить однократную бустерную вакцину против коклюша, называемую вакциной Tdap.
Взрослые старше 64 лет также должны получить бустерную вакцину, если они вступят в тесный контакт с детьми младше 12 месяцев. Беременные женщины должны получить инъекцию Tdap в третьем триместре (между 27-й и 36-й неделями) беременности. Им необходимо делать инъекцию Tdap во время каждой беременности.
Вакцина обеспечивает краткосрочную защиту младенцев от коклюша. Это также может защитить их от серьезных осложнений, связанных с инфекцией. Если вы беременны, вы также должны убедиться, что члены семьи и лица, осуществляющие уход, принимают меры предосторожности против коклюша, пройдя вакцинацию.
Перспективы/прогноз
Чего ожидать, если у меня коклюш?
Коклюш вначале может выглядеть как обычная простуда. Но со временем может развиться характерный признак состояния — коклюшный звук. При своевременной диагностике вы можете начать лечение антибиотиками, которые помогут предотвратить распространение инфекции. Но антибиотики не лечат кашель. Приступы кашля могут длиться недели или даже месяцы. Коклюш более серьезен у младенцев и детей, и могут развиться серьезные осложнения.
Каковы возможные осложнения коклюша?
Коклюш может привести к серьезным, опасным для жизни осложнениям, особенно у детей в возрасте до 1 года. Приблизительно треть младенцев нуждается в стационарном уходе. Из этих детей примерно у:
Из этих детей примерно у:
- у 2 из 3 (68%) будут развиваться паузы в дыхании, называемые апноэ.
- У 1 из 5 (22%) разовьется пневмония.
- У 1 из 50 (2%) будут сильные, неконтролируемые приступы дрожи (судороги).
- У 1 из 150 (0,6%) разовьется заболевание головного мозга, называемое энцефалопатией.
- 1 из 100 (1%) умрет.
У взрослых также могут развиться осложнения, но обычно они менее серьезны. Если у вас постоянный сильный кашель, вы можете:
- Потерять сознание.
- Перелом (перелом) ребра.
- Потерять контроль над мочевым пузырем.
- Непреднамеренно похудеть.
Жить с
Как мне позаботиться о себе?
Если у вас коклюш, вы можете предпринять несколько шагов, чтобы справиться с симптомами в домашних условиях:
- Больше отдыхайте.
- Пейте много жидкости, чтобы предотвратить обезвоживание.
- Используйте увлажнитель с прохладным туманом, чтобы успокоить легкие и разжижить слизь в дыхательных путях.

- Принимайте антибиотики, прописанные вашим лечащим врачом в соответствии с указаниями.
- Не принимайте лекарства от кашля, если это не рекомендовано вашим врачом.
- Оберегайте свой дом от раздражающих веществ, таких как дым и пыль, которые могут вызвать приступы кашля.
Когда мне следует обратиться к поставщику медицинских услуг?
Если у вас появятся какие-либо признаки обезвоживания, вам следует немедленно обратиться за советом к своему лечащему врачу. Симптомы обезвоживания могут включать:
- Сухость во рту.
- Чрезмерная жажда.
- Усталость.
- Меньше мочится (уменьшенное мочеиспускание).
- Мышечная слабость.
- Головная боль.
- Головокружение или предобморочное состояние.
Часто задаваемые вопросы
Круп и коклюш — в чем разница?
Круп и коклюш являются респираторными инфекциями, которые обычно поражают младенцев и детей. И круп, и коклюш могут вызывать характерный кашель.


