Когда нужно идти в женскую консультацию при беременности: Наблюдение беременности / Полезная информация / Женская консультация / Подразделения КДМЦ / ГАУЗ КАМСКИЙ ДЕТСКИЙ МЕДИЦИНСКИЙ ЦЕНТР
Это замечательное время — беременность!
О том, что полезно знать каждой из нас о ведении таких важных в жизни женщины 9 месяцев, мы попросили рассказать Нину Алексеевну Абдуллаеву — акушера-гинеколога с огромным опытом. Она помогла приблизить радость материнства многим нашим пациенткам и отлично владеет тактикой ведения даже самой сложной беременности.
Планирование беременности
Поговорим о самом важном шаге в жизни каждого человека — о планировании беременности.
У кого-то беременность оказывается нечаянной радостью, а кто-то идет к ней долгим и трудным путем.
На сегодняшний день большинство пар, планирующих беременность, заранее обращаются к врачам за советом, как избежать проблем во время беременности, как создать условия, чтобы малыш родился здоровым.
Информация об обследовании перед беременностью сейчас широко доступна и многообразна. Однако, если ориентироваться на всё, что советуют в Интернете, то увлекшись обследованиями, к беременности можно прийти только в 50 лет. Поэтому, думаю, надо все разложить по полочкам.
Поэтому, думаю, надо все разложить по полочкам.
Что мешает наступлению беременности в первую очередь?
Не секрет, что пока пара найдет друг друга навсегда, у людей могут быть промежуточные отношения. Каждые отношения — это обмен микрофлорой, присущей каждому отдельному человеку. Не всегда эта флора безопасна, и организм с ней может справиться.
Этим фактом обусловлена необходимость профилактического обследования. Для этого женщинам нужно обратиться к врачу акушеру-гинекологу, а мужчинам — к урологу .
Самый простой анализ — мазок на флору, он показывает наличие воспалительных изменений, дополнительной флоры, обязательно исключаются инфекции, передающиеся половым путем: хламидии, генитальные микоплазмы, гонорея, трихомониаз. По вопросу о диагностике и лечении уреаплазмы на сегодняшний день единого мнения нет, поэтому этот анализ проводится по показаниям индивидуально.
Кроме того, необходимо исключить у женщин патологию шейки матки с помощью мазка на онкоцитологию, сдать анализ ДНК ПЦР на ВПЧ (вирус папилломы человека), так как изменения шейки матки во время беременности могут активно прогрессировать и привести к очень серьезным проблемам.
У мужчин исключается та же патогенная флора, но ВПЧ у мужчин определить очень сложно, поэтому этот вопрос решает врач уролог-андролог. Проведение спермограммы снимет сомнения насчет возможностей скорейшего наступления беременности.
Обоим партнерам обязательно нужно сдать кровь на сифилис, гепатиты, ВИЧ.
Женщинам перед планируемой беременностью стоит провести анализ крови на наличие антител к краснухе (эта вирусная инфекция чрезвычайно опасна для беременных и может привести к серьезным порокам развития плода, и от нее можно уберечься, сделав прививку). Большинство из нас прививали в детском возрасте, но бывают исключения. Если в анализе не будет антител или они будут очень низкими, тогда необходимо проконсультироваться у врача-инфекциониста и сделать прививку, а через месяц можно думать о планировании беременности.
Прививка актуальна именно для женщины, так как она вынашивает ребенка и может передать будущему малышу свои антитела для защиты, когда он родится.
Если вы — человек, который следит за своим здоровьем, то один раз в год вы всегда проводите рентгенологическое исследование органов грудной клетки (ФЛГ) для исключения проблем с легкими, посещаете стоматолога, и ваши зубы здоровы. Если вы не делали этого раньше, то перед беременностью самое время пройти эти обследования.
К сожалению, не все мы здоровы, зачастую об этом знаем, и, конечно, стоит обсудить со своим лечащим врачом, не помешают ли имеющиеся проблемы со стороны желудочно-кишечного тракта, опорно-двигательного аппарата или других органов вашей будущей беременности, и как часто вы будете встречаться с вашим врачом по этому поводу во время самых важных девяти месяцев.
Конечно, беременность планируют и люди, которые не любят ходить к врачу. Это случай, когда свои страхи, нежелание, лень стоит перебороть и обязательно посетить гинеколога.
В этом случае акушер-гинеколог назначит общеклинические анализы, которые характеризуют ваше здоровье в целом — общий анализ крови, биохимические исследования, глюкоза крови, гормоны щитовидной железы, пролактин.
В процессе обследования, возможно выявятся состояния, требующие углубленного анализа и расширение спектра исследований.
Обязательным является проведение УЗИ органов малого таза, по показаниям — УЗИ органов брюшной полости, молочных желез, щитовидной железы, УЗИ вен нижних конечностей.
Возможно проведение ЭКГ и УЗИ сердца — при наличии показаний.
Подтвердить наступление беременности можно соответствующим тестом, но есть и более надежный способ — анализ крови на ХГЧ. Этот показатель оценивается в динамике, с интервалом в несколько дней: при наличии беременности значение показателя увеличивается. С результатами анализа необходимо обратиться к акушеру-гинекологу, который даст направление на УЗИ.
Наблюдение во время беременности
Наблюдение по беременности — это следующий важный этап, особенно он волнителен, если это впервые, когда столько неясного и непонятного. Вот в этот момент важно доверительное общение с врачом, его опыт и индивидуальный подход к вам. Врач всегда выслушает и объяснит то, что вас пугает, смущает, волнует. От вашего эмоционального состояния зависит, как будет протекать жизнь вашей семьи во время вашей беременности.
Врач всегда выслушает и объяснит то, что вас пугает, смущает, волнует. От вашего эмоционального состояния зависит, как будет протекать жизнь вашей семьи во время вашей беременности.
Весьма сложная группа пациенток акушера-гинеколога (и она, к сожалению, достаточно велика) — женщины с печальным опытом во время предыдущих беременностей. Чаще, это неразвивающиеся или замершие беременности, или осложнения во время родов, связанные с кровотечением, повышенным артериальным давлением, гипоксией плода.
Все эти случаи необходимо сообщить акушеру-гинекологу, так как их анализ и выяснение причины развития помогут избежать повторения ситуации.
Ваш врач может порекомендовать получить консультацию генетика, сдать анализы крови на мутации гемостаза, антифосфолипидный синдром, провести дополнительные гормональные исследования.
Очень часто встает вопрос о группе крови и резус-факторе. Это исследование необходимо во время беременности, так как огромную роль играет разница в резус- факторе. Если будущая мама имеет резус-отрицательный тип крови, а отец будущего ребенка — резус-положительный, то наступлению беременности это никак не помещает. Однако, во время беременности обязательно проводится контроль, не возникла ли реакция на клетки крови малыша у мамы.
Если будущая мама имеет резус-отрицательный тип крови, а отец будущего ребенка — резус-положительный, то наступлению беременности это никак не помещает. Однако, во время беременности обязательно проводится контроль, не возникла ли реакция на клетки крови малыша у мамы.
Сейчас есть исследования по крови матери с 10 недель беременности, позволяющие уточнить резус-принадлежность крови ребенка, и это может быть выполнено по вашему желанию.
Если антитела к резус-фактору не выявлены, то в 28-30 недель и после родов вводится профилактическая антирезусная вакцина. Этот способ профилактики за несколько лет позволил свести на нет проблему резус-конфликта у пациенток, использовавших вакцинацию.
Если резус-фактор ребенка не известен, то согласно действующим стандартам, не реже, чем 1 раз в месяц проводится исследование крови мамы на наличие антител к резус-фактору. Если проведена вакцинация, эти антитела появляются в норме, что подтверждается анализом, повторные исследования не проводятся. Стандарты обследования и ведения беременных регламентированы министерством здравоохранения и едины для муниципальных лечебных учреждений и для частных клиник.
Стандарты обследования и ведения беременных регламентированы министерством здравоохранения и едины для муниципальных лечебных учреждений и для частных клиник.
В ходе беременности акушер-гинеколог отслеживает ваше состояние, в том числе — и по лабораторным показателям. На приеме врач всегда измеряет вес и артериальное давление, оценивает результаты анализов. В первую очередь, это общеклинические исследования — анализ мочи сдается перед каждым визитом к врачу, общий анализ крови — не реже 5 раз за беременность (с учетом индивидуальных особенностей), анализы крови на TORCH-инфекции (герпес, краснуха, цитомегаловирус, токсоплазмоз) в 12 и 30 недель, анализы крови на ИППП трижды — до 12 недель, в 30 недель и 36–37 недель.
Биохимические анализы крови сдаются, в среднем, 2–3 раза за время беременности, исследование свертывающей системы крови (гемостаз) проводится не менее трех раз, а при наличии показаний контроль может быть чаще. Скрининг-исследование на врожденную патологию плода, включающее в себя УЗИ с измерениями основных анатомических показателей ребенка в сочетании с биохимическим скринингом (анализ крови на ПАПП) проводится на сроке с 11 недель 5 дней до 13 недель 4 дней. Кроме того, при наличии показаний, в 16–17 недель может быть проведен анализ крови на альфафетопротеин (АФП) и УЗИ плода. Следующие обязательные УЗИ проводятся в 18–20 недель и в 32–33 недели для оценки состояния плода, плаценты, с контролем состояния шейки матки; УЗИ сердца плода — по показаниям — на сроке 22–26 недель.
Кроме того, при наличии показаний, в 16–17 недель может быть проведен анализ крови на альфафетопротеин (АФП) и УЗИ плода. Следующие обязательные УЗИ проводятся в 18–20 недель и в 32–33 недели для оценки состояния плода, плаценты, с контролем состояния шейки матки; УЗИ сердца плода — по показаниям — на сроке 22–26 недель.
Кардиотокография (КТГ) проводится с 33–34 недели, контроль сердцебиения плода, допплерометрия — с 22 недели до родов по показаниям, обязательно в 26–28 недель и после 32 недель.
В первом триместре обязателен осмотр специалистов: офтальмолога, оториноларинголога, терапевта, стоматолога, проведение ЭКГ, УЗИ сердца беременной по показаниям.
Весь этот комплекс наблюдения необходим для того, чтобы исключить непредвиденные состояния у беременной и ее будущего ребенка, ведь наша оценка собственного здоровья не всегда адекватна реальности, тем более, что во время беременности есть много изменений, которые на ранних этапах не чувствуются, а когда дают о себе знать, то, зачастую, это уже достаточно серьезные отклонения.
Диагнозы, которые выставляют беременной, необходимы для врача родильного дома, чтобы иметь возможность оценить возможные риски, а самой пациентке предоставляется информация, как себя вести при наличии тех особенностей здоровья, которые выявлены во время беременности; когда нужно беспокоиться и обратиться к врачу, что делать в определенных ситуациях.
Будущим мамам обязательно знать о том, что в случае необходимости использования каких-либо лекарственных средств сначала нужно посоветоваться со своим акушером-гинекологом, а при обращении к другим специалистам — всегда сообщать о своем очаровательном положении. Дело в том, что лишь ограниченный круг медикаментов разрешен к применению во время беременности будущей маме. Чем больше срок беременности, тем шире перечень этих лекарственных средств. После 12 недель беременности формируется плацента, которая имеет способность задерживать большинство препаратов, чтобы они не попали к ребенку. Этим обусловлена возможность применения антибиотиков и низкомолекулярных гепаринов (при наличии показаний). Основное правило медикаментозной терапии во время беременности — только если польза превышает риск!
Основное правило медикаментозной терапии во время беременности — только если польза превышает риск!
Наблюдение по беременности включает в себя оформление определенной документации, право на это дает лицензия, получаемая медицинской организацией при соблюдении большого количества условий. Наша клиника имеет лицензию на ведение беременных, экспертизы временной нетрудоспособности, необходимой для оформления листка нетрудоспособности («больничного»).
Декретный отпуск по беременности и родам оформляется в 30 недель беременности. На этом же сроке выдается справка для оформления родового сертификата, не утратившего своей актуальности. Этот сертификат нужен для госпитализации в муниципальный родильный дом, оформляет его женская консультация, куда нужно обратиться с документами: обменной картой, паспортом, полисом обязательного медицинского страхования, СНИЛС, справкой из клиники о наблюдении.
В нашей клинике возможно проведение инфузионной терапии для беременных, установка пессария при несостоятельности шейки матки.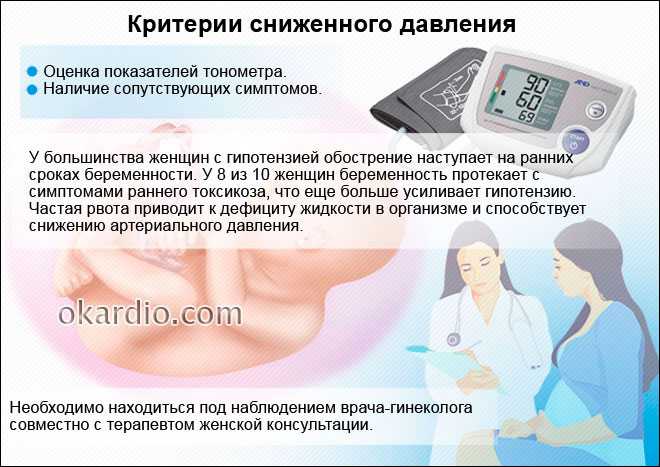 Также в подобной ситуации может быть рекомендовано проведение цервикального серкляжа (наложение швов на шейку матки), эта процедура выполняется нашими врачами. Учитывая многопрофильный характер нашей клиники, у пациентов есть возможность пройти все обследование в одном месте. Наличие в штате широкого круга специалистов, позволяет в сложных ситуациях провести консилиум.
Также в подобной ситуации может быть рекомендовано проведение цервикального серкляжа (наложение швов на шейку матки), эта процедура выполняется нашими врачами. Учитывая многопрофильный характер нашей клиники, у пациентов есть возможность пройти все обследование в одном месте. Наличие в штате широкого круга специалистов, позволяет в сложных ситуациях провести консилиум.
Самое главное, что отличает ЕВРОМЕД Клинику — это индивидуальный подход к каждой беременной, возможность ее общения с лечащим врачом в случае острой необходимости.
Всегда помните, что беременность — это совместный труд пациентки, врача, поддержка близких. Понимание и взаимодействие позволит избежать ненужных трудностей и проблем, а рождение здорового малыша будет нам наградой.
Услуги
Ведение беременности
Подготовка к беременности
Ковид при беременности
График посещения женской консультации, проведения УЗИ и сдачи анализов.

Основная задача женских консультаций — систематическое наблюдение за беременной, начиная с ранних сроков беременности, своевременное выявление патологии беременности и оказание квалифицированной медицинской помощи. Все беременные находятся под диспансерным наблюдением; в среднем женщина в течение беременности должна посетить женскую консультацию 13-14 раз.
Вам необходимо посетить женскую консультацию до 12-й недели беременности — в эти сроки решается, допустима ли беременность.
До 28-й недели Вам предложат приходить раз в месяц (при отсутствии патологии).
Позже визиты станут чаще: дважды в месяц — до 37-й недели, перед родами – каждые 7-10 дней.
| Срок беременности | Анализы и обследования | Для чего сдаем |
|---|---|---|
| первый осмотр 7-8 недель | Опрос и осмотр беременной акушером-гинекологом | Уточняется срок беременности и предполагаемых родов. Оценивается состояния беременной, согласовывается график посещения ЖК. Даются рекомендации беременной по приему фолиевой кислоты, препаратов железа, поливитаминов. Осмотр груди, проверка формы сосков. Даются рекомендации беременной по приему фолиевой кислоты, препаратов железа, поливитаминов. Осмотр груди, проверка формы сосков. |
| Клинический анализ крови | Один из самых важных методов обследования при большинстве заболеваний. | |
| Группа крови и Rh-фактор | Если Rh-фактор — отрицательный необходимо обследование мужа на групповую и Rh-принадлежность. При резус-конфликте этот анализ проводят один раз в месяц до 32-й недели беременности, с 32-й до 35-й — дважды в месяц, а затем вплоть до родов еженедельно. | |
| Анализ крови на RW | Лечение выявленных больных проводят в венерологическом диспансере. | |
| Анализ крови на ВИЧ | Беременные женщины с установленным диагнозом ВИЧ-инфекции наблюдаются совместно инфекционистом территориального Центра по профилактике и борьбе со СПИД и акушером-гинекологом, в женской консультации по месту жительства. | |
| Анализ крови на антитела к вирусу гепатит B и C | Назначение лекарственной терапии и тактика ведения беременной осуществляются совместно врачом инфекционистом и акушером-гинекологом с учетом степени тяжести гепатита, стадии его течения. | |
| Анализ крови на сахар | Позволяет определить скрыто протекающий сахарный диабет. | |
| Коагулограмма | Анализ крови на свертываемость. Если свертывание повышено, то кровь более вязкая и возможно образование тромбов. Если снижено, то наблюдается склонность к кровотечениям. | |
| Анализ мочи | По результатам гинеколог оценивает работу почек беременной. | |
| Микроскопическое исследование отделяемого влагалища (мазок на флору) | Для выявление воспалительного процесса (по количеству лейкоцитов), скрытых инфекций, кандидоз, бактериальный вагиноз и др. | |
| TORCH-инфекции | Токсоплазма, микоплазма, цитомегаловирус, герпес – инфекции, которые могут привести к порокам плода. Если они обнаружены у беременной, врач назначает ей специальную терапию. | |
| Измерение артериального давления (АД) | Общее и маточное кровообращение, является одним из важных показателей течения беременности. Контроль АД позволяет снизить вероятность осложнений у матери и ребенка.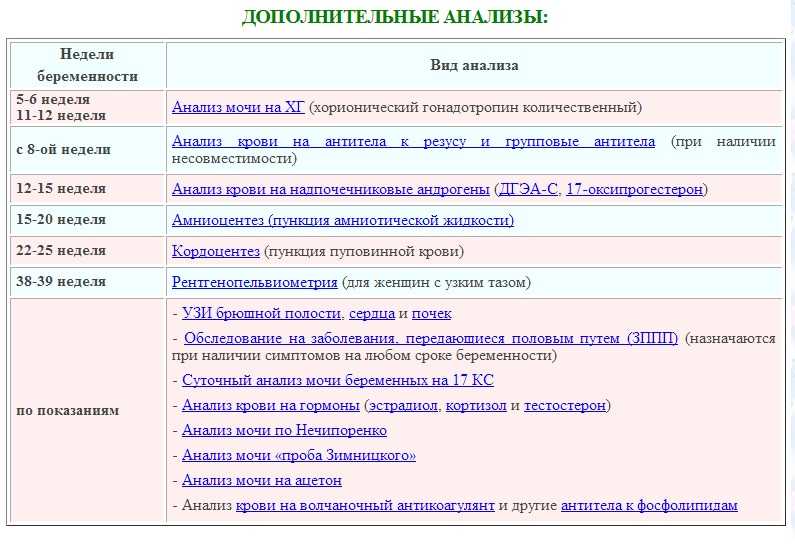 | |
| Взвешивание | Контроль за увеличением массы тела. С 16-й недели беременности идет прибавка веса; с 23 — 24-й недели прибавка составляет 200 г в неделю, а с 29-й недели не превышает 300 — 350 г. За неделю до родов масса обычно снижается на 1 кг, что связано с потерей жидкости тканями. За всю беременность масса тела должна увеличиться примерно на 10 кг (за счет массы плода, околоплодных вод и плаценты). | |
| Измерение размеров таза | Размеры и форма таза имеют важное значение для родового процесса и подлежат измерению и оценке у всех беременных. | |
| консультация терапевта, эндокринолога, окулиста, отоларинголога, а также необходимо сделать электрокардиограмму (ЭКГ). | Терапевт — 2 раза; окулист, отоларинголог, стоматолог, эндокринолог – 1 раз. В дальнейшем — по показаниям; другие специалисты — по показаниям. | |
| через 7-10 дней 10-недель | Осмотр акушера-гинеколога (измерение АД, взвешивание) | Определение тактики ведения беременной с учетом полученных анализов и заключений от других специалистов. |
| Анализ мочи | Появление белка в моче у беременной может быть начальным признаком токсикоза. | |
| 12 недель | Осмотр акушера-гинеколога (измерение АД, взвешивание) | |
| Анализ мочи | Анализ мочи даёт представление как о состоянии почек, так и об обмене в др. органах и тканях и организме в целом. | |
| УЗИ (скрининг) | В срок 10-14 недель. Для уточнения срока беременности и измерения толщины воротникового пространства (в норме – до 2 мм; увеличение до и более 3 мм является признаком болезни Дауна). | |
| Двойной тест (РАРР-А, ХГЧ) | Анализ РАРР-А применяется для выявления риска различных отклонений в развитии ребенка на ранних сроках беременности. | |
| 16 недель | Осмотр акушера-гинеколога (измерение АД, взвешивание) | |
| Определение высоты стояния дна матки | По высоте стояния дна матки приблизительно определяют срок беременности. Кроме того, зная высоту стояния дна матки , по формуле Джонсона можно вычислить предполагаемую массу плода: от значения высоты стояния дна матки (в сантиметрах) вычитают 11 (при массе беременной до 90 кг) или 12 (при массе более 90 кг) и полученное число умножают на 155; результат соответствует примерной массе плода в граммах. Кроме того, зная высоту стояния дна матки , по формуле Джонсона можно вычислить предполагаемую массу плода: от значения высоты стояния дна матки (в сантиметрах) вычитают 11 (при массе беременной до 90 кг) или 12 (при массе более 90 кг) и полученное число умножают на 155; результат соответствует примерной массе плода в граммах. | |
| Измерение окружности живота | Очень быстрое увеличение живота в размерах, сопровождающееся прибавкой веса, может свидетельствовать о накоплении излишнего жира, задержке жидкости и внутренних отеках. | |
| Прослушивание сердцебиения плода. | Сердцебиение плода определяют с помощью акушерского стетоскопа (полая трубка один конец которой прикладывается к животу беременной, а другой к уху врача) начиная с 16-18 недели. | |
| Анализ мочи | ||
| 18 недель | Осмотр акушера-гинеколога (измерение АД, взвешивание, определение высоты стояния дна матки, измерение окружности живота, прослушивание сердцебиения плода). | |
| Клинический анализ крови | Диагностика анемии (малокровия) — это осложнение беременности, которое характеризуется снижением уровня гемоглобина. Анемия способствует развитию различных осложнений беременности. | |
| Анализ мочи | ||
| Анализ крови на АФП, ХГЧ | Скрининг для выявления хромосомных заболеваний, врожденных пороков развития (ВПР) беременным в сроках 16-20 недель (анализ крови на альфа-фетопротеин – АФП и хорионический гонадотропин – ХГ). Это сывороточные белки, изменение уровня которых может указывать на наличие у плода хромосомной болезни (например, болезни Дауна и др.). В другие сроки беременности уровень белков крови (АФП и ХГ) становится не показательным и не может быть диагностическим признаком. | |
| 22 недели | Осмотр акушера-гинеколога (измерение АД, взвешивание, определение высоты стояния дна матки, измерение окружности живота, прослушивание сердцебиения плода). | |
| Анализ мочи | ||
| Плановое УЗИ | В срок 20-24 недели. Для исследования органов плода и оценки состояния плаценты, количества околоплодных вод. Для исследования органов плода и оценки состояния плаценты, количества околоплодных вод. | |
| Допплеровское исследование маточно-плацентарно-плодного кровотока | Формирование группы риска по развитию гестоза, задержки развития плода и плацентарной недостаточности в 3 триместре | |
| 26 недель | Осмотр акушера-гинеколога (измерение АД, взвешивание, определение высоты стояния дна матки, измерение окружности живота, прослушивание сердцебиения плода). | |
| Анализ мочи | ||
| 30 недель | Осмотр акушера-гинеколога (измерение АД, взвешивание, определение высоты стояния дна матки, измерение окружности живота, прослушивание сердцебиения плода). | Врач выдает беременной родовый сертификат и обменную карту, в которую вписываются результаты всех анализов и обследований. Теперь эту карту беременной необходимо носить с собой, так как роды могут случиться в любой момент, а без обменной карты врачи могут принять рожающую женщину только в специализированный роддом, куда поступают женщины без определенного места жительства, без анализов, иногородние без прописки и т. д. д.Оформление дородового отпуска. |
| Клинический анализ крови | ||
| Анализ мочи | ||
| Микроскопическое исследование отделяемого влагалища (мазок на флору) | ||
| Анализ крови на RW | ||
| Анализ крови на ВИЧ | ||
| Определение положения и предлежания плода | Тазовое предлежание выявляется при осмотре акушером-гинекологом, а затем подтверждается при УЗИ. Начиная с 32 недели беременности в женской консультации должны порекомендовать выполнять комплекс упражнений для перевода тазового предлежания в головное. | |
| 33 недели | Осмотр акушера-гинеколога (измерение АД, взвешивание, определение высоты стояния дна матки, положения и предлежания плода, измерение окружности живота, прослушивание сердцебиения плода). | |
| Анализ мочи | ||
| УЗИ (скрининг) | В срок 32-34 недели. Для функциональной оценки плода, выявления некоторых пороков развития, проявляющихся в поздние сроки беременности, определения тактики ведения беременности, метода родоразрешения. | |
| 35 недель | Осмотр акушера-гинеколога (измерение АД, взвешивание, определение высоты стояния дна матки, положения и предлежания плода, измерение окружности живота, прослушивание сердцебиения плода). | |
| Кардиомониторное исследование плода (КТГ плода) | В 34-39 недель проводят КТГ плода, позволяющее определить возможности сердечно-сосудистой системы плода. По двигательной активности плода оценивается возможная внутриутробная гипоксия. | |
| Анализ мочи | ||
| 37 недель | Осмотр акушера-гинеколога (измерение АД, взвешивание, определение высоты стояния дна матки, положения и предлежания плода, измерение окружности живота, прослушивание сердцебиения плода). | |
| Анализ мочи | ||
| 38 недель | Осмотр акушера-гинеколога (измерение АД, взвешивание, определение высоты стояния дна матки, положения и предлежания плода, измерение окружности живота, прослушивание сердцебиения плода). | |
| Анализ мочи | ||
| Анализ крови на RW | За 2-3 недели до родов | |
| 39-40 недель | Осмотр акушера-гинеколога (измерение АД, взвешивание, определение высоты стояния дна матки, положения и предлежания плода, измерение окружности живота, прослушивание сердцебиения плода). | |
| Анализ мочи | ||
| УЗИ (по показаниям) | Для определения предлежания плода, положения его частей тела и пуповины, состояние плаценты и самочувствие ребенка для выбора тактики в родах. |
© Copyright: kukuzya.ru
Запрещено любое копирование материала без согласия редакции.
Дородовой уход | Office on Women’s Health
Дородовая помощь — это медицинская помощь, которую вы получаете во время беременности.
Что такое дородовой уход?
Дородовой уход — это медицинское обслуживание, которое вы получаете во время беременности. Позаботьтесь о себе и своем ребенке:
Позаботьтесь о себе и своем ребенке:
- Получение ранней дородовой помощи. Если вы знаете, что беременны или думаете, что беременны, позвоните своему врачу, чтобы назначить визит.
- Получение регулярного дородового ухода. Ваш врач назначит вам много обследований в течение беременности. Не пропустите ни одного — все они важны.
- По совету врача.
Зачем мне дородовой уход?
Дородовой уход поможет сохранить здоровье вам и вашему ребенку. У детей матерей, не получающих дородовой уход, в три раза больше шансов иметь низкий вес при рождении и в пять раз больше шансов умереть, чем у детей, рожденных матерями, которые получают уход.
Врачи могут выявить проблемы со здоровьем на ранней стадии, если регулярно посещают матерей. Это позволяет врачам лечить их на ранней стадии. Своевременное лечение может решить многие проблемы и предотвратить другие. Врачи также могут поговорить с беременными женщинами о том, что они могут сделать, чтобы дать своим нерожденным детям здоровое начало жизни.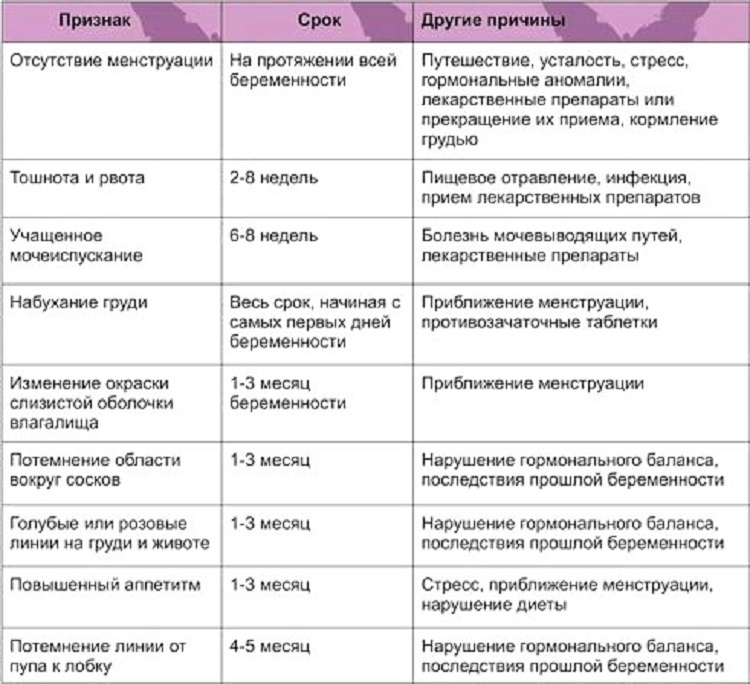
Я думаю о беременности. Как я могу позаботиться о себе?
Вы должны начать заботиться о себе до того, как начнете пытаться забеременеть. Это называется преконцепцией здоровья. Это означает знание того, как состояние здоровья и факторы риска могут повлиять на вас или вашего будущего ребенка, если вы забеременеете. Например, некоторые продукты, привычки и лекарства могут нанести вред вашему ребенку еще до его зачатия. Некоторые проблемы со здоровьем также могут повлиять на беременность.
Поговорите со своим врачом перед беременностью, чтобы узнать, что вы можете сделать, чтобы подготовить свое тело. Женщинам следует подготовиться к беременности, прежде чем начинать половую жизнь. В идеале женщины должны дать себе как минимум 3 месяца на подготовку, прежде чем забеременеть.
Пять самых важных вещей, которые вы можете сделать, прежде чем забеременеть:
- Принимайте от 400 до 800 микрограммов (от 400 до 800 мкг или от 0,4 до 0,8 мг) фолиевой кислоты каждый день в течение как минимум 3 месяцев до беременности, чтобы снизить риск некоторых врожденных дефектов головного и спинного мозга.
 Вы можете получить фолиевую кислоту из некоторых продуктов. Но трудно получить всю необходимую фолиевую кислоту только из продуктов. Прием витаминов с фолиевой кислотой — лучший и самый простой способ убедиться, что вы получаете достаточно.
Вы можете получить фолиевую кислоту из некоторых продуктов. Но трудно получить всю необходимую фолиевую кислоту только из продуктов. Прием витаминов с фолиевой кислотой — лучший и самый простой способ убедиться, что вы получаете достаточно. - Бросьте курить и употреблять алкоголь. Обратитесь за помощью к врачу.
- Если у вас есть заболевание, убедитесь, что оно находится под контролем. Некоторые состояния включают астму, диабет, депрессию, высокое кровяное давление, ожирение, заболевания щитовидной железы или эпилепсию. Убедитесь, что ваши прививки обновлены.
- Поговорите со своим врачом о любых безрецептурных и рецептурных лекарствах, которые вы принимаете. К ним относятся диетические или травяные добавки. Некоторые лекарства небезопасны во время беременности. В то же время прекращение приема необходимых вам лекарств также может быть вредным.
- Избегайте контакта с токсичными веществами или материалами на работе и дома, которые могут нанести вред. Держитесь подальше от химикатов и экскрементов кошек или грызунов.

Я беременна. Что я должен делать или не делать, чтобы позаботиться о себе и своем будущем ребенке?
Следуйте этим правилам, чтобы позаботиться о себе и о драгоценной жизни, растущей внутри вас:
Что можно и что нельзя делать в сфере здравоохранения
- Получите раннюю и регулярную предродовую помощь. Будь это ваша первая беременность или третья, забота о здоровье чрезвычайно важна. Ваш врач будет проверять, чтобы убедиться, что вы и ребенок здоровы при каждом посещении. Если есть какие-либо проблемы, ранние действия помогут вам и ребенку.
- Принимайте поливитамины или витамины для беременных, содержащие от 400 до 800 мкг (от 400 до 800 мкг или от 0,4 до 0,8 мг) фолиевой кислоты каждый день. Фолиевая кислота наиболее важна на ранних сроках беременности, но вы должны продолжать принимать фолиевую кислоту на протяжении всей беременности.
- Попросите вашего врача перед прекращением приема каких-либо лекарств или началом приема любых новых лекарств.
 Некоторые лекарства небезопасны во время беременности. Имейте в виду, что даже безрецептурные лекарства и растительные продукты могут вызывать побочные эффекты или другие проблемы. Но неиспользование необходимых лекарств также может быть вредным.
Некоторые лекарства небезопасны во время беременности. Имейте в виду, что даже безрецептурные лекарства и растительные продукты могут вызывать побочные эффекты или другие проблемы. Но неиспользование необходимых лекарств также может быть вредным. - Избегайте рентгеновских лучей. Если вам необходимо пройти стоматологическое лечение или диагностические тесты, сообщите своему стоматологу или врачу, что вы беременны, чтобы можно было принять дополнительные меры предосторожности.
- Сделайте прививку от гриппа. Беременные женщины могут сильно заболеть гриппом, и им может потребоваться стационарное лечение.
Что можно и что нельзя делать с едой
- Ешьте разнообразную здоровую пищу. Выбирайте фрукты, овощи, цельнозерновые продукты, продукты, богатые кальцием, и продукты с низким содержанием насыщенных жиров. Также не забывайте пить много жидкости, особенно воды.
- Получайте все необходимые вам питательные вещества каждый день, включая железо.
 Получение достаточного количества железа предотвращает развитие анемии, которая связана с преждевременными родами и низким весом при рождении. Употребление разнообразной здоровой пищи поможет вам получить питательные вещества, в которых нуждается ваш ребенок. Но спросите своего врача, нужно ли вам ежедневно принимать пренатальный витамин или добавку железа, чтобы убедиться, что вы получаете достаточно.
Получение достаточного количества железа предотвращает развитие анемии, которая связана с преждевременными родами и низким весом при рождении. Употребление разнообразной здоровой пищи поможет вам получить питательные вещества, в которых нуждается ваш ребенок. Но спросите своего врача, нужно ли вам ежедневно принимать пренатальный витамин или добавку железа, чтобы убедиться, что вы получаете достаточно. - Защитите себя и своего ребенка от болезней пищевого происхождения, в том числе токсоплазмоза (TOK-soh-plaz-MOH-suhss) и листерии (lih-STEER-ee-uh). Мойте фрукты и овощи перед едой. Не ешьте сырое или недоваренное мясо или рыбу. Всегда правильно обращайтесь с продуктами, чистите их, готовьте, ешьте и храните их.
- Не ешьте рыбу с большим содержанием ртути, в том числе рыбу-меч, королевскую макрель, акулу и кафель.
Что можно и чего нельзя делать в образе жизни
- Набрать здоровый вес. Ваш врач может сказать вам, к какой прибавке веса вы должны стремиться во время беременности.

- Не курите, не пейте алкоголь и не употребляйте наркотики. Они могут причинить долговременный вред или смерть вашему ребенку. Попросите вашего врача помочь бросить курить.
- Если ваш врач не говорит вам этого не делать, старайтесь уделять аэробным нагрузкам средней интенсивности не менее 2 часов 30 минут в неделю. Лучше всего распределить тренировки на неделю. Если вы регулярно занимались спортом до беременности, вы можете поддерживать свой уровень активности до тех пор, пока ваше здоровье не изменится, и вы поговорите со своим врачом об уровне вашей активности на протяжении всей беременности. Узнайте больше о том, как правильно провести беременность.
- Не принимайте очень горячую ванну, не пользуйтесь джакузи или сауной.
- Высыпайтесь и найдите способы контролировать стресс.
- Получить информацию. Читайте книги, смотрите видео, ходите на занятия по подготовке к родам и разговаривайте со знакомыми мамами.
- Спросите своего врача о курсах подготовки к родам для вас и вашего партнера.
 Занятия помогут вам подготовиться к рождению ребенка.
Занятия помогут вам подготовиться к рождению ребенка.
Что можно и чего нельзя делать в отношении окружающей среды
- Держитесь подальше от химических веществ, таких как инсектициды, растворители (например, некоторые чистящие средства или разбавители краски), свинец, ртуть и краска (включая пары краски). Не все продукты имеют предупреждения о беременности на этикетках. Если вы не уверены, безопасен ли продукт, проконсультируйтесь с врачом перед его использованием. Поговорите со своим врачом, если вы обеспокоены тем, что химические вещества, используемые на вашем рабочем месте, могут быть вредными.
- Если у вас есть кошка, спросите своего врача о токсоплазмозе. Эта инфекция вызывается паразитом, иногда обнаруживаемым в кошачьих фекалиях. Если не лечить токсоплазмоз, он может вызвать врожденные дефекты. Вы можете снизить риск заражения, избегая кошачьего туалета и надев перчатки во время работы в саду.
- Избегайте контакта с грызунами, включая домашних грызунов, а также с их мочой, пометом или материалом для гнезд.
 Грызуны могут переносить вирус, который может быть опасным или даже смертельным для вашего будущего ребенка.
Грызуны могут переносить вирус, который может быть опасным или даже смертельным для вашего будущего ребенка. - Примите меры, чтобы избежать болезней, например, часто мойте руки.
- Держитесь подальше от пассивного курения.
Я не хочу сейчас беременеть. Должен ли я по-прежнему принимать фолиевую кислоту каждый день?
Да! Врожденные дефекты головного и позвоночника возникают на самых ранних сроках беременности, часто до того, как женщина узнает, что она беременна. К тому времени, когда она узнает, что беременна, может быть уже слишком поздно, чтобы предотвратить эти врожденные дефекты. Также половина всех беременностей в США не запланированы. По этим причинам всем женщинам, способным забеременеть, необходимо ежедневно от 400 до 800 мкг фолиевой кислоты.
Как часто мне следует посещать врача во время беременности?
Ваш врач предоставит вам расписание всех посещений врача, которые вы должны иметь во время беременности. Большинство экспертов рекомендуют обращаться к врачу:
- Примерно раз в месяц в течение недель с 4 по 28
- Два раза в месяц с 28 по 36 недели
- Еженедельно с 36 недели до рождения
Если вы старше 35 лет или ваша беременность связана с высоким риском, вы, вероятно, будете чаще посещать своего врача.
Что происходит во время дородовых посещений?
Во время первого пренатального визита вы можете ожидать, что ваш врач:
- Спросит о вашем анамнезе, включая заболевания, операции или предыдущие беременности
- Спросите об истории болезни вашей семьи
- Проведите полное медицинское обследование, включая гинекологический осмотр и мазок Папаниколау
- Возьмите кровь и мочу для работы в лаборатории
- Проверьте свое артериальное давление, рост и вес
- Рассчитайте дату родов
- Ответьте на ваши вопросы
При первом посещении вам следует задать вопросы и обсудить любые вопросы, связанные с вашей беременностью. Узнайте все, что вы можете о том, как оставаться здоровым.
Последующие дородовые визиты, вероятно, будут короче. Ваш врач проверит ваше здоровье и убедится, что ребенок растет, как положено. Большинство дородовых посещений включают:
- Проверка артериального давления
- Измерение прибавки в весе
- Измерение вашего живота для проверки роста вашего ребенка (как только вы начнете показывать)
- Проверка частоты сердечных сокращений ребенка
Пока вы беременны, вам также будут делать некоторые обычные анализы. Некоторые анализы рекомендуются всем женщинам, например анализ крови для проверки на анемию, группу крови, ВИЧ и другие факторы. Другие тесты могут быть предложены в зависимости от вашего возраста, личной или семейной истории болезни, вашего этнического происхождения или результатов обычных тестов, которые вы сдали. Посетите раздел для беременных на нашем веб-сайте, чтобы получить более подробную информацию о дородовом уходе и тестах.
Некоторые анализы рекомендуются всем женщинам, например анализ крови для проверки на анемию, группу крови, ВИЧ и другие факторы. Другие тесты могут быть предложены в зависимости от вашего возраста, личной или семейной истории болезни, вашего этнического происхождения или результатов обычных тестов, которые вы сдали. Посетите раздел для беременных на нашем веб-сайте, чтобы получить более подробную информацию о дородовом уходе и тестах.
Мне далеко за 30, и я хочу забеременеть. Должен ли я сделать что-то особенное?
С возрастом увеличивается вероятность рождения ребенка с врожденным дефектом. Тем не менее, большинство женщин в возрасте от 30 до 40 лет рожают здоровых детей. Регулярно посещайте врача, прежде чем пытаться забеременеть. Она сможет помочь вам подготовить ваше тело к беременности. Она также сможет рассказать вам о том, как возраст может повлиять на беременность.
Во время беременности очень важно регулярно посещать врача. Учитывая ваш возраст, ваш врач, вероятно, предложит вам пройти дополнительные тесты, чтобы проверить здоровье вашего ребенка.
Все больше и больше женщин ждут, когда им исполнится 30 или 40 лет, чтобы иметь детей. Хотя у многих женщин этого возраста нет проблем с беременностью, фертильность с возрастом снижается. Женщины старше 40 лет, которые не забеременели после шести месяцев попыток, должны обратиться к врачу для оценки фертильности.
Эксперты определяют бесплодие как неспособность забеременеть после попыток в течение одного года. Если у женщины продолжаются выкидыши, это также называется бесплодием. Если вы считаете, что у вас или вашего партнера может быть бесплодие, поговорите со своим врачом. Врачи могут помочь многим бесплодным парам родить здоровых детей.
Куда я могу обратиться, чтобы получить бесплатную или льготную дородовую помощь?
Женщины в каждом штате могут получить помощь в оплате медицинского обслуживания во время беременности. Эта дородовая помощь может помочь вам родить здорового ребенка. В каждом штате США есть программа помощи. Программы предоставляют медицинскую помощь, информацию, советы и другие услуги, важные для здоровой беременности.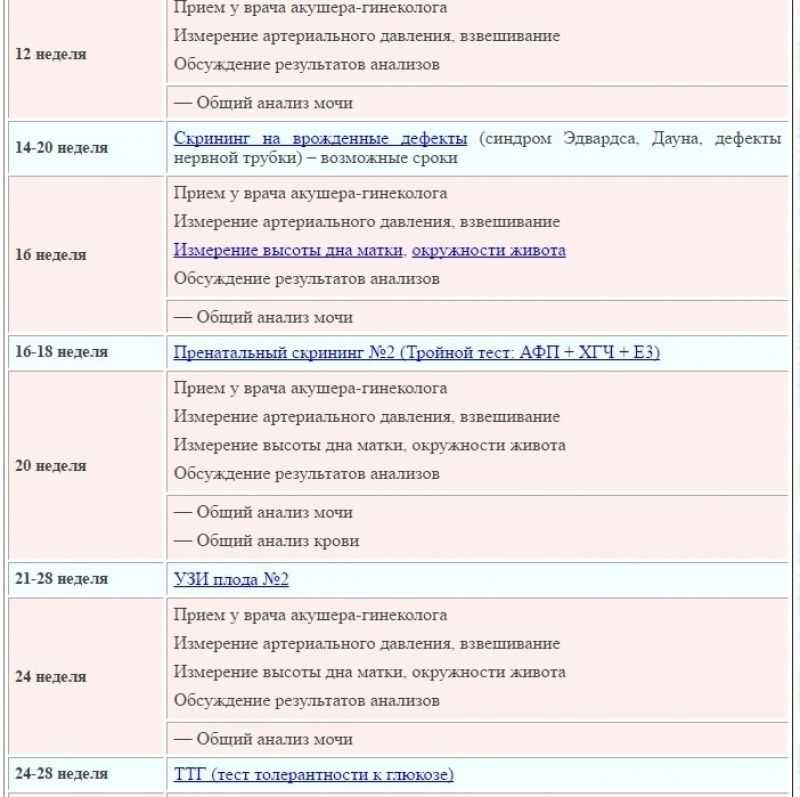
Чтобы узнать о программе в вашем штате:
- Позвоните по телефону 800-311-BABY (800-311-2229). По этому бесплатному телефонному номеру вас свяжут с Департаментом здравоохранения в вашем городе.
- Для получения информации на испанском языке звоните по телефону 800-504-7081.
- Обратитесь в местный отдел здравоохранения.
Мы ответили на ваш вопрос о дородовом уходе?
Для получения дополнительной информации о дородовом уходе звоните на сайт womenshealth.gov по телефону 800-994-9662 (TDD: 888-220-5446) или обращайтесь в следующие организации:
- Американский колледж акушеров и гинекологов
Телефон:4 202-638-5577
- Американская ассоциация беременных
Телефон: 972-550-0140 - Юнис Кеннеди Шрайвер Национальный институт детского здоровья и развития человека, NIH, HHS
Телефон: 800-370-2943 (TDD: 888-320-6942) - March of Dimes
Телефон: 914-997-4488 - Национальный центр врожденных дефектов и нарушений развития, CDC, HHS
Телефон: 800-232-4636 (TDD: 888-232-6348)
Управление по охране здоровья женщин благодарит за медицинский обзор:
- Джон В.
 Шмитт, доктор медицинских наук, доцент кафедры клинического акушерства и гинекологии Медицинской школы Университета Вирджинии
Шмитт, доктор медицинских наук, доцент кафедры клинического акушерства и гинекологии Медицинской школы Университета Вирджинии
Все материалы, содержащиеся на этих страницах, не защищены авторскими правами и могут быть скопированы, воспроизведены или продублированы без разрешения Управления по охране здоровья женщин Министерства здравоохранения и социальных служб США. Ссылка на источник приветствуется.
Последнее обновление страницы:
22 февраля 2021 г.
Как часто мне нужны дородовые визиты?
Автор: Кэтрин Кам
В этой статье
- Рекомендуемый график здоровой беременности
- Факторы риска, которые могут потребовать большего количества посещений новый распорядок в вашей жизни: регулярные дородовые визиты. Как многие мамы могут сказать вам, эти визиты вызывают волнение. Вы узнаете предполагаемую дату родов и впервые услышите сердцебиение вашего ребенка. Ваш врач также будет следить за вашим здоровьем и здоровьем вашего ребенка, даст рекомендации по питанию и активности, объяснит, чего ожидать во время родов и родов, и даст советы о том, как ухаживать за новорожденным и кормить его.

Рекомендуемое расписание для здоровой беременности
Для здоровой беременности ваш врач, вероятно, захочет видеть вас по следующему рекомендованному графику дородовых посещений:
- Недели с 4 по 28: 1 дородовой визит в месяц
- Недели с 28 по 28 36: 1 дородовой визит каждые 2 недели
- Недели от 36 до 40: 1 дородовой визит каждую неделю
Если вы беременны двойней, ваш врач порекомендует вам более частые дородовые визиты. Вам также могут потребоваться дополнительные анализы между визитами, например, УЗИ для проверки роста каждого ребенка и количества амниотической жидкости.
Обязательно придерживайтесь графика, рекомендованного врачом, даже если жизнь становится беспокойной. Предродовой уход важен как для вашего здоровья, так и для здоровья вашего ребенка. На самом деле, когда мать не получает дородовой уход, вероятность того, что ее ребенок будет иметь низкий вес при рождении, в три раза выше. Когда ваш врач регулярно осматривает вас, он может выявить проблемы на ранней стадии и вылечить их, чтобы вы могли иметь максимально здоровую беременность.

Факторы риска, которые могут потребовать большего количества посещений
Рекомендуемый график не высечен на камне. Ваш врач решит, как часто вы будете видеться, исходя из вашей индивидуальной картины состояния здоровья. Они захотят видеть вас чаще, если у вас были какие-либо проблемы со здоровьем до беременности или если проблемы возникли во время беременности. Вам также могут потребоваться дополнительные анализы, чтобы убедиться, что вы и ваш ребенок здоровы.
Если у вас есть какие-либо из этих факторов риска, ваш врач может увеличить количество ваших пренатальных посещений:
- Возраст 35 лет и старше. К счастью, большинство женщин в возрасте от 30 до 40 лет рожают крепких и здоровых детей. Но после 35 лет у вас повышается вероятность рождения ребенка с врожденным дефектом. Вы также имеете более высокий риск осложнений во время беременности.
- Ранее существовавшие проблемы со здоровьем. Если у вас в анамнезе диабет или высокое кровяное давление, ваш врач, вероятно, захочет чаще вас видеть.
 Ваш врач будет работать с вами, чтобы тщательно контролировать эти состояния здоровья, чтобы они не повлияли на вашу беременность или здоровье вашего ребенка. Другие проблемы со здоровьем, такие как астма, волчанка, анемия или ожирение, также могут потребовать большего количества посещений.
Ваш врач будет работать с вами, чтобы тщательно контролировать эти состояния здоровья, чтобы они не повлияли на вашу беременность или здоровье вашего ребенка. Другие проблемы со здоровьем, такие как астма, волчанка, анемия или ожирение, также могут потребовать большего количества посещений.
- Медицинские проблемы, возникающие во время беременности. Во время дородовых посещений ваш врач будет искать осложнения, которые могут возникнуть после того, как вы забеременеете. К ним относятся преэклампсия или высокое кровяное давление, связанное с беременностью, и гестационный диабет, тип диабета, возникающий во время беременности. Если у вас разовьется какое-либо из этих заболеваний, вам, возможно, придется приходить чаще, чтобы ваш врач мог внимательно следить за вашим здоровьем.
- Риск преждевременных родов. Если у вас в анамнезе были преждевременные роды или преждевременные роды, или если у вас появились признаки преждевременных родов, ваш врач захочет более внимательно следить за вами.

Регулярное посещение врача для дородового наблюдения может помочь вам успокоиться. Вы будете знать, что делаете все возможное, чтобы иметь здорового ребенка и благополучную беременность.
Беременность двойней: особые проблемы
Многие женщины рожают здоровых близнецов, но многоплодные роды требуют особого внимания и ухода. Во время пренатальных посещений ваш врач сосредоточит внимание на некоторых ключевых областях:
Правильное питание и набор веса. Учитывая, что вы вынашиваете двоих малышей, вам придется набрать больше веса, чем женщине, вынашивающей одного ребенка. Нормальная прибавка в весе для женщины, вынашивающей близнецов, составляет от 35 до 45 фунтов. Ваш врач обсудит с вами, какой именно вес вы должны набрать, какие продукты вы должны есть и какие добавки принимать.
Преждевременные роды . Преждевременные роды или роды, которые начинаются до конца 37-й недели, представляют собой самую большую проблему для здоровья при беременности двойней.

