Кишечная инфекция при гв у мамы чем лечить: Кишечная инфекция у кормящей мамы — Инфекционные и паразитарные болезни — 4.10.2015
Кишечная инфекция — статьи от специалистов клиники «Мать и дитя»
Базырова Татьяна Александровна
Акушер-гинеколог
Клиника «Мать и дитя» Иркутск
Лето – это долгожданный период отпусков, время, когда многие родители стараются вывезти своих деток на море, там где солнце и песок. Однако есть некоторые инфекционные болезни, которые могут омрачить наш отпуск. Чаще всего в летний период это кишечные инфекции.
Кишечная инфекция – это заболевание, вызванное болезнетворными вирусами (ротавирус, энтеровирус) или бактериями (дизентерийной палочкой, сальмонеллой, стафилококком и т. д.), которое поражает слизистую желудочно-кишечного тракта. Проникая в организм человека, возбудители кишечных инфекций начинают активно размножаться. В результате процесс пищеварения нарушается, а слизистая кишечника воспаляется.
Большинство кишечных инфекций передаются очень легко: это могут быть некачественные продукты питания и питьевая вода, грязные руки, грязные игрушки, контакт с фекалиями (особенно во время прогулок), нарушения условий хранения пищи, а также заражение может происходить от больного человека (через воздух).
Проявляется кишечная инфекция поносом, рвотой, тошнотой, повышением температуры тела, снижение или отсутствием аппетита, появляются боли в животе, слабостью и вялостью. Самым опасным осложнением любой кишечной инфекции может быть обезвоживание организма. Тяжелое обезвоживание особенно опасно у детей до 2 лет, когда оно при обильной рвоте и поносе может наступить в течение 6 часов. Признаки обезвоживания у детей раннего возраста: сухость слизистой рта, губ, кожи, беспокойство, учащенное сердцебиение, сокращение частоты мочеиспусканий, в тяжелых случаях выбухание или западение большого родничка, бледная мраморная кожа, запавшие глаза.
Для того чтобы избежать обезвоживания при кишечной инфекции необходимо давать ребенку пить маленькими порциями по 1 чайной ложке каждые 5 минут любой солевой раствор (регидрон, хумана электролит, оралит, любая минеральная вода, просто соленая вода) подогретый до температуры тела. Дробное выпаивание ребенка солевыми растворами наиболее важный этап борьбы с обезвоживанием. Главное правило при кишечной инфекции – ДРОБНОЕ ВЫПАИВАНИЕ. Еще раз подчеркиваю только дробное выпаивание, при потреблении единовременно большого количества жидкости, например стакана воды рвота будет возобновляться.
Главное правило при кишечной инфекции – ДРОБНОЕ ВЫПАИВАНИЕ. Еще раз подчеркиваю только дробное выпаивание, при потреблении единовременно большого количества жидкости, например стакана воды рвота будет возобновляться.
Для снижения интоксикации ребенку дают сорбенты в промежутках между едой и приемом лекарственных препаратов (смекта, энтерослегь сладкий, лактофильтрум, полисорб).
Также для успешного лечения немало важное место занимает диетотерапия. Диета при кишечной инфекции заключается в исключении из рациона любых молочных продуктов и свежих овощей, фруктов. Соблюдать диету необходимо не менее 7–10 дней. Смысл диетотерапии состоит в уменьшении воспаления в кишечнике и постепенное восстановление его функции. Дети, находящиеся на грудном вскармливании, должны его продолжать, так как грудное молоко содержит некоторые защитные факторы против кишечных инфекций. А вот детей, находящиеся на искусственном вскармливании, на время болезни необходимо перевести на низко- или безлактозную смесь, при тяжелом течение инфекционного процесса – на гидролизированные смеси. Применение специализированных смесей снижает тяжесть и длительность заболевания.
Применение специализированных смесей снижает тяжесть и длительность заболевания.
Помните, при появлении любых признаков кишечной инфекции ребенок обязательно должен быть осмотрен педиатром!
В качестве заключения, скажу несколько слов о профилактике кишечных инфекций. Во-первых, соблюдение правил личной гигиены (чистые руки, хорошо вымытые овощи, фрукты, употребление только проверенной питьевой воды, например, бутилированной). Во-вторых, исключение возможных контактов с больными, которые часто могут возникнуть при купании в общественном бассейне. Всегда лучше ходить купаться на море. В-третьих, существует специфическая профилактика — вакцинация против ротавирусной инфекции.
Чтобы кишечная инфекция не застала Вас врасплох, не забывайте основные правила профилактики этих инфекций.
Желаю хорошего отдыха и будьте здоровы!
Записаться на приём
к доктору — Базырова Татьяна Александровна
Клиника «Мать и дитя» Иркутск
Ведение беременностиВедение беременности после ЭКОВозрастная гинекология 45+Консервативное лечение патологии шейки маткиКоррекция истмико-цервикальной недостаточности (ИЦН)Лечение миомы маткиПланирование беременностиРадиоволновое лечение патологии шейки матки
Нажимая на кнопку отправить, я даю согласие на обработку персональных данных
Понос у грудничка — чем вызван и как лечить
— Алла Анатольевна, расскажите, пожалуйста, что такое понос (диарея) у грудничка.
— Понос — это заболевание, функциональное расстройство желудочно-кишечного тракта, которое сопровождается жидким стулом. Существует Бристольская шкала стула, по которой поносом принято считать жидкость или полужидкость с твердыми комочками. Для здоровых детей понос не характерен.
— Каковы симптомы этой проблемы и как маме отличить понос от нормального кала?
— Понос у маленьких детей бывает достаточно редко. Однако по статистике Всемирной организации здравоохранения, функциональное расстройство желудочно-кишечного тракта, сопровождающееся поносом, стоит на втором месте среди причин смерти у детей первого года жизни.
- Жидкий стул грудничка — это норма.
У ребенка первого, второго месяца жизни стул более жидкой консистенции, чем у взрослого. Если у ребенка стул консистенции яичного желтка и он опорожняет кишечник после каждого кормления, но хорошо прибавляет вес, ест и спит, весел и не плачет, то это не должно вызывать у мамы беспокойства.

Важно! Понос — это не просто жидкий стул. Если ребенок первых месяцев жизни не набирает вес и у него частый водянистый, пенистый или жидкий стул со слизью или кровью — это повод сразу же обратиться к своему педиатру.
— Алла Анатольевна, что может стать причиной диареи у грудничка?
— Для ребенка первых месяцев жизни основная причина поноса — пищевая непереносимость, для ребенка второго полугодия жизни и второго года жизни — кишечная инфекция вирусной природы. Но почему у грудничка понос, в каждом случае должен решать врач.
Пищевая аллергия у грудного ребенка возникает на питание, которое он получает, чаще всего на белок коровьего молока. Причины аллергии у грудничка:
- у ребенка исключительно на грудном вскармливании — употребление кормящей мамой молочных продуктов;
- у ребенка на искусственном вскармливании — реакция на коровий белок молочной смеси;
- у ребенка на смешанном вскармливании — в большей степени аллергия на молочную смесь, в меньшей степени аллергия на мамино молоко.

Заражение грудничка кишечными инфекциями происходит через грязные ладошки и игрушки (когда ребенок начинает ползать, брать своими руками предметы с пола, играть на улице).
Признаки кишечной инфекции у ребенка:
- отказ от еды;
- снижение аппетита;
- повышение температуры;
- рвота.
— О чем говорит цвет стула у грудничка на грудном и искусственном вскармливании — каковы норма и опасные ситуации?
— За цвет стула отвечают желчные пигменты, которые вырабатываются печенью, скапливаются в желчном пузыре и выделяются при питании, помогая пищеварению. Они окрашивают стул ребенка в желтый, зеленый или оливковый цвет. Поэтому если ребенок хорошо себя чувствует и хорошо прибавляет вес, а стул имеет зеленовато-желтый оттенок, — это норма до года.
- У грудничка понос желтого цвета
Если у ребенка 4, 5 или 6 месяцев желтый стул и поднялась температура, стул участился и стал водянистым и обильным, снизился аппетит — это признаки кишечной инфекции.

- У грудничка понос со слизью
Слизь в стуле — это продукты деятельности бокаловидных клеток кишечника, которые выделяют слизь. Слизь в кале у ребенка — признак воспалительного колита толстой кишки (показатель пищевой аллергии или финального этапа завершения кишечной инфекции). Слизи в стуле быть не должно.
— Понос без температуры у ребенка — что это может означать и что делать маме?
— Не игнорируйте понос без температуры у грудничка. Это может быть проявлением патологических состояний. Таких, как:
- Пищевая аллергия — ее причину определит врач, который также скажет, что нужно делать маме.
- Антибиотикоассоциированная диарея — у детей она возникает на фоне лечения инфекционного заболевания, которое связано с деятельностью клостридий и их токсинами, что и сопровождается поносом с кровью. Такое серьезное состояние требует обращения к врачу.
- Непереносимость глютена — длительная диарея при целиакии не поддается традиционному лечению и не похожа на течение кишечной инфекции.
 Предположение о наличии такого заболевания требует дополнительного обследования, наблюдения и как минимум консультации грамотного педиатра и детского гастроэнтеролога.
Предположение о наличии такого заболевания требует дополнительного обследования, наблюдения и как минимум консультации грамотного педиатра и детского гастроэнтеролога.
— Алла Анатольевна, может ли понос начаться при прорезывании зубов?
— В период прорезывания может быть нарушение стула, но оно не связано с тем, что у малыша режутся зубки. Прорезывание зубов — это норма, физиологический процесс, который происходит у всех детей. Понос — это не норма, а патологическое нарушение работы желудочно-кишечного тракта (ЖКТ), которое сопровождается жидким стулом.
— Понос на прикорм — что считать нормой, а что проблемой в такой ситуации?
— Первый прикорм вводится здоровому ребенку во втором полугодии жизни. Начиная с 6 месяцев, мама будет постепенно вводить в меню малыша овощные пюре, каши, фруктовые пюре и другие продукты прикорма.
Введение прикорма у ребенка может сопровождаться нарушением характера стула.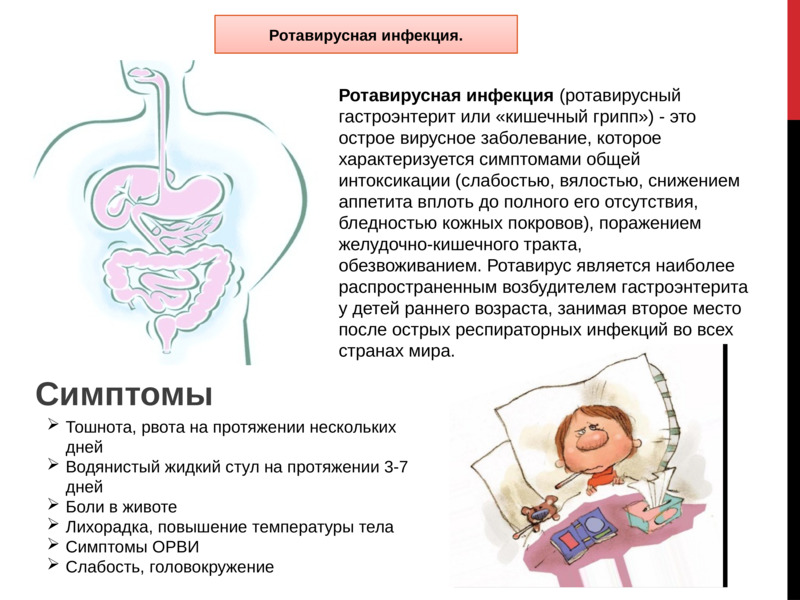 Но я бы не сказала, что это понос. Цвет стула может измениться в ответ на цвет прикорма, не переживайте и не волнуйтесь.
Но я бы не сказала, что это понос. Цвет стула может измениться в ответ на цвет прикорма, не переживайте и не волнуйтесь.
Беспокоиться и обратиться к врачу необходимо, если при введении прикорма у ребенка обострился атопический дерматит, появились слизь в стуле, высыпания на коже. Важно определить причину обострения (пищевая аллергия, кишечная инфекция или просто реакция на прикорм). Маме нужно убрать прикорм на один-два дня, понаблюдать за ребенком и дальше с врачом решать, какую тактику поведения выбрать.
— Какие медицинские анализы нужно сдать при поносе?
— Если ребенок плохо прибавляет вес, у него понос, нарушения характера стула (слизь, кровь в стуле), осмотреть его и назначить исследования (а потом и оценить их результаты) должен врач.
Какой анализ надо сдать при поносе у ребенка
- Анализ на дисбактериоз. Но стоит помнить, что такого диагноза, как дисбактериоз, нет, и лечить ребенка от условно патогенных микроорганизмов, которые находятся в его кишечнике, никакого смысла не имеет.

- Копрограмма — исследование кала под микроскопом. С его помощью врач делает выводы об органолептических, биохимических и бактериоскопических свойствах стула.
- Посев на кишечную группу — исследование на кишечные вирусы (норовирусы, ротавирусы, бокавирусы) для исключения кишечной инфекции.
- Общий анализ крови с лейкоформулой — для определения тактики назначения антибиотиков в тяжелых случаях (при лечении кишечной инфекции).
- УЗИ брюшной полости — комплексное ультразвуковое обследование для определения причин нарушения работы желудочно-кишечного тракта у ребенка.
— Нужно ли сдавать какие-либо анализы маме и когда?
— Кормящие мамы часто просят назначить анализ на стафилококк и аллергию. Если болеет ребенок, то особого смысла обследовать маму нет. Стафилококки — это условно патогенные микробы, которые живут на коже и в протоках молочных желез здоровых женщин. Вызывать заболевание они могут при определенных условиях.
Вызывать заболевание они могут при определенных условиях.
В 30 % случаев в грудном молоке здоровых женщин имеются стафилококки. Лечение не требуется.
Показания для анализа грудного молока на стерильность также нет, потому что мамино молоко не должно быть стерильно. Грудное молоко содержит микробиоту, которая характерна именно для этой мамы и которой она будет населять кишечник ребенка.
— Последствия поноса — как с ними бороться?
— Диарея заставляет организм ребенка терять жидкость и электролиты. Это приводит к обезвоживанию и потере 10 % и более от массы тела. Такое состояние бывает опасным, особенно для маловесных детей и детей младшего возраста. Лечение проводится в госпитале (инфузионная терапия или дегидратация с помощью капельницы).
Кроме того, госпитального лечения и наблюдения в условиях стационара требуют серьезные осложнения кишечных инфекций. Если малыш писает мало или мочеиспускание отсутствует — это может быть тревожным признаком геморрагического синдрома у детей грудного возраста, который сопровождается почечной недостаточностью.
К косвенным последствиям перенесенной кишечной инфекции иногда относят опрелости (в стуле содержатся пищеварительные ферменты, которые раздражают кожу при диарее).
Важно! Признаки поноса у грудничка, которые требуют встречи с врачом в течение дня:
- Жидкий стул и отсутствие прибавки в весе.
- Появление крови в стуле.
- Сочетание поноса и рвоты.
- Обесцвеченный стул белого цвета.
— Средства от поноса для детей до 1 года — что назначает врач, а что мама может использовать самостоятельно?
— Чем лечить понос у грудничка или жидкий стул у годовалого ребенка, всегда зависит от состояния малыша и мнения его доктора.
Кишечная инфекция проходит (1—3 дня), стул и аппетит восстанавливаются, температура спадает чаще всего на фоне симптоматического лечения без дополнительных лечебных мероприятий. Врач может рекомендовать диету без молока, грубой растительной клетчатки, сахара. Могут быть назначены ферменты (добавляются в еду и помогают пищеварению), энтеросорбенты (принимаются без еды и абсорбируют токсические продукты распада вирусов) или биопрепараты (вытесняют из микробиоты патогенные вирусы и заселяют хорошими штаммами кишечник).
Врач может рекомендовать диету без молока, грубой растительной клетчатки, сахара. Могут быть назначены ферменты (добавляются в еду и помогают пищеварению), энтеросорбенты (принимаются без еды и абсорбируют токсические продукты распада вирусов) или биопрепараты (вытесняют из микробиоты патогенные вирусы и заселяют хорошими штаммами кишечник).
Если говорить о пищевой аллергии и поносе у грудничка при грудном вскармливании, то маме может быть рекомендована безмолочная диета. Если понос у грудничка возник при искусственном вскармливании — малышу подбирается специальная лечебная молочная смесь. Когда в течение месяца ребенок получает питание, которое ему подходит, у него должна появиться явная положительная динамика (прибавка веса, значительное улучшение самочувствия).
— Как облегчить состояние ребенка при поносе?
— 10 лет назад для лечения поноса при кишечной инфекции назначали водно-чайную паузу — ребенка ничем не кормили и давали в течение дня только питье. Сейчас считается, что такие паузы не нужны и маленький пациент страдает больше от голода, чем от проявления кишечной инфекции.
Сейчас считается, что такие паузы не нужны и маленький пациент страдает больше от голода, чем от проявления кишечной инфекции.
Кормить ребенка при поносе нужно маленькими порциями и более дробно (сократить интервал между приемами пищи и уменьшить объем одного кормления). Не нужно давать воду или допаивать малыша. В случае дегидратации при детской диарее показаны чай, минеральная вода, кисель, компот из сухофруктов.
Стул ребенка — показатель его здоровья. Так что не спешите выбрасывать подгузник и обратите внимание на его содержимое. Если подозреваете у грудничка понос, обязательно обсудите ситуацию с педиатром, особенно если у вас ребенок первых месяцев жизни. Понос — это патология и частый признак кишечной инфекции или пищевой аллергии у ребенка до года. Забота и внимание мамы, консультация врача и соответствующее лечение — все, что нужно ребенку, чтобы справиться с диареей, быть здоровым и счастливым.
* Грудное молоко является лучшим питанием для младенцев. ВОЗ рекомендует исключительно грудное вскармливание в течение первых 6 месяцев жизни ребенка и продолжение грудного вскармливания после введения прикорма до возраста 2 лет. Перед вводом новых продуктов в рацион малыша необходимо проконсультироваться со специалистом. Материал носит информационный характер и не может заменить консультацию специалиста здравоохранения. Для питания детей с рождения. Товар сертифицирован.
ВОЗ рекомендует исключительно грудное вскармливание в течение первых 6 месяцев жизни ребенка и продолжение грудного вскармливания после введения прикорма до возраста 2 лет. Перед вводом новых продуктов в рацион малыша необходимо проконсультироваться со специалистом. Материал носит информационный характер и не может заменить консультацию специалиста здравоохранения. Для питания детей с рождения. Товар сертифицирован.
Гастроэнтерит — шигеллез — Better Health Channel
Действия для этой страницы
Резюме
Прочитать полный информационный бюллетень
- Шигеллез – это кишечная инфекция, вызываемая бактериями Shigella.
- Общие симптомы включают диарею, которая может содержать кровь, слизь или гной, спазмы в животе, тошноту и рвоту.
- Бактерии Shigella выделяются с фекалиями (фекалиями), поэтому инфицированный человек, который не моет руки должным образом после посещения туалета, может передать бактерии другим людям, предметам, поверхностям и продуктам питания.

- Шигеллы также могут передаваться во время полового акта, особенно при оральном и оро-анальном сексе.
- Обработчики продуктов питания, работники по уходу за детьми и медицинские работники не должны возвращаться к работе до тех пор, пока не будет получено соответствующее указание от Департамента здравоохранения.
- Дети не должны посещать школу в течение 24 часов после исчезновения симптомов.
- Лечение включает антибиотики, обильное питье и напитки для пероральной регидратации.
Шигеллез — кишечная инфекция, вызываемая бактериями из Семейство шигелл . Другие названия шигеллеза включают инфекцию Shigella , энтерит Shigella и бациллярную дизентерию. Общие симптомы включают диарею, которая может содержать кровь, слизь или гной, спазмы в животе, тошноту и рвоту.
Чтобы вызвать инфекцию, бактерии должны быть съедены либо непосредственно при физическом контакте с больным человеком, либо косвенно через зараженную пищу и воду. После инкубации (размножения бактерий) в организме в течение примерно одного-трех дней инфекция вызывает характерные симптомы. Эти симптомы длятся от четырех до семи дней.
После инкубации (размножения бактерий) в организме в течение примерно одного-трех дней инфекция вызывает характерные симптомы. Эти симптомы длятся от четырех до семи дней.
Важно немедленно обратиться к врачу. В очень редких случаях шигеллез может быть опасным для жизни.
Дети особенно предрасположены к шигеллезу
Любой человек может заразиться инфекцией, но дети особенно предрасположены (хотя заражение детей в возрасте до шести месяцев встречается редко). Инфекция имеет тенденцию к более тяжелому течению у маленьких детей и пожилых людей. Вспышки могут возникать в учреждениях, особенно там, где дети все еще находятся в подгузниках (например, в детских садах) или у взрослых недержание мочи (например, в домах престарелых).
Симптомы шигеллеза
Симптомы шигеллеза включают:
- диарею (которая может содержать следы гноя, слизи или крови)
- лихорадку
- спазмы в животе
- тошноту 900 06
- рвота
- головокружение при вставании.

Осложнения шигеллеза
Дети раннего возраста более подвержены осложнениям, которые могут включать:
- судороги, вызванные лихорадкой
- обезвоживание
- головная боль
- вялость
- ригидность затылочных мышц
- спутанность сознания.
Причины шигеллеза
Бактерии Shigella выделяются (передаются) с фекалиями (фекалиями). Если зараженный человек не моет руки после посещения туалета, бактерии могут распространяться при прикосновении к предметам и поверхностям, к которым будут прикасаться другие люди, или к еде, которую могут съесть другие люди.
Человек, меняющий подгузник ребенку с шигеллезным гастроэнтеритом, может загрязнить свои руки бактериями.
Бактерии Shigella также могут передаваться половым путем, особенно во время орального или оро-анального секса. Мужчины, имеющие половые контакты с мужчинами, подвергаются особому риску.
Также возможно заражение шигеллезом через питьевую воду, загрязненную человеческими фекалиями, содержащими бактерии Shigella .
Заражение все еще может произойти после исчезновения симптомов.
Симптомы шигеллеза могут исчезнуть через неделю или около того, но у человека может быть Shigella в их фекалиях в течение как минимум четырех недель после исчезновения симптомов. Иногда человек может выделять бактерии в течение нескольких месяцев после исчезновения симптомов.
Некоторые люди являются носителями Shigella , что означает, что в их организме есть бактерии, но они не чувствуют себя больными. Эти люди все еще могут передавать болезнь другим.
Диагностика шигеллеза
Образцы кала или ректальные мазки исследуются для диагностики шигеллеза.
Лечение шигеллеза
Варианты лечения шигеллеза в основном поддерживающие и могут включать:
- обильное питье
- напитки для пероральной регидратации, доступные в аптеке
- внутривенные жидкости (в тяжелых случаях)
- употребление твердой пищи
- избегая противорвотных или препараты против диареи, если только они не прописаны или не рекомендованы вашим врачом
Иногда прием соответствующих антибиотиков для уничтожения бактерий в течение нескольких дней. Из-за повышения уровня устойчивости к антибиотикам эти лекарства теперь сохраняются для очень больных или для уменьшения распространения инфекции среди уязвимых людей или тех, кто находится в жилых учреждениях.
Из-за повышения уровня устойчивости к антибиотикам эти лекарства теперь сохраняются для очень больных или для уменьшения распространения инфекции среди уязвимых людей или тех, кто находится в жилых учреждениях.
Профилактика шигеллеза
Общие рекомендации по снижению риска шигеллеза включают:
- Тщательно мойте руки с мылом и горячей водой после посещения туалета или смены подгузников, а также перед приготовлением пищи или едой.
- Используйте для сушки рук одноразовые бумажные полотенца, а не полотенца из ткани, так как бактерии могут какое-то время сохраняться на ткани.
- Храните холодные продукты в холоде (ниже 5 °C), а горячие ноги в горячем виде (выше 60 °C), чтобы препятствовать росту бактерий.
- Убедитесь, что продукты полностью приготовлены.
- Тщательно мойте сырые овощи перед едой.
- Разогревайте пищу до тех пор, пока ее внутренняя температура не достигнет не менее 75 °C.
- Регулярно чистите туалет и ванную комнату, включая сиденье унитаза, дверные ручки и краны, используя чистящее средство, способное убивать бактерии, например, средство, содержащее хлор.

- Регулярно чистите детские пеленальные столики.
- Вода из рек и озер может быть загрязнена человеческими фекалиями. Кипятите воду из этих источников перед употреблением.
- Не вступайте в половую связь с кем-либо, кто в настоящее время болеет или недавно вылечился от диареи любой причины – это особенно важно при оро-анальном контакте.
Профилактика распространения шигеллеза
Необходимо постоянно соблюдать правила личной гигиены. В дополнение к вышеуказанным мерам предосторожности, предложения по снижению риска передачи включают:
- Не делитесь полотенцами или постельным бельем с инфицированным человеком.
- Зараженный человек не должен готовить еду дома для других членов семьи.
- Зараженный человек должен оставаться дома до прекращения диареи, чтобы предотвратить заражение других на работе, в школе, детском саду или по уходу за детьми. Особенно важно не посещать уязвимых людей, таких как люди в учреждениях по уходу за престарелыми и больницах.

- Если инфицированный человек работает в сфере повышенного риска, например, работник пищевой промышленности, медицинский работник, работник по уходу за детьми или в жилом учреждении; важно, чтобы они держались подальше от работы, ожидая совета от Министерства здравоохранения.
- Дети не должны посещать детские сады, детские сады или школу в течение 24 часов после исчезновения симптомов.
- Отправляясь за границу в страны с плохими санитарными условиями, пейте только бутилированную воду. Не забывайте чистить зубы и бутилированной водой. Избегайте буфетов с едой, сырых продуктов или очищенных фруктов и овощей, а также льда в напитках.
- Не заниматься сексом в течение недели после прекращения диареи. В течение следующих двух недель мойте руки до и после полового акта, избегайте действий с высоким риском, таких как оральный и оро-анальный секс, или используйте барьерные методы (например, презервативы и зубные прокладки).
Где можно получить помощь
- Ваш врач общей практики
- Фармацевт
- Ваша местная служба здравоохранения
- Центр сексуального здоровья МельбурнаВнешняя ссылка Тел.
 (03) 9341 6200 или 1800 032 017 или телетайп (для слабослышащих) (03) 9347 8619
(03) 9341 6200 или 1800 032 017 или телетайп (для слабослышащих) (03) 9347 8619 - Thorne Harbour HealthВнешняя ссылка (ранее Victorian AIDS Council) Тел. (03) 9865 6700 или 1800 134 840
- Sexual Health Victoria (SHV)Внешняя ссылка. Чтобы записаться на прием, позвоните в SHV Melbourne CBD Clinic: (03) 9660 4700 или позвоните в клинику SHV Box Hill: (03) 9257 0100 или (бесплатный звонок): 1800 013 952. Эти услуги предназначены для молодежи
- ШигеллезВнешняя ссылка, Департамент здравоохранения, правительство штата Виктория.
- Инфекция Shigella (шигеллез)External Link, Queensland Health, правительство Квинсленда, Австралия.
Эта страница была подготовлена в консультации с и одобрена
к:
Департамент здравоохранения – Общественное здравоохранение – Профилактика инфекционных заболеваний и борьба с ними
Эта страница была подготовлена в консультации с и одобрена
к:
Департамент здравоохранения – Общественное здравоохранение – Профилактика инфекционных заболеваний и борьба с ними
Оставьте отзыв об этой странице
Была ли эта страница полезной?
Дополнительная информация
Заявление об отказе от ответственности
Содержание этого веб-сайта предоставляется только в информационных целях. Информация о терапии, услуге, продукте или лечении никоим образом не одобряет и не поддерживает такую терапию, услугу, продукт или лечение и не предназначена для замены рекомендаций вашего врача или другого зарегистрированного медицинского работника. Информация и материалы, содержащиеся на этом веб-сайте, не предназначены для использования в качестве исчерпывающего руководства по всем аспектам терапии, продукта или лечения, описанным на веб-сайте. Всем пользователям настоятельно рекомендуется всегда обращаться за советом к зарегистрированному специалисту в области здравоохранения для диагностики и ответов на свои медицинские вопросы, а также для выяснения того, подходит ли конкретная терапия, услуга, продукт или лечение, описанные на веб-сайте, в их обстоятельствах. Штат Виктория и Министерство здравоохранения не несут никакой ответственности за использование любым пользователем материалов, содержащихся на этом веб-сайте.
Информация о терапии, услуге, продукте или лечении никоим образом не одобряет и не поддерживает такую терапию, услугу, продукт или лечение и не предназначена для замены рекомендаций вашего врача или другого зарегистрированного медицинского работника. Информация и материалы, содержащиеся на этом веб-сайте, не предназначены для использования в качестве исчерпывающего руководства по всем аспектам терапии, продукта или лечения, описанным на веб-сайте. Всем пользователям настоятельно рекомендуется всегда обращаться за советом к зарегистрированному специалисту в области здравоохранения для диагностики и ответов на свои медицинские вопросы, а также для выяснения того, подходит ли конкретная терапия, услуга, продукт или лечение, описанные на веб-сайте, в их обстоятельствах. Штат Виктория и Министерство здравоохранения не несут никакой ответственности за использование любым пользователем материалов, содержащихся на этом веб-сайте.
Пересмотрено: 11-10-2022
Горизонтальный перенос генов в желудочно-кишечном тракте человека: потенциальное распространение генов устойчивости к антибиотикам
1. Леви С.Б., Маршалл Б. Устойчивость к антибиотикам во всем мире: причины, проблемы и ответные меры. Нат Мед. 2004; 10 (Приложение 12): S122–S129. [PubMed] [Google Scholar]
Леви С.Б., Маршалл Б. Устойчивость к антибиотикам во всем мире: причины, проблемы и ответные меры. Нат Мед. 2004; 10 (Приложение 12): S122–S129. [PubMed] [Google Scholar]
2. de Kraker MEA, Davey PG, Grundmann H, исследовательская группа BURDEN Смертность и пребывание в больнице, связанные с резистентным Staphylococcus aureus и Escherichia coli бактериемия: оценка бремени устойчивости к антибиотикам в Европе. ПЛОС Мед. 2011;8(10):e1001104. [Бесплатная статья PMC] [PubMed] [Google Scholar]
3. Армстронг Г.Л., Конн Л.А., Пиннер Р.В. Тенденции смертности от инфекционных заболеваний в США в 20 веке. ДЖАМА. 1999;281(1):61–66. [PubMed] [Google Scholar]
4. Spellberg B, Powers JH, Brass EP, Miller LG, Edwards JE., Jr Тенденции в разработке противомикробных препаратов: последствия для будущего. Клин Инфекция Дис. 2004;38(9): 1279–1286. [PubMed] [Google Scholar]
5. Арутюнов Д., Фрост Л.С. F спряжение: вернуться к началу. Плазмида. 2013;70(1):18–32. [PubMed] [Google Scholar]
[PubMed] [Google Scholar]
6. Smillie C, Garcillán-Barcia MP, Francia MV, Rocha EPC, de la Cruz F. Подвижность плазмид. Microbiol Mol Biol Rev MMBR. 2010;74(3):434–452. [Бесплатная статья PMC] [PubMed] [Google Scholar]
7. Zechner EL, Lang S, Schildbach JF. Сборка и механизмы секреционных машин бактериального типа IV. Philos Trans R Soc B Biol Sci. 2012;367(1592): 1073–1087. [Бесплатная статья PMC] [PubMed] [Google Scholar]
8. Bacon DJ, Alm RA, Burr DH, et al. Участие плазмиды в вирулентности Campylobacter jejuni 81–176. Заразить иммун. 2000;68(8):4384–4390. [Бесплатная статья PMC] [PubMed] [Google Scholar]
9. Waldor MK, Tschape H, Mekalanos JJ. Новый тип конъюгативного транспозона кодирует устойчивость к сульфаметоксазолу, триметоприму и стрептомицину у Vibrio cholerae O139. J Бактериол. 1996;178(14):4157–4165. [Бесплатная статья PMC] [PubMed] [Google Scholar]
10. Zechner EL, de la Cruz F, Eisenbrandt R, et al. Процессы конъюгативного переноса ДНК. В: Томас CM, редактор. Горизонтальный генофонд: бактериальные плазмиды и распространение генов. КПР Пресс; 2003. С. 87–174. [Google Scholar]
В: Томас CM, редактор. Горизонтальный генофонд: бактериальные плазмиды и распространение генов. КПР Пресс; 2003. С. 87–174. [Google Scholar]
11. Guglielmini J, de la Cruz F, Rocha EP. Эволюция систем конъюгации и секреции IV типа. Мол Биол Эвол. 2013;30(2):315–331. [Бесплатная статья PMC] [PubMed] [Google Scholar]
12. Сальерс А.А., Шумейкер Н.Б., Стивенс А.М., Ли Л.Ю. Конъюгативные транспозоны: необычный и разнообразный набор интегрированных элементов переноса генов. Микробиол Ред. 1995;59(4):579–590. [Бесплатная статья PMC] [PubMed] [Google Scholar]
13. Walsh TR. Комбинаторно-генетическая эволюция полирезистентности. Curr Opin Microbiol. 2006;9(5):476–482. [PubMed] [Google Scholar]
14. Hall RM. Интегроны и генные кассеты: очаги разнообразия в бактериальных геномах: Холл. Энн Н.Ю. Академия наук. 2012;1267(1):71–78. [PubMed] [Google Scholar]
15. Beaber JW, Hochhut B, Waldor MK. Геномный и функциональный анализ SXT, интегрирующего элемента переноса гена устойчивости к антибиотикам, полученного из Холерный вибрион . J Бактериол. 2002;184(15):4259–4269. [Бесплатная статья PMC] [PubMed] [Google Scholar]
J Бактериол. 2002;184(15):4259–4269. [Бесплатная статья PMC] [PubMed] [Google Scholar]
16. Davies J, Davies D. Происхождение и эволюция устойчивости к антибиотикам. Microbiol Mol Biol Rev MMBR. 2010;74(3):417–433. [Бесплатная статья PMC] [PubMed] [Google Scholar]
17. Norman A, Hansen LH, Sorensen SJ. Конъюгативные плазмиды: сосуды общего генофонда. Philos Trans R Soc B Biol Sci. 2009;364(1527):2275–2289. [Бесплатная статья PMC] [PubMed] [Google Scholar]
18. Лоренц М.Г., Вакернагель В. Бактериальный перенос генов путем естественной генетической трансформации в окружающей среде. Microbiol Rev. 1994;58(3):563–602. [Бесплатная статья PMC] [PubMed] [Google Scholar]
19. Johnston C, Martin B, Fichant G, Polard P, Claverys J-P. Бактериальная трансформация: распространение, общие механизмы и дивергентный контроль. Nat Rev Microbiol. 2014;12(3):181–196. [PubMed] [Google Scholar]
20. Johnsborg O, Eldholm V, Håvarstein LS. Естественная генетическая трансформация: распространенность, механизмы и функции. Рез микробиол. 2007;158(10):767–778. [PubMed] [Академия Google]
Рез микробиол. 2007;158(10):767–778. [PubMed] [Академия Google]
21. Спарлинг ПФ. Генетическая трансформация Neisseria gonorrhoeae в резистентность к стрептомицину. J Бактериол. 1966; 92 (5): 1364–1371. [Статья бесплатно PMC] [PubMed] [Google Scholar]
22. Финкель С.Е., Колтер Р. ДНК как питательное вещество: новая роль гомологов гена компетентности бактерий. J Бактериол. 2001;183(21):6288–6293. [Бесплатная статья PMC] [PubMed] [Google Scholar]
23. Redfield RJ. Гены на завтрак: бактериальная трансформация по принципу «сделай свой пирог и съешь его». Дж. Херед. 1993;84(5):400–404. [PubMed] [Google Scholar]
24. Kristensen BM, Sinha S, Boyce JD, Bojesen AM, Mell JC, Redfield RJ. Естественная трансформация Gallibacterium anatis . Appl Environ Microbiol. 2012;78(14):4914–4922. [Бесплатная статья PMC] [PubMed] [Google Scholar]
25. Chandler MS. Ген, кодирующий белок рецептора цАМФ, необходим для развития компетентности у Haemophilus influenzae Rd. Proc Natl Acad Sci U S A. 1992;89(5):1626–1630. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Proc Natl Acad Sci U S A. 1992;89(5):1626–1630. [Бесплатная статья PMC] [PubMed] [Google Scholar]
26. Хаддлстон Дж. Р., Брокау Дж. М., Зак Дж. К., Джетер Р. М. Естественная трансформация как механизм горизонтального переноса генов среди экологических видов Aeromonas . Сист Appl Microbiol. 2013;36(4):224–234. [PubMed] [Google Scholar]
27. Sinha S, Mell J, Redfield R. Доступность пуриновых нуклеотидов регулирует естественную компетентность, контролируя трансляцию активатора компетентности Sxy. Мол микробиол. 2013;88(6):1106–1119. [Бесплатная статья PMC] [PubMed] [Google Scholar]
28. Мишод Р.Е., Войцеховский М.Ф., Хельцер М.А. Репарация ДНК и эволюция трансформации в бактерии Bacillus subtilis . Генетика. 1988;118(1):31–39. [Бесплатная статья PMC] [PubMed] [Google Scholar]
29. Prudhomme M, Attaiech L, Sanchez G, Martin B, Claverys J-P. Антибиотический стресс индуцирует генетическую трансформируемость человеческого патогена Streptococcus pneumoniae . Наука. 2006;313(5783):89–92. [PubMed] [Google Scholar]
Наука. 2006;313(5783):89–92. [PubMed] [Google Scholar]
30. Вос М. Почему бактерии участвуют в гомологичной рекомбинации? Тенденции микробиол. 2009 г.;17(6):226–232. [PubMed] [Google Scholar]
31. Bacher JM, Metzgar D, Crécy-Lagard V de. Быстрая эволюция сниженной трансформируемости у Acinetobacter baylyi . J Бактериол. 2006;188(24):8534–8542. [Бесплатная статья PMC] [PubMed] [Google Scholar]
32. Engelstädter J, Moradigaravand D. Адаптация через генетическое путешествие во времени? Колеблющийся отбор может управлять эволюцией бактериальной трансформации. Proc Biol Sci. 2014;281(1775):20132609. [Бесплатная статья PMC] [PubMed] [Google Scholar]
33. Джонсен П.Дж., Дубнау Д., Левин Б.Р. Эпизодическая селекция и поддержание компетентности и естественная трансформация в Bacillus subtilis . Генетика. 2009;181(4):1521–1533. [Бесплатная статья PMC] [PubMed] [Google Scholar]
34. Haijema BJ, Hahn J, Haynes J, Dubnau D. Контрольная точка, зависящая от ComGA, ограничивает рост во время ухода от компетенции. Мол микробиол. 2001;40(1):52–64. [PubMed] [Google Scholar]
Мол микробиол. 2001;40(1):52–64. [PubMed] [Google Scholar]
35. Биггер Дж. Лечение стафилококковых инфекций пенициллином методом прерывистой стерилизации I. Ланцет. 1944;244(6320):497–500. [Google Scholar]
36. Льюис К. Персистерные клетки, покой и инфекционные заболевания. Nat Rev Microbiol. 2007;5(1):48–56. [PubMed] [Google Scholar]
37. Баккали М. Может ли поглощение ДНК быть побочным эффектом бактериальной адгезии и подергивающейся подвижности? Арка микробиол. 2013;195(4):279–289. [Бесплатная статья PMC] [PubMed] [Google Scholar]
38. Аверхофф Б. Транспорт ДНК и естественная трансформация у мезофильных и термофильных бактерий. J Биоэнергетическая биомембрана. 2004;36(1):25–33. [PubMed] [Академия Google]
39. Чен И., Дубнов Д. Транспорт ДНК при трансформации. Front Biosci J Virtual Libr. 2003;8:с544–с556. [PubMed] [Google Scholar]
40. Beiko RG, Harlow TJ, Ragan MA. Пути обмена генами у прокариот. Proc Natl Acad Sci U S A. 2005;102(40):14332–14337. [Бесплатная статья PMC] [PubMed] [Google Scholar]
[Бесплатная статья PMC] [PubMed] [Google Scholar]
41. Fortier LC, Sekulovic O. Важность профагов для эволюции и вирулентности бактериальных патогенов. Вирулентность. 2013;4(5):354–365. [Бесплатная статья PMC] [PubMed] [Google Scholar]
42. Muniesa M, Colomer-Lluch M, Jofre J. Могут ли бактериофаги переносить гены устойчивости к антибиотикам от экологических бактерий к бактериальным популяциям, ассоциированным с человеческим организмом? Моб Генет Элем. 2013;3(4):e25847. [Бесплатная статья PMC] [PubMed] [Google Scholar]
43. Schmieger H, Schicklmaier P. Трансдукция множественной лекарственной устойчивости Salmonella enterica , серовар typhimurium DT104. FEMS Microbiol Lett. 1999;170(1):251–256. [PubMed] [Академия Google]
44. Манн Б.А., Слоуч Дж.М. Трансдукция малокопийных плазмид бактериофагом Р22. Генетика. 1997;146(2):447–456. [Бесплатная статья PMC] [PubMed] [Google Scholar]
45. Dinsdale EA, Edwards RA, Hall D, et al. Функциональное метагеномное профилирование девяти биомов. Природа. 2008; 452 (7187): 629–632. [PubMed] [Google Scholar]
Природа. 2008; 452 (7187): 629–632. [PubMed] [Google Scholar]
46. Mazaheri Nezhad Fard R, Barton MD, Heuzenroeder MW. Опосредованная бактериофагами трансдукция устойчивости к антибиотикам у энтерококков: трансдукция в Enterococcus вид. Lett Appl Microbiol. 2011;52(6):559–564. [PubMed] [Google Scholar]
47. Whitman WB, Coleman DC, Wiebe WJ. Прокариоты: невидимое большинство. Proc Natl Acad Sci U S A. 1998;95(12):6578–6583. [Бесплатная статья PMC] [PubMed] [Google Scholar]
48. Eckburg PB, Bik EM, Bernstein CN, et al. Разнообразие микробной флоры кишечника человека. Наука. 2005;308(5728):1635–1638. [Бесплатная статья PMC] [PubMed] [Google Scholar]
49. Ley RE, Peterson DA, Gordon JI. Экологические и эволюционные силы, формирующие микробное разнообразие в кишечнике человека. Клетка. 2006;124(4):837–848. [PubMed] [Академия Google]
50. Sørensen SJ, Bailey M, Hansen LH, Kroer N, Wuertz S. Изучение горизонтального переноса плазмиды in situ : критический обзор. Nat Rev Microbiol. 2005;3(9):700–710. [PubMed] [Google Scholar]
Nat Rev Microbiol. 2005;3(9):700–710. [PubMed] [Google Scholar]
51. Лихт Т.Р., Кристенсен Б.Б., Крогфельт К.А., Молин С. Перенос плазмид в кишечнике животных и других динамичных бактериальных популяциях: роль структуры сообщества и окружающей среды. Микробиология. 1999;145(9):2615–2622. [PubMed] [Google Scholar]
52. Крогфельт К.А., Поульсен Л.К., Молин С. Идентификация коккоидов Клетки Escherichia coli BJ4 в толстой кишке мышей, получавших стрептомицин. Заразить иммун. 1993;61(12):5029–5034. [Бесплатная статья PMC] [PubMed] [Google Scholar]
53. Poulsen LK, Lan F, Kristensen CS, Hobolth P, Molin S, Krogfelt KA. Пространственное распределение Escherichia coli в толстой кишке мыши, полученное на основе гибридизации рРНК in situ. Заразить иммун. 1994;62(11):5191–5194. [Бесплатная статья PMC] [PubMed] [Google Scholar]
54. Marks LR, Mashburn-Warren L, Federle MJ, Hakansson AP. Streptococcus pyogenes рост биопленки in vitro и in vivo и его роль в колонизации, вирулентности и генетическом обмене. J заразить дис. 2014 Epub, 23 января 2014 г. [Бесплатная статья PMC] [PubMed] [Google Scholar]
J заразить дис. 2014 Epub, 23 января 2014 г. [Бесплатная статья PMC] [PubMed] [Google Scholar]
55. Миллс С., Шанахан Ф., Стэнтон С., Хилл С., Коффи А., Росс Р.П. Двигатели и шейкеры. Кишечные микробы. 2013;4(1):4–16. [Бесплатная статья PMC] [PubMed] [Google Scholar]
56. Anwar H, Dasgupta MK, Costerton JW. Тестирование чувствительности бактерий в биопленках к антибактериальным агентам. Противомикробные агенты Chemother. 1990;34(11):2043–2046. [Статья бесплатно PMC] [PubMed] [Google Scholar]
57. Сальерс А.А., Гупта А., Ван Ю. Кишечные бактерии человека как резервуары для генов устойчивости к антибиотикам. Тенденции микробиол. 2004;12(9):412–416. [PubMed] [Google Scholar]
58. Лю Б., Поп М. ARDB – База данных генов устойчивости к антибиотикам. Нуклеиновые Кислоты Res. 2009; 37 (прил. 1): D443–D447. [Бесплатная статья PMC] [PubMed] [Google Scholar]
59. Гош Т.С., Гупта С.С., Наир ГБ, Манде С.С. Анализ in silico генов устойчивости к антибиотикам в микрофлоре кишечника людей из разных географических регионов и возрастных групп. ПЛОС ОДИН. 2013;8(12):e83823. [Бесплатная статья PMC] [PubMed] [Google Scholar]
ПЛОС ОДИН. 2013;8(12):e83823. [Бесплатная статья PMC] [PubMed] [Google Scholar]
60. Соммер МОА, Дантас Г., Черч Г.М. Функциональная характеристика резервуара антибиотикорезистентности микрофлоры человека. Наука. 2009;325(5944):1128–1131. [Бесплатная статья PMC] [PubMed] [Google Scholar]
61. Hu Y, Yang X, Qin J, et al. Метагеномный анализ генов устойчивости к антибиотикам в большой когорте кишечной микробиоты человека. Нац коммун. 2013;4:2151. [PubMed] [Google Scholar]
62. Forslund K, Sunagawa S, Kultima JR, et al. Практика использования антибиотиков в конкретных странах влияет на резистом кишечника человека. Геном Res. 2013;23(7):1163–1169.. [Бесплатная статья PMC] [PubMed] [Google Scholar]
63. Маршалл Б.М., Леви С.Б. Пищевые животные и противомикробные препараты: влияние на здоровье человека. Clin Microbiol Rev. 2011;24(4):718–733. [Бесплатная статья PMC] [PubMed] [Google Scholar]
64. Schjorring Susanne, Krogfelt KA. Оценка переноса устойчивости бактерий к антибиотикам в кишечнике. Int J Microbiol. 2011;2011:1–10. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Int J Microbiol. 2011;2011:1–10. [Бесплатная статья PMC] [PubMed] [Google Scholar]
65. Карр Ф.Дж., Чилл Д., Майда Н. Молочнокислые бактерии: обзор литературы. Crit Rev Microbiol. 2002;28(4):281. [PubMed] [Академия Google]
66. Ammor MS, Flórez AB, Mayo B. Устойчивость к антибиотикам неэнтерококковых молочнокислых бактерий и бифидобактерий. Пищевой микробиол. 2007;24(6):559–570. [PubMed] [Google Scholar]
67. Perreten V, Schwarz F, Cresta L, Boeglin M, Dasen G, Teuber M. Распространение устойчивости к антибиотикам через продукты питания. Природа. 1997;389(6653):801–802. [PubMed] [Google Scholar]
68. Egervärn M, Lindmark H, Olsson J, Roos S. Возможность переноса гена устойчивости к тетрациклину из пробиотика Lactobacillus reuteri к бактериям желудочно-кишечного тракта человека. Антони Ван Левенгук. 2010;97(2):189–200. [PubMed] [Google Scholar]
69. Drago L, Rodighiero V, Mattina R, Toscano M, DE Vecchi E. In vitro отбор и перенос устойчивости к антибиотикам в пробиотическом штамме Lactobacillus reuteri DSM 17938..gif) J Chemother Флоренция Италия. 2011;23(6):371–373. [PubMed] [Google Scholar]
J Chemother Флоренция Италия. 2011;23(6):371–373. [PubMed] [Google Scholar]
70. Lester CH, Frimodt-Møller N, Sørensen TL, Monnet DL, Hammerum AM. Перенос in vivo гена устойчивости vanA из изолята Enterococcus faecium животного происхождения в изолят E. faecium человеческого происхождения в кишечнике добровольцев. Противомикробные агенты Chemother. 2006;50(2):596–599. [Бесплатная статья PMC] [PubMed] [Google Scholar]
71. Trobos M, Lester CH, Olsen JE, Frimodt-Møller N, Hammerum AM. Естественный перенос устойчивости к сульфонамидам и ампициллину между Escherichia coli обитающих в кишечнике человека. J Антимикробная химиотерапия. 2009;63(1):80–86. [PubMed] [Google Scholar]
72. Crémet L, Bourigault C, Lepelletier D, et al. Внутрибольничная вспышка резистентного к карбапенемам Enterobacter cloacae , подчеркивающая межвидовую переносимость гена bla OXA-48 в кишечной флоре. J Антимикробная химиотерапия. 2012;67(4):1041–1043. [PubMed] [Google Scholar]
2012;67(4):1041–1043. [PubMed] [Google Scholar]
73. Карами Н., Мартнер А., Энне В.И., Сверкерссон С., Адлерберт И., Уолд А.Е. Перенос гена устойчивости к ампициллину между двумя0028 Штаммы Escherichia coli в микробиоте кишечника младенца, получавшего антибиотики. J Антимикробная химиотерапия. 2007;60(5):1142–1145. [PubMed] [Google Scholar]
74. Goren MG, Carmeli Y, Schwaber MJ, Chmelnitsky I, Schechner V, Navon-Venezia S. Перенос карбапенем-резистентной плазмиды из Klebsiella pneumoniae ST258 в Escherichia coli у пациента . Эмердж Инфекция Дис. 2010;16(6):1014–1017. [Бесплатная статья PMC] [PubMed] [Google Scholar]
75. Duval-Iflah Y, Raibaud P, Tancrede C, Rousseau M. R-плазматический перенос из Serratia liquefaciens от до Escherichia coli in vitro и in vivo в пищеварительном тракте гнотобиотических мышей, связанных с фекальной флорой человека. Заразить иммун. 1980;28(3):981–990. [Бесплатная статья PMC] [PubMed] [Google Scholar]
76. Sparo M, Urbizu L, Solana MV, et al. Высокий уровень устойчивости к гентамицину: генетический перенос между Enterococcus faecalis , выделенным из пищевых продуктов животного происхождения, и микробиотой человека. Lett Appl Microbiol. 2012;54(2):119–125. [PubMed] [Google Scholar]
Sparo M, Urbizu L, Solana MV, et al. Высокий уровень устойчивости к гентамицину: генетический перенос между Enterococcus faecalis , выделенным из пищевых продуктов животного происхождения, и микробиотой человека. Lett Appl Microbiol. 2012;54(2):119–125. [PubMed] [Google Scholar]
77. Lester CH, Frimodt-Moller N, Hammerum AM. Конъюгальный перенос устойчивости к аминогликозидам и макролидам между изолятами Enterococcus faecium в кишечнике мышей, получавших стрептомицин. FEMS Microbiol Lett. 2004;235(2):385–391. [PubMed] [Google Scholar]
78. Караттоли А. Семейства плазмид устойчивости в Enterobacteriaceae . Противомикробные агенты Chemother. 2009;53(6):2227–2238. [Бесплатная статья PMC] [PubMed] [Google Scholar]
79. Хаджурия А., Прахарадж А.К., Кумар М., Гровер Н., Аггарвал А. NDM-1 с множественной лекарственной устойчивостью, продуцирующий металло-бета-лактамазу Klebsiella pneumoniae , вспышка сепсиса в отделении интенсивной терапии новорожденных в центре третичной медицинской помощи в центральной Индии . Индиан Дж. Патол Микробиол. 2014;57(1):65–68. [PubMed] [Google Scholar]
Индиан Дж. Патол Микробиол. 2014;57(1):65–68. [PubMed] [Google Scholar]
80. Schlüter A, Nordmann P, Bonnin RA, et al. Плазмида IncH-типа, содержащая гены bla CTX-M-15, bla DHA-1 и qnr B4, выделенные из изолятов животных. Противомикробные агенты Chemother. 2014 [Бесплатная статья PMC] [PubMed] [Google Scholar]
81. Marchaim D, Chopra T, Pogue JM, et al. Вспышка резистентной к колистину и карбапенему Klebsiella pneumoniae в столичном Детройте, штат Мичиган. Противомикробные агенты Chemother. 2011;55(2):593–599. [Epub перед печатью] [Бесплатная статья PMC] [PubMed] [Google Scholar]
82. Long KS, Poehlsgaard J, Kehrenberg C, Schwarz S, Vester B. Метилтрансфераза рРНК Cfr придает устойчивость к фениколам, линкозамидам, оксазолидинонам, плевромутилины и антибиотики стрептограмина А. Противомикробные агенты Chemother. 2006;50(7):2500–2505. [Бесплатная статья PMC] [PubMed] [Google Scholar]
83. De Vries LE, Vallès Y, Agersø Y, et al. Кишечник как резервуар устойчивости к антибиотикам: микробное разнообразие устойчивости к тетрациклину у матери и ребенка. ПЛОС ОДИН. 2011;6(6):e21644. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Кишечник как резервуар устойчивости к антибиотикам: микробное разнообразие устойчивости к тетрациклину у матери и ребенка. ПЛОС ОДИН. 2011;6(6):e21644. [Бесплатная статья PMC] [PubMed] [Google Scholar]
84. Сапожник Н.Б., Вламакис Х., Хейс К., Сальерс А.А. Доказательства обширного переноса генов устойчивости среди Bacteroides spp. и среди Bacteroides и других родов в толстой кишке человека. Appl Environ Microbiol. 2001;67(2):561–568. [Бесплатная статья PMC] [PubMed] [Google Scholar]
85. Радман М. Гипотеза репарации SOS: феноменология индуцибельной репарации ДНК, которая сопровождается мутагенезом. Основные науки о жизни. 1975; 5А: 355–367. [PubMed] [Google Scholar]
86. Мишель Б. После 30 лет исследований бактериальная реакция SOS все еще удивляет нас. PLoS биол. 2005;3(7):e255. [Статья бесплатно PMC] [PubMed] [Google Scholar]
87. Varhimo E, Savijoki K, Jefremoff H, Jalava J, Sukura A, Varmanen P. Ципрофлоксацин индуцирует мутагенез устойчивости к антибиотикам независимо от UmuC в Стрептококк уберис . Окружающая среда микробиол. 2008;10(8):2179–2183. [PubMed] [Google Scholar]
Окружающая среда микробиол. 2008;10(8):2179–2183. [PubMed] [Google Scholar]
88. Алонсо А., Кампанарио Э., Мартинес Дж.Л. Появление мутантов с множественной лекарственной устойчивостью увеличивается под селективным давлением антибиотиков у Pseudomonas aeruginosa . Микробиология. 1999;145(10):2857–2862. [PubMed] [Google Scholar]
89. Kim J, Noh J, Park W. Взгляд на устойчивость к норфлоксацину Acinetobacter oleivorans DR1: мутация целевого гена, персистентность и анализ RNA-Seq. J Microbiol Biotechnol. 2013;23(9): 1293–1303. [PubMed] [Google Scholar]
90. Шарпантье X, Кей Э., Шнайдер Д., Шуман Х.А. Антибиотики и УФ-излучение индуцируют способность к естественной трансформации Legionella pneumophila . J Бактериол. 2011;193(5):1114–1121. [Бесплатная статья PMC] [PubMed] [Google Scholar]
91. Whitchurch CB, Tolker-Nielsen T, Ragas PC, Mattick JS. Внеклеточная ДНК необходима для образования бактериальной биопленки. Наука. 2002;295(5559):1487. [PubMed] [Google Scholar]
[PubMed] [Google Scholar]
92. Charpentier X, Polard P, Claverys J-P. Индукция способности к генетической трансформации антибиотиками: конвергентная эволюция стрессовых реакций у отдаленных видов бактерий, лишенных SOS? Curr Opin Microbiol. 2012;15(5):570–576. [PubMed] [Академия Google]
93. Лемир С., Фигероа-Босси Н., Босси Л. Перекрестные помехи бактериофагов: координация индукции профагов транс-действующими антирепрессорами. Генетика PLoS. 2011;7(6):e1002149. [Бесплатная статья PMC] [PubMed] [Google Scholar]
94. Ulrich RL, Deshazer D, Kenny TA, et al. Характеристика ответа SOS Burkholderia thailandensis с использованием секвенирования дробовиком всего транскриптома. Appl Environ Microbiol. 2013;79(19):5830–5843. [Бесплатная статья PMC] [PubMed] [Google Scholar]
95. Modi SR, Lee HH, Spina CS, Collins JJ. Лечение антибиотиками расширяет резервуар резистентности и экологическую сеть фагового метагенома. Природа. 2013;499(7457):219–222. [Бесплатная статья PMC] [PubMed] [Google Scholar]
96. Коллинз С.М., Дену Э., Верду Э.Ф., Берчик П. Предполагаемая роль кишечной микробиоты в синдроме раздраженного кишечника. Dig Liver Dis Off J Ital Soc Gastroenterol Ital Assoc Study Liver. 2009;41(12):850–853. [PubMed] [Google Scholar]
Коллинз С.М., Дену Э., Верду Э.Ф., Берчик П. Предполагаемая роль кишечной микробиоты в синдроме раздраженного кишечника. Dig Liver Dis Off J Ital Soc Gastroenterol Ital Assoc Study Liver. 2009;41(12):850–853. [PubMed] [Google Scholar]
97. Reiff C, Kelly D. Воспалительные заболевания кишечника, кишечные бактерии и пробиотическая терапия. Int J Med Microbiol IJMM. 2010;300(1):25–33. [PubMed] [Академия Google]
98. Wagner J, Maksimovic J, Farries G, et al. Бактериофаги в образцах кишечника у детей с болезнью Крона: метагеномный анализ с использованием 454 пиросеквенирования. Воспаление кишечника Dis. 2013;19(8):1598–1608. [PubMed] [Google Scholar]
99. Beaber JW, Hochhut B, Waldor MK. Реакция SOS способствует горизонтальному распространению генов устойчивости к антибиотикам. Природа. 2004;427(6969):72–74. [PubMed] [Google Scholar]
100. Úbeda C, Maiques E, Knecht E, Lasa Í, Novick RP, Penadés JR. SOS-ответ, вызванный антибиотиками, способствует горизонтальному распространению факторов вирулентности, кодируемых островами патогенности, в стафилококках: Горизонтальное распространение генов вирулентности. Мол микробиол. 2005;56(3):836–844. [PubMed] [Академия Google]
Мол микробиол. 2005;56(3):836–844. [PubMed] [Академия Google]
101. Андерссон Д.И., Левин Б.Р. Биологическая цена устойчивости к антибиотикам. Curr Opin Microbiol. 1999;2(5):489–493. [PubMed] [Google Scholar]
102. Бьоркман Дж., Хьюз Д., Андерссон Д.И. Вирулентность устойчивых к антибиотикам штаммов Salmonella typhimurium . Proc Natl Acad Sci U S A. 1998;95(7):3949–3953. [Бесплатная статья PMC] [PubMed] [Google Scholar]
103. Baker S, Duy PT, Nga TVT, et al. Преимущества фитнеса у устойчивых к фторхинолонам Salmonella typhi при отсутствии антимикробного давления. электронная жизнь. 2013:2. [Бесплатная статья PMC] [PubMed] [Google Scholar]
104. Löfmark S, Jernberg C, Billström H, Andersson DI, Edlund C. Восстановление приспособленности приводит к длительному сохранению резистентных штаммов Bacteroides в кишечнике человека. Анаэроб. 2008;14(3):157–160. [PubMed] [Google Scholar]
105. Jernberg C, Löfmark S, Edlund C, Jansson JK.
