Кашель в 5 месяцев: Лечение насморка и кашля у новорожденных
10 мифов о детском кашле
Утверждение №8: Если у ребенка влажный кашель, можно спокойно давать ему отхаркивающее средство — оно очистит бронхи
Неверно. Главная функция влажного кашля — естественное «удаление» из организма болезнетворных микроорганизмов. Этому не нужно мешать, но не следует и искусственно стимулировать. К примеру, французское агентство по санитарной безопасности категорически не рекомендует вообще давать детям до двух лет муколитики, мукофлюиды и гелицидин. Эти средства, разжижающие слизь, опасны для маленьких детей: бронхи могут забиться окончательно, ведь у малышей гораздо меньше сил, чем у взрослых, чтобы интенсивно откашливать мокроту. Обязательно проконсультируйтесь с участковым педиатром перед тем, как дать крохе первую ложку любой «микстуры от кашля».
Утверждение №9: С помощью сиропов от кашля, которые продаются в аптеке без рецепта, можно вылечить кашель самостоятельно
Неверно. Такие «универсальные» средства от кашля в лучшем случае неэффективны (концентрация активных веществ в них слишком мала), а в худшем — потенциально опасны для малышей. Кашель — это симптом. Его нельзя ни маскировать, ни ослаблять! Если причина кашля — банальный насморк, он пройдет сам, без помощи лекарств. Но когда кашель вызван более серьезным заболеванием, только педиатр сможет подобрать соответствующее лечение.
Кашель — это симптом. Его нельзя ни маскировать, ни ослаблять! Если причина кашля — банальный насморк, он пройдет сам, без помощи лекарств. Но когда кашель вызван более серьезным заболеванием, только педиатр сможет подобрать соответствующее лечение.
Утверждение №10: Промывание носа физиологическим раствором — эффективное «вспомогательное» средство при лечении кашля
Верно. Даже если вам кажется, что насморк уже прекратился, а носовые пазухи свободны, лучше продолжать промывание носа три раза в день до полного выздоровления ребенка. Во-первых, это облегчает дыхание, во-вторых — не допускает высыхание слизистой оболочки носоглотки, препятствуя таким образом развитию инфекции в дыхательных путях.
Больше полезных и интересных материалов о здоровье малышей — в нашем канале на Яндекс.Дзен.
Чем лечить затяжной кашель у взрослого
По данным литературы, причиной хронического кашля может быть постназальный синдром, или синдром постназального затекания. Он является следствием ряда ЛОР-заболеваний, например, воспаления слизистой оболочки носа различной природы (аллергической, вирусной, бактериальной природы, ринит беременных, медикаментозный ринит) 6,7.
Он является следствием ряда ЛОР-заболеваний, например, воспаления слизистой оболочки носа различной природы (аллергической, вирусной, бактериальной природы, ринит беременных, медикаментозный ринит) 6,7.
Все эти болезни сопровождаются повышенным образованием отделяемого (секрета) в носовой полости. Часть секрета стекает по задней стенке глотки в нижележащие отделы дыхательных путей, где расположены кашлевые рецепторы. Секрет раздражает их, что способствует появлению кашлевого рефлекса 6.
К тому же развивающееся воспаление слизистой задней стенки глотки и гортани еще больше увеличивает чувствительность кашлевых рецепторов6.
Типичные симптомы постназального синдрома — «стекание» слизи в глотку, постоянное желание откашляться, охриплость, заложенность носа. Кашель встречается только у 20% больных6.
Кашель встречается только у 20% больных6.
Таким образом, кашель при постназальном синдроме непродуктивный, сухой, однако больные чаще всего воспринимают его как влажный. Это ощущение обусловлено наличием в верхних дыхательных путях стекающей из носоглотки слизи10.
Лечение
При кашлевом рефлексе, который появляется на фоне постназального синдрома, нужно лечить основное заболевание7.
Неотложные состояния
Кашель
Кашель, пожалуй, это самая частая проблема, с которой встречаются родители. Очень часто кашель, даже если он звучит страшно, имеет безобидную причину и проходит сам. Иногда кашель — серьезный симптом.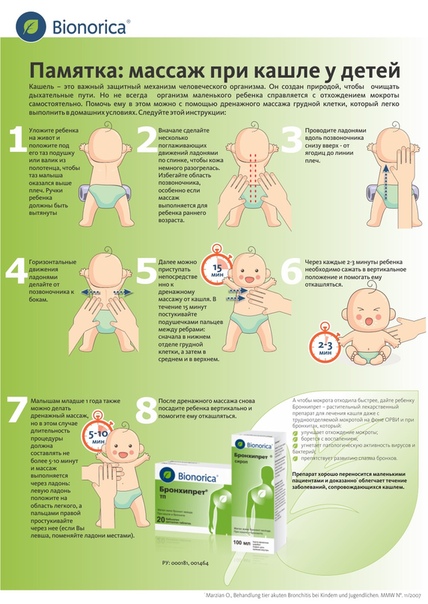 Попробуем разобраться, как себя вести при появлении кашля у ребенка и когда начинать бить тревогу.
Попробуем разобраться, как себя вести при появлении кашля у ребенка и когда начинать бить тревогу.
Что такое кашель?
Кашель — это проявление защитного рефлекса, который предназначен для очищения дыхательных путей. Во время кашлевого толчка воздух резко выходит из легких и заставляет выйти все то, что мешает дыханию — мокроту и инородные тела. Если задуматься о механизме кашля, становится понятно, что далеко не всегда его нужно «подавлять».
Из-за чего возникает и каким бывает кашель?
Самая частая причина кашля — вирусная инфекция. Вирусы могут вызывать поражение дыхательных путей на разных уровнях — от носа (при обычном насморке) до бронхов, бронхиол и легких, причем кашель обычный симптом при всех этих болезнях. Например, воспаление горла и отделяемое из носа, стекающее по задней стенке глотки, раздражают слизистую оболочку верхних дыхательных путей и стимулируют кашлевой рефлекс. Из-за раздражения слизистой оболочки глотки возникает сухой надсадный кашель, который обязательно пройдет и без лечения, но в острый период может быть довольно частым и мучительным и даже нарушать ночной сон. Насморк и отделяемое по задней стенке глотки провоцируют влажный кашель, при этом ребенок начинает кашлять при перемене положения тела, особенно по утрам и по ночам, когда встает, ложится или переворачивается. Если вирус поражает слизистую оболочку гортани, развивается ложный круп, то есть отек и, как следствие, сужение просвета гортани, что сопровождается «лающим» кашлем, осиплостью и характерным шумным вдохом (так называемым стридором). При воспалении бронхов, бронхиол и альвеол — бронхите, бронхиолите и пневмонии соответственно — в просвете дыхательных путей скапливается мокрота, возникает отек слизистой оболочки, вследствие чего появляются кашель и одышка. В отличие от вирусных бронхита и бронхиолита, пневмония чаще вызывается бактериями и, помимо кашля и одышки, сопровождается лихорадкой.
Из-за раздражения слизистой оболочки глотки возникает сухой надсадный кашель, который обязательно пройдет и без лечения, но в острый период может быть довольно частым и мучительным и даже нарушать ночной сон. Насморк и отделяемое по задней стенке глотки провоцируют влажный кашель, при этом ребенок начинает кашлять при перемене положения тела, особенно по утрам и по ночам, когда встает, ложится или переворачивается. Если вирус поражает слизистую оболочку гортани, развивается ложный круп, то есть отек и, как следствие, сужение просвета гортани, что сопровождается «лающим» кашлем, осиплостью и характерным шумным вдохом (так называемым стридором). При воспалении бронхов, бронхиол и альвеол — бронхите, бронхиолите и пневмонии соответственно — в просвете дыхательных путей скапливается мокрота, возникает отек слизистой оболочки, вследствие чего появляются кашель и одышка. В отличие от вирусных бронхита и бронхиолита, пневмония чаще вызывается бактериями и, помимо кашля и одышки, сопровождается лихорадкой. При бронхиальной астме спазм бронхов и скопление в них густой мокроты возникают после контакта с аллергеном, что также провоцирует кашель.
При бронхиальной астме спазм бронхов и скопление в них густой мокроты возникают после контакта с аллергеном, что также провоцирует кашель.
Когда для ребенка с кашлем нужно вызвать бригаду скорой медицинской помощи?
Вызвать бригаду скорой помощи необходимо, если у ребенка наряду с кашлем есть следующие признаки:
- ребенку очень тяжело дышать: вы видите, что ребенок дышит с трудом, ему трудно говорить (или кричать, если речь идет о ребенке грудного возраста) из-за затруднения дыхания, у ребенка «кряхтящее» или «стонущее» дыхание;
- ребенок потерял сознание и/или прекратил дышать;
- у ребенка посинели губы.
Если самых тяжелых симптомов нет, но состояние ребенка вызывает опасения, обратитесь к врачу. Важным признаком неблагополучия является внешний вид ребенка — если он вялый, выглядит больным и если вы не можете привлечь его внимание и поймать взгляд. Одышка, то есть учащенное дыхание, сопровождающееся усилием дыхательной мускулатуры и втяжением межреберных промежутков и яремной ямки (углубления над грудиной), — признак, который указывает на поражение нижних дыхательных путей. Если вы заметили у ребенка одышку, обязательно проконсультируйтесь с врачом. Повышение температуры тела, особенно лихорадка выше 39 — 40 °С, также требует того, чтобы ребенка осмотрел врач, так как кашель и лихорадка могут быть симптомами пневмонии.
Одышка, то есть учащенное дыхание, сопровождающееся усилием дыхательной мускулатуры и втяжением межреберных промежутков и яремной ямки (углубления над грудиной), — признак, который указывает на поражение нижних дыхательных путей. Если вы заметили у ребенка одышку, обязательно проконсультируйтесь с врачом. Повышение температуры тела, особенно лихорадка выше 39 — 40 °С, также требует того, чтобы ребенка осмотрел врач, так как кашель и лихорадка могут быть симптомами пневмонии.
Особое отношение должно быть к детям первых месяцев жизни, потому что у маленьких детей тяжелые болезни могут протекать стерто, и состояние может ухудшиться внезапно. При лихорадке (то есть, если ректальная температура у ребенка > 38 °С) у детей младше трех месяцев нужно обязательно обратиться к врачу.
Должен ли настораживать желтый или зеленоватый цвет мокроты?
Желтый или зеленый цвет мокроты далеко не всегда свидетельствует о бактериальной инфекции. При вирусном бронхите и бронхиолите желто-зеленый цвет мокроты связан с тем, что в мокроту попадают клетки слизистой оболочки дыхательных путей, которую повредил вирус. По мере того, как образуется новая слизистая оболочка, слущенные клетки выходят с мокротой, поэтому не нужно пугаться, если ребенок откашливает желтую или даже зеленоватую мокроту, так как в большинстве случаев это нормальное проявление вирусной инфекции, не требующее назначения антибиотиков.
При вирусном бронхите и бронхиолите желто-зеленый цвет мокроты связан с тем, что в мокроту попадают клетки слизистой оболочки дыхательных путей, которую повредил вирус. По мере того, как образуется новая слизистая оболочка, слущенные клетки выходят с мокротой, поэтому не нужно пугаться, если ребенок откашливает желтую или даже зеленоватую мокроту, так как в большинстве случаев это нормальное проявление вирусной инфекции, не требующее назначения антибиотиков.
Что делать, если ребенок кашляет по ночам?
Чаще всего ночной кашель связан с тем, что когда ребенок лежит в кровати, выделения из носа и околоносовых пазух стекают в глотку и вызывают кашлевой рефлекс. Когда ребенок переворачивается в кровати или встает из горизонтального положения в вертикальное, возникает приступ кашля. В таких случаях врач назначит ребенку местное лечение для уменьшения насморка и, в результате этого, уменьшения кашля.
Ночной кашель бывает и при патологии нижних дыхательных путей. Поэтому если вашего ребенка беспокоит ночной кашель, проконсультируйтесь с врачом.
Поэтому если вашего ребенка беспокоит ночной кашель, проконсультируйтесь с врачом.
Как быть, если у ребенка кашель до рвоты?
Если у вашего ребенка появился приступообразный кашель до рвоты, обратитесь к педиатру, так как это может быть симптомом коклюша. Коклюш особенно опасен для детей первых месяцев жизни. Иногда коклюш развивается даже у детей, которые прививались от него, но после последней ревакцинации прошло много времени.
У некоторых детей рвотный рефлекс вызвать очень легко, и тогда у них может возникать рвота на фоне кашля, даже если кашель связан просто с насморком. Если на фоне кашля возникает рвота, кормите ребенка чаще, но маленькими порциями.
Длительный кашель
Нередко причиной длительного кашля бывают несколько последовательных вирусных инфекций. Ребенок не успевает выздороветь от одной инфекции и подхватывает другую. При этом кашель может продолжаться несколько недель и сильно пугать родителей, хотя причина его тривиальна.
При этом кашель может продолжаться несколько недель и сильно пугать родителей, хотя причина его тривиальна.
Однако длительный кашель может быть связан с аллергией, в том числе с бронхиальной астмой, а также с коклюшем и другими болезнями дыхательных путей и ЛОР-органов (хронический кашель может быть даже из-за серных пробок в ушах!), поэтому в случае длительного кашля проконсультируйтесь с врачом.
Как лечить кашель?
У кашля может быть множество причин, и лечение в каждом случае разное. Покажите ребенка врачу, чтобы понять, с чем связан кашель и как помочь ребенку.
Если кашель сопровождается отделением мокроты (влажный, продуктивный кашель), для облегчения откашливания нужно стимулировать выделение мокроты. Давайте ребенку больше пить (например, можно давать яблочный сок или теплый куриный бульон, если разрешено по возрасту и если нет аллергии на эти продукты). Если воздух в детской спальне сухой, установите увлажнитель воздуха.
Бороться с непродуктивным (сухим) кашлем можно, уменьшая раздражение верхних дыхательных путей. Чтобы смягчить кашель и успокоить дыхательные пути, давайте ребенку попить воды или яблочного сока, это помогает и при приступе кашля. Избегайте давать газированные напитки или напитки из цитрусовых, так как они могут вызвать раздражение воспаленных слизистых оболочек. Если ребенок переносит мед, попробуйте давать его. Детям старше 6 лет можно рассасывать леденцы от кашля. Если кашель мешает спать, ходить в детский сад и школу, обратитесь к врачу, он назначит противокашлевое средство.
При приступе кашля может помочь пар в ванной. Зайдите в ванную комнату, закройте дверь, включите горячий душ и подождите несколько минут. После того, как ванная наполнится паром, зайдите туда с ребенком, посидите минут 20. Попробуйте почитать книжку или поиграть с ребенком для того, чтобы он отвлекся.
Курить дома категорически воспрещается! Это способствует частым респираторным инфекциям у ребенка и отягощает их течение.
Лекарственные средства, такие как антибиотики и ингаляции с бронхорасширяющими, противовоспалительными и муколитическими препаратами назначаются только врачом и требуются далеко не в каждом случае.
Вверх
Лихорадка
Лихорадка – это повышение температуры тела более 38 ºС. Некоторые симптомы и лабораторно-инструментальные исследования помогают понять причину лихорадки и назначить необходимое лечение.
Если лихорадка сопровождается насморком, кашлем и «покраснением горла», наиболее вероятной причиной является вирусная инфекция. Поскольку антибиотики против вирусов эффекта не оказывают, антибактериальная терапия в случае вирусной инфекции не назначается.
Насторожить должна высокая лихорадка (более 39 ºС) с ознобом. Другими симптомами, которые требуют немедленно обратиться к врачу, являются отказ ребенка от еды и от питья, резкая вялость, отсутствие «глазного» контакта с ребенком.
Другими симптомами, которые требуют немедленно обратиться к врачу, являются отказ ребенка от еды и от питья, резкая вялость, отсутствие «глазного» контакта с ребенком.
Родители должны знать, как помочь лихорадящему ребенку.
В детском возрасте разрешено использовать только препараты ибупрофена (10 мг/кг на прием) и парацетамола (15 мг/кг на прием). Из препаратов на основе ибупрофена в аптеке можно купить нурофен, а из препаратов на основе парацетамола – панадол, цефекон, эффералган. Метамизол-натрий (или анальгин), в том числе в составе «литической смеси» могут вызвать тяжелые осложнения со стороны крови, а нимесулид (нимулид, найз) – жизнеугрожающее поражение печени. Если у ребенка нет тяжелой фоновой патологии, например порока сердца или эпилепсии, и если он удовлетворительно переносит лихорадку (интересуется окружающим, не отказывается от питья, не жалуется на боль), жаропонижающие препараты начинают давать при температуре 38,5 – 39 ºС и выше.
И не нужно добиваться снижения температуры тела сразу до 36,6 ºС! Хорошим эффектом считается снижение лихорадки до 38 ºС. Безопасны и эффективны методы физического охлаждения – обтирание водой комнатной температуры (не спиртом и не уксусом!), которые позволяют за несколько минут снизить температуру тела на 0,5 – 1,0 ºС. Однако если у ребенка озноб, если у него холодные руки и ноги, обтирание эффективным не будет. В таких случаях помогает массаж кистей и стоп, который уменьшает спазм сосудов и улучшает периферическое кровообращение, а также используются препараты спазмолитики, например, но-шпа.
Вверх
Ложный круп
У малышей ложный круп возникает довольно часто, поэтому мамам нужно о нем знать. Только родители могут вовремя заметить первые признаки сужения гортани и вовремя помочь ребенку
- Ложный круп — состояние, при котором ребенку становится трудно дышать из-за сужения дыхательных путей. Причина — вирусные инфекции.
 У детей до 5 — 6 лет дыхательные пути более узкие, чем у взрослых, поэтому и круп развивается гораздо чаще.
У детей до 5 — 6 лет дыхательные пути более узкие, чем у взрослых, поэтому и круп развивается гораздо чаще. - Если у простуженного малыша кашель становится «лающим», а голос осипшим, нужно, чтобы он подышал паром над горячей водой в ванной. Если это не помогает, и вдох становится шумным и затрудненным, вызывайте «скорую», не прекращая ингаляций пара.
Что такое ложный круп?
Круп — это затруднение дыхания из-за сужения гортани. Чтобы почувствовать, где находится гортань, можно приложить руку к передней поверхности шеи и произнести любой звук — гортань будет вибрировать.
Эта часть дыхательных путей достаточно узкая, и если слизистая оболочка отекает, она может полностью перекрыть просвет гортани, и воздух не будет попадать в легкие. У детей до 5 — 6 лет дыхательные пути более узкие, чем у взрослых, поэтому и круп развивается гораздо чаще.
В отличие от ложного, истинный круп начинается при дифтерии, когда просвет гортани перекрывается плотными пленками. Благодаря прививкам (АКДС, АДС-М) эта болезнь, к счастью, стала редкой.
Благодаря прививкам (АКДС, АДС-М) эта болезнь, к счастью, стала редкой.
Причина ложного крупа — острые вирусные инфекции (например, вирус парагриппа или респираторно-синцитиальный вирус). Слизистая оболочка воспаляется, отекает, и хотя пленки, как при дифтерии, не образуются, результат выходит тот же — ребенку трудно дышать.
Как все начинается?
Обычно сначала появляются привычные симптомы ОРЗ, то есть насморк, кашель, повышение температуры. Первые признаки близости ложного крупа возникают или усиливаются к вечеру — это нарастающий сухой «лающий» кашель и осипший голос.
Затем вдох становится «шумным» — сначала только во время плача или беспокойства, то есть когда малыш глубже и быстрее дышит. Спустя время эти симптомы сохраняются и в спокойном состоянии.
При крупе малышу трудно именно вдохнуть, то есть вдох получается шумным, с усилием, а выдох остается нормальным. Во время вдоха можно заметить как втягивается внутрь ярёмная ямка (углубление в нижней части шеи между ключицами).
Можно ли предотвратить ложный круп?
Есть возбудители, которые чаще других вызывают круп: вирус парагриппа, гриппа и респираторно- синцитиальный вирус. Если ребенок заразился именно этой инфекцией, риск развития крупа высок, и, к сожалению, средств, которые от него защищают, нет.
Есть дети, которые переносят простуды без этого осложнения, но у некоторых слизистая оболочка более склонна к отеку, и если один эпизод затруднения дыхания при ОРЗ уже был, вероятно, такие состояния будут повторяться. Родителям нужно быть к ним готовыми — пока ребенок не подрастет, и круп перестанет ему угрожать.
Что делать при ложном крупе?
Если вы заметили его признаки, прежде всего, нужно успокоить себя и ребенка, потому что при волнении мышцы гортани сжимаются, и дышать становится еще тяжелее.
При «лающем» кашле, пока дыхание бесшумно и не затруднено, может помочь паровая ингаляция. Включите в ванной горячую воду, пусть ребенок подышит несколько минут влажным воздухом.
Если это не помогает, и дышать становится трудно (шумный вдох, втяжение яремной ямки), вызывайте «скорую» и продолжайте делать паровую ингаляцию до ее приезда. Врач назначит при крупе специальные ингаляции местным гормональным препаратом. Пусть вас не пугает слово «гормональный», потому что этот препарат действует только в дыхательных путях, устраняя воспаление, и никакое другое лекарство при ложном крупе не будет таким эффективным. В тяжелых случаях врач введет гормон (преднизолон или дексаметазон) внутримышечно. Не тревожьтесь по поводу побочных эффектов, потому что короткие курсы гормонов безопасны, а в таких ситуациях они спасают жизнь.
Если вам предлагают госпитализировать ребенка, не отказывайтесь, потому что после временного облегчения нарушения дыхания могут повториться.
Есть состояния, которые можно спутать с ложным крупом, например, воспаление надгортанника (хряща, который закрывает гортань при глотании). Эта болезнь называется эпиглоттит: температура у ребенка поднимается выше 39 градусов, возникает сильная боль в горле, с трудом открывается рот, и гормональные препараты ребенку не помогают.
При воспалении надгортанника ребенка кладут в больницу и лечат антибиотиками. Но эта болезнь встречается редко, а ложный круп вызывают вирусы, поэтому принимать антибиотики не имеет смысла.
Можно ли прервать приступ крупа своими силами?
Если ложный круп у ребенка возникает не первый раз, вы можете домой специальный прибор для ингаляций — небулайзер (выбирайте компрессорную модель, поскольку ультразвуковая может разрушать препараты, используемые при крупе). Врач напишет вам, какое лекарство иметь дома и в каких дозировках его использовать в случае необходимости.
Ребенок может вернуться в детский сад сразу, как только нормализуется температура тела и малыш будет чувствовать себя хорошо.
Вверх
Рвота и диарея
Острый гастроэнтерит характеризуется повышением температуры тела (от субфебрилитета до высокой лихорадки), рвотой, разжижением стула. Самой частой причиной гастроэнтерита является ротавирус. Наиболее тяжело протекает первый в жизни эпизод ротавирусного гастроэнтерита у детей с 6 месяцев до 2 – 3 лет. Пик заболеваемости этой инфекцией приходится на зиму – весну.
Опасность вирусного гастроэнтерита связана с быстрым обезвоживанием и электролитными нарушениями из-за потери воды и солей с жидким стулом и рвотой. Поэтому принципиально важным является выпаивание ребенка. Для того чтобы не спровоцировать рвоту, выпаивать нужно дробно (1 – 2 чайные ложки), но часто, при необходимости каждые несколько минут. Для удобства можно использовать шприц без иглы или пипетку. Ни в коем случае не нужно выпаивать ребенка просто водой, это лишь усугубляет электролитные нарушения! Существуют специальные солевые растворы для выпаивания – регидрон (оптимально ½ пакетика на 1 литр воды), Humana электролит и др.
Суточная потребность в жидкости представлена в таблице:
Вес ребенка Суточная потребность в жидкости
2 – 10 кг 100 мл/кг
10 – 20 кг 1000 мл + 50 мл/кг на каждый кг свыше 10 кг
> 20 кг 1500 мл + 20 мл/кг на каждый кг свыше 20 кг
Кроме того, учитываются текущие потери жидкости с жидким стулом и рвотой – на каждый эпизод диареи/рвоты дополнительно дается 100 – 200 мл жидкости.
Внутривенная регидратация (восполнение дефицита жидкости с помощью капельниц) проводится только при тяжелом обезвоживании и при наличии неукротимой рвоты. Во всех остальных случаях нужно выпаивать ребенка – это безопасно, эффективно и безболезненно.
В качестве вспомогательных средств используются смекта (но не нужно давать смекту, если она провоцирует рвоту), эспумизан или Саб симплекс. Энтерофурил не рекомендуется к применению, так как он не эффективен ни при вирусных инфекциях, ни при инвазивных бактериальных кишечных инфекциях. В диете в острый период исключают свежие овощи и фрукты (кроме бананов), сладкие напитки, а цельное молоко ограничивают только у старших детей.
Для родителей нужно знать первые признаки обезвоживания – это уменьшение частоты и объема мочеиспусканий, жажда, сухость кожи и слизистых оболочек. При нарастании обезвоживания ребенок становится вялым, перестает мочиться, жажда исчезает, кожа теряет тургор, «западают» глаза. В этом случае терять время нельзя, необходимо вызвать врача и госпитализировать ребенка.
Должно насторожить появление крови и слизи стуле у ребенка, ведь это характерно для бактериальных энтероколитов. Стул при таких инфекциях необильный (в отличие от обильного водянистого стула при ротавирусной инфекции), могут отмечаться ложные позывы на дефекацию и боли в животе. Выпаивания в таких случаях может быть недостаточно, и, как правило, требуется назначение антибиотиков.
Вверх
Пневмония
Одной из серьезных болезней у детей является воспаление легких, или пневмония. Пневмония может представлять угрозу для жизни ребенка. К счастью, современная медицина научилась хорошо справляться с пневмонией, и эту болезнь в большинстве случаев можно вылечить полностью. Поэтому если ваш малыш заболел с повышением температуры тела и кашлем, обратитесь к педиатру. При подозрении на пневмонию врач может назначить рентгенографию легких, что позволяет подтвердить диагноз.
Что такое пневмония?
Пневмония — это воспаление ткани легкого, то есть самого глубокого отдела органов дыхания. В норме в легких происходит газообмен, то есть кислород из воздуха попадает в кровь, а углекислый газ выделяется из крови в окружающую среду. Когда часть легкого затронута воспалением, функция дыхания в пораженном отделе легкого страдает, и у ребенка появляется одышка, то есть учащенное и затрудненное дыхание. Вещества, образующиеся при борьбе иммунной системы с бактериями, вызывают повышение температуры (если температура тела повышается более 38 °С, это называется лихорадкой). Скопление мокроты в альвеолах и бронхах и отек слизистой оболочки стимулируют кашлевой рефлекс, и возникает кашель. Если очаг пневмонии находится рядом с оболочкой легкого, называемой плеврой, могут появиться боли в грудной клетке при дыхании и кашле.
Что является причиной пневмонии?
Инфекций, которые могут вызвать пневмонию, очень много. Самой частой причиной так называемой «типичной» пневмонии является пневмококк (Streptococcus pneumoniae). Пневмококковая пневмония сопровождается лихорадкой, кашлем, одышкой, вялостью и снижением аппетита. Реже пневмонию вызывают другие возбудители — гемофильная палочка (Haemophilus influenzae) типа b, пиогенный стрептококк (Streptococcus pyogenes) и золотистый стафилококк (Staphylococcus aureus). «Атипичную» пневмонию, которая обычно протекает легче и довольно заразна, вызывают микоплазмы и хламидии. Реже причиной пневмонии являются вирусы (аденовирус, РС-вирус) — такие пневмонии редки и могут протекать очень тяжело. Пневмония может развиться внезапно или быть осложнением гриппа.
Каковы симптомы пневмонии?
Наиболее важный симптом пневмонии — это лихорадка. У маленького ребенка лихорадка может быть единственным проявлением. Должны особенно насторожить лихорадка выше 39,5 °С с ознобом и лихорадка, которая плохо снижается после приема жаропонижающих препаратов. Хотя не всегда высокая лихорадка, которая плохо реагирует на жаропонижающие, — это симптом пневмонии. Это может быть проявлением респираторной вирусной инфекции.
Второй важный симптом пневмонии — это кашель. Имеет значение характер кашля. Особенно настораживают «глубокий» кашель, кашель в ночное время и кашель до рвоты.
Тяжелая пневмония обычно сопровождается одышкой, то есть учащенным и затрудненным дыханием. Иногда симптомом пневмонии являются боли в животе, которые возникают из-за раздражения плевры (оболочки легкого) при воспалении прилежащего к плевре участка легкого и из-за частого кашля и, соответственно, напряжения мышц живота.
Очень важные признаки, говорящие в пользу пневмонии — это симптомы интоксикации, такие как утомляемость, слабость, отказ от еды и даже питья. При этом, в отличие от пневмококковой пневмонии, при микоплазменной пневмонии ребенок может чувствовать себя хорошо.
Кашель и хрипы в легких являются симптомами не только пневмонии, но и бронхита. Очень важно, чтобы врач отличил пневмонию от бронхита, так как при бронхите антибиотики требуются далеко не всегда и только при подозрении на его микоплазменную этиологию.
Что может произойти, если не лечить пневмонию?
Это чревато осложнениями, которые чаще случаются, если пневмонию не лечить. Осложнениями пневмонии являются воспаление плевры (плеврит) и формирование полости в легком, заполненной гноем (абсцесс легкого). В таких случаях потребуется более длительный курс приема антибиотиков, а иногда и помощь хирурга.
Как лечить пневмонию?
При бактериальной пневмонии врач назначит антибиотик. Какой антибиотик выбрать решит врач в зависимости от предполагаемой причины пневмонии. В большинстве случаев ребенку можно дать антибиотик внутрь (в виде суспензии или таблеток), а не в уколах. Эффект антибиотика наступает в течение 24 — 48 часов. Если по прошествии 1 — 2 суток ребенку лучше не стало и повышение температуры сохраняется, обратитесь к врачу повторно.
Обычно при пневмонии ребенок может лечиться дома. Госпитализация требуется при тяжелом и осложненном течении пневмонии, когда ребенку нужны внутривенные введения антибиотика, дополнительный кислород, плевральные пункции и другие серьезные медицинские вмешательства.
При повышении температуры тела более 38,5 — 39 °С дайте ребенку жаропонижающие (ибупрофен или парацетамол). Противокашлевые средства, такие как бутамират (препарат «Синекод»), при пневмонии противопоказаны.
Можно ли предотвратить пневмонию?
Существуют вакцины, призванные защитить от пневмококка и гемофильной палочки, которые вызывают наиболее тяжелые формы пневмонии (против пневмококка — вакцины «Превенар», «Пневмо 23», против гемофильной палочки — «Акт-ХИБ», «Хиберикс», компонент против гемофильной палоки входит в состав вакциеы «Пентаксим», компоненты против пневмококка и гемофильной палочки одновременно входят в состав «Синфлорикс»). Так как пневмококковая пневмония нередко развивается как осложнение гриппа, полезной оказывается вакцинация от гриппа. Очень важно, чтобы родители не курили в присутствии ребенка, так как пассивное курение делает легкие слабыми и уязвимыми.
Вверх
МАССАЖ РЕБЁНКУ ПРИ КАШЛЕ / Государственное бюджетное учреждение здравоохранения Ямало-Ненецкого автономного округа «Лабытнангская городская больница»
Маленькому ребёнку трудно самостоятельно откашливать мокроту, особенно если она тяжело отделяется от бронхов. Помочь ему в этом можно с помощью перкуссионного массажа грудной клетки, который легко выполнить в домашних условиях.
Перкуссионный массаж при кашле улучшает кровообращение в области спины и груди ребёнка, облегчает выведение мокроты из бронхов и помогает её легко откашлять. Это отличное дополнение к основному лечению. Помните, что главное при массаже — выполнять все движения правильно, чтобы не навредить малышу.
1. Уложите малыша на живот и положите под таз подушку или валик из полотенца, чтобы таз оказался выше плеч. Ручки ребёнка должны быть вытянуты вперёд.
2. Вначале сделайте несколько проглаживающих движений ладонями по спине, чтобы кожа спины немного разогрелась. Старайтесь не затрагивать позвоночник, особенно если массаж выполняется для ребёнка раннего возраста.
3. Движения ладонями вдоль позвоночника снизу вверх — от ягодиц до линии плеч.
4. Горизонтальные движения ладонями от позвоночника к бокам.
5. Далее можно приступать непосредственно к перкуссионному массажу от кашля. В течение 15 минут простукивайте подушечками пальцев между рёбрами: сначала в нижнем отделе легких, а затем всё выше и выше.
6. Через каждые 2-3 минуты ребёнка необходимо сажать в вертикальное положение и помогать ему откашляться.
7. Малышам младше 1 года также можно делать перкуссионный массаж, но в этом случае длительность процедуры должна составлять не более 5-10 минут и массаж выполняется через ладонь: левую ладонь положите на область легкого, а пальцами правой простукивайте через неё.
8. После перкуссионного массажа посадите ребёнка вертикально и помогите ему откашляться.
При температуре выше 38°С массаж лучше не делать. Сначала стабилизируйте температуру тела у ребёнка! При правильном выполнении перкуссионный массаж от кашля не должен доставлять малышу болезненных ощущений. Если малыш жалуется на боль, возможно, вы прикладываете слишком большое усилие.
#нацпроектдемография89
Евгений Комаровский: ребенку нужна адекватная мама — Аналитика
4 причины таких «родных» нашим детям кашля и насморка — вирусы, аллергия, бактерии, простуда. ОРЗ не лечится. ОРЗ — просто термин…
Есть такой микроорганизм как вирус, на который воздействовать практически невозможно. Лекарства, которое убивает вирус, не существует! 99% всех детских «кашлей-соплей-повышенных температур» — это острые респираторные вирусные инфекции. Респираторные, значит, связанные с дыхательными путями. Когда мы начали чихать, кашлять, у нас осип голос и побежали сопли — это означает, что возник воспалительный процесс. Чаще всего данный воспалительный процесс вызывают вирусы, реже бактерии: стафилококки, стрептококки, кишечные палочки. Так вот эти бактерии тоже могут вызывать и насморк, и кашель, но тут уже есть преимущества у бактериальной инфекции — она лечится антибиотиками.
Есть 4 разных причины, из-за которых может появиться кашель и насморк — вирусы, аллергия, бактерии, простуда. Очень часто, когда ребенок начинает кашлять или шмыгать носом, мы с вами не знаем: «кто из четырех» виноват? Для этого нужен врач, который поставит диагноз. И для этих ситуаций и придумана аббревиатура «ОРЗ». Когда мы «лечим» ОРЗ, то должны понять, что ОРЗ не лечится. По той простой причине, что это не болезнь, не диагноз, а термин, который мы употребляем, пока не знаем что именно настигло.
99% всех ОРЗ — это вирусные инфекции. Вирус убьет спартанец!
Тем не менее, мы должны знать, что 99% всех ОРЗ — это вирусные инфекции. Вирусы циркулируют в воздухе, от одного человека другому передается воздушно-капельным путем. И здесь лежит есть одно из самых из самых интересных правил, которое лежит в основе эпидемиологии вирусных инфекций. Суть этого правила — вирусные частицы часами сохраняют свою активность в сухом, теплом и неподвижном воздухе и мгновенно, в доли секунды, ее теряют в воздухе холодном, влажном и движущемся. То есть летом сезон ОРЗ завершается не потому что вирусы куда-то уходят, а потому что мы наконец-то открываем форточки. Как только появляется движение воздуха, активное количество инфекций многократно уменьшается. Если в комнате тепло, сухо и никогда не проветривается, то предотвратить распространение инфекции невозможно. Если мы имеем детский сад, в котором 20 сопливых детей ползают по одному ковру, где +26 градусов, и никто не знает, что такое влажность. А еще на улице -2 и, оказывается, это жуткая погода и гулять нельзя. То никогда дети в этом детском саду не прекратят болеть. Я бы с удовольствием посетил детский сад, где есть термометры и гидрометры, где в спальнях + 18-19 градусов, кстати, в Германии положенная температура в таких учреждениях + 16. Где дети будут есть, когда захотят, а не когда положено. Где они будут ходить босиком, где развивающие игры будут только на воздухе, где не будет накопителей пыли.
Острая респираторная вирусная инфекция в лечении лекарствами не нуждается. В них нуждается мамина психика…
Почему дети часто болеют вирусными инфекциями? Они находят, где их брать — это раз. Второе. Дети не имеют к ним иммунитета, а взрослые — имеют. Поэтому хотим мы этого или не хотим, но ребенок будет регулярно сопливить. Теперь очень интересная статистика: американские страховые компании, считают, что нормальный ребенок не может, а … должен болеть ОРЗ от 6 до 12 раз в год. При этом маме безропотно оплачивается больничный лист, если она застрахована, но не оплачивается лечение. Ибо! По мнению большинства педиатров, если это острая респираторная вирусная инфекция, то в лечении лекарствами она не нуждается. Нам на постсоветском пространстве смириться с этим бесконечно тяжело. Папа с соплями может ходить годами, может работать с температурой 38 и ничего! Но у если ребенка «сопли-кашель», то принцип «надо что-то делать!» становится доминирующим. Причем обращаю особо ваше внимание на то, что сплошь и рядом «сопли-кашель» менее опасны для ребенка, чем лекарства, которые используются для лечения кашля и соплей.
Огромная беда состоит в следующем — вирусная инфекция может давать осложнения. Осложнения от обычного вирусного насморка может быть и отит гнойный, и воспаление легких. Осложнения эти вызываются уже бактериями, которые лечатся антибиотиками.
Существует печальное народное заблуждение касательно того, что если мы вовремя не назначим антибиотик при вирусной инфекции, то у нас будет воспаление легких. Тем не менее, медицинская наука ответ на этот вопрос дала уже давно. Лет 30 назад… И всем все стало ясно — антибиотики не обладают профилактическим действием при вирусных инфекциях! Антибиотики профилактически используются при операциях в хирургии и при эпидемии чумы, например. Но когда у вашего ребенка сопли, то дать ему антибиотик — это неправильно. Масса записок из зала на тему, что при ОРЗ таки назначают антибиотики. Да, назначают, потому что врача, который не выслушал лекцию на тему, какой он плохой и вовремя не назначил антибиотики, не существует. Вы должны четко понимать из-за чего возникают осложнения. Отчего зависит то, как будет протекать вирусная инфекция.
Ворота, убивающие инфекцию
Главное состоит в следующем. Когда возникает воспалительный процесс в носу, в горле в бронхах, то как реагирует организм? Он вырабатывает слизь: сопли, мокрота. Она в огромном количестве содержит вещества, которые убивают вирусы. Называется это местный иммунитет. Вообще будет ребенок болеть часто и не очень зависит именно от этого. Каждый день к нам в нос попадают миллиарды миллиардов вирусов, но мы не заболеваем, потому что эти вирусы контактируют со слизистыми оболочками дыхательных путей и погибают на месте. Это система местного иммунитета. Если вирус смог пройти через систему вирусного иммунитета, тогда начинает реагировать организм, и возникают изменения общего состояния всего организма, клинического анализа крови.
В основе местного иммунитета слизь — это ворота, которые убивают инфекцию. И вот тут главное правило — слизь может убить инфекцию только тогда, когда она жидкая. Жидкие сопли убивают инфекцию, сухие — это среда, где инфекция размножается. Теперь давайте посмотрим, что происходит с нашими детьми, когда они ну просто живут, даже не болеют. Сухой воздух — это норма среды обитания. Дети с заложенными носами бегают, орут, у них пересыхает во рту. В детском саду тепло и сухо, дома — так же. Вывод? Делайте сами.
Как глобально уменьшить заболеваемость?
Не поднимать якобы нарушенный иммунитет, а сделать все, чтобы не было фактора этот иммунитет повреждающий. А если к сухости воздуха добавляется пыль, выхлопы автомобилей, бытовая химия, ковры, животные — то всего этого ребенок бедный уже не выдерживает. Сухость воздуха — это реальная проблема, с которой реально надо бороться. Глобально уменьшить заболеваемость можно обратив внимание на то, что происходит в детских коллективах. Следить за тем, чтобы в детских садах и школах увлажнялось и проветривалось. Чтобы влажность и температура контролировалась. Чтобы, когда прозвенел звонок, на перемену всех детей выгнали из класса и проветрили комнату. И все это вы можете сделать.
Но делать все же что-то надо. Не кормить. Поить. Проветривать…
Тем не менее, когда у вашего ребенка побежали сопли все-таки что-то надо делать. Повышенная температура, насморк — способы борьбы организма, но все это очень мешает жить. Печень! Вот главный орган системы иммунитета. Главный орган, который синтезирует белки. Те самые иммуноглобулины, которые защищают организм от инфекции. Но! Внимание! Чем больше на печень нагрузка едой, тем меньше ее способность синтезировать иммуноглобулин. Главное правило лечения ребенка, больного ОРЗ, не кормить его пока он не закричит: «мама, я тебя съем». Это очень трудно понять! Потому что, когда ребенок заболевает, вокруг него ходят целые хороводы бабушек и мам с просьбой съесть хотя бы ложечку.
Если и кормить, то пища должна быть легкоусвояемая никакого мяса, никаких жирных бульонов. Еда. Теперь обильное питье — это второе важнейшее правило лечения. Какая будет слизь: жидкая или густая? Это зависит от двух факторов: от того какая будет температура и влажность в комнате и сколько он будет пить. Все разрушенные бактерии, вирусы, токсины выходят с мочой. Третье — это воздух, которым ребенок дышит. Теплый и сухой, значит будет куча осложнений.
Итак есть три главных правила в лечении ОРЗ — минимум еды, максимум питья, чистый, прохладный влажный воздух.
Если не пьет? Тут вопрос стоит жестко или вы его напоите, или поедете на капельницу -без вариантов! Что часто происходит? Врач приходит домой и видит ребенка с температурой 38, в сухой жаркой комнате и он уже знает, что сегодня ночью этот ребенок будет в больнице. Еще он знает, что если ребенка напоить, проверить комнату, где он находится и увлажнить ее, все будет хорошо. Но доктор очень сомневается: хватит ли у вас понимания того, что именно это надо сделать? Ему проще вас сразу отправить в больницу, чтобы не быть виноватым. Половина направлений в больницу связана с тем, что доктор и мама не могут договориться: врач не знает ваши способности, а вы вообще не знаете что делать. Так вот хочу, чтобы вы поняли. Когда ребенок заболевает, не главное — послать папу в аптеку. Главное — немедленно начать ребенка лечить. Только лечение — это не таблетки, надо немедленно тепло его одеть, включить увлажнитель воздуха, закрыть батарею, потому что спать хорошо здоровому при + 20 градусах, а при ОРВ лучше + 18. Конечно, ни в коем случае ребенок не должен мерзнуть. Что еще? Наварить ведро компота. Пусть чай, минеральная вода, что хотите. Лишь бы пил, что соглашается пить.
Как напоить того, кого в принципе трудно уговаривать и мотивировать (если ему 5 месяцев, например). Берется одноразовый шприц: один держит ребенка, другой льет, но не прямо, а на внутреннюю боковую поверхность щеки. Ребенок орет и плюется, а вы заливаете. И ровно через 5 минут он понимает, что проглотить проще, чем плеваться. Но вы должны четко понимать: да мы совершаем насилие, но ради блага ребенка. Да, это основа педагогики: мы им запрещаем, мы их заставляем, но нам некуда деваться. Или сидите, плачьте вместе с пятимесячным дитем с температурой 40 и ждите, пока у него от температуры и обезвоживании начнутся судороги… Зато вы будете демократичны…
Когда ребенок заболевает, поверьте нам есть чем заняться: мыть, проветривать, варить, поить, снова мыть, поить, проветривать. Но! Почему-то ментально считается, что это не лечение! Лечение — это, когда папа рванул в аптеку и принес что-то такое необычное красного цвета и там написано, что оно для иммунитета и от всего… И вот когда вы даете ребенку такое — то вы чувствуете себя полноценными мамами. А если доктор пришел и сказал: так! не кормить, поить, увлажнить, проветрить — развернулся и ушел, — то это не доктор! «Вы дайте, — скажет мамаша, — доктора, который направит на консультацию, заставит сдать 150 анализов, запричитает «ой-ой-ой, что-то тут не так» и давайте пусть вас в больнице послушают». Вот это доктор!
Причина возникновения воспаления легких. Вообще-то, это вы — мама…
Когда у ребенка возникло воспаление легких то в последнюю очередь виноват человек, который пришел к вам его послушать. Воспаление легких возникло от того, что вы не напоили, не увлажнили, не проветрили, не восполнили потерю жидкости.
Ибо причина воспаления легких — это когда в легких засыхает комок слизи, который перекрывает бронх и прекращается нормальная вентиляции воздуха. Там оседают микробы, и начинается воспаление. Когда слизь засохла в пазухах носа. Это будет что? Гайморит! Когда слизь засохла в трубе между ухом и носом. Отит. Когда слизь засохла в гортани. Круп! Когда в бронхах. Бронхит! Когда слизь перекроет бронх — это и будет воспаление легких. Из-за чего засыхает слизь? Мы уже знаем: как помочь ребенку.
Засохла в легких слизь и ребенок кашляет. Это что? Бронхит. Бронхит вызывает что? Вирусы! То есть 98% бронхитов — это вирусы. Но я про детские бронхиты. Поэтому 98 % бронхитов не должны лечиться никакими антибиотиками. Если в легких засохла слизь и нарушается проходимость бронхов — это называется обструктивный бронхит. Что означает, что у этого ребенка чувствительные дыхательные пути и у него избыток слизи. Избыток! У детей, как правило, много слизи. А сплошь и рядом детей лечат отхаркивающими средствами, увеличивающими количество слизи. Если ребенок кашляет сухо, для того, чтобы он начал кашлять влажно, что надо сделать? Увлажнить, проветрить, напоить, а не дать таблетку лазолвана.
И потому главное на чем я хотел бы сделать акцент в деле уничтожения «соплей и кашлей»: мама может сделать порой намного больше, чем врач. Нормальная, адекватная мама…
Хронический кашель | Клиника «Оберіг»
Кашель – это защитный механизм, с помощью которого Ваш организм не допускает попадания посторонних предметов в дыхательные пути и легкие и выводит из них избыток слизи и вредные частички. Кашлять время от времени (например, при вдыхании дыма) – это норма, кашель помогает предотвратить развитие воспаления и инфекции дыхательных путей. Однако навязчивый кашель, наличие большого количества мокроты, изменение ее цвета, появление крови в мокроте – признаки болезненного состояния. Кашель также может приводить к таким осложнениям, как выраженная слабость, головокружение, рвота, недержание мочи, боль или дискомфорт в груди или животе, и даже перелом ребер.
КАКАЯ ДЛИТЕЛЬНОСТЬ КАШЛЯ СЧИТАЕТСЯ НОРМАЛЬНОЙ?
В медицине принято выделять острый, подострый и хронический кашель.
Острый кашель длится менее 3-х недель и обычно связан с простудой (острой респираторной вирусной инфекцией). По мере того, как простуда отступает, кашель уменьшается и постепенно исчезает. По статистике, кашель вследствие респираторной инфекции длится в среднем около 15-18 дней. Наличие такого кашля является своего рода «нормой» для данного состояния.
Подострый кашель длится от 3-х до 8-ми недель. Обычно это затянувшийся кашель после перенесенной респираторной инфекции (так называемый подострый постинфекционный кашель). Чаще всего кашель затягивается из-за особенностей инфекционного возбудителя или свойств организма пациента. Как правило, он не опасен, не требует активного лечения и проходит самостоятельно. Однако в части случаев такой кашель может быть признаком специфической инфекции, например коклюша, или симптомом «спящего» заболевания. Например, очень часто бронхиальная астма обостряется и проявляет себя только на фоне вирусной инфекции.
Хронический кашель длится более 8-ми недель. Постоянный, длительный кашель, или периодически повторяющиеся его эпизоды – это признак болезни, который требует обязательного обращения к врачу для выяснения причины кашля и назначения соответствующего лечения. «Красные флаги» при хроническом кашле – симптомы, требующие немедленного обращения за медицинской помощью: обильное выделение мокроты, гнойный характер мокроты, кровохарканье (кровь в мокроте или «ржавый» цвет), лихорадка, выраженная слабость, потливость и потеря веса, одышка, «свист» в груди. При правильном подходе, в подавляющем большинстве случаев можно эффективно избавиться от навязчивого, изматывающего хронического кашля.
КАКИЕ ЗАБОЛЕВАНИЯ ЧАЩЕ ВСЕГО ЯВЛЯЮТСЯ ПРИЧИНОЙ ХРОНИЧЕСКОГО КАШЛЯ?
Вопреки ожиданиям, самой частой причиной хронического кашля является не хронический бронхит. Чаще всего хронический кашель связан с патологией верхних дыхательных путей (риниты, синуситы), бронхиальной астмой и астмоподобными заболеваниями, а также гастроэзофагеальной рефлюксной болезнью.
Кашлевой синдром верхних дыхательных путей – это патология носа и околоносовых пазух (ринит, синусит), при которой хронический кашель вызван раздражением дыхательных путей слизью, стекающей по задней стенке глотки из полости носа и вызывающей их воспаление. Кроме того, наличие постоянного воспаления и скопление слизи в носу «перевозбуждает» кашлевой центр в головном мозге, он становится избыточно активным и «срабатывает» в виде кашля на самые незначительные раздражители. Симптомами кашлевого синдрома верхних дыхательных путей являются: чувство стекания слизи по задней стенке глотки, заложенность носа, затруднение носового дыхания и насморк, ощущение «щекотания» и инородного тела в горле и носоглотке, потребность часто прочищать горло.
Бронхиальная астма (БА)– это хроническое воспалительное заболевание, проявляющееся эпизодическим сужением бронхов (бронхоспазмом). Типичные проявления астмы – удушье (одышка, нехватка воздуха) и свистящие хрипы в груди, однако кашель может быть и единственным ее симптомом. Приступы кашля и нехватки воздуха при астме обычно бывают сезонными (особенно в период цветения трав), часто следуют за респираторной инфекцией, могут возникать в ответ на воздействие «триггеров» (провоцирующих факторов) – холодного и сухого воздуха, резких запахов, дыма, пыли и различных аллергенов (например, шерсть и перхоть домашних животных). Весьма распространенным является «кашлевой вариант» бронхиальной астмы, при котором пациент много и длительно кашляет, однако не имеет приступов удушья или затруднения дыхания.
Неастматический эозинофильный бронхит – это такое же воспаление бронхов, как при астме, однако не сопровождающееся сужением бронхов. Главным симптомом болезни является сухой кашель.
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) – это заброс желудочного сока в пищевод, гортань и даже бронхи. Содержащиеся в нем соляная кислота и пищеварительные ферменты вызывают выраженное раздражение и воспаление слизистой оболочки. ГЭРБ часто проявляется изжогой, ощущением попадания желудочного содержимого обратно в пищевод (медицинский термин – регургитация), кислым привкусом во рту. Однако в значительной части случаев кашель – едва ли не единственный симптом заболевания.
КАКИЕ ЕЩЕ ЗАБОЛЕВАНИЯ МОГУТ ВЫЗВАТЬ ХРОНИЧЕСКИЙ КАШЕЛЬ?
Другими возможными причинами хронического кашля могут быть: курение, прием некоторых лекарственных препаратов для лечения артериальной гипертонии (ингибиторов ангиотензин-превращающего фермента), профессиональные или бытовые вредности, хронические бронхолегочные инфекционные заболевания (бронхоэктазы, муковисцедоз), туберкулез легких, интерстициальные заболевания легких, опухоли легких и бронхов, попадание инородного тела в дыхательные пути, заболевания сердца и сердечная недостаточность, неврологическая патология, психогенные причины.
КАК СВЯЗАНЫ КУРЕНИЕ И ХРОНИЧЕСКИЙ КАШЕЛЬ?
Курение не только является одной из наиболее частых причин кашля, но и усугубляет состояние при наличии других заболеваний, вызывающих кашель. Так называемый «кашель курильщика» обычно связан с хроническим бронхитом или хроническим обструктивным заболеванием легких.
Хронический бронхит – это воспаление слизистой оболочки бронхов, вызванное длительным воздействием вредных факторов, среди которых самым важным является сигаретный дым. Основной симптом хронического бронхита – это длительный кашель (на протяжении 2 лет – постоянный или эпизодами более 3 месяцев) с наличием мокроты, которая может быть как прозрачной, как и окрашенной – белого, желтого или зеленого цвета. Очень часто диагноз хронического бронхита ставят пациентам с любым хроническим кашлем. И так же часто это делается ошибочно. Если Вам был установлен диагноз «хронический бронхит», но Вы не курите, не имеете других вредных ингаляционных воздействий (например, профессиональных), если кашель преимущественно сухой, а длительность заболевания менее 2 лет – скорее всего, у Вас другая причина кашля. По всем медицинским канонам, корректная постановка диагноза хронического бронхита возможна лишь тогда, когда исключены другие, более частые причины кашля (например, ГЭРБ, астма или кашлевой синдром верхних дыхательных путей).
Хроническое обструктивное заболевание легких (ХОЗЛ) – это воспаление дыхательных путей, также преимущественно связанное с курением, вызывающее постоянное сужение просвета бронхов (бронхообструкцию). ХОЗЛ проявляется кашлем, одышкой и приступами нехватки воздуха. Изменения в бронхах и легких при этом заболевании являются необратимыми и неуклонно прогрессирующими, однако ухудшение состояния можно предотвратить при условии прекращения курения.
Курение не исключает наличие других причин хронического кашля, таких как бронхиальная астма, ГЭРБ и прочие. Многие курильщики, имеющие хронический кашель, не обращаются за медицинской помощью, связывая кашель именно с курением, однако при обследовании врач может выявить другое заболевание, требующее лечения.
НУЖНО ЛИ БРОСИТЬ КУРИТЬ?
Успешное лечение заболеваний, вызванных курением, невозможно, пока пациент продолжает курить. После отказа от курения кашель, как правило, исчезает через 4 недели, однако может продолжаться и несколько месяцев. Если кашель длительно сохраняется или изменил свой характер после прекращения курения, необходимо обратиться к врачу для поиска и лечения других причин кашля. С другой стороны, даже правильное лечение заболевания, вызвавшего кашель, может не дать полного исчезновения симптомов без прекращения курения. Курение вызывает ухудшение функции дыхания у всех людей, и наоборот, отказ от курения приводит к улучшению функции дыхания и улучшению самочувствия у всех, независимо от пола, возраста, стажа курения и наличия сопутствующих заболеваний.
МОЖЕТ ЛИ БЫТЬ ОДНОВРЕМЕННО НЕСКОЛЬКО ПРИЧИН ХРОНИЧЕСКОГО КАШЛЯ?
Да, наличие у одного пациента нескольких заболеваний, вызывающих кашель, встречается часто. Комбинация двух или даже трех наиболее частых причин кашля (кашлевого синдрома верхних дыхательных путей, бронхиальной астмы или эозинофильного бронхита и ГЭРБ) встречается так же часто, как и единственная причина.
КАК МОЖНО ВЫЯВИТЬ ПРИЧИНУ ХРОНИЧЕСКОГО КАШЛЯ?
Для выяснения причины кашля необходимо обязательно обратится к врачу. В большинстве случаев, с помощью специальных исследований и целенаправленного лечения, причины хронического кашля успешно выявляются. Зачастую эффективность пробного курса лечения является главным диагностическим критерием при постановке диагноза. В некоторых случаях требуется расширенная диагностическая программа.
КАКИЕ ДИАГНОСТИЧЕСКИЕ ТЕСТЫ МОГУТ ИСПОЛЬЗОВАТЬСЯ?
Для диагностики наиболее распространенных причин кашля используются следующие диагностические методы: спирометрия, бронхопровокационный тест, рентгенография органов грудной клетки, исследование мокроты, а также рентгенография околоносовых пазух, суточное мониторирование кислотности в пищеводе (используется редко), эзофагогастроскопия, бронхоскопия, рентген-контрастное исследование желудка, компьютерная томография легких и другие.
Рентгенография органов грудной клетки является обязательным диагностическим мероприятием при любом варианте кашля, так как позволяет выявить или исключить очевидные бронхо-легочные причины, в том числе такие жизнеугрожающие заболевания, как туберкулез и опухоли легких на ранних стадиях.
Спирометрия – это исследование функции дыхания, позволяющее выявить бронхиальную обструкцию (сужение бронхов) при многих заболеваниях легких и бронхов. При спирометрии измеряются объем выдыхаемого пациентом воздуха при форсированном («усиленном») выдохе и скорость потока воздуха. Спирометрия – «золотой стандарт» в диагностике таких заболеваний, как бронхиальная астма и хроническое обструктивное заболевание легких.
Если есть подозрение на астму, но результаты спирометрии нормальные, это не означает отсутствие заболевания. В таком случае требуется проведение бронхопровокационного теста – серии последовательных ингаляций особого лекарственного вещества и последующих спирометрических тестов. С помощью такого лекарственного вещества у лиц с астмой провоцируется некоторое сужение бронхов, а у здоровых этого не происходит. Если бронхопровокационный тест отрицательный, бронхиальную астму с большой долей вероятности можно исключить. Микроскопическое исследование мокроты позволяет оценить характер воспаления в бронхах. В большинстве случаев, в том числе при сухом кашле, требуется применение индукции мокроты – ингаляции солевого раствора с помощью небулайзерного ингалятора для стимуляции отхождения мокроты.
ПОДДАЕТСЯ ЛИ ХРОНИЧЕСКИЙ КАШЕЛЬ ЛЕЧЕНИЮ?
Да, в более чем 90% случаев кашель полностью исчезает или существенно уменьшается в результате адекватного лечения. Ключевым моментом является выявление причины кашля и применение правильной лечебной программы. Иногда, особенно при лечении астмы и ГЭРБ, требуется длительный срок (до нескольких месяцев) для достижения полного эффекта. Важно последовательное и регулярное выполнение рекомендаций врача. Также имеет огромное значение стойкое изменение привычек и образа жизни – отказ от курения, изменение режима питания и диеты, ограничение контакта с аллергенами, прекращение приема некоторых препаратов.
КАКОВЫ ЛЕЧЕБНЫЕ МЕРОПРИЯТИЯ ПРИ ОСНОВНЫХ ПРИЧИНАХ ХРОНИЧЕСКОГО КАШЛЯ?
Кашлевой синдром верхних дыхательных путей: антигистаминные препараты и местные сосудосуживающие препараты в нос. Частой ошибкой является назначение новых неседативных антигистаминных препаратов, которые неэффективны при этом состоянии (кроме аллергического ринита). В многочисленных клинических исследованиях доказана противокашлевая эффективность только для антигистаминных препаратов 1 поколения .
Бронхиальная астма и эозинофильный бронхит: ингаляционные глюкокортикостероиды – обязательные и главные препараты для лечения астмы. Это гормональные противовоспалительные вещества, которые вводятся ингаляционно, то есть вдыхаются в виде порошка или аэрозоля, и действуют непосредственно в бронхах. Они были специально разработаны для предотвращения «гормональных» побочных эффектов, поэтому в отличие от таблетированных и инъекционных форм гормонов, очень безопасны. Это доказано многочисленными клиническими исследованиями и широким опытом применения во всем мире в течение многих десятилетий.
Гастроэзофагеальная рефлюксная болезнь: антисекреторные препараты – препараты первого выбора (ингибиторы протонной помпы), также возможно добавление прокинетиков и антацидов для уменьшения рефлюкса и устранения его результатов. Крайне важным является соблюдение диетических рекомендаций и модификация привычек (отказ от отдыха в горизонтальном положении после еды, поднятие головного конца постели и т.п.).
МОЖЕТ ЛИ ХРОНИЧЕСКИЙ КАШЕЛЬ БЫТЬ СВЯЗАН С ПСИХОЛОГИЧЕСКИМИ ПРОБЛЕМАМИ ИЛИ ПРИВЫЧКОЙ?
Да, такие случаи возможны, однако весьма редки. Диагноз психогенного кашля или кашля «по привычке» может быть рассмотрен только после исключения всех возможных более частых и более опасных причин, если он кажется оправданным и врачу, и самому пациенту. Если пациента беспокоит кашель и причину не удается установить, не смотря на прилагаемые усилия, это может вызывать депрессию и тревожность, таким образом, эти состояния могут сопровождать кашель, а не провоцировать его.
ЗАРАЗЕН ЛИ КАШЕЛЬ?
В большинстве случае – нет, если кашель не вызван инфекцией. Такие заболевания, как туберкулез или коклюш – очень заразны, и требуют соблюдения мер безопасности. Кашель, связанный с респираторной инфекцией, заразен пока выделяется возбудитель – вирус, то есть в первые несколько дней – неделю.
КОГДА МОЖНО ПРИМЕНЯТЬ ПРОТИВОКАШЛЕВЫЕ ПРЕПАРАТЫ ПРИ ХРОНИЧЕСКОМ КАШЛЕ?
Применение противокашлевых препаратов очень ограничено – это случаи мучительного кашля, угрозы осложнений, невозможности воздействия на причину кашля (например, при раке). В остальных случаях единственным лечебным подходом является лечение установленной причины кашля.
Если Вы страдаете от хронического кашля, обратитесь к специалистам для выяснения причины проблемы. Звоните:
(044) 521 30 03
Дети от 0 до 5 лет. Когда надо срочно вести ребенка к врачу?
Мы все очень волнуемся, когда заболевает ребенок; в том числе боимся, что его непременно отправят в больницу. А детская больница, как известно, дело такое: попадешь с одним, выйдешь — с другим. Именно поэтому мамы часто отказываются от госпитализации или откладывают визит к врачу, надеясь, что болезнь отступит сама, иные предпочитают онлайн-консультации на форумах и советы бабушек и подруг.
К счастью для всех мам, в большинстве случаев современная медицина позволяет поставить диагноз и оказать необходимую помощь очень быстро, прибегая к госпитализации лишь в крайнем случае. Примерно как в известном сериале с Хью Лори — и МРТ, и все нужные анализы, и КТ, и, что самое главное — грамотные врачи-педиатры и узкопрофильные специалисты. К сожалению, такой набор есть не во всех поликлиниках, но в одном месте в Москве есть точно — в отделении неотложной педиатрии ФГАУ «НМИЦ здоровья детей» Минздрава России, где врачам требуется обычно не более 2 часов, чтобы установить точный диагноз, взяв всех необходимые анализы и быстро получив их результаты, стабилизировать ребенка и отправить его домой, если нет угрозы для жизни и показаний для экстренной госпитализации.
Если вы понимаете, что ваш ребенок нуждается в оперативной консультации специалиста, но по каким-то причинам откладываете визит к врачу, если боитесь, что ребенка тут же от-правят в больничную палату «для уточнения диагноза», или ему не окажут должного внимания, просто приезжайте в отделение неотложной педиатрии ФГАУ «НМИЦ здоровья детей» Минздрава России. Здесь сразу делают все необходимые исследования и оказывают ребенку помощь максимально качественно и быстро. Ежегодно в отделении получают помощь более 3000 детей, и только 2% из них врачи госпитализируют в круглосуточный стационар. Остальных отправляют домой после проведения всех необходимых процедур с соответствующими рекомендациями, или будут наблюдать несколько дней в дневном стационаре. Отделение принимает детей без предварительной записи, работает по ОМС, ДМС и на коммерческой основе.
Если вашему ребенку от 0 до 5 лет, не пренебрегайте визитами к врачу, потому что ваш ребенок входит в группу риска. Именно на этот возраст приходится большинство серьезных заболеваний, которые хорошо изучены медициной, прекрасно лечатся, но требуют оперативного врачебного вмешательства. Татьяна Владимировна Куличенко, заведующая отделением неотложной педиатрии ФГАУ «НМИЦ здоровья детей» Минздрава России, доктор медицинских наук, врач-педиатр высшей категории, эксперт ВОЗ, рассказала о том, в каких случаях стоит незамедлительно обращаться к специалистам детям младшего возраста (речь идет о детях первых 5 лет жизни).
Высокая температура (лихорадка)
Для начала важно определиться с тем, что такое лихорадка с точки зрения врача. Лихорад-ка – это повышение температуры тела до более чем 38 ºС, если измерение производится ректально (предпочтительно, так как это самый надежный способ определить температуру тела у любого человека), и более чем 37,5 ºС, если измерение производится в подмышеч-ной впадине.
Не всякая повышенная температура – очень плохой признак, но с детьми до трех лет лучше перестраховаться и обратиться к врачу максимально быстро. Законодательных «сроков терпения» нет; ждать три дня, как обычно говорят педиатры, не надо: все самые тяжелые инфекции развиваются очень быстро и могут быть угрожающими с первых часов болезни. Чем быстрее вы обратитесь к специалисту, тем будет лучше. Осмотр ребенка, инструментальные и лабораторные исследования помогут понять причину лихорадки и быстро стабилизировать состояние ребенка.
Если просто повышенная температура кажется вам недостаточной причиной для обращения к врачу, то обратите внимание на симптомы интоксикации:
- Ребенок отказывается пить (не есть, а именно пить).
- Наблюдается вялость и сонливость, трудно установить глазной контакт с ребенком (не-которые педиатры говорят про таких больных «ребенок смотрит в себя»).
Если у ребенка вместе с повышением температуры тела стала появляться какая-то сыпь на коже, то к врачу надо идти немедленно.
Кашель
Кашель – достаточно частый симптом у детей. Именно из-за того, что он кажется обычным, «понятным» признаком болезни, родители часто пропускают момент своевременного обра-щения к врачу. Кашель может быть вызван не только проблемами с органами дыхательной системы. Он может сигнализировать о неполадках в работе сердечно-сосудистой или пищеварительной систем. Его может вызвать даже серная пробка в ухе. Пока не устраните причину, симптом не исчезнет!
Незамедлительно везите ребенка к врачу, если:
- Ребенку меньше 6 месяцев (неважно, есть ли у него лихорадка и другие симптомы).
- У ребенка ночной кашель.
- У ребенка кашель до рвоты.
- Кашель не проходит больше 3 недель.
- Кашель «лающего» характера, такой кашель часто сопровождается осиплостью голоса и шумным дыханием.
Затруднения дыхания
Любое затруднение дыхания может быть жизнеугрожающим симптомом, особенно у детей первого года жизни. Как понять, что дыхание затруднено у младенца: при вдыхании видно втяжение по краю реберной дуги (ребенок как бы сильно втягивает живот при дыхании). За-труднение дыхания у детей старшего возраста можно заметить, если отсутствует плавность речи: ребенок не может говорить длинными предложениями (как правило, это обструктивный бронхит или астматические состояния).
Незамедлительно везите ребенка к врачу, если заметили у него признаки затрудненного дыхания, особенно если дыхание кряхтящее, стонущее или вы слышите хрипы или свисты при дыхании даже на расстоянии.
Рвота, диарея (понос, жидкий стул)
Эти симптомы часто связаны с простыми и известными всем нам состояниями, которые обусловлены крайне неприятными, но в современных условиях при правильном лечении не угрожающими жизни кишечными инфекциями. Но если ребенка не выпаивать специальными растворами для регидратации, не восполнять правильно объем потерь жидкости, то рвота и разжиженный стул опасны тем, что приводят к быстрому обезвоживанию и электролитным нарушениям из-за потери воды и солей.
Случается, что разжиженный стул не является серьезной проблемой, если это случилось, например, один раз. Если вы наблюдаете его чаще 3 раз за сутки – это повод бить тревогу, особенно если вы заметили первые признаки обезвоживания:
- Уменьшение частоты и объема мочеиспусканий. Если ваш ребенок не мочился 5 часов – срочно обратитесь к врачу!
- Сухость кожи и слизистых оболочек: стало меньше слез, слюны, кожа стала сухой и непривычно дряблой.
- Жажда.
Когда нужно незамедлительно везти ребенка к врачу:
- Ребенок отказывается от питья (не хочет пить, несмотря на то, что очень обезвожен).
- Ребенок перестает мочиться (перерыв больше 5 часов).
- Ребенок вялый, капризный, не интересуется игрушками (даже если нет температуры).
- «Западают» глаза или родничок (такое бывает редко, но это грозный симптом).
- Появилась кровь в стуле (даже если нет поноса).
Кожные высыпания
Сыпь на коже всегда не является нормой. Если сыпь сопутствует повышению температуре, это всегда повод для срочного обращения к врачу. Есть дети, у которых диагностированы кожные заболевания (например, атопический дерматит или псориаз), в таком случае роди-тели обычно уже обучены, как вести себя при усилении сыпи или обострении кожного про-цесса. Тогда надо отправиться к доктору, если предпринятые рекомендованные вам ранее меры оказываются неэффективными – и вы, скорее всего, пойдете к аллергологу или дер-матологу, т.е. к известному вам узкому специалисту. Но если сыпь появилась впервые, если высыпания не связаны с понятными провоцирующими факторами, это повод обратиться к врачу. Далеко не все сыпи являются признаком тяжелой болезни, но четкий диагноз специалиста успокоит вас и позволит быстро справиться с проблемой.
Боли
Боль всегда симптом тревоги, которым организм человека сигнализирует об опасности. Ин-тенсивный и нарастающий болевой симптом, всегда является поводом для обращения к специалисту. Помните, что если у ребенка «режутся зубки» — это может быть причиной ка-призности и раздражительности ребенка, но в подавляющем большинстве случаев не вызывает повышения температуры выше 37,5*С или сильной боли. Поэтому не стоит списывать появившиеся симптомы на прорезывание зубов.
Как понять, что ребенку больно:
- Ребенок плачет, не успокаивается.
- Немотивированная возбудимость.
- Беспокойство (ребенок не может найти покоя, удобного положения).
Травмы головы и потеря сознания
Очень часто родители обращаются к врачу, только когда травма оставляет следы (гемато-ма, отечность). Если ребенок упал с некоторой высоты (даже если вы не видели, чем имен-но он ударился) или он ударился головой, не поленитесь сразу съездить к специалисту. Не всякая травма головы может пройти бесследно, а, главное, вы можете не видеть внутренние повреждения, случившиеся при травме.
Эпизод потери сознания, «обмякания» или судороги всегда являются поводом для обраще-ния к врачу безотлагательно.
Подробнее об отделении неотложной педиатрии ФГАУ «НМИЦ здоровья детей» вы можете прочитать на официальном сайте >>>
Этот мучительный кашель — Harvard Health Publishing
Постоянный кашель: частые причины и методы лечения
Что это за тянущий кашель и что вы можете сделать, чтобы его вылечить? Кашляйте минуту или две, и вы можете подумать, что что-то «пошло не по той трубе». Кашляйте день или два, и вы можете подумать, что подхватили простуду или грипп. Через неделю может прийти в голову бронхит или аллергия. Но по прошествии трех или четырех недель ваш разум начинает работать, и беспокойство начинает нарастать.
Для многих хронический кашель повышает риск рака. Но действительно ли рак является частой причиной затяжного кашля? А если нет, что это — и что вы можете сделать, чтобы успокоить тянущий кашель?
Что такое кашель?
Хотя народная мудрость рассматривает кашель как серьезное предзнаменование болезни — что одна шкатулка сказала другой? «Я слышу твой гроб» — кашель на самом деле играет важную роль в защите организма от болезней. При кашле из дыхательных путей удаляются слизь, микробы и инородные частицы, защищая легкие от инфекций и воспалений.
Кашель начинается с первого вздоха, при котором воздух втягивается глубоко в легкие. Затем голосовая щель закрывается, прикрывая трахею или дыхательное горло крышкой. Третий шаг — это сильное сокращение мышц грудной клетки, живота и диафрагмы (см. Рисунок). При нормальном дыхании эти мышцы мягко выталкивают воздух из легких через нос и рот. Но когда голосовая щель закрыта, воздух не может выйти, поэтому в дыхательных путях создается огромное давление. Наконец, голосовая щель распахивается, и воздух вырывается наружу.И это довольно спешка; при сильном кашле воздух распространяется почти со скоростью звука, создавая лай или коклюш, который мы называем кашлем.
Анатомия кашля |
Кашель может быть сознательным, произвольным действием или неконтролируемым непроизвольным рефлексом. В последнем случае стимуляция нервов в гортани («голосовой ящик») и дыхательных путях запускает весь процесс.Эти нервы могут раздражаться инфекциями, аллергией, холодным воздухом, опухолями, химическими веществами, такими как дым, механическими факторами, такими как частицы пыли, или нормальными жидкостями организма, такими как слизь из носа или желудочная кислота. Поэтому неудивительно, что кашель может спровоцировать множество разных факторов.
Хронический кашель
Все кашляют, и никого не беспокоит случайный кашель. Многие острые заболевания — от сенной лихорадки и простуды до бронхита и пневмонии — вызывают периодический кашель.Но кашель, сопровождающий острые заболевания, проходит в течение нескольких дней или нескольких недель. Напротив, хронический кашель по-разному определяется как кашель, который длится более трех-восьми недель, иногда в течение месяцев или даже лет.
Хронический кашель — обычное явление, настолько частое, что считается одной из наиболее частых причин обращения к врачу. Помимо беспокойства о причине кашля, пациенты испытывают разочарование и беспокойство, особенно если диагностика и лечение растягиваются на несколько недель, что часто бывает.Кашель нарушает сон, вызывает утомляемость и снижает концентрацию внимания и производительность труда. В наш век новых страшных вирусов социальные взаимодействия могут пострадать. Кашель также может иметь важные физические последствия, от недержания мочи до обморока и перелома ребер. Между медицинскими обследованиями, потерей производительности на работе, средствами, которые не помогают, и лечением, которое помогает, кашель может стать дорогим.
Что вызывает хронический кашель?
Курение — основная причина.Рано или поздно у большинства курильщиков сигарет развивается хронический «кашель курильщика». За это отвечает химическое раздражение, но те же вредные химические вещества, которые вызывают кашель простого курильщика, могут привести к гораздо более серьезным заболеваниям, таким как бронхит, эмфизема, пневмония и рак легких. Хронический кашель всегда вызывает беспокойство у курильщиков.
Затяжной кашель также беспокоит некурящих. К счастью, причиной большинства хронических кашлей у некурящих людей являются доброкачественные заболевания. Доброкачественный или нет, постоянный кашель может вызвать беспокойство, смущение, истощение и многое другое.Вот почему хронический кашель следует диагностировать и лечить до того, как он затянется слишком долго.
Десятки состояний могут вызвать повторяющийся затяжной кашель, но львиная их доля вызвана всего пятью: постназальный капельный синдром, астма, гастроэзофагеальная рефлюксная болезнь (ГЭРБ), хронический бронхит и лечение ингибиторами АПФ, используемыми при высоком кровяном давлении. Многие люди страдают несколькими из этих состояний, но у некурящих первые три, по отдельности или в сочетании, являются причиной почти всех хронических кашлей.Основные причины длительного кашля перечислены ниже.
Постоянный кашель: основные причиныРаспространенные причины тянущего кашля
Менее распространенные причины тянущего кашля
Часто встречается у курильщиков
|
Если вы похожи на большинство людей с длительным кашлем, рассмотрите следующие основные причины:
1.Постназальный капельный синдром (также называемый синдромом кашля верхних дыхательных путей). Человеческий нос — это больше, чем орган обоняния. Это также ворота в нижние дыхательные пути. Таким образом, его работа заключается в кондиционировании воздуха, проходящего через легкие. Нос согревает прохладный воздух, увлажняет сухой воздух и удаляет частицы из загрязненного воздуха. Носовые оболочки выполняют все три задачи, производя теплую, влажную и липкую слизь.
Хотя нос является защитником более нежных легких, он сам по себе подвержен проблемам.Вирусы, аллергия, синусит, частицы пыли и находящиеся в воздухе химические вещества могут раздражать носовые оболочки. Мембраны реагируют на травмы, производя больше слизи — и, в отличие от обычной слизи, она жидкая, водянистая и жидкая.
Вся эта слизь должна куда-то уйти. Когда он капает из носа, это неприятно. Но когда он стекает в горло, он щекочет нервы носоглотки, вызывая кашель. В одних случаях виноват сам нос (ринит), а в других затяжное постназальное выделение жидкости задерживается после вирусной инфекции верхних дыхательных путей; некоторые называют эту разновидность постинфекционного кашля.
В типичных случаях пациенты с постназальным капельным кашлем сильнее ночью и часто ощущают щекотание в задней части глотки. Но они могут кашлять в течение дня, и их горло может раздражаться, болеть или быть совершенно здоровым.
Лучший способ выяснить, является ли хронический кашель результатом постназального введения, — это попробовать лечение. Противоотечные или антигистаминные таблетки, отпускаемые без рецепта, являются первым шагом. Большинство из них содержат противозастойное средство, антигистаминное средство или их комбинацию.В той или иной форме эти лекарства, как правило, эффективны и безопасны, но некоторые люди жалуются на учащенное сердцебиение и чувство обострения (из-за противозастойного средства), в то время как другие ощущают сонливость (из-за антигистаминов). Мужчины с доброкачественной гиперплазией предстательной железы (ДГПЖ) могут испытывать трудности с мочеиспусканием во время приема противоотечных средств, а антигистаминные препараты могут иногда вызывать острую глаукому. Как и в случае со всеми лекарствами, внимательно прочтите инструкции.
Домашние средства тоже могут помочь. Самый простой способ — вдохнуть пар из горячего душа или чайника.Орошение носа также может помочь, убирая раздражающие выделения. Вы можете купить спреи для носа с солевым раствором в аптеке или сделать это самостоятельно. Сначала смочите чистую мочалку в тазу, содержащем чайной ложки поваренной соли на каждую чашку воды. Затем поднесите мокрую ткань к ноздрям и вдохните физиологический раствор. Если кажется, что орошение солевым раствором помогает, повторяйте его от одного до трех раз в день.
Постназальное выделение — основная причина затяжного кашля. Но это далеко не единственная причина.
2. Астма. Хрипы и одышка — обычные симптомы астмы. Но не все пациенты с астмой хрипят. Действительно, некоторые просто кашляют.
Астма возникает в результате бронхоспазма, временного обратимого сужения трубок среднего размера, по которым воздух попадает в легкие. В большинстве случаев этот воздух издает свистящий или хрипящий звук, проходя через суженные проходы. Чрезмерное выделение слизи, одышка и кашель — другие классические симптомы астмы.Но при кашлевой астме кашель — единственный симптом.
В большинстве случаев кашлевая астма вызывает стойкий сухой кашель, который возникает круглосуточно, но может начаться ночью. Воздействие аллергенов, пыли или холодного воздуха часто вызывает кашель, как и упражнения.
Если врачи подозревают, что астма является причиной хронического кашля, они могут назначить исследование функции легких для подтверждения диагноза; Если эти тесты не дали результатов, пациентов могут попросить вдохнуть небольшие дозы метахолина, препарата, который часто вызывает хрипы у астматиков.
Другой подход к диагностике кашлевой астмы — посмотреть, реагирует ли кашель на противоастматическое лечение. Врачи часто рекомендуют спрей с бронходилатирующим средством, например, альбутерол (Провентил, Вентолин). Это короткое действие. Таким образом, в дополнение ваш врач может прописать ингаляционный кортикостероид, такой как флутиказон (Flovent), триамцинолон (Azmacort) или будесонид (Pulmicort).
Если у вас хронический кашель, который может быть следствием астмы, попросите врача рассмотреть возможность тестирования или лечения.Но если астма — не ответ, попросите его подумать о третьей ведущей причине продолжающегося кашля.
3. Гастроэзофагеальная рефлюксная болезнь. Так же, как люди удивляются, узнав, что астма может вызывать кашель без хрипов; многие люди были шокированы, узнав, что гастроэзофагеальная рефлюксная болезнь (ГЭРБ) может вызывать кашель без изжоги.
ГЭРБ возникает, когда содержимое желудка движется вверх по потоку, попадая в пищевод, а не вниз в кишечник.Изжога — обычный симптом; также распространены отрыжка, кислый привкус во рту и неприятный запах изо рта. Но кислота также раздражает нервы в нижнем отделе пищевода, и эти нервы могут вызывать кашлевой рефлекс даже без сигнала боли. Фактически, до одной трети пациентов с ГЭРБ не испытывают боли, вместо этого жалуются на кашель, рецидивирующий ларингит или необъяснимую боль в горле.
ГЭРБ сложно диагностировать, когда нет боли. Рентген ласточки с барием и эзофагоскопия могут помочь, но золотым стандартом является мониторинг pH пищевода, при котором пациент проглатывает зонд, который остается в нижнем отделе пищевода в течение 24 часов, чтобы определить присутствие кислоты.Это не так неудобно, как кажется, но дорого и неудобно.
Как и в случае других причин хронического кашля, более простой подход к диагностике — это попробовать лечение. Вы можете начать самостоятельно. Избегайте алкоголя и продуктов, которые часто вызывают ГЭРБ, включая те, которые содержат шоколад, мяту, кофеин, чеснок, лук, цитрусовые, томатный соус или много жира. Ешьте небольшими порциями и никогда не ложитесь раньше, чем через два часа после еды. Принимайте жидкие антациды, особенно перед сном, и подумайте о том, чтобы приподнять изголовье кровати или спать на клиновидной подушке, чтобы содержимое желудка стекало вниз ночью.
Если вы постоянно кашляете примерно через неделю, вы можете добавить безрецептурный кислотный супрессор. Сегодня есть из чего выбрать, включая ранитидин (Зантак), циметидин (Тагамет), фамотидин (Пепцид), омепразол (Прилосек) и лансопразол (Превацид). Более сильные версии доступны по рецепту.
Для контроля ГЭРБ может потребоваться три или четыре недели постепенного усиления терапии. Но если ваша программа не работает, вы, вероятно, кашляете по какой-то другой причине.
4. Хронический бронхит и бронхоэктазия. Хронический бронхит — это стойкое воспаление бронхов, вызывающее сужение дыхательных путей и выделение избыточной слизи. Обычно это происходит из-за употребления табака или длительного воздействия высоких уровней промышленных загрязнителей воздуха. Бронхоэктазия также является результатом хронического воспаления, которое повреждает стенки бронхов. В любом случае воспаление приводит к хроническому кашлю. Наиболее эффективное лечение — бросить курить и избегать загрязнения воздуха.Кроме того, ваш врач может назначить ингалятор кортикостероидов, обычно с бронходилататорами длительного действия. Люди с хроническим бронхитом склонны к обострениям. Врачи называют их обострениями ХОБЛ. Основные симптомы — усиленный кашель, выделение густой темной слизи, одышка и усталость. В курс лечения входят антибиотики и пероральные кортикостероиды, обычно преднизон.
5. Терапия ингибиторами ангиотензинпревращающего фермента (АПФ). Ингибиторы АПФ, такие как эналаприл (Вазотек, дженерик), лизиноприл (Принивил, Зестрил, дженерик), а также многие другие играют важную роль в лечении высокого кровяного давления и сердечной недостаточности.
Многие врачи предпочитают ингибиторы
АПФ, потому что они дают хорошие результаты и имеют мало побочных эффектов, за одним исключением — постоянный кашель. Это происходит примерно у 20% людей, принимающих ингибитор АПФ. Первым симптомом часто бывает просто першение в горле, за которым следует сухой кашель, который может начаться уже через три недели или через год после начала приема лекарства. Как только начинается кашель, он сохраняется и продолжается.
Если кашель легкий, пациенты могут продолжить прием лекарств или они могут кашлять меньше, если они перейдут на другой ингибитор АПФ.Но единственный способ избавиться от сильного кашля, вызванного ингибитором АПФ, — это перейти на другой тип гипотензивных препаратов. К счастью, многие из них доступны, в том числе блокаторы рецепторов ангиотензина (БРА), такие как лозартан (Козаар) и валсартан (Диован) — препараты, которые действуют как ингибиторы АПФ, не вызывая кашля.
Когда беспокоиться о постоянном кашлеХотя хронический кашель обычно не является серьезным, предупреждающие симптомы требуют немедленной медицинской помощи.Симптомы включают:
|
Менее распространенные причины кашля
Среди некурящих на «большую пятерку» приходится более девяти из каждых 10 случаев хронического кашля.Но другие проблемы могут — и вызывают — затяжной кашель.
Инфекции легких вызывают у людей кашель. Большинство случаев пневмонии — это острые инфекции, требующие быстрой диагностики и лечения. Однако некоторые легочные инфекции могут протекать более медленно и вызывать стойкий кашель. Лихорадка — важный ключ к разгадке инфекционных причин постоянного кашля.
Коклюш (коклюш) — инфекция дыхательных путей, которая может вызвать серьезные проблемы у детей, которые не были должным образом иммунизированы вакциной против дифтерии, коклюша и столбняка (АКДС).Коклюш начал появляться у подростков и взрослых, потому что первоначальные бустерные прививки от столбняка и дифтерии не покрывали коклюш, а эффективность вакцины со временем снижается.
Болезнь сердца может маскироваться под заболевание легких, если его основными симптомами являются кашель и одышка. Это обычное явление у пациентов с сердечной недостаточностью (СН). Их кашель наиболее выражен, когда они лежат ровно, поэтому они часто спят, опираясь на подушки.Кашель при СН может быть сухим или с выделением жидкой пенистой белой мокроты. Отек ног, усталость и непереносимость физических упражнений — другие распространенные симптомы СН.
Ненормальное глотание может привести к постоянному кашлю, если пища вызывает кашлевой рефлекс, когда она направляется вниз по «дыхательному горлу», а не по «пищевому тракту». Эта проблема, называемая аспирацией, возникает в основном у людей с инсультом или другими неврологическими заболеваниями, которые препятствуют нормальному глотанию.
Раздражители окружающей среды могут вызывать кашлевой рефлекс не только один раз, но и почти при каждом вдохе воздуха, насыщенного химическими веществами или частицами, от диоксида серы до оксида азота, пыли и плесени.Даже чистый воздух может вызвать кашель, если он слишком сухой или слишком холодный.
Рак легкого определенно входит в список заболеваний, вызывающих постоянный кашель. К счастью, он не стоит на первом месте в списке, по крайней мере, для некурящих.
Напряжение. Психические факторы могут вызывать множество физических симптомов, включая кашель. Психогенный кашель усиливается во время стресса и исчезает во время сна.
Лекарство от кашляЕсли вы не думаете, что кашель — обычная жалоба, просто сходите в ближайшую аптеку.Вы найдете невероятное количество сиропов, спреев, таблеток и леденцов, предназначенных для борьбы с кашлем. Вы также увидите постоянный поток клиентов, которые тратят много денег на покупку продуктов, которые могут оказаться неэффективными. Многие средства от кашля содержат отхаркивающие средства, соединения, предназначенные для разжижения мокроты, облегчая ее отхождение. Гуафенезин — самое популярное отхаркивающее средство. К сожалению, существует мало научных доказательств эффективности отхаркивающих средств. Скорее всего, вы справитесь с таким же успехом, если будете использовать увлажнитель и пить много воды. Средства от кашля также очень популярны. Препараты, отпускаемые без рецепта, такие как декстрометорфан, могут частично подавлять кашлевой рефлекс, способствуя комфорту пациента. Сиропы от кашля с кодеином, отпускаемые по рецепту, более эффективны. При правильном применении средства от кашля могут уменьшить дискомфорт; Однако помните, что, поскольку кашель может иметь полезную функцию, его не всегда следует подавлять. Лекарственные леденцы и леденцы от кашля являются одними из самых продаваемых средств от кашля.Эти продукты содержат различные комбинации ментола, камфары, эвкалиптового масла, меда и других ингредиентов. Как и жидкие лекарства от кашля, некоторые также содержат анестетики местного действия. Несмотря на их популярность, нет никаких доказательств того, что лечебные капли от кашля более эффективны, чем простые леденцы. |
Выявление причин хронического кашля и методы лечения
Не игнорируйте хронический кашель — но не паникуйте только потому, что ваш кашель сохраняется более трех или четырех недель.Чаще всего головоломку можно решить без сложных тестов, а проблему можно решить с помощью простых методов лечения. Фактически, вы можете диагностировать и лечить себя самостоятельно, особенно если причиной является постназальная капля или гастроэзофагеальный рефлюкс. Даже в этом случае ваш врач также может помочь. В большинстве случаев для этого не потребуется ничего, кроме стетоскопа и пары проб лечения. Но если кашель сопровождается выделением мокроты, кровавой мокротой, лихорадкой, потерей веса, ночным потоотделением, одышкой, чрезмерной усталостью или болью в груди, вам следует без промедления обратиться к врачу.
изображение: © Sebarnes | Dreamstime.com
В качестве услуги для наших читателей Harvard Health Publishing предоставляет доступ к нашей библиотеке заархивированного контента.
Обратите внимание на дату последнего обзора или обновления всех статей. На этом сайте нет контента, независимо от даты,
никогда не следует использовать вместо прямого медицинского совета вашего врача или другого квалифицированного клинициста.
Мальчик 5 месяцев с кашлем
01 января 2007 г.
Читать 6 мин.
ДОБАВИТЬ ТЕМУ В ОПОВЕЩЕНИЯ ПО ЭЛЕКТРОННОЙ ПОЧТЕ
Получать электронное письмо, когда новые статьи публикуются на
Укажите свой адрес электронной почты, чтобы получать сообщения о публикации новых статей.Подписаться
Нам не удалось обработать ваш запрос. Пожалуйста, повторите попытку позже. Если у вас по-прежнему возникает эта проблема, обратитесь по адресу [email protected].
Вернуться в Healio
Примечание д-ра Брайена: Эта колонка была написана покойным доктором Хуаном Гвидо Тата Кумана из Венесуэлы.
Мальчик 5 месяцев поступил в больницу с сильным кашлем.Его симптомы начались примерно за две недели до того, как началась заложенность верхних дыхательных путей и более легкий кашель. Его осмотрел в амбулатории первичный врач, который не проводил анализов и не прописывал симптоматическое лечение. Кашель усилился до такой степени, что вызвал некоторую посткашлевую рвоту и кратковременную одышку с цианозом. Он был в остальном здоровым младенцем без каких-либо болезней или хирургических вмешательств. У него не было аллергии, он не получал никаких лекарств, кроме отпускаемых без рецепта противозастойных средств во время его первого визита, и не имел прививок.Единственным его заболевшим была его 18-летняя мать, которая кашляла в течение нескольких недель. Остальная часть его истории, включая рождение и послеродовой анамнез, была ничем не примечательной. В частности, конъюнктивита в анамнезе не было.
Джеймс Х. Брайен, DO
Детское инфекционное заболевание, Детский оздоровительный центр Скотта и Уайта и доцент педиатрии,
Техасский университет A&M, Медицинский колледж, Темпл, Техас.
электронная почта: jhbrien @ aol.com
Обследование показало, что ребенок выглядит нормально, без острого расстройства и выраженной заложенности верхних дыхательных путей. При дыхании обнаруживаются влажные двусторонние хрипы с минимальным хрипом. Во время обследования у него начался кашель (рис. 1), который продолжался более 30 секунд (рис. 2), что привело к кратковременному цианозу смутного цвета. После приступа кашля он выглядел измученным и слабо плакал. В остальном экзамен ничем не примечателен. Общий анализ крови показал 34 000 лейкоцитов с 85% лимфоцитами.Рентгенограмма грудной клетки выявила неспецифический диффузный двусторонний перихилярный паттерн (рис. 3).
Какой у вас диагноз?
- Bordetella pertussis
- Chlamydia trachomatis
- Аденовирус
- Bordetella parapertussis
Ответ
Существует множество подсказок, которые настоятельно рекомендуют выбрать A, Bordetella pertussis . Клиническое течение в сочетании с выраженным лимфоцитозом и близким контактом с его матерью-подростком, страдавшей хроническим кашлем, весьма убедительно.Лабораторное подтверждение может быть получено путем посева на подходящей селективной среде (Regan-Lowe или Bordet-Gengou) или путем полимеразной цепной реакции (ПЦР) надлежащим образом полученного образца.
Образец должен быть получен при появлении подозрения на диагноз, поскольку после начала пароксизмальной стадии выздоровление заметно замедляется. Его следует брать со слизистой носоглотки, предпочтительно с помощью глубокого мазка из носоглотки или путем аспирации. Затем образец следует быстро доставить в лабораторию для обработки.Если он не может попасть в лабораторию за короткое время, можно использовать его размещение в транспортной системе со средой Regan-Lowe (рис. 4).
Тот же образец можно использовать для быстрой идентификации методом прямых флуоресцентных антител (DFA) или ПЦР. У обоих методов есть ограничения. DFA сильно зависит от навыков специалиста, так как может быть много мусора, который будет флуоресцировать, что затруднит идентификацию организма. Кроме того, антисыворотка от животных может содержать антитела против нормальной флоры носоглотки, что приводит к ложноположительным результатам.По этим причинам использование DFA больше не рекомендуется. И, конечно же, ПЦР — это технически сложный тест, требующий специального помещения, которое ограничивает любую возможность заражения воздухом, приводящего к ложным срабатываниям.
В классическом случае, подобном представленному, пациенту не требуется подтверждения для получения лечения. Однако не следует ожидать, что лечение окажет существенное влияние на клиническое течение пациента после того, как болезнь перешла в пароксизмальную стадию.С другой стороны, лечение снизит заразность болезни, тем самым ограничив внутрибольничное распространение. Меры предосторожности в отношении капель рекомендуется в течение трех недель после начала пароксизмальной стадии или пяти дней после начала соответствующей терапии.
Лечением выбора является эстолат эритромицина в течение 14 дней; однако другие макролиды можно использовать с меньшим количеством побочных эффектов и, вероятно, в течение более коротких периодов времени. Согласно Красной книге , азитромицин можно использовать в дозе от 10 мг / кг / день до 12 мг / кг / день в течение пяти дней или кларитромицин в дозе от 15 мг / кг / день до 20 мг / кг / день в течение семи дней. дней можно использовать.Рекомендуемая доза азитромицина для лечения коклюша выше, чем рекомендованная при среднем отите. Если эритромицин назначается младенцу, следует знать и предупреждать родителей о повышенном риске стеноза привратника.
Триметоприм-сульфаметоксазол можно назначать тем, кто не может принимать макролиды. Следует рассмотреть возможность дополнительной терапии кислородом, даже если ребенок не страдает гипоксией между приступами. Использование бронходилататоров должно быть индивидуальным и предназначаться только для пациентов с очевидным бронхоспазмом.В настоящее время нет доказанной роли стероидов или иммуноглобулина. Профилактика макролидом должна быть предложена всем домочадцам и близким людям, независимо от статуса иммунизации. Для получения более подробной информации о коклюше я хотел бы обратиться к Красной книге 2006 г. , в которой есть обширный раздел, посвященный этому заболеванию. Помните, что сейчас подросткам рекомендуется получить одну из новых вакцин Tdap, которая должна иметь большое значение для предотвращения болезней у младенцев.
Choice D, Bordetella parapertussis может вызывать заболевание, похожее на коклюш, но обычно протекает менее серьезно и не имеет лимфоцитоза, типичного для коклюша.Диагноз можно подтвердить теми же методами, что и при коклюше, и лечение такое же.
Chlamydia trachomatis Бронхопневмония может вызывать кашель у младенцев, напоминающий коклюш, но не столь тяжелый, с «отрывистым» кашлем и аналогичной рентгенограммой грудной клетки. Кроме того, представленный пациент находится на верхней границе обычно наблюдаемого возрастного диапазона. Эти пациенты также могут иметь в анамнезе конъюнктивит в период новорожденности, что указывает на перинатальную колонизацию.Диагноз обычно ставится с помощью ПЦР, ДНК-зонда, DFA или иммуноферментного анализа (EIA). Лечение такое же, как и при коклюше.
Аденовирус способен вызывать тяжелый конъюнктивит (рис. 5) и респираторные инфекции, которые могут имитировать коклюш. Я был бы более подозрительным, если бы у ребенка был конъюнктивит, особенно если он геморрагический, одновременно с тяжелым кашлем. Диагноз ставится на вирусную культуру. Некоторые лаборатории могут иметь возможность ПЦР. Вероятно, будут больные, контактирующие с конъюнктивитом и / или пневмонией.С практической точки зрения диагноз изначально будет основан на клиническом подозрении. В случае госпитализации пациенты с аденовирусом должны соблюдать как контактные, так и капельные меры предосторожности и выписываться, как только это станет безопасным. Лечение поддерживающее.
Комментарий
Я впервые встретил доктора Кумана (крайний слева на рис. 6) на одном из национальных семинаров по педиатрическим инфекционным заболеваниям (NPIDS), который он регулярно посещал вместе со своей женой и друзьями из Венесуэлы, Аргентины и Мексики.В конце 25-го NPIDS мы обменялись компакт-дисками, которые были загружены ящиками, которые мы собирали на протяжении многих лет, и этот случай коклюша был среди тех, которые он передал мне. К сожалению, несколько месяцев спустя доктор Кумана неожиданно скончался, и я по-прежнему благодарен ему за его человечность и щедрость.
Как и в Соединенных Штатах, коклюш в Венесуэле не редкость, вероятно, встречается гораздо чаще, чем задокументировано. Однако, как я упоминал выше, недавно рекомендованная вакцина Tdap для подростков и взрослых должна иметь большое значение для защиты этих младенцев от воздействия (как и их матерей-подростков) и, следовательно, предотвращения заражения этим организмом.Хотя я уверен, что мой иммунитет к коклюшу довольно высок из-за анамнестической реакции на повторяющееся воздействие на протяжении многих лет, я планирую сделать вакцину, как только она появится в нашем учреждении, пока я еще достаточно молод, чтобы ее принимать. Adacel Санофи Пастер одобрен для пациентов в возрасте до 64 лет, и мое время на исходе.
Между прочим, организм, B. pertussis, , был назван в честь лауреата Нобелевской премии бельгийского бактериолога Жюля Жана Батиста Винсента Борде (1870-1961), описавшего бациллу, и вместе со своим зятем Октав Гэнгоу разработал давно используемые селективные среды для выращивания организмов.Слово «коклюш» происходит от латинского слова «сильный кашель». Однако для некоторых младенцев это могло быть названо tussis mortalis, что с латыни означает «кашель, ведущий к смерти», поскольку смертность младенцев до педиатрической интенсивной терапии и использования вакцины против коклюша была обычным явлением.
Наконец, в последние годы я был обеспокоен тем, что война (войны) и связанные с ними жертвы исчезли с первых полос и были отнесены ко второму или третьему разделу, если вообще упоминались. Однако кажется, что для тех, кто считает (избирателей), он все еще в центре внимания.Во всех предыдущих конфликтах медицинский корпус различных служб всегда вносил улучшения в лечение травм и лечение определенных заболеваний. Было бы неплохо сделать обзор «уроков, извлеченных» из этих конфликтов (Ирак и Афганистан), которые могут помочь в мирное время. Если вы знаете о новых инновациях или методах лечения, появившихся в этих областях, дайте мне знать, и я соберу информацию и сообщу в следующей колонке, или, что еще лучше, позвольте одному из вас стать приглашенным обозревателем. тоже самое.Пожалуйста, оставайтесь на связи по адресу [email protected].
Ваш диагноз? — это ежемесячное тематическое исследование, представленное в Инфекционные заболевания у детей , с информацией о лечении и последующим обсуждением.
ДОБАВИТЬ ТЕМУ В ОПОВЕЩЕНИЯ ПО ЭЛЕКТРОННОЙ ПОЧТЕ
Получать электронное письмо, когда новые статьи публикуются на
Укажите свой адрес электронной почты, чтобы получать сообщения о публикации новых статей.Подписаться
Нам не удалось обработать ваш запрос. Пожалуйста, повторите попытку позже. Если у вас по-прежнему возникает эта проблема, обратитесь по адресу [email protected].
Вернуться в Healio
Симптомы и причины кашля | Бостонская детская больница
Существует несколько различных типов кашля, в том числе:
«Лай» Кашель
Этот кашель обычно вызывается крупом, вызванным аллергией, изменением температуры ночью или, чаще всего, вирусной инфекцией верхних дыхательных путей.
Когда дыхательные пути маленького ребенка воспаляются, они могут опухать вокруг голосовых связок, что затрудняет дыхание.
У детей младше 3 лет круп чаще всего возникает из-за узких дыхательных путей — у некоторых детей он возникает практически каждый раз, когда у них возникает респираторное заболевание.
Круп может возникнуть внезапно посреди ночи, что может пугать как вас, так и вашего ребенка.
Хотя в большинстве случаев можно лечить дома, если вы подозреваете, что у вашего ребенка круп, позвоните врачу вашего ребенка, чтобы определить, нужно ли вашему ребенку навещать его или ее.
Коклюш
Коклюш на самом деле возникает после кашля, когда ребенок пытается сделать глубокий вдох после нескольких кашлей подряд.
Если ваш ребенок издает «коклюш» (который на самом деле звучит как «обруч») после сильных приступов быстрого кашля, это, скорее всего, симптом коклюша (коклюша), особенно если ваш ребенок не болел дифтерией / столбняком. вакцинация против коклюша (АКДС).
Младенцы с коклюшем обычно не кричат после продолжительных эпизодов кашля, но они могут не получать достаточно кислорода или даже перестать дышать из-за этого заболевания.
У младенцев и очень маленьких детей коклюш может быть смертельным, поэтому немедленно обратитесь к врачу вашего ребенка.
Кашель с хрипом:
Когда кашель сопровождается свистящим звуком, когда ребенок выдыхает (выдыхает), это признак того, что что-то может частично блокировать нижние дыхательные пути.
Это может быть вызвано отеком из-за респираторной инфекции (например, бронхиолита или пневмонии), астмы или застревания предмета в дыхательных путях.
Обратитесь к врачу вашего ребенка, если у вашего ребенка эта проблема не возникает часто, и у вас есть лекарство, такое как ингалятор или небулайзер, с инструкциями о том, как использовать это лекарство для домашнего лечения астмы вашего ребенка.
Если кашель и хрипы не улучшаются с помощью лекарств, обратитесь к врачу вашего ребенка.
Стридор:
Хотя обычно при выдохе хрипит, стридор (произносится: stry-door) — это шумное резкое дыхание (некоторые врачи описывают его как грубый музыкальный звук), который слышится, когда ребенок вдыхает (вдыхает).
Чаще всего это вызвано отеком верхних дыхательных путей, обычно из-за вирусного крупа.
Однако иногда это вызвано более серьезной инфекцией, называемой эпиглоттитом, или посторонним предметом, застрявшим в дыхательных путях ребенка.
Если у вашего ребенка стридор, немедленно обратитесь к врачу.
Внезапный кашель:
Когда ребенок внезапно начинает кашлять, это может означать, что он проглотил пищу или жидкость «не в том направлении» (в дыхательные пути) или что-то (немного еды, рвота или, возможно, даже небольшая игрушка или монета) попало в него. ее горло или дыхательные пути.
Кашель помогает очистить дыхательные пути и может продолжаться около минуты просто из-за раздражения горла или дыхательных путей.
Но если кашель не проходит или у вашего ребенка проблемы с дыханием, обратитесь к врачу.
Не пытайтесь прочистить горло пальцем, так как вы можете протолкнуть препятствие еще дальше по дыхательному горлу.
Ночной кашель:
Сильный кашель усиливается ночью, потому что заложенность носа и носовых пазух у ребенка стекает по горлу и вызывает раздражение, когда ребенок лежит в постели.Это проблема только в том случае, если ваш ребенок не может заснуть.
Астма также может вызывать ночной кашель, потому что дыхательные пути более чувствительны и становятся более раздражительными в ночное время.
Дневной кашель:
Обычными виновниками являются аллергия, астма, простуда и другие респираторные инфекции.
Холодный воздух или активность могут усилить этот кашель, и они часто проходят ночью или когда ребенок отдыхает.
Убедитесь, что в вашем доме ничто, например освежитель воздуха, домашние животные или дым, не вызывает у ребенка кашля.
Кашель при простуде:
Поскольку большинство простудных заболеваний сопровождаются кашлем, у вашего ребенка совершенно нормально развиваться влажный или сухой кашель при простуде.
Кашель обычно длится около недели, часто после того, как исчезнут все другие симптомы простуды.
Кашель с жаром:
Если у вашего ребенка кашель, умеренная температура и насморк, скорее всего, он просто простудился.
Но кашель с температурой 102 градусов по Фаренгейту (39 градусов по Цельсию) или выше может означать пневмонию, особенно если ваш ребенок вялый и часто дышит. В этом случае немедленно обратитесь к врачу вашего ребенка.
Кашель с рвотой:
Дети часто кашляют так сильно, что у них срабатывает рвотный рефлекс, вызывая рвоту.
Обычно это не повод для беспокойства, если рвота не продолжается.
Кроме того, если у вашего ребенка кашель с простудой или обострение астмы, его может вырвать, если в желудок попадет много слизи, вызывающей тошноту.
Постоянный кашель:
Кашель, вызванный простудой, может длиться от нескольких недель до трех недель, особенно если у вашего ребенка одна простуда сразу за другой.
Астма, аллергия или хроническая инфекция носовых пазух или дыхательных путей также могут быть причиной длительного кашля.
Если кашель вашего ребенка длится более месяца, вам следует назначить визит к врачу вашего ребенка.
Кашель у младенцев:
Кашель может утомить детей младше 6 месяцев, поэтому внимательно следите за любым кашлем, который развивается у вашего ребенка.
Эти младенцы также относятся к группе населения, наиболее подверженной риску осложнений от респираторно-синцитиального вируса (РСВ), который чаще всего встречается зимой. RSV вызывает простуду и ушные инфекции у детей старшего возраста и взрослых, но у младенцев он может вызвать бронхиолит и пневмонию и привести к серьезным респираторным проблемам. Заболевание начинается как обычная простуда, но усиливается, пока у ребенка не появятся хрипы, кашель и затрудненное дыхание.
Некоторым детям может потребоваться госпитализация для получения кислорода и жидкостей.
Когда мне следует позвонить детскому врачу?
В большинстве случаев кашель в детстве не вызывает беспокойства. Однако в некоторых случаях вам следует проконсультироваться с врачом на всякий случай. Позвоните врачу вашего ребенка, если ваш ребенок:
имеет проблемы с дыханием или тяжело дышит
имеет синий или тусклый цвет губ, лица или языка
имеет высокую температуру (особенно у младенцев или при отсутствии заложенности носа или насморка; обратитесь к врачу вашего ребенка, если температура у ребенка младше 3 месяцев).
— младенец (3 месяца или младше), кашляющий более нескольких часов
издает «кричащий» звук, когда она дышит после кашля
кашляет кровью (если у вашего ребенка недавно было кровотечение из носа, это обычно не проблема)
имеет стридор на вдохе
имеет хрипы при выдохе (если у вас еще нет инструкций по ведению астмы в домашних условиях от врача вашего ребенка)
вялый или капризный.
Как диагностировать кашель вашего ребенка и ухаживать за ним
Понимание того, что у вашего ребенка начался кашель, может настораживать. Кроме того, часто бывает сложно определить причину кашля вашего ребенка и степень его серьезности. Прежде чем слишком волноваться, помните, что кашель сам по себе часто не является признаком серьезного заболевания.
В этом посте эксперты Mustela исследуют различные состояния, которые могут вызывать кашель вашего ребенка, на что может указывать звук кашля вашего ребенка и как лучше всего позаботиться о вашем маленьком пучке радости.
Что вызывает кашель?
Кашель — это естественный рефлекс, вызванный раздражителем дыхательной системы. Раздражителем может быть фактор окружающей среды, такой как пыль, пыльца или дым, или это может быть воспаление гортани, трахеи, бронхов или альвеол.
Вы можете не знать, что кашель на самом деле является естественной защитной мерой, предпринимаемой организмом для очистки дыхательных путей. Хотя кашель может быть признаком болезни, важно помнить, что это также признак того, что организм защищает себя.
Что может вызывать кашель у вашего ребенка?
Простуда или грипп
В большинстве случаев причиной кашля вашего ребенка будет простуда или грипп. Поскольку оба эти состояния вызваны вирусами, быстрого лечения не существует. Антибиотики не всегда эффективны, так как они убивают только бактерии.
По данным клиники Майо, несмотря на то, что существуют сезонные вакцины для предотвращения гриппа, их можно делать только детям старше шести месяцев.Всегда уточняйте у педиатра, подходят ли вашему ребенку сезонные вакцины.
Лучшее, что можно сделать для вашего малыша при простуде или гриппе, — это вылечить симптомы и подождать, пока его иммунная система не подавит вирус.
Аллергия
Аллергия — еще одна частая причина кашля у маленьких детей. Если у вас есть домашние животные, проблема может быть в перхоти животных. Если сейчас весна, первопричиной может быть пыльца цветущих деревьев и цветов.
Постарайтесь хорошо подмести и тщательно очистить дом, чтобы воздух и поверхности в тех местах, где ваш ребенок проводит большую часть своего времени, не содержали раздражителей.
Наконец, всегда следите за тем, чтобы ваш ребенок не подвергался воздействию дыма, выхлопных газов или загрязнений.
Бронхит
Бронхит — это воспаление бронхов, больших и средних дыхательных путей в легких. По оценкам, около 6% детей заболевают бронхитом ежегодно.Подобно простуде и гриппу, бронхит является вирусной инфекцией, поэтому его нельзя лечить антибиотиками.
Большинство случаев бронхита проходят самостоятельно в течение семи-десяти дней.
Пневмония
Пневмония — это воспаление альвеол, крошечных воздушных мешочков в легких. Это состояние может быть вызвано бактериальной или вирусной инфекцией. Вакцинация от бактериальной пневмонии, известной как PCV13, доступна и считается безопасной для детей старше двух месяцев.
Что касается вирусной пневмонии, такой как простуда и грипп, то здесь нет прививок или лекарств.
Астма
Астма — хроническое заболевание, вызванное воспалением дыхательных путей легких. По данным CDC, в 2015 году астмой болели 4,7% детей в возрасте до пяти лет.
Астма вызывает короткие приступы сильного кашля. Эти приступы кашля могут быть вызваны пылью, пыльцой, шерстью животных, дымом, загрязнением окружающей среды или физическими упражнениями. Астма часто ухудшается ночью, поэтому, если у вашего ребенка часто бывают приступы кашля ночью, но редко в течение дня, это может быть признаком того, что ваш ребенок астматик.
Круп
Круп — это инфекция трахеи, обычно называемая дыхательным горлом. Поскольку инфекция распространяется выше в дыхательной системе, а не в легких, она часто вызывает кашель, похожий на лай. Круп — это вирусная инфекция, но обычно она недолговечна и проходит через четыре-пять дней.
Коклюш
Коклюш, официально называемый коклюшем, — очень заразная бактериальная инфекция. Симптомы коклюша включают приступы сильного кашля, которые вызывают боль в груди, рвоту или истощение.Антибиотики эффективны при лечении коклюша и обычно излечивают болезнь примерно за неделю.
Кроме того, существует серия прививок от коклюша, которые педиатр может начать делать, когда вашему ребенку исполнится два месяца.
RSV
Респираторно-синцитиальный вирус, более известный как RSV, представляет собой тип вируса, поражающий дыхательные пути. Этот вирус поражает детей в возрасте двух лет и младше, но, несмотря на то, что он очень заразен, у большинства детей он, скорее всего, не вызовет ничего, кроме простуды.
Тем не менее, внимательно следите за своим малышом. Если их симптомы становятся более серьезными, например хрипы или затрудненное дыхание, немедленно обратитесь к врачу.
RSV обычно проходит от двух до восьми дней, но симптомы могут длиться до трех недель. Зимние месяцы и ранняя весна — это время, когда дети наиболее восприимчивы к RSV.
Если у вашего ребенка ослабленная иммунная система или серьезные симптомы, он может вдохнуть какое-либо противовирусное лекарство через небулайзер для дыхательной машины, чтобы избавиться от симптомов.Распылитель принимает жидкий раствор и превращает его в туман, который можно вдохнуть через нос, используя мундштук или маску для лица, чтобы добраться до легких.
Хотя стероиды доказали свою эффективность при лечении большинства типов кашля, связанных с астмой и крупом, они не эффективны при кашле, связанном с RSV.
Рефлюкс
Младенческий рефлюкс может быть причиной кашля вашего малыша … как бы странно это ни звучало. Это связано с тем, что пища может подниматься из желудка вашего ребенка и вызывать его срыгивание.Кашель — один из основных симптомов рефлюкса у младенцев и детей раннего возраста.
Обратите внимание на приступы кашля у ребенка. Если они возникают рядом с кормлением или сразу после него, рефлюкс может быть причиной кашля вашего ребенка.
Лечение рефлюкса включает:
- Поднимите изголовье детской кроватки или люльки
- Держите ребенка в вертикальном положении не менее 30 минут после кормления
- Частое кормление ребенка меньшим количеством пищи
Какой кашель у вашего ребенка?
Ваш ребенок может испытывать несколько различных типов кашля.Важно определить тип кашля у вашего ребенка, поскольку разные виды кашля часто указывают на разные заболевания. Вот список наиболее распространенных видов кашля и способов их распознать:
Сухой зудящий кашель
Это хриплый, царапающий кашель, вызывающий зуд задней стенки глотки при дыхании или глотании. Сухой зудящий кашель может сопровождаться заложенностью носа, болью в горле и / или низкой температурой. Сухой кашель не вызывает выделения слизи и чаще всего вызван простудой, гриппом или аллергией.
Влажный слизистый кашель
Влажный слизистый кашель легко распознать, потому что он часто приводит к выделению мокроты у ребенка при кашле. Во время кашля ребенок может издавать булькающий звук — слизь, проталкиваемая через дыхательные пути.
Мокрый кашель часто сопровождается насморком, слезотечением и / или плохим аппетитом и может быть признаком бронхита или пневмонии.
Свистящий кашель
Как вы могли догадаться по названию, свистящее дыхание, когда ваш ребенок кашляет или даже просто вдыхает и выдыхает, означает, что у вашего ребенка хриплый кашель.Свистящий кашель бывает при простуде, бронхите и пневмонии.
Хотя не стоит беспокоиться о слабом хрипе, немедленно обратитесь к врачу, если у него возникнут серьезные затруднения с дыханием.
Короткий лающий кашель
Лающий кашель — это короткий кашель, похожий на лай тюленя или маленькой собаки. Кашель вызван быстрым и мощным потоком воздуха, выходящим из дыхательного горла вашего ребенка. Лающий кашель обычно вызывается крупом.
Коклюш
Коклюш определяется длительными приступами сильного кашля, из-за которых ваш ребенок издает коклюш.Коклюш чаще всего вызывается одноименной болезнью. Если у ребенка коклюш, лучше всего отвести ребенка к врачу, так как он часто легко лечится антибиотиками.
Стридор
Свистящее дыхание обычно возникает, когда ребенок выдыхает (выдыхает). С другой стороны, стридор возникает, когда ваш ребенок вдыхает (вдыхает). При использовании стридора вы заметите шумное, резкое дыхание.
Этот тип кашля вызывается отеком верхних дыхательных путей в результате крупа.Иногда это может быть вызвано более серьезной инфекцией или предметом, застрявшим в дыхательных путях. Немедленно обратитесь к врачу вашего ребенка, если вы заметили у вашего малыша признаки стридорного кашля.
Ночной кашель
Чаще всего кашель вашего малыша усиливается ночью. Это происходит из-за скопления жидкости из носа и носовых пазух вашего ребенка, что вызывает раздражение, когда ребенок ложится. Этот тип кашля может стать проблемой, если ваш малыш не может спать.
Как лучше всего лечить кашель вашего ребенка
Ухаживая за кашляющим ребенком, никогда не давайте ему лекарства от простуды, отпускаемые без рецепта.FDA выпустило несколько предупреждений о том, что безрецептурные препараты от кашля и простуды небезопасны для детей в возрасте до 2 лет.
Если вашему ребенку два или три года, лучше посоветоваться с врачом, прежде чем давать ему какие-либо лекарства от кашля или простуды.
Растирание груди успокаивает и готовит ребенка к хорошему сну. Используйте массаж грудной клетки, чтобы лечить кашель вашего ребенка, нежно массируя им грудь ребенка, чтобы облегчить дискомфорт при дыхании. Это поможет успокоить и расслабить вашего малыша.
Помните, лучший способ вылечить ребенка — это устранить симптомы и сделать так, чтобы они чувствовали себя максимально комфортно. Вот еще несколько отличных способов утешить вашего ребенка, пока его тело борется с болезнью:
- Горячие жидкости: успокаивает горло и восполняет потери жидкости при кашле и чихании
- Куриный суп с лапшой: снимает дискомфорт в горле и оставляет животик счастливым
- Гигиена: предотвращайте распространение микробов, регулярно мыть ребенку руки и нос.
- Физиологические капли для носа: помогают очистить носовые пазухи и облегчить дыхание
- Маленькая ложка меда: помогает очистить носовые пазухи и облегчает дыхание * (Примечание: педиатры рекомендуют подождать, пока вашему ребенку исполнится не менее 12 месяцев, прежде чем вводить мед.)
- Используйте увлажнитель воздуха: расслабляет горло, дыхательное горло и легкие. Также хорош для кожи
- Холодный воздух: уменьшает раздражение дыхательной системы
- Ацетаминофен и ибупрофен: младенцам старше шести месяцев и весом не менее 12 фунтов можно давать небольшие дозы этих препаратов для облегчения боли.
- Отрегулируйте положение для сна, например, приподняв изголовье детской кроватки или люльки.
- Отдых: Ничто так не помогает организму заживать, как старый добрый отдых
Когда отвести ребенка к врачу
В большинстве случаев причиной кашля вашего ребенка является простуда или грипп.Эти заболевания вызываются вирусами, поэтому врач мало что может сделать, чтобы вылечить вашего ребенка. Лучше всего подождать, пока вирус исчерпает себя, и позволить иммунной системе вашего ребенка делать свою работу.
С учетом сказанного, безусловно, бывают случаи, когда вам следует отвести ребенка к врачу:
- Лихорадка: лихорадка 100,4 ° F или выше у младенцев в возрасте до трех месяцев или лихорадка 101 ° F или выше у детей в возрасте от шести месяцев до трех лет
- Затрудненное дыхание: затрудненное дыхание, особенно затруднение при вдохе
- Быстрое или прерывистое дыхание: очень быстрое и поверхностное дыхание или прерывистое дыхание, которое включает длинные паузы между вдохами
- Обесцвеченные губы: синие или фиолетовые губы
- Обесцвеченная мокрота: Черная мокрота или мокрота с прожилками крови
- Кричащие звуки: коклюш во время сильного кашля соответствует
- Длительный кашель: симптомы кашля или простуды, длящиеся более недели
Успокаивает кашель вашего ребенка
В какой-то момент у всех младенцев разовьется кашель.Хотя трудно увидеть, как ваш малыш испытывает дискомфорт, болезнь скоро пройдет. А пока вы можете многое сделать, чтобы помочь своему ребенку почувствовать себя лучше.
И не забывайте обильно обнимать и целовать своего драгоценного малыша. Ничто так не помогает ребенку чувствовать себя лучше, как небольшой дополнительный прием от мамы и папы!
Симптомы, лечение и когда обращаться к врачу
Коклюш — еще одно название коклюша (согласно TUSS iss). Это заразная инфекция дыхательных путей, вызываемая бактериями (микробами).Микробы легко распространяются при вдыхании капель от инфицированного человека, который кашляет, чихает, смеется или разговаривает с вами рядом. Иногда коклюш можно заразить, прикоснувшись к чему-нибудь, на котором находятся микробы.
Коклюш получил свое название от высокотонального «кричащего» звука, который больной издает в конце кашля, когда он или она задыхается. Не все люди с коклюшем издают этот звук.
Коклюш может возникнуть в любом возрасте, но чаще всего встречается у младенцев и детей младше 4 лет.Наибольшему риску подвержены люди, которые не были полностью иммунизированы (получили все прививки или «детские прививки»).
В группе риска:
- Младенцы, не получившие 3 вакцины (DTaP) до 3 лет. Рекомендуется 5 DTaP к 6 годам.
- Дети и подростки, которым не делали ревакцинацию (Tdap), рекомендуется в возрасте 11 лет. Защита от вакцины со временем проходит.
- Взрослые, не прошедшие полную иммунизацию, включая ревакцинацию
Взрослые также могут быть носителями.У них может не быть симптомов, но они способны заразить других.
Симптомы коклюша
Стадия 1: В первые несколько дней у вашего ребенка будут проявляться симптомы простуды или гриппа, такие как насморк, чихание и легкий кашель. Лихорадки мало или нет.
Стадия 2: Начиная со второй недели, начинаются типичные приступы «кричащего» кашля, которые могут длиться 6 недель. Некоторые дети могут издавать удушающие звуки вместо крика.
- Во время приступа кашля ваш ребенок будет задыхаться, задыхаться или не может отдышаться.Его лицо может быть красным или голубоватым.
- У очень маленьких детей в качестве основного симптома может быть остановка дыхания (апноэ). Цвет кожи может стать тусклым или синим.
- Заклинания могут длиться больше минуты. У ребенка может быть до 50 приступов кашля в день.
- Заклинания могут быть вызваны едой, питьем, зевотой, чиханием или вдыханием холодного воздуха. Они могут возникнуть в любое время, но чаще возникают ночью и сразу после пробуждения.
- Рвота обычна во время и после приступа кашля.
- Ребенок, вероятно, откашливает большое количество густой вязкой слизи после того, как приступ кашля закончится.
Стадия 3: Ребенок может время от времени кашлять или кричать в течение года после этого.
Что делать
- Коклюш часто пугает и ребенка, и родителей. Постарайтесь сохранять спокойствие.
- Оставайтесь с ребенком во время приступа кашля.
- Положите ребенка на животик лицом в сторону.Голова должна быть немного ниже остального тела (рисунок 1). Это поможет ребенку откашляться, не подавившись слизью.
- Держите наготове шприц с грушей или NoseFrida ® для удаления слизи ( Рисунок 1 ).
- Часто давайте ребенку небольшое количество еды и жидкости. Обычно лучше давать прозрачные жидкости, чем молоко или смеси. Некоторыми примерами прозрачных жидкостей являются Pedialyte ® , разбавленный Gatorade ® и прозрачный бульон.Часто ваш ребенок будет лучше есть после кашля и отрыгивания слизи.
Когда обращаться за экстренной помощью
Позвоните в службу 911 или обратитесь в пункт неотложной помощи, если ваш ребенок:
- Прекращает дыхание
- Посинение от кашля
- Имеется изъятие
Когда звонить врачу
Позвоните врачу, если у вашего ребенка:
- Приступы кашля, которые длятся дольше и случаются чаще
- Лихорадка
- Моложе 3 месяцев и ректальная температура более 100.4 ° F
- Возраст старше 3 месяцев и температура в прямой кишке или подмышечных впадинах (подмышечных впадинах) выше 102 ° F, не купируемая лекарствами
- 4 года и старше, температура ротовой полости выше 102 ° F в течение более 3 дней, не снижается при приеме лекарств
- Снижение аппетита
- Проблемы с питьем жидкости, нехватка жидкости или признаки обезвоживания
- Сухость или липкость во рту
- Нет слез, запавшие глаза
- Очень темная моча с резким запахом или отсутствие мочеиспускания в течение 6-8 часов
- Очень слабый и трудно разбудить
Лечение
- Если диагноз подтвердится, врач назначит антибиотик. Важно сразу же начать прием лекарства и давать его в течение предписанного количества дней, даже если вашему ребенку стало лучше.
- При лихорадке вы можете дать ацетаминофен (Тайленол ® ) или ибупрофен (Мотрин ® или Адвил ® ). Прочтите этикетку, чтобы узнать правильную дозу для возраста вашего ребенка.
- Не давайте ибупрофен детям младше 6 месяцев. Не давайте аспирин или продукты, содержащие аспирин.
- Не давайте безрецептурные лекарства от простуды или кашля, не посоветовавшись с врачом.Они не помогут при кашле и могут нанести вред.
Профилактика
- Каждому, кто заразился коклюшем, может потребоваться лечение антибиотиками.
- Коклюш можно предотвратить, обеспечив вакцинацию вашей семьи.
- Беременным женщинам следует сделать бустерную прививку Tdap.
- Научите ребенка кашлять или чихать в платок или рукав рубашки.
- Часто мойте руки водой с мылом, особенно после кашля или прикосновения к чему-либо, что может содержать бактерии.
- Продезинфицируйте игрушки и другие предметы, от которых кашляет ваш ребенок, водой с мылом или другим бытовым дезинфицирующим средством. Бактерии могут жить на этих вещах в течение нескольких дней.
- Не используйте вместе чашки для питья, столовые приборы, салфетки и другие личные вещи.
Чего ожидать, если вашего ребенка госпитализируют
- Врач назначит анализ слизи, взятой тампоном из задней части носа вашего ребенка.
- Сначала вашему ребенку будут применяться меры предосторожности против образования капель.Это означает, что вам нужно будет носить маску при тесном контакте с ребенком.
- Вашему ребенку могут дать дополнительный кислород, чтобы облегчить ему дыхание.
- К вашему ребенку может быть прикреплен кардиомонитор, потому что иногда у ребенка может снизиться пульс во время приступа кашля.
- Вашему ребенку будут вводить жидкости через капельницу, если у него рвота или он плохо принимает жидкости через рот.
Когда ваш ребенок может вернуться в школу или детский сад
О случаях коклюша необходимо сообщать в местный департамент здравоохранения.Сообщите в школу или детский сад, что у вашего ребенка коклюш. Школьному персоналу важно знать об этом, чтобы другие родители и учителя могли следить за симптомами или лечиться.
Если лечащий врач вашего ребенка даст согласие, ваш ребенок может вернуться в школу после 5 дней лечения антибиотиками. Детям, не принимающим антибиотики, необходимо подождать 21 день после начала кашля.
Коклюш (коклюш) (PDF)
HH-I-58 13.10, редакция 18.09. Авторское право 1987 г., Национальная детская больница
5 видов кашля и когда обращаться к врачу
2 года 3 месяца назад
Кашель — один из наиболее распространенных симптомов детских болезней, который иногда трудно лечить, часто нарушая сон и повседневную жизнь.
Хотя кашель может казаться ужасным, обычно это не признак серьезного заболевания. Фактически, кашель — это здоровый и важный рефлекс, который помогает защитить дыхательные пути в горле и груди.
Но иногда кашель вашего ребенка или ваш собственный кашель требует обращения к врачу. Понимание того, что могут означать различные типы кашля, поможет вам узнать, как их лечить и когда обращаться к врачу.
ПОДРОБНЕЕ: Что делать, если у моего ребенка симптомы коронавируса
1.Влажный и продуктивный
Что это значит? Слизь течет по задней стенке глотки ночью (известная как постназальный отек), и, скорее всего, есть насморк, с которым нужно бороться.
Вероятная причина: Инфекция (например, простуда, синусит или пневмония) или аллергия.
Как лечить? Используйте физиологические капли в нос и предложите много жидкости, чтобы разжижить слизь. Молочные продукты (молоко, йогурты и т. Д.) Часто могут сгущать слизь, поэтому их следует ограничивать по возможности, хотя маленьким детям до одного года все равно будет необходимо молоко для их ежедневного потребления питательных веществ.Если у вашего ребенка наряду с кашлем повышается температура, обратитесь к врачу, чтобы исключить более серьезную инфекцию.
2. Сухой и рассыпчатый
Что это значит? В дыхательных путях вашего ребенка есть раздражение
Вероятная причина: Инфекция, аллерген или другой раздражитель, такой как пыль, пыльца или дым, выделяющий мало слизи или не выделяющий ее.
Как лечить? Успокойте его, как влажный кашель, с помощью капель для носа и большого количества жидкости.Если вы подозреваете, что кашель связан с аллергией, постарайтесь ограничить воздействие на ребенка и подождите. Если вы обеспокоены, обратитесь к врачу.
ПОДРОБНЕЕ: Как выполнить СЛР ребенку
3. Звучит как лай тюленя или собаки
Что это значит? Дыхательные пути вашего ребенка сужены и / или воспалены.
Вероятная причина: Круп, вирусная инфекция, которая обычно усиливается ночью.
Как лечить? Посидите с малышом на коленях в душной ванной на 15-20 минут или выйдите на свежий воздух, если он прохладный (не холодный).Если у нее серьезные проблемы с дыханием, обратитесь в больницу для лечения.
ПРОЧИТАЙТЕ БОЛЬШЕ: Болезнь в яслях: когда мне следует держать ребенка дома?
4. Свистящее дыхание
Что это значит? У вашего ребенка есть слизь, которую необходимо вывести из дыхательных путей, или у нее постназальное выделение.
Вероятная причина: Астма или бронхиолит, инфекция легких дыхательных путей, которая обычно наблюдается у детей в возрасте до трех лет.
Как лечить? Обратитесь к врачу, чтобы узнать, что именно происходит. Если у вашего ребенка астма, возможно, придется подправить лекарство. Если это инфекция, возможно, вам понадобятся антибиотики.
5. Сильный кашель, за которым следует крик
Что это значит? Ваш ребенок буквально откашливает воздух из легких, а затем делает глубокий вдох.
Вероятная причина: Коклюш, бактериальная инфекция, известная как коклюш.
Как лечить? Немедленно вызовите врача. Чтобы сделать ребенка менее заразным, могут быть прописаны антибиотики, но они не избавят от кашля и не уменьшат его продолжительность. Это может быть опасной инфекцией для младенцев, поэтому так важно не прекращать прививку от коклюша.
Читать дальше: Что делать, если у моего ребенка лихорадочный припадок
Когда звонить врачу
В большинстве случаев детский кашель — это не повод для беспокойства.Однако позвоните своему врачу, если ваш ребенок:
- имеет проблемы с дыханием или тяжело дышит
- дышит быстрее обычного
- имеет синий или тусклый цвет губ, лица или языка
- имеет высокую температуру (особенно если ваш ребенок кашляет, но у него нет насморка или заложенности носа)
- имеет лихорадку, ему меньше трех месяцев
- — младенец (трех месяцев или младше), кашляющий более нескольких часов
- издает кричащий звук при вдохе после кашля
- кашляет кровью
- имеет стридор (шумный или музыкальный звук) при дыхании
- имеет хрипы при выдохе (если у вас еще нет плана домашнего лечения астмы от врача)
- слабый, капризный или раздражительный
- обезвоженный
Что сделает ваш врач
Один из лучших способов диагностировать кашель — это выслушать.Знание того, как звучит кашель, поможет вашему врачу решить, как лечить вашего ребенка. Лечение разных типов кашля может варьироваться в зависимости от причины.
Поскольку большинство кашля вызывается вирусами, врачи обычно не назначают антибиотики от кашля. Кашель, вызванный вирусом, просто должен пройти. Вирусная инфекция может длиться до двух недель.
Если кашель не дает ребенку уснуть, лекарства от кашля не нужны. Они могут помочь ребенку перестать кашлять, но не устраняют причину кашля.Если вы решите использовать безрецептурные лекарства от кашля, поговорите со своим фармацевтом, чтобы узнать правильную дозу и убедиться, что они безопасны для вашего ребенка.
Факты о кашле
Ночной кашель: Сильный кашель усиливается ночью. Когда ваш ребенок простужен, слизь из носа и носовых пазух может стекать в горло и вызывать кашель во время сна. Это проблема только в том случае, если кашель не дает уснуть. Астма также может вызывать ночной кашель, потому что дыхательные пути становятся более чувствительными и раздражительными в ночное время.
Дневной кашель: Холодный воздух или активность могут усилить кашель в дневное время. Постарайтесь убедиться, что ничто в вашем доме — например, освежитель воздуха, домашние животные или дым (особенно табачный дым) — не вызывает у ребенка кашля.
Кашель с лихорадкой: У ребенка кашель, умеренная температура и насморк, вероятно, простуда. Но кашель с температурой 39 ° C (102 ° F) или выше иногда может быть вызван пневмонией, особенно если ребенок слаб и дышит быстро.В этом случае немедленно обратитесь к врачу.
Кашель со рвотой: Дети часто кашляют так сильно, что у них запускается рвотный рефлекс, вызывая рвоту. Кроме того, у ребенка, который кашляет при простуде или приступе астмы, может рвать, если в желудок попадает много слизи, вызывающей тошноту. Обычно это не повод для беспокойства, если рвота не прекращается.
Домашние средства
Детям от года и старше при необходимости можно давать чайную ложку меда.Разжижает выделения и смягчает кашель.
Помогите ребенку пить много жидкости. Хорошая гидратация разжижает слизь, что облегчает кашель и высморкаться.
Подоприте изголовье детской кроватки или кровати, чтобы уменьшить ночной кашель. Быстрый и эффективный способ сделать это — подложить под изголовье матраса подушку, которая будет немного приподнимать вашего ребенка и не будет двигаться и смещаться ночью.
Нужна дополнительная информация о кашле? Задайте нам вопрос в разделе комментариев ниже.
Поделитесь этой статьей, чтобы связаться с каждым на Facebook, Instagram, Twitter и Pinterest
Простуда новорожденного: симптомы, лечение и риски
У новорожденного ребенка рано начинает формироваться иммунная система. Но до того, как этот ранний иммунитет полностью разовьется, ребенок может быть склонен к заражению и вынужден бороться с такими вирусами, как простуда.
Простуда у новорожденных встречается реже, потому что у них есть иммунитет от матери.Этот иммунитет проходит примерно к 6 месяцам, а затем простуды становятся более распространенными.
Родителям или опекунам может быть страшно наблюдать за новорожденным, заболевшим простудой. Но эти заболевания жизненно необходимы, чтобы помочь телу ребенка научиться бороться с вирусами, вызывающими простуду.
Обычно до первого дня рождения дети часто болеют простудными заболеваниями. Есть и другие симптомы, на которые следует обратить внимание, чтобы убедиться, что это простуда, и иногда следует обратиться к врачу.
Лечение простуды новорожденного требует особо бережного ухода, но зачастую не является серьезной проблемой.
Краткие сведения о простудных заболеваниях новорожденных:
- Простуда может наступить в любое время года и у ребенка любого возраста.
- Назальные симптомы могут быть ранним признаком простуды у новорожденных.
- Детей младше 3 месяцев следует показывать врачу, если они простужены.
Поделиться на PinterestНекоторый иммунитет к инфекциям передается новорожденным от матери, но это проходит примерно в 6 месяцев.
У новорожденных могут быть избыточные выделения из носа, которые сначала жидкие и водянистые, но в течение нескольких дней переходят в более густые выделения от желтого до зеленого цвета.
Это естественное развитие инфекции, которое не означает автоматического ухудшения симптомов.
Также может последовать небольшая температура, что может быть еще одним признаком того, что их организм борется с инфекцией.
К другим признакам простуды у новорожденных относятся:
- чихание
- кашель
- раздражительность или беспокойство
- красные глаза
- отсутствие аппетита
- проблемы со сном или бессонница
- трудности с кормлением из-за заложенного носа
Признаки простуды у новорожденных аналогичны симптомам некоторых других болезней, в том числе крупа и пневмонии.Однако эти условия более серьезны, поэтому родителям и опекунам следует обратиться к врачу или педиатру-специалисту, если у новорожденного появляются признаки простуды.
Врач может поставить точный диагноз и обычно успокаивает обеспокоенные умы. Тогда родители или опекуны смогут лучше сосредоточиться на лечении простуды своего ребенка.
Для получения дополнительной информации и ресурсов, которые помогут вам и вашим близким сохранить здоровье в этот сезон гриппа, посетите наш специализированный центр .
Хотя многие из вышеперечисленных симптомов являются общими для множественных заболеваний, у новорожденных с гриппом, крупом или пневмонией часто проявляются другие симптомы.
Грипп
У новорожденного, заболевшего гриппом, могут быть симптомы простуды, но они часто сопровождаются другими признаками, которые могут включать рвоту, диарею или повышенную температуру.
Ребенок может быть особенно суетливым из-за других симптомов, которые он слишком мал, чтобы выразить. Ребенок, заболевший гриппом, часто кажется хуже, чем простуженный, но не всегда.
Круп
У младенцев с крупом будут типичные симптомы простуды, но эти симптомы могут быстро ухудшиться.
У младенцев может быть резкий лающий кашель.У них может быть затрудненное дыхание, из-за чего они могут издавать скрипящие звуки напряжения или хрипеть при кашле.
Коклюш
Коклюш, также называемый коклюшем, начинается с простуды, но симптомы могут измениться примерно через неделю. У ребенка может развиться сильный отрывистый кашель, из-за которого ему будет трудно дышать.
При кашле ребенок может сделать глубокий вдох сразу после кашля. Эти вдохи издают кричащий звук.
Классический «крик», однако, чаще встречается у детей старшего возраста и взрослых и не часто случается у младенцев.
Младенец, больной коклюшем, часто рвет после кашля или, что более серьезно, может ненадолго посинеть или перестать дышать.
Коклюш — серьезное заболевание, требующее немедленной медицинской помощи.
Пневмония
Младенцы могут быть более подвержены риску перерастания простуды в пневмонию, чем пожилые люди. Это может произойти быстро, поэтому важно уведомить педиатра для постановки правильного диагноза.
Симптомы пневмонии включают:
- рвоту
- потливость
- высокая температура
- покраснение кожи
- сильный кашель, усиливающийся с течением времени
- абдоминальная чувствительность
У младенцев с пневмонией может быть затрудненное дыхание.Они могли дышать быстрее, чем обычно, или их дыхание могло казаться затрудненным.
В некоторых случаях их губы или пальцы могут выглядеть синеватыми, что является признаком того, что они не получают достаточно кислорода и нуждаются в неотложной медицинской помощи.
Поделиться на PinterestВрач может прописать назальные капли с солевым раствором, чтобы облегчить заложенность носа у ребенка.
Простуда новорожденного часто требует осторожного лечения. Тело ребенка учится защищать себя, и лучшая помощь, которую могут предложить взрослые, — это комфорт и нежный уход во время этого процесса.
Лекарства от простуды, отпускаемые без рецепта, не рекомендуются для младенцев, так как они не работают и могут иметь серьезные побочные эффекты.
Врачи могут порекомендовать несколько различных домашних средств, которые помогут младенцам пережить раннюю простуду. Иногда при заложенном носу рекомендуются капли с солевым раствором в нос.
В некоторых случаях они также могут обсудить возможность использования жаропонижающих препаратов.
Для полного исчезновения симптомов у ребенка может потребоваться до 2 недель.
Домашние средства
Следующие домашние средства могут облегчить симптомы:
- Гидратация : Младенцы должны быть хорошо кормлены и гидратированы, когда они борются с простудой, поскольку слизь и лихорадка могут увести жизненно важные жидкости и электролиты.
- Очистите носовые ходы : Очистите нос ребенка резиновым шприцем, чтобы облегчить ему дыхание.
- Влажность : Использование мягкого увлажнителя для увлажнения области вокруг детской кроватки может помочь ему лучше дышать и уменьшить заложенность носа.
- Steam : Если вы будете стоять в душной с горячей водой в течение 10–15 минут, это может привести к выделению слизи.
- Отдых : Возможно, лучше избегать общественных мест и дать ребенку достаточно времени для отдыха, пока он выздоравливает.
Любое ухудшение симптомов следует обсудить с врачом, а домашние средства следует использовать с осторожностью.
В то время как новорожденные простужаются нечасто, младенцы старшего возраста и маленькие дети имеют больший риск простудиться просто потому, что у них еще не выработалась устойчивость к вызывающим их вирусам.
Несколько других факторов могут увеличить этот риск, например, контакт с детьми старшего возраста или нахождение рядом с курящими людьми.
Вирусы, вызывающие простуду, могут распространяться по воздуху или при контакте с кем-либо, у кого есть вирус.Человек, являющийся носителем вируса, может не проявлять никаких симптомов. Младенец, контактирующий с таким человеком, легко может сам заразиться.
Лучше всего помочь младенцу избежать простуды, приняв меры по снижению воздействия на него. К ним относятся:
- регулярное мытье рук всеми, кто находится в контакте с ребенком
- избегание людей, которые болеют или находились рядом с больным
- ограничение контакта с толпой
- избегание пассивного курения
- регулярная чистка игрушек и поверхности
Кормление грудью также может позволить скармливать ребенку некоторые материнские антитела.Это не означает, что ребенок не заболеет, но он может болеть реже, и им может быть легче бороться с инфекциями, чем детям, находящимся на искусственном вскармливании.
Высокая температура является одним из основных средств защиты ребенка от таких инфекций, как простуда.
У очень маленьких детей в возрасте до 3 месяцев температура выше 100,4 градусов по Фаренгейту (° F) требует обращения к врачу. В возрасте до 6 месяцев температура до 101 ° F будет признаком того, что им нужна помощь врача.
У совсем маленьких детей может не подниматься температура даже при серьезной инфекции.Если новорожденный кажется больным, даже если у него нет температуры, следует немедленно обратиться за медицинской помощью.
Во всех случаях маленького ребенка, у которого лихорадка сохраняется более нескольких дней или которая проходит на день или два, но затем возвращается, следует обратиться к врачу.
Также важно обратиться к врачу, если у ребенка проявляются другие необычные симптомы.
К ним относятся такие симптомы, как:
- затрудненное дыхание
- необычный крик или кашель
- признаки физической боли или дискомфорта
- проблемы с едой или отказ от еды
- кожные высыпания
- постоянная диарея или рвота
- обезвоживание
В некоторых случаях родитель или опекун могут просто почувствовать, что ребенок просто не прав.
