Как выглядит плод на 34 неделе беременности: 34 неделя беременности — развитие плода, ощущения мамы. Что происходит с мамой на 34 неделе беременности?
узи плода на 34 неделе
- Развитие плода по неделям
- Наша аппаратура
- другие виды…
- Ведение беременности
- Данные фетометрии в различных сроках
Стоимость узи при беременности в 3 триместре (с 27 по 40 неделю) составляет 650 гривен. Цена узи при беременности в 3 триместре включает в себя: биометрию плода (все измерения по протоколам), узи сердца плода, допплер артерий пуповины и маточных артерий, узи всех внутренних органов и структур головного мозга, 3D/4D визуализацию. Более высокая цена по сравнению с узи при беременности в первом и во втором триместре обусловлена тем, что к протоколу узи исследования в третьем триместре добавляется допплер сосудов плода, более детальная эхография седрца плода и структур головного мозга. Также в третьем триместре более сложно провести качественную 3D/4D визуализацию из-за относительного уменьшения количества околоплодных вод. Эти особенности требуют большего времени для проведения узи исследования и большей квалификации врача. Поэтому цена узи в третьем триместре выше на 50 гривен.
Поэтому цена узи в третьем триместре выше на 50 гривен.
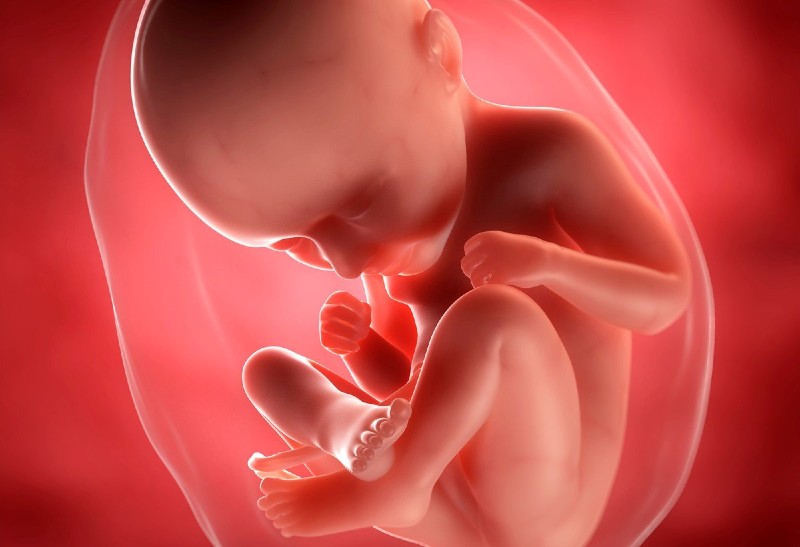
При УЗИ плода в 34 недели беременности его вес составляет в среднем 2250 г, а рост 34 см от макушки до копчика.
Рост ребенка происходит благодаря удлинению и укреплению костей. При УЗИ плода в 34 недели беременности в норме отчетливо видны все костные структуры. Кости растут и укрепляются посредством получения кальция из материнского организма. Если поступление кальция с пищей не достаточное, зубы, волосы и кости мамы могут пострадать. Первыми симптомами неблагополучия являются: усиление чувствительности зубной эмали (не приятная реакция на сладкую, кислую, твердую пищу), боли в области лона (лобковой кости), более интенсивное выпадение волос, ломкость ногтей. Если один или несколько симптомов вы отмечаете у себя, обратитесь к вашему доктору, он назначит вам рациональную диету, богатую кальцием, минеральные пищевые добавки при необходимости. Пища, богатая кальцием, очень важна для беременных, особенно на поздних сроках. Не забывайте съедать не менее 200 г. твердого сыра, пейте молоко, употребляйте ежедневно другие молочные, особенно кисломолочные продукты. Важно помнить, что кальций из химических соединений, полученных искусственно (витамины, биодобавки) усваивается намного хуже, чем кальций, содержащийся в пищевых продуктах.
Не забывайте съедать не менее 200 г. твердого сыра, пейте молоко, употребляйте ежедневно другие молочные, особенно кисломолочные продукты. Важно помнить, что кальций из химических соединений, полученных искусственно (витамины, биодобавки) усваивается намного хуже, чем кальций, содержащийся в пищевых продуктах.
Пушковидные волосы, покрывающие все тело ребенка становятся очень редкими, практически не заметными.
Легкие плода уже практически полностью зрелые и готовы для первого вздоха. При УЗИ плода в 34 недели беременности определить зрелость легочной ткани можно, если сравнить легкие с печенью плода. Если по каким-либо причинам малыш родится сейчас, у него практически все готово к жизни вне матки. Такие дети обычно не нуждаются в интенсивной терапии (реанимации), могут самостоятельно дышать с минимальной поддержкой кислорода. Таких деток обычно содержат в специальных кроватках с подогревом. Процессы формирования подкожного жира еще не закончились, поэтому терморегуляционные процессы у такого новорожденного могут страдать.
При УЗИ плода в 34 недели беременности позиция плода в 99% случаев соответствует таковой при предстоящих родах. Врач при проведении УЗИ плода в 34 недели беременности сообщит вам, как расположен ребенок: головкой вниз или ягодицами. В редких случая возможно поперечное положение плода. При поперечном положении плода роды через естественные родовые пути практически не возможны, они сочетанные с высоким риском для ребенка и мамы, поэтому вам предложат плановое кесарево сечение. При ягодичном предлежании возможность рожать через естественные родовые пути есть, особенно если это вторые (и последующие) роды.
Фетометрия (размеры плода) при УЗИ плода в 34 недели беременности в норме:
- БПР (бипариетальный размер). При УЗИ плода в 34 недели беременности бипариетальный размер составляет 79-93мм.
- ЛЗ (лобно-затылочный размер). При УЗИ плода в 34 недели беременности 101-119мм.
- ОГ (окружность головки плода). При УЗИ плода в 34 недели беременности окружность головки соответствует 295-339 мм.

- ОЖ (окружность живота плода)- при УЗИ плода в 34 недели беременности составляет 276 -336 мм.
Нормальные размеры длинных костей при УЗИ плода в 34 недели беременности:
- Бедренная кость 60-70мм,
- Плечевая кость 55-65мм,
- Кости предплечья 48-56мм,
- Кости голени 55-63мм.
У плода мужского пола яички заканчивают свой путь, мигрируя из брюшной полости в мошонку. Приблизительно 4 процента мальчиков рождаются с не опущенными яичками. Поводов для переживания нет! В течении первого года жизни ребенка в норме этот процесс завершается.
Растущие ногти на пальчиках рук и ног малыша начинают выглядывать над верхушками пальцев. После родов вам придется осуществить вашему чаду первый маникюр. Ногти у новорожденных очень тонкие и острые, кожа малыша очень нежная, поэтому он легко может сам себя поцарапать. Специальные варежки на одежде для новорожденных защитят от этого, пока первые дни жизни ребенка вы боитесь стричь его ногти.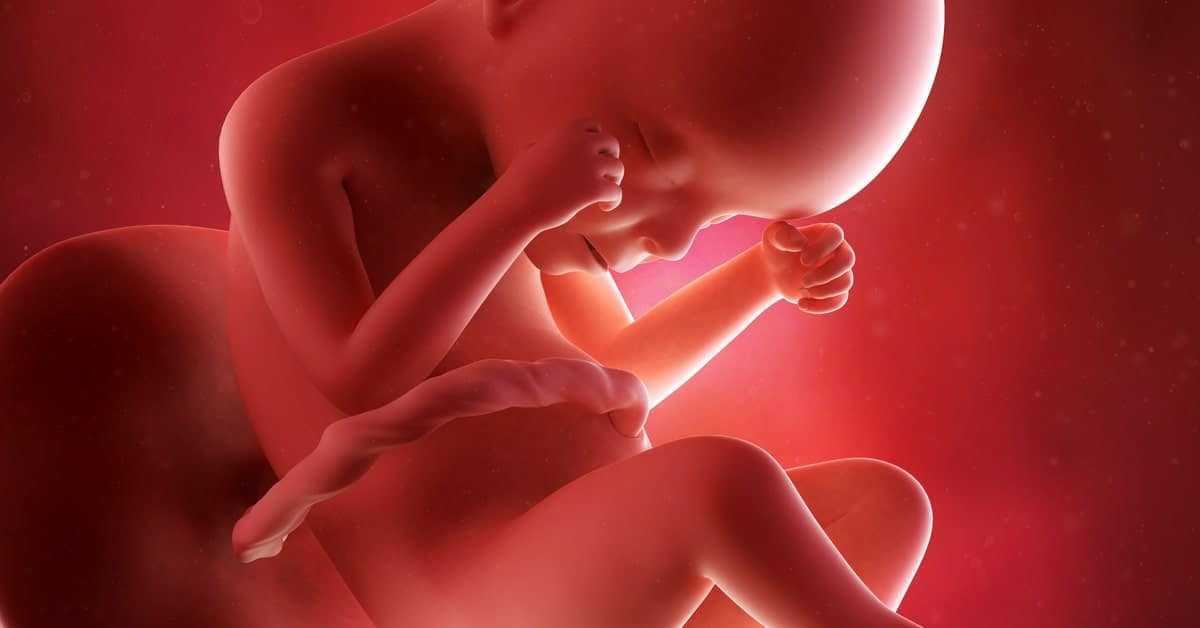
Живот уже достаточно большой, вам трудно быстро передвигаться. Старайтесь больше отдыхать, набираться сил для предстоящих родов.
Следите за весом! Сейчас вы можете много набрать, а это плохо. При быстром наборе веса необходимо устраивать малокалорийные разгрузочные дни. Например, в течении суток вы съедаете 2кг любых фруктов, кроме винограда и бананов, пьете воду в любом количестве, плюс 200 г обезжиренного творога.
При развитии запоров употребляйте не менее 2 кг овощей в сутки. Клетчатка, содержащаяся в овощах, плюс жидкость (не менее 2 л в сутки) — рецепт нормального стула.
Времени до встречи с малышом осталось совсем мало! Вы уже должны определиться, где вы будете рожать. Некоторые мамочки выбирают для себя роды дома. С одной стороны, домашняя атмосфера поможет расслабится и поддержит, но с другой стороны, при отклонении от физиологического течения родов либо при нарушении адаптации новорожденного сразу после родов вы рискуете дорого поплатиться за свою беспечность.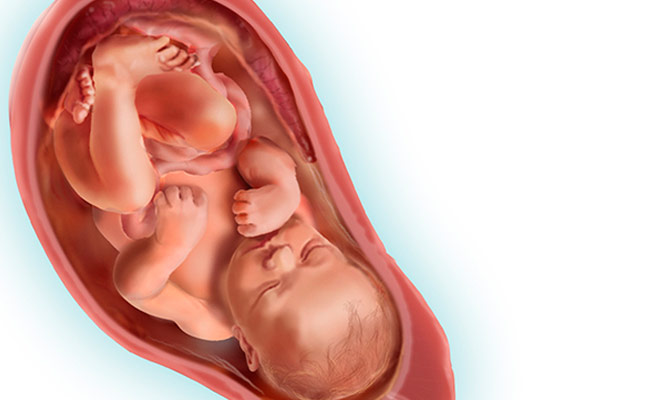 Современные роддома имеют достаточно комфортные родзалы и палаты со всем необходимым для мамы и ее малыша. К тому же, при нормальном течении родов и хорошем самочувствии ребенка, маму с малышом выписывают на 2-3 сутки. В роддоме вам смогут оказать срочную помощь при необходимости. Никто из медицинского персонала не заинтересован навредить, наоборот, все только будут рады, чтоб вы сами, практически без помощи родили здорового малыша.
Современные роддома имеют достаточно комфортные родзалы и палаты со всем необходимым для мамы и ее малыша. К тому же, при нормальном течении родов и хорошем самочувствии ребенка, маму с малышом выписывают на 2-3 сутки. В роддоме вам смогут оказать срочную помощь при необходимости. Никто из медицинского персонала не заинтересован навредить, наоборот, все только будут рады, чтоб вы сами, практически без помощи родили здорового малыша.
В некоторых европейских странах, например, в Голландии, роды на дому осуществляются в 70% случаев. Это государственная программа. При родах дома к женщине выезжает специализированная бригада со всем необходимым для оказания неотложной помощи при необходимости, а машина скорой помощи стоит под домом. При возникновении осложнений, женщину и ребенка быстро доставят в стационар.
Выбор, естественно, останется за вами. Но помните, вы отвечаете за двоих!
читайте далее: 35 неделя беременности
Мы вполняем все виды узи-диагностики:
- 3D и 4D узи при беременности
- Данные фетометрии в различных сроках
- Узи-диагностика синдрома Дауна и других хромосомных аномалий
- Оценка правильного развития плода по УЗИ
Узи при беременности
- Гидротубация (эхогидротубация): исследование проходимости маточных труб (ультразвуковая гистеросальпингоскопия)
- Трансвагинальное
- Яичников
- Матки
- Молочных желез
Женское УЗИ
- Дуплексное сканирование
- Сосудов головного мозга
- Сосудов шеи (дуплексное ангиосканирование магистральных артерий головы)
- Вен нижних конечностей
УЗИ сосудов
- Трансректальное (трузи): предстательной железы
- Мошонки (яичек)
- Сосудов полового члена
Мужское УЗИ
- Аппендицит
- Брюшной полости
- Желчного пузыря
- Желудка
- Кишечника
- Мочевого пузыря
- Мягких тканей
- Поджелудочной железы
- Печени
- Почек
- Суставов
- Щитовидной железы
- Эхокардиография (узи сердца)
УЗИ органов
- Варикоз: УЗИ-диагностика варикозного расширения вен
- Гипертония: УЗИ-диагностика гипертонии
- Тромбоз: УЗИ-диагностика тромбоза вен
- Узи диагностика хронического панкреатита
- при камнях в почках
- при холецистите
УЗИ-диагностика заболеваний
- Тазобедренных суставов у новорожденных (при подозрении на дисплазию тазобедренного сустава)
Детское УЗИ
фото, УЗИ, вес плода, видео
34 неделя беременности — это восьмой акушерский месяц.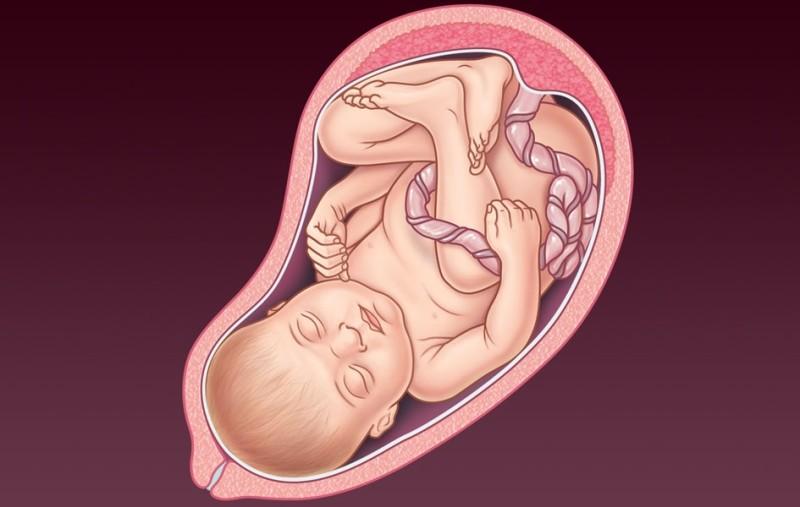 Если взглянуть на календарь беременности -> беременность по неделям, то с момента зачатия прошло 232-238 дней. Женский организм на 34 неделе беременности уже всерьез активизирует подготовку к родам. Часто наблюдаются сокращения в матке, но это не настоящие схватки, так организм подготавливается к участию в родовом акте. С каждым днем риск начала настоящих схваток вырастает.
Если взглянуть на календарь беременности -> беременность по неделям, то с момента зачатия прошло 232-238 дней. Женский организм на 34 неделе беременности уже всерьез активизирует подготовку к родам. Часто наблюдаются сокращения в матке, но это не настоящие схватки, так организм подготавливается к участию в родовом акте. С каждым днем риск начала настоящих схваток вырастает.
Плацентарные гормоны передают сигналы в мозг о том, что пришло время молочным железам приступить к выработке молока. К 34 неделе беременности размеры матки достигли примерно 35 см, увеличившись в объеме в десятки раз. Количество амниотической жидкости уже примерно литр. Тазовые кости расширяются на пару сантиметров из-за действия гормона релаксанта.
В этот период быстрые или резкие наклоны способны вызывать боль, поэтому чтобы наклоняться за чем-то вниз приходится приседать. Практически для всех женщин постоянными попутчиками 34 недели беременности, да и всего 3 триместра делаются одышка (возрастает надавливание на диафрагму) и частая усталость.
34 неделя беременности. Шевеление плода, его вес
Что происходит с малышом (плодом) к 34 неделе беременности? Каковы размер и вес плода? Он активно прибавляет массу за счет жировой клетчатки. По статистике ребеночек уже весит от 2 до 2.3 кг, а рост его примерно 46 см. Внутренние органы, и, в частности, легкие уже полностью сформировались, в случае преждевременных родов малыш сможет дышать сам. Но поддерживать температуру собственного тела он еще не способен, поэтому необходима будет специальная аппаратура.
На 34 неделе беременности плод становится все больше похожим на настоящего младенца: кожа розовеет, но тельце, как и раньше покрыто пушком (лануго) и сыровидной смазкой. Голова покрывается все более густым волосяным покровом, крепнут кости и мышцы, тело достигает уже привычных для человека пропорций. К этому периоду у плода сформирован режим сна и бодрствования. Он начинает видеть сны.
На 34 неделе беременности продолжается развитие поджелудочной железы и печени. Полностью сформировавшись, они позволят правильно усваивать все полезные и питательные вещества после рождения из молока матери. Печень может обеззараживать токсические вещества, а выводить их помогут почки и ЖКТ.
Полностью сформировавшись, они позволят правильно усваивать все полезные и питательные вещества после рождения из молока матери. Печень может обеззараживать токсические вещества, а выводить их помогут почки и ЖКТ.
Увеличение массы тела плода снижает его активность, ему просто становится тесно. Пугать это не должно. С малышом всё хорошо.
Фото животика. Как выглядит живот на 34 неделе беременности
34 неделя беременности. Возможные ощущения
Третий триместр — очень сложный период беременности для женщины. Живот с каждым днем тяжелеет, что делает ее более неуклюжей, медлительной. Долгое пребывание на ногах — настоящее испытание для женщины, часто хочется просто полежать.
Уже к 34 неделе беременности можно наблюдать опускание живота, малышу все меньше места и он заметно притих (но это бывает не всегда). Шевеления на 34 неделе беременности становятся не такими частыми, но очень ощутимыми, мышцы плода крепнут с каждым днем и его толкания становятся сильными.
В этот период у беременной учащается мочеиспускание, что происходит из-за давления на мочевой пузырь. У большинства появляются тренировочные схватки, которые получили название «схватки Брекстона — Хикса». Это редкие сокращения матки, очень болезненные, но кратковременные. Они выражаются в окаменении живота, боли сначала вверху живота с резким опусканием вниз, после этого все ощущения резко пропадают. Во время ложных схваток на 34 неделе беременности каменеет живот. Также может болеть или тянуть низ живота, как при месячных.
Читайте также: Тренировочные схватки Брекстона-Хикса. Что такое тренировочные схватки
34 неделя беременности. Необходимое медицинское обследование
На 34 неделе беременности врач при наличии некоторых показаний может направить на УЗИ. На исследовании выявляются возможные осложнения, факт гипоксии плода или его отсутствие. Это УЗИ является плановым: оно показывает расположение плаценты и пуповины, уточняет размеры плода, количество околоплодных вод и состояние плаценты, ее скорость старения.
Читайте также: Гипоксия плода: признаки, симптомы, последствия, лечение
На 34 неделе беременности УЗИ может показать неправильное положение плода, что может напугать и огорчить будущих родителей. Но время для того, чтобы малыш занял правильное положение, еще есть. В противном случае для любой нетипичной ситуации существуют современные варианты родоразрешения.
Анализы мочи и крови на 34 неделе беременности не требуются.
При запланированных партнерских родах мужчине для допуска в родильное отделение надо пройти несколько анализов:
- Кровь на антитела.
- Гепатит В, С.
- RW.
- Флюорография легких — обязательно.
Фото УЗИ на 34 неделе беременности
34 неделя беременности. Предвестники родов
Женский организм принимается готовиться к родам, появляются отдаленные предвестники. Чаще всего они начнут проявляться за несколько недель до родов. К ним относятся:
- Изменение психологического состояния: женщина становится замкнутой, отрешенной от окружающих, чаще старается побыть одна, становится забывчивой, иногда появляются вспыльчивость и возбудимость.
- Низкое опускание плода и, вместе с ним, живота. В этом состоянии женщине лучше и легче дышать, давление на диафрагму снижается, уходит изжога, но учащается мочеиспускание.
- Небольшая потеря веса (до 2 кг) в результате воздействия гормона эстрогена происходит, также происходит потеря жидкости.
- Появление тренировочных схваток — ложных и не представляющих опасности. Таким образом, мышцы матки тренируются перед родами. Они могут появиться и раньше, чем на 34 неделе беременности. Отличаются от настоящих схваток периодичностью и кратковременностью. Боль при ложных схватках не сильная и быстро проходящая. Если тренировочные схватки происходят часто, стоит найти удобное положение, в котором болевые ощущения проходит быстрее, например, полежать или наоборот походить. Для каждой женщины удобная поза индивидуальна.
- Снижение активности плода, связанное с тем, что ему просто тесно двигаться.
- Отделение из половых путей слизистой пробки, которая плотно закрывала и защищала вход в полость матки, предотвращала развитие инфекций.
Предвестники могут появиться на 34 неделе беременности или чуть позже, так организм сообщает о готовности к родам. Пришло время дожидаться признаков родов.
Читайте также: Предвестники родов. Признаки приближающихся родов
34 неделя беременности. Признаки начала родов
Самый верный признак начинающихся родов — появление настоящих схваток. От ложных они отличаются регулярностью и наличием непроходимой боли в области поясницы или внизу живота. Чтобы быть уверенной в наступлении настоящих схваток стоит помнить, что они, как и тренировочные, сначала редкие, но промежуток между ними уменьшается и боль нарастает.
Чтобы точно понять, настоящие ли появились схватки, нужно засекать время между ними. Настоящие схватки повторяются через одинаковый промежуток времени, и это время постоянно сокращается. Если схватки не прекращаются, как раньше, а только учащаются, следует собираться в родильный дом. Паниковать не стоит: быстрые роды случатся крайне редко, в роддом надо прибыть не позже, чем когда схватки будут появляться раз в 15 минут.
Читайте также: Как понять что начались схватки. На что похожи схватки
Ещё один признак преждевременных родов — отхождение околоплодных вод: оболочка плода лопается, вода выливается наружу. Если процесс произошел стремительно и быстро, обязательно следует очень быстро отправляться в родильный дом, если медленно и постепенно — также обратиться в больницу, но без излишней паники.
Иногда признаком начала родов могут стать выделения из влагалища на 34 неделе беременности.
Информация о возможных предвестниках родов должна быть известна всем беременным женщинам и «домашним» близким людям, которые рядом с ней. Эти знания помогут не испугаться и сделать все правильно и своевременно.
Если преждевременные роды все же случились, женщина должна оставаться собранной, спокойной и уверенной. Паника может усложнить и затянуть процесс. Спокойная мама в такой ответственный момент способна успокоить даже малыша, для которого этот период ещё более сложный и пугающий.
Причины преждевременных родов на 34 неделе беременности
- Половые инфекции матери, например, бактериальный вагиноз, хламидиоз, кандидоз и многие другие.
- Несбалансированное питание, нехватка полезных и питательных веществ в организме матери.
- Стресс, психологическое или эмоциональное напряжение, травмы.
- Аномалии шейки матки, разрыв оболочки плода.
- Употребление алкоголя, курение, наркотики.
- Наличие двух и более плодов (многоплодная беременность).
- Возраст матери более 35 лет.
- Токсикоз, преэклампсия, эклампсия.
- Наличие абортов в анамнезе.
Ребенок на 34 неделе беременности еще не должен и не готов появиться на свет без особых причин. Ему еще довольно удобно и комфортно в утробе, несколько недель он готов оставаться там. Но организм уже полным ходом начал подготовку: ребеночек правильно расположился в матке, его головка опустилась вниз и сдвинулась в зону малого таза. У многих опускание живота происходит позже, а иногда только перед самыми родами. В такой ситуации у беременной женщины остается одышка и тяжесть.
В такой ситуации у беременной женщины остается одышка и тяжесть.
Какие выбрать роды?
34 неделя беременности – лучшее время уточнить, какой вариант родов выбрать. Определяться с этим вопросом самостоятельно не стоит, необходимо проконсультироваться с врачом. Современных вариантов множество. Обычные классические, роды в воде, дома – все эти варианты имеют свои преимущества и противопоказания в каждом отдельном случае.
Самый лучший, продуманный природой способ – естественные роды. Если нет ни каких противопоказаний, то лучше всего направить все силы и финансы на подготовку именно к такому типу родов.
Показания к кесареву сечению по назначению гинеколога не должно вызывать страха и паники. Спорить со специалистом в таком случае нельзя, главное в этот момент здоровье малыша. Но и специально просить о таком способе родоразрешения запрещено без наличия особых показаний.
Чтобы процесс родов прошел максимально комфортно и безболезненно нельзя паниковать. Ведь страх – главная причина, препятствующая нормальному процессу. Нарушается кровообращение, сбивается дыхание у мамы, ребенку достается меньше кислорода.
Нарушается кровообращение, сбивается дыхание у мамы, ребенку достается меньше кислорода.
Читайте также: Кесарево сечение или естественные роды. Как делают кесарево
Не бояться совсем, конечно невозможно, особенно при первых родах, но тщательная подготовка и информированность о каждом этапе поможет снизить опасение. 34 неделя беременности отличное время научиться правильно дышать, узнать о способах релаксации. Оптимистичный и позитивный настрой, подкрепленный необходимой информацией — 95 % успешного родового процесса.
Чем можно заниматься в последние недели беременности?
- Больше гулять на свежем воздухе, но немного ограничить двигательную активность, при болях в спине использовать специальный бандаж.
- Изучить техники правильного дыхания для всех этапов родов. Это можно делать как самостоятельно, так и на уроках для будущих мам.
- Еще раз стоит пройтись по списку «приданного» для малыша, докупить все необходимое. Можно даже пройтись по детским магазинам и купить те крохотные вещички, которые просто понравятся и поднимут настроение.
- Заранее определиться с выбором роддома, уточнить наличие реанимации в учреждении, оценить обстановку, комфорт. Можно посмотреть отзывы о нем.
- Делать надо только то, что приносит позитивные эмоции: читать книги, смотреть фильмы, общаться с близкими людьми.
Остается совсем мало времени до долгожданной встречи с малышом, стоит использовать оставшееся время с пользой. Не всегда необходимо посещать специальные лекции без особой необходимости. В эру информационных технологий можно самостоятельно изучить все интересующие вопросы и подготовиться. Все занятия должны быть в удовольствие.
34 неделя беременности — видео
Узнайте больше про следующие недели беременности: 35 неделя беременности, 36 неделя беременности, 37 неделя беременности, 38 неделя беременности, 39 неделя беременности
ЗАДЕРЖКА РОСТА ПЛОДА | Щелковский перинатальный центр
1. Что такое задержка роста плода?
Задержка роста плода (ЗРП) — осложнение беременности, в результате которого наблюдают отставание роста, массы плода и других фетометрических показателей от средних нормативных для конкретного срока беременности.
Различают три степени тяжести ЗРП.
- I — отставание фетометрических показателей на 2 нед.
- II — отставание фетометрических показателей на 3–4 нед.
- III — отставание фетометрических показателей на 4 нед и более.
Дети, рождённые с ЗРП, — не недоношенные. Они просто маленькие по росту и весу — значительно меньше, чем должны быть.
2. Почему возникает плацентарная недостаточность и ЗРП?
Пусковых факторов развития плацентарной недостаточности, приводящей к ЗРП, немало. Это могут быть плацентарные (дефекты пуповины и плаценты), экологические (неблагоприятное состояние окружающей среды, работа на вредных производствах и др.) и наследственные (генные и хромосомные нарушения, врождённые пороки развития) причины. Крайне важный аспект — состояние организма матери до зачатия: при различных заболеваниях и ухудшении здоровья женщины формирование эмбриона может происходить неправильно, с нарушениями клеточных и тканевых процессов, что в конечном итоге может стать причиной ЗРП и даже гибели плода.
Иногда причиной ЗРП может стать социальное неблагополучие матери, когда беременная несбалансированно питается или элементарно недоедает.
Факторы риска ЗРП
- Возраст матери 40 лет и более.
- Вредные привычки (курение, употребление алкоголя и наркотических веществ).
- ЗРП у матери или отца.
- Прошлые беременности с ЗРП (риск повторения — 25%).
- Беременность с мертворождением в анамнезе.
- Тяжёлая преэклампсия.
- Хроническая артериальная гипертензия.
- Сахарный диабет с сосудистыми осложнениями.
- Почечная и печёночная недостаточность.
- Железодефицитная анемия.
- Ожирение.
- Инфекции, передаваемые половым путём.
- Гинекологические заболевания (эндометрит и другие инфекционно-воспалительные заболевания, СПКЯ, доброкачественные опухоли матки).
- Перенесённый хирургический аборт.

3. Чем опасна ЗРП?
ЗРП — это не только малый вес и рост, плацентарная недостаточность чревата грозными осложнениями для плода и новорождённого. Известно, что смертность доношенных детей, родившихся с задержкой роста, в 3–8 раз выше, чем у нормовесных, и занимает второе место в структуре перинатальных потерь после недоношенности. У трети детей, родившихся с маленьким весом и ростом, отклонения в физическом развитии сохраняются до 1 года. Дети с задержкой роста входят в группу риска по поражениям центральной нервной системы, а количество младенцев с тяжёлыми психоневрологическими расстройствами может достигать 12–19%. У них часто наблюдают адаптационные срывы, ослабление иммунитета, а значит, они подвержены простудным и инфекционно-воспалительным заболеваниям. ЗРП может иметь последствия и во взрослой жизни человека, выступая фактором риска различных патологических состояний:
- ожирения
- сахарного диабета 2-го типа
- гипертонической болезни
- сердечно-сосудистых заболеваний
- повышенного содержания холестерина в крови
- психических нарушений; ухудшения когнитивных функций
ЗРП влияет не только на состояние плода и новорождённого, но и на дальнейшее здоровье человека.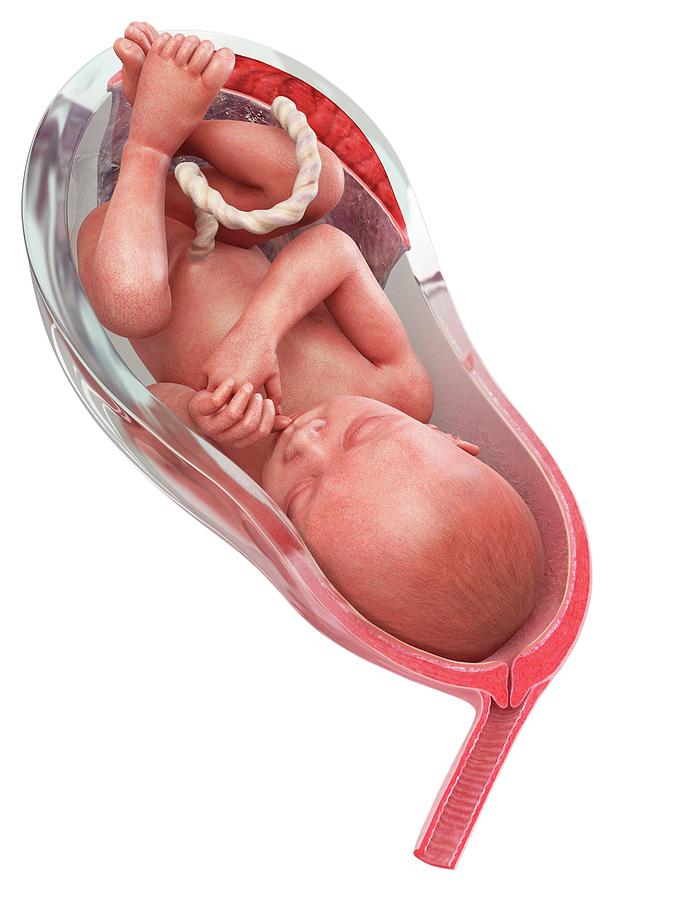 Вот почему важно своевременно диагностировать плацентарную недостаточность.
Вот почему важно своевременно диагностировать плацентарную недостаточность.
4. Как можно выявить ЗРП?
Как правило, ЗРП протекает бессимптомно. С целью диагностики состояния используют разные методы — биометрические (определение высоты стояния дна матки и измерение окружности живота, ультразвуковая фетометрия с 20 нед беременности) и мониторинг состояния плода (его биофизический профиль и допплерометрическое исследование скорости маточно-плацентарно-плодового кровотока). Однако подобные обследования назначают и выполняют специалисты.
Вам как будущей маме следует обращать внимание на некоторые признаки, позволяющие заподозрить задержку в росте плода.
- Малый прирост массы тела беременной.
- Небольшая окружность живота.
- Слишком активные или, наоборот, редкие шевеления ребёнка (могут свидетельствовать о недостатке кислорода).
Объём живота начинает резко увеличиваться с 16 нед беременности — именно на этом сроке рекомендовано начать измерения. Обычно окружность живота увеличивается на 1–1,5 см в неделю.
Обычно окружность живота увеличивается на 1–1,5 см в неделю.
Как правильно измерить окружность живота?
- Во избежание погрешности измерений желательно, чтобы их проводил другой человек.
- Перед измерением опорожните мочевой пузырь.
- Лягте на твёрдую кушетку животом вверх, руки вытяните вдоль тела.
- Измерьте сантиметровой лентой окружность живота на уровне пупка.
- Убедитесь, что лента не сдавливает кожу.
- Измерьте окружность живота в конце выдоха.
О любых настораживающих изменениях в своём состоянии необходимо сообщить лечащему врачу!
5. Можно ли вылечить ЗРП?
В большинстве случаев ЗРП развивается на ранних сроках беременности, однако диагностируют её чаще всего лишь во II–III триместрах, когда неблагоприятный процесс запущен и лечебно-диагностические мероприятия уже не окажут эффекта. В современной медицине не существует средств, избирательно улучшающих маточно-плацентарный или плацентарно-плодовый кровоток.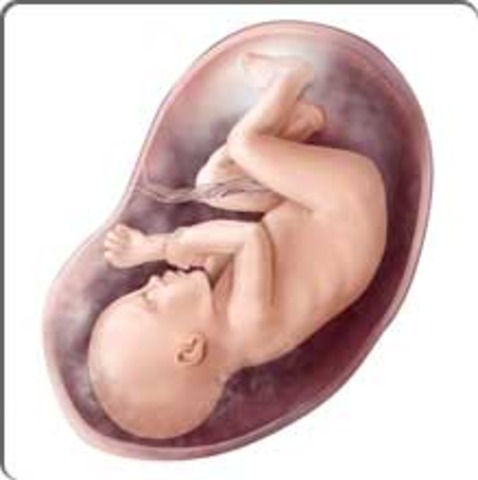 Вылечить ЗРП или хотя бы уменьшить тяжесть нарушения после 22 недель беременности практически невозможно. Единственное, чем можно предупредить гибель плода, — своевременное родоразрешение. Однако не стоит паниковать: такое решение специалисты принимают ради спасения жизни ребёнка и сохранения его здоровья. Если досрочное родоразрешение неизбежно (особенно при сроке до 34 нед и массе плода менее 2000 г), врачи подготовят малыша к появлению на свет и проведут все необходимые реабилитационные мероприятия.
Вылечить ЗРП или хотя бы уменьшить тяжесть нарушения после 22 недель беременности практически невозможно. Единственное, чем можно предупредить гибель плода, — своевременное родоразрешение. Однако не стоит паниковать: такое решение специалисты принимают ради спасения жизни ребёнка и сохранения его здоровья. Если досрочное родоразрешение неизбежно (особенно при сроке до 34 нед и массе плода менее 2000 г), врачи подготовят малыша к появлению на свет и проведут все необходимые реабилитационные мероприятия.
!!! Эффективного метода лечения ЗРП нет. Важные аспекты при ведении такой беременности — чёткая оценка состояния плода и своевременное родоразрешение.
При развитии осложнений (например, при преэклампсии или преждевременной отслойке плаценты) врачи могут провести досрочное родоразрешение. Это позволяет снизить риск тяжёлых заболеваний и смерти ребёнка в 4–5 раз!
6. Выход — в профилактике!
Получается, что вылечить ЗРП нельзя, но можно предотвратить! Очень важно вовремя предупредить плацентарную недостаточность у женщин до беременности и на ранних её сроках. В идеале профилактика этого состояния должна стать продолжением прегравидарной подготовки каждой будущей матери. Итак, на что же обратить внимание? Важно изменить свой образ жизни, включив в него мероприятия по укреплению здоровья. Провести полный чек-ап. При планировании беременности доктор назначит необходимые обследования и анализы. Осмотр акушером-гинекологом, лабораторные исследования крови и мочи, УЗИ, консультации смежных специалистов — всё это поможет лечащему врачу сделать вывод о состоянии здоровья будущей матери и назначить коррекцию выявленных нарушений. В частности, важно вылечить все инфекционно-воспалительные процессы и минимизировать риск обострений и осложнений хронических заболеваний.
В идеале профилактика этого состояния должна стать продолжением прегравидарной подготовки каждой будущей матери. Итак, на что же обратить внимание? Важно изменить свой образ жизни, включив в него мероприятия по укреплению здоровья. Провести полный чек-ап. При планировании беременности доктор назначит необходимые обследования и анализы. Осмотр акушером-гинекологом, лабораторные исследования крови и мочи, УЗИ, консультации смежных специалистов — всё это поможет лечащему врачу сделать вывод о состоянии здоровья будущей матери и назначить коррекцию выявленных нарушений. В частности, важно вылечить все инфекционно-воспалительные процессы и минимизировать риск обострений и осложнений хронических заболеваний.
Изменить образ жизни.
Прежде всего важно отказаться от вредных привычек, если они есть, — бросить курить и не употреблять алкогольные напитки, которые отрицательно влияют на возможность зачатия, вынашивание и исход беременности. Не менее важно нормализовать режим дня, обеспечивать достаточную физическую нагрузку, избегать стрессов и нервно-эмоционального перенапряжения.
Правильно питаться.
Сбалансированный рацион питания позволит обеспечить организм будущей матери необходимыми витаминами и микроэлементами для благополучного зачатия и полноценного развития плода.
Принимать специальные комплексы.
Помимо диеты важно дополнительно принимать специальные поливитаминные комплексы, которые помогут восполнить дефицит полезных веществ (фолиевой кислоты, йода, железа, витамина D и др.) и уменьшить риск осложнений беременности и опасных последствий для плода. В частности, дефицит фолатов во время беременности связан с формированием врождённых пороков развития, ограничением роста плода и программированием заболеваний в более позднем возрасте. В связи с этим всем без исключения женщинам, желающим стать матерями, следует в течение 3 мес до зачатия и как минимум на протяжении I триместра беременности принимать фолаты. Необходимую дозу определяет врач! Помните, избыток фолиевой кислоты также опасен, как и дефицит!
Специальные компоненты в составе поливитаминных комплексов позволяют снизить вероятность врождённых пороков развития плода и других осложнений.
Индивидуальные рекомендации:
Каждая беременность — уникальна и требует определённых подходов.
❶ 34 недели беременности: ощущения, развитие плода :: JustLady.ru
34 акушерская неделя беременности говорит о том, что с момента зачатия прошло 32 недели. Малыш к этому сроку уже практически полностью готов к жизни вне тела матери. Но до предположительной даты родов еще около 6 недель. За это время ребенок окрепнет и наберет в весе. Поэтому не стоит торопить события. Сейчас его вес равен 2000-2500 грамм. Рост малыша составляет около 44 сантиметров. Ребенка можно сравнить по размерам с мускатной тыквой. Не стоит пугаться, если по результатам обследования на аппарате УЗИ врачом были указаны большие или меньшие параметры. В третьем триместре они могут сильно различаться. Особенно это касается двойни. Их размеры будут отличаться от размеров одного ребенка в утробе.
Малыш на этом сроке уже не может свободно кувыркаться. Свободного пространства становится все меньше. И места для кульбитов не хватает. Помимо сна он уже умеет:
И места для кульбитов не хватает. Помимо сна он уже умеет:
- Хватать и отпускать пуповину.
- Сосать палец.
- Икать.
- Щуриться и строить гримасы.
- Двигать руками и ногами.
Все движения ребенка считаются неосознанными. Они происходят на уровне рефлексов под руководством головного мозга. Важно следить за тем, чтобы толчков на протяжении половины суток было не менее 10. Если их количество существенно ниже или беременная вообще перестала чувствовать движения, то стоит обратиться к врачу в экстренном порядке. Врачи с помощью ультразвуковой диагностики смогут определить все ли с малышом в порядке. Возможно потребуется срочное кесарево сечение.
На тридцать четвертой неделе беременности у малыша продолжаются те же изменения, что и на прошлых неделях. А именно:
- Происходит укрепление и минерализация костей благодаря поступающему из организма матери кальцию.
- Подкожный слой жира постепенно утолщается.
- Пропадает лануго.

- Кожа постепенно расправляется и приобретает все более нормальный цвет. В полную норму цвет кожи придет спустя несколько дней после родов.
- Количество первородной смазки на коже постепенно увеличивается. Это поможет малышу проходить сквозь родовые пути во время родов.
- Эндокринной системой производятся гормоны.
Третий триместр — один из самых сложных в жизни беременной женщины. Будущая мама постоянно чувствует усталость. Беременной тяжело ходить из-за большого живота. Качество сна также заметно ухудшается. Все сложнее подобрать удобную позу. Беременной с каждым днем становится все сложнее делать элементарные вещи — садиться, ложиться, вставать, зашнуровывать ботинки. Долго стояние на ногах также может привести к болям.
И если в первом триместре многие беременные ощутили на себе токсикоз. Но тогда ее движения были не скованы. Сейчас женщина может испытывать следующие ощущения:
- Изжога.
- Отеки на руках и ногах.
- Зуд на коже.
 Особенно в области живота, бедер и груди. Это происходит в результате растягивания эпидермиса.
Особенно в области живота, бедер и груди. Это происходит в результате растягивания эпидермиса. - Постоянное желание сходить в туалет «по-маленькому».
- Запор.
- Судороги в ногах.
Если женщина испытывает судороги, которые особенно усиливаются по ночам во время сна, то об этом обязательно необходимо сообщить гинекологу, который ведет беременность. В случае необходимости специалист определит необходимую для прекращения судорог дозировку препаратов, в основе которых лежит магний.
Все чувства индивидуальны. И если одна беременная может на себе испытать все симптомы, то у другой никаких признаков может и не быть на всем протяжении беременности.
В норме беременность должна продолжаться как минимум до 38 акушерских недель. Именно к тому времени плод считается полностью готовым к жизни вне утробы матери. Но если родовая деятельность началась раньше, то не стоит отчаиваться. На 34 неделе беременности выживаемость детей довольно высокая. В некоторых случаях возможно нахождение ребенка в условиях детской реанимации.
Некоторые новорожденные на таком сроке сразу же способны дышать самостоятельно и имеют рефлексы к сосанию грудного молока. В таких случаях нахождение в условиях стационара для ребенка необходимо до тех пор, пока он не наберет нормальный вес.
Довольно часто роды на 34 неделе происходят, если женщина вынашивает двойню. Хоть малыши и весят меньше обычного, но в результате того, что в матке находятся два ребенка, живот женщины на порядок больше, чем у беременной одним ребенком.
На этом сроке женщине уже необходимо определиться с видом родоразрешения. Некоторые предпочитают естественные роды. Другим же кажется, что кесарево сечение — это отличный вариант. Для проведения операции есть множество показаний. Главными являются:
- Клинически узкий таз.
- Поперечное или тазовое предлежание.
- Многоплодная беременность.
- Наличие кесарево сечения в анамнезе беременной.
- Предлежание плаценты.
- Крупный ребенок.
Также кесарево сечение может быть назначено в случаях, когда у беременной имеются проблемы со здоровьем. Естественные роды являются довольно тяжелым процессом, и в некоторых случаях женский организм попросту не способен справиться с нагрузкой.
Естественные роды являются довольно тяжелым процессом, и в некоторых случаях женский организм попросту не способен справиться с нагрузкой.
В норме малыш уже давно должен повернутся головкой вниз. Если ребенок расположен правильно, то врач может назначить ношение бандажа, чтобы облегчить нагрузку от весьма тяжелого живота. Если же плод расположен головой вверх или имеет поперечное предлежание, то ношение бандажа — не самый лучший вариант. Хотя до родов осталось совсем немного времени, но ребенок все еще может разместиться в животе правильно.
Хорошим способом помочь принять правильное расположение может обычное плаванье. Наилучший вариант — это аквааэробика в бассейне. Но если делать упражнения не хочется, то можно просто поплавать. Между открытыми водоемами и бассейном стоит выбрать второй вариант.
Женщине на 34 неделе беременности, как и на всех других неделях, особенно важно следить за своим питанием. Никаких вредных продуктов не должно находиться в рационе. Но также обязательно употребление продуктов растительного происхождения, которые богаты кальцием.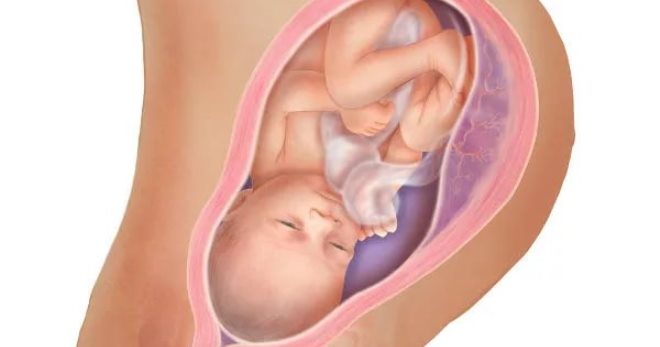 В противном случае организм малыша будет получать необходимые микроэлементы за счет организма матери. В результате могут начать рушиться зубы беременной.
В противном случае организм малыша будет получать необходимые микроэлементы за счет организма матери. В результате могут начать рушиться зубы беременной.
Обязательно должна присутствовать физическая активность. Беременность — это не болезнь, а состояние женского организма. Не стоит себя слишком сильно ограничивать и лежать целыми днями перед телевизором. К тому же прогулки на свежем воздухе снизят вероятность возникновения гипоксии. Главное — знать во всем меру и не допустить переутомления организма.
Если у женщины наблюдаются отеки, то обязательно об этом необходимо сказать врачу. Им могут быть назначены специальные мази или лекарственные препараты, снижающие как сами отеки, так и нагрузку на почки.
На любые прогулки необходимо брать с собой в сумочку обменную карту беременной, паспорт, снилс и родовой сертификат. В случае начала родовой деятельности эти документы обязательны для поступления в медицинское учреждение. Все остальное в случае необходимости сможет довести супруг или близкие. Без обменной карты бригада скоро помощи может отвезти роженицу только в инфекционный роддом.
Без обменной карты бригада скоро помощи может отвезти роженицу только в инфекционный роддом.
Дальние путешествия на этом сроке желательно исключить. Они возможны только в случае острой необходимости.
Патологическое положение плода — причины появления, симптомы заболевания, диагностика и способы лечения
Подтверждаю
Подробнее
- ИНВИТРО
- Библиотека
- Справочник заболеваний
- Патологическое положение плода
Беременность
Маловодие
Многоводие
Кесарево сечение
888
23 Марта
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения.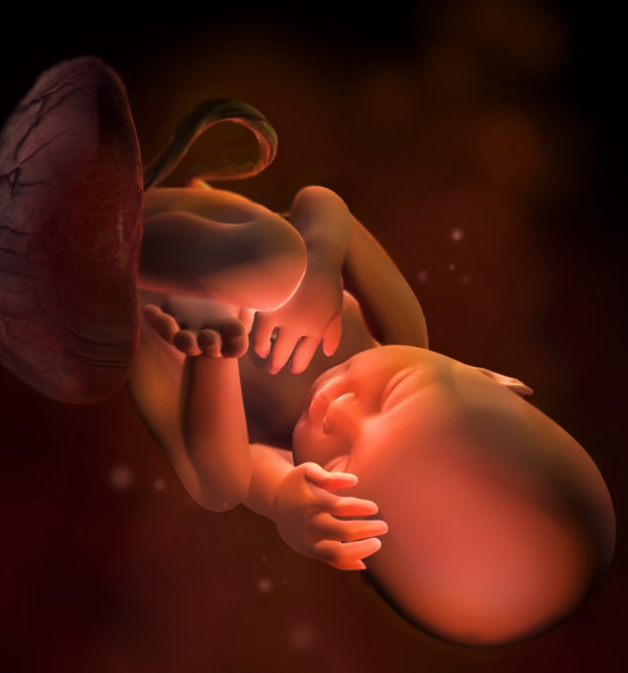 В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Патологическое положение плода: причины появления, симптомы, диагностика и способы лечения.
Определение
За время беременности плод может многократно менять свое положение в матке, пока ему хватает места для перемещения. При нормальной беременности к 22-24-й неделе плод устанавливается головкой вниз, примерно до 32-34-й недели его положение остается неустойчивым, но затем плод фиксируется.
Положение плода – это отношение его оси, проходящей через головку и ягодицы, к продольной оси матки.
Если оси плода и матки совпадают, это называется продольным положением плода, если плод лежит поперек матки – поперечным положением. Кроме того, выделяют косое положение – среднее между продольным и поперечным.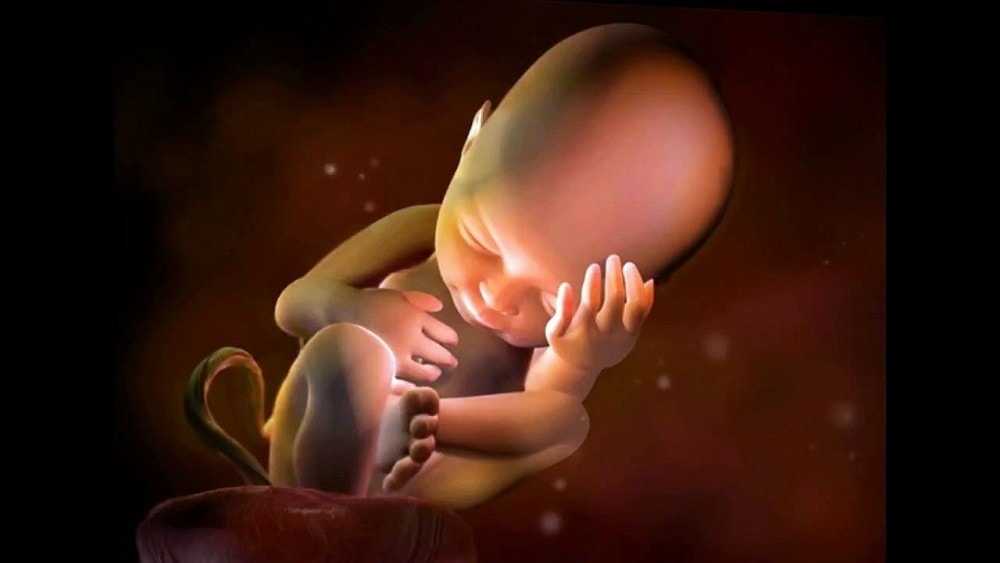
Когда плод расположен в матке продольно, он может быть повернут ко входу в малый таз головкой или тазовым концом (ягодицами, ножками). Это и есть предлежание – головное или тазовое. При поперечном положении предлежащая часть не определяется.
В 95-97% случаев предлежащей частью является головка. Тазовое предлежание, когда над входом в малый таз находятся ягодицы или ножки плода, а у дна матки — его головка, определяется в 3-5% случаев. Косые и поперечные положения (т.н. неправильные положения плода) выявляются в 0,3-0,7% при доношенной беременности, но в 10 раз чаще у многократно рожавших (начиная с 4-х родов), чем у первородящих. При сроке гестации менее 32 недель, пока плоду хватает места для перемещения, неправильное положение плода в матке отмечаются в 6 раз чаще, чем при доношенной беременности.
К патологическим положениям относятся тазовое предлежание, поперечное, косое и неустойчивое положение плода.
Причины возникновения патологического положения плода
Точные причины патологического положения плода недостаточно выяснены.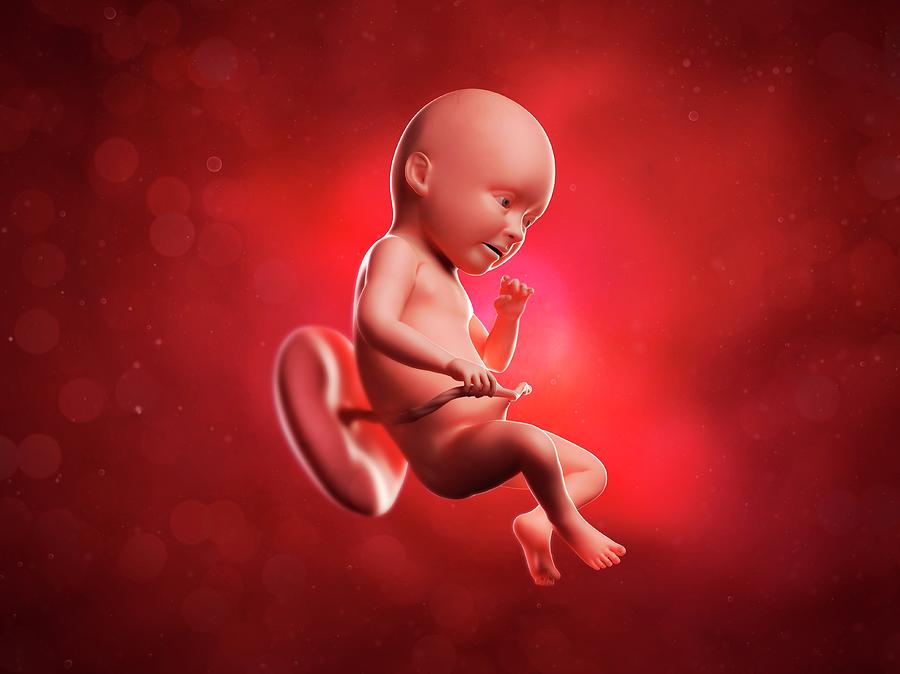 Факторы, которые способствуют возникновению тазовых предлежаний, поперечных и косых положений, можно разделить на материнские, плодовые и плацентарные.
Факторы, которые способствуют возникновению тазовых предлежаний, поперечных и косых положений, можно разделить на материнские, плодовые и плацентарные.
К материнским причинам относятся:
- аномалии развития матки (двурогая, седловидная матка, перегородка в матке),
- опухоли матки,
- узкий таз беременной,
- опухоли таза,
- снижение или повышение тонуса матки,
- большое количество родов у женщины,
- рубец на матке после операции кесарева сечения.
Плодовые причины:
- недоношенность,
- многоплодие,
- задержка внутриутробного развития,
- врожденные аномалии плода (анэнцефалия, гидроцефалия),
- неправильное членорасположение плода (отношение конечностей к головке и туловищу),
- особенности вестибулярного аппарата плода.
Плацентарные причины:
- предлежание плаценты,
- маловодие или многоводие,
- короткая пуповина.

Классификация патологического положения плода
Тазовое предлежание подразделяют на ягодичное (80-90%) и ножное (10-15%). Ягодичное предлежание бывает чистое (63-68%) и смешанное (20-23%), а ножное – полное, неполное (встречается чаще, чем полное) и коленное (встречается редко).
При чисто ягодичном предлежании ко входу в таз обращены ягодицы, а ножки вытянуты вдоль туловища, т. е. согнуты в тазобедренных и разогнуты в коленных суставах, стопы расположены в области подбородка и лица. При смешанном ягодичном предлежании ко входу в таз обращены ягодицы вместе с ножками, согнутыми в тазобедренных и коленных суставах, несколько разогнутыми в голеностопных суставах, то есть плод находится в позе «на корточках».
При полном ножном предлежании плод повернут ко входу в таз обеими ножками, слегка разогнутыми в тазобедренных и согнутыми в коленных суставах, при неполном – ко входу в таз предлежит одна ножка, разогнутая в тазобедренном и коленном суставах, а другая, согнутая в тазобедренном и коленном суставах, располагается выше; в случае коленного предлежания ножки разогнуты в тазобедренных суставах и согнуты в коленных, а коленки предлежат ко входу в таз.
К неправильным относят поперечные и косые положения, а также неустойчивое положение плода.
Поперечным называют такое положение плода, при котором ось его туловища пересекает ось матки под прямым углом, а крупные части плода расположены выше гребней подвздошных костей. Косым называют такое положение, при котором ось туловища плода пересекает ось матки под острым углом, а нижерасположенная крупная часть плода размещена в одной из подвздошных впадин большого таза. Косое положение считают переходным состоянием, потому что в конце периода гестации и во время родов оно превращается в продольное либо в поперечное.
Косое положение обычно нестабильно, временно, поэтому часто его называют неустойчивым.
Также при неправильных положениях по головке определяют позицию плода: если головка расположена слева от срединной линии тела беременной – это первая позиция, если справа – вторая. Вид определяют по спинке: если она обращена кпереди – передний вид, кзади – задний. Имеет значение расположение спинки плода по отношению ко дну матки и входу в малый таз.
Вид определяют по спинке: если она обращена кпереди – передний вид, кзади – задний. Имеет значение расположение спинки плода по отношению ко дну матки и входу в малый таз.
Симптомы патологического положения плода
Обычно при патологическом положении плода специфических жалоб у беременной нет, однако ее может беспокоить дискомфорт в подреберьях, а в случае смешанного ягодичного или ножного предлежания плода женщина может ощущать шевеление плода преимущественно в нижней части живота.
Диагностика патологического положения плода
Диагноз патологического положения плода, как правило, ставится на 32-34-й неделе беременности. Предварительный диагноз устанавливается на гинекологическом осмотре. При тазовом предлежании отмечается высокое стояние дна матки. Этот показатель гинеколог определяет на каждом визите, начиная с 20-й недели беременности – он отражает высоту, на которую самая широкая, куполообразная часть матки (ее дно) поднялась относительно лобка. Этот показатель косвенно указывает на то, нормально ли протекает беременность. При тазовом предлежании тазовый конец плода высоко расположен над входом в таз, что обуславливает высокое стояние дна матки. Головка плода расположена в дне матки, ягодицы – над входом в таз, это врач может определить при пальпации. Сердцебиение плода выслушивается на уровне пупка или выше.
Этот показатель косвенно указывает на то, нормально ли протекает беременность. При тазовом предлежании тазовый конец плода высоко расположен над входом в таз, что обуславливает высокое стояние дна матки. Головка плода расположена в дне матки, ягодицы – над входом в таз, это врач может определить при пальпации. Сердцебиение плода выслушивается на уровне пупка или выше.
Поперечное и косое положение плода также может заподозрить доктор во время осмотра. При поперечном положении живот беременной приобретает поперечно-овальную форму, дно матки ниже, чем при продольном положении, отсутствует крупная предлежащая часть – головка или тазовый конец, а ко входу в малый таз предлежат мелкие части плода, например, ручка или плечо. Сердцебиение плода лучше прослушивается в области пупка.
При косом положении живот визуально приобретает косо-овальную форму, окружность живота больше нормы, дно матки стоит низко. Крупная предлежащая часть находится ниже уровня гребня подвздошной кости, в одной из подвздошных ямок большого таза, сердцебиение плода, как и при поперечном положении, лучше прослушивается в области пупка.
Если врач заподозрил неправильное положение плода, обязательно проводят ультразвуковое исследование. При выполнении УЗИ исключают причины, которые могли бы привести к неправильному положению плода: тяжелые пороки развития плода или аномальное расположение плаценты.
Скрининговое УЗИ 3-го триместра беременности (30-34 недели) с допплеровской оценкой показателей кровотока
Ультразвуковое исследование для функциональной оценки внутриутробного развития плода, его предположительного роста и веса, а также кровообращения.
3 890 руб
Записаться
К каким врачам обращаться
Как и при нормально протекающей беременности, наблюдение и выбор тактики родов осуществляет врач –
акушер-гинеколог.
Лечение патологического положения плода
До определенного срока тазовое предлежание требует выжидательного наблюдения, поскольку плод может самостоятельно развернуться в нужном направлении. В ряде случае врачи могут порекомендовать беременной женщине выполнять комплекс упражнений, способствующих изменению тазового предлежания на головное.
В ряде случае врачи могут порекомендовать беременной женщине выполнять комплекс упражнений, способствующих изменению тазового предлежания на головное.
При тазовом предлежании плода для снижения вероятности операции кесарева сечения и при отсутствии противопоказаний к естественным родам пациентке могут рекомендовать наружный поворот плода на головку. Показания и противопоказания определяет врач. Эту процедуру проводит акушер-гинеколог в условиях акушерского стационара, в срок ≥36 недель беременности у первородящих и ≥37 недель беременности у повторнородящих.
Эффективность поворота на головку составляет от 30 до 80%, а в 5% случаев наблюдается спонтанный обратный поворот плода.
В зависимости от ситуации и состояния здоровья женщины и плода врач рекомендует естественные роды или проведение операции кесарева сечения.
При неправильном положении плода до 36 недель беременности при отсутствии противопоказаний (рубец на матке, угрожающие преждевременные роды, миома матки, предлежание и низкое расположение плаценты, соматическая патология беременной и др. ) рекомендуется проведение корригирующей гимнастики. Поперечное и косое положения плода являются абсолютным показанием для проведения операции кесарева сечения, рожать естественным путем в этих случаях опасно.
) рекомендуется проведение корригирующей гимнастики. Поперечное и косое положения плода являются абсолютным показанием для проведения операции кесарева сечения, рожать естественным путем в этих случаях опасно.
Осложнения
При тазовых предлежаниях плода отмечается более высокая перинатальная заболеваемость и смертность, чем при головных предлежаниях. Это связано с рядом причин: недоношенностью, гипоксией, родовой травмой, повреждениями органов брюшной полости и спинного мозга, аномалиями развития плода и др. Перинатальные потери при тазовом предлежании при различных методах родоразрешения в 3–5 раз выше, чем при головных предлежаниях.
Роды при неправильных положениях плода сопровождаются рядом опасных для жизни матери и плода осложнений: раннее излитие вод, выпадение мелких частей плода, разрыв матки, кровотечение из половых путей при аномалиях расположения плаценты.
При неустойчивом или поперечном положении плода перинатальная смертность достигает 24%.
Выпадение петель пуповины происходит в 20 раз чаще, чем при продольном положении и головном предлежании плода. Материнская смертность, связанная с восходящим инфицированием при преждевременном излитии вод, кровотечением при аномальном расположении плаценты, осложнениями оперативных пособий и разрывом матки, достигает 10%.
Профилактика патологического положения плода
В настоящий момент не существует эффективных методов профилактики неправильного положения плода.
Источники:
- Клинические рекомендации «Тазовое предлежание плода». Разраб.: Российское общество акушеров-гинекологов. – 2020.
- Патологические роды (узкий таз, неправильные положения плода, аномалии сократительной деятельности матки): учебное пособие / О.Е. Баряева, В.В. Флоренсов, М.Ю. Ахметова. ФГБОУ ВО ИГМУ Минздрава России, кафедра акушерства и гинекологии с курсом гинекологии детей и подростков. – Иркутск: ИГМУ. – 2020. – 88 с
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Рекомендации
Микроцефалия
1602
13 Сентября
Гиперпаратиреоз
1790
12 Сентября
Обсессивно-компульсивное расстройство
340
07 Сентября
Показать еще
Рвота
Тошнота
Гестоз
Беременность
Обезвоживание
Дегидратация
Токсикоз беременных
Токсикоз беременных считается осложнением беременности и проявляется преимущественно в ее первой половине.
Подробнее
Сахарный диабет
Беременность
Отек
Гипертензия
Протеинурия
Судороги
Эклампсия
Преэклампсия
Гестоз
Гестоз: причины появления, симптомы, диагностика и способы лечения.
Подробнее
Артрит
Энцефалит
Беременность
Сыпь
Менингит
Лимфаденопатия
Краснуха (немецкая корь, Rubella, Measles)
Краснуха: причины появления, симптомы, диагностика и способы лечения.
Подробнее
ЭКО
Выкидыш
Беременность
ХГЧ, Хорионический гонадотропин человека
Хорионический гонадотропин человека (ХГЧ, β-ХГЧ, бета-ХЧГ, Human Chorionic Gonadotropin): показания к назначению, правила подготовки к сдаче анализа, расшифровка результатов и показатели нормы.
Подробнее
Дефицит железа
Аллергия
COVID-19
Хроническая обструктивная болезнь легких (ХОБЛ)
Хроническая обструктивная болезнь легких: причины появления, симптомы, диагностика и способы лечения.
Подробнее
Ничего не найдено
Попробуйте изменить запрос или выберите врача, или услугу из списка.
Врач не найден
Попробуйте изменить запрос или выберите
врача из списка
Медицинский офис не найден
Попробуйте изменить запрос или выберите
медицинский офис из списка
Терапевт
Травмотолог-ортопед
Эндокринолог
Уролог
Гинеколог
Врач ультразвуковой диагностики
Врач-кардиолог
Врач-педиатр
Ничего не найдено
Попробуйте изменить запрос
Спасибо!
Вы успешно записались на прием
Подробную информацию отправили на вашу электронную почту
Подпишитесь на наши рассылки
Введите e-mail
Даю согласие на
обработку персональных данных
Подписаться
УЗИ на 34 неделе беременности: показатели, фетометрия, норма
34 неделя беременности – это 8,5 акушерских месяцев, а это значит, что совсем скоро малыш уже появится на свет. С каждым днем он становится все больше, ему тесно в животе, сказывается это и на самочувствии матери. К этому сроку женщина может набрать около 12 килограмм, чтобы избежать ожирения, ей нужно будет ограничить потребление мучной и жирной пищи, следить за ее калорийностью.
С каждым днем он становится все больше, ему тесно в животе, сказывается это и на самочувствии матери. К этому сроку женщина может набрать около 12 килограмм, чтобы избежать ожирения, ей нужно будет ограничить потребление мучной и жирной пищи, следить за ее калорийностью.
Содержание
- 1. Что чувствует мама?
- 2. Что происходит с малышом?
- 3. Для чего делать УЗИ и что оно покажет?
- 4. Подготовка к исследованию, достоверность и безопасность
- 5. Нормальные показатели
- 6. На что обратить внимание?
- 7. Видео по теме статьи
- 8. Комментарии посетителей по теме статьи
Что чувствует мама?
Боли в пояснице по-прежнему беспокоят женщину, они обусловлены изменениями в организме и его подготовкой к родам, а также уменьшением пространства для ребенка. Малышу остается все меньше места для передвижений, теперь он может только осторожно и плавно поворачиваться. Высота стояния дна матки в норме составляет 14 см, а животик значительно выдается вперед.
К сроку 34 недели женщина должна набрать в среднем 12 килограмм. Если вес увеличился больше, желательно ограничивать себя в потреблении сладкого и мучного — это хорошо скажется не только на фигуре после родов, но и на здоровье
На этом сроке ребенок обычно занимает такие позицию, положение и предлежание, которые будут во время родов. В норме должно быть головное предлежание и продольное положение. Если малыш расположен поперечно, то целесообразно назначение кесарева сечения – при естественных родах он может просто погибнуть. В случае ягодичного предлежания способ родоразрешения определяет доктор, так как есть возможность физиологичных родов, особенно, если не первые роды у женщины.
Также на этом сроке могут начаться ложные (тренировочные) схватки. Это вызвано постепенной подготовкой матки к изгнанию плода. Что касается настроения будущей мамы, то обычно оно позитивное. Иногда женщины боятся преждевременных родов и находятся в постоянном ожидании «начала», принимая за истинные схватки ложные. Их можно отличить по регулярности и иррадиации. Если боль непостоянная, отдает в различные части тела, боль в нижней части живота не выражена, слегка тянет поясницу – это тренировочные схватки. Можно сменить положение, постоять под теплым душем. В случае сильной боли в животе вкупе с регулярными приступами и ощутимого дискомфорта в области поясницы, можно говорить об истинных схватках – пришло время рожать.
Их можно отличить по регулярности и иррадиации. Если боль непостоянная, отдает в различные части тела, боль в нижней части живота не выражена, слегка тянет поясницу – это тренировочные схватки. Можно сменить положение, постоять под теплым душем. В случае сильной боли в животе вкупе с регулярными приступами и ощутимого дискомфорта в области поясницы, можно говорить об истинных схватках – пришло время рожать.
Что происходит с малышом?
На 34 неделе в норме кроха весит 2260-2300 г, а длина его тельца от макушки до копчика – 34 см. Кости ребенка удлиняются и укрепляются, что четко видно на УЗИ, а их длину покажет фетометрия – определение размеров плода. Но для нормального развития опорно-двигательного аппарата плода необходимо адекватное поступление кальция, и если с пищей будущей маме будет поступать мало этого микроэлемента, то есть риск повреждения ее ногтей, волос и зубов.
Дыхательная система малыша уже почти до конца созрела, так что легкие готовы к первому вдоху после появления на свет. Но из-за того, что процессы формирования подкожно-жировой клетчатки еще не завершены, у недоношенного ребенка возникнут проблемы с терморегуляцией – он будет подвержен переохлаждению и перегреву. Но если роды проходят в условиях больницы, то его шансы значительно увеличатся, хотя гарантировать что-либо однозначно нельзя. В любом случае, медики всегда сделают все, что в их силах, для спасения и крохи, и мамы.
Но из-за того, что процессы формирования подкожно-жировой клетчатки еще не завершены, у недоношенного ребенка возникнут проблемы с терморегуляцией – он будет подвержен переохлаждению и перегреву. Но если роды проходят в условиях больницы, то его шансы значительно увеличатся, хотя гарантировать что-либо однозначно нельзя. В любом случае, медики всегда сделают все, что в их силах, для спасения и крохи, и мамы.
Кожа карапуза на 34 неделе становится все более гладкой, лануго (нежный пушок, покрывающий тело) постепенно исчезает. Волосы на голове, ресницы и брови становятся темнее и гуще. Уже полностью сформированы ногти. Активно развивается сердечно-сосудистая система, так что работу сердца плода можно услышать с помощью специальных устройств – стетоскопа или на эхокардиографии. Происходят изменения и в нервной системе – перестройка режима сна и бодрствования, малыш реагирует на яркий свет, резкие звуки. Его эндокринная система функционирует автономно. В ЖКТ формируется меконий – первичный кал, продукт заглатываемых ребенком околоплодных вод.
Теперь малыш может ощущать пищу. А чтобы кора его головного мозга развивалась нормально, полезно читать сказки и петь песенки, слушать хорошую музыку, особенно классическую, да и просто ласково разговаривать с ним. Еще на этом сроке у мальчиков яички окончательно опускаются в мошонку. Если до родов это не произошло (примерно 4% детей), то в норме за первый год жизни все должно завершиться.
На 34 неделе плод начинает понемногу готовиться к выходу из материнского организма: пушок лануго потихоньку уходит, кожа разглаживается. Волосы на голове, брови и ресницы становятся гуще и темнее. Активно развивается сердечно-сосудистая и нервная система
Для чего делать УЗИ и что оно покажет?
УЗИ на 34 неделе беременности обычно не является плановым, его проводят с целью контроля над состоянием плода, убедиться, что все нормально. Во время процедуры кроме оценки сердечно-сосудистой, костно-мышечной и нервной системы также проверяют степень зрелости легких и печени. У мальчиков проверяют факт опущения яичек. Также смотрят расположение малыша, правильность предлежания и позиции. Можно будет посмотреть на личико малыша и даже сделать памятное фото.
Также смотрят расположение малыша, правильность предлежания и позиции. Можно будет посмотреть на личико малыша и даже сделать памятное фото.
Производят замер основных длинных костей и роста ребенка – фетометрию. После исследования проводят расшифровку, когда полученные данные сравнивают с нормальными показателями. Процедуру и анализ результатов следует доверить квалифицированному профессионалу, освоившему специальные курсы.
Подготовка к исследованию, достоверность и безопасность
Какой-либо особенной подготовки к УЗИ не требуется, достаточно провести гигиенические процедуры, надеть опрятное чистое белье и принести необходимую документацию – медкарту с результатами предшествующих обследований, паспорт, полис и СНИЛС, а также чистую пеленку и салфетки. Если предстоит сидеть в долгой очереди, можно захватить бутылку с водой.
Исследование проводят через брюшную стенку. Беременную просят оголить живот и лечь на спину или набок, кожу обрабатывают специальным гелем, после чего водят датчиком, изучая транслируемое на экран изображение и делая пометки в медицинской документации. После процедуры этот гель очень легко убрать с помощью салфетки.
После процедуры этот гель очень легко убрать с помощью салфетки.
Достоверность исследования зависит от качества оборудования и некоторых других особенностей. Ультразвуковая диагностика абсолютно безопасна для ребенка и женщины, но без рекомендации доктора все же не нужно злоупотреблять ею – для всего есть свои показания и сроки.
УЗИ беременным проводится через переднюю брюшную стенку, поэтому ожидать неприятных ощущений не нужно. Врач сравнивает полученные показатели с нормой, вносит их в карту ведения беременности. На основе них продумывают тактику ведения родов
Нормальные показатели
В норме показатели фетометрии на 34 неделе должны быть следующими:
- бипариетальный размер (БПР) – от 79 до 93 мм;
- лобно-затылочный размер (ЛЗ) – примерно 101-119 мм;
- окружность головки плода (ОГ) в норме составляет 295-339 мм;
- окружность живота плода (ОЖ) при нормальном развитии – от 276 до 336 мм.
Показатели длины костей в норме:
- бедренная кость – от 60 до 70 мм;
- плечевая кость составляет порядка 55-65 мм;
- кости предплечья должны быть 48-56 мм;
- кости голени в норме от 55 до 63 мм.

Результаты, полученные при фетометрии, записывают в медицинской документации. Это нужно для контроля динамики развития малыша.
На что обратить внимание?
Если на этом сроке иногда появляется несильный понос, то это не страшно. В норме возможны необильные выделения без кровянистых прожилок и резкого запаха. Если в отделяемом есть фрагменты слизи, то вероятнее всего, отошла слизистая пробка. А значит, совсем скоро на свет появится малыш. На протяжении всей его жизни в материнской утробе эта пробка оберегала ребенка от инфекции и других опасностей, затыкая шейку матки.
В случае кровянистых выделений, особенно в сочетании с болью в нижней части живота и пояснице, следует срочно обратиться за медицинской помощью. Не менее опасен и повышенный тонус маточной мускулатуры.
Доктор на этом сроке обычно проводит сравнительный тест, где оценивает состояние околоплодных вод и матки, дыхание, сердцебиение и движения ребенка. Оценка производится по трехбалльной системе, где отметке 2 соответствует «очень хорошо», 1 – «неплохо», а 0 – «проблемы».
Женщине нужно больше проводить времени на свежем воздухе, рационально питаться и избегать нервного и физического перенапряжения. Если соблюдать все рекомендации и предписания врача, то шанс сохранить и родить здорового малыша значительно возрастет.
Физиология, Беременность — StatPearls — NCBI Bookshelf
Введение
Беременность — это состояние имплантации продуктов зачатия, расположенных либо в матке, либо в другом месте тела. Она заканчивается самопроизвольным или плановым абортом или родами. За это время тело матери претерпевает огромные изменения, затрагивающие все системы органов, необходимые для поддержания растущего плода. Все медицинские работники должны знать об этих изменениях, присутствующих во время беременности, чтобы иметь возможность обеспечить наилучший уход как за матерью, так и за плодом.
Все медицинские работники должны знать об этих изменениях, присутствующих во время беременности, чтобы иметь возможность обеспечить наилучший уход как за матерью, так и за плодом.
Вопросы, вызывающие озабоченность
Во время беременности женский организм претерпевает огромные изменения, затрагивающие все системы органов тела. Эти изменения приводят к физиологии, которая отличается от физиологии небеременной женщины. Кроме того, аномалии развития беременности могут привести к дальнейшим осложнениям как для матери, так и для плода. Уровень материнской смертности в Соединенных Штатах достиг почти 18 смертей на 100 000 живорождений в 2009 г., что резко превышает 7,2 смертей на 100 000 живорождений в 1987, для всех медицинских работников стало более важным понимать типичные изменения, сопровождающие беременность, а также распознавать изменения, выходящие за рамки типичных симптомов беременности.[1]
Клеточный
Оплодотворение яйцеклетки сперматозоидом запускает процесс эмбриогенеза. Оплодотворенная яйцеклетка проходит через несколько делений, образуя бластоцисту. Затем эта бластоциста инициирует имплантацию материнского эндометрия. Имплантация вызывает децидуализацию стромы матки для размещения эмбриона. Эта децидуальная оболочка поддерживает выживание эмбриона и, по-видимому, действует как барьер против иммунологических реакций. Кроме того, после имплантации начинает секретироваться хорионический гонадотропин человека (ХГЧ), что позволяет поддерживать беременность. Затем бластоциста начинает процесс формирования трех отдельных зародышевых слоев, включая эктодерму, мезодерму и энтодерму. На этой стадии бластоциста становится эмбрионом. Эмбрион проходит через процесс, известный как органогенез, в ходе которого развивается большинство основных систем органов. Через 8 недель после имплантации или 10 недель гестационного возраста эмбрион до рождения называется плодом.[2]
Оплодотворенная яйцеклетка проходит через несколько делений, образуя бластоцисту. Затем эта бластоциста инициирует имплантацию материнского эндометрия. Имплантация вызывает децидуализацию стромы матки для размещения эмбриона. Эта децидуальная оболочка поддерживает выживание эмбриона и, по-видимому, действует как барьер против иммунологических реакций. Кроме того, после имплантации начинает секретироваться хорионический гонадотропин человека (ХГЧ), что позволяет поддерживать беременность. Затем бластоциста начинает процесс формирования трех отдельных зародышевых слоев, включая эктодерму, мезодерму и энтодерму. На этой стадии бластоциста становится эмбрионом. Эмбрион проходит через процесс, известный как органогенез, в ходе которого развивается большинство основных систем органов. Через 8 недель после имплантации или 10 недель гестационного возраста эмбрион до рождения называется плодом.[2]
Развитие
Продолжительность беременности от имплантации оплодотворенной яйцеклетки до родов принимается равной 266 дням. Однако, поскольку датирование беременности обычно начинается с первого дня последней менструации, продолжительность беременности считается в среднем равной 280 дням. Эта продолжительность представляет собой количество времени, за которое примерно половина всех женщин рожает своих детей. Младенцы, рожденные от 37 0/7 недель беременности до 38 6/7 недель, считаются доношенными. Те, кто родился между 390/7 недель и 40 6/7 недель считаются доношенными. Младенцы, рожденные в срок от 41 0/7 недель до 41 6/7 недель, называются поздними. Любой ребенок, рожденный на сроке беременности 42 0/7 недель и позже, считается переношенным.[3]
Однако, поскольку датирование беременности обычно начинается с первого дня последней менструации, продолжительность беременности считается в среднем равной 280 дням. Эта продолжительность представляет собой количество времени, за которое примерно половина всех женщин рожает своих детей. Младенцы, рожденные от 37 0/7 недель беременности до 38 6/7 недель, считаются доношенными. Те, кто родился между 390/7 недель и 40 6/7 недель считаются доношенными. Младенцы, рожденные в срок от 41 0/7 недель до 41 6/7 недель, называются поздними. Любой ребенок, рожденный на сроке беременности 42 0/7 недель и позже, считается переношенным.[3]
Вовлеченные системы органов
Беременность вызывает скоординированную реакцию многих систем органов для поддержки как матери, так и плода.
Женская репродуктивная система
[4]
Чтобы приспособиться к растущему плоду, матка должна подвергнуться экстремальным структурным изменениям и клеточной гипертрофии. В это время матка должна сохранять пассивное несократительное состояние; это происходит из-за повышенного уровня прогестерона, который расслабляет гладкую мускулатуру — рост плаценты приводит к ремоделированию ткани матки и сосудов. Гормональные сигналы, прежде всего эстроген, ответственны за инициирование процесса роста матки на ранних сроках беременности. Масса матки увеличивается с 70 г до 1100 г, а ее объем увеличивается с 10 мл до 5 л. Между 12 и 16 неделями нижнее тело матки раскрывается, позволяя матке стать более сферической и освобождая место для расширения амниотического мешка с минимальным растяжение матки. Когда скорость роста плода начинает ускоряться в 20 недель, матка быстро удлиняется, а ее стенки истончаются. Продольный диаметр растет быстрее, чем левый-правый и передне-задний диаметры, при этом максимальная скорость удлинения происходит между 20 и 32 неделями. К 28 неделе происходит максимальная скорость роста плода, и рост ткани матки замедляется, продолжая быстро растягиваться и становиться тонким. В течение нескольких недель после родов матка возвращается к своему состоянию до беременности.
Гормональные сигналы, прежде всего эстроген, ответственны за инициирование процесса роста матки на ранних сроках беременности. Масса матки увеличивается с 70 г до 1100 г, а ее объем увеличивается с 10 мл до 5 л. Между 12 и 16 неделями нижнее тело матки раскрывается, позволяя матке стать более сферической и освобождая место для расширения амниотического мешка с минимальным растяжение матки. Когда скорость роста плода начинает ускоряться в 20 недель, матка быстро удлиняется, а ее стенки истончаются. Продольный диаметр растет быстрее, чем левый-правый и передне-задний диаметры, при этом максимальная скорость удлинения происходит между 20 и 32 неделями. К 28 неделе происходит максимальная скорость роста плода, и рост ткани матки замедляется, продолжая быстро растягиваться и становиться тонким. В течение нескольких недель после родов матка возвращается к своему состоянию до беременности.
Сердечно-сосудистые заболевания
[5]
Во время беременности сердечный выброс увеличивается на 30–60 %, причем наибольшее увеличение приходится на первый триместр. Максимальный выход достигается между 20 и 24 неделями и сохраняется до родов. Первоначально увеличение сердечного выброса связано с увеличением ударного объема. Поскольку ударный объем уменьшается к концу третьего триместра, увеличение частоты сердечных сокращений поддерживает повышенный сердечный выброс.
Максимальный выход достигается между 20 и 24 неделями и сохраняется до родов. Первоначально увеличение сердечного выброса связано с увеличением ударного объема. Поскольку ударный объем уменьшается к концу третьего триместра, увеличение частоты сердечных сокращений поддерживает повышенный сердечный выброс.
Уменьшается системное сосудистое сопротивление, что приводит к снижению артериального давления. Систолическое артериальное давление снижается примерно на 5–10 мм рт.ст., а диастолическое артериальное давление снижается на 10–15 мм рт.ст. Это снижение достигает самой низкой точки в 24 недели, после чего оно медленно возвращается к уровню до беременности. Это снижение артериального давления связано с повышенным уровнем прогестерона во время беременности. Прогестерон вызывает расслабление гладкой мускулатуры, что снижает сосудистое сопротивление.
В связи с этими физиологическими изменениями у большинства беременных женщин отмечают скачкообразный или коллапсирующий пульс, а также систолические шумы изгнания. Может присутствовать третий тон сердца, а также эктопические сокращения и периферические отеки. Изменения в положении сердца, возникающие по мере развития беременности, приводят к изменениям ЭКГ, которые считаются нормальными находками при беременности. К ним относятся: предсердные и желудочковые эктопические сокращения, небольшие зубцы Q и инвертированные зубцы T в отведении III, депрессия сегмента ST и инверсия зубца T в нижних и боковых отведениях, а также сдвиг оси желудочка влево.
Может присутствовать третий тон сердца, а также эктопические сокращения и периферические отеки. Изменения в положении сердца, возникающие по мере развития беременности, приводят к изменениям ЭКГ, которые считаются нормальными находками при беременности. К ним относятся: предсердные и желудочковые эктопические сокращения, небольшие зубцы Q и инвертированные зубцы T в отведении III, депрессия сегмента ST и инверсия зубца T в нижних и боковых отведениях, а также сдвиг оси желудочка влево.
Легочный
[6]
Во время беременности диафрагма приподнимается, что приводит к снижению общей емкости легких (ОЕЛ) на 5%. Однако дыхательный объем (TV) увеличивается на 30–40%, тем самым уменьшая резервный объем выдоха на 20%. Минутная вентиляция также увеличивается на 30–40 % за счет того, что увеличивается ТВ при сохранении постоянной частоты дыхания.
Увеличение минутной вентиляции, происходящее во время беременности, приводит к увеличению альвеолярного (PAO2) и артериального (PaO2) уровней PO2 и снижению PACO2 и PaCO2. PaCO2 снижается с уровня 40 мм рт. ст. до беременности до 30 мм рт. ст. к 20 неделям. Это снижение PaCO2 создает повышенный градиент CO2 между плодом и матерью, тем самым улучшая доставку кислорода и удаление углекислого газа у плода. Этот градиент создается повышенным уровнем прогестерона, который, по-видимому, либо увеличивает чувствительность дыхательной системы к CO2, либо является первичным стимулятором. Эти изменения необходимы, чтобы приспособиться к 15-процентному увеличению скорости метаболизма и 20-процентному увеличению потребления кислорода, которое происходит во время беременности.
PaCO2 снижается с уровня 40 мм рт. ст. до беременности до 30 мм рт. ст. к 20 неделям. Это снижение PaCO2 создает повышенный градиент CO2 между плодом и матерью, тем самым улучшая доставку кислорода и удаление углекислого газа у плода. Этот градиент создается повышенным уровнем прогестерона, который, по-видимому, либо увеличивает чувствительность дыхательной системы к CO2, либо является первичным стимулятором. Эти изменения необходимы, чтобы приспособиться к 15-процентному увеличению скорости метаболизма и 20-процентному увеличению потребления кислорода, которое происходит во время беременности.
Снижение уровня PaCO2, увеличение дыхательного объема и снижение общей емкости легких в совокупности приводят к одышке беременных приблизительно у 60–70% беременных. Это ощущение представляет собой субъективное ощущение одышки без наличия гипоксии. Чаще всего это происходит в третьем триместре, но может начаться в любое время.
Желудочно-кишечный тракт
[6]
Повышенные уровни эстрогена, прогестерона и хорионического гонадотропина человека (ХГЧ) в сочетании вызывают тошноту и рвоту, обычно называемую утренней тошнотой. Гипогликемия может быть дополнительной причиной тошноты. Утренняя тошнота развивается более чем в 70% беременностей и может возникать в любое время суток. Обычно он проходит к 14-16 неделям, но сохраняется после 20-й недели примерно у 10-20% беременных. Если тошнота и рвота достаточно сильны, чтобы привести к кетозу и потере веса, превышающей или равной 5% от веса до беременности, это называется гиперемезисом беременных. У этих пациентов могут быть необходимы внутривенное введение жидкости и заместительная терапия витаминами.
Гипогликемия может быть дополнительной причиной тошноты. Утренняя тошнота развивается более чем в 70% беременностей и может возникать в любое время суток. Обычно он проходит к 14-16 неделям, но сохраняется после 20-й недели примерно у 10-20% беременных. Если тошнота и рвота достаточно сильны, чтобы привести к кетозу и потере веса, превышающей или равной 5% от веса до беременности, это называется гиперемезисом беременных. У этих пациентов могут быть необходимы внутривенное введение жидкости и заместительная терапия витаминами.
Повышенный уровень прогестерона вызывает расслабление гладких мышц, что приводит к увеличению времени опорожнения желудка. В сочетании со снижением тонуса гастроэзофагеального сфинктера и смещением желудка вверх часто возникает рефлюкс. Опосредованное прогестероном расслабление гладкой мускулатуры также приводит к снижению моторики толстой кишки, что приводит к увеличению всасывания воды и запорам.
Почечный
[6]
Ренин-ангиотензин-альдостероновая система активируется на ранних сроках беременности, что приводит к увеличению реабсорбции натрия. Однако повышенная скорость клубочковой фильтрации (СКФ) поддерживает уровень натрия в плазме. Кроме того, повышенный уровень прогестерона и простациклина наряду с модификацией рецепторов ангиотензина I во время беременности приводит к относительной резистентности к ангиотензину II. Это состояние уравновешивает сосудосуживающий эффект ангиотензина и способствует вазодилатации почечных артерий, опосредованной релаксином, стимулирующим эндотелий к синтезу оксида азота.
Однако повышенная скорость клубочковой фильтрации (СКФ) поддерживает уровень натрия в плазме. Кроме того, повышенный уровень прогестерона и простациклина наряду с модификацией рецепторов ангиотензина I во время беременности приводит к относительной резистентности к ангиотензину II. Это состояние уравновешивает сосудосуживающий эффект ангиотензина и способствует вазодилатации почечных артерий, опосредованной релаксином, стимулирующим эндотелий к синтезу оксида азота.
Из-за почечной вазодилатации увеличиваются как СКФ, так и почечный плазмоток. СКФ увеличивается на 50%, начиная с ранних сроков беременности, и это повышение сохраняется до родов. Снижение системного сосудистого сопротивления приводит к тому, что как приносящие, так и выносящие артериолы испытывают снижение сосудистого сопротивления, тем самым поддерживая гидростатическое давление в клубочках — в результате увеличение почечного кровотока приводит к увеличению размера почки. Прогестерон снижает тонус мочеточников, перистальтику и давление сокращения, тем самым расширяя мочеточники.
Повышение СКФ приводит к снижению содержания азота мочевины и креатинина в крови на 25%. Повышенная СКФ в сочетании с повышенной проницаемостью гломерулярных капилляров для альбумина приводит к увеличению фракционной экскреции белка до 300 мг/сут. Менее эффективная канальцевая реабсорбция как глюкозы, так и мочевины приводит к увеличению скорости экскреции.
Гематология
[6]
При беременности объем эритроцитов увеличивается на 20-30%, а объем плазмы увеличивается на 45-55%. Это непропорциональное увеличение объема приводит к дилюционной анемии со сниженным гематокритом. Количество лейкоцитов увеличивается от 6 до 16 миллионов/мл и может достигать 20 миллионов/мл во время и вскоре после родов. Концентрация тромбоцитов несколько снижается из-за увеличения объема плазмы, но обычно остается в пределах нормы. У небольшой части женщин (от 5 до 10 %) уровень тромбоцитов составляет от 100 до 150 млрд/л без какой-либо патологии. Уровни фибриногена и факторов VII-X увеличиваются, но время свертывания крови и время кровотечения остаются неизменными. Однако повышенный венозный застой и повреждение эндотелия сосудов приводят к более высокой частоте тромбоэмболических осложнений во время беременности. Повышение риска тромбоэмболических осложнений начинается в первом триместре и продолжается не менее 12 недель после родов.
Однако повышенный венозный застой и повреждение эндотелия сосудов приводят к более высокой частоте тромбоэмболических осложнений во время беременности. Повышение риска тромбоэмболических осложнений начинается в первом триместре и продолжается не менее 12 недель после родов.
Эндокринный
[6]
Повышение уровня эстрогена во время беременности приводит к стимуляции тиреоидсвязывающего глобулина, который затем повышает уровень тироксина (Т4) и трийодтиронина (Т3). Уровни свободных Т3 и Т4 слегка изменены, но остаются относительно постоянными, с небольшим снижением во втором и третьем триместрах. Уровень ТТГ несколько снижается в первом триместре из-за слабостимулирующего действия ХГЧ на щитовидную железу, но к концу первого триместра вновь повышается. Несмотря на изменения, беременность считается эутиреоидным состоянием.
Во время беременности увеличивается выработка гормонов надпочечниками. Снижение сосудистого сопротивления и артериального давления стимулируют систему РАА, что приводит к трехкратному увеличению альдостерона к концу первого триместра и десятикратному увеличению к концу третьего триместра. Также наблюдается увеличение продукции кортизола, адренокортикотропного гормона (АКТГ), кортикостероид-связывающего глобулина (CGB) и дезоксикортикостерона, что приводит к состоянию гиперкортизола. К концу третьего триместра уровень общего кортизола в три раза выше, чем у небеременных женщин. К концу беременности плацента способствует повышению уровня кортизола из-за выработки кортикотропин-рилизинг-гормона, помогая, таким образом, вызвать роды.
Также наблюдается увеличение продукции кортизола, адренокортикотропного гормона (АКТГ), кортикостероид-связывающего глобулина (CGB) и дезоксикортикостерона, что приводит к состоянию гиперкортизола. К концу третьего триместра уровень общего кортизола в три раза выше, чем у небеременных женщин. К концу беременности плацента способствует повышению уровня кортизола из-за выработки кортикотропин-рилизинг-гормона, помогая, таким образом, вызвать роды.
Повышение уровня эстрадиола во время беременности приводит к увеличению пролактина, при этом уровень пролактина в сыворотке увеличивается в десять раз к концу беременности. Это повышенное производство вызывает рост гипофиза, вызванный пролиферацией клеток в передней доле. Уровни окситоцина, вырабатываемого задней долей гипофиза, увеличиваются на протяжении всей беременности и достигают пика в срок. Повышенный уровень эстрогена, прогестерона и ингибина ингибирует выработку фолликулостимулирующего гормона (ФСГ) и лютеинизирующего гормона (ЛГ), что делает эти уровни неопределяемыми.
Скелетно-мышечная и дерматологическая
[6]
Смещение центра тяжести, происходящее при беременности, приводит к увеличению лордоза в нижней части спины и сгибанию шеи. Это изменение осанки может вызвать напряжение в нижней части спины, которое ухудшается по мере развития беременности. Возникают повышенная подвижность и расширение крестцово-подвздошных сочленений и лобкового симфиза, разболтанность суставов в поясничном отделе позвоночника. Синдром запястного канала — частое явление во время беременности из-за сдавления срединного нерва.
Повышение уровня эстрогена приводит к сосудистым звездочкам и эритеме ладоней. Повышенный уровень меланоцитостимулирующих гормонов и стероидных гормонов приводит к гиперпигментации лица, сосков, промежности, линии живота и пупка.
Метаболизм
[6]
Плацента вырабатывает человеческий плацентарный лактоген (hPL), который обеспечивает питание плода. Он индуцирует липолиз для увеличения количества свободных жирных кислот, которые беременная женщина преимущественно использует в качестве топлива. Он также действует как антагонист инсулина, вызывая диабетогенное состояние. Эта активность побуждает гиперплазию бета-клеток поджелудочной железы повышать уровень инсулина и синтез белка. На ранних сроках беременности повышается чувствительность матери к инсулину, а затем резистентность во втором и третьем триместрах.
Он также действует как антагонист инсулина, вызывая диабетогенное состояние. Эта активность побуждает гиперплазию бета-клеток поджелудочной железы повышать уровень инсулина и синтез белка. На ранних сроках беременности повышается чувствительность матери к инсулину, а затем резистентность во втором и третьем триместрах.
Уровни общего холестерина и триглицеридов в сыворотке повышаются во время беременности из-за увеличения синтеза в печени и снижения активности липопротеинлипазы. Холестерин ЛПНП увеличивается на протяжении всей беременности, с увеличением на 50% к сроку. Холестерин ЛПВП увеличивается в течение первой половины беременности, а затем падает в третьем триместре, оставаясь при этом выше уровня небеременных. Повышение уровня триглицеридов необходимо для обеспечения энергией матери и сохранения глюкозы для плода. Повышенные уровни ЛПНП имеют решающее значение для плацентарного стероидогенеза.
Во время беременности увеличивается потребность в калориях и питательных веществах, включая повышенную потребность в белке, железе, кальции, фолиевой кислоте и других витаминах и минералах. Потребность в белке во время беременности увеличивается с 60 г/день до 70-75 г/день, так как аминокислоты транспортируются к развивающемуся плоду. Потребность в кальции увеличивается до 1,5 г/день, что связано с потребностью плода в 30 г кальция. Уровни кальция в материнской сыворотке сохраняются во время беременности, а потребности плода удовлетворяются за счет увеличения кишечной абсорбции, начиная с 12-й недели.0005
Потребность в белке во время беременности увеличивается с 60 г/день до 70-75 г/день, так как аминокислоты транспортируются к развивающемуся плоду. Потребность в кальции увеличивается до 1,5 г/день, что связано с потребностью плода в 30 г кальция. Уровни кальция в материнской сыворотке сохраняются во время беременности, а потребности плода удовлетворяются за счет увеличения кишечной абсорбции, начиная с 12-й недели.0005
Функция
Основной функцией беременности является обеспечение роста и развития плода. Все изменения, происходящие в организме матери, предназначены для обеспечения этого роста, а также для развития плаценты для питания плода и поддержания беременности.
Механизм
Менструальный цикл колеблется от 26 до 35 дней, при этом средняя продолжительность 28 дней. Менструальные кровотечения начинаются в первый день менструального цикла, а наиболее обильные выделения приходятся в среднем на 2-й день. Начало менструального цикла приходится на фолликулярную фазу, во время которой ФСГ из гипофиза стимулирует развитие первичной овариальной фолликул. Этот фолликул индуцирует выработку эстрогена, что позволяет слизистой оболочке матки пролиферировать. Всплеск ЛГ, вызванный выбросом эстрогена, стимулирует овуляцию и начинает лютеиновую фазу. Наибольшая вероятность зачатия приходится на фолликулярную фазу, за сутки до овуляции. Однако фертильная фаза охватывает время между 5 днями до и днем овуляции. После овуляции желтое тело секретирует прогестерон, поддерживая выстилку эндометрия для оплодотворенной яйцеклетки. Если оплодотворение не происходит или оплодотворенная яйцеклетка не имплантируется в слизистую оболочку эндометрия, тогда желтое тело дегенерирует, уровень прогестерона падает, и слизистая оболочка эндометрия отслаивается, чтобы снова начать менструальный цикл. [7]
Этот фолликул индуцирует выработку эстрогена, что позволяет слизистой оболочке матки пролиферировать. Всплеск ЛГ, вызванный выбросом эстрогена, стимулирует овуляцию и начинает лютеиновую фазу. Наибольшая вероятность зачатия приходится на фолликулярную фазу, за сутки до овуляции. Однако фертильная фаза охватывает время между 5 днями до и днем овуляции. После овуляции желтое тело секретирует прогестерон, поддерживая выстилку эндометрия для оплодотворенной яйцеклетки. Если оплодотворение не происходит или оплодотворенная яйцеклетка не имплантируется в слизистую оболочку эндометрия, тогда желтое тело дегенерирует, уровень прогестерона падает, и слизистая оболочка эндометрия отслаивается, чтобы снова начать менструальный цикл. [7]
Если оплодотворенная яйцеклетка успешно имплантируется в эндометрий, клетки трофобласта пролиферируют в клетки синцитиотрофобласта и начинают вырабатывать ХГЧ.[7] Это поддерживает желтое тело для поддержания секреции прогестерона и эстрогена, позволяя развиваться беременности. Синцитиотрофобласт вместе с цитотрофобластом и внезародышевой мезодермой продолжает формировать плаценту. Основная цель плаценты — поддерживать беременность и удовлетворять потребности плода. Плацентарная мембрана обеспечивает обмен питательными веществами и газами между плодом и телом матери, действуя как дыхательная, желудочно-кишечная, эндокринная, почечная, печеночная и иммунная системы плода.[8]
Синцитиотрофобласт вместе с цитотрофобластом и внезародышевой мезодермой продолжает формировать плаценту. Основная цель плаценты — поддерживать беременность и удовлетворять потребности плода. Плацентарная мембрана обеспечивает обмен питательными веществами и газами между плодом и телом матери, действуя как дыхательная, желудочно-кишечная, эндокринная, почечная, печеночная и иммунная системы плода.[8]
Беременность заканчивается рождением плода. Существует несколько теорий относительно того, как инициируются роды. Некоторые исследования показывают, что роды провоцируются отменой прогестерона и механическим растяжением стенки матки.[4] Другие исследования показывают, что медиаторы воспаления, такие как простагландины, жизненно важны для инициации сокращений матки.[9] Затем окситоцин поддерживает схватки во время родов.[10]
Сопутствующее тестирование
Показания к тестированию для подтверждения беременности с помощью мочи или сыворотки, включая женщин детородного возраста с аменореей, дисменореей, тазовой болью, болью в животе, обмороком, головокружением, гипотензией, тахикардией, тошнотой или рвота, выделения из влагалища или симптомы мочеиспускания. Уровни ХГЧ при жизнеспособной внутриматочной беременности удваиваются примерно каждые 48 часов на ранних сроках беременности. Уровни достигают пика примерно на 10–12 неделе беременности, а затем снижаются до стабильного состояния через 15 недель. Ультразвуковое подтверждение ранней беременности используется, когда у человека есть положительный тест на беременность наряду с тазовой болью, болью в животе или вагинальным кровотечением.
Уровни ХГЧ при жизнеспособной внутриматочной беременности удваиваются примерно каждые 48 часов на ранних сроках беременности. Уровни достигают пика примерно на 10–12 неделе беременности, а затем снижаются до стабильного состояния через 15 недель. Ультразвуковое подтверждение ранней беременности используется, когда у человека есть положительный тест на беременность наряду с тазовой болью, болью в животе или вагинальным кровотечением.
Подтверждение жизнеспособной беременности происходит с помощью УЗИ, которое показывает гестационный мешок на трансвагинальном УЗИ в течение пяти недель или при уровне ХГЧ от 1500 до 2000 мМЕ/мл. Сердцебиение плода видно при трансвагинальном УЗИ в возрасте шести недель или при уровне ХГЧ от 5000 до 6000 мМЕ/мл.[12]
Патофизиология
Поскольку назначением плаценты является поддержка и сохранение беременности, любое отклонение в формировании плаценты может привести к неблагоприятным исходам как для матери, так и для плода. Аномалии могут быть в виде строения плаценты, расположения плаценты и имплантации плаценты.
Преэклампсия, по-видимому, связана как с материнскими, так и с эмбриональными факторами, что приводит к аномальному развитию сосудов в плаценте; в конечном итоге это приводит к недостаточной перфузии, что приводит к гипоксии и ограничению роста. Эндотелиальная дисфункция матери, предположительно обусловленная антиангиогенными факторами, приводит к повышению проницаемости сосудов с активацией коагуляционного каскада, сужением сосудов и микроангиопатическим гемолизом. Эти факторы приводят к клиническим проявлениям преэклампсии, включая артериальную гипертензию, протеинурию, судороги, кровоизлияние в мозг, ДВС-синдром, почечную недостаточность, отек легких, маточно-плацентарную недостаточность, отслойку плаценты, преждевременные роды и увеличение частоты кесарева сечения. Преэклампсия делится на две категории: преэклампсия без тяжелых признаков и преэклампсия с тяжелыми признаками. Диагноз без тяжелых признаков, артериальное давление в третьем триместре выше 140/9.0 мм рт. ст. в двух случаях с интервалом не менее 6 часов, а также протеинурия более 300 мг/24 часа или отношение белка к креатинину более 0,3. Женщинам с преэклампсией без тяжелых признаков родоразрешение проводится в сроке 37 недель. Если диагноз поставлен до 37 недель, они находятся под пристальным наблюдением в стационаре, хотя амбулаторное наблюдение может использоваться, если нет других сопутствующих заболеваний. Для постановки диагноза преэклампсии с тяжелыми признаками артериальное давление должно быть выше 160/110 мм рт. ст. в дополнение к протеинурии. В качестве альтернативы артериальное давление может быть выше 140/9.0 мм рт. ст. в двух случаях по крайней мере с одним другим признаком, включая почечную недостаточность, тромбоцитопению, отек легких, нарушение функции печени, церебральные или зрительные нарушения. Эти пациенты должны быть родоразрешены в 34 недели и должны получать лечение сульфатом магния для профилактики судорог. Если артериальное давление выше 160/110 мм рт.ст., следует использовать антигипертензивные препараты для снижения риска инсульта.[13][14]
Женщинам с преэклампсией без тяжелых признаков родоразрешение проводится в сроке 37 недель. Если диагноз поставлен до 37 недель, они находятся под пристальным наблюдением в стационаре, хотя амбулаторное наблюдение может использоваться, если нет других сопутствующих заболеваний. Для постановки диагноза преэклампсии с тяжелыми признаками артериальное давление должно быть выше 160/110 мм рт. ст. в дополнение к протеинурии. В качестве альтернативы артериальное давление может быть выше 140/9.0 мм рт. ст. в двух случаях по крайней мере с одним другим признаком, включая почечную недостаточность, тромбоцитопению, отек легких, нарушение функции печени, церебральные или зрительные нарушения. Эти пациенты должны быть родоразрешены в 34 недели и должны получать лечение сульфатом магния для профилактики судорог. Если артериальное давление выше 160/110 мм рт.ст., следует использовать антигипертензивные препараты для снижения риска инсульта.[13][14]
Приблизительно у 10% пациентов с преэклампсией с тяжелыми признаками развивается HELLP-синдром — у этих пациентов отмечаются гемолиз, повышение активности печеночных ферментов и низкий уровень тромбоцитов. У этих пациентов нет необходимости в наличии артериальной гипертензии и протеинурии. Эти пациенты, диагностированные после 34 0/7 недель, должны быть доставлены после стабилизации состояния. Если диагноз поставлен до 34 недель, эти женщины должны быть доставлены через 24–48 часов после введения бетаметазона. Им также следует вводить сульфат магния в течение 24 часов после родов.
У этих пациентов нет необходимости в наличии артериальной гипертензии и протеинурии. Эти пациенты, диагностированные после 34 0/7 недель, должны быть доставлены после стабилизации состояния. Если диагноз поставлен до 34 недель, эти женщины должны быть доставлены через 24–48 часов после введения бетаметазона. Им также следует вводить сульфат магния в течение 24 часов после родов.
Эклампсия диагностируется, когда у пациентки с преэклампсией возникают большие эпилептические припадки. Может встречаться у женщин как с выраженными признаками, так и без них. Эклампсия возникает при нарушении ауторегуляции мозгового кровообращения из-за эндотелиальной дисфункции, гиперперфузии и отека мозга. Лечение включает контроль и профилактику судорог, контроль артериального давления и родоразрешение после стабилизации состояния пациента и контроля судорог.[14]
Предлежание плаценты возникает при аномальной имплантации плаценты, покрывающей внутренний зев шейки матки. Его можно считать полным, при котором внутренний зев полностью закрыт плацентой, частичным предлежанием, когда плацента прикрывает часть внутреннего зева, или краевым предлежанием, когда край плаценты подходит к краю зева. Плацента считается расположенной низко, если она находится в нижнем сегменте матки, но не доходит до внутреннего зева. В третьем триместре начинается истончение нижнего сегмента матки, что приводит к нарушению прикрепления плаценты и безболезненному кровотечению. Это кровотечение раздражает матку, стимулируя сокращения матки, которые вызывают дальнейшее отделение и кровотечение. По мере раскрытия и сглаживания шейки матки во время родов происходит отделение плаценты и неизбежное кровотечение, которое может привести к кровотечению и шоку. Этим пациенткам назначают тазовый покой через 20 недель, снижение физической активности и кесарево сечение между 36 и 37 неделями [16].
Плацента считается расположенной низко, если она находится в нижнем сегменте матки, но не доходит до внутреннего зева. В третьем триместре начинается истончение нижнего сегмента матки, что приводит к нарушению прикрепления плаценты и безболезненному кровотечению. Это кровотечение раздражает матку, стимулируя сокращения матки, которые вызывают дальнейшее отделение и кровотечение. По мере раскрытия и сглаживания шейки матки во время родов происходит отделение плаценты и неизбежное кровотечение, которое может привести к кровотечению и шоку. Этим пациенткам назначают тазовый покой через 20 недель, снижение физической активности и кесарево сечение между 36 и 37 неделями [16].
Приращение плаценты происходит, когда плацента внедряется в стенку матки во время имплантации. Если инвазия распространяется на миометрий, это состояние называется врастанием плаценты. Если инвазия распространяется дальше через миометрий и серозную оболочку, это считается percreta плаценты. Placenta percreta может также проникать в окружающие органы, такие как мочевой пузырь или прямую кишку. В этих условиях плацента не может должным образом отделиться от стенки матки, что может привести к кровотечению и шоку. Таким образом, это состояние может привести к необходимости гистерэктомии во время родов.
В этих условиях плацента не может должным образом отделиться от стенки матки, что может привести к кровотечению и шоку. Таким образом, это состояние может привести к необходимости гистерэктомии во время родов.
Клиническое значение
Понимание изменений, происходящих во время беременности, имеет решающее значение для правильного ведения беременных. Они сталкиваются со многими физическими изменениями, которые могут создать физическое, умственное и эмоциональное напряжение для пациента. Очень важно оставаться чувствительным к этим изменениям при оказании помощи.
В дополнение к тому, чтобы оставаться чутким к сострадательному уходу, знание физиологических изменений во время беременности имеет важное значение для определения того, действительно ли явная патология является патологической по сравнению с нормальным явлением у беременной пациентки. Многие пределы лабораторных показателей корректируются во время беременности из-за изменений в гормонах и функционировании органов. Гипотензия и тахикардия становятся более распространенными на протяжении всей беременности, что требует тщательного рассмотрения при лечении беременных с травмой.
Гипотензия и тахикардия становятся более распространенными на протяжении всей беременности, что требует тщательного рассмотрения при лечении беременных с травмой.
В целом, понимание физиологии беременности позволяет всем поставщикам медицинских услуг, а не только акушерам-гинекологам, оказывать наилучшую возможную помощь.
Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Комментарий к этой статье.
Ссылки
- 1.
Creanga AA, Berg CJ, Ko JY, Farr SL, Tong VT, Bruce FC, Callaghan WM. Материнская смертность и заболеваемость в США: где мы сейчас? J Женское здоровье (Larchmt). 2014 янв; 23(1):3-9. [Бесплатная статья PMC: PMC3880915] [PubMed: 24383493]
- 2.
Zhang S, Lin H, Kong S, Wang S, Wang H, Wang H, Armant DR. Физиологические и молекулярные детерминанты имплантации эмбриона. Мол Аспекты Мед. 2013 окт; 34 (5): 939-80.
 [Бесплатная статья PMC: PMC4278353] [PubMed: 232
[Бесплатная статья PMC: PMC4278353] [PubMed: 232]
- 3.
Бхат Р.А., Куштаги П. Новый взгляд на продолжительность беременности человека. Singapore Med J. 2006 Dec; 47 (12): 1044-8. [PubMed: 17139400]
- 4.
Майерс К.М., Элад Д. Биомеханика матки человека. Wiley Interdiscip Rev Syst Biol Med. 9(5) сентября 2017 г. [PubMed: 28498625]
- 5.
Hu H, Pasca I. Лечение сложных сердечных заболеваний у беременных. Крит Уход Клин. 2016 Январь; 32 (1): 97-107. [PubMed: 26600447]
- 6.
Soma-Pillay P, Nelson-Piercy C, Tolppanen H, Mebazaa A. Физиологические изменения во время беременности. Cardiovasc J Afr. 2016 март-апрель;27(2):89-94. [Бесплатная статья PMC: PMC4928162] [PubMed: 27213856]
- 7.
Михм М., Гангули С., Муттукришна С. Нормальный менструальный цикл у женщин. Anim Reprod Sci. 2011 апрель; 124 (3-4): 229-36. [PubMed: 20869180]
- 8.
Гуттмахер А.
 Е., Мэддокс Ю.Т., Спонг С.Ю. Проект «Человеческая плацента»: структура, развитие и функция плаценты в режиме реального времени. Плацента. 2014 май; 35(5):303-4. [Бесплатная статья PMC: PMC3999347] [PubMed: 24661567]
Е., Мэддокс Ю.Т., Спонг С.Ю. Проект «Человеческая плацента»: структура, развитие и функция плаценты в режиме реального времени. Плацента. 2014 май; 35(5):303-4. [Бесплатная статья PMC: PMC3999347] [PubMed: 24661567]- 9.
Ravanos K, Dagklis T, Petousis S, Margioula-Siarkou C, Prapas Y, Prapas N. Факторы, участвующие в инициации родов у человека в срок и преждевременные роды: обзор. Гинекол Эндокринол. 2015;31(9):679-83. [PubMed: 26303116]
- 10.
Arrowsmith S, Wray S. Окситоцин: его механизм действия и передача сигналов рецепторов в миометрии. J Нейроэндокринол. 2014 июнь; 26 (6): 356-69. [PubMed: 24888645]
- 11.
Монтаньяна М., Тренти Т., Алоэ Р., Сервеллин Г., Липпи Г. Хорионический гонадотропин человека в диагностике беременности. Клин Чим Акта. 2011 17 августа; 412 (17-18): 1515-20. [PubMed: 21635878]
- 12.
Кнез Дж., День А, Юркович Д. Ультразвуковая визуализация при лечении кровотечения и боли на ранних сроках беременности.
 Best Pract Res Clin Obstet Gynaecol. 2014 июль; 28 (5): 621-36. [В паблике: 24841987]
Best Pract Res Clin Obstet Gynaecol. 2014 июль; 28 (5): 621-36. [В паблике: 24841987]- 13.
Эль-Сайед ААФ. Преэклампсия: обзор патогенеза и возможных стратегий лечения, основанных на его патофизиологических нарушениях. Тайвань J Obstet Gynecol. 2017 окт; 56 (5): 593-598. [PubMed: 2
42]
- 14.
Каттах А.Г., Гарович В.Д. Лечение артериальной гипертензии во время беременности. Adv Хроническая почка Dis. 2013 май; 20(3):229-39. [Бесплатная статья PMC: PMC3925675] [PubMed: 23928387]
- 15.
Haram K, Svendsen E, Abildgaard U. Синдром HELLP: клинические проблемы и лечение. Обзор. BMC Беременность Роды. 2009 26 февраля; 9:8. [Бесплатная статья PMC: PMC2654858] [PubMed: 19245695]
- 16.
Martinelli KG, Garcia ÉM, Santos Neto ETD, Gama SGND. Пожилой материнский возраст и его связь с предлежанием плаценты и отслойкой плаценты: метаанализ. Кэд Сауд Публика. 2018 19 февраля; 34 (2): e00206116.
 [PubMed: 29489954]
[PubMed: 29489954]- 17.
Бартельс Х.К., Постл Д.Д., Дауни П., Бреннан Д.Дж. Placenta Accreta Spectrum: обзор патологии, молекулярной биологии и биомаркеров. Дис маркеры. 2018;2018:1507674. [Бесплатная статья PMC: PMC6051104] [PubMed: 30057649]
34 недели беременности: первые признаки родов
Этот пост содержит партнерские ссылки. Если вы нажмете и купите, мы можем получить комиссию без дополнительной оплаты для вас. Пожалуйста, ознакомьтесь с нашей политикой раскрытия информации для получения более подробной информации.
Делиться — значит заботиться!
6shares
- Pinterest6
- Электронная почта
Вы на 34 неделе беременности! Ваше тело продолжает готовиться к родам. Посмотрите, что происходит на 34 неделе с вами и вашим малышом!
34 недели беременности
Можете ли вы поверить, что дожили до 34-й недели? 34 недели беременности означают, что 95% женщин родят в ближайшие 6 недель.
Ваше тело каждый день готовится выдавать немного больше.
Тем временем ваш ребенок растет, и ему не хватает места. Это означает, что вы можете ощущать своего ребенка в разных местах, а удары ногами и руками могут ощущаться по-разному.
Одно внезапное движение вашего ребенка может означать, что вы бежите в ванную.
Или, если вам повезет, ваш ребенок засунет свои ножки вам в ребра, чтобы испытать дополнительную особую боль.
Насколько велик ребенок на 34 неделе беременности?
На 34-й неделе беременности ваш ребенок размером с дыню весом 4,7 фунта и длиной 17-18 дюймов.
Как развивается мой 34-недельный плод?
Ваш 34-недельный плод начинает готовиться к внешнему миру. Когда ваш ребенок спит, он закрывает глаза и открывает их, когда бодрствует.
Они начинают составлять собственный график сна. Надеюсь, они приучают себя спать ночью и бодрствовать днем.
Восковая кожа вашего ребенка утолщается и готовится присоединиться к миру.
На данный момент ваш ребенок занимает почти все место в животе на 34 неделе беременности. С учетом сказанного, если вы лежите горизонтально, вы сможете время от времени видеть части тела, торчащие из вашего тела.
Если вы ткнете себя в живот с одной стороны, вы можете увидеть, как ваш ребенок побежит в другую сторону, или он может перевернуться туда самостоятельно.
Важно вести подсчет толчков, чтобы убедиться, что ваш ребенок все еще чувствует себя хорошо до дня родов.
Продолжайте общаться с ребенком и поддерживать с ним связь. Это только вопрос времени, когда вы будете держать своего ребенка на руках.
Если у вас будет мальчик, есть большая вероятность, что его яички уже опустились в мошонку. В некоторых случаях одно из обоих его яичек не опустится до его рождения. Если это так, не волнуйтесь, они упадут к тому времени, когда ему исполнится 6 месяцев.
Живот на 34 неделе беременности
Ваш живот на 34 неделе беременности начинает выглядеть так, будто вы вот-вот лопнете. Возможно, у вас уже есть корсет, и ваша матка теперь на 5 дюймов выше пупка.
Ваш живот должен быть размером около 32-36 дюймов. Если вы измеряете больше или меньше, это может объясняться многими факторами. Это может означать, что ребенок будет больше или меньше. Или, возможно, это означает большее или меньшее количество амниотической жидкости.
Если у вашего врача возникнут какие-либо опасения, он проведет УЗИ, чтобы узнать, что происходит.
На прошлой неделе вы могли заметить, что ваш беременный живот кажется немного ниже, чем на самом деле. Это всего лишь признак того, что день доставки приближается.
Ваш ребенок опускается к вашему тазу, что означает, что вы можете дышать, но теперь он сидит дальше на вашем мочевом пузыре.
Не волнуйтесь, ваш ребенок пробудет там всего несколько недель.
Симптомы на 34-й неделе беременности
Нечеткое зрение
На 34-й неделе беременности вы начинаете видеть немного более расплывчатое зрение, чем раньше.
Это вызвано гормонами беременности. Вам не нравится, что гормоны беременности влияют на каждую часть нашего тела?
В некоторые дни ваше зрение будет нечетким, в другие дни оно будет сухим и раздраженным. Это все симптомы беременности третьего триместра. Не волнуйтесь, эти симптомы не останутся навсегда, они временные, всего на несколько недель.
Если у вас проблемы со зрением, обязательно проконсультируйтесь с врачом и сообщите ему об этом, так как это может быть признаком преэклампсии.
Выделения из влагалища
По мере того, как беременность будет продолжаться, вы начнете замечать увеличение выделений из влагалища. Это совершенно нормально, и мы снова можем поблагодарить эти удивительные гормоны беременности.
Причина, по которой мы начинаем видеть так много выделений из влагалища, заключается в кровотоке, который теперь направляется в область таза для подготовки к родам. Это стимулирует слизистые оболочки и создает выделения.
Если у вас продолжаются обильные выделения, обязательно носите дышащее нижнее белье с ежедневными прокладками, чтобы вы не чувствовали себя сухими.
Скоро вы потеряете слизистую пробку, что обычно является признаком того, что день ваших родов приближается!
Отек
Отек будет с вами до конца беременности. Чем больше вы становитесь, тем больше тканей вашего тела будет собирать и удерживать жидкости, что затем вызывает отек.
Наиболее распространенными местами отека являются лодыжки, стопы и пальцы. Помните, если у вас начинают опухать руки, снимите обручальное кольцо.
Сколько месяцев 34 недели беременности?
На сроке 34 недели вы беременны на сроке 7 месяцев и 2 недели. У вас есть 6 недель.
У вас есть 6 недель.
Что делать на 34 неделе беременности?
Приготовление пищи
Пришло время начать приготовление пищи. Замороженные блюда — отличная вещь, которую можно приготовить сейчас и заморозить в первые несколько ночей, когда вы приходите домой в больницу. Или эти безумные ночи.
Вы также захотите пройтись по магазинам и запастись кладовой, чтобы вам не пришлось бежать в магазин, как только вы вернетесь домой из больницы.
Еда
У вас осталось 6 недель, так что продолжайте придерживаться сбалансированной диеты. Убедитесь, что вы получаете достаточно белков, овощей и фруктов.
Кроме того, убедитесь, что вы получаете 1000 мг кальция каждый день. Это помогает укрепить кости и зубы вашего ребенка.
Уход за детьми
Сейчас самое время усилить уход за детьми, пока ваш ребенок здесь. Бабушка и дедушка собираются присматривать за вашим малышом, может быть, близкий друг? Няня или, может быть, они будут ходить в детский сад.
Что бы вы ни решили, подтвердите, что место еще есть и другая сторона планирует это. Вы не хотите остаться без ухода за ребенком после рождения ребенка, и вам пора вернуться на работу.
Какая часть вашего живота на 34-й неделе беременности вам больше всего нравится? Поделитесь в комментариях!
Другие ссылки для беременных:
- Подготовка к рождению ребенка: советы и рекомендации
- Бюджет для ребенка
- Две стороны определения пола ребенка
Наш календарь беременности составлен и составлен нашим редактором по беременности Дарой Дафф-Бержерон. Хотя она крутая, она не медицинский работник. Это просто для развлекательных целей, и любые предоставленные рекомендации или информация не должны использоваться вместо реальной сделки — квалифицированного медицинского работника.
Делиться — значит заботиться!
6shares
- Pinterest6
- Электронная почта
Самый счастливый детский путеводитель по беременному неделю
.
l’inventeur du SNOO et le Fondateur de Happiest Baby Inc.
На данный момент ваш живот — это в основном ваш почти 5-фунтовый ребенок… поэтому каждый раз, когда он двигается, вы действительно это видите. Вы можете разглядеть эти крошечные ноги? Они, вероятно, находятся в верхней части вашего живота … когда она принимает нормальное положение головой вниз, готовая к родам! (Младенцы тазовое предлежание — попой или ногами вперед — только около 5% рождений.) Все ее тело в значительной степени готово; дети, рожденные на этой неделе, имеют 99% выживаемость.
Она спит, сосет и чавкает (глотает амниотическую жидкость, приправленную тем, что вы только что съели)! Толстый восковой слой первородной смазки, похожей на сливочный сыр, размазан по всему ее телу. Она потеряет большую часть этого до рождения, но недоношенные дети часто выходят покрытыми им. Это покрытие защищает ее кожу — представьте, если бы вы были в ванне 9 месяцев! — и предлагает противомикробные преимущества после рождения.
Она потеряет большую часть этого до рождения, но недоношенные дети часто выходят покрытыми им. Это покрытие защищает ее кожу — представьте, если бы вы были в ванне 9 месяцев! — и предлагает противомикробные преимущества после рождения.
34 недели беременности: о своем теле
Вы приближаетесь к финишу!
Еще через 3 недели ваш ребенок будет «доношенным» (больше не недоношенным или недоношенным). Одним из признаков того, что ваше тело набирает обороты, может быть некоторая утечка молозива. Эта невероятная жидкость представляет собой раннее жирное молоко, которое идеально подходит для новорожденного. Он наполнен углеводами, белком, антителами и другими важными веществами. В нем тонны лейкоцитов, борющихся с инфекцией, неудивительно, что его называют «белой кровью»! В этом концентрированном густом молоке так много витамина А, что оно на самом деле имеет желто-оранжевый цвет… как морковь.
Выделения из влагалища также имеют тенденцию к увеличению к концу беременности. Ваша шейка матки отвечает за это, создавая все больше и больше слизи, блокируя плохие бактерии от проникновения и заражения вашего ребенка. Если выделения розоватые и желеобразные, возможно, вы теряете слизистую пробку, закрывающую матку во время беременности. Он может выскальзывать как одним большим комком, так и по крупицам.
Ваша шейка матки отвечает за это, создавая все больше и больше слизи, блокируя плохие бактерии от проникновения и заражения вашего ребенка. Если выделения розоватые и желеобразные, возможно, вы теряете слизистую пробку, закрывающую матку во время беременности. Он может выскальзывать как одним большим комком, так и по крупицам.
Отхождение слизистой пробки является признаком размягчения шейки матки и приближения родов… в конце концов.
Некоторые мамы теряют эту пробку за несколько недель до родов и даже могут отрастить ее заново. Однако слизистая пробка с примесью крови (ваш лечащий врач или акушерка могут назвать это «кровавым зрелищем») является признаком того, что вы скоро встретите своего ребенка. Если выделения желтоватые или зеленоватые, позвоните своему лечащему врачу. Это может означать дрожжевую или бактериальную инфекцию, которые обычно требуют лечения.
A Список дел для ваших 34 th Неделя беременности
Распечатайте несколько копий вашего плана родов.
 : Один вам понадобится для вашего лечащего врача и для разных медсестер, дежурящих в больнице. И даже если вы планируете вагинальные роды, на всякий случай разумно составить отдельный план родов для кесарева сечения.
: Один вам понадобится для вашего лечащего врача и для разных медсестер, дежурящих в больнице. И даже если вы планируете вагинальные роды, на всякий случай разумно составить отдельный план родов для кесарева сечения.
Прекратить полеты: Вам, вероятно, посоветуют прекратить полеты в 34 недели (или раньше, если у вас беременность с высоким риском). В любом случае, сиденья в самолете очень неудобны! Некоторые авиакомпании разрешат вам продолжать полет с медицинской справкой, но вы действительно хотите быть далеко от дома, если у вас начнутся преждевременные роды??
Составьте список работ: Стирка? Готовить? Прогулки с собакой? Мытье посуды? Не стесняйтесь обращаться за помощью к своим друзьям и семье… после рождения ребенка. (Вы вернете услугу в течение следующего года или двух!) Список дел делает это кристально ясным, помогая сосредоточиться на уходе за ребенком и пропустить любые забытые приоритеты из-за недосыпания.

Приготовление замороженных блюд минимум на неделю: Как бы гладко ни прошли ваши роды, вам нужно время, чтобы отдохнуть и восстановиться. Кроме того, вы будете более заняты, чем вы могли себе представить, с вашим новым дополнением. Итак, приготовьте несколько утешительных, легко разогреваемых блюд (супы, рагу и т. д.). И не стесняйтесь просить друзей и семью внести свой вклад!
Миф или факт?
Изжога означает, что ваш ребенок родится с густой шевелюрой.
Это звучит безумно, но научные исследования показывают, что это правда! Оказывается, те же самые гормоны, которые вызывают изжогу, также влияют на то, с каким количеством волос родится ваш ребенок!
Цитата недели
Самое главное, что она усвоила за эти годы, это то, что невозможно быть идеальной матерью и существует миллион способов быть хорошей матерью. — Джилл Черчилль
Смотрите похожие сообщения
Есть вопросы о продукте Happyest Baby? Наши консультанты будут рады
помощь! Свяжитесь с нами по адресу customercare-eu@happiestbaby. com.
com.
Отказ от ответственности: информация на нашем сайте НЕ является медицинской консультацией для какого-либо конкретного лица или
условие. Это предназначено только как общая информация. Если у вас есть какие-либо медицинские вопросы и опасения по поводу вашего ребенка или
самостоятельно, обратитесь к своему поставщику медицинских услуг.
Развитие, увеличение веса, рождение ребенка в 34 недели • Kopa Birth®
Добро пожаловать на 34 неделю вашей беременности! Ребенок растет большим и сильным, а вы, вероятно, одновременно изнурены и взволнованы. Давайте посмотрим на рост и развитие ребенка, вашу прибавку в весе, симптомы, которые вы можете испытывать, и обсудим, что было бы, если бы ваш ребенок родился на этой неделе.
Расчетное время чтения: 6 минут
Обновлено 25 августа 2021 г.
Содержание
- Развитие ребенка на 34 -й неделе беременности
- . Разработка
- Размер канталупы
- Движение ребенка
- неделя 34 от беременности.
 Беременная.
Беременная.- . Прибавка в весе
- Неделя 34 Симптомы беременности
- Диарея
- Боли
- Усталость
- Что делать, если ребенок родился в 34 недели?
- Исходы родов
- Внешний вид
Развитие ребенка на 34-й неделе беременности
Вехи развития
Может показаться, что о развитии ребенка в конце беременности можно рассказать не так много, как в начале. Те первые недели и месяцы были полны новых органов и систем, а также ярких новостей о развитии. На данный момент многое из того, что происходит, — это просто рост и усовершенствование существующих систем. Это еще актуально! Это означает, что у ребенка уже есть все, что ему или ей нужно, чтобы процветать на улице.
Размер мускусной дыни
К 34-й неделе беременности — 32-й неделе от зачатия — ваш ребенок размером с мускусную дыню и весом около 4 3/4 фунтов. Он или она составляет около 12 3/4 дюймов от макушки до крупа или 17 3/4 дюймов от макушки до пятки (1).
 Если бы вы могли заглянуть внутрь, вы бы увидели:
Если бы вы могли заглянуть внутрь, вы бы увидели:- Кожа ребенка менее морщинистая из-за увеличения количества жира, который добавляется под кожу (2).
- Его или ее кожа становится менее прозрачной по той же причине.
- Ребенку тесно в матке.
- Ребенок, вероятно, сейчас находится в положении макушки или головой вниз. (Подробнее: Как определить, что ребенок опущен головой.) Ваш врач или акушерка не будут беспокоиться об этом, если это не так. У него еще есть время повернуться.
Движение ребенка
По мере того, как ваш ребенок становится больше и теснее, вы можете заметить, как он двигается. Вы больше не чувствуете легкого трепетания, которое вы чувствовали в середине беременности. Теперь движения вашего ребенка, вероятно, кажутся медленнее и сильнее. Возможно, вы даже сможете увидеть, как движется ваш живот. Это странное, но довольно крутое явление.
34-я неделя беременности: беременный живот
Размер живота
В эти дни у вас довольно большой живот.
 Теперь вы можете почувствовать верхнюю часть матки примерно на 5 1/4 дюйма выше пупка. Вы можете задаться вопросом, откуда у вас вообще будет возможность расти еще шесть недель. Просто помните, что рост, который вы видите, является внешним признаком здорового растущего ребенка внутри.
Теперь вы можете почувствовать верхнюю часть матки примерно на 5 1/4 дюйма выше пупка. Вы можете задаться вопросом, откуда у вас вообще будет возможность расти еще шесть недель. Просто помните, что рост, который вы видите, является внешним признаком здорового растущего ребенка внутри.Зуд кожи
По мере того, как ваш животик растет и растет, ваша кожа растягивается. (А у большинства женщин — 80 на 9На самом деле 0% — он растягивается быстрее, чем может, вызывая растяжки.) Хотя это не больно, это может вызвать зуд кожи. Лучшее, что вы можете сделать для борьбы с зудом, — это увлажнять кожу. Боритесь с этим изнутри и снаружи, пейте много воды, чтобы избежать обезвоживания, и используйте мягкое увлажняющее средство без отдушек и спирта.
Беременность, неделя 34: прибавка в весе
Вероятно, вы набрали от 23 до 29 фунтов, при условии, что беременность началась со средним весом. (Возможно, немного меньше, если во время беременности у вас был избыточный вес, и немного больше, если у вас был недостаточный вес.
 ) В течение большей части беременности женщин призывают быть осторожными с увеличением веса, помнить, что вы не совсем «едите за двоих». », и этому ребенку нужно всего несколько сотен калорий в день.
) В течение большей части беременности женщин призывают быть осторожными с увеличением веса, помнить, что вы не совсем «едите за двоих». », и этому ребенку нужно всего несколько сотен калорий в день.Хотя это все еще правда, на поздних сроках беременности проблема может измениться. Возможно, вам не очень хочется есть. Вы можете чувствовать себя некомфортно после еды, так как ваш желудок становится все более стесненным. Вы можете испытывать тошноту или изжогу. Как мы предлагали в статье о 33-й неделе, может помочь более частое употребление пищи небольшими порциями в течение дня. Вы должны продолжать набирать вес, вероятно, в общей сложности около фунта или двух до конца беременности.
Неделя 34 Симптомы беременности
Диарея
Диарея определяется как три или более приступов жидкого стула в день. Так же, как запор, диарея не является редкостью во время беременности. Некоторые причины могут быть связаны с беременностью, вызваны гормонами и повышенной чувствительностью.
 Другие приступы диареи совершенно не связаны с беременностью, например, с болезнью. Если у вас диарея, обязательно пейте много жидкости, чтобы избежать обезвоживания (2). И обязательно свяжитесь с вашим провайдером, если он сохраняется более 24 часов.
Другие приступы диареи совершенно не связаны с беременностью, например, с болезнью. Если у вас диарея, обязательно пейте много жидкости, чтобы избежать обезвоживания (2). И обязательно свяжитесь с вашим провайдером, если он сохраняется более 24 часов.Возможно, вы слышали, что понос является признаком приближающихся родов, и это правда. Однако не всякая диарея означает, что ребенок уже в пути. Знайте признаки родов, чтобы вы могли более точно определить, когда пришло время.
Боли
На этом этапе беременности для большинства женщин некоторая боль является неотъемлемым фактом жизни. У вас может болеть спина, могут болеть ноги, и у вас могут быть головные боли. В какой-то момент перед родами к ним может присоединиться еще одна боль — тазовое давление.
Тазовое давление увеличивается по мере того, как ребенок опускается и оседает глубже в таз (2). Может быть неудобно, когда голова ребенка давит на таз, мочевой пузырь и бедра. Для этого и всех болей, которые вы испытываете, постарайтесь отдохнуть.
 Когда придет время заниматься спортом, подумайте о занятиях в воде, таких как плавание и аквааэробика. А если боль сильная, позвоните своему врачу, чтобы узнать, можно ли что-нибудь безопасно принять.
Когда придет время заниматься спортом, подумайте о занятиях в воде, таких как плавание и аквааэробика. А если боль сильная, позвоните своему врачу, чтобы узнать, можно ли что-нибудь безопасно принять.Усталость
Ваше тело усердно работает, и вы устали. Для этого нет простого решения. Вырастить ребенка — это тяжкий труд! Хотя они кажутся противоречащими друг другу, лучшим решением вашей проблемы являются упражнения и отдых. Следите за вашими регулярными физическими упражнениями; это держит ваше тело сильным и хорошо для вашего настроения. Тем не менее, слушайте свое тело и поднимайте ноги, когда вам нужно отдохнуть. Забота о своем теле имеет первостепенное значение на последних сроках беременности.
Что делать, если ребенок родился в 34 недели?
Исходы родов
Как мы обсуждали на прошлой неделе, у ребенка, рожденного в этом гестационном возрасте, ожидается очень хороший исход. Тем не менее, ему может понадобиться немного больше времени в больнице, чтобы привести его легкие в зрелое состояние, помочь ему регулировать температуру тела и научиться есть.
 Однако у 34-недельного ребенка, вероятно, будет довольно короткое пребывание. И есть очень хороший шанс, что он уйдет без долгосрочных последствий своего раннего прибытия.
Однако у 34-недельного ребенка, вероятно, будет довольно короткое пребывание. И есть очень хороший шанс, что он уйдет без долгосрочных последствий своего раннего прибытия.Внешний вид
Как бы вы ожидали, что ваш малыш будет выглядеть, если бы вы встретились с ним сейчас? Он меньше, чем доношенный ребенок с более красной кожей. Он выглядит хрупким, с небольшим количеством жира или мускулов. Его голова выглядит большой по сравнению с телом, а на теле у него тонкие пушистые волосы, называемые лануго. Его ногти на руках и ногах есть, но еще не доросли до кончиков пальцев рук и ног (3). Несмотря на эти различия, ваш ребенок в 34 недели выглядит ужасно так, как будто он будет выглядеть в срок.
Присоединяйтесь к нам на следующей неделе, чтобы узнать все о 35 неделе вашей беременности!
Kopa Birth’s Онлайн-уроки родовспоможения позволяют вам подготовиться к естественным родам в больнице, не выходя из собственного дома, круглосуточно и без выходных.
 Запишитесь сегодня на наш бесплатный онлайн-курс по родам и начните готовиться к своим естественным родам!
Запишитесь сегодня на наш бесплатный онлайн-курс по родам и начните готовиться к своим естественным родам! Ссылки:
- Glade, B.C., Schuler, J. (2011). Ваша беременность неделя за неделей, 7-е издание. Первая пресса Да Капо.
- Американский колледж акушеров и гинекологов. (2010). Ваша беременность и роды от месяца к месяцу, 5-е издание.
- Симкин, П. (2010). Беременность, роды и новорожденный, 4-е издание. Meadowbrook Press
Вот еще несколько статей и историй о родах, которые, как мы знаем, вам понравятся.
34 неделя беременности | Родитель
14 октября 2010 г.
Как плод на 34 неделе?
Развитие иммунитета
Рост вашего ребенка около 45 см, вес около 2,1 кг.
- Его глаза открыты, когда он бодрствует, и закрыты, когда он спит.
- Его иммунитет развивается для борьбы с инфекцией.
- Его череп все еще податлив, и его голова должна быть направлена вниз.

- Его яички опустились.
Что с моим телом: Возможно подтекание груди
- Схватки Брэкстона-Хикса могут усилиться.
- Из груди может начать выделяться молозиво, жидкая водянистая прелюдия к молоку.
Вернитесь к полному списку еженедельных обновлений о беременности.
Во время беременности ваш большой красивый живот, вероятно, будет закрывать большую часть обзора ваших ног, но это не значит, что вы должны их игнорировать. Ваши ноги выполняют важную работу во время беременности, в том числе уменьшают давление на спину. Убедитесь, что вы продолжаете двигаться, чтобы увеличить кровообращение, что может снизить риск варикозного расширения вен, распространенного побочного эффекта беременности.
Как растет ваш ребенок:
Частота шевелений вашего ребенка может уменьшиться, но не беспокойтесь — это просто потому, что ваша матка в последнее время немного сжимается, учитывая его увеличенный размер.
 В этот момент у вашего малыша может быть много волос на голове, а его кожа теперь розовая, а не красная, благодаря отложениям белого жира под ней.
В этот момент у вашего малыша может быть много волос на голове, а его кожа теперь розовая, а не красная, благодаря отложениям белого жира под ней.Ваше самочувствие:
Когда вы беременны, вам необходимо принимать около 1200 мг кальция в день — он нужен не только вашему ребенку для развития костей, но и вашим собственным костям и зубам. если вы не получаете достаточное количество.
Хорошие источники кальция включают: швейцарский сыр, сыр чеддер, миндаль, петрушку, кукурузные лепешки, артишоки, сушеный чернослив, тыквенные семечки, приготовленные сушеные бобы и капусту.
Если вы принимаете кальциевую добавку, убедитесь, что в ней сбалансировано две части кальция и одна часть магния, так как эти две части действуют совместно.
Для парней
Если вы еще не приобрели детское автокресло и не установили его спинкой вперед на заднем сиденье автомобиля, сделайте это сейчас!
Совет недели
К настоящему моменту вы, несомненно, уже слышали это страшное словцо промежность.
 И если вы этого не сделали (или еще не знаете, где он находится), сейчас самое время узнать. Поскольку он может порваться во время родов, вам, возможно, придется поработать над тем, что действительно имеет значение при рождении, — расслабить мышцы промежности, чтобы дать ребенку пройти.
И если вы этого не сделали (или еще не знаете, где он находится), сейчас самое время узнать. Поскольку он может порваться во время родов, вам, возможно, придется поработать над тем, что действительно имеет значение при рождении, — расслабить мышцы промежности, чтобы дать ребенку пройти.Посвятите время расслабляющим упражнениям и упражнениям на растяжку промежности. И массируйте промежность за четыре-шесть недель до родов, используя масло виноградных косточек или оливковое масло. Мы оставляем на ваше усмотрение, пытаться ли совершить этот акробатический трюк самостоятельно или привлечь вашего партнера для небольшой операции по техническому обслуживанию, которая может быть сексуальной, или нет — решать только вам!
Мы живем в мире, где факты и вымысел смешиваются.
Во времена неопределенности вам нужна журналистика, которой вы можете доверять. В течение 14 бесплатных дней вы можете получить доступ к миру глубокого анализа, журналистских расследований, лучших мнений и ряду функций.
 Журналистика укрепляет демократию. Инвестируйте в будущее сегодня. После этого вам будет выставляться счет 75 руб. в месяц. Вы можете отменить в любое время, и если вы отмените в течение 14 дней, вам не будет выставлен счет.
Журналистика укрепляет демократию. Инвестируйте в будущее сегодня. После этого вам будет выставляться счет 75 руб. в месяц. Вы можете отменить в любое время, и если вы отмените в течение 14 дней, вам не будет выставлен счет.Подписаться на новости24
Далее на Parent24
Обновления беременности по неделям
21 октября 2010 г.
Самые читаемые для подписчиков
Жители Понголы обвиняют безрассудное вождение грузовика в аварии, унесшей жизни 19 школьников
ПОСЛЕДНИЕ НОВОСТИ ЖИВОЙ | Два человека погибли в результате ужасной аварии в Дурбане на N2
Неделя Eskom из ада — пожары, сломанные конвейеры и катастрофа, когда выходит из строя 50% генерирующих мощностей
Женщина арестована после того, как якобы украла 4-дневного ребенка и пыталась зарегистрировать его как своего ребенка
Гаутенг АНК поддерживает Рамафосу на посту президента, а Машатиле станет его заместителем
Eskom хочет, чтобы вы платили на 30% больше
Анализ новостей | Зума вернулся?
Мондли Маханя | Теперь поговорим об идеях
Африканская финтех-индустрия готова к быстрому росту на фоне проблем с регулированием
Почему Южная Африка проигрывает туристическому буму
Информационные бюллетени
The Sport Report — Weekly
Получайте Sport Report каждый четверг, чтобы быть в курсе всего, что вам нужно знать о мире спорта.

Получить информационный бюллетень
Полный список результатов лотереи
Как вы относитесь к решению отправить полузащитника Спрингбока Элтона Янтьеса и диетолога команды Зинат Симджи домой из Аргентины после сообщений об их предполагаемом романе?
Пожалуйста, выберите опцию
Ой! Что-то пошло не так. Пожалуйста, повторите попытку позже.Очередной скандал с Джанджисом? Им нужно бросить его навсегда
Лагерь Спрингбоков слишком остро реагирует, такие вещи случаются
Они должны были разобраться с этим после чемпионата по регби
Измена не преступление, я покончил с полицией нравов
Результаты
Очередной скандал с Джанджисом? Они должны избавиться от него навсегда
69% — 6682 голосов
Лагерь Спрингбоков слишком остро реагирует, такое случается
7% — 680 голосов
Они должны были разобраться с этим после чемпионата по регби
9% — 920 голосов
Измена не преступление, я покончил с полицией нравов
15% — 1440 голосов
Голос
Предыдущие результаты
ПОДКАСТ | История: Можно ли было предотвратить трагедию с плотиной Ягерсфонтейн?
17 сентября
ПОДКАСТ | История: Суд по делу об убийстве Сензо Мейива снова в суде
10 сентября
ПОДКАСТ | История: Молефе, Сингх фиксирует важный момент в ЮАР
03 сентября
ПОДКАСТ | История: распаковка национального закрытия
27 августа
ПОДКАСТ | Жительница Кейптауна превращает разбитое сердце в надежду
26 августа
CurrenciesCommoditiesJse Indexes
Rand — Dollar
17.
 61
61-0.2%
Rand — Pound
20.12
-0.0%
Rand — Euro
17.64
-0.0%
Rand — Aus dollar
11,92
-0,0%
Ранд — иена
0,12
-0,0%
Золото
1 675,40
0,0%
Silver
19.58
0.0%
Palladium
2,139.00
0.0%
Platinum
910.50
0.0%
Brent Crude
91.35
+0.6%
Top 40
60,014
-1,6%
Все акции
66 584
-1,5%
Ресурс 10
61,433
-0,5%
Промышленность 25
81,582
-2,3%
81,582
9000 -2,3%
9000
Финансовый 15
14 458
-1,6%
ЧУВСТВОВАТЬ ХОРОШЕЕ | «Увлеченный и ориентированный на поиск решений» директор Кейптауна на всю жизнь…
17 сентября
Дисциплина — это «отличительный признак успеха», говорит главный директор Лимпопо
13 сентября
Женщины Претории превращают мусорную свалку в огород
10 сентября
Глухой мужчина из Кейптауна произносит призыв к молитве в Южной Африке первым
02 сентября
Больше историй с хорошими новостями
Редакционная обратная связь и жалобы
Обратитесь к публичному редактору с отзывами для наших журналистов, жалобами, вопросами или предложениями по поводу статей на News24.

УЗНАТЬ БОЛЬШЕ
Развитие плода: Медицинская энциклопедия MedlinePlus
URL этой страницы: //medlineplus.gov/ency/article/002398.хтм
Чтобы использовать функции обмена на этой странице, включите JavaScript.
Узнайте, как происходит зачатие вашего ребенка и как он развивается в утробе матери.
ИЗМЕНЕНИЯ ПО НЕДЕЛЯМ
Беременность — это период времени между зачатием и рождением, когда ребенок растет и развивается в утробе матери. Поскольку невозможно точно узнать, когда происходит зачатие, срок беременности измеряется с первого дня последнего менструального цикла матери до текущей даты. Измеряется в неделях.
Это означает, что в течение 1 и 2 недель беременности женщина еще не беременна. Это когда ваш организм готовится к рождению ребенка. Нормальная беременность длится от 37 до 42 недель.
Неделя с 1 по 2
- Первая неделя беременности начинается с первого дня менструального цикла женщины.
 Она еще не беременна.
Она еще не беременна. - В конце второй недели из яичника выходит яйцеклетка. Именно в этот период вероятность зачатия наиболее высока при незащищенном половом акте.
Неделя 3
- Во время полового акта сперма попадает во влагалище после эякуляции мужчины. Самые сильные сперматозоиды проходят через шейку матки (отверстие матки или матку) и попадают в фаллопиевы трубы.
- Один сперматозоид и яйцеклетка матери встречаются в маточной трубе. Когда единственный сперматозоид попадает в яйцеклетку, происходит зачатие. Объединение сперматозоида и яйцеклетки называется зиготой.
- Зигота содержит всю генетическую информацию (ДНК), необходимую для рождения ребенка. Половина ДНК поступает из яйцеклетки матери, а половина — из спермы отца.
- Следующие несколько дней зигота путешествует по фаллопиевой трубе. За это время он делится, образуя клубок клеток, называемый бластоцистой.
- Бластоциста состоит из внутренней группы клеток с внешней оболочкой.

- Внутренняя группа клеток станет эмбрионом. Эмбрион — это то, что разовьется в вашего ребенка.
- Внешняя группа клеток станет структурами, называемыми мембранами, которые питают и защищают эмбрион.
Неделя 4
- Как только бластоциста достигает матки, она зарывается в стенку матки.
- В этот момент менструального цикла матери слизистая оболочка матки наполнена кровью и готова поддерживать ребенка.
- Бластоциста плотно прилегает к стенке матки и получает питание из материнской крови.
Посмотрите это видео о: Делении клеток
Неделя 5
- Неделя 5 — это начало «эмбрионального периода». В это время развиваются все основные системы и структуры ребенка.
- Клетки эмбриона размножаются и начинают выполнять определенные функции. Это называется дифференциацией.
- Развиваются клетки крови, почки и нервные клетки.
- Эмбрион быстро растет, и начинают формироваться внешние черты ребенка.

- Головной, спинной мозг и сердце вашего ребенка начинают развиваться.
- Желудочно-кишечный тракт ребенка начинает формироваться.
- Именно в это время в первом триместре ребенок подвергается наибольшему риску повреждения от вещей, которые могут вызвать врожденные дефекты. Это включает в себя некоторые лекарства, незаконное употребление наркотиков, злоупотребление алкоголем, инфекции, такие как краснуха, и другие факторы.
Недели с 6 по 7
- Зачатки рук и ног начинают расти.
- Мозг вашего ребенка состоит из 5 различных областей. Видны некоторые черепные нервы.
- Начинают формироваться глаза и уши.
- Растет ткань, которая станет позвоночником и другими костями вашего ребенка.
- Сердце малыша продолжает расти и теперь бьется в обычном ритме. Это можно увидеть при вагинальном УЗИ.
- Кровь перекачивается по основным сосудам.
Неделя 8
- Ручки и ножки ребенка стали длиннее.

- Руки и ноги начинают формироваться и выглядеть как маленькие весла.
- Мозг вашего ребенка продолжает расти.
- Легкие начинают формироваться.
Неделя 9
- Формируются соски и волосяные фолликулы.
- Растут руки и развиваются локти.
- Можно увидеть пальчики ребенка.
- Все основные органы ребенка начали расти.
Неделя 10
- Веки вашего ребенка более развиты и начинают закрываться.
- Наружные уши начинают обретать форму.
- Черты лица малыша становятся более четкими.
- Кишечник вращается.
- В конце 10-й недели беременности ваш ребенок уже не эмбрион. Сейчас это плод, стадия развития вплоть до рождения.
Недели с 11 по 14
- Веки вашего ребенка закрываются и не откроются до 28-й недели.
- Лицо ребенка хорошо сформировано.
- Конечности длинные и тонкие.
- На пальцах рук и ног появляются ногти.
- Появляются гениталии.

- Печень ребенка вырабатывает эритроциты.
- Голова очень большая — примерно половина размера ребенка.
- Теперь ваш малыш может сжимать кулаки.
- Зачатки зубов появляются у молочных зубов.
Недели от 15 до 18
- На этом этапе кожа ребенка почти прозрачна.
- На голове ребенка развиваются тонкие волосы, называемые лануго.
- Мышечная ткань и кости продолжают развиваться, кости становятся тверже.
- Малыш начинает двигаться и потягиваться.
- Печень и поджелудочная железа вырабатывают секрет.
- Теперь ваш малыш делает сосательные движения.
Недели с 19 по 21
- Ваш ребенок может слышать.
- Ребенок более активен и продолжает двигаться и плавать.
- Мать может чувствовать трепетание внизу живота. Это называется учащением, когда мама чувствует первые шевеления малыша.
- К концу этого времени ребенок может глотать.
Неделя 22
- Волосы Лануго покрывают все тело ребенка.

- Меконий, первая дефекация ребенка, образуется в желудочно-кишечном тракте.
- Появляются брови и ресницы.
- Ребенок стал более активным с усиленным развитием мышц.
- Мать может чувствовать движения ребенка.
- Сердцебиение ребенка можно прослушать с помощью стетоскопа.
- Ногти растут до кончиков пальцев ребенка.
Недели с 23 по 25
- Костный мозг начинает вырабатывать клетки крови.
- Развиваются нижние дыхательные пути легких ребенка.
- Ваш ребенок начинает откладывать жир.
Неделя 26
- Брови и ресницы хорошо сформированы.
- Все части глаз ребенка развиты.
- Ваш ребенок может вздрогнуть в ответ на громкие звуки.
- Формируются следы и отпечатки пальцев.
- В легких ребенка формируются воздушные мешочки, но легкие еще не готовы к работе вне матки.
Недели от 27 до 30
- Мозг ребенка быстро растет.
- Нервная система достаточно развита, чтобы управлять некоторыми функциями организма.

- Веки вашего ребенка могут открываться и закрываться.
- Незрелая дыхательная система вырабатывает сурфактант. Это вещество помогает воздушным мешочкам наполняться воздухом.
Недели от 31 до 34
- Ваш ребенок быстро растет и набирает много жира.
- Дыхание ритмичное, но легкие ребенка еще не созрели.
- Кости ребенка полностью развиты, но еще мягкие.
- Организм вашего ребенка начинает накапливать железо, кальций и фосфор.
Недели от 35 до 37
- Вес ребенка около 5 1/2 фунтов (2,5 кг).
- Ваш ребенок продолжает набирать вес, но, вероятно, ненадолго.
- Кожа не такая морщинистая, как жировые отложения под кожей.
- У ребенка определенный режим сна.
- Сердце и кровеносные сосуды вашего малыша целы.
- Мышцы и кости полностью развиты.
Неделя с 38 по 40
- Лануго исчез, за исключением верхней части рук и плеч.
- Ногти могут выходить за кончики пальцев.

- Маленькие зачатки груди присутствуют у обоих полов.
- Волосы на голове теперь грубые и густые.
- На 40-й неделе беременности прошло 38 недель с момента зачатия, и ваш ребенок может родиться в любой день.
Зигота; бластоциста; Эмбрион; Плод
- Плод в возрасте 3,5 недель
- Плод в возрасте 7,5 недель
- Плод в возрасте 8,5 недель
- Плод в 10 недель
- Плод в возрасте 12 недель
- Плод в 16 недель
- 24-недельный плод
- Плод в возрасте от 26 до 30 недель
- Плод в возрасте от 30 до 32 недель
Фейгельман С., Финкельштейн Л.Х. Оценка роста и развития плода. В: Kliegman RM, St. Geme JW, Blum NJ, Shah SS, Tasker RC, Wilson KM, eds. Учебник Нельсона по педиатрии . 21-е изд. Филадельфия, Пенсильвания: Elsevier; 2020: глава 20.
Росс М.Г., Десаи М., Эрвин М.Г. Развитие плода, физиология и влияние на здоровье в долгосрочной перспективе.

