Хронический цистит у детей: Цистит у детей — причины, симптомы и лечение детских болезней в «СМ-Клиника» для детей и подростков
Проблема буллезного цистита у детей с нервно-мышечной дисфункцией мочевого пузыря
SOVREMENNAYA PEDIATRIYA.2019.3(99):13-17; doi 10.15574/SP.2019.99.13
Шевчук Д. В.
Житомирская областная детская клиническая больница, с. Станышовка, Украина|
Житомирский государственный университет имени Ивана Франко, Украина
Национальная медицинская академия последипломного образования имени П.Л. Шупика, Киев, Украина
Буллезный цистит (Cystitis cystica et glandularis) — хроническое воспаление стенки мочевого пузыря вследствие рецидивирующих инфекций мочевых путей. Требует длительного лечения, часто сопровождается нарушением уродинамики в детском возрасте. Высокий процент рецидивирования. Чем раньше начато комплексное лечение, тем лучше результаты.
Цель: определить связь между развитием буллезного цистита и нервно-мышечной дисфункцией мочевого пузыря в детском возрасте.
Материалы и методы. В работе проанализирован опыт диагностики и лечения 69 больных с нервно-мышечной дисфункцией мочевого пузыря, которым проводилась диагностическая уретроцистоскопия в связи с рецидивирующей инфекцией мочевых путей и диагностирован хронический буллезный цистит (ХБЦ), за последние 10 лет.
Результаты. Установлено, что с годами увеличивается количество больных ХБЦ. Исследован тип нервно-мышечной дисфункции мочевого пузыря, проведена культуральная характеристика возбудителей воспалительного процесса.
Выводы. Лечение буллезного цистита при диагностированном нарушении уродинамики требует не только антибактериальной и противовоспалительной терапии, но и медиаторной, с учетом типа дисфункции мочевого пузыря.
Ключевые слова: хронический буллезный цистит, нервно$мышечная дисфункция мочевого пузыря, дети.
ЛИТЕРАТУРА
1. Руденко ДН. (2014). Хронический гранулярный цистит у девочек: новые аспекты этиологии, патогенеза и лечения. Минск: 27.
2. Bastianpillai C, Warner R, Beltran L, Green J. (2018 Mar). Cystitis cystica and glandularis producing large bladder masses in a 16-year-old boy. JRSM Open. 9(3): 2054270417746060. https://doi.org/10.1177/2054270417746060; PMid:29552345 PMCid:PMC5846953.
3. Jurkiewicz B, Zаbkowski T. (2014). Nonkeratinised Squamous Metaplasia of the Urinary Bladder in Children: A Report of Case Experiences. BioMed Research International. Article ID 936970: 6. https://doi.org/10.1155/2014/936970; PMid:24822222 PMCid:PMC4009135
4. Jurkiewicz B, Шевчук ДВ, Załęska K. (2017). Зв’язок між метаплазією уротелію та нервово-м’язовою дисфункцією сечового міхура у дітей. Хірургія дитячого віку. 3(56):84–88. https://doi.org/10.15574/PS.2017.56.84
5. Milosević D, Batinić D, Tesović G , Konjevoda P et al. (2010, Sep). Cystitis cystica and recurrent urinary tract infections in children. Coll Antropol.34(3):893–7.
6. Ni Y, Zhao S, Yin X, Wang H [et al.] (2017). Guang Q, Hu G, Yang Y, Jiao S, Shi B. Intravesicular administration of sodium hyaluronate ameliorates the infammation and cell proliferation of cystitis cystica et glandularis involving interleukin-6/JAK2/Stat3 signaling pathway. Scientific Reports. Volume 7, Article number: 15892 https://doi. org/10.1038/s41598-017-16088-9; PMid:29162939 PMCid:PMC5698415.
org/10.1038/s41598-017-16088-9; PMid:29162939 PMCid:PMC5698415.
7. Sharma A, Shaikh I, Chaudhari R, Andankar M, Pathak H. (2016). A case of cystitis cystica presenting as a bladder mass in a boy. Ped Urol Case Rep. 3(2):37-41. https://doi.org/10.14534/PUCR.2016216035
8. Vrljičak K, Turudić D, Bambir I, Gradiški IP et al. (2013). Positive feedback loop for cystitis cystica: the effect of recurrent urinary tract infection on the number of bladder wall mucosa nodules. Acta Clin Croat. 52:444–447.
9. Zhu JX, Gabril MY, Sener A. (2012 Apr). A rare case of recurrent urinary obstruction and acute renal failure from cystitis cystica et glandularis. Can Urol Assoc J. 6(2):E72-4. https://doi.org/10.5489/cuaj.11033; PMid:22511438 PMCid:PMC3328577.
Статья поступила в редакцию 14.01.2019 г.; принята в печать 10.04.2019 г.
Республиканское общественное объединение «Общество нефрологов, врачей диализа и трансплантологов»
Проект клинический протокол диагностики и лечения тромботические микроангиопатии: типичный и атипичный гемолитико-уремический синдромы
ПРОЕКТ КЛИНИЧЕСКИЙ ПРОТОКОЛ ДИАГНОСТИКИ И ЛЕЧЕНИЯ ТРОМБОТИЧЕСКИЕ МИКРОАНГИОПАТИИ: ТИПИЧНЫЙ И АТИПИЧНЫЙ ГЕ
30-08-2022 16:50
Конкурс молодых ученых
21-10-2021 14:43
Уважаемые коллеги, друзья!
Организационный комитет 5го Национального Нефрологического Конгресса с международным участием приглашает пр
Сау буйрек
02-08-2021 08:15
Бүйрегің туралы не білесің? Бір күнде 1. 800 литр қанды сүзгіден өткізеді және зәрмен қалдықтар мен токсиндерді шығарады. Қан қысымын ре
800 литр қанды сүзгіден өткізеді және зәрмен қалдықтар мен токсиндерді шығарады. Қан қысымын ре
Сосудистый доступ для гемодиализа
10-10-2018 14:31
Сосудистый доступ для гемодиализа
Анкета обратной связи
13-09-2017 23:50
Уважаемые коллеги, предлагаем Вам принять участие в анкетирование, где предлагается оценить качество проведенного конгресса!
Нам важно
Подпишитесь на нас в Facebook
Добро пожаловать на официальный сайт «Общества нефрологов, врачей диализа и трансплантологов Казахстана»
Мы рады Вас приветствовать на официальном сайте Республиканского общественного объединения «Общество нефрологов, врачей диализа и трансплантологов Казахстана». Наше объединение вносит весомый вклад в развитие практического здравоохранения Республики Казахстан и оказывает активное содействие в медицинской и образовательной работе врачей нефрологического профиля.
Наше объединение вносит весомый вклад в развитие практического здравоохранения Республики Казахстан и оказывает активное содействие в медицинской и образовательной работе врачей нефрологического профиля.
Согласно нашему уставу одно из основных направлений деятельности Республиканского общественного объединения «Общество нефрологов, врачей диализа и трансплантологов Казахстана» является поддержка развития всех отраслей нефрологической службы (клинической нефрологии, диализа и трансплантологии) в Республике Казахстан, где не маловажный компонент реализации поставленных задач – это информационная поддержка врачей нефрологов, диализа и трансплантологов и предоставления для них актуальной информации. В связи с этим мы единогласно решили о запуске официального сайта.
Республиканское общественное объединение «Общество нефрологов, врачей диализа и трансплантологов Казахстана» выходит на новый уровень. Мы уверены, что благодаря нашей сплоченной и профессиональной команде и нашему стратегическому видению в области нефрологии, диализа, трансплантации, в будущем это обязательно позитивно отразиться на здоровье населения Республики Казахстан, и сделает существенный вклад в реализацию Плана нации «100 конкретных шагов по реализации 5 институциональных реформ».
Добро пожаловать!
С уважением,
руководитель РОО «Общество нефрологов, врачей диализа и трансплантологов Казахстана»
профессор Туганбекова Салтанат Кинесовна
Наши врачи
Алтынова Венера Ханапиевна
Врачи-гемодиализа
Абдуллаев Дуниядар Мизамович
Врачи-нефрологи
Рахимжанова Салтанат Сагындыковна
Врачи-нефрологи
Туребеков Думан Кожебаевич
Врачи-нефрологи
Все врачи
Общество нефрологов, врачей диализа и трансплантологов Казахстана
Новости
Национального Конгресса «Глобальность нефрологии: приоритетные направления и стратегические подходы»
Республиканское общественное объединение «Нефрологов, врачей диализа и трансплантологов» (далее — РО
01-07-2021 09:20
Проект клинического протокола хронической болезни почек.

Объявление: Уважаемые коллеги! Просим ознакомиться с проектом клинического протокола хронической бол
09-06-2021 20:35
Руководство по клинической практике по уходу за АВФ (артериовенозная фистула) и АВ протеза до и посл
Этот документ написан от имени ERBP, который является официальным органом ERA-EDTA (Европейская поче
18-11-2019 11:17
Calendar of events
10-02-2018 13:54
Все новости
Подпишитесь на новости
Вы можете отписаться в любое время. Инструкции по отписке включены в каждое сообщение.
Рецидивирующие инфекции мочевыводящих путей и связанные с ними состояния (для родителей)
Что такое ИМП?
Инфекции мочевыводящих путей (ИМП) возникают, когда бактерии (микробы) попадают в почки, мочеточники, мочевой пузырь или уретру. ИМП часто встречаются у детей, особенно у девочек и необрезанных мальчиков.
ИМП часто встречаются у детей, особенно у девочек и необрезанных мальчиков.
Что такое рецидивирующие ИМП?
Некоторые дети снова и снова заболевают ИМП — это называется рецидивирующими ИМП . Если их не лечить, рецидивирующие ИМП могут вызвать повреждение почек, особенно у детей младше 6 лет. Поэтому важно знать, как распознать признаки этих инфекций и получить помощь для вашего ребенка.
Каковы признаки и симптомы ИМП?
Симптомы ИМП могут включать:
- боль при мочеиспускании
- изменения в том, как часто ребенку нужно мочиться
- изменение внешнего вида или запаха мочи
- лихорадка
- озноб
- потеря аппетита
- тошнота
- рвота
- боль внизу живота
- боль или дискомфорт в пояснице
ИМП также могут привести к тому, что дети намочат штаны или постель, даже если раньше у них не было подобных проблем. У младенцев и очень маленьких детей могут проявляться только неспецифические признаки, такие как лихорадка, рвота или снижение аппетита или активности.
Какие существуют типы ИМП?
Общие типы ИМП включают:
- цистит: эта инфекция мочевого пузыря является наиболее распространенным типом ИМП. Это происходит, когда бактерии перемещаются вверх по уретре (трубчатая структура, которая позволяет моче выходить из организма из мочевого пузыря) и попадают в мочевой пузырь.
- уретрит: когда бактерии инфицируют уретру
- пиелонефрит: почечная инфекция, вызванная затеканием инфицированной мочи обратно из мочевого пузыря в почки или инфекцией в кровотоке, достигающей почек
Какие состояния связаны с рецидивирующими ИМП?
Рецидивирующие ИМП иногда возникают вместе с другими состояниями, такими как:
- пузырно-мочеточниковый рефлюкс (ПМР), который обнаруживается у 30–50% детей с диагнозом ИМП. При этом врожденном (имеющемся при рождении) состоянии моча течет обратно из мочевого пузыря в мочеточники. Мочеточники представляют собой тонкие трубчатые структуры, по которым моча из почек попадает в мочевой пузырь.
 Иногда моча возвращается к почкам. Если он заражен бактериями, это может привести к пиелонефриту.
Иногда моча возвращается к почкам. Если он заражен бактериями, это может привести к пиелонефриту. - гидронефроз, который представляет собой увеличение одной или обеих почек из-за резервирования или блокировки оттока мочи. Обычно это вызвано тяжелым ПМР или закупоркой мочеточника. Некоторым детям с гидронефрозом может потребоваться ежедневный прием низких доз антибиотиков для предотвращения ИМП до тех пор, пока состояние, вызывающее гидронефроз, не улучшится или не будет устранено хирургическим путем.
Но не все случаи рецидивирующих ИМП можно проследить до этих проблем, связанных со структурой тела. Например, дисфункциональное мочеиспускание — когда ребенок не расслабляет мышцы должным образом во время мочеиспускания — частая причина ИМП. Недостаточное мочеиспускание ( нечастое мочеиспускание ) также может увеличить риск повторных инфекций у ребенка. Как дисфункциональное мочеиспускание, так и нечастое мочеиспускание могут быть связаны с запорами.
В редких случаях несвязанные состояния, наносящие ущерб естественной защите организма, такие как заболевания иммунной системы, также могут приводить к рецидивирующим ИМП. Использование нестерильного мочевого катетера может привести к попаданию бактерий в мочевыводящие пути, а также вызвать инфекцию.
Как диагностируются нарушения мочеиспускания?
Врачу важно исключить какие-либо основные проблемы с мочевыделительной системой, если у ребенка неоднократно возникают ИМП. Дети с рецидивирующими инфекциями должны обратиться к детскому урологу, чтобы выяснить, что вызывает инфекции.
Некоторые проблемы можно обнаружить еще до рождения. Гидронефроз, который развивается до рождения, можно увидеть на УЗИ уже в 16 недель. В редких случаях врачи могут рассмотреть неонатальную операцию (операцию на нерожденном ребенке), если гидронефроз поражает обе почки и представляет риск для плода. Однако в большинстве случаев врачи откладывают лечение этого состояния до момента рождения, потому что почти половина всех случаев, наблюдаемых внутриутробно, исчезают к моменту рождения ребенка.
Врачи будут внимательно следить за артериальным давлением новорожденного с подозрением на гидронефроз или другую аномалию мочевыделительной системы, поскольку некоторые проблемы с почками могут вызывать высокое кровяное давление. Еще одно УЗИ может быть сделано, чтобы поближе рассмотреть мочевой пузырь и почки. Если состояние влияет на обе почки, врачи обычно назначают анализы крови для проверки функции почек.
Анализы выполнены
При подозрении на аномалии мочевыводящих путей врачи могут назначить анализы для постановки точного диагноза, в том числе:
Ультразвук
Используя высокочастотные звуковые волны, которые отражаются от тела и создают его изображение, ультразвук может выявить некоторые проблемы с почками, мочеточниками и мочевым пузырем. Он также может измерять размер и форму почек.
Если УЗИ указывает на VUR или гидронефроз, сканирование почек или цистоуретрограмма мочеиспускания (VCUG) могут дать врачам лучшее представление о том, что происходит.
Сканирование почек (ядерное сканирование)
Радиоактивный материал вводят в вену и затем вводят через мочевыводящие пути. Материал может показать форму почек, насколько хорошо они функционируют, есть ли повреждения почечной ткани, ход мочи. Небольшое количество радиации поступает во время теста и выходит из организма с мочой.
Цистоуретрограмма мочеиспускания (VCUG или цистограмма)
Через катетер (полую мягкую трубку) в мочевой пузырь вводят непрозрачный краситель. Этот рентгенологический тест может диагностировать ПМР и выявить проблемы с мочевым пузырем или уретрой.
Ультрасонография мочеиспускания с контрастным усилением (CeVUS)
Подобно VCUG, мочевой пузырь катетеризируется, а затем заполняется раствором, который можно увидеть с помощью ультразвука вместо рентгена. Если раствор появляется возле почек, то рефлюкс присутствует.
Цистоскопия
В цистоскопе используются линзы и источник света внутри трубки, вводимой через уретру, для непосредственного осмотра внутренней части мочевого пузыря. Он используется, когда другие тесты или симптомы указывают на возможную аномалию мочевого пузыря.
Он используется, когда другие тесты или симптомы указывают на возможную аномалию мочевого пузыря.
Магнитно-резонансная урография (MR-U)
Эта процедура, при которой проводится магнитно-резонансная томография (МРТ) мочевыводящих путей без использования красителей или радиоактивных материалов, является такой же точной, как и другие виды сканирования, и в настоящее время обычно проводится вместо внутривенной пиелографии.
Внутривенная пиелография
Непрозрачный краситель вводится в вену, затем делается рентген, чтобы проследить за прохождением красителя через мочевыделительную систему. Этот тест все еще иногда используется, но в большинстве случаев его заменили МРТ почек и сканирование почек.
Как лечат рецидивирующие ИМП?
Лечение рецидивирующих ИМП зависит от их причины. Иногда ответ так же прост, как научить ребенка опорожнять мочевой пузырь, как только ему захочется.
Если инфекция вызвана таким состоянием, как VUR, решение немного сложнее. За детьми с ПМР необходимо внимательно следить, поскольку это может привести к инфекции почек (пиелонефриту) и повреждению почек. Большинство детей перерастают это состояние. Некоторым может потребоваться хирургическое вмешательство для устранения рефлюкса.
За детьми с ПМР необходимо внимательно следить, поскольку это может привести к инфекции почек (пиелонефриту) и повреждению почек. Большинство детей перерастают это состояние. Некоторым может потребоваться хирургическое вмешательство для устранения рефлюкса.
Некоторым детям с ПМР помогает ежедневное лечение небольшим количеством антибиотиков, что также может сделать операцию ненужной. Детям с ПМР следует обратиться к детскому урологу, который решит, является ли лечение антибиотиками лучшим вариантом.
В некоторых случаях для коррекции ПМР требуется хирургическое вмешательство. Наиболее распространенной процедурой является реимплантация мочеточника , при которой один или оба мочеточника перемещаются для коррекции обратного тока мочи из мочевого пузыря. Эта процедура требует лишь небольшого разреза и у некоторых детей может быть выполнена с помощью роботизированной лапароскопии. Когда операция необходима, вероятность успеха высока, но не каждый является хорошим кандидатом на нее.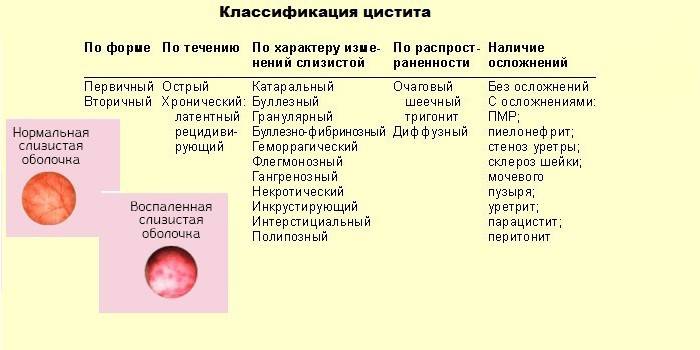
Дети могут быть кандидатами на реимплантацию мочеточника, если они:
- имеют непереносимость антибиотиков
- получают рецидивирующие инфекции во время лечения антибиотиками
- имеют тяжелый или «тяжелый» рефлюкс
- — дети старшего возраста и подростки с рефлюксом
Альтернативой реимплантации мочеточника является эндоскопическая инъекция материала для блокирования входа мочеточника в мочевой пузырь и предотвращения ПМР. При этой процедуре узкая трубка, называемая эндоскопом, вводится через уретру в мочевой пузырь. Эндоскоп имеет крошечную камеру на конце, поэтому хирург может направить его в нужное место и ввести материал, который помогает предотвратить рефлюкс мочи обратно в почки. Эндоскопическая инъекция менее инвазивна, чем операция, но и результаты не такие хорошие. Детский уролог может помочь семьям принять решение о наилучшем лечении ребенка с ПМР.
У некоторых детей есть рецидивирующие инфекции, которые не вызваны анатомическими дефектами или другими излечимыми проблемами.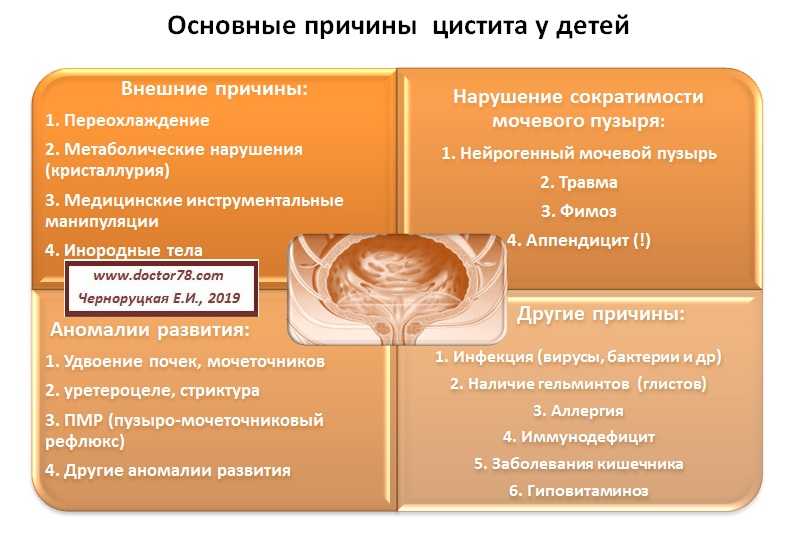 Они могут принимать антибиотики месяцами или даже годами, чтобы предотвратить повторные инфекции. Это лечение известно как непрерывная профилактика антибиотиками .
Они могут принимать антибиотики месяцами или даже годами, чтобы предотвратить повторные инфекции. Это лечение известно как непрерывная профилактика антибиотиками .
Чем могут помочь родители?
Дома эти вещи могут помочь предотвратить повторные ИМП у детей:
Питьевые жидкости
Поощряйте детей выпивать 8–10 стаканов воды и других жидкостей каждый день. Клюквенный сок и экстракт клюквы часто рекомендуются, потому что они могут предотвратить E. coli от прикрепления к стенкам мочевого пузыря. Однако всегда спрашивайте своего врача, следует ли вашему ребенку пить клюквенный сок или экстракт клюквы, потому что они могут влиять на некоторые лекарства.
Хорошие привычки в ванной
Частое мочеиспускание и предотвращение запоров может помочь предотвратить повторные инфекции.
Ванны без пены
Детям следует избегать ванн с пеной и ароматизированного мыла, поскольку они могут раздражать уретру.
Частая смена подгузников
Детям в подгузниках нужно часто менять. Если кал остается в области гениталий в течение длительного времени, это может привести к перемещению бактерий вверх по уретре и в мочевой пузырь.
Правильное вытирание
Девочки должны вытираться спереди назад после посещения туалета, чтобы уменьшить воздействие бактерий, вызывающих ИМП, в кале.
Нижнее белье из хлопка
Нижнее белье из дышащего хлопка с меньшей вероятностью способствует росту бактерий вблизи уретры, чем нейлон или другие ткани.
Регулярные посещения туалета
Некоторым детям может не нравиться пользоваться школьным туалетом или они могут быть настолько поглощены проектом, что откладывают мочеиспускание. Дети с ИМП должны мочиться как минимум каждые 3–4 часа, чтобы помочь вымыть бактерии из мочевыводящих путей.
Когда следует звонить врачу?
Как только вы решите, что у вашего ребенка ИМП, позвоните своему врачу. Врач может порекомендовать еще один анализ мочи после лечения, чтобы убедиться, что инфекция исчезла.
Врач может порекомендовать еще один анализ мочи после лечения, чтобы убедиться, что инфекция исчезла.
Если у вашего ребенка рецидивирующие ИМП, проконсультируйтесь с детским урологом, который может провести тщательное обследование и назначить анализы на аномалии мочевыделительной системы. А пока следуйте инструкциям своего врача по лечению ИМП.
Взгляд в будущее
Недавние исследования показали, что у женщин и детей с рецидивирующими ИМП может отсутствовать некоторые типы иммуноглобинов (группа белков, которые борются с инфекциями). Некоторые исследователи с оптимизмом смотрят на то, что может быть разработана вакцина, которая поможет повысить выработку антител, борющихся с ИМП. Перспективная вакцина, которая защитит от E. coli (наиболее распространенная бактерия, вызывающая ИМП) проходит тестирование.
Симптомы и причины инфекции мочевого пузыря у детей
Каковы симптомы инфекции мочевого пузыря?
Не думайте, что вы узнаете, когда у вашего ребенка будет инфекция мочевого пузыря, даже если она была у вас самой. Симптомы могут сильно отличаться у детей от взрослых, особенно у младенцев и дошкольников. Если ваш ребенок нездоров, обратитесь к педиатру или в поликлинику вашего ребенка.
Симптомы могут сильно отличаться у детей от взрослых, особенно у младенцев и дошкольников. Если ваш ребенок нездоров, обратитесь к педиатру или в поликлинику вашего ребенка.
Беспокойство или общее недомогание могут быть симптомами инфекции мочевого пузыря или почек у ребенка младше 2 лет.
Маленькие дети
Не всегда очевидно наличие инфекции мочевого пузыря у младенца или ребенка младше 2 лет. Иногда симптомы отсутствуют. Или ваш ребенок может быть слишком мал, чтобы объяснить, что он считает неправильным. Анализ мочи — единственный способ узнать наверняка, есть ли у вашего ребенка инфекция мочевого пузыря или почек.
Когда у маленького ребенка появляются симптомы ИМП, они могут включать
- лихорадка, которая может быть единственным признаком
- рвота или диарея
- раздражительность или суетливость
- плохое питание или аппетит; плохая прибавка в весе
Дети старшего возраста
Симптомы инфекции мочевого пузыря или почек у ребенка в возрасте 2 лет и старше могут включать
- боль или жжение при мочеиспускании
- мутная, темная, кровянистая или зловонная моча
- частые или сильные позывы к мочеиспусканию
- боль в нижней части живота или спине
- лихорадка
- недержание мочи после приучения ребенка к туалету
Немедленно обратитесь за медицинской помощью
Если вы считаете, что у вашего ребенка инфекция мочевого пузыря, отведите его или ее к врачу в течение 24 часов. Ребенок с высокой температурой, который болеет более суток без насморка, боли в ухе или по другой очевидной причине, также должен быть проверен на инфекцию мочевого пузыря. Быстрое лечение важно для предотвращения того, чтобы инфекция стала более опасной.
Ребенок с высокой температурой, который болеет более суток без насморка, боли в ухе или по другой очевидной причине, также должен быть проверен на инфекцию мочевого пузыря. Быстрое лечение важно для предотвращения того, чтобы инфекция стала более опасной.
Что вызывает инфекцию мочевого пузыря?
Чаще всего инфекция мочевого пузыря вызывается бактериями, которые обычно находятся в кишечнике. Мочевой пузырь имеет несколько систем для предотвращения инфекции. Например, мочеиспускание чаще всего вымывает бактерии до того, как они достигнут мочевого пузыря. Иногда организм вашего ребенка не может бороться с бактериями, и бактерии вызывают инфекцию. Определенные состояния здоровья могут подвергать детей риску инфекций мочевого пузыря.
Последнее рассмотрение: апрель 2017 г.
Поделиться этой страницей
Фейсбук
Твиттер
Эл. адрес
WhatsApp
LinkedIn
Реддит
Пинтерест
Предыдущий:
Определение и факты
Следующий:
Диагноз
Этот контент предоставляется как услуга Национального института диабета, болезней органов пищеварения и почек.