Гемиплегия у детей: Детская гемиплегия и гемипарез: лечение, эффективные методики
Детская гемиплегия и гемипарез: лечение, эффективные методики
Чем отличаются гемиплегия и гемипарез?
Когда одна сторона тела ребенка – левая или правая – оказывается парализованной, синеет и отекает, ставится диагноз гемиплегия. У детей при ней в тяжелых случаях возможен паралич даже мышц лица, языка. Выделяются левосторонняя или правосторонняя гемиплегия. Она чаще становится следствием инсульта или родовой травмы, различных поражений спинного и головного мозга, нарушения кровообращения, опухолей и инфекций мозга.
Когда же в одной половине тела значительно снижается мышечная сила и при этом возникают боли, то ставят диагноз гемипарез. Он свидетельствует о повреждении нейронов головного или спинного мозга; многие дети нередко рождаются с такой патологией.
Часто наблюдается при ДЦП спастическая гемиплегия у детей, которая объединяет паралич, перенапряжение мышц и разнообразные патологические рефлексы. Облегчить такое болезненное и некомфортное состояние способны только грамотно подобранные физические упражнения и массаж.
Почему Вашему ребенку действительно эффективно помогут только в Экзарте?
Изучая центры реабилитации инвалидов ДЦП в России, люди из разных уголков страны приезжают именно в центр «Экзарта». Почему?
- Для лечения детского паралича здесь используются физические возможности человека, а не медикаменты.
- Здесь лечат причину, а не симптомы. У нас отсутствуют шаблонные планы лечения, как в большинстве клиник. В Экзарте всегда составляют индивидуальную программу лечения по данным функциональной диагностики. И – главное – работают на результат: ставят цели и обозначают сроки, прорабатывают комплекс упражнений и процедур для скорейшего достижения реального эффекта.
- Здесь большое внимание уделяется психоневрологическому компоненту и эмоциональному состоянию больного. Мы создаём максимально комфортную для него атмосферу, боремся с комплексами и предрассудками, вызываем желание добиваться результата.
Итог лечения: ребенок может выполнять все необходимые для его полноценной жизни движения и продолжает самостоятельную (с родителями) работу над устранением причин заболевания по отработанной в центре схеме. Он нацелен на достижение результатов, на работу над собой. Все это значительно улучшает качество жизни пациента и сокращает время и расходы семьи на лечение.
Он нацелен на достижение результатов, на работу над собой. Все это значительно улучшает качество жизни пациента и сокращает время и расходы семьи на лечение.
Каковы эффективные методы лечения гемиплегии?
При диагностике врачи центра выявляют, что препятствует выполнению малышом тех движений, которые он должен делать в этом возрасте, и шаг за шагом избавляются от каждой из помех – ортопедических или неврологических. Обязательно работают над снятием болевых ощущений через физическое воздействие.
Большинство причин обычно удается снять через комплекс упражнений и массаж. При этом врачи ЛФК и мануальные терапевты центра Экзарта комбинируют нейроразвивающую, Бобат- и Войта-терапию с кинезиотерапевтической методикой Экзарта, мягкими техниками мануальной терапии Маллигана, Кальтенборна, Майтланда и Маккензи, методикой PNF и кинезиотейпированием.
При неконтролируемом очень сильном напряжении мышц (спастике) хорошо помогает и такое дополнительное средство воздействия на мышцы, как фанго-парафиновые аппликации. Они длительное время хорошо прогревают спазмированные мышцы, расслабляют их и усиливают массажное воздействие на них.
Они длительное время хорошо прогревают спазмированные мышцы, расслабляют их и усиливают массажное воздействие на них.
В ряде случаев очень помогает возможность использования аппарата для электростатического массажа Элгос. Он позволяет без сильного надавливания и без болезненных ощущений проработать даже глубокие мышцы и поврежденные. Что особенно важно для маленьких пациентов.
Если причина того, что какое-то действие не получается сделать, неврологическая, и избавиться от нее невозможно, то наши специалисты учат ребенка, как правильно – без вреда для здоровья – приспособиться к данному дефекту.
Хотите облегчить состояние своего ребенка, избавить его от гемиплегии или гемипареза? Звоните:
Кроме лечения гемиплегии, наши специалисты помогут избавиться от многих других проблем, например, исправят мышечную кривошею у грудничка, предложат программу лечения гипертонуса у новорожденных, сделают массаж при дисплазии тазобедренного сустава у грудничков. Обращайтесь.
устранить повреждения мозга пока нельзя, но помочь детям можно — Благотворительный фонд «Добросердие»
Множество фондов собирает деньги на помощь детям с ДЦП. Но что такое ДЦП и какие перспективы у детей с этим диагнозом, знают не все. Портал Милосердие.ru опубликовал краткое резюме лекции для фондов, организованной им и Центром реабилитации ДЦП на базе Марфо-Мариинского медцентра милосердия.
Но что такое ДЦП и какие перспективы у детей с этим диагнозом, знают не все. Портал Милосердие.ru опубликовал краткое резюме лекции для фондов, организованной им и Центром реабилитации ДЦП на базе Марфо-Мариинского медцентра милосердия.
В настоящее время под термином «детский церебральный паралич» (ДЦП) принято понимать группу перманентных, то есть, постоянно присутствующих расстройств движения и позы, приводящих к ограничению функциональной активности, которые явились следствием непрогрессирующих расстройств развивающегося мозга плода или новорожденного.
ДЦП как отдельное заболевание был описан в 1861 году английским ортопедом Вильямом Литтлем. Он предположил, что имеется связь между нарушением течения беременности, патологией родов, недоношенностью, асфиксией новорожденных и развитием в дальнейшем нарушений движения ребенка.
Частота ДЦП в мире варьирует от 2 до 5 случаев на 1000 родов (в среднем 2,5 на 1000 родов). В России частота этого заболевания составляет 2,2-3,3 или 1,7-3,1 (по разным данным) на 1000 новорожденных, в Москве – 1,9 на 1000 детей.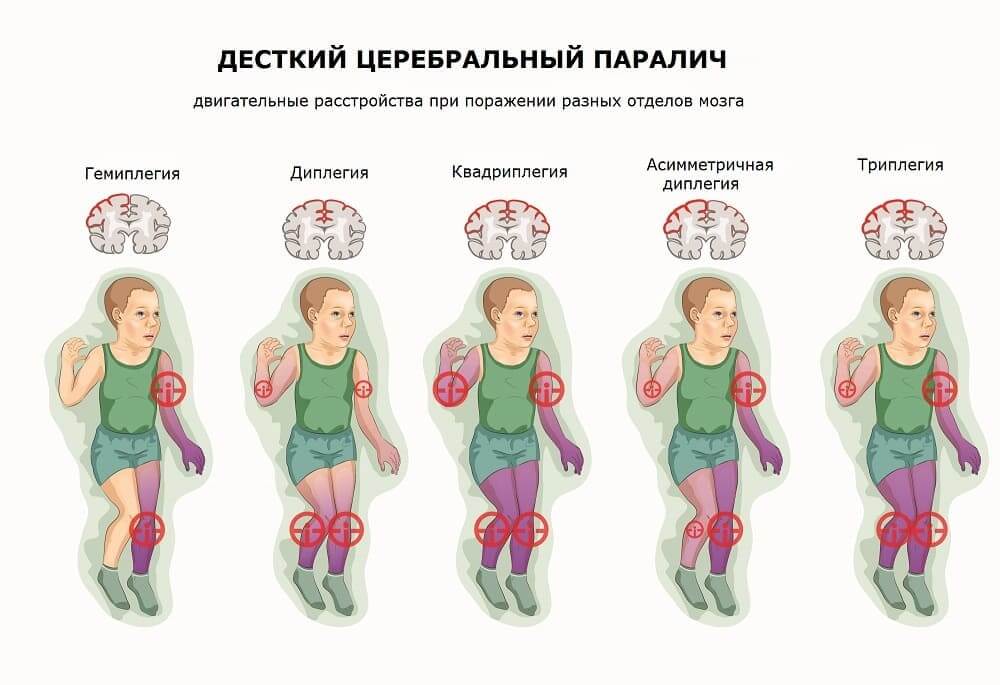 В Москве на данный момент проживает 5200 детей с ДЦП (до 18 лет).
В Москве на данный момент проживает 5200 детей с ДЦП (до 18 лет).
Поражение центральной нервной системы, приводящее к ДЦП, может происходить внутриутробно, в процессе родов и в первые 2 года после рождения.
Паралич бывает у 1% недоношенных детей. По сравнению с доношенными детьми риск формирования церебрального паралича у детей, рожденных до 37 недели беременности, возрастает в 5 раз, а у детей, рожденных до 28 недели – почти в 50 раз. Чем ниже масса тела новорожденного, тем также выше процент заболеваемости. У половины детей, у которых при рождении масса тела была меньше 1 кг, диагностирован детский церебральный паралич.
Большая часть случаев ДЦП связана с нарушениями внутриутробного развития – по американским данным, это 70% случаев. 20% случаев связано с проблемами в процессе родов, 10% случаев — с поражениями (инфекциями, травмами) в первые 2 года жизни, пока мозг формируется.
Причины ДЦП
О причинах ДЦП существует много различных мнений, и заболевание рассматривается как полиэтиологическое (от «поли» — много и «этиология» — причина, т. е. заболевание, которое развивается по многим причинам). Анализ причин, приводящих к возникновению ДЦП, показал, что в большинстве случаев выделить одну из них не представляется возможным, так как часто отмечается сочетание нескольких неблагоприятных факторов как в периоде беременности, так и в родах.
е. заболевание, которое развивается по многим причинам). Анализ причин, приводящих к возникновению ДЦП, показал, что в большинстве случаев выделить одну из них не представляется возможным, так как часто отмечается сочетание нескольких неблагоприятных факторов как в периоде беременности, так и в родах.
Любое повреждение развивающегося мозга плода и новорожденного может повлиять на его развитие. Вмешательство в сложный процесс развития может как замедлить его, так и привести к частичной или полной остановке развития всего мозга или его отдельных участков — в том числе отвечающих за движение.
Медики классифицирует факторы риска возникновения ДЦП как пренатальные (другими словами — внутриутробные), интранатальные (то есть, возникшие во время родов) и постанатальные (послеродовые, возникшие в первые месяцы жизни новорожденного ребенка).
К первым относятся — заболевания матери во время беременности, внутриутробное инфицирование плода, иммунологическая несовместимость матери и ребенка, прием беременными лекарственных препаратов, вредные привычки матери (алкоголь, курение), воздействие химических и физических факторов окружающей среды, стрессовые состояния, многоплодная беременность. Поражение ЦНС могут спровоцировать вирусы краснухи, ветрянки и герпеса, лихорадка или травма.
Поражение ЦНС могут спровоцировать вирусы краснухи, ветрянки и герпеса, лихорадка или травма.
Интранатальные факторы – это асфиксия в родах, внутричерепная родовая травма. Они могут привезти к развитию ДЦП, но как уже было сказано раньше, акушерские травмы – это лишь 20% случаев , в отличие от 70% — внутриутробных нарушений. Нельзя не учитывать, что родовая травма чаще всего происходит на фоне предшествующего дефекта развития плода, при патологических, а иногда даже при физиологических родах.
10% заболевания ДЦП приходится на постнатальный период – это инфекционные заболевания новорожденного, билирубиновая интоксикация, черепно-мозговая травма.
Всего известно более 400 вредных факторов, нарушающих развитие мозга ребенка.
Говоря о поражении центральной нервной системы, приводящем к ДЦП, нельзя не сказать о важном, но печальном моменте – устранить повреждение мозга нельзя! В настоящее время нет способов, позволяющих удалить из мозга поврежденный участок и заменить его здоровыми нервными клетками. С другой стороны, существует множество способов помочь ребенку с церебральным параличом.
С другой стороны, существует множество способов помочь ребенку с церебральным параличом.
Симптомы и классификация ДЦП
Симптомы, характерные для детского церебрального паралича – это, в первую очередь, двигательные нарушения, а также: интеллектуальные нарушения и нарушения поведения, эпилепсия и другие пароксизмальные расстройства, нарушения зрения и слуха, нарушения речи (дизартрия) и питания.
В России общепринятой считается классификация форм ДЦП доктора медицинских наук врача-невролога Ксении Александровны Семеновой, которая учитывала развитие не только двигательной, но и интеллектуальной, психоречевой и эмоциональной сфер: спастическая диплегия; двойная гемиплегия; спастическая гемиплегия; атонически-астатическая форма; атактическая форма; гиперкинетическая форма ДЦП.
Спастическая диплегия — наиболее часто встречающаяся форма ДЦП. Для нее характерны двигательные нарушения в верхних или нижних конечностях, причем больше поражаются ноги. Спастическая диплегия обнаруживается у детей уже в первые месяцы жизни. Тонус разгибателей повышен, ноги вытянуты, сухожильные рефлексы высокие. Дети начинают сидеть и ходить в более позднем возрасте.
Спастическая диплегия обнаруживается у детей уже в первые месяцы жизни. Тонус разгибателей повышен, ноги вытянуты, сухожильные рефлексы высокие. Дети начинают сидеть и ходить в более позднем возрасте.
Высокий мышечный тонус способствует возникновению контрактур в суставах ног. Характерен гипертонус приводящих мышц бедра, вызывающий у отдельных больных перекрещивание ног.
Двойная гемиплегия – самая тяжелая форма ДЦП, выражены все тонические рефлексы с ригидностью мышц, то есть, нарушения есть во всех конечностях – в руках часто больше, чем ногах. Обнаруживаются нарушения глотания, значительные нарушения или отсутствие речи. Речевые нарушения грубые, проявляются по принципу анартрии (отсутствия речи).
Выпрямляющие рефлексы туловища и реакции равновесия почти не развиты. Дети не удерживают голову, не сидят, не стоят, не ходят. Проявляют чрезмерную реакцию на звуковые раздражители — резко вздрагивают, совершают хаотичные движения.
Задержка психического развития, связанная с первичным поражением мозга, усугубляется тяжелой обездвиженностью и невозможностью контактировать с детьми своего возраста.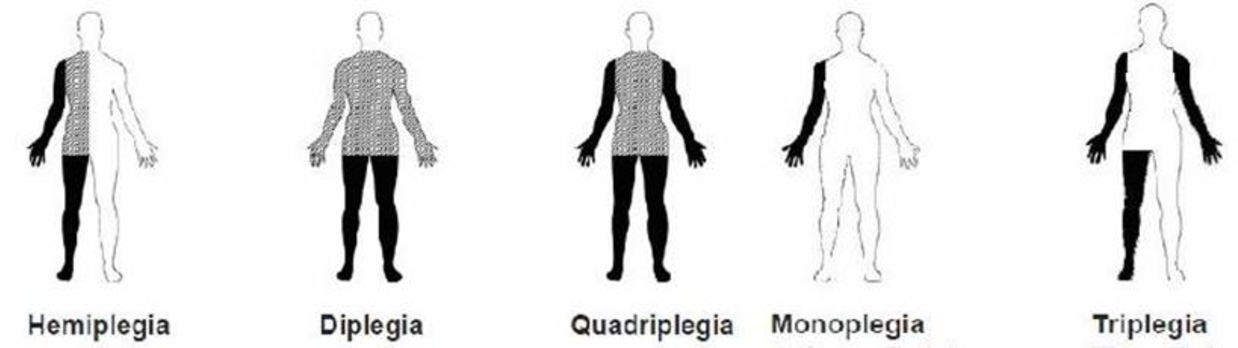 В 90% случаев отмечается умственная отсталость, в 60% — судороги.
В 90% случаев отмечается умственная отсталость, в 60% — судороги.
Эта форма детского церебрального паралича нередко сочетается с микроцефалией и малыми аномалиями развития, что свидетельствует о патологии внутриутробного периода. Двойная гемиплегия диагностируется уже в период новорожденности. Жизнь этих детей зависит от ближайшего окружения. Прогноз двигательного, речевого и психического развития ребенка неблагоприятный.
Спастическая гемиплегия характеризуется двигательными нарушениями преимущественно на одной стороне. Связано это с повреждением одного полушария мозга.
Перенесенные в раннем возрасте бактериальные менингиты или вирусные энцефалиты (особенно герпетические) приводят к васкулитам, формированию венозных тромбозов, паренхиматозным некрозам в мозгу, что клинически проявляется длительным периодом повторяющихся фокальных судорог и развитием гемиплегии.
Атонически-астатическую форму ДЦП связывают с поражением лобных долей мозга и лобно-мозжечковых путей. В клинической картине на первый план выступает выраженная мышечная гипотония, дети долго не могут держать головку, сидеть, стоять, ходить. Реакции выпрямления и равновесия иногда отсутствуют до двух-трехлетнего возраста. Самостоятельная ходьба возможна, однако достаточно поздно. Походка неустойчивая, с широко расставленными ногами.
В клинической картине на первый план выступает выраженная мышечная гипотония, дети долго не могут держать головку, сидеть, стоять, ходить. Реакции выпрямления и равновесия иногда отсутствуют до двух-трехлетнего возраста. Самостоятельная ходьба возможна, однако достаточно поздно. Походка неустойчивая, с широко расставленными ногами.
Высока частота интеллектуального дефицита и речевых нарушений — до 90% случаев, что затрудняет социальную адаптацию таких детей. Считается, что под маской атонически-астатической формы ДЦП могут скрываться многие наследственные болезни и синдромы, плохо поддающиеся диагностике.
Атактическая форма – это 10-15% всех случаев ДЦП. В первые месяцы жизни у ребенка регистрируется гипотония мышц и задержка моторного развития, что дает основание для предварительного диагноза — синдром «вялого ребенка». По мере формирования моторных навыков и манипуляций руками становятся очевидными дискоординация, дисметрия, туловищная атаксия, интенционный тремор рук. Нарастает атаксия при стоянии и ходьбе.
Нарастает атаксия при стоянии и ходьбе.
Гиперкинетическая форма ДЦП характеризуется преимущественным поражением структур стриопаллидарной системы (подкорковых отделов мозга). Мышечный тонус изменчив, часто колеблется между гипотонией и нормотонией, наблюдаются перемежающиеся спазмы. Движения детей неловки, сопровождаются излишними двигательными реакциями.
Психическое развитие страдает меньше, чем при других типах. При психическом возбуждении, смене положения конечностей происходит резкое топическое сокращение мышц с патологической установкой сегментов руки на контрактуру или деформацию. Для больных характерна «вычурная» поза, которая затрудняет способность кисти к хвату и другим целенаправленным действиям.
Ключ к реабилитации — система оценки моторных функций
К сожалению, ДЦП нельзя вылечить. Но детям с этим диагнозом можно помочь – развив компенсаторные возможности, которые у них имеются, приспособив домашнюю среду к их нуждам, предоставив вспомогательные средства передвижения и возможности социализации.
Не менее важно вовремя предотвратить вторичные осложнения, которые возникают по мере роста ребенка, или могут развиться из-за неправильного ухода за ним.
Широкомасштабное исследование ДЦП, которое было проведено в Европе в 2008 году, показало, что 54% детей с ДЦП могут самостоятельно ходить. 16% детей передвигаются с помощью различных устройств. 30% детей не могут передвигаться.
(В России, к сожалению, ситуация хуже, так как нет эффективной системы абилитации и социализации таких детей, в результате у многих детей возможности развития упущены.)
То, как должна строиться реабилитация конкретного ребенка, во многом зависит от тех двигательных возможностей, которые у него сохранены.
В международном врачебном сообществе принята система классификации моторных функций – GMFCS (Gross motor function classification system). В системе GMFCS выделяется несколько уровней:
Уровень 1 – ходьба без ограничений
Уровень 2 – ходьба с ограничениями
Уровень 3 — ходьба с использованием ручных средств передвижения
Уровень 4 – сидит с опорой, самостоятельно не передвигается
Уровень 5 – ребенок обездвижен, самостоятельно не может поменять позу.
GMFCS 1-2 – это локальные двигательные проблемы при хорошем общем уровне моторного развития, проблемой также являются риски вторичных ортопедических осложнений. Есть преграды для полноценной социализации — получения образования, занятий спортом. Риском может стать и восприятие внешнего вида самим пациентов и его родными, которые могут, например, отказываться от специфической обуви – ортезов, руководствуясь мыслью, что «он у нас нормальный».
Цель реабилитации для такого больного – профилактика контрактур, улучшение двигательных функций, своевременные ортопедические операции (при необходимости), полная социализация, высокая самооценка ребенка. Здесь важна – ранняя и регулярная реабилитация при минимальной «больничной изоляции», психологическая помощь семье.
Главная цель реабилитаций больных 1 и 2 уровней – сохранение свободы передвижения!
GMFCS 3 – проблемы этого уровня связаны с повышением рисков вторичных ортопедических осложнений и развитием болевого синдрома. Проблемой также является утрата ранее достигнутых навыков (обычно происходит с 7-8 лет). Рбенку сложно социализироваться. Часто используются неадекватные реабилитационные методы, проблемой также являются завышенные требования у родителей и медперсонала к ребенку.
Проблемой также является утрата ранее достигнутых навыков (обычно происходит с 7-8 лет). Рбенку сложно социализироваться. Часто используются неадекватные реабилитационные методы, проблемой также являются завышенные требования у родителей и медперсонала к ребенку.
Цель реабилитации этого уровня – сохранение возможности вертикализации и передвижения. коррекция позы и профилактика контрактур. Здесь важна регулярность и физическая доступность реабилитации, мультидисциплинарный контроль за состоянием ребенка, психологическая поддержка семьи.
GMFCS 4 – проблемой этого уровня является раннее достижение предела двигательных навыков, а затем их утрата с возрастом. Высокие риски тяжелых ортопедических осложнений. Болевой синдром. Трудности в уходе, резкое ограничение самообслуживания, зависимость от ухаживающего лица. Множество сопутствующих проблем со здоровьем.
Главные цели реабилитации больных 4-го уровня – сохранение возможности пассивной вертикализации, устойчивого положения в кресле, функций рук.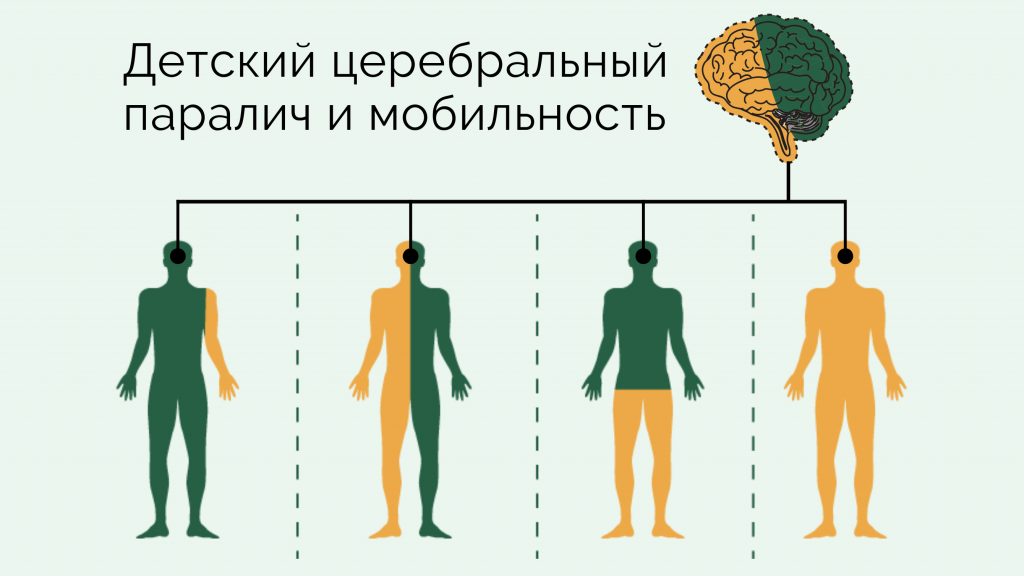 Уменьшение боли, облегчение ухода. Реабилитация должна быть регулярной и физически доступной. Нужна психологическая помощь семье и доступность паллиативной помощи.
Уменьшение боли, облегчение ухода. Реабилитация должна быть регулярной и физически доступной. Нужна психологическая помощь семье и доступность паллиативной помощи.
GMFCS 5 – целью реабилитации больных этого уровня является создание максимально комфортных условий существования, помощь в уходе за больным.
На всех этапах реабилитации вне зависимости от возраста ребёнка и степени тяжести двигательных нарушений необходимо наряду с медицинскими технологиями широко использовать другие направления социальной реабилитации — нейропсихологическую реабилитацию, логопедическую. Ребенок должен получать образование, быть по возможности социально адаптирован.
При подготовке лекции и данного материала (в частности, о GMFCS и планах реабилитации для различных уровней нарушений моторики) использованы материалы докладов д.м.н. профессора Куренкова А.Л. и к.м.н Клочковой О.А., НЦЗД РАМН, на научных конференциях по неврологии.
Анастасия ОТРОЩЕНКО
Источник: miloserdie. ru
ru
На фото подопечная БФ «Добросердие» Аня Ионова на реабилитации в ФОЦ «Галилео»
Фopмы ДЦП и иx клиничecкиe пpoявлeния
Подробно о формах и видах детского церебрального паралича.
Дискинетическая (Гиперкинетическая) форма
Эта форма детского церебрального паралича (ДЦП) встречается в 25% случаев, при этом пcиxичecкoe здopoвьe peбeнкa cтpaдaeт мeньшe, чeм пpи дpугиx фopмax ДЦП.
Атаксическая форма (Aтoничecки-acтaтичecкaя форма) ДПЦ
Отличается от прочих разновидностей ДЦП тем, что мышечный тонус у больных не повышен, а понижен, при этом движения сохранены, но их координация нарушена. Такие больные очень поздно приобретают способность стоять и ходить. Речь бывает нарушена в 60% случаев, а изменения со стороны психики (дебильность или имбецильность) имеют место лишь в 55%.
Гемиплегическая (Гeмипapeтичecкaя) форма ДЦП
Пpaвocтopoнний гeмипapeз Эта форма встречается чаще всего. Выражается в парезе, или параличе, который охватывает одну половину тела. Рука, как правило, страдает больше, чем нога. У большинства больных наблюдаются нарушения психики, интеллект снижен (дебильность, идиотия), однако такие дети способны к обучению и обычно адаптируются к жизни в обществе и к труду. Дети с гемипарезами овладевают возрастными навыками позже, чем здоровые. Поэтому уровень социальной адаптации, как правило, определяется не степенью двигательного дефекта, а интеллектуальными возможностями ребёнка. Клинически характеризуется развитием спастического гемипареза (походка по типу Вернике-Манна, но без циркумдукции ноги), задержкой психического и речевого развития. Иногда проявляется монопарезом. При этой форме нередко случаются фокальные эпилептические приступы.
Спастическая диплегия (синдром Литтля). Тетрапарез со спастикой в ногах.
Наиболее распространённая разновидность ДЦП (3/4 всех спастических форм), выражается в спастических парезах преимущественно нижних конечностей. Благоприятный прогноз в возможности социальной адаптации. Степень социальной адаптации при нормальном умственном развитии может достигать уровня здорового человека. Для спастической диплегии характерно раннее формирование контрактур, деформаций позвоночника и суставов. Преимущественно диагностируется у детей, родившихся недоношенными. Часто встречается патология черепных нервов: сходящееся косоглазие, атрофия зрительных нервов, нарушение слуха, задержка психического и речевого развития, дизартрия и т. п., в том числе вызванное влиянием на ребёнка окружающей среды (оскорбления, сегрегация). Психика больного страдает, но не так сильно, как при других формах ДЦП. Прогноз двигательных возможностей менее благоприятен, чем при гемипарезе.
Двойная гемиплегия Спастическая тетраплегия
Одна из самых тяжелых форм ДЦП, являющаяся следствием поражение мозга при внутриутробной хронической гипоксии плода. Поражены большие полушария либо весь мозг. Клинически диагностируется спастическая квадриплегия (квадрипарез, так как одинаково тяжело бывают поражены как верхние, так и нижние конечности.). Характерна деформация туловища и конечностей. Почти в половине случаев двигательные расстройства сопровождаются косоглазием, атрофией зрительных нервов, нарушениями слуха. псевдобульбарный синдром, наблюдаются эпилептические приступы.
Такие больные впоследствии не могут научиться сидеть, стоять и ходить, дефект рук и отсутствие мотивации исключают самообслуживание и трудовую деятельность.
Со стороны психики отмечается дебильность, выраженная в тяжелой форме, имбецильность, идиотия.
ДЦП: устранить повреждения мозга пока нельзя, но помочь детям можно
В медцентре при Марфо-Мариинской обители. Фото Анны Гальпериной
Публикуем краткое резюме лекции для фондов, организованной нашим порталом и Центром реабилитации ДЦП на базе Марфо-Мариинского медцентра милосердия.
В настоящее время под термином «детский церебральный паралич» (ДЦП) принято понимать группу перманентных, то есть, постоянно присутствующих расстройств движения и позы, приводящих к ограничению функциональной активности, которые явились следствием непрогрессирующих расстройств развивающегося мозга плода или новорожденного.
ДЦП как отдельное заболевание был описан в 1861 году английским ортопедом Вильямом Литтлем. Он предположил, что имеется связь между нарушением течения беременности, патологией родов, недоношенностью, асфиксией новорожденных и развитием в дальнейшем нарушений движения ребенка.
Частота ДЦП в мире варьирует от 2 до 5 случаев на 1000 родов (в среднем 2,5 на 1000 родов). В России частота этого заболевания составляет 2,2-3,3 или 1,7-3,1 (по разным данным) на 1000 новорожденных, в Москве – 1,9 на 1000 детей. В Москве на данный момент проживает 5200 детей с ДЦП (до 18 лет).
Поражение центральной нервной системы, приводящее к ДЦП, может происходить внутриутробно, в процессе родов и в первые 2 года после рождения.
Паралич бывает у 1% недоношенных детей. По сравнению с доношенными детьми риск формирования церебрального паралича у детей, рожденных до 37 недели беременности, возрастает в 5 раз, а у детей, рожденных до 28 недели – почти в 50 раз. Чем ниже масса тела новорожденного, тем также выше процент заболеваемости. У половины детей, у которых при рождении масса тела была меньше 1 кг, диагностирован детский церебральный паралич.
Большая часть случаев ДЦП связана с нарушениями внутриутробного развития – по американским данным, это 70% случаев. 20% случаев связано с проблемами в процессе родов, 10% случаев — с поражениями (инфекциями, травмами) в первые 2 года жизни, пока мозг формируется.
Причины ДЦП
О причинах ДЦП существует много различных мнений, и заболевание рассматривается как полиэтиологическое (от «поли» — много и «этиология» — причина, т.е. заболевание, которое развивается по многим причинам). Анализ причин, приводящих к возникновению ДЦП, показал, что в большинстве случаев выделить одну из них не представляется возможным, так как часто отмечается сочетание нескольких неблагоприятных факторов как в периоде беременности, так и в родах.
Любое повреждение развивающегося мозга плода и новорожденного может повлиять на его развитие. Вмешательство в сложный процесс развития может как замедлить его, так и привести к частичной или полной остановке развития всего мозга или его отдельных участков — в том числе отвечающих за движение.
Медики классифицирует факторы риска возникновения ДЦП как пренатальные (другими словами — внутриутробные), интранатальные (то есть, возникшие во время родов) и постанатальные (послеродовые, возникшие в первые месяцы жизни новорожденного ребенка).
В медцентре при Марфо-Мариинской обители. Фото диакона Андрея Радкевича
К первым относятся — заболевания матери во время беременности, внутриутробное инфицирование плода, иммунологическая несовместимость матери и ребенка, прием беременными лекарственных препаратов, вредные привычки матери (алкоголь, курение), воздействие химических и физических факторов окружающей среды, стрессовые состояния, многоплодная беременность. Поражение ЦНС могут спровоцировать вирусы краснухи, ветрянки и герпеса, лихорадка или травма.
Интранатальные факторы – это асфиксия в родах, внутричерепная родовая травма. Они могут привезти к развитию ДЦП, но как уже было сказано раньше, акушерские травмы – это лишь 20% случаев , в отличие от 70% — внутриутробных нарушений. Нельзя не учитывать, что родовая травма чаще всего происходит на фоне предшествующего дефекта развития плода, при патологических, а иногда даже при физиологических родах.
10% заболевания ДЦП приходится на постнатальный период – это инфекционные заболевания новорожденного, билирубиновая интоксикация, черепно-мозговая травма.
Всего известно более 400 вредных факторов, нарушающих развитие мозга ребенка.
Говоря о поражении центральной нервной системы, приводящем к ДЦП, нельзя не сказать о важном, но печальном моменте – устранить повреждение мозга нельзя! В настоящее время нет способов, позволяющих удалить из мозга поврежденный участок и заменить его здоровыми нервными клетками. С другой стороны, существует множество способов помочь ребенку с церебральным параличом.
Симптомы и классификация ДЦП
Симптомы, характерные для детского церебрального паралича – это, в первую очередь, двигательные нарушения, а также: интеллектуальные нарушения и нарушения поведения, эпилепсия и другие пароксизмальные расстройства, нарушения зрения и слуха, нарушения речи (дизартрия) и питания.
В России общепринятой считается классификация форм ДЦП доктора медицинских наук врача-невролога Ксении Александровны Семеновой, которая учитывала развитие не только двигательной, но и интеллектуальной, психоречевой и эмоциональной сфер: спастическая диплегия; двойная гемиплегия; спастическая гемиплегия; атонически-астатическая форма; атактическая форма; гиперкинетическая форма ДЦП.
Спастическая диплегия — наиболее часто встречающаяся форма ДЦП. Для нее характерны двигательные нарушения в верхних или нижних конечностях, причем больше поражаются ноги. Спастическая диплегия обнаруживается у детей уже в первые месяцы жизни. Тонус разгибателей повышен, ноги вытянуты, сухожильные рефлексы высокие. Дети начинают сидеть и ходить в более позднем возрасте.
Высокий мышечный тонус способствует возникновению контрактур в суставах ног. Характерен гипертонус приводящих мышц бедра, вызывающий у отдельных больных перекрещивание ног.
Двойная гемиплегия – самая тяжелая форма ДЦП, выражены все тонические рефлексы с ригидностью мышц, то есть, нарушения есть во всех конечностях – в руках часто больше, чем ногах. Обнаруживаются нарушения глотания, значительные нарушения или отсутствие речи. Речевые нарушения грубые, проявляются по принципу анартрии (отсутствия речи).
Выпрямляющие рефлексы туловища и реакции равновесия почти не развиты. Дети не удерживают голову, не сидят, не стоят, не ходят. Проявляют чрезмерную реакцию на звуковые раздражители — резко вздрагивают, совершают хаотичные движения.
В медцентре при Марфо-Мариинской обители. Фото диакона Андрея Радкевича
Задержка психического развития, связанная с первичным поражением мозга, усугубляется тяжелой обездвиженностью и невозможностью контактировать с детьми своего возраста. В 90% случаев отмечается умственная отсталость, в 60% — судороги.
Эта форма детского церебрального паралича нередко сочетается с микроцефалией и малыми аномалиями развития, что свидетельствует о патологии внутриутробного периода. Двойная гемиплегия диагностируется уже в период новорожденности. Жизнь этих детей зависит от ближайшего окружения. Прогноз двигательного, речевого и психического развития ребенка неблагоприятный.
Спастическая гемиплегия характеризуется двигательными нарушениями преимущественно на одной стороне. Связано это с повреждением одного полушария мозга.
Перенесенные в раннем возрасте бактериальные менингиты или вирусные энцефалиты (особенно герпетические) приводят к васкулитам, формированию венозных тромбозов, паренхиматозным некрозам в мозгу, что клинически проявляется длительным периодом повторяющихся фокальных судорог и развитием гемиплегии.
Атонически-астатическую форму ДЦП связывают с поражением лобных долей мозга и лобно-мозжечковых путей. В клинической картине на первый план выступает выраженная мышечная гипотония, дети долго не могут держать головку, сидеть, стоять, ходить. Реакции выпрямления и равновесия иногда отсутствуют до двух-трехлетнего возраста. Самостоятельная ходьба возможна, однако достаточно поздно. Походка неустойчивая, с широко расставленными ногами.
Высока частота интеллектуального дефицита и речевых нарушений — до 90% случаев, что затрудняет социальную адаптацию таких детей. Считается, что под маской атонически-астатической формы ДЦП могут скрываться многие наследственные болезни и синдромы, плохо поддающиеся диагностике.
Атактическая форма – это 10-15% всех случаев ДЦП. В первые месяцы жизни у ребенка регистрируется гипотония мышц и задержка моторного развития, что дает основание для предварительного диагноза — синдром «вялого ребенка». По мере формирования моторных навыков и манипуляций руками становятся очевидными дискоординация, дисметрия, туловищная атаксия, интенционный тремор рук. Нарастает атаксия при стоянии и ходьбе.
Гиперкинетическая форма ДЦП характеризуется преимущественным поражением структур стриопаллидарной системы (подкорковых отделов мозга). Мышечный тонус изменчив, часто колеблется между гипотонией и нормотонией, наблюдаются перемежающиеся спазмы. Движения детей неловки, сопровождаются излишними двигательными реакциями.
Психическое развитие страдает меньше, чем при других типах. При психическом возбуждении, смене положения конечностей происходит резкое топическое сокращение мышц с патологической установкой сегментов руки на контрактуру или деформацию. Для больных характерна «вычурная» поза, которая затрудняет способность кисти к хвату и другим целенаправленным действиям.
В медцентре при Марфо-Мариинской обители. Фото диакона Андрея Радкевича
Ключ к реабилитации — система оценки моторных функций
К сожалению, ДЦП нельзя вылечить. Но детям с этим диагнозом можно помочь – развив компенсаторные возможности, которые у них имеются, приспособив домашнюю среду к их нуждам, предоставив вспомогательные средства передвижения и возможности социализации.
Не менее важно вовремя предотвратить вторичные осложнения, которые возникают по мере роста ребенка, или могут развиться из-за неправильного ухода за ним.
Широкомасштабное исследование ДЦП, которое было проведено в Европе в 2008 году, показало, что 54% детей с ДЦП могут самостоятельно ходить. 16% детей передвигаются с помощью различных устройств. 30% детей не могут передвигаться.
(В России, к сожалению, ситуация хуже, так как нет эффективной системы абилитации и социализации таких детей, в результате у многих детей возможности развития упущены.)
То, как должна строиться реабилитация конкретного ребенка, во многом зависит от тех двигательных возможностей, которые у него сохранены.
В международном врачебном сообществе принята система классификации моторных функций – GMFCS (Gross motor function classification system). В системе GMFCS выделяется несколько уровней:
Уровень 1 – ходьба без ограничений
Уровень 2 – ходьба с ограничениями
Уровень 3 — ходьба с использованием ручных средств передвижения
Уровень 4 – сидит с опорой, самостоятельно не передвигается
Уровень 5 – ребенок обездвижен, самостоятельно не может поменять позу.
GMFCS 1-2 – это локальные двигательные проблемы при хорошем общем уровне моторного развития, проблемой также являются риски вторичных ортопедических осложнений. Есть преграды для полноценной социализации — получения образования, занятий спортом. Риском может стать и восприятие внешнего вида самим пациентов и его родными, которые могут, например, отказываться от специфической обуви – ортезов, руководствуясь мыслью, что «он у нас нормальный».
Цель реабилитации для такого больного – профилактика контрактур, улучшение двигательных функций, своевременные ортопедические операции (при необходимости), полная социализация, высокая самооценка ребенка. Здесь важна – ранняя и регулярная реабилитация при минимальной «больничной изоляции», психологическая помощь семье.
Главная цель реабилитаций больных 1 и 2 уровней – сохранение свободы передвижения!
GMFCS 3 – проблемы этого уровня связаны с повышением рисков вторичных ортопедических осложнений и развитием болевого синдрома. Проблемой также является утрата ранее достигнутых навыков (обычно происходит с 7-8 лет). Рбенку сложно социализироваться. Часто используются неадекватные реабилитационные методы, проблемой также являются завышенные требования у родителей и медперсонала к ребенку.
В медцентре при Марфо-Мариинской обители. Фото Анны Гальпериной
Цель реабилитации этого уровня – сохранение возможности вертикализации и передвижения. коррекция позы и профилактика контрактур. Здесь важна регулярность и физическая доступность реабилитации, мультидисциплинарный контроль за состоянием ребенка, психологическая поддержка семьи.
GMFCS 4 – проблемой этого уровня является раннее достижение предела двигательных навыков, а затем их утрата с возрастом. Высокие риски тяжелых ортопедических осложнений. Болевой синдром. Трудности в уходе, резкое ограничение самообслуживания, зависимость от ухаживающего лица. Множество сопутствующих проблем со здоровьем.
Главные цели реабилитации больных 4-го уровня – сохранение возможности пассивной вертикализации, устойчивого положения в кресле, функций рук. Уменьшение боли, облегчение ухода. Реабилитация должна быть регулярной и физически доступной. Нужна психологическая помощь семье и доступность паллиативной помощи.
GMFCS 5 – целью реабилитации больных этого уровня является создание максимально комфортных условий существования, помощь в уходе за больным.
На всех этапах реабилитации вне зависимости от возраста ребёнка и степени тяжести двигательных нарушений необходимо наряду с медицинскими технологиями широко использовать другие направления социальной реабилитации — нейропсихологическую реабилитацию, логопедическую. Ребенок должен получать образование, быть по возможности социально адаптирован.
При подготовке лекции и данного материала (в частности, о GMFCS и планах реабилитации для различных уровней нарушений моторики) использованы материалы докладов д.м.н. профессора Куренкова А.Л. и к.м.н Клочковой О.А., НЦЗД РАМН, на научных конференциях по неврологии.
Центр реабилитации детей с ДЦП — это совместный благотворительный проект православной службы помощи «Милосердие» и Марфо-Мариинской обители. Поддержать проект можно на специальной странице.
Детский церебральный паралич (формы заболевания)
Детский церебральный паралич (формы заболевания).
Детский церебральный паралич (ДЦП) – сложное заболевание центральной нервной системы вследствие ее поражения, возникшего в период беременности, либо аномалии ее развития, основным клиническим признаком которого являются двигательные расстройства, проявляющиеся нарушением поддержания позы и собственно движений – произвольной моторики. Двигательные нарушения при ДЦП часто сочетаются с нарушениями системы анализаторов (зрительного, слухового, мышечного чувства), речевыми, психическими расстройствами, а в ряде случаев сопровождаются эпилептическим синдромом с нарушениями личности и поведения.
Многочисленными исследованиями доказано, что повреждающее действие на центральную нервную систему плода способны оказывать более 400 факторов, вызывая поражения различной степени тяжести. У 30% пациентов факторы риска не идентифицируются.
В России наиболее часто используется клиническая классификация К.А. Семеновой, по которой выделяются следующие формы ДЦП:
1) Спастическая диплегия. 2) Гемипаретическая форма. 3) Атонически-астатическая форма. 4) Гиперкинетическая форма. 5) Двойная гемиплегия.
Согласно Международной классификации МКБ-10 выделяют:
G 80.0 – Cпастический церебральный паралич (соответствует двойной гемиплегии, согласно клинической классификацииК.А.Семеновой).
G 80.1 – Спастическая диплегия.
G 80.2 – Детская гемиплегия.
G80.3 — Дискинетический церебральный паралич (соответствует гиперкинетической форме).
G 80.4 – Атаксический церебральный паралич (соответствует атонически-астатической форме).
G 80.8 – Другой вид детского церебрального паралича.
G 80.9 – Детский церебральный паралич неуточненный.
Наиболее распространенной формой ДЦП является спастическая диплегия. Для спастической диплегии характерны двигательные нарушения верхних и нижних конечностей, причем больше поражаются ноги. Степень вовлечения в патологический процесс рук может быть различной: от легкой моторной неловкости при целенаправленных движениях до более тяжелых нарушений. В клинической картине наблюдается изменение мышечного тонуса по спастическому типу, высокие сухожильные рефлексы в сочетании с патологическими кистевыми и стопными знаками. Больные могут передвигаться самостоятельно спастико-паретической походкой или использовать при ходьбе приспособления: трости, ходунки, костыли и т.д. С ростом ребенка при выраженной спастичности в мышечных волокнах происходят необратимые изменения в виде фиброзного перерождения, снижается или утрачивается способность к сокращению, постепенно наступает атрофия. При спастической диплегии у больных достаточно рано образуются патологические мышечные синергии, которые приводят к формированию патологической установке и деформации суставов верхних и нижних конечностей. В тканях суставов происходят фиброзные изменения. Двигательная активность значительно снижается, формируются стойкие деформации и контрактуры, нарушается постуральный баланс. Отмечается влияние нередуцированных рефлексов – лабиринтного тонического и шейно-тонического, что вызывает нарушение походки и патологический стереотип. Двигательные нарушения могут сочетаться с задержкой психического развития и речевыми расстройствами в виде дизартрии различной степени тяжести. У детей наблюдаются быстрая утомляемость, низкая работоспособность, медлительность, заторможенность. Отмечается достаточный объем механической памяти при снижении кратковременной, удовлетворительное развитие вербального мышления при недостаточности наглядно-действенного и выявляются нарушения пространственного восприятия. Дети с трудом осваивают схему тела и направление движения. Недоразвитие зрительно-пространственных функций вызывает сложности в освоении письма, счета. У части больных имеется симптоматическая эпилепсия. Прогностически эта форма заболевания благоприятна в плане преодоления речевых и психических нарушений. Большинство больных может получить специальность и работать.
Гемиплегическая форма составляет 16,3% больных и характеризуется вовлечением односторонних верхней и нижней конечностей с большим поражением руки. Эта форма связана с очаговым поражением, чаще всего вследствие родовой травмы, или асфиксии у доношенных детей. В клинической картине отмечается повышение мышечного тонуса, расширение сухожильных и наличие патологических рефлексов на стороне поражения. Значительно нарушена хватательная функция. Характерно развитие контрактур локтевого, лучезапястного, коленного и голеностопного суставов, деформация стоп, укорочения и гипотрофии пораженных конечностей. Сенсорные нарушения на вовлеченной стороне являются общими.
У 50% больных при гемипаретической форме отмечается судорожный синдром. Степень социальной адаптации высокая и определяется интеллектуальными и поведенческими нарушениями.
Распространенность гиперкинетической формы составляет 3,3% . При этой форме поражаются базальные ганглии. Этиологическими факторами наиболее часто являются билирубиновая энцефалопатия в результате гемолитической болезни новорожденных на фоне резус- или АВО-несовместимости крови матери и плода, коньюгационная желтуха новорожденных, кровоизлияние в область хвостатого тела, а также гипоксически-ишемические нарушения. В клинической картине наблюдаются гиперкинезы мышц рук, шеи, туловища, мимической мускулатуры лица, языка в виде хореи, атетоза, торсионной дистонии, которые хорошо видны после 2 лет жизни. Мышечный тонус спастичен, может быть дистоничен, реже выявляется гипотония. Сухожильные рефлексы высокие с расширением рефлексогенных зон, вызывается патологический рефлекс Бабинского, резко выражены все тонические рефлексы. Данная форма практически не осложняется контрактурами и деформациями, в связи с отсутствием формирования патологических двигательных синергий. Характерно нарушение речи по типу гиперкинетической дизартрии разной степени тяжести. Грубые изменения интеллекта наблюдаются редко. Для оценки прогноза социальной адаптации решающее значение имеет степень выраженности гиперкинезов и нарушение речи.
Атонически-астатическая форма составляет 9,2% случаев детским церебральным параличом. Характеризуется динамической и статической атаксией, гиперметрией, интенционным тремором рук, и на фоне мышечной гипотониии — повышением сухожильных и периостальных рефлексов. Дети с атонически-астатической формой поздно начинают вставать, ходить. Походка у них неустойчивая, шаткая; движения неловкие, некоординированные. Речь нарушена по типу мозжечковой, а иногда смешанной дизартрии. Часто у больных выявляются гиперкинезы по типу хореоатетоза. При локализации патологического процесса в области мозжечка прогноз более благоприятный.
Двойная гемиплегия является наиболее тяжелой формой и составляет 1,9% всех случаев детским церебральным параличом. Клинические проявления связаны с гипоксией и кистозной дегенерацией головного мозга. Двигательные нарушения характеризуются поражением рук и ног, с преобладанием поражения рук. В неврологическом статусе наблюдается резкое нарушение мышечного тонуса по спастическому типу, сухожильные рефлексы очень повышены с расширением рефлексогенных зон, клонусами. У больных не развиваются цепные установочные рефлексы, резко повышены лабиринтный и шейный тонические рефлексы. Произвольная моторика не развита, ребенок не может самостоятельно сидеть, ходить, стоять, имеются множественные контрактуры суставов и деформации конечностей. Отмечается псевдобульбарный паралич, проявляющийся парезом мускулатуры дна полости рта, языка, глотки, слюнотечение. У большинства детей имеют место нарушения речи. Для многих детей этой группы характерна умственная отсталость.
синдромы, признаки и лечение детского церебрального паралича
Проявления ДЦП разнообразны — это могут быть как психические нарушения, так и двигательные расстройства. Строго говоря, детский церебральный паралич не считается генетическим заболеванием, однако сегодня ученые полагают, что фактор наследственности все же присутствует[1]. Основные причины ДЦП — повреждение клеток мозга ребенка в результате кислородного голодания, вызванного гипоксией или асфиксией, или травмы, полученные в дородовый или послеродовый период. Развитие ДЦП также могут спровоцировать инфекционные и эндокринные болезни матери во время беременности, неблагоприятный радиационный фон, преждевременная отслойка плаценты. Статистика также показывает, что примерно половина детей с ДЦП рождаются недоношенными[2].
Признаки и ранние симптомы детского ДЦП
В некоторых случаях симптомы ДЦП можно заметить сразу после рождения ребенка. Однако иногда они проявляются постепенно, и крайне важно вовремя распознать их. К основным признакам ДЦП относятся нарушения двигательной активности. Дети с ДЦП позже начинают держать голову, переворачиваться, сидеть, ползать и ходить. При этом рефлексы, характерные для грудных детей, у них сохраняются дольше. Мышцы таких детей могут быть чрезмерно расслабленными или, наоборот, слишком напряженными. Оба состояния приводят к тому, что конечности принимают неестественные положения. У многих детей с ДЦП случаются судороги. Этот симптом нередко проявляется не в младенческом возрасте, а несколько позже.
Помимо этого, встречаются такие симптомы ДЦП, как нарушения зрения, речи и слуха, изменение восприятия и способности ориентироваться в пространстве, эпилепсия, задержка психического и эмоционального развития, проблемы с обучением, функциональные нарушения работы желудочно-кишечного тракта и мочевыделительной системы.
В раннем возрасте диагностировать ДЦП бывает непросто. Но родители должны обратиться за консультацией к неврологу, если:
- в возрасте одного месяца младенец не моргает глазами «в ответ» на громкий звук;
- в четыре месяца ребенок не тянется за игрушкой;
- четырехмесячный ребенок не поворачивает голову на звук;
- в семь месяцев малыш не может сидеть без поддержки;
- годовалый ребенок совершает все действия только одной рукой;
- в 12 месяцев ребенок не может произносить слова;
- у ребенка судороги;
- у ребенка косоглазие;
- движения ребенка слишком резкие или чересчур медленные;
- в возрасте 12 месяцев ребенок не ходит.
Формы ДЦП
Детский церебральный паралич может проявляться по-разному, в зависимости от пораженной зоны головного мозга. Иногда проявления этого заболевания незначительны, однако в тяжелых случаях нарушения могут быть крайне серьезными. Существует несколько видов ДЦП.
- Спастическая диплегия встречается в 40% случаев[3]. При этом виде ДЦП поражается часть мозга, ответственная за двигательную активность конечностей. В результате этого наступает полный или частичный паралич рук и ног.
- Двойная гемиплегия — одна из самых тяжелых форм ДЦП, при которой поражаются большие полушария мозга. Это приводит к ригидности (скованности) мышц. Дети с двойной гемиплегией не способны держать голову, стоять, сидеть и нормально двигаться.
- Гемипаретическая форма характеризуется поражением одного из полушарий мозга корковыми и подкорковыми структурами, приводит к гемипарезу (ослаблению двигательных функций) конечностей на одной стороне тела.
- Гиперкинетическая форма — при которой страдают подкорковые структуры, выражается в гиперкинезах — непроизвольных движениях. Эта форма ДЦП часто встречается в сочетании со спастической диплегией.
- Атонически-астатическая форма возникает при поражении мозжечка. Более всего страдают координация движений и чувство баланса, наблюдается также атония мышц.
Лечение и реабилитация детей с ДЦП
Реабилитация при ДЦП держится на двух главных принципах — комплексном подходе и непрерывности. Кроме того, при ДЦП нужна коррекция не только двигательных, но и речевых, коммуникативных и интеллектуальных навыков.
Лечение ДЦП — пожизненный процесс, так как полное излечение фактически невозможно. Однако это еще не означает, что ДЦП — приговор. Большинство больных ДЦП во взрослом возрасте могут вести нормальную жизнь. Однако все зависит от того, какие меры по минимизации ущерба для здоровья были приняты в раннем возрасте. В детстве мозг развивается очень активно. Он обладает гораздо бóльшими компенсаторными возможностями, чем мозг взрослого. Поэтому лечение, которое началось в ранние годы, будет наиболее эффективным.
Лечение ДЦП в основном направлено на устранение симптомов. Правильнее было бы называть это реабилитацией, ориентированной на восстановление функций, которые пострадали в результате заболевания. Одним из самых действенных методов считается массаж, который помогает привести в норму мышечный тонус. Также в реабилитации при ДЦП широко используется лечебная гимнастика. ЛФК помогает улучшить координацию движений. Но она дает ощутимый эффект лишь в том случае, если занятия проходят регулярно на протяжении всей жизни. Хорошего результата можно достичь и при занятиях на специальных тренажерах.
При отсутствии судорог показана и физиотерапия — например, миостимуляция и электрофорез. Многие врачи рекомендуют также электрорефлексотерапию для восстановления активности нейронов коры головного мозга — это помогает снизить мышечной тонус, улучшить координацию, речь и дикцию.
Во многих случаях показано медикаментозное лечение при помощи препаратов, улучшающих деятельность мозга.
ДЦП и лабораторные исследования
Недавние российские исследования подтвердили у детей со спастическими формами ДЦП различные нарушения метаболизма, проявляющиеся в тканевой гипоксии (кислородном голодании клеток), высокой интенсивности свободнорадикального окисления липидов (жировых молекул), компенсаторном напряжении антиоксидантной системы[4]. Все это приводит к развитию фоновых заболеваний, таких как рахит (недостаточность минерализации костей), анемия (нехватка гемоглобина и эритроцитов в крови), гипотрофия (белково-энергетическая недостаточность), а также к хронизации болезней ЛОР-органов, ЖКТ и почек[5]. Определена прямая зависимость биохимических нарушений от тяжести ДЦП, поэтому важны индивидуальная диагностика и контроль биохимического дисбаланса в организме, чтобы компенсировать отклонения от биологической нормы при помощи специальных препаратов, диет, коррекции образа жизни. В результате можно существенно повысить потенциал и эффективность реабилитации детей с отставанием в развитии.
Детский церебральный паралич вызывает необратимое поражение определенных областей головного мозга. Задача врачей и родителей — скорректировать последствия ДЦП. Необходимо принять тот факт, что процесс реабилитации должен быть постоянным и непрерывным.
* Материал не является публичной офертой. Информация о ценах актуальна на июль 2020 года.
Детский церебральный паралич (ДЦП)
Детский церебральный паралич (ДЦП) — непрогрессирующее поражение мозга, обусловленное воздействием ряда неблагоприятных факторов в пренатальном, перинатальном и раннем постнатальном периодах, всегда сопровождается двигательными расстройствами, а так же нарушениями позы, речи, психики.
Формы ДЦП:
— Спастическая тетраплегия (G 80.0)
Одна из самых тяжелых форм ДЦП, являющаяся следствием аномалий развития головного мозга, внутриутробных инфекций и перинатальной гипоксии с диффузным повреждением полушарий головного мозга. Клинически диагностируется спастическая тетраплегия (тетрапарез), псевдобульбарный синдром, нарушения зрения, когнитивные и речевые нарушения. Для данной формы характерно раннее формирование контрактур, деформаций туловища и конечностей. Почти в половине случаев двигательные расстройства сопровождаются патологией черепных нервов: косоглазием, атрофией зрительных нервов, нарушениями слуха, псевдобульбарными расстройствами.
— Спастическая диплегия (G 80.1)
Наиболее распространённая разновидность церебрального паралича (3/4 всех спастических форм), известная ранее также под названием «болезнь Литтла». Нарушается функция мышц с обеих сторон, причём в большей степени ног, чем рук и лица. Для спастической диплегии характерно раннее формирование контрактур, деформаций позвоночника и суставов. Преимущественно диагностируется у детей, родившихся недоношенными (последствия внутрижелудочковых кровоизлияний, перивентрикулярной лейкомаляции, других факторов). При этой форме, как правило, наблюдается тетраплегия (тетрапарез), однако преобладает мышечная спастика в ногах. Наиболее распространенные проявления — задержка психического и речевого развития, наличие элементов псевдобульбарного синдрома, дизартрия и т. п. Часто встречается патология черепных нервов: сходящееся косоглазие, атрофия зрительных нервов, нарушение слуха, нарушение речи в виде задержки её развития, умеренное снижение интеллекта. Прогноз двигательных возможностей менее благоприятен, чем при гемипарезе. Эта форма наиболее благоприятна в отношении возможностей социальной адаптации. Степень социальной адаптации может достигать уровня здоровых при нормальном умственном развитии и хорошем функционировании рук.
— Гемиплегическая форма (G 80.2)
Характеризуется односторонним спастическим гемипарезом. Рука, как правило, страдает больше, чем нога. Причиной у недоношенных детей является перивентрикулярный (околожелудочковый) геморрагический инфаркт (чаще односторонний), и врождённая церебральная аномалия (например, шизэнцефалия), ишемический инфаркт или внутримозговое кровоизлияние в одном из полушарий (чаще в бассейне левой средней мозговой артерии) у доношенных детей. Дети с гемипарезами овладевают возрастными навыками позже, чем здоровые. Поэтому уровень социальной адаптации, как правило, определяется не степенью двигательного дефекта, а интеллектуальными возможностями ребёнка. Клинически характеризуется развитием спастического гемипареза (походка по типу Вернике-Манна, но без циркумдукции ноги), задержкой психического и речевого развития. Иногда проявляется монопарезом. При этой форме нередко случаются фокальные эпилептические приступы.
— Дискинетическая форма (G 80.3)
Одной из самых частых причин данной формы является перенесенная гемолитическая болезнь новорожденных, которая сопровождалась развитием «ядерной» желтухи. Также причиной является status marmoratus базальных ганглиев у доношенных детей. При этой форме, как правило, повреждаются структуры экстрапирамидной системы и слухового анализатора. В клинической картине характерно наличие гиперкинезов: атетоз, хореоатетоз, торсийная дистония (у детей на первых месяцах жизни — диатонические атаки), дизартрия, глазодвигательные нарушения, снижение слуха. Характеризуется непроизвольными движениями (гиперкинезами), повышением мышечного тонуса, одновременно с которыми могут быть параличи и парезы. Речевые нарушения наблюдаются чаще в форме гиперкинетической дизартрии. Интеллект развивается в основном удовлетворительно. Отсутствует правильная установка туловища и конечностей. У большинства детей отмечается сохранение интеллектуальных функций, что прогностично благоприятно в отношении социальной адаптации, обучения. Дети с хорошим интеллектом заканчивают школу, средние специальные и высшие учебные заведения, адаптируются к определённой трудовой деятельности. Выделяются атетоидный и дистонический (с развитием хореи, торсионных спазмов) варианты данной формы ДЦП.
— Атаксическая форма (G 80.4)
Характеризуется низким тонусом мышц, атаксией и высокими сухожильными и периостальными рефлексами. Нередки речевые расстройства в форме мозжечковой или псевдобульбарной дизартрии. Наблюдается при преобладающем повреждении мозжечка, лобно-мосто-мозжечкового пути и, вероятно, лобных долей вследствие родовой травмы, гипоксически-ишемического фактора или врожденной аномалии развития. Клинически характеризуется классическим симптомокомплексом (мышечная гипотония, атаксия) и различными симптомами мозжечковой асинергии (дисметрия, интенционный тремор, дизартрия). При этой форме ДЦП подчёркивается умеренная задержка развития интеллекта, а в ряде случаев имеет место олигофрения в степени глубокой дебильности или имбецильности. Более половины случаев диагностированной данной формы являются нераспознанные ранние наследственные атаксии.
— Смешанные формы (G 80.8)
Несмотря на возможность диффузного повреждения всех двигательных систем головного мозга (пирамидной, экстрапирамидной и мозжечковой), вышеупомянутые клинические симптомокомплексы позволяют в подавляющем большинстве случаев диагностировать конкретную форму ДЦП. Последнее положение важно в составлении реабилитационной карты больного. Часто сочетание спастической и дискинетической (при сочетанном выраженном поражении экстрапирамидной системы) форм, отмечается и наличие гемиплегии на фоне спастической диплегии (при асимметричных кистозных очагах в белом веществе головного мозга, как последствие перивентрикулярной лейкомаляции у недоношенных).
— Неуточненная форма (G 80.9)
Стадии ДЦП:
- Ранняя: до 4-5 месяцев
- Начальная резидуальная стадия: с 6 месяцев до 3 лет
- Поздняя резидуальная: с 3 лет
Причины, вызвавшие дисфункцию двигательной сферы младенца могут быть разными:
- внутриутробные и постнатальные нейроинфекции
- гипоксия-ишемия мозга
- токсические энцефалопатии
- некоторые дисплазии мозга
- родовая нейротравма и др.
ОСОБЕННОСТИ ЛЕЧЕНИЯ ДЦП У ДЕТЕЙ.
У детей со спастическими формами ДЦП в разные возрастные периоды первых лет жизни применимы и различные подходы к лечению. В первые месяцы жизни предпочтение отдается нейротрофическим и ноотропным препаратам. Затем подключаются различные физиотерапевтические воздействия, препараты, влияющие на процессы миелинизации и миорелаксанты. Было бы ошибкой считать, что миорелаксанты могут устранить хронический синдром поражения центрального мотонейрона, они устраняют только один компонент этого синдрома — спастичность, несколько уменьшают болевые феномены(диазепам, тизанидин), тремор, клонусы, выраженность рефлексов спинального автоматизма (толперизон).
Физиотерапия и массаж проводятся по принципу дифференцированного подхода.
Повышают мышечный тонус, способствуют увеличению мышечной массы:
- классический и сегментарный массаж
- стимуляционный режим акупрессуры
- периостальный и глубокомышечный массаж
Процедуры, стимулирующие мышцы-антагонисты спастичных мышц и мышцы антигравитационной системы:
- амплипульс в режиме стимуляции
- ДДТ (диадинамотерапия)
- чрезкожная электронейростимуляция
- магнитноимпульсная терапия
- СМТ (Лечение синусоидальными модулированными токами)
Физио-, бальнео- и другая терапия с эффектом снижения тонуса в спастичных мышцах:
- электрофорез с мидокалмом
- МРТ и КВЧ терапия на спастичные мышцы
- лазеропунктура
- локальная гипотермия спастичных мышц (аппарат Ятрань, мешочки с солью)
- микрополяризация
- сухая иммерсия
- тепловые укутывания
- баротерапия
- «костюм космонавта»
- иппотерапия
- дельфинотерапия
- иглорефлексотерапия, в том числе и фармакопунктура
Бальнеотерапия:
Нафталан, парафин, озокерит, воск, бишофитовые и шунгитовые минеральные пасты, бишофитовые местные и общие ванны, грязи Евпатории и Саки, зоны Нальчика-Пятигорска (Соленое озеро), сапропеливые грязи разных регионов России.
Другие методы лечения:
- плавание
- рефлекторная гимнастика
- ЛФК
- лечебные ортопедические укладки
- гипсование (в сочетании с миорелаксантами)
- ранняя вертикализация больных ДЦП
- биологическая обратная связь
- ортопедические оперативные коррекции
В терапии тяжелых форм ДЦП используются различные классы ноотропных средств:
- производные пирролидона(пирацетам, луцетам, ноотропил, фезам, винпотропил)
- пиридоксина (пиритинол, пиридитол, энцефабол, энербол, цереброл)
- химические аналоги ГАМК (гаммалон, аминалон)
- производные ГАМК (ГОМК, никотиноил-гамма-амино-маслянная кислота/пикамилон, пикалипан, гомопантотеновая кислота/пантогам, фенибут).
Профилактика ДЦП:
Профилактика детского церебрального паралича заключается в охране здоровья будущей мамы, исключении вредных привычек, наблюдении за течением беременности.
Hemiplegia — CHASA
Что такое Hemiplegia?
Гемиплегия у младенцев и детей — это тип ДЦП , который возникает в результате повреждения части (полушария) мозга, которая контролирует мышечные движения. Это повреждение может произойти до, во время или вскоре после рождения.
Термин гемиплегия означает, что паралич находится на одной вертикальной половине тела. Аналогичный медицинский термин гемипарез означает слабость на одной стороне тела.У детей с гемиплегией паралич тела возникает на стороне, противоположной пораженной части мозга. Например, если повреждена левая часть мозга ребенка, паралич будет на правой стороне тела ребенка.
Каковы симптомы гемиплегии у ребенка?
Симптомы спастического гемиплегического церебрального паралича могут отличаться от ребенка к ребенку и с течением времени. Симптомы могут включать:
- скованность и слабость мышц на одной стороне тела
- использование только одной руки во время игры или предпочтение одной руки до 3 лет
- удерживание одной руки в кулаке
- трудности при ходьбе и баланс
- трудности с мелкой моторикой, такие как письмо или использование ножниц
- задержка в достижении ожидаемых этапов развития, таких как переворачивание, сидение, ползание или улыбка
Какие состояния связаны с гемиплегией у ребенка?
Гемиплегия часто возникает в результате черепно-мозговой травмы.Травма головного мозга может вызвать широкий спектр физических, когнитивных и поведенческих эффектов. Каждый ребенок индивидуален, и ваш ребенок может иметь или не иметь некоторые из следующих последствий черепно-мозговой травмы:
- Память — трудности с кодированием, хранением и извлечением новой информации.
- Внимание и концентрация — Проблемы с концентрацией и удержанием внимания в течение длительного периода времени. Она может быть не в состоянии отфильтровать отвлекающие факторы в классе или может иметь проблемы с функционированием в ситуациях, когда слышен сильный шум или раздражение.Ребенку может быть трудно переключаться с одной темы или занятия на другую.
- Исполнительные функции — Трудности в постановке соответствующих целей, планировании и организации поведения для выполнения задач, а также в мониторинге и оценке поведения.
- Речь и язык — В зависимости от возраста и причины травмы у ребенка могут быть проблемы с речью, такие как отсутствие речи или очень медленная речь. Со временем они могут улучшиться. У детей с очаговой травмой (инсультом) при рождении или около него могут быть задержки в выразительной речи (разговоре), но не в восприимчивой речи (понимании).Эти дети часто начинают догонять сверстников примерно к 3 годам.
- Социальное общение — Способность участвовать в разговоре с другими требует использования когнитивных, языковых и социальных навыков, на все из которых может повлиять ранняя черепно-мозговая травма. У ребенка могут быть трудности со сменой тем, интерпретацией социальных сигналов, организацией идей и применением правил социального поведения.
- Поведение — Может испытывать возбуждение, раздражительность, перепады настроения, гиперактивность, апатию, а также эмоциональные и поведенческие вспышки в результате травмы головного мозга.Психосоциальные проблемы могут быть чрезвычайно сложными.
- Сенсорные эффекты — Проблемы со зрением и нарушение координации обоих глаз. Область обработки изображений мозга может быть повреждена, что приведет к сокращению поля зрения (частичная потеря зрения). Также может быть нарушен слух.
- Судороги — Могут развиться сразу после травмы, через несколько месяцев или даже лет. Во многих случаях приступы можно контролировать с помощью лекарств.
Дополнительную информацию см. В разделе «Медицина» на веб-сайте CHASA.
Является ли гемиплегия прогрессирующим заболеванием?
Никакая гемиплегия не является прогрессирующим заболеванием и не является заболеванием. По мере того, как дети испытывают скачки роста, у них может быть больше проблем с мышечной спастичностью, но это не означает, что первоначальная травма ухудшилась.
У детей с гемиплегией наблюдается некоторая атрофия кисти, руки, плеча, ноги и ступни. Это становится более заметным, когда ребенок достигает подросткового возраста. Рука и нога ребенка на пораженной стороне часто короче другой.Отчасти это может быть истинной разницей в длине кости. Конечность также может «казаться» короче, но этот вид не является истинной разницей в длине и на самом деле связан с повышенным мышечным тонусом, тянущим конечность вверх. Перенос веса и упражнения на укрепление могут помочь предотвратить атрофию и увеличить нагрузку.
Дети с гемиплегией подвержены более высокому риску развития сколиоза. Рекомендуется, чтобы ваш ребенок находился под наблюдением хирурга-ортопеда или физиотерапевта, чтобы они могли следить за признаками сколиоза и при необходимости лечить.
Есть ли лечение для детей с гемиплегией?
Детей с гемиплегией нельзя «вылечить», но лечение может помочь с некоторыми симптомами. При судорогах могут быть назначены лекарства. Ортопедические приспособления, скобы и шины могут помочь при спастичности и походке (ходьбе). См. Раздел «Лечение» на веб-сайте CHASA для получения дополнительной информации.
Для получения более подробной информации прочтите Гемиплегия у детей Джон Линч, DO, NINDS
Будет ли мой ребенок с гемиплегией участвовать в программе специального образования в школе?
Большинство детей с гемиплегией посещают традиционные школы и учатся в традиционном классе.Некоторых детей могут вывести из класса или к ним в класс приходит специальный учитель, который помогает со сложными предметами. Другие дети могут быть в меньших по размеру неинтегрированных классах, если они лучше соответствуют их потребностям. См. Раздел «Школа» на веб-сайте CHASA для получения дополнительной информации.
Причины гемиплегии у детей
- Цереброваскулярное нарушение (ЦВА) или инсульт
- Внутрижелудочковое кровоизлияние у новорожденного (ВЖК)
- Тромбоз: эмболия или кровоизлияние
- Синдром транзиторной ишемической травмы (ТИА)
- : Ушиб головного мозга, субдуральная гематома или эпидуральная гематома
- Синдром Стерджа-Вебера
- Паралич Тодда
- Опухоль головного мозга (первичное или метастатическое заболевание)
- Инфекция: абсцесс мозга, энцефалит, субдуральная эмпиема или менингит
- Некетотическая гиперосмолярная кома
- Некетотическая гиперосмолярная комета
- Демиелинизирующее заболевание: рассеянный склероз, острый некротический миелит
- Наследственное заболевание: лейкодистрофии
- Врожденная или перинатальная травма
- Артеровенозные мальформации
- Односторонняя полимикрогирия
- Односторонний перисильвиевый гемимегалентный синдром
- Гереэктомия
- Гемимегалэнцефалия с синдромом Охтахара, ведущая к гемисферэктомии
- Односторонняя гидроцефалия
- Кавернозные пороки развития головного мозга
- Кровотечение из-за экстракорпоральной оксигенации мембраны (ЭКМО)
- , ведущее к односторонней кортикальной дисплазии
- 9242 Дисплазия 24 / Гемимимезфалия с гемиплегией или гемипарезом
Группа поддержки Hemi-Kids для родителей детей с гемиплегией
Обсуждение гемиплегии / гемипареза походки Molson Medical Informatics
Книга о врожденной гемиплегии опубликована в 2001 году; под редакцией Брайана Невилла, Роберта Гудмана
Hemi-Help
Поддержка молодых людей с гемиплегией: услуги и стоимость
Детский церебральный паралич после перинатального артериального ишемического инсульта.Март 2008. Индиана
Контроль силы пальцев во время бимануального подъема предметов при гемиплегическом церебральном параличе. Март 2008 г., Нидерланды.
Быстрая корректировка продолжающихся движений при гемипаретическом церебральном параличе
Ранние прогностические индикаторы исхода у новорожденных с инфарктом головного мозга новорожденного: клиническое, электроэнцефалограмма и исследование магнитно-резонансной томографии. Январь 1999 г., Лондон. Ранняя МРТ и ЭЭГ могут помочь выявить младенцев с инфарктом головного мозга, у которых может развиться гемиплегия.
Гемипаретический церебральный паралич: этиологические факторы риска и статья журнала нейровизуализации 2001
Функция зрения у детей с гемиплегией в первые годы жизни 2001
Взаимосвязь между инфекциями и неблагоприятными исходами беременности: обзор, декабрь 2001
Премоторная кора участвует в восстановлении походки при инсульте, август 2002 г.
Неповрежденные двигательные образы при хронической гемиплегии верхних конечностей: доказательства независимой от активности репрезентации действий, август.2002
Сравнительные тесты тактильной чувствительности: аспекты, относящиеся к тестированию детей со спастической гемиплегией. Сентябрь 2002 г. Швеция.
Нейровизуализация не позволяет выявить бессимптомных носителей семейной порэнцефалии. Бельгия. Октябрь 2002 г.
Функция кисти у детей с гемиплегическим церебральным параличом: проспективное наблюдение и функциональные результаты в подростковом возрасте. Италия. Февраль 2003 г.
Проспективное исследование этиологии, клинической картины и результатов в Западной Индии
J Neurosci Rural Pract.Октябрь-декабрь 2018 г .; 9 (4): 504–509.
Васант Чиннабхандар
Кафедра педиатрии, Медицинский колледж Би Джей, Ахмедабад, Гуджарат, Индия
Амитабх Сингх
Кафедра педиатрии, Медицинский колледж Би Джей, Ахмедабад, Гуджарат, Индия
Департамент педиатрии Анирбан
04 , Институт науки и исследований Ситарам Бхартия, Нью-Дели, Индия
BJ Parmar
Департамент педиатрии, Медицинский колледж Би Джей, Ахмедабад, Гуджарат, Индия
Департамент педиатрии, Медицинский колледж Би Джей, Ахмедабад, Гуджарат, Индия
1 Отделение педиатрии, Институт науки и исследований Ситарам Бхартия, Нью-Дели, Индия
Адрес для корреспонденции: Dr.Амитабх Сингх, отделение педиатрии, Чача Неру Бал Чикицалая, Нью-Дели — 110 031, Индия. Электронная почта: ni.oc.oohay@yma_timard Авторские права: © 2018 Journal of Neurosciences in Rural Practice
Это журнал с открытым доступом, и статьи распространяются в соответствии с условиями лицензии Creative Commons Attribution-NonCommercial-ShareAlike 4.0, которая позволяет другим делать ремиксы, настраивать и развивать работу в некоммерческих целях при условии, что предоставлен соответствующий кредит и новые творения лицензируются на идентичных условиях.
Эта статья цитируется в других статьях в PMC.
Abstract
Фон:
Гемиплегия / гемипарез означает слабость одной стороны тела. В отличие от взрослых, гемипарез у детей возникает вторично по отношению к различным этиологическим состояниям.
Цели:
Целью этого исследования было оценить клинические, лабораторные и рентгенологические особенности детей с приобретенным гемипарезом / гемиплегией нетравматического происхождения и выявить его основную этиологию у индийских детей.
Условия и дизайн:
Это проспективное обсервационное исследование проводилось в больнице третичного уровня в западной Индии.
Материалы и методы:
В исследование были включены дети в возрасте от 3 месяцев до 14 лет, поступившие в стационар специализированного стационара с приобретенным гемипарезом / гемиплегией в течение 2 лет. Дети с перинатальным инсультом, ранее существовавшими неврологическими заболеваниями, нейротравмами, гемиплегической мигренью и параличом Тодда были исключены из исследования.Было проведено подробное клиническое обследование, лабораторные и радиологические исследования, и была предпринята попытка установить основную этиологию. Эти дети также наблюдались через месяц после выписки, чтобы оценить краткосрочные результаты. Вся клиническая информация записывалась в заранее разработанное представление и обрабатывалась с помощью электронной таблицы Microsoft Excel. Частота была представлена в виде числа ( N ) и процента (%).
Результаты:
Обследовано 55 детей (мальчики: девочки = 1,2: 1), преимущественно в возрасте от 1 до 5 лет.Помимо слабости (92,8%), преобладающими жалобами были рвота (70,9%), лихорадка (58,2%) и судороги (58,2%). У одной пятой из них были сопутствующие заболевания; чаще всего врожденный порок сердца. Инфаркт мозга был наиболее частой патологией при нейровизуализации. Инфекция центральной нервной системы (45,5%) была наиболее частой выявленной этиологией, за которой следовали сосудистые события (21,8%). Среди тех, кого можно было наблюдать через 1 месяц, около 65% имели некоторое улучшение в силе.
Заключение:
Инфекции по-прежнему являются важной причиной нейродизабильности в развивающихся странах.
КЛЮЧЕВЫЕ СЛОВА: Инфаркт центральной нервной системы , инфаркт головного мозга , инсульт
ВВЕДЕНИЕ
Гемиплегия означает полный паралич руки, ноги и туловища на одной стороне тела, а гемипарез — мышечная слабость (или частичный паралич) одной стороны тела. Хотя и не идентичны, оба эти термина используются как взаимозаменяемые в следующем тексте, если не указано иное. Это не болезнь, а скорее неспецифическая реакция центральной нервной системы (ЦНС) на ряд нарушений.[1,2] Гемипарез / гемиплегия у детей встречается реже, чем у взрослых, но патологическое состояние и лежащая в его основе этиология гораздо более разнообразны. [1,2] У взрослых наиболее частой причиной гемипареза является нарушение мозгового кровообращения или инсульт. . У детей, с другой стороны, ряд других состояний, помимо инсульта, может проявляться в виде гемипареза, включая, помимо прочего, инфекцию ЦНС (например, энцефалит, менингит и абсцесс), неопластические внутричерепные объемные поражения (ICSOL), травмы, и аномалии развития мозга.[1,2,3,4] Во второй половине 19, 90–205–90–206 годов, Фрейд описал «острую гемиплегию детства» как «ранее здоровый ребенок без наследственной предрасположенности внезапно заболевает в возрасте от нескольких месяцев до трех лет. Этиология болезни остается неизвестной или ее ищут в одновременно возникающем инфекционном заболевании »[5]. С появлением более сложных методов исследования, таких как церебральная ангиография и меньшего числа этиологий, остались« неизвестными ». [2] Однако даже спустя столетие, Было проведено лишь несколько исследований, посвященных клинико-радиологическим особенностям и этиологическому профилю гемиплегии / гемипареза в педиатрической популяции.[3,4,6,8,9,10] Большинство этих исследований снова включали детей с врожденной слабостью, вторичной по отношению к перинатальным инсультам, и только несколько [4] изучали конкретно приобретенные.
Это исследование было проведено для оценки клинических, лабораторных и рентгенологических особенностей детей с приобретенным гемипарезом / гемиплегией нетравматического происхождения и предназначено для выявления основной этиологии у детей, обращающихся в педиатрическое отделение областного государственного учреждения здравоохранения высшего звена.
МАТЕРИАЛЫ И МЕТОДЫ
Это проспективное обсервационное исследование проводилось в педиатрическом отделении больницы третичного уровня Западной Индии с ноября 2010 года по октябрь 2012 года после получения разрешения от комитета по институциональной этике. Дети в возрасте от 3 месяцев до 14 лет, госпитализированные в стационар (IPD) с гемипарезом, или дети, у которых развилась гемиплегия во время пребывания в больнице, были включены в исследование после получения информированного письменного согласия их родителей / законных опекунов.Гемипарез определялся как наличие 4 или менее баллов по шкале Совета медицинских исследований (MRC) [11] в пораженной верхней или нижней конечности в проксимальных или дистальных группах мышц. Дети с диагностированным церебральным параличом / асфиксией при рождении (оценка по шкале Апгар ≤5 за 10 мин или pH <7,0, или дефицит оснований ≥16 в образце пуповинной крови или артериальной крови, полученном в течение 1 часа после рождения), гипербилирубинемия в анамнезе, требующая обменного переливания крови, ранее существовавшая неврологическая болезни, нейротравмы, гемиплегическая мигрень и паралич Тодда были исключены из исследования.Был задокументирован подробный структурированный анамнез, и всем пациентам было проведено тщательное клиническое обследование. Все пациенты, включенные в это исследование, прошли первоначальную панель исследований, которая включала следующее: общий анализ крови, профиль коагуляции (протромбиновое время [ПВ], активированное частичное тромбопластиновое время [АЧТВ]), функциональные тесты почек и печени, исследование глазного дна, проба Манту. , рентген грудной клетки и нейровизуализация (компьютерная томография (КТ) с контрастным усилением и / или магнитно-резонансная томография [МРТ] головного мозга).Дальнейшие исследования были выполнены на основе полученных диагностических ключей.
В случаях выявления геморрагического инсульта проводилась КТ / МРТ ангиография ± МР венография. При выявлении ишемического инсульта проводилось УЗИ шейных артерий, КТ / МРТ-ангиография, электрокардиограмма и эхокардиография.
Анализ спинномозговой жидкости (ЦСЖ) проводился у пациентов с подозрением на инфекцию ЦНС на основании клинических особенностей и / или нейровизуализации после исключения повышенного внутричерепного давления.Анализ включал общий и дифференциальный подсчет клеток, биохимию спинномозговой жидкости, бактериальную культуру, полимеразную цепную реакцию (ПЦР) вируса простого герпеса, ПЦР на вирус японского энцефалита, кислотоустойчивые бациллы и культуру в пробирках с индикатором роста микобактерий. Диагноз пиогенного менингита был поставлен при наличии плеоцитоза спинномозговой жидкости (> 1000 / мм 3 ) с полиморфно-ядерным лейкоцитозом, гипогликоррахией (сахар в спинномозговой жидкости <50% сахара в крови), повышенным содержанием белка и положительным окрашиванием по Граму / бактериальной культурой.[12] Диагноз туберкулезного менингита (TBM) был основан на определении клинического случая Doerr и др. . [13]
Определение / критерии, использованные для определения следующего:
Анемия — низкий уровень гемоглобина в крови в соответствии с возрастные ограничения, установленные Всемирной организацией здравоохранения [14] Коагулопатия — повышение ПВ и / или АЧТВ согласно ограничениям, предоставленным производителем; Полностью иммунизированный — ребенок, завершивший рекомендованный график вакцинации БЦЖ, АКДС и ОПВ (три дозы) и противокоревой вакцины до достижения возраста 1 года; [15] Частично иммунизированный — ребенок, который прошел некоторые прививки, но не соответствовал определению. полностью иммунизированных; не вакцинированный — ребенок, который до настоящего времени не получил вакцины; значительная лимфаденопатия — увеличение паховых лимфатических узлов> 1.5 см и> 1 см на других участках; и положительная проба Манту — уплотнение> 10 мм, измеренное по длинной оси предплечья [16].
Пациенты получали лечение в соответствии со стандартными институциональными рекомендациями (медикаментозное ± хирургическое), и исследователи не оказали на них никакого влияния. За детьми наблюдали через 7-10 дней после выписки и через 1 месяц. При каждом последующем посещении проводилось тщательное неврологическое обследование. Клиническое улучшение считалось присутствующим, если имело место улучшение мощности на ≥1 балл по шкале MRC в любой из групп мышц.
Вся клиническая информация была записана в заранее разработанном виде и обрабатывалась с помощью электронной таблицы Microsoft Excel. Частота была представлена в виде числа ( N ) и процента (%).
РЕЗУЛЬТАТЫ
Всего за исследуемый период в ИПЗ поступили 12438 детей; из них 68 (0,55%) больных имели гемипарез. Тринадцать детей были исключены, поскольку они соответствовали критериям исключения, а остальные 55 были включены в это исследование [].
Большинство (60%) детей были в возрасте 2–5 лет, и незначительное преобладание мальчиков (мужчины: женщины = 1.2: 1). Наиболее частым симптомом была односторонняя слабость конечностей (92,8%), за которой следовали рвота (70,9%), лихорадка (58,2%) и судороги (58,2%). У одиннадцати (20%) детей уже были сопутствующие заболевания; врожденный порок сердца (ВПС) (9,1%) был наиболее распространенным, за ним следовал туберкулез (3,6%). Правая сторона тела поражалась чаще (56,4%), а изолированный паралич лицевого нерва верхнего мотонейрона наблюдался в 45 (81,2%) случаях. Из 23 (41,8%) детей с измененным уровнем сознания на момент обращения четверо (7.3%) были в коме, и почти в половине случаев (27 [49,9%]) можно было выявить признаки раздражения мозговых оболочек. Отклонения от нормы при обследовании сердечно-сосудистой системы в виде сердечного шума присутствовали в 9,1% случаев, при этом 14 (25,4%) детей имели патологию дыхательной системы и 2 (3,6%) имели гепатоспленомегалию [].
Таблица 1
Клинико-эпидемиологическая характеристика детей с гемипарезом ( n = 55)
При обследовании этих детей [], 58.У 2% была анемия, у всех были микроцитарные и гипохромные эритроциты. Эхокардиография выявила врожденный цианотический порок сердца (CCHD) (физиология Фалло) у трех, тогда как у двоих детей был дефект межпредсердной перегородки (ASD) типа ostium secundum (OSD) с двунаправленным шунтом. Электроэнцефалограмма была отклонена от нормы у 16 (четыре ребенка находились в коматозном состоянии и имели диффузное замедление, а у 12 других были очаговые выделения). На рентгенограммах грудной клетки были выявлены отклонения от нормы у 12 детей, включая двух пациентов, у каждого из которых наблюдались уплотнения с легким плевральным выпотом и милиарными поражениями, соответственно, что свидетельствовало о туберкулезе легких.Нейровизуализация выявила инфаркт головного мозга в 30 (54,5%) случаях, в то время как ICSOL был постулирован как основная причина гемипареза еще у 12 детей (21,8%).
Таблица 2
Обследование детей с гемипарезом ( n = 55)
Этиологический диагноз может быть установлен в 81,8% случаев, причем инфекция является наиболее частой причиной (45,5%), а затем сосудистой (21,8%) [].
Таблица 3
Этиология гемипареза ( n = 55)
Только 34 ребенка могли наблюдаться до 1 месяца; среди них у 22 было улучшение мышечной силы, тогда как у 12 улучшений не было [].Ни у кого из них не было ухудшения их слабости или повторения приступов в течение этого периода.
ОБСУЖДЕНИЕ
Пятьдесят пять детей с приобретенным (нетравматическим) гемипарезом в возрасте от 3 месяцев до 14 лет, поступивших в центр третичной медицинской помощи в Западной Индии, были исследованы авторами для изучения их клинико-рентгенологических особенностей, а также для выяснения клинических особенностей основная этиология.
Гемипарез наблюдался только в 0,44% всех педиатрических госпитализаций в течение периода исследования с небольшим преобладанием мужчин.Нет аналогичного предыдущего исследования, в котором сообщалось бы о распространенности гемипареза у госпитализированных детей, хотя аналогичное преобладание мужчин наблюдалось в предыдущих исследованиях, проведенных в Индии; [3,9] его следует интерпретировать с осторожностью, поскольку оно может просто отражать предвзятость направления к специалистам. Большинству детей было от 1 до 5 лет, возможно, из-за увеличения числа инфекций в этом возрасте, которые прямо или косвенно приводили к гемипарезу из-за нарушений мозгового кровообращения. [17] Рвота была наиболее частым сопутствующим симптомом, наблюдаемым примерно в 71% случаев; лихорадка и судороги присутствовали примерно у 60% пациентов, за которыми следовали бессознательное состояние и головная боль.В предыдущем аналогичном исследовании, проведенном Raghu Raman et al ., [3] также было обнаружено, что наиболее частыми жалобами были бессознательное состояние, лихорадка, рвота и головная боль. То же самое было отражено в исследовании Shivalli et al . [9] Эти симптомы, возможно, были связаны с повышенным внутричерепным давлением и церебральной раздражительностью, связанными с внутричерепной патологией.
Сопутствующие заболевания наблюдались у пятой части пациентов. Из пяти детей с ВПС у детей с ХБС был венозный тромбоз, в то время как у двух детей с OS ASD был обнаружен артериальный ишемический инсульт.Взаимосвязь между CCHD и CVA была хорошо документирована с помощью постулируемых механизмов, таких как повышенная вязкость, относительная анемия, гипоксемия и дефицит железа. [18] Однако, что интересно, ни один из случаев церебрального абсцесса не был связан с цианотической болезнью сердца, которая является еще одной причиной гемипареза у таких пациентов [19]. С другой стороны, связь ЦВА с РАС спорна. [20] Однако нельзя отрицать, что эти дети подвержены риску рецидива инсульта и нуждаются в соответствующем долгосрочном уходе.[21] У обоих детей с туберкулезом было распространение болезни в мозг, что привело к возможной артериопатии и острому ишемическому инсульту. TBM — известная причина CVA [22] и важная причина гемипареза у детей. [3] У одного ребенка с коагулопатией была гемофилия и развилось внутримозговое кровоизлияние.
Инфекции ЦНС, состоящие из гнойных / TBM и церебрального абсцесса, были преобладающей причиной гемиплегии у исследуемых детей. Местный васкулит и тромбоз, вторичные по отношению к инфекции ЦНС, являются вовлеченным механизмом, приводящим к гемиплегии.[23] С момента первого описания Фрейдом инфекции всегда были важной причиной гемипареза у детей на протяжении многих лет, составляя 15–56% случаев. [3,4,9,17] Не только острые нейроинфекции, но и предшествующие им. Известно также, что инфекции повышают риск инсульта у детей. [24]
Среди сосудистых причин гемипареза наиболее распространенной была болезнь моямоя (9,1%), за ней следуют венозный тромбоз синуса головного мозга (CSVT) (7,3%) и артериовенозная мальформация (3,6%). В данном исследовании случаи паттерна моямоя на МР-ангиографии не были разделены на болезнь моямоя (первичная) или синдром моямоя (вторичная).До внедрения неинвазивных методов нейровизуализации при ретроспективном вскрытии 555 случаев окклюзионные цереброваскулярные заболевания наблюдались у 44 (8,7%) [25]. Соломон и др. . в своей серии из 86 детей [4] обнаружили, что 10 пациентов из 36, перенесших артериографию, имели окклюзию базальных сосудов с телеангиэктазией или без нее. У троих детей был стеноз в начале внутренней сонной артерии, у двоих — окклюзия дистальной ветви, у одного — узелковый полиартериит.С другой стороны, более новые исследования документально подтвердили распространенность 20-30% сосудистой этиологии при детском гемипарезе. [3,7] Ислер в своем всестороннем обзоре ангиографических исследований 116 случаев острой детской гемиплегии подчеркнул, что даже в норме артериограмма не исключила возможность сосудистой этиологии из-за важности времени проведения артериограммы. [26]
Solomon et al . В своем обзоре попытались изучить факторы риска отдаленных осложнений гемиплегии у детей.[4] Они пришли к выводу, что начало гемиплегии, связанной с припадками, у детей с окклюзионным сосудистым заболеванием предсказывает последующую эпилепсию и стойкий моторный дефицит. У детей, у которых не было припадков, был небольшой риск (17%) развития припадков в дальнейшем.
Кроме того, интеллектуальный дефицит был более вероятен, если ребенок в возрасте <2 лет на момент обращения имел лихорадку и множественные припадки. При очень коротком периоде наблюдения мы не смогли оценить такие долгосрочные результаты или их факторы риска.Однако можно отметить, что, за исключением четырех умерших детей, у детей, появившихся через 1 месяц наблюдения, не было ухудшения слабости.
Были отмечены некоторые ограничения, которые следует признать в этом исследовании. Во-первых, это исследуемая популяция базируется в центрах третичной медицинской помощи, поэтому нельзя исключать систематическую ошибку направления. Во-вторых, мы не смогли провести никаких тестов на гиперкоагуляционные состояния, такие как протеин C, протеин S, уровни гомоцистеина в сыворотке у детей с инфарктом головного мозга и CSVT.Хотя полезность этих тестов сомнительна в острых условиях, они, безусловно, определяют долгосрочное ведение и прогноз. В-третьих, дети с ишемическим инсультом не тестировались на инфекционные агенты, такие как микоплазма и хламидиоз, а также на энтеровирус, парвовирус 19, грипп A, Коксаки, пятнистую лихорадку Скалистых гор, болезнь кошачьих царапин и т. Д., Которые, как известно, предрасполагают к тому же. . [23] В-четвертых, мы также не проверяли у детей метаболические состояния, имитирующие инсульт, такие как митохондриальная энцефалопатия и метилмалоновая ацидемия.[2] Наконец, продолжительность наблюдения была очень короткой с очень высоким уровнем отсева и не позволяла проводить более долгосрочную оценку результатов у детей с гемипарезом, включенных в это исследование.
ЗАКЛЮЧЕНИЕ
Гемипарез / гемиплегия, хотя и редко у детей, является причиной значительной смертности и заболеваемости. Инфекции продолжают оставаться важной причиной нейродефицита, по крайней мере, в развивающихся странах. Для получения дополнительных сведений об их естественном течении болезни и последующем риске рецидива необходимы исследования с долгосрочным наблюдением за детьми с гемипарезом, особенно вторичными по отношению к сосудистой и сердечной этиологии.
Финансовая поддержка и спонсорство
Нет.
Конфликт интересов
Конфликта интересов нет.
СПИСОК ЛИТЕРАТУРЫ
1. Fenichel GM. Клиническая детская неврология: подход к признакам и симптомам. 6-е изд. Филадельфия, Пенсильвания: Сондерс / Эльзевьер; 2009. Hemiplegia; С. 248–65. [Google Scholar] 2. Дурачить ЕС. Острая гемиплегия в младенчестве. Индийский J Pediatr. 1990; 57: 325–35. [PubMed] [Google Scholar] 3. Рагху Раман Т.С., Сурендран К.К., Гупта Р.К., Гупта А.К., Равичандер, Суд С.Л.Гемиплегия. Indian Pediatr. 1996; 34: 56–9. [PubMed] [Google Scholar] 4. Соломон Г.Е., Хилал С.К., Голд А.П., Картер С. Естественная история острой гемиплегии в детстве. Мозг. 1970; 93: 107–20. [PubMed] [Google Scholar] 6. Айкарди Дж., Амсили Дж., Чеври Дж. Дж. Острая гемиплегия в младенчестве и детстве. Dev Med Child Neurol. 1969; 11: 162–73. [PubMed] [Google Scholar] 8. Малик Г.К., Шарма Б., Мисра П.К., Чхабра Д.К., Тандон СК. Исследование острой гемиплегии у детей. Indian Pediatr. 1979; 16: 867–72. [PubMed] [Google Scholar] 9.Шивалли П., Кумар К.К., Сантош С., Нагендра К. Клинический анализ детской гемиплегии в больнице третичного уровня в Бангалоре. Int J Basic Appl Med Sci. 2014; 4: 246–57. [Google Scholar] 10. Oskoui M, Shevell MI. Профиль педиатрического гемипареза. J Child Neurol. 2005; 20: 471–6. [PubMed] [Google Scholar] 11. Лондон: Канцелярия Ее Величества, Совет медицинских исследований; 1943. Медицинский исследовательский совет. Средства для исследования периферической нервной системы. [Google Scholar] 13. Doerr CA, Starke JR, Ong LT.Клинические и общественные аспекты туберкулезного менингита у детей. J Pediatr. 1995; 127: 27–33. [PubMed] [Google Scholar] 14. Концентрации гемоглобина для диагностики анемии и оценки степени тяжести. Женева: ВОЗ; 2001. Всемирная организация здравоохранения. Уровни гемоглобина для диагностики анемии на уровне моря; п. 3. [Google Scholar] 15. Дейванаягам Н., Недунчелиан К., Мала Н., Ашок Т.П., Ратнам С.Р., Ахмед С.С. и др. Упущенные возможности иммунизации детей до 2 лет, посещающих городскую клиническую больницу.Indian Pediatr. 1995; 32: 51–7. [PubMed] [Google Scholar] 16. 2-е изд. Женева: Всемирная организация здравоохранения; 2014 г. Рекомендации ВОЗ, утвержденные Комитетом по обзору руководящих принципов. Руководство для национальных программ борьбы с туберкулезом по лечению туберкулеза у детей. [Google Scholar] 17. Сиддики Т.С., Рехман А.У., Ахмед Б. Этиология инсультов и гемиплегии у детей, поступивших в учебную больницу Аюб, Абботтабад. Дж. Аюб Мед Колл Абботтабад. 2006; 18: 60–3. [PubMed] [Google Scholar] 18. Амитаи Ю., Блиден Л., Шемтов А., Нойфельд Х.Цереброваскулярные нарушения у младенцев и детей с врожденной цианотической болезнью сердца. Isr J Med Sci. 1984; 20: 1143–5. [PubMed] [Google Scholar] 19. Кальянараман С., Рамануджам П.Б., Рамамурти Б. Церебральный абсцесс у пациентов с врожденной цианотической болезнью сердца. Neurol India. 1970; 18 (Приложение 1): 96–9. [PubMed] [Google Scholar] 20. Лепперт М, Пуассон С.Н., Кэрролл Дж. Д. Дефекты межпредсердной перегородки и кардиоэмболические инсульты. Cardiol Clin. 2016; 34: 225–30. [PubMed] [Google Scholar] 21. Родан Л., МакКриндл Б.В., Манлиот С., МакГрегор Д.Л., Аскалан Р., Мохарир М. и др.Рецидив инсульта у детей с врожденными пороками сердца. Энн Нейрол. 2012; 72: 103–11. [PubMed] [Google Scholar] 22. Мисра Великобритания, Калита Дж., Маурья П.К. Инсульт при туберкулезном менингите. J Neurol Sci. 2011; 303: 22–30. [PubMed] [Google Scholar] 24. Нагараджа Д., Кристофер Р., Трипати М., Кумар М.В., Валли Е.Р., Патил С.А. Предшествующее инфицирование как фактор риска инсультов у молодых. J Assoc Phys India. 1999; 47: 673–5. [PubMed] [Google Scholar] 25. Банкир BQ. Заболевания сосудов головного мозга в младенчестве и детстве 1.Окклюзионные заболевания сосудов. J Neuropathol Exp Neurol. 1961; 20: 127–40. [PubMed] [Google Scholar] 26. Isler W. London: Международные медицинские публикации Spastics, William Heinemarm Medical Books Ltd; 1971. Острая гемиплегия и гемисиндромы в детстве. Клиники развивающей медицины, № 41/42; С. 3–313. [Google Scholar]
Проспективное исследование этиологии, клинической картины и результатов в Западной Индии
J Neurosci Rural Pract. Октябрь-декабрь 2018 г .; 9 (4): 504–509.
Васант Чиннабхандар
Кафедра педиатрии, Медицинский колледж Би Джей, Ахмедабад, Гуджарат, Индия
Амитабх Сингх
Кафедра педиатрии, Медицинский колледж Би Джей, Ахмедабад, Гуджарат, Индия
Департамент педиатрии Анирбан
04 , Институт науки и исследований Ситарам Бхартия, Нью-Дели, Индия
B.Дж. Пармар
Кафедра педиатрии, Медицинский колледж Би Джей, Ахмедабад, Гуджарат, Индия
Кафедра педиатрии, Медицинский колледж Би Джей, Ахмедабад, Гуджарат, Индия
1 Кафедра педиатрии, Институт науки и исследований Ситарам Бхартия, Нью-Дели, Индия
Адрес для корреспонденции: Д-р Амитабх Сингх, Департамент педиатрии, Чача Неру Бал Чикицалая, Нью-Дели — 110 031, Индия. Электронная почта: ni.oc.oohay@yma_timard Авторские права: © 2018 Journal of Neurosciences in Rural Practice
Это журнал с открытым доступом, и статьи распространяются в соответствии с условиями Creative Commons Attribution-NonCommercial-ShareAlike 4.0, которая позволяет другим создавать ремиксы, настраивать и развивать работу в некоммерческих целях при условии предоставления соответствующего кредита и лицензирования новых творений на идентичных условиях.
Эта статья цитируется в других статьях в PMC.
Abstract
Фон:
Гемиплегия / гемипарез означает слабость одной стороны тела. В отличие от взрослых, гемипарез у детей возникает вторично по отношению к различным этиологическим состояниям.
Цели:
Целью этого исследования было оценить клинические, лабораторные и рентгенологические особенности детей с приобретенным гемипарезом / гемиплегией нетравматического происхождения и выявить его основную этиологию у индийских детей.
Условия и дизайн:
Это проспективное обсервационное исследование проводилось в больнице третичного уровня в западной Индии.
Материалы и методы:
В исследование были включены дети в возрасте от 3 месяцев до 14 лет, поступившие в стационар специализированного стационара с приобретенным гемипарезом / гемиплегией в течение 2 лет. Дети с перинатальным инсультом, ранее существовавшими неврологическими заболеваниями, нейротравмами, гемиплегической мигренью и параличом Тодда были исключены из исследования.Было проведено подробное клиническое обследование, лабораторные и радиологические исследования, и была предпринята попытка установить основную этиологию. Эти дети также наблюдались через месяц после выписки, чтобы оценить краткосрочные результаты. Вся клиническая информация записывалась в заранее разработанное представление и обрабатывалась с помощью электронной таблицы Microsoft Excel. Частота была представлена в виде числа ( N ) и процента (%).
Результаты:
Обследовано 55 детей (мальчики: девочки = 1,2: 1), преимущественно в возрасте от 1 до 5 лет.Помимо слабости (92,8%), преобладающими жалобами были рвота (70,9%), лихорадка (58,2%) и судороги (58,2%). У одной пятой из них были сопутствующие заболевания; чаще всего врожденный порок сердца. Инфаркт мозга был наиболее частой патологией при нейровизуализации. Инфекция центральной нервной системы (45,5%) была наиболее частой выявленной этиологией, за которой следовали сосудистые события (21,8%). Среди тех, кого можно было наблюдать через 1 месяц, около 65% имели некоторое улучшение в силе.
Заключение:
Инфекции по-прежнему являются важной причиной нейродизабильности в развивающихся странах.
КЛЮЧЕВЫЕ СЛОВА: Инфаркт центральной нервной системы , инфаркт головного мозга , инсульт
ВВЕДЕНИЕ
Гемиплегия означает полный паралич руки, ноги и туловища на одной стороне тела, а гемипарез — мышечная слабость (или частичный паралич) одной стороны тела. Хотя и не идентичны, оба эти термина используются как взаимозаменяемые в следующем тексте, если не указано иное. Это не болезнь, а скорее неспецифическая реакция центральной нервной системы (ЦНС) на ряд нарушений.[1,2] Гемипарез / гемиплегия у детей встречается реже, чем у взрослых, но патологическое состояние и лежащая в его основе этиология гораздо более разнообразны. [1,2] У взрослых наиболее частой причиной гемипареза является нарушение мозгового кровообращения или инсульт. . У детей, с другой стороны, ряд других состояний, помимо инсульта, может проявляться в виде гемипареза, включая, помимо прочего, инфекцию ЦНС (например, энцефалит, менингит и абсцесс), неопластические внутричерепные объемные поражения (ICSOL), травмы, и аномалии развития мозга.[1,2,3,4] Во второй половине 19, 90–205–90–206 годов, Фрейд описал «острую гемиплегию детства» как «ранее здоровый ребенок без наследственной предрасположенности внезапно заболевает в возрасте от нескольких месяцев до трех лет. Этиология болезни остается неизвестной или ее ищут в одновременно возникающем инфекционном заболевании »[5]. С появлением более сложных методов исследования, таких как церебральная ангиография и меньшего числа этиологий, остались« неизвестными ». [2] Однако даже спустя столетие, Было проведено лишь несколько исследований, посвященных клинико-радиологическим особенностям и этиологическому профилю гемиплегии / гемипареза в педиатрической популяции.[3,4,6,8,9,10] Большинство этих исследований снова включали детей с врожденной слабостью, вторичной по отношению к перинатальным инсультам, и только несколько [4] изучали конкретно приобретенные.
Это исследование было проведено для оценки клинических, лабораторных и рентгенологических особенностей детей с приобретенным гемипарезом / гемиплегией нетравматического происхождения и предназначено для выявления основной этиологии у детей, обращающихся в педиатрическое отделение областного государственного учреждения здравоохранения высшего звена.
МАТЕРИАЛЫ И МЕТОДЫ
Это проспективное обсервационное исследование проводилось в педиатрическом отделении больницы третичного уровня Западной Индии с ноября 2010 года по октябрь 2012 года после получения разрешения от комитета по институциональной этике. Дети в возрасте от 3 месяцев до 14 лет, госпитализированные в стационар (IPD) с гемипарезом, или дети, у которых развилась гемиплегия во время пребывания в больнице, были включены в исследование после получения информированного письменного согласия их родителей / законных опекунов.Гемипарез определялся как наличие 4 или менее баллов по шкале Совета медицинских исследований (MRC) [11] в пораженной верхней или нижней конечности в проксимальных или дистальных группах мышц. Дети с диагностированным церебральным параличом / асфиксией при рождении (оценка по шкале Апгар ≤5 за 10 мин или pH <7,0, или дефицит оснований ≥16 в образце пуповинной крови или артериальной крови, полученном в течение 1 часа после рождения), гипербилирубинемия в анамнезе, требующая обменного переливания крови, ранее существовавшая неврологическая болезни, нейротравмы, гемиплегическая мигрень и паралич Тодда были исключены из исследования.Был задокументирован подробный структурированный анамнез, и всем пациентам было проведено тщательное клиническое обследование. Все пациенты, включенные в это исследование, прошли первоначальную панель исследований, которая включала следующее: общий анализ крови, профиль коагуляции (протромбиновое время [ПВ], активированное частичное тромбопластиновое время [АЧТВ]), функциональные тесты почек и печени, исследование глазного дна, проба Манту. , рентген грудной клетки и нейровизуализация (компьютерная томография (КТ) с контрастным усилением и / или магнитно-резонансная томография [МРТ] головного мозга).Дальнейшие исследования были выполнены на основе полученных диагностических ключей.
В случаях выявления геморрагического инсульта проводилась КТ / МРТ ангиография ± МР венография. При выявлении ишемического инсульта проводилось УЗИ шейных артерий, КТ / МРТ-ангиография, электрокардиограмма и эхокардиография.
Анализ спинномозговой жидкости (ЦСЖ) проводился у пациентов с подозрением на инфекцию ЦНС на основании клинических особенностей и / или нейровизуализации после исключения повышенного внутричерепного давления.Анализ включал общий и дифференциальный подсчет клеток, биохимию спинномозговой жидкости, бактериальную культуру, полимеразную цепную реакцию (ПЦР) вируса простого герпеса, ПЦР на вирус японского энцефалита, кислотоустойчивые бациллы и культуру в пробирках с индикатором роста микобактерий. Диагноз пиогенного менингита был поставлен при наличии плеоцитоза спинномозговой жидкости (> 1000 / мм 3 ) с полиморфно-ядерным лейкоцитозом, гипогликоррахией (сахар в спинномозговой жидкости <50% сахара в крови), повышенным содержанием белка и положительным окрашиванием по Граму / бактериальной культурой.[12] Диагноз туберкулезного менингита (TBM) был основан на определении клинического случая Doerr и др. . [13]
Определение / критерии, использованные для определения следующего:
Анемия — низкий уровень гемоглобина в крови в соответствии с возрастные ограничения, установленные Всемирной организацией здравоохранения [14] Коагулопатия — повышение ПВ и / или АЧТВ согласно ограничениям, предоставленным производителем; Полностью иммунизированный — ребенок, завершивший рекомендованный график вакцинации БЦЖ, АКДС и ОПВ (три дозы) и противокоревой вакцины до достижения возраста 1 года; [15] Частично иммунизированный — ребенок, который прошел некоторые прививки, но не соответствовал определению. полностью иммунизированных; не вакцинированный — ребенок, который до настоящего времени не получил вакцины; значительная лимфаденопатия — увеличение паховых лимфатических узлов> 1.5 см и> 1 см на других участках; и положительная проба Манту — уплотнение> 10 мм, измеренное по длинной оси предплечья [16].
Пациенты получали лечение в соответствии со стандартными институциональными рекомендациями (медикаментозное ± хирургическое), и исследователи не оказали на них никакого влияния. За детьми наблюдали через 7-10 дней после выписки и через 1 месяц. При каждом последующем посещении проводилось тщательное неврологическое обследование. Клиническое улучшение считалось присутствующим, если имело место улучшение мощности на ≥1 балл по шкале MRC в любой из групп мышц.
Вся клиническая информация была записана в заранее разработанном виде и обрабатывалась с помощью электронной таблицы Microsoft Excel. Частота была представлена в виде числа ( N ) и процента (%).
РЕЗУЛЬТАТЫ
Всего за исследуемый период в ИПЗ поступили 12438 детей; из них 68 (0,55%) больных имели гемипарез. Тринадцать детей были исключены, поскольку они соответствовали критериям исключения, а остальные 55 были включены в это исследование [].
Большинство (60%) детей были в возрасте 2–5 лет, и незначительное преобладание мальчиков (мужчины: женщины = 1.2: 1). Наиболее частым симптомом была односторонняя слабость конечностей (92,8%), за которой следовали рвота (70,9%), лихорадка (58,2%) и судороги (58,2%). У одиннадцати (20%) детей уже были сопутствующие заболевания; врожденный порок сердца (ВПС) (9,1%) был наиболее распространенным, за ним следовал туберкулез (3,6%). Правая сторона тела поражалась чаще (56,4%), а изолированный паралич лицевого нерва верхнего мотонейрона наблюдался в 45 (81,2%) случаях. Из 23 (41,8%) детей с измененным уровнем сознания на момент обращения четверо (7.3%) были в коме, и почти в половине случаев (27 [49,9%]) можно было выявить признаки раздражения мозговых оболочек. Отклонения от нормы при обследовании сердечно-сосудистой системы в виде сердечного шума присутствовали в 9,1% случаев, при этом 14 (25,4%) детей имели патологию дыхательной системы и 2 (3,6%) имели гепатоспленомегалию [].
Таблица 1
Клинико-эпидемиологическая характеристика детей с гемипарезом ( n = 55)
При обследовании этих детей [], 58.У 2% была анемия, у всех были микроцитарные и гипохромные эритроциты. Эхокардиография выявила врожденный цианотический порок сердца (CCHD) (физиология Фалло) у трех, тогда как у двоих детей был дефект межпредсердной перегородки (ASD) типа ostium secundum (OSD) с двунаправленным шунтом. Электроэнцефалограмма была отклонена от нормы у 16 (четыре ребенка находились в коматозном состоянии и имели диффузное замедление, а у 12 других были очаговые выделения). На рентгенограммах грудной клетки были выявлены отклонения от нормы у 12 детей, включая двух пациентов, у каждого из которых наблюдались уплотнения с легким плевральным выпотом и милиарными поражениями, соответственно, что свидетельствовало о туберкулезе легких.Нейровизуализация выявила инфаркт головного мозга в 30 (54,5%) случаях, в то время как ICSOL был постулирован как основная причина гемипареза еще у 12 детей (21,8%).
Таблица 2
Обследование детей с гемипарезом ( n = 55)
Этиологический диагноз может быть установлен в 81,8% случаев, причем инфекция является наиболее частой причиной (45,5%), а затем сосудистой (21,8%) [].
Таблица 3
Этиология гемипареза ( n = 55)
Только 34 ребенка могли наблюдаться до 1 месяца; среди них у 22 было улучшение мышечной силы, тогда как у 12 улучшений не было [].Ни у кого из них не было ухудшения их слабости или повторения приступов в течение этого периода.
ОБСУЖДЕНИЕ
Пятьдесят пять детей с приобретенным (нетравматическим) гемипарезом в возрасте от 3 месяцев до 14 лет, поступивших в центр третичной медицинской помощи в Западной Индии, были исследованы авторами для изучения их клинико-рентгенологических особенностей, а также для выяснения клинических особенностей основная этиология.
Гемипарез наблюдался только в 0,44% всех педиатрических госпитализаций в течение периода исследования с небольшим преобладанием мужчин.Нет аналогичного предыдущего исследования, в котором сообщалось бы о распространенности гемипареза у госпитализированных детей, хотя аналогичное преобладание мужчин наблюдалось в предыдущих исследованиях, проведенных в Индии; [3,9] его следует интерпретировать с осторожностью, поскольку оно может просто отражать предвзятость направления к специалистам. Большинству детей было от 1 до 5 лет, возможно, из-за увеличения числа инфекций в этом возрасте, которые прямо или косвенно приводили к гемипарезу из-за нарушений мозгового кровообращения. [17] Рвота была наиболее частым сопутствующим симптомом, наблюдаемым примерно в 71% случаев; лихорадка и судороги присутствовали примерно у 60% пациентов, за которыми следовали бессознательное состояние и головная боль.В предыдущем аналогичном исследовании, проведенном Raghu Raman et al ., [3] также было обнаружено, что наиболее частыми жалобами были бессознательное состояние, лихорадка, рвота и головная боль. То же самое было отражено в исследовании Shivalli et al . [9] Эти симптомы, возможно, были связаны с повышенным внутричерепным давлением и церебральной раздражительностью, связанными с внутричерепной патологией.
Сопутствующие заболевания наблюдались у пятой части пациентов. Из пяти детей с ВПС у детей с ХБС был венозный тромбоз, в то время как у двух детей с OS ASD был обнаружен артериальный ишемический инсульт.Взаимосвязь между CCHD и CVA была хорошо документирована с помощью постулируемых механизмов, таких как повышенная вязкость, относительная анемия, гипоксемия и дефицит железа. [18] Однако, что интересно, ни один из случаев церебрального абсцесса не был связан с цианотической болезнью сердца, которая является еще одной причиной гемипареза у таких пациентов [19]. С другой стороны, связь ЦВА с РАС спорна. [20] Однако нельзя отрицать, что эти дети подвержены риску рецидива инсульта и нуждаются в соответствующем долгосрочном уходе.[21] У обоих детей с туберкулезом было распространение болезни в мозг, что привело к возможной артериопатии и острому ишемическому инсульту. TBM — известная причина CVA [22] и важная причина гемипареза у детей. [3] У одного ребенка с коагулопатией была гемофилия и развилось внутримозговое кровоизлияние.
Инфекции ЦНС, состоящие из гнойных / TBM и церебрального абсцесса, были преобладающей причиной гемиплегии у исследуемых детей. Местный васкулит и тромбоз, вторичные по отношению к инфекции ЦНС, являются вовлеченным механизмом, приводящим к гемиплегии.[23] С момента первого описания Фрейдом инфекции всегда были важной причиной гемипареза у детей на протяжении многих лет, составляя 15–56% случаев. [3,4,9,17] Не только острые нейроинфекции, но и предшествующие им. Известно также, что инфекции повышают риск инсульта у детей. [24]
Среди сосудистых причин гемипареза наиболее распространенной была болезнь моямоя (9,1%), за ней следуют венозный тромбоз синуса головного мозга (CSVT) (7,3%) и артериовенозная мальформация (3,6%). В данном исследовании случаи паттерна моямоя на МР-ангиографии не были разделены на болезнь моямоя (первичная) или синдром моямоя (вторичная).До внедрения неинвазивных методов нейровизуализации при ретроспективном вскрытии 555 случаев окклюзионные цереброваскулярные заболевания наблюдались у 44 (8,7%) [25]. Соломон и др. . в своей серии из 86 детей [4] обнаружили, что 10 пациентов из 36, перенесших артериографию, имели окклюзию базальных сосудов с телеангиэктазией или без нее. У троих детей был стеноз в начале внутренней сонной артерии, у двоих — окклюзия дистальной ветви, у одного — узелковый полиартериит.С другой стороны, более новые исследования документально подтвердили распространенность 20-30% сосудистой этиологии при детском гемипарезе. [3,7] Ислер в своем всестороннем обзоре ангиографических исследований 116 случаев острой детской гемиплегии подчеркнул, что даже в норме артериограмма не исключила возможность сосудистой этиологии из-за важности времени проведения артериограммы. [26]
Solomon et al . В своем обзоре попытались изучить факторы риска отдаленных осложнений гемиплегии у детей.[4] Они пришли к выводу, что начало гемиплегии, связанной с припадками, у детей с окклюзионным сосудистым заболеванием предсказывает последующую эпилепсию и стойкий моторный дефицит. У детей, у которых не было припадков, был небольшой риск (17%) развития припадков в дальнейшем.
Кроме того, интеллектуальный дефицит был более вероятен, если ребенок в возрасте <2 лет на момент обращения имел лихорадку и множественные припадки. При очень коротком периоде наблюдения мы не смогли оценить такие долгосрочные результаты или их факторы риска.Однако можно отметить, что, за исключением четырех умерших детей, у детей, появившихся через 1 месяц наблюдения, не было ухудшения слабости.
Были отмечены некоторые ограничения, которые следует признать в этом исследовании. Во-первых, это исследуемая популяция базируется в центрах третичной медицинской помощи, поэтому нельзя исключать систематическую ошибку направления. Во-вторых, мы не смогли провести никаких тестов на гиперкоагуляционные состояния, такие как протеин C, протеин S, уровни гомоцистеина в сыворотке у детей с инфарктом головного мозга и CSVT.Хотя полезность этих тестов сомнительна в острых условиях, они, безусловно, определяют долгосрочное ведение и прогноз. В-третьих, дети с ишемическим инсультом не тестировались на инфекционные агенты, такие как микоплазма и хламидиоз, а также на энтеровирус, парвовирус 19, грипп A, Коксаки, пятнистую лихорадку Скалистых гор, болезнь кошачьих царапин и т. Д., Которые, как известно, предрасполагают к тому же. . [23] В-четвертых, мы также не проверяли у детей метаболические состояния, имитирующие инсульт, такие как митохондриальная энцефалопатия и метилмалоновая ацидемия.[2] Наконец, продолжительность наблюдения была очень короткой с очень высоким уровнем отсева и не позволяла проводить более долгосрочную оценку результатов у детей с гемипарезом, включенных в это исследование.
ЗАКЛЮЧЕНИЕ
Гемипарез / гемиплегия, хотя и редко у детей, является причиной значительной смертности и заболеваемости. Инфекции продолжают оставаться важной причиной нейродефицита, по крайней мере, в развивающихся странах. Для получения дополнительных сведений об их естественном течении болезни и последующем риске рецидива необходимы исследования с долгосрочным наблюдением за детьми с гемипарезом, особенно вторичными по отношению к сосудистой и сердечной этиологии.
Финансовая поддержка и спонсорство
Нет.
Конфликт интересов
Конфликта интересов нет.
СПИСОК ЛИТЕРАТУРЫ
1. Fenichel GM. Клиническая детская неврология: подход к признакам и симптомам. 6-е изд. Филадельфия, Пенсильвания: Сондерс / Эльзевьер; 2009. Hemiplegia; С. 248–65. [Google Scholar] 2. Дурачить ЕС. Острая гемиплегия в младенчестве. Индийский J Pediatr. 1990; 57: 325–35. [PubMed] [Google Scholar] 3. Рагху Раман Т.С., Сурендран К.К., Гупта Р.К., Гупта А.К., Равичандер, Суд С.Л.Гемиплегия. Indian Pediatr. 1996; 34: 56–9. [PubMed] [Google Scholar] 4. Соломон Г.Е., Хилал С.К., Голд А.П., Картер С. Естественная история острой гемиплегии в детстве. Мозг. 1970; 93: 107–20. [PubMed] [Google Scholar] 6. Айкарди Дж., Амсили Дж., Чеври Дж. Дж. Острая гемиплегия в младенчестве и детстве. Dev Med Child Neurol. 1969; 11: 162–73. [PubMed] [Google Scholar] 8. Малик Г.К., Шарма Б., Мисра П.К., Чхабра Д.К., Тандон СК. Исследование острой гемиплегии у детей. Indian Pediatr. 1979; 16: 867–72. [PubMed] [Google Scholar] 9.Шивалли П., Кумар К.К., Сантош С., Нагендра К. Клинический анализ детской гемиплегии в больнице третичного уровня в Бангалоре. Int J Basic Appl Med Sci. 2014; 4: 246–57. [Google Scholar] 10. Oskoui M, Shevell MI. Профиль педиатрического гемипареза. J Child Neurol. 2005; 20: 471–6. [PubMed] [Google Scholar] 11. Лондон: Канцелярия Ее Величества, Совет медицинских исследований; 1943. Медицинский исследовательский совет. Средства для исследования периферической нервной системы. [Google Scholar] 13. Doerr CA, Starke JR, Ong LT.Клинические и общественные аспекты туберкулезного менингита у детей. J Pediatr. 1995; 127: 27–33. [PubMed] [Google Scholar] 14. Концентрации гемоглобина для диагностики анемии и оценки степени тяжести. Женева: ВОЗ; 2001. Всемирная организация здравоохранения. Уровни гемоглобина для диагностики анемии на уровне моря; п. 3. [Google Scholar] 15. Дейванаягам Н., Недунчелиан К., Мала Н., Ашок Т.П., Ратнам С.Р., Ахмед С.С. и др. Упущенные возможности иммунизации детей до 2 лет, посещающих городскую клиническую больницу.Indian Pediatr. 1995; 32: 51–7. [PubMed] [Google Scholar] 16. 2-е изд. Женева: Всемирная организация здравоохранения; 2014 г. Рекомендации ВОЗ, утвержденные Комитетом по обзору руководящих принципов. Руководство для национальных программ борьбы с туберкулезом по лечению туберкулеза у детей. [Google Scholar] 17. Сиддики Т.С., Рехман А.У., Ахмед Б. Этиология инсультов и гемиплегии у детей, поступивших в учебную больницу Аюб, Абботтабад. Дж. Аюб Мед Колл Абботтабад. 2006; 18: 60–3. [PubMed] [Google Scholar] 18. Амитаи Ю., Блиден Л., Шемтов А., Нойфельд Х.Цереброваскулярные нарушения у младенцев и детей с врожденной цианотической болезнью сердца. Isr J Med Sci. 1984; 20: 1143–5. [PubMed] [Google Scholar] 19. Кальянараман С., Рамануджам П.Б., Рамамурти Б. Церебральный абсцесс у пациентов с врожденной цианотической болезнью сердца. Neurol India. 1970; 18 (Приложение 1): 96–9. [PubMed] [Google Scholar] 20. Лепперт М, Пуассон С.Н., Кэрролл Дж. Д. Дефекты межпредсердной перегородки и кардиоэмболические инсульты. Cardiol Clin. 2016; 34: 225–30. [PubMed] [Google Scholar] 21. Родан Л., МакКриндл Б.В., Манлиот С., МакГрегор Д.Л., Аскалан Р., Мохарир М. и др.Рецидив инсульта у детей с врожденными пороками сердца. Энн Нейрол. 2012; 72: 103–11. [PubMed] [Google Scholar] 22. Мисра Великобритания, Калита Дж., Маурья П.К. Инсульт при туберкулезном менингите. J Neurol Sci. 2011; 303: 22–30. [PubMed] [Google Scholar] 24. Нагараджа Д., Кристофер Р., Трипати М., Кумар М.В., Валли Е.Р., Патил С.А. Предшествующее инфицирование как фактор риска инсультов у молодых. J Assoc Phys India. 1999; 47: 673–5. [PubMed] [Google Scholar] 25. Банкир BQ. Заболевания сосудов головного мозга в младенчестве и детстве 1.Окклюзионные заболевания сосудов. J Neuropathol Exp Neurol. 1961; 20: 127–40. [PubMed] [Google Scholar] 26. Isler W. London: Международные медицинские публикации Spastics, William Heinemarm Medical Books Ltd; 1971. Острая гемиплегия и гемисиндромы в детстве. Клиники развивающей медицины, № 41/42; С. 3–313. [Google Scholar]
от А до Я: Hemiplegia (для родителей)
Гемиплегия (хем-э-э-пли-джи-э-э) — паралич, который влияет на двигательную функцию
одна сторона тела.Дополнительная информация
Гемиплегия вызывается повреждением какой-либо части мозга.
что нарушает связь между мозгом и мышцами
на стороне поражения. Повреждение правого полушария головного мозга поражает левое полушарие.
тела, а повреждение левой части мозга затрагивает правую часть
тело.Гемиплегия может быть врожденной (то есть головной мозг поврежден до, во время или вскоре после этого).
после рождения) или это может быть результатом травмы или болезни, повреждающей мозг.
Гемиплегия может вызвать скованность, слабость и отсутствие контроля на пораженной стороне.
тела. Это может быть связано с припадком
расстройство, проблемы со зрением и речью
трудности.Гемиплегия — частый побочный эффект инсультов.
У детей это часто связано с церебральными нарушениями.
паралич. Лечение гемиплегии направлено на контроль симптомов и переобучение.
тело, чтобы восстановить как можно больше возможностей с помощью реабилитационной терапии.Помните
От гемиплегии нет лекарства, но она не ухудшается со временем и не имеет повреждений.
части мозга часто могут брать на себя многие функции поврежденных частей.Лечение и терапия (физическая, речевая или профессиональная) могут помочь свести к минимуму последствия.
гемиплегии и помочь максимально полно развить пораженную сторону.Все словарные статьи от А до Я регулярно проверяются организацией KidsHealth medical.
эксперты.Острая гемиплегия в детстве | МедЛинк Неврология
Uluc Yis MD (
Dr.Yis of Dokuz Eylül University не имеет финансовых отношений, о которых следует раскрывать.
)
Халук Топалоглу, MD (Доктор Топалоглу из детской больницы Хаджеттепе в Анкаре, Турция, не имеет финансовых отношений для раскрытия информации.
)
Нина Шор, доктор медицины, доктор медицины , редактор. (Д-р Шор из Национального института здоровья и заместитель директора Национального института неврологических расстройств и инсульта не имеет финансовых отношений, о которых следует раскрывать.
)
Первоначально выпущено 19 июня 1995 г .; последнее обновление 8 ноября 2020 г .; истекает 8 ноября 2023 г.Обзор
Острая гемиплегия в детстве — проблема диагностики и лечения для клинициста. Гемиплегия — это полный паралич руки, ноги, а иногда и лица на одной стороне тела, тогда как гемипарез — это частичный паралич одной стороны тела. Гемиплегия / гемипарез — это не заболевание, а реакция центральной нервной системы на различные воздействия.Основная этиология у детей более разнообразна, чем у взрослых. Этот обзор представляет собой клинический подход к ребенку с острой гемиплегией. Он включает поэтапный подход к клинической оценке, диагностическому обследованию и лечению конкретных причин гемиплегии.
Ключевые точки
• Острая гемиплегия у детей — это клинический синдром с различными причинами.
• Первоочередной задачей является исключение нейрохирургических состояний, таких как внутричерепное кровоизлияние, опухоль головного мозга, гидроцефалия и массивный ишемический инсульт.
• Острая гемиплегия у детей — наиболее частое проявление синдромов сосудистого инсульта.
• Около 20–30% детей с острой гемиплегией имеют «имитирующие инсульт», такие как гемиплегическая мигрень, перемежающаяся гемиплегия, паралич Тодда, синдром обратимой вазоконстрикции, задняя обратимая энцефалопатия и конверсионное расстройство.
• Клинические данные и нейровизуализация помогают установить диагноз в большинстве случаев.
• Ведение и прогноз острой гемиплегии у детей зависят от этиологии.
Историческая справка и терминология
Появление односторонней слабости, связанной с поражением контралатерального мозга, было уже знакомо древним врачам, таким как Гиппократ и Аретей. Хусепе Рибера, испанский художник 17 века, написал портрет молодого солдата с гемиплегией.Ранние наблюдения острой гемиплегии были основаны на опыте проникающих травм головы, внутричерепных кровоизлияний и эпилептических припадков. В конце 18 века Дарвин экспериментировал с электротерапией для детей с гемиплегией (Gardner-Thorpe and Pearn, 2006). Тодд описал постэпилептическую гемиплегию в 1865 году (Todd 1865), а в 1887 году Фрейд описал острую детскую гемиплегию, связанную с эпилепсией (Pearce 2003). В 1916 году Higier описал гемиплегические припадки (Higier 1916). Основные статьи Бикерстаффа (Bickerstaff 1964), Айкарди и его коллег (Aicardi et al 1969) и Картера (Solomon et al 1970; Hilal et al 1971) были сосредоточены в основном на детском инсульте и провозгласили современный подход к оценке острой детской гемиплегии, вызванной Инсульт.Наши знания о причинах и лечении как преходящей, так и постоянной острой детской гемиплегии экспоненциально увеличились за последнее десятилетие, в немалой степени благодаря инициативе Международного исследования педиатрического инсульта (Lynch and Han 2005). Кроме того, структурная и функциональная МРТ головного мозга, а также традиционная и МР-ангиография внесли свой вклад в наше понимание множественных причин и патофизиологии острой гемиплегии в детстве. Достижения в области генетики позволили нам понять патофизиологию семейной гемиплегической мигрени и чередующейся гемиплегии в детском возрасте.
Контент, который вы пытаетесь просмотреть, доступен только зарегистрированным, текущим подписчикам MedLink Neurology .
Если вы являетесь подписчиком, пожалуйста, авторизуйтесь.
Если вы являетесь бывшим подписчиком или регистрировались ранее, пожалуйста, сначала войдите в систему, а затем нажмите выберите план обслуживания или обратитесь в службу поддержки подписчиков. Пользователи лицензии на сайт, щелкните ссылку «Доступ к лицензии сайта» на главной странице авторизованного компьютера.
Если вы никогда раньше не регистрировались, щелкните Подробнее о MedLink Neurology или , чтобы просмотреть доступные планы обслуживания.
Альтернативная гемиплегия в детстве — NORD (Национальная организация по редким заболеваниям)
УЧЕБНИКИ
Дангонд Ф. Альтернативная гемиплегия в детском возрасте. В: Справочник НОРД по редким заболеваниям. Липпинкотт Уильямс и Уилкинс. Филадельфия, Пенсильвания. 2003: 512-513.СТАТЬИ В ЖУРНАЛЕ
Heinzen EL, Swoboda KJ, Hitomi Y, et al. Мутации de novo в ATP1A3 вызывают перемежающуюся гемиплегию в детском возрасте. Нат Жене. 2012; 44 (9): 1030-4.Национальный центр биотехнологической информации способствует развитию науки и здоровья http://www.ncbi.nlm.nih.gov/pubmed/22842232Rosewich H, Thiele H, Ohlenbusch A, et al. Гетерозиготные мутации в ATP1A3 у пациентов с перемежающейся гемиплегией в детстве: исследование по идентификации генов с секвенированием всего экзома. Lancet Neurol. 2012; 11: 764-763. http://www.ncbi.nlm.nih.gov/pubmed/22850527
Panagiotakaki E, Gobbi G, Neville B, et al. Доказательства непрогрессирующего течения перемежающейся гемиплегии в детском возрасте: исследование большой когорты детей и взрослых.Мозг. 2010; 133: 3598-3610. http://www.ncbi.nlm.nih.gov/pubmed/20974617
Tenney JR, Schapiro MB. Детская неврология: перемежающаяся гемиплегия детского возраста. Неврология. 2010; 74: e57. http://www.ncbi.nlm.nih.gov/pubmed/20368625
Sweney MT, Silver K, Gerard-Blanluet M, et al. Переменная гемиплегия в детстве: ранние характеристики и эволюция синдрома нервного развития. Педиатрия. 2009; 123: e534-e541. http://pediatrics.aappublications.org/content/123/3/e534
Невилл Б.Г., Нинан М.Лечение и лечение перемежающейся гемиплегии в детском возрасте. Dev Med Clin Neurol. 2007; 49: 777-780. http://www.ncbi.nlm.nih.gov/pubmed/17880649
Jiang W., Chi Z, Du B, et al. Топирамат: новое средство для пациентов с перемежающейся гемиплегией в детском возрасте. Нейропедиатрия. 2006; 37: 229-233. http://www.ncbi.nlm.nih.gov/pubmed/17177149
Di Rosa G, Spano M, Pustorino G, et al. Чередующаяся гемиплегия в детском возрасте, успешно вылеченная топираматом: наблюдение через 18 месяцев.Неврология. 2006; 66: 146. http://www.ncbi.nlm.nih.gov/pubmed/16401872
Bassi MT, Bresolin N, Tonelli A, et al. Новая мутация в гене ATP1A2 вызывает перемежающуюся гемиплегию в детском возрасте. J Med Genet. 2004; 41: 621-628. http://www.ncbi.nlm.nih.gov/pmc/articles/PMC1735877/?tool=pmcentrez
Swoboda KJ, Kanavakis E, Xaidara A, et al. Чередование детской гемиплегии или семейной гемиплегической мигрени? Новая мутация ATP1A2. Энн Нейрол. 2004; 55: 884-887. http: //www.ncbi.nlm.nih.gov / pubmed / 15174025
Mikati MA, Maguire H, Barlow CF и др. Синдром аутосомно-доминантной перемежающейся гемиплегии: клинические проявления, имитирующие трудноизлечимую эпилепсию, хромосомные исследования; и физиологические исследования. Неврология. 1992; 42: 2251-2257. http://www.ncbi.nlm.nih.gov/pubmed/1361034
Verret S, Steele JC. Альтернативная гемиплегия в детстве: отчет о восьми пациентах с осложненной мигренью, начинающейся в младенчестве. Педиатрия. 1971; 47 (4): 675-80. http: //www.ncbi.nlm.nih.gov/pubmed/5089756
ИНТЕРНЕТ
Brashear A, Sweadner KJ, Cook JF, et al. Неврологические расстройства, связанные с ATP1A3. 7 февраля 2008 г. [Обновлено 6 ноября 2014 г.]. В: Pagon RA, Adam MP, Ardinger HH, et al., Редакторы. GeneReviews® [Интернет]. Сиэтл (Вашингтон): Вашингтонский университет, Сиэтл; 1993-2016. Доступно по адресу: http://www.ncbi.nlm.nih.gov/books/NBK1115/ По состоянию на 4 апреля 2016 г.Национальный институт неврологических расстройств и инсульта. Альтернативная информационная страница Hemiplegia.16 сентября 2011 г. Доступно по адресу: http://www.ninds.nih.gov/disorders/alternatinghemiplegia/alternatinghemiplegia.htm По состоянию на 4 апреля 2016 г.
Шинс Т. Альтернативная гемиплегия в детстве. Энциклопедия Orphanet, июнь 2009 г. Доступно по адресу: http://www.orpha.net/consor/cgi-bin/Disease_Search.php?lng=EN&data_id=748&Disease_Disease_Search_diseaseGroup=Alternating-hemiplegia-of-childhood&Disease_Disease/Disease_Disease 20of% 20diseases = Альтернативная-гемиплегия-детства & title = Альтернативная-гемиплегия-детства & search = Disease_Search_Simple По состоянию на 4 апреля 2016 г.
МакКусик В.А., изд. Интернет-Менделирующее наследование в человеке (OMIM). Балтимор. MD: Университет Джона Хопкинса; Запись №: 104290; Последнее обновление: 14.09.2012. Доступно по адресу: http://omim.org/entry/104290 По состоянию на 4 апреля 2016 г.
Руководство по гемиплегии и гемипарезу | Сравнить различия
1 из 1000 детей страдает гемиплегией или гемипарезом. В США эта цифра составляет более 70 000 детей.
Если вы считаете, что ваш ребенок страдает одним из этих двух состояний, вам необходимо определить соответствующие симптомы, сравнить гемипарез игемиплегия, чтобы определить точное состояние и немедленно искать варианты лечения. Сделайте это здесь, в NeuroHealth Arlington Heights, обслуживая пациентов и их семьи более 25 лет.
Получите лечение сегодня
Что такое Гемиплегия?
«Гемиплегия» — частичный или полный паралич одной стороны тела . Пораженная сторона может быть жесткой, так что ребенок вообще не может двигать этой стороной тела. Ребенку может быть очень трудно глотать и контролировать мочевой пузырь.
Каковы симптомы гемиплегии? Несколько общих симптомов включают одышку, неспособность говорить и сжатый кулак на пораженной стороне тела.
Что такое гемипарез?
«Гемипарез» — это слабость одной или другой стороны тела. Ребенок может ощущать странные ощущения, в том числе покалывание в пораженной стороне. Ребенку может быть трудно поднять руку на пораженной стороне тела, и ему может быть трудно встать.
Симптомы гемипареза включают нарушение координации, нарушение контроля над мочевым пузырем и нарушение глотания.
Гемиплегия против гемипареза: в чем разница?
«Хеми» — это корень греческого слова, означающий «половина». При гемиплегии и гемипарезе заболевание поражает половину тела. На пораженной стороне тела сигналы в мозг и из него не отправляются или не принимаются должным образом. Другими словами, оба состояния представляют собой травмы центральной нервной системы.
Но в чем разница между гемиплегией и гемипарезом? Как уже упоминалось, гемиплегия — это паралич одной или другой стороны тела, и гемипарез — это слабость одной или другой стороны тела.
Различия между врожденным и приобретенным гемипарезом и гемиплегией
Около 20% случаев гемиплегии и гемипареза считаются «приобретенными», потому что пациент получил травму головного мозга в результате несчастного случая или другого физического состояния.Некоторые из причин приобретенной гемиплегии и гемипареза:
- Ход
- Менингит или энцефалит
- Черепно-мозговая травма
- Болезнь Паркинсона
- Травма спинного мозга
- Опухоль или поражения головного мозга
- Психологические состояния
Остальные 80% случаев гемиплегии и гемипареза являются врожденными. В врожденных случаях происходит травма или травма, затрагивающая части мозга, контролирующие движения тела.Эти травмы могут возникнуть, когда ребенок находится в утробе матери, во время тяжелых родов или в течение двух лет после рождения.
Исследователи не уверены, почему возникает много случаев врожденной гемиплегии и гемипареза. Однако эксперты подозревают, что преждевременные роды, очень тяжелые роды и брак между близкими родственниками являются тремя потенциальными факторами риска развития врожденных патологий.
Другой врожденный тип гемиплегии называется перемежающейся гемиплегией детства (АКГ). У детей с этим заболеванием возникают приступы гемиплегии или гемипареза на чередующихся сторонах тела.У них также могут быть эпизоды общей слабости всего тела и неспособности сфокусировать взгляд.
Будущее детей с гемиплегией и гемипарезом
Состояние вашего ребенка со временем может улучшиться или ухудшиться. Ваш врач или эксперт не могут с точностью предсказать, насколько гемиплегия или гемипарез повлияют на вашего ребенка в долгосрочной перспективе. Некоторые дети испытывают лишь небольшую слабость и нарушения и в основном ведут «нормальный» образ жизни. В некоторых случаях гемиплегия или гемипарез проходят сами собой.
У некоторых детей могут быть серьезные двигательные нарушения, и они могут быть прикованы к инвалидной коляске или другому поддерживающему устройству. Этим детям может быть труднее адаптироваться к повседневным задачам и занятиям. Однако многие дети с гемиплегией и гемипарезом от средней до тяжелой могут посещать обычные школы.
Когда ребенок и семья стремятся улучшить симптомы гемиплегии и гемипареза, лечение часто оказывается очень эффективным. Существуют различные способы уменьшить симптомы у ребенка и помочь лучше контролировать моторику.
Свяжитесь с нами
Лечение гемиплегии и гемипареза
Лечебная бригада вашего ребенка лечит гемиплегию или гемипарез с применением междисциплинарного подхода . Первая задача — определить проблему или проблемы, которые в первую очередь привели к развитию состояния. Если есть обратимое состояние, вызывающее паралич или слабость, лечение этой проблемы может решить проблему.
Если инсульт или другая необратимая травма вызвали гемиплегию или гемипарез, вашему ребенку может потребоваться физиотерапия и трудотерапия .Ручная игра — это один из способов, с помощью которого терапевты помогают детям уменьшить ригидность и улучшить контроль пальцев и рук. Родителей могут научить контролировать игру с руками и другие упражнения на подвижность, чтобы помочь своему ребенку дома.
Вашему ребенку могут потребоваться ходунки , ортопедическое устройство или костыли, чтобы облегчить ходьбу . Некоторые лекарства могут быть назначены при судорогах или других неврологических проблемах, помимо гемиплегии или гемипареза.
Могут быть прописаны специальные очки и другие сенсорные приспособления , чтобы помочь вашему ребенку легче функционировать в повседневной жизни. Психологическое консультирование часто рекомендуется, чтобы помочь детям справиться с последствиями гемиплегии и гемипареза.
Свяжитесь с отделением NeuroHealth Arlington Heights сегодня
Свяжитесь с NeuroHealth Arlington Heights сегодня, чтобы получить услуги тестирования и консультации, а также информацию о гемиплегии и гемипарезе. В NeuroHealth мы помогаем детям и взрослым, страдающим депрессией, тревогой, аутизмом, нарушениями обучения и многим другим. Мы будем работать с медицинской бригадой вашего ребенка, чтобы оценить его состояние и предложить безопасные варианты лечения.
.
