Эко с низким амг и высоким фсг: Высокий ФСГ при низком АМГ ( антимюллеровом гормоне)
Высокий ФСГ | ЭКО при повышенном ФСГ
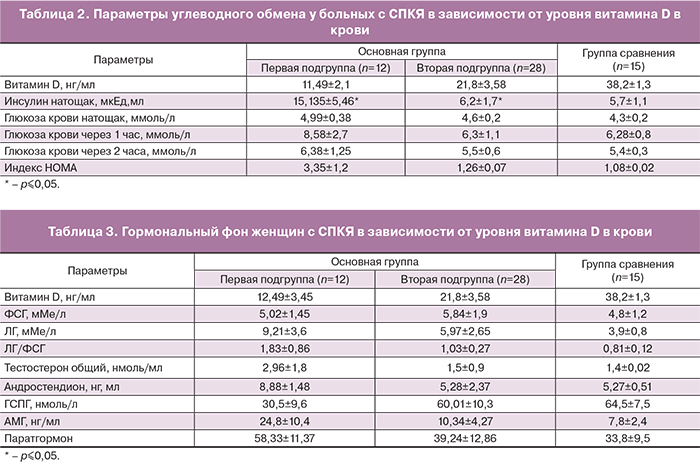
Фолликулостимулирующий гормон (ФСГ) вырабатывается в организме гипофизом. Именно под действием этого гормона происходит созревание фолликулов в яичниках у женщин. Высокий показатель ФСГ может явиться причиной нарушения созревания яйцеклеток.
Зачем определяют ФСГ?
Определение уровня ФСГ в крови играет важную роль при оценке женской фертильности (способности к зачатию). Поэтому всем женщинам, обратившимся в медицинские учреждения с жалобами на неспособность забеременеть, проводят анализ, позволяющий выявить количество ФСГ в крови.
Менструальный цикл женщины состоит из двух фаз:
- фолликулярной, в которой и происходит рост фолликула с созреванием яйцеклетки;
- лютеиновой, когда яйцеклетка выходит в маточную трубу, а вместо фолликула начинает формироваться желтое тело.
В норме уровень ФСГ в крови несколько выше в первую фазу, достигая 11 мМЕ/мл. После выхода яйцеклетки его концентрация снижается.
Записаться на прием
Повышенный ФСГ при бесплодии
Повышение уровня фолликулостимулирующего гормона свидетельствует о том, что в яичниках женщины истощен запас яйцеклеток. В таком случае в головной мозг (конкретно гипофиз) поступает сигнал, что для созревания половых клеток необходима усиленная выработка ФСГ. Такое явление встречается при синдроме преждевременного истощения яичников и некоторых других патологиях репродуктивной системы.
Однако существует и физиологическое увеличение концентрации ФСГ у женщин: например, после 45 лет, в период климакса. Оно объясняется прекращением синтеза эстрогенов, истощением запаса яйцеклеток с последующим полным прекращением их выработки и утратой детородной функции.
У молодых женщин повышение уровня фолликулостимулирующего гормона в крови может свидетельствовать о неспособности зачать ребёнка в связи с низким резервом яичников. Однако это не означает, что наступление беременности гарантированно не произойдет. Если яйцеклетки вырабатываются, но в малом количестве, зачатие вполне возможно. Наиболее важным моментом здесь является их качество.
Наиболее важным моментом здесь является их качество.
При достижении концентрации ФСГ 40 и более мМЕ/мл оплодотворение и наступление беременности становятся практически невозможными.
Не всегда высокий ФСГ – признак того, что женщина не сможет забеременеть. Уровень данного гормона может изменяться под действием других факторов.
Например:
- при частых стрессовых ситуациях;
- наличии у пациентки аутоиммунных заболеваний;
- после перенесенной операции по удалению одного из яичников;
- при опухолях гипофиза.
Поэтому при увеличении в крови концентрации фолликулостимулирующего гормона следует обязательно пройти дополнительное обследование для оценки фертильности.
Важно знать, что однократное увеличение концентрации ФСГ – это вовсе не приговор. Если же показатели не изменяются на протяжении длительного времени, и никаких патологий внутренних органов не обнаружено, следует думать о низком резерве яичников.
ЭКО при повышенном ФСГ
Высокая концентрация фолликулостимулирующего гормона не исключает зачатия естественным путем без применения репродуктивных технологий. Однако в некоторых ситуациях пациенткам может быть предложена процедура экстракорпорального оплодотворения.
Однако в некоторых ситуациях пациенткам может быть предложена процедура экстракорпорального оплодотворения.
ФСГ при ЭКО имеет большое значение, т.к. на основании его изначальных показателях подбирается лечебная тактика и схема стимуляции яичников.
Высокий ФСГ при ЭКО, а точнее, при планировании беременности с помощью ЭКО – это серьёзная причина для временной отмены программы ЭКО. Пациенткам, которые вступают в протокол ЭКО, вначале назначают курс гормональной терапии, подавляющей выработку ФСГ гипофизом. Когда концентрация его снизится, яичники смогут реагировать на препараты, способствующие зачатию.
Бывают ситуации, когда получить собственные яйцеклетки невозможно даже при помощи гормональной стимуляции. В таком случае единственным способом забеременеть остается использование донорского биологического материала. Применяются донорские ооциты, которые оплодотворяются спермой супруга. Можно также использовать донорские эмбрионы.
Низкий АМГ
Хочу рассказать свою историю пути за детьми, растянувшуюся на долгие годы. Началась она, когда мне было около 23 лет.
Началась она, когда мне было около 23 лет.
Решили завести ребенка, но как то не получалось. Начались походы в женскую консультацию, где мне советовали то попить несколько месяцев противозачаточные, то выписывали фольку и дюфастон, то антибиотики при не очень хороших анализах, ну а в общем говорили, что все нормально, занимайтесь и дальше.
Однажды у меня заболело в боку и я пошла сделала узи, где мне объявили диагноз – гидросальпинкс. Сразу положили в больницу, где сделали лапароскопию. В итоге сказали, что трубы «почистили», убрали спайки и кисту на яичнике. В результате прошли пол года, год и чуда не случилось. Дальше я начала опять ходить по больницам, лечиться от чего-то, причем ходила к разным врачам и каждый пытался поставить свой диагноз. И вот опять узи показало гидросальпинкс. Снова лапароскопия, удаление одной трубы и кисты на яичнике. И опять проходит время и ничего не случается.
Тогда мы решили, что пора делать ЭКО. Врач (делали в Новокузнецке у Маркдорф А. Г.) посмотрел все анализы, сделал узи и тогда сказал сдать мне гормон АМГ. Результат поверг в шок – 0,5, а это значит что запас моих яйцеклеток уже на исходе. В процессе ЭКО выросло 5 фолликулов, взяли 3 яйцеклетки хорошего качества. ИКСИ не стали делать, т.к. у мужа были хорошие показатели спермограммы. Получился всего один 6-клеточный эмбрион, который подсадили на 3 сутки. Но прошло 2 недели и ХГЧ оказался меньше 1. Тогда мне казалось это конец света, ревела неделю. Врач сказал, что если бы у меня была родная сестра, то можно было бы взять у нее яйцеклетку. Но сестры у меня не оказалось.
Г.) посмотрел все анализы, сделал узи и тогда сказал сдать мне гормон АМГ. Результат поверг в шок – 0,5, а это значит что запас моих яйцеклеток уже на исходе. В процессе ЭКО выросло 5 фолликулов, взяли 3 яйцеклетки хорошего качества. ИКСИ не стали делать, т.к. у мужа были хорошие показатели спермограммы. Получился всего один 6-клеточный эмбрион, который подсадили на 3 сутки. Но прошло 2 недели и ХГЧ оказался меньше 1. Тогда мне казалось это конец света, ревела неделю. Врач сказал, что если бы у меня была родная сестра, то можно было бы взять у нее яйцеклетку. Но сестры у меня не оказалось.
Где то через полгода нам досталась квота на ЭКО. Опять меряем АМГ, он уже 0,3. В процессе ЭКО выросло 5 фолликулов, взяли 3 хороших яйцеклетки. ИКСИ опять не стали делать. Получились 2 эмбриона. Подсадка на 3 сутки – 6- и 8-клеточных эмбрионов. Эндометрий 10 мм. Результат ХГЧ<1. И опять меня спрашивают, есть ли у меня родная сестра…
Тогда мы обратились в другую клинику. Начали заново все проверять. И опять увидели гидросальпинкс. Решено было пойти на лапару, т.к. гидрос плохо влияет на эмбрионов. В итоге удалили вторую трубу. Опять стресс, ведь ушел шанс забеременеть самой. Врач начал меня лечить всякими витаминами, цитаминами, гормонами и прочими полезностями и настраивать на положительный результат. У нее же и делали ЭКО. В итоге выросло 6 фолликулов, взяли 2 яйцеклетки, одна совсем никакая, другая плохого качества. Но сделали ИКСИ, подсадка на 3 сутки 6-клеточного эмбриона. Результат ХГЧ<1. Но мы не могли так просто сдаться и в следующий месяц решили сделать ЭКО в естественном цикле. В итоге взяли одну хорошую яйцеклетку, решили ИКСИ не делать. Но дело не дошло даже до подсадки, сказали, что клетка погибла. И опять меня спрашивают, есть ли у меня родная сестра…Врач посоветовал сходить к ее знакомому экстрасенсу и взять донорскую яйцеклетку. От этого предложения мы, конечно, отказались.
Начали заново все проверять. И опять увидели гидросальпинкс. Решено было пойти на лапару, т.к. гидрос плохо влияет на эмбрионов. В итоге удалили вторую трубу. Опять стресс, ведь ушел шанс забеременеть самой. Врач начал меня лечить всякими витаминами, цитаминами, гормонами и прочими полезностями и настраивать на положительный результат. У нее же и делали ЭКО. В итоге выросло 6 фолликулов, взяли 2 яйцеклетки, одна совсем никакая, другая плохого качества. Но сделали ИКСИ, подсадка на 3 сутки 6-клеточного эмбриона. Результат ХГЧ<1. Но мы не могли так просто сдаться и в следующий месяц решили сделать ЭКО в естественном цикле. В итоге взяли одну хорошую яйцеклетку, решили ИКСИ не делать. Но дело не дошло даже до подсадки, сказали, что клетка погибла. И опять меня спрашивают, есть ли у меня родная сестра…Врач посоветовал сходить к ее знакомому экстрасенсу и взять донорскую яйцеклетку. От этого предложения мы, конечно, отказались.
Решили делать следующее ЭКО в Красноярске в «Центре репродуктивной медицины». Мне было уже 30 лет. Записались заранее на прием к Новосельцевой А.В. Было лето, отпуск и мы поехали на море. Отдохнули и по приезду сдала снова АМГ и он был 1,3! Конечно я удивилась, т. к. ожидала результат ближе к 0. Съездили к А.В. Она прописала 3 месяца Дюфастон, витамины Фемибион, от себя я добавила «Овариамин». За месяц до ЭКО в первой фазе цикла 10 сеансов магнита на низ живота и яичники, уколы «Овариум-Композитум». И еще я сходила на 5 процедур гирудотерапии (ставили около 7-8 пиявок) где-то за полтора месяца до ЭКО. В итоге взяли 9 яйцеклеток! Сделали ИКСИ. На 3 сутки подсадили 2 отличных 8-клеточных эмбриона. Я попросила, может еще одного, но сказали, что шансы у меня очень высокие. В результате ХГЧ на 13 сутки 666,96! Цифра очень удивила Тогда мы решили, что будет двойня. Но УЗИ показало 3 плодных яйца! Оказалось, что одна из клеток разделилась на 2 части и получились однояйцевые близнецы. Мне предложили убрать одного эмбриона, но решено было оставить всех, слишком долго мы за них сражались!
Мне было уже 30 лет. Записались заранее на прием к Новосельцевой А.В. Было лето, отпуск и мы поехали на море. Отдохнули и по приезду сдала снова АМГ и он был 1,3! Конечно я удивилась, т. к. ожидала результат ближе к 0. Съездили к А.В. Она прописала 3 месяца Дюфастон, витамины Фемибион, от себя я добавила «Овариамин». За месяц до ЭКО в первой фазе цикла 10 сеансов магнита на низ живота и яичники, уколы «Овариум-Композитум». И еще я сходила на 5 процедур гирудотерапии (ставили около 7-8 пиявок) где-то за полтора месяца до ЭКО. В итоге взяли 9 яйцеклеток! Сделали ИКСИ. На 3 сутки подсадили 2 отличных 8-клеточных эмбриона. Я попросила, может еще одного, но сказали, что шансы у меня очень высокие. В результате ХГЧ на 13 сутки 666,96! Цифра очень удивила Тогда мы решили, что будет двойня. Но УЗИ показало 3 плодных яйца! Оказалось, что одна из клеток разделилась на 2 части и получились однояйцевые близнецы. Мне предложили убрать одного эмбриона, но решено было оставить всех, слишком долго мы за них сражались!
Хочу сказать всем – НЕ СДАВАЙТЕСЬ и тогда все получится!!!
P. S. Прошло уже 3 года, как я написала эту историю. Только сейчас у меня появилось время ее выложить…. мы самые счастливые родители, благодаря Новосельцевой Алене Валерьевне!!! Огромная благодарность ей и всему коллективу КРЦМ от всей нашей семьи!!!!!
S. Прошло уже 3 года, как я написала эту историю. Только сейчас у меня появилось время ее выложить…. мы самые счастливые родители, благодаря Новосельцевой Алене Валерьевне!!! Огромная благодарность ей и всему коллективу КРЦМ от всей нашей семьи!!!!!
High FSH/Low Anti-Mullerian Hormones, Джексонвилл, Флорида, клиника ЭКО
Что такое высокий уровень ФСГ?
ФСГ — это гормон, вырабатываемый гипофизом, который контролируется гормонами, вырабатываемыми яйцеклетками в яичниках (прежде всего, ингибином и эстрадиолом). В частности, чем больше яйцеклеток находится в яичнике, тем выше уровень эстрогена и ингибина, тем ниже будет уровень ФСГ. Таким образом, низкий уровень ФСГ свидетельствует о большем количестве яйцеклеток в яичниках, а высокий уровень ФСГ свидетельствует о низком количестве яйцеклеток и низком овариальном резерве. ФСГ естественным образом увеличивается с возрастом женщины. Уровни ФСГ в период менопаузы очень высоки, обычно выше 40 МЕ.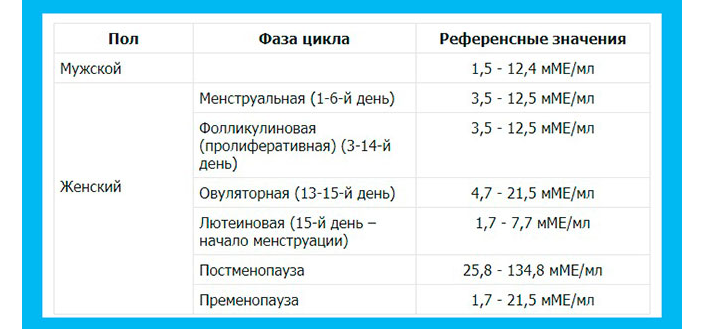 Если уровень ФСГ повышен у более молодых пациенток, это называется преждевременным старением яичников.
Если уровень ФСГ повышен у более молодых пациенток, это называется преждевременным старением яичников.
Было показано, что высокий уровень ФСГ, то есть низкий овариальный резерв, также связан с качеством яйцеклеток. Молодой пациент с повышенным уровнем ФСГ, скорее всего, не только получит меньше яйцеклеток, чем соответствующие возрастные когорты, но и яйцеклетки более низкого качества. В Институте репродуктивной медицины Флориды таких пациентов лечат агрессивно, быстро переходят на ЭКО. Мы наблюдали очень обнадеживающие показатели беременности при добавлении терапии гормоном роста у таких пациентов.
Успех ЭКО связан с уровнем ФСГ.
Как правило, успех ЭКО зависит от количества и качества полученных яйцеклеток, при условии отсутствия значительного маточного фактора и наличия жизнеспособных сперматозоидов. Уровни ФСГ от низкого до нормального снова указывают на нормальный или высокий овариальный резерв, то есть на большую вероятность получения большого количества яйцеклеток хорошего качества, следовательно, и эмбрионов. Другие оценки овариального резерва включают уровень антимюллерова гормона (АМГ), а также количество антральных фолликулов (АФК), количество мелких фолликулов в начале менструального цикла, определяемое с помощью вагинального УЗИ.
Другие оценки овариального резерва включают уровень антимюллерова гормона (АМГ), а также количество антральных фолликулов (АФК), количество мелких фолликулов в начале менструального цикла, определяемое с помощью вагинального УЗИ.
ФСГ по сравнению с АМГ по сравнению с количеством антральных фолликулов
ФСГ, вероятно, является наиболее широко используемым показателем овариального резерва и используется с начала 90-х годов. Большинство специалистов по бесплодию очень легко интерпретируют уровни ФСГ. Одним из недостатков ФСГ является то, что его необходимо проверять в начале менструального цикла, в идеале на третий день. Кроме того, для правильной интерпретации уровней ФСГ следует определить уровень эстрадиола. Совсем недавно было показано, что уровень антимюллерова гормона является более точным предиктором овариального резерва, особенно при интерпретации вместе с количеством антральных фолликулов. Уровень АМГ можно определить в любое время менструального цикла, даже если пациентка принимает противозачаточные таблетки. Во Флоридском институте репродуктивной медицины мы полагаемся в первую очередь на уровень антимюллерова гормона и количество антральных фолликулов для оценки овариального резерва.
Во Флоридском институте репродуктивной медицины мы полагаемся в первую очередь на уровень антимюллерова гормона и количество антральных фолликулов для оценки овариального резерва.
Следует ли предлагать женщинам с повышенным уровнем ФСГ лечение бесплодия?
Многие центры по лечению бесплодия, а также многие страховые компании будут запрашивать тестирование овариального резерва, чтобы определить, будет ли пациентке предложено лечение. В Институте репродуктивной медицины Флориды до тех пор, пока у пациентки не будет менопаузального уровня ФСГ или АМГ, ей будет 47 лет или меньше, ей будет предложено лечение. Мы считаем, что наиболее важным является правильное информированное согласие, позволяющее пациенту принять решение о лечении. Если у пациентки очень плохой овариальный резерв, ей объяснят, что, безусловно, экстракорпоральное оплодотворение донорской яйцеклетки даст наибольшие шансы на беременность. Есть много пациентов, которым нужно попробовать свои собственные яйцеклетки, прежде чем донорская яйцеклетка станет вариантом.
ФСГ, уровень антимюллерова гормона, количество антральных фолликулов – оценка овариального резерва.
Золотым стандартом определения овариального резерва является стимуляция пациентки высокими дозами гонадотропина в течение 6-7 дней с последующим УЗИ для оценки развития фолликулов. К сожалению, препараты гонадотропина дороги и часто не покрываются страховкой. Если пациентка очень сильно настроена на попытку зачать ребенка с помощью собственных яйцеклеток, это предлагается во Флоридском институте репродуктивной медицины. В зависимости от ответа цикл может быть продолжен до извлечения яйцеклетки, т. Е. ЭКО, или пара может проводить половой акт или осеменение по времени.
Насколько важно количество яйцеклеток для фертильности?
Основные моменты истории
Исследование не выявило существенной связи между снижением фертильности и биомаркерами, указывающими на меньшее количество яйцеклеток
Возраст, возможно, генетика и другие факторы могут играть роль в фертильности, считают эксперты
Си-Эн-Эн
—
cms.cnn.com/_components/paragraph/instances/paragraph_3E8D13E7-5533-CE6F-F46A-02ECAC6922BA@published» data-editable=»text» data-component-name=»paragraph»>
Доктор Эйми Эйваззаде, репродуктивный эндокринолог из Сан-Франциско, почти каждый день сталкивается с этим в своей практике.
По ее словам, женщины приходят в кабинет репродуктолога со страхом и слезами из-за того, что у них может никогда не быть детей. Результаты их анализов крови на фолликулостимулирующий гормон (ФСГ) и антимюллеровский гормон (АМГ), используемые для оценки фертильности и количества яйцеклеток у женщины, не являются многообещающими. Некоторые женщины теряют надежду.
Тем не менее, «уровень гормонов никогда не может сказать вам, можете вы или не можете забеременеть», — сказал Эйваззаде, добавив, что фертильность — это нечто большее, чем уровни ФСГ и АМГ пациента.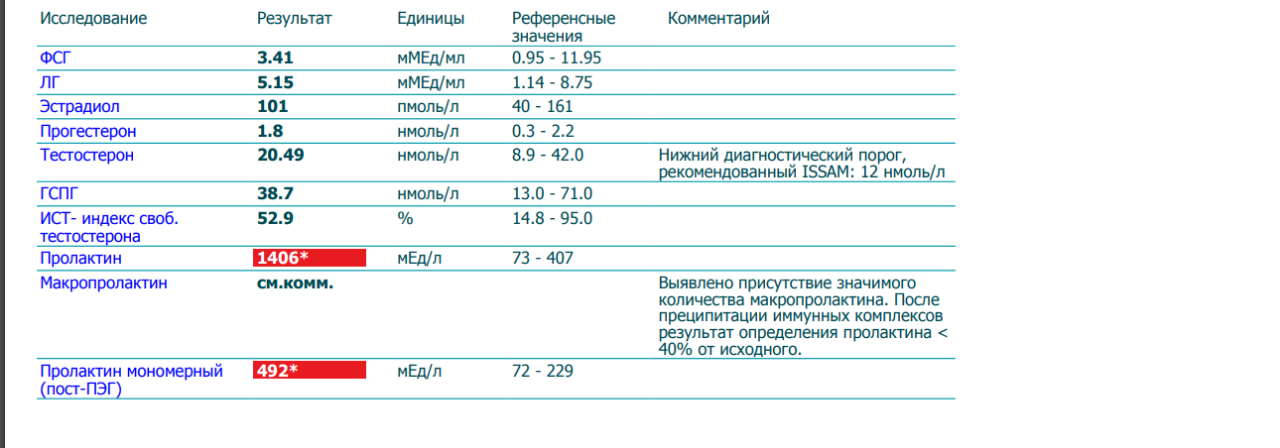 Более высокие уровни ФСГ, а также более низкие уровни АМГ связаны со снижением фертильности.
Более высокие уровни ФСГ, а также более низкие уровни АМГ связаны со снижением фертильности.
Тем не менее, новое исследование, опубликованное в медицинском журнале JAMA во вторник, предполагает, что высокий уровень ФСГ и низкий уровень АМГ, которые обычно указывают на низкий овариальный резерв или количество яйцеклеток, в конце концов, не могут быть существенно связаны со снижением фертильности.
Шаттерсток
Рождаемость у пожилых мам растет, а рождаемость среди подростков снижается
Согласно исследованию, в котором Эйваззаде не участвовала, способность этих биомаркеров предсказывать репродуктивный потенциал женщины кажется сомнительной.
«Наши результаты бросают вызов клиническому предположению о том, что снижение овариального резерва является причиной бесплодия, но эти результаты важны для женщин», — сказала ведущий автор исследования доктор Энн Штайнер, профессор Медицинской школы Университета Северной Каролины и врач. UNC Фертильность.
«Женщины вступают в партнерские отношения и выходят замуж в более позднем возрасте. Им известно о возрастном снижении фертильности. Женщины ищут тесты вне их возраста, которые информируют их об их фертильности. Некоторые женщины также могут использовать такие тесты для принятия решения о заморозке яйцеклеток», — сказала она, добавив: «Возраст по-прежнему остается лучшим показателем репродуктивного потенциала женщины».
sgmd.new.age.baby.making_00001723
видео
Иметь семью, когда есть бесплодие
По данным Центров по контролю и профилактике заболеваний США, бесплодие обычно определяется как невозможность забеременеть после одного года или дольше незащищенного секса.
По данным CDC, около 6% замужних женщин в возрасте от 15 до 44 лет не могут забеременеть после года попыток в США. Среди всех женщин в возрасте от 15 до 44 лет около 12% испытывают трудности с зачатием или вынашиванием беременности.
По оценкам Всемирной организации здравоохранения, примерно каждая четвертая пара в развивающихся странах может страдать от бесплодия.
ВОЗ назвала бесплодие «глобальной проблемой общественного здравоохранения» и подсчитала, что от него страдают более 10% женщин во всем мире.
В исследовании приняли участие 750 женщин в возрасте от 30 до 44 лет из района Роли и Дарема, Северная Каролина, которые пытались зачать ребенка в течение трех месяцев в период с апреля 2008 года по март 2016 года. У женщин не было анамнеза. бесплодия.
Каждой женщине дали тест на беременность и проинструктировали уведомить исследователей, если они дали положительный результат на беременность.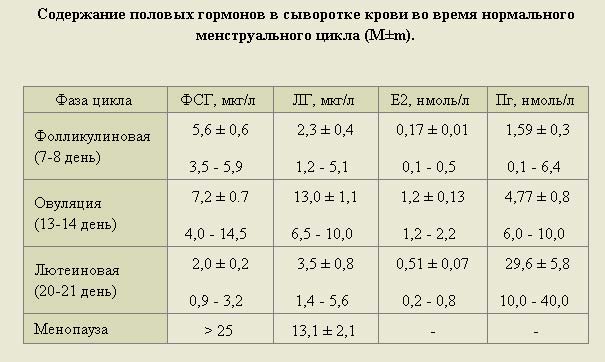
В ходе исследования образцы крови и мочи женщин были проверены и проанализированы. Женщины также заполняли дневники и анкеты о своих попытках беременности, лекарствах, результатах тестов на беременность и других данных.
Шаттерсток
Рождаемость в США достигла рекордно низкого уровня
Исследователи обнаружили, что среди женщин вероятность зачатия не была ниже у женщин с низким уровнем АМГ или высоким уровнем ФСГ — даже после корректировки результатов исследования по возрасту, индексу массы тела, расе, недавнему использованию противозачаточных средств и другим факторам. может повлиять на фертильность.
может повлиять на фертильность.
Согласно исследованию, женщины с низким уровнем АМГ не имели существенной разницы в кумулятивной вероятности зачатия после шести циклов попыток по сравнению с женщинами с нормальным уровнем.
Согласно исследованию, женщины с высоким уровнем ФСГ не имели существенной разницы в кумулятивной вероятности зачатия после шести циклов по сравнению с женщинами с нормальным уровнем.
«Я был удивлен нашими результатами, — сказал Штайнер.
уп. Гупта Женщины и фертильность _00001328.jpg
видео
Тест помогает женщинам с бесплодием
Тем не менее, Штайнер сказала, что, по ее мнению, анализы крови на АМГ и ФСГ все еще могут предсказать количество яйцеклеток, которые можно получить для экстракорпорального оплодотворения или ЭКО.
«Независимо от возраста, предсказывают ли они беременность после ЭКО или нет», — сказала она. «Некоторые исследования показали, что они действительно предсказывают живорождение после ЭКО, другие — нет».
Итак, если уровни биомаркеров АМГ и ФСГ не связаны с фертильностью, то чем именно объясняется снижение фертильности у женщин 40 лет и старше? Скорее всего, качество их яиц, сказал Штайнер.
«С возрастом женщины качество ее яйцеклеток также ухудшается», — сказала она. «Когда яйцеклетка оплодотворяется, получившийся эмбрион с большей вероятностью будет анеуплоидным или не будет иметь нормального числа хромосом. Вот почему у женщин меньше шансов забеременеть… больше шансов на выкидыш и больше шансов родить ребенка с синдромом Дауна, когда женщина становится старше».
Тем не менее, у нового исследования были некоторые ограничения, добавил Штайнер.
Большинство женщин, участвовавших в исследовании, были белыми и высокообразованными. Необходимы дополнительные исследования, чтобы определить, появятся ли аналогичные результаты исследования в более разнообразной группе женщин.
Необходимы дополнительные исследования, чтобы определить, появятся ли аналогичные результаты исследования в более разнообразной группе женщин.
Исследование также не включало оценки овуляции, спермы мужчин-партнеров женщин и фактических живорождений.
«Основное ограничение заключается в том, что первичным результатом было зачатие, а не живорождение. Вполне возможно, что снижение овариального резерва может снизить фертильность за счет увеличения риска выкидыша», — сказал Штайнер. «Следующий шаг — определить, предсказывают ли эти биомаркеры вероятность выкидыша».
видео
5 мифов о беременности
cms.cnn.com/_components/paragraph/instances/paragraph_DB56B798-235A-BF95-EA27-02F07C87870F@published» data-editable=»text» data-component-name=»paragraph»>
В целом Эйваззаде, специалист по фертильности из Сан-Франциско, сказал, что новое исследование не предоставило никаких новых данных сообществу врачей-репродуктологов.
«Мы все знаем, что возраст является наиболее важным фактором для женщин старше 40 лет. Даже если ваш АМГ равен 2,0, у вас никогда не будет «яичников как у 25-летних», — сказала Эйваззаде, не участвовавшая в исследовании. .
Скорее, «у меня были беременные пациентки, у которых, когда я встречала их, уровень АМГ был неопределяемым, и я помогла им родить троих детей на протяжении многих лет, но в этих женщинах есть что-то очень уникальное, и это генетический профиль», — сказала она. сказал. «Все они имеют генетический профиль фертильности, и мы все больше и больше узнаем о том, что это значит для женщин и как их уровни гормонов фертильности вписываются в эту картину».
сказал. «Все они имеют генетический профиль фертильности, и мы все больше и больше узнаем о том, что это значит для женщин и как их уровни гормонов фертильности вписываются в эту картину».
Эйваззаде добавил, что уровни биомаркеров могут указывать на более низкую фертильность в контексте возраста женщины, генетического профиля и других факторов.
«Вы не число… это действительно то, что мне нравится, что это исследование расскажет женщинам», — сказала она.
Getty Images
видео
Разрушение вариантов фертильности
В 2012 году отдельная группа ученых выявила у белых и черных женщин репродуктивного возраста генетические маркеры, связанные с уровнем ФСГ. Это было первое полногеномное исследование для оценки генетических ассоциаций с гормональными маркерами овариального резерва женщин. Исследование было опубликовано в журнале Human Reproduction.
Это было первое полногеномное исследование для оценки генетических ассоциаций с гормональными маркерами овариального резерва женщин. Исследование было опубликовано в журнале Human Reproduction.
Согласно этому исследованию, открытие генетических маркеров может помочь женщинам и их врачам отслеживать и прогнозировать снижение фертильности с возрастом.
Что касается нового исследования, его результаты помогают ответить на вопросы о будущем потенциале фертильности женщины без бесплодия в анамнезе, сказала доктор Дженнифер Кавасс, доцент Медицинского факультета Университета Эмори и медицинский директор ЭКО и сторонней репродукции. в Репродуктивном центре Эмори в Атланте, который не участвовал в исследовании.
в Репродуктивном центре Эмори в Атланте, который не участвовал в исследовании.
Следите за новостями CNN Health в Facebook и Twitter.
Как предполагает новое исследование, «тесты биомаркеров, показывающие снижение овариального резерва, не обязательно предсказывают фертильность среди женщин без бесплодия — при этом фертильность снижается с возрастом у всех женщин независимо от тестирования овариального резерва», — сказал Кавасс.
«Женщины рождаются с конечным числом ооцитов или яйцеклеток, которые продолжают подвергаться атрезии, умирать в течение всей жизни.