Эхинококк у детей симптомы: Эхинококкоз
Эхинококкоз: симптомы, лечение, диагностика заболевания
Эхинококкозом называют заражение человека ленточным червем – эхинококком, пребывающим на момент инвазии в стадии личинки. В отличие от прочих глистов, эхинококк обитает не в кишечнике, а в других органах, поражая печень, легкие и даже головной мозг. Обитая в постоянно разрастающихся эхинококковых кистах, паразит вызывает сдавливание внутренних органов и мягких тканей, из-за чего снижается их функция. Кроме того, он отравляет организм человека токсичными отходами своей жизнедеятельности.
Формы и симптоматика
Клинические симптомы эхинококкоза зависят от стадии заболевания.
- Бессимптомная – продолжающаяся с момента заражения до образования первой небольшой кисты, с бессимптомным течением.
- Средняя – с появлением дискомфорта либо легких болей в пораженном органе. Больной ощущает слабость, у него появляются крапивница и ощущение зуда кожи, а также постепенно развиваются симптомы, специфические для пораженного органа.
 При поражении печени больной ощущает тошноту, боли или тяжесть в правом подреберье. Эхинококкоз легких проявляется болями в груди, кашлем с отхаркиванием крови. При поражении сердца боли в грудине похожи на приступы стенокардии и сопровождаются нарушениями ритма сердцебиений, одышкой, слабостью. Киста в головном мозге приводит к локальным нарушениям чувствительности, ощущениям покалывания, судорожным приступам.
При поражении печени больной ощущает тошноту, боли или тяжесть в правом подреберье. Эхинококкоз легких проявляется болями в груди, кашлем с отхаркиванием крови. При поражении сердца боли в грудине похожи на приступы стенокардии и сопровождаются нарушениями ритма сердцебиений, одышкой, слабостью. Киста в головном мозге приводит к локальным нарушениям чувствительности, ощущениям покалывания, судорожным приступам. - Осложненная – с разрывом кисты и проникновением ее содержимого в брюшную полость или плевру, из-за чего у больного развивается перитонит либо плеврит. Возможно нагноение кисты, которое сопровождается резким повышением температуры, лихорадкой, признаками интоксикации.
Эхинококкоз – опасное заболевание, которое сложно диагностировать. При отсутствии своевременного лечения вероятен летальный исход.
У вас появились симптомы эхинококкоза?
Точно диагностировать заболевание может только врач.
Не откладывайте консультацию — позвоните по телефону
+7 (495) 775-73-60
Причины болезни
Основной причиной эхинококкоза является заражение ленточным червем Echinococcus granulosus, или лавроцистой.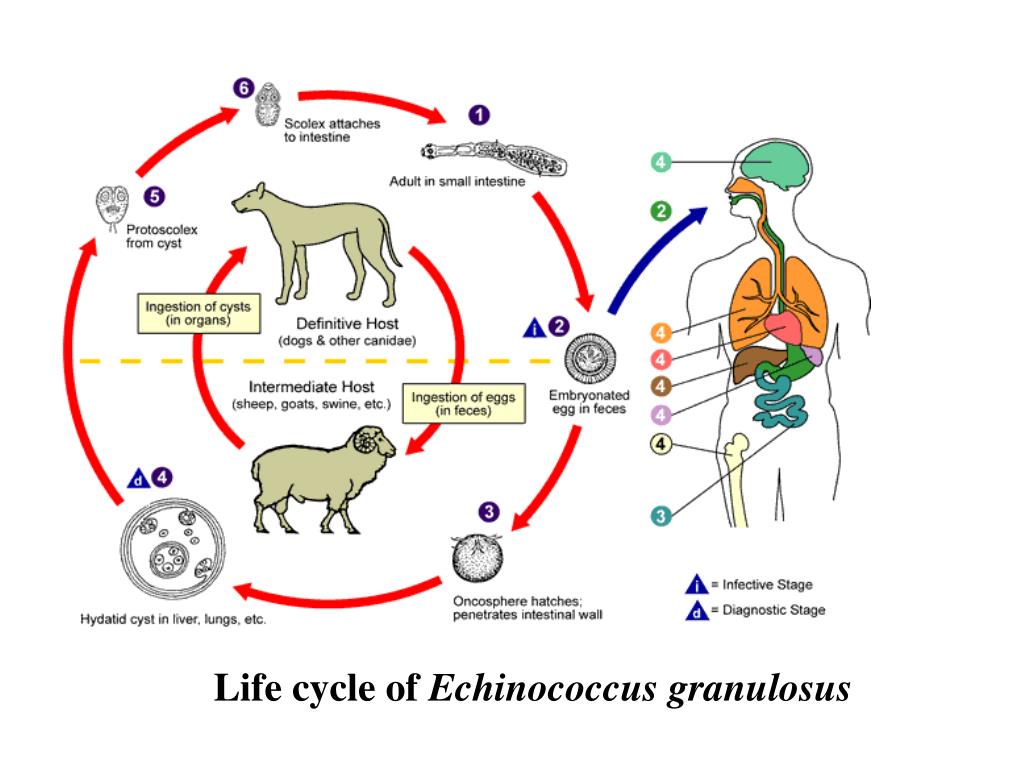 В организме человека этот гельминт проходит личиночную стадию своего развития, а окончательными его хозяевами служат хищные животные, в кишечнике которых они достигают зрелости. Люди и травоядные животные, домашние и дикие, служат для паразита промежуточными хозяевами. После попадания в организм человека эхинококк лишается возможности оставить потомство, поскольку не достигает зрелости и не может отложить яйца, которые бы выделились в окружающую среду и стали источником инвазии для новой жертвы.
В организме человека этот гельминт проходит личиночную стадию своего развития, а окончательными его хозяевами служат хищные животные, в кишечнике которых они достигают зрелости. Люди и травоядные животные, домашние и дикие, служат для паразита промежуточными хозяевами. После попадания в организм человека эхинококк лишается возможности оставить потомство, поскольку не достигает зрелости и не может отложить яйца, которые бы выделились в окружающую среду и стали источником инвазии для новой жертвы.
Размеры взрослого эхинококка невелики, не более сантиметра. Его яйца покидают организм окончательного хозяина во время дефекации и сохраняются в почве в течение нескольких месяцев. При проникновении в организм человека оболочка яйца растворяется, личинка проникает в кишечную стенку, а оттуда – в кровоток, который доставляет ее в орган, на котором она будет паразитировать.
В тканях начинает развиваться киста, вырастая примерно на 1 мм в месяц, внутри и снаружи которой образуются дочерние пузыри. Их общее количество может превышать тысячу при достаточно долгой жизни паразита. В случае прорыва кисты у человека развивается гнойное воспаление тканей, которое при отсутствии медицинской помощи может закончиться смертью. В некоторых случаях паразит самопроизвольно погибает, и киста рассасывается.
Их общее количество может превышать тысячу при достаточно долгой жизни паразита. В случае прорыва кисты у человека развивается гнойное воспаление тканей, которое при отсутствии медицинской помощи может закончиться смертью. В некоторых случаях паразит самопроизвольно погибает, и киста рассасывается.
Пути передачи
Основным источником заражения для человека служат домашние животные.
- В организме кошек и собак паразит развивается из личиночной до взрослой стадии, и тогда человек может заразиться, контактируя с фекалиями своих любимцев.
- У сельскохозяйственных животных источником заражения служат их мясо, печень, легкие и другие органы: при недостаточной термической обработке личинки сохраняют жизнеспособность и попадают с пищей в кишечник человека, а в дальнейшем – в его печень или другие органы.
Наиболее частым путем заражения эхинококком становится попадание в организм через немытые руки или с овощами, фруктами, контактировавшими с зараженной почвой.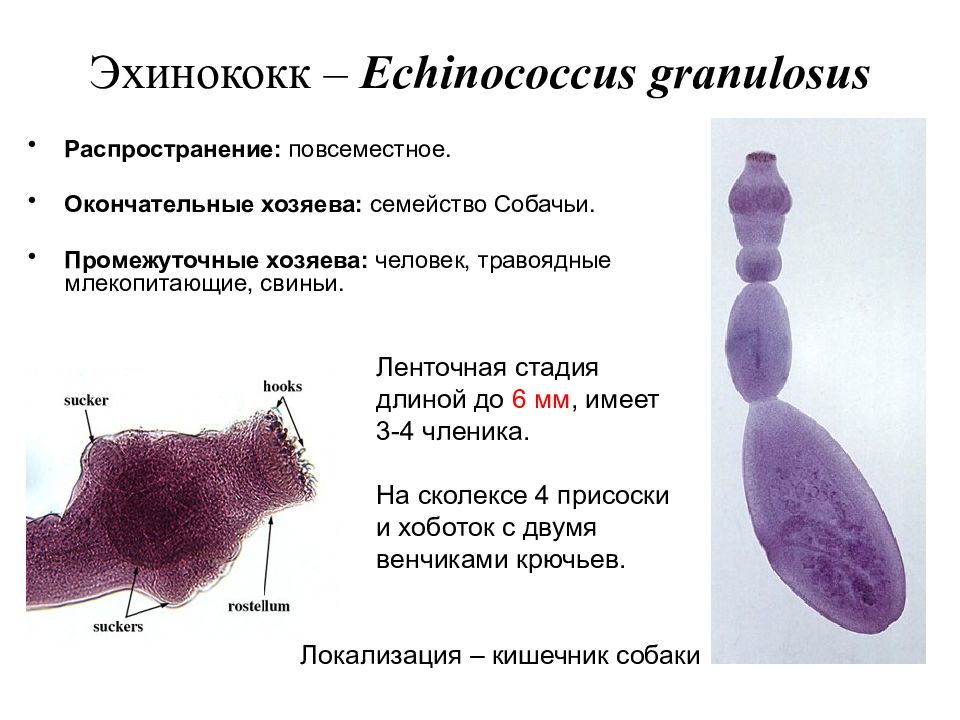
Особенности диагностики
Присутствие паразита не сопровождается отчетливыми клиническими проявлениями, его легко спутать с другими заболеваниями. Поэтому диагностика эхинококкоза требует проведения целого ряда клинических исследований. Пациенту проводят:
Специальное обследование на эхинококк проводят довольно редко. В большинстве случаев эхинококковая киста обнаруживается случайно, при диагностике других заболеваний.
Лечение
Избавиться от паразита чрезвычайно сложно. Наиболее эффективным является хирургическое лечение эхинококкоза, однако оно возможно не во всех случаях. В настоящее время существуют четыре основных способа лечения.
- Хирургический. Пораженный орган вскрывают, удаляют кисту, полость промывают антисептиком. После вмешательства пациенту проводят длительную противопаразитарную терапию во избежание повторного заражения из-за случайного прорыва одной из кист.
- Чрескожный. Применяется в случае однокамерной кисты. Оболочку прокалывают, отсасывают содержимое, промывают антисептиком. Проведение противопаразитарного лечения необходимо и в этом случае.
- Консервативный. В некоторых случаях хирургическое лечение невозможно, тогда ограничиваются длительным противопаразитарным лечением, которое может продолжаться от нескольких месяцев до двух лет.
- Выжидательный. При подозрении на самопроизвольную гибель кисты (отсутствие роста при наблюдении, отсутствие эозинофилов в анализах) некоторое время пациент находится под наблюдением.
После излечения пациент в течение 10 лет находится на диспансерном наблюдении и периодически проходит обследование.
Профилактические меры
Профилактика эхинококкоза заключается в:
- соблюдении гигиенических требований: мытье рук после контакта с животными либо с почвой, мытье овощей и фруктов;
- тщательной термической обработке мясопродуктов, мытье рук и кухонной посуды после контакта с сырыми мясопродуктами;
- регулярной дегельминтизации собак и кошек;
- регулярных медицинских обследованиях, если профессиональная деятельность требует контактов с сельскохозяйственными животными либо сырыми мясопродуктами.
Статистика
В России заболевание встречается редко, преимущественно в Краснодарском крае, Поволжье, Западной Сибири, на Дальнем Востоке. При заражении эхинококкоз печени развивается в 75-80% случаев, примерно в 15% паразит поражает легкие, и лишь несколько процентов случаев приходится на остальные органы.
Диагностика и лечение эхинококкоза в Москве
АО «Медицина» предлагает жителям и гостям Москвы качественную, информативную диагностику эхинококкоза при помощи современного медицинского оборудования, с последующим квалифицированным лечением. В нашей клинике ведут прием опытные паразитологи и инфекционисты, которые смогут распознать инвазию, диагностировать заболевание и гарантированно вылечить эхинококкоз навсегда.
Вопросы и ответы
Какой врач лечит эхинококкоз?
По поводу лечения эхинококкоза необходимо обратиться к паразитологу либо инфекционисту, а если в вашей поликлинике нет этих специалистов – к хирургу.
Эхинококкоз: как заражается человек?
Заражение человека происходит через контакты с животными либо через немытые руки, немытые овощи или фрукты, загрязненную воду, плохо прожаренное зараженное мясо или субпродукты.
Эхинококкоз у человека: как передается другим людям?
Эхинококкоз никогда не передается от одного человека к другому.
Эхинококкоз: симптомы, диагностика, лечение
При этом паразитарном заболевании может поражаться практически любой орган, но чаще это печень и лёгкие. Несмотря на сравнительно низкий процент встречаемости (у 1-4 людей на 100 тысяч населения) данная патология несёт угрозу жизни. Что такое эхинококкоз, как им можно заразиться и как от него избавиться — ответы на эти и другие вопросы вы узнаете из нашей статьи.
Эхинококкоз вызывает ленточный червь из рода Echinococcus, который проникает в организм человека и паразитирует в нём в стадии личинки. О древности заболевания можно судить по трудам Гиппократа, где упоминается «печень, наполненная водой».
О древности заболевания можно судить по трудам Гиппократа, где упоминается «печень, наполненная водой».
Эхинококк имеет сложный цикл развития от яйца до взрослого паразита, протекающий в разных организмах — хозяевах. Некоторые травоядные (например, крупный и мелкий рогатый скот) и всеядные (грызуны) животные выступают промежуточными хозяевами паразита. Они поглощают яйца паразита вместе с загрязненной пищей и водой, и в их внутренних органах проходит личиночная стадия его развития.
При поедании останков или потрохов рогатого скота кошками, собаками и другими плотоядными личинка паразита попадает в их кишечник, где и превращается в половозрелого червя. Эти животные и являются окончательными хозяевами паразита, а также источником выделения яиц гельминта в окружающую среду.
Человек — случайный промежуточный хозяин, он не является источником дальнейшего заражения. Яйца паразитов обычно проникают в организм человека во время приёма пищи и воды, либо во время контакта с домашними животными или почвой.
В пищеварительном тракте происходит растворение оболочек яиц гельминтов, а выползшие наружу личинки попадают в венозный кровоток, распространяясь вместе с кровью по всем органам. В результате заражения более чем в 70% случаев развивается эхинококкоз печени, в 15% — эхинококкоз лёгких, в остальных случаях поражаются другие органы.
Разработано несколько классификаций эхинококкоза. Наиболее распространена среди специалистов классификация А.В. Мельникова, в основе которой выделение стадий развития патологического пр
Эхинококкоз легких. Диагностика. Возможности хирургического лечения на современном этапе.
Эхинококкоз – паразитарное заболевание, вызванное ленточными червями, которые при попадании в организм человека вызывают поражение разных органов, в том числе и легких. Эхинококкоз легких делят на две формы –гидатидозную и альвеолярную.
Возбудителем гидатидозного эхинококкоза является ленточный червь Echinococcus granulosus, паразитирующий в кишечнике животных, в том числе собак.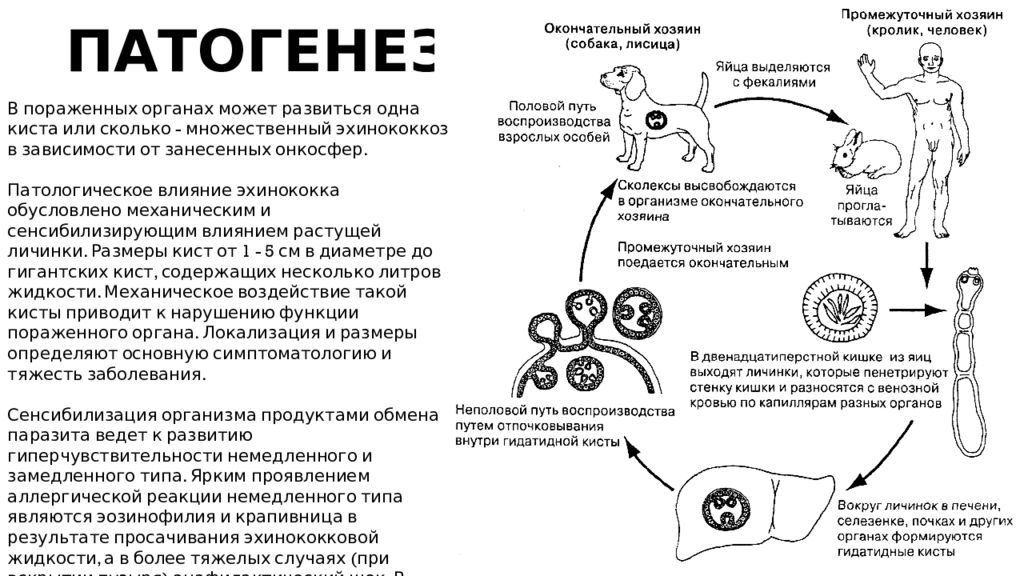 В организм человека паразит попадает алиментарным путем. При попадании в желудочно-кишечный тракт человека из яиц паразита высвобождаются эмбрионы, которые через стенки кишечника попадают в кровеносные сосуды, с током крови в печень, а потом в легкие (не исключено поражение костей и головного мозга). В печени и в легких эмбрионы паразита развиваются в личинки, которые образуют эхинококковые кисты, состоящие из тонкой хитиновой оболочки. В легких вокруг хитиновой оболочки формируется фиброзная капсула. Эхинококковые кисты бывают одиночными и множественными (как правило, не больше 5).
В организм человека паразит попадает алиментарным путем. При попадании в желудочно-кишечный тракт человека из яиц паразита высвобождаются эмбрионы, которые через стенки кишечника попадают в кровеносные сосуды, с током крови в печень, а потом в легкие (не исключено поражение костей и головного мозга). В печени и в легких эмбрионы паразита развиваются в личинки, которые образуют эхинококковые кисты, состоящие из тонкой хитиновой оболочки. В легких вокруг хитиновой оболочки формируется фиброзная капсула. Эхинококковые кисты бывают одиночными и множественными (как правило, не больше 5).
В Тамбовской области распространенность эхинококкоза в настоящее время находится на достаточно низком уровне и составляет 0,5 на 100 000 населения.
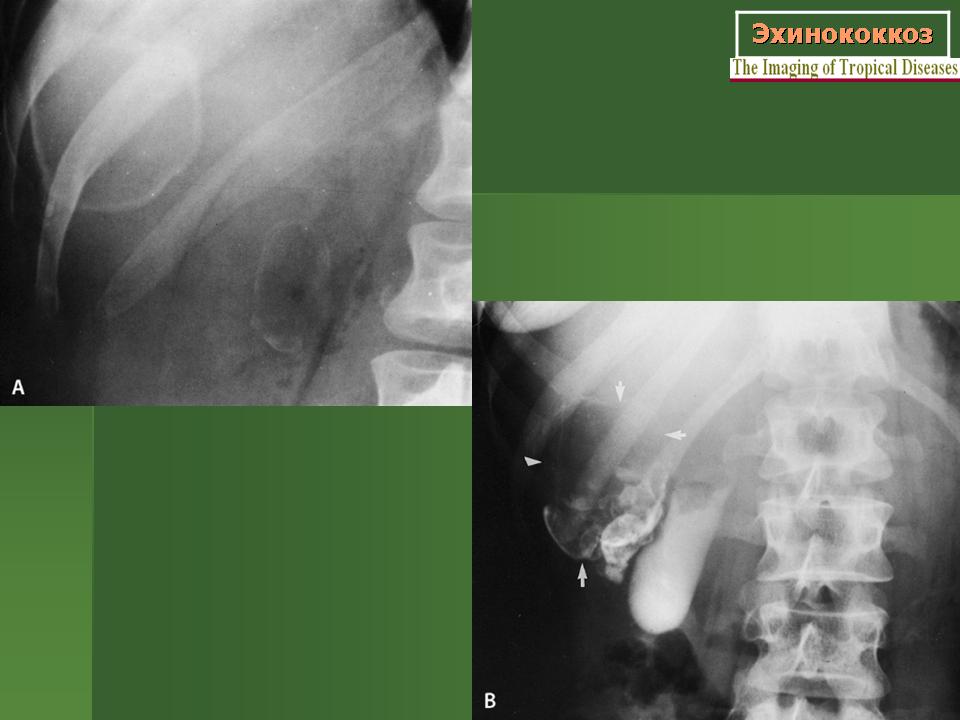
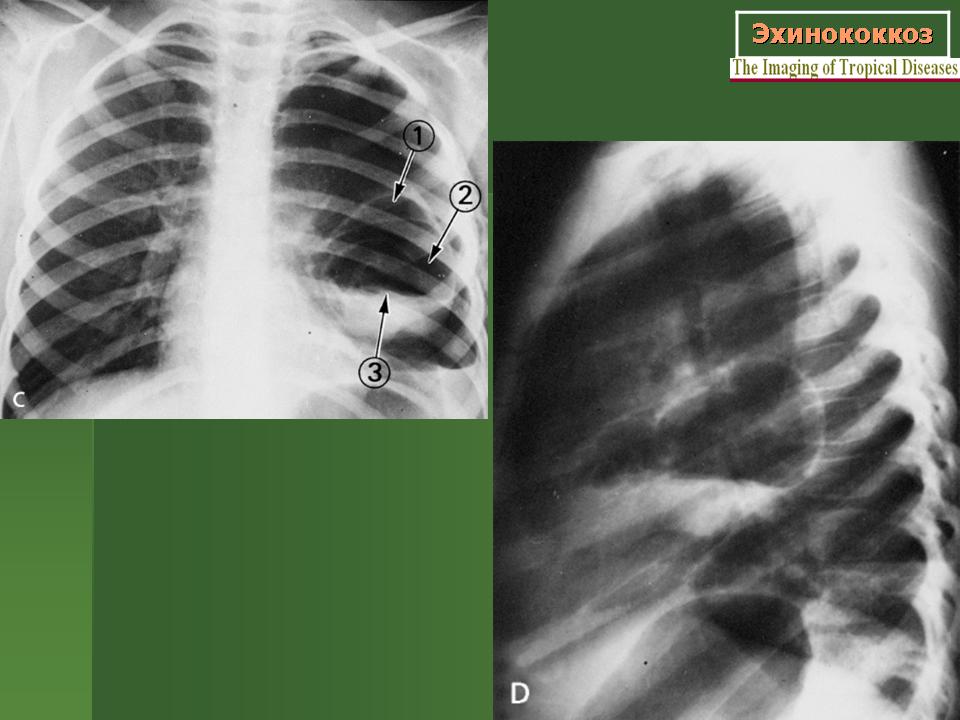
Рентгенологическая картина эхинококковых кист в легких характеризуется тенями овальной или округлой формы с четкими контурами, которые могут быть неровными (что обусловлено сдавлением кист окружающими тканями), размеры кист могут достигать 20 см (рисунок 1-2). Распространение воспалительного процесса на окружающие легочные ткани приводят к «размытию» контуров – они становятся нечеткими. Если между фиброзной капсулой и хитиновой оболочкой проникает воздух, по краю кисты визуализируется просветление в виде вытянутого серпа. Просветление является предшествующим признаком прорыва кисты в бронх. При прорыве кисты на рентгенограмме определяется полость с горизонтальным уровнем содержимого (рисунок 3).
Распространение воспалительного процесса на окружающие легочные ткани приводят к «размытию» контуров – они становятся нечеткими. Если между фиброзной капсулой и хитиновой оболочкой проникает воздух, по краю кисты визуализируется просветление в виде вытянутого серпа. Просветление является предшествующим признаком прорыва кисты в бронх. При прорыве кисты на рентгенограмме определяется полость с горизонтальным уровнем содержимого (рисунок 3).
Рисунок 1. Эхинококковая киста нижней доли правого легкого.
Рисунок 2. Эхинококковая киста верхней доли левого легкого.
Если между фиброзной капсулой и хитиновой оболочкой проникает воздух, по краю кисты визуализируется просветление в виде вытянутого серпа. Просветление является предшествующим признаком прорыва кисты в бронх. При прорыве кисты на рентгенограмме определяется полость с горизонтальным уровнем содержимого (рисунок 3).
Рисунок 3. Эхинококкоз легкого (увеличенный фрагмент рентгенограммы в прямой проекции – верхнее правое легочное поле). В верхней доле правого легкого визуализируется кистозное образование с уровнем содержимого жидкость/газ.
В верхней доле правого легкого визуализируется кистозное образование с уровнем содержимого жидкость/газ.
По частоте поражения эхинококкозом легкие занимают второе место после печени и составляют 20–40% всех локализаций. До настоящего времени оперативное лечение эхинококкоза легких считается единственным радикальным методом.
Латентная стадия болезни при эхинококкозе легких нередко продолжается до 3–5 лет. При неосложненном эхинококкозе легких какие-либо характерные симптомы отсутствуют, поэтому заболевание нередко обнаруживается случайно при рентгенологическом исследовании. При множественном эхинококкозе легких бессимптомный период бывает более коротким. Небольших размеров одиночная киста не причиняет заметных местных расстройств и не сопровождается какими-либо общими нарушениями в состоянии больных. В случае ранней гибели эхинококковой кисты в этой стадии болезни может наступить ее полное обызвествление с выздоровлением пациента. В стадии клинических проявлений, возникающей при сдавлении и вовлечении в воспалительный процесс соседних анатомических структур, наиболее часто возникают жалобы на одышку, боли в грудной клетке различной интенсивности, кашель с выделением мокроты, кровохарканье, общую слабость, периодические повышения температуры тела до субфебрильных значений.
При объективном обследовании пациентов иногда можно обнаружить некоторые наружные признаки заболевания: выпячивание грудной клетки, изменение межреберных промежутков, отставание грудной клетки в акте дыхания. Деформация грудной клетки в виде выпячивания и изменения межреберных промежутков – это симптом, указывающий на длительный и далеко зашедший процесс в легких, чаще всего встречается у детей и лиц молодого возраста субтильного телосложения.
Хирургическое лечение эхинококкоза легких состоит из удаления кисты и уничтожения паразита, профилактики обсеменения плевральной полости и ликвидации остаточной полости с максимальным сохранением легочной ткани. Выбор метода оперативного вмешательства определяется характером и состоянием легочного поражения.
В 1 хирургическом отделении ГБУЗ «ТОКБ им В.Д.Бабенко» выполняются все виды оперативных вмешательств при эхинококкозе легких.
В настоящее время внедрен и активно применяется торакоскопический метод, позволяющий при малоинвазивных доступах провести удаление кисты в пределах неизмененной легочной ткани. Используется весь арсенал методик хирургического лечения эхинококковых кист легких, с применением высокотехнологичного оборудования и сшивающих эндостеплеров, что позволяет успешно выполнять торакоскопические операции у данной категории пациентов.
Используется весь арсенал методик хирургического лечения эхинококковых кист легких, с применением высокотехнологичного оборудования и сшивающих эндостеплеров, что позволяет успешно выполнять торакоскопические операции у данной категории пациентов.
22 октября 2019 года
Диагностика и лечение эхинококкоза у детей
1. Абдуфатаев, Т.А. Нереспираторные функции легких при эхино-коккозе легких у детей / Т.А. Абдуфатаев // Детская хирургия. 2002. — № 3. — С. 40-44.
2. Авзалетдинов, A.M. Профилактика и лечение бронхиальныхсвищей при нагноительных заболеваниях легких: автореф. дис. канд.мед. наук. Уфа, 1997. — 20 с. ‘.i
3. Акматов, Б.А. Сравнительные результаты хирургического лечения больных эхинококкозом, госпитализированных по обращаемости и выявленных активным путем / Б.А. Акматов // Хирургия. 1989. — №8.-С. 90-93.
4. Алиев, М.А. Современные аспекты резекции печени: обзор / М.А. Алиев // Хирургия Казахстана. 1996. — № 3-4. — С. 67-72.
5. Аллаберганов, А. Т. Малоинвазивные, хирургические вмешательства при осложненных остаточных полостях после эхинококкэктомии печени у детей / А.Т. Аллаберганов, М.М. Алиев, А.А.Гафуров // Детская хирургия.- 2002.-№1.-С. 23-25.
Т. Малоинвазивные, хирургические вмешательства при осложненных остаточных полостях после эхинококкэктомии печени у детей / А.Т. Аллаберганов, М.М. Алиев, А.А.Гафуров // Детская хирургия.- 2002.-№1.-С. 23-25.
6. Анализ полиморфизма гена глутатион-8-трансферазы Ml в популяциях Волго-Уральского региона / Ю.В. Вахитова, З.М. Султанаева, Т.В. Викторова, А.Р. Бикмаева // Генетика. 2001. — Т. 37, № 2. — С. 268-270.
7. Аскарова, Р.Х. Лучевая диагностика эхинококкоза легких / Р.Х. Аскарова, М.Х. Ходжибеков, Э.С. Исламбеков // Вестник рентгенологии и радиологии.» 1991. — № 6. — С. 5-9.
8. Аскерханов, Г.Р. Хирургия .эхинококкоза легких / Г.Р. Аскерха-нов, A.M. Мурачуев, С.Б. Тупчиев // Проблемы эхинококкоза: тезисы материалов международной научно-практической конференции. -Махачкала, 2000. С. 15-17.
9. Ахмедов, И.Г. Классификация эхинококковых кист, выявленныхпосле хирургического лечения / И.Г. Ахмедов, А.О. Османов // Хирургия. 2002. — № 9. — С. 28.
10. Ахмедов, И.Г. Патогенетическое обоснование определения понятия «рецидив эхинококковой болезни» / И.Г. Ахмедов // Анналы хирургии. 2004. — № 2. — С. 73-75.
Патогенетическое обоснование определения понятия «рецидив эхинококковой болезни» / И.Г. Ахмедов // Анналы хирургии. 2004. — № 2. — С. 73-75.
11. Бабаджанов, Б.Р. Диагностика и хирургическое лечение эхино-коккоза печени / Б.Р. Бабаджанов, A.B. Эшчанов, В.И. Корепанов // Вестник хирургии. 1989. -№ 11.-С. 55-56.
12. Бекиш, Вл.Я. Состояние генома хозяина при гельминтозах / Вл.Я. Бекиш, О.-Я.Л. Бекиш. Витебск, 2004. — 218 с.
13. Бекиш, О.-Я.Л. Свободно-радикальные процессы в системе паразит-хозяин при гельминтозах / Вл.Я. Бекиш, О.-Я.Л. Бекиш // Вестник ВГМУ. 2003. — Т. 2, № 4. — С. 67-76.
14. Бессонов, A.C. Эхинококкозы в Российской Федерации / A.C. Бессонов // Мед. паразитол. — 2001. — № 3. С. 56-61.
15. Биологический подход к хирургическому лечению эхинококкоза легких / Ф.П. Коваленко, Ю.В. Бирюков, A.B. Стреляева, и др. // Грудная и сердечно-сосудистая хирургия. 1998. — № 5. — С. 49-51.
16. Бородулин, В.В. Эпизоотология и природная очаговость эхинококкоза в Кувандыкском районе Оренбургской области: автореф.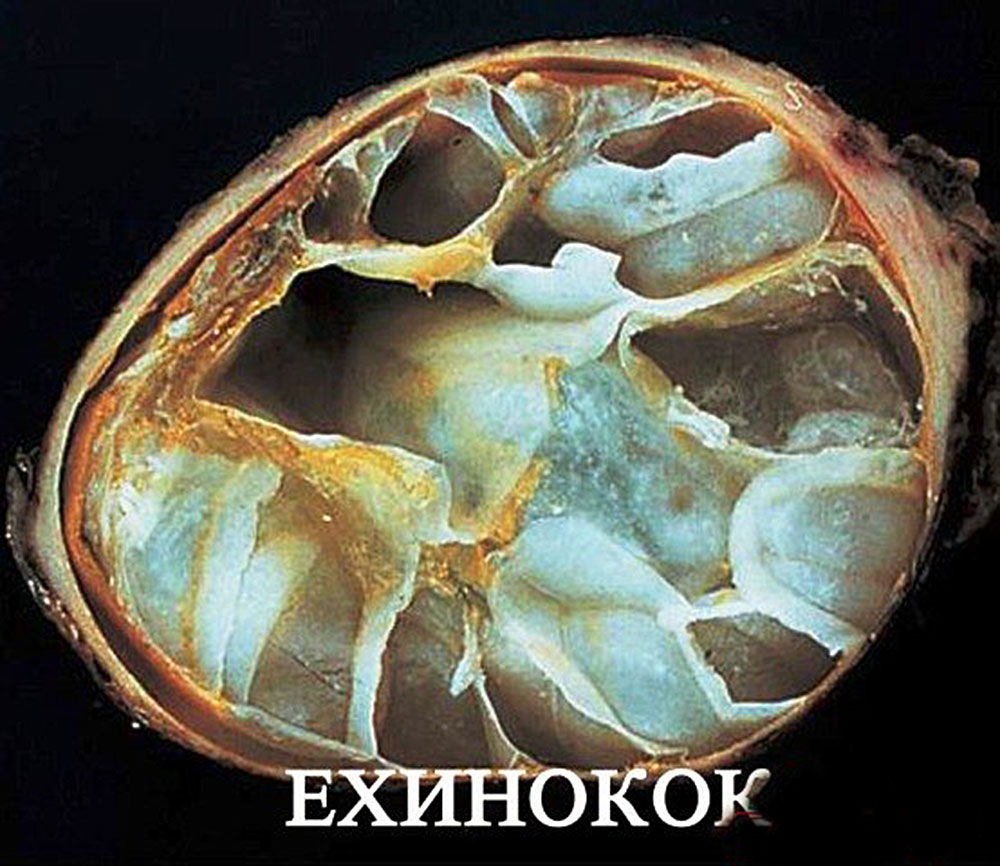 дис. . канд. вет. наук. Уфа, 2002. — 19 с.
дис. . канд. вет. наук. Уфа, 2002. — 19 с.
17. Бочков, Н.П. Клиническая генетика / Н.П. Бочков. М.: ГЭО-ТАРМЕД, 2001.-448 с.
18. Быков, В.И. Эхинококкоз легких у жителей европейского севера России / В.И. Быков, В.А. Кудрявцев, В.Я. Леонтьев // Проблемы эхинококкоза: материалы международной науч.-практич. конф. Махачкала, 2000.-С. 31-32.
19. Васильева, Н.П. Ультразвуковая диагностика эхинококкоза легких у детей / Н.П. Васильева // Хирургия. 2002. — № 2. — С. 61-63.
20. Вафин, А.З. Социально-экономическая оценка эхинококкоза /
21. A.З. Вафин, Э.Х. Байчоров, А.Н. Айдемиров // Проблемы эхинококкоза: материалы международной науч.-практич. конф. Махачкала, 2000.-С. 38-39.
22. Вахидов, A.B. Диагностика и лечение эхинококкоза печени, осложненного цистобилиарным свищом / A.B. Вахидов, Ф.А. Ильхамов, Л.П. Струсский // Хирургия. 1998. — № 5. — С. 15-17.
23. Видеолапароскопия в лечении гидатизного эхинококкоза печени / Р.Х. Шангареева, A.A. Гумеров, Ш.С. Ишимов и др. // Современные технологии в педиатрии и детской хирургии: матер. 6 Росс. Конгресса. -М., 2005.-С. 380.
// Современные технологии в педиатрии и детской хирургии: матер. 6 Росс. Конгресса. -М., 2005.-С. 380.
24. Видеоторакоскопические коррекции гидатидозной формы эхинококкоза / A.A. Гумеров, И.А. Мамлеев, В.У. Сатаев и др. /АТезисы докладов 5-ой Всероссийской конф. хирургов и симпозиума ассоциации колопроктологов России. Уфа, 2001. — С. 10.
25. Викторов, В.В. Полиморфизм гена глутатион-8-трансферазы М1 у больных с генерализованными формами хирургической инфекции /
26. B.В. Викторов // Хирургия. 2001. — № 12. — С. 30-33.
27. Викторова, Т.В. Генофонд народов Волго-Уральского региона: полиморфизм ядерный, митохондриальной ДНК и анализ мутаций в генах наследственных заболеваний: автореф. дис. . д-ра мед. наук. — М., 2002.-46 с.
28. Воронина, В.Н. Активность рибосомных генов и состояние физиIческого развития детей на первом году жизни / В.Н. Воронина // Здра-воохр. Башкортостана. 2000. — № 2. — С. 207-208.
29. Гафурова, З.М. Распространение гидатидозного эхинококкоза среди населения Республики Башкортостан / З. М. Гафурова, H.H. Дарченкова, Т.В. Старкова // Мед. паразитол. 1996. — № 3. — С. 4547.
М. Гафурова, H.H. Дарченкова, Т.В. Старкова // Мед. паразитол. 1996. — № 3. — С. 4547.
30. Гафурова, З.М. Эколого-социальные основы эпидемиологии и профилактики основных гельминтозов на Южном Урале: автореф. дис. . д-ра мед. наук. М., 1996. — 42 с.
31. Гаффаров, У.Б. Роль кислотообразующей функции желудка у детей с эхинококкозом (клинико-экспериментальное исследование): автореф. дис. . канд. мед. наук. Уфа, 2007. — 21 с.
32. Геллер, И.Ю. Эхинококкоз: (медико-экологические аспекты и пути ликвидации инвазии) / И.Ю. Геллер. М.: Медицина, 1989. — 208 с.
33. Генетическая изменчивость в связи с влиянием антропогенной среды. Генетические аспекты профессиональных заболеваний / В.А. Спицин, C.B. Макаров, Г.В. Пай, JI.C. Бычковская // Медицинская генетика. 2005. — Т. 4, № 10. — С. 446-453.
34. Геном человека и «гены предрасположенности» (Введение в про1дуктивную медицину) / B.C. Баранов, Е.В. Баранова, Т.Э. Иващенко, М.В. Асеев.- СПб., 2000. 272 с.
35. Герасимов, А.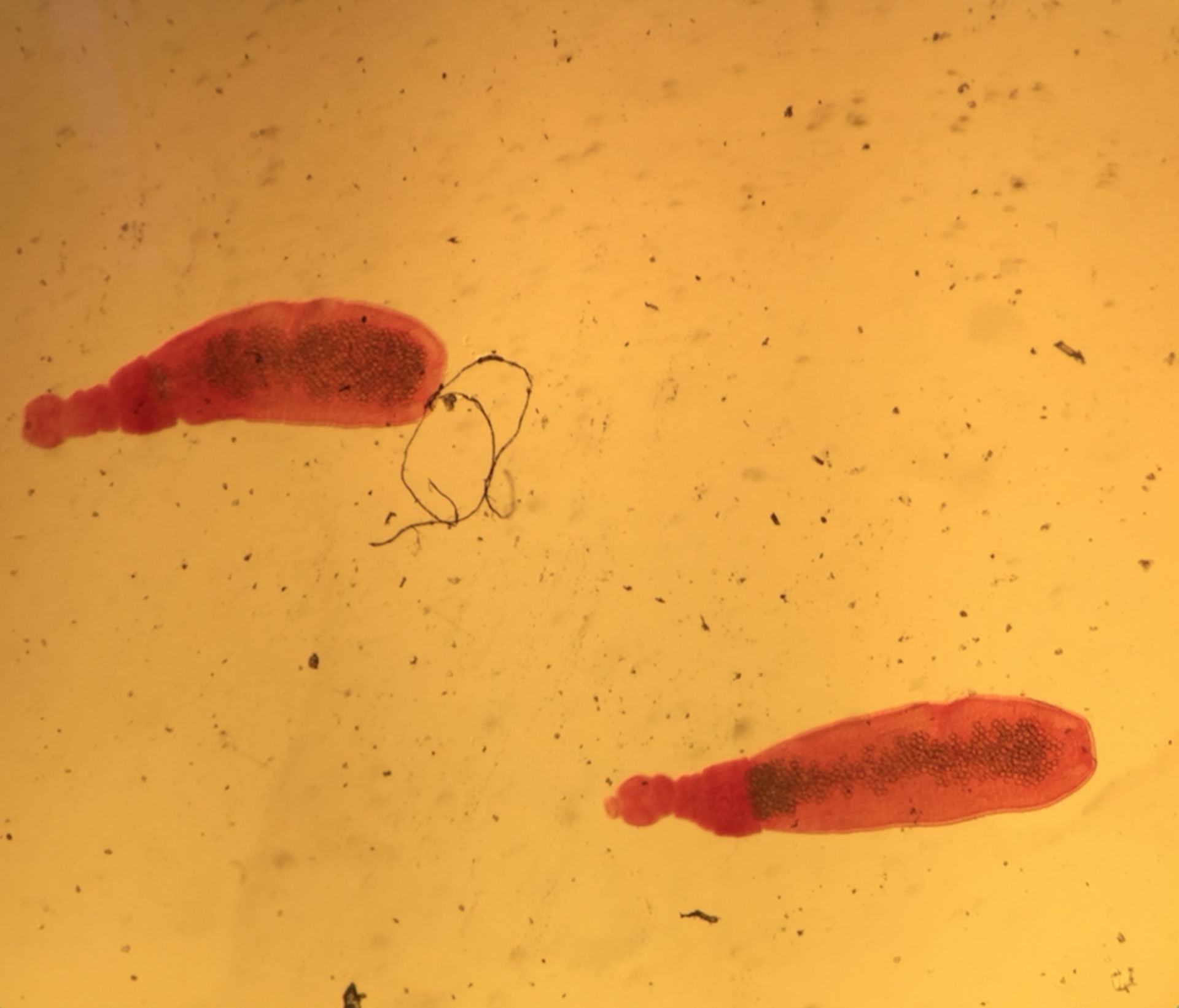 Н. Медицинская статистика / А.Н. Герасимов. М.: МИА, 2007. — 474 с.
Н. Медицинская статистика / А.Н. Герасимов. М.: МИА, 2007. — 474 с.
36. Гидатидозный эхинококк грудного отдела аорты / И.И. Семенов, В.И. Железчиков, А.М.Беляев и др. // Хирургия. 1998. — № 11. — С. 66-68.
37. Гинтер, Е.К. Медицинская генетика / Е.К. Гинтер. М.: Медицина, 2003.-448 с.
38. Головенко, Н.Я. Некоторые аспекты биохимии, химии, молекулярной биологии и генетики цитохрома Р-450 / Н.Я. Головенко // Проблемы токсикологии. 2001. — № 3. — С. 10-15.
39. Горбунова, В.Н. Молекулярные основы медицинской генетики /
40. В.Н. Горбунова. СПб., 1999. — 213 с.
41. Горемыкнн, И.В. Видеолапароскопия в лечении эхинококкоза печени у детей / И.В. Горемыкин, Ю.В.Филиппов// Детская хирургия. -1996,-№6,- С. 14-17.
42. Гумеров, A.A. Особенности клинической картины эхинококкоза легких у детей / A.A. Гумеров // Материалы научно-практической конференции (19-20 июня 2002 г.). Уфа, 2002. — С. 200.
43. Гумеров, М.И. Хирургическое лечение эхинококкоза легких у детей: автореф.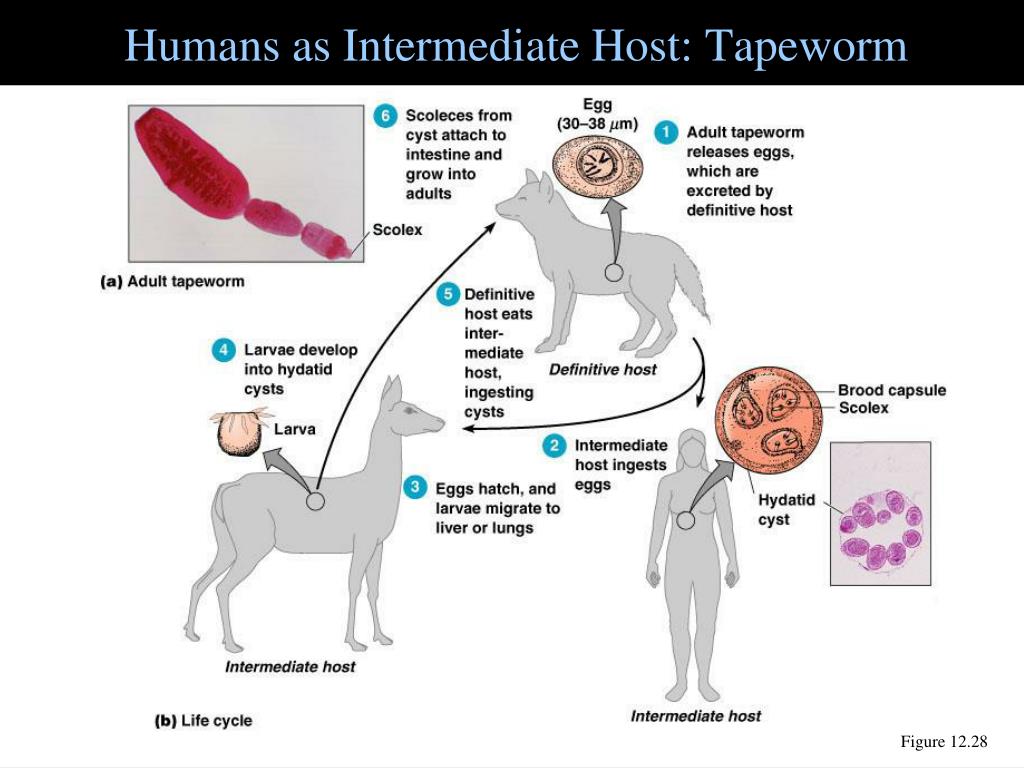 дис. . канд. мед. наук. Уфа, 2003. — 22 с.
дис. . канд. мед. наук. Уфа, 2003. — 22 с.
44. Дарченкова, H.H. Изучение распространения эхинококкоза пофактическим данным с использованием картографического метода /t
45. H.H. Дарченкова, Т.В. Старкова, З.М. Гафурова // Актуальные вопросы теоретической и прикладной трематодологии и цестодологии: материалы науч. конфер. М., 1997. — С. 48-50.
46. Джураев, М.Н. Значение иммуноглобулина Е в диагностике эхинококкоза печени / М.Н. Джураев, Р.Х. Саидов, М.Г. Паллаев // Мед. паразитол. 2006. — № 5. — С. 13-15.
47. Диагностика и хирургическое лечение двустороннего эхинококкоза легких /Ф.Г. Назыров, Х.А. Акилов, Э.С. Исламбеков и др. // Хирургия. 2002. — № 5. — С. 16-20.
48. Диагностика и лечение осложненного и сочетанного эхинококкоза легких / Ш.И. Каримов, Н.Ф. Кротов, З.Ф. Искумаров и др. // Хирургия эхинококкоза: тез. междунар. симпозиума. Хива, 1994. — С. 59.
49. Диагностика и хирургическое лечение эхинококкоза у детей / A.M. Шамсиев, А.Х. Одилов, Д.О. Атакулов и др.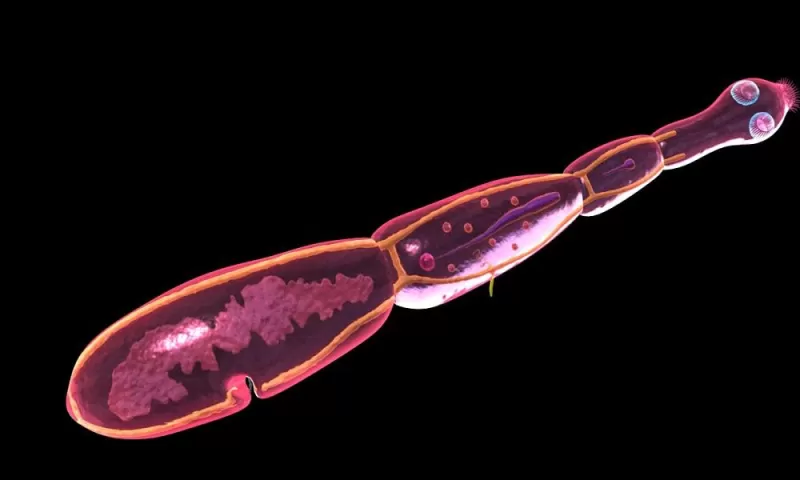 // Детская хирургия. 1999. — № 5. — С. 17-20.
// Детская хирургия. 1999. — № 5. — С. 17-20.
50. Диагностика и хирургическое лечение эхинококкоза печени у детей / Р.Х. Шангареева, A.A. Гумеров, Ш.С. Ишимов и др. // Вестникfхирургии.- 2007.- том.- 166.-№1.’-С. 44-50.
51. Диагностические ошибки при эхинококкозе легких у детей / A.A. Гумеров, Ш.С. Ишимов, М.И. Гумеров, Р.Х. Шангареева // Материалы научно-практической конференции, посвящ. 30-летию РДКБ. — Уфа, 2002.-С. 162-164.
52. Журавец, А.К. Цистный эхинококкоз гидатидозная болезнь жиtвотных и человека / А.К. Журавёц. Новочеркасск, 2004. — 507 с.
53. Журавлев, В.А. Гидатидозный эхинококкоз печени. Вопросы хирургического лечения / В.А. Журавлев, В.М. Русинов, H.A. Щербакова // Хирургия. 2004. — № 4. — С. 51-53.
54. Зайцев, В.М. Прикладная медицинская статистика / В.М. Зайцев, В.Г. Лифляндский, В.И. Маринкин. СПб.: Фолиант, 2006. — 427 с.
55. Исхаки, Ф.Ю. Диагностика и дифференциальна диагностика осложненных форм эхинококкоза «легких: автореф. дис.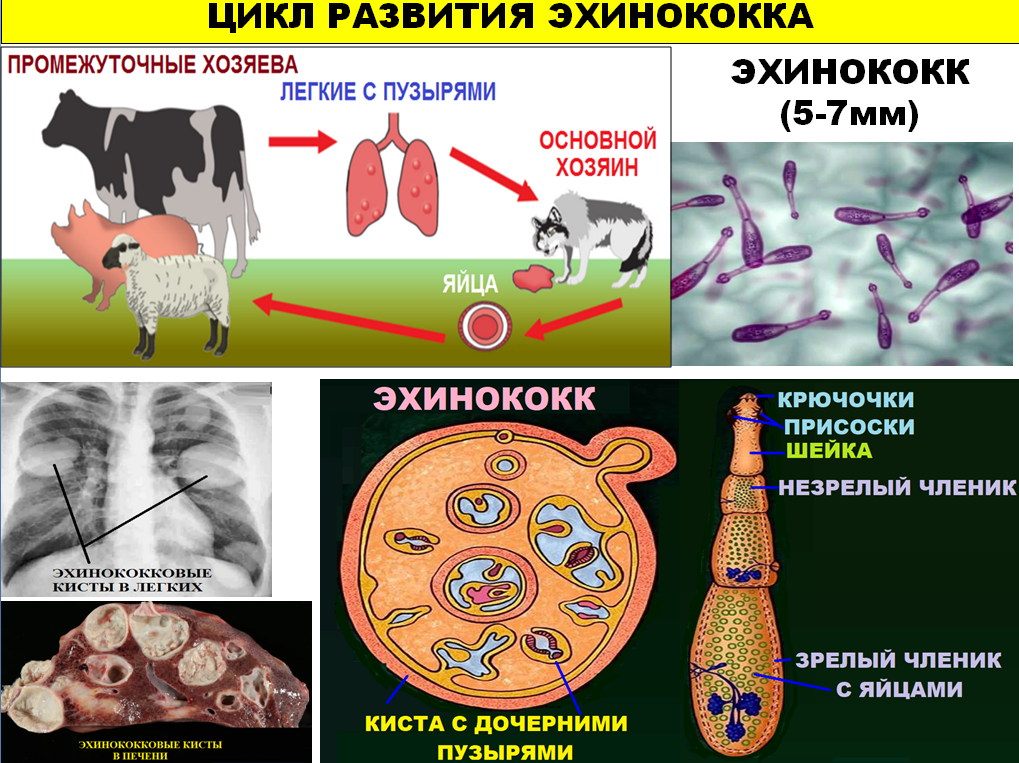 . канд. мед. наук. Душанбе, 1996. — 26 с.I
. канд. мед. наук. Душанбе, 1996. — 26 с.I
56. Каплун, С.С. Многообразие рентгенологической картины эхинококкоза легких / С.С. Каплун, Н.Г. Волик, Т.Ф. Баженова // Проблемыэхинококкоза: материалы международной научно-практической конiференции. Махачкала, 2000. — С. 67-68.
57. Каримов, Ш.И. Этапная диагностика эхинококкоза печени / Ш.И. Каримов, Х.Т. Нишанов, А.Т. Ешанов //30 лет детской хирургии Таджикистана: сб. науч.-практич. работ. Душанбе, 1994. — С. 168-170.
58. Комаров, O.A. Прогнозирование спаечной болезни брюшины у детей: автореф. дис. . канд. мед. наук. Уфа, 2005. — 22 с.
59. Кононов, B.C. Эхинококкоз печени у детей / B.C. Кононов, K.M. Мыкыев // Детская хирургия,- 1999.-№2.-С. 24-27.
60. Кулиев, Ч.Б. Пути улучшения результатов хирургического лечения эхинококкоза у детей / Ч.Б. Кулиев, Р.Ш. Полухов, Э.Г. Мухтаров // Проблемы эхинококкоза: материалы междунар. науч.-практич. конф. Махачкала, 2000. — С. 72-73.
61. Кулинский, В.И. Обезвреживание ксенобиотиков / В. И. Кулин-ский // Соросовский образовательный журнал. 1999. — № 1. — С. 8-12.
И. Кулин-ский // Соросовский образовательный журнал. 1999. — № 1. — С. 8-12.
62. Лапараскопические эхинококкэктомии при поражении печени у детей / A.A. Гумеров, Р.Х. Шангареева, И.А.Мамлеев, В.У. Сатаев // Детская хирургия.- 1999.- №2.-С. 27-30.
63. Левина, В.П. Эхинококк селезенки, проросший в диафрагму / В.П. Левина // Клиническая хирургия. 1995. — № 11-12. — С. 46.
64. Лечение эхинококкоза у детей /Ж.А. Шамсиев, A.M. Шамсиев, Д.О. Атакулов, В.В. Гришаев // Вестник педиатрической академии.-СПБ., 2007.-№6.-С. 134-135.
65. Лукманова, Р.И. Распределение HLA аллелей больных эхинокок-козом / Г.И. Лукманова // Современные проблемы общей, медицинской и ветеринарной паразитологии: труды IV Междунар. научной конф. Витебск, 2004. — С. 180.
66. Магомедов, С.З. Диагностические ошибки при эхинококкозе легких / С.З. Магомедов, М.М. Омаров, Ш.К. Мамедбеков // Проблемы эхинококкоза: материалы международной научно-практической конференции. Махачкала, 2000. — С. 91.
67. Мамлеев H.A., Видеоторакоскопические операции в хирургическом лечении заболеваний органов грудной клетки у детей: автореф. дис. . д-ра мед. наук. Уфа, 2004. — 20 с.г
Мамлеев H.A., Видеоторакоскопические операции в хирургическом лечении заболеваний органов грудной клетки у детей: автореф. дис. . д-ра мед. наук. Уфа, 2004. — 20 с.г
68. Медик, В.А. Курс лекций по общественному здоровью и здравоохранению / В.А. Медик, В.К. Юрьев. М.: Медицина, 2003. — Часть I: Общественное здоровье. — 57 с.
69. Миркин, Б.М. Экология Башкортостана / Б.М. Миркин, Л.Г. Наумова, У .Г. Ибатуллин. Уфа, 2002. — 200 с.
70. Г.А. Баирова. СПб., 2003. — С. ‘172.
71. Множественный эхинококкоз печени и легких у детей / Г.А. Гад-жимирзаев, А.Д. Магомедов, С.П. Патахов и др. // Проблемы эхинококкоза: материалы международной науч.-практич. конф. Махачкала, 2000.-С. 40-41.
72. Монин, М.И. Вопросы диагностики и лечения эхинококкоза легких / М.И. Монин, A.B. Минаев // Дальневосточный мед. журнал. -2000.-№ 1.-С. 16-19.
73. Население Республики Башкортостан (по данным Всероссийской1переписи населения 2002 года):’ статистический сборник / Территориальный орган федеральной службы гос.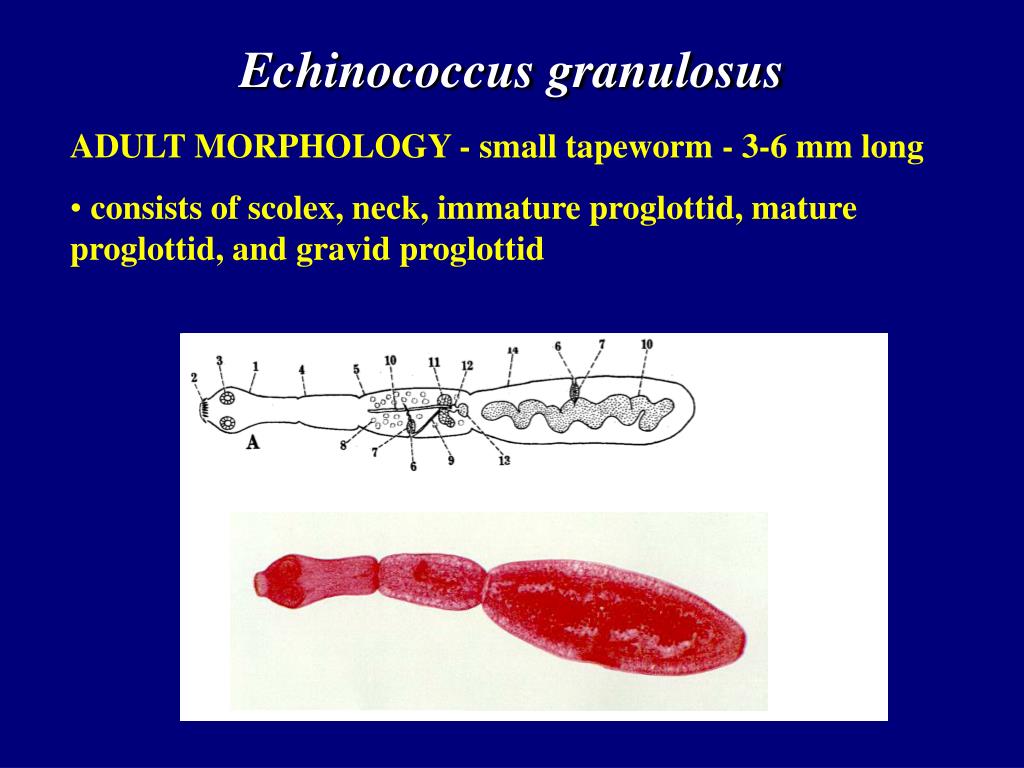 статистики по РБ. — Уфа, 2006. 225 с.
статистики по РБ. — Уфа, 2006. 225 с.
74. Новик, A.A. Генетика в клинической медицине / A.A. Новик, Т.А. Камилова, В.Н. Цыган. СПб.: В Мед-А, 2001. — 219 с.
75. Однокамерный эхинококкоз у детей и подростков / В.Е. Поляков,
76. А.Я. Лысенко, Т.Н. Константинова, Т.Н. Авдюхина // Детская хирургия. 2002. — № 5. — С.34-39.
77. Озерецковская, H.H. Цестодозы-зоонозы — неотложная глобальная проблема / H.H. Озерецковская // Мед. паразитол. и пар. болезни. -2001.-С. 52-59.
78. Омаров, М.М. Клиническая классификация эхинококкоза легких / М.М. Омаров // Проблемы эхинококкоза: материалы международной научно-практической конференции. Махачкала, 2000. — С. 105.
79. Ормантаев, А.К. Диагностика и лечения эхинококкоза у детей /t
80. A.K. Ормантаев, К.Э. Хаиров //’Настоящее и будущее детской хирургии: матер, юбил. Конф. Детских хирургов, посвящ. 70-летию кафедры хир. Болезней дет. Возр. РГМУ. -М., 2001. С. 188-189.
81. Осложненный эхинококкоз легких / С.З. Магомедов, А. М. Мура-чуев, М.М. Омаров, Х.Д. Хайбуллаев // Проблемы эхинококкоза: материалы международной научно-практической конференции. Махачкала, 2000. — С. 92. (94г)
М. Мура-чуев, М.М. Омаров, Х.Д. Хайбуллаев // Проблемы эхинококкоза: материалы международной научно-практической конференции. Махачкала, 2000. — С. 92. (94г)
82. Особенности клиники осложненного эхинококкоза у детей / A.A. Гумеров, Ш.С. Ишимов, Р.Ш. Хасанов и др. // Неотложные состояния у детей: материалы Шестого конгресса педиатров России. — М., 2000.-С. 25.
83. Особенности эхинококкоза у детей / H.A. Шарипов, С.П. Пата-хов, Г.А. Гаджимирзаев и др. // Настоящее и будущее детской хирургии: матер, юбил. конф. Детских хирургов, посвящ. 70- летию кафедры хир. Болезней дет. Воз. РГМУ. М., 2001. — С. 291-292.
84. Особенности забрюшинного доступа при видеоретроперитонео-скопических операциях у детей / А.Г. Цирьяк, В.У. Сатаев, И.А. Мам-леев и др. // Детская хирургия.- 2008.- №1.-С.21-25.
85. Полиморфизм гена аполипопротеина Е АРОЕ в популяциях России и сопредельных стран / С.А. Боринская и др. // Генетика. 2007. -Т. 43, № 10.-С. 1434-1440.
86. Полиморфизм генов биотрансформации ксенобиотиков и антиок-сидантной защиты / Д. Г. Янбаева, Г.Ф. Корытина, Ш.З. Загидуллин, Т.В. Викторова // Молекулярная медицина. 2005. — № 2. — С. 58-64.
Г. Янбаева, Г.Ф. Корытина, Ш.З. Загидуллин, Т.В. Викторова // Молекулярная медицина. 2005. — № 2. — С. 58-64.
87. Порошенко, Г.Г. Геном человека / Г.Г. Порошенко, С.Н. Горькова //Природа. 1989. -№3.~ С. 3-12.
88. Прогноз изменения ситуации по эхинококкозу среди населения в Узбекистане / Т.А. Абдиев, Т.А. Вахабов, H.A. Журавлева и др. // Мед. Паразитология. 2000. — № 1. — С. 53-54.
89. Прорыв эхинококковой кисты печени в плевральную полость / А.Т. Пулатов, В.И. Петлах, A.B. Брянцев и др. // Детская хирургия. -2002.-№ 1.-С. 41-44.
90. Пулатов А.Т. Эхинококкоз почек у детей/А.Т. Пулатов// Вестник хирургии. -1984. -№ 6.- C.78-8L.
91. Пулатов, А.Т. Ошибки при диагностике и лечении эхинококкоза у детей / А.Т. Пулатов // Детская хирургия. 1998. — № 4. — С. 23-27.
92. Пулатов, А.Т. Анафилактический шок при разрыве эхинококковой кисты у детей / А.Т. Пулатов // Неотложные состояния у детей: матер. Шестого конгресса педиатров России. М., 2000. — С. 240.
93. Пулатов, А.Т. Мебендазол, в лечении и профилактике рецидива эхинококкоза печени / А.Т. Пулатов // Детская хирургия. 2004. — № 5.-С. 28-31.
Пулатов, А.Т. Мебендазол, в лечении и профилактике рецидива эхинококкоза печени / А.Т. Пулатов // Детская хирургия. 2004. — № 5.-С. 28-31.
94. Пулатов, А.Т. О хирургии эхинококкоза у детей / А.Т. Пулатов, Т.А. Абдуфатаев // 30 лет детской хирургии Таджикистана: сборник науч.-практич. работ. Душанбе, 1994. — С. 171-180.
95. Пышкин, С.А. Эхинококкоз печени, осложненный билиарным циррозом и портальной гипертензией / С.А. Пышкин, Д.А. Борисов,
96. B.В. Волков // Клиническая медицина. 1997. — № 12. — С. 63-64.
97. Распространенность эхинококкоза в Башкортостане / Г.З. Хазиев, A.C. Сагитова, И.Р. Гайнулина, Р.Х. Шангареева // Теория и’ практика борьбы с паразитарными болезнями (зоонозы): матер, докл. научной конф. М, 2002. — Вып. 3. — С.352-353.
98. Ревазова, Ю.А. Генетические подходы к оценке безопасности факторов среды обитания человека / Ю.А. Ревазова, B.C. Журков // Вестник РАМН.-2001.-№ 10.’-С. 77-80.
99. Ю1.Ревич, Б.А. Загрязнение окружающей среды и здоровье населения.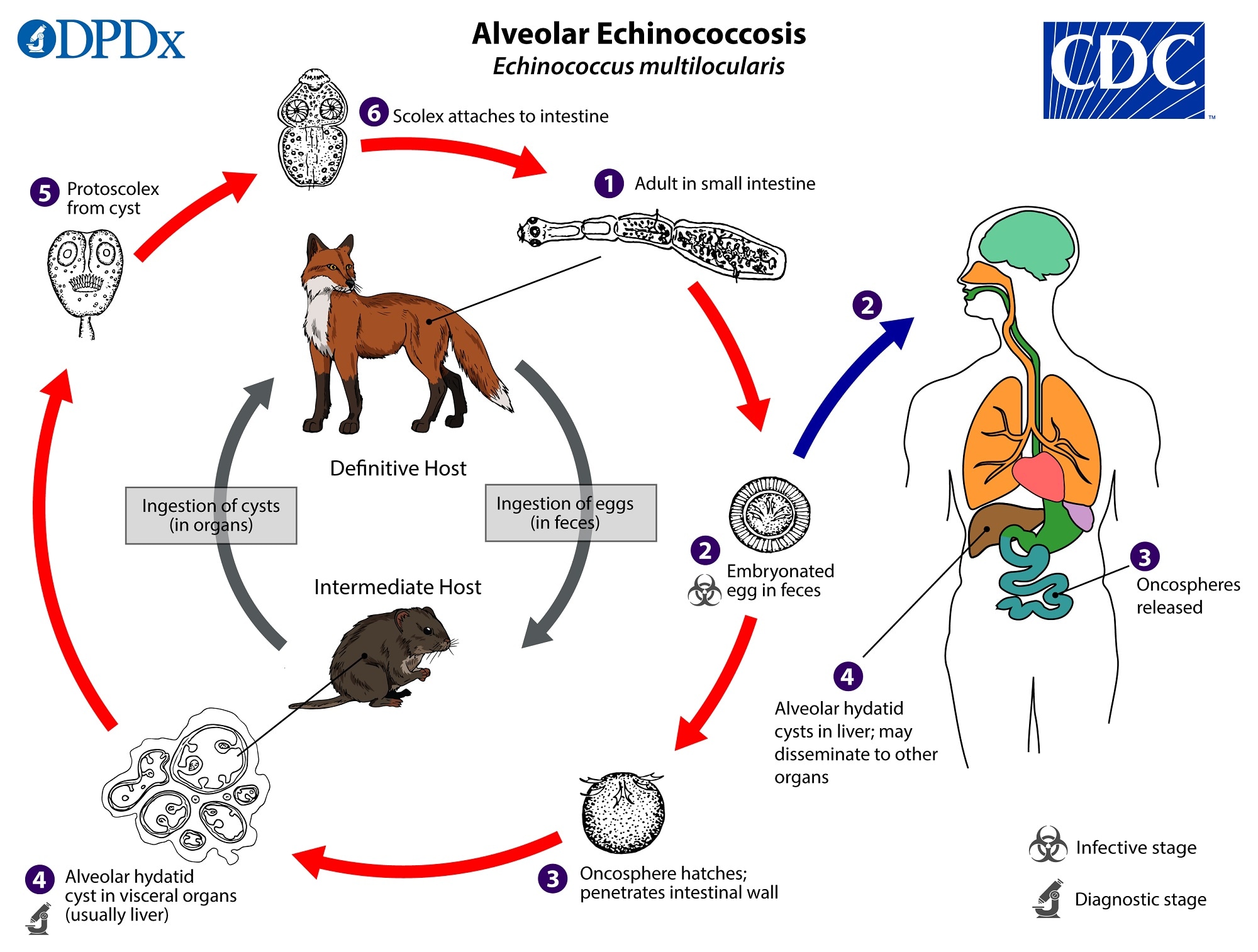 Введение в экологическую эпидемиологию / Б.А. Ревич. М.: МНЭПУ, 2001.-263 с.
Введение в экологическую эпидемиологию / Б.А. Ревич. М.: МНЭПУ, 2001.-263 с.
100. Результаты хирургического лечения эхинококкоза печени у детей / Б.К. Дженалаев, В.И. Котлобовский, С.П. Досмагамбетов и др. // Детская Хирургия,- 2003,- №5.-Ç.17-20.
101. Романенко, H.A. Гельминтозы / H.A. Романенко // Медицинская газета. 1996. — № 52. — С. 56. .
102. Романенко, H.A. Проблема эхинококкозов в Российской Федерации / H.A. Романенко, Г.И. Подопригора, Д.А. Чистяков // Журнал микробиологии, эпидемиологии и иммунобиологии. — 1994. № 2. — С. 43-45.
103. Сибиряк, C.B. Цитохром Р450 и иммунная система / C.B. Сибиряк, В.А. Вахитов, H.H. Курчатова. Уфа, 2003. — 210 с.
104. Симбирцев, A.C. Функциональный полиморфизм генов регуля-торных молекул воспаления / A.C. Симбирцев, А.Ю. Громова // Цито-кины и воспаление. 2005. — Т. 4, № 1. — С. 3-10.
105. Современные технологии диагностики и лечения эхинококкоза печени у детей / И.В. Бурков, А.Н. Лотов, А.К. Коновалов и др. // Современные технологии в педиатрии и детской хирургии: материалы 3 Росс. Конгресса. М., 2004. — С. 434.
Конгресса. М., 2004. — С. 434.
106. Современные технологии эндовидеохирургического лечения детей с простыми кистами почек / A.A. Гумеров, А.Г. Цирьяк, Х.Ю. Еникеев и др. // Современные технологии в педиатрии и детской хирургии: матер. 3 Рос. Конгресса.-М., 2004.-С. 552.
107. Сочетанный эхинококкоз легких и печени у детей / М.М. Алиев,
108. A.Т. Аллаберганов, А.И. Икрамов, Н.Р. Сабирджанов // Детская хирургия. 2000. — № 6. — С. 18-22.
109. Сравнительная оценка заболеваемости детей города Уфы по данным официальной статистики и выборочных исследований / Э.И. Эт-кина, З.А. Хуснутдинова, И.М. Харисова и др. // Здравоохранение Башкортостана. 1997. — № 4. — С. 8-9.
110. Сулейманова, Г.Ф. Распространенность и меры борьбы с эхино-коккозом в Республике Башкортостан / Г.Ф. Сулейманова // Пути повышения эффективности АПК в условиях вступления России в ВТО: матер, междунар. Науч.-практич. конф. -М., 2003. С. 185.
111. Тиходеев, С.А. Эхинококкоз позвоночника / С.А. Тиходеев, H.A. Советова, С.Н. Миролюбов //Вестник рентгенологии и радиологии. — 1995.-№3.-С. 53-56.
Тиходеев, H.A. Советова, С.Н. Миролюбов //Вестник рентгенологии и радиологии. — 1995.-№3.-С. 53-56.
112. Тканевые гельминтозы у взрослых и детей: методические рекомендации / М.М. Антонов, Л.П, Антыкова, И.В. Бабаченко, В.П. Лаврова. СПб., 2004. — 38 с.
113. Трудности диагностики осложненного эхинококкоза у детей /
114. B.В. Паршиков, Ю.П. Бирюков, Н.В. Козулина, Л.П. Привалова // Современные технологии в педиатрии и детской хирургии: матер. III Рос. Конгресса. М., 2004. — С. 484.
115. Тумольская, Н.И. Клинические аспекты проблемы эхиноккозов и пути ее решения / Н.И. Тумольская // Мед паразитол. 1992. — №5-6.1. C.5-9.
116. Флетчер, Ф. Клиническая эпидемиология: основы доказательной медицины / Ф. Фледчер, С. Фледчер, Э. Вагнер.- М.: пер. с англ. Медиа Сфера, 1998.-3 52с.
117. Хирургическое лечение дренировавшегося в бронх эхинококка легкого / Э.С. Исламбеков, Д.А.’Исмаилов, З.К. Гафуров, В.Р. Акмеев // Хирургия. 2001. — № 8. — С. 33-36.
118. Хирургическое лечение эхинококкоза с учетом кислотности желудка у детей /A.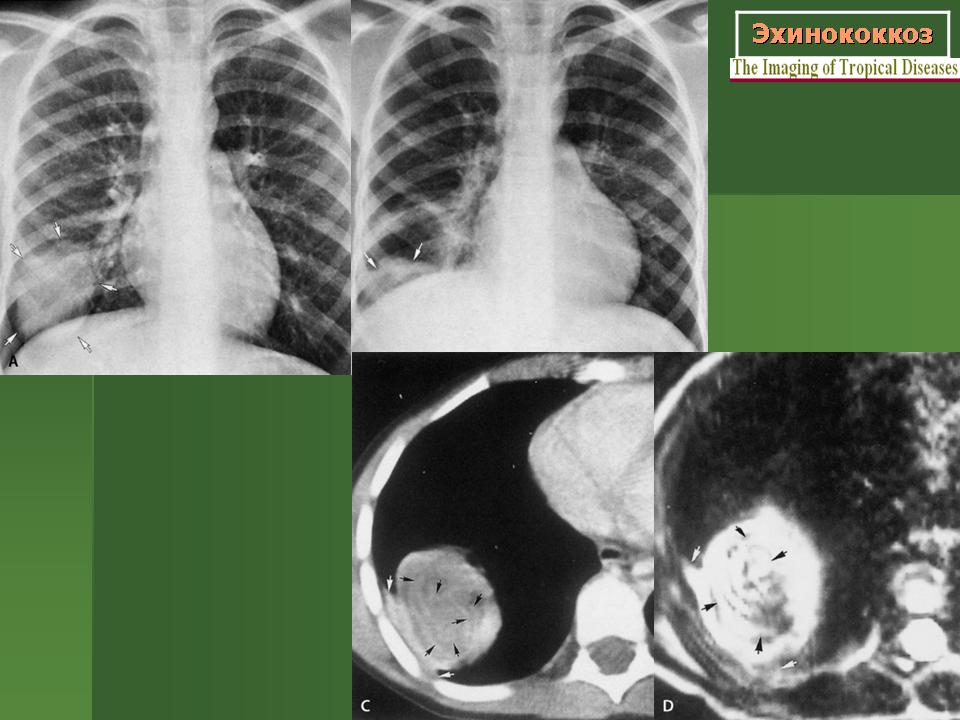 M. Шамсиев, Ж.А. Шамсиев, У.Б. Гафаров, А.К. Шахриев // Вестник педиатрической академии.-СПБ., 2007.- №6.-С. 131-132.
M. Шамсиев, Ж.А. Шамсиев, У.Б. Гафаров, А.К. Шахриев // Вестник педиатрической академии.-СПБ., 2007.- №6.-С. 131-132.
119. Черкасский, Б.Л. Понятие «риск» в эпидемиологии /Б.Л. Черкасский // Эпидемиол. и инфекционные болезни. 2006. — № 4. — С. 5-10.
120. Черникова, Е.А. Современное систематическое положение, распространение и изменчивость Echinococcus spp. /Е.А. Черникова// Мед. паразитол. 2005. — № 3. — С. 49-53.
121. Шангареева, Р.Х. Лапароскопические эхинококэктомии печени у детей: автореф. дис. . канд. мед. наук. Уфа, 2000. — 46 с.
122. Шангареева, Р.Х. Современный подход к хирургическому лечению эхинококкоза у детей / Р.Х. Шангареева // Современные проблемы общей, медицинской и ветеринарной паразитологии: труды IV Междунар. научной конф. — Витебск, 2004. С. 182.
123. Шарипов, A.M. Оптимизация диагностики и лечения больших и гигантских эхинококковых кист легких у детей: автореф. дис. . канд. мед. Наук. Уфа, 2007. — 22 с.
124. Щербаков, A.M. Эхинококкозы человека: роль антигенов гисто-совместимости в реализации инвазии и особенностях их течения /
125. A.M. Щербаков // Мед. паразитол. 1993. — № 5. — С. 13-18.
A.M. Щербаков // Мед. паразитол. 1993. — № 5. — С. 13-18.
126. Эволюция методов хирургического лечения эхинококкоза печени / Ю.Л. Шевченко, С.С. Харнас, А.В. Самохвалов, А.Н.Лотов // Хирургия. 2004. — № 7. — С. 49-53.
127. Эпидемиологические аспекты эхинококкоза / Ш.И. Каримов, Х.Т. Нишанов, А.Р. Ешанов, Б.Д. Дурманов // Хирургия. 1998. — № 7. — С. 37-39.
128. Эргашев, Н.Ш. Течение эхинококкоза легких у детей / Н.Ш. Эр-гашев, Б.Т. Пирназаров // Современныве технологии в педиатрии и детской хирургии: матер. III Рос. Конгресса. М., 2004. — С.339.
129. Эхинококковые поражения сердца и осложнения у детей / П.Н. Гребнев, Л.Н. Миролюбов, Г.И. Харитонов, А.А. Костеромин // Казанский мед. Журнал. 2006. — Т. 87, прил. — С. 23-24.
130. Эхинококкоз людей и животных в Ставропольском крае / Н.Г. Ковалев, Е.О. Назарова, Г.В. Шамраева и др. // Мед. паразитол. — 2003.-№3.-С. 47-48.
131. Эхинококкоз органов грудной полости / Н.В. Чебышев, А.В. Стреляева, А.Г. Маленков и др.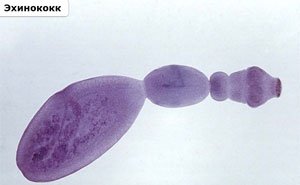 . М.: Медицина, 2002. — 416 с.
. М.: Медицина, 2002. — 416 с.
132. Эхинококкоз печени и легких / Б.К. Дженалаев, С.Н. Дисмаганбе-тов, Д.Б. Дженалаев и др. // Современные технологии в педиатрии и детской хирургии: материалы 2.Росс, конгресса. М., 2003. — С. 389390.
133. A correlative study of ultrasound with serology in an area in China co-endemic for human alveolar and cystic echinococcosis / Y.R. Yang, P.S.
134. Craig, A. Ito et al:. // Trop. Med.’ Int. Health. 2007. — Vol. 12, N 5. — P. 637-46.
135. Alcamo, I.E. DNA Technology / I.E. Alcamo. London: Harcourt Academic Press, 2001.-157 p.
136. Autrup, H. Genetic polymorphysms in human xenobiotica metabolizing enzymes as suscectibility factors in toxic response / H. Autrup // Mutat. Res. 2000. — Vol. 464, N 1. — P. 65-76.
137. Bilateral hydatid cyst of pulmonary arteries: MR and CT findings / D. Yaque, M.P. Lozano, C. Lample et al. // Europ. Radiol. 1998. — Vol. 8, N7.-P. 1170-1178.
138. Chrieki, M. Echinococcosis-an emerging parasite in the immigrant population / M.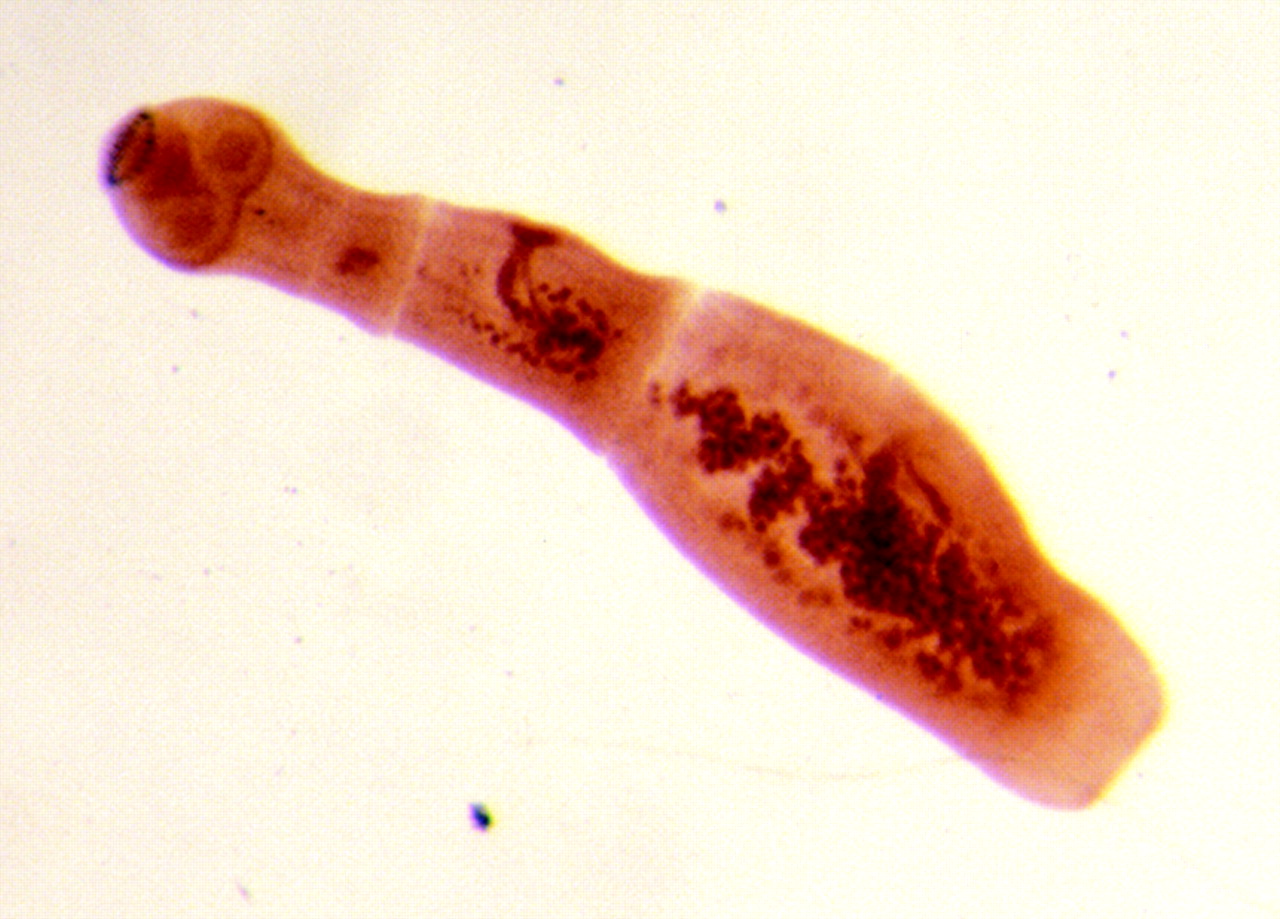 Chrieki // Am. Fam. Physician. 2002. — Vol. 66, N 5. — P. 817-20.
Chrieki // Am. Fam. Physician. 2002. — Vol. 66, N 5. — P. 817-20.
139. Cirenei, A. Evolution of surgery for liver hydatidosis from 1950 to today: analysis ofapersonal experience / A. Cirenei, I. Bertoldi // World J. Surg.-2001.-Vol. 25, N1.-P. 87-92.
140. Community surveys and risk factor analysis of human alveolar and cystic echinococcosis in Ningxia Hui Autonomous Region, China / Y.R. Yang, T. Sun, Z. Li et al. // Bull! World Health Organ. 2006. — Vol. 84, N9.-P. 714-21.
141. Computed tomography of complicated pulmonary hydatid cyst by rupture in the bronchi / A. Zidi, K. Ben Miled-Mrad, S. Hantous-Zannad et al. // J. Radiol. 2007. — Vol. 88, N 1. — P. 59-64.
142. Coskun, I. The rupture of hepatic hydatid disease into the right hepatic vein and bile ducts: a case report / I. Coskun, M. Esenturk, Y. Yoruk // Hepato-gastroenterology. 1996. — Vol. 43, N 10. — P. 1006-1008.
143. Cost-effective and time—saying surgical treatment of pulmonary hydatid cysts with multiple localization / S. Ceran, G.S. Sunam, N. Gormus et al. // Surg. Today. 2002. — Vol. 32, N 7. — P. 573-6.
Ceran, G.S. Sunam, N. Gormus et al. // Surg. Today. 2002. — Vol. 32, N 7. — P. 573-6.
144. Costo-vertebral collection complicating multifocal echinococcosis: surgical drainage via an anterior approach / M. Kolsi, M. Ghorbel, M. Ab-dennadher et al. // Rev. Mai. Respir. 2005. — Vol. 22, N 4. — P. 673-6.
145. Craig, P.S. Echinococcosis: disease, detection and transmission / P.S. Craig, M.T. Rogan, M. Campos-Ponce // Parapsychology. 2003. — Vol. 127.-P. 5-20.
146. Cystic echinococcosis in children in Tunisia: fertility and case distribution of hydatid cysts / M. Oudni-M’Rad, S. M’Rad, M. Gorcii et al. // Bull. Soc. Pathol. Exot. 2007. — Vol. 100, N 1. — P. 10-3.
147. Cystic echinococcosis in Jordan: socioeconomic evaluation and risk factors / M.A. Nasrieh, S.K. Abdel-Hafez, S.A. Kamhawi et al. // Parasitol. Res. 2003. — Vol. 90. — P. 456-66.t
148. Cystic echinococcosis in thé Campania region (southern Italy) / V. Veneziano, L. Rinaldi, G. Apicella et al. // Parasitologia. 2004. — Vol. 46, N4.-P. 449-451.
2004. — Vol. 46, N4.-P. 449-451.
149. Darwish, B. Clinical and radiological manifestations of 206 patients with pulmonary hydatidosis over a ten-year period / B. Darwish // Prim. Care Respir. J. 2006. — Vol. 15, N 4. — P. 246-51.
150. Diagnosis and treatment of hydatid cysts of the liver. Apropos of 87 cases operated on between 1980 and 1992 / M. Daher, A. Abi Akl, Z. Rassi et al. // J. Med. Liban. 1996. — Vol. 44, N 3. — P. 121-128.
151. Discriminative quantification of cytochrome P4502D6 and 2D7/8 pseudogene expression by TaqMan real-time reverse transcriptase polymerase chain reaction / K. Endrizzi et al. // Anal. Biochem. 2002. -Vol. 300, N2.-P. 121-31.
152. Dowling, P.M. Risk factors associated with human cystic echinococcosis in Jordan: results of a case-control study / P.M. Dowling, M.N. Abo-Shehada, P.R. Torgerson // Ann. Trop. Med. Parasitol. 2000. — Vol. 94. -P. 69-75.
153. Echinococcosis hydatidosis in children: combined medical and surgical treatment. Ospedale Pediátrico Bambino Gesu, IRCCS, Roma / A. Inserra, G. Ciprandi, M. Sommi et al. // J. Parasitología. 1994. — Vol. 36, N3.-P. 243-9.
Ospedale Pediátrico Bambino Gesu, IRCCS, Roma / A. Inserra, G. Ciprandi, M. Sommi et al. // J. Parasitología. 1994. — Vol. 36, N3.-P. 243-9.
154. Echinococcosis/hydatidosis in western Iran / A. Dalimi, G. Motamedi, M. Hosseini et al. // Vet. Parasitol. 2002. — Vol. 30. — P. 161-171.
155. Echinococcus cyst perforation into the colon / G. Stoyanov, A. Angelov, P. P’rvanov, H. Damyañov // Khirurgiia (Sofia). 1998. — Vol. 52, N5.-P. 55.
156. Echinococcus granulosus: Molecular Cloning and Phylogenetic Analysis of an Inducible Glutathion-S-Transferase / V. Fernandez et al. // Exp. Parasitol. 2000. — Vol. 96. — P. 190-194.
157. Eckert, J. Intraspecific variation of Echinococcosis granulosus and related species with emphasis on their infectivity to humans / J. Eckert, R.C. Thompson // Acta Tropica. 1997. — Vol. 64, N 1-2. — P. 19-34.
158. Effect of capitonnage and cystotomy on outcome of childhood pulmoinary hydatid cysts / A. Kosar, A. Orki, G. Haciibrahimoglu et al.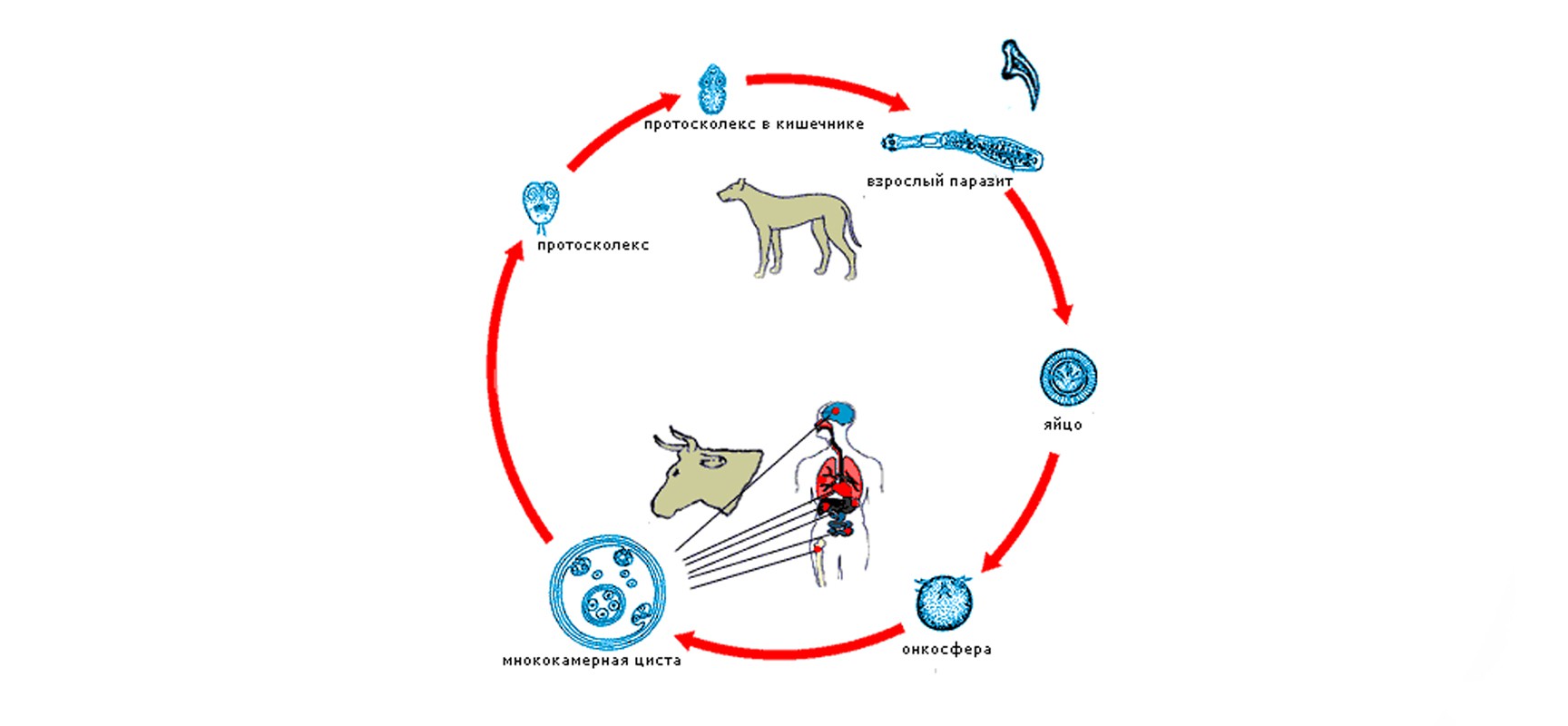 // J. Thorac. Cardiovasc. Surg. 2006. — Vol. 132, N 3. — P. 560-4.
// J. Thorac. Cardiovasc. Surg. 2006. — Vol. 132, N 3. — P. 560-4.
159. Elburson, M. Surgical management of pulmonary hydatid cysts in children / M. Elburson, E.A. Gani // J. Thoraces. 1995. — Vol. 50, N 4. -P. 396-8.
160. Genetic variation and epidemiology of Echinococcosis granulosus in Argentina / M.C. Rozenzvit, L.H. Zhang, L. Kamenetzky et al. // Parasitology. 1999. — Vol. 118. — P. 523-530.
161. Genotyping of human cystic echinococcosis in Xinjiang, PR China / J. Bart, M. Abdukader, Y. Zhang et’al. // Parasitology. 2006. — N 1. — P. 19.
162. Gottstein, B. Association between HLA-DR13 and susceptibility to alveolar echinococcosis / B. Gottstein, F. Bettens // J. Infect. Dis. 1994. -Vol. 169.-P. 1416-7.
163. Greulich, T. Obstructive jaundice caused by spontaneous rupture of an
164. Echinococcus granulosus cyst into the bile duct system / T. Greulich, B. Kohler // Z. Gastroenterol. 2000. — Vol. 38, N 4. — P. 301-6.
165. Human cystic echinococcosis in Kyrgystan: an epidemiological study / P.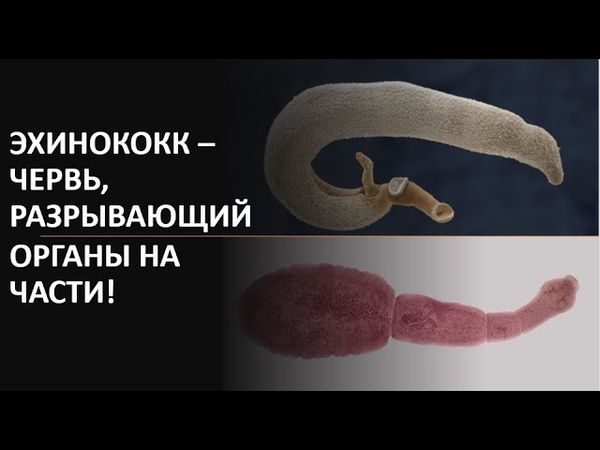 R. Torgerson, R.R. Karaeva, N. Corkeri et al. // Acta Tropica. 2003. -Vol. 85.-P. 51-62.r
R. Torgerson, R.R. Karaeva, N. Corkeri et al. // Acta Tropica. 2003. -Vol. 85.-P. 51-62.r
166. Human hydatidosis granulosus in greater Cairo, Egypt: with general review / B.B. Ibrahim, F.M. Haridy, M.M. Hegazi, T.A. Morsy // J. Egypt. Soc. Parasitol. 2007. — Vol. 37, N 2. — P. 681-8.
167. Hydatid cyst of the heart and vessels, four cases / H. Ghrairi, M.A. Khouadja, M. Abouda et al. // Presse Med. 2005.-Vol. 34, N 2. -P. 1014.
168. Hydatid cyst of the kidney: diagnosis and treatment / K. Nomura, Y. lino, K. Kodera, J. Suzuki // Nippon Jibiinkoka Gakkai Kaiho. 2001. -Vol. 104, N9.-P. 843-51.i
169. Hydatid disease of the liver’in children: evaluation of surgical treatment / F. Celebi, A.B. Salman, F. Erdogan et al. // Int. Med. Res. 2002. -Vol. 30, N1.-P. 66-70
170. Initial sequencing and analysis of the human genome / E.S. Lander et al. // Nature. -2001. Vol. 409, N 6822. — P. 860-921.
171. Intestinal protozoan infections and echinococcosis in the inhabitants of Dornod and Selenge, Mongolia / H.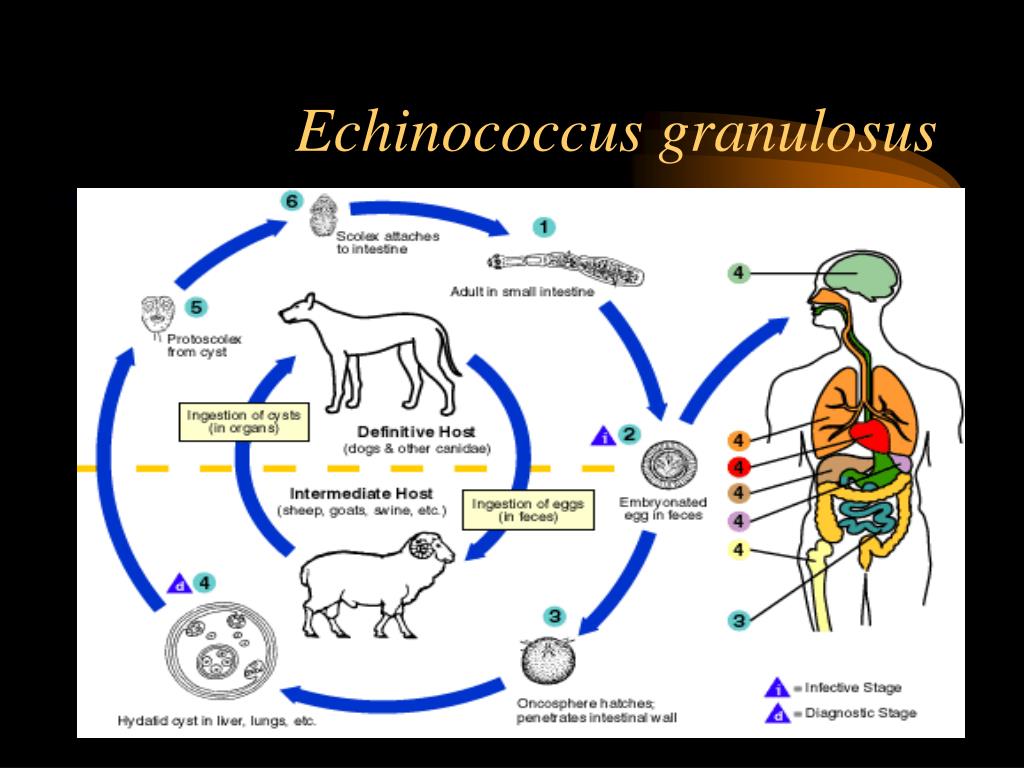 Sun, Y. Jae-Ran, K. Jong-Il et al. // Korean J. Parasitol. 2006. — Vol. 44, N 2. — P. 171-174.
Sun, Y. Jae-Ran, K. Jong-Il et al. // Korean J. Parasitol. 2006. — Vol. 44, N 2. — P. 171-174.
172. Isolated echinococcal cyst of the Kidney / G. Schoencich, D. Helfmack, H. Buszello, Sc. Muller // Scand. J. Urol. Nephrol. 1997. — Vol. 31, N I. — P. 95-8.
173. Kalinowslca-Nowak, A. Current principles for diagnosis and treatmentof hydatid disease / A. Kalinowska-Nowak, C. Begejowicz // Przegl. Lek. -2001,-Vol. 58, N3.-P. 143-6. •
174. Khuroo, M.S. Hydatid disease / M.S. Khuroo // Indian J. Gastroenterol. 2001. — Vol. 20. — P. 39-43.
175. Laparoscopic treatment of hydatid cyst of the liver in children. A report on 34 cases / K. Maazoun, M. Mekki, F.Z. Chioukh et al. // J. Pedi-atr. Surg. 2007. — Vol. 42, N 10. — P. 1683-6.
176. Macpherson, C.N. Application of ultrasound in diagnosis, treatment, epidemiology, public health and control of Echinococcus granulosus and E. muitilocularis / C.N. Macpherson, B. Bartholomot, B. Frider // Parasitol. -2003,-Vol. 127.-P. S21-35.
S21-35.
177. Mathew, C.C. The isolation of high molecular weight eucariotic DNA / C.C. Mathew // Methods in Molecular Biology / ed. J.M. Walker. N. Y.; London, 1984.-Vol. 2.-P. 31-34.
178. McManus, D.P. A molecular genetic survey indicates the presence of a single homogeneous strain of Echinococcosis granulosus in north-western China / D.P. McManus, Z. Ding, J. Bowles // Acta Tropica. 1994. — Vol. 56, N 1.-P. 7-14.
179. Nebert, D.W. Polymorphisms in drug-metabolizing enzymes: What is their clinical relevance and Why do they exist? / D.W. Nebert // Am. J. Hum. Genet. 1997. — Vol. 60. — P. 265-271.
180. Nott, D.B. Massive metastatic pulmonary hydatidosis from a primary hepatic cyst in a child / D.B. Nott // ANZ J. Surg. 2002. — Vol. 72, N 5. -P. 377-9
181. Open method versus capitonnage in management of hepatic hydatidosis in children / A.S. Fchursheed, A.W. Abrar, H.N. Tariq, B. Shams // Pe-diatr. Surg. Int. 2001. — Vol. 17, N 5-6. — P. 382-5.
182. Pavanello, S. Biological indicators of genotoxic risk and metabolic polymorphisms / S. Pavanello, E; Clonfero // Mutat. Res. 2000. — Vol. 463, N3.-P. 285-308.
Biological indicators of genotoxic risk and metabolic polymorphisms / S. Pavanello, E; Clonfero // Mutat. Res. 2000. — Vol. 463, N3.-P. 285-308.
183. Petersen, J.E. Echinococcus multifocal. Epidemiology, clinical findings and treatment / J.E. Petersen, C.M. Kapel, P. Deplazes // Ugeskr. Lae-ger. 2001. — Vol. 163, N 3. — P. 275-7.
184. Pfost, D.R. A SNPshot: pharmacogenetics and the future of dmg therapy / D.R. Pfost, M.T. Boyce-Jacino, D.M. Grant // Trends Biotechnol. -2000.-Vol. 18.-P. 334.t
185. Quinnell, R.J. Genetics of susceptibility to human helminth infection / R.J. Quinnell//Int. J. Parasitol.- 2003. -Vol. 33, N 11.-P. 1219-31.
186. Resistance/susceptibility to Echmococcus multilocularis infection and cytokine profile in humans. II. Influence of the HLA B8, DR3, DQ2 haplo-type / V. Godot, S. Harraga, I. Beurton et al. // Clin. Exp. Immimol. -2000.-Vol. 121.-P. 491-498.
187. Risk factors associated with human cystic echinococcosis in Florida, Uruguay: results of a mass screening study using ultrasound and serology / C. Carrnona, R. Perdomo, A. Carbo et al. // Am. J. Trop. Med. Hyg. -1998.-Vol. 58.-P. 599-605.
Carrnona, R. Perdomo, A. Carbo et al. // Am. J. Trop. Med. Hyg. -1998.-Vol. 58.-P. 599-605.
188. Risk factors for hydatidosis in children of rio negro province, argentina; a study of cases and controls / E. Kepid Larrieu, M. Costa, M. Del Caprio et al. // XX-th International Congress Of Hydatydology (Turkey). -Kusadasi, 2001.-P. 201.t
189. Santic, Z. Clinico-epidemiologic aspects of pulmonary echinococcosis in western Herzegovina from 1969 to 1998 / Z. Santic // Med. Arh. 2001. -Vol. 55, N2.-P. 97-9.
190. Severe anaphylactic shock in a patient with a cystic liver lesion / P. Wellhoener, G. Weitz, W. Bechstein et al. // Intens. Care Med. 2000. -Vol. 26, N 10.-P. 1578.
191. Study on immunobiology in! endoparasites of public health interest: echinococcosis-hydatidosis / M. onchedda, G. Bortoletti, A.R. Ecca et al. // Parassitologia. 2001. — Vol. 43′. — P. 11-9.
192. Surgical Treatment of Pulmonary Hydatid Disease in Chidren: Report of 122 Cases / M. Celik, C. Senol, M. Keles et al. // J. Pediatr. Surg. -2000. Vol. 35, N 12. — P. 1710-1713.
Senol, M. Keles et al. // J. Pediatr. Surg. -2000. Vol. 35, N 12. — P. 1710-1713.
193. Surgical approach of pulmonary hydatidosis in childhood / I.C. Kurk-cuoglu, A. Eroglu, N. Karaoglanoglu et al. // Int. J. Clin. Pract. 2005. -Vol. 59, N 2. — P. 168-72.
194. Surgical therapy of cystic echinococcosis of the liver / H. Bektas, F. Lehner, U. Werner et al. // Zentralbl. Chir. 2001. — Vol. 126, N 5. — P. 369-73.
195. Surgical treatment of pulmonary hydatid cysts in childhood / E.H. Kabiri, M. Kabiri, F. Atoini et al. // Arch. Pediatr. 2006. — Vol. 13, N 12.-P. 1495-9.
196. Surgical treatment of pulmonary hydatid cysts in children / S. Topcu, L.C. Kurul, I. Tastepe et al. // J. Thorac. Cardiovasc. Surg. 2000. — Vol. 120,N6.-P. 97-101.
197. Surgical treatment of pulmonary hydatid cysts: is capitonnage necessary? / A. Zurna, M.A. Yilmaz, G. Haciibrahimoglu et al. // Ann. Tho-rac.Surg. 2002. — Vol. 74, N1. — P. 191-5.
198. Surgical treatment of pulmonary hydatid disease: a comparison of children and adults / S.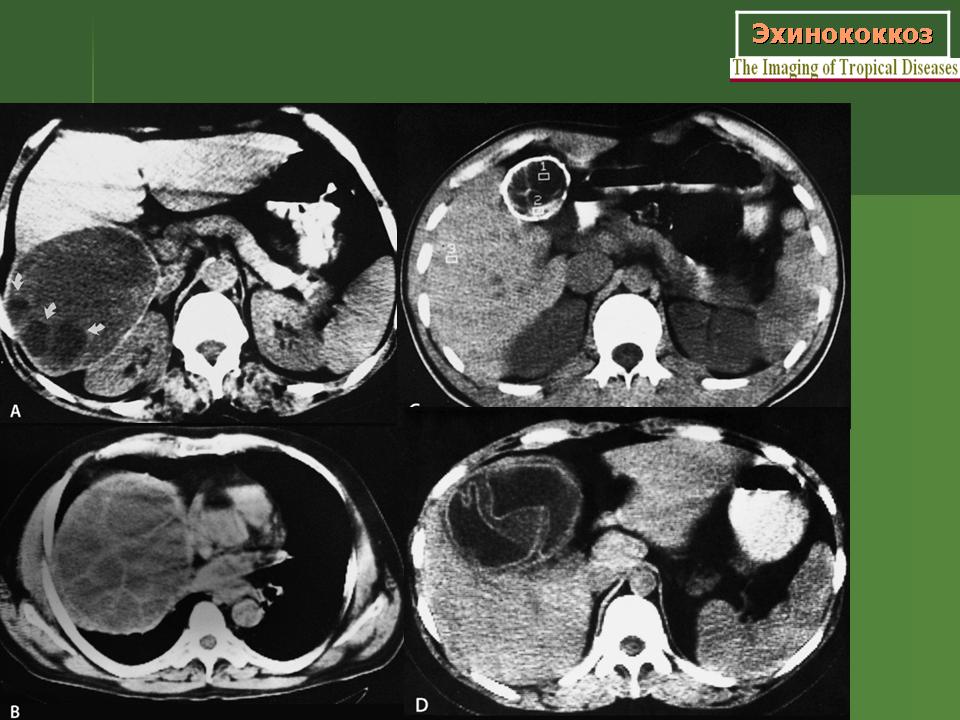 I. Dincer, A. Demir, A. Sayar et al. // J. Pediatr. Surg. 2006. — Vol. 41, N 7. — P. 1230-6.
I. Dincer, A. Demir, A. Sayar et al. // J. Pediatr. Surg. 2006. — Vol. 41, N 7. — P. 1230-6.
199. The hydatid cyst of the lung in children: 54 cases / K. Boussetta, N. Siala, I. Brini et al. // Tunis Med. 2005. — Vol. 83, N 1. — P. 24-7.
200. Thompson, R.C. Towards a taxonomic revision of the genus Echinococcus / R.C. Thompson, D.P. McjManus // Trends Parasitol. 2002. — Vol. 18.-P. 452-457.
201. Thoracoscopic treatment of pulmonary hydatid cyst in a child / M.S. Mallick, A. Al-Qahtani, M.M. Al-Saadi, A.A. Al-Boukai // J. Pediatr. Surg.- 2005. Vol. 40, N 12. — P. 35-7.
202. Traumatic rupture of a pulmonary hydatid cyst: a case report / E. Sa-hin, M. Kaptanoglu, A. Nadir, C. Ceran // Ulus. Travma Acil Cerrahi Derg.- 2006. Vol. 12, N 1. — P. 71-5.
203. Treatment methods in multiple hepatic, pulmonary and pleural hydati-dosis / N. Galie, R. Stoica, G. Cadar et al. // Pneumologia. 2001. — Vol. 50, N1.-P. 44-6.
204. Uncommon locations of hydatid disease: CT appearances / K. L. Gos-sios, D.S. Kontoyiannis, M. Dascalogiannaki, N.C. Gourtsoyiannis // Eur. Radiol. 1997. — Vol. 7. — P. 1303-1308.
L. Gos-sios, D.S. Kontoyiannis, M. Dascalogiannaki, N.C. Gourtsoyiannis // Eur. Radiol. 1997. — Vol. 7. — P. 1303-1308.
205. Vaos, G. Bronchogenic cyst(‘of the lung mimicking a pulmonary hydatid cyst in a child / G. Vaos, N. Zavras, G. Antypas // Pediatr. Surg. Int. -2005. Vol. 21, N 5. — P. 383-5.
206. White, T.J. The future of PCR technology: diversification of technologies and applications / T.J. White // Trends Biotechnol. 1996. — Vol. 14.-P. 478.
207. Zampoli, M. Conservative management of a ruptured pulmonary hydatid cyst / M. Zampoli, H. Zar // Pediatr. Pulmonol. 2007. — Vol. 42, N 12.-P. 1229-32.
Простым языком об эхинококкозе | ГБУЗ ТО «Областная инфекционная клиническая больница»
Уважаемые посетители сайта! Предлагаем ознакомиться с одним из паразитарных заболеваний человека — эхинококкозе. Читайте о причинах, методах лечения и профилактике данного заболевания.
Эхинококкоз относят к одному из наиболее тяжёлых паразитарных заболеваний человека и животных, приводящих к инвалидности, развивающийся при внедрении и росте в различных органах (печень, легкие, почки, средостение и др. ) личинки ленточного глиста — эхинококка Echinococcus granulosus.
) личинки ленточного глиста — эхинококка Echinococcus granulosus.
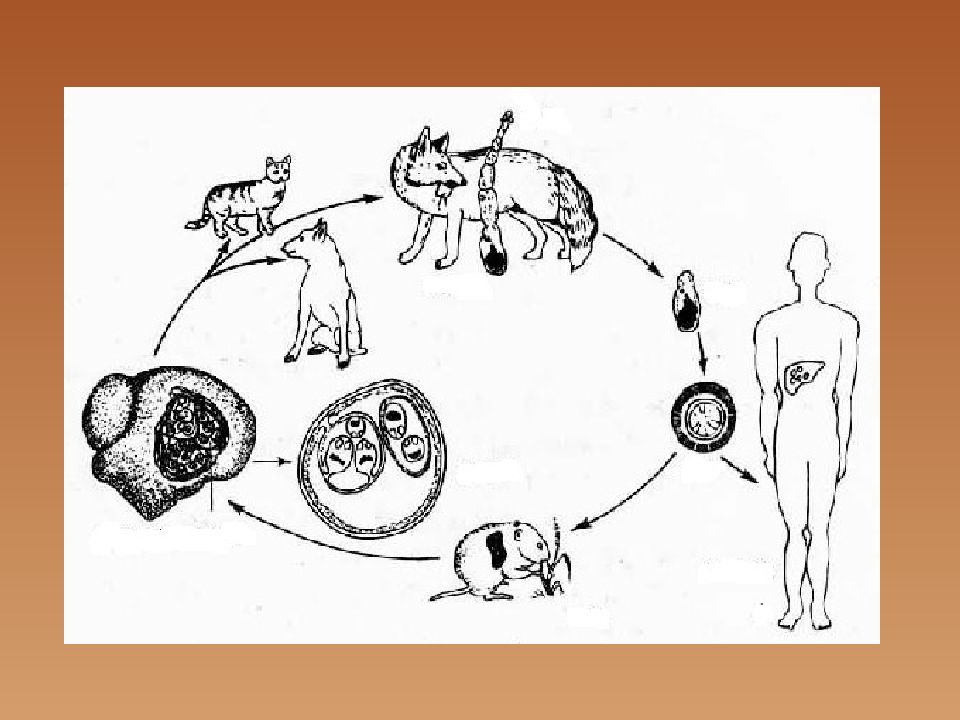
Первичным хозяином его являются собаки, волки, шакалы, лисы и др. О географической распространённости заболевания может говорить тот факт, что оно не выявлено только в Антарктиде. На территории России, Украины, Молдовы, Казахстана, Кыргыстана, Узбекистана и др. имеются эндемичные очаги эхинококкоза в связи с ориентиром сельского хозяйства на развитие животноводства, главным образом овцеводство.
Хищники заражаются при поедании органов животных, зараженных эхинококком. Из одной финны, попавшей в кишечник, развивается множество ленточных форм гельминта.
Заражённые хищники в дальнейшем служат источником загрязнения яйцами эхинококка пастбищ, водоемов, помещений для животных и жилищ человека.
Заражение домашних собак происходит при кормлении животных сырыми внутренними органами, пораженными эхинококком.
Заражение же человека (как промежуточного хозяина) осуществляется случайно. Чаще всего человек заражается при несоблюдении правил личной гигиены от больных собак и овец, на шерсть которых попадают яйца гельминта от тех же больных собак или употребления зараженной воды, продуктов. Заражение человека чаще наблюдается в очагах поражения животных эхинококкозом (пастухи).
Чаще всего человек заражается при несоблюдении правил личной гигиены от больных собак и овец, на шерсть которых попадают яйца гельминта от тех же больных собак или употребления зараженной воды, продуктов. Заражение человека чаще наблюдается в очагах поражения животных эхинококкозом (пастухи).
Эхинококк представляет собой небольшого червя (до 0,5см). Головка его снабжена присосками и двумя рядами крючьев. Шейка эхинококка очень короткая, а члеников у гельминта бывает всего 3 или 4. Задний членик, самый крупный, составляет более половины тела и считается половозрелым. Отделившись от тела гельминта, он может активно передвигаться.
С момента проглатывания членика или его яиц (т.н. онкосферы) начинается период развития личинки паразита. Пищеварительные соки помогают зародышу освободиться от оболочек и с помощью своих крючьев проникает в слизистую оболочку желудочно-кишечного тракта. Далее, с током крови или лимфы, разносится по органам (печень, легкие, почки, мышцы) и, уже осев в их тканях, превращается в личинку. К концу 2 недели она принимает пузырчатую структуру. Через 5 мес. образовавшийся пузырек имеет в диаметре 5мм. В дальнейшем пузырек растет медленно, годами, и постепенно, спустя 20-25 лет, достигает больших размеров, емкостью 10л и более, чему способствует соединительнотканная капсула со стенками из хитина.
Изменения в организме человека связаны с механическим давлением на органы растущей кисты. Продукты жизнедеятельности паразита раздражают окружающие ткани, вызывая их хроническое воспаление.
Быстрота нарастания симптомов связана с локализацией эхинококка. Так, например, киста, развивающаяся в периферических отделах паренхимы печени, долгие годы может не давать никаких ощущений, если же она развивается вблизи ворот печени, то, сдавливая печеночные ходы, довольно быстро вызывает желтуху, сдавливая воротную вену, приводит к развитию асцита.
Клинические проявления, когда киста достигает значительных размеров или в связи со своим расположением сдавит важный орган и приведет к нарушению его функции.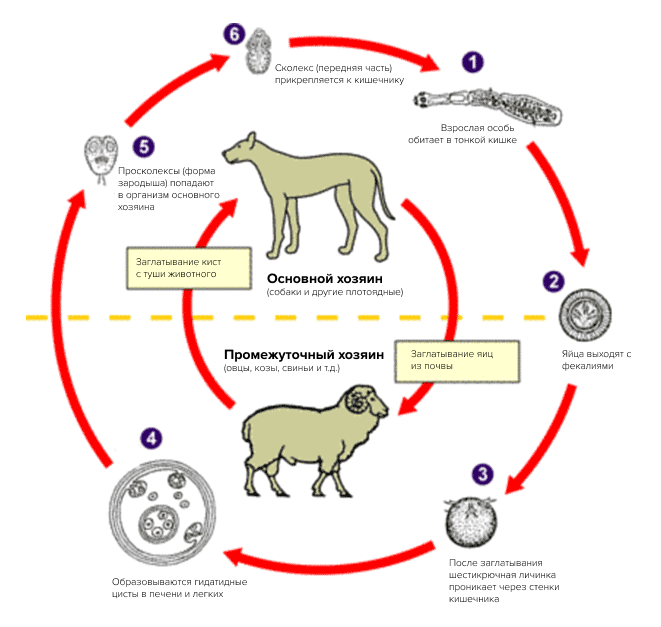 Эхинококковая киста внутренних органов (печень, почки, селезенка и др.) обычно распознается, когда прощупывается тугоэластическая опухоль, а поражение легких, костей определяется на рентгеновских снимках в виде кистозных образований.
Эхинококковая киста внутренних органов (печень, почки, селезенка и др.) обычно распознается, когда прощупывается тугоэластическая опухоль, а поражение легких, костей определяется на рентгеновских снимках в виде кистозных образований.
Важными общими симптомами эхинококкоза являются периодически развивающиеся признаки аллергической реакции (крапивница и др.), что обычно связано с всасыванием эхинококковой жидкости при надрывах оболочки кисты или в результате операции. Для эхинококкоза, как и для других глистных заболеваний, характерно повышения уровня эозинофилов в крови, достигающих 10-25% от всех лейкоцитов.
Основной проблемой выявления эхинококкоза остаётся факт длительного бессимптомного течения. Молодое население, страдающее данной патологией, редко обращается к врачу. При опросе больного трудно выявить факт контакта с больным животным в течение последних 5 лет. Нередко пациенты указывают на контакты подобного рода более 10 лет назад, либо вспомнить о них не могут вообще.
Размеры кист для пациента при их обнаружении являются неожиданностью, кисты вмещают от 1,5 до 6 литров жидкости, достигая размера яблока и даже головы ребенка.
Известен случай, когда у животных финна достигала 64кг, а у человека — более 1кг.
Опасными осложнениями эхинококковой кисты являются нагноение или разрыв ее с обсеменением брюшной, плевральной или какой-либо другой полости. Это возможно при ударе в брюшную полость у детей, например при игре в футбол или во время драки. Возникает анафилактический шок, и мгновенную смерть.
Даже при спасении больного происходит массовое обсеменение брюшной полости дочерними сколексами и дальнейшее развитие множественного эхинококкоза. Иногда это происходит при проведении операции по удалению пузыря. Что влечет за собой повторные операции.
Профилактика очень проста – не кормите собак сырыми органами, пораженными эхинококковыми пузырями ,а тщательно проварите их. Ну и конечно, профилактическое противопаразитарное лечение собак – 2 раза в году. Как все просто!
Лечение. Извлечение эхинококка возможно только оперативным путем. В настоящее время уже используется и считается эффективным специфическое лечение при выявлении маленьких кист.
Профилактикой этого заболевания является, в первую очередь, личная гигиена, особенно после контакта с собаками.
Общественная профилактика предполагает определение бездомных собак, постоянное проведение дегельминтации (противопаразитарное лечение) служебных и сторожевых собак.
Необходима: тщательная экспертиза мяса забитых на бойнях животных. Не следует скармливать мясо зараженных животных собакам, его надо уничтожать.
Эхинококкоз
Эхинококкоз – паразитарный недуг, который часто встречается у людей. По всему земному шару он распространён неравномерно. Частые случаи заболеваемости отмечаются в тех странах, где преобладает с/х деятельность. Эхинококк может атаковать любой орган в теле человека. Развивается эхинококкоз у детей, а также у взрослых людей из различных возрастных групп.
Возбудителями данной болезни являются эхинококки. Они в организме могут паразитировать исключительно в форме личинки. Внешне она выглядит как пузырь, имеющий одну или же несколько камер.
Зрелые паразиты живут в кишечнике животных. Яйца зрелых особей в окружающую среду попадают с выделяемыми каловыми массами. В дальнейшем пути их распространения могут расходиться: некоторую часть яиц эхинококка могут проглотить мелкие грызуны, в частности крысы, мыши, хомяки и прочие. Личинки попадают в кишечник и через его стенки проникают в кровяное русло и перемещаются в печень. Это окончательное место их созревания. Если дикое или домашнее животное съест такого грызуна, то паразиты заразят и его тоже; часть яиц может попасть в кишечник с/х животных вместе с водой, травой или прочими кормами. Личинки также сначала проникают в их кишечник, а из него уже переносятся в прочие органы. Человек может заразиться, если употребит недостаточно обработанное мясо; несоблюдение человеком правил гигиены. Яйца глистов попадают в организм через немытые продукты или руки. После того как личинки попали в кишечник человека, они через его слизистую оболочку попадают в кровь и перемещаются в печень.
Эхинококкоз не является острым недугом, при котором стремительно повышается температура или появляется озноб, сильная боль, тошнота. В этом случае дело обстоит намного сложнее. О том, что он болен, человек может не знать длительное время, так как симптомы недуга могут проявиться далеко не сразу. Клиницисты выделяют несколько форм эхинококкоза. Каждой присуща своя симптоматика. Но существует группа симптомов, которые являются характерными для каждой: периодически у человека возникают сильные головные боли; утомляемость; слабость организма; снижение работоспособности; временное повышение температуры; на кожном покрове появляются мелкоточечные красные пятна.
Эхинококкоз печени — форма недуга, которая наиболее часто развивается у людей. Как правило, заболевание протекает в несколько этапов и для каждого из них присуща своя симптоматика. Эхинококкоз печени Первый этап развития патологии происходит практически незаметно. Паразиты после того как попали в организм, начинают внедряться в ткани печени и формировать специальную защитную капсулу. Для второго этапа развития эхинококкоза печени характерно появление вышеперечисленных общих симптомов. Позже к ним присоединяются и симптомы поражения печени: тошнота и рвота. Развивается из-за того, что печень в недостаточном количестве выделяет желчь, которая необходима для нормального переваривания жиров. Третий этап развивается в том случае, если киста разорвалась, и яйца глистов распространились с током крови по всему организму человека. Обычно это провоцирует возникновение целого ряда осложнений. Если для первых 2 стадий были характерны только симптомы поражения печени, то на третьей уже возникают симптомы нарушения функционирования прочих органов и систем. В этом случае больного в срочном порядке направляют на операцию. Осложнения: нагноение кисты. Внутри образовавшейся в печени кисты образуется гной. Если гнойник разорвётся, то его содержимое может попасть в брюшную или грудную полость; разрыв кисты. Вследствие этого её содержимое попадает в кровь. Такое состояние проявляется возникновением выраженной аллергической реакцией. Если киста имеет большие размеры, то она может сдавливать окружающие её ткани, что также является опасным состояние для организма. Если она сдавит внутрипеченочные протоки, то желчь будет не выходить в желчный пузырь, а потом и в тонкий кишечник, а начнёт просачиваться в кровь. Цвет кожи пациента становится жёлтым, иногда с зеленоватым оттенком. Человек ощущает постоянный зуд кожных покровов, моча становится тёмной.
Эхинококкоз лёгких имеет две стадии развития. Первоначальный этап начинается тогда, когда эхинококк проник в легочную систему и начала формироваться киста. Растёт она довольно медленно и симптомы заболевания проявляются далеко не сразу. Опасность заключается в том, что такая киста может быть не одна. Если же их будет несколько, то симптоматика болезни проявится намного раньше. Для ранней стадии эхинококкоза лёгких характерны следующие симптомы: боль в груди; сухой кашель. Постепенно он приобретёт неприятный запах и станет пенистым и влажным. Через некоторое время без должного лечения в нём могут появиться прожилки крови. Для поздней стадии эхинококкоза лёгких характерно ухудшение симптомов, так как размеры кисты становятся очень большими, она начинает сдавливать лёгочные ткани, которые её окружают. Самое опасное в этом то, что в любой момент она может просто разорваться. Варианты развития поздней стадии: если киста нагноилась, и гной начал распространяться, то в лёгких начнутся различные воспалительные процессы (чаще всего развивается пневмония). В этом случае показано хирургическое удаление кисты.
Бывают случаи, когда личинки попадают в печень, затем в лёгкие, а потом снова просачиваются в кровяное русло и перемещаются в почки, головной мозг. Эхинококкоз головного мозга имеет несколько отличительных признаков. Причина в том, что паразиты в нём не могут долго развиваться незаметно, так как даже незначительное изменение давления в черепе вызывает головную боль, головокружения и прочее. К счастью, эхинококкоз головного мозга развивается у человека не так часто.
Альвеолярный эхинококкоз является одним из подвидов эхинококкоза. При альвеолярном эхинококкозе образуется не одна киста, а много мелких. Они могут легко переходить в соседние ткани и разрушать их. Симптомы очень выражены. Кисты разрушают орган, и он перестаёт нормально функционировать. С кровью они проникают в следующую свою мишень, где картина повторяется. Вылечить альвеолярный эхинококкоз нет никакой возможности.
Лечение эхинококкоза только хирургическое. При помощи народных средств его вылечить не удастся. Да и не стоит заниматься самолечением, так как можно спровоцировать развитие различных осложнений. Народные рецепты могут быть лишь вспомогательной терапией, но никак не основным методом лечения. И применять их можно только с разрешения лечащего врача. Важно помнить, что никакое народное средство не поможет эхинококковой кисте рассосаться. До и после операции пациенту назначают принимать противогельминтные препараты. Дозировку врач подбирает строго индивидуально, с учётом особенностей протекания заболевания. Такой подход даёт возможность задержать рост кисты.
Профилактика эхинококкоза
- Специальные ветеринарные мероприятия с целью предотвращения инвазии животных (дегельминтизация собак, соблюдение санитарных правил на скотобойнях).
- Обследование декретированных лиц на эхинококкоз (охотники, животноводы, собаководы, работники скотобоен, мясокомбинатов и другие)
- Индивидуальная профилактика: ограничение контакта с собаками, соблюдение правил личной гигиены – мытье рук, тщательная обработка овощей, фруктов, ягод перед едой, питье воды из проверенных источников.
Эхинококкоз сердца – эхинококковая болезнь редкой локализации uMEDp
Эхинококкоз сердца у детей встречается крайне редко, тем не менее в арсенале детского кардиолога имеются средства для эффективного хирургического лечения. В статье дано описание эхинококковой болезни с поражением сердца и представлено собственное клиническое наблюдение за пациентом 11 лет с эхинококковой болезнью редкой локализации – полиорганным эхинококкозом с поражением сердца, печени и почек. Послеоперационный катамнез составил 12 лет.
Рис. 1. Гистологический препарат
Рис. 2. Микроскопический препарат финны эхинококка
Рис. 3. Эхинококкэктомия из сердца: удаление хитиновой оболочки
Рис. 4. Эхинококковая киста сердца: ЭхоКГ (А), макропрепарат с элементами иссеченного митрального клапана (Б)
Рис. 5. Рентгенограмма
Рис. 6. Электрокардиограмма
Рис. 7. ЭхоКГ
Рис. 8. УЗИ
Рис. 9. ЭхоКГ пациента С. через шесть месяцев после операции
Введение
Эхинококкоз относится к хроническим заболеваниям, обусловленным поражением органов и тканей человека личинками ленточного гельминта эхинококка. Последние годы наблюдается тенденция к распространению эхинококкоза не только среди лиц, занимающихся животноводством, но и среди городского населения [1–4]. В частности, отмечается рост заболеваемости эхинококкозом в Крыму. Вероятные причины – возросшая миграция крымско-татарского населения из Средней Азии, ухудшение социальных условий жизни сельского населения, поставки из эндемичных районов зараженных продуктов при одновременном снижении санитарно-эпидемиологического контроля.
Эхинококковые заболевания человека и животных известны с давних времен. Впервые эхинококкоз описали врачи античного мира, главным образом представители школы Гиппократа. Термин «эхинококк» появился в 1801 г. после того, как из тонкой кишки собаки была изолирована половозрелая форма Taenia echinococcus – разновидность ленточного червя класса циклофиллид. Возбудителем эхинококкоза являются личинки ленточного гельминта, относящегося к типу Plathelmintes (класс Cestodea).
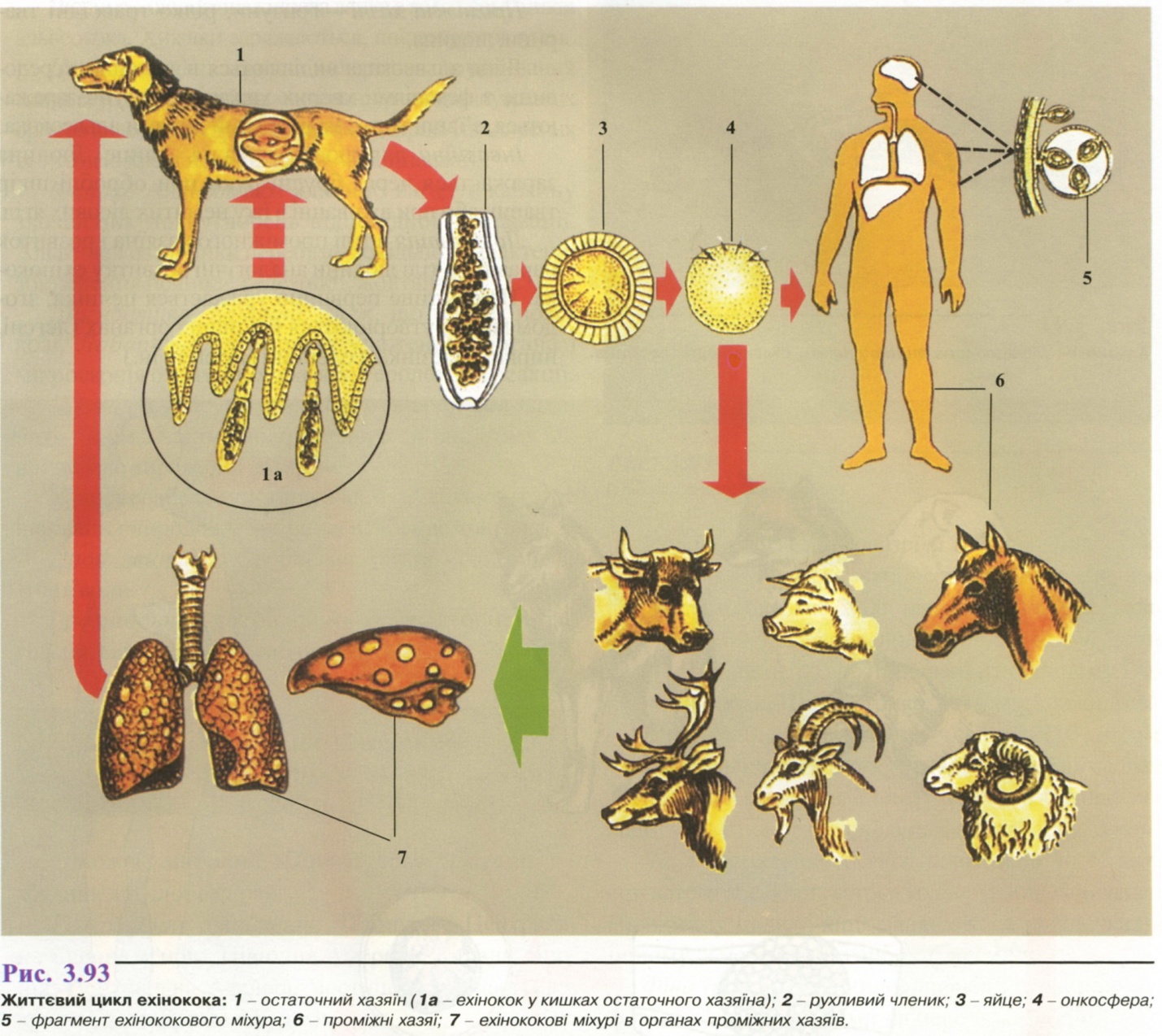
Эхинококк не может существовать и размножаться самостоятельно. В его жизненном цикле присутствуют два хозяина – промежуточный и окончательный. Окончательным хозяином, в организме которого протекает половозрелая стадия эхинококка, может быть домашняя собака, волк, шакал, лисица, рысь и др. Промежуточным хозяином, в организме которого протекает личиночная (пузырчатая) стадия, является овца, крупный рогатый скот, свинья, лошадь, коза, обезьяна, белка, заяц, а также человек.
Заражение человека и других промежуточных хозяев происходит при несоблюдении личной гигиены, а также употреблении пищи, содержащей яйца эхинококка. Зрелые, набитые яйцами членики эхинококка выходят из кишечника или выделяются наружу вместе с фекалиями окончательного хозяина, например собаки. Яйца распространяются во внешней среде, а также попадают на морду, язык, шерсть животного. Тесный контакт с инвазированной собакой может стать причиной заражения человека. Во внешней среде онкосферы эхинококка весьма устойчивы. Не исключена возможность заражения при употреблении в пищу сырых овощей, выращенных на огороде, загрязненном экскрементами эхинококкозной собаки [1–5].
Взрослая особь (E. granulosus) – мелкий гельминт длиной до 5 мм, обитающий в тощей кишке представителей семейства псовых. Как уже отмечалось, человек становится промежуточным хозяином, употребляя пищу, содержащую яйца паразита. Зародыши, которые развиваются из попавших в организм человека яиц, проникают сначала в слизистую оболочку кишечника, затем в систему портального кровообращения. В большинстве своем зародыши задерживаются в печени (не случайно печень чаще других органов поражается эхинококкозом – от 44 до 85%). Часть зародышей проходит печеночный барьер и через нижнюю полую вену, правое предсердие, правый желудочек и малый круг кровообращения (МКК) попадает в легкие. В ряде случаев зародыши через большой круг кровообращения (БКК) заносятся в другие органы.
В научной литературе приводятся данные о заражении эхинококком не только через пищеварительный тракт, но и аэрогенным путем, через раневую поверхность, конъюнктиву глаза, по слюнным протокам. Личинки, не подвергшиеся фагоцитированию и разрушению, превращаются в эхинококковые кисты – однокамерные образования, заполненные жидкостью, состоящие из наружной слоистой кутикулы и внутреннего (зародышевого) герментативного слоя. В полости пузыря, заполненного жидкостью, свободно взвешены оторвавшиеся сколексы и выводковые капсулы – так называемый гидатидный песок. Нередко в основном пузыре содержатся дочерние пузыри, внутри которых образуются внучатые пузырьки. Жидкость обладает токсическими и аллергическими свойствами [1, 3–5].
Обычно эхинококком заражаются в детском возрасте. Выявлению болезни предшествует латентный период от пяти до 20 лет. Характер симптомов зависит от локализации, формы и скорости роста кисты и обусловленных ею патологических изменений. Как правило, у больных с инвазией E. granulosus симптомы в момент постановки диагноза отсутствуют. Киста может быть обнаружена случайно при рентгенологическом исследовании. Паразит развивается медленно, поэтому неосложненный период заболевания может длиться годами. Аллергические проявления, например зуд и крапивница, характерны, но непостоянны.
При эхинококкозе выделяют четыре стадии клинических проявлений:
- синдром опухоли живота (печени, брыжейки, почек с желтухой, гематурией и др.), нередко с обсеменением брюшины, или синдром внутригрудной опухоли;
- синдром лихорадки при нагноении кисты с одновременной гибелью паразита;
- аллергический синдром в виде зуда, крапивницы, эозинофилии на фоне сенсибилизации организма чужеродным белком паразита, периодически попадающим в кровь; редко, при разрыве кисты может иметь место тяжелый и даже смертельный анафилактический шок;
- эмболический синдром – множественная эмболия органов сколексами паразитов, например при разрыве внутрисердечной кисты [1, 2, 6].
Эхинококкоз часто становится неожиданной находкой при аутопсии (рис. 1 и 2).
К редким локализациям эхинококкоза относятся поражения органов грудной и брюшной полости (за исключением печени и легких), мочеполовой системы, опорно-двигательного аппарата, головного и спинного мозга, миокарда и др. [7].
Интерес медицинского сообщества к эхинококкозу сердца возрос, поскольку расширились возможности его хирургического лечения [8–11].
В отечественной и зарубежной литературе описано около 350 случаев обнаружения эхинококковых пузырей в сердце. Анализ наблюдений показал, что эхинококковые кисты сердца чаще бывают единичными и достигают больших размеров. Необходимо отметить, что нет ни одного участка сердца, который не поражался бы эхинококкозом. Наиболее часто кисты обнаруживаются в мышце левого и правого желудочков, межжелудочковой перегородке (МЖП), реже в предсердии и области ушка. Преимущественное расположение кист в стенке левого желудочка ближе к верхушке сердца и МЖП, очевидно, объясняется хорошей васкуляризацией. Особенностью эхинококкоза сердца является ранняя гибель паразита материнской кисты (не достигнув значительных размеров, киста гибнет), что скорее всего обусловлено строением сердечной мышцы и ее функцией. Гибель паразита сопровождается появлением дочерних пузырей, что характеризует жизненный цикл финны эхинококка. В мышце сердца вокруг материнской паразитарной кисты образуется нежная соединительнотканная оболочка, а экзогенный рост дочерних пузырей напоминает несколько кист. Нередким осложнением в случае гибели интрамуральной кисты является ее омелотворение. Поскольку при локализации кисты в мышце сердца фиброзная капсула выражена слабо, даже при небольших размерах кисты стенки сердца истончаются, что сопровождается формированием диффузных аневризматических образований [10, 12–14].
Поражение миокарда может быть первичным и вторичным. При первичном поражении из онкосферы, проникшей из кишечника через стенку тонкой кишки сначала в кровь, а затем в миокард, образуется пузырь. В этом случае пузырь в миокарде будет одиночным. При первичном поражении сердца эхинококковый пузырь, как правило, развивается в левом желудочке.
При вторичном поражении эхинококк развивается из головок, почкующихся на стенках эхинококковых пузырей, обычно находящихся в печени. После прорыва пузыря головки попадают в кровь и кровотоком заносятся в миокард. Множественность эхинококковых пузырей в перикарде и миокарде указывает на их вторичное происхождение. Эхинококковый пузырь способен развиваться в любом отделе миокарда, но вторичное поражение чаще происходит в отделах правого сердца. Размер пузырей варьируется – от вишневой косточки до апельсина. Постепенно увеличивающийся эхинококковый пузырь сдавливает окружающий миокард, вызывая ишемию мышечных волокон. Пролиферация же соединительнотканных волокон создает более или менее толстую фиброзную оболочку. Если пузырь отмирает, его содержимое мутнеет, в стенках пузыря откладывается известь или происходит окостенение с возможным полным выздоровлением. При инфицировании содержимого пузыря и нагноении не исключены абсцесс и гнойный перикардит. Возможно появление признаков сухого или экссудативного перикардита. Если материнский пузырь лопается и его содержимое попадает в околосердечную сумку или полость сердца, головки высеваются в БКК и МКК и образуются вторичные пузыри. При поражении эхинококком МЖП могут отмечаться признаки расстройства проводимости между предсердиями и желудочками, вплоть до полной атриовентрикулярной блокады. Иногда возникают приступы пароксизмальной тахикардии. При проникновении головок в БКК могут иметь место признаки заноса эмболов в артерии внутренних органов, а при проникновении в МКК – признаки эмболической закупорки легочных артерий [15].
При эхинококкозе сердца применяется только эхинококкэктомия, консервативное лечение не представляется возможным [8–10, 12]. Первая успешная операция была проведена в 1921 г. Многие авторы сходятся во мнении, что при эхинококкозе сердца дооперационная терапия противогельминтными препаратами смертельно опасна, приводит к гибели кисты, деструкции стенок с разрывом кисты и последующим грозным осложнениям. Таким образом, при эхинококкозе сердца химиотерапию проводят только после удаления всех кист [9, 10] (рис. 3 и 4).
Клинический случай
Пациент С., 11 лет, находился в отделении кардиоревматологии Республиканской детской клинической больницы г. Симферополя с 3 по 7 августа 2000 г. Диагноз: гельминтоз, полиорганный эхинококкоз с поражением сердца, печени и почек. Со слов родителей, в течение шести месяцев до начала развернутых клинических проявлений заболевания мальчика беспокоили боли в области сердца. Родители объясняли это физическими нагрузками (занятия спортом), интенсивностью роста и к врачам не обращались. Резкое ухудшение состояния отмечалось 31 июля 2000 г.: у ребенка развилась острая аллергическая реакция по типу отека Квинке, сопровождавшаяся зудом, уртикарной сыпью, повышением температуры тела до 39–40 0С. Мальчика доставили в реанимационное отделение Керченской городской больницы. На фоне интенсивной терапии состояние улучшилось, но сохранялись болевой синдром в левой половине грудной клетки, тахикардия, фебрильная лихорадка. При рентгенографии органов грудной клетки выявлена кардиомегалия, на электрокардиограмме (ЭКГ) – признаки ишемии миокарда (рис. 5 и 6).
Ребенок с диагнозом острого перикардита был в экстренном порядке переведен в кардиоревматологическое отделение Республиканской детской клинической больницы. При поступлении в стационар состояние тяжелое. Беспокоили слабость, чувство страха, сердцебиение, кардиалгии, сохранялась субфебрильная температура.
Из анамнеза жизни: ребенок от второй, нормально протекавшей беременности, вторых родов. Беременность и роды без патологии, рост и развитие в соответствии с возрастом. Детскими инфекционными заболеваниями не болел. Аллергические реакции отсутствовали. Наследственность не отягощена. Бытовые условия удовлетворительные. Проживает в частном доме, в хозяйстве имеются корова и собака.
При объективном обследовании состояние тяжелое, сознание ясное. Неврологический статус без особенностей. Кожа бледная, влажная, цианоз носогубного треугольника. Физическое развитие гармоничное. Отеков нет. Периферические лимфоузлы не изменены. Костно-мышечная система без патологических изменений. Носовое дыхание свободное, частота дыхательных движений – 22 в минуту. Одышки нет. Перкуторно над легкими ясный легочный звук, аускультативно дыхание везикулярное, хрипов нет. Верхушечный толчок в 5-е межреберье, разлитой. Перкуторно границы относительной сердечной тупости: правая – на 0,5 см кнаружи от правой грудинной линии, верхняя – 3-е межреберье, левая – на 2,5 см кнаружи от левой среднеключичной линии. Аускультативно тоны ослаблены, тахикардия. Частота сердечных сокращений – 110 в минуту. Короткий систолический шум на верхушке. Пульс симметричный на обеих руках, ритмичный, удовлетворительного наполнения и напряжения. Пульс на бедренных артериях удовлетворительный. Артериальное давление: на правой руке – 115/60 мм рт. ст., левой – 100/60 мм рт. ст., на ногах – 125/80 мм рт. ст. Живот безболезненный. Печень +2 см из-под края реберной дуги. Селезенка не пальпируется. Стул без особенностей. Мочеиспускание свободное, диурез достаточный.
Результаты обследования, проведенного в стационаре: умеренная эозинофилия – до 9%, С-реактивный белок++. Остальные анализы без патологических изменений.
Рентгеноскопия грудной клетки: тень сердца расширена в обе стороны за счет правого и левого желудочков. Верхушка сердца приподнята. Пульсация левого желудочка снижена, аритмична, в виде дополнительных, слабовыраженных сокращений. В левой боковой проекции – увеличение левого желудочка.
ЭхоКГ: увеличение левого желудочка, гипертрофия МЖП, задней стенки левого желудочка. Сократительная способность миокарда сохранена. В области верхушки левого желудочка округлое образование 80 × 60 мм с плотными стенками толщиной до 6–7 мм неоднородной эхоструктуры (многокамерная киста?) (рис. 7).
Ультразвуковое исследование (УЗИ) печени: +2 см, эхоплотность умеренно повышена, печеночные ходы не расширены, сосудистый рисунок сохранен, эхоструктура неоднородна из-за наличия кист, в правой доле – 32 мм, левой – 30 мм, капсула слабо выражена (рис. 8).
УЗИ почек: правая – 107 × 40 мм, паренхима обычной эхогенности, лоханка расширена до 9 мм; левая – 116 × 46 мм, паренхима умеренно эхоусилена за счет наличия гипоэхогенных участков в нижнем полюсе 15 × 10 мм.
ЭКГ: признаки гипертрофии миокарда левого желудочка. Патологический зубец Q с амплитудой до 10 мм в отведениях I, AVL, V4–V6. Подъем сегмента ST над изолинией в отведении V3. Единичные правожелудочковые экстрасистолы.
Диагностированы гельминтоз, полиорганный эхинококкоз с поражением сердца, печени и почек.
В экстренном порядке ребенка направили в Национальный институт сердечно-сосудистой хирургии им. Н.М. Амосова АМН Украины (г. Киев) для проведения операции.
Интраоперационно: перикард значительно утолщен. Киста диаметром 6–8 см, локализована в области верхушки левого желудочка, с прорастанием всей его стенки, стенка кисты фиброзирована. Содержимое кисты удалено шприцем и отсосом, киста вскрыта, из ее полости удалено пять кист (одна диаметром 4–5 см, остальные мелкие), полость обработана 2%-ным раствором формалина и йодом, ушита. Ребенок выписан в удовлетворительном состоянии.
В раннем послеоперационном периоде состояние ребенка компенсированное, патологических изменений со стороны внутренних органов нет. Сохранялось расширение границ сердца в поперечнике. Печень из-под края реберной дуги +2 см. Лабораторные данные без патологии. Рентгенограмма органов грудной клетки показала усиление легочного рисунка за счет сосудистого компонента. ЭКГ: ритм синусовый, частота сердечных сокращений – 79 в минуту. Патологический зубец Q и отрицательный зубец Т в отведениях I, AVL, а в отведениях V4–V6 положительная динамика в виде исчезновения патологического зубца Q и элевации ST. Признаки внутрижелудочковой блокады в области верхушки. ЭхоКГ: остаточное увеличение левого желудочка, гипертрофия МЖП в области верхушки до 11 мм. Выпота в перикарде нет (рис. 9).
В послеоперационном периоде проведено три курса химиотерапии альбендазолом 10 мг/кг/сут. Продолжительность курса – три недели с месячным перерывом. Впоследствии выполнена операция на печени. Из-за высокого риска рецидива диспансерное наблюдение за ребенком осуществлялось один раз в полгода на протяжении двух лет, затем один раз в год до 18 лет. Близкие родственники больного прошли скрининговое обследование на наличие паразитарных кист. Кисты не обнаружены.
В настоящий момент пациенту 23 года, состояние хорошее, данных о рецидиве заболевания нет. Наблюдение за пациентом продолжается совместно со взрослыми кардиологами.
Заключение
Эхинококкоз сердца – заболевание очень редкой локализации. Между тем в арсенале врачей имеются эффективные средства хирургического и терапевтического лечения. Главное – своевременно диагностировать заболевание.
Детский эхинококкоз: предпосылки, патофизиология, эпидемиология
Tappe D, Zidowitz S, Demmer P, Kern P, Barth TF, Frosch M. Трехмерная реконструкция роста личинок Echinococcus multilocularis в ткани печени человека выявляет сложные модели роста. Ам Дж. Троп Мед Хиг . 2010 январь 82 (1): 126-7. [Медлайн]. [Полный текст].
Дженкинс Э.Дж., Перегрин А.С., Хилл Дж. Э., Сомерс С., Геси К., Барнс Б. и др. Обнаружение европейского штамма Echinococcus multilocularis в Северной Америке. Emerg Infect Dis . 2012 июн. 18 (6): 1010-2. [Медлайн]. [Полный текст].
Шабир М.Ю., Ахмед А., Шаукат Ф. и др. Распространенный эхинококкоз у ребенка с вовлечением нескольких систем органов: описание случая. Cureus . 2020 4 января 12 (1): e6564. [Медлайн].
Бален Топич М., Скухала Т., Десница Б., Вишкович К., Дринкович М. Повторное чрескожное лечение массивного кистозного эхинококкоза печени у ребенка. Педиатрия .2018 г., декабрь 142 (6): [Medline].
Бристоу Б.Н., Ли С., Шафир С., Сорвильо Ф. Смертность от эхинококкоза человека в США, 1990-2007 гг. PLoS Negl Trop Dis . 2012. 6 (2): e1524. [Медлайн]. [Полный текст].
Himsworth CG, Jenkins E, Hill JE, Nsungu M, Ndao M, Andrew Thompson RC. Появление лесного Echinococcus granulosus как паразитарного зооноза, вызывающего озабоченность общественного здравоохранения, в коренной общине Канады. Ам Дж. Троп Мед Хиг .2010 апр. 82 (4): 643-5. [Медлайн]. [Полный текст].
Wahlers K, Menezes CN, Wong ML, Zeyhle E, Ahmed ME, Ocaido M. Кистозный эхинококкоз в Африке к югу от Сахары. Ланцет Infect Dis . 2012 12 ноября (11): 871-80. [Медлайн].
Piarroux M, Piarroux R, Knapp J, Bardonnet K, Dumortier J, Watelet J, et al. Группы риска по альвеолярному эхинококку, Франция. Emerg Infect Dis . Май 2013. 19 (5): 721-728.
Шнайдер Р., Голлакнер Б., Шиндл М., Тучек Г., Ауэр Х.Echinococcus canadensis G7 (штамм свиней): недооцененная причина кистозного эхинококкоза в Австрии. Ам Дж. Троп Мед Хиг . 2010 май. 82 (5): 871-4. [Медлайн]. [Полный текст].
Nothdurft HD, Елинек Т., Май А. и др. [Эпидемиология эхинококкоза в Баварии]. Dtsch Med Wochenschr . 1995 25 августа. 120 (34-35): 1151-5. [Медлайн].
Midyat L, Gökçe S, Onder A, Ozdemir Y, Mursalov G, Mir S. Очень редкая причина парапареза у детей: первичная интрадуральная экстрамедуллярная эхинококковая киста спинного мозга. Pediatr Infect Dis J . 2009 28 августа (8): 754-5. [Медлайн].
Rosenblatt JE. Лабораторная диагностика инфекций, вызванных паразитами крови и тканей. Clin Infect Dis . 2009 г. 1. 49 (7): 1103-8. [Медлайн].
Salant H, Abbasi I., Hamburger J. Разработка метода изотермической амплификации, опосредованной петлей (LAMP), для совместного обнаружения Echinococcus granulosis. Ам Дж. Троп Мед Хиг . 2012 ноябрь 87 (5): 883-7.[Медлайн]. [Полный текст].
Керн П. Клиника и лечение альвеолярного эхинококкоза. Curr Opin Infect Dis . 2010 23 октября (5): 505-12. [Медлайн].
Перес-Молина Х.А., Диас-Менендес М., Гальего Д.И., Норман Ф., Монж-Майо Б., Айала А.П. и др. Оценка нитазоксанида для лечения диссеминированного кистозного эхинококкоза: отчет о пяти случаях и обзор литературы. Ам Дж. Троп Мед Хиг . 2011 Февраль 84 (2): 351-6.[Медлайн].
Амманн Р.В., Эккерт Дж. Цестодес. Эхинококк. Гастроэнтерол Clin North Am . 1996 25 сентября (3): 655-89. [Медлайн].
Големанов Б., Григоров Н., Митова Р., Генов Дж, Вучев Д., Тамароцци Ф. Эффективность и безопасность ПАИР при кистозном эхинококкозе: опыт на большой серии пациентов из Болгарии. Ам Дж. Троп Мед Хиг . 2011 Январь 84 (1): 48-51. [Медлайн].
Salinas JL, Gonzales HV, Astuvilca J, Arce-Villavicencio Y, Carbajal-Gonzalez D, Talledo L, et al.Долгосрочная эффективность альбендазола при кистозном эхинококкозе печени. Ам Дж. Троп Мед Хиг . 2011 декабрь 85 (6): 1075-9. [Медлайн].
Гарсия М.Б., Лледиас JP, Перес И.Г., Тирадо В.В., Пардо Л.Ф., Беллвис Л.М. Первичная суперинфекция эхинококковой кисты — клинические условия и микробиология в 37 случаях. Ам Дж. Троп Мед Хиг . 2010 Март 82 (3): 376-378. [Медлайн]. [Полный текст].
Li Y, Zheng H, Cao X, Liu Z, Chen L. Демографические и клинические характеристики пациентов с анафилактическим шоком после операции по поводу кистозного эхинококкоза. Ам Дж. Троп Мед Хиг . 2011 Сентябрь 85 (3): 452-5. [Медлайн].
Li Y, Zheng H, Gu M, Cao X, Wen H, Liu Z и др. Сравнение уровней общего IgE, IgG и IgG1 в сыворотке у пациентов с анафилактическим шоком, вызванным эхинококкозом, и без него. Ам Дж. Троп Мед Хиг . 2012 Июль 87 (1): 104-108. [Медлайн].
Шнайдер Р., Аспок Х., Ауэр Х. Неожиданное увеличение альвеолярного эхинококкоза, Австрия, 2012 г. Emerg Infect Dis .Март 2013. 19 (3): 475-477.
Lederer W, Wiedermann FJ, Bale R. Радиочастотная абляция перициста для лечения альвеолярного эхинококкоза печени: отчет о болезни и обзор литературы. Инфекция Dis Clin Pract . Май 2012. 20 (3): 177-179.
Агарвал Н., Кумар С. Синдром Бадда-Киари вследствие эхинококкоза печени: клинический случай и обзор литературы. Энн Троп Педиатр . 2009 29 декабря (4): 301-4. [Медлайн].
Американская академия педиатрии. Другие инфекции ленточных червей (включая эхинококкоз). Красная книга: Отчет Комитета по инфекционным болезням за 2009 год . 28-го. Деревня Элк-Гроув, Иллинойс: Американская академия педиатрии; 2009. 654-5.
Arandes AS, Bertomeu FG, Artero JM. Микроскопическое изображение протосколекса Echinococcus granulosus на «Эхинококкозе». Ам Дж. Троп Мед Хиг . 2010 июнь 82 (6): 980. [Медлайн].
Эхинококкоз.Спектор Дж. М., Гибсон Т. Е.. Атлас педиатрии в тропиках и странах с ограниченными ресурсами . Деревня Элк-Гроув, Иллинойс: Американская академия педиатрии; 2009. 113-117.
Барт Т.Ф., Херрманн Т.С., Таппе Д., Старк Л., Грюнер Б., Буттеншоен К. и др. Чувствительная и специфическая иммуногистохимическая диагностика альвеолярного эхинококкоза человека с использованием моноклонального антитела Em2G11. PLoS Negl Trop Dis . 2012. 6 (10): e1877. [Медлайн]. [Полный текст].
Бен Нуир Н., Нуньес С., Джанинацци С. и др.Оценка соматических протосколексных антигенов Echinococcus granulosus для серологического наблюдения молодых пациентов, подвергшихся хирургическому лечению по поводу кистозного эхинококкоза. Дж. Клин Микробиол . 2008 май. 46 (5): 1631-40. [Медлайн].
Bordier Affinity Products SA. Echinococcus multilocularis: набор для ELISA для диагностики альвеолярного эхинококкоза у людей. Продукты Bordier Affinity. Доступно на http://www.bordier.ch/echinomultilo/.
Brunetti E, Garcia HH, Junghanss T.Кистозный эхинококкоз: хронический, сложный и до сих пор запущенный. PLoS Negl Trop Dis . 2011 5 (7) июля: e1146. [Медлайн]. [Полный текст].
Brunetti E, Junghanss T. Последние сведения о кистозном эхинококкозе. Curr Opin Infect Dis . 2009 22 октября (5): 497-502. [Медлайн].
Brunetti E, White AC Jr. Цестодные инвазии: эхинококкоз и цистицеркоз. Инфекция Dis Clin North Am . 2012 июня 26 (2): 421-35. [Медлайн].
Capan M, Keltner S, Thalhammer F, Winkler S, Jäger W, Zeitlinger M. Внутрикустозная концентрация сульфоксида альбендазола у пациентов с кистами Echinococcus granulosus. Ам Дж. Троп Мед Хиг . 2009 Октябрь 81 (4): 712-3. [Медлайн].
CDC. Альвеолярный эхинококкоз. Центры по контролю и профилактике заболеваний. Доступно по адресу http://www.cdc.gov/ncidod/dpd/parasites/alveolarhydatid/default.htm.
CDC.Идентификация и диагностика паразитов общественного здравоохранения: эхинококк. Центры по контролю и профилактике заболеваний. Доступно по адресу http://www.dpd.cdc.gov/dpdx/html/Echinococcosis.htm.
Крейг П. Echinococcus multilocularis. Curr Opin Infect Dis . 2003 16 октября (5): 437-44. [Медлайн].
Craig PS, McManus DP, Lightowlers MW и др. Профилактика и борьба с кистозным эхинококкозом. Ланцет Infect Dis . 2007 июн.7 (6): 385-94. [Медлайн].
D’Alessandro A, Rausch RL. Новые аспекты неотропического поликистозного (Echinococcus vogeli) и уникистозного (Echinococcus oligarthrus) эхинококкоза. Clin Microbiol Ред. . 2008 Apr, 21 (2): 380-401, содержание. [Медлайн].
Демир Х.А., Демир С., Эмир С., Какар А., Тирьяки Т. Первичная эхинококковая киста ребра, имитирующая опухоль грудной стенки: отчет о клиническом случае. J Педиатр Хирург . 2010 ноябрь 45 (11): 2247-9.[Медлайн].
Дервенис С., Делис С., Авгеринос С., Мадариага Дж., Миличевич М. Изменение концепций лечения эхинококкоза печени. Дж Гастроинтест Сург . 2005 июль-авг. 9 (6): 869-77. [Медлайн].
Динсер С.И., Демир А., Саяр А. и др. Хирургическое лечение эхинококкоза легких: сравнение детей и взрослых. J Педиатр Хирург . Июль 2006 г. 41 (7): 1230-6. [Медлайн].
Джуричич С.М., Гребельдингер С., Кафка Д.И., Джан И., Вукадин М., Васильевич З.В.Кистозный эхинококкоз у детей — семнадцатилетний опыт двух крупных медицинских центров Сербии. Паразитол Инт . 2010 июн. 59 (2): 257-61. [Медлайн].
Durakbasa CU, Tireli GA, Sehiralti V, et al. Аудит эхинококкоза у детей необычной локализации: частота, диагностика, хирургический подход и исход. J Педиатр Хирург . 2006 г., 41 (8): 1457-63. [Медлайн].
Eckert J, Deplazes P. Биологические, эпидемиологические и клинические аспекты эхинококкоза — зооноза, вызывающего все большую озабоченность. Clin Microbiol Ред. . 2004 17 января (1): 107-35. [Медлайн].
Элмали М., Джейхан М., Ильгар М., Копрулу С., Озфиндик М., Санджак Р. Разрыв эхинококковой кисты печени и анафилаксия после падения. Индиан Дж. Педиатр . 2009 Март 76 (3): 329-30. [Медлайн].
Эльшазли AM, Awad SE, Hegazy MA, Mohammad KA, Morsy TA. Гранулезный эхинококкоз / эхинококкоз — эндемическое зоонозное заболевание в Египте. J Egypt Soc Parasitol . 2007 Август.37 (2): 609-22. [Медлайн].
Эрмис Ф., Дурсун М., Акьюз Ф., Бакир Б., Гувен К. Эхинококковые кисты: три разных стадии на одном изображении. Intern Med . 2007. 46 (19): 1673. [Медлайн].
Findikcioglu A, Kilic D, Canpolat T, Hatipoglu A. Первичный эхинококкоз грудной стенки. Ann Thorac Cardiovasc Surg . 2007 июн.13 (3): 203-5. [Медлайн].
Гарсия Х. Х., Моро ПЛ, Шанц ПМ. Зоонозные гельминтозы человека: эхинококкоз, цистицеркоз и фасциолез. Curr Opin Infect Dis . 2007 октября 20 (5): 489-94. [Медлайн].
Guzel A, Tatli M, Maciaczyk J, Altinors N. Первичная церебральная внутрижелудочковая эхинококковая киста: отчет о болезни и обзор литературы. J Детский Neurol . 2008 май. 23 (5): 585-8. [Медлайн].
Gümüs M, Yagmur Y, Gümüs H, Kapan M, Onder A, Böyük A. Первичный эхинококкоз диафрагмы с подкожным расширением. J Infect Dev Ctries . 2011 12 августа.5 (8): 599-602. [Медлайн].
Hemama M, Lasseini A, Rifi L, Boutarbouch M, Derraz S, Ouahabi AE и др. Киста крестцового эхинококка, имитирующая передний крестцовый менингоцеле. J Нейрохирург-педиатр . 2011 ноябрь 8 (5): 526-9. [Медлайн].
Hesse AA, Nouri A, Hassan HS, Hashish AA. Паразитарные инвазии, требующие хирургического вмешательства. Semin Pediatr Surg . 2012 май. 21 (2): 142-50. [Медлайн].
Hidron A, Vogenthaler N, Santos-Preciado JI, Rodriguez-Morales AJ, Franco-Paredes C, Rassi A. Jr.Поражение сердца паразитарными инфекциями. Clin Microbiol Ред. . 2010 г., 23 (2): 324-49. [Медлайн].
Horton J. Альбендазол: противоглистное средство широкого спектра действия для лечения отдельных лиц и групп населения. Curr Opin Infect Dis . 2002 15 декабря (6): 599-608. [Медлайн].
Ибрагим ББ, Хариди FM, Хегази ММ, Морси Т.А. Гранулозный гидатидоз человека в Большом Каире, Египет: с общим обзором. J Egypt Soc Parasitol .2007 августа 37 (2): 681-8. [Медлайн].
Ито А., Накао М., Сако Ю. Эхинококкоз: серологическое выявление пациентов и молекулярная идентификация паразитов. Микробиол будущего . 2007 августа 2: 439-49. [Медлайн].
Ито А., Вандра Т., Сато М.О., Мамути В., Сяо Н., Сако Ю. На пути к международному сотрудничеству в области обнаружения, надзора и борьбы с тениозом / цистицеркозом и эхинококкозом в Азиатско-Тихоокеанском регионе. Юго-Восточная Азия J Trop Med Public Health .2006. 37 Suppl 3: 82-90. [Медлайн].
Калкан Э., Дженгиз С.Л., Чичек О., Эрди Ф., Байсефер А. Первичная спинальная интрадуральная экстрамедуллярная эхинококковая киста у ребенка. J Средство для спинного мозга . 2007. 30 (3): 297-300. [Медлайн].
Кёссев К.Т., Лосанофф Ю.Е. Классификация эхинококковых кист печени. Дж Гастроэнтерол Гепатол . 2005 20 марта (3): 352-9. [Медлайн].
Knapp J, Chirica M, Simonnet C, Grenouillet F, Bart JM, Sako Y, et al.Echinococcus vogeli Инфекция у охотника, Французская Гвиана. Emerg Infect Dis . 2009 15 декабря (12): 2029-31. [Медлайн].
Kosar A, Orki A, Haciibrahimoglu G, et al. Влияние капитоннажа и цистотомии на исход эхинококкоза легких у детей. J Thorac Cardiovasc Surg . 2006 сентябрь 132 (3): 560-4. [Медлайн].
Кумар В.А., Мехта А., Агара Д. Активно подвижные личинки формируются в жидкости, отсасываемой из легких. Эхинококковая киста легкого. Clin Infect Dis . 2010 г. 1. 51 (7): 804-5, 865-6. [Медлайн].
Kurkcuoglu IC, Eroglu A, Karaoglanoglu N, et al. Хирургическая тактика эхинококкоза легких в детском возрасте. Int J Clin Pract . 2005 Февраль 59 (2): 168-72. [Медлайн].
Кузуджу А., Сойсал О., Озгель М., Йологлу С. Осложненные эхинококковые кисты легкого: клинические и терапевтические вопросы. Энн Торак Хирург . Апрель 2004. 77 (4): 1200-4. [Медлайн].
Махмуд Нуриян С., Мохтари М, Аббаси Фард С., Нуриян Н.Первичная солитарная эхинококковая киста в параспинальных шейных мышцах: описание случая и обзор литературы. Neurol Neurochir Pol . 2011 июл-авг. 45 (4): 387-90. [Медлайн].
Манделл ГЛ. Цестоды (ленточные черви). Принципы и практика инфекционных заболеваний Манделла, Дугласа и Беннета . 5-е изд. Филадельфия, Пенсильвания: Черчилль Ливингстон; 2005. 3285-93.
Mata-Miranda P, Osnaya-Palma I, Rodriguez-Prado U, et al.Эпидемиологическое и ультразвуковое исследование эхинококкоза в сообществе в штате Мексика. Ам Дж. Троп Мед Хиг . 2007 Сентябрь 77 (3): 500-3. [Медлайн].
Мавридис Г., Ливадити Э., Христопулос-Геруланос Г. Лечение эхинококкоза у детей. Двадцать один год опыта. Eur J Pediatr Surg . 2007 декабря 17 (6): 400-3. [Медлайн].
МакМанус Д.П., Чжан В., Ли Дж., Бартли ПБ. Эхинококкоз. Ланцет .18 октября 2003 г. 362 (9392): 1295-304. [Медлайн].
Mishra PK, Agrawal A, Joshi M, Sanghvi B, Gupta R, Parelkar SV. Операция минимального доступа при полиорганных эхинококковых кистах. Afr J Paediatr Surg . 2010 Янв-апр. 7 (1): 40-2. [Медлайн].
Молавипур А., Джаван Х., Могхаддам А.А., Дастани М., Аббаси М., Гахрамани С. Комбинированное медикаментозное и хирургическое лечение внутрисердечных эхинококковых кист у 11 пациентов. J Card Surg . 2010 25 марта (2): 143-6.[Медлайн].
Moringlane ILG. Echinococcus spp. Акуффо Х., Линдер Э., Юнгстрем И., Вальгрен М. Паразиты более холодного климата . Лондон и Нью-Йорк: Тейлор и Фрэнсис; 2003. 177–183.
Моро П., Шанц П.М. Кистозный эхинококкоз в Америке. Паразитол Инт . 2006. 55 Приложение: S181-6. [Медлайн].
Моро П., Шанц П.М. Эхинококкоз: обзор. Int J Заразить Dis .2009 марта 13 (2): 125-33. [Медлайн].
Neuville M, Grisoli D, Nicoud A, Jacquier A, Lagier JC, Collart F. Сердечный эхинококк. Ам Дж. Троп Мед Хиг . 2010 июл.83 (1): 102-3. [Медлайн].
Озтюрк Г., Айдынли Б., Йылдырган М.И. и др. Посттравматический свободный внутрибрюшинный разрыв кистозного эхинококкоза печени: серия случаев и обзор литературы. Am J Surg . 2007 сентябрь 194 (3): 313-6. [Медлайн].
Пандей А, Арья К.Л., Астхана АК.Легочный гидатидоз: необычная причина кровохарканья. Индийский журнал J Med Microbiol . 2007 Апрель 25 (2): 158-60. [Медлайн].
Reiter-Owona I, Grüner B, Frosch M, Hoerauf A, Kern P, Tappe D. Серологическое подтверждающее тестирование альвеолярного и кистозного эхинококкоза в клинической практике: результаты сравнительного исследования с коммерческими и внутренними анализами. Clin Lab . 2009. 55 (1-2): 41-8. [Медлайн].
Richter J, Orhun A, Grüner B, Müller-Stöver I, Reuter S, Romig T, et al.Аутохтонный кистозный эхинококкоз у пациентов, выросших в Германии. евро Surveill . 2009 г. 4. 14 (22) июня: [Medline].
Santivanez S, Garcia HH. Легочный кистозный эхинококкоз. Curr Opin Pulm Med . 2010 май. 16 (3): 257-61. [Медлайн].
Сапкас Г.С., Машинис Т.Г., Хлорос Г.Д. и др. Эхинококкоз позвоночника, редкое, но существующее патологическое образование: описание случая и обзор литературы. South Med J .Февраль 2006. 99 (2): 178-83. [Медлайн].
Шанц PM. Прогресс в диагностике, лечении и ликвидации эхинококкоза и цистицеркоза. Паразитол Инт . 2006. 55 Приложение: S7-S13. [Медлайн].
Секменли Т., Коплей М., Сезгин А. Изолированная эхинококковая киста сальника: клинические, рентгенологические и патологические данные. J Педиатр Хирург . 2009 Май. 44 (5): 1041-3. [Медлайн].
Смего Р.А. Младший, Себанего П.Варианты лечения кистозного эхинококкоза печени. Int J Заразить Dis . 2005 марта 9 (2): 69-76. [Медлайн].
Томпсон RC. Таксономия, филогения и передача эхинококка. Опыт Паразитол . 2008, август, 119 (4): 439-46. [Медлайн].
Толан RW, Turcios NL. Легочный эхинококкоз. Инфекция Dis Pract . 2006. 30: 493-5.
Vasilopoulou V, Makris A, Mostrou G, Spoulou V, Syriopoulou V, Theodoridou M.Девочка 2 лет с лихорадкой, болями в животе, полостью легких. Pediatr Infect Dis J . 2010 29 ноября (11): 1061, 1065-6. [Медлайн].
Васкес Дж. К., Монтесинос Е., Перальта Дж., Рохас Л., ДеЛаРоса Дж., Леон Дж. Дж. Необходимость резекции легкого у пациентов с интактной или разорванной эхинококковой кистой. Торакальная кардиоваскулярная хирургия . 2009 августа 57 (5): 295-302. [Медлайн].
Voros D, Katsarelias D, Polymeneas G, et al. Лечение эхинококкоза печени. Surg Infect (Larchmt) . 2007 декабрь 8 (6): 621-7. [Медлайн].
Yalcin E, Kiper N, Tan C и др. Роль лейкоцитарных антигенов человека у детей с эхинококком: их связь с клиническим состоянием и прогнозом. Parasitol Res . 2010 Март 106 (4): 795-800. [Медлайн].
Yeola-Pate M, Banode PJ, Bhole AM, et al. Различное расположение эхинококковых кист: иллюстрация случая и обзор литературы. Инфекция Dis Clin Pract .Ноябрь 2008. 16: 379-84.
Юн Х. Обзор зоонозных паразитов в медицине и ветеринарии в Республике Корея. Корейский J Parasitol . 2009 окт.47 Дополнение: S133-41. [Медлайн]. [Полный текст].
Zhang W, Li J, McManus DP. Понятия иммунологии и диагностики эхинококкоза. Clin Microbiol Ред. . 2003 16 января (1): 18-36. [Медлайн]. [Полный текст].
Эхинококкоз. Всемирная организация здоровья.Доступно по адресу http://www.who.int/mediacentre/factsheets/fs377/en/#. Май 2015 г .; Доступ: 20 июля 2015 г.
Паразиты — эхинококкоз. Центры по контролю и профилактике заболеваний. Доступно по адресу http://www.cdc.gov/parasites/echinococcosis/prevent.html. 12 декабря 2012 г .; Доступ: 20 июля 2015 г.
Эхинококковая киста печени у детей (14-летний обзор)
Иран J Pediatr. 2011 сен; 21 (3): 385–389.
Алиреза Миршемирани, доктор медицины, * Ахмад Халегнеджад, доктор медицины, Джаефар Коранлоо, доктор медицины, Нассер Садегян, доктор медицины, Мохсен Рузрох, доктор медицины, и Шагаег Хасас-Еганех, доктор медицины,
, Исследовательский центр детской хирургии, Детский хирургический госпиталь Мофида, Университет Мофид. Медицинские науки, Тегеран, Иран
* Автор для переписки: Адрес: Детский хирургический исследовательский центр, Детская больница Мофид, Университет медицинских наук Шахида Бехешти, Тегеран-Иран. Эл. Почта: moc.liamg@inarimehsrimla
Поступила 11 июля 2010 г .; Пересмотрено 12 января 2011 г .; Принято 2 марта 2011 г.
Авторские права © 2011 Иранский журнал педиатрии и Тегеранский университет медицинских наук
Это статья в открытом доступе, распространяемая в соответствии с условиями лицензии Creative Commons Attribution NonCommercial 3.0 (CC BY-NC 3.0), которая позволяет пользователям читать, копировать, распространять и создавать производные работы в некоммерческих целях из материала при условии правильного цитирования автора оригинальной работы.
Эта статья цитируется в других статьях в PMC.
Abstract
Objective
Эхинококкоз по-прежнему представляет серьезную опасность для здоровья в мире. Это заболевание является паразитарным заражением, которое является эндемическим для многих районов разведения овец и крупного рогатого скота, например, в Иране. Целью этого исследования было оценить клинические проявления, диагностику и лечение эхинококкоза печени у детей.
Методы
В этом ретроспективном исследовании оценивали 100 пациентов, которые были направлены в Детскую больницу Mofid с эхинококковой кистой печени с марта 1996 года по март 2010 года.Были включены медицинские карты пациентов в возрасте от 1 до 14 лет с окончательной эхинококковой кистой печени и проведен анализ таких переменных, как возраст, пол, симптомы, диагностическое обследование, оперативная техника, пребывание в больнице, смертность, заболеваемость и исход лечения.
Результаты
Пациенты состояли из 54 мальчиков (54%) и 46 (46%) девочек в возрасте от 1 до 14 лет (в среднем 11,8 ± 4,6). Заболеваемость увеличивается с возрастом. Всего у пациентов было 110 кист, 81 киста правой доли легкого (73%) и 29 кисты левой доли (27%).Наиболее частым (50%) симптомом была масса живота. Сонография брюшной полости дала правильный диагноз 94 (94%) пациентам. Консервативное хирургическое лечение проведено 98 детям. Двое пациентов прошли медицинское лечение, так как кисты были небольшими и кальцифицированными. Наиболее частым осложнением была раневая инфекция в 3 случаях. Средняя продолжительность госпитализации составила 9 дней. У 100% наших пациентов тип паразита был Echinoccocus granulosus . Заболеваемость составила 12% (удлинение дренажа наружного катетера у 12 пациентов).Был только один (1%) летальный исход и 2 (2%) рецидива.
Заключение
Из-за менее инвазивной и высокой точности ультразвукового исследования печени при диагностике эхинококкоза мы рекомендуем его в качестве метода выбора для диагностики в эндемичных регионах. Хирургия — это предпочтительный метод лечения.
Ключевые слова: Эхинококковая киста печени, масса живота, диагностика, лечение, дети
Введение
Эхинококкоз представляет опасность для здоровья населения в Иране [1, 2].Это обычное явление в сельской местности, где содержатся собаки и крупный рогатый скот. Основными хозяевами ленточного червя Echinococcus granulosus являются собаки и собачьи [3]. В кишечнике они производят яйца, которые переходят с калом. Яйца попадают в организм промежуточных хозяев, таких как овцы и коровы.
Человек становится случайным хозяином, поедая яйца ленточного червя [4]. У взрослых людей печень является наиболее частым органом, инфицированным личиночной формой эхинококка [3–6]. Но у детей легкие являются наиболее частым органом, инфицированным личиночной формой Echinococcus granulosus .
[3, 7–10].Диагноз эхинококковой кисты печени ставится на основании анамнеза, физикальных, рентгенологических и серологических данных [11, 12]. Симптомы связаны с размером, локализацией, разрывом и инфицированием кист. Самый частый симптом — образование в брюшной полости. Киста идентифицируется с помощью сонографии и в некоторых случаях компьютерной томографии. Иммунодиагностика позволяет отличить эхинококковые кисты от доброкачественных кист или злокачественных новообразований [11]. Ультрасонографическая классификация дала хорошее, широко признанное морфологическое описание заболевания [12].Разрыв эхинококковых кист происходит нечасто (3,2%) [12, 13].
Субъекты и методы
Это ретроспективное исследование проводилось на госпитализированных пациентах, прооперированных по поводу эхинококкоза печени в Детской больнице Мофид в Тегеране, Иран, в период с марта 1996 года по март 2010 года. Всего в этом исследовании оценивались 100 пациентов на основании патологических данных (). Echinococcus granolosus обнаружен у 100% наших пациентов). Данные были собраны из медицинских карт пациентов в архивах и проанализированы с точки зрения возраста, пола, клинических характеристик, диагностических исследований (сонография, имуносерологический тест на компьютерной томографии), оперативной техники, послеоперационных осложнений, смертности и продолжительности пребывания в больнице.Всем пациентам был проведен ELISA-тест, а для подозреваемых — IFA-тест. Цистотомия и частичная перицистэктомия в основном использовались для пациентов с неразорвавшимися эхинококковыми кистами, но в некоторых кистах, диаметр которых превышал 5 см, сколицидный агент (например, гипертонический раствор) вводили в полость кисты после аспирации компонента кисты и затем резецировали. Все пациенты наблюдались в течение 2-5 лет и оценивали рецидив кисты. Описательный анализ проводился с использованием частотных таблиц для категориальных переменных.Коморбидности в нашей группе не наблюдалось. Вся идентифицирующая информация пациента оставалась конфиденциальной.
Результаты
Пациенты состояли из 54 (54%) мальчиков и 46 (46%) девочек (от 1 до 14 лет) (). Echinococcus granolosus был обнаружен у 100% наших пациентов по патологическим отчетам. У двадцати пяти (25%) пациентов была эхинококковая киста легкого.
Таблица 1
Распределение по возрасту у 100 пациентов с кистой печени в Детской больнице Mofid
| Возраст (год) | Число (%) |
|---|---|
| 0-2 | 2 (2) |
| 3-6 | 11 (11) |
| 7-9 | 16 (16) |
| 10-12 | 27 (27) |
| 13-14 | 44 (44) |
| Итого | 100 (100) |
Заболеваемость эхинококковой кистой увеличивалась с возрастом, и 19 (19%) пациентов имели сосуществующие кисты легких.У наших пациентов было всего 110 кист, в правой доле — 81 (73%), а в левой — 29 (27%). 14 (13%) кист были меньше 4 см в диаметре, 74 (67%) кисты имели диаметр 4-5 см и 22 (20%) кисты были более 5 см в диаметре.
Масса в брюшной полости была наиболее частым симптомом (). У двадцати пяти (25%) пациентов была эхинококковая киста легкого. Всем пациентам была проведена абдоминальная сонография, которая выявила эхинококковую кисту печени у 94 (94%) пациентов. КТ подтвердила диагноз у 6 (6%) подозрительных пациентов.
Таблица 2
Распределение симптомов у 100 пациентов с кистой печени в Детской больнице Mofid
| Симптомы | Количество (%) |
|---|---|
| Абдоминальная масса | 50 (50) |
| Лихорадка | 12 (12) |
| Гепатомегалия | 12 (12) |
| Боль в животе | 10 (10) |
| Потеря массы | 8 (8) |
| Потеря аппетита | 4 (4) |
| Тошнота | 2 (2) |
| Желтуха | 2 (2) |
| Итого | 100 (100) |
У двенадцати пациентов (12%) были кальцифицированные кисты.Цистотомия и частичная перицистэктомия были выполнены 98 пациентам, но у пациентов с кистами более 5 см в диаметре, отсасыванием компонента кисты после инъекции сколицидных агентов, цистэктомия была выполнена в качестве альтернативного метода. Двум пациентам, у которых кисты были маленькими и кальцифицированными (подтверждено чрескожной аспирацией под контролем сонографии), лечили медикаменты. Все пациенты после операции получали альбендазол перорально в течение 3–6 месяцев. Наиболее частым послеоперационным осложнением была раневая инфекция (5 случаев), другими осложнениями были разрыв кисты во время операции (2 случая), самопроизвольный разрыв кисты перед операцией (2 случая) и анафилактический шок (2 случая).В случаях с остаточными полостями выполняли дренирование с последующим периодическим ультразвуковым исследованием. В нашем исследовании заболеваемость составила 12% (длительный дренаж наружного катетера у 12 пациентов). Смертность от анафилактического шока была у одного (1%) пациента. Средняя продолжительность госпитализации составила 9 дней. При выписке вылечились 94 (94%) пациента. Все пациенты находились под периодическим ультразвуковым обследованием в течение 2–5 лет. Рецидивы произошли в двух (2%) случаях, которые лечились медикаментозно.
Обсуждение
Эхинококкоз по-прежнему является национальной проблемой в высокоэндемичных странах и требует эпидемиологической профилактики для его искоренения [3].
Симптомы эхинококкоза зависят от пораженных органов. Большинство пациентов с эхинококковой кистой протекает бессимптомно, и диагноз обычно ставится случайно во время клинического или радиологического обследования по несвязанным причинам [13]. Чаще всего поражается печень у взрослых и легкие у детей. Хирургия — основная форма лечения эхинококкоза.
Риск операции заключается в том, что эхинококковая киста разрывается и разносит головки ленточных червей по всему телу пациента.Чтобы снизить этот риск, мы назначаем высокие дозы препарата альбендазол в сочетании с хирургическим вмешательством [14]. Из 100 наших пациентов 54 (54%) были мальчиками и 46 (46%) девочками. Статистический анализ показывает, что у детей мужчины более склонны к инфицированию эхинококком печени [15, 16], но в отчете Бюлента количество эхинококковых кист у детей было одинаковым у мужчин и женщин [17, 18]. Возраст пациентов варьировался от 1 до 14 лет, а самому младшему из них был один год, мы полагали, что год является самым молодым возрастом этой патологии, но Прашант сообщил о эхинококкозе у шестимесячного младенца.Заболеваемость эхинококковой кистой у наших пациентов увеличивалась с возрастом. Семьдесят один (71%) пациент был старше 9 лет.
Эхинококкоз у детей чаще поражает легкие, чем печень, но Схитогулри [19] считает, что кисты печени чаще встречаются в детстве, а Талаизаде [16] обнаружил почти одинаковую частоту (41-43%) эхинококковых кист в легких и печени у детей. педиатрические пациенты.
В нашем исследовании кисты чаще всего встречались в правой доле печени. Масса живота была наиболее частым симптомом у наших пациентов, как и в других исследованиях [15, 20, 21].Кисты могут расти в печени медленнее, чем в легких, из-за меньшей эластичности легкого. Это может объяснить меньшую частоту эхинококкоза в печени [15]. Сонография печени выявила правильный диагноз в 94% случаев, что близко к 96,4%, поставленным Коесеглу [22]. Цистотомия и перицистэктомия были предпочтительными хирургическими методами, как и в исследовании Kanat [23], которые в настоящее время являются наиболее часто используемыми хирургическими методами.
Интрабилиарный разрыв является наиболее частым осложнением эхинококковой кисты с частотой от 5% до 25% пациентов [13].К значительным факторам риска перфорации эхинококковой кисты относятся более молодой возраст, диаметр кисты более десяти см и поверхностное расположение кисты [13]. Разрыв эхинококковой кисты встречается очень редко и может произойти спонтанно или ятрогенно [13]. В 2 случаях у нас был спонтанный разрыв кисты перед операцией. Инфекция раны была наиболее частым послеоперационным осложнением в нашем исследовании, аналогичным другим [22, 25]. В нашем исследовании заболеваемость составила 12%, в исследовании Балая — 14,5% [25]. Был зарегистрирован один (1%) случай смерти от анафилактического шока и 2 (2%) рецидива, в остальных сериях рецидивов и летальных исходов не было [19, 22].Средняя продолжительность пребывания в больнице составила 9 дней, как и в отчете Balci [25]. Echinoccus granulosus обнаружен у всех пациентов. Поскольку хирургическое вмешательство является дорогостоящим и недоступным во всем мире, в последние десятилетия для лечения эхинококковых кист печени были внедрены минимально инвазивные методы. В последнее время некоторые хирурги предпочитают технику чрескожной аспирации, инъекции и повторной аспирации (PAIR) в качестве первой линии терапии эхинококковых кист печени [26]. Лапароскопический доступ должен быть допустимой альтернативой хирургическому вмешательству опытными хирургами [26, 27].Хотя PAIR широко используется в последние годы, некоторые детские хирурги все же верят в хирургический подход в сложных случаях [28]. Изадпанах и др. [29] предлагают медикаментозное лечение бессимптомных эхинококковых кист печени.
Заключение
У детей частота эхинококкоза печени увеличивается с возрастом. Наиболее задействованным органом было легкое, а затем печень. Из-за менее инвазивной и высокой точности ультразвуковой диагностики брюшной полости мы рекомендуем ее в качестве метода выбора для диагностики в эндемичных регионах.В большинстве случаев достаточно консервативной хирургической техники (цистотомия и частичная перицистэктомия). В основном послеоперационные результаты благоприятные.
Выражение признательности
Это исследование финансировалось офисом проректора Центра клинических исследований детской больницы Mofid (CRDC).
Список литературы
1. Саиди Ф. Хирургия эхинококкоза. Филадельфия: Сондерс; 1976. [Google Scholar] 2. Харанди М.Ф., Хоббс Р.П., Адамс П.Дж. и др. Молекулярно-морфологическая характеристика эхинококка гранулезного происхождения человека и животных в Иране.Паразитология. 2002. 125 (4): 367–73. [PubMed] [Google Scholar] 3. Tensaw IM. Киста хидатида у детей. Ann Ped Surg. 2010. 6 (2): 98–104. [Google Scholar] 4. King CH. Цестоды (ленточные черви) В: Mandell GL, Bennet JE, Dolin R, editors. Принципы и практика инфекционных болезней. 6 изд. Нью-Йорк: Черчилль Ливингстон; 2005. С. 3290–2. [Google Scholar] 5. Руис-Рубеллео Дж. Ф., Гомес-Альварес М., Санчес Дж. И др. Осложнения внепеченочного эхинококоза: фистулизация эхинококковой кисты надпочечников в кишечник.Мир Дж. Гастроэнтерол. 2008. 14 (9): 1467–9. [Бесплатная статья PMC] [PubMed] [Google Scholar] 6. Челик М., Сенол С., Келес М. и др. Хирургическое лечение эхинококкоза легких у детей: сообщение о 122 случаях. J Pediatr Surg. 2000. 35 (12): 1710–3. [PubMed] [Google Scholar] 7. Беггс И. Радиология эхинококкоза. AJR Am J Roentgenol. 1985. 145 (3): 639–48. [PubMed] [Google Scholar] 8. Караогланоглу Н., Куркчуоглу И.К., Горгунер М. и др. Гигантские эхинококковые кисты легких. Eur J Cardiothorac Surg. 2001. 19 (6): 914–7.[PubMed] [Google Scholar] 9. Ахмад Хан Р., Вахаб С.Х., Сингх Чана Р. и др. Изолированная ретропритонеальная эхинококковая киста у ребенка: редкая причина острого отека мошонки? J Ped Sur. 2010. 45 (8): 1717–9. [PubMed] [Google Scholar] 10. Миршемирани А., Разави С., Садегян Н. Хирургическое лечение эхинококкоза легких у 72 детей. Танаффос. 2009. 8 (1): 56–61. [Google Scholar] 11. Моралиоглу С., Озен И.О., Афсарлар С. и др. Редкая причина острого живота у детей: внутрибеллярный разрыв эхинококковой кисты. Turk J Gastroenterol.2010. 21 (3): 331–2. [PubMed] [Google Scholar] 12. Анифантакис Д., Биевракис Э., Вячакис И. и др. Гепатопульмональный эхинококкоз у десятилетней девочки: история болезни. Представитель J Med 2010; 4: 205. [Бесплатная статья PMC] [PubMed] [Google Scholar] 13. Шумер А., Чаглаян К., Алтынли Э., Коксал Н. История болезни: Спонтанный разрыв эхинококковой кисты печени у ребенка. Израиль Дж. Emerg Med; (I) 2009; 9: 13–6. [Google Scholar] 15. Montazeri V, Sokouti M, Rashidi HR. Сравнение эхинококкоза легких у детей и взрослых.Танаффос. 2007. 6 (1): 13–8. [Google Scholar] 16. Талаэзаде А, Мараги Ш. Эхинококкоз у детей: картина иная, чем у взрослых. Пакистан J Med Sci. 2006. 22 (3): 329–32. [Google Scholar] 17. Бюлент К., Гюльтекин Г., Сердар Х. и др. Анализ гидатоза легких по их сегментарной локализации. Clin Pulm Med. 2008. 15 (1): 8–12. [Google Scholar] 18. Конгир А.К., Салим Э., Энон С. и др. Хирургическое лечение эхинококкоза легких у детей. J Pediatr Surg. 2001. 36 (6): 917–30. [PubMed] [Google Scholar] 19.Сехитогуллари А. Наши результаты хирургического лечения эхинококкоза легких. Eur J General Med. 2007. 4 (1): 5–8. [Google Scholar] 20. Ротанг К.Н., Шарма Анита, Шарма А. Эхинококкоз у детей. Индийский J Chest Dis Allied Sci. 1998. 40 (1): 73–7. [PubMed] [Google Scholar] 21. Анадол Д., Гокмен А., Кипер Н., Озчелик Ю. Эхинококкоз в детстве; Ретроспективный анализ 376 случаев. Педиатр Пульмонол. 1998. 26 (3): 190–6. [PubMed] [Google Scholar] 22. Коэсоглу Б., Бакен В., Онем О. и др. Консервативное хирургическое лечение эхинококкоза легких у детей: анализ 35 наблюдений.Хирург сегодня. 2002. 32 (9): 779–83. [PubMed] [Google Scholar] 23. Канат Ф., Тюрк Э., Арибас ОК. Сравнение эхинококковых кист легких у детей и взрослых. ANZ J Surg. 2004. 74 (10): 885–9. [PubMed] [Google Scholar] 24. Улка Р., Онен А., Онат С. Хирургическое лечение эхинококкоза легких у детей: отчет о 66 случаях. Eur J Pediatr Surg. 2004. 14 (4): 255–9. [PubMed] [Google Scholar] 25. Balcy AE, Ulka R, Eren, Thor, Eren MN, cebeci E, Erdem K. Хирургическое лечение эхинококкоза легких у детей; Торакальный кардиоваскулярный хирург; 2002 г.Тема: Туседай, 19 февраля 2002 г., специальная сессия — торакальная и сосудистая хирургия 9730. [Google Scholar] 26. Джорджио А., Дисарно А., Джорджио С. и др. Чрескожное лечение эхинококковой кисты печени. Последние патенты на противоинфекционные препараты Discov. 2009; 4: 29–36. [PubMed] [Google Scholar] 27. Джорджио А., Ди Сарно А., Де Стефано Дж. И др. Сонографические и клинические результаты жизнеспособных эхинококковых кист печени, леченных двойной чрескожной аспирацией и инъекцией этанола в качестве терапии первой линии: эффективность и долгосрочное наблюдение.AJR Am J Roentgenol. 2009; 193 (3): W186–92. [PubMed] [Google Scholar] 28. Фаркаш Б., Будусан А., Ордяну С. Лечение и результаты эхинококкоза печени у детей. AMT. 2009; 11 (1): 161. [Google Scholar] 29. Изадпанах А., Саиди Ф. Бессимптомные эхинококковые кисты печени: предпочтительный подход. Iran J Med Sci. 2006; 31 (3): 1–4. [Google Scholar]
Эхинококковая киста печени у детей (14-летний обзор)
Iran J Pediatr. 2011 сен; 21 (3): 385–389.
Алиреза Миршемирани, доктор медицины, * Ахмад Халегнеджад, доктор медицины, Джаефар Коранлоо, доктор медицины, Нассер Садегян, доктор медицины, Мохсен Рузрох, доктор медицины, и Шагаег Хасас-Еганех, доктор медицины,
, Исследовательский центр детской хирургии, Детский хирургический госпиталь Мофида, Университет Мофид. Медицинские науки, Тегеран, Иран
* Автор для переписки: Адрес: Детский хирургический исследовательский центр, Детская больница Мофид, Университет медицинских наук Шахида Бехешти, Тегеран-Иран. Эл. Почта: moc.liamg@inarimehsrimla
Поступила 11 июля 2010 г .; Пересмотрено 12 января 2011 г .; Принято 2 марта 2011 г.
Авторские права © 2011 Иранский журнал педиатрии и Тегеранский университет медицинских наук
Это статья в открытом доступе, распространяемая в соответствии с условиями лицензии Creative Commons Attribution NonCommercial 3.0 (CC BY-NC 3.0), которая позволяет пользователям читать, копировать, распространять и создавать производные работы в некоммерческих целях из материала при условии правильного цитирования автора оригинальной работы.
Эта статья цитируется в других статьях в PMC.
Abstract
Objective
Эхинококкоз по-прежнему представляет серьезную опасность для здоровья в мире. Это заболевание является паразитарным заражением, которое является эндемическим для многих районов разведения овец и крупного рогатого скота, например, в Иране. Целью этого исследования было оценить клинические проявления, диагностику и лечение эхинококкоза печени у детей.
Методы
В этом ретроспективном исследовании оценивали 100 пациентов, которые были направлены в Детскую больницу Mofid с эхинококковой кистой печени с марта 1996 года по март 2010 года.Были включены медицинские карты пациентов в возрасте от 1 до 14 лет с окончательной эхинококковой кистой печени и проведен анализ таких переменных, как возраст, пол, симптомы, диагностическое обследование, оперативная техника, пребывание в больнице, смертность, заболеваемость и исход лечения.
Результаты
Пациенты состояли из 54 мальчиков (54%) и 46 (46%) девочек в возрасте от 1 до 14 лет (в среднем 11,8 ± 4,6). Заболеваемость увеличивается с возрастом. Всего у пациентов было 110 кист, 81 киста правой доли легкого (73%) и 29 кисты левой доли (27%).Наиболее частым (50%) симптомом была масса живота. Сонография брюшной полости дала правильный диагноз 94 (94%) пациентам. Консервативное хирургическое лечение проведено 98 детям. Двое пациентов прошли медицинское лечение, так как кисты были небольшими и кальцифицированными. Наиболее частым осложнением была раневая инфекция в 3 случаях. Средняя продолжительность госпитализации составила 9 дней. У 100% наших пациентов тип паразита был Echinoccocus granulosus . Заболеваемость составила 12% (удлинение дренажа наружного катетера у 12 пациентов).Был только один (1%) летальный исход и 2 (2%) рецидива.
Заключение
Из-за менее инвазивной и высокой точности ультразвукового исследования печени при диагностике эхинококкоза мы рекомендуем его в качестве метода выбора для диагностики в эндемичных регионах. Хирургия — это предпочтительный метод лечения.
Ключевые слова: Эхинококковая киста печени, масса живота, диагностика, лечение, дети
Введение
Эхинококкоз представляет опасность для здоровья населения в Иране [1, 2].Это обычное явление в сельской местности, где содержатся собаки и крупный рогатый скот. Основными хозяевами ленточного червя Echinococcus granulosus являются собаки и собачьи [3]. В кишечнике они производят яйца, которые переходят с калом. Яйца попадают в организм промежуточных хозяев, таких как овцы и коровы.
Человек становится случайным хозяином, поедая яйца ленточного червя [4]. У взрослых людей печень является наиболее частым органом, инфицированным личиночной формой эхинококка [3–6]. Но у детей легкие являются наиболее частым органом, инфицированным личиночной формой Echinococcus granulosus .
[3, 7–10].Диагноз эхинококковой кисты печени ставится на основании анамнеза, физикальных, рентгенологических и серологических данных [11, 12]. Симптомы связаны с размером, локализацией, разрывом и инфицированием кист. Самый частый симптом — образование в брюшной полости. Киста идентифицируется с помощью сонографии и в некоторых случаях компьютерной томографии. Иммунодиагностика позволяет отличить эхинококковые кисты от доброкачественных кист или злокачественных новообразований [11]. Ультрасонографическая классификация дала хорошее, широко признанное морфологическое описание заболевания [12].Разрыв эхинококковых кист происходит нечасто (3,2%) [12, 13].
Субъекты и методы
Это ретроспективное исследование проводилось на госпитализированных пациентах, прооперированных по поводу эхинококкоза печени в Детской больнице Мофид в Тегеране, Иран, в период с марта 1996 года по март 2010 года. Всего в этом исследовании оценивались 100 пациентов на основании патологических данных (). Echinococcus granolosus обнаружен у 100% наших пациентов). Данные были собраны из медицинских карт пациентов в архивах и проанализированы с точки зрения возраста, пола, клинических характеристик, диагностических исследований (сонография, имуносерологический тест на компьютерной томографии), оперативной техники, послеоперационных осложнений, смертности и продолжительности пребывания в больнице.Всем пациентам был проведен ELISA-тест, а для подозреваемых — IFA-тест. Цистотомия и частичная перицистэктомия в основном использовались для пациентов с неразорвавшимися эхинококковыми кистами, но в некоторых кистах, диаметр которых превышал 5 см, сколицидный агент (например, гипертонический раствор) вводили в полость кисты после аспирации компонента кисты и затем резецировали. Все пациенты наблюдались в течение 2-5 лет и оценивали рецидив кисты. Описательный анализ проводился с использованием частотных таблиц для категориальных переменных.Коморбидности в нашей группе не наблюдалось. Вся идентифицирующая информация пациента оставалась конфиденциальной.
Результаты
Пациенты состояли из 54 (54%) мальчиков и 46 (46%) девочек (от 1 до 14 лет) (). Echinococcus granolosus был обнаружен у 100% наших пациентов по патологическим отчетам. У двадцати пяти (25%) пациентов была эхинококковая киста легкого.
Таблица 1
Распределение по возрасту у 100 пациентов с кистой печени в Детской больнице Mofid
| Возраст (год) | Число (%) |
|---|---|
| 0-2 | 2 (2) |
| 3-6 | 11 (11) |
| 7-9 | 16 (16) |
| 10-12 | 27 (27) |
| 13-14 | 44 (44) |
| Итого | 100 (100) |
Заболеваемость эхинококковой кистой увеличивалась с возрастом, и 19 (19%) пациентов имели сосуществующие кисты легких.У наших пациентов было всего 110 кист, в правой доле — 81 (73%), а в левой — 29 (27%). 14 (13%) кист были меньше 4 см в диаметре, 74 (67%) кисты имели диаметр 4-5 см и 22 (20%) кисты были более 5 см в диаметре.
Масса в брюшной полости была наиболее частым симптомом (). У двадцати пяти (25%) пациентов была эхинококковая киста легкого. Всем пациентам была проведена абдоминальная сонография, которая выявила эхинококковую кисту печени у 94 (94%) пациентов. КТ подтвердила диагноз у 6 (6%) подозрительных пациентов.
Таблица 2
Распределение симптомов у 100 пациентов с кистой печени в Детской больнице Mofid
| Симптомы | Количество (%) |
|---|---|
| Абдоминальная масса | 50 (50) |
| Лихорадка | 12 (12) |
| Гепатомегалия | 12 (12) |
| Боль в животе | 10 (10) |
| Потеря массы | 8 (8) |
| Потеря аппетита | 4 (4) |
| Тошнота | 2 (2) |
| Желтуха | 2 (2) |
| Итого | 100 (100) |
У двенадцати пациентов (12%) были кальцифицированные кисты.Цистотомия и частичная перицистэктомия были выполнены 98 пациентам, но у пациентов с кистами более 5 см в диаметре, отсасыванием компонента кисты после инъекции сколицидных агентов, цистэктомия была выполнена в качестве альтернативного метода. Двум пациентам, у которых кисты были маленькими и кальцифицированными (подтверждено чрескожной аспирацией под контролем сонографии), лечили медикаменты. Все пациенты после операции получали альбендазол перорально в течение 3–6 месяцев. Наиболее частым послеоперационным осложнением была раневая инфекция (5 случаев), другими осложнениями были разрыв кисты во время операции (2 случая), самопроизвольный разрыв кисты перед операцией (2 случая) и анафилактический шок (2 случая).В случаях с остаточными полостями выполняли дренирование с последующим периодическим ультразвуковым исследованием. В нашем исследовании заболеваемость составила 12% (длительный дренаж наружного катетера у 12 пациентов). Смертность от анафилактического шока была у одного (1%) пациента. Средняя продолжительность госпитализации составила 9 дней. При выписке вылечились 94 (94%) пациента. Все пациенты находились под периодическим ультразвуковым обследованием в течение 2–5 лет. Рецидивы произошли в двух (2%) случаях, которые лечились медикаментозно.
Обсуждение
Эхинококкоз по-прежнему является национальной проблемой в высокоэндемичных странах и требует эпидемиологической профилактики для его искоренения [3].
Симптомы эхинококкоза зависят от пораженных органов. Большинство пациентов с эхинококковой кистой протекает бессимптомно, и диагноз обычно ставится случайно во время клинического или радиологического обследования по несвязанным причинам [13]. Чаще всего поражается печень у взрослых и легкие у детей. Хирургия — основная форма лечения эхинококкоза.
Риск операции заключается в том, что эхинококковая киста разрывается и разносит головки ленточных червей по всему телу пациента.Чтобы снизить этот риск, мы назначаем высокие дозы препарата альбендазол в сочетании с хирургическим вмешательством [14]. Из 100 наших пациентов 54 (54%) были мальчиками и 46 (46%) девочками. Статистический анализ показывает, что у детей мужчины более склонны к инфицированию эхинококком печени [15, 16], но в отчете Бюлента количество эхинококковых кист у детей было одинаковым у мужчин и женщин [17, 18]. Возраст пациентов варьировался от 1 до 14 лет, а самому младшему из них был один год, мы полагали, что год является самым молодым возрастом этой патологии, но Прашант сообщил о эхинококкозе у шестимесячного младенца.Заболеваемость эхинококковой кистой у наших пациентов увеличивалась с возрастом. Семьдесят один (71%) пациент был старше 9 лет.
Эхинококкоз у детей чаще поражает легкие, чем печень, но Схитогулри [19] считает, что кисты печени чаще встречаются в детстве, а Талаизаде [16] обнаружил почти одинаковую частоту (41-43%) эхинококковых кист в легких и печени у детей. педиатрические пациенты.
В нашем исследовании кисты чаще всего встречались в правой доле печени. Масса живота была наиболее частым симптомом у наших пациентов, как и в других исследованиях [15, 20, 21].Кисты могут расти в печени медленнее, чем в легких, из-за меньшей эластичности легкого. Это может объяснить меньшую частоту эхинококкоза в печени [15]. Сонография печени выявила правильный диагноз в 94% случаев, что близко к 96,4%, поставленным Коесеглу [22]. Цистотомия и перицистэктомия были предпочтительными хирургическими методами, как и в исследовании Kanat [23], которые в настоящее время являются наиболее часто используемыми хирургическими методами.
Интрабилиарный разрыв является наиболее частым осложнением эхинококковой кисты с частотой от 5% до 25% пациентов [13].К значительным факторам риска перфорации эхинококковой кисты относятся более молодой возраст, диаметр кисты более десяти см и поверхностное расположение кисты [13]. Разрыв эхинококковой кисты встречается очень редко и может произойти спонтанно или ятрогенно [13]. В 2 случаях у нас был спонтанный разрыв кисты перед операцией. Инфекция раны была наиболее частым послеоперационным осложнением в нашем исследовании, аналогичным другим [22, 25]. В нашем исследовании заболеваемость составила 12%, в исследовании Балая — 14,5% [25]. Был зарегистрирован один (1%) случай смерти от анафилактического шока и 2 (2%) рецидива, в остальных сериях рецидивов и летальных исходов не было [19, 22].Средняя продолжительность пребывания в больнице составила 9 дней, как и в отчете Balci [25]. Echinoccus granulosus обнаружен у всех пациентов. Поскольку хирургическое вмешательство является дорогостоящим и недоступным во всем мире, в последние десятилетия для лечения эхинококковых кист печени были внедрены минимально инвазивные методы. В последнее время некоторые хирурги предпочитают технику чрескожной аспирации, инъекции и повторной аспирации (PAIR) в качестве первой линии терапии эхинококковых кист печени [26]. Лапароскопический доступ должен быть допустимой альтернативой хирургическому вмешательству опытными хирургами [26, 27].Хотя PAIR широко используется в последние годы, некоторые детские хирурги все же верят в хирургический подход в сложных случаях [28]. Изадпанах и др. [29] предлагают медикаментозное лечение бессимптомных эхинококковых кист печени.
Заключение
У детей частота эхинококкоза печени увеличивается с возрастом. Наиболее задействованным органом было легкое, а затем печень. Из-за менее инвазивной и высокой точности ультразвуковой диагностики брюшной полости мы рекомендуем ее в качестве метода выбора для диагностики в эндемичных регионах.В большинстве случаев достаточно консервативной хирургической техники (цистотомия и частичная перицистэктомия). В основном послеоперационные результаты благоприятные.
Выражение признательности
Это исследование финансировалось офисом проректора Центра клинических исследований детской больницы Mofid (CRDC).
Список литературы
1. Саиди Ф. Хирургия эхинококкоза. Филадельфия: Сондерс; 1976. [Google Scholar] 2. Харанди М.Ф., Хоббс Р.П., Адамс П.Дж. и др. Молекулярно-морфологическая характеристика эхинококка гранулезного происхождения человека и животных в Иране.Паразитология. 2002. 125 (4): 367–73. [PubMed] [Google Scholar] 3. Tensaw IM. Киста хидатида у детей. Ann Ped Surg. 2010. 6 (2): 98–104. [Google Scholar] 4. King CH. Цестоды (ленточные черви) В: Mandell GL, Bennet JE, Dolin R, editors. Принципы и практика инфекционных болезней. 6 изд. Нью-Йорк: Черчилль Ливингстон; 2005. С. 3290–2. [Google Scholar] 5. Руис-Рубеллео Дж. Ф., Гомес-Альварес М., Санчес Дж. И др. Осложнения внепеченочного эхинококоза: фистулизация эхинококковой кисты надпочечников в кишечник.Мир Дж. Гастроэнтерол. 2008. 14 (9): 1467–9. [Бесплатная статья PMC] [PubMed] [Google Scholar] 6. Челик М., Сенол С., Келес М. и др. Хирургическое лечение эхинококкоза легких у детей: сообщение о 122 случаях. J Pediatr Surg. 2000. 35 (12): 1710–3. [PubMed] [Google Scholar] 7. Беггс И. Радиология эхинококкоза. AJR Am J Roentgenol. 1985. 145 (3): 639–48. [PubMed] [Google Scholar] 8. Караогланоглу Н., Куркчуоглу И.К., Горгунер М. и др. Гигантские эхинококковые кисты легких. Eur J Cardiothorac Surg. 2001. 19 (6): 914–7.[PubMed] [Google Scholar] 9. Ахмад Хан Р., Вахаб С.Х., Сингх Чана Р. и др. Изолированная ретропритонеальная эхинококковая киста у ребенка: редкая причина острого отека мошонки? J Ped Sur. 2010. 45 (8): 1717–9. [PubMed] [Google Scholar] 10. Миршемирани А., Разави С., Садегян Н. Хирургическое лечение эхинококкоза легких у 72 детей. Танаффос. 2009. 8 (1): 56–61. [Google Scholar] 11. Моралиоглу С., Озен И.О., Афсарлар С. и др. Редкая причина острого живота у детей: внутрибеллярный разрыв эхинококковой кисты. Turk J Gastroenterol.2010. 21 (3): 331–2. [PubMed] [Google Scholar] 12. Анифантакис Д., Биевракис Э., Вячакис И. и др. Гепатопульмональный эхинококкоз у десятилетней девочки: история болезни. Представитель J Med 2010; 4: 205. [Бесплатная статья PMC] [PubMed] [Google Scholar] 13. Шумер А., Чаглаян К., Алтынли Э., Коксал Н. История болезни: Спонтанный разрыв эхинококковой кисты печени у ребенка. Израиль Дж. Emerg Med; (I) 2009; 9: 13–6. [Google Scholar] 15. Montazeri V, Sokouti M, Rashidi HR. Сравнение эхинококкоза легких у детей и взрослых.Танаффос. 2007. 6 (1): 13–8. [Google Scholar] 16. Талаэзаде А, Мараги Ш. Эхинококкоз у детей: картина иная, чем у взрослых. Пакистан J Med Sci. 2006. 22 (3): 329–32. [Google Scholar] 17. Бюлент К., Гюльтекин Г., Сердар Х. и др. Анализ гидатоза легких по их сегментарной локализации. Clin Pulm Med. 2008. 15 (1): 8–12. [Google Scholar] 18. Конгир А.К., Салим Э., Энон С. и др. Хирургическое лечение эхинококкоза легких у детей. J Pediatr Surg. 2001. 36 (6): 917–30. [PubMed] [Google Scholar] 19.Сехитогуллари А. Наши результаты хирургического лечения эхинококкоза легких. Eur J General Med. 2007. 4 (1): 5–8. [Google Scholar] 20. Ротанг К.Н., Шарма Анита, Шарма А. Эхинококкоз у детей. Индийский J Chest Dis Allied Sci. 1998. 40 (1): 73–7. [PubMed] [Google Scholar] 21. Анадол Д., Гокмен А., Кипер Н., Озчелик Ю. Эхинококкоз в детстве; Ретроспективный анализ 376 случаев. Педиатр Пульмонол. 1998. 26 (3): 190–6. [PubMed] [Google Scholar] 22. Коэсоглу Б., Бакен В., Онем О. и др. Консервативное хирургическое лечение эхинококкоза легких у детей: анализ 35 наблюдений.Хирург сегодня. 2002. 32 (9): 779–83. [PubMed] [Google Scholar] 23. Канат Ф., Тюрк Э., Арибас ОК. Сравнение эхинококковых кист легких у детей и взрослых. ANZ J Surg. 2004. 74 (10): 885–9. [PubMed] [Google Scholar] 24. Улка Р., Онен А., Онат С. Хирургическое лечение эхинококкоза легких у детей: отчет о 66 случаях. Eur J Pediatr Surg. 2004. 14 (4): 255–9. [PubMed] [Google Scholar] 25. Balcy AE, Ulka R, Eren, Thor, Eren MN, cebeci E, Erdem K. Хирургическое лечение эхинококкоза легких у детей; Торакальный кардиоваскулярный хирург; 2002 г.Тема: Туседай, 19 февраля 2002 г., специальная сессия — торакальная и сосудистая хирургия 9730. [Google Scholar] 26. Джорджио А., Дисарно А., Джорджио С. и др. Чрескожное лечение эхинококковой кисты печени. Последние патенты на противоинфекционные препараты Discov. 2009; 4: 29–36. [PubMed] [Google Scholar] 27. Джорджио А., Ди Сарно А., Де Стефано Дж. И др. Сонографические и клинические результаты жизнеспособных эхинококковых кист печени, леченных двойной чрескожной аспирацией и инъекцией этанола в качестве терапии первой линии: эффективность и долгосрочное наблюдение.AJR Am J Roentgenol. 2009; 193 (3): W186–92. [PubMed] [Google Scholar] 28. Фаркаш Б., Будусан А., Ордяну С. Лечение и результаты эхинококкоза печени у детей. AMT. 2009; 11 (1): 161. [Google Scholar] 29. Изадпанах А., Саиди Ф. Бессимптомные эхинококковые кисты печени: предпочтительный подход. Iran J Med Sci. 2006; 31 (3): 1–4. [Google Scholar]
Эхинококковая киста печени у детей (14-летний обзор)
Iran J Pediatr. 2011 сен; 21 (3): 385–389.
Алиреза Миршемирани, доктор медицины, * Ахмад Халегнеджад, доктор медицины, Джаефар Коранлоо, доктор медицины, Нассер Садегян, доктор медицины, Мохсен Рузрох, доктор медицины, и Шагаег Хасас-Еганех, доктор медицины,
, Исследовательский центр детской хирургии, Детский хирургический госпиталь Мофида, Университет Мофид. Медицинские науки, Тегеран, Иран
* Автор для переписки: Адрес: Детский хирургический исследовательский центр, Детская больница Мофид, Университет медицинских наук Шахида Бехешти, Тегеран-Иран. Эл. Почта: moc.liamg@inarimehsrimla
Поступила 11 июля 2010 г .; Пересмотрено 12 января 2011 г .; Принято 2 марта 2011 г.
Авторские права © 2011 Иранский журнал педиатрии и Тегеранский университет медицинских наук
Это статья в открытом доступе, распространяемая в соответствии с условиями лицензии Creative Commons Attribution NonCommercial 3.0 (CC BY-NC 3.0), которая позволяет пользователям читать, копировать, распространять и создавать производные работы в некоммерческих целях из материала при условии правильного цитирования автора оригинальной работы.
Эта статья цитируется в других статьях в PMC.
Abstract
Objective
Эхинококкоз по-прежнему представляет серьезную опасность для здоровья в мире. Это заболевание является паразитарным заражением, которое является эндемическим для многих районов разведения овец и крупного рогатого скота, например, в Иране. Целью этого исследования было оценить клинические проявления, диагностику и лечение эхинококкоза печени у детей.
Методы
В этом ретроспективном исследовании оценивали 100 пациентов, которые были направлены в Детскую больницу Mofid с эхинококковой кистой печени с марта 1996 года по март 2010 года.Были включены медицинские карты пациентов в возрасте от 1 до 14 лет с окончательной эхинококковой кистой печени и проведен анализ таких переменных, как возраст, пол, симптомы, диагностическое обследование, оперативная техника, пребывание в больнице, смертность, заболеваемость и исход лечения.
Результаты
Пациенты состояли из 54 мальчиков (54%) и 46 (46%) девочек в возрасте от 1 до 14 лет (в среднем 11,8 ± 4,6). Заболеваемость увеличивается с возрастом. Всего у пациентов было 110 кист, 81 киста правой доли легкого (73%) и 29 кисты левой доли (27%).Наиболее частым (50%) симптомом была масса живота. Сонография брюшной полости дала правильный диагноз 94 (94%) пациентам. Консервативное хирургическое лечение проведено 98 детям. Двое пациентов прошли медицинское лечение, так как кисты были небольшими и кальцифицированными. Наиболее частым осложнением была раневая инфекция в 3 случаях. Средняя продолжительность госпитализации составила 9 дней. У 100% наших пациентов тип паразита был Echinoccocus granulosus . Заболеваемость составила 12% (удлинение дренажа наружного катетера у 12 пациентов).Был только один (1%) летальный исход и 2 (2%) рецидива.
Заключение
Из-за менее инвазивной и высокой точности ультразвукового исследования печени при диагностике эхинококкоза мы рекомендуем его в качестве метода выбора для диагностики в эндемичных регионах. Хирургия — это предпочтительный метод лечения.
Ключевые слова: Эхинококковая киста печени, масса живота, диагностика, лечение, дети
Введение
Эхинококкоз представляет опасность для здоровья населения в Иране [1, 2].Это обычное явление в сельской местности, где содержатся собаки и крупный рогатый скот. Основными хозяевами ленточного червя Echinococcus granulosus являются собаки и собачьи [3]. В кишечнике они производят яйца, которые переходят с калом. Яйца попадают в организм промежуточных хозяев, таких как овцы и коровы.
Человек становится случайным хозяином, поедая яйца ленточного червя [4]. У взрослых людей печень является наиболее частым органом, инфицированным личиночной формой эхинококка [3–6]. Но у детей легкие являются наиболее частым органом, инфицированным личиночной формой Echinococcus granulosus .
[3, 7–10].Диагноз эхинококковой кисты печени ставится на основании анамнеза, физикальных, рентгенологических и серологических данных [11, 12]. Симптомы связаны с размером, локализацией, разрывом и инфицированием кист. Самый частый симптом — образование в брюшной полости. Киста идентифицируется с помощью сонографии и в некоторых случаях компьютерной томографии. Иммунодиагностика позволяет отличить эхинококковые кисты от доброкачественных кист или злокачественных новообразований [11]. Ультрасонографическая классификация дала хорошее, широко признанное морфологическое описание заболевания [12].Разрыв эхинококковых кист происходит нечасто (3,2%) [12, 13].
Субъекты и методы
Это ретроспективное исследование проводилось на госпитализированных пациентах, прооперированных по поводу эхинококкоза печени в Детской больнице Мофид в Тегеране, Иран, в период с марта 1996 года по март 2010 года. Всего в этом исследовании оценивались 100 пациентов на основании патологических данных (). Echinococcus granolosus обнаружен у 100% наших пациентов). Данные были собраны из медицинских карт пациентов в архивах и проанализированы с точки зрения возраста, пола, клинических характеристик, диагностических исследований (сонография, имуносерологический тест на компьютерной томографии), оперативной техники, послеоперационных осложнений, смертности и продолжительности пребывания в больнице.Всем пациентам был проведен ELISA-тест, а для подозреваемых — IFA-тест. Цистотомия и частичная перицистэктомия в основном использовались для пациентов с неразорвавшимися эхинококковыми кистами, но в некоторых кистах, диаметр которых превышал 5 см, сколицидный агент (например, гипертонический раствор) вводили в полость кисты после аспирации компонента кисты и затем резецировали. Все пациенты наблюдались в течение 2-5 лет и оценивали рецидив кисты. Описательный анализ проводился с использованием частотных таблиц для категориальных переменных.Коморбидности в нашей группе не наблюдалось. Вся идентифицирующая информация пациента оставалась конфиденциальной.
Результаты
Пациенты состояли из 54 (54%) мальчиков и 46 (46%) девочек (от 1 до 14 лет) (). Echinococcus granolosus был обнаружен у 100% наших пациентов по патологическим отчетам. У двадцати пяти (25%) пациентов была эхинококковая киста легкого.
Таблица 1
Распределение по возрасту у 100 пациентов с кистой печени в Детской больнице Mofid
| Возраст (год) | Число (%) |
|---|---|
| 0-2 | 2 (2) |
| 3-6 | 11 (11) |
| 7-9 | 16 (16) |
| 10-12 | 27 (27) |
| 13-14 | 44 (44) |
| Итого | 100 (100) |
Заболеваемость эхинококковой кистой увеличивалась с возрастом, и 19 (19%) пациентов имели сосуществующие кисты легких.У наших пациентов было всего 110 кист, в правой доле — 81 (73%), а в левой — 29 (27%). 14 (13%) кист были меньше 4 см в диаметре, 74 (67%) кисты имели диаметр 4-5 см и 22 (20%) кисты были более 5 см в диаметре.
Масса в брюшной полости была наиболее частым симптомом (). У двадцати пяти (25%) пациентов была эхинококковая киста легкого. Всем пациентам была проведена абдоминальная сонография, которая выявила эхинококковую кисту печени у 94 (94%) пациентов. КТ подтвердила диагноз у 6 (6%) подозрительных пациентов.
Таблица 2
Распределение симптомов у 100 пациентов с кистой печени в Детской больнице Mofid
| Симптомы | Количество (%) |
|---|---|
| Абдоминальная масса | 50 (50) |
| Лихорадка | 12 (12) |
| Гепатомегалия | 12 (12) |
| Боль в животе | 10 (10) |
| Потеря массы | 8 (8) |
| Потеря аппетита | 4 (4) |
| Тошнота | 2 (2) |
| Желтуха | 2 (2) |
| Итого | 100 (100) |
У двенадцати пациентов (12%) были кальцифицированные кисты.Цистотомия и частичная перицистэктомия были выполнены 98 пациентам, но у пациентов с кистами более 5 см в диаметре, отсасыванием компонента кисты после инъекции сколицидных агентов, цистэктомия была выполнена в качестве альтернативного метода. Двум пациентам, у которых кисты были маленькими и кальцифицированными (подтверждено чрескожной аспирацией под контролем сонографии), лечили медикаменты. Все пациенты после операции получали альбендазол перорально в течение 3–6 месяцев. Наиболее частым послеоперационным осложнением была раневая инфекция (5 случаев), другими осложнениями были разрыв кисты во время операции (2 случая), самопроизвольный разрыв кисты перед операцией (2 случая) и анафилактический шок (2 случая).В случаях с остаточными полостями выполняли дренирование с последующим периодическим ультразвуковым исследованием. В нашем исследовании заболеваемость составила 12% (длительный дренаж наружного катетера у 12 пациентов). Смертность от анафилактического шока была у одного (1%) пациента. Средняя продолжительность госпитализации составила 9 дней. При выписке вылечились 94 (94%) пациента. Все пациенты находились под периодическим ультразвуковым обследованием в течение 2–5 лет. Рецидивы произошли в двух (2%) случаях, которые лечились медикаментозно.
Обсуждение
Эхинококкоз по-прежнему является национальной проблемой в высокоэндемичных странах и требует эпидемиологической профилактики для его искоренения [3].
Симптомы эхинококкоза зависят от пораженных органов. Большинство пациентов с эхинококковой кистой протекает бессимптомно, и диагноз обычно ставится случайно во время клинического или радиологического обследования по несвязанным причинам [13]. Чаще всего поражается печень у взрослых и легкие у детей. Хирургия — основная форма лечения эхинококкоза.
Риск операции заключается в том, что эхинококковая киста разрывается и разносит головки ленточных червей по всему телу пациента.Чтобы снизить этот риск, мы назначаем высокие дозы препарата альбендазол в сочетании с хирургическим вмешательством [14]. Из 100 наших пациентов 54 (54%) были мальчиками и 46 (46%) девочками. Статистический анализ показывает, что у детей мужчины более склонны к инфицированию эхинококком печени [15, 16], но в отчете Бюлента количество эхинококковых кист у детей было одинаковым у мужчин и женщин [17, 18]. Возраст пациентов варьировался от 1 до 14 лет, а самому младшему из них был один год, мы полагали, что год является самым молодым возрастом этой патологии, но Прашант сообщил о эхинококкозе у шестимесячного младенца.Заболеваемость эхинококковой кистой у наших пациентов увеличивалась с возрастом. Семьдесят один (71%) пациент был старше 9 лет.
Эхинококкоз у детей чаще поражает легкие, чем печень, но Схитогулри [19] считает, что кисты печени чаще встречаются в детстве, а Талаизаде [16] обнаружил почти одинаковую частоту (41-43%) эхинококковых кист в легких и печени у детей. педиатрические пациенты.
В нашем исследовании кисты чаще всего встречались в правой доле печени. Масса живота была наиболее частым симптомом у наших пациентов, как и в других исследованиях [15, 20, 21].Кисты могут расти в печени медленнее, чем в легких, из-за меньшей эластичности легкого. Это может объяснить меньшую частоту эхинококкоза в печени [15]. Сонография печени выявила правильный диагноз в 94% случаев, что близко к 96,4%, поставленным Коесеглу [22]. Цистотомия и перицистэктомия были предпочтительными хирургическими методами, как и в исследовании Kanat [23], которые в настоящее время являются наиболее часто используемыми хирургическими методами.
Интрабилиарный разрыв является наиболее частым осложнением эхинококковой кисты с частотой от 5% до 25% пациентов [13].К значительным факторам риска перфорации эхинококковой кисты относятся более молодой возраст, диаметр кисты более десяти см и поверхностное расположение кисты [13]. Разрыв эхинококковой кисты встречается очень редко и может произойти спонтанно или ятрогенно [13]. В 2 случаях у нас был спонтанный разрыв кисты перед операцией. Инфекция раны была наиболее частым послеоперационным осложнением в нашем исследовании, аналогичным другим [22, 25]. В нашем исследовании заболеваемость составила 12%, в исследовании Балая — 14,5% [25]. Был зарегистрирован один (1%) случай смерти от анафилактического шока и 2 (2%) рецидива, в остальных сериях рецидивов и летальных исходов не было [19, 22].Средняя продолжительность пребывания в больнице составила 9 дней, как и в отчете Balci [25]. Echinoccus granulosus обнаружен у всех пациентов. Поскольку хирургическое вмешательство является дорогостоящим и недоступным во всем мире, в последние десятилетия для лечения эхинококковых кист печени были внедрены минимально инвазивные методы. В последнее время некоторые хирурги предпочитают технику чрескожной аспирации, инъекции и повторной аспирации (PAIR) в качестве первой линии терапии эхинококковых кист печени [26]. Лапароскопический доступ должен быть допустимой альтернативой хирургическому вмешательству опытными хирургами [26, 27].Хотя PAIR широко используется в последние годы, некоторые детские хирурги все же верят в хирургический подход в сложных случаях [28]. Изадпанах и др. [29] предлагают медикаментозное лечение бессимптомных эхинококковых кист печени.
Заключение
У детей частота эхинококкоза печени увеличивается с возрастом. Наиболее задействованным органом было легкое, а затем печень. Из-за менее инвазивной и высокой точности ультразвуковой диагностики брюшной полости мы рекомендуем ее в качестве метода выбора для диагностики в эндемичных регионах.В большинстве случаев достаточно консервативной хирургической техники (цистотомия и частичная перицистэктомия). В основном послеоперационные результаты благоприятные.
Выражение признательности
Это исследование финансировалось офисом проректора Центра клинических исследований детской больницы Mofid (CRDC).
Список литературы
1. Саиди Ф. Хирургия эхинококкоза. Филадельфия: Сондерс; 1976. [Google Scholar] 2. Харанди М.Ф., Хоббс Р.П., Адамс П.Дж. и др. Молекулярно-морфологическая характеристика эхинококка гранулезного происхождения человека и животных в Иране.Паразитология. 2002. 125 (4): 367–73. [PubMed] [Google Scholar] 3. Tensaw IM. Киста хидатида у детей. Ann Ped Surg. 2010. 6 (2): 98–104. [Google Scholar] 4. King CH. Цестоды (ленточные черви) В: Mandell GL, Bennet JE, Dolin R, editors. Принципы и практика инфекционных болезней. 6 изд. Нью-Йорк: Черчилль Ливингстон; 2005. С. 3290–2. [Google Scholar] 5. Руис-Рубеллео Дж. Ф., Гомес-Альварес М., Санчес Дж. И др. Осложнения внепеченочного эхинококоза: фистулизация эхинококковой кисты надпочечников в кишечник.Мир Дж. Гастроэнтерол. 2008. 14 (9): 1467–9. [Бесплатная статья PMC] [PubMed] [Google Scholar] 6. Челик М., Сенол С., Келес М. и др. Хирургическое лечение эхинококкоза легких у детей: сообщение о 122 случаях. J Pediatr Surg. 2000. 35 (12): 1710–3. [PubMed] [Google Scholar] 7. Беггс И. Радиология эхинококкоза. AJR Am J Roentgenol. 1985. 145 (3): 639–48. [PubMed] [Google Scholar] 8. Караогланоглу Н., Куркчуоглу И.К., Горгунер М. и др. Гигантские эхинококковые кисты легких. Eur J Cardiothorac Surg. 2001. 19 (6): 914–7.[PubMed] [Google Scholar] 9. Ахмад Хан Р., Вахаб С.Х., Сингх Чана Р. и др. Изолированная ретропритонеальная эхинококковая киста у ребенка: редкая причина острого отека мошонки? J Ped Sur. 2010. 45 (8): 1717–9. [PubMed] [Google Scholar] 10. Миршемирани А., Разави С., Садегян Н. Хирургическое лечение эхинококкоза легких у 72 детей. Танаффос. 2009. 8 (1): 56–61. [Google Scholar] 11. Моралиоглу С., Озен И.О., Афсарлар С. и др. Редкая причина острого живота у детей: внутрибеллярный разрыв эхинококковой кисты. Turk J Gastroenterol.2010. 21 (3): 331–2. [PubMed] [Google Scholar] 12. Анифантакис Д., Биевракис Э., Вячакис И. и др. Гепатопульмональный эхинококкоз у десятилетней девочки: история болезни. Представитель J Med 2010; 4: 205. [Бесплатная статья PMC] [PubMed] [Google Scholar] 13. Шумер А., Чаглаян К., Алтынли Э., Коксал Н. История болезни: Спонтанный разрыв эхинококковой кисты печени у ребенка. Израиль Дж. Emerg Med; (I) 2009; 9: 13–6. [Google Scholar] 15. Montazeri V, Sokouti M, Rashidi HR. Сравнение эхинококкоза легких у детей и взрослых.Танаффос. 2007. 6 (1): 13–8. [Google Scholar] 16. Талаэзаде А, Мараги Ш. Эхинококкоз у детей: картина иная, чем у взрослых. Пакистан J Med Sci. 2006. 22 (3): 329–32. [Google Scholar] 17. Бюлент К., Гюльтекин Г., Сердар Х. и др. Анализ гидатоза легких по их сегментарной локализации. Clin Pulm Med. 2008. 15 (1): 8–12. [Google Scholar] 18. Конгир А.К., Салим Э., Энон С. и др. Хирургическое лечение эхинококкоза легких у детей. J Pediatr Surg. 2001. 36 (6): 917–30. [PubMed] [Google Scholar] 19.Сехитогуллари А. Наши результаты хирургического лечения эхинококкоза легких. Eur J General Med. 2007. 4 (1): 5–8. [Google Scholar] 20. Ротанг К.Н., Шарма Анита, Шарма А. Эхинококкоз у детей. Индийский J Chest Dis Allied Sci. 1998. 40 (1): 73–7. [PubMed] [Google Scholar] 21. Анадол Д., Гокмен А., Кипер Н., Озчелик Ю. Эхинококкоз в детстве; Ретроспективный анализ 376 случаев. Педиатр Пульмонол. 1998. 26 (3): 190–6. [PubMed] [Google Scholar] 22. Коэсоглу Б., Бакен В., Онем О. и др. Консервативное хирургическое лечение эхинококкоза легких у детей: анализ 35 наблюдений.Хирург сегодня. 2002. 32 (9): 779–83. [PubMed] [Google Scholar] 23. Канат Ф., Тюрк Э., Арибас ОК. Сравнение эхинококковых кист легких у детей и взрослых. ANZ J Surg. 2004. 74 (10): 885–9. [PubMed] [Google Scholar] 24. Улка Р., Онен А., Онат С. Хирургическое лечение эхинококкоза легких у детей: отчет о 66 случаях. Eur J Pediatr Surg. 2004. 14 (4): 255–9. [PubMed] [Google Scholar] 25. Balcy AE, Ulka R, Eren, Thor, Eren MN, cebeci E, Erdem K. Хирургическое лечение эхинококкоза легких у детей; Торакальный кардиоваскулярный хирург; 2002 г.Тема: Туседай, 19 февраля 2002 г., специальная сессия — торакальная и сосудистая хирургия 9730. [Google Scholar] 26. Джорджио А., Дисарно А., Джорджио С. и др. Чрескожное лечение эхинококковой кисты печени. Последние патенты на противоинфекционные препараты Discov. 2009; 4: 29–36. [PubMed] [Google Scholar] 27. Джорджио А., Ди Сарно А., Де Стефано Дж. И др. Сонографические и клинические результаты жизнеспособных эхинококковых кист печени, леченных двойной чрескожной аспирацией и инъекцией этанола в качестве терапии первой линии: эффективность и долгосрочное наблюдение.AJR Am J Roentgenol. 2009; 193 (3): W186–92. [PubMed] [Google Scholar] 28. Фаркаш Б., Будусан А., Ордяну С. Лечение и результаты эхинококкоза печени у детей. AMT. 2009; 11 (1): 161. [Google Scholar] 29. Изадпанах А., Саиди Ф. Бессимптомные эхинококковые кисты печени: предпочтительный подход. Iran J Med Sci. 2006; 31 (3): 1–4. [Google Scholar]
Эхинококковая киста печени у детей (14-летний обзор)
Iran J Pediatr. 2011 сен; 21 (3): 385–389.
Алиреза Миршемирани, доктор медицины, * Ахмад Халегнеджад, доктор медицины, Джаефар Коранлоо, доктор медицины, Нассер Садегян, доктор медицины, Мохсен Рузрох, доктор медицины, и Шагаег Хасас-Еганех, доктор медицины,
, Исследовательский центр детской хирургии, Детский хирургический госпиталь Мофида, Университет Мофид. Медицинские науки, Тегеран, Иран
* Автор для переписки: Адрес: Детский хирургический исследовательский центр, Детская больница Мофид, Университет медицинских наук Шахида Бехешти, Тегеран-Иран. Эл. Почта: moc.liamg@inarimehsrimla
Поступила 11 июля 2010 г .; Пересмотрено 12 января 2011 г .; Принято 2 марта 2011 г.
Авторские права © 2011 Иранский журнал педиатрии и Тегеранский университет медицинских наук
Это статья в открытом доступе, распространяемая в соответствии с условиями лицензии Creative Commons Attribution NonCommercial 3.0 (CC BY-NC 3.0), которая позволяет пользователям читать, копировать, распространять и создавать производные работы в некоммерческих целях из материала при условии правильного цитирования автора оригинальной работы.
Эта статья цитируется в других статьях в PMC.
Abstract
Objective
Эхинококкоз по-прежнему представляет серьезную опасность для здоровья в мире. Это заболевание является паразитарным заражением, которое является эндемическим для многих районов разведения овец и крупного рогатого скота, например, в Иране. Целью этого исследования было оценить клинические проявления, диагностику и лечение эхинококкоза печени у детей.
Методы
В этом ретроспективном исследовании оценивали 100 пациентов, которые были направлены в Детскую больницу Mofid с эхинококковой кистой печени с марта 1996 года по март 2010 года.Были включены медицинские карты пациентов в возрасте от 1 до 14 лет с окончательной эхинококковой кистой печени и проведен анализ таких переменных, как возраст, пол, симптомы, диагностическое обследование, оперативная техника, пребывание в больнице, смертность, заболеваемость и исход лечения.
Результаты
Пациенты состояли из 54 мальчиков (54%) и 46 (46%) девочек в возрасте от 1 до 14 лет (в среднем 11,8 ± 4,6). Заболеваемость увеличивается с возрастом. Всего у пациентов было 110 кист, 81 киста правой доли легкого (73%) и 29 кисты левой доли (27%).Наиболее частым (50%) симптомом была масса живота. Сонография брюшной полости дала правильный диагноз 94 (94%) пациентам. Консервативное хирургическое лечение проведено 98 детям. Двое пациентов прошли медицинское лечение, так как кисты были небольшими и кальцифицированными. Наиболее частым осложнением была раневая инфекция в 3 случаях. Средняя продолжительность госпитализации составила 9 дней. У 100% наших пациентов тип паразита был Echinoccocus granulosus . Заболеваемость составила 12% (удлинение дренажа наружного катетера у 12 пациентов).Был только один (1%) летальный исход и 2 (2%) рецидива.
Заключение
Из-за менее инвазивной и высокой точности ультразвукового исследования печени при диагностике эхинококкоза мы рекомендуем его в качестве метода выбора для диагностики в эндемичных регионах. Хирургия — это предпочтительный метод лечения.
Ключевые слова: Эхинококковая киста печени, масса живота, диагностика, лечение, дети
Введение
Эхинококкоз представляет опасность для здоровья населения в Иране [1, 2].Это обычное явление в сельской местности, где содержатся собаки и крупный рогатый скот. Основными хозяевами ленточного червя Echinococcus granulosus являются собаки и собачьи [3]. В кишечнике они производят яйца, которые переходят с калом. Яйца попадают в организм промежуточных хозяев, таких как овцы и коровы.
Человек становится случайным хозяином, поедая яйца ленточного червя [4]. У взрослых людей печень является наиболее частым органом, инфицированным личиночной формой эхинококка [3–6]. Но у детей легкие являются наиболее частым органом, инфицированным личиночной формой Echinococcus granulosus .
[3, 7–10].Диагноз эхинококковой кисты печени ставится на основании анамнеза, физикальных, рентгенологических и серологических данных [11, 12]. Симптомы связаны с размером, локализацией, разрывом и инфицированием кист. Самый частый симптом — образование в брюшной полости. Киста идентифицируется с помощью сонографии и в некоторых случаях компьютерной томографии. Иммунодиагностика позволяет отличить эхинококковые кисты от доброкачественных кист или злокачественных новообразований [11]. Ультрасонографическая классификация дала хорошее, широко признанное морфологическое описание заболевания [12].Разрыв эхинококковых кист происходит нечасто (3,2%) [12, 13].
Субъекты и методы
Это ретроспективное исследование проводилось на госпитализированных пациентах, прооперированных по поводу эхинококкоза печени в Детской больнице Мофид в Тегеране, Иран, в период с марта 1996 года по март 2010 года. Всего в этом исследовании оценивались 100 пациентов на основании патологических данных (). Echinococcus granolosus обнаружен у 100% наших пациентов). Данные были собраны из медицинских карт пациентов в архивах и проанализированы с точки зрения возраста, пола, клинических характеристик, диагностических исследований (сонография, имуносерологический тест на компьютерной томографии), оперативной техники, послеоперационных осложнений, смертности и продолжительности пребывания в больнице.Всем пациентам был проведен ELISA-тест, а для подозреваемых — IFA-тест. Цистотомия и частичная перицистэктомия в основном использовались для пациентов с неразорвавшимися эхинококковыми кистами, но в некоторых кистах, диаметр которых превышал 5 см, сколицидный агент (например, гипертонический раствор) вводили в полость кисты после аспирации компонента кисты и затем резецировали. Все пациенты наблюдались в течение 2-5 лет и оценивали рецидив кисты. Описательный анализ проводился с использованием частотных таблиц для категориальных переменных.Коморбидности в нашей группе не наблюдалось. Вся идентифицирующая информация пациента оставалась конфиденциальной.
Результаты
Пациенты состояли из 54 (54%) мальчиков и 46 (46%) девочек (от 1 до 14 лет) (). Echinococcus granolosus был обнаружен у 100% наших пациентов по патологическим отчетам. У двадцати пяти (25%) пациентов была эхинококковая киста легкого.
Таблица 1
Распределение по возрасту у 100 пациентов с кистой печени в Детской больнице Mofid
| Возраст (год) | Число (%) |
|---|---|
| 0-2 | 2 (2) |
| 3-6 | 11 (11) |
| 7-9 | 16 (16) |
| 10-12 | 27 (27) |
| 13-14 | 44 (44) |
| Итого | 100 (100) |
Заболеваемость эхинококковой кистой увеличивалась с возрастом, и 19 (19%) пациентов имели сосуществующие кисты легких.У наших пациентов было всего 110 кист, в правой доле — 81 (73%), а в левой — 29 (27%). 14 (13%) кист были меньше 4 см в диаметре, 74 (67%) кисты имели диаметр 4-5 см и 22 (20%) кисты были более 5 см в диаметре.
Масса в брюшной полости была наиболее частым симптомом (). У двадцати пяти (25%) пациентов была эхинококковая киста легкого. Всем пациентам была проведена абдоминальная сонография, которая выявила эхинококковую кисту печени у 94 (94%) пациентов. КТ подтвердила диагноз у 6 (6%) подозрительных пациентов.
Таблица 2
Распределение симптомов у 100 пациентов с кистой печени в Детской больнице Mofid
| Симптомы | Количество (%) |
|---|---|
| Абдоминальная масса | 50 (50) |
| Лихорадка | 12 (12) |
| Гепатомегалия | 12 (12) |
| Боль в животе | 10 (10) |
| Потеря массы | 8 (8) |
| Потеря аппетита | 4 (4) |
| Тошнота | 2 (2) |
| Желтуха | 2 (2) |
| Итого | 100 (100) |
У двенадцати пациентов (12%) были кальцифицированные кисты.Цистотомия и частичная перицистэктомия были выполнены 98 пациентам, но у пациентов с кистами более 5 см в диаметре, отсасыванием компонента кисты после инъекции сколицидных агентов, цистэктомия была выполнена в качестве альтернативного метода. Двум пациентам, у которых кисты были маленькими и кальцифицированными (подтверждено чрескожной аспирацией под контролем сонографии), лечили медикаменты. Все пациенты после операции получали альбендазол перорально в течение 3–6 месяцев. Наиболее частым послеоперационным осложнением была раневая инфекция (5 случаев), другими осложнениями были разрыв кисты во время операции (2 случая), самопроизвольный разрыв кисты перед операцией (2 случая) и анафилактический шок (2 случая).В случаях с остаточными полостями выполняли дренирование с последующим периодическим ультразвуковым исследованием. В нашем исследовании заболеваемость составила 12% (длительный дренаж наружного катетера у 12 пациентов). Смертность от анафилактического шока была у одного (1%) пациента. Средняя продолжительность госпитализации составила 9 дней. При выписке вылечились 94 (94%) пациента. Все пациенты находились под периодическим ультразвуковым обследованием в течение 2–5 лет. Рецидивы произошли в двух (2%) случаях, которые лечились медикаментозно.
Обсуждение
Эхинококкоз по-прежнему является национальной проблемой в высокоэндемичных странах и требует эпидемиологической профилактики для его искоренения [3].
Симптомы эхинококкоза зависят от пораженных органов. Большинство пациентов с эхинококковой кистой протекает бессимптомно, и диагноз обычно ставится случайно во время клинического или радиологического обследования по несвязанным причинам [13]. Чаще всего поражается печень у взрослых и легкие у детей. Хирургия — основная форма лечения эхинококкоза.
Риск операции заключается в том, что эхинококковая киста разрывается и разносит головки ленточных червей по всему телу пациента.Чтобы снизить этот риск, мы назначаем высокие дозы препарата альбендазол в сочетании с хирургическим вмешательством [14]. Из 100 наших пациентов 54 (54%) были мальчиками и 46 (46%) девочками. Статистический анализ показывает, что у детей мужчины более склонны к инфицированию эхинококком печени [15, 16], но в отчете Бюлента количество эхинококковых кист у детей было одинаковым у мужчин и женщин [17, 18]. Возраст пациентов варьировался от 1 до 14 лет, а самому младшему из них был один год, мы полагали, что год является самым молодым возрастом этой патологии, но Прашант сообщил о эхинококкозе у шестимесячного младенца.Заболеваемость эхинококковой кистой у наших пациентов увеличивалась с возрастом. Семьдесят один (71%) пациент был старше 9 лет.
Эхинококкоз у детей чаще поражает легкие, чем печень, но Схитогулри [19] считает, что кисты печени чаще встречаются в детстве, а Талаизаде [16] обнаружил почти одинаковую частоту (41-43%) эхинококковых кист в легких и печени у детей. педиатрические пациенты.
В нашем исследовании кисты чаще всего встречались в правой доле печени. Масса живота была наиболее частым симптомом у наших пациентов, как и в других исследованиях [15, 20, 21].Кисты могут расти в печени медленнее, чем в легких, из-за меньшей эластичности легкого. Это может объяснить меньшую частоту эхинококкоза в печени [15]. Сонография печени выявила правильный диагноз в 94% случаев, что близко к 96,4%, поставленным Коесеглу [22]. Цистотомия и перицистэктомия были предпочтительными хирургическими методами, как и в исследовании Kanat [23], которые в настоящее время являются наиболее часто используемыми хирургическими методами.
Интрабилиарный разрыв является наиболее частым осложнением эхинококковой кисты с частотой от 5% до 25% пациентов [13].К значительным факторам риска перфорации эхинококковой кисты относятся более молодой возраст, диаметр кисты более десяти см и поверхностное расположение кисты [13]. Разрыв эхинококковой кисты встречается очень редко и может произойти спонтанно или ятрогенно [13]. В 2 случаях у нас был спонтанный разрыв кисты перед операцией. Инфекция раны была наиболее частым послеоперационным осложнением в нашем исследовании, аналогичным другим [22, 25]. В нашем исследовании заболеваемость составила 12%, в исследовании Балая — 14,5% [25]. Был зарегистрирован один (1%) случай смерти от анафилактического шока и 2 (2%) рецидива, в остальных сериях рецидивов и летальных исходов не было [19, 22].Средняя продолжительность пребывания в больнице составила 9 дней, как и в отчете Balci [25]. Echinoccus granulosus обнаружен у всех пациентов. Поскольку хирургическое вмешательство является дорогостоящим и недоступным во всем мире, в последние десятилетия для лечения эхинококковых кист печени были внедрены минимально инвазивные методы. В последнее время некоторые хирурги предпочитают технику чрескожной аспирации, инъекции и повторной аспирации (PAIR) в качестве первой линии терапии эхинококковых кист печени [26]. Лапароскопический доступ должен быть допустимой альтернативой хирургическому вмешательству опытными хирургами [26, 27].Хотя PAIR широко используется в последние годы, некоторые детские хирурги все же верят в хирургический подход в сложных случаях [28]. Изадпанах и др. [29] предлагают медикаментозное лечение бессимптомных эхинококковых кист печени.
Заключение
У детей частота эхинококкоза печени увеличивается с возрастом. Наиболее задействованным органом было легкое, а затем печень. Из-за менее инвазивной и высокой точности ультразвуковой диагностики брюшной полости мы рекомендуем ее в качестве метода выбора для диагностики в эндемичных регионах.В большинстве случаев достаточно консервативной хирургической техники (цистотомия и частичная перицистэктомия). В основном послеоперационные результаты благоприятные.
Выражение признательности
Это исследование финансировалось офисом проректора Центра клинических исследований детской больницы Mofid (CRDC).
Список литературы
1. Саиди Ф. Хирургия эхинококкоза. Филадельфия: Сондерс; 1976. [Google Scholar] 2. Харанди М.Ф., Хоббс Р.П., Адамс П.Дж. и др. Молекулярно-морфологическая характеристика эхинококка гранулезного происхождения человека и животных в Иране.Паразитология. 2002. 125 (4): 367–73. [PubMed] [Google Scholar] 3. Tensaw IM. Киста хидатида у детей. Ann Ped Surg. 2010. 6 (2): 98–104. [Google Scholar] 4. King CH. Цестоды (ленточные черви) В: Mandell GL, Bennet JE, Dolin R, editors. Принципы и практика инфекционных болезней. 6 изд. Нью-Йорк: Черчилль Ливингстон; 2005. С. 3290–2. [Google Scholar] 5. Руис-Рубеллео Дж. Ф., Гомес-Альварес М., Санчес Дж. И др. Осложнения внепеченочного эхинококоза: фистулизация эхинококковой кисты надпочечников в кишечник.Мир Дж. Гастроэнтерол. 2008. 14 (9): 1467–9. [Бесплатная статья PMC] [PubMed] [Google Scholar] 6. Челик М., Сенол С., Келес М. и др. Хирургическое лечение эхинококкоза легких у детей: сообщение о 122 случаях. J Pediatr Surg. 2000. 35 (12): 1710–3. [PubMed] [Google Scholar] 7. Беггс И. Радиология эхинококкоза. AJR Am J Roentgenol. 1985. 145 (3): 639–48. [PubMed] [Google Scholar] 8. Караогланоглу Н., Куркчуоглу И.К., Горгунер М. и др. Гигантские эхинококковые кисты легких. Eur J Cardiothorac Surg. 2001. 19 (6): 914–7.[PubMed] [Google Scholar] 9. Ахмад Хан Р., Вахаб С.Х., Сингх Чана Р. и др. Изолированная ретропритонеальная эхинококковая киста у ребенка: редкая причина острого отека мошонки? J Ped Sur. 2010. 45 (8): 1717–9. [PubMed] [Google Scholar] 10. Миршемирани А., Разави С., Садегян Н. Хирургическое лечение эхинококкоза легких у 72 детей. Танаффос. 2009. 8 (1): 56–61. [Google Scholar] 11. Моралиоглу С., Озен И.О., Афсарлар С. и др. Редкая причина острого живота у детей: внутрибеллярный разрыв эхинококковой кисты. Turk J Gastroenterol.2010. 21 (3): 331–2. [PubMed] [Google Scholar] 12. Анифантакис Д., Биевракис Э., Вячакис И. и др. Гепатопульмональный эхинококкоз у десятилетней девочки: история болезни. Представитель J Med 2010; 4: 205. [Бесплатная статья PMC] [PubMed] [Google Scholar] 13. Шумер А., Чаглаян К., Алтынли Э., Коксал Н. История болезни: Спонтанный разрыв эхинококковой кисты печени у ребенка. Израиль Дж. Emerg Med; (I) 2009; 9: 13–6. [Google Scholar] 15. Montazeri V, Sokouti M, Rashidi HR. Сравнение эхинококкоза легких у детей и взрослых.Танаффос. 2007. 6 (1): 13–8. [Google Scholar] 16. Талаэзаде А, Мараги Ш. Эхинококкоз у детей: картина иная, чем у взрослых. Пакистан J Med Sci. 2006. 22 (3): 329–32. [Google Scholar] 17. Бюлент К., Гюльтекин Г., Сердар Х. и др. Анализ гидатоза легких по их сегментарной локализации. Clin Pulm Med. 2008. 15 (1): 8–12. [Google Scholar] 18. Конгир А.К., Салим Э., Энон С. и др. Хирургическое лечение эхинококкоза легких у детей. J Pediatr Surg. 2001. 36 (6): 917–30. [PubMed] [Google Scholar] 19.Сехитогуллари А. Наши результаты хирургического лечения эхинококкоза легких. Eur J General Med. 2007. 4 (1): 5–8. [Google Scholar] 20. Ротанг К.Н., Шарма Анита, Шарма А. Эхинококкоз у детей. Индийский J Chest Dis Allied Sci. 1998. 40 (1): 73–7. [PubMed] [Google Scholar] 21. Анадол Д., Гокмен А., Кипер Н., Озчелик Ю. Эхинококкоз в детстве; Ретроспективный анализ 376 случаев. Педиатр Пульмонол. 1998. 26 (3): 190–6. [PubMed] [Google Scholar] 22. Коэсоглу Б., Бакен В., Онем О. и др. Консервативное хирургическое лечение эхинококкоза легких у детей: анализ 35 наблюдений.Хирург сегодня. 2002. 32 (9): 779–83. [PubMed] [Google Scholar] 23. Канат Ф., Тюрк Э., Арибас ОК. Сравнение эхинококковых кист легких у детей и взрослых. ANZ J Surg. 2004. 74 (10): 885–9. [PubMed] [Google Scholar] 24. Улка Р., Онен А., Онат С. Хирургическое лечение эхинококкоза легких у детей: отчет о 66 случаях. Eur J Pediatr Surg. 2004. 14 (4): 255–9. [PubMed] [Google Scholar] 25. Balcy AE, Ulka R, Eren, Thor, Eren MN, cebeci E, Erdem K. Хирургическое лечение эхинококкоза легких у детей; Торакальный кардиоваскулярный хирург; 2002 г.Тема: Туседай, 19 февраля 2002 г., специальная сессия — торакальная и сосудистая хирургия 9730. [Google Scholar] 26. Джорджио А., Дисарно А., Джорджио С. и др. Чрескожное лечение эхинококковой кисты печени. Последние патенты на противоинфекционные препараты Discov. 2009; 4: 29–36. [PubMed] [Google Scholar] 27. Джорджио А., Ди Сарно А., Де Стефано Дж. И др. Сонографические и клинические результаты жизнеспособных эхинококковых кист печени, леченных двойной чрескожной аспирацией и инъекцией этанола в качестве терапии первой линии: эффективность и долгосрочное наблюдение.AJR Am J Roentgenol. 2009; 193 (3): W186–92. [PubMed] [Google Scholar] 28. Фаркаш Б., Будусан А., Ордяну С. Лечение и результаты эхинококкоза печени у детей. AMT. 2009; 11 (1): 161. [Google Scholar] 29. Изадпанах А., Саиди Ф. Бессимптомные эхинококковые кисты печени: предпочтительный подход. Iran J Med Sci. 2006; 31 (3): 1–4. [Google Scholar]
повторный отчет об интересном случае
J Parasit Dis. 2012 окт; 36 (2): 265–268.
, 1 , 1 , 1 и 2
Зиба Шамим Джайраджпури
1 Отделение патологии, Институт медицинских наук и исследований Хамдарда, Джамия Хамдард, 110062, Хамдард-Нагар Индия
Суджата Джетли
1 Отделение патологии, Институт медицинских наук и исследований Хамдарда, Джамия Хамдард, Хамдард Нагар, Нью-Дели, 110062 Индия
Md.Джасим Хассан
1 Отделение патологии, Институт медицинских наук и исследований Хамдарда, Джамия Хамдард, Хамдард Нагар, Нью-Дели, 110062 Индия
Мушарраф Хуссейн
2 Отдел хирургии, Институт медицинских наук и исследований Хамдарда , Джамия Хамдард, Хамдард Нагар, Нью-Дели, 110062 Индия
1 Отделение патологии, Институт медицинских наук и исследований Хамдарда, Джамия Хамдард, Хамдард Нагар, Нью-Дели, 110062 Индия
2 Отделение хирургии, Хамдард Институт медицинских наук и исследований, Джамия Хамдард, Хамдард Нагар, Нью-Дели, 110062 Индия
Автор, ответственный за переписку.
получено 2 апреля 2012 г .; Принято в 2012 г. 26 мая.
Авторское право © Индийское общество паразитологов, 2012 г. Эта статья цитируется в других статьях в PMC.
Abstract
Эхинококкоз — зооноз, вызываемый ленточным червем Echinococcus spp. Заболевание широко эндемично во многих местах разведения овец и крупного рогатого скота. Однако эхинококкоз больше не ограничивается эндемичными географическими регионами, а, скорее, представляет собой глобальную проблему для здоровья. Это серьезное бремя для общественного здравоохранения, вызывающее значительную заболеваемость и смертность. Поражение Echinococcus granulosus у детей происходит иначе, чем у взрослых. Восприимчивы дети всех возрастных групп, и чаще наблюдается локализация заболевания в легких. Множественные кисты печени в детской возрастной группе относительно редко. Мы сообщаем об интересном случае множественных кист печени у 5-летнего мальчика, который был диагностирован как эхинококкоз при гистопатологическом исследовании.
Ключевые слова: Эхинококкоз, киста, дети, печень
Введение
Эхинококкоз — это зооноз, вызываемый ленточным червем Echinococcus spp.Это распространено там, где домашний скот выращивают вместе с собаками. Заболевание широко эндемично во многих местах разведения овец и крупного рогатого скота, таких как Австралия, Латинская Америка, Африка и страны Ближнего Востока, такие как Иран. (Ахтер и др., 2011). В Индии, хотя в первую очередь это не страна разведения овец и крупного рогатого скота, эхинококкоз был зарегистрирован во многих различных местах, таких как Мадрас, Ахмедабад и некоторые районы Химачал-Прадеша (Vamsy et al. 1991). С увеличением миграции населения болезнь распространилась и на другие регионы (Sumer et al.2009 г.). Следовательно, вопреки распространенному мнению, эхинококкоз больше не ограничивается эндемичными географическими регионами, а, скорее, представляет собой глобальную проблему для здоровья, особенно в сельской местности и пригородных районах. Это серьезное бремя для общественного здравоохранения, вызывающее значительную заболеваемость и смертность. Эхинококкоз — это паразитарное заражение, вызываемое Echinococcus spp., Наиболее распространенным из которых является Echinococcus granulosus ; другие — E. multilocularis и E.vogeli . Первичные хозяева — собаки, а люди — случайные промежуточные хозяева, инфицированные в результате приема зараженной пищи с фекалиями собак или при прямом контакте с собаками (Sherwani et al. 2003). Большинство инфицированных людей протекает бессимптомно, и клинические проявления различаются в зависимости от анатомического расположения кисты (Zargar-Shoshtari et al. 2007). Заболевание может возникать в любом органе, и сообщалось о многих необычных проявлениях Echinococcus (Abu-Eshy 1998).
Echinococcus granulosus Поражение детей происходит иначе, чем у взрослых.У взрослых печень является наиболее частым местом локализации личиночных форм, в то время как у детей она чаще встречается в легких. Однако множественные кисты печени в детской возрастной группе относительно редки. Мы сообщаем об интересном случае множественных кист печени у 5-летнего мальчика, которые были зарегистрированы как эхинококковые кисты в печени. В этом отчете также делается попытка обзора литературы по эхинококкозу со ссылкой на педиатрическую возрастную группу.
История болезни
5-летний ребенок мужского пола, проживающий в соседних трущобах, поступил в хирургическое амбулаторное отделение с вздутием живота и болями в анамнезе.В анамнезе наблюдалась периодическая лихорадка, сопровождающаяся потерей аппетита и желтухой. Его прошлый анамнез показал, что неделю назад он упал с лестницы. При прямом опросе не было получено анамнеза контактов с собаками. При осмотре признаков внешней травмы не обнаружено, пальпируется образование в правом подреберье. Были заказаны лабораторные исследования и рентгенологические исследования. В периферической крови обнаружен гемоглобин 11,2 г / дл и лейкоцитоз с общим количеством лейкоцитов 13000 клеток / мм 3 Нейтрофилия (85%) преобладала при дифференциальном подсчете лейкоцитов, а скорость оседания эритроцитов была незначительно повышена.Другие стандартные тесты, включая тест функции печени и тест функции почек вместе с исследованием мочи, были в установленных пределах. Ультразвуковое исследование брюшной полости было неспецифическим, показало множественные кистозные образования печени с небольшим количеством внутренних эхосигналов. Был поставлен первичный диагноз, указывающий на простую кисту печени с кровотечением. Для получения более убедительного заключения потребовалось компьютерное томографическое сканирование (компьютерная томография). Он показал множественные округлые гиподензивные поражения с периферическим усилением в сегментах II, III, IV и VIII печени (рис.), что указывает на возможность абсцесса печени или эхинококкоза. Таким образом, принимая во внимание клинические симптомы и результаты визуализации, пациента отправили на операцию. Выполнена исследовательская лапаротомия с удалением кисты и тампонада сальника. Все три кисты печени были удалены и отправлены на гистопатологическую оценку. При макроскопическом исследовании были обнаружены три жемчужно-белые перепончатые кисты (рис.) Вместе с фиброзной капсулой, то есть слоем перицисты (рис.). Гистопатологическое исследование стенки кисты показало хитиновый пластинчатый слой (рис.), зародышевый слой отчетливо не просматривался. Установлен подтвержденный диагноз эхинококкоза печени.
Компьютерная томография, показывающая множественную кисту печени
Общая картина эхинококковых кист
Общий вид перициста
Микрофотография хитиновой многослойной мембраны
Обсуждение
Эхинококкоз является важной проблемой для здоровья во многих эндемичных странах эпидемиологические меры по его искоренению (Tantawy 2010).Случайное проглатывание яиц с зародышами E. granulosus после тесного контакта с собаками обычно является отправной точкой этого заболевания. Хотя многие из зарегистрированных случаев кистозного Echinococcus приходятся на взрослых, большинство случаев инфицирования человека происходит в детском и подростковом возрасте, причем это заболевание более распространено среди сельского населения (Todorov and Boeva 2000). Большинство кист, обнаруживаемых у взрослых, обычно локализуются в печени, и относительно немного — в легких (Todorov and Boeva 2000; Mirshemirani et al.2011). Однако несколько исследований эхинококкоза у детей зафиксировали более высокую частоту эхинококкоза легких (Recep et al., 2000; Mamishi et al., 2007), в то время как ehitoğullari (2007) показал, что эхинококковые кисты в печени встречаются чаще (ehitoğullari 2007). . Напротив, также сообщалось о равной частоте эхинококковых кист в легких и печени у педиатрических пациентов. (Талаэзаде и Мараги, 2006). Авторы также предположили, что менее плотная природа ткани печени у детей по сравнению со взрослыми позволяет сколезам преодолевать барьеры печени в легкие.У нашего пациента были множественные кисты печени, что необычно по сравнению с другими детскими описаниями случаев.
Несмотря на почти равное распространение заболевания у взрослых обоих полов (Bulent et al., 2008), преобладание мальчиков над девочками было описано во многих сериях исследований (Senyuz et al. 1999; Talaiezadeh and Maraghi 2006 Tantawy 2010; Mirshemirani et al. al.2011) .Это объясняется различиями в поведении между мужчинами и женщинами, при этом мальчики чаще подвергаются воздействию на открытом воздухе, как предполагает Тантави (2010).Известно, что возраст пациентов колеблется от 1 до 14 лет, хотя также сообщалось о эхинококковых кистах у 6-месячных младенцев (Prashant et al. 2007). Следовательно, восприимчивы дети всех возрастных групп. В соответствии с тенденциями в литературе, нашим пациентом был 5-летний мальчик.
Большинство случаев эхинококкоза происходит из сельской местности или от людей, которые поселились в городах, проведя большую часть своей жизни в деревнях. Многие пациенты обычно приобретают болезнь в детстве, но не проявляют клинических признаков и симптомов до позднего взросления (Lewall and Mc Corkell 1986).Ошибки в клиническом диагнозе эхинококкоза часто возникают из-за отсутствия каких-либо типичных клинических проявлений болезни и визуализационных особенностей, которые также могут быть разными. Вариации клинической картины зависят от размера и локализации поражения, а также от доступности органа, участвующего в клиническом обследовании (Tekinbas et al. 2009). Двумя наиболее частыми участками поражения являются легкие и печень, однако ни один орган не щадится. Масса живота является наиболее частой жалобой в случаях поражения печени, как в нашем случае, так и в других исследованиях (Talaiezadeh and Maraghi 2006).Естественное развитие нелеченой кисты может включать кальцификацию и гибель кисты, однако чаще киста постепенно увеличивается в размерах (Ammann and Eckert 1996). Жидкость из эхинококкоза очень аллергенна и несет в себе риск анафилаксии, поэтому внутрибрюшинный разрыв эхинококковой кисты представляет собой опасную для жизни чрезвычайную ситуацию, которая может быть потенциально фатальной (Sumer et al. 2009).
Гидатидоз может поражать мозг, сердце, почки, мочеточник, селезенку, матку, маточную трубу, поджелудочную железу, диафрагму, кости и мышцы (Abu-Eshy 1998).Мамиши и др. (2007), в ретроспективном исследовании эхинококкоза у 31 ребенка сообщалось о мультиорганном поражении только в трех случаях. Напротив, другие исследователи сообщали о более высокой заболеваемости полиорганной эхинококковой кистой у взрослых (Ishikawa et al. 2009; Mishra et al. 2010). Внутричерепные эхинококковые кисты чаще встречаются в педиатрической возрастной группе, и цитозамор спинномозговой жидкости может служить подтверждением сколисов (Sherwani et al. 2003). Возможности диагностики кистозных поражений печени многочисленны, особенно при наличии сложной кисты печени.Простые кисты печени часто встречаются и у детей, как правило, небольшого размера. Однако также известны большие кисты размером более 4 см (Blonski et al. 2006). Они могут осложняться периферической кальцификацией и внутренним кровотечением. Внешний вид эхинококковых кист при ультразвуковом исследовании варьируется и зависит от стадии зрелости (Caremani et al. 2003). Эхинококковые кисты сначала могут показаться похожими на простые кисты при визуализации. Множественные эхогенные очаги, вызванные эхинококком, могут быть замечены внутри поражения и могут быть ошибочно приняты за простую кисту с кровотечением, как это было в данном случае.В этих сложных случаях диагноз может быть затруднен, поэтому необходима дифференциация от эхинококковой кисты.
Мы предположили, что история падений и неоднозначные результаты сонографии привели к первоначальному диагнозу сложной простой кисты печени. Хирургическое вмешательство было необходимо для облегчения симптомов пациента, а также для подтверждения клинического диагноза. В заключение, хотя эхинококковые кисты наблюдаются у детей всех возрастов, локализация в легких встречается чаще, чем в печени, и при этом не щадится ни один орган.Этот случай имел необычное проявление в виде множественных кист печени у 5-летнего мальчика. Профилактика болезни путем прерывания цикла передачи имеет первостепенное значение, как и в случае всех зоонозных болезней. Такие меры, как надлежащее образование, повышение осведомленности и соблюдение гигиены, помогут контролировать распространение болезни.
Ссылки
- Abu-Eshy SA. Некоторые редкие проявления эхинококковой кисты ( Echinococcus granulosus ) J R Coll Surg Edinb. 1998. 43: 347–352.[PubMed] [Google Scholar]
- Ахтер Дж. М., Ханам Н., Рао С. Клинико-эпидемиологический профиль эхинококкоза в центральной Индии: ретроспективное и проспективное исследование. Int J Biol Med Res. 2011. 2 (3): 603–606. [Google Scholar]
- Ammann RW, Eckert J. Cestodes: Echinococcus . Гастроэнтерол Clin N Am. 1996; 3: 655–689. DOI: 10.1016 / S0889-8553 (05) 70268-5. [PubMed] [CrossRef] [Google Scholar]
- Блонски В.С., Кембелл М.С., Фауст Т., Мец, округ Колумбия. Успешная аспирация и этанольный склероз большой простой кисты печени с симптомами: описание случая и обзор литературы.Мир Дж. Гастроэнтерол. 2006. 12 (18): 2949–2954. [Бесплатная статья PMC] [PubMed] [Google Scholar]
- Bulent K, Gultekin G, Serdar H, Necmi IM, Koray D, Unal S. Анализ гидатоза легких в зависимости от их сегментарного местоположения. Clin Pulm Med. 2008. 15 (1): 8–12. DOI: 10.1097 / CPM.0b013e318160daa0. [CrossRef] [Google Scholar]
- Caremani M, Lapini L, Caremani D, Occhini U. Сонографическая диагностика эхинококкоза: признак стенки кисты. Eur J Ultrasound. 2003. 16: 217–223. DOI: 10.1016 / S0929-8266 (02) 00076-9.[PubMed] [CrossRef] [Google Scholar]
- Исикава Ю., Сако Ю., Ито С., Отаке Т., Мацуно Т., Кохго Ю. и др. Серологический мониторинг прогрессирования альвеолярного эхинококкоза с мультиорганным поражением с использованием рекомбинантного Em18. J Clin Microbiol. 2009. 47 (10): 3191–3196. DOI: 10.1128 / JCM.01111-09. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
- Lewall DB, Mc Corkell SJ. Разрыв эхинококковой кисты: диагностика, классификация и клиническое значение. Am J Roentgenol. 1986; 146: 391–394.[PubMed] [Google Scholar]
- Мамиши С., Сагеб С., Поуракбари Б. Эхинококкоз у иранских детей. J Microbiol Immunol Infect. 2007. 40: 428–431. [PubMed] [Google Scholar]
- Mirshemirani A, Khaleghnejad A, Kouranloo J, Sadeghian N, Rouzrokh M, Hasas-Yeganeh S. Эхинококковая киста печени у детей (14-летний обзор) Iran J Pediatr. 2011. 21 (3): 385–389. [Бесплатная статья PMC] [PubMed] [Google Scholar]
- Mishra PK, Agrawal A, Joshi M, Sanghvi B, Gupta R, Parelkar SV. Операция минимального доступа при полиорганной эхинококковой кисте.Afr J Paediatr Surg. 2010. 7 (1): 40–42. DOI: 10.4103 / 0189-6725.59362. [PubMed] [CrossRef] [Google Scholar]
- Прашант Дж., Биджал С., Хеманши Ш и др. Торакоскопическое удаление кист средостения у детей. J Minim Access Surg. 2007. 3 (4): 123–126. DOI: 10.4103 / 0972-9941.38905. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
- Реджеп Т., Сема О, Нури С., Рефик А., Ибрагим А., Хасан О. и др. Эхинококковые кисты легких у детей. Ann Med Sci. 2000; 9: 59–62. [Google Scholar]
- ehitoğullari A.Наши результаты в хирургическом лечении эхинококковой кисты легких. Eur J Gen Med. 2007. 4 (1): 5–8. [Google Scholar]
- Ченюз О.Ф., Селайир А.С., Килич Н., Селайир С., Саримурат Н., Эрдоган Э. и др. Эхинококкоз печени в детском возрасте. Pediatr Surg Int. 1999; 15: 217–220. DOI: 10.1007 / s003830050559. [PubMed] [CrossRef] [Google Scholar]
- Шервани Р.К., Абрари А., Джайрарпури З.С., Шривастава В.К. Внутричерепной эхинококкоз. Отчет о случае, диагностированном при цитологическом исследовании спинномозговой жидкости. Acta Cytol.2003. 47 (3): 506–508. DOI: 10,1159 / 000326560. [PubMed] [CrossRef] [Google Scholar]
- Sumer A, Caglayan KMD, Altini E, Koksal N. Описание случая: спонтанный разрыв эхинококковой кисты у ребенка. Isr J Emerg Med. 2009. 9 (1): 13–16. [Google Scholar]
- Талаизаде А.Х., Мараги С. Эхинококкоз у детей: картина отличается от взрослой. Pak J Med Sci. 2006. 22 (30): 329–332. [Google Scholar]
- Tantawy IM. Эхинококковая киста у детей. Ann Pediatr Surg. 2010. 6 (2): 98–104. [Google Scholar]
- Tekinbas C, Turedi S, Gunduz A, Erol MM.Эхинококкоз легкого как необычная причина массивного кровохарканья: отчет о болезни. J Med Case Rep.2009; 23 (3): 21. DOI: 10.1186 / 1752-1947-3-21. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
- Тодоров Т., Боева В. Эхинококкоз у детей и подростков в Болгарии: сравнительное исследование. Ann Trop Med Parasitol. 2000. 94 (2): 135–144. DOI: 10.1080 / 00034980057473. [PubMed] [CrossRef] [Google Scholar]
- Vamsy M, Parija SC, Sibal RN. Эхинококкоз брюшной полости в Пондичерри, Индия.Юго-Восточная Азия J Trop Med Public Health. 1991; 22: 365–370. [PubMed] [Google Scholar]
- Заргар-Шоштари М., Шадпур П., Робат-Моради Н., Мослеми М. Эхинококковая киста мочевыводящих путей: 11 случаев в одном центре. Урол Дж. 2007; 4 (1): 41–45. [PubMed] [Google Scholar]
повторный отчет об интересном случае
J Parasit Dis. 2012 окт; 36 (2): 265–268.
, 1 , 1 , 1 и 2
Зиба Шамим Джайраджпури
1 Отделение патологии, Институт медицинских наук и исследований Хамдарда, Джамия Хамдард, 110062, Хамдард-Нагар Индия
Суджата Джетли
1 Отделение патологии, Институт медицинских наук и исследований Хамдарда, Джамия Хамдард, Хамдард Нагар, Нью-Дели, 110062 Индия
Md.Джасим Хассан
1 Отделение патологии, Институт медицинских наук и исследований Хамдарда, Джамия Хамдард, Хамдард Нагар, Нью-Дели, 110062 Индия
Мушарраф Хуссейн
2 Отдел хирургии, Институт медицинских наук и исследований Хамдарда , Джамия Хамдард, Хамдард Нагар, Нью-Дели, 110062 Индия
1 Отделение патологии, Институт медицинских наук и исследований Хамдарда, Джамия Хамдард, Хамдард Нагар, Нью-Дели, 110062 Индия
2 Отделение хирургии, Хамдард Институт медицинских наук и исследований, Джамия Хамдард, Хамдард Нагар, Нью-Дели, 110062 Индия
Автор, ответственный за переписку.
получено 2 апреля 2012 г .; Принято в 2012 г. 26 мая.
Авторское право © Индийское общество паразитологов, 2012 г. Эта статья цитируется в других статьях в PMC.
Abstract
Эхинококкоз — зооноз, вызываемый ленточным червем Echinococcus spp. Заболевание широко эндемично во многих местах разведения овец и крупного рогатого скота. Однако эхинококкоз больше не ограничивается эндемичными географическими регионами, а, скорее, представляет собой глобальную проблему для здоровья. Это серьезное бремя для общественного здравоохранения, вызывающее значительную заболеваемость и смертность. Поражение Echinococcus granulosus у детей происходит иначе, чем у взрослых. Восприимчивы дети всех возрастных групп, и чаще наблюдается локализация заболевания в легких. Множественные кисты печени в детской возрастной группе относительно редко. Мы сообщаем об интересном случае множественных кист печени у 5-летнего мальчика, который был диагностирован как эхинококкоз при гистопатологическом исследовании.
Ключевые слова: Эхинококкоз, киста, дети, печень
Введение
Эхинококкоз — это зооноз, вызываемый ленточным червем Echinococcus spp.Это распространено там, где домашний скот выращивают вместе с собаками. Заболевание широко эндемично во многих местах разведения овец и крупного рогатого скота, таких как Австралия, Латинская Америка, Африка и страны Ближнего Востока, такие как Иран. (Ахтер и др., 2011). В Индии, хотя в первую очередь это не страна разведения овец и крупного рогатого скота, эхинококкоз был зарегистрирован во многих различных местах, таких как Мадрас, Ахмедабад и некоторые районы Химачал-Прадеша (Vamsy et al. 1991). С увеличением миграции населения болезнь распространилась и на другие регионы (Sumer et al.2009 г.). Следовательно, вопреки распространенному мнению, эхинококкоз больше не ограничивается эндемичными географическими регионами, а, скорее, представляет собой глобальную проблему для здоровья, особенно в сельской местности и пригородных районах. Это серьезное бремя для общественного здравоохранения, вызывающее значительную заболеваемость и смертность. Эхинококкоз — это паразитарное заражение, вызываемое Echinococcus spp., Наиболее распространенным из которых является Echinococcus granulosus ; другие — E. multilocularis и E.vogeli . Первичные хозяева — собаки, а люди — случайные промежуточные хозяева, инфицированные в результате приема зараженной пищи с фекалиями собак или при прямом контакте с собаками (Sherwani et al. 2003). Большинство инфицированных людей протекает бессимптомно, и клинические проявления различаются в зависимости от анатомического расположения кисты (Zargar-Shoshtari et al. 2007). Заболевание может возникать в любом органе, и сообщалось о многих необычных проявлениях Echinococcus (Abu-Eshy 1998).
Echinococcus granulosus Поражение детей происходит иначе, чем у взрослых.У взрослых печень является наиболее частым местом локализации личиночных форм, в то время как у детей она чаще встречается в легких. Однако множественные кисты печени в детской возрастной группе относительно редки. Мы сообщаем об интересном случае множественных кист печени у 5-летнего мальчика, которые были зарегистрированы как эхинококковые кисты в печени. В этом отчете также делается попытка обзора литературы по эхинококкозу со ссылкой на педиатрическую возрастную группу.
История болезни
5-летний ребенок мужского пола, проживающий в соседних трущобах, поступил в хирургическое амбулаторное отделение с вздутием живота и болями в анамнезе.В анамнезе наблюдалась периодическая лихорадка, сопровождающаяся потерей аппетита и желтухой. Его прошлый анамнез показал, что неделю назад он упал с лестницы. При прямом опросе не было получено анамнеза контактов с собаками. При осмотре признаков внешней травмы не обнаружено, пальпируется образование в правом подреберье. Были заказаны лабораторные исследования и рентгенологические исследования. В периферической крови обнаружен гемоглобин 11,2 г / дл и лейкоцитоз с общим количеством лейкоцитов 13000 клеток / мм 3 Нейтрофилия (85%) преобладала при дифференциальном подсчете лейкоцитов, а скорость оседания эритроцитов была незначительно повышена.Другие стандартные тесты, включая тест функции печени и тест функции почек вместе с исследованием мочи, были в установленных пределах. Ультразвуковое исследование брюшной полости было неспецифическим, показало множественные кистозные образования печени с небольшим количеством внутренних эхосигналов. Был поставлен первичный диагноз, указывающий на простую кисту печени с кровотечением. Для получения более убедительного заключения потребовалось компьютерное томографическое сканирование (компьютерная томография). Он показал множественные округлые гиподензивные поражения с периферическим усилением в сегментах II, III, IV и VIII печени (рис.), что указывает на возможность абсцесса печени или эхинококкоза. Таким образом, принимая во внимание клинические симптомы и результаты визуализации, пациента отправили на операцию. Выполнена исследовательская лапаротомия с удалением кисты и тампонада сальника. Все три кисты печени были удалены и отправлены на гистопатологическую оценку. При макроскопическом исследовании были обнаружены три жемчужно-белые перепончатые кисты (рис.) Вместе с фиброзной капсулой, то есть слоем перицисты (рис.). Гистопатологическое исследование стенки кисты показало хитиновый пластинчатый слой (рис.), зародышевый слой отчетливо не просматривался. Установлен подтвержденный диагноз эхинококкоза печени.
Компьютерная томография, показывающая множественную кисту печени
Общая картина эхинококковых кист
Общий вид перициста
Микрофотография хитиновой многослойной мембраны
Обсуждение
Эхинококкоз является важной проблемой для здоровья во многих эндемичных странах эпидемиологические меры по его искоренению (Tantawy 2010).Случайное проглатывание яиц с зародышами E. granulosus после тесного контакта с собаками обычно является отправной точкой этого заболевания. Хотя многие из зарегистрированных случаев кистозного Echinococcus приходятся на взрослых, большинство случаев инфицирования человека происходит в детском и подростковом возрасте, причем это заболевание более распространено среди сельского населения (Todorov and Boeva 2000). Большинство кист, обнаруживаемых у взрослых, обычно локализуются в печени, и относительно немного — в легких (Todorov and Boeva 2000; Mirshemirani et al.2011). Однако несколько исследований эхинококкоза у детей зафиксировали более высокую частоту эхинококкоза легких (Recep et al., 2000; Mamishi et al., 2007), в то время как ehitoğullari (2007) показал, что эхинококковые кисты в печени встречаются чаще (ehitoğullari 2007). . Напротив, также сообщалось о равной частоте эхинококковых кист в легких и печени у педиатрических пациентов. (Талаэзаде и Мараги, 2006). Авторы также предположили, что менее плотная природа ткани печени у детей по сравнению со взрослыми позволяет сколезам преодолевать барьеры печени в легкие.У нашего пациента были множественные кисты печени, что необычно по сравнению с другими детскими описаниями случаев.
Несмотря на почти равное распространение заболевания у взрослых обоих полов (Bulent et al., 2008), преобладание мальчиков над девочками было описано во многих сериях исследований (Senyuz et al. 1999; Talaiezadeh and Maraghi 2006 Tantawy 2010; Mirshemirani et al. al.2011) .Это объясняется различиями в поведении между мужчинами и женщинами, при этом мальчики чаще подвергаются воздействию на открытом воздухе, как предполагает Тантави (2010).Известно, что возраст пациентов колеблется от 1 до 14 лет, хотя также сообщалось о эхинококковых кистах у 6-месячных младенцев (Prashant et al. 2007). Следовательно, восприимчивы дети всех возрастных групп. В соответствии с тенденциями в литературе, нашим пациентом был 5-летний мальчик.
Большинство случаев эхинококкоза происходит из сельской местности или от людей, которые поселились в городах, проведя большую часть своей жизни в деревнях. Многие пациенты обычно приобретают болезнь в детстве, но не проявляют клинических признаков и симптомов до позднего взросления (Lewall and Mc Corkell 1986).Ошибки в клиническом диагнозе эхинококкоза часто возникают из-за отсутствия каких-либо типичных клинических проявлений болезни и визуализационных особенностей, которые также могут быть разными. Вариации клинической картины зависят от размера и локализации поражения, а также от доступности органа, участвующего в клиническом обследовании (Tekinbas et al. 2009). Двумя наиболее частыми участками поражения являются легкие и печень, однако ни один орган не щадится. Масса живота является наиболее частой жалобой в случаях поражения печени, как в нашем случае, так и в других исследованиях (Talaiezadeh and Maraghi 2006).Естественное развитие нелеченой кисты может включать кальцификацию и гибель кисты, однако чаще киста постепенно увеличивается в размерах (Ammann and Eckert 1996). Жидкость из эхинококкоза очень аллергенна и несет в себе риск анафилаксии, поэтому внутрибрюшинный разрыв эхинококковой кисты представляет собой опасную для жизни чрезвычайную ситуацию, которая может быть потенциально фатальной (Sumer et al. 2009).
Гидатидоз может поражать мозг, сердце, почки, мочеточник, селезенку, матку, маточную трубу, поджелудочную железу, диафрагму, кости и мышцы (Abu-Eshy 1998).Мамиши и др. (2007), в ретроспективном исследовании эхинококкоза у 31 ребенка сообщалось о мультиорганном поражении только в трех случаях. Напротив, другие исследователи сообщали о более высокой заболеваемости полиорганной эхинококковой кистой у взрослых (Ishikawa et al. 2009; Mishra et al. 2010). Внутричерепные эхинококковые кисты чаще встречаются в педиатрической возрастной группе, и цитозамор спинномозговой жидкости может служить подтверждением сколисов (Sherwani et al. 2003). Возможности диагностики кистозных поражений печени многочисленны, особенно при наличии сложной кисты печени.Простые кисты печени часто встречаются и у детей, как правило, небольшого размера. Однако также известны большие кисты размером более 4 см (Blonski et al. 2006). Они могут осложняться периферической кальцификацией и внутренним кровотечением. Внешний вид эхинококковых кист при ультразвуковом исследовании варьируется и зависит от стадии зрелости (Caremani et al. 2003). Эхинококковые кисты сначала могут показаться похожими на простые кисты при визуализации. Множественные эхогенные очаги, вызванные эхинококком, могут быть замечены внутри поражения и могут быть ошибочно приняты за простую кисту с кровотечением, как это было в данном случае.В этих сложных случаях диагноз может быть затруднен, поэтому необходима дифференциация от эхинококковой кисты.
Мы предположили, что история падений и неоднозначные результаты сонографии привели к первоначальному диагнозу сложной простой кисты печени. Хирургическое вмешательство было необходимо для облегчения симптомов пациента, а также для подтверждения клинического диагноза. В заключение, хотя эхинококковые кисты наблюдаются у детей всех возрастов, локализация в легких встречается чаще, чем в печени, и при этом не щадится ни один орган.Этот случай имел необычное проявление в виде множественных кист печени у 5-летнего мальчика. Профилактика болезни путем прерывания цикла передачи имеет первостепенное значение, как и в случае всех зоонозных болезней. Такие меры, как надлежащее образование, повышение осведомленности и соблюдение гигиены, помогут контролировать распространение болезни.
Ссылки
- Abu-Eshy SA. Некоторые редкие проявления эхинококковой кисты ( Echinococcus granulosus ) J R Coll Surg Edinb. 1998. 43: 347–352.[PubMed] [Google Scholar]
- Ахтер Дж. М., Ханам Н., Рао С. Клинико-эпидемиологический профиль эхинококкоза в центральной Индии: ретроспективное и проспективное исследование. Int J Biol Med Res. 2011. 2 (3): 603–606. [Google Scholar]
- Ammann RW, Eckert J. Cestodes: Echinococcus . Гастроэнтерол Clin N Am. 1996; 3: 655–689. DOI: 10.1016 / S0889-8553 (05) 70268-5. [PubMed] [CrossRef] [Google Scholar]
- Блонски В.С., Кембелл М.С., Фауст Т., Мец, округ Колумбия. Успешная аспирация и этанольный склероз большой простой кисты печени с симптомами: описание случая и обзор литературы.Мир Дж. Гастроэнтерол. 2006. 12 (18): 2949–2954. [Бесплатная статья PMC] [PubMed] [Google Scholar]
- Bulent K, Gultekin G, Serdar H, Necmi IM, Koray D, Unal S. Анализ гидатоза легких в зависимости от их сегментарного местоположения. Clin Pulm Med. 2008. 15 (1): 8–12. DOI: 10.1097 / CPM.0b013e318160daa0. [CrossRef] [Google Scholar]
- Caremani M, Lapini L, Caremani D, Occhini U. Сонографическая диагностика эхинококкоза: признак стенки кисты. Eur J Ultrasound. 2003. 16: 217–223. DOI: 10.1016 / S0929-8266 (02) 00076-9.[PubMed] [CrossRef] [Google Scholar]
- Исикава Ю., Сако Ю., Ито С., Отаке Т., Мацуно Т., Кохго Ю. и др. Серологический мониторинг прогрессирования альвеолярного эхинококкоза с мультиорганным поражением с использованием рекомбинантного Em18. J Clin Microbiol. 2009. 47 (10): 3191–3196. DOI: 10.1128 / JCM.01111-09. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
- Lewall DB, Mc Corkell SJ. Разрыв эхинококковой кисты: диагностика, классификация и клиническое значение. Am J Roentgenol. 1986; 146: 391–394.[PubMed] [Google Scholar]
- Мамиши С., Сагеб С., Поуракбари Б. Эхинококкоз у иранских детей. J Microbiol Immunol Infect. 2007. 40: 428–431. [PubMed] [Google Scholar]
- Mirshemirani A, Khaleghnejad A, Kouranloo J, Sadeghian N, Rouzrokh M, Hasas-Yeganeh S. Эхинококковая киста печени у детей (14-летний обзор) Iran J Pediatr. 2011. 21 (3): 385–389. [Бесплатная статья PMC] [PubMed] [Google Scholar]
- Mishra PK, Agrawal A, Joshi M, Sanghvi B, Gupta R, Parelkar SV. Операция минимального доступа при полиорганной эхинококковой кисте.Afr J Paediatr Surg. 2010. 7 (1): 40–42. DOI: 10.4103 / 0189-6725.59362. [PubMed] [CrossRef] [Google Scholar]
- Прашант Дж., Биджал С., Хеманши Ш и др. Торакоскопическое удаление кист средостения у детей. J Minim Access Surg. 2007. 3 (4): 123–126. DOI: 10.4103 / 0972-9941.38905. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
- Реджеп Т., Сема О, Нури С., Рефик А., Ибрагим А., Хасан О. и др. Эхинококковые кисты легких у детей. Ann Med Sci. 2000; 9: 59–62. [Google Scholar]
- ehitoğullari A.Наши результаты в хирургическом лечении эхинококковой кисты легких. Eur J Gen Med. 2007. 4 (1): 5–8. [Google Scholar]
- Ченюз О.Ф., Селайир А.С., Килич Н., Селайир С., Саримурат Н., Эрдоган Э. и др. Эхинококкоз печени в детском возрасте. Pediatr Surg Int. 1999; 15: 217–220. DOI: 10.1007 / s003830050559. [PubMed] [CrossRef] [Google Scholar]
- Шервани Р.К., Абрари А., Джайрарпури З.С., Шривастава В.К. Внутричерепной эхинококкоз. Отчет о случае, диагностированном при цитологическом исследовании спинномозговой жидкости. Acta Cytol.2003. 47 (3): 506–508. DOI: 10,1159 / 000326560. [PubMed] [CrossRef] [Google Scholar]
- Sumer A, Caglayan KMD, Altini E, Koksal N. Описание случая: спонтанный разрыв эхинококковой кисты у ребенка. Isr J Emerg Med. 2009. 9 (1): 13–16. [Google Scholar]
- Талаизаде А.Х., Мараги С. Эхинококкоз у детей: картина отличается от взрослой. Pak J Med Sci. 2006. 22 (30): 329–332. [Google Scholar]
- Tantawy IM. Эхинококковая киста у детей. Ann Pediatr Surg. 2010. 6 (2): 98–104. [Google Scholar]
- Tekinbas C, Turedi S, Gunduz A, Erol MM.Эхинококкоз легкого как необычная причина массивного кровохарканья: отчет о болезни.
