Две беременности замершие: Замершая беременность — Планирование и ведение беременности в гинекологии поликлиники Литфонда после замершей беременности
Замершая беременность — симптомы, причины, лечение
Замершая беременность — это распространенная патология, при которой эмбрион погибает на ранних этапах беременности, но остается в матке. Согласно последним исследованиям Американской ассоциации акушеров-гинекологов, замершая беременность происходит в 17% от всех зачатий. В отличие от выкидыша, у замершей беременности может не быть резких симптомов, которые позволяют своевременно определить это состояние, поэтому для её диагностики важно проводить своевременные плановые осмотры и скрининги.
В этой статье мы расскажем всё, что сегодня известно о замершей беременности: об её причинах, симптомах, лечении и способах предотвратить проявление в будущем.
Что такое замершая беременность?
Замершая беременность — это патология развития беременности. Её также называют неразвивающейся беременностью. При замершей беременности плод умирает, но организм женщины не распознаёт его гибель. По этой причине выкидыша не происходит, а плацента продолжает выделять гормоны. Из-за этого женщина может не ощущать прекращение беременности, а её признаки сохраняются.
Из-за этого женщина может не ощущать прекращение беременности, а её признаки сохраняются.
Это частая патология. Ею заканчивается примерно каждая 5 беременность. Точную частоту проявления замершей беременности определить проблематично, так как большинство случаев приходятся на ранние сроки, и женщина вообще может не заметить, что была беременна, так как замирание заканчивается ранним автоабортом, который легко спутать с поздней или атипично обильной менструацией.
Чаще всего замирание беременности происходит в I триместре, но может произойти и позже. Традиционно различают несколько критических периодов, когда риск замирания беременности особенно высок:
- прикрепление эмбриона к стенкам матки
- формирование органов эмбриона
- образование плаценты
Замирание во II и III триместре происходит гораздо реже, но такое также может произойти. В этом случае важно своевременно обратиться ко врачу, так как запоздалая диагностика может привести к бесплодию. К счастью, современное развитие медицинских и генетических технологий позволяет проводить эффективное лечение бесплодия и диагностику причин невынашивания.
К счастью, современное развитие медицинских и генетических технологий позволяет проводить эффективное лечение бесплодия и диагностику причин невынашивания.
Чем замершая беременность отличается от выкидыша?
Критерии
Выкидышем называется любая самопроизвольная потеря беременности до 24 недель беременности. Выкидыш считается ранним, если он произошел до 13 недели беременности. Выкидыш, который произошел между 13 и 24 неделями беременности, называют поздним.
В западной классификации замершая беременность считается одним из проявлений выкидыша. Королевская ассоциация акушеров-гинекологов Великобритании называет замершую беременность отсроченным или бессимптомным выкидышем. Так как у такого состояния нет резких симптомов, он диагностируется, когда на УЗИ выявляется нежизнеспособная беременность без сопутствующей боли и кровотечения.
Источник: Королевская ассоциация акушеров-гинекологов Великобритании
Как определить симптомы замершей беременности?
Первым симптомом того, что беременность замерла может стать исчезновение привычных признаков беременности: тошноты, рвоты и гиперсаливации. В случае, если мёртвый плод остаётся в полости матки дольше 3-4 недель, может появиться слабость, головокружение, лихорадка.
В случае, если мёртвый плод остаётся в полости матки дольше 3-4 недель, может появиться слабость, головокружение, лихорадка.
Другим важным симптомом является отсутствие движения плода в положенный срок. Кроме того, через 3-6 дней после смерти плода исчезают увеличение и болезненные ощущения в области молочных желёз, их размеры уменьшаются. Через 2–6 недель после гибели плода могут появиться боль и кровянистые выделения из половых путей.
Замершая беременность обычно диагностируется во время планового ультразвукового сканирования в рамках дородовой помощи. Скрининг может показать, что у плода нет сердцебиения или что плод слишком мал для даты беременности.
Если сердцебиение все еще есть, то через 10-14 дней должен быть проведён повторный скрининг, чтобы убедиться в нормальном течении беременности и развитии плода.
Что делать при появлении симптомов замершей беременности?
Обратиться к гинекологу как можно быстрее. Способ определения замершей беременности зависит от срока. При сроке до 10 недель специалист определит состояние по анализам гормона ХГЧ. Если его уровень не повышается с течением времени, можно констатировать, что беременность замерла. Для подтверждения диагноза также можно использовать УЗИ. Во время скрининга врач сопоставляет размер плода с текущим сроком беременности.
При сроке до 10 недель специалист определит состояние по анализам гормона ХГЧ. Если его уровень не повышается с течением времени, можно констатировать, что беременность замерла. Для подтверждения диагноза также можно использовать УЗИ. Во время скрининга врач сопоставляет размер плода с текущим сроком беременности.
При сроке от 10 недель гинеколог определяет замершую беременность по отсутствию сердцебиения на УЗИ.
УЗИ — наиболее информативный метод диагностики неразвивающейся беременности, позволяющий поставить диагноз задолго до появления жалоб. При замершей беременности выявляют отсутствие эмбриона в полости плодного яйца после 7 недели гестации или отсутствие сердцебиения плода.
Источник: Междисциплинарная ассоциация специалистов репродуктивной медицины
После постановки диагноза врач может предложить несколько стратегий прерывания:
Выжидание
Эта тактика применяется на ранних сроках под обязательным наблюдением врача. Она рассчитана на самостоятельный последующий выкидыш без использования препаратов и хирургического вмешательства.
Условиями для выбора тактики выжидания являются выраженные симптомы: небольшие кровянистые выделения и умеренные боли. При этом врач должен убедиться в том, что у женщины отсутствуют инфекции и обильное маточное кровотечение.
Недостаток этой тактики состоит в том, что в случае, если выкидыша всё-таки не произойдёт, придётся прибегнуть к хирургическому вмешательству. Кроме того, при автоаборте некоторые ткани плода могут остаться в полости матки. В этом случае также понадобится помощь хирурга.
Медикаментозный аборт
В России медикаментозный аборт применяется до 6 недели беременности. За рубежом в некоторых странах этот срок расширен до 12 недель. В некоторых регионах России медикаментозный аборт проводится вплоть до 9 недели, на основании местных клинических протоколов. У медикаментозного аборта есть противопоказания: внематочная беременность, аллергическая реакция на мифепристон или мизопростол, порфирия, хроническая почечная или печёночная недостаточность.
При проведении аборта медикаментозно препарат должен быть введён пациентке под контролем врача. Через некоторое время после приёма у пациентки начинаются схватки и кровотечение, в результате чего происходит выкидыш. При медикаментозном аборте очень часто проявляются побочные эффекты препарата, например, озноб и лихорадка. В этом случае врач должен назначить дополнительные лекарства для снятия симптомов.
Для контроля результатов медикаментозного аборта через 7-14 дней после процедуры необходимо провести УЗИ. На нём врач проверит, полностью ли опорожнилась матка. Если часть тканей плода осталась в полости матки, врач предложить выжидательную тактику, либо выскабливание.
Выскабливание матки
Выскабливание — это хирургическая операция по удалению тканей плода и плаценты из полости матки. Она рекомендуется, если у женщины начались анемия и обильные кровотечения. Кроме того, выскабливание показано, если срок беременности составляет больше 12 недель.
Выскабливание — самый быстрый способ прервать беременность, однако его следствием почти всегда становится хронический эндометрит.
Вакуум-аспирация
Вакуум-аспирация— это хирургическая операция, при которой врач вводит в полость матки специальную трубку, с помощью которой отсасывает ткани плода и плаценту. Она проводится на сроке до 12 недель. Вся процедура занимает около 15 минут, после чего пациентка некоторое время находится под наблюдением врача.
Поскольку вакуум-аспирация требует меньше обезболивающих средств и ресурсов, её рекомендуют как лучшую альтернативу выскабливанию. Кроме того, вакуум-аспирация и медикаментозный метод не ухудшают прогноз будущей беременности в сравнении с выжидательной тактикой.
Выбор тактики прерывания зависит от состояния женщины и срока беременности. Междисциплинарная ассоциация специалистов репродуктивной медицины так описывает практику прерывания замершей беременности:
При остановке развития гестации, выявленной на основании ультразвуковых признаков, в течение 2 недель самостоятельное опорожнение полости матки происходит у 61% женщин (результаты наблюдения за 203 пациентками, согласившимися на выжидательную тактику из 28212). При этом вероятность самостоятельного опорожнения полости матки в течение 2 нед составляет 53% при анэмбрионии и 35% — при гибели эмбриона. Ещё у 2,5% на протяжении тех же 2 недель выжидательной тактики возникают показания для дилатации и кюретажа (инфекционно-воспалительные осложнения или кровотечение). У оставшихся 36,5% плодное яйцо и дальше задерживается в полости матки и всё равно требует её артифициального опорожнения.
При этом вероятность самостоятельного опорожнения полости матки в течение 2 нед составляет 53% при анэмбрионии и 35% — при гибели эмбриона. Ещё у 2,5% на протяжении тех же 2 недель выжидательной тактики возникают показания для дилатации и кюретажа (инфекционно-воспалительные осложнения или кровотечение). У оставшихся 36,5% плодное яйцо и дальше задерживается в полости матки и всё равно требует её артифициального опорожнения.
Источник: Междисциплинарная ассоциация специалистов репродуктивной медицины
Каковы причины замершей беременности?
Точный механизм замирания беременности всё ещё является предметом изучения учёных. Тем не менее, причины замершей беременности могут быть объединены в 5 групп:
- Нарушение анатомии половых органов Под ними как правило понимаются врождённые или приобретенные аномалии матки.
- Генетические или хромосомные аномалии плода Они могут быть как наследственными, так и спонтанными.
- Патологические состояния эндометрия Они обычно характеризуются его неполноценностью и неспособностью обеспечить процессы гестации, в том числе в связи с хроническими заболеваниями матери
- Нарушения свёртываемости крови Например, наследственные тромбофилии и антифосфолипидный синдром.

- Другие причины К ним относятся аномальная активность NK-клеток, наличие аллоиммунных антител или HLA-несовместимость партнёров.
Нарушение анатомии половых органов
Под структурными аномалиями половых путей как правило понимаются врождённые или приобретенные аномалии матки. Врождённые дефекты матки диагностируют у 10–25% женщин с привычным невынашиванием. В целом у женщин без нарушений репродуктивной функции вероятность врождённых дефектов составляет 5%.
- Полное удвоение матки
- Двурогая матка
- Седловидная матка
- Однорогая матка
- Частичная внутриматочная перегородка
- Полная внутриматочная перегородка
Примеры врождённых аномалий матки:
К приобретённым анатомическим дефектам относятся истмико-цервикальная недостаточность, субмукозная миома и внутриматочные синехии, в том числе синдром Ашермана. При последнем синехии полностью или частично облитерируют полость матки из-за предшествующего кюретажа или неразвивающейся беременности.
При аномалиях анатомии матки плод перестаёт развиваться из‑за гормональных расстройств или неправильного прикрепления к маточной стенке.
Генетические или хромосомные аномалии плода
Хромосомные и генетические нарушения — самая частая причина выкидыша. На неё приходится до 85% всех неразвивающихся беременностей. Из-за такой высокой частоты, при возникновении у женщины первичного невынашивания врачи рекомендуют придерживаться выжидательной тактики, так как самопроизвольный выкидыш рассматривается как избавление организма матери от нежизнеспособного плода с генетическими и хромосомными нарушениями.
В случае привычного невынашивания доля генетических причин также остаётся высокой. В таких случаях врачи рекомендуют провести генетический анализ для выявления причин замершей беременности.
Сделайте тест
Обратитесь к врачу-генетику, если у вас произошла замершая беременность. Он расскажет вам о ваших генетических рисках и проведёт генетическое тестирование для того, чтобы выяснить генетическую причину, по которой беременность замерла. Мы рекомендуем сделать это сразу после того, как вам диагностировали неразвивающуюся беременноть, так как для проведения генетического теста нам понадобится абортивный материал.
Мы рекомендуем сделать это сразу после того, как вам диагностировали неразвивающуюся беременноть, так как для проведения генетического теста нам понадобится абортивный материал.
Записаться
Различают количественные и качественные хромосомные абберации. К причинам количественных аббераций относятся случаи нерасхождения парных хромосом в яйцеклетках и сперматозоидах, при которых возникает моносомия или трисомия, диспермия, то есть оплодотворение яйцеклетки двумя и более сперматозоидами с образованием полиплоидного зародыша, а также сбои во время первых митотических делений оплодотворённой яйцеклетки.
Качественные хромосомные аберрации чаще всего представлены транслокациями у одного из партнёров. К ним относятся реципрокные транслокации, робертсоновские транслокации, изменения женских половых хромосом, делеции, инверсии и другие нарушения.
Кроме того, с возрастом матери повышается риск анеуплоидии. Наиболее распространённым вариантом является трисомия. Трисомия 21-й хромосомы известна как синдром Дауна,
Трисомия 21-й хромосомы известна как синдром Дауна,
13-й хромосомы — как синдром Патау, 18-й хромосомы — как синдром Эдвардса.
Патологии эндометрия
У здоровой женщины эндометрий находится только в полости матки, однако при эндометриозе ткань накапливается и за её пределами, что может искажать положение матки, маточных труб и яичников. Эндометриоз значительно осложняет наступление беременности: у женщин с этим заболеванием риск не выносить ребёнка на 80% выше, чем у здоровых.
Нарушение свёртываемости крови
Тромбофилические нарушения значительно снижают возможность забеременеть и выносить плод. Чаще всего речь идет об антифосфолипидном синдроме и полиморфизмах генов гемостаза.
Антифосфолипидный синдром
Определение
Антифосфолипидный синдром — это аутоиммунное гиперкоагуляционное состояние, вызванное антифосфолипидными антителами. АФС провоцирует образование тромбов как в артериях, так и в венах, из-за чего ухудшается кровоснабжение плода и повышается риск невынашивания.
Источник: Королевская ассоциация акушеров-гинекологов Великобритании
Наличие мутаций и однонуклеотидных замен в генах, ассоциированных с развитием тромбофилии увеличивает риск возникновения тромбозов, что также приводит к нарушениям гестации и плацентарного кровообращения.
Инфекции
В период вынашивания ребенка у женщины происходит достаточно серьезный спад иммунной защиты. В этот период она особенно подвержена различным инфекциям. Они могут воздействовать непосредственно на плод, вызывая различного вида аномалии, или на плодные оболочки, что приводит к существенному недостатку поступления кислорода или питательных веществ плоду. Инфекции не являются отдельной группой причин замершей беременности, но могут повышать её риск.
- ВИЧ
- Герпес
- Парвовирус В19
- Сифилис
- Токсоплазмоз
- Вагиноз
- Краснуха
- Лихорадка денге
- Цитомегаловирусная инфекция
- Гонорея
- Малярия
- Хламидиоз
В список значимых инфекций входят:
Как проходит восстановление после замершей беременности?
Так как следствием замершей беременности часто является хронический эндометрит, после прерывания беременности пациентке следует пройти курс лечения от этого заболевания. Лечение необходимо проходить в первые три месяца после потери плода. Оно включает курс антибиотиков и, в некоторых случаях, гормональные, нестероидные противовоспалительные препараты, а также физиотерапию.
Лечение необходимо проходить в первые три месяца после потери плода. Оно включает курс антибиотиков и, в некоторых случаях, гормональные, нестероидные противовоспалительные препараты, а также физиотерапию.
Без должного лечения вероятность успешной беременности в будущем снижается до 18%.
Как предотвратить замершую беременность в будущем?
Самой частой причиной замершей беременности остаются хромосомные нарушения. Наличие хромосомных аномалий выявляют при проведении генетического исследования. Большинство из них являются случайными нарушениями в половых клетках здоровых родителей, однако иногда хромосомные аномалии плода могут быть результатом структурных изменений в кариотипе одного из родителей.
Для того, чтобы такие изменения не стали причиной привычного невынашивания, необходима консультация узкого специалиста, врача-генетика. Вместе с ним вы сможете изучить историю болезни, ваши генетические особенности и сформировать стратегию для успешной последующей беременности.
Замершая беременность
Причины и последствия данного негативного состояния изучаются специалистами всех стран для предотвращения патологической ситуации и недопущения гибели плода в утробе матери. Развитие плода может прекратиться на любом сроке, после чего организм женщины отторгает нежизнеспособную ткань.
По сведениям мировой медицинской статистики, симптомы замершей беременности наблюдаются у 20 % женщин, решившихся на зачатие. В группе риска находятся перешагнувшие порог 35-летия и пережившие аналогичное состояние ранее.
Почему беременность замирает
Среди провокаторов замершей беременности значатся:
1. Генетический фактор или хромосомные нарушения – мутации приводят к гибели эмбриона, обусловленной правилами естественного отбора жизнеспособных организмов. В большинстве случаев это происходит на сроке от 2 до 8 недель, но может случиться позже. Возникновение геномной аномалии относят к ошибке природы, несчастному случаю. Нарушение может вызвать генетическая деформация одного из родителей, передающаяся по наследству. Для исключения риска выкидыша родителям следует пройти консультацию генетика еще на этапе планирования. При повторении замирания беременности наблюдающий врач выдает направление на бесплатное обследование пары генетиками.
Для исключения риска выкидыша родителям следует пройти консультацию генетика еще на этапе планирования. При повторении замирания беременности наблюдающий врач выдает направление на бесплатное обследование пары генетиками.
2. Инфекционный процесс – инфекции бактериального, вирусного, паразитарного характера провоцируют замирание плода на ранних сроках развития. Предотвратить осложнения можно проведенной ранее вакцинацией и своевременным обращением в лечебные учреждения для принятия адекватных мер. Хронические инфекции женского организма приводят к формированию неблагоприятных условий развития плода, могут вызвать нарушения формирования эмбриона, несовместимые с жизнью. Многое зависит от пути проникновения провоцирующего фактора, активности и вида возбудителя. Одной из основных причин замершей беременности являются TORCH-инфекции — токсоплазмоз, краснуха, цитомегаловирусная инфекция и герпес, которыми обусловлены до 90% нарушений в программе вынашивания плода.
3. Смерть плода также провоцируют дисгармоничные иммунные взаимоотношения. Деформация хромосомного характера лидирует в 60% неразвивающихся беременностей на первых 6 неделях, в 20% — на 15 неделях, в 4% — до 28 недель. Чем выше возраст женщины, тем больше вероятность развития хромосомной аномалии.
Смерть плода также провоцируют дисгармоничные иммунные взаимоотношения. Деформация хромосомного характера лидирует в 60% неразвивающихся беременностей на первых 6 неделях, в 20% — на 15 неделях, в 4% — до 28 недель. Чем выше возраст женщины, тем больше вероятность развития хромосомной аномалии.
4. Немаловажное значение имеют тромбоэмболические осложнения, вызванные нарушением свертываемости крови у будущей матери.
5. Гормональный дисбаланс – базой для проверки является исследование прогестерона, тестостерона, 17-КС, ДГАЭС. Недостаток прогестерона и переизбыток андрогенов часто провоцируют замершую беременность. Бывает, что фактура эндометрия, поврежденная ранее проведенными абортами, не позволяет плодному яйцу закрепиться. Данный недостаток нейтрализуется с помощью гормонотерапии.
6. Анэмбриония – отсутствие эмбриона внутри яйца, при котором тесты на содержание ХГЧ в моче и крови дают положительный результат. Гормон продолжает вырабатывать плодный мешок. Ситуация заканчивается выкидышем, когда яйцо покидает внутреннюю полость матки.
Гормон продолжает вырабатывать плодный мешок. Ситуация заканчивается выкидышем, когда яйцо покидает внутреннюю полость матки.
7. Вредные привычки. Практика показывает — в вопросе, почему замирает беременность, употребление спиртосодержащих напитков и курение занимают не последнее место. Риск развития патологии выше у лиц с вредными привычками.
8. Вес – превышение индекса нормальной массы тела провоцирует остановку развития беременности. Аналогичным образом влияние оказывает недостаточный вес.
9. Аномалии развития матки – патологии строения органа, новообразования, опухоли провоцируют выкидыш.
10. Агрессивная медикаментозная терапия – прием нестероидных противовоспалительных средств, контрацептивных препаратов, гормонов на ранних сроках может остановить нормальное развитие эмбриона.
11. Интоксикация матери химикатами, другие вредные факторы – неблагоприятные условия труда с повышенным риском для здоровья.
12. Хронические болезни кроветворной, сердечно-сосудистой систем, почек.
13. Вынашивание нескольких эмбрионов – риск замирания выше, чем при вынашивании одного плода.
14. Проведение ЭКО – механизм прекращения беременности малоизучен, однако известно, что искусственное оплодотворение чаще идет по негативному сценарию.
15. Неизвестные факторы. Врачи приемных отделений гинекологических больниц отмечают странную тенденцию — поступление женщин с замершей беременностью носит волнообразный характер. Причины окончательно не выявлены, однако факт формирует статистику наблюдений за патологическим синдромом.
Среди провокаторов замершей беременности можно также отметить сахарный диабет, усиленную физическую активность матери, стрессы и депрессии. Наиболее опасной считается 8-я неделя, когда плод остро воспринимает любые тератогенные воздействия.
Алкоголь и замершая беременность
Длительное время врачи спорят по поводу употребления алкоголя в период вынашивания плода. Некоторые разрешают небольшие отступления от рекомендованных правил, другие категорически запрещают прием спиртосодержащих напитков даже в малых дозах.
Некоторые разрешают небольшие отступления от рекомендованных правил, другие категорически запрещают прием спиртосодержащих напитков даже в малых дозах.
Большие дозы спиртного при беременности грозят:
- замиранием эмбриона, прекращением его развития;
- аномальными пороками сердечной мышцы плода, недоразвитием мозга;
- выкидышем, самопроизвольным абортом;
- преждевременными родами;
- рождением ребенка в срок с малыми показателями веса.
Ошибочно считать, что пиво с маркировкой «безалкогольное» обходит стороной наложенное на алкоголь табу и не вызывает побочных реакций. Каждый состав, выпущенный современными производителями, содержит спиртосодержащую формулу. Безопасность продукта из-за малой концентрации опасного вещества научно не доказана, поэтому включение напитка в список запрещенных наименований – верный шаг на пути к рождению здорового ребенка. Последние исследования показали, что кроме пива воздержаться стоит и от кваса, содержащего до 2,6% алкоголя.
Психологические причины замершей беременности
К основным провокаторам состояния специалисты относят:
- эмоциональную нестабильность, психологические и интеллектуальные перегрузки;
- семейные ссоры, нервную обстановку на работе;
- особенности личности беременной;
- психологическую незрелость к появлению ребенка, неготовность или нежелание рожать, связывать себя обязательствами, узами материнства;
- состояние хронического, непрекращающегося стресса, депрессивные психозы.
Признаки замершей беременности
Первые признаки замершей беременности можно заметить, прислушиваясь к собственному самочувствию. Настороженность должны вызвать следующие симптомы:
- Резкое прекращение токсикоза, если раньше тошнота и головокружение проявлялись при любом постороннем запахе и движении.
- Смягчение молочных желез, прекращение их увеличения.
 После набухания и болезненности грудь становится невосприимчивой к механическим воздействиям. Отдельно эти признаки замершей беременности ни о чем не говорят. Многие женщины отмечают, что подобное состояние часто бывает и во время обычного, ничем не осложненного вынашивания плода.
После набухания и болезненности грудь становится невосприимчивой к механическим воздействиям. Отдельно эти признаки замершей беременности ни о чем не говорят. Многие женщины отмечают, что подобное состояние часто бывает и во время обычного, ничем не осложненного вынашивания плода. - Снижение базальной температуры тела. Снижающийся уровень прогестерона провоцирует подобную симптоматику. Замеры выполняются сразу после пробуждения через прямую кишку. Однако и этот метод не является панацеей. Повлиять на снижение уровня температуры могут сторонние факторы и сопутствующие явления – сексуальный контакт накануне, прием определенных лекарственных препаратов, заболевание матери.
Среди дополнительных симптомов могут проявиться повышение температуры тела, боли внизу живота, мажущие выделения. Если замирание произошло на позднем сроке, беременная перестает ощущать шевеления плода. Настораживающие симптомы не всегда проявляются ярко. Они могут проявляться и при нормальном развитии эмбриона, а также во время внематочной беременности. Установить диагноз сможет только врач после проведенного обследования.
Установить диагноз сможет только врач после проведенного обследования.
Диагностика
Анализы после замершей беременности следует сдавать с обязательным включением в список исследований УЗИ — наиболее точной диагностической технологии в данном случае. Кроме констатации факта о гибели плода метод определит срок остановки развития.
Терапевтическое лечение начинается после постановки диагноза. Если патология подтвердилась, существует несколько вариантов реагирования:
- Ожидание выкидыша – это естественный процесс избавления организма от чужеродного тела. Идеально, если плодный пузырь выйдет полностью с содержащимся в нем эмбрионом и околоплодными водами.
- Назначение профильных препаратов, действие которых направлено на сокращение матки и выталкивание из внутренней полости погибшего плода. Метод применим в случае, если беременность не продолжалась свыше 8 недель.
- Хирургическая операция – вмешательство проводится разными методами.
 В их числе гинекологическая чистка и вакуумная аспирация.
В их числе гинекологическая чистка и вакуумная аспирация.
После проведения процедур делается контрольное УЗИ, позволяющее оценить, полностью ли очищено внутреннее пространство матки, не осталось ли в нем чужеродных тканей, способных вызвать воспаление и стать причиной развивающегося сепсиса.
Гинекологическая чистка
С момента гибели плода до отторжения его маткой может пройти несколько недель. Оставшиеся следы умершего эмбриона провоцируют развитие воспалительного процесса, кровотечение и другие осложнения. Для исключения рисков врачи рекомендуют пройти гинекологическую чистку.
Процедура проводится под общим наркозом, занимая обычно около 15-20 минут. В редких случаях могут проявиться осложнения. Полученные образцы тканей отправляют в лабораторию для проведения гистологического анализа. Причины выкидыша помогает выяснить генетическое обследование. Благодаря гистологии определяется наличие или отсутствие атипичных клеток в матке.
Вакуумная аспирация
Кроме выскабливания может выполняться метод вакуумной аспирации, позволяющий избавиться от остатков эмбриона более деликатным способом. Показаниями к проведению процедуры являются:
Показаниями к проведению процедуры являются:
- срок не более 12 недель;
- подтверждение замершей беременности методами дополнительного обследования;
- неполный выход частей эмбриона из матки, наличие чужеродных элементов в органе;
- угроза жизни матери или риск развития патологии плода;
- отставание плацентарной ткани в момент деторождения, когда ее остатки обнаружены в маточной полости;
- скопление сгустков крови или жидкости в матке;
- необходимость в биопсии.
Проведение процедуры не актуально:
- при воспалительных процессах, развивающихся в матке;
- для нейтрализации рисков внематочной беременности;
- при наличии изменений в матке в связи с новообразованиями или опухолью.
Метод также не рекомендован, если срок после предыдущего аборта не превышает полугодичный период.
Аспирация проводится несколькими способами:
- Под внутривенной анестезией вакуумом.
 Технология не практикуется при превышении 4-недельного срока беременности.
Технология не практикуется при превышении 4-недельного срока беременности. - Под местной анестезией мануальным вакуумом. Применяется до 12-недельного срока беременности.
Перед аспирацией необходимо пройти визуальный осмотр у специалиста, сдать рекомендованные анализы, мазок на определение микрофлоры. В числе методов обследования – УЗИ, анализы крови и мочи, тесты на скрытые инфекции в организме. В обязательном порядке требуется консультация терапевта.
Последствия аспирации могут быть осложнены:
- нарушениями менструального цикла;
- сбоями в гормональной системе;
- неполным прочищением полости матки.
В течение месяца после процедуры следует воздержаться от половых контактов, посещения бани, пребывания на солнце. Не рекомендовано принимать ванну, ходить в бассейн. Лекарства следует принимать в соответствии с составленным специалистом графиком.
Для нейтрализации болевых ощущений прописываются спазмолитики. Не следует проявлять активность и заниматься физическим трудом в течение суток после операции, так как нагрузки могут спровоцировать начало кровотечения. Болезненные ощущения внизу живота и в поясничном отделе могут сохраняться несколько дней.
Не следует проявлять активность и заниматься физическим трудом в течение суток после операции, так как нагрузки могут спровоцировать начало кровотечения. Болезненные ощущения внизу живота и в поясничном отделе могут сохраняться несколько дней.
Незамедлительное обращение к врачу требуется при:
- резком повышении температуры тела;
- непрекращающихся обильных выделениях;
- болевых ощущениях, снять которые не помогает даже прием сильнодействующих препаратов;
- непривычном сильном запахе от половых органов.
Замершая беременность, причины и последствия которой негативно сказываются на эмоциональном фоне потерявшей ребенка матери, встречаются и у полностью здоровых пар. На Западе практика тщательного обследования рекомендована только после третьего повторения остановки развития плода в утробе. Что касается анализов после произошедшей аномалии, то список их достаточно обширен: ОАК, ОАМ, кровь на содержание гормонов, мазок на микрофлору, исследование на скрытые инфекции, передаваемые половым путем, анализы на TORCH-инфекции, трансвагинальное УЗИ. При необходимости список может быть дополнен другими диагностическими процедурами. Рекомендуется получить консультативную помощь генетика, эндокринолога и иммунолога.
При необходимости список может быть дополнен другими диагностическими процедурами. Рекомендуется получить консультативную помощь генетика, эндокринолога и иммунолога.
Вероятные последствия
При первичной трагедии риск повторения негативного сценария не превышает 20%, при повторной патологии опасность возникает в 35% случаев, третья остановка развития эмбриона в утробе грозит 40% нарушений в последующий период.
Планирование нового зачатия
Шансы на нормальную повторную беременность после замирания эмбриона в предыдущий раз велики. Главное – прислушаться к рекомендациям врача и выполнить выданные специалистом предписания. Мнение большинства гинекологов едино – планировать новую беременность следует не ранее, чем через три-четыре месяца после замершей. В течение этого срока организм женщины восстанавливается, набирается сил и накапливает положительный потенциал. Стабилизируется гормональный фон, снижается стрессогенный фактор от пережитых волнений.
До зачатия специалист советует использовать гормональные противозачаточные таблетки, предотвращающие риск беременности в незапланированный срок. Принимая пероральные средства, женщина разгружает яичники, предоставляя им дополнительный отдых. Отмена ОК повышает шансы оплодотворения яйцеклетки. Через три месяца после замершей беременности рекомендуется начать прием фолиевой кислоты.
Принимая пероральные средства, женщина разгружает яичники, предоставляя им дополнительный отдых. Отмена ОК повышает шансы оплодотворения яйцеклетки. Через три месяца после замершей беременности рекомендуется начать прием фолиевой кислоты.
Шансы на успешное родоразрешение высоки и при наступлении беременности сразу после замирания плода в утробе. Для снижения риска выкидышей в данной ситуации должно быть показано прохождение профильной терапии исходя из рекомендаций хорошего специалиста в области гинекологии.
Фолиевая кислота (B9)
Доказано, что прием витамина В9 за месяц до зачатия и первые три месяца после него снижает риски проявления аномалий развития эмбриона на 50%. Он обязателен на этапе планирования беременности и в момент ее зарождения в организме. Суточная доза препарата должна составлять 400-800 мкг. Некоторые женщины ограничиваются приемом мультивитаминов, забывая оценить содержание в них фолиевой кислоты. Дозировку определяет лечащий врач исходя из ситуации, здоровья беременной, особенностей ее организма. Дополнительно рекомендуется включать в рацион шпинат, цитрусовые плоды, брокколи и белокочанную капусту, киви, клубнику.
Дополнительно рекомендуется включать в рацион шпинат, цитрусовые плоды, брокколи и белокочанную капусту, киви, клубнику.
Не стоит опасаться превышения дозы витамина в организме. Он имеет водорастворимую основу, поэтому легко выходится вместе с мочой. Однако случаи передозировки в медицинской статистике все же были отмечены.
Назначение врачом повышенной нормы В9 обосновано в следующих случаях:
- если у матери уже есть ребенок с аномалией нервной системы;
- при избыточном весе;
- во время приема противосудорожных препаратов;
- при анемии, выявленной в результате анализов крови, которую спровоцировал недостаток фолиевой кислоты в организме.
Доза препарата в этих случаях может быть увеличена до 5000 мкг.
Как предотвратить замершую беременность – причины и последствия угрозы
Проанализировав причины патологического состояния и угрозы, которые оно несет для здоровья, врач составляет индивидуальный протокол наблюдения.
В числе общих рекомендаций можно выделить:
- Обращение к гинекологу на этапе планирования, получение консультаций генетика, эндокринолога, иммунолога, сдача анализов и прохождение профильных обследований.
- Отказ от вредных привычек, курения, употребления спиртосодержащих напитков.
- Сбалансированное питание с включением в состав принимаемой пищи полезных витаминов и микроэлементов. Исключение из рациона полуфабрикатов, фаст-фуда, экзотической кухни, большого количества кофе и крепкого чая.
- Исключение из списка определенных категорий лекарственных средств, о которых расскажет врач. В числе запрещенных препаратов – аспирин, его можно безболезненно заменить на парацетамол.
Резюмируя вышесказанное, следует еще раз коротко остановиться на основных постулатах:
1. Когда возникает? Замершая беременность может проявиться на любом этапе развития эмбриона, но чаще всего в первом триместре.
2. Почему происходит? В числе нарушений, происходящих на ранних сроках развития плода, отмечены дисбаланс гормонального фона, инфекционные процессы, нарушения менструального цикла, генетические сдвиги. Это может быть вызвано хромосомными нарушениями или фактом кровной связи, когда отец и мать являются родственниками. Природа сама применяет фильтр естественного отбора, отбраковывая нежизнеспособный плод и провоцируя его гибель. Риск замирания эмбриона возрастает, если у женщины с отрицательным резус-фактором было несколько абортов до момента наступления желанной беременности. По статистике, аборты часто становятся своеобразным предвестником патологии. Они грубо нарушают гормональный статус, являются причиной травматизации матки и инфицирования шейки. В более поздний срок замершая беременность чаще возникает из-за хронического заболевания матери, протекающего в тяжелой форме – сахарного диабета, порока сердечной мышцы, болезни почек. Угрозу можно снизить, если заняться лечением на этапе планирования.
3. Что должно насторожить? Вызвать опасения за самочувствие ребенка должны боли в пояснице и животе, мажущие выделения крови, снижение базальной температуры, отсутствие динамики роста ХГЧ. Если во время беременности вы чувствовали токсикоз, головокружения, тошноту и другие схожие симптомы, после чего последовало их стремительное исчезновение – это веский повод насторожиться и посетить с жалобами специалиста гинеколога. Врач проведет осмотр на гинекологическом кресле и при необходимости отправит на ультразвуковую диагностику. Еще один симптом, который характеризует замершую беременность – прекращение набухания грудных желез.
4. Чем опасна замершая беременность? Если женский организм «вытолкнул» через родовые пути эмбрион с плодным яйцом и водами после замирания развития – это хорошо. Вскоре органы репродуктивной системы придут в норму, наберутся сил и будут готовы к новому зачатию. Если же этого не произошло, следует пройти УЗИ, чтобы зафиксировать остатки материала в полости матки. Для их удаления применяется метод выскабливания кюреткой и вакуумная аспирация. Также может быть применена тактика выжидания, при которой организм через некоторое время после замирания беременности произведет выкидыш. Для выхода остатков эмбриона и плодных оболочек применяются и лекарственные препараты, действие которых направлено на сокращение стенок матки. Раннее обращение к врачу исключает риск проявления осложнений. При длительном пребывании плодного мешка в матке может развиться кровопотеря, вызванная синдромом ДВС, когда кровь перестает сворачиваться, а обильный кровоток создает угрозу для жизни.
Для их удаления применяется метод выскабливания кюреткой и вакуумная аспирация. Также может быть применена тактика выжидания, при которой организм через некоторое время после замирания беременности произведет выкидыш. Для выхода остатков эмбриона и плодных оболочек применяются и лекарственные препараты, действие которых направлено на сокращение стенок матки. Раннее обращение к врачу исключает риск проявления осложнений. При длительном пребывании плодного мешка в матке может развиться кровопотеря, вызванная синдромом ДВС, когда кровь перестает сворачиваться, а обильный кровоток создает угрозу для жизни.
5. Какие перспективы? После случившегося важно не опускать руки, а сделать все необходимое, чтобы следующая беременность завершилась благополучными родами. Посетите врача, пройдите рекомендованные обследования, исключите опасные факторы, займитесь собой, приведите себя в порядок в физическом и психологическом плане. Получите консультацию генетика, эндокринолога и иммунолога. Мощный врачебный тандем снизит вероятность ошибки при планировании новой беременности.
Мощный врачебный тандем снизит вероятность ошибки при планировании новой беременности.
Периодическое невынашивание беременности | Центр фертильности и репродуктивной медицины
Выкидыши являются обычным явлением, происходят в 15-20% всех беременностей, обычно в первом триместре (до 13 недель). Один или даже два выкидыша сами по себе не указывают на бесплодие в будущем. Тем не менее, они могут оставить пациентов обеспокоенными и поставить под сомнение их способность родить живого ребенка.
Более чем в половине случаев семьи продолжают рожать здоровых детей без посторонней помощи после потери двух беременностей. Тем не менее, вы можете более внимательно изучить возможные причины, если у вас не было живорождений и у вас было два или более выкидыша.
Виды невынашивания беременности
Причин невынашивания беременности много, но их принято делить на две группы: ранние и поздние.
Повторяющиеся ранние выкидыши (в течение первого триместра) чаще всего возникают из-за генетических или хромосомных проблем эмбриона, при этом 50-80% спонтанных потерь имеют аномальное число хромосом. Структурные проблемы матки также могут играть роль в раннем выкидыше.
Структурные проблемы матки также могут играть роль в раннем выкидыше.
Привычный поздний выкидыш может быть результатом аномалий матки, аутоиммунных проблем, несостоятельности шейки матки или преждевременных родов.
Поиск причины
Повторяющийся выкидыш в анамнезе требует оценки и лечения. В Центре фертильности и репродуктивной медицины Вашингтонского университета, как на матери или носителе, так и на отце или поставщике спермы, а также на ткани плода, если это применимо. Эти тесты могут включать:
- Анатомическое исследование/сонографию (УЗИ или ГСГ/рентген)
- Тестирование на аутоиммунные заболевания (в случаях 3 или более поражений)
- Тестирование на резистентность к инсулину, диабет и другое эндокринопатии щитовидной железы и гипофиза
- Хромосомное тестирование продуктов зачатия после потерь (мы можем протестировать ДНК плода с фиксированных в формалине предметных стекол, если у вас уже был выкидыш)
- Исследования свертывания крови (*показаны только при личном или близком семейном анамнезе венозной тромбоэмболии)
- Хромосома тестирование родителей в поисках сбалансированных транслокаций
Что вызывает привычное невынашивание беременности?
Хотя часто причины выкидыша не очевидны, у многих пациенток успешно наступает третья беременность.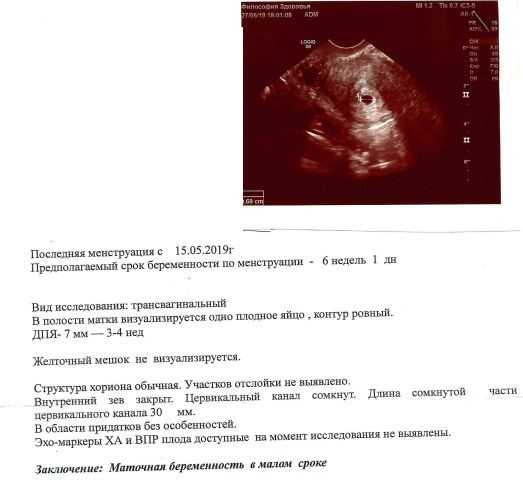 Даже после двух выкидышей вероятность того, что третья беременность закончится живорождением, составляет 65%.
Даже после двух выкидышей вероятность того, что третья беременность закончится живорождением, составляет 65%.
Однако, если причина обнаружена, ее может быть легко исправить, а обнаружение причины на этом этапе может предотвратить дальнейшие потери и эмоциональный стресс. После двух выкидышей у вас происходит то, что известно как повторяющееся невынашивание беременности, и вам может быть полезно пройти диагностическое тестирование, указанное выше, чтобы выяснить, есть ли причина, по которой у вас происходит выкидыш.
Целью вышеуказанных исследований является поиск причины выкидыша, но в 50-75% случаев результаты анализов остаются нормальными без какого-либо очевидного ответа.
Генетические (эмбрион или родители)
Случайные хромосомные аномалии эмбриона встречаются часто и составляют 50-80% всех потерь в первом триместре. Однако бывают случаи, когда некоторые хромосомные аномалии передаются повторно, что может способствовать многократным потерям беременности. Если у вас было две или более потери, вам и вашему партнеру следует рассмотреть кариотип, чтобы проверить сбалансированную транслокацию. Вероятность обнаружения сбалансированной транслокации у любого из родителей составляет 4%.
Если у вас было две или более потери, вам и вашему партнеру следует рассмотреть кариотип, чтобы проверить сбалансированную транслокацию. Вероятность обнаружения сбалансированной транслокации у любого из родителей составляет 4%.
В некоторых случаях невынашивания беременности может быть рассмотрено экстракорпоральное оплодотворение с преимплантационным генетическим тестированием. Логика заключается в том, что потеря, вероятно, связана с хромосомно аномальным эмбрионом, поэтому выбор хромосомно нормального эмбриона увеличит ваши шансы на живорождение. Это очень индивидуально и должно рассматриваться в консультации с вашим врачом.
Аномалии матки
Около 15% всех повторных выкидышей вызваны структурными проблемами матки. Аномалии матки могут быть врожденными (врожденными), такими как двойная матка, матка, разделенная стенкой (перегородчатая матка), или другие менее распространенные врожденные проблемы.
Иногда также возникают проблемы с миомами или полипами, которые представляют собой разрастания, которые могут возникать в любом месте матки.
Внутриматочное рубцевание также может привести к выкидышу. Хорошей новостью является то, что большинство этих проблем можно решить до зачатия с помощью хирургического вмешательства, что увеличивает ваши шансы на здоровую беременность. Правильная оценка имеет решающее значение, чтобы увидеть, существует ли такая проблема.
Проблемы с эндокринной системой
Проблемы с эндокринной системой, требующие обследования, включают заболевания щитовидной железы и гипофиза, диабет или синдром поликистозных яичников.
Дефект лютеиновой фазы (ДЛФ) предполагает, что яичники матки субоптимальны, что приводит к выкидышу. Терапией первой линии для пациентов с LFD являются препараты, вызывающие овуляцию, такие как цитрат кломифена.
В прошлом была популярна терапия прогестероном; тем не менее, есть несколько исследований, которые демонстрируют пользу от эмпирической терапии прогестероном. Информированный подход всегда является лучшим шагом в оценке потенциальных проблем с эндокринной системой.
Аутоиммунные заболевания: синдром антифосфолипидных антител
Иммунологические проблемы возникают, когда мать или носитель вырабатывают антитела, которые косвенно вызывают образование тромбов в кровеносных сосудах, что приводит к развитию плода. Плод лишен питательных веществ и погибает внутриутробно, вызывая выкидыш.
Для выявления этой проблемы можно сдать ряд анализов крови, если вы перенесли 3 или более потерь. Существует лечение этого состояния с помощью аспирина или гепарина (антикоагулянт). Если ваш врач рекомендует ежедневную терапию аспирином, вы, вероятно, будете использовать низкую дозу аспирина (81 миллиграмм в день).
Гепарин — антикоагулянт, часто назначаемый для предотвращения проблем со свертываемостью крови. Вы должны обсудить со своим врачом все краткосрочные и долгосрочные риски, связанные с гепарином во время беременности. Эта терапия должна использоваться только тогда, когда это действительно оправдано.
Нарушения свертываемости крови больше не считаются причиной невынашивания беременности, однако пациенты с личным или семейным анамнезом тромбов (например, в конечностях или легких) должны пройти тестирование на определенные нарушения свертывания крови. Это сложный и запутанный вопрос, и специалист определит, какое тестирование подходит.
Это сложный и запутанный вопрос, и специалист определит, какое тестирование подходит.
Факторы окружающей среды
Воздействие определенных химических веществ, лекарств, рентгеновских лучей и т. д. также может повысить риск выкидыша. Некоторые из этих факторов связаны с работой, в то время как другие могут быть связаны с образом жизни. Чрезмерное употребление алкоголя или кофеина, а также курение (первое и вторичное) одним из партнеров может повлиять на исход беременности. Ожирение связано с повышенным риском выкидыша.
Поощрение
Часто причины многократных выкидышей неизвестны. Даже после двух выкидышей вероятность того, что третья беременность будет нормальной, составляет 65%. Важно найти врача, который специализируется на повторяющихся выкидышах, чтобы он мог добраться до корня проблемы.
—
Мы здесь, чтобы помочь. Пожалуйста, позвоните нам, чтобы назначить встречу сегодня.
314-286-2400
Частые невынашивания беременности > Информационные бюллетени > Yale Medicine
Обзор
Женщины часто неохотно говорят о выкидышах или самопроизвольных потерях беременности. В то время как одна потеря беременности может потребовать визита к врачу, две или более потери беременности должны побудить к тщательному обследованию репродуктивных проблем.
В то время как одна потеря беременности может потребовать визита к врачу, две или более потери беременности должны побудить к тщательному обследованию репродуктивных проблем.
Крупные достижения в области репродуктивной медицины помогли определить причины невынашивания беременности. В прошлом женщина могла так никогда и не узнать, почему она потеряла две или более беременности подряд. Но сегодня точный диагноз возможен примерно в 60 процентах случаев. Наиболее часто выявляемые причины включают проблемы с маткой, гормональные нарушения и генетические аномалии.
В Yale Medicine наша Программа повторяющихся невынашиваний – единственная подобная специализированная программа в штате. Мы объединяем экспертов из самых разных областей, чтобы всесторонне и с сочувствием оценивать женщин и лечить их.
«Я говорю пациентам и парам, с которыми я наблюдаюсь, что мы проведем тщательную оценку проблем, которые могут предрасполагать женщину к повторному невынашиванию беременности», — говорит Аманда Каллен, доктор медицинских наук, директор Программы периодического невынашивания беременности, репродуктивный эндокринолог и специалист по бесплодию. . «Я заверяю ее, что она получит всестороннюю, чуткую помощь, и что наша цель — не просто выяснить, в чем может быть проблема, но и поддержать их в процессе и во время следующей беременности».
. «Я заверяю ее, что она получит всестороннюю, чуткую помощь, и что наша цель — не просто выяснить, в чем может быть проблема, но и поддержать их в процессе и во время следующей беременности».
Что такое привычное невынашивание беременности?
Привычное невынашивание беременности — две или более неудачных беременности. Определение «выпадение» может включать беременности, которые были подтверждены с помощью теста на беременность или подтверждены в клинике с помощью УЗИ.
Насколько распространена потеря беременности?
Около 15-20 процентов беременностей заканчиваются выкидышем. Часто прерывание беременности является случайным и не означает наличие какой-либо генетической или репродуктивной проблемы.
Приблизительно 2 процента женщин дважды подряд переносят невынашивание беременности, что все же можно объяснить случайностью. Тем не менее, около 0,5 процента женщин переносят третью потерю подряд, что может указывать на проблемы с репродуктивной функцией. Поэтому полное медицинское обследование рекомендуется после двух и более потерь.
Поэтому полное медицинское обследование рекомендуется после двух и более потерь.
Каковы наиболее распространенные причины невынашивания беременности?
Проблемы с маткой женщины могут вызвать проблемы во время беременности. Аномалии матки могут включать миомы, полипы или спайки. Наиболее частая аномалия матки, приводящая к невынашиванию беременности, может быть связана с перегородкой матки, при которой имеется стенка из ткани, разделяющая полость матки.
Гормональные нарушения, включая неконтролируемый диабет и заболевания щитовидной железы, могут способствовать невынашиванию беременности. Поскольку для успешной беременности необходимы надлежащие уровни гормонов, повышенный уровень пролактина также может способствовать этому.
Примерно в 50 процентах случаев невынашивание беременности может быть связано с аномальным числом хромосом в эмбрионе. Эти проблемы обычно возникают во время зачатия, но иногда могут быть унаследованы от родителей.
Существуют и другие потенциальные причины невынашивания беременности, включая инфекции и проблемы со спермой, хотя они менее четко определены. Необходимо учитывать факторы образа жизни, такие как курение, употребление наркотиков, употребление кофеина и алкоголя, воздействие токсинов и ожирение, поскольку они могут способствовать развитию заболевания.
Как оценивается привычное невынашивание беременности?
Мы предлагаем парам, пережившим привычные потери беременности, тщательный и систематический анализ каждой потери. Мы учитываем время потери и вехи развития до потери (например, сердцебиение плода на УЗИ). При наличии проводим генетический анализ ткани потери беременности (продукты зачатия).
Пары сначала оцениваются путем тщательного сбора анамнеза и медицинского осмотра. Затем следует серия диагностических тестов, включая анализ крови обоих партнеров и оценку матки, обычно со специализированным ультразвуковым исследованием для поиска миомы, рубцовой ткани или полипов, которые могут помешать имплантации.
Дополнительное обследование может включать тесты на наличие инфекции, биопсию и анализ спермы.
Мы также предлагаем генетическое тестирование пар на наличие заболеваний, которые могут незаметно повлиять на их репродуктивный успех. Если удастся получить ткань от невынашивания беременности, мы проведем генетический анализ, чтобы найти генетическую причину.
«Мы начинаем гораздо лучше понимать тонкости генетических аспектов невынашивания беременности. Когда мы смотрим на ген, это похоже на дорожную карту, и мы можем предложить парам несколько уровней тестирования, которых у нас не было даже несколько лет назад», — говорит доктор Каллен. «А для подмножества, которое остается необъяснимым, мы можем предложить поддержку, консультирование, лечение бесплодия, если это необходимо, и интенсивное наблюдение за следующей беременностью».
Как лечить привычное невынашивание беременности?
После двух или более невынашиваний беременности мы начинаем полное медицинское обследование, включая ряд диагностических тестов, как указано выше.
Поскольку существует множество потенциальных основных причин, мы обращаемся к группе экспертов в различных областях, включая генетику (при подозрении на генетическую причину), специалистов по беременности с высоким риском и патологии.
Если установлена причина рецидивирующего выпадения — например, полип — его можно удалить хирургическим путем. Или, если будет выявлена генетическая связь, женщина может провести экстракорпоральное оплодотворение и проверить эмбрионы на наличие генетической проблемы. По словам доктора Каллен, даже без обнаружения причины вероятность рождения ребенка у женщины составляет от 70 до 80 процентов.
Если мы не можем найти ничего плохого, мы предлагаем то, что мы называем протоколом нежной любви и заботы, или TLC, который включает еженедельное наблюдение за беременностью, сначала с анализом крови, а затем с ультразвуковым исследованием каждую неделю.
Мы также предлагаем помощь в отношении факторов образа жизни, которые могут повлиять на беременность, таких как курение, употребление алкоголя, кофеина, токсические воздействия и ожирение. Даже с использованием усовершенствованных технологий иногда невынашивание беременности остается необъяснимым.
Даже с использованием усовершенствованных технологий иногда невынашивание беременности остается необъяснимым.
Даже если конкретная причина так и не будет установлена, прогноз остается очень позитивным. Многочисленные исследования показывают, что сама практика мониторинга этого состояния и получения эмоциональной поддержки может повысить шансы на успешную беременность.
«Неважно, была ли потеря после семи недель или на полном сроке, это все равно потеря и повод для скорби», — говорит доктор Каллен. «Я заверяю пациентов, что мы здесь для них на каждом этапе пути. В идеальной ситуации у нас был бы ответ для каждого пациента. Неизвестность пугает. Но когда я говорю им, что в большинстве случаев следующая беременность будет нормальной, здоровой, это имеет большое значение».
Что делает подход Йельской медицины к привычному невынашиванию беременности уникальным?
В Yale Medicine мы понимаем, что повторяющиеся невынашивания беременности могут подвергать женщин и их семьи огромному стрессу, как физическому, так и эмоциональному.
