Диспепсия при беременности: причины появления, при каких заболеваниях возникает, диагностика и способы лечения
7 действенных способов от неё избавиться
Есть такая народная примета: если будущую маму начинает мучать изжога. значит ребенок родится уже с шевелюрой. Врачи не опровергают и не подтверждают это поверье. Они рассказывают о настоящих причинах этого неприятного состояния и способах борьбы с ним.
Юлия Шумилко
Getty Images
Чаще всего изжога начинает беспокоить беременных во втором или третьем семестре. Изжога (кислотная диспепсия) — неприятное ощущение жжения в грудной клетке. У беременных может сопровождаться тошнотой, рвотой, болезненными ощущениями в горле, животе и желудке, может стать даже тяжело глотать. Это состояние может даже спровоцировать нарушение сна и приема пищи.
Чаще всего возникает в положение лёжа и при резком наклоне вниз, а также после еды или питья.
Причины изжоги
Гормональные изменения
У женщины в положении повышается уровень выработки прогестерона (гормона беременности). Он отвечает за то, чтобы расслаблять мускулатуру матки во избежание выкидыша. Действие этого гормона распространяется и на другие органы будущей мамы, в том числе на пищевод, желудок и кишечник.
Он отвечает за то, чтобы расслаблять мускулатуру матки во избежание выкидыша. Действие этого гормона распространяется и на другие органы будущей мамы, в том числе на пищевод, желудок и кишечник.
Между пищеводом и желудком расположен сфинктер, который должен закрываться после того, как еда попадает в желудок. Но под воздействием прогестерона его работоспособность ухудшается, пища возвращается в пищевод, причем с соляной кислотой, что усугубляет ситуацию. Кроме того, из-за нарушения гормонального фона повышается кислотность желудочного сока, что тоже провоцирует появление изжоги.
Механическое воздействие
Со второго триместра размеры матки значительно увеличиваются, возникает давление на органы ЖКТ. Объем желудка уменьшается и так создаются условия для вбрасывания содержимого желудка в пищевод.
Изжога может возникать из-за набранного веса. Под воздействием лишних килограммов кровяное давление начинает воздействовать на брюшную полость. Стоит избегать тесной одежды: если она сдавливает и обтягивает живот, это может провоцировать выделение кислоты из желудка.
Стоит избегать тесной одежды: если она сдавливает и обтягивает живот, это может провоцировать выделение кислоты из желудка.
Разная еда
Во время беременности изжогу может спровоцировать такая еда, как:
- Жирные виды рыба, мяса
- Кисломолочная или наоборот, молочная продукция. При изжоге на молоке можно попробовать использовать сливки, растительное или безлактозное
- Выпечка, фаст-фуд
- Цитрусовые, киви, зеленые яблоки, жимолость, смородина
- Помидоры
- Шоколад
- Копчёности и маринады
- Газированные напитки
- Яйца, сваренные вкрутую
Лечение изжоги при беременности
Как избавиться или сократить проявления изжоги
Соблюдение диеты
Диета во время беременности подразумевает совершенно иное, нежели диета обычного человека. Правильно и разнообразно, щадяще питаться, вот, что нужно будущей маме. Жидкость, гуманная обработка и приготовление продуктов питания, овощи, фрукты, молочка. не провоцирующая изжогу.
Правильно и разнообразно, щадяще питаться, вот, что нужно будущей маме. Жидкость, гуманная обработка и приготовление продуктов питания, овощи, фрукты, молочка. не провоцирующая изжогу.
Диета при изжоге подразумевает определенные ограничения, особенно в растительной пище, что может привести к дефициту необходимых организму минералов и витаминов. Во избежание такой ситуации можно принимать витаминно-минеральные комплексы, разработанные специально для беременных.
Образ жизни
- Пищу необходимо тщательно пережевывать, никуда не торопиться. Лучше уменьшить объем порций, но увеличить количество приемов пищи.
- После каждого приема пищи лучше немного пройтись. Сразу же принимать горизонтальное положение и наклоняться не рекомендуется.
- Спать тоже нужно правильно. Для профилактики изжоги беременным показан сон с приподнятым головным концом кровати. Здесь может пригодиться дополнительная подушка.

Что помогает при изжоге
- Пищевая сода. Один из наиболее распространенных «народных» способов борьбы с изжогой. Этот метод действительно дает быстрый эффект, однако он быстро проходит, а кроме того, сода взаимодействуя с желудочным соком, приводит к выделению дополнительных порций соляной кислоты и, соответственно, к изжоге.
- Молоко. Напиток содержит большое количество белков и антацидов, которые снижают уровень кислотности. Часто достаточно выпить один стакан молока, чтобы изжога отступила. Для усиления эффекта можно добавить несколько капель фенхеля. Но иногда молоко имеет прямо противоположный эффект.
- Газированная лечебно-столовая минеральная вода. Ей надо пить маленькими глоточками при подступах изжоги.
- Перемолотая яичная скорлупа. В скорлупе содержится карбонат кальция, который снижает уровень кислотности в организме. Правда, при долговременном применении этот способ может дать противоположный эффект.

- Морковный сок. Способствует нейтрализации кислотности.
- Овсяная каша обладает обволакивающим свойством, благодаря чему способна блокировать неприятные ощущения.
- Многим будущим мама помогают обычные семечки или кусочки черствого хлеба, сухарики без всего.
Таблетки от изжоги
Никаких исследований на этот счет не проводилось, а потому акушеры-гинекологи и гастроэнтерологи говорят, что если вы ничем не можете побороть изжогу и она, к примеру, не дает вам высыпаться, то да, лучше уже высосать половинку таблетки, нежели не выспаться и мучаться всю ночь от тошноты. В общем, посоветуйтесь, со своим врачом.
Но, что самое интересное, даже эти таблетки могут провоцировать изжогу, потому что большинство из них выпускаются со вкусом цитрусовых или мяты. А у многих будущих мам именно на это и бывает изжога.
На последних месяцах изжога, чаще всего, ослабевает, так как организм снижает выработку прогестерона, уменьшается давление на внутренние органы, ведь живот перед родами опускается вниз.
Функциональная диспепсия и гастроэзофагиальная рефлюксная болезнь: патофизиологический и клинический перекрест | #01/12
В практике клинициста нередки случаи перекреста заболеваний, имеющих общие факторы риска и патофизиологические механизмы формирования, что требует особого, взвешенного подхода к курации больного. Примером одного из таких вариантов синдрома перекреста является сочетание наиболее распространенных кислотозависимых заболеваний пищеварительного тракта: функциональной диспепсии (ФД) и гастроэзофагеальной рефлюксной болезни (ГЭРБ) [1].
Функциональные заболевания пищеварительного тракта, не представляя непосредственной угрозы для жизни пациента, значительно снижают качество жизни больных, требуют больших расходов на медицинское обслуживание и лечение. Согласительным документом (Римские критерии III) определен круг функциональных заболеваний, представленный обширным перечнем, построенным по органному принципу [2]. В зависимости от преобладания в клинической картине тех или иных жалоб выделяют два основных клинических варианта функциональной диспепсии: синдром боли в эпигастрии (прежнее название — язвенноподобный вариант) и постпрандиальный дистресс-синдром (прежнее название — дискинетический вариант). О синдроме боли в эпигастрии принято говорить в тех случаях, когда у больного, по меньшей мере один раз в неделю, отмечаются умеренные или выраженные боли или чувство жжения в эпигастральной области. При этом боли не носят постоянного характера, связаны с приемом пищи или возникают натощак, не локализуются в других отделах живота, не уменьшаются после дефекации и не сопровождаются признаками дисфункции желчного пузыря или сфинктера Одди. Синдром боли в эпигастрии может сочетаться с постпрандиальным дистресс-синдромом. В свою очередь, о постпрандиальном дистресс-синдроме можно вести речь в тех ситуациях, когда у больного, по меньшей мере несколько раз в неделю, после еды при приеме обычного объема пищи возникают чувство переполнения в эпигастрии или раннее насыщение.
О синдроме боли в эпигастрии принято говорить в тех случаях, когда у больного, по меньшей мере один раз в неделю, отмечаются умеренные или выраженные боли или чувство жжения в эпигастральной области. При этом боли не носят постоянного характера, связаны с приемом пищи или возникают натощак, не локализуются в других отделах живота, не уменьшаются после дефекации и не сопровождаются признаками дисфункции желчного пузыря или сфинктера Одди. Синдром боли в эпигастрии может сочетаться с постпрандиальным дистресс-синдромом. В свою очередь, о постпрандиальном дистресс-синдроме можно вести речь в тех ситуациях, когда у больного, по меньшей мере несколько раз в неделю, после еды при приеме обычного объема пищи возникают чувство переполнения в эпигастрии или раннее насыщение.
Нарушение моторики верхних отделов пищеварительного тракта, процессов аккомодации желудка, висцеральная гиперчувствительность, — определяющие клинический симптомокомплекс синдрома диспепсии (табл. 1), создают и патофизиологическую основу для формирования как синдрома функциональной изжоги, так и ГЭРБ.
Высокий уровень распространенности общих для ГЭРБ и ФД факторов риска (избыточный вес/ожирение, гиподинамия, курение, неправильный режим питания, переедание, употребление чрезмерно острой, кислой, горячей или холодной пищи, прием некоторых лекарств, ослабляющих тонус гладкой мускулатуры: нитраты, антагонисты кальция, бета-блокаторы, эуфиллин, бензодиазепины, седативные, снотворные средства) определяет высокий уровень заболеваемости и сочетания этих заболеваний.
Согласительным документом (Римские критерии III) рекомендован комплекс обследования больного для исключения органических заболеваний, способных объяснить имеющиеся у пациента симптомы диспепсии. Относительно ФД и ГЭРБ эксперты упоминают о частом сочетании между собой этих двух заболеваний. Так, в последних Римских критериях III [3] было подчеркнуто, что наличие ГЭРБ не исключает диагноза функциональной диспепсии, особенно если симптомы, свойственные синдрому боли в эпигастрии и постпрандиальному дистресс-синдрому, сохраняются после курса антисекреторной терапии.
В целом распространенность синдрома перекреста ФД и ГЭРБ составляет по данным эпидемиологических исследований от 7% до 12% [4, 5]. Безусловно, определенные трудности в реализации диагностического процесса составляет необходимость дифференциального диагноза между ГЭРБ и функциональной изжогой. Под функциональной изжогой понимают эпизодически возникающее чувство жжения, локализуемое за грудиной при отсутствии патологического гастроэзофагеального рефлюкса, расстройств моторики или структурных нарушений пищевода (Римские критерии II). Таким образом, возникновение симптомов при функциональной изжоге обусловлено не патологическим рефлюксом, а изменением восприятия кислотного стимула рецепторами слизистой оболочки пищевода [6]. Для установления диагноза функциональной изжоги следует исключить заболевания верхнего отдела желудочно-кишечного тракта, а для этого необходимо провести эндоскопию и суточную рН-метрию, при этом последний метод не относится к рутинным. С одной стороны, для пациентов с ФД характерен феномен висцеральной гиперчувствительности, в том числе и слизистой оболочки пищевода, что повышает риск формирования функциональной изжоги, а с другой стороны, нарушение моторики верхних отделов пищеварительного тракта создает условия для более высокой заболеваемости ГЭРБ среди пациентов, страдающих ФД.
Для установления диагноза как ФД, так и ГЭРБ необходимо проведение эндоскопии верхних отделов пищеварительного тракта, тестирование в отношении инфекции H. pylori, при необходимости — проведение манометрии и суточного мониторирования рН.
Достижение целей терапии пациентов с синдромом перекреста ГЭРБ и ФД (купирование симптомов, профилактика рецидивов и прогрессирования заболеваний) возможно лишь комбинацией немедикаментозного и медикаментозного лечения.
Питание пациентов должно быть частым, своевременным и необильным, не содержать жирной, жареной и острой пищи, алкоголя, газированных напитков. Целесообразно прекратить курение и нормализовать массу тела (при ее избытке/ожирении), не ложиться в течение часа после еды, избегать работы в наклонном положении.
Эффективная медикаментозная терапия включает назначение ингибиторов протонной помпы (ИПП), антацидов или алгинатов, прокинетиков, а при выявлении инфекции H. pylori — проведение эрадикационной терапии.
Прокинетики, регулируя моторную функцию прежде всего верхних отделов пищеварительного тракта, относятся к средствам патогенетической терапии. Эта группа средств включает метоклопрамид, домперидон и итоприд. Метоклопрамид усиливает высвобождение ацетилхолина в желудочно-кишечном тракте (стимулирует моторику желудка, тонкой кишки и пищевода), блокирует центральные дофаминовые рецепторы (воздействие на рвотный центр и центр регулирования желудочно-кишечной моторики). Метоклопрамид повышает тонус нижнего пищеводного сфинктера, ускоряет эвакуацию из желудка, оказывает положительное влияние на пищеводный клиренс и уменьшает гастроэзофагеальный рефлюкс. К недостаткам метоклопрамида следует отнести его побочные эффекты в отношении ЦНС (головная боль, бессонница, слабость, импотенция, гинекомастия, усиление экстрапирамидальных расстройств). Эффективность периферического блокатора рецепторов дофамина (домперидон) как прокинетического агента не превышает таковую метоклопрамида, но препарат не проходит через гематоэнцефалический барьер и практически не оказывает побочных действий. Итоприда гидрохлорид (Ганатон) является одновременно антагонистом допаминовых рецепторов и блокатором ацетилхолинэстеразы. Препарат активирует освобождение ацетилхолина и подавляет его разрушение, обладает минимальной способностью проникать через гематоэнцефалический барьер в центральную нервную систему, включая головной и спинной мозг. Метаболизм препарата позволяет избежать нежелательного лекарственного взаимодействия при приеме лекарственных препаратов, метаболизирующихся ферментами системы цитохрома Р450. Как показали экспериментальные и клинические исследования, итоприд усиливает пропульсивную моторику желудка и ускоряет его опорожнение. Кроме того, препарат оказывает противорвотный эффект, которой реализуется благодаря взаимодействию с D2-дофаминовыми хеморецепторами триггерной зоны. Применение прокинетиков патогенетически обосновано, однако эффективность монотерапии прокинетиками уступает терапии ИПП, в связи с этим препараты, нормализующие моторную активность пищеварительного тракта, применяются как средства сопровождения к ИПП.
Итоприда гидрохлорид (Ганатон) является одновременно антагонистом допаминовых рецепторов и блокатором ацетилхолинэстеразы. Препарат активирует освобождение ацетилхолина и подавляет его разрушение, обладает минимальной способностью проникать через гематоэнцефалический барьер в центральную нервную систему, включая головной и спинной мозг. Метаболизм препарата позволяет избежать нежелательного лекарственного взаимодействия при приеме лекарственных препаратов, метаболизирующихся ферментами системы цитохрома Р450. Как показали экспериментальные и клинические исследования, итоприд усиливает пропульсивную моторику желудка и ускоряет его опорожнение. Кроме того, препарат оказывает противорвотный эффект, которой реализуется благодаря взаимодействию с D2-дофаминовыми хеморецепторами триггерной зоны. Применение прокинетиков патогенетически обосновано, однако эффективность монотерапии прокинетиками уступает терапии ИПП, в связи с этим препараты, нормализующие моторную активность пищеварительного тракта, применяются как средства сопровождения к ИПП.
ИПП сегодня относятся к препаратам выбора для пациентов, страдающих ГЭРБ и ФД. Этот класс препаратов ингибирует конечный этап транспорта протонов — Н+/К+-АТФазы вне зависимости от того, взаимодействием с каким рецептором была активирована протонная помпа. Сегодня фармацевтический рынок предлагает несколько препаратов этой группы (омепразол, эзомепразол, лансопразол, пантопразол, рабепразол), одинаковых по механизму своего действия (блокада протонного насоса), но, тем не менее, различных в быстроте, глубине действия и продолжительности кислотной супрессии, что обусловлено разной молекулярной структурой и особенностями фармакокинетики и фармакодинамики.
Антациды (от греч. anti — против, лат. acidus — кислый) — группа лекарственных препаратов, снижающих кислотность содержимого желудка за счет химического взаимодействия с соляной кислотой желудочного сока. Антацидные препараты классифицируют по действующему началу, основному составному компоненту (магний-, алюминий-, кальцийсодержащие и др. ), по заряду активного иона (анионные и катионные), по степени всасывания в кишечнике.
), по заряду активного иона (анионные и катионные), по степени всасывания в кишечнике.
Альгинаты (от лат. alga — морская трава, водоросль, представитель группы — Гевискон) образуют невсасывающийся альгинатный гелевый барьер для содержимого желудка для его попадания в пищевод (табл. 2). Если рефлюкс происходит, то альгинатный гель первым проникает в пищевод и оказывает протективное действие в отношении слизистой оболочки пищевода.
Альгинаты являются натуральными веществами, выделенными из бурых водорослей (Phaeophyceae), которые применяются в пищевой, косметической и фармацевтической промышленности более 100 лет. Альгиновые кислоты представляют собой полисахариды, молекулы которых построены из остатков L-гиалуроновой и D-маннуроновой кислот. Остатки маннуроновой кислоты придают альгинатам вязкость. Соли альгиновой кислоты при приеме внутрь реагируют с соляной кислотой в просвете желудка, в результате чего уже через несколько минут формируется невсасывающийся гелевый барьер. Образование геля происходит путем связывания остатков гиалуроновой кислоты с участием ионов кальция, которые «сшивают» цепочки полисахаридов. В состав альгинатных препаратов входит натрия бикарбонат, который при взаимодействии с соляной кислотой образует углекислый газ. Пузырьки углекислого газа превращают гель в пену, что позволяет гелю плавать на поверхности содержимого желудка, как плоту, нейтрализуя соляную кислоту [8]. Универсальность данных препаратов заключается в возможности их эффективного действия в любом диапазоне интрагастрального рН в случае как кислотных, так и щелочных рефлюксов.
Образование геля происходит путем связывания остатков гиалуроновой кислоты с участием ионов кальция, которые «сшивают» цепочки полисахаридов. В состав альгинатных препаратов входит натрия бикарбонат, который при взаимодействии с соляной кислотой образует углекислый газ. Пузырьки углекислого газа превращают гель в пену, что позволяет гелю плавать на поверхности содержимого желудка, как плоту, нейтрализуя соляную кислоту [8]. Универсальность данных препаратов заключается в возможности их эффективного действия в любом диапазоне интрагастрального рН в случае как кислотных, так и щелочных рефлюксов.
В одном из крупных мультицентровых исследований [9] с включением 596 пациентов как с синдромом диспепсии, так и симптомами ГЭРБ была проведена оценка эффективности и безопасности терапии альгинатом. Гевискон сократил интенсивность и частоту симптомов у 82% пациентов, признан эффективным 327 пациентами из 435 (75%), страдающих изжогой, и 324 пациентами из 451 (72%), жаловавшихся главным образом на диспепсию. Необходимо также отметить, что отсутствие системного действия Гевискона обеспечивает безопасность применения препарата у беременных женщин и детей.
Необходимо также отметить, что отсутствие системного действия Гевискона обеспечивает безопасность применения препарата у беременных женщин и детей.
Благодаря своим свойствам альгинатсодержащие препараты, такие как Гевискон, являются препаратами выбора при устранении симптомов диспепсии и гастроэзофагеального рефлюкса. Важно отсутствие фармакокинетического взаимодействия альгинатов и ИПП, что позволяет при необходимости использовать их в составе комбинированной терапии [10].
Монотерапия антацидами или альгинатами, к сожалению, не может обеспечить достижения всех целей терапии больных с синдромом перекреста ГЭРБ и ФД. Кроме того, терапия антацидами лимитирована периодом беременности, исключение составляет препарат Маалокс. Альгинаты применять во время беременности можно. Вместе с тем антациды и альгинаты должны быть рекомендованы больным в режиме «по требованию» в момент, когда пациент ощущает дискомфорт, а также (при необходимости) в качестве компонента комплексной курсовой терапии в сочетании с ИПП и прокинетиками.
Таким образом, клинический и патогенетический перекрест ГЭРБ и ФД требует от клинициста глубокого анализа клинической картины и результатов лабораторно-инструментальных исследований, а также проведения комплексной терапии с включением средств, нормализующих моторику верхних отделов пищеварительного тракта, ИПП и антацидов или альгинатов.
Литература
- Tack J., Caenepeel P., Arts J. et al. Prevalence of acid reflux in functional dyspepsia and its association with symptom profile // Gut. 2005; 54: 1370–1376. doi: 10.1136/gut.2004.05335.
- Drossman D. A. Rome III: the new criteria // Chin J Dig Dis. 2006; 7 (4): 181–185. Review.
- Tack J., Talley N. J., Camilleri M. et al. Functional gastroduodenal disorders // Gastroenterology. 2006. Vol. 130. P. 1466–1479.
- John Keohane. Functional Dyspepsia and Nonerosive Reflux Disease: Clinical Interactions and Their Implications // MedGenMed.
 2007; 9 (3): 31. Published online 2007 August 8.
2007; 9 (3): 31. Published online 2007 August 8. - Young Wook Noh M. D., Hye-Kyung Jung M. D., Seong-Eun Kim M. D., Sung-Ae Jung M. D. Overlap of Erosive and Non-erosive Reflux Diseases With Functional Gastrointestinal Disorders According to Rome III Criteria // J Neurogastroenterol Motil. 2010, vol. 16, № 2 April. DOI: 10.5056/jnm.2010.16.2.148.
- Пасечников В. Д. Функциональная изжога — проявление неэрозивной рефлюксной болезни или нарушение висцерального восприятия в пищеводе? // Consilium Medicus. 2003. Т. 5. № 6. С. 312–318.
- Dettmar P. W., Hampson F. C., Taubel. J., Lorch U., Johnstone L. M., Sykes J., Berry P. J. The suppression of gastro-oesophageal reflux by alginates. Int J Clin Pract. 2007 Oct;61 (10):1654–62. Epub 2007 Aug 6,
- http://www.vidal.ru/poisk_preparatov/gaviscon~16268.htm.
- Williams D. L., Haigh G. G., Redfern J. N. The symptomatic treatment of reflux heartburn and dyspepsia with liquid Gaviscon: a multicentre general practitioner study // J.
 Int. Med. Res. 1979. Vol. 7. P. 551–555.
Int. Med. Res. 1979. Vol. 7. P. 551–555. - Бордин Д. С., Машарова А. А., Кожурина Т. С. Лечение гастроэзофагеальной рефлюксной болезни альгинатами // Лечащий Врач. 2008. № 6.
М. А. Ливзан, доктор медицинских наук, профессор
М. Б. Костенко
ГБОУ ВПО «Омская государственная медицинская академия Минздравсоцразвития России», Омск
Контактная информация об авторах для переписки: [email protected]
гастроэзофагеальная рефлюксная болезнь (GERD) и изжога во время беременности
, написанные участниками редакции WebMD
с медицинской точки зрения Нивин Тодд, MD 26 августа 2022 г.
В этой статье
- Симптомы сердца во время беременности
- . Изжога во время беременности
- Профилактика изжоги во время беременности
- Лечение изжоги во время беременности
- Лекарства от изжоги, которых следует избегать во время беременности
Более половины беременных женщин испытывают серьезную изжогу, особенно во время второго и третьего триместров.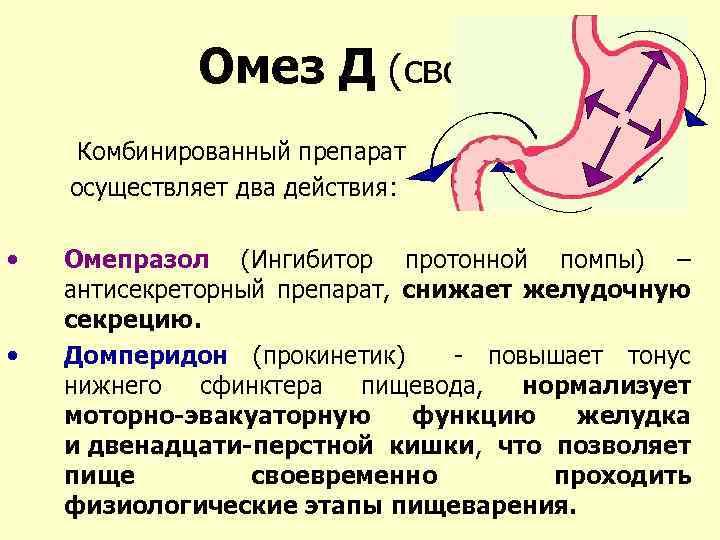 Изжога, также называемая кислотным расстройством желудка, представляет собой раздражение или ощущение жжения в пищеводе (трубке, по которой пища и жидкость попадают в желудок при глотании). Это вызвано рефлюксом (обратным подъемом) содержимого желудка.
Изжога, также называемая кислотным расстройством желудка, представляет собой раздражение или ощущение жжения в пищеводе (трубке, по которой пища и жидкость попадают в желудок при глотании). Это вызвано рефлюксом (обратным подъемом) содержимого желудка.
Симптомы изжоги во время беременности
Если у вас изжога во время беременности, вы можете:
- Чувствовать жжение или боль в груди или горле, особенно после еды
- Чувство полноты, тяжести или вздутие живота
- Отрыжка или отрыжка
- Кислый или горький привкус во рту
- Кашель или боль в горле
Причины изжоги во время беременности изменения уровня гормонов, которые могут повлиять на мышцы пищеварительного тракта.
Гормоны беременности могут вызвать расслабление нижнего пищеводного сфинктера (мышечного клапана между желудком и пищеводом), позволяя кислоте желудка течь обратно в пищевод. Кроме того, по мере роста вашего ребенка увеличенная матка может сдавливать брюшную полость, выталкивая желудочный сок вверх. Хотя это редко, камни в желчном пузыре также могут вызывать изжогу во время беременности.
Хотя это редко, камни в желчном пузыре также могут вызывать изжогу во время беременности.
Профилактика изжоги во время беременности
Некоторые советы, которые могут помочь вам уменьшить изжогу во время беременности, включают:
- Ешьте несколько небольших приемов пищи в день вместо трех больших приемов пищи.
- Ешьте медленно.
- Избегайте жареной, острой или богатой (жирной) пищи, а также любых продуктов, которые вызывают расслабление нижнего пищеводного сфинктера и повышают риск изжоги.
- Не курите табак и не употребляйте алкоголь, так как это может усилить симптомы изжоги.
- Меньше пейте во время еды. Употребление большого количества алкоголя во время еды может увеличить риск кислотного рефлюкса и изжоги.
- Не ложитесь сразу после еды.
- Держите изголовье кровати выше изножья. Или подложите под плечи подушки, чтобы предотвратить попадание желудочного сока в пищевод.
- Носите свободную одежду. Обтягивающая одежда может увеличить давление на желудок и брюшную полость.

- Старайтесь избегать запоров.
Лечение изжоги во время беременности
Если изжога не проходит, обратитесь к врачу. Они могут назначать или рекомендовать безрецептурные препараты, которые безопасно принимать во время беременности. Изжога обычно исчезает после родов.
Лекарства могут включать:
Безрецептурные антациды , такие как карбонат кальция или гидроксид магния. Они, как правило, безопасны для использования во время беременности. Вы можете обнаружить, что жидкие средства от изжоги более эффективны при лечении изжоги, потому что они обволакивают пищевод.
блокираторы h3. Эти лекарства блокируют химические сигналы, вызывающие выработку желудочной кислоты. Они включают циметидин (тагамет) и фамотидин (Pepcid, Zantac 360), и они доступны без рецепта и по рецепту.
Ингибиторы протонной помпы (ИПП). Как и блокаторы h3, эти препараты помогают снизить кислотность желудка. ИПП, в том числе лансопразол (Превацид) и омепразол (Прилосек), доступны без рецепта и по рецепту.
ИПП, в том числе лансопразол (Превацид) и омепразол (Прилосек), доступны без рецепта и по рецепту.
Если вы принимаете препараты железа, поговорите со своим врачом, прежде чем принимать ИПП или блокатор h3. Эти лекарства могут сделать добавки менее эффективными.
Лекарства от изжоги, которых следует избегать во время беременности
Поговорите со своим врачом, прежде чем принимать какие-либо антациды. Некоторые из них содержат ингредиенты, которые могут нанести вред вам или вашему ребенку. Обязательно не принимайте следующие лекарства:
Ранитидин. В 2020 году FDA прекратило продажу блокатора h3 под названием ранитидин (ингредиент старых продуктов Zantac), поскольку он был загрязнен агентом, вызывающим рак. Если вы принимаете безрецептурный ранитидин, прекратите его использование. Если у вас есть рецепт на ранитидин, поговорите со своим врачом о других вариантах, прежде чем прекратить прием лекарств.
ГУДОНА / GERD GUIDE
- Обзор и факты
- Симптомы и осложнения
- Диагностика и тесты
- Лечение и уход
- Living & Managing
Как преодолеть претенденты во время беременности
9
: April
.
 11:49:35
11:49:35
У восьми из десяти женщин во время беременности может быть несварение желудка. (Источник: Getty Images)
By Dr Seema Sharma
Если вы беременная женщина, в организме произойдет много изменений, которые вызовут раздражение или дискомфорт. Во время беременности часто жалуются на несварение желудка, а также на судороги, головные боли, растяжки и отек лодыжек.
Расстройство желудка, также называемое «диспепсией», представляет собой ощущение боли или дискомфорта в желудке (в верхней части живота). Это происходит из-за значительных физических и гормональных изменений и действия гормонов прогестерона и эстрогенов, которые часто назначают матерям для поддержания текущей беременности. По мере увеличения количества недель и изменения триместра расстройство желудка становится более распространенным и может быть вызвано тем, что ваш ребенок давит на ваш живот. У восьми из десяти женщин во время беременности может быть расстройство желудка.
Симптомы несварения желудка во время беременности
· Утренняя или вечерняя тошнота
Истории только для подписчиков
Просмотреть все
Премиум
Ключ UPSC — 14 декабря 2022 г.: Почему вам стоит прочитать «Таванг и Янцзе» или …
Премиум
Delhi Confidential: неуклонно растет количество упоминаний в Верховном суде, CJI …
Премиум
Из деревни в Мадхья-Прадеше оружие попадает в Пенджаб, другие с… решительный, вперед-вперед…
Подпишитесь сейчас менее чем за 4 рупии в день
· Тошнота
· Рвота
· Запор
Отсутствие аппетита из-за обильного слюноотделения делает первый триместр для будущих мам весьма несчастным. Причиной этих симптомов является просто замедление работы пищеварительной системы, ведущее к задержке опорожнения желудка, а отвращение ко многим запахам и вкусам отговаривает беременных матерей от большого количества еды. Давление со стороны семьи и необходимость есть за двоих, чтобы удовлетворить потребности растущего плода, добавляют стресса будущим матерям. Неспособность супругов сопереживать и обвинять мамочек в ненужных истериках еще больше усугубляет ситуацию. У беременных расстройство желудка может быть вызвано:
Неспособность супругов сопереживать и обвинять мамочек в ненужных истериках еще больше усугубляет ситуацию. У беременных расстройство желудка может быть вызвано:
· Обильный прием пищи
· Употребление жирной пищи
· Употребление фруктовых соков или напитков с кофеином (кофе, чай, кола)
· Физическая активность вскоре после еды
· Чувство беспокойства
При расстройстве желудка может быть неудобно, это, конечно, не вредно для вашего ребенка. Замедление вашей пищеварительной системы может даже принести пользу вашему ребенку, так как это дает вашему телу больше времени для прохождения питательных веществ через плаценту.
Правильное питание во время беременности. (Источник: Getty Images)
Профилактика лучше, чем лечение
Для любой беременной женщины первой и главной необходимой профилактической и корректирующей мерой является принятие и приветствие изменений, связанных с ранней беременностью, и понимание того, что беременность не является болезнью, а, возможно, одним из подтверждений хорошего здоровья . Беременность – это «хорошее самочувствие, а не болезнь».
Беременность – это «хорошее самочувствие, а не болезнь».
Объявление
Частые и дробные приемы пищи
Вместо двух-трех обильных приемов пищи в день следует питаться часто и небольшими порциями или увеличить интервал между первым приемом пищи и последующими приемами пищи. Рекомендуется есть меньшими порциями, чаще. Хотя вы должны следить за тем, чтобы вы хорошо питались во время беременности, переедание может вызвать больше проблем с расстройством желудка, поскольку область живота уже довольно заполнена. Это может помочь вашей пищеварительной системе функционировать, поэтому вы не перегружаете свой организм большими порциями, которые могут вызвать расстройство желудка. Поздние ужины строго НЕТ. Китайской пищи следует избегать, так как она содержит аджиномото, который может вызвать врожденные дефекты у детей.
Избегайте острой, жареной пищи и напитков с кофеином.
Будущие мамы должны тщательно выбирать пищу. Важно сократить потребление кофеина, газированных напитков и жирной, острой и жирной пищи. Они, скорее всего, вызовут раздражение и вздутие живота и приведут к дискомфорту. В худших случаях это также может привести к гастриту. Мать должна избегать консервированных или замороженных продуктов в пользу свежих продуктов домашнего приготовления и фруктов или овощей.
Они, скорее всего, вызовут раздражение и вздутие живота и приведут к дискомфорту. В худших случаях это также может привести к гастриту. Мать должна избегать консервированных или замороженных продуктов в пользу свежих продуктов домашнего приготовления и фруктов или овощей.
Сидя прямо
Когда вы едите, старайтесь сохранять правильную осанку. Это поможет снять нагрузку с желудка и позволит пищеварительной системе работать более эффективно.
Реклама
Курение и употребление алкоголя
Не курить и не пить. Вы должны попытаться избавиться от этих привычек до беременности, так как это может навредить вашему ребенку. Однако это также увеличивает вероятность расстройства желудка, которого в противном случае можно было бы избежать.
Обтягивающая одежда
Чувствовать себя комфортно во время беременности очень важно, если вы пытаетесь избежать стресса как для себя, так и для вашего ребенка. Тесная одежда может оказывать еще большее давление на живот, усиливая расстройство желудка и дискомфорт. Это может иметь пагубные последствия для здоровья матери и плода.
Это может иметь пагубные последствия для здоровья матери и плода.
Не допускайте обезвоживания
Пейте много жидкости, чтобы избежать обезвоживания.
Снятие стресса
Уделите время перед сном, чтобы успокоить себя и ребенка. Попробуйте помедитировать или побыть в тишине, чтобы ваше тело не напрягалось во время сна.
Положение для сна
Попробуйте наклонить матрас так, чтобы голова и плечи были немного выше, примерно на 10 см. Это помогает предотвратить появление желудочной кислоты во время сна. Спите восемь часов, много отдыхайте и оставайтесь спокойными и счастливыми, чтобы насладиться путешествием к воспитанию детей.
Advertisement
Важно знать, позволяет ли замедление работы пищеварительной системы больше времени для поступления питательных веществ к ребенку, поэтому постарайтесь не паниковать!
Если у вас непрекращающиеся боли, возможно, стоит обратиться к врачу, хотя бы просто для того, чтобы успокоиться. Если диета и изменение образа жизни не помогают вашему расстройству желудка или ваши симптомы более серьезны, ваш врач может порекомендовать лекарства от расстройства желудка, безопасные для использования во время беременности.
