Бронхит симптомы и лечение у детей 5 лет: лечение бронхита у ребенка, симптомы острого и хронического бронхита
лечение бронхита у ребенка, симптомы острого и хронического бронхита
По статистике ежегодно на каждую тысячу детей приходится 200–300 заболевших бронхитом разной этиологии. Заболевание требует лечения, которое необходимо проводить учитывая вид возбудителя.
Бронхит у детей — виды и симптомы
С 1 января 2022 года Всемирная организация здравоохранения вводит обновленную — одиннадцатую — версию Международной классификации болезней. Острый бронхит в ней обозначается кодом МКБ–11 J20. Это самая распространенная клиническая форма бронхолегочных заболеваний у детей. Особенно уязвимы дети до трех лет, у которых недостаточно развиты дыхательная и иммунная системы.
Часто воспаление бронхов у детей развивается на фоне респираторных вирусных заболеваний. В числе возбудителей могут быть и бактерии, в том числе пневмококк, моракселла, гемофильная палочка, возбудители внутриклеточных инфекций (хламидии, микоплазмы). Бактериальная природа заболевания более характерна для детей с пороками развития бронхолегочной системы, муковисцидозом, иммунодефицитными заболеваниями. Особую форму представляет аспирационный бронхит, возникающий у детей первого года жизни с хронической аспирацией съеденной пищи, бронхит у детей подверженных активному или пассивному курению. Повторные эпизоды острого бронхита с синдромом бронхиальной обструкции требуют исключения у ребенка бронхиальной астмы. Для того чтобы поставить точный диагноз врач оценивает состояние ребенка, при подозрении на пневмонию или инородное тело дыхательных путей назначает рентгенографию органов грудной клетки, при необходимости определяет вид возбудителя.
Особую форму представляет аспирационный бронхит, возникающий у детей первого года жизни с хронической аспирацией съеденной пищи, бронхит у детей подверженных активному или пассивному курению. Повторные эпизоды острого бронхита с синдромом бронхиальной обструкции требуют исключения у ребенка бронхиальной астмы. Для того чтобы поставить точный диагноз врач оценивает состояние ребенка, при подозрении на пневмонию или инородное тело дыхательных путей назначает рентгенографию органов грудной клетки, при необходимости определяет вид возбудителя.
Признаки бронхита у ребенка зависят от тяжести болезни. Имеет значение и возраст. Особенно тяжело болеют дети до полугода, у которых не развит кашлевый рефлекс. Симптомы острого бронхита на начальном этапе заболевания включают повышение температуры тела до 37-38 °С и выше (температура может и не повышаться), сухой или влажный кашель с мокротой, осиплость голоса.
При надсадном сухом кашле возникает саднящая боль за грудиной, болезненность при глотании. В ходе врачебного осмотра при аускультации выявляется жесткое дыхание, рассеянные симметричные сухие и/или влажные хрипы. Одышка, свистящие хрипы в большинстве случаев отсутствуют.
В ходе врачебного осмотра при аускультации выявляется жесткое дыхание, рассеянные симметричные сухие и/или влажные хрипы. Одышка, свистящие хрипы в большинстве случаев отсутствуют.
В результате правильного лечения симптомы острого бронхита проходят через 1–2 недели. Кашель грудных детей, у которых нередко причиной бронхита является респираторно-синцитиальная инфекция, и детей постарше при микоплазменной или аденовирусной инфекции, может длиться более двух недель.
Частые бронхиты с повторными эпизодами 2-3 и более раз в год свидетельствуют о рецидивирующем бронхите. При этом варианте повторные эпизоды бронхита возникают на фоне респираторных вирусных инфекций. Встречается чаще у детей первых 4-5 лет жизни. Хронический бронхит у детей диагностируют крайне редко, в основном он является вариантом течения тяжелых заболеваний, таких как муковисцидоз, пороки развития бронхолегочной системы, другие хронические заболевания легких. Сложность в лечении заключается в том, что окончательный диагноз ставится только спустя два года, если в этот период случались рецидивы.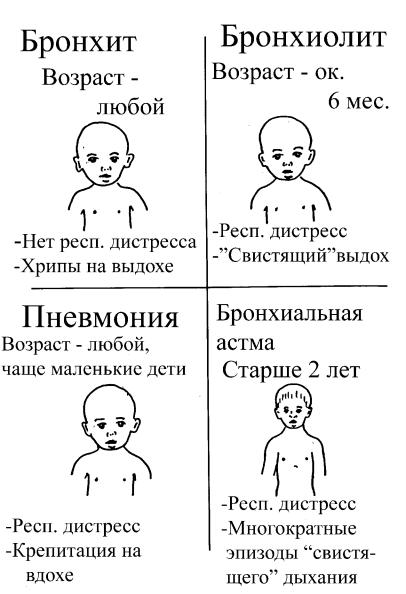
Лечение бронхита у ребенка
Лечение бронхита — не борьба с кашлем, как часто думают мамы, а устранение его причины. Сам по себе кашель является защитным рефлексом, включенным в работу иммунной системы. Слизь — это секрет трахеобронхиального дерева, который увлажняет слизистую и удерживает микробы и пыль. Слизь содержит и иммунные клетки, которые борются с инфекцией.
Диагностика проводится на основе результатов аускультации легких, анализа крови, рентгенографии, при необходимости исследования функции внешнего дыхания (ФВД) и мокроты, компьютерной томографии, бронхоскопии.
Всем детям с острым бронхитом рекомендовано обильное теплое питье в течение дня. Клинические рекомендации по лечению включают в себя курс фармакотерапии и физиотерапевтических процедур. Применяются муколитики, антибактериальные и противокашлевые средства. Эффективны также ингаляции с лекарственными препаратами, ультрафиолетовое облучение, дренажный (вибрационный) массаж, ЛФК. Выбор антибактериальных лекарственных средств зависит от вида возбудителя.
Выбор антибактериальных лекарственных средств зависит от вида возбудителя.
Ингаляции при бронхите у детей
Для ингаляций используют небулайзер: он распыляет лекарственный препарат на микроскопические частицы размером 5–10 мкм. Выпускаются небулайзеры следующих типов:
-
мембранные; -
струйные; -
ультразвуковые; -
конвекционные; -
адаптивные устройства доставки.
Массаж при бронхите у детей
Для отхождения мокроты применяют дренажный массаж. У грудных детей не развит кашлевый рефлекс. Слизь прилипает к стенкам бронха, возникает очаг воспаления. Дренаж грудной клетки проводится с целью стимуляции кашлевого рефлекса не только при его снижении, но и при нормальной его выраженности для облегчения очищения бронхов и ускорения выздоровления ребенка. От легких постукиваний вдоль позвоночника и по боковым поверхностям спина и грудная клетка вибрируют, усиливается кровоток. Слизь отделяется от стенки бронха и таким образом мокрота выводится.
Слизь отделяется от стенки бронха и таким образом мокрота выводится.
Лекарства при бронхите у детей
Выбор препаратов при лечении бронхита зависит от клинической формы, состояния ребенка и вида возбудителя заболевания. Применяются лекарственные препараты следующих классов:
- бронхорасширяющие;
- антибактериальные;
- противовоспалительные;
- противокашлевые;
- препараты для разжижения мокроты.
Уточним несколько моментов. Во-первых, разжижающие мокроту муколитики и отхаркивающие препараты не рекомендуется давать детям до трех лет. Если дополнительно стимулировать секрецию слизи ребенок может не справиться с откашливанием.
Во-вторых, при высокой температуре нельзя давать детям ацетилсалициловую кислоту. Возможен побочный эффект: синдром Рейе с тяжелым поражением печени.
В-третьих, для понижения температуры рекомендованы парацетамол и ибупрофен. Ибупрофен эффективней, но его нельзя применять при нарушениях в работе желудочно-кишечного тракта и сердца.
В-четвертых, антибиотики при бронхите используют только в тех случаях, когда заболевание вызвано бактериями. На вирусы они не действуют.
Для лечения ребенка подойдут сироп или микстура: детям легче принимать лекарство в жидком виде. Облегчению состояния может способствовать, например, Ренгалин. Этот универсальный препарат выпускается в виде раствора и таблеток. Подходит взрослым и детям с трех лет. Применяется для лечения и сухого, и влажного кашля.
Часто задаваемые вопросы
Как понять, что у ребенка бронхит?
Распознать болезнь можно по поведению ребенка. Недомогание проявляется в вялости, сонливости, кашле, повышается температура.
От чего возникает бронхит у детей?
Прежде всего, это вирусные и бактериальные инфекции. Есть и другие пусковые механизмы, в том числе психосоматика. Стресс способен вызвать бронхит у подростка.
Как отличить бронхит от пневмонии у ребенка?
Определить бронхит можно по признакам ОРВИ с постепенным нарастанием симптомов. Пневмония начинается резко, быстрее повышается температура. Для постановки диагноза необходимы рентгенография и клинический анализ крови.
Пневмония начинается резко, быстрее повышается температура. Для постановки диагноза необходимы рентгенография и клинический анализ крови.
Какой кашель у ребенка при бронхите?
Кашель бывает сухим и влажным с выделением мокроты.
Какая температура при бронхите у детей?
Температура повышается до 37–38 °С. Показатели выше 38,5 °С говорят об ухудшении состояния.
Сколько лечится бронхит у детей?
Если нет осложнений, лечение длится 7–14 дней.
Можно ли купать ребенка при бронхите?
Если нет температуры – можно. Время купания 10 минут.
Можно ли гулять ребенку при бронхите?
При отсутствии температуры гулять можно. Но ориентируйтесь на погоду: сильный ветер провоцирует бронхоспазм.
Заразен ли бронхит?
Аллергический вариант безопасен для окружающих, а бактериальный и вирусный бронхит заразны. Возбудители, вирусы и бактерии, передаются воздушно-капельным путем.
Как лечить бронхит у детей
Главная
Статьи
- Как лечить бронхит у детей
Бронхит у детей считается одной из самых распространенных патологий дыхательных путей1, 2. Это воспалительное заболевание, причиной которого могут стать инфекции, аллергены, агрессивные летучие вещества и т. д.2.
Это воспалительное заболевание, причиной которого могут стать инфекции, аллергены, агрессивные летучие вещества и т. д.2.
Изменения в слизистой бронхов приводят к раздражению нервных окончаний и появлению ведущего симптома бронхита — кашля1, 3. Как понять, что у ребенка бронхит, и когда необходимо обратиться к врачу, подробно разбираем в статье.
Факторы риска
Бронхит чаще развивается при наличии неблагоприятных факторов, к которым относятся3:
Патология верхних дыхательных путей
Благоприятные условия для развития воспаления и размножения патогенных микроорганизмов создаются, если нарушено носовое дыхание и есть очаги хронической инфекции. В свою очередь затруднение носового дыхания могут вызывать аденоиды, искривление носовой перегородки, узкие носовые ходы и пр.
Нарушения иммунного статуса/реагирования
Незрелая иммунная система характерна для детей младшего возраста, а также ее дисбаланс может возникнуть у часто болеющих и детей-аллергиков.
Неблагоприятные внешние факторы
К бронхиту может приводить воздействие низких температур, пыли, газа, летучих аллергенов и т. д. Особое место для формирования бронхита у ребенка и его перехода в затяжное, хроническое течение имеет пассивное курение. В 80-90 % случаев длительное вдыхание табачного дыма ведет к развитию хронических болезней легких.
Симптомы бронхита у детей
Чтобы распознать бронхит у ребенка, нужно знать, как он протекает. Клиническая картина заболевания складывается из симптомов интоксикации и поражения слизистой дыхательных путей3.
Интоксикация проявляется плохим самочувствием, вялостью, слабостью или чрезмерной возбудимостью, отказом от еды, плаксивостью, нарушением сна. Ребенок может капризничать, жаловаться на озноб, головную боль, ломоту в теле. Температура тела зачастую повышается3.
К признакам поражения дыхательных путей, местным симптомам относится боль в горле, насморк, кашель, отхаркивание мокроты, иногда — хрипы при дыхании3.
В начале заболевания кашель ощущается как сухой. Он неотвязный, раздражающего характера, может быть лающим при поражении гортани. После приступа кашля нередко выделяется скудная слизистая мокрота. При сильном кашле дети нередко жалуются на боли в нижних отделах грудной клетки (из-за спазма диафрагмы), в животе (вследствие напряжения мышц брюшной стенки), под лопатками и в груди.
Примерно за неделю кашель смягчается, его интенсивность уменьшается, а отделение мокроты увеличивается. Кашель — наиболее длительный симптом болезни, покашливание у ребенка может сохраняться вплоть до полного выздоровления3.
Мокрота в начале болезни скудная, ее можно не заметить. В дальнейшем ее количество увеличивается. На 2-й неделе заболевания мокрота может стать с зеленоватым оттенком из-за примеси фибрина, который образуется по причине воспаления и не говорит о присоединении бактериальной инфекции. Если же возникает бактериальное поражение бронхов, мокрота становится слизисто-гнойной или гнойной. Возможно появление кровяных прожилок в мокроте из-за слишком интенсивного кашля3.
То, как проявляется бронхит у детей, зачастую зависит от возбудителя, длительности процесса и исходного состояния организма.
Виды бронхита у детей
Причиной заболевания у детей чаще всего являются вирусы (в 20 %) или вирусные ассоциации с другими микроорганизмами (в 80-85 %)2. Среди бактериальных патогенов важное значение у детей имеют пневмококк, гемофильная и коклюшная палочка, хламидийная и микоплазменная инфекция2, 3. Выделяют следующие виды бронхита:
Острый (простой) бронхит
Зачастую возникает в первые дни вирусной инфекции, вслед за проявлениями со стороны носоглотки: насморком и заложенностью носа, воспалением околоносовых пазух, глотки и др.
Интоксикация обычно выражена незначительно, температура может оставаться нормальной или повышаться до субфебрильных цифр. Кашель на протяжении болезни изменяется от непродуктивного к продуктивному и примерно в течение 2-3 недель полностью стихает2, 3.
Острый обструктивный бронхит
Его отличительная особенность — затрудненное дыхание с удлиненным продолжительным выдохом. В тяжелых случаях присоединяется одышка, ощущение неполного выдоха, слышимые на расстоянии хрипы, шумное свистящее дыхание.
Кашель при обструктивном бронхите преимущественно сухой или малопродуктивный, приступообразный. Мокрота может отсутствовать или быть слизистой, скудной, а при аллергической природе болезни — вязкой, стекловидной. Ребенок беспокоен, ищет позу для облегчения дыхания1-4.
Острый бронхиолит
Заболевание протекает с преимущественным поражением мелких бронхов. Характерно выраженное нарушение воздухопроводимости бронхов.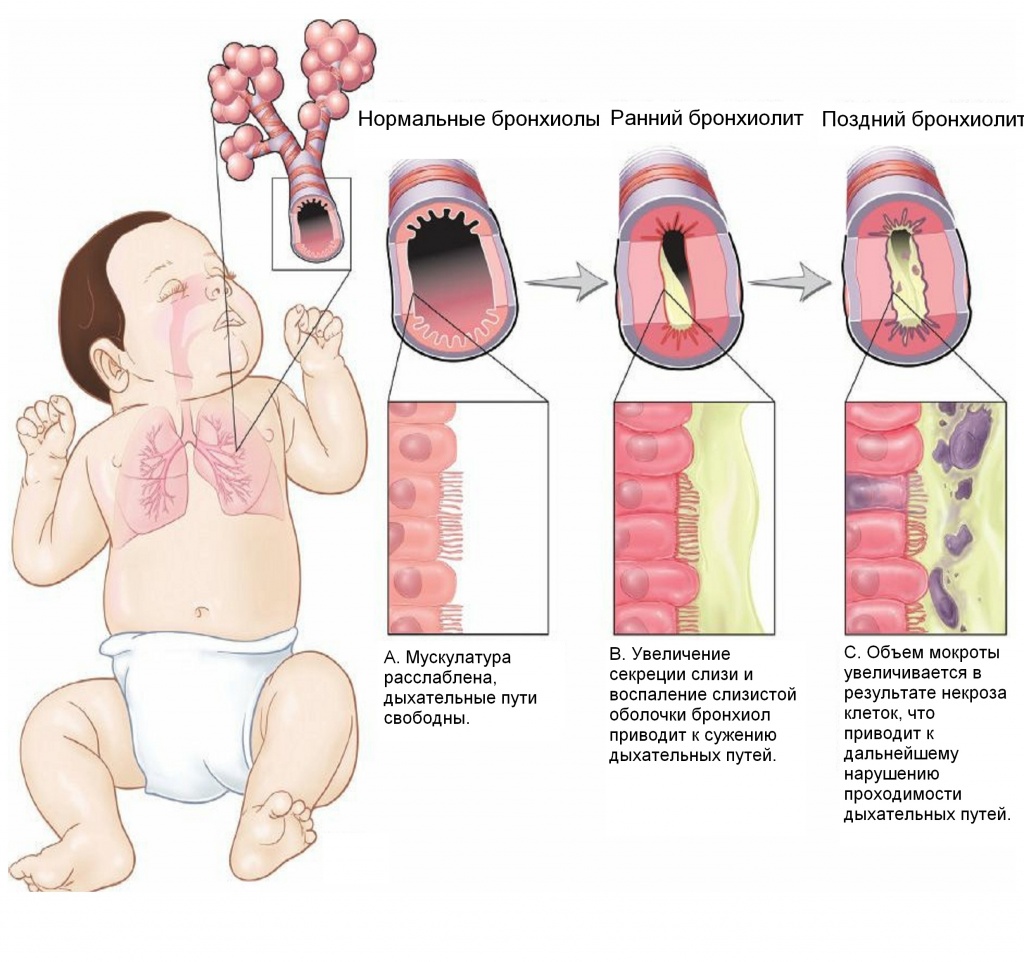 У ребенка возникает одышка, дыхательная недостаточность. В дыхании участвует вспомогательная мускулатура, оно шумное, заметно втяжение уступчивых мест грудной клетки, раздувание крыльев носа, синюшность кожных покровов. Частота дыхательных движений резко увеличена (более 60 в минуту)1-4.
У ребенка возникает одышка, дыхательная недостаточность. В дыхании участвует вспомогательная мускулатура, оно шумное, заметно втяжение уступчивых мест грудной клетки, раздувание крыльев носа, синюшность кожных покровов. Частота дыхательных движений резко увеличена (более 60 в минуту)1-4.
Дети с обструктивным бронхитом и бронхиолитом нередко нуждаются в стационарном лечении. Эти виды бронхитов могут иметь тяжелое течение и характерны для детей более младшего возраста2.
Рецидивирующий бронхит
Повторные и длительные эпизоды острого бронхита, возникающие по 2-3 раза за год и более на фоне вирусных инфекций, относятся к рецидивирующему виду. Чаще он встречается у детей первых 4-5 лет и во многом обусловлен особенностями самого пациента.
К предрасполагающим факторам относятся повышенная реактивность бронхов у детей этой возрастной группы, врожденная легочная дисплазия, а также неблагоприятные факторы среды, в которой живет ребенок. Поэтому важно найти причину, лежащую в основе рецидивирования1, 2.
Поэтому важно найти причину, лежащую в основе рецидивирования1, 2.
Хронический бронхит
О хроническом бронхите говорят, когда заболевание обостряется не менее 2-3 раз в год на протяжении 2 лет подряд и более. Основные симптомы — это кашель со слизисто-гнойной или гнойной мокротой, влажные хрипы.
Хронический бронхит у ребенка — это диагноз исключения, он ставится, только если исключены другие хронические болезни легких с синдромом бронхита (муковисцидоз, врожденные иммунодефициты, пороки развития легких и т. д.)1, 2, 5.
Как протекает бронхит у детей разных возрастов
У детей раннего возраста есть особенности физиологии дыхательных путей, затрудняющие процесс их очищения и выведения слизи при воспалительных заболеваниях. Это сниженный защитный барьер слизистых за счет недостаточной выработки иммуноглобулинов, склонность слизистой к отеку и повышенному образованию вязкой слизи, несовершенство кашлевого рефлекса2.
Это сниженный защитный барьер слизистых за счет недостаточной выработки иммуноглобулинов, склонность слизистой к отеку и повышенному образованию вязкой слизи, несовершенство кашлевого рефлекса2.
Какой бы ни была причина, у детей до 4 лет бронхит нередко бывает обструктивным, а дети первого года жизни склонны к развитию бронхиолита. Это объясняется рыхлостью слизистой, преобладанием слизистого слоя в стенке бронхов, относительно большой протяженностью бронхиол. При скоплении вязкой слизи в мелких бронхах увеличивается работа мускулатуры грудной клетки, что увеличивает объем вдоха. Объем выдоха же практически не изменяется, воздух остается в легких, эффективность дыхания уменьшается1, 2.
Диагностика
Диагноз острого бронхита врач обычно ставит на основании клинических симптомов и истории развития заболевания. При необходимости врач может использовать дополнительные обследования: общий анализ крови, исследование мокроты, рентген и пр.4.
При необходимости врач может использовать дополнительные обследования: общий анализ крови, исследование мокроты, рентген и пр.4.
Лечение бронхита у детей
Часто волнующий родителей вопрос — как вылечить бронхит у ребенка? К принципам лечения острого бронхита относятся обильное питье, стимуляция кашлевого рефлекса при его снижении, дыхательная гимнастика в период выздоровления. Противовирусная и антибактериальная терапия назначаются только по строгим показаниям4. Для своевременного купирования бронхообструктивного синдрома у детей показаны бронхолитики2.
Важным компонентом лечения является разжижение мокроты и улучшение ее отхождения. Для этого применяются муколитики5, например Лазолван . Препарат разжижает мокроту и стимулирует ее откашливание. Лазолван удобен в применении, выпускается в разных формах: таблетки, сиропы (детский и взрослый), пастилки, раствор для приема внутрь и ингаляций. Эффекты Лазолвана в лечении острых и хронических болезней органов дыхания доказаны в исследованиях, а опыт применения — более 40 лет6, 7, 8.
Лазолван удобен в применении, выпускается в разных формах: таблетки, сиропы (детский и взрослый), пастилки, раствор для приема внутрь и ингаляций. Эффекты Лазолвана в лечении острых и хронических болезней органов дыхания доказаны в исследованиях, а опыт применения — более 40 лет6, 7, 8.
Профилактика
Чтобы снизить риск заболевания, важно вакцинироваться от гриппа, пневмококковой и гемофильной инфекции. Ребенка следует оградить от нахождения в местах с загрязненным воздухом, исключить контакт с табачным дымом4. Эффективными методами профилактики вирусных инфекций являются мытье рук, ношение маски-повязки, а также уменьшение контактов с окружающими, имеющими симптомы простудных или вирусных респираторных заболеваний.
В период сезонного пика вирусных инфекций важно соблюдать общегигиенические правила — промывать полость носа, полоскать горло растворами антисептиков, проветривать помещение9.
Как лечить кашель с мокротой?
Почему развивается кашлевой рефлекс и как лечить
кашель с мокротой? Как классифицируются
препараты, которые назначаются при влажном
кашле?
Как разводить раствор Лазолван для ингаляций?
Как готовят Лазолван® для
ингаляций? Как правильно проводить ингаляцию
взрослому и ребенку? Какие дозы препарата
назначают и сколько длится курс лечения?
Все
статьи
По вашему запросу нет статей
Таблетки
№20
Таблетки
№50
Капсулы
пролонгированного
действия
Сироп с
0 лет
Сироп с 6
лет
Раствор для приёма
внутрь
и ингаляций
Бронхит у детей: симптомы, причины, лечение, дополнительная информация
Глубокий грудной кашель не дает малышу спать всю ночь? У вашего ребенка может быть бронхит. Острый бронхит, также называемый простудой, представляет собой заболевание, при котором крупные дыхательные пути, ведущие к легким, известные как бронхи, набухают, а затем выделяют избыточную слизь. По данным Центров по контролю и профилактике заболеваний (CDC), кашель возникает внезапно и обычно проходит в течение 3 недель без необходимости специального лечения.
Острый бронхит, также называемый простудой, представляет собой заболевание, при котором крупные дыхательные пути, ведущие к легким, известные как бронхи, набухают, а затем выделяют избыточную слизь. По данным Центров по контролю и профилактике заболеваний (CDC), кашель возникает внезапно и обычно проходит в течение 3 недель без необходимости специального лечения.
Американская ассоциация легких (ALA) утверждает, что острый бронхит обычно вызывается вирусной инфекцией. Это известно как вирусный бронхит. Но это также может быть вызвано бактериями в бронхах, что известно как бактериальный бронхит. Еще одна возможность — хронический бронхит, хотя исследования 2020 года показывают, что хронический кашель у детей встречается редко. Он вызывает аналогичные симптомы, но они могут длиться намного дольше, обычно более 4 недель.
Здесь вы найдете дополнительную информацию о том, какие симптомы бронхита могут возникнуть у вашего ребенка, как диагностируется это заболевание и какие антибиотики и безрецептурные препараты доступны для лечения.
Кашель — самый очевидный признак бронхита у вашего ребенка. Кашель может начинаться со слизью или без нее, цвет которой варьируется от прозрачного до желтого, серого или зеленого. Цвет не свидетельствует о наличии бактериальной инфекции. Ваш ребенок может также сказать вам, что у него болит грудь во время кашля.
Другие симптомы включают:
- лихорадку
- озноб
- боль в горле
- заложенность носа
- головную боль или ломоту в теле
- усталость
9 0002 Другими возможными симптомами являются свистящее дыхание и одышка. Национальная служба здравоохранения (NHS) говорит, что они больше связаны с хроническим бронхитом. Эти симптомы также могут быть связаны с другими заболеваниями.
Если у вашего ребенка есть какие-либо из этих признаков, обязательно обсудите их с педиатром.
Существуют различные типы бронхита в зависимости от первопричины. Прежде чем составить план лечения, врач вашего ребенка должен будет определить, является ли бронхит вашего ребенка острым (кратковременным) или хроническим (долгосрочным), вирусным или бактериальным.
Вирусный бронхит
Согласно ALA, острый бронхит может быть вызван вирусом верхних дыхательных путей, таким как простуда или грипп. Когда это происходит, это называется вирусным бронхитом. Эта болезнь может длиться от 7 до 10 дней, но, по данным CDC, кашель может сохраняться до 3 недель. Кашель при вирусном бронхите имеет свойство проходить самостоятельно. Вирусы не реагируют на антибиотики.
Около 95 процентов случаев острого бронхита среди населения в целом вызваны вирусами.
Бактериальный бронхит
Если острый бронхит развивается в ответ на рост бактерий в бронхах, он называется бактериальным бронхитом. По данным NHS, этот тип бронхита встречается не так часто, как вирусный бронхит. Но симптомы могут быть почти идентичными и короткими по продолжительности. На самом деле, исследования 2008 года показывают, что по цвету слизи невозможно определить, является ли бронхит вирусным или бактериальным.
Только 5 процентов случаев острого бронхита среди населения в целом вызваны бактериями.
Хронический бронхит
Хронический бронхит длится более 4 недель, по данным Американского торакального общества (ATS), или возвращается после лечения. Курение и другие привычки связаны с хроническим бронхитом. По этой причине его не часто диагностируют у детей.
В исследовании шведских подростков, проведенном в 2020 году, только у 5,5% было диагностировано это заболевание. Около 37 процентов из них были курильщиками.
Острый бронхит — заболевание, которым может заболеть любой ребенок. Тем не менее, некоторые дети могут быть более склонны к этому, чем другие.
Факторы риска включают:
- астму
- аллергии, такие как аллергия на пыльцу или духи
- хронические заболевания носовых пазух
- подверженность загрязнению окружающей среды
- пассивное курение
- окружающая среда
Согласно NHS, острый бронхит обычно проходит сам по себе в течение 3 недель. Если это не так, важно работать с врачом вашего ребенка для лечения или дальнейшего обследования.
У некоторых детей может развиться пневмония, что происходит при распространении инфекции на легочную ткань. Около 1 из 20 случаев бронхита может перейти в пневмонию, но эта статистика включает взрослых с другими проблемами со здоровьем.
Если у вашего ребенка частые приступы бронхита и определенные факторы риска, его врач может захотеть изучить другие заболевания легких, такие как хронический бронхит или, возможно, астма.
Лечение антибиотиками не поможет, если бронхит вашего ребенка вызван вирусом. Вместо этого врач может предложить отдохнуть и пить много жидкости.
Использование увлажнителя с прохладным туманом может облегчить дыхание. Дети старшего возраста (4 года и старше, по данным CDC, если не указано иное) также могут почувствовать некоторое облегчение при приеме безрецептурных препаратов от кашля или леденцов от кашля. Вы можете использовать мед, чтобы успокоить кашель у детей старше 1 года.
Примечание по средствам от кашля
Некоторые врачи не рекомендуют использовать средства от кашля. Американская академия педиатрии рекомендует избегать применения средств от кашля у детей младше 6 лет, чтобы избежать риска побочных эффектов.
Американская академия педиатрии рекомендует избегать применения средств от кашля у детей младше 6 лет, чтобы избежать риска побочных эффектов.
Прежде чем пытаться их использовать, обсудите возможные побочные эффекты с лечащим врачом вашего ребенка.
Было ли это полезно?
Другие симптомы, такие как лихорадка или головная боль, можно лечить безрецептурными препаратами, такими как ацетаминофен или ибупрофен. А если у вашего ребенка проблемы с дыханием, врач может прописать ингалятор.
По данным CDC и ALA, бактериальный бронхит может потребовать, а может и не потребовать приема лекарств. Когда показаны антибиотики, лечение обычно представляет собой 5-дневный или 2-недельный курс перорального препарата, такого как амоксициллин. Врач вашего ребенка пропишет то, что подходит вашему ребенку, а также любые другие вспомогательные средства, такие как ингаляторы или небулайзеры, чтобы облегчить дыхание по мере необходимости.
Запишитесь на прием, чтобы проверить кашель вашего ребенка, особенно если у вашего малыша есть факторы риска, такие как астма или другие сопутствующие заболевания.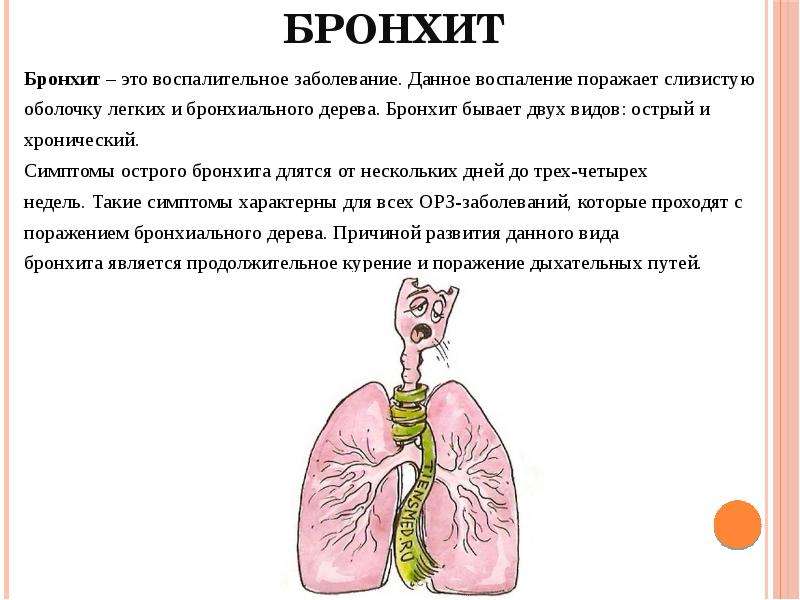
Также посетите своего педиатра, если:
- Кашель вашего ребенка длится более 3 недель.
- У них температура 100,4°F (38°C) или выше.
- Кровь в слизи.
- У них проблемы с дыханием.
- У них частые приступы бронхита.
Перед медицинским осмотром врач вашего ребенка спросит вас:
- какие симптомы он испытывает
- как долго сохраняются симптомы
- что вас может беспокоить, включая проблемы с дыханием в анамнезе
Затем педиатр осмотрит уши, нос и горло вашего ребенка и выслушает их легкие. Например, свистящее дыхание является типичной частью бронхита. Хрипы и хрипы могут указывать на прогрессирование инфекции. Точно так же низкая температура характерна для бронхита. Высокая температура более характерна для пневмонии и других инфекций.
ALA сообщает, что дальнейшее тестирование обычно не требуется. Но, по данным ATS, некоторые врачи могут взять образец слизи для проверки на наличие различных бактерий. Другие могут порекомендовать рентген, чтобы исключить пневмонию, если у вашего ребенка жар или другие тревожные симптомы.
Другие могут порекомендовать рентген, чтобы исключить пневмонию, если у вашего ребенка жар или другие тревожные симптомы.
Бронхит заразен. Поскольку в большинстве случаев острый бронхит вызывается вирусами, частое мытье рук может помочь предотвратить его распространение. CDC также предлагает изолировать детей с этим заболеванием от других, когда это возможно.
Другие методы профилактики:
- Научите ребенка делать «вампирский кашель» или чихать, кашляя в согнутый локоть. Или покажите им другой способ прикрывать рот и нос при кашле или чихании.
- Не курите рядом с ребенком и не подвергайте его воздействию пассивного курения или других загрязняющих веществ.
- Будьте в курсе прививок вашего ребенка, включая вакцину против гриппа.
Сбалансированное питание, питье большого количества воды и рекомендуемое количество часов сна каждую ночь — это другие вещи, которые вы можете сделать, чтобы помочь вашему ребенку оставаться здоровым.
Хотя кашель вашего ребенка может показаться резким и серьезным, CDC напоминает родителям, что как вирусный, так и бактериальный острый бронхит обычно проходят без медицинского вмешательства. Делайте все возможное, чтобы ваш малыш чувствовал себя комфортно и хорошо увлажнялся. Сообщайте своему педиатру о любых необычных признаках или настораживающих признаках, таких как высокая температура или кровь в слизи. Если ваш ребенок часто болеет бронхитом, проконсультируйтесь с врачом, чтобы исключить хронические заболевания, которые могут иметь место.
Делайте все возможное, чтобы ваш малыш чувствовал себя комфортно и хорошо увлажнялся. Сообщайте своему педиатру о любых необычных признаках или настораживающих признаках, таких как высокая температура или кровь в слизи. Если ваш ребенок часто болеет бронхитом, проконсультируйтесь с врачом, чтобы исключить хронические заболевания, которые могут иметь место.
Если у вашего ребенка острый бронхит
Острый бронхит возникает при
бронхи (дыхательные пути в легких) инфицируются или воспаляются. В норме воздух
въезжает
и из этих дыхательных путей легко. При остром бронхите у ребенка трубы становятся
сужены, что затрудняет поступление воздуха в легкие и выход из них. Это вызывает короткое
дыхания и кашля или хрипов. Острый бронхит часто проходит без лечения
в
нескольких дней до нескольких недель.
Что вызывает острый бронхит?
Простуда, грипп или другое
распространенные респираторные вирусыБактериальная инфекция
Воздействие раздражителей, таких как
табачный дым, смог, краска и бытовые чистящие средстваДругие респираторные заболевания,
например, астма
Каковы симптомы острого
бронхит?
Часто возникает острый бронхит
внезапно, часто после простуды или гриппа. Симптомы включают:
Симптомы включают:
Шумное дыхание или
хрипыСкопление слизи в дыхательных путях
и легкиеЛегкая лихорадка и озноб
- Одышка
- Чувство усталости (усталость)
Всасывание кожи вокруг
ребра, когда ваш ребенок делает вдох (втягивание грудной клетки), признак затрудненного дыхания.
дыханиеКашель желтовато-серого или
зеленая слизь
Как диагностируется острый бронхит?
История болезни вашего ребенка,
физический осмотр и определенные тесты могут помочь лечащему врачу вашего ребенка диагностировать
бронхит. Во время обследования медицинский работник прослушает грудную клетку вашего ребенка и проверит
Во время обследования медицинский работник прослушает грудную клетку вашего ребенка и проверит
их уши, нос и горло. Один или несколько из этих тестов также могут быть выполнены:
Посев мокроты. Жидкость из легких вашего ребенка может быть проверена на наличие бактерий.
В зависимости от возраста вашего ребенка этот тест может быть необязательным, поскольку его трудно
младшие дети.Рентген грудной клетки. Вашему ребенку может быть сделан рентген грудной клетки для выявления инфекции в
легкие (пневмония).Другие тесты.
 Ваш ребенок может пройти другие тесты для проверки основного
Ваш ребенок может пройти другие тесты для проверки основного
проблемы, такие как аллергия или астма. Ваш ребенок может быть направлен к специалисту
для этих испытаний.
Как лечится острый бронхит?
Лучшее лечение острого
бронхит, чтобы облегчить симптомы. Антибиотики часто бесполезны, потому что вирусы
причина
большинстве случаев острого бронхита. Чтобы ребенку было удобнее:
Дайте ребенку много
жидкости, такие как вода, сок или теплый суп. Жидкости разжижают слизь, помогая
ребенку легче дышать. Они также предотвращают обезвоживание.Убедитесь, что ваш ребенок получает
Много отдыха.
Держи свой дом
для некурящих.Рассмотрите возможность использования «детского
сила» лекарство от симптомов. Говорите обо всех безрецептурных продуктах с
поставщика медицинских услуг перед их использованием, включая сироп от кашля. Еда США и
Управление по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) не рекомендует использовать лекарства от кашля или простуды у детей.
моложе 4 лет. Будьте осторожны, давая эти лекарства детям в возрасте от
возраст 4 и 11 лет.Не давайте аспирин (или лекарство, содержащее аспирин)
ребенку младше 19 лет, если только это не предписано поставщиком услуг вашего ребенка. прием аспирина
прием аспирина
может подвергнуть вашего ребенка риску развития синдрома Рея. Это редкое, но очень серьезное
расстройство. Чаще всего поражает головной мозг и печень.Никогда не давайте ибупрофен
младенец в возрасте 6 месяцев или младше.- Если у вас есть вопросы или сомнения, всегда обращайтесь к своему
лечащим врачом ребенка или фармацевтом, прежде чем давать ребенку какие-либо
лекарства.
Если назначены антибиотики
Лечащий врач вашего ребенка
назначит антибиотики только в том случае, если у вашего ребенка бактериальная инфекция. В этом
случай:
Убедитесь, что ваш ребенок принимает
все лекарства, даже если они чувствуют себя лучше. В противном случае может произойти заражение
В противном случае может произойти заражение
назад.Убедитесь, что ваш ребенок принимает
лекарство по назначению. Например, некоторые антибиотики следует принимать одновременно с
еда.Обратитесь в службу здравоохранения вашего ребенка
поставщик или фармацевт, какие побочные эффекты может вызвать лекарство и что делать
о них.- Если у вашего ребенка развиваются побочные эффекты, позвоните поставщику услуг вашего ребенка.
прежде чем дать еще одну дозу.
Предотвращение будущих инфекций
Чтобы помочь вашему ребенку остаться
здоровый:
Научите детей, когда и как
мыть руки. Это лучший способ предотвратить большинство инфекций.
Это лучший способ предотвратить большинство инфекций.Никому не позволяйте курить
дома, в машине или рядом с ребенком. Не водите ребенка в места, где
люди курят.Держите ребенка в курсе
рекомендуемые вакцины. Спросите лечащего врача вашего ребенка, какие вакцины вам
потребности ребенка и когда они должны их получить. Это может включать грипп (грипп)
вакцина. Укол рекомендуется маленьким детям, потому что они особенно
риск гриппа, который может привести к бронхиту.
Советы по правильному мытью рук
Используйте чистую проточную воду и большое количество
мыла. Создайте хорошую пену.
Создайте хорошую пену.
Очистите всю руку под
ногти, между пальцами и вверх по запястьям.Стирка не менее 20 секунд
(столько, сколько нужно, чтобы сказать азбуку или спеть «С Днем Рождения»). Не просто
вытереть — хорошенько вытереть.Хорошо промыть. Пусть вода течет
вниз по пальцам, а не вверх по запястьям.В общественном туалете используйте
бумажное полотенце, чтобы выключить кран и открыть дверь.- Если нет воды и мыла, используйте дезинфицирующее средство для рук с
не менее 60% спирта.
Когда обращаться за медицинской помощью
Позвоните поставщику медицинских услуг, если
у вашего в остальном здорового ребенка:
- Лихорадка (см. «Лихорадка и дети» ниже)
Симптомы, которые ухудшаются или
новые симптомыСимптомы, которые не начинают
поправиться через неделю или в течение
3 дня приема антибиотиковБронхиальные инфекции, которые
продолжают возвращаться
Звонок
911
Звонок
911 , если у вашего ребенка
из этих:
Проблемы с дыханием
Всасывание кожи вокруг
ребра, когда ваш ребенок вдыхает (ретракции)Голубая, пурпурная или серая кожа
цвет, особенно губыПроблемы с разговором или
глотаниеПотеря сознания или
головокружениеСудорожная активность
Одышка или
хрипы
Лихорадка и дети
Используйте цифровой термометр для проверки температуры тела вашего ребенка.
температура. Не используйте ртутный термометр. Существуют различные виды и способы использования
цифровые термометры. Они включают:
Ректально. Для
детям младше 3 лет ректальная температура является наиболее точной.Лоб
(временное).
Подходит для детей от 3 месяцев и старше. Если ребенок
в возрасте до 3 месяцев имеет признаки болезни, это может быть использовано для первого прохода.
поставщик может захотеть подтвердить ректальной температурой.Ухо (барабанное).
 Ухо
Ухо
температуры точны после 6-месячного возраста, но не раньше.Подмышка (подмышечная).
Это наименее надежный способ, но его можно использовать для первого прохода для проверки дочернего элемента.
любого возраста с признаками болезни. Поставщик может захотеть подтвердить ректальным
температура.Рот (оральный). Не
используйте термометр во рту вашего ребенка, пока ему или ей не исполнится 4 года
старый.
С осторожностью используйте ректальный термометр. Следите за продуктом
Следите за продуктом
указания производителя по правильному использованию. Аккуратно вставьте. Отметьте его и убедитесь, что он
нет
используется во рту. Он может передавать микробы со стулом. Если вы не чувствуете себя хорошо, используя
а
ректальный термометр, спросите у поставщика медицинских услуг, какой тип использовать вместо него. Когда ты
разговаривать
с любым поставщиком медицинских услуг о лихорадке вашего ребенка, сообщите ему или ей, какой тип
ты
использовал.
Ниже приведены рекомендации, как узнать, есть ли у вашего маленького ребенка
высокая температура. Лечащий врач вашего ребенка может дать вам другие номера для вашего ребенка.
Следуйте конкретным инструкциям вашего провайдера.
Показатели лихорадки у ребенка
в возрасте до 3 месяцев:
Сначала узнайте у лечащего врача вашего ребенка, как вы
должны измерять температуру.
