Блокада сердца что это такое и как лечить у детей: Блокады сердца у детей. Что такое Блокады сердца у детей?
Блокады сердца у детей. Что такое Блокады сердца у детей?
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Блокады сердца у детей — форма аритмий, при которой нарушается передача импульсов в кардиальной проводящей системе. Главным симптомом расстройств проводимости служат синкопальные состояния: кратковременная потеря сознания, сопровождающиеся головокружением, ощущением нехватки воздуха, слабостью. Для диагностики блокады у детей назначают электрокардиографию с суточным мониторированием, УЗИ сердца, исследования миокардиальных маркеров и антител. Консервативные методы лечения ограничены, радикальный подход подразумевает имплантацию кардиостимулятора.
МКБ-10
I44 Предсердно-желудочковая [атриовентрикулярная] блокада и блокада левой ножки пучка [Гиса]
- Причины
- Патогенез
- Классификация
- Симптомы
- Блокада I степени
- Блокада II степени
- Блокада III степени
- Осложнения
- Диагностика
- Лечение блокады сердца у детей
- Консервативная терапия
- Хирургическое лечение
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Патологии работы проводящей системы миокарда — частое явление в детской кардиологии, но оно может протекать малосимптомно, поэтому не всегда вовремя диагностируется. При проведении холтеровского мониторирования легкие формы блокады наблюдаются у 10-22% маленьких пациентов, тогда как более серьезные расстройства внутрисердечного проведения диагностируются у 0,003% детей в популяции. Полные врожденные блокады сердца выявляются с частотой 1 случай на 15-25 тыс. живорожденных младенцев.
При проведении холтеровского мониторирования легкие формы блокады наблюдаются у 10-22% маленьких пациентов, тогда как более серьезные расстройства внутрисердечного проведения диагностируются у 0,003% детей в популяции. Полные врожденные блокады сердца выявляются с частотой 1 случай на 15-25 тыс. живорожденных младенцев.
Блокады сердца у детей
Причины
Бессимптомные блокады 1 степени, если они не сопровождаются нарушениями гемодинамики, относят к функциональным расстройствам детского возраста. Более тяжелые нарушения сердечной проводимости у детей имеют полиэтиологический характер, причем они возникают не только под действием кардиальных патологий, но и как следствие метаболических, инфекционных, нейромышечных и хромосомных заболеваний. Основные причины этого варианта аритмии:
- Врожденные пороки. У 1-17% процентов детей блокады появляются после хирургической коррекции структурных аномалий сердца. Чем тяжелее порок и сложнее операция, тем больший процент детей сталкивается с подобным осложнением.
 Чаще всего заболевание бывает после лечения дефекта межжелудочковой перегородки, тетрады Фалло, атриовентрикулярной коммуникации.
Чаще всего заболевание бывает после лечения дефекта межжелудочковой перегородки, тетрады Фалло, атриовентрикулярной коммуникации. - Внутриутробные повреждения. Врожденная форма блокады у младенцев вызвана повреждением АВ-узла материнскими антителами к рибонуклеопротеазным комплексам. Они проходят через плаценту, действуют на клетки сердца, провоцируя их апоптоз и необратимые изменения проводящего узла.
- Органические поражения сердца. В эту группу относят большой перечень кардиальных болезней, которые приводят к фиброзным изменениям миокарда. У детей могут быть врожденные и приобретенные кардиомиопатии, ревматические повреждения сердечной мышцы, миокардиты. Реже встречается саркоидоз, опухоли сердца.
- Ятрогенные факторы. Аритмии развиваются при длительном лечении детей диуретиками, сосудосуживающими препаратами, антибиотиками. Также опасно бесконтрольное применение всасывающихся антацидов, которые нарушают электролитный состав крови. Блокады могут возникнуть при повреждении волокон при инвазивных лечебно-диагностических манипуляциях на сердце.
- Редкие заболевания. Блокады в период детства ассоциированы с генетическими патологиями: синдромом Холта-Орама, болезнью Фабри, мукополисахаридозом. Иногда проблемы с проводимостью вызваны дегенеративными поражениями миокарда: болезнью Лева, болезнью Ленегра.
Патогенез
Замедление проведения электрических импульсов либо полная остановка этого процесса основана на 2-х механизмах. В первом случае происходит нарушение деятельности симпатической и парасимпатической нервной системы, которые отвечают за иннервацию сердца. Второй вариант характеризуется прямыми структурными повреждениями внутрисердечной проводящей системы, что наблюдается при травмах и органических болезнях.
При блокадах в сердечной мышце отмечается ряд метаболических нарушений. Повышается количество парасимпатического медиатора ацетилхолина, который замедляет передачу импульса, и одновременно с этим уменьшается содержание норадреналина, обладающего противоположным действием. В миокарде нарастает ацидоз, изменяются концентрации ряда гормонов, может развиться гипокалиемия.
В миокарде нарастает ацидоз, изменяются концентрации ряда гормонов, может развиться гипокалиемия.
Классификация
В практической кардиологии используют деление сердечных блокад согласно анатомической локализации патологического очага. Это необходимо для выбора оптимальной лечебной тактики и показаний к постановке электрокардиостимуляторов, определения прогноза для выздоровления. Согласно этой классификации, существует 3 вида блокад (причем каждая из них проявляется 3 степенями тяжести):
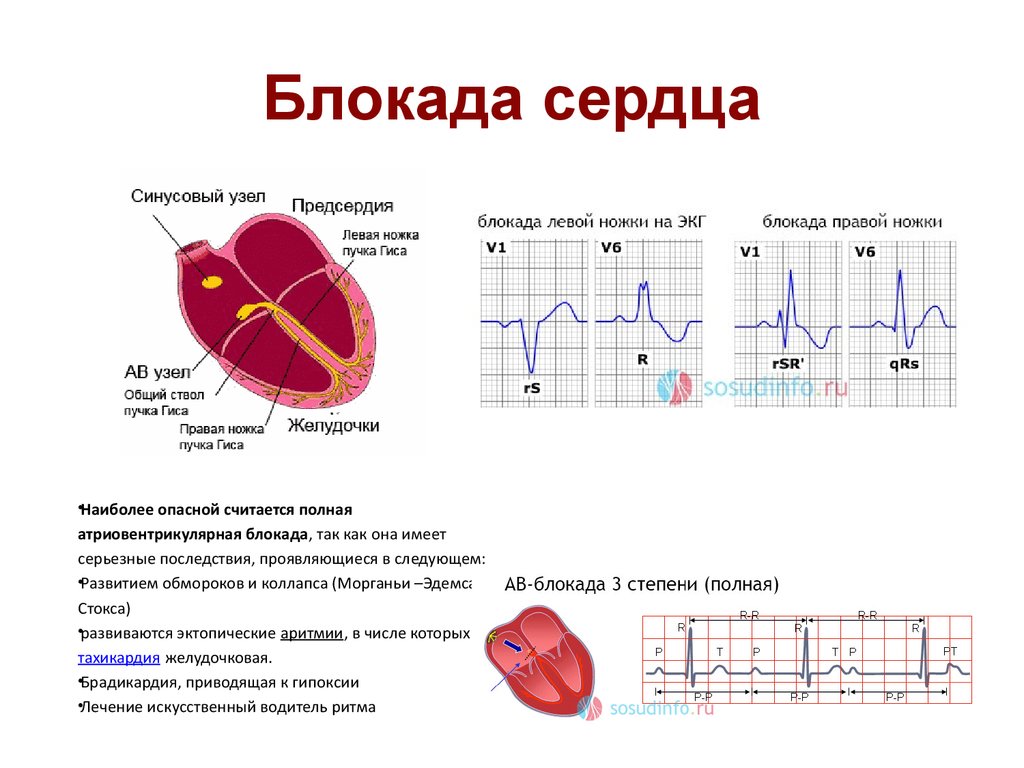
- Синоаурикулярная блокада. В этом случае нарушается проведение возбуждения от СА-узла (водителя ритма первого порядка) к предсердиям. Синоаурикулярную блокаду рассматривают как частный вариант синдрома слабости синусового узла (СССУ).
- Атриовентрикулярная блокада. Наблюдается задержка либо полное прекращение проведения импульсов к желудочкам от предсердий при нормальной работе СА-узла. Это самый распространенный и опасный тип нарушения внутрисердечной проводимости.
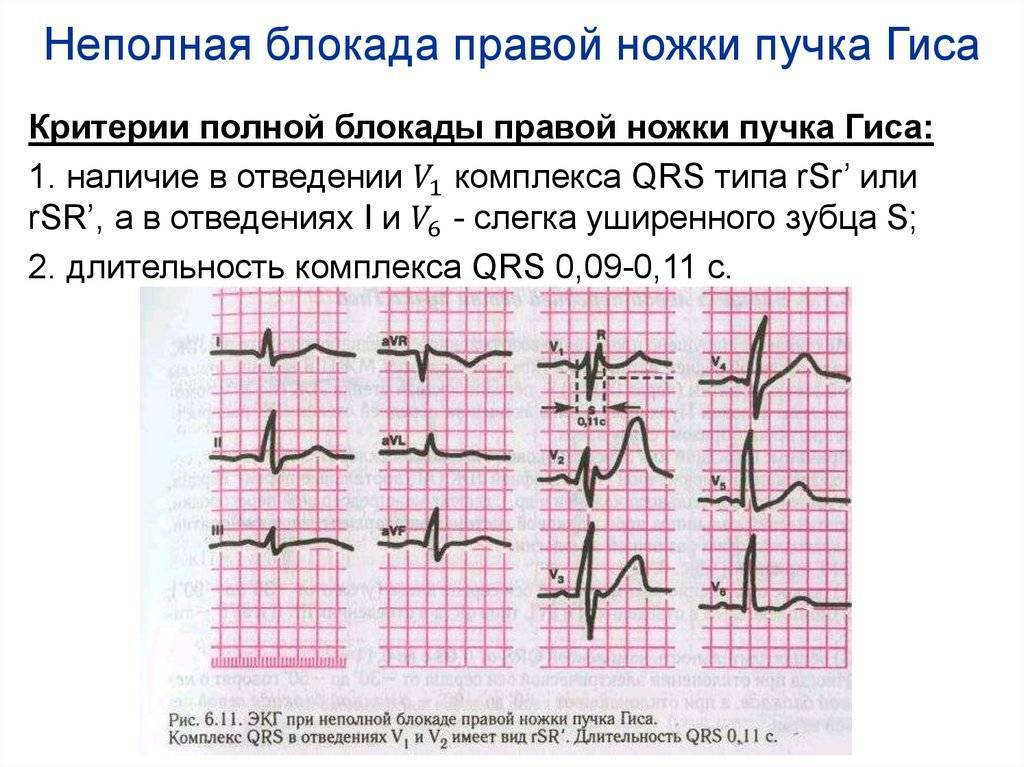
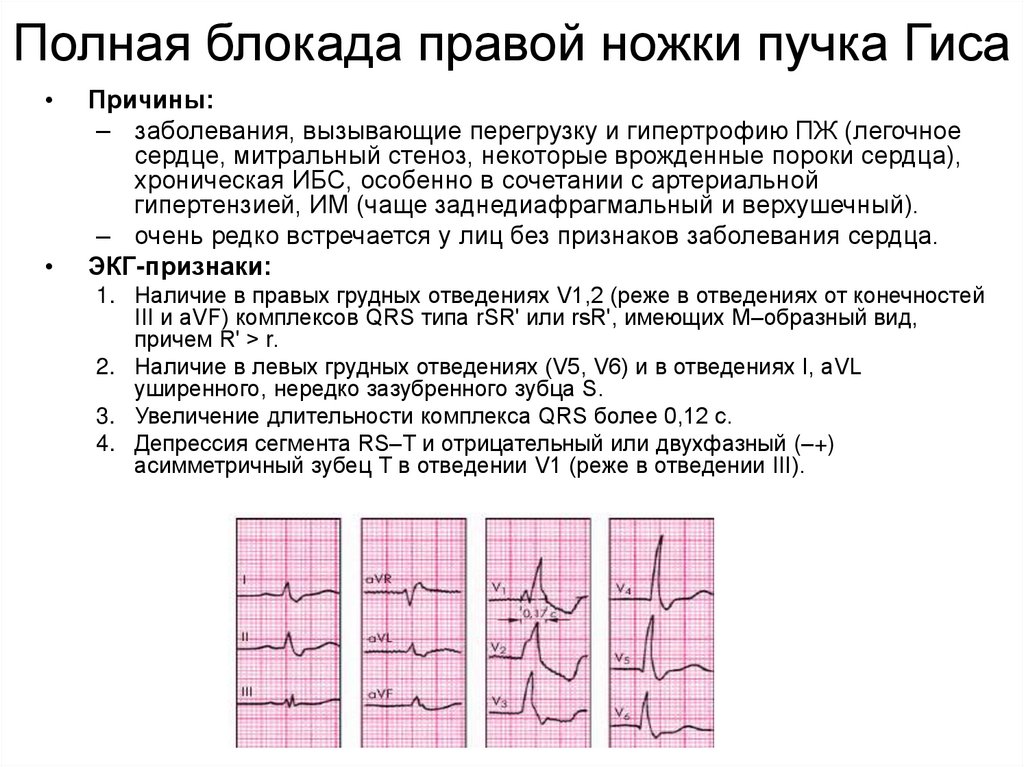
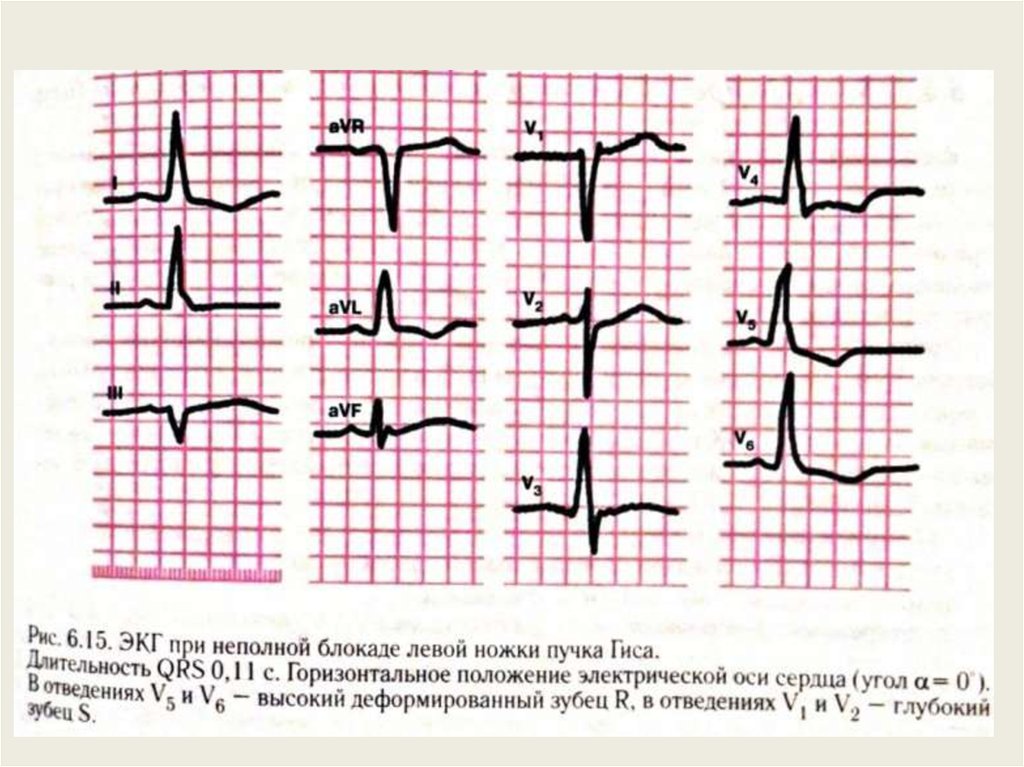
- Блокада ножек пучка Гиса блокада. При этой разновидности нарушено проведение импульсов возбуждения по сокращающемуся миокарду желудочков. Такая форма не считается самостоятельным заболеванием, входит в состав другой кардиопатологии.
Симптомы
Блокада I степени
Для этой формы характерно удлинение времени проведения импульса, но выпадения желудочковых сокращений отсутствуют, поэтому ребенок чувствует себя хорошо. Практические все случаи протекают бессимптомно и становятся случайной находкой на электрокардиограмме при обследовании по другому поводу. Если блокада развивается в результате кардиального заболевания, у детей будут типичные симптомы: боли в сердце, одышка, непереносимость физических нагрузок и др.
Блокада II степени
При 2 степени происходит периодическое выпадение желудочковых комплексов, поэтому возникают клинические проявления. Основной симптом у детей — обморочные состояния (синкопе). Пациент внезапно теряет сознание, у него снижается мышечный тонус, поэтому он падает на пол или сползает по стенке.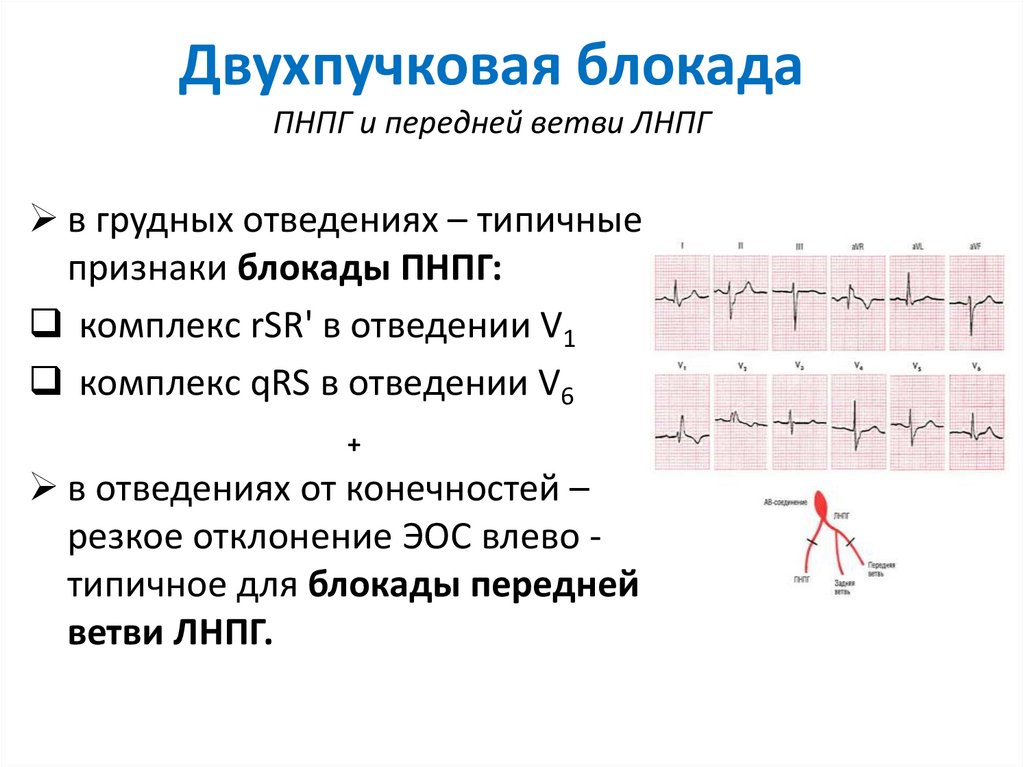 Сознание возвращается через несколько секунд или минут. Обморок сопровождается бледностью, похолоданием конечностей, слабым пульсом и поверхностным дыханием.
Сознание возвращается через несколько секунд или минут. Обморок сопровождается бледностью, похолоданием конечностей, слабым пульсом и поверхностным дыханием.
Старшие дети предъявляют жалобы на различные перебои в работе сердца: это может быть чувство замирания, «пропуска удара», щемящие или колющие ощущения слева в грудной клетке. Ребенок испытывает повышенную утомляемость на уроках физкультуры, ему сложнее выполнять обычные нормативы. Периодические падения сердечного выброса могут проявляться приступами головокружения, дурноты, нарушениями концентрации внимания.
Блокада III степени
При полной АВ-блокаде стимулы от предсердий к желудочкам не поступают, поэтому желудочки сокращаются в собственном ритме с частотой около 40-50 ударов за минуту. Симптомы схожи с признаками аритмии 2 степени, но проявляются чаще и доставляют серьезный дискомфорт ребенку. Беспокоят частые приступы потери сознания по типу Морганьи-Адамса-Стокса (синдром МАС), которые дополняются цианозом кожи, расстройствами дыхания, судорогами.
Осложнения
Самые опасные последствия — кардиогенный шок и внезапная сердечная смерть, которые могут развиться независимо от тяжести нарушений. Длительное существование заболевания сопряжено с высоким риском сердечной недостаточности у детей. Иногда на фоне поражения проводящей системы возникают эктопические аритмии (например, желудочковые тахикардии).
Хроническое нарушение кровообращения и гипоксия головного мозга вызывают у ребенка интеллектуально-мнестические нарушения. Школьники отмечают трудности с запоминанием, концентрацией внимания и мышлением, поэтому у них ухудшается успеваемость. В раннем возрасте возможны отставания в психомоторном развитии, задержка роста, диспропорциональное формирование скелета.
Диагностика
При физикальном обследовании детский кардиолог проводит пальпацию грудной клетки ребенка, перкуссию и аускультацию сердца, чтобы выявить патологические шумы, нарушения ритма, изменение границ органа.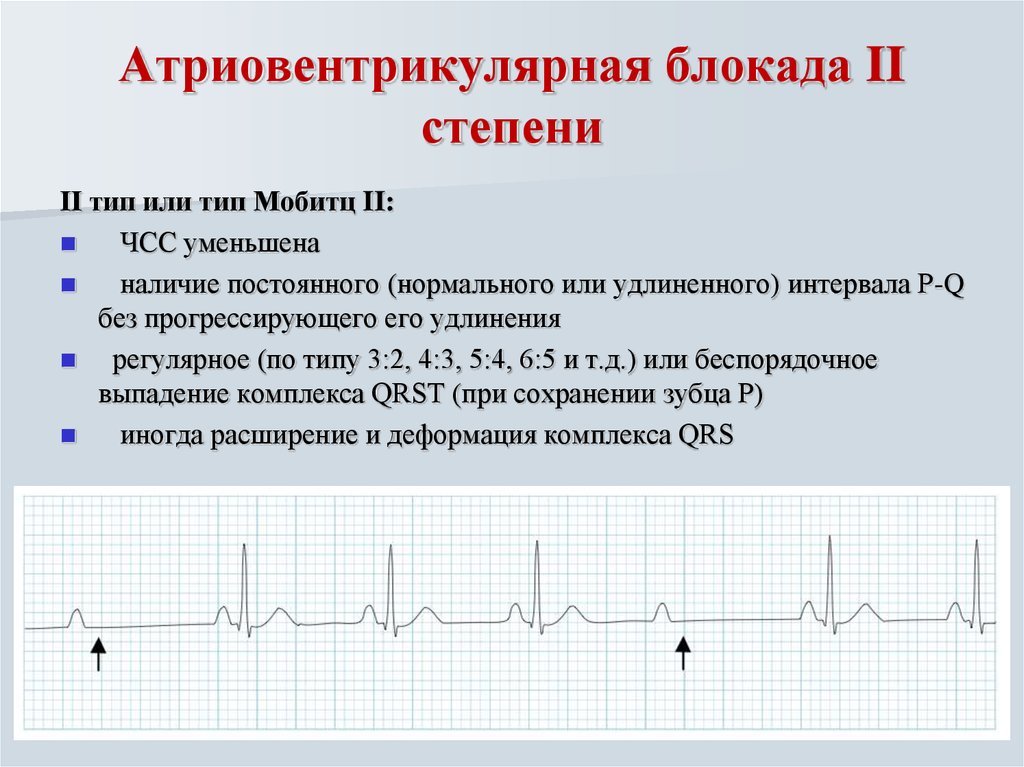 Стандартный клинический осмотр включает измерение артериального давления на руках и ногах. Для подтверждения блокады сердца у детей назначается комплекс исследований:
Стандартный клинический осмотр включает измерение артериального давления на руках и ногах. Для подтверждения блокады сердца у детей назначается комплекс исследований:
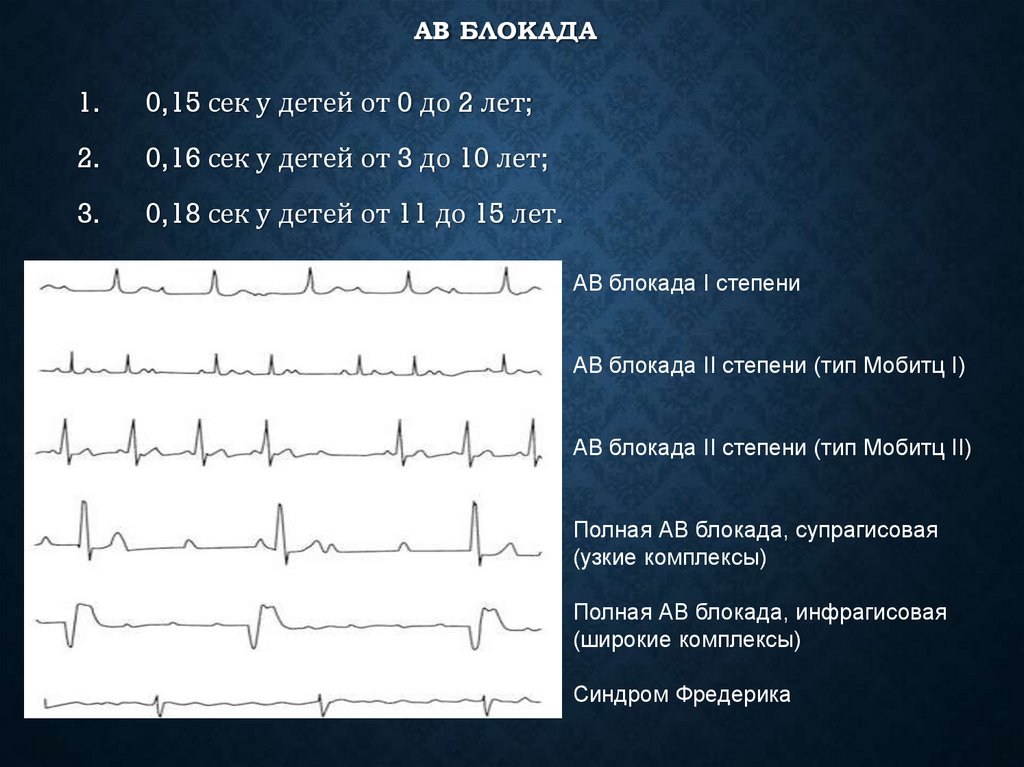
- ЭКГ. При нарушениях 1 степени обнаруживают удлинение интервала PQ более 0,2 с для школьников, более 0,15 с для малышей раннего возраста. При блокаде 2 степени постепенно увеличивается PQ с последующим выпадением комплекса QRS и компенсаторной паузой, либо отсутствует QRS без изменения PQ. Для 3 степени характерна полная дискоординация предсердных зубцов и желудочковых комплексов.
- Холтеровское мониторирование. Суточная регистрация ЭКГ необходима для выявления преходящих форм блокады, которые не обнаруживаются в момент диагностики в клинике. Его обязательно выполняют у детей, которым планируют имплантацию электрокардиостимулятора.
- ЭхоКГ. Ультразвуковое исследование сердца рекомендовано для своевременного обнаружения некритических врожденных аномалий, кардиомиопатии, миокардитов. Дополнительно может проводиться рентгенография ОГК, КТ и МРТ сердца, если врач подозревает серьезную патологию.
- Лабораторная диагностика. Биохимический анализ делают для оценки электролитного состава крови, нахождения миокардиальных маркеров (КФК, АСТ, ЛДГ). Специфические антитела к кардиомиоцитам определяют в иммунологическом анализе. При врожденных блокадах нужно проверить кровь на содержание антител к цитоплазматическому антигену (анти-SS-A/Ro).
Лечение блокады сердца у детей
Консервативная терапия
Блокады I степени не требуют лечения. Ребенок находится на динамическом наблюдении у педиатра и кардиолога, а вопрос о назначении медикаментов поднимают только при ухудшении состояния. Если блокады связана с приемом лекарственных препаратов, их по возможности отменяют или заменяют средствами с меньшими побочными эффектами. При хорошей компенсации сердечно-сосудистой системы ограничивать физическую активность ребенка не нужно.
При II-III степени блокады подбирается медикаментозная терапия. Зачастую лекарства используют для устранения основной кардиальной патологии, которая вызвала замедление внутрисердечной проводимости. При диагностике электролитных нарушений проводится их коррекция инфузионными растворами. При синкопальных состояниях применяют холиноблокаторы, бета-адреномиметики для нормализации сердечного ритма.
При диагностике электролитных нарушений проводится их коррекция инфузионными растворами. При синкопальных состояниях применяют холиноблокаторы, бета-адреномиметики для нормализации сердечного ритма.
Хирургическое лечение
Радикальный метод терапии блокад — установка искусственного водителя ритма, который обеспечивает нормальную частоту сердечных сокращений. Его в обязательном порядке имплантируют при полных блокадах, сопровождающихся синдромом МАС или стойким снижением ЧСС менее 50 в минуту. При АВ-блокадах II степени и наличии тяжелой симптоматики также рекомендовано установка ЭКС.
Вид водителя ритма подбирают исходя из массы тела ребенка. Новорожденным и детям весом до 15 кг устанавливают ЭКС с эпикардиальными электродами, а по достижении веса в 15 кг прибор меняют на эндокардиальную однокамерную или двухкамерную стимуляцию. После хирургического лечения ребенку назначают регулярное наблюдение и обследование у кардиолога, корректируют режим физической нагрузки.
Прогноз и профилактика
Большинство сердечных блокад у детей отличаются благоприятным течением и не нуждаются в каких-либо лечебных мероприятиях, кроме диспансерного наблюдения. Благодаря установке ЭКС удается вылечить пациентов с тяжелыми формами аритмий, поэтому прогноз благоприятный. Профилактика включает раннюю диагностику и коррекцию врожденных пороков, своевременное выявление органических заболеваний сердца, обследование беременных на наличие антинуклеарных антитела на цитоплазматический антиген.
Вы можете поделиться своей историей болезни, что Вам помогло при лечении блокад сердца у детей.
Источники
- Атриовентрикулярная (предсердно-желудочковая) блокада у детей/ И.А. Ковалев, Ю.М. Белозеров, Д.И. Садыкова, Д.Р. Сабирова// Педиатрическая фармакология. — 2018.
- Атриовентрикулярная (предсердно-желудочковая) блокада у детей. Клинические рекомендации МЗ РФ. — 2016.
- Показания к постоянной электрической стимуляции сердца у детей.
 Выбор оптимального электрокардиостимулятора/ О.Л. Бокерия// Анналы аритмологии. — 2006.
Выбор оптимального электрокардиостимулятора/ О.Л. Бокерия// Анналы аритмологии. — 2006. - Настоящая статья подготовлена по материалам сайта: https://www.krasotaimedicina.ru/
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Поделиться Блокада сердца представляет собой замедление или полное прекращение прохождения импульсов возбуждения по проводящей системе сердца. Причины возникновения блокады сердцаБлокады сердца могут возникать при:
Симптомы блокады сердцаСуществует несколько вариантов классификации блокад сердца. По участку сердца, который не проводит сигнал: выход из синусового узла, АВ-узел, отдельные ветви проводящей системы. По времени блокады бывают:
По степени тяжести выделяют:
Все блокады могут быть стойкими (существуют постоянно) и преходящими (возникают лишь в некоторые моменты). Клинически все блокады сердца проявляются замедлением ритма сокращений. При снижении пульса развиваются обращают на себя внимания периодические обморочные состояния, связанные с недостаточностью кровообращения мозга. Пациенты могут жаловаться на перебои в работе сердца, головную боль и одышку. Для полной блокаде сердца (пульс ниже 40 ударов в минуту) развивается синдром Морганьи-Эдемса-Стокса, который проявляется судорогами и потерей сознания. Полная поперечная блокада сердца вызывает быстрое развитие сердечной недостаточности и может привести к смертельному исходу. Диагностика блокады сердцаПри нарушении сердечного ритма нужно обратиться на консультацию к кардиологу, который назначит полное обследование и консультацию врача-аритмолога. Электрокардиограмма может помочь диагностировать проблему только в момент блокады, что бывает периодически. Что можете сделать ВыПри возникновении ощущений перебоев в работе сердца рекомендуется незамедлительно обратиться за консультацией к врачу-кардиологу. Что может сделать врачБлокады отдельных ветвей проводящей системы, как правило, не требуют лечения. Однако они могут указывать на наличие какого-либо заболевания сердца, которое нуждается в терапии. Ряд видов блокад сердца устраняется медикаментозно. Полные блокады чаще всего требуют вживления искусственного водителя ритма и применения временной или постоянной желудочковой электростимуляции. I44 — Предсердно-желудочковая [атриовентрикулярная] блокада и блокада ножки пучка [Гиса] Перед началом применения любого препарата посоветуйтесь со специалистом Список использованной литературы
← Предыдущая статья Следующая статья → Читать далее Вас может заинтересовать
|
Лечение полной блокады сердца у вашего ребенка
Что такое полная блокада сердца?
Сердце представляет собой мышечный насос с четырьмя камерами, двумя верхними (левое и правое предсердия) и двумя нижними (левый и правый желудочки).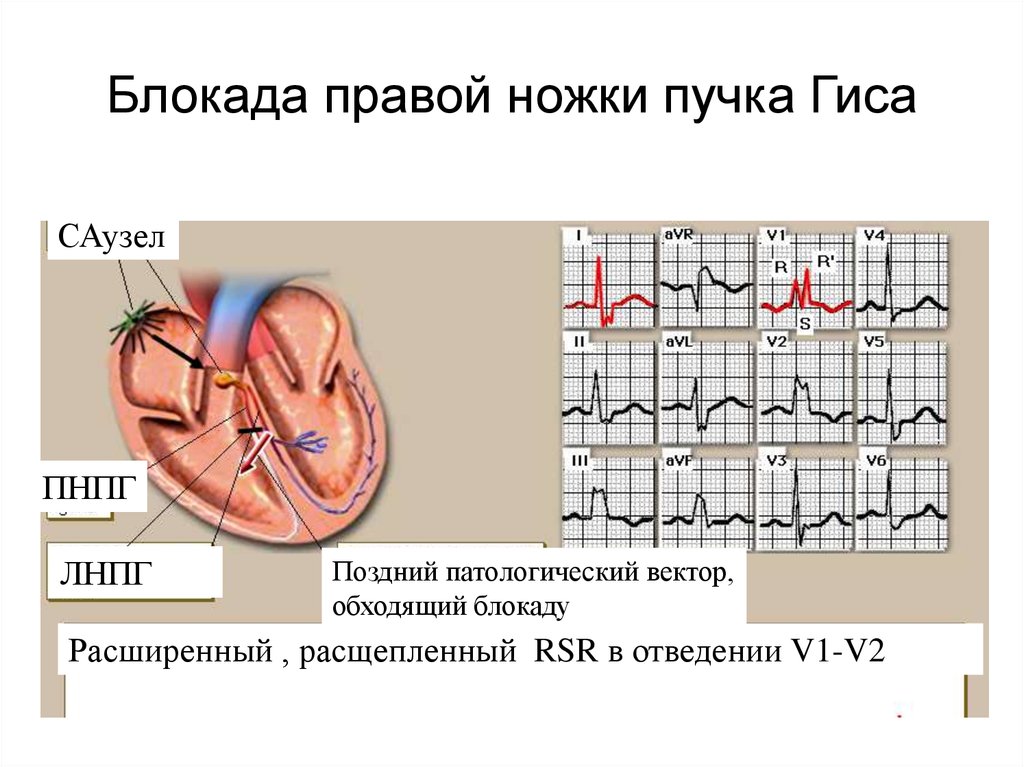 Они сокращаются и перекачивают кровь. Особая ткань в сердце производит и посылает электрические импульсы, чтобы заставить мышцу сокращаться. Нормальные электрические сигналы начинаются от синоатриального (СА) узла в стенке правого предсердия. Оттуда сигнал поступает в левое предсердие и достигает атриовентрикулярного (АВ) узла между предсердиями и желудочками. Затем сигнал идет к левой и правой ножкам пучка Гиса и, наконец, к желудочкам. Вот оно
Они сокращаются и перекачивают кровь. Особая ткань в сердце производит и посылает электрические импульсы, чтобы заставить мышцу сокращаться. Нормальные электрические сигналы начинаются от синоатриального (СА) узла в стенке правого предсердия. Оттуда сигнал поступает в левое предсердие и достигает атриовентрикулярного (АВ) узла между предсердиями и желудочками. Затем сигнал идет к левой и правой ножкам пучка Гиса и, наконец, к желудочкам. Вот оно
стимулирует сокращение желудочков.
Блокада сердца относится к нарушению этих импульсов. Блокада сердца третьей степени, или полная блокада сердца, является одним из трех типов (другими являются блокады первой и второй степени). При полной блокаде сердца импульсы от предсердий не достигают желудочков. Сигналы полностью блокируются в AV узле.
Что вызывает полную блокаду сердца?
Точная причина часто неизвестна. Полная блокада сердца не заразна и не передается из поколения в поколение. Обычно это происходит у пожилых людей и может быть результатом старения.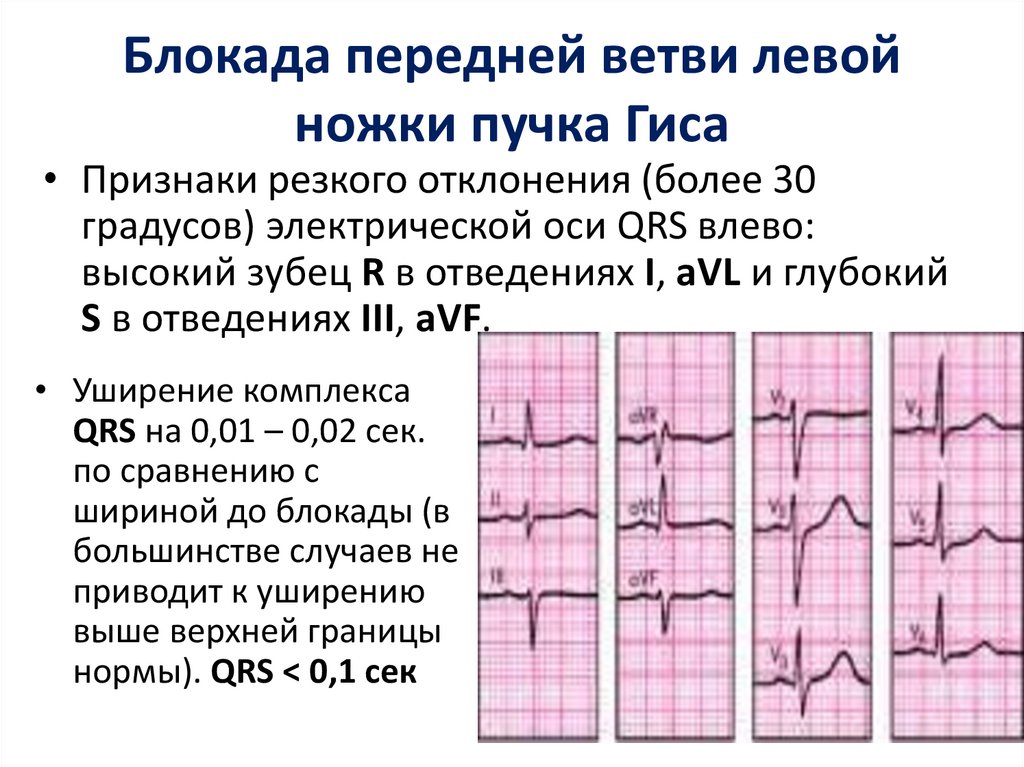 Заболевания сердца, включая ишемическую болезнь сердца, инфаркты миокарда (сердечные приступы), заболевания сердечных клапанов и застойную сердечную недостаточность, могут вызвать полную блокаду сердца. Другими причинами являются заболевания, такие как саркоидоз, ревматоидный артрит или болезнь Лайма, а также некоторые лекарства (например, дигоксин, бета-блокаторы и блокаторы кальциевых каналов).
Заболевания сердца, включая ишемическую болезнь сердца, инфаркты миокарда (сердечные приступы), заболевания сердечных клапанов и застойную сердечную недостаточность, могут вызвать полную блокаду сердца. Другими причинами являются заболевания, такие как саркоидоз, ревматоидный артрит или болезнь Лайма, а также некоторые лекарства (например, дигоксин, бета-блокаторы и блокаторы кальциевых каналов).
Каковы симптомы полной блокады сердца?
Симптомы могут различаться и включать головокружение, дурноту, одышку, боль в груди и обмороки. Многие люди могут не иметь симптомов.
Как диагностируется полная блокада сердца?
Медицинский работник ставит диагноз на основании истории болезни и очень медленного пульса при медицинском осмотре.
Поставщик медицинских услуг назначит электрокардиографию (ЭКГ) для измерения электрической активности сердца.
Если для подтверждения диагноза необходимы дополнительные анализы, будет проводиться 24-часовая запись сердцебиения (холтеровское мониторирование) при выполнении обычных повседневных действий.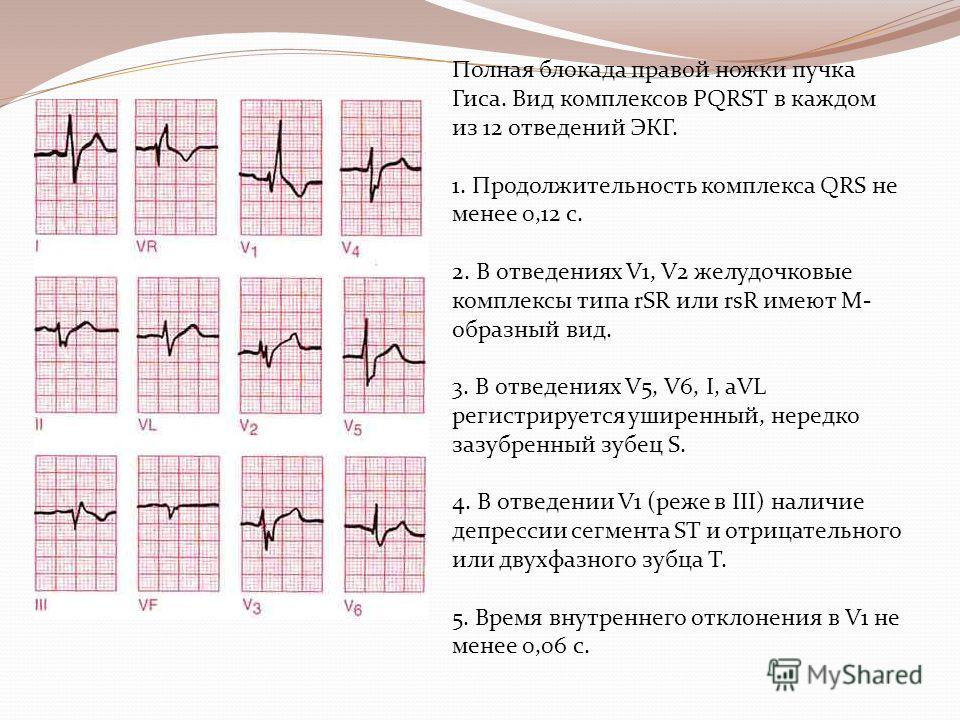 Иногда требуется госпитализация для постоянного наблюдения при подготовке к лечению.
Иногда требуется госпитализация для постоянного наблюдения при подготовке к лечению.
Как лечится полная блокада сердца?
Никакие лекарства не могут лечить полную блокаду сердца. Если причиной является чрезмерная доза препарата, требуется прекращение приема препарата. Лучшим лечением полной блокады сердца, не вызванной лекарствами, является установка кардиостимулятора. Кардиостимуляторы — это небольшие электрические устройства, которые вставляются в сердце, чтобы заставить его биться и стимулировать его нормальное биение.
Что НУЖНО и НЕТ при лечении полной блокады сердца:
- ОБЯЗАТЕЛЬНО имейте при себе идентификационную карточку кардиостимулятора. На карте указан тип кардиостимулятора, дата установки, модель и серийный номер.
- НЕОБХОДИМО позвонить своему лечащему врачу, если вы потеряли сознание без предупреждения, почувствовали слабость, боль в груди или одышку.
- НЕ забывайте, что некоторые устройства, такие как сотовые телефоны и мощные магниты, могут привести к неисправности кардиостимулятора.

ДОПОЛНИТЕЛЬНАЯ ИНФОРМАЦИЯ
Блокада сердца | Условия | Детские больницы UCSF Benioff
Детский кардиологический центр
- Обзор
- Признаки и симптомы
- Диагностика
- Лечение
- Где получить помощь
- Рекомендуемое чтение
- Полезные ресурсы
Обзор
Блокада сердца возникает, когда электрические импульсы, заставляющие сердце биться, не передаются нормально. Обычно эти импульсы проходят из верхних камер сердца, называемых предсердиями, в нижние камеры, называемые желудочками, через атриовентрикулярный (АВ) узел. При блокаде сердца АВ-узел может быть поврежден хирургическим вмешательством, приемом лекарств или врожденными пороками сердца. Блокада сердца влияет на способность сердца перекачивать кровь и артериальное давление в организме и может вызвать аномально медленный сердечный ритм, называемый брадикардией. Имплантированный искусственный кардиостимулятор может восстановить нормальный сердечный ритм и частоту сердечных сокращений.
Признаки и симптомы
Блокада сердца может вызывать следующие симптомы:
- Давление или боль в груди
- Обморок, также известный как обморок или предобморочное состояние
- Усталость
- Легкомысленность или головокружение
- Сердцебиение, которое может быть скачкообразным, трепетающим или стучать в груди
- Одышка
Важно отметить, что в период блокады сердца дети могут не знать, как описать свои чувства. Им может быть трудно не отставать от других детей или они понимают, что у них «заклинания», и хотят сесть и отдохнуть. Иногда ребенок вообще не испытывает никаких симптомов.
Диагноз
Блокада сердца может возникнуть спонтанно в непредсказуемое время. Поэтому в некоторых случаях для постановки точного диагноза могут потребоваться специализированные тесты. Если ваш врач подозревает, что у вашего ребенка блокада сердца, он или она назначит один или несколько из следующих диагностических тестов, чтобы определить причину симптомов вашего ребенка.
- Электрокардиограмма (ЭКГ или ЭКГ) — ЭКГ регистрирует электрическую активность сердца. Небольшие пластыри, называемые электродами, размещаются на груди, руках и ногах вашего ребенка и соединяются проводами с аппаратом ЭКГ. Электрические импульсы сердца вашего ребенка преобразуются в график или диаграмму, что позволяет врачам определять характер течения электрического тока в сердце и диагностировать аритмии.
- Электрофизиологическое (ЭФ) исследование — В ЭФ исследовании врачи вводят специальные катетеры-электроды — длинные гибкие провода — в вены и направляют их в сердце. Эти катетеры воспринимают электрические импульсы, а также могут использоваться для стимуляции различных областей сердца. Затем врачи могут определить места, вызывающие аритмии. Электрофизиологическое исследование позволяет врачам исследовать аритмию в контролируемых условиях и получать более точную и подробную информацию, чем при любом другом диагностическом тесте.

- Стресс-тест с физической нагрузкой — Стресс-тест или тест на беговой дорожке регистрируют электрическую активность сердца вашего ребенка во время физической нагрузки, которая отличается от электрической активности сердца в состоянии покоя.
- Монитор событий — это небольшой монитор размером с пейджер, который ваш ребенок может использовать до месяца. Поскольку аритмия может возникнуть в непредсказуемое время, это поможет записать ненормальный ритм, когда у вашего ребенка появятся симптомы. Он или она может просто нажать кнопку на пейджере и записать сердцебиение. Затем запись может быть передана по телефону врачу.
- Монитор Холтера — Монитор Холтера — это небольшой портативный прибор, который ваш ребенок носит в течение 24 часов. Он размером с портативный магнитофон и обеспечивает непрерывную 24-часовую запись сердцебиения вашего ребенка на ленту. Вас попросят вести дневник действий и симптомов вашего ребенка.
 Этот монитор может обнаруживать аритмии, которые могут не проявляться на электрокардиограмме в состоянии покоя, которая регистрирует сердцебиение только в течение нескольких секунд в состоянии покоя.
Этот монитор может обнаруживать аритмии, которые могут не проявляться на электрокардиограмме в состоянии покоя, которая регистрирует сердцебиение только в течение нескольких секунд в состоянии покоя.
Лечение
Блокада сердца лечится имплантацией постоянного кардиостимулятора, который регулирует сердечный ритм. Он состоит из двух частей — генератора и ведущего. Генератор представляет собой небольшой металлический контейнер с аккумулятором и крошечным компьютером. Отведение представляет собой изолированный провод, по которому к сердцу передаются электрические импульсы, обеспечивающие стабильное сердцебиение.
Компьютер кардиостимулятора постоянно отслеживает сердцебиение вашего ребенка. Это называется сенсорикой. Когда кардиостимулятор улавливает сердцебиение вашего ребенка, он продолжает контролировать сердце вашего ребенка и не посылает сигнал, чтобы стимулировать сердцебиение. Однако, если кардиостимулятор не обнаруживает электрического импульса, он посылает сигнал, чтобы стимулировать сердцебиение вашего ребенка.
Информацию об имплантации кардиостимулятора см. в разделе «Процедура установки кардиостимулятора для детей».
Дополнительная информация о лечении
Электрофизиологическое исследование и катетерная абляция
Узнать больше
Имплантируемый кардиовертер-дефибриллятор
Узнать больше
Процедура кардиостимулятора
Узнать больше
Медицинские специалисты детской больницы UCSF Benioff изучили эту информацию. Он предназначен только для образовательных целей и не предназначен для замены рекомендаций врача вашего ребенка или другого поставщика медицинских услуг. Мы рекомендуем вам обсудить любые вопросы или опасения, которые могут у вас возникнуть, с поставщиком медицинских услуг вашего ребенка.
Где получить медицинскую помощь (3)
2
Сан-Франциско/Окленд
20
Сан-Франциско/Окленд/Беркли/Брентвуд/Эврика/Фэрфилд/Фр.

 Замедление проведения импульса является неполной блокадой, а прекращение его проведения — полной.
Замедление проведения импульса является неполной блокадой, а прекращение его проведения — полной.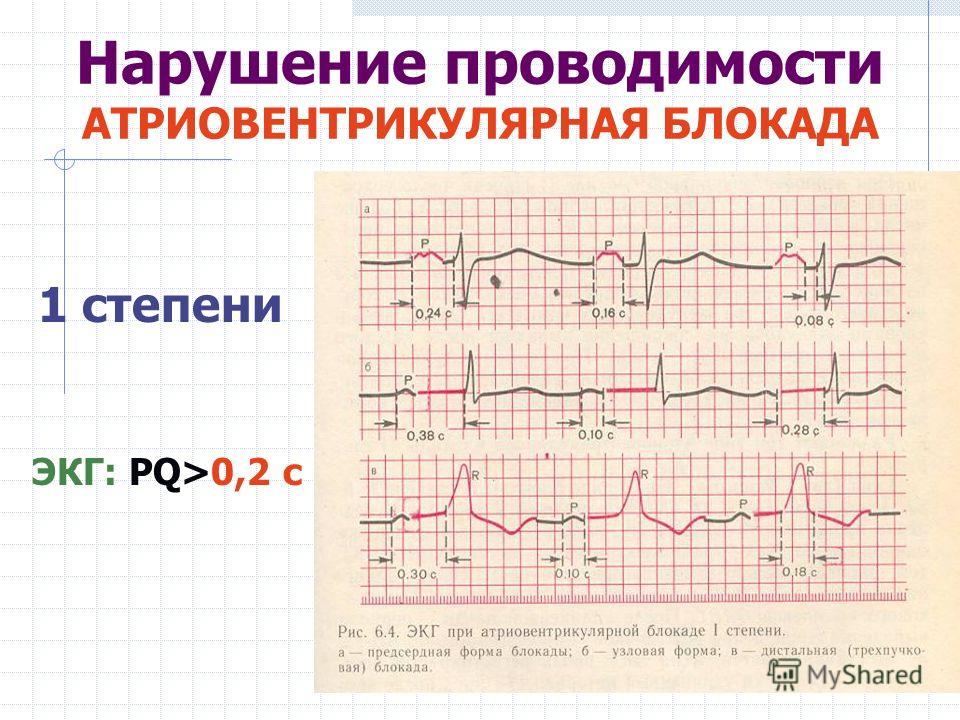
 Именно поэтому в таких случаях рекомендована не обычная ЭКГ, а холтеровское мониторирование и тредмилл-тест. Для уточнения диагноза доктор так же может назначить эхокардиографию
Именно поэтому в таких случаях рекомендована не обычная ЭКГ, а холтеровское мониторирование и тредмилл-тест. Для уточнения диагноза доктор так же может назначить эхокардиографию