Ангина у детей лечение 5 лет: Ангина у детей. Как лечить ангину у ребенка?
Ангина у ребенка — типы, симптомы, лечение и профилактика
Ангина у ребёнка: общие сведения
В народе ангиной принято называть любую острую боль в горле. Но в Международной классификации болезней (МКБ) такого понятия нет. Инфекция, вызывающая острую боль в горле, в МКБ называется «острый тонзиллит».
В Международной статистической классификации болезней и проблем, связанных со здоровьем, одиннадцатого пересмотра (МКБ-11) острый тонзиллит (ангину) обозначают кодом CA03.
Тонзиллит — воспаление миндалин (от лат. tonsillae — «миндалины»), которое возникает в ответ на вирусную, бактериальную или грибковую инфекцию.
В носоглотке находится важная часть иммунной системы — лимфоглоточное кольцо Пирогова — Вальдейера. Оно состоит из 6 маленьких желёз (миндалин), в которых живут иммунные клетки.
Миндалины в носоглотке служат защитой от проникновения вредоносных микробов в организм
Лимфоглоточное кольцо как бы обхватывает горло изнутри и не пускает опасные микробы дальше в организм.
Активнее всего оно работает у детей от 2 до 15 лет, из-за этого у них чаще диагностируют ангины. К взрослому возрасту часть миндалин «выключается», а организм вырабатывает новые, более совершенные способы борьбы с инфекциями, не задействуя миндалины. Сражаться с микробами взрослым помогают костный мозг и лимфатические узлы в других частях тела.
Чаще всего воспалительный процесс при ангине развивается в нёбных миндалинах — гландах. Название произошло от латинского glandula — «маленький жёлудь».
Наряду с нёбными миндалинами воспаление может развиваться в глоточной и язычной миндалинах.
Разновидности ангины у детей
Ангину, или тонзиллит, у детей классифицируют по нескольким параметрам.
По длительности:
- острый тонзиллит. Воспаление длится от 3 дней до 2 недель и сопровождается резким повышением температуры тела и болью в горле;
- рецидивирующий тонзиллит. Воспаление возникает более 5 раз в год, в том числе сразу после выздоровления;
- хронический тонзиллит.
 Воспаление длится дольше 2 недель. При этом симптомы могут быть менее выраженными, чем при острой форме болезни.
Воспаление длится дольше 2 недель. При этом симптомы могут быть менее выраженными, чем при острой форме болезни.
По локализации воспаления:
- катаральный тонзиллит — воспаление развивается в слизистой оболочке носоглотки;
- лакунарный тонзиллит — в лакунах (углублениях) миндалин;
- фолликулярный тонзиллит — в фолликулах (скоплениях лимфоидной ткани) миндалин.
По наличию осложнений:
- неосложнённый тонзиллит — это наиболее распространённая форма болезни, которая проходит в среднем за 2 недели;
- осложнённый тонзиллит — к воспалению может присоединиться гнойный процесс, миндалины разрастаются и могут перекрыть дыхательные пути.
Возбудители ангины у ребёнка
В большинстве случаев возбудителями острого тонзиллита становятся вирусы. У детей до 5 лет это чаще всего аденовирус, вирусы Коксаки, кори, скарлатины, у детей старше 5 лет и подростков — респираторный синцитиальный вирус, вирусы гриппа.
Распространённые вирусы — возбудители ангины у детей:
- аденовирус,
- вирус Коксаки,
- вирус кори,
- вирус скарлатины,
- респираторный синцитиальный вирус,
- вирусы гриппа,
- цитомегаловирус (ЦМВ),
- вирус Эпштейна — Барр (ВЭБ).
Как правило, вирусные ангины относительно безопасны, потому что иммунитет справляется с их возбудителями самостоятельно.
Другая причина острого тонзиллита у детей — бактерии: стрептококки группы А, реже стафилококки. Бактериальная ангина не проходит сама по себе и требует обязательного антибактериального лечения.
Распространённые бактерии — возбудители ангины у детей:
- стрептококки,
- золотистый стафилококк,
- коклюшная палочка.
Как правило, у детей от 5 до 15 лет острый тонзиллит имеет бактериальное происхождение. У детей младшего возраста — вирусное.
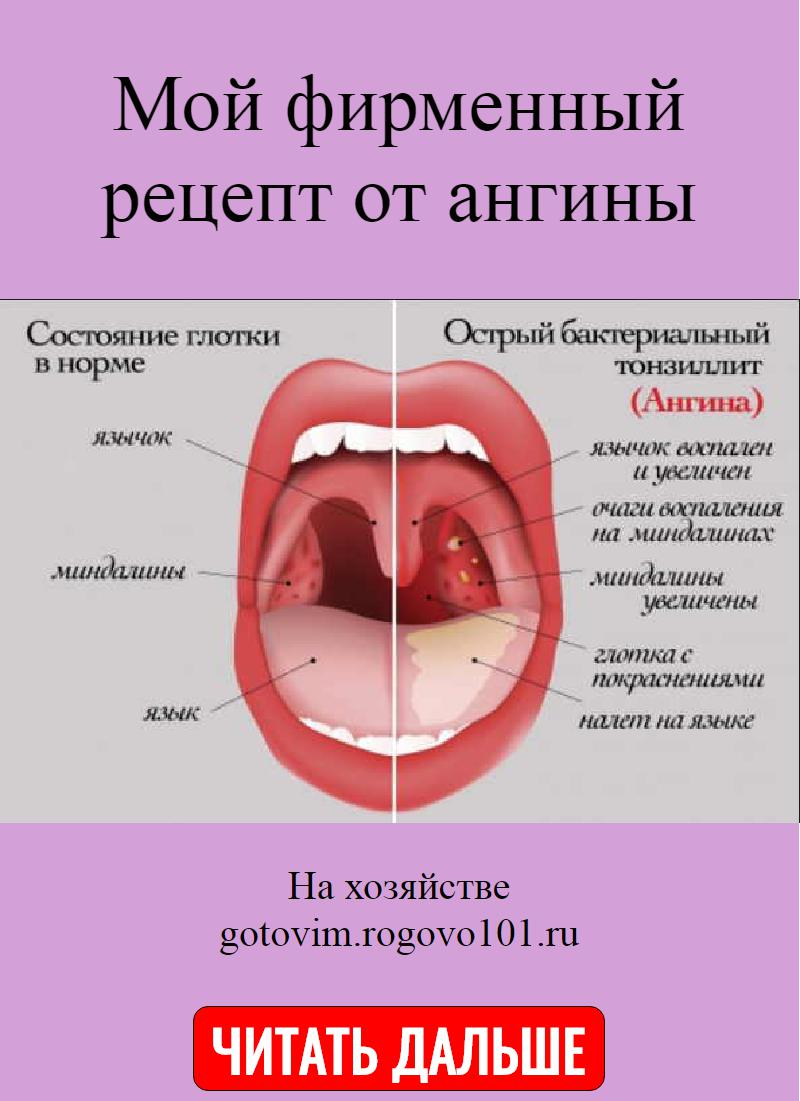
Главное отличие вирусной ангины от бактериальной — отсутствие гнойного налёта на миндалинах
Пути передачи ангины у детей
Ангина сама по себе не заразна — опасность представляют вирусные и бактериальные инфекции, которые её вызывают.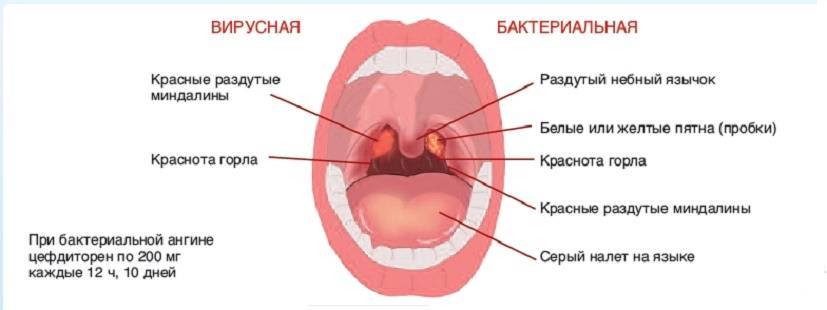
Вирусы и бактерии, которые могут привести к острому тонзиллиту, находятся в крошечных каплях слюны или слизи из носа, которые распространяются от заражённого человека, когда он кашляет, чихает или разговаривает.
Чаще всего вспышки вирусных и бактериальных ангин выявляют в детских садах, школах, секциях
Реже заразиться можно, если дотронуться до поверхностей, на которых остались вирусные частицы (например, дверных ручек, пультов), а затем прикоснуться немытыми руками к лицу или глазам.
Причём как бактериальная, так и вирусная ангина может быть заразной за 2–3 дня до появления первых симптомов.
Развитие ангины у детей
Возбудители ангины проникают на слизистую оболочку носа или рта с вдыхаемым воздухом, реже — контактно-бытовым путём.
Если иммунной системе не удаётся побороть инфекцию, то вирусы и бактерии могут остаться на миндалинах и привести к острому воспалению — тонзиллиту.
В среднем инкубационный период вирусных и бактериальных инфекций длится от 10 до 20 дней, в это время ребёнок не ощущает никаких симптомов.
При снижении иммунной защиты возбудители инфекций могут распространиться дальше: с током крови они переносятся к внутренним органам, костям, суставам и провоцируют осложнения.
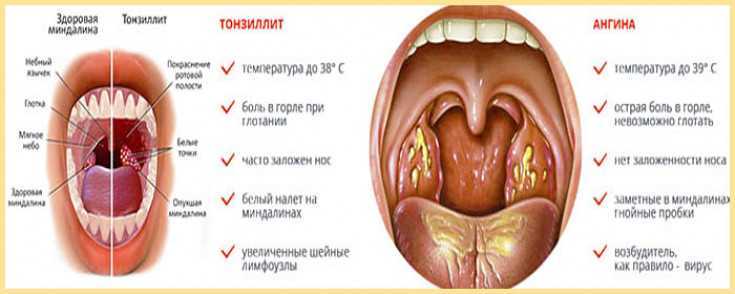
Симптомы ангины у детей
Симптомы ангины у детей, как правило, проявляются ярко.
Симптомы острого тонзиллита у ребёнка:
- боль в горле,
- красные и опухшие миндалины,
- боль при глотании,
- белый или желтоватый налёт на миндалинах,
- болезненные и увеличенные лимфоузлы на шее,
- высокая температура,
- головная боль.
При ангине на миндалинах могут появиться гнойные пробки, которые можно увидеть, если ребёнок широко откроет рот
Маленьким детям сложно описать, как они себя чувствуют, но есть признаки, по которым родители могут заподозрить острый тонзиллит у ребёнка.
Признаки острого тонзиллита у детей:
- повышенное слюнотечение,
- отказ от еды,
- плаксивость.

Если заболевание переходит в хроническую форму, то симптомы временно затихают.
Симптомы хронического тонзиллита у ребёнка:
- увеличенные миндалины и лимфоузлы на шее,
- гнойные пробки в миндалинах,
- неприятный запах изо рта.
Осложнения ангины у детей
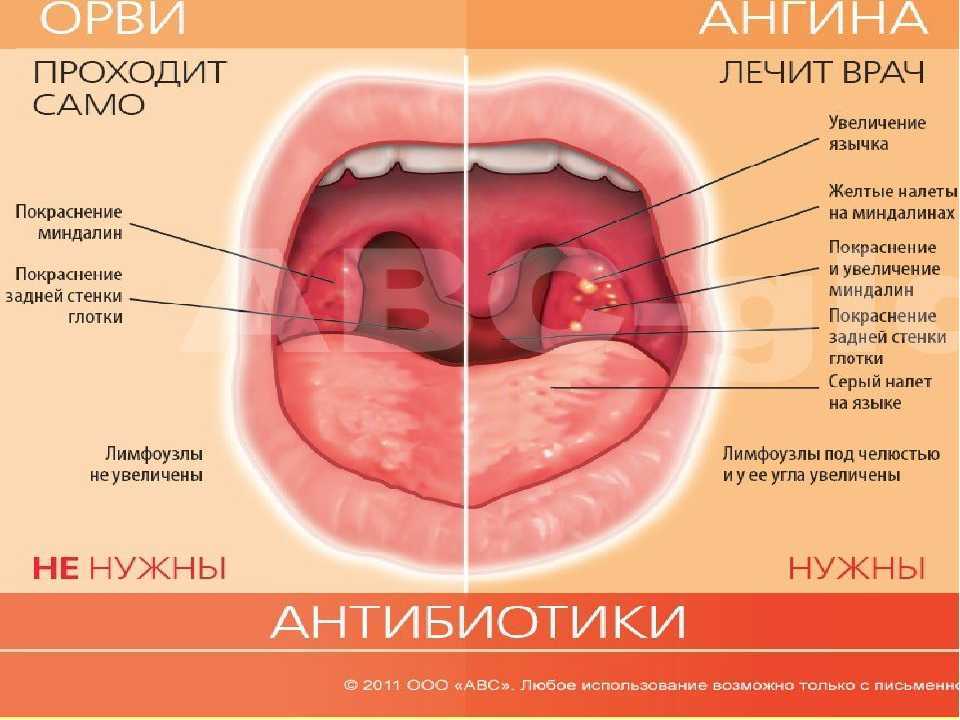
В большинстве случаев вирусная ангина у детей проходит сама по себе. Прогноз благоприятный. Но тяжёлая бактериальная инфекция или частые ангины могут привести к осложнениям.
Осложнения острого тонзиллита у детей:
- воспаление среднего уха — средний отит;
- воспаление слизистой оболочки полости носа и околоносовых пазух — риносинусит;
- апноэ — состояние, при котором человек во сне на короткое время перестаёт дышать. При ангине оно связано с хроническим воспалением миндалин;
- паратонзиллярный абсцесс — острый воспалительный процесс, который формируется в тканях, окружающих нёбные миндалины, и приводит к образованию гнойной полости.

Диагностика ангины у детей
Если общее состояние ребёнка ухудшается — повышается температура, он отказывается от еды и питья, жалуется на боль в горле, — следует как можно скорее вызвать дежурного педиатра или бригаду скорой медицинской помощи.
Немедленно звонить в скорую нужно, если у ребёнка:
- температура выше 39 °С,
- трудности с глотанием,
- проблемы с дыханием,
- спутанность сознания,
- рвота.
Обычно врач-педиатр или терапевт может легко диагностировать острый тонзиллит при осмотре. Для подтверждения диагноза могут потребоваться лабораторные исследования.
Осмотр
Осмотр при остром тонзиллите начинается с оценки функций дыхания и глотания. Врач осматривает слизистую оболочку полости рта, зубы, ощупывает лимфоузлы на шее.
Следующий этап — обследование глотки. При ангине горло у ребёнка красное, на миндалинах виден беловатый гнойный налёт, а шейные лимфоузлы увеличены и болят при надавливании.
Чтобы оценить состояние слизистой оболочки горла, врач проводит фарингоскопию — осмотр полости глотки с помощью прибора, похожего на лупу с фонариком
Лабораторная диагностика
Для уточнения диагноза при подозрении на острый тонзиллит ребёнку назначают лабораторные исследования крови.
Клинический анализ крови позволяет оценить общее состояние здоровья и тяжесть воспалительного процесса.
Клинический анализ крови с лейкоцитарной формулой и СОЭ (с микроскопией мазка крови при выявлении патологических изменений) (венозная кровь)
800 ₽
В корзину
Кроме того, на тяжесть воспаления указывают и ранние маркеры воспалительного процесса: C-реактивный белок и прокальцитонин.
С-реактивный белок
680 ₽
В корзину
Прокальцитонин
2 340 ₽
В корзину
Для ретроспективной диагностики острой стрептококковой ангины, при подозрении на хронизацию инфекции, а также для оценки риска развития осложнений врач может назначить исследования крови на антистрептолизин-О и ревматоидный фактор.
Антистрептолизин-О (АСЛО)
660 ₽
В корзину
Ревматоидный фактор
660 ₽
В корзину
При подозрении на бактериальную природу заболевания проводят посев мазка из зева на микрофлору и определяют чувствительность возбудителя к антибактериальным препаратам и бактериофагам.
Посев из зева на микрофлору с определением чувствительности возбудителя к антибактериальным препаратам и бактериофагам
1 500 ₽
В корзину
Посев из зева на пиогенный стрептококк (Streptococcus pyogenes) с определением чувствительности возбудителя к антибактериальным препаратам и бактериофагам
1 630 ₽
В корзину
Лечение ангины у детей
Лечением детей с острым тонзиллитом занимается врач-педиатр или оториноларинголог.
Медикаментозное лечение
Выбор тактики лечения ангины у ребёнка будет зависеть от причины заболевания.
Вирусная инфекция обычно проходит самостоятельно за 7–10 дней.
Чтобы облегчить симптомы вирусной ангины, врач может рекомендовать:
- соблюдать постельный режим;
- пить больше жидкости, чтобы успокоить горло;
- рассасывать леденцы или пастилки с местными анестетиками, чтобы унять боль в горле;
- пить прохладные напитки, облизывать фруктовый лёд, есть мороженое.
Мороженое и прохладные напитки не помогут вылечить ангину, но могут облегчить боль. Холод вызывает местное сужение кровеносных сосудов. В результате уменьшается отёк и болевые ощущения.
Бактериальную инфекцию лечат курсом антибиотиков. Важно пройти полный курс антибиотикотерапии, предписанный врачом, чтобы избежать развития антибиотикорезистентности (устойчивости микроорганизмов к препарату). Кроме того, если закончить лечение раньше, бактерия может распространиться по организму и привести к осложнениям и хронизации инфекции, купировать которые будет тяжелее (могут потребоваться сильные антибиотики в высоких дозах). Как правило, курс лечения составляет 10–14 дней.
Как правило, курс лечения составляет 10–14 дней.
Хирургическое лечение
Если медикаментозное лечение не помогает и ребёнку становится хуже или он часто болеет ангиной (более 5 раз в год), врач может рекомендовать операцию по удалению миндалин — тонзиллэктомию.
Учёные и врачи исследовали здоровье более 1 млн людей, которым в детстве удалили гланды, аденоиды или всё вместе. Во взрослом возрасте у таких людей в 3 раза повышался риск заболеваний верхних дыхательных путей. Но, если операция всё-таки назначена врачом, это означает, что польза от тонзиллэктомии превышает потенциальный риск развития инфекций в будущем.
Миндалины нельзя удалять просто так, для операции нужны строгие показания. Без миндалин иммунная система ребёнка лишается важного защитного звена.
Тонзиллэктомию проводят под общим наркозом, операция длится в среднем 35–40 минут. Реабилитационный период не требуется. Как правило, ребёнка отправляют домой уже через несколько часов после операции.
Через 7–10 дней слизистая оболочка глотки полностью восстанавливается.
Прогноз ангины у детей
Ангина у детей, как правило, протекает тяжелее, чем у взрослых: с высокой температурой, выраженной болью в горле, ярким гнойным налётом на миндалинах.
Средняя продолжительность лечения неосложнённой бактериальной ангины у ребёнка составляет не более 2 недель. Вирусная ангина проходит самостоятельно в среднем за 7–14 дней. Прогноз в обоих случаях благоприятный.
Профилактика ангины у детей
Специфической профилактики ангины у детей нет. Главное — поддерживать общее здоровье: разнообразно и сбалансировано питаться, ежедневно гулять на свежем воздухе, соблюдать режим сна, регулярно мыть руки (особенно после возвращения с улицы и из мест массового скопления людей).
Ангина у детей. Что такое Ангина у детей?
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Ангина у детей – это острое воспаление лимфоидной ткани глоточных (чаще небных) миндалин у ребенка, носящее инфекционно-аллергический характер. Ангина у детей протекает с высокой лихорадкой, выраженными признаками интоксикации, болью при глотании, увеличением подчелюстных и шейных лимфоузлов, гнойным налетом на миндалинах. Диагностика ангины у детей проводится детским отоларингологом с помощью физикального осмотра, фарингоскопии, исследования мазка из глотки на микрофлору, ИФА крови. Лечение ангины у детей включает патогенетическую терапию (антибиотики, противовирусные средства), симптоматическую терапию (жаропонижающие, десенсибилизирующие препараты) и местную терапию (аэрозоли, полоскания горла антисептиками и травами).
МКБ-10
J02 Острый фарингит
- Причины
- Патогенез
- Классификация
- Симптомы ангины у детей
- Осложнения
- Диагностика
- Лечение ангины у детей
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Ангина у детей (острый тонзиллит) – инфекционно-аллергическое заболевание, при котором воспаляются небные миндалины. Заболеваемость ангиной в детской популяции колеблется от 4,2 до 6,7%, уступая по частоте только ОРВИ. Ввиду высокой распространенности и заразности ангины у детей, заболевание является предметом пристального внимания педиатрии и детской отоларингологии. Ангина у ребенка опасна своими ранними (отит, паратонзиллярный, боково-глоточный и заглоточный абсцессы) и отдаленными осложнениями, среди которых — ревматизм, ревматоидный артрит, гломерулонефрит и др.
Заболеваемость ангиной в детской популяции колеблется от 4,2 до 6,7%, уступая по частоте только ОРВИ. Ввиду высокой распространенности и заразности ангины у детей, заболевание является предметом пристального внимания педиатрии и детской отоларингологии. Ангина у ребенка опасна своими ранними (отит, паратонзиллярный, боково-глоточный и заглоточный абсцессы) и отдаленными осложнениями, среди которых — ревматизм, ревматоидный артрит, гломерулонефрит и др.
Ангина у детей
Причины
В большинстве случаев ангина у детей вызывается бактериальной или вирусной инфекцией. Как правило, ангина у детей до 3-х лет связана с вирусными возбудителями; у детей старше 5 лет преобладает бактериальная инфекция:
- в 80-85% случаев возбудителем выступает β-гемолитический стрептококк группы А;
- в 10% — золотистый стафилококк;
- реже — пневмококк, гемофильная палочка, вирусы (энтеровирусы, аденовирусы, герпес-вирус, вирус Эпштейна-Барра и др.
 ), микоплазмы, хламидии, грибы, микст-инфекция.
), микоплазмы, хламидии, грибы, микст-инфекция.
Наибольшая заболеваемость стрептококковой ангиной у детей приходится на возраст 5-10 лет. Внутриклеточные возбудители являются причиной тонзиллитов и фарингитов у дошкольников в 10% случаев. В ряде случаев ангина у детей может вызываться условно-патогенными бактериями, живущими в полости рта, в ситуации их массивного роста и высокой плотности микробных клеток.
Преимущественным путем проникновения инфекции в миндалины является экзогенный (воздушно-капельный, контактно-бытовой, энтеральный). Травматические ангины нередко развиваются после операций на носоглотке и задних отделах полости носа (например, после аденотомии у детей). Эндогенная аутоинфекция возможна при обострении хронического тонзиллита, кариесе зубов, синусите, гастроэнтерите.
Предрасполагающими факторами развития ангины у детей служат аномалии конституции (лимфатико-гиперпластическая конституция), изменения регионарного и общего иммунитета при переохлаждении, резкой смене климата, авитаминозе и др.
Патогенез
В основе развития ангины у детей лежит реакция аллергически-гиперергического типа. В лакунах миндалин содержится богатая непатогенная флора, задерживаются патогенные микроорганизмы и продукты белкового распада, которые могут выступать факторами сенсибилизации организма. На фоне предварительной сенсибилизации различные эндогенные или экзогенные инфекционные возбудители могут инициировать развитие ангины у детей. Многочисленные экзотоксины, выделяемые возбудителями, вызывают иммунный отклик с образованием ЦИК, поражающих ткани сердечной мышцы, почек и др. внутренних органов.
Местная реакция миндалин на внедрение и размножение возбудителей характеризуется набуханием лимфоидной ткани, гнойным расплавлением фолликулов, скоплением гнойных масс в лакунах, некрозом эпителия, а в некоторых случаях и ткани миндалин.
Классификация
С учетом причин воспаления миндалин выделяют первичную, вторичную и специфическую ангину у детей. При первичной ангине инфекция изначально развивается в миндалинах. Вторичная или симптоматическая ангина у детей часто встречается при других инфекционных заболеваниях: скарлатине, кори, дифтерии, мононуклеозе и пр. К специфическим ангинам у детей относят поражения миндалин, обусловленные специфической флорой – возбудителями гонореи, микоплазмоза, хламидиоза, кандидоза и др. Течение ангины у детей может быть острым, часто рецидивирующим и хроническим.
При первичной ангине инфекция изначально развивается в миндалинах. Вторичная или симптоматическая ангина у детей часто встречается при других инфекционных заболеваниях: скарлатине, кори, дифтерии, мононуклеозе и пр. К специфическим ангинам у детей относят поражения миндалин, обусловленные специфической флорой – возбудителями гонореи, микоплазмоза, хламидиоза, кандидоза и др. Течение ангины у детей может быть острым, часто рецидивирующим и хроническим.
В зависимости от характера изменения миндалин, среди клинических форм ангины у детей встречаются следующие: катаральная, фолликулярная, лакунарная, фибринозная, флегмонозная и гангренозная.
- При катаральной ангине у детей осмотр зева выявляет увеличение и гиперемию миндалин, а также небных дужек. Гнойный налет отсутствует; на фоне рыхлого и десквамированного эпителия определяется тонкий слой серозного белесоватого налета. Микроскопически выявляется густая инфильтрация эпителия миндалин лимфоцитами и нейтрофилами.

- Признаком фолликулярной ангины у детей служат просвечивающие через эпителиальный покров миндалин гнойные точечные фолликулы величиной до 3 мм («картина звездного неба»). Морфологические изменения в паренхиме миндалин (полнокровие, гиперемия) более выражены; гнойные фолликулы представляют собой лейкоцитарные инфильтраты с явлениями некроза.
- Лакунарная ангина протекает с наличием линейного гнойного налета желтоватого цвета, расположенного в лакунах между долями миндалин. Поверхность миндалин ярко гиперемирована и отечна; островки налета в устьях лакун склонны к объединению и образованию широких сливных гнойных очагов. При микроскопическом исследовании обнаруживаются множественные изъязвления эпителия, лейкоцитарная инфильтрация слизистой, гнойное расплавление фолликулов, тромбозы мелких сосудов.
- При фибринозной ангине у детей миндалины покрываются пленчатым белесым полупрозрачным налетом.
- Флегмонозная ангина встречается редко; сопровождается гнойным расплавлением участка миндалины и формированием интратонзиллярного абсцесса (обычно одностороннего).

- При гангренозной ангине имеет место язвенно-некротическое изменение эпителия и паренхимы миндалин. При осмотре зева на миндалинах выявляется беловато-серый налет, содержащий в себе большое количество бактерий, лейкоцитов, некротизированную ткань, фибрин. После размягчения и отторжения налета обнажаются язвы с неровными краями. Распространенный некротический процесс может осложниться разрушением, а в дальнейшем – рубцеванием мягкого неба и линии глотки.
- Некротическая ангина наблюдается при остром лейкозе у детей, дифтерии, скарлатине.
Симптомы ангины у детей
Ангина у ребенка протекает тяжелее, чем у взрослого: с более высокой температурой, выраженной интоксикацией, частыми осложнениями. У детей возможен последовательный переход одной формы ангины в другую (катаральной в фолликулярную, затем в лакунарную) или непрогрессирующее течение.
Для катаральной ангины у детей характерно острое начало с чувства першения, жжения, сухости и боли в горле, усиливающейся при глотании. Температура тела повышается до 38-39 °С, дети вялые, жалуются на недомогание и головную боль. Язык сухой, покрыт белесым налетом; регионарные лимфоузлы могут быть незначительно увеличены и слегка болезненны. Катаральная ангина у детей обычно продолжается 5-7 дней.
Температура тела повышается до 38-39 °С, дети вялые, жалуются на недомогание и головную боль. Язык сухой, покрыт белесым налетом; регионарные лимфоузлы могут быть незначительно увеличены и слегка болезненны. Катаральная ангина у детей обычно продолжается 5-7 дней.
При фолликулярной ангине у детей ярко выражены признаки интоксикации: слабость, апатия, отсутствие аппетита, артралгии, головная боль. Имеет место высокая лихорадка с ознобами, рвотой, помрачением сознания, судорогами. Типична сильная боль в горле, нередко с иррадиацией в ухо, вынуждающая ребенка отказываться от еды и питья. Симптомы фолликулярной ангины у детей нарастают в течение 2-х суток; на 3-4 день наступает улучшение, связанное с очищением поверхности миндалин; однако боль при глотании сохраняется еще 2-3 суток. Клиническое выздоровление ребенка наступает через 7-10 дней.
Лакунарная ангина у детей также протекает с тяжелым интоксикационным синдромом. Вследствие отечности и инфильтрации миндалин и мягкого неба ребенок с трудом открывает рот, при этом его речь приобретает невнятное звучание, а голос – гнусавый оттенок. Дети жалуются на выраженную боль в горле и неприятный привкус во рту. Регионарные лимфоузлы увеличены и вызывают болезненные ощущения при поворотах головы. Течение лакунарной ангины у детей составляет 10-14 дней.
Дети жалуются на выраженную боль в горле и неприятный привкус во рту. Регионарные лимфоузлы увеличены и вызывают болезненные ощущения при поворотах головы. Течение лакунарной ангины у детей составляет 10-14 дней.
Вирусные ангины у детей сочетаются с респираторными симптомами (ринитом, кашлем), стоматитом, конъюнктивитом, диареей.
Осложнения
Наиболее частыми осложнениями стрептококковой ангины у детей, выступают ревматический эндокардит, неспецифический полиартрит, гломерулонефрит, заглоточный абсцесс. Герпетическая ангина у детей может осложняться серозным менингитом.
Диагностика
При появлении у ребенка температуры и болей в горле следует обратиться к участковому педиатру или детскому отоларингологу. Характерные для ангины объективные признаки детский врач обнаруживает уже при осмотре слизистой зева, пальпации подчелюстных и шейных лимфатических узлов:
 Гнойный налет при ангине легко снимается шпателем, растирается по стеклу и не оставляет кровоточащей поверхности (в отличие от трудноудаляемого налета при дифтерии).
Гнойный налет при ангине легко снимается шпателем, растирается по стеклу и не оставляет кровоточащей поверхности (в отличие от трудноудаляемого налета при дифтерии).Лечение ангины у детей
Легкие и среднетяжелые формы ангины у детей лечатся амбулаторно; при тяжелом течении ангины может потребоваться госпитализация в инфекционное отделение. В лечении ангины у детей важно соблюдение постельного режима и покоя, изоляция больного ребенка, использование индивидуальных предметов ухода (посуды, полотенец), организация щадящего питания и обильного питья.
При бактериальной ангине у детей назначается системная противомикробная терапия препаратами, к которым чувствителен возбудитель (при выделении β-гемолитического стрептококка – пенициллины, макролиды, цефалоспорины, карбапенемы). Наряду с антибактериальной терапией показан прием антигистаминных препаратов, витаминов группы В и аскорбиновой кислоты, иммуномодуляторов.
Важное место при ангине у детей занимает местное лечение: полоскание горла растворами антисептиков и отварами трав (календулы, ромашки, шалфея), распыление в глотку аэрозолей. При вирусной ангине у детей показано назначение противовирусных препаратов, орошение глотки интерфероном.
К хирургическому лечению – вскрытию паратонзиллярного/заглоточного абсцесса прибегают при абсцедирующих осложнениях. В случае рецидивирующего течения ангины у детей определяются показания к тонзиллэктомии.
Прогноз и профилактика
Перенесенная ребенком стрептококковая ангина требует выполнения ЭКГ, исследования в динамике общего анализа мочи и крови, при необходимости – консультации детского ревматолога, детского нефролога, иммунолога. При своевременно начатом и полном лечении ангина у детей заканчивается реконвалесценцией. В противном случае вероятен переход в хронический тонзиллит, развитие регионарных или общих осложнений. Профилактика ангины у детей требует ограничения контакта с инфекционными больными, повышения общей резистентности, санации гнойных очагов, обеспечения полноценного витаминизированного питания.
При своевременно начатом и полном лечении ангина у детей заканчивается реконвалесценцией. В противном случае вероятен переход в хронический тонзиллит, развитие регионарных или общих осложнений. Профилактика ангины у детей требует ограничения контакта с инфекционными больными, повышения общей резистентности, санации гнойных очагов, обеспечения полноценного витаминизированного питания.
Источники
- Острый тонзиллит у детей. Клинические рекомендации.
- Дифференциальная диагностика тонзиллитов у детей/ А.А. Астапов, А.П. Кудин, Н.В. Галькевич. — 2017.
- Острый стрептококковый тонзиллит удетей. Клинические рекомендации. — 2016.
- Дифференциальная диагностика и лечебная тактика при остром тонзиллите (ангине) на современном этапе/ Е.И. Краснова, Н.И. Хохлова, В.В. Проворова, А.Н. Евстропов. — 2018.
- Настоящая статья подготовлена по материалам сайта: https://www.krasotaimedicina.ru/
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Стенокардия Людвига у детей: описание случая и обзор литературы
Обзор
. 2000 30 января; 52 (1): 79-87.
doi: 10.1016/s0165-5876(99)00295-5.
Дж. К. Бритт
1
, Г. Д. Джозефсон, К. В. Гросс
принадлежность
- 1 Отделение отоларингологии – хирургии головы и шеи, Центр медицинских наук Университета Вирджинии, P.O. Box 10008, Шарлоттсвилль, Вирджиния 22906-0008, США.
PMID:
10699244
DOI:
10.
 1016/s0165-5876(99)00295-5
1016/s0165-5876(99)00295-5
Обзор
JC Britt et al.
Int J Pediatr Оториноларингол.
.
. 2000 30 января; 52 (1): 79-87.
doi: 10.1016/s0165-5876(99)00295-5.
Авторы
Дж. К. Бритт
1
, Г. Д. Джозефсон, К. В. Гросс
принадлежность
- 1 Отделение отоларингологии-хирургии головы и шеи, Центр медицинских наук Университета Вирджинии, P.O. Box 10008, Charlottesville, VA 22906-0008, США.
PMID:
10699244
DOI:
10.
 1016/s0165-5876(99)00295-5
1016/s0165-5876(99)00295-5
Абстрактный
Ангина Людвига — быстро прогрессирующий целлюлит, поражающий поднижнечелюстное пространство шеи. Он характеризуется плотным уплотнением подбородочной области и дна рта, что может привести к быстрой обструкции дыхательных путей. Обеспечение проходимости дыхательных путей, антибиотики и разумное хирургическое вмешательство являются основой успешной терапии. Мы представляем случай ангины Людвига у 5-летнего ребенка и предлагаем метаанализ педиатрических случаев ангины Людвига, описанных в литературе за последние 30 лет. Обсуждаются проявления, этиология, лечение и возможные осложнения этого расстройства у детей.
Похожие статьи
Ангина Людвига: клинический обзор.
Шриромпотонг С., Арт-Смарт Т.
Шриромпотонг С. и др.
Eur Arch Оториноларингол. 2003 г., август; 260 (7): 401-3. doi: 10.1007/s00405-003-0588-9. Epub 2003, 13 февраля.
Eur Arch Оториноларингол. 2003.PMID: 12937916
Ангина Людвига: история болезни и обзор.
Спиталник С.Ю., Суков А.
Спиталник С.Дж. и соавт.
J Emerg Med. 1995 г., июль-август; 13(4):499-503. doi: 10.1016/0736-4679(95)80007-7.
J Emerg Med. 1995.PMID: 7594369
Обзор.
Ангина Людвига.
Бакши СС.
Бакши СС.
Арч Дис Чайлд. 2016 июнь; 101 (6): 545. doi: 10.1136/archdischild-2015-310395. Epub 2016 2 марта.
Арч Дис Чайлд. 2016.PMID: 26935250
Аннотация недоступна.
Ангина Людвига — клинический случай.

Нор ГМ.
Ни ГМ.
Med J Малайзия. 1989 г., декабрь; 44 (4): 344-7.
Med J Малайзия. 1989.PMID: 2520046
Ангина Людвига.
Маленький К.
Маленький С.
Dimens Crit Care Nurs. 2004 г., июль-август; 23(4):153-4. дои: 10.1097/00003465-200407000-00003.
Dimens Crit Care Nurs. 2004.PMID: 15273479
Обзор.
Посмотреть все похожие статьи
Типы публикаций
термины MeSH
вещества
Стенокардия — Лечение — NHS
Лечение может помочь остановить приступы стенокардии и снизить риск дальнейших проблем, таких как сердечные приступы.
Большинству людей со стенокардией необходимо принимать несколько лекарств. Хирургическое вмешательство может быть рекомендовано, если лекарства не помогают.
Также важно внести изменения в здоровый образ жизни.
Прочтите о жизни со стенокардией для получения информации об этом
Лекарства
Лекарства для лечения приступов
Если у вас стабильная стенокардия (наиболее распространенный тип), вам дадут лекарство для приема во время приступа стенокардии.
Это называется тринитрат глицерина или GTN. Он выпускается в виде спрея для рта или таблеток, которые растворяются под языком.
Если у вас приступ стенокардии:
- Остановите свои дела и отдохните.
- Используйте свое лекарство GTN.
- Примите еще одну дозу через 5 минут, если первая не помогла.
- Позвоните по номеру 999, чтобы вызвать скорую помощь, если симптомы сохраняются через 5 минут после приема второй дозы.
Вы также можете использовать GTN, чтобы избежать атаки, прежде чем делать что-то вроде упражнений. Вскоре после его использования у вас может появиться головная боль, покраснение или головокружение.
Срок годности таблеток GTN обычно истекает через 8 недель после вскрытия упаковки, после чего их необходимо заменить. Спрей GTN действует намного дольше, поэтому может быть более удобным.
Лекарства для предотвращения приступов
Чтобы избежать новых приступов, вам также необходимо принимать по крайней мере 1 другое лекарство каждый день до конца жизни. Некоторым людям необходимо принимать 2 или более лекарств.
Основными препаратами, используемыми для предотвращения приступов стенокардии, являются:
- бета-блокаторы – для замедления и уменьшения силы сердечных сокращений
- блокаторы кальциевых каналов – для расслабления артерий, увеличения притока крови к сердечной мышце
Если вам нельзя принимать ни одно из этих лекарств, вам могут дать другое лекарство, такое как ивабрадин, никорандил или ранолазин.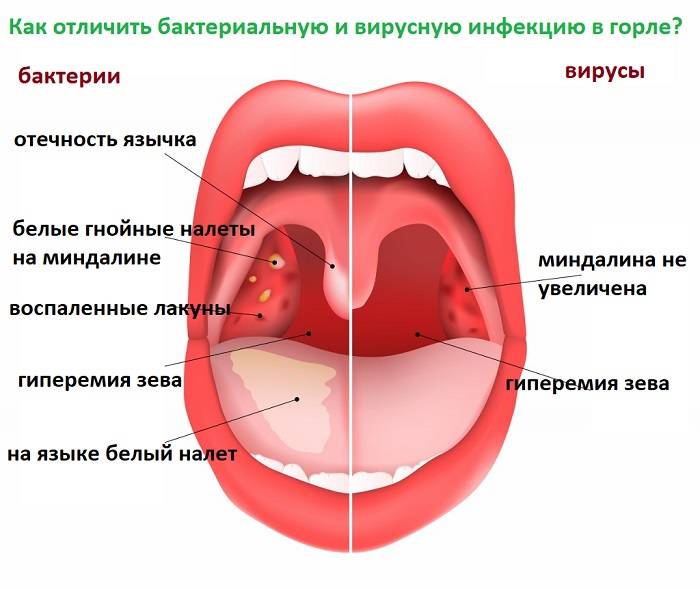
Лекарства для профилактики сердечных приступов и инсультов
Стенокардия является предупредительным признаком того, что вы подвержены более высокому риску серьезных проблем, таких как сердечные приступы или инсульты.
Вам также может понадобиться принимать дополнительные лекарства, чтобы снизить этот риск.
К ним относятся:
- низкая доза аспирина для предотвращения образования тромбов
- статины для снижения уровня холестерина (жиров в крови)
- ингибиторы АПФ для снижения артериального давления
Хирургия
Хирургическое вмешательство может быть рекомендовано, если лекарства не помогают контролировать стенокардию.
Два основных типа операций при стенокардии:
- аортокоронарное шунтирование (АКШ) – участок кровеносного сосуда берется из другой части тела и используется для перенаправления крови вокруг заблокированного или узкого участка артерии
- коронарная ангиопластика и установка стента – суженный участок артерии расширяется с помощью крошечной трубки, называемой стентом
Обе эти операции одинаково эффективны.

