Ангина 4 года чем лечить: Ангина фолликулярная у детей — причины, симптомы, диагностика и лечение фолликулярной ангины у ребенка в Москве в клинике «СМ-Доктор»
Ангина фолликулярная у детей — причины, симптомы, диагностика и лечение фолликулярной ангины у ребенка в Москве в клинике «СМ-Доктор»
ПОЛУЧИТЬ
КОНСУЛЬТАЦИЮ
Содержание:
Описание заболевания
Симптомы
Причины
Мнение эксперта
Диагностика
Лечение
Профилактика
Вопросы
Фолликулярная ангина у детей – инфекционное заболевание, вызванное преимущественно стрептококками, и характеризующееся поражением небных миндалин. Диагностикой и лечением болезни занимается ЛОР-врач.
Описание заболевания
Фолликулярная ангина – это средний по тяжести развития вариант тонзиллита, который может поражать как грудничков, так и подростков 15-18 лет. К патологии одинаково восприимчивы мальчики и девочки. Согласно статистическим данным, данное заболевание встречается у 8-15% детей.
Болезнь характеризуется острым развитием, но при своевременном обращении к врачу сопровождается полным выздоровлением в 90-92% случаев.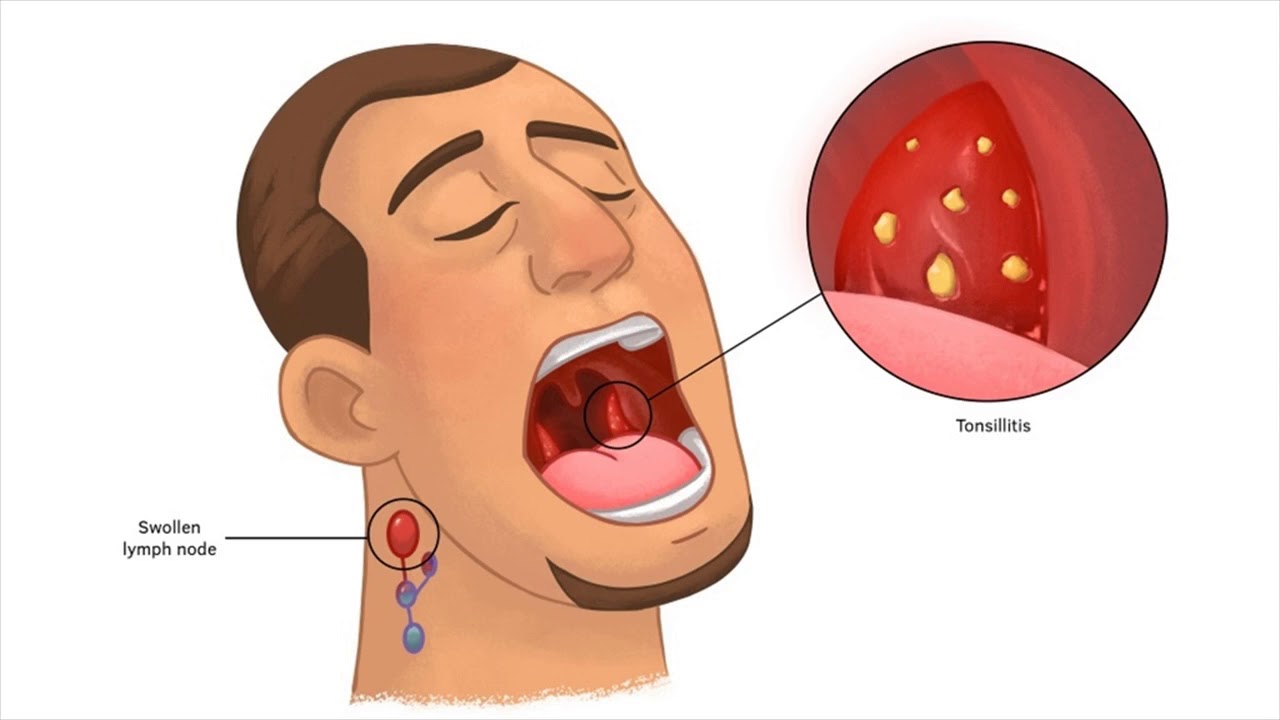 Опасность заболевания кроется в возможных осложнениях:
Опасность заболевания кроется в возможных осложнениях:
- Острая ревматическая лихорадка. При поражении сердечно-сосудистой системы страдает клапанный аппарат сердца. Развиваются приобретенные пороки, которые при отсутствии лечения меняют сначала внутрисердечную, а потом и системную гемодинамику пациента.
- Образование паратонзиллярных абсцессов. В области небных миндалин формируются гнойники разных размеров, которые являются источником инфекции и могут стать причиной проникновения патогенных бактерий в оболочки мозга (с током крови).
- Инфекционный артрит. Бактерии из небных миндалин по сосудистому руслу проникают в полость суставов. Там они создают очаги локального воспаления, вызывают боль, уменьшают объем свободных движений ребенка.
- Нефрит. Поражение почек является нечастым осложнением (до 6-7% случаев). Оно характеризуется образованием очага хронической инфекции в почках, который не всегда удается устранить полностью.
При проникновении микроорганизмов в оболочки головного мозга ребенка развивается менингит. Болезнь напрямую угрожает жизни пациента и требует госпитализации в отделение интенсивной терапии.
Поэтому каждый эпизод фолликулярной ангины должен быть под контролем врача. Госпитализация ребенку нужна не всегда. Однако важно, чтобы специалист оценил состояние и определил дальнейшую терапевтическую тактику.
Симптомы фолликулярной ангины у детей
Фолликулярная ангина, как и большинство других форм тонзиллита, дебютирует с боли в горле (такая картина наблюдается в 80% случаев). Дискомфорт возникает остро – в первые сутки после воздействия провоцирующего фактора. Интенсивность боли варьирует от легкой до тяжелой. Это зависит от индивидуальных особенностей организма ребенка, агрессивности микроорганизмов и активности иммунной системы.
Сопутствующие симптомы фолликулярной ангины у детей:
- Лихорадка с повышением температуры тела до 38-39оС.
- Нарушение глотания. Из-за боли в горле ребенку трудно есть и даже пить. Груднички часто отказываются от груди, постоянно плачут.

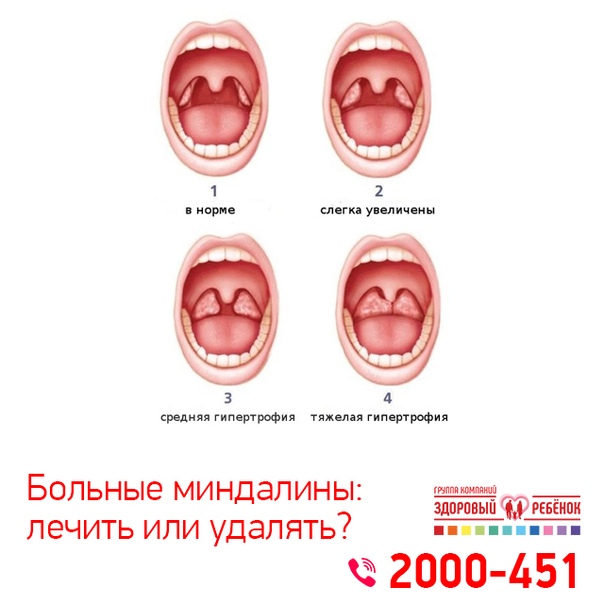
- Увеличение небных миндалин в размерах с появлением гиперемии слизистой.
- На поверхности миндалин образуются очаги серо-белого налета. При дотрагивании они легко снимаются ватной палочкой.
- Лимфаденит – увеличение в размерах близлежащих лимфатических узлов.
- Общая слабость, капризность, нарушение нормального сна.
Фолликулярная ангина характеризуется чередованием эпизодов выраженной слабости, которые совпадают с повышением температуры, и нормальным самочувствием пациента. Госпитализация детей с этим заболеванием проводится при резком ухудшении состояния или стойкой лихорадке, не поддающейся лечению жаропонижающими препаратами в домашних условиях.
Причины фолликулярной ангины у детей
Небные миндалины – это первый барьер для различных микроорганизмов, которые проникают в дыхательные пути пациента. Они представляют собой скопления лимфоидной ткани, богатой иммунными клетками, защищающими человека от бактерий и вирусов.
Фолликулярная ангина – результат «поломки» функции небных миндалин. Это может произойти либо на фоне массивного заражения микроорганизмами, либо при уже имеющемся иммунодефиците. Как в одном, так и в другом случае бактерии и вирусы (чаще всего стрептококки группы А) проникают в лимфоидную ткань и начинают размножаться. Миндалины превращаются из защитного органа в источник инфекции, которая с током крови может проникать в различные органы.
В основе заболевания лежит локальный воспалительный процесс. На фоне расширения сосудов происходит покраснение миндалин и увеличение их в размерах. Серо-белые пленки – результат жизнедеятельности микроорганизмов. Увеличение их количества – неблагоприятный признак, указывающий на прогрессирование болезни.
Факторы, которые создают условия для более легкого проникновения бактерий и вирусов в небные миндалины – это:
- Наследственная предрасположенность.
- Переохлаждение – локальное и системное.
- Врожденный или приобретенный иммунодефицит.

- Обострение хронических заболеваний других внутренних органов (холецистит, панкреатит, пиелонефрит).
- Нарушения обмена веществ (сахарный диабет, ожирение).
- Хронические процессы в околоносовых пазухах ребенка (гайморит, фронтит, этмоидит), отит, множественные кариозные зубы.
Фолликулярная ангина у детей редко является первичной. Болезнь чаще возникает на фоне уже перенесенной катаральной формы заболевания.
Мнение эксперта
Фолликулярная ангина – распространенное заболевание среди детей. При своевременном обращении за помощью болезнь с успехом можно победить даже в домашних условиях, соблюдая рекомендации врача. Но обращаться к отоларингологу нужно как можно раньше. В 20-30% случаев патология очень быстро прогрессирует в более опасные варианты тонзиллита. Это связано с реактивностью детского организма и может повлечь за собой развитие угрожающих жизни ребенка осложнений.
Диагностика фолликулярной ангины у детей
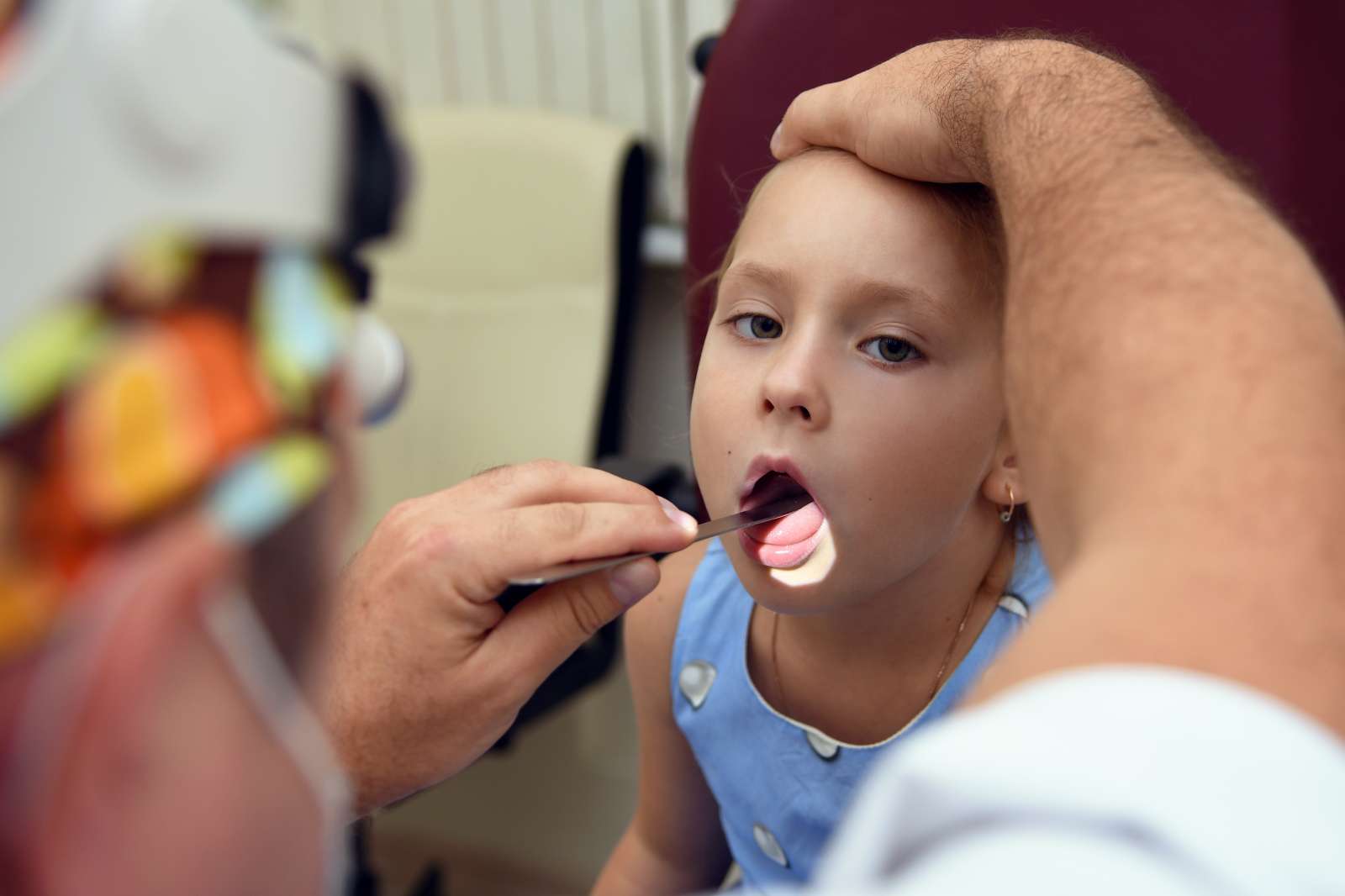
Поставить диагноз «фолликулярная ангина» для ЛОР-врача не составляет труда. На первичной консультации врач оценивает общее состояние, собирает анамнез заболевания, анализирует жалобы пациента и его родителей.
На первичной консультации врач оценивает общее состояние, собирает анамнез заболевания, анализирует жалобы пациента и его родителей.
После этого в обязательном порядке проводится фарингоскопия. С помощью источника света и специального зеркала ЛОР осматривает ротоглотку, небные миндалины. При их увеличении и наличии типичных серо-белых налетов устанавливается диагноз фолликулярной ангины.
Для оценки степени тяжести заболевания и выявления возможных сопутствующих заболеваний проводится комплексное обследование:
- Общий и биохимический анализ крови. На основе результатов этих тестов врач определяет выраженность воспалительного процесса и контролирует функцию печени и почек.
- Посев мазка из небных миндалин на питательную среду. Этот метод позволяет точно установить возбудителя ангины и подобрать оптимальный антибактериальный препарат.
Для выявления возбудителя может также использоваться полимеразная цепная реакция (ПЦР). Методика основана на возможности определения частичек РНК или ДНК патогенных микроорганизмов.
Если выявлены отклонения в работе других органов и систем, ребенка осматривают смежные специалисты (педиатр, окулист, гастроэнтеролог).
Лечение катаральной ангины у детей
Фолликулярная ангина – одна из форм тонзиллита, которая хорошо поддается консервативному лечению. С помощью медикаментозных препаратов в 90-95% случаев удается достичь желаемого результата. Главное – вовремя начать прием правильных лекарств.
Консервативное лечение
Основной целью медикаментозного лечения фолликулярной ангины у детей является «очищение» небных миндалин от патогенных микроорганизмов и усиление иммунной защиты организма. С этой целью в отоларингологии используют следующие группы препаратов:
- Антибиотики. Обязательная группа лекарств. На раннем этапе лечения (до получения результатов посева) традиционно назначаются средства широкого спектра действия. Это позволяет эффективно уничтожать бактерии, даже еще не установив точного возбудителя.
- Полоскание и орошение полости ротоглотки местными антисептиками.
 Чаще всего это водный раствор йода, различные спреи с анестетиками, которые помогают уменьшить выраженность болевого синдрома у ребенка и улучшить глотание.
Чаще всего это водный раствор йода, различные спреи с анестетиками, которые помогают уменьшить выраженность болевого синдрома у ребенка и улучшить глотание. - Нестероидные противовоспалительные препараты (НПВП). Назначают для подавления чрезмерного воспалительного ответа и снижения температуры тела ребенка.
Рекомендуется употребление витаминных комплексов для усиления защитных сил.
Хирургическое лечение
Оперативные вмешательства при фолликулярной ангине могут быть показаны при образовании гнойников в области небных миндалин. Паратонзиллярные абсцессы опасны разрывом с проникновением гноя в сосуды, питающие головной мозг. Поэтому их вскрывают, удаляют содержимое и дренируют рану.
Профилактика катаральной ангины у детей
Специфической профилактики фолликулярной ангины у детей не существует. Рекомендуется избегать переохлаждений, полноценно питаться, исключить контакты с больными сверстниками. В случае частых эпизодов ангины обязательно нужно проконсультироваться с врачом.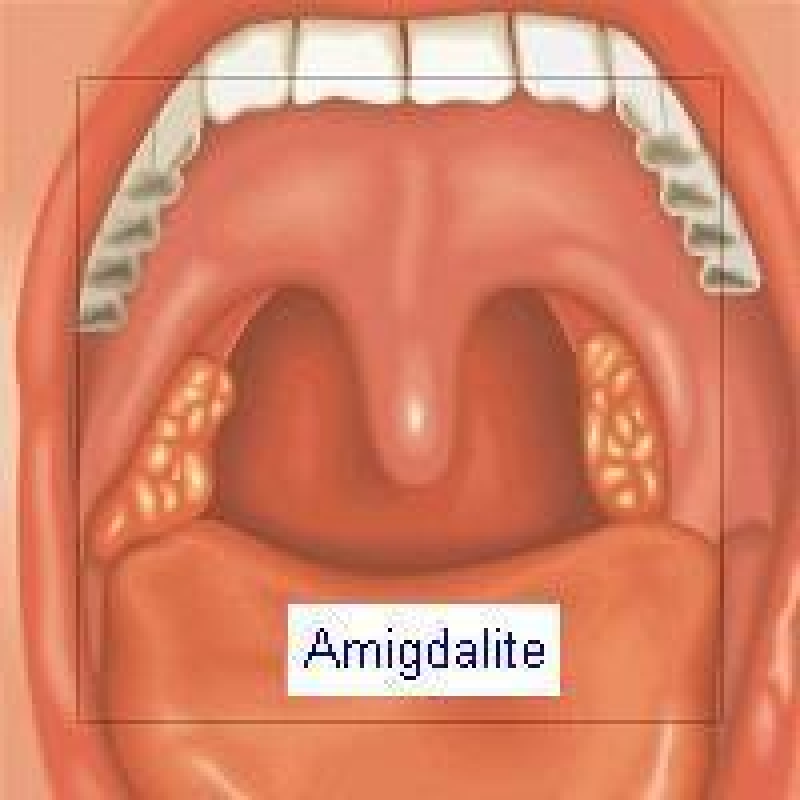 Иногда единственным вариантом решения проблемы является полное удаление миндалин (тонзиллэктомия).
Иногда единственным вариантом решения проблемы является полное удаление миндалин (тонзиллэктомия).
Вопросы
- Какой врач занимается лечением фолликулярной ангины у детей?
Выявлением и лечением фолликулярной ангины у детей занимается отоларинголог. - Можно ли самостоятельно лечить ангину?
Самостоятельный выбор препаратов при фолликулярной ангине у детей до 3-4 лет крайне нежелателен. Из-за раннего возраста многие лекарства не могут использоваться в адекватных дозах. Это ведет к неправильному лечению. Побороть ангину в домашних условиях можно. Однако во всех случаях требуется очная консультация отоларинголога. Это поможет избежать развития серьезных осложнений. - Помогает ли народная медицина при фолликулярной ангине?
Средства народной медицины могут оказывать положительное влияние при наличии ангины. Однако нужно учитывать, что при высокой температуре тела и выраженных признаках интоксикации антибактериальные препараты должны назначаться в 100% случаев. Получается, что при фолликулярной ангине без народной медицины обойтись можно, но без антибиотиков нельзя. Поэтому в большинстве случаев отоларингологи не рекомендуют применение нетрадиционных подходов из-за риска потери драгоценного времени.
Получается, что при фолликулярной ангине без народной медицины обойтись можно, но без антибиотиков нельзя. Поэтому в большинстве случаев отоларингологи не рекомендуют применение нетрадиционных подходов из-за риска потери драгоценного времени. - Вредят ли анестетики в спреях детям?
Обезболивающие компоненты в составе антисептических спреев содержатся в минимальных дозах. Они представляют собой наружные анестетики, разрешенные к применению в педиатрической практике. Поэтому для облегчения боли при фолликулярной ангине подобные спреи могут применяться в комплексном лечении.
Источники
- Клинические рекомендации (протокол лечения) оказания медицинской помощи детям больным тонзиллитом (острый стрептококковый тонзиллит) ФГБУ НИИДИ ФМБА РОССИИ, ГБОУ ВПО КрасГМУ им. проф. В.Ф.Войно-Ясенецкого МЗ РФ, МБУЗ ГДКБ №1 (г.Красноярск).
- Современные возможности антибактериальной терапии у детей с хроническими тонзиллитами. / Е.
 П. Карпова, М.П. Божатова. // Русс. Медицинский журн. – 2010. – Т. 18, №1. – С. 8-10.
П. Карпова, М.П. Божатова. // Русс. Медицинский журн. – 2010. – Т. 18, №1. – С. 8-10. - Острые тонзиллиты в детском возрасте: диагностика и лечение. /В.К. Таточенко, М.Д. Бакрадзе, А.С. Дарманян. // Фарматека. — 2009. — № 14. — С. 65-69.
Врачи-отоларингологи:
Детская клиника м.Марьина Роща
Мосина Екатерина Ивановна
Детский отоларинголог, врач высшей категории
Игнатенко (Цивилёва) Елена Васильевна
Детский отоларинголог, детский отоларинголог-сурдолог, оперирующий специалист
Степанова Светлана Михайловна
Детский отоларинголог, врач высшей категории
Гнездилова Юлия Валерьевна
Детский отоларинголог, оперирующий специалист
Шишков Руслан Владимирович
Детский отоларинголог, детский онколог, оперирующий специалист, врач высшей категории, профессор, д.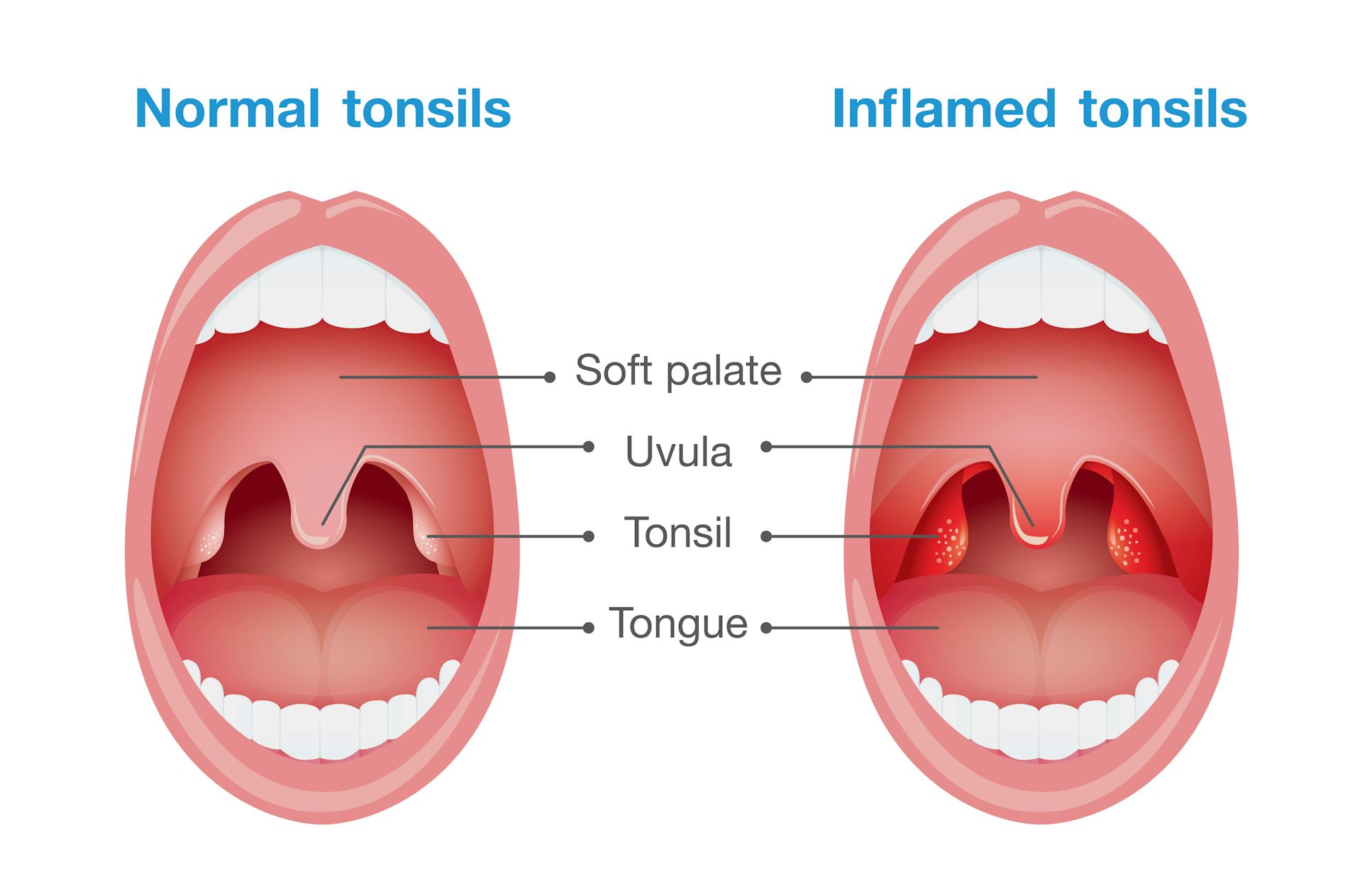 м.н.
м.н.
Горшков Степан Вячеславович
Детский отоларинголог, оперирующий специалист
Казанова Анна Владимировна
Детский отоларинголог, оперирующий специалист, врач высшей категории, кандидат медицинских наук
Записаться
на прием
Детская клиника м. Войковская
Войковская
Записаться
на прием
Детская клиника м.Новые Черемушки
Записаться
на прием
Детская клиника м.Тимирязевская
Детская клиника м.Текстильщики
Записаться
на прием
Детская клиника м. Молодежная
Молодежная
Записаться
на прием
Детская клиника м.Чертановская
Записаться
на прием
Детская клиника м.ВДНХ
Записаться
на прием
Детская клиника в г.Солнечногорск, ул. Красная
Записаться
на прием
Записаться на прием
Мы гарантируем неразглашение персональных данных и отсутствие рекламных рассылок по
указанному вами телефону. Ваши данные необходимы для обеспечения обратной связи и
Ваши данные необходимы для обеспечения обратной связи и
организации записи к специалисту клиники.
Лечение ангины у детей в домашних условиях
Если случилась ангина у ребенка, лечение в домашних условиях возможно, но только с разрешения врача и под его строгим наблюдением. В обязательном порядке нужно учитывать процесс протекания болезни. Не следует ограничиваться только народными методами лечения, так как терапия ангины должна быть комплексной.
Если симптомы ангины не становятся менее выраженными на третий день после начала лечения, нужно вызвать врача повторно. Если ребенку до 3 лет, то ему обязательно нужно лечиться в больнице, под присмотром медперсонала.
Медикаменты при лечении ангины в домашних условиях
Во времена бабушек бытовало мнение, что лечение ангины у детей в домашних условиях не обойдется без смазывания горла йодом или раствором Люголя. Однако сейчас известно, что такие средства разрушают защитный слой слизистой, то есть микробы получают возможность проникнуть в миндалины. Кроме того, нередко оказывается, что у ребенка на йод аллергия. Поэтому лучше обрабатывать детское горло различными спреями и аэрозолями (это может быть Ингалипт, Гексорал и др.).
Кроме того, нередко оказывается, что у ребенка на йод аллергия. Поэтому лучше обрабатывать детское горло различными спреями и аэрозолями (это может быть Ингалипт, Гексорал и др.).
Как лечить ангину в домашних условиях ребенку, если его мучает сильная лихорадка? Нужно помнить, что высокая температура является защитной реакцией организма и знаком, что он борется с инфекцией. Если температура выше 38 градусов не поднялась, сбивать ее не стоит. Если же она превысит эту отметку, то возникнет необходимость в жаропонижающем. Эффективность парацетамола при ангине относительно невелика, так что лучше дать ребенку нурофен.
Антибиотики при лечении детей
При такой проблеме, как ангина у ребенка, лечение в домашних условиях практически всегда проходит с применением антибиотиков. При фолликулярной и лакунарной форме заболевания такие препараты назначаются абсолютно всем детям независимо возраста. Если ангина катаральная, то иногда допускается лечение без антибиотиков (при условии, что ребенку больше 3 лет и сопутствующие осложнения отсутствуют).
Обычно лечение начинается со средств широкого спектра действия, то есть пенициллинов или цефалоспоринов. Стандартная длительность приема составляет от пяти до семи дней. Лекарственную форму выбирают в зависимости от возраста ребенка. Для совсем маленьких детей антибиотики выпускают в виде порошка, из которого дома можно приготовить суспензию, или сиропа с приятным вкусом.
Если лекарство не дает эффекта на вторые сутки, его заменяют препаратом другой группы (то есть из макролидов). При этом курс лечения увеличивают до десяти дней. Общее состояние в большинстве случаев существенно улучшается на вторые-четвертые сутки. Однако если в этот период прекратить прием лекарства, возможно обострение болезни.
Важно, чтобы назначением антибиотиков занимался опытный лечащий врач. А помочь найти наиболее выгодные предложения и забронировать лекарства по скидочной цене в аптеках рядом с вами может наш сервис DOC.ua.
Полоскания горла при ангине
Если регулярно полоскать больное горло, то выздоровление наступит быстрее. Детям при ангине подходят следующие средства:
Детям при ангине подходят следующие средства:
- сода;
- фурацилин;
- марганцовка;
- лекарственные растения (эвкалипт, шалфей, ромашка, календула).
Классическим средством от болей в горле является раствор соды питьевой. На 200-250 мл воды обычно берется 5 грамм. Полоскать горло ребенку нужно не меньше 5 раз в день, а лучше 8.
Чтобы приготовить солевой раствор для полоскания, на стакан кипяченой воды нужно взять одну чайную ложку соли. Для приготовления лечебного раствора марганцовки следует на полстакана воды взять столько кристаллов, чтобы окрас получился бледно-розовым.
Можно залить 20 грамм луковой шелухи водой в количестве 500 мл, прокипятить несколько минут и настоять 3 часа. Для приготовления эффективного противовирусного полоскания нужно измельчить 100 грамм чеснока, залить половиной стакана воды и настоять 5 часов. Полоскать горло необходимо теплым настоем. Также для полоскания подходят имбирный чай и раствор прополиса.
Питание при лечении ангины
Так как лечение ангины у детей в домашних условиях подразумевает постоянное употребление большого количества напитков, подбирать их нужно продуманно. Кислое питье, к примеру, клюквенный морс, при этой болезни противопоказано. Оно раздражает горло и способно усилить болевой синдром. Лучше давать ребенку травяные чаи с медом, молоко с маслом, некислые соки, разбавленные водой наполовину.
Кислое питье, к примеру, клюквенный морс, при этой болезни противопоказано. Оно раздражает горло и способно усилить болевой синдром. Лучше давать ребенку травяные чаи с медом, молоко с маслом, некислые соки, разбавленные водой наполовину.
Кормить больного лучше мягкой или перетертой пищей без специй. Основой рациона в период болезни могут стать картофельные супы и пюре, а также паровые котлеты. Необходимо отказаться от грубой пищи: яблок, орешков, сухариков, печенья. Не стоит давать ребенку горячие соусы, сметану, йогурты, а также жареную пищу. Такие продукты раздражают горло, в результате воспаление и боль могут усилиться. Когда ребенку станет лучше, нужно будет обеспечить ему полноценное питание. Основой рациона в этот период должны стать свежие фрукты и овощи, орехи, цельное зерно.
Когда нужно повторно обратиться к врачу
Если осуществляемое с соблюдением всех инструкций лечение не дает эффекта в положенный срок и ребенку становится не лучше, а хуже, то нужно снова обратиться к педиатру.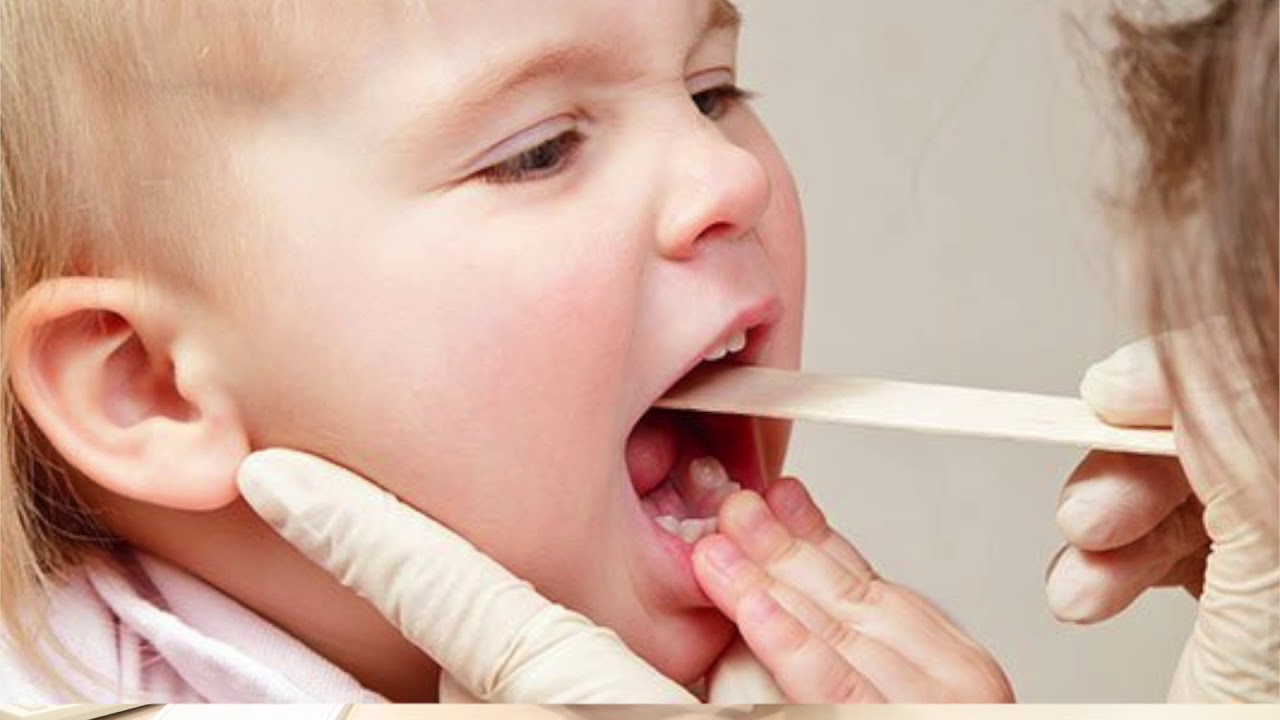 Также его помощь необходима в следующих ситуациях:
Также его помощь необходима в следующих ситуациях:
- у ребенка на теле появляется сыпь, щеки стали красными, язык распух;
- во время сна ребенок начал храпеть;
- в ходе лечения у вас возникают дополнительные вопросы по уходу за больным.
В некоторых ситуациях необходимо вызывать скорую помощь. Делать это нужно, если у ребенка возникают затруднения с дыханием или глотанием, а также сильное слюнотечение. Опасными симптомами являются невнятная речь, увеличение отека либо болевой синдром в области челюсти, проблемы с открытием рта, отсутствие мочеиспускания в течение 12 часов. Также скорую нужно вызывать, если ребенок из-за боли не способен есть или пить.
Последствия ангины
Если не воздействовать на бактериальную инфекцию антибиотиками, она может распространиться на уши либо носовые пазухи. У ребенка возникнут проблемы с дыханием или глотанием.
Последствиями ангины бывают серьезные заболевания, в частности менингит, перитонзиллярный абсцесс, ревматическая лихорадка. Если гной с гланд попадет в легкие, то вследствие инфицирования может развиться пневмония. Осложнения, которые ангина дает на почки, проявляются в виде пиелонефрита.
Если гной с гланд попадет в легкие, то вследствие инфицирования может развиться пневмония. Осложнения, которые ангина дает на почки, проявляются в виде пиелонефрита.
Ангина у детей, симптомы, лечение
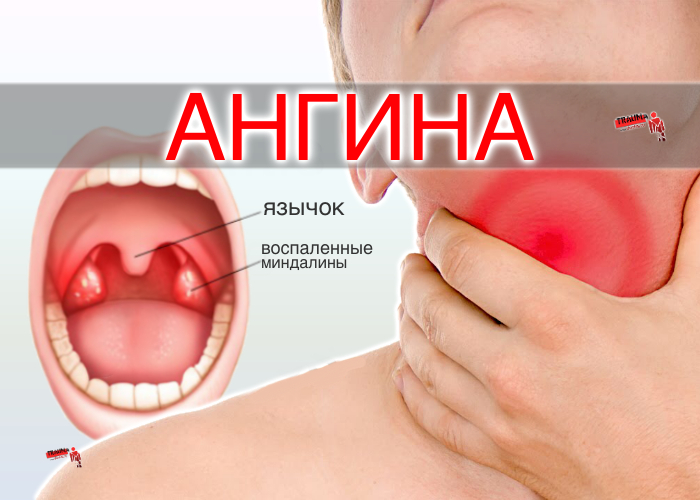
Ангина – инфекционное воспаление миндалин, с развитием общей интоксикацией организма. Вызывают данное заболевание различные микроорганизмы: вирусы, бактерии, грибы.
Самыми часто встречаемыми микробами выступают стрептококки – это бактерии. Они попадают в организм с вдыхаемым воздухом, и в случае недостаточно сильного локального иммунитета, остаются в миндалинах и начинают активно размножаться. При этом токсичные продукты их жизнедеятельности, всасываясь в кровь, вызывают местную и общую воспалительную реакцию организма.
Основные проявления (симптомы) АНГИНЫ:
- боль в горле, усиливающаяся при глотании,
- высокая температура (38, 5 – 39,0 градусов и выше),
- сильная слабость, недомогание – проявления общей интоксикации организма,
- при осмотре — покраснение миндалин, выраженные налёты.
Также необходимо знать, что иммунная система у детей несовершенна. Она постепенно созревает и становится сильнее. При встрече с различными вирусами, бактериями иммунная система определенным образом «тренируется», но это происходит медленно, весь период взросления.
Не менее часто поражение миндалин осуществляется респираторными вирусами. Клинические проявления болезни очень схожи со стрептококковой ангиной, но имеются характерные отличия. Определить их может только опытный доктор. Так же помогает в диагностике специфический тест – стрептатест. Этот тест проводится врачом на приеме, готовность результата в течение 5-7 минут.
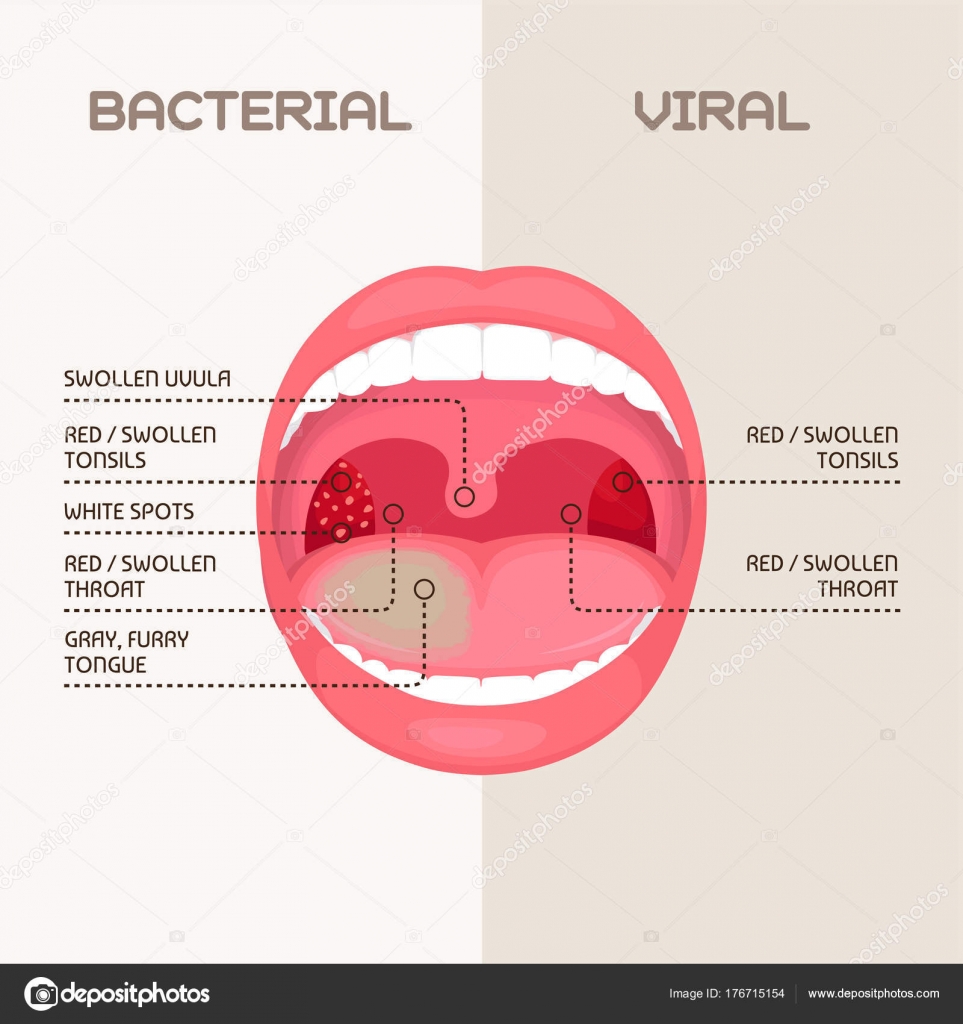
В случае бактериальной (стрептококковой) ангины применение антибиотиков оправдано, в случае вирусного поражения миндалин применение антибиотиков не показано, назначаются противовирусные препараты.
Выраженное воспаление миндалин развивается и при вирусном и при бактериальном поражениях миндалин.
Применение местных процедур значительно ускоряет процесс выздоровления и профилактирует такие осложнения как паратонзиллярный абсцесс, флегмона и т. д.
д.
Процедуры для лечения АНГИНЫ:
1) Ультразвуковое орошение слизистой (РОСА) горла, миндалин с антисептическими лекарствами (диоксидин, мирамистин, хлоргексидин), а также с озонированным физиологическим раствором, который является природным антибактериальным и противовирусным средством.
«ЭКСТРЕННАЯ ПОМОЩЬ при АНГИНЕ!» – так написано в руководстве к ультразвуковому аппарату РОСА.
2) Тубус-кварц или УФО (ультрафиолетовое облучение) — применение ультрафиолета на слизистую глотки и миндалин.
Всем известны лечебные свойства ультрафиолета — противомикробный, противовирусный и противовоспалительный эффекты.
Как правило эти процедуры назначает врач курсом от 3 до 7 (10) процедур.
В любом случае необходимо помнить, что своевременное и комплексное начало лечения в значительной степени снижает риск возникновения серьёзных осложнений со стороны суставов, почек, сердца.
Лечение ангины у ребенка в домашних условиях
Во рту человека есть органы, которые входят в состав иммунной системы – миндалины. Они предназначены для того, чтобы защищать организм от патогенов, сдерживать их размножение и активность. И если в миндалинах протекает острый инфекционно-воспалительный процесс, это состояние называется ангиной.
Они предназначены для того, чтобы защищать организм от патогенов, сдерживать их размножение и активность. И если в миндалинах протекает острый инфекционно-воспалительный процесс, это состояние называется ангиной.
Ангина у ребенка, причины и лечение
Причины начала развития ангины у детей:
- Заражение от больного человека воздушно-капельным путем.
- Контактное и алиментарное (напитки, еда) заражение.
- Негативное воздействие на организм (переохлаждение, стрессы, большая нагрузка) и, как следствие, снижение иммунитета. А также активизация патогенов, которые в норме присутствуют в ротовой полости (бактерии, вирусы, грибки).
- Аутоинфицирование – то есть самозаражение организма, при котором патогены попадают в миндалины из зубов, пораженных кариесом или из других очагов инфекции.
Лечение ангины у детей обязательно начинается с визита к педиатру. Только врач может провести дифференциальную диагностику и подтвердить, что у ребенка действительно ангина, а не, к примеру, стоматит. И только врач может назначить правильное этиотропное и симптоматическое лечение. Но родители должны знать, каковы симптомы ангины, какие методы терапии безопасны для детей.
И только врач может назначить правильное этиотропное и симптоматическое лечение. Но родители должны знать, каковы симптомы ангины, какие методы терапии безопасны для детей.
Ангина у детей, симптомы и лечение
Симптомы ангины у ребенка:
- Боль в горле, покраснение, рыхлость слизистой.
- Увеличение гланд в размерах, могут быть заметны гнойные пробки, гнилостный запах изо рта.
- Повышение температуры тела, жар.
- Слабость и другие признаки интоксикации.
- Кашель, першение в горле.
- Боль в ушах, увеличение лимфоузлов под нижней челюстью.
Эти симптомы, в общем-то, характерны для многих заболеваний ЛОР органов. Поэтому и требуется посещение врача. Для диагностики ангины может понадобиться сдать анализ на бакпосев, чтобы точно установить возбудителей болезни.
Ангина у детей – лечение в домашних условиях
Лечение ангины должно быть комплексным. То есть сочетать применение препаратов, которые будут воздействовать на причину заболевания, и препаратов для снижения выраженности симптомов, облегчения состояния ребенка.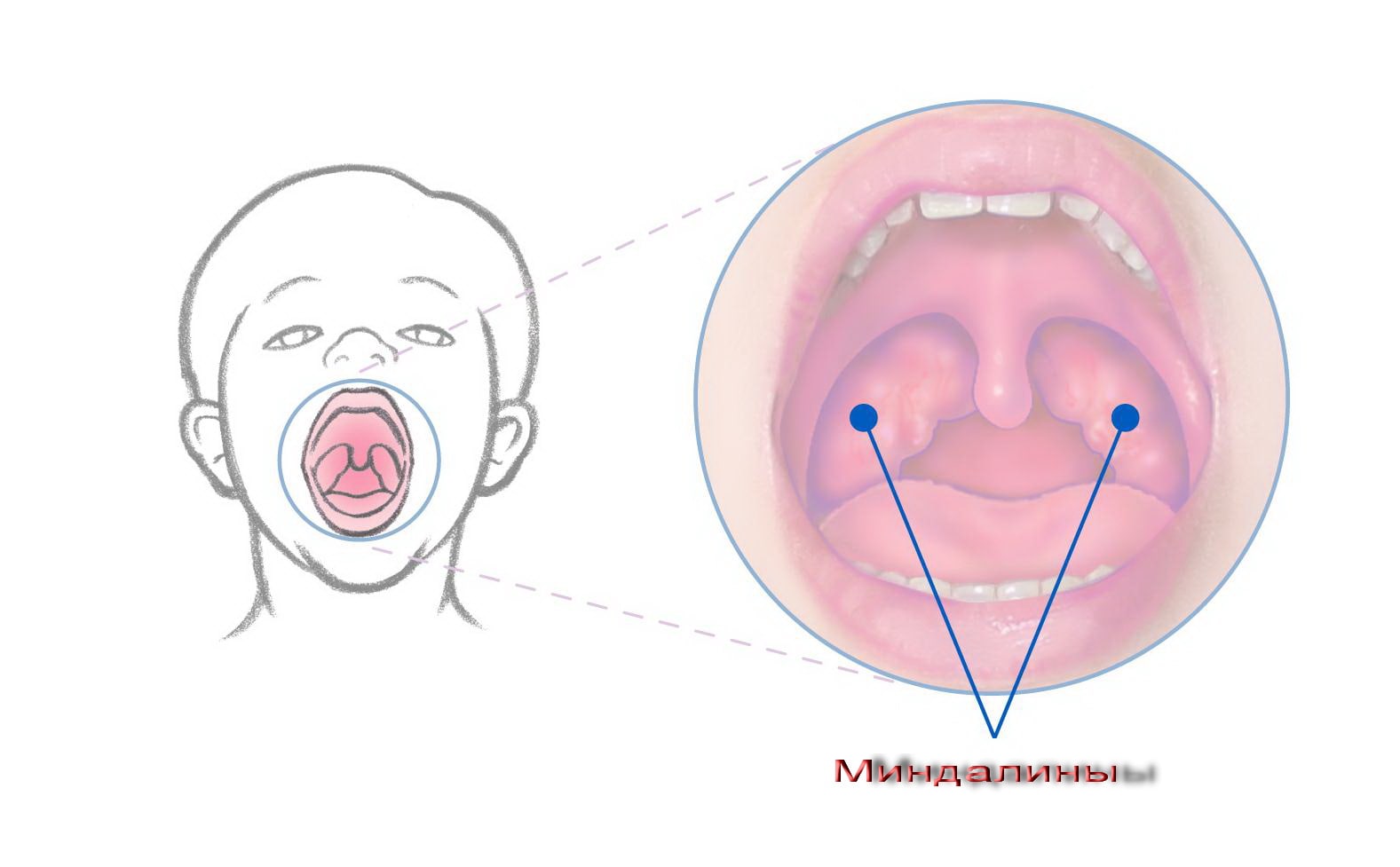
- Антибиотики, противовирусные или антимикозные препараты (строго по назначению врача).
- Иммуностимуляторы (Анаферон, Виферон, эхинацея).
- Жаропонижающие (Нурофен чередуют с Парацетомолом).
- Противовоспалительные и антисептики (Люголь, Аква Марис, Тантум Верде, Ингалипт, Хлорофиллипт, Стрепсилс).
- Полоскания отварами лекарственных трав (ромашка, календула).
- Общие рекомендации – постельный режим, обильное питье, щадящая диета, создание оптимального микроклимата в комнате.
Не менее эффективным методом лечения ангины у детей считается физиотерапия, к примеру, облучение ротовой полости ультрафиолетом. УФ-излучение обладает мощными дезинфицирующими свойствами. Поэтому такие компактные аппараты для УФО, как Квазар, который можно использовать в домашних условиях, помогают значительно ускорить выздоровление ребенка.
Ангина у ребенка – причины, симптомы и лечение
Тот, кто думает, что ангина бывает только одного вида и лечится одинаково, тот не нюхал пороха.
Ангина ангине рознь. При каждом воспалении горла и миндалин виноват свой микроб, и на каждый вид ангины есть свое лекарство.
Бактериальная ангина
Болит горло так, что больно открыть рот и проглотить слюну. Миндалины поменяли цвет на ярко- красный, и увеличился размер миндалин. На миндалинах налеты белого и серого цвета. Температура высокая. Это бактериальная ангина. Провокатором такой ангины является золотистый стафилококк. Но чтоб не ошибиться, надо бы сдать анализ крови и взять посев из зева. Правильное лечение – и уже на 2–3 день ребенок веселый и бодрый.
Вирус Эпштейна — Барр
Температура высокая, нос заложен, а горло при этом не болит, да и миндалины почти обычного цвета, но сильно увеличились в размерах. На миндалинах толстый слой наложений. Иногда появляется сыпь на всем теле пятнами. На шее видны увеличенные лимфоузлы. Порой увеличиваются размеры печени и селезенки, что может привести к их разрыву. Ребенок вялый. Такую ангину вызывает злой вирус под названием Эпштейна – Барр. Чтобы не было сомнений, у ребенка исследуют ПЦР крови на вирус Эпштейна – Барр и клинический анализ крови из пальчика. Проводят УЗИ печени, селезенки и лимфоузлов.
Чтобы не было сомнений, у ребенка исследуют ПЦР крови на вирус Эпштейна – Барр и клинический анализ крови из пальчика. Проводят УЗИ печени, селезенки и лимфоузлов.
Мононуклеарная ангина
Мононуклеарную ангину детский врач может вылечить и без антибиотиков. Достаточно только лекарств, которые воздействуют на вирус Эпштейна – Барр и помогают легче перенести заболевание. Антибиотик назначают только при наличии осложненного течения инфекционного мононуклеоза. Но только не пенициллинового ряда. Иначе леопардовой сыпи по всему телу не избежать. Мононуклеарная ангина лечится за 7 дней. Уже на 5 день ребенку легче при своевременно начатом лечении.
Герпетическая ангина
Бывает герпетическая ангина. Горло болит, во рту много мелких язвочек. Температура высокая. Анализ крови поможет врачу правильно поставить диагноз и подобрать лечение. Вирусная ангина лечится за 5 дней. Врач наблюдает, чтобы не было осложнений.
Любая ангина опасна осложнениями. И чтобы их избежать, надо строго соблюдать рекомендации врача. После ангины следует сдать кровь и мочу на анализ и сделать ЭКГ.
После ангины следует сдать кровь и мочу на анализ и сделать ЭКГ.
Ангина у детей — Рассказовская ЦРБ
Классификация
По характеру поражения, различают такие типы этого недуга у детей:
Следует отметить, что в некоторых источниках катаральную ангину рассматривают как острый фарингит.
Также принято рассматривать классификацию ангины у детей, отталкиваясь от типа возбудителя:
- бактериальная;
- вирусная;
- грибковая.
Катаральная ангина
Катаральная ангина считается самой лёгкой формой этого типа патологии. Характеризуется покраснением и отёчностью миндалин. Если лечение будет начато своевременно, полное выздоровление наступает через неделю. В противном случае недуг переходит в более сложную стадию.
Фолликулярная ангина
В этом случае на слизистой оболочке дыхательных путей образуется гнойничковая сыпь. Миндалины увеличиваются и отекают. Так же, как и в случае с катаральной ангиной, при адекватном лечении наступает полное выздоровление через 1–1,5 недели.
Язвенно-плёночная форма
Самая сложная форма ангины. Характеризуется тяжёлой клинической картиной, нередко дополняется другими заболеваниями. Миндалины увеличенные, на них образуется рыхлая плёнка с накоплением гноя.
При такой форме развития патологического процесса практически всегда наступает общая интоксикация организма. Нередко язвенно-плёночная форма ангины стает причиной развития серьёзных осложнений.
Общая симптоматика
Вне зависимости от того, какой именно подтип ангины, клиническая картина практически всегда проявляется одинаково. Начальные симптомы ангины у детей таковы:
- резкое повышение температуры до 39 градусов;
- боль в горле;
- заложенность и боль при глотании даже жидкости;
- боли в мышцах и суставах;
- головная боль без видимой на то причины;
- усталость, «разбитое» состояние;
- лимфатические узлы, которые расположены в подчелюстной области и на шее, увеличены;
- язык обложен белым налётом, иногда с серым оттенком;
- красное горло, увеличенные миндалины.
Кроме этого, общая клиническая картина может дополняться такими признаками:
- практически полное отсутствие аппетита;
- нарушения работы ЖКТ — нестабильный стул, тошнота и рвота;
- сиплый голос у ребёнка;
- капризное состояние, сон ребёнка беспокойный.
При первых же симптомах следует незамедлительно обратиться за медицинской помощью. Лечить такое заболевание самостоятельно, в домашних условиях, детям до года настоятельно не рекомендуется. Ангина у ребёнка в этом возрасте может дать серьёзное осложнение.
Опасность этого заболевания состоит ещё и в том, что осложнения могут проявиться через некоторое время. Поэтому лечение лучше проводить под присмотром врача в стационаре. Лечить ангину в домашних условиях не рекомендуется ещё и потому, что самостоятельно нельзя диагностировать характер возбудителя.
Симптомы ангины
Диагностика
Как правило, дети до года редко направляются на дополнительные диагностические процедуры, так как клиническая картина весьма однозначна.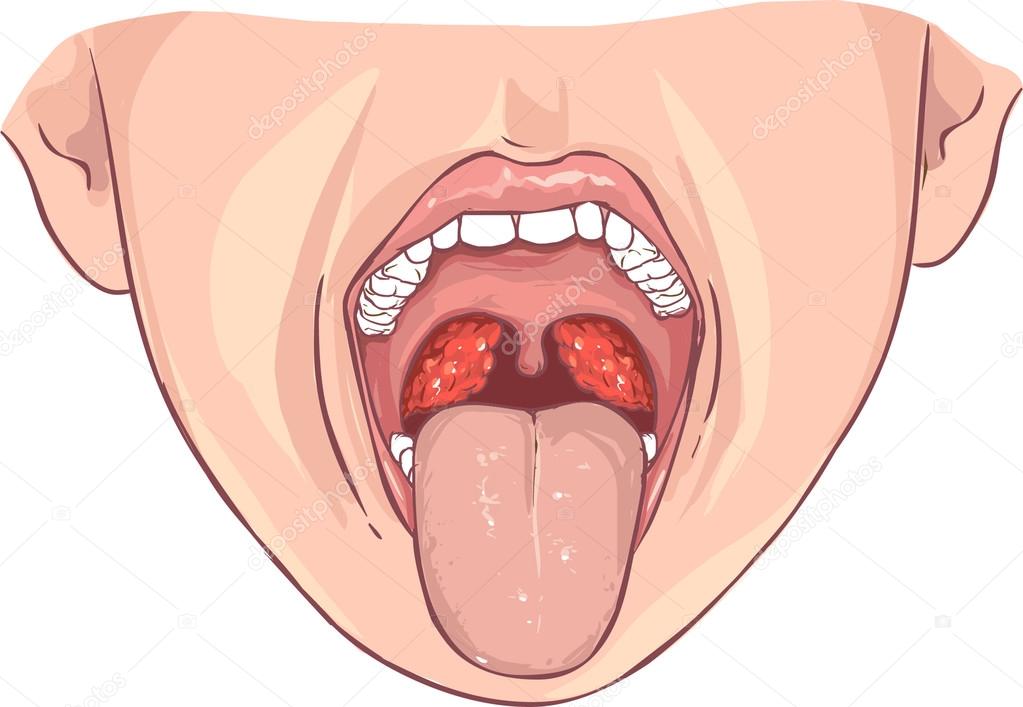 Если таковая необходимость присутствует, то могут проводиться такие дополнительные исследования:
Если таковая необходимость присутствует, то могут проводиться такие дополнительные исследования:
Лечение
Клиницисты отмечают, что лечить ангину у детей до года лучше в стационаре. Это инфекционное заболевание может стать причиной серьёзных осложнений даже у взрослых. Ввиду того, что у ребёнка до года иммунная система слишком ослаблена, не исключение летальный исход.
Основная программа лечения состоит из следующих пунктов:
- обильное питье тёплой жидкости;
- приём прописанных препаратов;
- строгий постельный режим;
- полоскание горла.
Медикаментозная терапия включает в себя приём препаратов такого спектра действия:
- антибиотики;
- антигистаминные;
- жаропонижающие;
- противомикробные вещества.
Антибиотики при ангине у детей прописываются обязательно. Для того чтобы иммунная система не становилась ещё более уязвимой, попутно используется витаминотерапия. Обратите внимание, что антибиотики при ангине у детей должен прописывать только врач. Использовать какие-либо препараты самостоятельно нельзя, так как это может спровоцировать ухудшение ситуации.
Использовать какие-либо препараты самостоятельно нельзя, так как это может спровоцировать ухудшение ситуации.
Кроме приёма медикаментов, следует полоскать горло. Полоскания должны проводиться только тёплыми антисептическими растворами:
- отвар из ромашки;
- фурацилин;
- отвар из сбора шалфея, календулы и ромашки.
Обратите внимание, что сбивать температуру у ребёнка старше 3 лет можно только в том случае, если она превышает 38 градусов. Что касается грудничков, то здесь понижать температуру нужно уже при 38.
Лечение ангины должно проводиться комплексное, даже если недуг будут лечить в домашних условиях. Только в таком случае можно избежать серьёзных осложнений. Использовать одни только народные средства для лечения такого сложного инфекционного заболевания недопустимо.
Возможные осложнения
В случае с ангиной у детей осложнения могут быть как первичные (которые возникают в процессе течения самого заболевания) так и отложенные (развиваются через некоторое время после выздоровления)./GettyImages-517151357-5862589f3df78ce2c3d9eec9.jpg)
К первой группе относятся такие патологические процессы:
Последние два пункта возможны только в том случае, если инфекция попадёт в кровь.
К отложенным осложнениям можно отнести следующие недуги:
Таких серьёзных осложнений можно избежать, если своевременно обратиться за медицинской помощью и начать корректное лечение. Лечить ангину нужно только по предписаниям врача.
После прохождения курса лечения, ребёнок должен регулярно проходить обследование у профильного медицинского специалиста. Также в течение месяца по окончании лечения, следует отказаться от прививок и реакций Манту.
Профилактика
Предотвратить заболевание гораздо проще, чем лечить его. К сожалению, полностью исключить образование ангины у детей невозможно. Однако если соблюдать несложные рекомендации можно существенно сократить риск её развития.
В качестве профилактики ангины у детей хорошо подходят следующие правила:
- следует укреплять иммунную систему ребёнка;
- не допускается переохлаждение, применение в пищу слишком холодного;
- все заболевания нужно лечить до конца и своевременно;
- применение каких-либо лекарственных средств должно осуществляться только по предписанию врача;
- при первых симптомах нужно обращаться за медицинской помощью.

В таком случае, даже если ребёнок заболеет ангиной, можно избежать существенных осложнений.
Врач-оториноларинголог Л.В. Ледова
Литература:
«Практическая оторинолорингология». Клинические рекомендации. Крюков А.И., Пальчун В.Т.
«Руководство по практической оториноларингологии» Пальчун В.Т., Лучихин Л.А., Магомедов М.М., 2011г.
Источник: http://gorlonos.com/ushi/otit/opredelit-i-vylechit-naruzhnyj-u-rebenka.html
Как лечить ангину у детей в домашних условиях
Ангина: Pixabay
Несмотря на распространенность и частоту заболевания детей ангиной, относиться к ней так, будто это обычная простуда, нельзя. Родители могут лечить ангину у детей в домашних условиях только под наблюдением врача, выполняя его рекомендации. Но при этом создают благоприятные для выздоровления ребенка условия, облегчают течение болезни народными средствами.
Но при этом создают благоприятные для выздоровления ребенка условия, облегчают течение болезни народными средствами.
Внимание! Материал носит лишь ознакомительный характер. Не следует прибегать к описанным в нем методам лечения без предварительной консультации с врачом.
Ангина у ребенка: симптомы и признаки
Ангина — острое инфекционное заболевание, вызываемое в большинстве случаев стрептококками и стафилококками, которые поражают миндалины. Толчок к заболеванию — общее или местное переохлаждение, если ребенок долго был на холоде или ел мороженое, пил холодные напитки.
Читайте также
Чем полезны финики для организма
Часто ангина появляется при неполноценном питании, в котором мало витаминов и микроэлементов, а также при переутомлении, недостаточных прогулках на свежем воздухе. Эти факторы ослабляют иммунитет. Причина ангины — воспалительные процессы в других органах, в том числе безобидный на первый взгляд кариес.
Эти факторы ослабляют иммунитет. Причина ангины — воспалительные процессы в других органах, в том числе безобидный на первый взгляд кариес.
Появляется ангина резко, с высокой температурой до 38–40 градусов. Сопровождается характерными симптомами:
- Сильной болью в горле. Ребенок отказывается от еды и даже питья, потому что испытывает болезненность при глотании.
- Слабостью, ознобом. Возможны рвота и понос — так проявляется интоксикация организма.
- Покраснением и отеком глотки. Воспаление часто затрагивает голосовые связки, тогда голос становится хриплым.
- Воспалением лимфоузлов. Различные прогревания в таком случае противопоказаны.
Читайте также
Диета при панкреатите: меню на каждый день
Если на миндалинах появились белые, желтоватые точки или белый налет — это проявления гнойной ангины. Важно отличить ее от дифтерийной, очень опасной и токсичной. Это может сделать только врач после специальных исследований. Поэтому сразу вызывайте доктора и лечите ребенка только по его рекомендациям и назначениям. Врач также решит, лечить ребенка в стационарном отделении или в домашних условиях.
Врач также решит, лечить ребенка в стационарном отделении или в домашних условиях.
Как вылечить ангину у ребенка в домашних условиях
Учитывая бактериальную природу заболевания, лечат ангину только антибиотиками. Выбирать их по своему усмотрению нельзя. Видов ангины много, поэтому правильное назначение антибиотиков — главная задача специалиста. Родителям следует помнить, что прием этих лекарств — не менее недели, даже если улучшение наступило через пару дней. Иначе вы сделаете «прививку» от антибиотиков, организм на них не будет реагировать, а затем каждый раз придется прибегать ко все более сильным препаратам.
Читайте также
Как сформировать женскую аптечку
Некоторые врачи не рекомендуют лечить ангину антибиотиками с первых дней, а назначают их с третьего–четвертого. Предполагается, что в таком случае сразу активизируется иммунитет против заболевания, и в дальнейшем организму будет легче противостоять ему. Но если состояние ребенка тяжелое — с лечением лучше не затягивать.
Назначаются жаропонижающие средства. Их рекомендуют давать больному, если температура превышает 38 градусов. Но в этом подход индивидуальный: у некоторых детей при 38 градусах уже могут начаться судороги, поэтому у них сбивают температуру после 37,5.
Назначают различные спреи и растворы для полоскания горла. Они не влияют на возбудителя болезни, но облегчают боль, потому что увлажняют и смягчают слизистую оболочку, уменьшают отек и сдавливание горла.
Читайте также
Почему появляются прыщи на теле
С этой же целью дают ребенку различные таблетки и леденцы для рассасывания. Хотя у некоторых родителей появилось неприятие этих средств. В леденцы для вкуса добавлены эссенции и другие химические вещества, что затягивает лечение и даже ослабляет горло. Лучше обратитесь к народным средствам.
Народная медицина богата рецептами от болей в горле. Они действительно облегчают состояние больного, но только на фоне медикаментозного лечения:
- Первый и самый простой метод — обильное питье.
 Различные натуральные чаи, отвары с медом и лимоном. Не забывайте только, что они не должны быть очень горячими.
Различные натуральные чаи, отвары с медом и лимоном. Не забывайте только, что они не должны быть очень горячими. - Различные полоскания. Делать их надо 4–6 раз в день. Поэтому меняйте и разнообразьте рецепты. Отвар календулы, чистотела. Раствор соль–сода–йод (по половине чайной ложки и 3 капли йода на полстакана теплой воды). Перекись водорода (чайная ложка на стакан воды). Яблочный уксус (две чайные ложки на стакан). В первый день облегчают боль частые полоскания слабым раствором лимонной кислоты. Разведенный водой сок красной свеклы тоже эффективно снимает воспаление.
- Компрессы. Начинайте с обертывания горла капустным листом, меняйте его каждые два часа. Потом делайте компрессы из сока алоэ, меда и водки (1:2:3).
- Давайте жевать ребенку кусочки сотового меда или прополиса.
Читайте также
Продуло ухо: как помочь народными средствами
Ангина при своевременном и правильном лечении проходит без осложнений. Но если ее не долечить — часто возвращается. Она опасна тяжелыми последствиями, является первопричиной более 100 опасных болезней: ревматизма, поражения почек, сердечных заболеваний.
Она опасна тяжелыми последствиями, является первопричиной более 100 опасных болезней: ревматизма, поражения почек, сердечных заболеваний.
Стоит ли удалять миндалины, в которых часто развивается воспаление? Практика показала, что тогда заболевание коснется других участков носоглотки. Миндалины — это особые фильтры, первый барьер при защите от вирусов и бактерий.
Отнеситесь к ангине у ребенка как к серьезному заболеванию, правильно пролечите ее. Для профилактики закаляйте его организм, укрепляйте иммунитет.
Внимание! Материал носит лишь ознакомительный характер. Не следует прибегать к описанным в нем методам лечения без предварительной консультации с врачом.
Читайте также
Диабет: симптомы и причины
Автор: кандидат медицинских наук Анна Ивановна Тихомирова
Рецензент: кандидат медицинских наук, профессор Иван Георгиевич Максаков
Оригинал статьи: https://www. nur.kz/family/beauty/1652593-kak-lechit-anginu-u-detey-v-domashnikh-us/
nur.kz/family/beauty/1652593-kak-lechit-anginu-u-detey-v-domashnikh-us/
Ангина — Диагностика и лечение
Диагноз
Чтобы диагностировать стенокардию, ваш врач сначала проведет физический осмотр и расспросит вас о ваших симптомах. Вас также спросят о любых факторах риска, в том числе о том, есть ли у вас в семье сердечные заболевания.
Ваш врач может назначить несколько тестов, чтобы подтвердить, есть ли у вас стенокардия:
- Электрокардиограмма (ЭКГ или ЭКГ). Каждое биение вашего сердца запускается электрическим импульсом, генерируемым специальными клетками вашего сердца.Электрокардиограмма регистрирует эти электрические сигналы, когда они проходят через ваше сердце. Ваш врач может найти закономерности среди этих сердечных сокращений, чтобы увидеть, замедлился ли или прервался ли кровоток через ваше сердце, или у вас сердечный приступ.
- Стресс-тест. Иногда стенокардию легче диагностировать, когда сердце работает тяжелее. Во время стресс-теста вы тренируетесь, ходя по беговой дорожке или крутя педали велотренажера. Ваше артериальное давление и показания ЭКГ контролируются во время тренировки.Другие тесты также могут проводиться одновременно с стресс-тестом. Если вы не можете тренироваться, вам могут дать лекарства, которые заставят ваше сердце работать тяжелее, чтобы имитировать упражнения, с последующим визуализационным тестом.
- Эхокардиограмма. Эхокардиограмма использует звуковые волны для создания изображений сердца. Ваш врач может использовать эти изображения для определения проблем, связанных со стенокардией, включая повреждение сердечной мышцы из-за плохого кровотока. Во время стресс-теста может быть сделана эхокардиограмма, которая может показать, есть ли в вашем сердце области, в которые не поступает достаточно крови.

Ядерный стресс-тест. Ядерный стресс-тест помогает измерить приток крови к сердечной мышце в состоянии покоя и во время стресса. Это похоже на обычный стресс-тест, но во время ядерного стресс-теста в ваш кровоток вводится радиоактивное вещество.
Это вещество смешивается с вашей кровью и попадает в ваше сердце. Специальный сканер, который обнаруживает радиоактивный материал в вашем сердце, показывает, как это вещество перемещается с кровью в сердечной мышце.На изображениях можно увидеть плохой кровоток в любой части сердца, потому что туда попадает не так много радиоактивного вещества.
- Рентген грудной клетки. Этот тест позволяет получить изображения вашего сердца и легких. Это необходимо для поиска других состояний, которые могут объяснить ваши симптомы, и для проверки наличия увеличенного сердца.
- Анализы крови. Определенные сердечные ферменты медленно просачиваются в кровь, если сердце было повреждено в результате сердечного приступа.
 Образцы крови можно проверить на наличие этих ферментов.
Образцы крови можно проверить на наличие этих ферментов. Коронарная ангиография. Коронарная ангиография использует рентгеновское изображение для исследования внутренней части кровеносных сосудов вашего сердца. Это часть общей группы процедур, известных как катетеризация сердца.
Во время коронарной ангиографии краситель, видимый рентгеновским аппаратом, вводится в кровеносные сосуды вашего сердца. Рентгеновский аппарат быстро делает серию изображений (ангиограмм), позволяя детально изучить внутреннюю часть кровеносных сосудов.
- Компьютерная томография сердца (КТ). При сканировании сердца CT вы лежите на столе внутри устройства в форме пончика. Рентгеновская трубка внутри аппарата вращается вокруг вашего тела и собирает изображения вашего сердца и груди, которые могут показать, сужены ли какие-либо артерии вашего сердца или сердце увеличено.
- Сердечная МРТ .
 В кардиологическом аппарате MRI вы лежите на столе внутри длинного трубчатого аппарата, который создает подробные изображения структуры вашего сердца и его кровеносных сосудов.
В кардиологическом аппарате MRI вы лежите на столе внутри длинного трубчатого аппарата, который создает подробные изображения структуры вашего сердца и его кровеносных сосудов.
Дополнительная информация
Показать дополнительную информацию
Лечение
Существует множество вариантов лечения стенокардии, включая изменение образа жизни, прием лекарств, ангиопластику и стентирование или операцию коронарного шунтирования. Цели лечения — снизить частоту и тяжесть симптомов, а также снизить риск сердечного приступа и смерти.
Однако, если у вас нестабильная стенокардия или боль при стенокардии, которая отличается от того, что у вас обычно бывает, например, возникает в состоянии покоя, вам необходимо немедленно обратиться в больницу.
Лекарства
Если сами по себе изменения образа жизни не помогают при стенокардии, возможно, вам придется принимать лекарства. Сюда могут входить:
Сюда могут входить:
- Нитраты. Нитраты часто используются для лечения стенокардии. Нитраты расслабляют и расширяют кровеносные сосуды, позволяя большему притоку крови к сердечной мышце. Вы можете принимать нитраты при дискомфорте в груди, связанном со стенокардией, перед тем, как делать что-то, что обычно вызывает стенокардию (например, физическая нагрузка), или в долгосрочной профилактической терапии.Самая распространенная форма нитрата, используемая для лечения стенокардии, — это таблетки нитроглицерина, которые вы кладете под язык.
- Аспирин. Аспирин снижает способность крови к свертыванию, облегчая прохождение крови через суженные сердечные артерии. Предотвращение образования тромбов также может снизить риск сердечного приступа. Но не начинайте принимать аспирин ежедневно, предварительно не посоветовавшись с врачом.
- Препараты, предотвращающие образование тромбов. Некоторые лекарства, такие как клопидогрель (Плавикс), прасугрел (Эффиент) и тикагрелор (Брилинта), могут помочь предотвратить образование тромбов, снижая вероятность слипания тромбоцитов.
 Одно из этих лекарств может быть рекомендовано, если вы не можете принимать аспирин.
Одно из этих лекарств может быть рекомендовано, если вы не можете принимать аспирин. - Бета-блокаторы. Бета-блокаторы работают, блокируя действие гормона адреналина, также известного как адреналин. В результате сердце бьется медленнее и с меньшей силой, что снижает кровяное давление. Бета-адреноблокаторы также помогают расслабиться и открыться кровеносным сосудам для улучшения кровотока, уменьшая или предотвращая стенокардию.
- Статины . Статины — это препараты, используемые для снижения уровня холестерина в крови.Они работают, блокируя вещество, необходимое вашему организму для выработки холестерина. Они также могут помочь вашему организму реабсорбировать холестерин, который накопился в бляшках на стенках артерий, помогая предотвратить дальнейшую закупорку кровеносных сосудов. Статины также оказывают множество других благотворных эффектов на сердечные артерии.
- Блокаторы кальциевых каналов.
 Блокаторы кальциевых каналов, также называемые антагонистами кальция, расслабляют и расширяют кровеносные сосуды, воздействуя на мышечные клетки в стенках артерий.Это увеличивает кровоток в сердце, уменьшая или предотвращая приступ стенокардии.
Блокаторы кальциевых каналов, также называемые антагонистами кальция, расслабляют и расширяют кровеносные сосуды, воздействуя на мышечные клетки в стенках артерий.Это увеличивает кровоток в сердце, уменьшая или предотвращая приступ стенокардии. - Лекарства для снижения артериального давления. Если у вас высокое кровяное давление, диабет, признаки сердечной недостаточности или хроническое заболевание почек, ваш врач, скорее всего, пропишет вам лекарство для снижения кровяного давления. Существует два основных класса препаратов для лечения артериального давления: ингибиторы ангиотензинпревращающего фермента (АПФ) или блокаторы рецепторов ангиотензина II (БРА).
- Ранолазин (Ранекса). Ranexa можно использовать отдельно или с другими лекарствами от стенокардии, такими как блокаторы кальциевых каналов, бета-блокаторы или нитроглицерин.
Медицинские процедуры и хирургия
Изменения образа жизни и лекарства часто используются для лечения стабильной стенокардии. Но медицинские процедуры, такие как ангиопластика, стентирование и аортокоронарное шунтирование, также могут использоваться для лечения стенокардии.
Ангиопластика и стентирование. Во время ангиопластики, также называемой чрескожным коронарным вмешательством (ЧКВ), в суженную артерию вводится крошечный баллончик.Баллон надувают, чтобы расширить артерию, а затем обычно вставляют небольшую катушку из проволочной сетки (стент), чтобы артерия оставалась открытой.
Эта процедура улучшает кровоток в сердце, уменьшая или устраняя стенокардию. Ангиопластика и стентирование — хороший вариант лечения, если у вас нестабильная стенокардия или если изменение образа жизни и лекарства не помогают эффективно лечить хроническую стабильную стенокардию.
- Операция по аортокоронарному шунтированию. Во время операции аортокоронарного шунтирования вена или артерия из других частей тела используются для обхода закупоренной или суженной сердечной артерии.
 Шунтирование увеличивает приток крови к сердцу и уменьшает или устраняет стенокардию. Это вариант лечения как нестабильной стенокардии, так и стабильной стенокардии, не поддающейся лечению другими методами.
Шунтирование увеличивает приток крови к сердцу и уменьшает или устраняет стенокардию. Это вариант лечения как нестабильной стенокардии, так и стабильной стенокардии, не поддающейся лечению другими методами. - Внешняя контрпульсация (ECP). В модели ECP манжеты для измерения кровяного давления надеваются вокруг икры, бедер и таза для увеличения притока крови к сердцу. ECP требует нескольких сеансов лечения. Американский колледж кардиологии, Американская кардиологическая ассоциация и другие кардиологические организации говорят, что ECP может помочь уменьшить симптомы у людей с рефрактерной стенокардией.
Клинические испытания
Изучите исследования клиники Mayo Clinic, в которых тестируются новые методы лечения, вмешательства и тесты как средства предотвращения, обнаружения, лечения или контроля этого состояния.
Образ жизни и домашние средства
Поскольку сердечные заболевания часто являются причиной стенокардии, вы можете уменьшить или предотвратить стенокардию, работая над уменьшением факторов риска сердечных заболеваний.Внесение изменений в образ жизни — самый важный шаг, который вы можете сделать.
- Если вы курите, бросьте курить. Избегайте воздействия пассивного курения.
- Если у вас избыточный вес, поговорите со своим врачом о вариантах похудания.
- Придерживайтесь здоровой диеты с ограниченным количеством насыщенных жиров, большим количеством цельнозерновых и фруктов и овощей.
- Поговорите со своим врачом о том, чтобы начать безопасный план упражнений.
- Поскольку стенокардия часто возникает в результате физических нагрузок, полезно контролировать себя и делать перерывы для отдыха.
- Лечите заболевания или состояния, которые могут повысить риск развития стенокардии, например диабет, высокое кровяное давление и высокий уровень холестерина в крови.
- Избегайте обильных приемов пищи, из-за которых вы чувствуете себя слишком сытым.
- Избежать стресса легче сказать, чем сделать, но постарайтесь найти способ расслабиться. Поговорите со своим врачом о методах снижения стресса.
- Ограничьте употребление алкоголя двумя или менее порциями в день для мужчин и одним напитком в день или меньше для женщин.
Подготовка к приему
Если у вас возникла внезапная боль в груди (нестабильная стенокардия), немедленно позвоните в службу 911 или на местный номер службы экстренной помощи.
Если вы подозреваете, что у вас может быть рецидивная стенокардия, потому что ваши симптомы кратковременны и возникают только во время упражнений, или вы беспокоитесь о риске стенокардии из-за сильного семейного анамнеза, запишитесь на прием к врачу. Если стенокардия обнаруживается на ранней стадии, ваше лечение может быть более легким и эффективным.
Поскольку встречи могут быть короткими и часто есть что обсудить, неплохо подготовиться к встрече. Вот некоторая информация, которая поможет вам подготовиться к приему и чего ожидать от врача.
Что вы можете сделать
- Помните о любых предварительных ограничениях. Во время записи на прием обязательно спросите, нужно ли вам что-нибудь сделать заранее, например, ограничить свой рацион. Например, для анализа крови, чтобы проверить уровень холестерина или другие показатели сердечных заболеваний, вам может потребоваться некоторое время поститься.
- Запишите все симптомы, которые вы испытываете, включая любые, которые могут показаться не связанными со стенокардией.
- Запишите ключевую личную информацию, , включая любую семейную историю стенокардии, боли в груди, сердечных заболеваний, инсульта, высокого кровяного давления или диабета, а также любые серьезные стрессы или недавние изменения в жизни.
- Составьте список всех лекарств, витаминов или добавок, которые вы принимаете.
- Возьмите с собой члена семьи или друга, , если возможно. Иногда бывает трудно запомнить всю информацию, предоставленную вам во время встречи.Кто-то из ваших сопровождающих может вспомнить что-то, что вы пропустили или забыли.
- Будьте готовы обсудить свою диету и физические упражнения. Если вы еще не соблюдаете диету или режим упражнений, будьте готовы поговорить со своим врачом о любых проблемах, с которыми вы можете столкнуться при начале работы.
- Запишите вопросы, которые задайте своему врачу.
Ваше время с врачом ограничено, поэтому подготовка списка вопросов поможет вам максимально эффективно проводить время вместе.При стенокардии вам нужно задать врачу следующие основные вопросы:
- Какая наиболее вероятная причина моих симптомов?
- Какие тесты мне понадобятся? Как мне подготовиться к этим тестам?
- Какие методы лечения доступны и что вы порекомендуете?
- Какие продукты мне следует есть или избегать?
- Какой уместный уровень физической активности?
- У меня другие проблемы со здоровьем. Как мне вместе лучше всего справиться с этими условиями?
- Как часто мне нужно обращаться к вам по поводу моей стенокардии?
- Есть ли альтернатива лекарству, которое вы мне прописываете?
- Есть ли какие-нибудь брошюры или другие печатные материалы, которые я могу взять с собой домой? Какие сайты вы рекомендуете посещать?
В дополнение к вопросам, которые вы подготовили задать своему врачу, не стесняйтесь задавать вопросы во время приема.
Чего ожидать от врача
Ваш врач, скорее всего, задаст вам ряд вопросов. Если вы будете готовы ответить на них, у вас будет время, чтобы обсудить те моменты, на которые вы хотите потратить больше времени. Ваш врач может спросить:
- Когда у вас впервые появились симптомы?
- Это боль? Дискомфорт? Герметичность? Давление? Острый? Колющие?
- Где находится боль? В какой-то конкретной области или в более общем плане?
- Боль распространяется на шею и руки? Как и когда началась боль? Кажется, что-то конкретное вызвало боль? Он начинается постепенно и нарастает или начинается внезапно?
- Как долго это длится?
- Что еще хуже? Мероприятия? Дыхание? Движение тела?
- Что заставляет чувствовать себя лучше? Отдых? Глубокий вдох? Сидеть?
- Есть ли у вас другие симптомы боли, например тошнота или головокружение?
- Есть ли у вас проблемы с глотанием?
- Часто ли у вас бывает изжога? (Изжога может имитировать чувство стенокардии.)
Что вы можете сделать за это время
Никогда не рано изменить здоровый образ жизни, например бросить курить, есть здоровую пищу и стать более физически активными. Это основные линии защиты от стенокардии и ее осложнений, включая сердечный приступ и инсульт.
Стенокардия: симптомы, диагностика и лечение
Стенокардия (произносится как ANN-juh-nuh или ann-JIE-nuh) — это боль в груди, возникающая в результате физических упражнений, стресса или других вещей, которые заставляют сердце работать сильнее.Это чрезвычайно распространенный симптом ишемической болезни сердца, которая вызвана закупоркой холестерином коронарных артерий. Это сеть артерий, питающих сердечную мышцу.
Болезнь сердца — не единственная причина боли в груди. Другие включают напряжение мышц груди, изжогу (гастроэзофагеальный рефлюкс), перикардит и плеврит. Поэтому важно уметь отличать стенокардию от других видов боли в груди, потому что они лечатся по-разному и имеют разные долгосрочные последствия для здоровья.Знание того, что боль в груди — не стенокардия, может быть очень обнадеживающим.
Симптомы
Стенокардия обычно возникает во время физической активности, эмоционального стресса, воздействия низких температур или после обильной еды. Симптомы стенокардии включают:
- давление, боль или жжение в середине грудной клетки
- давление, боль или жжение в шее, челюсти и плечах (обычно в левом плече) и даже в руке
- чувство тревоги или беспокойства
При сильном сужении артерий стенокардия может возникать и в покое.Это называется нестабильной стенокардией.
Боль при стенокардии обычно не резкая. Вместо этого это больше чувство давления или сжатия. Иногда это просто неприятное ощущение, а не боль. На стенокардию не влияет положение тела или глубокий вдох, в отличие от других причин боли в груди, таких как плеврит или перикардит.
Приступы стенокардии обычно длятся несколько минут. Если это было вызвано физическим напряжением, оно обычно проходит в течение нескольких минут, пока вы отдыхаете.Если такая боль длится более 10 минут, это может указывать на сердечный приступ. Если у вас есть этот тип боли, и она длится более 10 минут, позвоните 9-1-1.
Диагностика стенокардии
Ваш врач может диагностировать стенокардию только на основании вашего описания симптомов и времени их появления. Для подтверждения диагноза можно использовать три теста:
- ЭКГ
- проба с физической нагрузкой
- коронарография
Электрокардиограмма (ЭКГ). Этот тест позволяет выявить проблемы с сердцем, измеряя электрическую активность сердца.
Тест с физической нагрузкой. В этом тесте используется беговая дорожка, велотренажер или другой тренажер, чтобы заставить вас двигаться при подключении к оборудованию для мониторинга сердечного ритма. Он может определить, насколько хорошо коронарные артерии снабжают сердце кровью, когда оно должно работать интенсивнее, и если ритм остается нормальным. Тест с физической нагрузкой чрезвычайно безопасен. Вероятность сердечного приступа во время одного из них составляет 1 из 10 000.
Коронарная ангиограмма. Это специальный рентгеновский снимок коронарных артерий. Его делают, вставляя небольшую трубку, называемую катетером, в кровеносный сосуд в паху и продвигая ее к сердцу. Катетер выпускает жидкость, называемую контрастным веществом, которую можно увидеть на рентгеновском снимке. Этот тест имеет несколько более высокий риск сердечного приступа (примерно 1 из 5000), чем тест с физической нагрузкой, но более точен для диагностики ишемической болезни сердца. Хотя ангиограмма может обнаружить более крупные бляшки, вызывающие стенокардию, она не может легко обнаружить более мелкие «уязвимые бляшки», которые могут вызвать сердечные приступы.
Лечение стенокардии
Лечение стенокардии зависит от того, насколько она серьезна, стала ли она в последнее время более серьезной (даже если все еще легкой), насколько сильно она мешает вашей жизни, а также вашим ожиданиям и целям. Иногда достаточно изменить образ жизни, чтобы стенокардия исчезла, хотя большинству людей требуется одно или несколько лекарств, чтобы облегчить или предотвратить стенокардию. Некоторым людям требуется процедура для открытия или обхода заблокированных коронарных артерий.
Изменения образа жизни при стенокардии
Некоторые из следующего могут помочь облегчить приступ стенокардии:
Снижение факторов риска. Отказ от курения, снижение веса, если необходимо, а также снижение высокого кровяного давления, высокого уровня холестерина и высокого уровня сахара в крови, могут помочь контролировать стенокардию.
Настройте свои повседневные занятия. Если определенные виды деятельности регулярно вызывают стенокардию, попробуйте выполнять их медленнее. Ваше сердце испытывает повышенный стресс по утрам и после еды, поэтому постарайтесь уменьшить физическую активность в это время.
Уменьшите стресс и гнев. Если злость и стресс регулярно вызывают стенокардию, могут помочь программа по снижению стресса или медитация.
Упражнение. Несмотря на то, что упражнения могут вызвать стенокардию, контролируемая программа упражнений может безопасно укрепить сердце и в конечном итоге уменьшить стенокардию. Начните медленно и постепенно увеличивайте уровень упражнений в оптимальное время дня. Ваш врач может сказать вам, что вы можете, а что нет.
Здоровое для сердца питание. Принятие средиземноморской или другой стратегии питания, полезной для сердца, может помочь в борьбе с холестериновыми бляшками, которые вызывают стенокардию.
Лекарства от стенокардии
Лекарства также играют важную роль в лечении. Несколько типов лекарств предназначены для облегчения или предотвращения стенокардии. К ним относятся:
- нитраты
- бета-адреноблокаторы
- Блокаторы кальциевых каналов
- аспирин
- статинов
- Ингибиторы АПФ
- ранолазин
Нитраты вызывают расширение коронарных артерий, увеличивая кровоток через коронарные артерии.Они бывают нескольких форм. Один из видов (нитроглицерин) — это таблетки, которые вы кладете под язык, когда впервые чувствуете боль или дискомфорт. Он должен избавить от стенокардии в течение 5 минут. Нитраты пролонгированного действия, принимаемые ежедневно в виде таблеток или пластырей, помогают предотвратить приступы стенокардии.
Бета-блокаторы замедляют частоту сердечных сокращений, поэтому сердцу не приходится так много работать. Они снижают риск нарушения сердечного ритма и понижают артериальное давление.
Блокаторы кальциевых каналов понижают кровяное давление и расширяют коронарные артерии.Они являются альтернативой бета-блокаторам для людей с астмой или хроническим обструктивным заболеванием легких, блокадой сердца и связанными с ним аномалиями проводящей системы или заболеванием периферических артерий.
Аспирин предотвращает образование тромбов в пораженных кровеносных сосудах. Сгустки крови — основная причина сердечного приступа и инсульта.
Статины — это семейство препаратов, используемых для снижения уровня холестерина. Помимо того, что они помогают организму вывести холестерин из бляшек, закупоривающих артерии, они также могут уменьшить воспаление в кровеносных сосудах и предотвратить разрыв бляшки и вызвать сердечный приступ.
Ингибиторы АПФ помогают расслабить кровеносные сосуды по всему телу. Это может облегчить нагрузку на сердце.
Ранолазин , одно из новейших лекарств от стенокардии, снижает количество кислорода, необходимого сердцу для работы.
Процедуры при стенокардии
Когда медикаментозное лечение не помогает при стенокардии или если состояние внезапно ухудшается, могут потребоваться более агрессивные методы лечения, такие как ангиопластика или аортокоронарное шунтирование.
Ангиопластика — это процедура, используемая для открытия закупоренных или суженных артерий.Врач вставляет тонкую трубку, называемую катетером, в артерию в паху или руке и осторожно вводит ее в заблокированную артерию сердца. Баллон на конце артерии раздувается, сглаживая бляшку, блокирующую артерию. В некоторых случаях баллон также расширяет стент из проволочной сетки, чтобы удерживать артерию открытой. После того, как баллон сдувается, катетер удаляется, а стент остается на месте.
Операция по шунтированию коронарной артерии улучшает приток крови к сердцу, отводя кровь вокруг заблокированной коронарной артерии.Хирург использует кровеносный сосуд, взятый из другой части вашего тела, чтобы создать новый канал, чтобы кровь могла течь вокруг заблокированной коронарной артерии.
В качестве услуги для наших читателей Harvard Health Publishing предоставляет доступ к нашей библиотеке заархивированного контента.
Обратите внимание на дату последнего обзора или обновления всех статей. На этом сайте нет контента, независимо от даты,
никогда не следует использовать вместо прямого медицинского совета вашего врача или другого квалифицированного клинициста.
Лечение стенокардии
Стенокардия — это способ вашего тела сообщить вам, что у вас ишемическая болезнь сердца (ИБС) . Воскообразное вещество, состоящее из холестерина и других веществ (бляшка , ), накапливается в артериях до такой степени, что кровоток ограничен и сердце не получает достаточно кислорода для выполнения своей работы. Лечение стенокардии означает устранение этой основной проблемы. Другими словами, увеличение притока крови к сердцу облегчит симптомы.
К сожалению, волшебной таблетки от ангины не существует. Его нельзя «вылечить». Но вы можете найти некоторое облегчение, поработав со своим врачом, чтобы найти правильное сочетание изменения образа жизни, лекарств и медицинских процедур.
Немедленное избавление от симптомов
Если вам нужно немедленное облегчение при стенокардии:
- Остановитесь, расслабьтесь и отдохните. Ложись, если можешь. Успокойтесь, сосредоточив внимание на своем дыхании. Вдохните через нос и медленно выдохните через рот.
- Возьмите нитроглицерин .
- Если боль или дискомфорт не прекращаются через несколько минут после приема нитроглицерина или если ваши симптомы усиливаются, позвоните в службу 911 или сообщите кому-нибудь, что вам нужна немедленная медицинская помощь.
После того, как вы вылечились от симптомов, запишите их в SecondsCount Tracking Your Angina Worksheet и продолжайте читать, чтобы узнать о выполнении плана лечения, который может помочь снизить частоту и тяжесть вашей стенокардии.
Не сдерживайся
Если у вас стенокардия, одна из самых важных вещей, которые вы можете сделать для себя, — это открыто общаться со своим врачом — при первом диагнозе стенокардии и на протяжении всего лечения.Вы и ваш врач должны внимательно следить за вашим прогрессом и при необходимости вносить коррективы с течением времени.
Доннетт испытала некоторое облегчение от стенокардии после того, как узнала ценность открытого обсуждения своих симптомов и проблем. (Видео предоставлено компанией Speak from the Heart www.SpeakFromTheHeart.com, товарным знаком Gilead Sciences, Inc.) |
Очень важно обсудить с врачом конкретные симптомы.Регистрация и отслеживание ваших симптомов с помощью SecondsCount Tracking You r Таблица стенокардии является одним из ключевых элементов, но стенокардия влияет на вас во многих отношениях, помимо непосредственного ощущения ваших симптомов. Каждый день думайте о том, как стенокардия влияет на вас эмоционально и физически, и рассказывайте врачу. Если это слишком сложно, сначала поговорите с близким другом или членом семьи, чтобы получить поддержку и поддержку. Взгляните на Is Angina Ruini n g Your Life? Поделитесь своими ответами на эти вопросы — еще один отличный способ начать разговор.
Корректировка образа жизни
С помощью врача вы можете многое сделать, чтобы вылечить стенокардию и почувствовать себя лучше. Выбор, который вы делаете каждый день, может замедлить образование бляшек в артериях и снизить риск сердечного приступа . Вот список, с которого можно начать —
- Примите диету, полезную для сердца — Поддержание здорового веса и здоровая диета с низким содержанием жиров и соли снизит риск сердечного приступа и инсульта.Посетите центр SecondsCount по здоровому питанию и диетам для сердца , чтобы получить советы и инструменты, которые изменят вашу жизнь.
- Бросьте курить —Курение — один из наиболее значительных факторов риска ишемической болезни сердца, инсульта и сердечного приступа.
- Поддерживайте идеальную массу тела — Избыточный вес сильно влияет на критические факторы риска сердечных заболеваний, таких как диабет и высокое кровяное давление .Вы можете многое сделать для снижения риска ишемической болезни сердца с помощью здорового питания, которое включает контроль порций. Регулярная программа упражнений также поможет вам поддерживать идеальный вес.
- Делайте упражнения не менее 30 минут 5 раз в неделю— Сделать регулярную физическую активность частью вашего образа жизни — один из наиболее эффективных способов улучшить здоровье сердца. Посетите центр SecondsCount, посвященный физической активности и упражнениям , которые помогут вам начать работу.
- Управляйте своим стрессом — Знаете вы это или нет, ваш разум и тело очень тесно связаны.Тревога и другие сильные эмоции вызываются мыслями, но ощущаются телом. Что происходит, когда вы испытываете стресс или испугаетесь? Скорее всего, ваше сердце бьется быстрее, и вам будет труднее дышать. Это заставляет ваше сердце работать тяжелее, а это значит, что у вас может быть стенокардия. Управление стрессом навыки, такие как обучение позитивному подходу к жизни, установление реалистичных ожиданий и поиск здоровых способов расслабиться и справиться со стрессом, могут помочь вам уменьшить симптомы.
- Спросите своего врача о кардиологической реабилитации — Нелегко изменить сразу столько сфер жизни. Cardiac rehab — отличный способ научиться новым привычкам и создать систему поддержки, встречаясь с другими людьми, которые вносят аналогичные изменения. Это также может снизить риск депрессии — проблемы, распространенной среди людей с проблемами сердца.
Лекарства
В дополнение к нитроглицерину для немедленного облегчения симптомов ваш врач может назначить одно или несколько из перечисленных ниже лекарств, чтобы уменьшить ваши симптомы и снизить риск сердечного приступа и сердечно-сосудистых проблем.
| Тип лекарства | Назначение |
| Аспирин | Для предотвращения и растворения сгустков в артериях |
| Другие антитромбоцитарные препараты (плавикс, брилинта, эфиент) | Для разжижения крови и предотвращения образования сгустков и растворения сгустков, особенно в артериях и стентах |
| Бета-блокаторы | Для снижения артериального давления и частоты сердечных сокращений, тем самым уменьшая потребность сердца в кислороде |
| Блокаторы кальциевых каналов | Для снижения артериального давления и / или частоты сердечных сокращений, что снижает потребность сердца в кислороде. |
| Ранолазин | Благоприятно влияет на метаболизм сердечной мышцы и увеличивает время, в течение которого можно тренироваться, до возникновения стенокардии |
| Кратковременные нитраты | Для облегчения или профилактики стенокардии по мере необходимости |
| Долгосрочные нитраты | Ежедневно для уменьшения эпизодов стенокардии |
| Статины | Для снижения уровня холестерина и риска сердечного приступа и инсульта |
Чтобы узнать больше о лекарствах от стенокардии, щелкните здесь.
Это может показаться очевидным, но для того, чтобы лекарство было эффективным, его нужно принимать в соответствии с предписаниями. Одно дело знать это, а другое — практиковать. Об этом очень легко забыть, а для многих из нас лекарства обходятся дорого. Посетите центр SecondsCount по Medications & Heart Health , чтобы получить советы и ресурсы для решения этих проблем.
Ангиопластика и стентирование
Для этого содержимого требуется Flash Player. |
| Ангиопластика и стентирование помогли Рут избавиться от стенокардии и долгих лет на танцполе. (Видео любезно предоставлено Вашингтонской адвентистской больницей, Такома-Парк, Мэриленд.) |
Если вы обнаружите, что после внесения значительных изменений в свой образ жизни и приема лекарств вы не заметили достаточного улучшения своих симптомов, поговорите со своим врачом по поводу ангиопластики и стентирования . Ангиопластика — это минимально инвазивная процедура открытия артерий, которые заблокированы или сужены зубным налетом, чтобы увеличить приток богатой кислородом крови к сердцу.
Ангиопластика выполняется путем введения небольшой трубки, называемой оболочкой, в артерию и последующего маневрирования длинных пластиковых трубок, называемых катетерами , , до артерий сердца, чтобы сделать снимки, которые используются для выявления закупорок, которые могут мешать кровотоку в сердце. После выявления закупорки катетер также можно использовать для вставки стента , , , который представляет собой сетчатую трубку, которая постоянно вставляется в артерию, чтобы держать ее открытой.
Нажмите здесь , чтобы узнать больше об ангиопластике и стентировании .
Операция по шунтированию коронарной артерии (АКШ)
Ваш врач может порекомендовать операцию коронарного шунтирования , если длинная часть артерии сужается, если артерия сильно заблокирована или если закупорка находится в критическом месте. Хирург делает разрез возле закупоренной артерии, а затем прикрепляет новый кровеносный сосуд (из другой части тела) выше и ниже закупорки.Обеспечивая канал для крови, чтобы обойти закупорку, новый сосуд, называемый трансплантатом , позволяет крови продолжать течь к ноге и ступне. После прикрепления сосуда хирург закрывает разрез швами или скобами. Щелкните здесь, чтобы узнать больше об операции коронарного шунтирования, , которая также известна как операция по аортокоронарному шунтированию (АКШ).
Улучшенная внешняя контрпульсация (УНКП)
Как правило, УНКП используется для лечения стенокардии у пациентов, которые продолжают испытывать боль или дискомфорт в груди даже после лечения медикаментами, ангиопластики и стентирования.Он также используется для лечения пациентов с проблемами кровотока в кровеносных сосудах, которые слишком малы для лечения другими процедурами.
УНКП — это неинвазивная процедура, которая увеличивает приток крови к сердцу с помощью надувных манжет на ногах, которые направляют кровь обратно к сердцу между ударами. Лечение занимает один или два часа на ежедневный сеанс в течение примерно 7 недель. Узнайте больше об УНКП здесь.
Как ваш врач решает, какое лечение лучше для вас?
Врачи на основе исследований разрабатывают рекомендации, которые помогают им определить наилучшее лечение для каждого пациента.Исследования стенокардии показывают, что лекарства могут иметь большое значение, поэтому в руководстве рекомендуется попробовать изменить образ жизни и принять лекарства перед ангиопластикой и стентированием. Для получения дополнительной информации о том, как исследования влияют на рекомендации вашего врача по лечению, см. Лечение стенокардии с помощью COURAGE и FAME-2: лекарства, стенты или то и другое?
Предоставьте врачу как можно больше информации
Помните, вы являетесь экспертом по собственной стенокардии. Вы живете с этим каждый день и знаете, каково это.Ваши врачи обладают обширными медицинскими знаниями, но они не могут точно знать, что вы чувствуете или испытываете, если вы им не скажете.
Почему диагноз стенокардии может спасти вам жизнь
Диагноз стенокардии может пугать. Но это также может быть тревожным звонком, необходимым для изменения образа жизни, который потенциально может спасти вашу жизнь.
Ангина — синдром; набор симптомов, которые могут включать боль или дискомфорт в груди и других частях тела.Обычно это вызвано ишемической болезнью сердца.
Когда ваши коронарные артерии сужаются, они не пропускают в сердце достаточное количество насыщенной кислородом крови в то время, когда этого требуется больше, чем обычно, например, когда вы физически активны.
Стенокардия — важный предупреждающий знак, потому что ишемическая болезнь сердца может привести к сердечному приступу. Сердечный приступ случается, когда коронарная артерия блокируется тромбом. Обычно это происходит из-за того, что жировой материал, называемый атеромой, в стенке артерии стал нестабильным.Кусок может отломиться (разорваться), и вокруг него может образоваться сгусток крови, блокирующий артерию и лишающий сердечную мышцу крови и кислорода. Это может привести к необратимому повреждению части сердечной мышцы.
Внесение изменений в свой образ жизни может помочь предотвратить ухудшение состояния стенокардии и спасти вас от сердечного приступа.
В чем разница между стенокардией и сердечным приступом?
Может быть очень трудно определить, являются ли ваша боль или симптомы стенокардией или они вызваны сердечным приступом, поскольку симптомы могут быть похожими.Если это стенокардия, ваши симптомы обычно ослабевают или проходят после нескольких минут отдыха или после приема лекарств, прописанных вам врачом или медсестрой, таких как лекарство тринитрата глицерина (GTN). Если у вас сердечный приступ, ваши симптомы вряд ли уменьшатся или исчезнут после отдыха или приема лекарств.
Вы можете многое сделать, чтобы снизить риск сердечного приступа.
Вы можете многое сделать, чтобы предотвратить обострение стенокардии или ишемической болезни сердца, ведущее к сердечному приступу.
Какой тип лечения вам будет предложен, будет зависеть от степени тяжести вашей стенокардии.
Хотя и не существует лекарства от ишемической болезни сердца или способа удаления атеромы, накопившейся в артериях, лечение и изменения в вашем образе жизни могут помочь предотвратить ухудшение вашего состояния и ваших симптомов.
Если вы курите, бросьте.
Курение — основная причина ишемической болезни сердца. Любое курение ухудшит ваше состояние. Сюда входят сигареты, трубки и сигары, а также все другие виды табачных изделий, такие как кальян.Отказ от курения — самый важный шаг, который вы можете сделать, чтобы жить дольше.
Контроль высокого кровяного давления
Высокое кровяное давление заставляет сердце работать тяжелее и может повредить слизистую оболочку артерий. Если у вас уже есть стенокардия, высокое кровяное давление может усугубить ваши симптомы и увеличить риск сердечного приступа. Если у вас высокое кровяное давление, очень важно его снизить.
Ваш врач может назначить некоторые лекарства, которые уменьшат нагрузку на ваше сердце и помогут контролировать ваше кровяное давление.Вы также можете снизить кровяное давление, поддерживая здоровый вес и форму, ведя активный образ жизни и сокращая потребление соли и алкоголя.
В 1989 году мы помогли профинансировать первое крупное исследование, в котором изучали, могут ли статины помочь снизить риск развития ишемической болезни сердца у людей с высоким уровнем холестерина. Люди, принимавшие статины, почти на треть снизили риск первого сердечного приступа. существенно улучшить качество жизни.
Соблюдайте здоровую сбалансированную диету.
Здоровое и сбалансированное питание может помочь снизить риск ишемической болезни сердца.
- Ежедневно съедайте не менее пяти порций различных фруктов и овощей
- Выбирайте более полезные жиры. Это повысит уровень холестерина и защитит сердце.
- Старайтесь есть две порции рыбы в неделю. Одной из этих порций должна быть жирная рыба, например форель, сардины, сельдь, скумбрия или свежий тунец
- Ешьте продукты с высоким содержанием клетчатки, особенно овес, бобы и чечевицу
- Уменьшите количество соли и сахара, которое вы едите
Может быть трудно понять, каким советам по здоровому питанию следовать.Наш буклет «Факты, а не причуда» поможет вам взять под контроль свою цель — похудеть.
Поддерживать физическую активность
Физическая активность поможет сохранить здоровье сердца и предотвратить ухудшение состояния. Это также:
- помогает контролировать уровень глюкозы в крови и артериальное давление
- помогает повысить уровень холестерина
- помогает достичь и поддерживать нормальный вес, а
- снижает уровень стресса.
Уменьшить стресс
Если у вас стенокардия, важно научиться расслабляться.Некоторые люди считают, что физическая активность, йога или другие методы расслабления помогают. Вам также необходимо определить ситуации, которые вызывают у вас стресс, и научиться эффективно с ними справляться.
В нашем 10-минутном руководстве «Возьмите тайм-аут» есть множество советов и идей, которые помогут вам снизить уровень стресса и сохранить здоровье тела и разума.
История Джонатана
46-летний Джонатан Киркман из Питерборо был здоровым парнем, который регулярно играл в регби и гольф. Но в 2002 году, когда ему было 33 года, у него начались приступы дискомфорта в груди.
«Я думала, что это изжога, поэтому принимала лекарства от несварения желудка. Но я тоже почувствовал сильную усталость. Однажды в 2003 году моя мама сказала, что я поседела, и настояла на том, чтобы я сходила к врачу. У нас есть семейная история ишемической болезни сердца, так как у моего отца случился сердечный приступ в возрасте 50 лет.
Меня направили к кардиологу. Они сделали стресс-тест и ангиограмму, которые показали, что мне нужна операция тройного шунтирования сердца.
«Операция изменила мою жизнь и образ мышления.Я бросил курить и начал хорошо есть ».
«Команда кардиологической реабилитации оказала мне большую поддержку в моем путешествии. Я регулярно тренирую регби, и теперь мне нравится кататься на велосипеде. Я живу хорошо и наслаждаюсь ею в полной мере, потому что жизнь слишком коротка ».
Если вам поставили диагноз стенокардия, внесение этих существенных изменений, как это сделал Джонатан, может просто спасти вашу жизнь.
Стенокардия (стабильная стенокардия) | Американская кардиологическая ассоциация
Возможно, вы слышали термин «стенокардия» или «стабильная стенокардия» в кабинете врача, но что это такое и что это может значить для вас? Важно понимать основы.
Стенокардия — это медицинский термин, обозначающий боль или дискомфорт в груди из-за ишемической болезни сердца. Это происходит, когда сердечная мышца не получает столько крови, сколько ей нужно. Обычно это происходит из-за сужения или закупорки одной или нескольких сердечных артерий, что также называется ишемией.
Стенокардия обычно вызывает дискомфортное давление, ощущение полноты, сдавливания или боли в центре груди. Вы также можете почувствовать дискомфорт в шее, челюсти, плече, спине или руке. (Многие виды дискомфорта в груди, такие как изжога, инфекция легких или воспаление, не связаны со стенокардией.) Ангина у женщин бывает иной, чем у мужчин.
Посмотреть анимацию стенокардии.
Когда возникает стенокардия?
Стенокардия часто возникает, когда самой сердечной мышце нужно больше крови, чем она получает, например, во время физической активности или сильных эмоций. Сильно суженные артерии могут позволить достаточному количеству крови достичь сердца, когда потребность в кислороде низкая, например, когда вы сидите. Но при физических нагрузках — например, при подъеме на холм или подъеме по лестнице — сердце работает больше и ему требуется больше кислорода.
Симптомы стабильной стенокардии
Боль или дискомфорт:
- Возникает, когда сердце должно работать интенсивнее, обычно при физических нагрузках
- Неудивительно, и эпизоды боли, как правило, похожи на
- Обычно длится непродолжительное время (5 минут или меньше)
- Облегчает покой или лекарство
- Может ощущаться газом или несварением
- Может ощущаться как боль в груди, которая распространяется на руки, спину или другие области
Возможные триггеры стабильной стенокардии включают:
Отслеживайте симптомы стенокардии с помощью журнала стенокардии.
Лечение стенокардии
У людей, страдающих стенокардией или иногда называемой стабильной стенокардией, бывают эпизоды боли в груди. Дискомфорт, который обычно предсказуем и управляем. Вы можете испытать это во время бега или если вы переживаете стресс.
Обычно этот тип дискомфорта в груди облегчается отдыхом, приемом нитроглицерина или обоими способами. Нитроглицерин расслабляет коронарные артерии и другие кровеносные сосуды, уменьшая количество крови, возвращающейся к сердцу, и уменьшая нагрузку на сердце.Расслабляя коронарные артерии, он увеличивает кровоснабжение сердца.
Если вы испытываете дискомфорт в груди, обязательно посетите врача для полного обследования и, возможно, анализов. Если у вас стабильная стенокардия, и боль в груди начинает проявляться все чаще и чаще, немедленно обратитесь к врачу, так как у вас могут появиться первые признаки нестабильной стенокардии.
Симптомы, причины, диагностика и лечение
Что такое стенокардия?
Стенокардия — это боль в груди, которая возникает из-за того, что в часть сердца поступает недостаточно крови.Это может быть похоже на сердечный приступ с давлением или сдавливанием в груди. Иногда это называют стенокардией или ишемической болью в груди.
Это симптом сердечного заболевания, и он возникает, когда что-то блокирует ваши артерии или в артериях недостаточный кровоток, по которому кровь, богатая кислородом, поступает в ваше сердце.
Стенокардия обычно быстро проходит. Тем не менее, это может быть признаком опасной для жизни проблемы с сердцем. Важно узнать, что происходит, и что вы можете сделать, чтобы избежать сердечного приступа.
Обычно лечение стенокардии можно контролировать с помощью изменений в образе жизни. Если ситуация более серьезная, вам может потребоваться операция. Или вам может понадобиться так называемый стент, крошечная трубка, которая подпирает открытые артерии.
Существуют разные виды стенокардии:
Стабильная стенокардия. Это самый распространенный. Его могут спровоцировать физическая активность или стресс. Обычно это длится несколько минут и проходит, когда вы отдыхаете. Это не сердечный приступ, но это может быть признаком того, что он у вас выше.Сообщите своему врачу, если это произойдет с вами.
Продолжение
Нестабильная стенокардия. Вы можете принимать это, пока вы отдыхаете или не очень активны. Боль может быть сильной и продолжительной и возвращаться снова и снова. Это может быть сигналом о том, что у вас скоро случится сердечный приступ, поэтому немедленно обратитесь к врачу.
Микроваскулярная стенокардия. При этом типе у вас есть боль в груди, но нет закупорки коронарной артерии. Наоборот, это происходит из-за того, что ваши мельчайшие коронарные артерии не работают должным образом, поэтому ваше сердце не получает кровь, в которой оно нуждается.Боль в груди обычно длится более 10 минут. Этот тип чаще встречается у женщин.
Стенокардия Принцметала (вариантная стенокардия). Этот вид встречается редко. Это может произойти ночью, когда вы спите или отдыхаете. Ваши сердечные артерии внезапно сужаются или сужаются. Это может вызвать сильную боль, и вам следует лечиться.
Симптомы стенокардии
Боль в груди — это симптом, но он влияет на людей по-разному. У вас могут быть:
- Болит
- Жжение
- Дискомфорт
- Головокружение
- Усталость
- Чувство переполнения грудной клетки
- Чувство тяжести или давления
- Расстройство желудка или рвота
- Одышка
- Одышка
- Потливость
Продолжение
Вы можете принять боль или жжение за изжогу или газы.
Скорее всего, у вас будет боль за грудиной, которая может распространиться на плечи, руки, шею, горло, челюсть или спину.
Стабильная стенокардия часто проходит после отдыха. Нестабильная стенокардия может и не усугубиться. Это неотложная медицинская помощь.
Стенокардия у женщин и мужчин
Мужчины часто чувствуют боль в груди, шее и плечах. Женщины могут чувствовать дискомфорт в животе, шее, челюсти, горле или спине. У вас также может быть одышка, потливость или головокружение.
Одно исследование показало, что женщины чаще использовали слова «давить» или «давить» для описания чувства.
Причины стенокардии
Стенокардия обычно возникает из-за болезни сердца. Жировое вещество, называемое бляшками, накапливается в артериях, блокируя приток крови к сердечной мышце. Это заставляет ваше сердце работать с меньшим количеством кислорода. Это вызывает боль. У вас также могут быть сгустки крови в артериях вашего сердца, которые могут вызвать сердечные приступы.
Продолжение
Менее распространенные причины боли в груди включают:
Факторы риска стенокардии
Некоторые факторы, связанные с вами или вашим образом жизни, могут повысить риск стенокардии, в том числе:
Диагностика стенокардии
Ваш врач проведет физический осмотр осмотрите и спросите о своих симптомах, факторах риска и семейном анамнезе.Им может потребоваться провести тесты, в том числе:
- ЭКГ. Этот тест измеряет электрическую активность и ритм вашего сердца.
- Стресс-тест. Это проверяет, как ваше сердце работает во время тренировки.
- Анализы крови. Ваш врач проверит наличие белков, называемых тропонинами. Многие из них высвобождаются при повреждении сердечной мышцы, например, при сердечном приступе. Ваш врач может также провести более общие тесты, такие как метаболическая панель или полный анализ крови (CBC).
- Визуальные тесты. Рентген грудной клетки может исключить другие причины, вызывающие боль в груди, например, заболевания легких. Эхокардиограммы, компьютерная томография и магнитно-резонансная томография могут создавать изображения вашего сердца, чтобы помочь врачу выявить проблемы.
- Катетеризация сердца. Ваш врач вставляет длинную тонкую трубку в артерию на ноге и продвигает ее к сердцу, чтобы проверить кровоток и давление.
- Коронарная ангиография. Ваш врач вводит краситель в кровеносные сосуды вашего сердца.Краситель обнаруживается на рентгеновском снимке, создавая изображение ваших кровеносных сосудов. Они могут сделать эту процедуру во время катетеризации сердца.
Продолжение
Вопросы о стенокардии для вашего врача
- Нужны ли мне дополнительные анализы?
- Какой у меня тип стенокардии?
- У меня повреждено сердце?
- Какое лечение вы рекомендуете?
- Как я буду себя чувствовать?
- Что я могу сделать, чтобы предотвратить сердечный приступ?
- Есть дела, которые мне не следует делать?
- Поможет ли смена диеты?
Лечение стенокардии
Ваше лечение зависит от того, насколько сильно повреждено ваше сердце.Людям с легкой степенью стенокардии лекарственные препараты и изменение образа жизни часто могут улучшить кровоток и контролировать симптомы.
Лекарства
Ваш врач может прописать лекарства, в том числе:
- Нитраты или блокаторы кальциевых каналов для расслабления и расширения кровеносных сосудов, позволяя большему притоку крови к сердцу
- Бета-блокаторы, чтобы замедлить ваше сердце, чтобы оно не работало. Работать нужно изо всех сил. артерии, открытые с помощью медицинской процедуры или хирургического вмешательства.Это может быть:
Продолжение
Ангиопластика / стентирование. Врач продвигает крошечную трубку с баллоном внутри через кровеносный сосуд к вашему сердцу. Затем они надувают баллон внутри суженной артерии, чтобы расширить ее и восстановить кровоток. Они могут вставить небольшую трубку, называемую стентом, внутрь вашей артерии, чтобы она оставалась открытой. Стент постоянный и обычно металлический. Он также может быть изготовлен из материала, который со временем впитывается вашим телом. В некоторых стентах также есть лекарство, которое помогает предотвратить повторную закупорку артерии.
Обычно процедура занимает менее 2 часов. Ты, наверное, останешься на ночь в больнице.
Аортокоронарное шунтирование (АКШ) или шунтирование. Ваш хирург берет здоровые артерии или вены из другой части вашего тела и использует их для обхода закупоренных или суженных кровеносных сосудов.
Вы можете остаться в больнице примерно через неделю после этого. Вы будете в отделении интенсивной терапии в течение дня или двух, пока медсестры и врачи будут внимательно следить за вашим пульсом, артериальным давлением и уровнем кислорода.Затем вы перейдете в обычную комнату, чтобы поправиться.
Продолжение
Улучшенная внешняя контрпульсация
Улучшенная внешняя контрпульсация (УНКП) может быть вариантом для облегчения вашей стенокардии. Ваш врач может порекомендовать его, если другие методы лечения не помогли или вам не подходят.
УНКП использует несколько манжет для измерения кровяного давления на обеих ногах, чтобы мягко, но крепко сжимать там кровеносные сосуды, чтобы усилить приток крови к сердцу. Каждая волна рассчитана на ваше сердцебиение.Так что больше крови идет туда, когда он расслабляется.
Когда ваше сердце снова начинает сокращаться, давление сразу же сбрасывается. Это позволяет легче перекачивать кровь. Это может помочь вашим кровеносным сосудам пройти естественный обход суженных или заблокированных артерий, вызывающих боль в груди. Это может помочь открыть некоторые мелкие кровеносные сосуды в вашем сердце. Они могут усилить приток крови к сердечной мышце, чтобы облегчить боль в груди.
У вас может быть УНКП, если вы:
- У вас хроническая стабильная боль в груди
- Нитраты, блокаторы кальциевых каналов и бета-блокаторы не помогают
- Инвазивные процедуры, такие как шунтирование, ангиопластика или стентирование, не подходят для тебя.
Продолжение
УНКП не инвазивно. Если вас приняли на курс УНКП, у вас будет 35 часов терапии. Ему дают 1-2 часа в день, 5 дней в неделю, в течение 7 недель. Исследования показали, что его преимущества включают меньшую потребность в антиангинальных лекарствах, меньшее количество симптомов и способность быть более активным без симптомов
Изменения образа жизни
Вы все еще можете быть активными, но важно прислушиваться к своему телу. Если вы чувствуете боль, остановитесь и отдохните.Знайте, что вызывает стенокардию, например, стресс или интенсивные упражнения. Старайтесь избегать вещей, которые могут его вызвать. Например, если большие приемы пищи вызывают проблемы, ешьте меньшие и ешьте чаще. Если вы все еще чувствуете боль, поговорите со своим врачом о дополнительных анализах или смене лекарств. Поскольку стенокардия может быть признаком чего-то опасного, важно пройти обследование.
Эти советы по образу жизни могут помочь защитить ваше сердце:
Если вы курите, бросьте. Он может повредить ваши кровеносные сосуды и увеличить риск сердечных заболеваний.
Продолжение
Придерживайтесь здоровой для сердца диеты , чтобы снизить кровяное давление и уровень холестерина. Когда они выходят за пределы нормы, повышается вероятность сердечных заболеваний. Ешьте в основном фрукты и овощи, цельнозерновые продукты, рыбу, нежирное мясо и обезжиренные или нежирные молочные продукты. Ограничьте потребление соли, жира и сахара.
Используйте меры по снятию стресса , такие как медитация, глубокое дыхание или йога, чтобы расслабиться.
Упражнение большую часть дней недели.
Регулярно посещайте врача.
Если у вас появилась новая или необычная боль в груди, и вы подозреваете, что у вас сердечный приступ, немедленно позвоните в службу 911. Очень важно быстрое лечение. Это может защитить вас от большего урона.
Стенокардия, прогноз
Стенокардия повышает риск сердечного приступа. Но это излечимо. Считайте это предупреждающим знаком и делайте выбор в пользу здорового образа жизни.
Поговорите с другими, у кого он есть. Это может помочь вам научиться чувствовать себя лучше.
Вашей семье также может потребоваться поддержка, чтобы помочь им понять вашу стенокардию.Они захотят узнать, чем они могут помочь.
Стенокардия (боль в груди): типы, симптомы и многое другое
Стенокардия — это чувство боли, сдавливания или давления в груди. Это случается, когда часть сердца не получает достаточно кислорода.
Из этой статьи вы узнаете о типах стенокардии, которые врачи классифицируют, по крайней мере частично, в зависимости от характера их возникновения.
Мы также описываем симптомы, характерные для женщин, когда кто-либо должен обратиться к врачу, признаки чрезвычайной ситуации и спектр лечения.
Стенокардия — это стеснение, сдавливание, давление или боль в груди. Это происходит, когда область сердечной мышцы получает меньше кислорода в крови, чем обычно.
Стенокардия — это не болезнь, а симптом. Обычно это происходит из-за ишемии, когда одна или несколько коронарных артерий сужаются или блокируются. Часто это симптом ишемической болезни сердца (ИБС).
Сама по себе стенокардия не опасна для жизни, но может напоминать симптомы сердечного приступа и является признаком сердечного приступа.
Обратитесь за медицинской помощью, если стенокардия возникает неожиданно, не проходит или не реагирует на отдых или лекарства.
Что еще может вызывать боль в груди? Узнай здесь.
Существует несколько типов стенокардии, в том числе:
Стабильная стенокардия
Стабильная стенокардия возникает, когда сердце работает с большей нагрузкой, чем обычно, — например, во время физических упражнений. Обычно это длится около 5 минут.
Он имеет регулярный характер, и человек может испытывать его месяцами или годами.Отдых или прием лекарств часто облегчают симптомы.
Нестабильная стенокардия
Нестабильная стенокардия не имеет регулярного характера и обычно возникает в покое. В основном это вызвано атеросклерозом, который заключается в закупорке, препятствующей попаданию крови в сердце.
Боль длится более 5 минут и со временем может усилиться. Сами по себе отдых и лекарства не могут улучшить симптомы.
Нестабильная стенокардия может указывать на риск сердечного приступа. Любой человек с неожиданной стенокардией должен получить неотложную помощь.
Микроваскулярная стенокардия
Микрососудистая стенокардия может возникать при коронарной микрососудистой болезни (МВД). Это влияет на мельчайшие коронарные артерии.
Помимо боли в груди, человек может испытывать:
Микроваскулярная стенокардия имеет тенденцию быть более стойкой, чем стабильная стенокардия. Часто это длится более 10 минут, а иногда и более 30 минут.
Вариант стенокардии
Вариант стенокардии встречается редко. Врачи иногда называют это стенокардией Принцметала, и она может развиться, когда организм находится в состоянии покоя, часто около полуночи или раннего утра.
Это случается, когда возникает спазм в коронарных артериях. Возможные триггеры включают переохлаждение, стресс, лекарства, курение или употребление кокаина.
Это хроническое заболевание, но лекарства могут помочь с ним справиться.
Стенокардия включает в себя любое из следующих ощущений в груди:
- сдавливание
- давление
- тяжесть
- сжатие
- жжение или ноющая боль в груди, обычно начинающаяся за грудиной
Боль часто распространяется на шею , челюсть, руки, плечи, горло, спина или зубы.
Другие возможные симптомы включают:
Продолжительность этих симптомов зависит от типа стенокардии.
Всем, кто испытывает сильную или постоянную боль в груди, следует позвонить в службу 911 или иным образом обратиться за неотложной помощью.
Стенокардия у любого человека может быть вызвана ИБС или МВД.
MVD поражает женщин чаще, чем мужчин, и в результате, как объясняет Американская кардиологическая ассоциация (AHA), у женщин могут наблюдаться различные симптомы, сопровождающие стенокардию.
Помимо боли в груди, которая может быть острой, женщина со стенокардией может испытывать:
AHA призывает женщин обращаться за помощью при симптомах сердечных заболеваний.Они подчеркивают, что сердечно-сосудистые заболевания являются основной причиной смерти женщин в Соединенных Штатах и встречаются почти у половины чернокожих американских женщин.
Узнайте больше о боли в груди у женщин.
Лечение направлено на уменьшение боли, предотвращение симптомов и предотвращение или снижение риска сердечного приступа. Врач может порекомендовать лекарства, изменить образ жизни, хирургическую процедуру или их комбинацию.
Изменение образа жизни
Следующие стратегии могут помочь:
- отказ от курения
- контроль веса
- регулярная проверка уровня холестерина
- отдых при необходимости
- регулярные физические упражнения
- научиться справляться со стрессом или избегать его
- иметь диета, богатая фруктами, овощами, цельнозерновыми продуктами, нежирными или обезжиренными молочными продуктами и нежирными источниками белка
Лекарства
Врачи часто назначают нитраты, такие как нитроглицерин, при стенокардии.Нитраты предотвращают или уменьшают интенсивность стенокардии, расслабляя и расширяя кровеносные сосуды.
Другие варианты лекарств включают:
Лекарства для контроля высокого кровяного давления могут помочь при стенокардии. Они направлены на снижение артериального давления и уровня холестерина, снижение частоты сердечных сокращений, расслабление кровеносных сосудов, снижение нагрузки на сердце и предотвращение образования тромбов.
Существуют ли натуральные антикоагулянты? Узнай здесь.
Альтернативы, кроме хирургии
Если лекарства не помогают, другие методы лечения включают:
- Расширенная внешняя контрпульсационная терапия: Это включает ношение устройства, такого как манжета для измерения кровяного давления, для улучшения притока кислорода к сердцу.
- Стимуляторы спинного мозга: Они блокируют ощущение боли, но не улучшают здоровье сердца напрямую.
- Трансмиокардиальная лазерная терапия: Стимулирует рост новых кровеносных сосудов или иным образом усиливает кровоток в сердце.
Хирургические процедуры
В некоторых случаях процедура необходима. Кардиолог может порекомендовать ангиопластику, возможно, с установкой стента.
Узнайте больше о стентах здесь.
В качестве альтернативы кардиолог может порекомендовать аортокоронарное шунтирование, при котором хирург использует здоровую артерию или вену из другой части тела для обхода суженных артерий в сердце.
Стенокардия обычно возникает в результате основного заболевания коронарной артерии.
Коронарные артерии снабжают сердце богатой кислородом кровью. Когда холестерин собирается на стенке артерии и образует твердые бляшки, это эффективно сужает артерии.
Другие факторы, включая повреждение артерий и курение, увеличивают риск образования бляшек.
Когда артерии сужаются, богатой кислородом крови становится труднее добраться до сердца. Кроме того, бляшки могут отламываться и образовывать сгустки, блокирующие артерии.
Если кровь не может переносить кислород к сердцу, сердечная мышца не может работать должным образом. Это вызывает стенокардию.
Стенокардия может развиться в результате:
- стресса
- чрезмерного употребления алкоголя или рекреационных наркотиков
- курения
- воздействия твердых частиц, например, на работе
- низкой физической активности
- нездоровой диеты
- высокий уровень холестерина
- избыточный вес или ожирение
- генетические факторы
- состояния, такие как сердечные заболевания, диабет, низкое кровяное давление, метаболический синдром и анемия
- возраст старше 45 лет для мужчин или 55 лет для женщин
- определенные лечение и процедуры
Стенокардия возникает в результате снижения подачи кислорода к сердцу.У людей со стабильной стенокардией приступ может спровоцировать следующее:
- физическое напряжение
- стресс
- воздействие низких температур
Правильный диагноз важен, поскольку он может предсказать вероятность сердечного приступа.
Врач:
- проведет медицинский осмотр
- спросит о симптомах
- обсудит любые факторы риска
- проверит личную и семейную историю болезни человека
Если врач считает, что проблема в стенокардии, он может порекомендовать один или несколько из следующих тестов:
- анализов крови для проверки уровней жира, холестерина, сахара и белка
- ЭКГ, для записи электрической активности сердца и выявления недостатка кислорода
- стресс-тест, включающий физическая активность, показания артериального давления и ЭКГ
- ядерный стресс-тест для обнаружения нарушений кровотока к сердцу во время физической активности
- рентген грудной клетки, чтобы увидеть структуры внутри грудной клетки
- коронарная ангиография, которая включает использование красителя и специальные рентгеновские лучи, чтобы показать внутреннюю часть коронарных артерий
Следующие стратегии могут помочь предотвратить стенокардию:
900 08
- наличие разнообразной, питательной, «полезной для сердца» диеты
- отказ от курения или отказ от него
- регулярные физические упражнения
- практические способы справиться со стрессом
Люди должны получать последовательное и эффективное лечение сердечно-сосудистых заболеваний и других аспектов обмена веществ синдром, такой как высокий уровень холестерина в крови, высокое кровяное давление, диабет и ожирение.
