У кормящей мамы аллергия что делать: Аллергия у кормящей мамы, что делать
Имеются ли пищевые продукты, которые нельзя употреблять в период лактации? Почему?
Этим интересуются 81,4% женщин
До недавнего времени считалось, что из питания беременной и кормящей женщины необходимо исключить довольно широкий список продуктов, чтобы избежать неприятных последствий как для матери, так и ребенка. В настоящее время женщине в период беременности и лактации рекомендуют не только сбалансированный, но и, по возможности, разнообразный рацион питания.
Почему же изменилось мнение специалистов?
В многочисленных зарубежных и отечественных исследованиях, выпол- ненных в последние десятилетия, доказано, что через грудное молоко в организм ребенка все пищевые белки из рациона матери поступают в очень маленьком количестве. Это очень важный биологический феномен, который обусловливает формирование пищевой толерантности у ребенка, т.е. переносимость тех пищевых продуктов, которые употребляет в пищу мать, а в дальнейшем будет получать и сам ребенок. В результате малыш, вернее, его иммунная система, как бы готовится к своему будущему питанию.
Это касается и аллергенных продуктов. В исследованиях показано, что исключение из питания беременной женщины аллергенных продуктов не снижает, а, напротив, повышает риск развития аллергии на эти продукты. Однако это не означает, что кормящей маме можно есть все подряд. Дело в том, что чем младше ребенок, тем выше у него вероятность реакции на различные пищевые триггеры. Кишечный барьер сразу после рождения слишком проницаем: он «пропускает» во много раз больше крупных молекул, чем у ребенка в более старшем возрасте. И это тоже важная «задумка» природы: такое состояние кишечного барьера позволяет иммуноглобулинам и другим защитным молекулам поступать из молока матери в кровь ребенка и таким образом защищать его от инфекций. В то же время данная особенность кишечного барьера делает ребенка более чувствительным к воздействию неспецифических пищевых триггеров, особенно в первые месяцы жизни. Именно поэтому, если вы в чем-то себе отказывали во время беременности, не стоит на эти продукты «набрасываться» сразу после родов.
Ниже приведены группы продуктов, относящиеся к пищевым триггерам, которые молодой маме стоит как минимум ограничить в питании, особенно в первые месяцы жизни ребенка:
- ряд продуктов, которые раньше называли облигатными аллергенами и которые вызывают реакции по типу аллергических — «псевдоаллергию»: продукты-гистаминолибераторы или содержащие гистамин — шоколад, какао, крабы, креветки, раки, клубника, цитрусовые;
- продукты, содержащие значительное количество экстрактивных веществ, эфирных масел и соли, которые могут повышать проницаемость желудочно-кишечного тракта ребенка: мясные и рыбные бульоны, лук, чеснок, закусочные консервы, соления, маринады, копченая рыба, колбасные изделия;
- продукты, вызывающие брожение в кишечнике и тем самым влияющие на функциональное состояние желудочно-кишечного тракта ребенка: виноград, большое количество кондитерских изделий, сладкие творожные пасты и сырки, сладкие безалкогольные напитки, сладкие каши и т. д.
К продуктам, наиболее часто вызывающим аллергические реакции, так называемой большой восьмерке аллергенов, относятся коровье молоко и продукты из него, яйцо, рыба, морепродукты (моллюски и ракообразные), орехи, арахис, пшеница, соя: исключать их из питания кормящей женщины с целью профилактики аллергии не рекомендуется, однако не рекомендуется и включать в свой рацион в избыточном количестве, особенно в тех случаях, когда в семье есть предрасположенность к аллергическим заболеваниям.
Продукты, которые категорически не рекомендуются кормящим женщинам:
- из соображений безопасности кормящей матери категорически не рекомендуется употреблять в пищу термически необработанные продукты животного происхождения — сырое и плохо прожаренное мясо (шашлык и др.), сырую и вяленую рыбу, суши, молоко и молочную продукцию из сырого молока.
- кормящей женщине, которая сама страдает пищевой аллергией, по-прежнему нельзя употреблять в пищу те продукты, на которые она реагирует, т.е. молодая мама должна соблюдать ту же диету, на которой находилась до беременности;
Все эти рекомендации имеют силу в тех случаях, когда ребенок здоров, если же у малыша появились признаки реакций на продукты маминого рациона или симптомы пищевой аллергии, необходимо встретиться с врачом и провести коррекцию питания. При доказанной пищевой аллергии у ребенка выявленные причинно-значимые пищевые аллергены полностью исключаются из рациона кормящей женщины на определенный период.
Литература
- ФГАУ «НМИЦ здоровья детей» Минздрава России. Программа оптимизации вскармливания детей первого года жизни в Российской Федерации: методические рекомендации. М.: б. и., 2019. 112 с.
- Союз педиатров России. Клинические рекомендации Минздрава Российской Федерации «Пищевая аллергия». МКБ 10: L20.8/L27.2/К52.2/T78.1. М., 2018.
- Конь И. Я., Гмошинская М. В., Абрамова Т. В. Питание беременных женщин, кормящих матерей и детей 1-го года жизни. М.: МЕДпресс-информ, 2014. 151 с.
- Muraro A, Werfel T, Hoffmann-Sommergruber K, et al. EAACI food allergy and anaphylaxis guidelines: diagnosis and management of food allergy. Allergy.2014;69(8):1008–1025. doi: 10.1111/all.12429.
- Venter C, Greenhawt M, Meyer RW, et al. EAACI position paper on diet diversity in pregnancy, infancy and childhood: Novel concepts and implications for studies in allergy and asthma. Allergy. 2020;75(3):497–523. doi: 10.1111/all.14051.
Разработка рациона питания для кормящей матери.

- Источник аллергии
Вскармливание ребенка на первом году жизни имеет наибольшее значение в
плане старта аллергических реакций. Слизистая оболочка желудочно-кишечного
тракта ребенка первых месяцев жизни обладает повышенной проницаемостью, что
способствует проникновению через нее многих пищевых веществ в нерасщепленном
виде, с сохранными антигенными свойствами. Растет число детей у которых
развивается пищевая аллергия на фоне грудного вскармливания. Примерно у 30—40%
детей наблюдаются кратковременные симптомы пищевой непереносимости, а у 10% —
тяжелые проявления пищевой сенсибилизации. Основной источник пищевой
непереносимости у детей при грудном вскармливании – это рацион питания кормящей
матери, которая употребляет продукты с выраженными сенсибилизирующими
свойствами (полуфабрикаты, продукты быстрого приготовления, фаст-фуд, колбасы,
консервы, цитрусовые, клубника и др.)
- Диагностика
Диагноз ставится на основании характерных
клинических симптомов и данных, полученных в ходе опроса и осмотра пациента
аллергологом.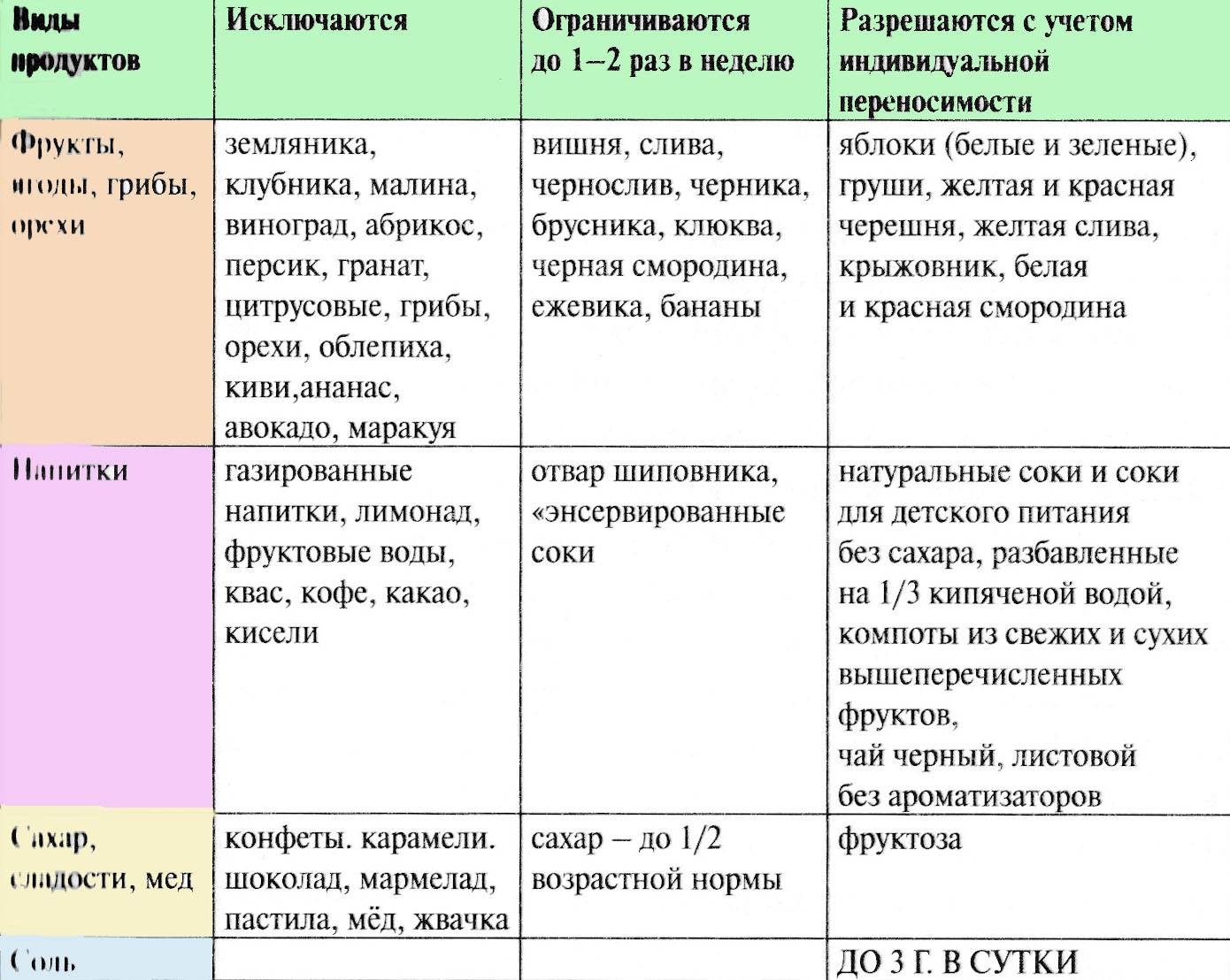 Врач уточняет особенности питания кормящей женщины, окружающие
Врач уточняет особенности питания кормящей женщины, окружающие
ее бытовые факторы, которые могут вызывать негативную реакцию организма. В Ильинской
больнице применяются только достоверные и эффективные методы диагностики,
признанные в Европе и США и прошедшие проверку с помощью специальных
контролируемых клинических исследований в
развитых странах мира. Подтверждение наличия пищевой сенсибилизации мы
проводим только посредством молекулярной диагностики – наиболее достоверного и
передового метода лабораторного исследования, который основан на выявлении в молекулярном составе потенциально-опасных
продуктов аллерген-компонента. Молекулярный диагноз позволяет детально
разграничить моноаллергические и перекрещивающиеся аллергические реакции. Результат
диагностики помогает определить продукты-исключения и сформировать рацион
питания кормящей женщины.
- Гипоаллергенная диета
Во избежание развития пищевой сенсибилизации кормящей женщине на весь
период грудного вскармливания целесообразно придерживаться гипоаллергенной
диеты. Гипоаллергенная диета требуется кормящей женщине при отягощенном
Гипоаллергенная диета требуется кормящей женщине при отягощенном
семейном анамнезе, повышающим риск развития аллергии, при выявлении у новорожденного
наследственной патологии или аномалии развития органов пищеварения, при
появлении у ребенка первых дней жизни аллергических симптомов (диатез,
атопический дерматит). Рацион кормящей женщины не должен быть скудным, в этом
случае у нее нарушаются обменные процессы, и молоко теряет свои питательные
свойства. Врачи-аллергологи и педиатры Ильинской больницы имеют большой опыт в
разработке рациона для кормящих матерей и контролируют введение прикорма для
детей первого года жизни с аллергическим анамнезом. Мы практикуем доказательную
медицину, т.е. используем только те методы, эффективность которых доказана
международными клиническими исследованиями. Наши рекомендации позволят
минимизировать возможность проявления аллергических реакций как во время
грудного вскармливания, так и в последующее время.
- Введение прикорма
В первое полугодие жизни ребёнка только педиатр может верно оценить и
проконтролировать все нюансы его питания. Несмотря на всю важность грудного
вскармливания, в определенный период жизни ребёнка (примерно с 6 месяцев) необходимо
водить прикорм. Если ребёнок находится на искусственном вскармливании, прикорм
можно вводить чуть раньше, на грудном вскармливании – чуть позже. Введение
прикорма необходимо для правильного формирования вкусовых ощущений, развития
жевательной мускулатуры, становления речи, и в качестве дополнительного
источника питательных веществ, минералов и витаминов. Если у ребенка первого
года жизни имеется отягощенный аллергологический анамнез или были выявлены
симптомы аллергии, то формирование плана введения прикорма и перечень продуктов
прикорма должен находится в совместном ведении педиатра и аллерголога. Подробней о введении прикорма детям с атопическими кожными проявлениями можно узнать в этой статье.
Анафилаксия при лактации или анафилаксия при грудном вскармливании — Процветающие малыши
Информация на этой странице предназначена исключительно для образовательных целей. Если вы считаете, что у вас была или есть аллергическая реакция, связанная с удалением молока, позвоните своему врачу или в службу экстренной помощи.
Щелкните здесь для просмотра этой информации на русском языке.
Что такое лактационная анафилаксия?
Анафилаксия при лактации (ЛА), или анафилаксия при грудном вскармливании, является аллергической реакцией на рефлекс выброса молока (MER) или прилив молока. Реакция обычно возникает в течение нескольких минут после захвата груди, сцеживания или ручного сцеживания, но также может произойти через 30+ минут.
Важно знать, что при правильном лечении большинство родителей с этим заболеванием смогут продолжать кормить своих детей грудью или грудью.
Что вызывает лактационную анафилаксию?
Точная причина неизвестна.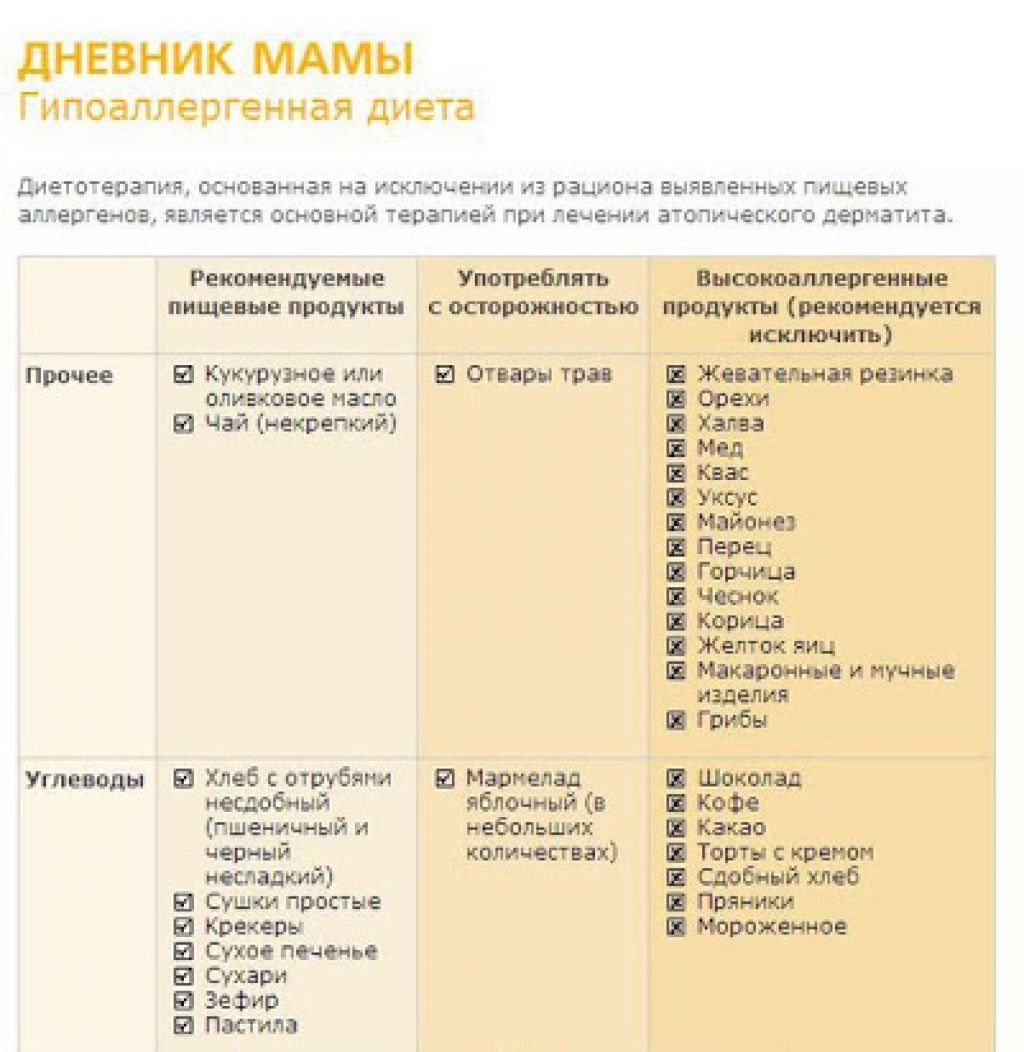 Наиболее распространенное объяснение заключается в том, что гормональные изменения, происходящие у кормящих родителей, могут запускать иммунные клетки, известные как тучные клетки, для выделения химических веществ, которые могут вызвать аллергическую реакцию.
Наиболее распространенное объяснение заключается в том, что гормональные изменения, происходящие у кормящих родителей, могут запускать иммунные клетки, известные как тучные клетки, для выделения химических веществ, которые могут вызвать аллергическую реакцию.
Почему у некоторых родителей это происходит, а у большинства нет? Количество тучных клеток в организме человека и то, насколько реактивными являются эти клетки, могут привести к тому, что у некоторых людей реакция будет более вероятной, чем у других.
Немного о тучных клетках
Тучные клетки есть у всех. Во время беременности они размножаются и успокоены большим количеством прогестерона (гормона беременности), циркулирующего в организме роженицы.
Тучные клетки содержат крошечные химические вещества, называемые медиаторами. Внутри тучной клетки находится множество различных видов медиаторов. Различные медиаторы играют разные роли в иммунной системе. Гистамин является одним из видов медиаторов. Это вызывает аллергические симптомы, перечисленные ниже.
После рождения уровень прогестерона быстро снижается, как и его успокаивающий эффект. Падение уровня прогестерона — это большое изменение для организма человека. Это изменение не только позволяет тучным клеткам высвобождать свои медиаторы, но также позволяет увеличить количество молока и изменить его ингредиенты. С каждым сцеживанием/насосом гормоны меняются, что позволяет молоку течь быстро (сцеживаться).
У некоторых родителей эти одновременные изменения могут привести к повторяющейся аллергической реакции при каждом сцеживании молока.
Когда обычно происходит Л.А.?
Чаще всего более серьезные симптомы становятся заметными примерно через 3-4 дня после родов, когда происходят большие изменения гормонального фона и объем выработки молока быстро увеличивается.
Симптомы обычно проявляются в течение нескольких минут после захвата груди или сцеживания, но также могут проявляться отсроченной реакцией в течение 30+ минут после захвата груди или сцеживания.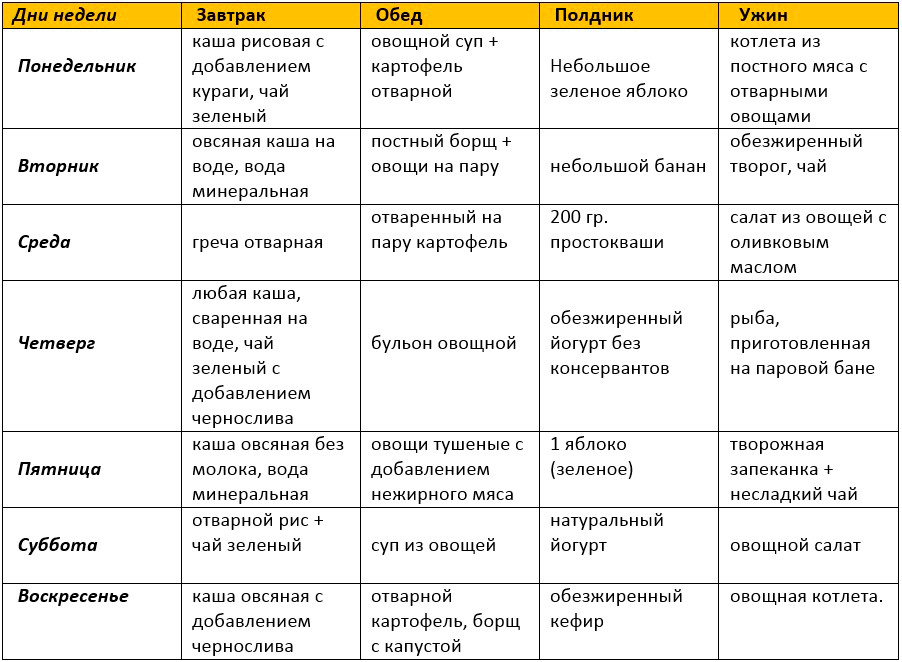
Симптомы часто вначале проявляются слабо и могут быть не связаны со сцеживанием молока, поскольку они слабо выражены. С каждым разочарованием симптомы могут стать более серьезными.
Симптомы
Подобно любому виду анафилаксии, симптомы могут различаться. Симптомы, которые обычно связаны с анафилаксией:
Крапивница, сыпь
Одышка/затрудненное дыхание
Свистящее дыхание
Кашель
Охрипший голос
Тошнота, рвота, и/или диарея; боль в животе
Потливость; влажные руки
Отек лица
*Это не полный список. Если вы беспокоитесь о своем здоровье, обратитесь к своему поставщику медицинских услуг или обратитесь в ближайшее отделение неотложной помощи.
Чем лечить Л.А.?
Когда у родителя проявляются наиболее тяжелые симптомы ЛА, в больнице назначают те же лекарства, что и при анафилаксии.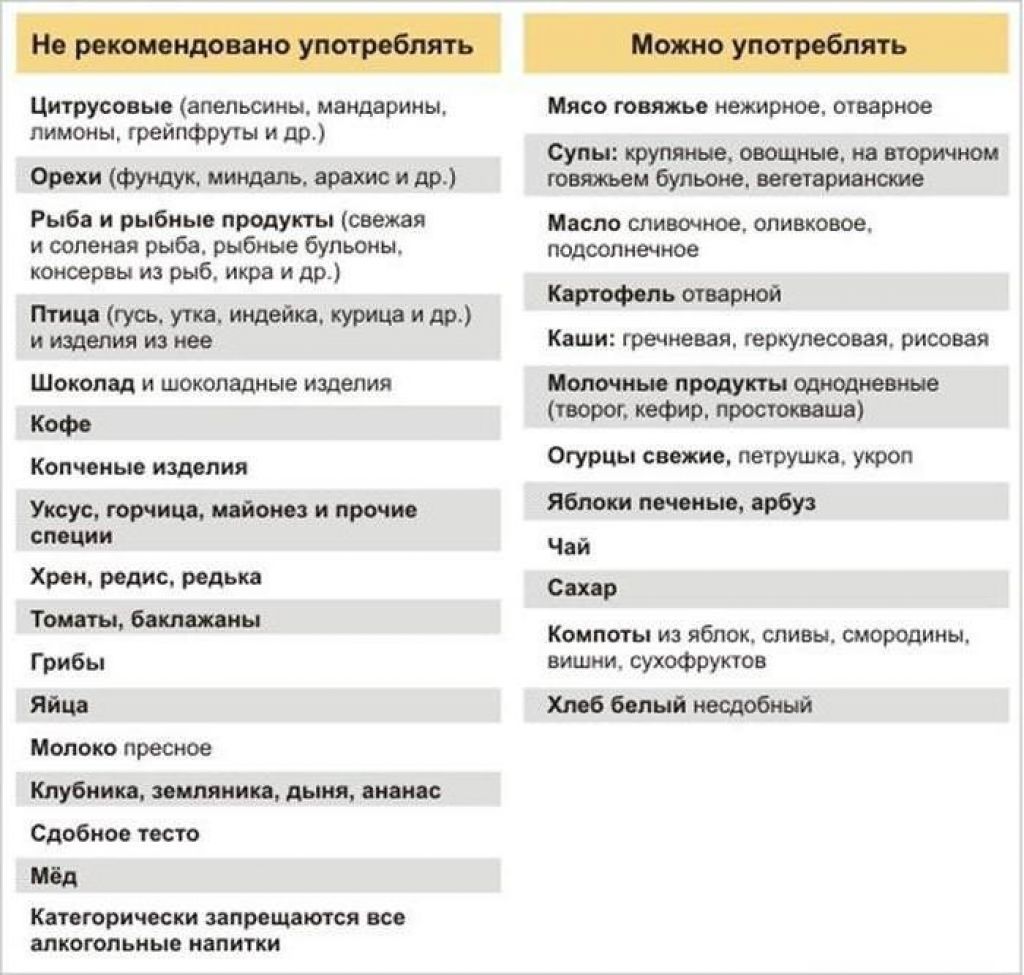 Они не меняются, потому что человек кормит грудью.
Они не меняются, потому что человек кормит грудью.
Эпинефрин, стероиды и фамотидин являются распространенными лекарствами от анафилаксии, и их не следует отменять из-за опасения воздействия на ребенка. Часто также назначают антигистаминные препараты, такие как Бенадрил. Эти лекарства могут временно уменьшить количество молока.
Родителю не нужно , а не сцеживать молоко после лечения этими конкретными лекарствами, поскольку молоко безопасно для ребенка. Если вы не уверены, безопасно ли какое-либо лекарство, которое вы принимаете, для вашего ребенка, сцеживайте и сохраняйте молоко до тех пор, пока вы не поговорите с консультантом по грудному вскармливанию о безопасности лекарства. Пометьте молоко датой и временем сцеживания, а также датой и временем приема лекарств, которые вы принимали до сцеживания.
После лечения наиболее тяжелых симптомов многие люди продолжают грудное или грудное вскармливание, одновременно принимая антигистаминные препараты, такие как лоратадин (Кларитин) или цетиризин (Зиртек).
Могу ли я продолжать кормить грудью, кормить грудью или сцеживать молоко?
Да! С правильными лекарствами вы можете продолжать кормить грудью. Если у вас есть желание кормить ребенка грудью, сообщите об этом медицинскому персоналу.
Возможно, вы сможете прекратить ежедневный прием лекарств после того, как ваше тело перестанет реагировать на прием жидкости.
Некоторые родители могут решить, что они не хотят продолжать грудное или грудное вскармливание из-за пугающего опыта анафилаксии. Это ваше решение, и только вы можете сделать лучший выбор для вашей семьи.
Что делать
Если вы считаете, что у вас ЛА, обратитесь в отделение неотложной помощи в местной больнице. Симптомы могут прогрессировать быстро и непредсказуемы.
Возьмите с собой молокоотсос и попросите помощь в грудном вскармливании, если она вам понадобится в больнице. Во многих больницах есть сертифицированные консультанты по грудному вскармливанию (IBCLC), которые готовы помочь вам.
Если вам придется остаться в больнице на ночь, спросите, можете ли вы остаться в послеродовом отделении. В этом отделении будут необходимые расходные материалы и квалифицированный персонал, который позаботится о вас и вашем ребенке, если они смогут присоединиться к вам.
К кому обращаться
Немедленно обратитесь в отделение неотложной помощи, если у вас в настоящее время наблюдаются симптомы анафилаксии.
Если вашему ребенку меньше 8 недель, свяжитесь со своим лечащим врачом и сообщите ему, что происходит. Если вашему ребенку больше 8 недель, возможно, лучше позвонить вашему основному лечащему врачу, чем вашему лечащему врачу.
Вы можете связаться с IBCLC для поддержки лактации. Кроме того, вы можете поговорить с врачом, специализирующимся на грудном вскармливании.
Если у вас есть вопросы, свяжитесь со мной.
Ссылки
Если вам нужна дополнительная информация об анафилаксии при лактации, вот ссылки, которые мы собрали с моей коллегой Дикси Уетселл, MS, IBCLC. Это медицинские исследования, журналы и веб-сайты, предназначенные для медицинских работников.
Это медицинские исследования, журналы и веб-сайты, предназначенные для медицинских работников.
Обновлено 07.12.21
Как кормящие матери могут защитить своих детей от пищевой аллергии
Грудное вскармливание — один из лучших способов предотвратить пищевую аллергию у младенцев, но есть способы сделать материнское молоко еще лучше.
«Мы знаем, что это идеальная еда, но ее можно сделать еще более совершенной, если мамы едят и делают», — говорит Кэтрин Филд, профессор диетологии факультета сельского хозяйства, наук о жизни и окружающей среды Университета Альберты.
«Новые исследования показывают, что есть продукты и питательные вещества, которые кормящая мама может есть и которые укрепляют иммунную толерантность, чтобы еще больше снизить вероятность того, что у ее ребенка разовьется аллергия».
Младенцы особенно восприимчивы к пищевой аллергии — обычно на арахис и лесные орехи, яйца, коровье молоко, рыбу и моллюсков, а также семена кунжута — в течение первых двух лет, пока их иммунная система еще развивается.
«Тело должно воспринимать эти маленькие кусочки пищевого белка как безопасные, но это выученная реакция в первые несколько лет жизни», — сказал Филд. «Иммунная система не рождается, зная это».
По крайней мере от двух до восьми процентов детей в Канаде имеют документально подтвержденную пищевую аллергию, но, вероятно, их больше, добавила она.
«Мы знаем, что, вероятно, есть больше менее серьезных случаев, когда, возможно, родители просто избегают этой пищи после плохой реакции», — сказала она. Симптомы варьируются от легкого расстройства желудка, диареи, сыпи и хрипов до анафилактического шока, который может быть смертельным.
Чтобы повысить устойчивость ребенка к аллергии, Филд предлагает следующие шаги:
Рыбалка
Канадские женщины должны добавлять в свой рацион лосося, тунца или рыбий жир во время грудного вскармливания. Согласно исследованию Филда, их молоко имеет особенно низкий уровень DHA, жирной кислоты омега-3, которая, как считается, помогает стимулировать развитие иммунной системы. «Мы думаем, что ДГК может быть одним из самых важных факторов в грудном молоке». Филд отметил, что всего лишь прием одной капсулы рыбьего жира в день повышает уровень ДГК в грудном молоке в три раза. Две-три порции лосося или тунца в неделю также обеспечат то, что необходимо, или выберите такие продукты, как йогурт, апельсиновый сок и яйца, обогащенные омега-3 жирными кислотами.
«Мы думаем, что ДГК может быть одним из самых важных факторов в грудном молоке». Филд отметил, что всего лишь прием одной капсулы рыбьего жира в день повышает уровень ДГК в грудном молоке в три раза. Две-три порции лосося или тунца в неделю также обеспечат то, что необходимо, или выберите такие продукты, как йогурт, апельсиновый сок и яйца, обогащенные омега-3 жирными кислотами.
Приготовьте первое молоко, сначала
Воспользуйтесь молозивом, первым молоком, которое вырабатывается в течение 24–48 часов после родов. «Даже те женщины, которые не смогут регулярно кормить грудью, постарайтесь сделать это сразу после родов. Это отличается от молока, вырабатываемого даже через несколько дней, потому что оно содержит множество факторов, иммунная система ребенка находится в хорошем состоянии».
Лучше всего грудь
Старайтесь кормить исключительно грудью в течение первых шести месяцев, чтобы дать иммунитету ребенка больше времени для развития. Молоко проходит через крошечные кусочки белка, которые помогают научить иммунную систему младенца развивать толерантность, но также поставляется с защитными иммунными клетками мамы. Пока 9Она призналась, что 8 процентов женщин, за которыми наблюдала Филд, в течение восьми лет кормили грудью до трех месяцев, труднее добраться до шестимесячной отметки. «Это означает быть привязанным к ребенку, или другие члены семьи хотят помочь с кормлением. Если мамам трудно кормить грудью или им нужна помощь, они могут рассмотреть возможность использования молокоотсоса и хранения молока, чтобы другие могли помочь кормить и поддерживать связь с ребенком. »
Молоко проходит через крошечные кусочки белка, которые помогают научить иммунную систему младенца развивать толерантность, но также поставляется с защитными иммунными клетками мамы. Пока 9Она призналась, что 8 процентов женщин, за которыми наблюдала Филд, в течение восьми лет кормили грудью до трех месяцев, труднее добраться до шестимесячной отметки. «Это означает быть привязанным к ребенку, или другие члены семьи хотят помочь с кормлением. Если мамам трудно кормить грудью или им нужна помощь, они могут рассмотреть возможность использования молокоотсоса и хранения молока, чтобы другие могли помочь кормить и поддерживать связь с ребенком. »
Избегайте раннего использования детской смеси
Хотя исследователи все еще изучают влияние кормления как грудным молоком, так и смесью, известно, что замена всего грудного молока смесью в течение первых шести месяцев жизни ребенка изменяет развитие иммунной системы, Филд заметил. «Было показано, что слишком раннее кормление смесью подвергает детей риску развития аллергии».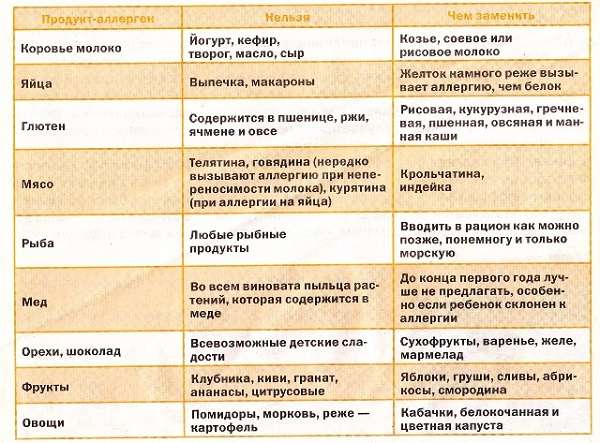 По словам Филда, формула вводит в рацион новый белок без иммуностимулирующих компонентов материнского молока, которые ученые пока не нашли способа воспроизвести. Через шесть месяцев безопасно вводить смесь, но делайте это постепенно в течение трех-четырех недель и внимательно наблюдайте за детьми на предмет таких реакций, как сыпь, судороги или плохой сон. «Если это произойдет, прекратите кормить смесью на некоторое время, а затем снова введите ее позже. Когда дети становятся старше, они могут терпеть больше». Также целесообразно продолжать кормить грудным молоком после введения смеси.
По словам Филда, формула вводит в рацион новый белок без иммуностимулирующих компонентов материнского молока, которые ученые пока не нашли способа воспроизвести. Через шесть месяцев безопасно вводить смесь, но делайте это постепенно в течение трех-четырех недель и внимательно наблюдайте за детьми на предмет таких реакций, как сыпь, судороги или плохой сон. «Если это произойдет, прекратите кормить смесью на некоторое время, а затем снова введите ее позже. Когда дети становятся старше, они могут терпеть больше». Также целесообразно продолжать кормить грудным молоком после введения смеси.
Давай арахис!
Вопреки прежним рекомендациям, новое исследование показывает, что кормящие женщины без пищевой аллергии могут есть продукты, вызывающие аллергию, сказал Филд. «Если в семье была аллергия, но не у матери, ей рекомендовали не употреблять эти продукты во время беременности и кормления грудью. более низкий риск развития аллергии, что имеет смысл, потому что она обучает иммунную систему своего ребенка этому белку».
